Одной из причин бронхиальной обструкции является выделение густого секрета. На этапе диагностики очень важно понять причину возникновения болезни, для этого необходимо сделать анализ мокроты.
По результатам анализа можно судить о тяжести хронического воспаления бронхов, а также об эффективности назначенного лечения. При бронхиальной астме на основе исследования секрета можно сделать выводы о прогрессировании болезни и дальнейшем прогнозе.
В норме в просвет дыхательных путей выделяется небольшое количество слизи. Она необходима для смазывания стенок, предохранения их от инфекции и пересыхания.
При воспалении выработка секрета усиливается, он становится более вязким и густым, изменяется цвет. Также изменяется его запах, что зачастую свидетельствует о тяжелой патологии.
Мокрота при бронхиальной астме выделяется с кашлем, может содержать в себе примеси крови или эпителия бронхов. Выведение вязкого секрета наружу довольно затруднительно, поэтому он скапливается в просвете бронхов, нарушая дыхание больного.
Это становится одной из причин приступа удушья.
Для дифференциального диагноза имеет большое значение характеристика отделяемого из респираторного тракта. Для этого необходимо внимательно исследовать материал:
- Прозрачный цвет мокроты с белым оттенком при бронхиальной астме говорит о заболевании дыхательной системы в начальной стадии. Слизь при этом вырабатывается активно из-за воздействия аллергенов, которые таким образом выводятся наружу из дыхательных путей.
- Отделяемое желтого цвета означает, что в дыхательной системе развивается инфекционный воспалительный процесс.
- Зеленоватые выделения появляются при воспалении средней и тяжелой степени.
- Густая коричневая слизь свидетельствует о повреждении сосудов и недавнем кровотечении.
- Розовая пенистая мокрота при астме указывает на наличие кровотечения из-за повреждения стенки сосуда.
О характере мокроты при бронхиальной астме нужно спрашивать пациента в первую очередь, так как это напрямую влияет на лечение заболевания и прогноз. Обязательно на этапе диагностики проводится анализ слизи, выделяемой при кашле.
Целесообразно проведение анализа мокроты при подозрении на бронхиальную астму и любые другие болезни органов дыхания. Обязательно исследуется состав, качественные и количественные характеристики, проводится посев материала для выявления болезнетворных микроорганизмов и на чувствительность к антибактериальным средствам (при необходимости).
При наличии бронхиальной астмы такой анализ является одним из ключевых в диагностике болезни. По его результатам можно предположить причину возникновения астмы и, исходя из этого, выбрать метод лечения.
Перед сдачей мокроты на анализ очень важно подготовиться. Правильно проведенная подготовка влияет на достоверность полученного результата:
- За 8-12 часов до сдачи материала пациент должен употреблять больше жидкости. Это необходимо для улучшения отхождения секрета.
- Биоматериал сдается обычно в утренние часы, перед отхаркиванием нужно почистить зубы для удаления остатков пищи и микроорганизмов.
- За несколько дней до анализа нельзя употреблять алкоголь, исключается курение и тяжелая пища, ограничиваются физические нагрузки.
- Откашливание слизи проводится в чистую посуду, перед этим вся слюна обязательно сплевывается. Рекомендуется перед сбором экссудата прочистить носоглотку.
Для анализа будет достаточно 3-5 мл отделяемого при кашле. Материал необходимо доставить в лабораторию в течение 2-3 часов: это оптимальный срок для получения достоверного результата.
Экссудат сдается в лабораторию, где проводится его детальный анализ: оцениваются физико-химические свойства, исследуется клеточный состав. На основании полученных данных назначается лечение с обязательным учетом вида обнаруженной микрофлоры.
Процесс исследования образца материала при бронхиальной астме обычно длится не менее трех дней от момента сдачи его в лабораторию. Из особенностей оценки материала: огромную роль играет цвет отделяемого и примеси, среди которых можно в тяжелых случаях увидеть фрагменты тканей стенки бронхиального дерева.
В полученном результате лаборант обязательно указывает клеточный состав материала, по которому устанавливается природа и характер заболевания:
- при повышенном содержании эритроцитов можно предположить повреждение сосудов ввиду деструктивного процесса в тканях респираторного тракта;
- большое количество эозинофилов в слизи характерно для бронхиальной астмы, они свидетельствуют о ее аллергической природе;
- кристаллы Шарко-Лейдена указывают на аллергический процесс и его прогрессирование;
- количество мерцательного эпителия увеличивается при бронхиальной обструкции или воспалении бронхов;
- спирали Куршмана в анализе являются патогномоничным признаком астмы, говорят о спазме бронхов и скоплении густого секрета в просвете;
- макрофаги в отделяемой слизи подтверждают диагноз астмы.
Не менее важно соотношение содержания этих клеток. В зависимости от преобладания тех или иных клеточных структур назначается лечение.
Если в материале выявлены болезнетворные микроорганизмы, то необходимо провести бактериологический посев.
Мокроты при астме в бронхах вырабатывается очень много во время приступа. Она становится очень густой, перекрывая просвет. Это влечет за собой следующие последствия:
- закупорка дыхательных путей в результате невозможности выведения слизи и, как следствие, удушье;
- малопродуктивный кашель с мокротой и хрипами, недостаток воздуха;
- непроходимость бронхов, которые деформируются в процессе длительного воспаления, изменение структуры их тканей.
Одной из главных задач при лечении бронхиальной астмы является улучшение отхождения мокроты по бронхиальному дереву. Это можно обеспечить при помощи медикаментозных препаратов.
Также необходимо соблюдение общих рекомендаций.
При бронхиальной астме с мокротой назначают:
- отхаркивающие средства (улучшают отхождение слизи);
- муколитики (способствуют разжижению и ускоренному выведению мокроты);
- антигистаминные препараты (уменьшают отек, в случае аллергии борются с причиной);
- растительные средства в виде отваров для приема внутрь и ингаляций (помогают вывести слизь).
В помещении, где живет человек с бронхиальной астмой, должна поддерживаться повышенная влажность. Для этого можно использовать специальные увлажнители воздуха.
Астматику необходимо пить не менее полутора литров жидкости в сутки, проводить ингаляции паром с добавлением пихтового масла.
Бронхиальная астма — хроническое заболевание, но его можно и нужно держать под контролем. Для этого необходимо вовремя обратиться к врачу, который назначит обследование.
Одним из важнейших при диагностике астмы является исследование мокроты. Оно помогает отличить ее от других заболеваний и назначить правильное лечение.
источник
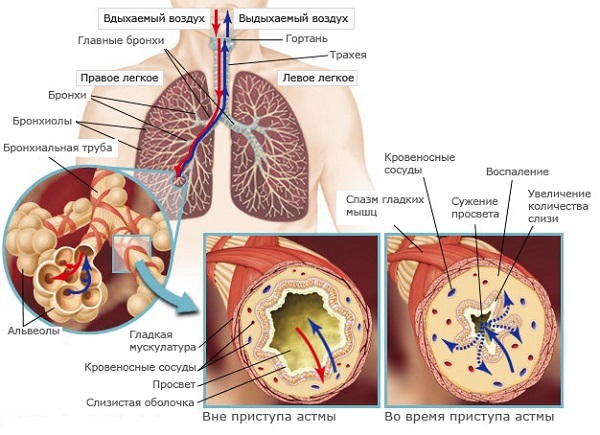
Бронхиальная астма является серьезной патологией дыхательной системы воспалительного характера. При этом недуге наблюдается отек носа и глотки, в просвете бронхов накапливается мокрота, которая мешает нормальному прохождению воздуха. Это приводит к затруднению дыхания и возникновению одышки, усиливающейся при физических нагрузках. Чрезмерное накопление слизи является причиной приступов, во время которых пациент сильно кашляет и чувствует удушье.
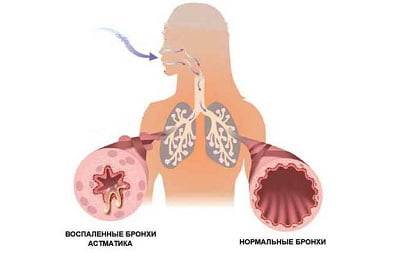
В норме этот секрет незаметно проглатывается человеком, не вызывая дискомфорта. Это происходит изо дня в день в течение всей жизни и считается нормальным явлением. Мокрота при астме представляет опасность для человека, так как при ее накоплении суживается просвет бронхов, и затрудняется прохождение воздуха.
Если своевременно не начать лечение, могут развиться угрожающие жизни осложнения.
Бронхиальная астма характеризуется повышенным образованием слизи. При этом воспаляется бронхиальная выстилка. Развивается астматический бронхит. У пациента появляются жалобы на отхождение мокроты во время кашля и чувство заложенности в груди. Слизь может быть разного цвета, запаха и консистенции.
Выглядят выделения по-разному — это зависит от течения недуга. Зачастую они вязкие. Мокрота при бронхиальной астме может напоминать обычную слизь, содержать гной или кровь. Запах также может быть различным. Особо серьезно нужно отнестись к неприятно пахнущим выделениям. Они могут указывать на наличие других заболеваний дыхательной системы, например опухолей, находящихся в стадии распада. Кроме того, это может быть гнойная мокрота, образовавшаяся в результате присоединения бактериальной инфекции.
Бронхиальная астма характеризуется прогрессирующим течением. По мере развития болезни количество мокроты увеличивается, приводя к закупорке сначала маленьких бронхов – бронхиол, а в дальнейшем и крупных бронхов. Это приводит к затруднению дыхания у пациента. Нередко во время приступа он начинает задыхаться. Такое состояние угрожает жизни и требует немедленного лечения.

Прозрачная мокрота, выделяющаяся в течение длительного времени, также требует определения причины, так как при ее игнорировании могут развиться другие серьезные недуги. Иногда большое количество жидкой слизи и кашель наблюдаются у человека, который курит. В этом случае избавиться от назойливых симптомов практически невозможно, однако зачастую они не нарастают и не осложняются другими заболеваниями.
Чтобы определить характер мокроты, нужно провести специальное исследование. Выделения для анализа следует собирать при приступах кашля, причем лучшим вариантом будет сбор утренней мокроты.
Это связано с особенностями организма. В течение ночи в просвете бронхов накапливается большое количество секрета. Для его сбора в аптеке нужно купить специальный резервуар. Полученные выделения исследуют в лаборатории. Легкость отхождения слизи зависит от его консистенции. Если бронхи заполнены вязкой мокротой, откашливаться она будет трудно. Плохо отходящий секрет необходимо разжижить. Это можно сделать различными способами.
Итак, лечение астмы в первую очередь направлено на разжижение мокроты. Однако перед началом терапии следует провести обследование и определить тип кашля. От этого будет зависеть выбор препаратов. Но есть и общие рекомендации, помогающие облегчить состояние.

- чай с лимоном;
- молоко с маслом и медом;
- морсы.
Теплая жидкость способствует прогреванию бронхов, в результате чего мокрота становится более жидкой и легче отходит. Большое значение имеет микроклимат в помещении, где пациент проводит большую часть времени.
Повышение влажности способствует разжижению бронхиального секрета. Поэтому влажность в помещении должна быть не меньше 60%.
Для увлажнения комнаты можно воспользоваться специальным ультразвуковым прибором. При его отсутствии на помощь придет «дедовский» метод, заключающийся в раскладывании мокрых полотенец в помещении. Также для улучшения отхождения слизи рекомендуется напустить в ванну горячей воды и вдыхать ее пары.
Лечение включает обязательное применение лекарственных средств. Обычно врачи выписывают медикаменты в виде таблеток или сиропов.
- отхаркивающие средства – стимулируют деятельность гладкой мускулатура стенки бронхов, помогая вывести мокроту;
- муколитики – оказывают разжижающий эффект, изменяя физико-химические свойства бронхиального секрета;
- противоаллергические препараты применяются только в случае, когда причиной астмы является какой-либо аллерген.
Действие таблеток и сиропов заключается в изменении реологических свойств секрета, продуцируемого выстилкой бронхов. Кроме того, под действием лекарств уменьшается выработка слизи. Препараты способствуют снижению ее вязкости, эластичности и адгезии. Прежде, чем принимать одно из лекарственных средств, нужно внимательно прочитать инструкцию по применению.
Также бронхиальная астма лечится с помощью йодида калия и натрия. Их часто выписывают врачи для облегчения выхода мокроты.
Кроме того, они владеют секретолитическим свойством. Однако использовать эти лекарства следует с осторожностью, поскольку возможны аллергические реакции. К муколитическим препаратам, помогающим разжижать мокроту, принадлежат Амбробене, Мукодин, АЦЦ, Амброксол. Они разрывают дисульфидные связи мукополисахаридных соединений, в результате чего уменьшается вязкость мокроты.

Их используют в виде ингаляций. Сухое сырье добавляют в различные настои. Кроме того, с древних времен для облегчения откашливания мокроты применяют смесь горячего молока с минеральной водой. Ее нужно пить небольшими глотками.
Пользу людям с бронхиальной астмой принесет санаторно-курортное лечение, морской воздух способствует улучшению состояния дыхательных путей. При этом активизируются защитные механизмы выстилки носовой полости, глотки, трахеи и бронхов, вследствие чего нормализуется выработка слизи.
Бронхиальная астма представляет собой достаточно тяжелый недуг, главными симптомами которого является кашель, одышка и выделение слизи. Выводить мокроту помогают различные лекарственные препараты, а также средства народной медицины и физиотерапевтические процедуры. Однако прежде чем начинать терапию, нужно обязательно проконсультироваться с врачом.
источник
От того на какой стадии заболевания вы прочтете эти строки зависит степень насколько можно укрепить здоровье именно натуральными средствами. Иногда без гормональных ингаляторов уже не обойтись, а другому человеку достаточно простого очищения организма при бронхиальной астме и нормализации иммунитета при астматическом бронхите. Нет такой стадии астмы, при которой натуральные средства совсем не нужны. Просто эффект может проявляться больше или меньше. Познакомьтесь с идеей « Системы Соколинского». Она удобна и логична. Она может сделать жизнь легче.
Это сугубо хроническое заболевание бронхиального дерева. Мне близко описание выдающегося исследователя в области пульмонологии профессора Глеба Борисовича Федосеева, с которым мне довелось лично общаться. Он считает, что у человека обязательно имеется предрасположенность бронхов к спазму, генетическая или приобретенная и раздражающий фактор в виде аллергена. Именно Г. Б.Федосеев впервые в России показал врачам крупнейшего медицинского университета, что правильное лечение бронхиальной астмы это не только снятие бронхоспазма лекарствами, но и устранение причин болезни через разгрузочно-диетическую терапию, иглорефлексотерапию, психотерапию.
При этом состоянии всегда нарушен иммунитет, присутствует аллергия и очень часто — невроз. Дополнительно может провоцировать развитие спазмов — инфекция.
При астматическом бронхите основной аллерген это всегда токсины, выделяемые микробами.
Раз имммунитет при астме склонен к аллергии, логично, что нужно помогать организму выводить максимальное число аллергенов, а не просто глушить воспалительную реакцию на них гормонами и антигистаминными. Спазм бронхиального дерева это следствие! Провоцировать развитие бронхиальной астмы может общая зашлакованность организма из-за нарушения детоксикационной функции печени, кишечника, наличие паразитов ( токсоплазма, хламидия, аскариды) или хронических инфекций верхних дыхательных путей, эмоциональная нестабильность.
Детоксикация организма при этом заболевании должно проводиться очень аккуратно, медленнее чем у здорового человека. Все компоненты « Системы Соколинского» для очищения подбирались десятилетие, чтобы быть уверенным, что они не вызывают обострения бронхиальной астмы.
Мы обязательно проводим очищение кишечника ( основной источник токсинов), печени, крови. Причем детоксикацию на уровне крови повторяем 3-4 месяца подряд короткими курсами. По мере уменьшения количества количества микробных, экологических, обменного плана аллергенов в организме, увеличивается шанс, что иммунная система придет к саморегуляции. При тяжелых формах мы стремимся тем самым сократить число бронхоспазмов, а значит уменьшить количество ингаляций лекарств, а при легкой астме стремимся добиться полного спокойствия.
Разумеется, одним очищением рекомендации не заканчиваются, но с нужно начинать. Первейшие природные средства для восстановления саморегуляции — НутриДетокс ( через кишечник), Лайвер 48 ( через печень), Зостерин ультра ( через кровь). Это базовый курс очищения.
Как провести базовый курс подробно можно прочитать в моей книге «Понятные методы укрепления здоровья: для занятых и разумных».
Здесь главная задача – нормализовать иммунитет и очистить бронхи от мокроты. Но есть узкое место. Для освобождения от инфекции нужно бы активизировать иммунитет, но при этом высок риск увеличения на время воспалительной реакции, поскольку кровь притекает в « зону войны» активнее и объем мокроты увеличивается, а в ней аллергены, вызывающие спазм. На первый взгляд — замкнутый круг. Но именно очищение крови размыкает порочную взаимосвязь. Мы как метлой очень быстро выметаем аллергены из крови и они не успевают вызвать реакцию спазма. Благодаря этому воспалительная реакция уменьшается и у иммунитета появляется время чтобы справиться с микробами.
Важно помнить как относится к симптомам бронхиальной астмы, астматического бронхита народная медицина с глубокими корнями — аюрведа, тибетская медицина, китайская медицина. В Индии, в Китае, на Тибете вашу болезнь считают нарушением баланса энергий в организме. В Аюрведе — накоплением капхи, в тибетской медицине — накоплением слизи. И главный орган, от сбоя в работе которого идет накопление слизи — кишечник. Эта мысль подтверждается тем, что рассказывал мне уже упоминаемый мной академик Г.Б.Федосеев после посещения клиник Китая. Он рассказывал, что там очень мало больных «на гормонах». Поскольку традиционная китайская медицина основана на детоксикации организма, нормализации движения крови, лимфы и т.п. Мы можем провести очищение организма в домашних условиях, просто и безопасно. Тем самым — воздействовать на причины болезней легких.
А уже после основного очищения а вторская методика центра « Рецепты здоровья» при астматическом бронхите подразумевает прием натуральны средств разных других групп: иммуномодуляторы ( в данном случае — Глюкаферон), также природных антисептиков ( в данном случае коллоидное серебро Наносеребро 10 ppm) и также средств, очищающих бронхи от мокроты ( в данном случае Бронхостим Болгартрав, бальзам бронхолегочный Аскор). Но еще в течение трех месяцев подряд нужно удалять микробные токсины и другие аллергены из крови с помощью Зостерин ультра 30% ( курсы по 10 дней) и восстановление микрофлоры в пищеварительном тракте с помощью уникального комплекса молочнокислых и пропионовокислых бактерий Санта Русь.
Как их использовать правильно именно в « Системе Соколинского». Программа минимум — прочитать в книге. Лучше — получить консультацию и подобрать программу индивидуально
Для быстрого очищения крови от аллергенов, вызывающих приступы бронхиальной астмы, можно использовать Зостерин ультра 60%, сорбент из уникальной водоросли Зостера. Его действие действительно быстрое. Уже через 2-3 дня состояние крови улучшается. Но для глубокого очищения вне обострения астмы обязательно советуем применять весь комплекс.
Не только очищение, но и некоторые натуральные средства снижают гиперчувствиетльность бронхов. Это, например природная сера, которую принимают для стабилизации клеточных мембран и как природное антигистаминное средство. В продуктах серы много в чесноке и луке. Но она неустойчива. Природная сера в капсулах называется МСМ — Витатонус . Несмотря на название Метилсульфонилметан ( сокращенно МСМ) это абсолютно природное вещество. Входит в состав таких продуктов как лук, чеснок, спаржа, капуста, брокколи, красный перец, брюссельская капуста. Но при кулинарной обработке разрушается. При аллергии особенно важно, что МСМ Витатонус дает природную серу, нормализующую баланс иммуноглобулинов и необходимую для правильной работы ферментов. В день достаточно принимать 1 капсулу МСМ Витатонус.
Список натуральных препаратов, разрешенных официально для детей очень мал. Испытания натуральных средств на детях до 12 лет в России не проводятся. Поэтому приходится рекомендовать т.н. « взрослые» растительные препараты, но в детской дозировке. Ее мы подбираем в зависимости от особенностей течения заболевания у ребенка.
Иммуномодуляторы которые, мы рекомендуем для детей при астме это Глюкаферон, а также Витагмал .
Витагмал при бронхиальной астме принимается долго – по 3 месяца подряд в очень небольшой дозе ( от трех до 5 капель), но дает самый мягкий стабильный результат. Глюкаферон помогает быстро реагировать на начинающуюся простуду, которая может стать причиной очередного обострения.
Но всегда сначала очищение! Иначе рискуете « поднять пыль».
Для освобождения организма от аллергенов у детей мы применяем те же натуральные препараты, что и для взрослых , но опять же уменьшая дозировку.
Воспользуйтесь консультацией для подбора индивидуальной схемы. Будем рады вам помочь.
Причиной стойкой бронхиальной астмы при которой ничего не помогает может быть наличие токсических веществ в организме и нарушение баланса жизненно-важных микроэлементов. Это довольно легко получить, просто живя в условиях плохой экологии. Особенно часто интоксикации образуются у жителей крупных городов. Именно накопление мышьяка, никеля, свинца, марганца, алюминия может быть тем самым постоянным провокатором для иммунитета, что не дает себя лучше чувствовать. Точно определить уровень полезных и вредных химических элементов в организме можно в уникальном анализе по волосам. Это доступно и открывает потрясающие возможности в освобождении от бронхиальной астмы. Узнайте подробнее как сделать этот анализ
источник

Анализ мокроты является обязательным при диагностике, с помощью которого врач может определить количество эозинофилов. Их показатель позволит дать точную оценку состоянию бронхов и наличие инфекции в дыхательной системе.
Сама же мокрота позволит изучить слизь на выявление бактерий, на присутствие или отсутствие гноя. Кроме того, если у больного частые и сильные приступы удушья, возможно наличие крови. Также о тяжести заболевания свидетельствует в наличии слизи повышенное количество нейтрофилов.
Выделение у больного мокроты при приступе является важным показателем наличия бронхиальной астмы. У каждого пациента она имеет свои особенности. При ее изучении можно определить характер течения болезни и подобрать соответствующее лечение, которое ослабит симптоматику и предотвратит приступы.
Бронхиальная слизь при исследовании имеет особенный цвет, запах и консистенцию, которые характерны именно для астмы. Она может быть вязкой, иметь слизисто-гнойные включения или кровяные прожилки. Если присутствует неприятный запах – это говорит о проблемах с органами дыхания или злокачественных образованиях. Если мокрота довольно густая, есть большой риск закупорки дыхательных путей.
Если цвет слизи имеет желтый или желто-зеленый оттенки, можно утверждать, что происходит распад в организме эозинофилов.
Именно поэтому проводят анализ мокроты, чтобы исключить у больного какие-либо другие заболевания дыхательной системы. Собранные данные позволят специалисту подобрать лечебную терапию, а также оценить ее эффективность.
С помощью этого диагностического метода врач определяет наличие бронхиальной астмы у больного. Лабораторные исследования слизи включают в себя определение ее физических составляющих, цитологию и бактериальный состав.
У здорового человека мокрота легко откашливается или проглатывается. У курящих людей, а также больных бронхитом или воспалением легких мокрота отхаркивается. Это нормальный показатель, который не должен вызывать беспокойства. Если количество выделений не превышает 100 мл в сутки – состояние крупных бронхов и трахей в норме.
Для организма слизь является важным компонентом. Она выполняет не только защитную функцию, но и способствует выведению из дыхательной системы мелких частиц, которые человек вдыхает, а также способствует очищению бронхиальной системы.
Если же выявлены патологии при лабораторных исследованиях, у больного присутствуют приступы удушья с незначительным количество мокроты, врач диагностирует астму. Поэтому анализ мокроты – один из главных показателей, который говорит о наличии или отсутствии заболевания.
Анализ могут назначать в следующих случаях:
- если больной страдает длительным кашлем с выделением мокроты;
- если диагностирован бронхит, воспаление легких и другие заболевания, связанные с дыхательной системой;
- при подозрении у больного туберкулеза;
- если есть подозрения на наличие злокачественных образований.
Собирать мокроту необходимо в стерильную емкость при приступе кашля. Лучше всего это делать в утреннее время, так как в этот промежуток времени в бронхах скапливается максимальное количество слизи. Необходимо собрать примерно 5 мл, чтобы у врача была возможность точно изучить все необходимые показатели.
Если слизь отходит плохо, можно для стимуляции выделения использовать ингалятор или провести специальный перкуссионный массаж. Если же данные манипуляции не будут способствовать отхождению выделений, больному ставят катетер. Его вводят в трахею для получения необходимого количества слизи.
Существуют правила, которые рекомендуется выполнять для сбора мокроты:
- За сутки перед сдачей анализа больному рекомендуется употреблять большое количество жидкости.
- Перед сбором обязательно проводят гигиенические процедуры ротовой полости.
- Прежде чем собирать слизь, сделать как можно глубже 3 вдоха.
- Собирают только слизь без слюны.
Емкость сдают максимум чем через 2 часа после сбора. Там проводится оценка слизи. Подсчитывается наличие в ней нейтрофилов, бактерий, фибрина и клеток эпителия. Для этого берут от 5 до 10 образцов, которые наносят на предметные стекла и высушивают перед анализом около 10 минут с использованием метилового спирта. Образцы окрашивают методами Грама и Романовского-Гимзе и изучают.
При высоком уровне нейтрофилов можно говорить о наличии инфекции. Если их больше 25 клеток, большая вероятность, что у больного бронхиальная астма. Если при анализе количество лейкоцитов составляет 50-90%, анализ подтверждает присутствие у человека астмы.
У здорового человека можно обнаружить цилиндрический мерцательный эпителий. При астме этот показатель выше 25. Обнаружение при анализе даже одного макрофага подтверждает наличие заболевания.
Если в анализе обнаружены спирали Куршмана и кристаллы Шарко-Лейдена, которые представляют собой желтоватые выделения в слизи, можно уверенно утверждать о наличии астмы у пациента.
В большинстве случаев она имеет вязкую консистенцию с наличием слизи, небольшого количества гноя или вкраплений крови. Чаще всего у нее неприятный запах, который связан с распадом или ростом злокачественных образований.
При тяжелых формах заболеваниях слизи довольно много, в результате чего она вызывает закупорку дыхательных путей, провоцируя приступ. Если при простудных заболевания она имеет прозрачный оттенок, при астме она желтого или зеленоватого оттенков. В некоторых случаях возможно наличие кровяных сгустков.
Узнайте какой у Вас кашель! Если у Вас долгое время присутствует кашель, то это возможно астма, проверьте:
Анализ мокроты – это важная составляющая для диагностики астмы. С его помощью врач подбирает лечение или корректирует его при недостаточной эффективности.
источник
Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
источник
Лечение такого сложного хронического заболевания, коим является бронхиальная астма, представляет собой длительный и ежедневный контроль над симптомами, главным образом, посредством вдыхания препарата, содержащего кортикостероидный гормон, или прием подавляющих воспалительную реакцию медикаментов, которые являются ингибиторами лейкотриена – компонента из группы липидных высокоактивных веществ, лежащего в основе зарождения и развития бронхиальной астмы. Лечение кортикостероидным гормоном длится, в среднем, не менее шести месяцев, а чаще всего продолжается на протяжении двух лет. В особо тяжелых случаях пациенты вынуждены принимать данный препарат на протяжении всей жизни. В момент острого приступа бронхиальной астмы пациентам приходится вдыхать специальное бронхорасширяющее средство. Длительное и ежедневное лечение, которое направлено на взятие под контроль непрерывного воспалительного процесса в дыхательных путях, лежащего в основе заболевания бронхиальной астмой, можно условно назвать контролирующей терапией. Использование бронходилататора (бронхорасширителя) для облегчения бронхоспазм (для ослабления спазм, которые жестокой хваткой сдавливают горло больного, словно удав сдавливает свою жертву) можно условно назвать терапией, облегчающей симптомы заболевания, в частности, в момент острых приступов астмы. Рассмотрим подробнее лечебные мероприятия, которые используются в рамках обеих терапий.
Когда-то в рамках лечения бронхиальной астмы медицина акцентировала свое внимание, главным образом, на том, чтобы взять под контроль бронхоконстрикцию, для чего широко использовались бронхорасширяющие средства. В большей массе своей доктора игнорировали важнейшую роль воспалительного процесса в развитии данного заболевания. Однако постепенное осознание той роли, которую играет воспалительный процесс в патогенезе (зарождении и развитии) бронхиальной астмы, значительно сместило центр внимания специалистов в сторону применения длительного и постоянного лечения, как основного метода борьбы с данной болезнью. Лечение воспалительного процесса является крайне необходимой составляющей всей борьбы с бронхиальной астмой, так как оно позволяет предотвратить повреждение дыхательных путей, известное как ремоделирование дыхательных путей. Исследователи продемонстрировали, что практически во всех случаях астмы у человека, страдающего от данного заболевания, наблюдается хронический воспалительный процесс в дыхательных путях. Фактически, это лежащее в основе болезни постоянное воспаление может быть настолько обширным у некоторых пациентов, что их дыхательные пути могут находиться в полузакрытом состоянии почти все время, причем сами больные об этом могут и не знать. Таким образом, для того чтобы контролировать болезнь на постоянной основе, напрашивается вполне естественный вывод о необходимости контроля воспалительного процесса. Ниже представлены описания принципа действия наиболее распространенных препаратов, которые осуществляют этот контроль.
1. Ингаляционные кортикостероидные препараты
Наиболее широко используемыми ингаляционными кортикостероидными препаратами являются действующие вещества под названием беклометазон дипропионат, будезонид, флутиказон и циклесонид, которые могут выпускаться под различными коммерческими названиями. Длительное и регулярное применение кортикостероидных препаратов (с приемом ингибиторов лейкотриеновых рецепторов в качестве дополнительной терапии, или без него) является главным лечебным мероприятием, которое насущно необходимо для того, чтобы взять под контроль бронхиальную астму не только у взрослых и подростков, но и у детей старше двух лет. Ингаляционные кортикостероидные препараты оказывают сильное противовоспалительное действие, но не могут считаться эффективным методом лечения в случае проявления бронхоспазм. Однако когда удается взять под контроль протекание воспалительного процесса, риск повторения острых приступов бронхиальной астмы значительно уменьшается, следовательно бронхорасширяющие средства будут применяться пациентом лишь в крайнем случае, когда приступ, все же, произошел. Вдыхание кортикостероидных препаратов сдерживает распространение воспалительного процесса в целом, лежащего в основе заболевания, так как способствует уменьшению воспаления и хронической отечности малых дыхательных путей (как неотъемлемых симптомов воспалительного процесса). Уменьшение отечности ведет, в свою очередь, к тому, что воздушные пути дольше остаются в более открытом состоянии. Если слизистая оболочка (то есть, внутренний слой бронхов) не воспалена, пациент менее чувствителен к естественным раздражителям заболевания, а частота и интенсивность симптомов будут значительно ниже. Симптомы уменьшаются до одного-двух в неделю, в то время как максимальное улучшение наступит не раньше, чем через полгода. Однако если неожиданно прекратить лечение, контроль над заболеванием, который удалось обеспечить, может быть потерян буквально за одну неделю. Ингаляционные кортикостероидные препараты являются безопасной опцией и для лечения детской бронхиальной астмы, если применяемые дозы будут не выше тех, которые необходимы для того, чтобы взять контроль над данным заболеванием (к примеру, 100-200 микрограмм будезонида в день при обычной астме и 400 микрограмм препарата в день при астме, вызванной физической нагрузкой). Превышение дозировки может негативно влиять на рост детского организма.
2. Иингибиторы лейкотриеновых рецепторов
Когда говорят об ингибиторах лейкотриеновых рецепторов, то имеют в виду, в первую очередь, активные вещества монтелукаст и зафирлукаст. Препараты-ингибиторы лейкотриеновых рецепторов являются одними из самых новейших средств, которые были разработаны специально для борьбы с астмой. Принцип действия данных препаратов заключается в блокировании действия лейкотриенов (так называемых медиаторов воспаления), представляющих собой один из наиболее мощных химических классов веществ, которые принимают активное участие в зарождении и развитии воспалительного процесса дыхательных путей, характеризующего бронхиальную астму. Обычно лечение ингибиторами используется как дополнительная опция к лечению ингаляционными кортикостероидными препаратами, когда лечение кортикостероидами не приносит удовлетворительных результатов. Однако препараты-ингибиторы лейкотриеновых рецепторов могут быть рассмотрены в качестве основного метода лечения бронхиальной астмы для некоторых пациентов, особенно для детей, у которых данное заболевание имеет легкую форму. Также их рекомендуют для детей, которые страдают от хронического ринита, от астмы, вызванной физической нагрузкой, и от так называемой аспириновой астмы, при которой сужению бронхов способствуют нестероидные противовоспалительные препараты, в частности, аспирин. Так как ингибиторы выпускаются не только в виде таблеток, но и в виде микстуры, данные препараты удобно давать как очень маленьким пациентам, так и очень пожилым, а также тем, кто страдает расстройствами координации в пространстве. Эти лекарства назначают детям, которым уже исполнилось шесть месяцев. Прием препаратов-ингибиторов лейкотриеновых рецепторов позволяет снизить ежедневную дозу ингаляционных кортикостероидных препаратов. Данное лечение (прием кортикостероидных препаратов с ингибиторами лейкотриеновых рецепторов или без них) позволяет взять под контроль воспалительные процессы в дыхательных путях страдающих от астмы людей. Препараты необходимо принимать ежедневно на регулярной основе – даже если вы почувствовали, что симптомы бронхиальной астмы отступили и давно не давали о себе знать. Одна из самых больших ошибок людей, которые лечатся от астмы, заключается в том, что они прекращают принимать медикаментозное лечение сразу же, как только чувствуют определенное улучшение. Но стоит только начинать пропускать прием лекарств, как воспалительный процесс возникает вновь, со всеми вытекающими отсюда последствиями в виде симптомов различной степени тяжести.
3. Пероральные кортикостероидные препараты
Обычно речь идет о препаратах со следующими действующими веществами – преднизон, преднизолон, метилпреднизон и метилпреднизолон (урбазон). Если бронхиальную астму не удается взять под контроль, данные препараты могут быть назначены в рамках одного из шагов лечения, наряду с ингаляционными кортикостероидными препаратами и/или препаратами-ингибиторами лейкотриеновых рецепторов и длительно действующими бета-агонистами. Однако пероральные кортикостероидные препараты не следует рассматривать в качестве препаратов для длительного лечения, так как сообщается о серьезных побочных эффектах, к которым приводит их длительный прием. Обычно такие препараты назначают для того, чтобы взять под контроль воспалительный процесс так быстро, насколько это возможно, что бывает необходимо в период регулярного повторения острых приступов бронхиальной астмы. Длительный прием пероральных кортикостероидных препаратов способен привести к задержке роста детей, вызвав множество побочных эффектов. Обычно данные препараты назначают для приема взрослыми пациентами в течение десяти дней, а для приема детьми – в течение пяти-семи дней. При этом доза, способная приостановить воспалительный процесс, колеблется в пределах от одного до двух миллиграмм на один килограмм веса ежедневно. На самом деле, данный вид лечения является нежелательным и используется лишь в качестве своеобразной терапии, облегчающей симптомы в период частого повторения острых приступов бронхиальной астмы. Если вы уже принимаете данный вид лечения, имеет смысл чаще советоваться с доктором о возможности перехода с пероральных на ингаляционные кортикостероидные препараты.
4. Длительно действующие бета-агонисты
Так называемые, длительно действующие агонисты бета2-адренорецепторов включают в себя препараты с действующими веществами салметерол и формотерол. Салметерол доступен в виде ингалятора от астмы и в виде так называемого аккухалера – дозированного аэрозольного ингалятора, заполненного сухим лекарством в виде порошка. Формотерол также доступен в виде обычного ингалятора и в виде аккухалера. Данный препарат обеспечивает длительное облегчение при бронхоспазмах, однако его противовоспалительное действие достаточно слабое. Также его нельзя использовать в качестве единственного лечения от астмы (особенно, что касается детей четырех лет или меньше), а лишь в комбинации с ингаляционными кортикостероидными препаратами. Эффект от применения данного лекарства длится 12 часов. В принципе, любые препараты данной группы должны использоваться лишь в комплексе с лечением ингаляционными кортикостероидными препаратами. Для того чтобы облегчить больным прием данных препаратов, многие фармакологические компании выпускают их в виде одного устройства, в котором кортикостероидные препараты смешаны с длительно действующими агонистами бета2-адренорецепторов. К примеру, можно найти салметерол в комбинации с флутиказоном, формотерол в комбинации с будезонидом и так далее.
Кромолины являются ингибиторами секреции гистамина в тучных клетках. Речь идет о таких действующих веществах, как недокромил натрия и кромогликат натрия. Эти препараты предлагают нестероидное лечение, которое способствует снятию воспаления. Кромолины никогда не рассматриваются в качестве единственного и самостоятельного лечения от бронхиальной астмы, особенно в свете доступности более современных и эффективных препаратов (ингаляционных кортикостероидных препаратов и ингибиторов лейкотриеновых рецепторов). Если ваш лечащий доктор прописал вам кромолины в качестве единственного и самостоятельного лечения, имеет смысл узнать мнение по данному поводу и других специалистов.
6. Теофиллин замедленного высвобождения
Данный препарат имеет достаточно слабый противовоспалительный эффект, а его длительное использование не рекомендуется ввиду наличия многочисленных нежелательных побочных эффектов. Фактически, сейчас теофиллин рассматривают, как устаревший препарат для лечения астмы, и использовать его следует лишь в качестве дополнительного лечения в комбинации с другими препаратами, о которых говорилось выше.
Бронхорасширяющие средства быстрого и кратковременного действия включают в себя препараты, содержащие такие активные вещества, как сальбутамол и тербуталин – наиболее часто используемые лекарства против приступов астмы. Данные препараты относятся к так называемой терапии первой линии и приносят облегчение от острых приступов астмы. Их повсеместно рекомендуют в комплексе с препаратами, контролирующими воспалительный процесс. Каждое применение подобных препаратов обеспечивает быструю реакцию организма, однако эффект исчезает через четыре-шесть часов после его использования. Собственно, поэтому их и называют бронхорасширяющими средствами быстрого и кратковременного действия. Несомненное преимущество данных лекарств заключается в том, что они обеспечивают вам мгновенный эффект, в то время как вашу грудь начинает опутывать железный обруч очередного острого приступа бронхиальной астмы. Работают препараты следующим образом: они расслабляют сократившиеся гладкие мышцы, которые окружают бронхи, позволяя таким образом дыхательным путям расшириться. Дыхательные пути, которые и так несколько сужены из-за воспалительного процесса, который привел к набуханию слизистой оболочки бронхов, во время приступа могут практически полностью закрыться. Бронхорасширяющие средства, хотя и способны расслабить сократившиеся мышцы, что позволяет человеку, страдающему от острых симптомов астмы, начать дышать более свободно, никоим образом не влияют на протекающий воспалительный процесс. Так называемые бронхорасширители следует применять, к примеру, перед началом спортивных тренировок, если человек испытывает приступы астмы, вызванные физической нагрузкой.
Как правило, препараты, контролирующие воспалительный процесс, как и препараты, контролирующие острые приступы бронхиальной астмы, принимаются внутрь посредством вдыхания (то есть, доступны в виде ингаляторов). Однако и те и другие лекарства могут быть назначены в виде таблеток, особенно в случаях, когда требуется немедленная помощь. Следует подчеркнуть еще раз, что препараты, контролирующие острые приступы астмы (бронхорасширители), не снижают интенсивность воспалительного процесса. В то же время использование противовоспалительных препаратов, в свою очередь, не способно взять под контроль бронхоконстрикционный процесс в момент острого приступа.
Помимо вышеперечисленных методов лечения бронхиальной астмы, существует ряд дополнительных медицинских опций, которые помогают людям, страдающим от данного состояния, бороться с симптомами болезни. Существует также ряд препаратов, которые являются неэффективными для лечения данного состояния, однако их могут назначать для ослабления реакции организма на аллергические раздражители, приводящие к зарождению и развитию бронхиальной астмы.
Сублингвальная иммунотерапия является безопасным и эффективным методом лечения, который рекомендуют в качестве дополнительной опции для пациентов старше пяти лет при астме легкой или средней степени тяжести, а также при диагностированной сенной лихорадке (аллергическом рините). Однако данный вид лечения назначается лишь после проведения специального анализа крови, который позволяет выявить реакцию вашего организма на определенные аллергены.
Противогистаминные средства используются для смягчения аллергических реакций, таких как сенная лихорадка, однако они не приносят пользы при лечении астмы.
Необходимость в антибиотических средствах является крайне редким явлением при бронхиальной астме, так как основными причинами зарождения и развития этого заболевания являются различные вирусные инфекции.
Седативные препараты (снотворные и транквилизаторы)
Категорически необходимо избегать приема седативных препаратов, так как они могут подавлять дыхательную функцию, лишь усиливая симптомы бронхиальной астмы. Это особенно опасно тогда, когда речь идет о пациентах, страдающих от тяжелых случаев данного заболевания.
Многочисленные микстуры и другие препараты от кашля не смогут помочь вам избавиться от кашля при бронхиальной астме, как и от других симптомов данной болезни (к примеру, от сдавливающего грудь ощущения). Кашель при астме является, скорее, сигналом о необходимости принятия препаратов, обеспечивающих контроль над острыми приступами при данной болезни, которые и следует использовать вместо микстуры от кашля.
Муколитические (разжижающие слизь) препараты
Данные медицинские препараты предназначены для разжижения субстанции, содержащей слизь и мокроту в бронхах. Однако при бронхиальной астме прием данных препаратов способен, фактически, спровоцировать кашель или усилить его.
Обычные методы физиотерапевтического лечения, которые приводят к разжижению слизи в бронхах, могут лишь усилить чувство дискомфорта, именно поэтому физиотерапия не рекомендована при бронхиальной астме.
Речь идет об упражнениях, которые учат пациента правильно выдыхать, более эффективным образом используя свою диафрагму, что позволяет очистить легкие от углекислого газа. Данное мероприятие способно принести значительную пользу для некоторых людей, страдающих от бронхиальной астмы. Однако оно ни в коем случае не заменит регулярные мероприятия в рамках мероприятий по контролю воспалительного процесса.
Потребление достаточного количества воды
Данное мероприятие может иметь известную пользу, как для детей, так и для взрослых, так как больным астмой очень часто грозит дегидратация ввиду сильного потоотделения и явления гипервентиляция легких. Однако главное не переусердствовать при потреблении жидкости, потребляя именно то максимальное количество жидкости в день, которое необходимо организму для нормального его функционирования.
Гомеопатические средства и средства альтернативной медицины
Методы гомеопатии и различные препараты альтернативной медицины никоим образом не исключают необходимость приема при бронхиальной астме предписанных врачами медикаментов и видов лечения. На самом деле, доказательств пользы гомеопатии и альтернативной медицины для лечения астмы крайне мало. Однако если же вы категорически вознамерились использовать методы гомеопатической медицины при астме, необходимо регулярно консультироваться по этому поводу со специалистом, который назначает вам лечение в рамках традиционной терапии.
источник