При переходе воспалительного процесса из носовой полости при ОРЗ, ОРВИ, бактериальном заражении, например стафилококке, стрептококке, или же при наличии воспалительного процесса на верхушках корней зубов верхней челюсти, может развиться гайморит. Иногда встречается посттравматический гайморит, гайморит грибковой природы, гайморит в связи с наличием инородного тела.
Причины гайморита у детей
У детей гайморит часто развивается после перенесенных «детских» болезней — кори, скарлатины, ветряной оспы, ОРЗ, ОРВИ. Инфекция в гайморовы пазухи чаще всего попадает через кровь, нос, через больные зубы.
- вялое течение заболевания, при котором сохраняются насморк, периодические головные боли, частые недомогания;
- нормальная температура тела при общей слабости;
- ослабление организма;
- гнойные выделения с неприятным запахом.
Но самое главное отличие – явное протекание воспаления только в одной полости, то есть наблюдается заложенность носа только с одной стороны. Через некоторое время заложенность может перейти на другую сторону. Соответственно, воспаление в одной пазухе спадет, а в другой — возобновится с новой силой.
Диагностика заболевания осуществляется на основании жалоб пациента, рентгенографии пазух носа и результатов анализов.
Лечить такое осложнение гайморита, как хроническая форма — крайне неприятно и, как с прискорбием отмечает современная медицина, часто выздоровление наступает лишь после длительного приема лекарств. Даже самые сильные современные препараты и проверенные временем народные средства дают временное облегчение, и только настойчивое воздействие на заболевание различными методами может помочь избавиться от болезни.
Первыми берут на себя удар нос и глотка. Постоянно поддерживающийся воспалительный процесс на слизистой оболочке носовых ходов ведет к ее утолщению (гипертрофии). Со временем на ней могут образовываться доброкачественные опухолевидные образования – полипы. Они еще больше затрудняют носовое дыхание и способствуют дальнейшему отеку слизистой оболочки.
В глотке инфекционно-воспалительному процессу подвергаются миндалины. Они представляют собой образования из лимфоидной ткани и имеют сложное разветвленное строение. Благодаря этому инфекция в них отлично чувствует себя, растет и размножается.
Острое воспаление небных миндалин называют ангиной, которая протекает с очень высокой температурой. При поражении глоточной миндалины формируются аденоиды, которые чем-то схожи с полипами, но находятся в глотке.
Инфекция из носовых пазух может проникать в верхние дыхательные пути и вызывать инфекционные ангины, бронхиты и даже бронхиальную астму. Кроме того, довольно часто после перенесенного гайморита может развиваться воспаление легких.
В случае с поражением сердечно-сосудистой и дыхательной системы гайморит формирует порочный круг – недостаточность этих систем формирует условия для развития гайморита, который, в свою очередь, приводит к нарушению работы сердца и дыхательной системы.
Сам процесс дыхания посредством ротовой полости чреват целым рядом заболеваний – слизистая пересыхает и воспаляется, становясь лёгкой добычей для патогенных микроорганизмов, которые без труда попадают в дыхательные пути. От перманентной бактериальной инфекции изо рта у больного плохо пахнет.
Вероятность пневмонии на фоне хронического гайморита существенно возрастает, поскольку патогенная флора проникает как при вдохе, минуя пересушенные слизистые, так и непосредственно из колоний бактерий в гайморовых пазухах.
Носоглотка, включая нёбные миндалины страдают первыми. Пересохшая слизистая воспаляется, на неё садится инфекция, формируя нагноение. Параллельно – гипертрофия слизистой вызывает полипоз. Полипы, в свою очередь, дополнительно затрудняют носовое дыхание.
Внутричерепные риногенные осложнения встречаются реже отогенных, но смертность при них очень высокая.
Воспаление мягкой мозговой оболочки, это называется арахноидитом. Может развиться абсцесс мозга или мозговых оболочек (в зависимости от локализации различают экстрадуральный и субдуральный абсцессы).
Когда воспаляется твердая мозговая оболочка, это называется менингитом (бывает серозный и гнойный).
Еще одно неприятное осложнение, это тромбоз синусов твердой мозговой оболочки, и как следствие, риногенный сепсис.
Преобладающая инфекция постоянно прогрессирует в верхних дыхательных путях и может спровоцировать такие инфекционные заболевания, как ангина и бронхит; не исключено развитие бронхиальной астмы, а в более сложных клинических картинах преобладает воспаление легких.
Результаты эндоскопической диагностики могут быть следующими:
Кости и мягкие ткани выглядят нормально.
- Имеется припухлость и покраснение (воспаление) в слизистой оболочке
- Носовые проходы заблокированы или имеют необычный размер/форму
- Бесцветная густая слизь выделяется из открытий пазухи
- Внутри носа видны полипы или инородные тела
Эндоскопическая диагностика является лучшим методом изучения носовых путей и отверстий пазухи, так как может обнаружить небольшие наросты в носу (полипы) и другие проблемы, которые оказались незаметными при обычном исследовании.
Анализ образцов содержимого пазух
ЛОР может взять пораженную инфекцией слизь для исследования организмов. Это более инвазивное исследование, по сравнению с приведёнными выше. Во время такой процедуры врач вводит иглу в пазуху через кожу (или десну) и кости в попытке вывести жидкость, которая может быть отправлена в лабораторию для анализа. Любая бактерия может быть определена, как правило, менее чем за 2 дня. Клетки, взятые из образца, могут быть изучены под микроскопом. Полость пазухи затем обычно промывается физиологическим раствором.
Для лечения гайморита могут быть прописаны соответствующие антибиотики. Эта процедура используется редко, так как менее удобна, чем томография. Стандартные антибиотики обычно эффективны, но не всегда известны точные бактериальные причины.
Процедура осуществляется для определения бактерий, вирусов или грибков, вызывающих инфекцию, и подбора наиболее эффективных для лечения гайморита лекарств. Прокол иглой может быть необходим при повторяющемся гайморите. Более точная информация о причинах, вызывающих инфекцию, поможет врачу и вам принять более правильные решения в лечении гайморита.
Могут быть определены организмы, вызывающие инфекцию. Другие тесты могут определить, какой антибиотик будет наиболее эффективным для лечения инфекции.
Эта процедура считается необходимой лишь тогда, когда стандартные антибиотики не помогают.
Обычно делается отоларингологом (ЛОР).
Процедура бывает несколько дискомфортной и изредка может привести к распространению инфекции. Детям и некоторым из взрослых может потребоваться медицинская помощь для сохранения спокойствия и облегчения боли. В некоторых случаях применяется общая анестезия.
У многих людей гайморит и астма развиваются одновременно. В США как минимум половина больных астмой средней и высокой тяжести также страдает хроническим гайморитом.
В дополнение ко всем проблемам, вызванным астмой, гайморит обычно усугубляет их. Это может делать вас больными и несчастными, но без хорошего лечения симптомы гайморита могут длиться в течение нескольких лет. Ещё хуже, если болезни будут ухудшать друг друга. Гайморит может вызывать более тяжелые приступы астмы. Поэтому не только астма увеличивает шансы развития гайморита, но и гайморит может сделать астму менее контролируемой.
Однако есть хорошие новости. Существует множество методов лечения, как гайморита, так и астмы. Исследования показывают, что лечение одной болезни часто помогает облегчить симптомы другой. Ключ заключается в том, чтобы обращать внимание на обе болезни одновременно.
Несмотря на то, что в организме имеется множество пазух, данный термин обычно используется для обозначения придаточных пазух носа. Это группа из четырёх полых полостей в области лица, в районе щёк и глаз. Они связаны носовыми проходами и помогают согреваться, увлажняют и очищают воздух, которым мы дышим. Гайморит — это воспаление или инфицированность этих пазух.
Так же, как и слизистая оболочка носа, слизистая пазухи может раздражаться или припухать от аллергенов, вирусов или бактериальной инфекции. Обычно раздражителями пазухи являются:
- Простуда или вирусная инфекция
- Загрязнения воздуха, смог
- Аллергия
- Сухой или холодный воздух
- Озон
При раздражении тканей пазухи, она выделяет слизь. Если количество слизи и воздуха увеличивается, вы начинаете чувствовать болезненное давление в области пазух. Оно знакомо также как головная боль от гайморита. Некоторые общие признаки боли в области пазух:
- Боль во лбу
- Зубная боль в верхней челюсти
- Боль вокруг глаз
- Боль в шее, ушах и верхней части головы
Тяжелые формы гайморита могут также приводить к:
- Толстой желтой или зелёной слизи
- Выделениям слизи из носа
- Заболеванию горла
- Повышенной температуре
- Слабости
- Усталости
- Кашлю
Как правило, гайморит вызывается вирусами, теми же что и простуда. Но если проходы пазухи слишком долго блокированы, бактерии могут вторгаться, вызывая вторичные инфекции. Блокировка нескольких пазух может привести к хроническому гаймориту.
Какова связь между астмой и гайморитом?
Многие исследования доказывают связь между гайморитом и астмой. Одно из исследований 2006 года показало, что в отличие от одной только астмы, люди с обоими заболеваниями:
- Обычно имеют более серьёзные симптомы астмы
- Могут иметь более тяжелые вспышки астмы
- Чаще страдают бессонницей
Риск развития гайморита может быть разным для всех больных астмой. Другие исследования 2006 года показали, что гайморит в сочетании астмой чаще встречается у женщин. Также он более распространён среди людей с белой кожей, чем среди других рас. Изжога и курение могут увеличить риск развития гайморита при астме.
Исследования также показали, что астма сложнее переносится человеком, чем гайморит. И у людей с тяжелой формой астмы гайморит только усиливает её.
Как лечат астму и гайморит?
Лечение играет важную роль в предотвращении усугубления гайморита. Повторимся, что так как болезни связаны между собой, лечение гайморита способно облегчить симптомы астмы.
Если вы страдаете гайморитом и астмой, врач может порекомендовать:
- Противозастойные или антигистаминные лекарства.
Всегда консультируйтесь с врачом, прежде чем использовать назальные спреи. Иногда они могут дать обратный эффект, усилив блокировку проходов. Вы можете попробовать полоскание или промывание носа тёплой солёной водой или вдыхание пара.
Если пазухи воспалены повторной бактериальной инфекцией, могут потребоваться антибиотики. Врач может прописать их на 10-14 дней. Помните, что антибиотики будут работать только в случае бактериальной инфекции. Они не влияют на вирусы.
Людям, страдающим аллергией, нужно контролировать воздействие аллергенов. Это не только будет облегчать симптомы астмы, но и снизит риск развития гайморита. Избегайте любых аллергических раздражителей, таких как сигаретный дым. Вы также можете обсудить с врачом возможность прохождения курса уколов от аллергии.
В некоторых случаях требуется более обширное лечение. Физические проблемы с носовыми проходами могут привести к развитию хронического гайморита. К ним относятся узкие носовые проходы, отклонения перегородки или полипы — небольшие наросты в носу. Иногда хирургическая операция решает эти проблемы.
Может ли слизь в горле спровоцировать астму?
Если вы ощущаете густую мокроту в горле — это может привести к инфекции. Железы в горле и носу непрерывно производят слизь (1-2 литра ежедневно), что помогает очищать носовые слизистые оболочки, утепляет воздух, которым мы дышим, и фильтрует посторонние вещества при вдыхании. Слизь также защищает от инфекции.
В обычных условиях горло увлажняется выделениями из слизистых желез горла и носа. Это часть системы ресничек носовой оболочки, которая защищает нас от болезней. Когда количество жидкости, выделяемой носом и пазухой, уменьшается, и реснички носа и пазухи замедляют работу, жидкость не густеет и вы чувствуете её присутствие. Толстая слизь обычно вызывает неприятные ощущения и заражения, поэтому организм пытается избавиться от неё сильным кашлем для очистки горла.
Иногда слизь в горле связана с астмой, так как густая слизь проходит от задней части носа к задней части горла, в результате чего горло и бронхи пытаются очиститься с помощью кашля.
Как гайморобронхический синдром связан с астмой?
Гайморобронхический синдром представляет собой сочетание гайморита с проблемами нижних дыхательных путей, такими как бронхит и астма. Такая болезнь может быть вызвана аллергией или инфекцией, либо она может оказаться хронической. Заболевания лёгких бывают нескольких типов, таких как острый инфекционный бронхит, рецидивирующие приступы бронхита, хронический бронхит, астма или нечто трудно контролируемое.
Похоже, что гайморит приводит к снижению симптомов дыхательных путей, таких как астма, из-за постоянной слизи в горле от воспалительных или инфекционных выделений в задней части носа или горла. Это раздражение в горле может привести к сужению бронхов и рефлексивно передаваться в нервную систему. Также слизь в горле из верхних дыхательных путей может провоцировать вторичные воспалительные реакции в лёгких, вызывая астму или бронхит.
Фитопрограмма «Санация организма. Сила иммунитета» >>
источник
Наиболее частыми сопутствующими заболеваниями ЛОР-органов у больных астмой являются: хронический тонзиллит, хронический ринит и гайморит, полипоз носа и придаточных пазух. Нередко возникает вопрос: нужно ли удалять миндалины при хроническом тонзиллите? По этому вопросу двух мнений быть не может: с удалением миндалин при хроническом тонзиллите не стоит торопиться, даже если на этом настаивает ЛОР-врач. Ведь миндалины — это естественный защитный барьер на пути инфекции.
В то же время миндалины при хроническом тонзиллите нередко являются очагом рецидивирующей гнойной инфекции, провоцирующим обострение бронхиальной астмы. Поэтому первое, что нужно попытаться сделать, — это пройти 2–3 курса консервативного лечения путем промывания лакун миндалин и вымывания гнойных пробок различными антисептическими и противовоспалительными растворами. При лечении у квалифицированного врача этот метод в 80–90% случаев дает положительный результат уже после одного-двух курсов, а повторные профилактические курсы лечения обеспечивают стойкую ремиссию и в ряде случаев излечение от этого заболевания.
И только при неэффективности нескольких попыток консервативного лечения следует решать вопрос о возможности удаления миндалин. При этом нужно иметь в виду, что после оперативного вмешательства может ухудшиться течение бронхиальной астмы. Поэтому перед проведением операции по удалению миндалин следует обязательно проконсультироваться с пульмонологом и усилить противоастматическую терапию.
Особая осторожность необходима при оперативных вмешательствах в полости носа и придаточных пазух. Нередки случаи, когда приступы удушья начинались именно после операций по поводу полипов или хронического гайморита. Во многих случаях астма после этих операций протекает тяжелее, а приступы удушья уже не контролируются ранее эффективными препаратами. Поэтому имейте в виду, что все вопросы, связанные с оперативными вмешательствами на ЛОР-органах, необходимо решать совместно с пульмонологом и только после неэффективности повторных курсов консервативного лечения.
Мной апробирована собственная система лечения хронического гайморита, включающая тепловые процедуры, промывания носа и дыхательные упражнения. В 80–90% случаев при правильном выполнении этот метод дает положительные результаты без каких-либо побочных действий. Попробуйте его на практике, и вы не пожалеете.
5. 1. Тепловые процедуры при гайморите
Для проведения прогреваний гайморовых пазух в домашних условиях нужно сшить из плотной белой ткани мешочек длиной 10–15 см и шириной 3–4 см. Лицам с чувствительной и нежной кожей мешочек рекомендуется сшить двух- или трехслойным. Для тепловых процедур можно использовать нагретый песок или поваренную соль, натертую мякоть горькой редьки, горчицу. Мешочек с содержимым накладывают на область носа и гайморовых пазух на 20–30 мин. После прогревания необходимо оставаться в тепле в течение двух-трех часов, поэтому лучше процедуры проводить на ночь. Количество процедур обычно составляет 10–15 на курс лечения.
В случае местного раздражения или ожога кожи, возникшего при чрезмерной длительности прогревания, необходимо сделать перерыв на один-два дня. Кожу в месте ожога следует смазывать любым растительным маслом (оливковым, подсолнечным, облепиховым, шиповника). В дальнейшем продолжительность процедур уменьшить до 10–15 мин.
5. 2. Ежедневные промывания носа
Для проведения промываний можно использовать обычную чайную чашку емкостью 100–150 мл. Промывания проводят в ванной комнате, над раковиной. Погрузив нос в раствор для промывания, очень медленно обеими ноздрями небольшими порциями втягивают носом раствор, выплевывая его изо рта вместе с вымываемой из носоглотки слизью. Промывание продолжают до полного использования всего объема раствора (100–150 мл). В течение некоторого времени после процедуры из носа может отходить слизь, поэтому, если вам назначены капли в нос (противовоспалительные или противоаллергические), закапывать их рекомендуется спустя 20–30 мин. Если перед проведением промываний затруднено носовое дыхание, рекомендуется за 5–10 мин до процедуры закапать нафтизин, галазолин или другие противоотечные средства. Промывания рекомендуется проводить два раза в день — утром и вечером. Абсолютно безвредными средствами для промываний являются 0,9% раствор поваренной соли (физиологический), 2% раствор питьевой соды или растворы этих же солей на фурацилине. Если в носоглотке скаплива-ется большое количество вязкой и густой слизи, предпочтение следует отдавать раствору соды, способствующему ее разжижению.
5. 3. Дыхательные упражнения при гайморите
1. Встать прямо. После полного выдоха сделать быстрый максимально глубокий вдох, так, чтобы надулись щеки (как воздушный шар). Большими пальцами закрыть уши, средними зажать нос, опустить голову так, чтобы подбородок касался груди. Задержать дыхание (со счетом) до максимально возможной паузы. После паузы поднять голову и, не открывая носа и ушей, с плотно закрытым ртом, с усилием сделать от 3 до 10 «выдохов» через зажатый нос, не выпуская воздуха. Затем опустить руки и сделать спокойный выдох через открытый нос. Повторить 3–5 раз. Длительность задержки дыхания ежедневно увеличивать на 1 счет и довести от 30 до 100 сек.
2. Стоя сделать полный выдох. Зажать большим и указательным пальцами нос. С закрытым ртом делать глубокий «вдох» через нос продолжительностью 5–10 сек. Упражнение выполняется с постепенно нарастающим усилием. Повторить до 10 раз. В процессе выполнения упражнения в нос втягивается слизь из пазух, ее необходимо высмаркивать.
3. Встать прямо, руки опустить. Сделать полный выдох. Затем начать быстрое поверхностное дыхание носом: попеременно вдыхать и выдыхать, не давая при этом воздуху достичь легких (только «нюхать» воздух). Вдыхать и выдыхать максимально быстро, но без напряжения и не задерживая воздух в легких. Начальный темп — 30 циклов вдох-выдох в минуту. Довести постепенно до 60 циклов в минуту. Упражнение выполнять до 3 мин. После каждого упражнения необходимо сделать, не торопясь, 10 спокойных глубоких вдохов и выдохов. ДЫХАТЕЛЬНЫЕ УПРАЖНЕНИЯ ЛУЧШЕ ВЫПОЛНЯТЬ ПОСЛЕ ПРОМЫВАНИЯ НОСОГЛОТКИ.
Проводить лечение по этой системе можно и при других заболеваниях носа и придаточных пазух. При наличии полипоза исключают тепловые процедуры. Курс лечения хронического гайморита по данной системе, обеспечивающий хорошее самочувствие на длительный срок, составляет два-три месяца. В периоды эпидемий респираторных инфекций промывания носа антисептическими растворами и занятия дыхательными упражнениями служат отличным средством профилактики «сползания» инфекции в нижние дыхательные пути из носоглотки и обострения бронхиальной астмы!
Попробуйте эту систему, и вы убедитесь в ее полезности. ПРОТИВОПОКАЗАНИЕМ ДЛЯ ПРОМЫВАНИЙ НОСА И ДЫХАТЕЛЬНЫХ УПРАЖНЕНИЙ ПО ЭТОЙ СИСТЕМЕ ЯВЛЯЮТСЯ ЗАБОЛЕВАНИЯ СРЕДНЕГО УХА! В этих случаях рекомендуется обратиться к квалифицированному ЛОР-специалисту.
источник
Другой не менее частой проблемой у больных астмой являются сопутствующие заболевания ЛОР-органов: хронический тонзиллит, хронический гайморит, полипоз носа и придаточных пазух. Часто возникает вопрос: «Нужно ли удалять миндалины при хроническом тонзиллите?» Первое, что необходимо понять: с удалением миндалин при хроническом тонзиллите не стоит торопиться, даже если на этом настаивает ЛОР-врач. Удаление миндалин — это устранение естественного защитного барьера на пути инфекции. С другой стороны, хронический тонзиллит — это очаг рецидивирующей гнойной инфекции, нередко провоцирующий обострение бронхиальной астмы. Поэтому первое, что нужно попытаться сделать-это пройти 2-3 курса консервативного лечения путем промывания лакун миндалин и вымывания гнойных пробок различными антисептическими растворами. При лечении у квалифицированного врача этот метод в 80-90% случаев дает положительный результат уже после одного-двух курсов , а повторные профилактические курсы лечения обеспечивают отсутствие обострений этого заболевания. Только при неэффективности нескольких попыток консервативного лечения у опытного специалиста следует решать вопрос о возможности удаления миндалин. При этом необходимо обязательно иметь ввиду, что после оперативного вмешательства может ухудшиться течение бронхиальной астмы. Поэтому необходимо перед проведением операции по удалению миндалин проконсультироваться с пульмонологом и усилить противоастматическую терапию.
Особую осторожность необходимо проявлять при оперативных вмешательствах в полости носа и придаточных пазухах. Нередки случаи, когда приступы удушья начинались именно после операций по поводу полипов или хронического гайморита. Во многих случаях астма начинает протекать тяжелее после этих операций, а приступы удушья не контролируются ранее эффективными препаратами. Поэтому имейте ввиду, что все вопросы, связанные с оперативными вмешательствами на ЛОР-органах необходимо решать только совместно с пульмонологом и только после неэффективности повторных курсов консервативного лечения. Нами апробирована собственная система лечения хронического гайморита, включающая тепловые процедуры, промывания носа и дыхательные упражнения. В 80-90% случаев этот метод дает положительные результаты и не дает никогда побочных действий. Попробуйте его на практике и Вы не пожалеете.
1. Тепловые процедуры при гайморите
Для проведения прогреваний гайморовых пазух в домашних условиях необходимо сшить из плотной белой ткани длинный мешочек размером 15,0 х 3,0 см. Лицам с чувствительной и нежной кожей мешочек рекомендуется сшить двух-трехслойным. Для проведения прогреваний мешочек с содержимым накладывается на область носа и гайморовых пазух на 20-30 мин. После прогревания необходимо оставаться в тепле в течение 2-3 часов, поэтому лучше процедуры проводить на ночь. Для прогреваний можно использовать нагретый песок, поваренную соль, натертую мякоть горькой редьки, горчицу. Количество процедур обычно составляет 10-15 на курс лечения. В случае местного раздражения или ожога кожи, обычно возникающего при чрезмерной длительности процедуры, необходимо сделать перерыв в процедурах на 1-2 дня. Кожу в месте ожога следует смазывать любым растительным маслом(оливковым, подсолнечным, облепиховым, шиповника). В дальнейшем продолжительность процедур уменьшить до 10-15 мин.
2. Ежедневные промывания носа
Для проведения промываний можно использовать обычную чайную чашку емкостью 150-200 мл. Промывания проводятся в ванной комнате, над раковиной. Погрузив нос в раствор для промывания, очень медленно, обеими ноздрями, небольшими порциями втягивать носом раствор, выплевывая его изо рта вместе с вымываемой из носоглотки слизью. Промывать необходимо до полного использования всего объема раствора. В течение 30-40 мин после промывания из носа может отходить слизь. Поэтому закапывание назначенных вам капель в нос рекомендуется проводить через 30-40 мин после промываний. Если перед проведением промываний затруднено носовое дыхание, рекомендуется за 5-10 мин до процедуры закапать нафтизин, галазолин или другие противоотечные средства. Промывания рекомендуется проводить 2 раза в день — утром и вечером. Абсолютно безвредными растворами для промываний являются 0,9% р-р повареной соли (физиологический), 2% р-р питьевой соды или растворы этих же солей на фурациллине.
3. Дыхательные упражнения при гайморите
ВСЕ УПРАЖНЕНИЯ ВЫПОЛНЯЮТСЯ ПОСЛЕ ПРОМЫВАНИЯ НОСА!
I. Встать прямо. После полного выдоха сделать быстрый максимально глубокий вдох, так, чтобы надулись щеки («как воздушный шар»). Большими пальцами закрыть уши, средними зажать нос, опустить голову, так чтобы подбородок касался груди. Задержать дыхание (со счетом) до максимально возможной паузы. После паузы поднять голову и, не открывая носа и ушей, с плотно закрытым ртом сделать от 3 до 10 «выдохов» через нос, не выпуская воздуха. Затем опустить руки и сделать спокойный выдох через нос. Повторить 3-5 раз. Длительность задержки дыхания ежедневно увеличивать на 1 счет и довести от 30 до 100 сек.
II. Стоя сделать полный выдох. Зажать большим и указательным пальцами нос. С закрытым ртом имитировать глубокий вдох продолжительностью 5-10 сек. Упражнение выполняется с постепенно нарастающим усилием. Повторяется до 10 раз. В процессе выполнения упражнения в нос втягивается слизь из пазух, ее необходимо высмаркивать.
III. Встать прямо, руки опустить. Сделать полный выдох. Затем попеременно вдыхать и выдыхать, не давая при этом воздуху достичь легких (только «нюхать» воздух). Вдыхать и выдыхать максимально быстро, но без напряжения и не задерживая воздух в легких. Начальный темп — 30 циклов вдох-выдох в минуту. Довести постепенно до 60 в мин. Упражнение выполнять до 3 мин.
После каждого упражнения необходимо сделать, не торопясь, 5-10 спокойных глубоких вдохов и выдохов. ЭТИ УПРАЖНЕНЕИЯ СЛЕДУЕТ ВЫПОЛНЯТЬ С ОСТОРОЖНОСТЬЮ ПРИ ЗАБОЛЕВАНИЯХ СРЕДНЕГО УХА!
Проводить лечение по этой системе можно и при других заболеваниях носа и придаточных пазух. При наличии полипоза необходимо исключить тепловые процедуры. Курс лечения хронического гайморита по данной системе, обеспечивающий хорошее самочувствие на длительный срок составляет 2-3 месяца. В периоды эпидемий респираторных инфекций промывания носа и занятия дыхательными упражнениями являются отличным средством профилактики «сползания» инфекции в нижние дыхательные пути из носоглотки и обострения бронхиальной астмы ! Попробуйте эту систему и вы убедитесь в ее полезности.
Часто больные бронхиальной астмой задают вопрос: «Что же делать в случае простуды, респираторной инфекции или первых признаках обострения заболевания?» Во-первых, не паниковать, а во-вторых, сразу же, не дожидаясь встречи с врачом, принимать экстренные меры. Они очень простые: 1) если у вас нет непереносимости нестероидных противовоспалительных средств (аспирина, анальгина, амидопирина), и Вы не принимаете гормональных препаратов, начинайте прием аспирина (ацетилсалициловой кислоты) по 0,5 г х 3 раза в день после еды. Одновременно с аспирином принимайте аскорбиновую кислоту (витамин С) по 0,25-0,5 х 3-4 раза в день после еды.
2. Используйте все вам известные тепловые и согревающие процедуры: горячее молоко с медом, содой и другое теплое питье; горячие общие и ножные ванны — в общем все, что вы обычно используете и что лучше всего помогает от простуды.
3. В первый же день необходимо усилить лекарственную терапию:
а) если вы принимаете гормональные препараты в виде таблеток, необходимо увеличить их дозу на 50% (но не менее чем на 1 таблетку), а если получаете гормональные средства в виде дозированных аэрозолей, количество ингаляционных доз должно быть увеличено не менее чем на 4-6 в сутки.
б) необходимо добавить к лечению бронхолитин, а если начала откашливаться желтая или зеленая мокрота — антибиотики (естественно те, на которые у вас нет аллергии).
4. Не позднее 2-3 дней от начала заболевания обратиться к врачу! Только при выполнении этих правил у вас не будет тяжелых обострений заболевания и вы сохраните активность и трудоспособность на долгие годы.
Влияние эффективного лечения бактериального риносинусита на течение сопутствующей бронхиальной астмы
Проблема воспалительных заболеваний околоносовых пазух на сегодняшний день крайне актуальна. Заболеваемость риносинуситом за последние 10 лет увеличилась в 2 раза, а удельный вес госпитализированных по этому поводу возрастает ежегодно
Проблема воспалительных заболеваний околоносовых пазух на сегодняшний день крайне актуальна. Заболеваемость риносинуситом за последние 10 лет увеличилась в 2 раза, а удельный вес госпитализированных по этому поводу возрастает ежегодно на 1,5–2%. Наибольшее число больных приходится на возраст от 18 до 55 лет.
В структуре синусита 56–73% приходится на долю поражения верхнечелюстной пазухи в связи с ее наибольшими размерами, высоким расположением естественного соустья и близким контактом с корнями зубов. В последнее время отмечается ежегодный прирост заболеваемости на 1,5–2%.
Тесные «топографические взаимоотношения» носа и околоносовых пазух с полостью черепа и глазницы обусловливают сравнительно частый переход воспалительного процесса в полость черепа и глазницы, вызывая тяжелые осложнения, порой приводящие к инвалидизации и угрожающие жизни больного.
Известно, что верхние и нижние отделы дыхательных путей имеют тесные анатомо-физиологические связи. Следует отметить участие рецепторного аппарата слизистой оболочки полости носа в регуляции работы легких посредством ринобронхиального рефлекса.
Таким образом, проблема воспалительных заболеваний околоносовых пазух выходит далеко за рамки оториноларингологии и тесно связана с бронхолегочной патологией, аллергизацией организма и изменениями в местном и гуморальном иммунитете.
Риносинусит — воспаление слизистой оболочки носа и околоносовых пазух, практически всегда вызывающийся застоем секрета, нарушением аэрации пазух и, как следствие, инфицированием. Острые риносинуситы обычно имеют вирусную (более чем в 80% случаев возбудителем являются риновирусы) или бактериальную этиологию, хронические — бактериальную, реже грибковую.
Важным моментом в развитии синусита и особенно его хронизации являются аномалии строения внутриносовых структур и решетчатого лабиринта. Полипы, отечная слизистая оболочка, искривленная перегородка носа и другие патологические изменения нарушают проходимость естественных отверстий околоносовых пазух, приводят к стагнации секрета и снижению парциального давления кислорода в околоносовых пазухах. Дополнительное соустье верхнечелюстной пазухи также предрасполагает к развитию синусита, наличие двух и более отверстий создает условия для заброса инфицированной слизи из полости носа обратно в верхнечелюстную пазуху.
Следует подчеркнуть, что вирусное инфицирование является лишь первой фазой заболевания; в этот период продлевается время контакта патогенных бактерий с клетками и становится возможным вторичное бактериальное инфицирование.
Возбудителями инфекционного синусита могут быть как патогенные, так и условно-патогенные микроорганизмы.
Среди возбудителей синусита наиболее значимыми в настоящее время являются Streptococcus (Str.) pneumoniae, Haemophilus (H.) influenzae, реже встречается Moraxella catarrhalis.
Известно, что серьезные внутричерепные и орбитальные осложнения при остром синусите обычно являются результатом инфицирования Str. pneumoniae и H. Influenzae.
В процентном соотношении при остром синусите в 44,9% выделяется Str. pneumoniae, в 17,3% — H. influenzae, в 10,2% — анаэробы, в 7,1% — ассоциации аэробов (Str. pneumoniae и H. influenzae). Считается, что Staphylococcus (S.) aureus обусловливает наиболее тяжелые случаи госпитального (нозокомиального) синусита.
При хронических синуситах микробная флора отличается большим разнообразием: различные стрептококки — 21%, гемофильная палочка — 16%, синегнойная палочка — 15%, золотистый стафилококк и моракселла — по 10%; Prevotella — 31%, анаэробные стрептококки — 22%, Fusobacterium — 15% и др.
Антибиотики для местного воздействия. В настоящее время существует только один антибиотик для местного воздействия на слизистую оболочку — фузафунгин (Биопарокс), выпускаемый в форме дозированного аэрозоля. Благодаря очень малому размеру аэрозольных частиц фузафунгин способен проникать в околоносовые пазухи. Спектр его антимикробной активности распространяется на микроорганизмы, которые чаще всего являются возбудителями инфекций верхних дыхательных путей. Кроме того, за время его применения не отмечено появления новых резистентных к нему штаммов бактерий. Помимо антибактериальных свойств, фузафунгин обладает собственным противовоспалительным действием. Он усиливает фагоцитоз макрофагов и ингибирует образование медиаторов воспаления.
Препараты для местного воздействия особенно эффективны в лечении синусита в случаях хорошей проходимости естественных соустьев пазух. Кроме того, целесообразно использование местных препаратов после операций в полости носа и на околоносовых пазухах.
Системная антибиотикотерапия. Эмпирическая антибактериальная терапия — наиболее рациональная стратегия этиотропной терапии в период возникновения острых гнойных или обострения хронических гайморитов на начальном этапе их лечения.
При выборе препарата следует учесть данные о снижении эффективности цефалоспоринов I и II поколений в отношении «главного» возбудителя острого синусита — Str. рneumoniae.
Отмечаются рост устойчивости к макролидам, а также крайне высокая резистентность к ко-тримоксазолу и тетрациклинам (более 50%), очень низкая активность в отношении ранних фторхинолонов. Приведенные данные позволяют избежать ошибок при выборе конкретного препарата, например назначения сульфаниламидов, линкомицина, доксициклина, ципрофлоксацина и других антибактериальных средств, которые часто рекомендуются врачами поликлиник.
В отношении H. influenzae практически не отмечено резистентности к ингибиторозащищенным пенициллинам, цефалоспоринам II–IV поколений, фторхинолонам.
Спектр значимых возбудителей и характер резистентности в отношении антибактериальных препаратов в настоящее время таковы, что для терапии гнойных синуситов на современном этапе используют β-лактамы, фторхинолоны и макролиды.
Достаточно высокой эффективностью при лечении синуситов обладают цефалоспорины. Пероральный цефалоспорин 3-й генерации Супракс (цефиксим) хорошо зарекомендовал себя как препарат с удобным режимом дозирования (1 раз в сутки), высоким уровнем антибактериальной активности, оптимальной фармакокинетикой в ЛОР-органах, позволяющей сохранять высокие концентрации действующего вещества в слизистой околоносовых пазух. Карбоцистеин — единственный препарат среди отхаркивающих средств, обладающий одновременно мукорегулирующим и муколитическим эффектами. Препарат нормализует количественное соотношение кислых и нейтральных сиаломуцинов бронхиального секрета, что восстанавливает вязкость и эластичность слизи (эффект достигается за счет сиаловой трансферразы, вырабатываемой бокаловидными железами слизистой оболочки).
На фоне применения препарата восстанавливается секреция иммуноглобулина A, улучшается мукоцилиарный транспорт, происходит регенерация структур слизистой оболочки. Действие препарата распространяется на слизистую оболочку всех отделов дыхательного тракта.
Одновременное назначение карбоцистеина и антибиотиков потенцирует лечебную эффективность последних при воспалительных процессах в области как верхнего, так и нижнего отделов дыхательного тракта. Кроме того, карбоцистеин повышает эффективность глюкокортикостероидной терапии, усиливает бронхолитический эффект теофиллина. Активность карбоцистеина ослабляют противокашлевые и атропиноподобные средства.
Для подтверждения тезиса о возможности консервативной терапии синуситов нами проведено обследование и лечение 65 больных гайморитом (диагноз устанавливался на основании жалоб, анамнестических данных, результатов оториноларингологического осмотра, лабораторного и инструментального обследования).
Следует отметить, что данная группа была сформирована из больных, отказавшихся от пункционного метода лечения.
Распределение больных по полу было приблизительно одинаковым: 39 женщин (60%) и 26 мужчин (40%) в возрасте от 18 до 63 лет (39 ± 10,82 года), 67% больных находились в трудоспособном возрасте (20–50 лет).
У 45 (69,2%) больных данной группы диагностирован острый гайморит: у 22 — двусторонний, у 23 — односторонний процесс. У 20 (30,8%) больных отмечалось обострение хронического гайморита: у 16 — двусторонний, у 4 — односторонний процесс.
На неэффективность предшествующей амбулаторной антибиотикотерапии указывали 26 (40%) больных: 6 больных принимали азитромицин по схеме 500, 250, 250 мг в течение 3 сут, 7 больных — ко-тримоксазол (Бисептол 480) по 2 таблетки 2 раза в сутки в течение 7–9 дней, 2 пациента — ампиокс по 500 мг 4 раза в сутки в течение 5–7 дней, 3 пациента — амоксициллин/клавуланат по 375 мг 3 раза в сутки в течение 7–10 дней, 3 пациента — ципрофлоксацин по 250 мг 2 раза в сутки в течение 5 дней, 2 пациента — пефлоксацин по 400 мг 2 раза в сутки в течение 5 дней, 3 пациента — цефазолин внутримышечно по 500 мг 2 раза в сутки в течение 7–9 дней.
На неэффективность предшествующего пункционного лечения указывали 18 (28,1%) больных. У 60 (92,3%) больных после проведенного микробиологического исследования была выявлена патогенная микрофлора.
Микробные ассоциации отмечены у 20 (30,7%) больных. Максимальное число возбудителей, выделенных у одного больного, равнялось трем (табл. 1).
Рентгенологическое исследование околоносовых пазух в носолобной и носоподбородочной проекциях было проведено 24 больным, компьютерная томография — 21 больному.
При проведении сахаринового теста для оценки транспортной функции мерцательного эпителия, у подавляющего числа больных (56–86%) выявлено увеличение времени появления сладкого привкуса во рту (> 13 мин), что косвенно свидетельствует о снижении мукоциллиарного клиренса.
Пульмонологическое (до лечения) и аллергологическое (после лечения) обследования проведены 22 больным с сопутствующим аллергическим риносинуситом (в 8 случаях сочетанным с бронхиальной астмой, в 4 — с аллергией к пыльцевым аллергенам, а в 2 — с непереносимостью Аспирина и Новокаина), 9 больным с сопутствующим полипозным риносинуситом (в 4 случаях сочетанным с бронхиальной астмой и аллергией к бытовым аллергенам), а также 3 больным только с бронхиальной астмой и 5 больным с подозрением на бронхиальную астму.
Все больные получили консультацию пульмонолога. Скрытая бронхоконстрикция выявлена у 10 больных, у 5 человек были обнаружены хронический катаральный бронхит и эмфизема легких, у 4 — диффузный пневмосклероз. У 9 пациентов была диагностирована инфекционно-зависимая бронхиальная астма с атопическими реакциями, немного реже встречалась инфекционно-зависимая бронхиальная астма без атопических реакций (7 человек). Диагноз атопической бронхиальной астмы был поставлен только 4 больным. По степени тяжести бронхиальной астмы все больные были распределены следующим образом: средняя степень тяжести диагностирована у 8, легкая степень — у 9, тяжелая степень — у 3 больных. Минимальная продолжительность бронхиальной астмы составила 4 года, максимальная — 25 лет. Длительность аллергического и полипозного риносинусита колебалась от 4 до 25 лет. Десяти больным ранее по поводу бронхиальной астмы проводилось системное лечение глюкокортикостероидами. У 5 больных бронхиальная астма была выявлена впервые.
Схема эмпирической антибактериальной терапии представлена на рис. 1.
У 7 из 65 больных на 3-и сутки после начала лечения отсутствовала положительная динамика субъективных и объективных симптомов гайморита. Этим больным дополнительно назначен курс пункционного лечения до получения результатов микробиологического исследования ввиду опасности развития внутричерепных осложнений. Четырем из них после получения данных бактериологического исследования была произведена коррекция схемы лечения в соответствии с антибиотикограммой. У 2 больных был выделен золотистый стафилококк, резистентный к большинству антибиотиков, назначен ципрофлоксацин по 500 мг 2 раза в сутки в течение 5 дней. У 2 больных выявлен также резистентный к большинству антибиотиков эпидермальный стафилококк, антибиотиком второго ряда стал левофлоксацин, назначавшийся по 500 мг 1 раз в сутки в течение 5 дней. У 3 оставшихся больных возбудители не были идентифицированы — им назначен антибактериальный препарат второго ряда моксифлоксацин: 500 мг/сут в течение 5 дней. В результате проведенного лечения у всех больных отмечена нормализация картины периферической крови (р
А. Ю. Овчинников, доктор медицинских наук
С. И. Овчаренко, доктор медицинских наук, профессор
И. Г. Колбанова, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва
Скажите, могут ли проблемы с носом (периодические обострения гайморита, постоянная заложенность, фронтиты в течение уже 2 лет) являться основной причиной начинающейся бронхиальной астмы?
— Основной причиной бронхиальной астмы фронтит и гайморит быть не могут. Однако необходимо исключить полипозный процесс в околоносовых пазухах и полости носа, так как в этом случае прослеживается связь с аспириновой триадой (непереносимость аспирина, полипы в носу и бронхиальная астма).
Признаками хронического фронтита являются:
♦ головная боль давящая или ноющая, чаще всего в области лба;
♦ усиливается боль во время приема алкоголя, курения, переутомления. Именно поэтому фронтит является одной из весомых причин бросить курить;
♦ выделения из носа с неприятным запахом и особенно сильны утром;
♦ так как ночью выделения нередко стекают в носоглотку, то утром отхаркивается значительное количество мокроты.
Признаки острого фронтита:
♦ боль в области лба, становящаяся сильнее при надавливании;
♦ носового дыхания происходит с трудом;
♦ выделения из носа, гнойные или прозрачные;
♦ температура тела до 38-39 градусов.
Подтвердить или опровергнуть диагноз «фронтит» может только отоларинголог, поэтому, прежде всего, нужно прийти на осмотр.
При подозрении на фронтит врач направит больного на рентген. Иногда пациенту предлагают пройти диафаноскопию (просвечивание пазух носа с помощью особой электрической лампочки) или ультразвуковое исследование.
Чтобы увидеть, выражены ли воспалительные изменения в организме, врач может назначить общий анализ крови.
Самое страшное проявление болезни – это мучительные болезненные приступы. Во время таких приступов человек может терять возможность помочь самому себе и летальный исход далеко не редкость. Бронхиальная астма также сопровождается сильными приступами удушья. Читайте далее о недуге и методах борьбы с ним.
Любой вид астмы имеет иммуноаллергическое происхождение и развивается в результате неинфекционного воспаления респираторной системы. Бронхиальная астма – воспалительное заболевание дыхательных путей, которое носит хронический неинфекционный характер. В результате хронического воспалительного процесса органы дыхания начинают функционировать в гиперактивном режиме. Вследствие гиперактивности контакт с раздражителями или аллергенами приводит к обструкции (дыхательной недостаточности) бронхов, которая и вызывает ограничение скорости потока воздуха и вызывает удушье.
Приступу предшествуют характерные признаки. Сам приступ проявляется в виде коротких резких вдохов и шумными длительными выдохами. Сопутствующим проявлением приступа часто бывает «мокрый» кашель и громкие свистящие хрипы. Приступы удушья могут проявляться с разной периодичностью, однако воспалительный процесс органов дыхания сохраняется даже в стадии ремиссии.
Проходимость воздуха при удушье спровоцирована следующими факторами:
- обструкцией дыхательных путей в результате спазмов гладких мускулов бронхов или их отёка;
- закупорки бронхов слизью, вырабатываемой подслизистыми железами дыхательных путей (следствие гиперфункции);
- склеротические изменения в стенках бронхов в результате замещения мышечной ткани соединительной.
В группы риска можно отнести такие категории:
- дети младшего и подросткового возрастов, причём в младшей группе риск заболевания более высок среди мальчиков;
- жители крупных городов и мегаполисов – более 7%.
В связи с тем, что бронхиальная астма стала настоящей социальной проблемой, работы учёных и ведущих специалистов не прекращаются. В результате длительных опытных исследований они вывели следующую классификацию:
- Происхождение: аллергическая, неаллергическая, смешанная, неуточнённая.
- Степень тяжести: эпизодическая (интермиттирующая), персистирующая (хроническая) разной степени тяжести – лёгкой, средней и тяжелой.
- Состояние: обострение, ремиссия, нестабильная и стабильная ремиссия.
- Уровень контроля: контролируемая, частично контролируемая, неконтролируемая.
Развивается заболевание у разных категорий людей и может быть спровоцировано как внутренними, так и внешними факторами:
- наследственность. Генетическая предрасположенность к болезни встречается часто и имеет высокую степень риска: если болеют родители, то вероятность того, что ребенок не заболеет, составляет лишь 25%;
- влияние окружающей (чаще всего) профессиональной среды: газ, пыль, вредные мелкие частицы поражают дыхательные пути и провоцируют заболевание;
- частая работа с бытовыми химическими веществами.
При тяжёлом протекании заболевания во время приступа больной может дышать только ртом, напрягая мышцы плечей, шеи и туловища. Выдох даётся намного сложнее, чем вдох, поэтому при бронхоспазме в лёгких остается воздух, они раздуваются. Именно поэтому появляется характерный признак – «голубиная грудь». Также наблюдается покраснение лица, тахикардия, расширение зрачка, тошнота и, возможно, рвота. К другим симптомам относятся:
- постоянные приступы мучительного кашля, который может усугубляться под воздействием внешних факторов;
- сильная одышка и нередко панический страх;
- громкие свистящие хрипы;
- приступы удушья.
При первых характерных симптомах пациент направляется на осмотр к врачу-пульмонологу, который в свою очередь назначает такие исследования: спирометрию (анализ дыхания), рентген грудной клетки, общий и биохимческий анализы крови, анализ мокроты, ЭКГ. Также проводятся необходимые исследования на определение возможных аллергенов, которые провоцируют приступы удушья.
В начале лечения необходимо выявить факторы, которые повлияли на появление заболевания и устранить их. Пациент должен избегать возможных аллергенов на протяжении всего лечения. Купировать приступы следует применением бета-адреномиметики или м-холинолитики в аэрозольной форме, которая способствует быстрому просвету бронхов и улучшает отток мокроты. Дозу подбирают индивидуально.
Предотвратить приступы удушья можно с помощью ксантиновых производных («Кетотифен», «Кромогликат натрия») в форме таблеток с пролонгированным периодом действия. При тяжёлых формах к лечению подключают гормональные препараты (глюкокортикостероиды). Также назначается диета и специальная укрепляющая физкультура.
Если у человека начался приступ удушья, то ему необходимо помочь незамедлительно:
- Успокоить и освободить от тесной одежды (снять галстук, расстегнуть ворот рубашки и т. п.).
- Обеспечить доступ свежего воздуха.
- Применить ингалятор. У всех астматиков он всегда должен быть при себе в легкодоступном месте. Впрыскивания можно применять 3 раза с интервалом в 20 минут.
Прогноз бронхиальной астмы зависит от многих факторов. От тяжести заболевания, адекватности подобранного лечения, отношения самого пациента к рекомендациям врача (их полного выполнения). При своевременном выявлении и эффективном лечении можно достичь длительной ремиссии. В качестве профилактики нужно избегать аллергенов, вылечить хроническую инфекцию, бороться с вредными привычками, придерживаться специальной диеты. Особенно острожными нужно быть людям из группы риска.
источник
Многие больные астмой страдают также от синусита. По статистике около половины людей, склонных к тяжелым астматическим приступам, больны синуситом.
Среди прочих проблем, вызываемых астмой, с синуситом (инфекция носовых пазух) справиться нелегко. Он вызывает состояние подавленности и слабости, без должного лечения, может продолжаться месяцами или даже годами. Что особенно неприятно, одно заболевание усугубляет течение другого. С синуситом могут быть связаны тяжелые эпизоды обострения астмы. Так что, не только астма увеличивает риск развития синусита, но и синусит провоцирует обострение астмы.
Однако есть обнадеживающие новости. Существует много способов и лечения синусита, и контроля астмы. А исследование показали, что вылечивание одного заболевания, облегчает симптомы другого. Самым верным является интенсивное лечение обоих состояний.
В организме присутствует большое количество пазух (синусов). Обычно, под синуситом подразумевают воспаление околоносовых пазух. Это группа синусов, состоящих из четырех полостей, расположенных около щек и глаз. Они связаны с носовыми ходами и помогают увлажнить, утеплить и очистить вдыхаемый воздух. Синусит – это разбухание или инфицирование этих пазух.
Так же, как слизистая носа, слизистая пазух может воспаляться, раздражаться и разбухать под действием аллергенов, вирусов или бактерий. К основным причинам синусита относятся:
- Простуда или вирусная инфекция
- Загрязнение воздуха, смог
- Аллергены, содержащиеся в воздухе
- Сухой или холодный воздух
- Озон
Раздражение слизистой пазух приводит к гиперсекреции слизи. Если пазуха заполнена большим количеством слизи и воздуха, возникают болевые ощущения. Это хорошо знакомая головная боль при синусите. Симптомы синусита варьируются, в зависимости от того, какая пазуха поражена. Но к основным симптомам относится боль в следующих областях:
- Лоб
- Верхняя челюсть и зубы
- Область вокруг глаз
- Шея, уши, затылок
При тяжелом синусите бывает также:
- Образование густой желтой или зеленой слизи
- Затек слизи по задней стенке гортани (неприятный на вкус)
- Боль в горле
- Лихорадка
- Слабость
- Усталость
- Кашель
Обычно, синусит вызывают вирусы, например, вирус простуды. Но если пазуха заблокирована в течение длительного времени, может присоединиться бактериальная инфекция, приводя к вторичному инфицированию. Множественное инфицирование пазух может привести к хроническому синуситу (долго не проходит).
Какая связь между астмой и синуситом?
Связь синусита и астмы доказана многочисленными исследованиями. Одно из них, проведенном в 2006 году, установило, что, по сравнению с теми, у кого была только астма, больные астмой и синуситом одновременно были склонны к:
- Более тяжелым симптомам астмы
- Более тяжелым обострениям астмы
- Нарушению сна
Риск развития синусита не одинаков у каждого заболевшего астмой. В том же исследовании ученые доказали, что женщины более склонны к развитию синусита, чем мужчины. Также синусит в сочетании с астмой более характерен для представителей белой расы. Если вы страдаете гастроэзофагальным рефлюксом или курите, это увеличивает риски.
Исследование показало, что чем жестче протекает астма, тем тяжелее течение синусита. Больным астмой с синуситом тяжелее контролировать симптомы астмы.
Лечение необходимо начать с момента обнаружения симптомов синусита. Это сыграет положительную роль в улучшении течения астмы.
Если вы страдаете астмой и синуситом одновременно, врач может порекомендовать:
- Стероидные назальные аэрозоли для уменьшения отека слизистой. Благодаря их противовоспалительному эффекту увеличивается дренаж из пазух.
- Противоотечные и антигистаминные препараты.
- Обезболивающие – по необходимости, для снижение дискомфорта.
Всегда консультируйтесь с врачом перед применением противоотечных препаратов. При передозировке и длительном применении они могут приводить к еще большей заложенности носа. Можно закапать в нос солевой раствор или подышать над паром.
Если к синуситу присоединилась вторичная бактериальная инфекция, для лечения потребуются антибиотики. Доктор назначит прием антибиотиков в течение 10-14 дней. Но помните, что антибиотики целесообразно применять при бактериальном инфицировании, в отношении вирусов они не эффективны, так что консультация специалиста необходима.
Для аллергиков важно избегать встречи с аллергеном. Это не только уменьшит симптомы астмы, но и снизит риск развития синусита. Избегайте контакта с любыми аллергенами и раздражителями, в частности, с табачным дымом. Спросите врача также об аллерген-специфической иммунотерапии.
В некоторых случаях потребуются инвазивные методы лечения. Физические изменения в носовом канале могут привести к хроническому синуситу. К таким изменениям относятся: сужение носового канала, искривление носовой перегородки, полипы – небольшие припухлости в носу. Хирургическое вмешательство в таких случаях может решить дальнейшие проблемы.
Может ли постназальный синдром (затек слизи по задней стенке глотки) спровоцировать астму?
Постназальный синдром – не научный термин, означает раздражение глотки вследствие стекания по ней густой вязкой мокроты, которая может быть инфицирована. Слизистые железы в носу и глотке постоянно секретируют слизь, которая помогает очищать слизистую оболочку носа, увлажнить и утеплить вдыхаемый воздух и захватывает вдыхаемые инородные тела. Слизь помогает также бороться с инфекциями.
В норме глотка увлажнена слизью, вырабатываемой слизистыми железами носа и глотки. Это часть общей структуры ресничково-слизистого аппарата носа. Когда количество секретируемой в носу и пазухах жидкости снижается, а реснички опускаются, слизь сгущается, и вы ее чувствуете. С густой мокротой связаны неприятные ощущения, к тому же она чаще всего инфицирована, так что организм естественным образом пытается освободиться от нее, откашливаясь и очищая глотку.
Как связаны синобронхиальный синдром и астма?
Синобронхиальный синдром – комбинация симптомов синусита и возникающих в результате синусита симптомов со стороны нижних дыхательных путей (бронхит или астма). Синусит при этом может вызываться аллергией или инфекцией, или быть хроническим. Заболевания легких, такие как острый инфекционный бронхит, рецидивирующий бронхит, хронический бронхит или астма, тяжело поддаются контролю.
Предполагается, что синусит, приводящий к симптомам астмы, связан с постоянным затеком инфицированного секрета (слизи) по задней стенке носа в заднюю стенку глотки. Такое воспаление и раздражение глотки приводит к рефлекторному сокращению бронхов под действием нервного импульса. Или, постназальный затек воспалительного секрета из верхних дыхательных путей, приводит к вторичной воспалительной реакции со стороны легких, вызывая астму или бронхит.
Каковы симптомы синобронхиального синдрома?
Для синобронхиального синдрома характерны следующие симптомы со стороны носа или грудной клетки: нехватка дыхания, свист во время дыхания, продуктивный кашель (с мокротой), заложенность носа, лихорадка, головная боль, стеснение в груди. Наряду с симптомами воспаления синусов – болезненность в области пазух – у вас может быть: постоянное отделяемое из носа и пазух, хрипы, кашель и другие респираторные симптомы или симптомы астмы.
Стопроцентного способа профилактики нет. Но есть несколько способов уменьшить риск:
- Постоянно используйте стероидные аэрозоли для предотвращения дальнейшего развития синусита. Это особенно важно, если у вас рецидивирующий или хронический синусит.
- Если вы аллергик, избегайте контакта с аллергенами и раздражителями.
- Принимайте препараты от астмы согласно назначениям врача. Держите симптомы астмы под контролем; это поможет вам снизить риск развития тяжелого синусита.
источник
Влияние эффективного лечения бактериального риносинусита на течение сопутствующей бронхиальной астмы
Проблема воспалительных заболеваний околоносовых пазух на сегодняшний день крайне актуальна. Заболеваемость риносинуситом за последние 10 лет увеличилась в 2 раза, а удельный вес госпитализированных по этому поводу возрастает ежегодно
Проблема воспалительных заболеваний околоносовых пазух на сегодняшний день крайне актуальна. Заболеваемость риносинуситом за последние 10 лет увеличилась в 2 раза, а удельный вес госпитализированных по этому поводу возрастает ежегодно на 1,5–2%. Наибольшее число больных приходится на возраст от 18 до 55 лет.
В структуре синусита 56–73% приходится на долю поражения верхнечелюстной пазухи в связи с ее наибольшими размерами, высоким расположением естественного соустья и близким контактом с корнями зубов. В последнее время отмечается ежегодный прирост заболеваемости на 1,5–2%.
Тесные «топографические взаимоотношения» носа и околоносовых пазух с полостью черепа и глазницы обусловливают сравнительно частый переход воспалительного процесса в полость черепа и глазницы, вызывая тяжелые осложнения, порой приводящие к инвалидизации и угрожающие жизни больного.
Известно, что верхние и нижние отделы дыхательных путей имеют тесные анатомо-физиологические связи. Следует отметить участие рецепторного аппарата слизистой оболочки полости носа в регуляции работы легких посредством ринобронхиального рефлекса.
Таким образом, проблема воспалительных заболеваний околоносовых пазух выходит далеко за рамки оториноларингологии и тесно связана с бронхолегочной патологией, аллергизацией организма и изменениями в местном и гуморальном иммунитете.
Риносинусит — воспаление слизистой оболочки носа и околоносовых пазух, практически всегда вызывающийся застоем секрета, нарушением аэрации пазух и, как следствие, инфицированием. Острые риносинуситы обычно имеют вирусную (более чем в 80% случаев возбудителем являются риновирусы) или бактериальную этиологию, хронические — бактериальную, реже грибковую.
Важным моментом в развитии синусита и особенно его хронизации являются аномалии строения внутриносовых структур и решетчатого лабиринта. Полипы, отечная слизистая оболочка, искривленная перегородка носа и другие патологические изменения нарушают проходимость естественных отверстий околоносовых пазух, приводят к стагнации секрета и снижению парциального давления кислорода в околоносовых пазухах. Дополнительное соустье верхнечелюстной пазухи также предрасполагает к развитию синусита, наличие двух и более отверстий создает условия для заброса инфицированной слизи из полости носа обратно в верхнечелюстную пазуху.
Следует подчеркнуть, что вирусное инфицирование является лишь первой фазой заболевания; в этот период продлевается время контакта патогенных бактерий с клетками и становится возможным вторичное бактериальное инфицирование.
Возбудителями инфекционного синусита могут быть как патогенные, так и условно-патогенные микроорганизмы.
Среди возбудителей синусита наиболее значимыми в настоящее время являются Streptococcus (Str.) pneumoniae, Haemophilus (H.) influenzae, реже встречается Moraxella catarrhalis.
Известно, что серьезные внутричерепные и орбитальные осложнения при остром синусите обычно являются результатом инфицирования Str. pneumoniae и H. Influenzae.
В процентном соотношении при остром синусите в 44,9% выделяется Str. pneumoniae, в 17,3% — H. influenzae, в 10,2% — анаэробы, в 7,1% — ассоциации аэробов (Str. pneumoniae и H. influenzae). Считается, что Staphylococcus (S.) aureus обусловливает наиболее тяжелые случаи госпитального (нозокомиального) синусита.
При хронических синуситах микробная флора отличается большим разнообразием: различные стрептококки — 21%, гемофильная палочка — 16%, синегнойная палочка — 15%, золотистый стафилококк и моракселла — по 10%; Prevotella — 31%, анаэробные стрептококки — 22%, Fusobacterium — 15% и др.
Антибиотики для местного воздействия. В настоящее время существует только один антибиотик для местного воздействия на слизистую оболочку — фузафунгин (Биопарокс), выпускаемый в форме дозированного аэрозоля. Благодаря очень малому размеру аэрозольных частиц фузафунгин способен проникать в околоносовые пазухи. Спектр его антимикробной активности распространяется на микроорганизмы, которые чаще всего являются возбудителями инфекций верхних дыхательных путей. Кроме того, за время его применения не отмечено появления новых резистентных к нему штаммов бактерий. Помимо антибактериальных свойств, фузафунгин обладает собственным противовоспалительным действием. Он усиливает фагоцитоз макрофагов и ингибирует образование медиаторов воспаления.
Препараты для местного воздействия особенно эффективны в лечении синусита в случаях хорошей проходимости естественных соустьев пазух. Кроме того, целесообразно использование местных препаратов после операций в полости носа и на околоносовых пазухах.
Системная антибиотикотерапия. Эмпирическая антибактериальная терапия — наиболее рациональная стратегия этиотропной терапии в период возникновения острых гнойных или обострения хронических гайморитов на начальном этапе их лечения.
При выборе препарата следует учесть данные о снижении эффективности цефалоспоринов I и II поколений в отношении «главного» возбудителя острого синусита — Str. рneumoniae.
Отмечаются рост устойчивости к макролидам, а также крайне высокая резистентность к ко-тримоксазолу и тетрациклинам (более 50%), очень низкая активность в отношении ранних фторхинолонов. Приведенные данные позволяют избежать ошибок при выборе конкретного препарата, например назначения сульфаниламидов, линкомицина, доксициклина, ципрофлоксацина и других антибактериальных средств, которые часто рекомендуются врачами поликлиник.
В отношении H. influenzae практически не отмечено резистентности к ингибиторозащищенным пенициллинам, цефалоспоринам II–IV поколений, фторхинолонам.
Спектр значимых возбудителей и характер резистентности в отношении антибактериальных препаратов в настоящее время таковы, что для терапии гнойных синуситов на современном этапе используют β-лактамы, фторхинолоны и макролиды.
Достаточно высокой эффективностью при лечении синуситов обладают цефалоспорины. Пероральный цефалоспорин 3-й генерации Супракс (цефиксим) хорошо зарекомендовал себя как препарат с удобным режимом дозирования (1 раз в сутки), высоким уровнем антибактериальной активности, оптимальной фармакокинетикой в ЛОР-органах, позволяющей сохранять высокие концентрации действующего вещества в слизистой околоносовых пазух. Карбоцистеин — единственный препарат среди отхаркивающих средств, обладающий одновременно мукорегулирующим и муколитическим эффектами. Препарат нормализует количественное соотношение кислых и нейтральных сиаломуцинов бронхиального секрета, что восстанавливает вязкость и эластичность слизи (эффект достигается за счет сиаловой трансферразы, вырабатываемой бокаловидными железами слизистой оболочки).
На фоне применения препарата восстанавливается секреция иммуноглобулина A, улучшается мукоцилиарный транспорт, происходит регенерация структур слизистой оболочки. Действие препарата распространяется на слизистую оболочку всех отделов дыхательного тракта.
Одновременное назначение карбоцистеина и антибиотиков потенцирует лечебную эффективность последних при воспалительных процессах в области как верхнего, так и нижнего отделов дыхательного тракта. Кроме того, карбоцистеин повышает эффективность глюкокортикостероидной терапии, усиливает бронхолитический эффект теофиллина. Активность карбоцистеина ослабляют противокашлевые и атропиноподобные средства.
Для подтверждения тезиса о возможности консервативной терапии синуситов нами проведено обследование и лечение 65 больных гайморитом (диагноз устанавливался на основании жалоб, анамнестических данных, результатов оториноларингологического осмотра, лабораторного и инструментального обследования).
Следует отметить, что данная группа была сформирована из больных, отказавшихся от пункционного метода лечения.
Распределение больных по полу было приблизительно одинаковым: 39 женщин (60%) и 26 мужчин (40%) в возрасте от 18 до 63 лет (39 ± 10,82 года), 67% больных находились в трудоспособном возрасте (20–50 лет).
У 45 (69,2%) больных данной группы диагностирован острый гайморит: у 22 — двусторонний, у 23 — односторонний процесс. У 20 (30,8%) больных отмечалось обострение хронического гайморита: у 16 — двусторонний, у 4 — односторонний процесс.
На неэффективность предшествующей амбулаторной антибиотикотерапии указывали 26 (40%) больных: 6 больных принимали азитромицин по схеме 500, 250, 250 мг в течение 3 сут, 7 больных — ко-тримоксазол (Бисептол 480) по 2 таблетки 2 раза в сутки в течение 7–9 дней, 2 пациента — ампиокс по 500 мг 4 раза в сутки в течение 5–7 дней, 3 пациента — амоксициллин/клавуланат по 375 мг 3 раза в сутки в течение 7–10 дней, 3 пациента — ципрофлоксацин по 250 мг 2 раза в сутки в течение 5 дней, 2 пациента — пефлоксацин по 400 мг 2 раза в сутки в течение 5 дней, 3 пациента — цефазолин внутримышечно по 500 мг 2 раза в сутки в течение 7–9 дней.
На неэффективность предшествующего пункционного лечения указывали 18 (28,1%) больных. У 60 (92,3%) больных после проведенного микробиологического исследования была выявлена патогенная микрофлора.
Микробные ассоциации отмечены у 20 (30,7%) больных. Максимальное число возбудителей, выделенных у одного больного, равнялось трем (табл. 1).
| Таблица 1 Число штаммов микроорганизмов, выделенных до начала лечения у больных |
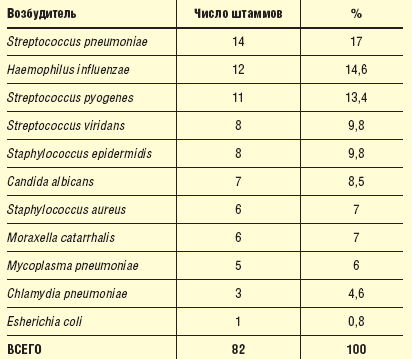 |
Рентгенологическое исследование околоносовых пазух в носолобной и носоподбородочной проекциях было проведено 24 больным, компьютерная томография — 21 больному.
При проведении сахаринового теста для оценки транспортной функции мерцательного эпителия, у подавляющего числа больных (56–86%) выявлено увеличение времени появления сладкого привкуса во рту (> 13 мин), что косвенно свидетельствует о снижении мукоциллиарного клиренса.
Пульмонологическое (до лечения) и аллергологическое (после лечения) обследования проведены 22 больным с сопутствующим аллергическим риносинуситом (в 8 случаях сочетанным с бронхиальной астмой, в 4 — с аллергией к пыльцевым аллергенам, а в 2 — с непереносимостью Аспирина и Новокаина), 9 больным с сопутствующим полипозным риносинуситом (в 4 случаях сочетанным с бронхиальной астмой и аллергией к бытовым аллергенам), а также 3 больным только с бронхиальной астмой и 5 больным с подозрением на бронхиальную астму.
Все больные получили консультацию пульмонолога. Скрытая бронхоконстрикция выявлена у 10 больных, у 5 человек были обнаружены хронический катаральный бронхит и эмфизема легких, у 4 — диффузный пневмосклероз. У 9 пациентов была диагностирована инфекционно-зависимая бронхиальная астма с атопическими реакциями, немного реже встречалась инфекционно-зависимая бронхиальная астма без атопических реакций (7 человек). Диагноз атопической бронхиальной астмы был поставлен только 4 больным. По степени тяжести бронхиальной астмы все больные были распределены следующим образом: средняя степень тяжести диагностирована у 8, легкая степень — у 9, тяжелая степень — у 3 больных. Минимальная продолжительность бронхиальной астмы составила 4 года, максимальная — 25 лет. Длительность аллергического и полипозного риносинусита колебалась от 4 до 25 лет. Десяти больным ранее по поводу бронхиальной астмы проводилось системное лечение глюкокортикостероидами. У 5 больных бронхиальная астма была выявлена впервые.
Схема эмпирической антибактериальной терапии представлена на рис. 1.
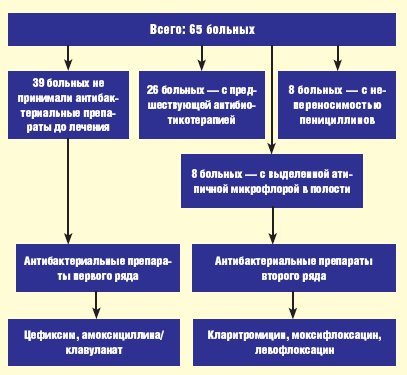 |
| Рис. 1. Схема эмпирической антибактериальной терапии больных |
У 7 из 65 больных на 3-и сутки после начала лечения отсутствовала положительная динамика субъективных и объективных симптомов гайморита. Этим больным дополнительно назначен курс пункционного лечения до получения результатов микробиологического исследования ввиду опасности развития внутричерепных осложнений. Четырем из них после получения данных бактериологического исследования была произведена коррекция схемы лечения в соответствии с антибиотикограммой. У 2 больных был выделен золотистый стафилококк, резистентный к большинству антибиотиков, назначен ципрофлоксацин по 500 мг 2 раза в сутки в течение 5 дней. У 2 больных выявлен также резистентный к большинству антибиотиков эпидермальный стафилококк, антибиотиком второго ряда стал левофлоксацин, назначавшийся по 500 мг 1 раз в сутки в течение 5 дней. У 3 оставшихся больных возбудители не были идентифицированы — им назначен антибактериальный препарат второго ряда моксифлоксацин: 500 мг/сут в течение 5 дней. В результате проведенного лечения у всех больных отмечена нормализация картины периферической крови (р Рис. 2. Динамика субъективных симптомов гайморита
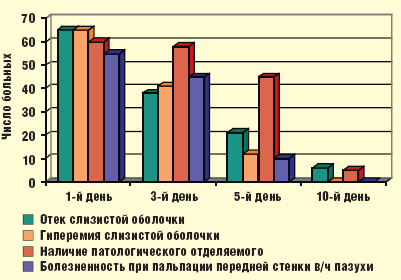 |
| Рис. 3. Динамика объективных симптомов гайморита |
Повторное бактериологическое исследование проводилось на 10-е сутки от начала лечения, а повторная диагностика методом полимеразной цепной реакции — на 30-е сутки после лечения.
Получены следующие результаты микробиологического исследования после лечения:
- эрадикация — у 28 больных;
- предположительная эрадикация (отсутствие патологического отделяемого) — у 37;
- персистирование — не отмечено ни в одном из случаев.
При сравнении показателей риноманометрии, проведенной всем больным до начала лечения и после его окончания, у большинства — 45 (69,2%) человек — отмечено их улучшение (р Рис. 4. Динамика изменений в околоносовых пазухах по данным рентгенографии и компьютерной томографии через 30 дней от начала лечения
Повторное пульмонологическое обследование проведено всем 20 больным, страдающим бронхиальной астмой, и 10 больным с выявленной бронхоконстрикцией. Отмечены улучшение показателей функции внешнего дыхания по сравнению с исходными данными у 21 больного и отсутствие изменений у 9 (табл. 2).
Клинический пример. Больная К., 44 года (история болезни № 28385/04) поступила в клинику с жалобами на выделения гнойного характера из обеих половин носа, умеренную заложенность носа с обеих сторон, периодическую головную боль, нарастающую к вечеру, гипосмию.
Длительность заболевания составляла 7 дней, в течение которых больная закапывала сосудосуживающие капли в нос. Обратилась в клинику в связи с отсутствием улучшения состояния.
Слизистая оболочка полости носа гиперемирована, средние и нижние носовые раковины сильно увеличены в объеме за счет отека, средний носовой ход значительно сужен, в общем носовом ходе — большое количество слизисто-гнойного отделяемого.
При обследовании в общем анализе крови отклонений от нормы не выявлено. При эндоскопии полости носа видимых патологических изменений в области остиомеатального комплекса не установлено. При бактериологическом исследовании выявлен рост Str. pneumoniae 107.
Больная консультирована пульмонологом. Показатели функции внешнего дыхания до начала лечения: ОФС1 — 76,2; МОС50 — 46,8. Заключение оториноларинголога: острый двусторонний гнойный гайморит. Аллергический риносинусит. Заключение пульмонолога: скрытая бронхоконстрикция.
Больная принимала цефиксим (Супракс) по 400 мг 1 раз в день в течение 10 дней, Кларготил по 10 мг в день и мометазон в дозе 200 мкг в каждую половину носа 2 раза в день течение 30 дней.
Через 2 дня после начала лечения головная боль прекратилась, периоды затрудненного носового дыхания сократились, появились обильные выделения из носа слизисто-гнойного характера. Через 5 дней выделения приобрели слизистый характер, значительно уменьшились отек и гиперемия слизистой оболочки, восстановилось обоняние.
Слизистая оболочка полости носа розовая, влажная, носовые раковины не увеличены, носовые ходы свободны.
При повторном бактериологическом исследовании роста микрофлоры выявлено не было. Сахариновое время для правой и левой половин носа уменьшилось соответственно до 17 и 15 мин. Показатели функции внешнего дыхания после проведенного лечения улучшились: ОФВ1 — до 86,5; МОС50 — до 58,4.
Спустя 30 дней больная жалоб не предъявляла, а риноскопическая картина полностью нормализовалась.
Многие практикующие врачи крайне скептически относятся к попыткам беспункционного лечения гайморита, называя в качестве главного аргумента неизбежную хронизацию процесса при использовании только системной антибактериальной терапии. Ошибочная постановка знака равенства между пункцией и антибактериальной терапией нередко приводит к нежелательным последствиям. В случае консервативного, неинвазивного лечения пункции — как дренирующему мероприятию — должен быть найден альтернативный метод эвакуации патологического секрета из пазухи, начиная с медикаментозных средств и заканчивая щадящими инструментальными пособиями. А индивидуальный подход к каждому конкретному больному с учетом частой сопутствующей патологии со стороны нижних дыхательных путей позволит в значительной мере оптимизировать результаты лечения и избежать частых обострений и рецидивов как со стороны верхнего, так и нижнего отделов дыхательной системы.
А. Ю. Овчинников, доктор медицинских наук
С. И. Овчаренко, доктор медицинских наук, профессор
И. Г. Колбанова, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва
источник

