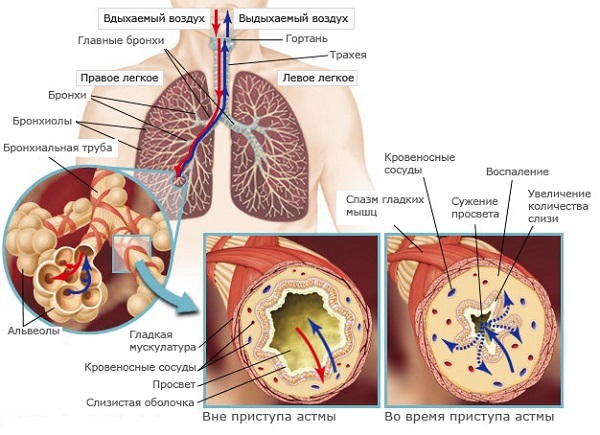
Застойные процессы в бронхах, наблюдаемые во время обострения астмы или развития сопутствующих заболеваний, представляют значительную опасность для человека из-за выраженных нарушений дыхательной функции.
Мокрота при бронхиальной астме имеет слизистую консистенцию и отличается большим количеством специфических формаций, представленных спиралями Куршмана и кристаллами Шарко-Лейдена.
Мокрота – биологическая смесь, состоящая из накопленного трахеобронхиального секрета, слюны, слизистых жидкостей носа и околоносовых пазух. Слюна и слизь, образующиеся в полости носа, отличаются выраженными бактерицидными свойствами, в то время как образование секрета бронхов и трахей направлено на очищение организма от продуктов клеточного метаболизма.
Объем образованного трахеобронхиального секрета варьирует от 10 до 100 мл в сутки. Стоит отметить, что при нормализованной работе дыхательной системы вся продуцируемая слизь проглатывается.
Появление слизевых застоев связано с:
- увеличением количества синтезируемого секрета;
- изменением состава слизи из-за развития воспалительных процессов в области бронхов (аллергия, инфекционное заражение);
- нарушением механизма выхода жидкости из трахеобронхиальных структур.
В случае развития острого воспалительного процесса наблюдается ослабевание работы реснитчатого эпителия, приводящее к образованию застойных явлений в бронхах.
Стадия и форма бронхиальной астмы определяется по функциональным способностям внешнего дыхания и частоте приступов, в то время как характеристики мокротных масс позволяют выявить наличие сопутствующих патологий.
В зависимости от масштабов развития сопутствующих болезней мокрота может отличаться по:
Именно эти критерии, а также проведение лабораторного анализа способствуют постановке диагноза.
Особенности мокротных образований:
- начальная стадия бронхиальной астмы: пенистая слизь прозрачная или белого цвета в случае отсутствия сопутствующих инфекционных заболеваний;
- развитие вторичной инфекции: слизь имеет неприятный, резкий запах, наблюдаются гнойные вкрапления желтоватого оттенка;
- обширное распространение воспаления в области органов дыхания: наблюдаются гнойные вкрапления зеленоватого цвета, слизь густой консистенции, трудноотделяемая (в случае наличия резкого неприятного запаха возможно развитие онкологических процессов);
- кровотечения в области органов дыхательной системы: наблюдаются вкрапления коричневого или красного цвета;
- внутренние разрывы кровеносных сосудов: розоватый оттенок слизи.
Также стоит отметить, что образование мокроты не является отличительным признаком бронхиальной астмы, однако при её появлении рекомендуется провести исследование для выявления природы биологического материала и выявления наличия специализированных формаций. В случае неосложненного течения бронхиальной астмы выделения мокроты проявляются в конце приступа, объем слизевой жидкости небольшой.
К специализированным формациям относятся:
- Спирали Куршмана: белые или прозрачные образования штопорообразной формы, наблюдаемые в бронхах у астматиков.
- Кристаллы Шарко-Лейдена: гладкие кристаллы в форме октаэдров, не имеют цвета.
Для обнаружения формаций возможно назначение проведения анализа при помощи бактериального посева.
Образование мокроты у больных астмы значительно усиливается в периоды обострения. Кроме того, затруднение выхода слизи, вызванное увеличением густоты жидкости, способно спровоцировать нежелательные осложнения:
- перекрывание дыхательных ходов;
- нехватка дыхания, удушье;
- появление хрипов во время приступов;
- деформация бронхиальных просветов, непроходимость бронхов;
- структурные изменения бронхов.
Изучение микробиологической природы мокроты и наличия инфекции позволяет составить правильную стратегию лечения для более эффективной терапии.
Основной задачей лечения застоев является устранение накопленной жидкости из бронхов при помощи различных методик и медикаментозной терапии, направленной на улучшение отхаркивания.
Возможные способы лечения:
- Медикаментозная терапия.
- Лечебный массаж в области грудной клетки.
- Дыхательная гимнастика.
- Физиотерапия.
- Применение народных рецептов.
Перед использованием домашних методов необходимо убедиться в отсутствии аллергии на компоненты средств и проконсультироваться с врачом.
Медикаментозная терапия включает:
- стимулирующие отхаркивание средства и муколитики (способствуют разжижению и выведению мокроты) — Лазолван, Амбробене, Амброксол, Флюдитек, Либексин-Муко;
- антигистаминные средства – Телфаст, Тайлед, Интал;
- травяные сборы для разжижения и выведения мокроты.
Антигистаминные средства необходимо использовать при развитии удушья и застоев мокроты из-за реакции на аллерген.
Кроме того, если лечение направлено на устранение инфекционного заболевания, стоит помнить, что комбинировать разжижающие мокроту средств и кашлевые блокаторы строго запрещается.
Лабораторная диагностика мокротных масс назначается в случае:
- длительного кашля с выделением мокроты;
- подозрений на развитие бронхита, пневмонии и других инфекционных форм воспалительного процесса органов дыхательной системы;
- опасности развития туберкулеза легких;
- подозрений на развитие злокачественных новообразований в области органов дыхания (при появлении кровяных включений также необходимо пройти диагностику методами бронхоскопии и компьютерной томографии).
Повышенная вязкость слизи является опасной проблемой для людей с бронхиальной астмой. Своевременная диагностика способна не только обезопасить человека от развития тяжелого удушья вследствие перекрывания дыхательных путей, но и быстрее справиться с причиной патологичного состояния.
Застойные процессы в бронхах — патологичный процесс, развивающийся на почве аллергической реакции или воспаления инфекционной природы. Накопление мокротных масс в бронхах является особенно опасным состоянием для астматиков, так как патология может стать причиной развития удушья и тяжелых нарушений дыхания. Лечение направлено на стимуляцию отхаркивания, восстановления дыхания и разжижение слизи при помощи физиотерапевтических методов и лекарственных препаратов.
источник
Бронхиальная астма у детей – это хроническое заболевание дыхательных путей, связанное с гиперреактивностью бронхов, то есть повышенной их чувствительностью к раздражителям. Заболевание широко распространено: согласно данным статистики им страдает примерно 7% детей. Болезнь может манифестировать в любом возрасте и у детей любого пола, но чаще возникает у мальчиков от 2 до 10 лет.
Основным клиническим признаком бронхиальной астмы у ребенка являются периодически возникающие приступы затрудненного дыхания или удушья, вызываемые распространенной обратимой обструкцией бронхов, связанной с бронхоспазмом, гиперсекрецией слизи и отеком слизистой оболочки.
В последние годы частота заболеваемости бронхиальной астмой детей возрастает повсеместно, но особенно в экономически развитых странах. Специалисты объясняют это тем, что с каждым годом используется все больше искусственных материалов, средств бытовой химии, продуктов питания промышленного производства, содержащих большое количество аллергенов. Следует иметь в виду, что заболевание нередко остается недиагностированным, так как может маскироваться под иные патологии органов дыхания и, прежде всего, под обострение хронических обструктивных заболеваний легких (ХОЗЛ).
Факторами риска развития бронхиальной астмы у детей являются:
- наследственная предрасположенность;
- постоянный контакт с аллергенами (продукты жизнедеятельности клещей домашней пыли, споры плесневых грибов, пыльца растений, белки высохшей мочи и слюны, перхоть и шерсть домашних животных, птичий пух, пищевые аллергены, аллергены тараканов);
- пассивное курение (вдыхание табачного дыма).
Факторами-провокаторами (триггерами), воздействующими на воспаленную слизистую оболочку бронхов и приводящими к развитию приступа бронхиальной астмы у детей, являются:
- острые респираторные вирусные инфекции;
- загрязняющие воздух вещества, например, оксид серы или азота;
- β-адреноблокаторы;
- нестероидные противовоспалительные средства (Аспирин, Анальгин, Парацетамол, Нурофен и т. д.);
- резкие запахи;
- значительная физическая нагрузка;
- синусит;
- вдыхание холодного воздуха;
- желудочно-пищеводный рефлюкс.
Формирование бронхиальной астмы у детей начинается с развития особой формы хронического воспаления в бронхах, которое становится причиной их гиперреактивности, то есть повышенной чувствительности к воздействию неспецифических раздражителей. В патогенезе этого воспаления ведущая роль принадлежит лимфоцитам, тучным клеткам и эозинофилам – клеткам иммунной системы.
После полового созревания у 20–40% детей приступы бронхиальной астмы прекращаются. У остальных заболевание сохраняется всю жизнь.
Гиперреактивные воспаленные бронхи реагируют на воздействие триггерных факторов гиперсекрецией слизи, спазмом гладких мышц бронхов, отеком и инфильтрацией слизистой оболочки. Все это приводит к развитию обструктивного дыхательного синдрома, который клинически проявляется приступом удушья или одышки.
По этиологии бронхиальная астма у детей может быть:
- аллергической;
- неаллергической;
- смешанной;
- неуточненной.
Как особую форму врачи выделяют аспириновую бронхиальную астму. Для нее триггерным фактором является прием ребенком нестероидных противовоспалительных средств. Часто осложняется развитием астматического статуса.
В зависимости от степени тяжести выделяют несколько типов клинического течения бронхиальной астмы у детей:
- Легкое эпизодическое. Приступы возникают менее одного раза в неделю. В межприступный период признаки бронхиальной астмы у ребенка отсутствуют, функция легких не нарушена.
- Легкое персистирующее. Приступы возникают чаще одного раза в неделю, но не ежедневно. Во время обострения у ребенка нарушается сон, ухудшается нормальная дневная активность. Показатели спирометрии соответствуют норме.
- Среднетяжелое. Приступы удушья возникают практически ежедневно. В результате значительно страдает активность и сон детей. Для улучшения состояния они нуждаются в ежедневном использовании ингаляционных β-антагонистов. Показатели спирометрии снижены на 20–40% от возрастной нормы.
- Тяжелое. Приступы удушья возникают по нескольку раз в день, нередко и в ночное время. Частые обострения становятся причиной нарушения психомоторного развития ребенка. Показатели функции внешнего дыхания снижены более чем на 40% от возрастной нормы.
Приступы удушья или затрудненного дыхания у детей, страдающих бронхиальной астмой, могут возникать в любое время суток, но чаще всего они происходят ночью. Основные симптомы бронхиальной астмы у детей:
- приступ экспираторной одышки (затруднен выдох) или удушья;
- непродуктивный кашель с вязкой трудноотделяемой мокротой;
- учащенное сердцебиение;
- свистящие сухие (жужжащие) хрипы, усиливающиеся в момент вдоха; они выслушиваются не только при аускультации, но и на расстоянии и поэтому их называют еще дистанционными хрипами;
- коробочный перкуторный звук, появление которого объясняется гипервоздушностью ткани легких.
Симптомы бронхиальной астмы у детей в момент тяжелого приступа становятся иными:
- количество дыхательных шумов уменьшается;
- появляется и нарастает синюшность кожных покровов и слизистых оболочек;
- парадоксальный пульс (увеличение числа пульсовых волн в момент выдоха и значительное уменьшение вплоть до полного исчезновения в момент вдоха);
- участие в акте дыхания вспомогательной мускулатуры;
- принятие вынужденного положения (сидя, опираясь руками на кровать, спинку стула или колени).
У детей развитию приступа бронхиальной астмы нередко предшествует период предвестников (сухой кашель, заложенность носа, головная боль, беспокойство, нарушение сна). Длится приступ от нескольких минут до нескольких дней.
Если приступ бронхиальной астмы продолжается у ребенка свыше шести часов подряд, такое состояние расценивается как астматический статус.
После разрешения приступа бронхиальной астмы у детей отходит густая и вязкая мокрота, что приводит к облегчению дыхания. Тахикардия сменяется брадикардией. Артериальное давление снижается. Ребенок становится заторможенным, вялым, безразличным к окружающему, нередко крепко засыпает.
В межприступных периодах дети, страдающие бронхиальной астмой, могут чувствовать себя вполне удовлетворительно.
Для правильной постановки диагноза бронхиальной астмы у детей необходимо учитывать данные аллергологического анамнеза, лабораторных, физикальных и инструментальных исследований.
Лабораторные методы исследования при подозрении на бронхиальную астму у детей включают в себя:
- общий анализ крови (нередко выявляется эозинофилия);
- микроскопия мокроты (кристаллы Шарко – Лейдена, спирали Куршмана, значительное количество эпителия и эозинофилов);
- исследование газового состава артериальной крови.
Диагностика бронхиальной астмы у детей включает и ряд специальных исследований:
- исследование функции легких (спирометрия);
- постановка кожных проб для выявления причинно-значимых аллергенов;
- выявление гиперактивности бронхов (провокационные пробы с предполагаемым аллергеном, физической нагрузкой, холодным воздухом, гипертоническим раствором натрия хлорида, ацетилхолином, гистамином);
- рентгенография органов грудной клетки;
- бронхоскопия (выполняется крайне редко).
Необходима дифференциальная диагностика со следующими состояниями:
- инородные тела бронхов;
- бронхогенные кисты;
- трахео- и бронхомаляции;
- обструктивный бронхит;
- облитерирующий бронхиолит;
- муковисцидоз;
- ларингоспазм;
- острая респираторная вирусная инфекция.
Бронхиальная астма широко распространена: согласно данным статистики ею страдает примерно 7% детей. Болезнь может манифестировать в любом возрасте и у детей любого пола, но чаще возникает у мальчиков от 2 до 10 лет.
Основными направлениями лечения бронхиальной астмы у детей являются:
- выявление факторов, вызывающих обострение бронхиальной астмы, и устранение или ограничение контакта с триггерами;
- базисная гипоаллергенная диета;
- медикаментозная терапия;
- немедикаментозное восстановительное лечение.
Медикаментозная терапия бронхиальной астмы у детей проводится при помощи следующих групп лекарственных средств:
- бронхорасширяющие препараты (стимуляторы адренергических рецепторов, метилксантины, антихолинергические средства);
- глюкокортикоиды;
- стабилизаторы мембран тучных клеток;
- ингибиторы лейкотриенов.
С целью профилактики обострений бронхиальной астмы детям назначают базисную медикаментозную терапию. Ее схема во многом определяется тяжестью течения заболевания:
- легкая интермиттирующая астма – бронхолитики короткого действия (β-адреномиметики) при необходимости, но не чаще 3-х раз в неделю;
- легкая персистирующая астма – ежедневно кромалин-натрий или глюкокортикоиды ингаляционно плюс бронхолитики длительного действия, при необходимости бронхолитики короткого действия, но не чаще 3-4 раз в сутки;
- среднетяжелая астма – ежедневное ингаляционное введение глюкокортикоидов в дозе до 2 000 мкг, бронхолитики пролонгированного действия; при необходимости могут применяться бронхолитики короткого действия (не более 3-4 раз в сутки);
- тяжелая астма – ежедневно ингаляционное введение глюкокортикоидов (при необходимости они могут быть назначены коротким курсом в виде таблеток или инъекций), бронхолитики длительного действия; для купирования приступа – бронхолитики короткого действия.
Терапия приступа бронхиальной астмы у детей включает:
Показаниями к госпитализации являются:
- принадлежность пациента к группе высокой смертности;
- неэффективность проводимого лечения;
- развитие астматического статуса;
- тяжелое обострение (объем форсированного выдоха за 1 секунду менее 60% от возрастной нормы).
В лечении бронхиальной астмы у детей важно выявить и устранить аллерген, являющийся триггерным фактором. Для этого нередко возникает необходимость изменения образа питания и жизни ребенка (гипоаллергенная диета, гипоаллергенный быт, смена места жительства, расставание с домашним животным). Помимо этого, детям могут быть назначены антигистаминные препараты длительным курсом.
Если аллерген известен, но избавиться от контакта с ним в силу тех или иных причин невозможно, то назначается специфическая иммунотерапия. Этот метод основан на введении пациенту (парентерально, перорально или сублингвально) постепенно возрастающих доз аллергена, что понижает чувствительность организма к нему, то есть происходит гипосенсибилизация.
Как особую форму врачи выделяют аспириновую бронхиальную астму. Для нее триггерным фактором является прием ребенком нестероидных противовоспалительных средств.
В период ремиссии детям с бронхиальной астмой показано физиотерапия:
Основными осложнениями бронхиальной астмы являются:
У детей, страдающих тяжелой формой заболевания, терапия глюкокортикоидами может сопровождаться развитием целого ряда побочных эффектов:
- нарушения водно-электролитного баланса с возможным появлением отеков;
- повышение артериального давления;
- усиленное выделение из организма кальция, что сопровождается повышенной хрупкостью костной ткани;
- повышение в крови концентрации глюкозы, вплоть до формирования стероидного сахарного диабета;
- повышенный риск возникновения и обострения язвенной болезни желудка и двенадцатиперстной кишки;
- снижение регенеративной способности тканей;
- повышение свертываемости крови, что увеличивает риск тромбозов;
- пониженная сопротивляемость инфекциям;
- ожирение;
- лунообразное лицо;
- неврологические расстройства.
Прогноз для жизни у детей при бронхиальной астме в целом благоприятный. После полового созревания у 20–40% детей приступы бронхиальной астмы прекращаются. У остальных заболевание сохраняется всю жизнь. Риск летального исхода во время приступа удушья повышается в следующих случаях:
- в анамнезе свыше трех госпитализаций в год;
- в анамнезе госпитализации в отделение реанимации и интенсивной терапии;
- были случаи ИВЛ (искусственной вентиляции легких);
- приступ бронхиальной астмы хотя бы однажды сопровождался потерей сознания.
Важность профилактики бронхиальной астмы у детей переоценить невозможно. Она включает:
- грудное вскармливание на протяжении первого года жизни;
- постепенное введение прикорма в строгом соответствии с возрастом ребенка;
- своевременное активное лечение заболеваний органов дыхания;
- поддержание жилища в чистоте (влажные уборки, отказ от ковров и мягких игрушек);
- отказ от содержания домашних животных (при их наличии тщательное соблюдение правил гигиены);
- недопущение вдыхания детьми табачного дыма (пассивного курения);
- регулярные занятия спортом;
- ежегодный отдых на морском побережье или в горах.
Видео с YouTube по теме статьи:
источник
Одной из причин бронхиальной обструкции является выделение густого секрета. На этапе диагностики очень важно понять причину возникновения болезни, для этого необходимо сделать анализ мокроты.
По результатам анализа можно судить о тяжести хронического воспаления бронхов, а также об эффективности назначенного лечения. При бронхиальной астме на основе исследования секрета можно сделать выводы о прогрессировании болезни и дальнейшем прогнозе.
В норме в просвет дыхательных путей выделяется небольшое количество слизи. Она необходима для смазывания стенок, предохранения их от инфекции и пересыхания.
При воспалении выработка секрета усиливается, он становится более вязким и густым, изменяется цвет. Также изменяется его запах, что зачастую свидетельствует о тяжелой патологии.
Мокрота при бронхиальной астме выделяется с кашлем, может содержать в себе примеси крови или эпителия бронхов. Выведение вязкого секрета наружу довольно затруднительно, поэтому он скапливается в просвете бронхов, нарушая дыхание больного.
Это становится одной из причин приступа удушья.
Для дифференциального диагноза имеет большое значение характеристика отделяемого из респираторного тракта. Для этого необходимо внимательно исследовать материал:
- Прозрачный цвет мокроты с белым оттенком при бронхиальной астме говорит о заболевании дыхательной системы в начальной стадии. Слизь при этом вырабатывается активно из-за воздействия аллергенов, которые таким образом выводятся наружу из дыхательных путей.
- Отделяемое желтого цвета означает, что в дыхательной системе развивается инфекционный воспалительный процесс.
- Зеленоватые выделения появляются при воспалении средней и тяжелой степени.
- Густая коричневая слизь свидетельствует о повреждении сосудов и недавнем кровотечении.
- Розовая пенистая мокрота при астме указывает на наличие кровотечения из-за повреждения стенки сосуда.
О характере мокроты при бронхиальной астме нужно спрашивать пациента в первую очередь, так как это напрямую влияет на лечение заболевания и прогноз. Обязательно на этапе диагностики проводится анализ слизи, выделяемой при кашле.
Целесообразно проведение анализа мокроты при подозрении на бронхиальную астму и любые другие болезни органов дыхания. Обязательно исследуется состав, качественные и количественные характеристики, проводится посев материала для выявления болезнетворных микроорганизмов и на чувствительность к антибактериальным средствам (при необходимости).
При наличии бронхиальной астмы такой анализ является одним из ключевых в диагностике болезни. По его результатам можно предположить причину возникновения астмы и, исходя из этого, выбрать метод лечения.
Перед сдачей мокроты на анализ очень важно подготовиться. Правильно проведенная подготовка влияет на достоверность полученного результата:
- За 8-12 часов до сдачи материала пациент должен употреблять больше жидкости. Это необходимо для улучшения отхождения секрета.
- Биоматериал сдается обычно в утренние часы, перед отхаркиванием нужно почистить зубы для удаления остатков пищи и микроорганизмов.
- За несколько дней до анализа нельзя употреблять алкоголь, исключается курение и тяжелая пища, ограничиваются физические нагрузки.
- Откашливание слизи проводится в чистую посуду, перед этим вся слюна обязательно сплевывается. Рекомендуется перед сбором экссудата прочистить носоглотку.
Для анализа будет достаточно 3-5 мл отделяемого при кашле. Материал необходимо доставить в лабораторию в течение 2-3 часов: это оптимальный срок для получения достоверного результата.
Экссудат сдается в лабораторию, где проводится его детальный анализ: оцениваются физико-химические свойства, исследуется клеточный состав. На основании полученных данных назначается лечение с обязательным учетом вида обнаруженной микрофлоры.
Процесс исследования образца материала при бронхиальной астме обычно длится не менее трех дней от момента сдачи его в лабораторию. Из особенностей оценки материала: огромную роль играет цвет отделяемого и примеси, среди которых можно в тяжелых случаях увидеть фрагменты тканей стенки бронхиального дерева.
В полученном результате лаборант обязательно указывает клеточный состав материала, по которому устанавливается природа и характер заболевания:
- при повышенном содержании эритроцитов можно предположить повреждение сосудов ввиду деструктивного процесса в тканях респираторного тракта;
- большое количество эозинофилов в слизи характерно для бронхиальной астмы, они свидетельствуют о ее аллергической природе;
- кристаллы Шарко-Лейдена указывают на аллергический процесс и его прогрессирование;
- количество мерцательного эпителия увеличивается при бронхиальной обструкции или воспалении бронхов;
- спирали Куршмана в анализе являются патогномоничным признаком астмы, говорят о спазме бронхов и скоплении густого секрета в просвете;
- макрофаги в отделяемой слизи подтверждают диагноз астмы.
Не менее важно соотношение содержания этих клеток. В зависимости от преобладания тех или иных клеточных структур назначается лечение.
Если в материале выявлены болезнетворные микроорганизмы, то необходимо провести бактериологический посев.
Мокроты при астме в бронхах вырабатывается очень много во время приступа. Она становится очень густой, перекрывая просвет. Это влечет за собой следующие последствия:
- закупорка дыхательных путей в результате невозможности выведения слизи и, как следствие, удушье;
- малопродуктивный кашель с мокротой и хрипами, недостаток воздуха;
- непроходимость бронхов, которые деформируются в процессе длительного воспаления, изменение структуры их тканей.
Одной из главных задач при лечении бронхиальной астмы является улучшение отхождения мокроты по бронхиальному дереву. Это можно обеспечить при помощи медикаментозных препаратов.
Также необходимо соблюдение общих рекомендаций.
При бронхиальной астме с мокротой назначают:
- отхаркивающие средства (улучшают отхождение слизи);
- муколитики (способствуют разжижению и ускоренному выведению мокроты);
- антигистаминные препараты (уменьшают отек, в случае аллергии борются с причиной);
- растительные средства в виде отваров для приема внутрь и ингаляций (помогают вывести слизь).
В помещении, где живет человек с бронхиальной астмой, должна поддерживаться повышенная влажность. Для этого можно использовать специальные увлажнители воздуха.
Астматику необходимо пить не менее полутора литров жидкости в сутки, проводить ингаляции паром с добавлением пихтового масла.
Бронхиальная астма — хроническое заболевание, но его можно и нужно держать под контролем. Для этого необходимо вовремя обратиться к врачу, который назначит обследование.
Одним из важнейших при диагностике астмы является исследование мокроты. Оно помогает отличить ее от других заболеваний и назначить правильное лечение.
источник
Мокрота при астме – нормальное явление, которое свидетельствует о нарушении в функционировании слизистой бронхов. Из-за особенностей заболевания пациенту необходимо сдать ряд анализов для определения причины и степени тяжести патологии. Только после этого врач назначает соответствующее лечение.
Анализ мокроты позволяет определить тип возбудителя, что особенно важно для лечения бактериальных патологий дыхательных путей, так как врач должен подобрать действенный антибиотик.
Чтобы анализ мокроты при бронхиальной астме был максимально точным, нужно следовать правилам:
- сдавать слизь рекомендуется утром;
- в день сдачи нужно пить много воды;
- перед процедурой следует прополоскать рот водным раствором соды: это поможет убить бактерии в ротовой полости и снизить шанс ложного диагноза.
При отхаркивании в емкость должна попасть именно мокрота, а не слюна. Обычно пациенты провоцируют кашель, чтобы облегчить ее выведение, при этом достаточно 3–5 мл слизи. Взрослым стоит показать ребенку пример, как нужно правильно сдавать биоматериал на анализ.
Бывает, что пациент не может отхаркнуть слизь, тогда врач предлагает ингаляцию или перкуссионный массаж. Если мокрота не отходит, остается один вариант – применить катетер, который вводится в трахею и выкачивает немного биоматериала. Такой метод не распространен, поскольку провоцирует бронхиальные спазмы, от которых помогают только средства экстренной помощи.
Благодаря анализу мокроты можно выявить количество микроорганизмов, нейтрофилов, клеток эпителия, макрофагов и фибринов. Лаборант делит полученный биоматериал для применения разных методов диагностики: микроскопии и бакпосева. От полученных показателей во многом зависит курс лечения, поэтому к процедуре нужно подойти серьезно.
Состав слизи при астме индивидуален для каждого пациента. Как правило, мокрота стекловидная, она не имеет запаха и цвета, выглядит вязкой и поэтому трудно выводится из бронхов. Однако при запущенной форме астмы в ней можно заметить неспецифические включения: сгустки гноя или крови. Зеленоватый цвет и гнойный запах обычно являются признаками бактериальной инфекции или опухоли.
Нужно отметить, что изменение оттенка мокроты не всегда свидетельствует о жизнедеятельности опасных для здоровья микроорганизмов. Желтый или зеленый цвет может указывать на то, что в бронхах начался распад эозинофилов – подвида лейкоцитов крови.
Красные сгустки в мокроте говорят о травме сосуда слизистой, возникающей из-за напряженного кашля. При этом разрыв стенки капилляра может произойти в любом органе дыхательного пути, поэтому нужно провериться на наличие других заболеваний.
Если мокроты становится все больше, это может означать обострение астмы. Тем не менее для этого заболевания не характерны большие объемы слизи, поэтому при серьезном повышении отделимого нужно провериться на другую патологию, например, на воспаление легких.
На самом деле вязкая слизь вырабатывается в бронхах постоянно. Она является частью очистительной системы дыхательных путей и имеет важное свойство – задерживает частицы пыли и грязи, а затем выходит вместе с инородными веществами, поднимаясь к глотке. Бронхиальный секрет выталкивается благодаря ресничкам на слизистой бронхов. В норме за сутки вырабатывается не более 150 мл мокроты.
Обычно человек либо отхаркивает слизь, либо проглатывает, при этом ее наличие в глотке не вызывает особого дискомфорта. Другое дело – мокрота при астме, которая несет прямую опасность для пациента. Слизистая бронхов производит большое количество секрета, который может закупорить дыхательный просвет. Ситуацию осложняет то, что больной постоянно кашляет из-за бронхиального спазма, который и так приводит к ухудшению прохождения воздуха. При позднем или неправильном лечении последствия могут быть тяжелыми, вплоть до сердечных заболеваний, поэтому при первых признаках патологии необходимо обратиться к врачу.
Важно помнить, что терапия должна быть обговорена со специалистом, поскольку самостоятельное назначение лекарств приводит к ухудшению самочувствия.
Как правило, при астме выбор медикаментов ограничивается следующими группами препаратов:

- Антибиотики: Амоксициллин, Азитромицин, Ципрофлоксацин. После бактериального посева мокроты врач определяет наилучшее антибактериальное средство, к которому у инфекции нет устойчивости. Данные препараты уничтожают не только патогенную микрофлору, но и полезную, поэтому необходимо принимать дополнительные профилактические средства, например, лактобактерии.
- Муколитики: Мукалтин, Амбробене. Эти лекарства нужны для разжижения мокроты и усиления работы ресничек, что улучшает отхождение секрета и не дает ему застаиваться.
- Отхаркивающие средства: Бромгексин, АЦЦ, Термопсол. Препараты стимулируют функционирование гладкой мускулатуры и мерцательного эпителия, за счет чего мокрота легче выводится.
Вместе с аптечными лекарствами используются рецепты народной медицины для избавления от излишнего бронхиального секрета. Помогают следующие «классические» методы:
- мед и алоэ в пропорции 1:5;
- сироп из чеснока и лука;
- редька с медом.
Эффективным средством считается сосновое молоко: берется 3 зеленых шишки, кусочек смолы и ½ л подогретого молока. Ингредиенты смешиваются, настаиваются пару часов, а затем смесь процеживается. Отвар из сосновых почек также помогает вывести мокроту, так как оказывает муколитическое и антисептическое действия.
Мокрота при астме – опасный симптом, который может привести к удушью. Его необходимо правильно лечить, чтобы не нанести вреда организму дополнительной аллергической реакцией или ухудшением состояния из-за побочных эффектов. Если следовать рекомендациям врача, терапия пройдет успешно, и болезнь может перейти в стадию ремиссии.
источник
Заболевание бронхиальная астма развивается постепенно, переходя в хроническую форму. Если ее не лечить, развиваются опасные для жизни больного сопутствующие заболевания. Чтобы не допустить существенного осложнения здоровья, которое может привести к инвалидизации, нужно как можно раньше приступить к лечению. Одним из важных пунктов в постановке диагноза являются анализы мокроты.
Имея на руках результаты анализов, врач может определить количество эозинофилов и нейтрофилов (подвидов лейкоцитов). Анализ позволит правильно оценить состояние бронхов и выявить, есть ли инфекция в дыхательных путях. Отторжение большого количества слизи обычно указывает на наличие других заболеваний, отличающихся от астмы. Количество мокроты, которое отходит во время приступа у больного бронхиальной астмой, обычно небольшое. Но ее достаточно для того, чтобы провести микроскопическое исследование.
Кроме этого анализ мокроты позволяет обнаружить кровь и гной. В результате комплексного исследования и анализа врач устанавливает диагноз больному, определяет причины развития бронхиальной астмы, назначает лечение. Одним из видов анализов является проверка реакции возбудителей на определенные лекарственные средства.
Анализ мокроты назначается пациенту, если у него:
- Длительное время наблюдается кашель с выделением слизи
- Есть бронхит, особенно обструктивный, или заболевание легких
- При подозрении на онкологическое заболевание
- При угрозе заражения туберкулезом
Слизь в незначительных количествах отходит из органов дыхательной системы даже у здоровых людей. Она защищает стенки от пересыхания и помогает вывести из системы мелкие частицы, которые случайно попали в трахею или бронхи. Количество мокроты увеличивается у курящих людей или у больных простудными заболеваниями, бронхитом или воспалением легких. Но она в большинстве случаев легко откашливается. Если объем мокроты в сутки не превышает 100 мл, то состояние бронхолегочной системы считается удовлетворительным.
У больных бронхиальной астмой ее количество может быть большим, но отходит она слабо, скапливаясь в проходах и вызывая приступы.
- Увеличивается ее образование
- Изменяется состав из-за аллергических реакций и инфекционных процессов
- Нарушается механизм вывода из бронхов и трахеи
- Густые выделения могут привести к закупорке дыхательных путей, в результате чего может произойти удушье
При этом наблюдаются такие явления:
- В результате процессов, происходящих в бронхах, ткани деформируются, изменяется их структура, уменьшается прохождение воздуха.
- Кашель малопродуктивный, долго не прекращается. При этом слышны хрипы, ощущается недостаток воздуха.
Характер мокроты при бронхиальной астме, которая выделяется во время приступа, отличается от выделений при других заболеваниях дыхательной системы внешне и по запаху. Они зависят от стадии заболевания:
- Мокрота прозрачная или белого оттенка, пенистой консистенции указывает на начальную стадию болезни без сопутствующих инфекций. Ее количество небольшое, отходит она в конце приступа.
- Желтый цвет и неприятный запах указывает на развитие воспалительного инфекционного процесса.
- Зеленый цвет вкраплений и густая консистенция указывает на то, что заболевание переходит в тяжелую форму.
- Коричневые вкрапления в слизи, высокая ее плотность указывает на повреждение сосудов и мелкие кровотечения.
- Розовая мокрота пенистой консистенции говорит о том, что кровотечение длится в настоящее время, происходят внутренние разрывы кровеносных сосудов бронхов.
При бронхиальной астме средней и тяжелой формы слизь очень плотная, образует пробки, которые с трудом выходят из бронхов. Часто они имеют разветвленную форму в виде дерева. Из-за своей консистенции слизь получила название «стекловидной» мокроты.
Встречаются микроскопические элементы, которые имеют специальные названия:
- Спирали Куршмана штопорообразной формы белого цвета или прозрачные.
- Кристаллы Шарко-Лейденатонкие, бесцветные, вытянутой веретеновидной формы.
Их нельзя разглядеть невооруженным глазом, для определения выполняют бактериальный посев.
Мокрота при бронхиальной астме может содержать гной и следы крови в форме прожилок, части тканей стенок бронхов. Цвет слизи в таком случае желтого или желто-зеленого оттенка. Если от мокроты исходит неприятный запах, это может указывать на наличие злокачественных образований.
Слизь собирают во время кашля. Посуда для сбора должна быть стерильной. Лучше купить в аптеке специальную пластиковую баночку. Проще сделать это утром, потому что всю ночь мокрота из бронхов не выводилась. Для того, чтобы можно было сделать общий анализ, нужно собрать не меньше 3-5 мл слизи.
Так как мокрота при астме отходит слабо, предварительно выполняют такие процедуры:
- За сутки перед сдачей общего анализа пьют много жидкости, чтобы слизь отходила легче.
- Перед проведением процедуры используют ингалятор или проводят перкуссионный массаж.
- В начале сбора делают три глубоких вдоха.
Выполняют еще ряд предписаний, которые влияют на правильность анализа:
- Перед самой процедурой чистят зубы, полощут полость рта и чистят носоглотку.
- Несколько дней до сдачи анализа не употребляют алкоголя, не курят.
- Пища, потребляемая несколько дней перед процедурой, должна быть легкой.
- Избегают физических нагрузок.
- Не собирают слюну, берут только мокроту.
- Сдать собранный материал нужно не позже 2-3 часов после сбора.
Если это не поможет, вводят в трахею катетер и через него берут нужное количество слизи для анализа. Такую процедуру может сделать только медицинский работник. Результат анализа мокроты при бронхиальной астме получают не меньше чем через 3 дня после сдачи в лабораторию.
Чтобы улучшить состояние больного, выполняют процедуры, которые способствуют уменьшению количества мокроты, более легкому ее отхождению:
- Применяют отхаркивающие препараты, муколитики для разжижения слизи (Лазолван, Амброксол Либестин-Муко).
- Антигистаминные препараты для уменьшения отека тканей как реакции на аллерген (Телфаст, Интал).
- Выполняют ингаляции с лекарственными растениями, пихтовым маслом.
- Дыхательная гимнастика улучшает отхождение мокроты.
- Увлажняют воздух в помещении, где находится больной.
- Применяют физиотерапевтические процедуры.
- Пьют от 1,5 л жидкости в сутки.
- Используют народные средства.
Перед началом приема препаратов и народных средств консультируются с врачом и проводят тесты или проверяют другим способом на отсутствие аллергии на них. Ни в коем случае нельзя принимать одновременно разжижающие препараты и средства от кашля.
Бронхиальная астма представляет опасность тем, что в бронхах собирается слизь, которая перекрывает суженные проходы. В результате ее скопление может привести к удушью, ухудшению самочувствия. Вовремя сданные анализы смогут быстро и правильно определить причины болезни и назначить адекватное лечение.
источник

Анализ мокроты является обязательным при диагностике, с помощью которого врач может определить количество эозинофилов. Их показатель позволит дать точную оценку состоянию бронхов и наличие инфекции в дыхательной системе.
Сама же мокрота позволит изучить слизь на выявление бактерий, на присутствие или отсутствие гноя. Кроме того, если у больного частые и сильные приступы удушья, возможно наличие крови. Также о тяжести заболевания свидетельствует в наличии слизи повышенное количество нейтрофилов.
Выделение у больного мокроты при приступе является важным показателем наличия бронхиальной астмы. У каждого пациента она имеет свои особенности. При ее изучении можно определить характер течения болезни и подобрать соответствующее лечение, которое ослабит симптоматику и предотвратит приступы.
Бронхиальная слизь при исследовании имеет особенный цвет, запах и консистенцию, которые характерны именно для астмы. Она может быть вязкой, иметь слизисто-гнойные включения или кровяные прожилки. Если присутствует неприятный запах – это говорит о проблемах с органами дыхания или злокачественных образованиях. Если мокрота довольно густая, есть большой риск закупорки дыхательных путей.
Если цвет слизи имеет желтый или желто-зеленый оттенки, можно утверждать, что происходит распад в организме эозинофилов.
Именно поэтому проводят анализ мокроты, чтобы исключить у больного какие-либо другие заболевания дыхательной системы. Собранные данные позволят специалисту подобрать лечебную терапию, а также оценить ее эффективность.
С помощью этого диагностического метода врач определяет наличие бронхиальной астмы у больного. Лабораторные исследования слизи включают в себя определение ее физических составляющих, цитологию и бактериальный состав.
У здорового человека мокрота легко откашливается или проглатывается. У курящих людей, а также больных бронхитом или воспалением легких мокрота отхаркивается. Это нормальный показатель, который не должен вызывать беспокойства. Если количество выделений не превышает 100 мл в сутки – состояние крупных бронхов и трахей в норме.
Для организма слизь является важным компонентом. Она выполняет не только защитную функцию, но и способствует выведению из дыхательной системы мелких частиц, которые человек вдыхает, а также способствует очищению бронхиальной системы.
Если же выявлены патологии при лабораторных исследованиях, у больного присутствуют приступы удушья с незначительным количество мокроты, врач диагностирует астму. Поэтому анализ мокроты – один из главных показателей, который говорит о наличии или отсутствии заболевания.
Анализ могут назначать в следующих случаях:
- если больной страдает длительным кашлем с выделением мокроты;
- если диагностирован бронхит, воспаление легких и другие заболевания, связанные с дыхательной системой;
- при подозрении у больного туберкулеза;
- если есть подозрения на наличие злокачественных образований.
Собирать мокроту необходимо в стерильную емкость при приступе кашля. Лучше всего это делать в утреннее время, так как в этот промежуток времени в бронхах скапливается максимальное количество слизи. Необходимо собрать примерно 5 мл, чтобы у врача была возможность точно изучить все необходимые показатели.
Если слизь отходит плохо, можно для стимуляции выделения использовать ингалятор или провести специальный перкуссионный массаж. Если же данные манипуляции не будут способствовать отхождению выделений, больному ставят катетер. Его вводят в трахею для получения необходимого количества слизи.
Существуют правила, которые рекомендуется выполнять для сбора мокроты:
- За сутки перед сдачей анализа больному рекомендуется употреблять большое количество жидкости.
- Перед сбором обязательно проводят гигиенические процедуры ротовой полости.
- Прежде чем собирать слизь, сделать как можно глубже 3 вдоха.
- Собирают только слизь без слюны.
Емкость сдают максимум чем через 2 часа после сбора. Там проводится оценка слизи. Подсчитывается наличие в ней нейтрофилов, бактерий, фибрина и клеток эпителия. Для этого берут от 5 до 10 образцов, которые наносят на предметные стекла и высушивают перед анализом около 10 минут с использованием метилового спирта. Образцы окрашивают методами Грама и Романовского-Гимзе и изучают.
При высоком уровне нейтрофилов можно говорить о наличии инфекции. Если их больше 25 клеток, большая вероятность, что у больного бронхиальная астма. Если при анализе количество лейкоцитов составляет 50-90%, анализ подтверждает присутствие у человека астмы.
У здорового человека можно обнаружить цилиндрический мерцательный эпителий. При астме этот показатель выше 25. Обнаружение при анализе даже одного макрофага подтверждает наличие заболевания.
Если в анализе обнаружены спирали Куршмана и кристаллы Шарко-Лейдена, которые представляют собой желтоватые выделения в слизи, можно уверенно утверждать о наличии астмы у пациента.
В большинстве случаев она имеет вязкую консистенцию с наличием слизи, небольшого количества гноя или вкраплений крови. Чаще всего у нее неприятный запах, который связан с распадом или ростом злокачественных образований.
При тяжелых формах заболеваниях слизи довольно много, в результате чего она вызывает закупорку дыхательных путей, провоцируя приступ. Если при простудных заболевания она имеет прозрачный оттенок, при астме она желтого или зеленоватого оттенков. В некоторых случаях возможно наличие кровяных сгустков.
Узнайте какой у Вас кашель! Если у Вас долгое время присутствует кашель, то это возможно астма, проверьте:
Анализ мокроты – это важная составляющая для диагностики астмы. С его помощью врач подбирает лечение или корректирует его при недостаточной эффективности.
источник
Мокрота при бронхиальной астме – очень важный показатель. Она образуется, когда при бронхоспазмах (сокращении мышц органов дыхания) набухает слизистая оболочка бронхов. Периодически нужно делать сбор и отправлять его в лабораторию для исследования. Анализ мокроты дает возможность определять причины приступов и оценить, насколько эффективно медикаментозное лечение.
При бронхиальной астме все мелкие бронхи закупориваются слизистыми выделениями. Но цвет, запах и консистенция мокроты могут быть различными. Здесь большое значение имеет степень тяжести заболевания, а также от других заболеваний дыхательной системы, осложняющие бронхиальную астму (например, бронхит). Каждый показатель выявляется при лабораторном исследовании.
Мокроту собирают в специальную емкость, когда усиливается кашель. Самое подходящее для этого время – утро, так как за ночь бронхи максимально заполняются выделениями. Чтобы анализ был максимально достоверным, необходимо соблюдать следующие условия сбора мокроты:
- Большое количество воды помогает разжижать мокроту, поэтому в течение суток перед сбором нужно выпивать много жидкости.
- Непосредственно перед процедурой нужно прополоскать рот раствором кипяченой воды и питьевой соды.
- Перед отхаркиванием несколько раз глубоко вдохнуть.
- При сборе мокроты стараться, чтобы в контейнере не было слюны.
- Чтобы провести анализ, необходимо наличие нескольких миллилитров собранного материала.
- Емкость с мокротой нужно быстро отправить в лабораторию, поскольку анализ проводится только в течение 2 часов после сбора.
Если отхождение мокроты затруднено, применяется массаж и ингаляции с физраствором или эфирными маслами. Бывает, что и при таких мерах нет результата. Тогда в просвет трахеи вводят катетер. Но эта процедура чревата усилением бронхоспазма, поэтому проводить ее нужно только в лаборатории, где работают специалисты, которые в случае приступа окажут своевременную квалифицированную помощь.
Поскольку природа бронхиальной астмы неоднозначна, то и мокрота тоже имеет различные характеристики. Какая же она бывает? При типичной форме заболевания — слизистая, густая и вязкая. Она практически бесцветная, поэтому ее называют стекловидной. Если же кроме бронхиальной астмы присутствует какая-либо инфекция, мокрота становится слизисто-гнойной.
Существует несколько методов исследования, при которых выявляются различные характеристики мокроты: степень вязкости, эластичность, аллергический или инфекционный тип воспаления, восприимчивость к лекарствам. Все эти способы помогают назначать более эффективное лечение для каждого пациента индивидуально.
При анализе выявляются присутствующие бактерии, слизь, эпителиальные клетки, фибрин, макрофаги, нейтрофилы. Исходя из соотношения клеток мерцательного эпителия, эозинофилов и нейтрофилов выявляется тип заболевания. При усилении симптомов бронхиальной астмы увеличивается общее число клеток в исследуемых выделениях.
Слишком много нейтрофилов и соотношение между ними и эозинофилам говорит о присутствии инфекции. Чтобы выявить бактерии и понять, насколько они чувствительны к лекарственным препаратам, следующим этапом анализа проводится посев мокроты. Эта процедура наиболее актуальна, когда часто случаются обострения болезни, а медицинское лечение не дает особых результатов.
Чем выше степень вязкости мокроты, тем труднее она отхаркивается. Поэтому все средства, которые применяются при избавлении от мокроты, направлены главным образом на ее разжижение. Лекарства, которые назначает врач, бывают двух типов действия. Одни направлены на рефлекторное воздействие на желудок и усиление работы бронхиальных желез. Другие оказывают прямое действие на органы дыхательной системы.
Параллельно с медикаментозным лечением часто применяются и средства народной медицины. Целебные растения часто оказываются не менее эффективными, если грамотно их подобрать и использовать. Для этого нужно проконсультироваться с опытным травником и, конечно же, со своим лечащим врачом.
При выполнении специальных упражнений также наблюдается улучшение состояния больного.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Мокрота – это выделения трахей и бронхов, характерные для различных заболеваний, к которым присоединяются частички слюны, а также выделений слизистой носа.
Трахеи и бронхи постоянно выделяют слизь, которая необходима для очищения нижних органов дыхания от вдыхаемых микробов, пылинок. В слизи присутствуют иммунные тельца. С движением ресничек, которыми покрыта внутренняя сторона бронхов, слизь эвакуируется из органов дыхания и проглатывается человеком совершенно незаметно. У здорового человека за сутки может выделиться до 100 миллилитров слизи.
Если же в органах дыхания протекают болезненные процессы, количество слизи увеличивается иногда до 1500 миллилитров в сутки. Окраска слизи в таких случаях может быть разной и зависит от заболевания.
По цвету и характеру мокрота делится на:
- серозную
- слизистую
- гнойно-слизистую
- кровянистую
- стекловидную.
Если на фоне кашля появляется обилие гнойной, неприятно пахнущей мокроты, это может говорить о прорыве абсцесса органов дыхания.
Если же кашель усиливается и вместе с ним увеличивается объем отхаркиваемой слизи, состояние больного ухудшается, то это указывает на хронизацию воспалительного процесса.
При подобных заболеваниях отделение бронхиальной слизи и усиление кашля характерны во время резкого изменения положения тела, например при подъеме с кровати.
Анализ мокроты осуществляют методом микроскопии и бакпосева на присутствие патогенной флоры.
При микроскопии бронхиальной слизи рассматриваются следующие элементы:
- Спирали Куршмана — астма, бронхоспазм,
- Кристаллы Шарко-Лейдена — бронхиальная астма, аллергия,
- Эозинофилы (более 50% от лейкоцитов) – аллергия, астма, глистное поражение легких,
- Нейтрофилы (больше 25 в поле зрения) – присутствие инфекции,
- Плоский эпителий (больше 25 в поле зрения) – присутствие слюны изо рта,
- Альвеолярные макрофаги – слизь из нижних дыхательных путей,
- Эластические волокна – воспаление с наличием абсцесса, нарушение целостности ткани легких.
Бактериологический анализ мокроты
Чувствительность бактериоскопии зависит от того, сколько раз сделать анализ. Так, для получения результата о присутствии возбудителя туберкулеза с достоверностью 93% следует сдать слизь на анализ трижды.
Если в ходе бактериоскопии не обнаружены патогенные микробы, проводится бакпосев слизи на питательные среды. Посев нужно делать не больше чем через 2 часа после сбора материала. При туберкулезе сборы делают три дня подряд.
Следует иметь в виду, что даже у совершенно здорового человека в слизи присутствуют дифтероиды, некоторые виды стрептококков, а также нейссерия.
Для сбора слизи используют специальную одноразовую посуду с плотно закручивающейся крышкой. Предпочтительно сдать слизь в течение 2 часов после сбора.
Хранить в холодильнике в герметичной посуде ее можно не дольше трех суток.
При появлении кашля с мокротой у детей, очень важно, чтобы ребенок вел себя правильно. Вредно специально насильно откашливать слизь. Наоборот, следует отвлекать ребенка от кашля, например, давая ему кусочек сахара с парой капель мятной настойки или мятную карамель. Это поможет приглушить приступ кашля, а иногда облегчает носовое дыхание на некоторое время. Также во время кашля следует прикрывать рот ладошкой, чтобы не допускать попадания холодного воздуха в органы дыхания. Холодный воздух еще сильнее возбуждает кашель.
Если же мокрота выделяется желто-зеленая, это говорит о присоединении болезнетворных микробов. Необходимы анализы слизи на микрофлору. Если же анализ сделать невозможно, назначается антибиотик широкого спектра действия. Эффект от его употребления должен наступить на 3 сутки. Если же облегчения не наступает, необходимо менять препарат. Очень важно продолжать лечение именно столько, сколько назначил доктор, невзирая на то, что ребенку стало легче.
Присутствие крови в откашливаемой бронхиальной слизи может говорить о наличии опасных для жизни заболеваний: рака легких, бронхоэктатической болезни, острого или хронического бронхита, абсцесса легких, воспаления легких, туберкулеза, ревматического нарушения состояния клапанов сердца, эмболии легочной артерии, муковисцидоза.
Существует несколько упражнений, называемых постуральным дренажом, которые помогут быстрее освободить органы дыхания от бронхиальной слизи:
1. Подушку убрать, больной укладывается на спину, медленно поворачивается на 45% вокруг оси тела и делает мощный вдох и выдох. Если слизь выделяется, ее следует выплюнуть. Так повторить 4 – 6 раз.
2. Больной становится в постели на колени, сгибает туловище вперед 6 – 8 раз подряд, отдыхает 60 секунд, повторяет все шесть раз. За день можно сделать упражнение до 6 раз.
3. Подушки убрать, больной лежит на боку, на краю постели, держа нижнюю часть тела на постели, максимально свесить верхнюю часть. Повторить то же самое в другую сторону. За раз сделать до 4 наклонов в одну сторону. За день можно повторить до шести раз.
4. Положение Квинке. Подушка убирается, под ноги подкладывается валик высотой 20 – 30 сантиметров и в этой позе больной лежит по полчаса, отдых на 15 минут и повторить. Так можно повторить 3 – 4 раза подряд.

Чтобы облегчить ее эвакуацию, назначаются отхаркивающие препараты, теплый липовый чай, способствующий разжижению слизи. Кроме этого, показаны паровые ингаляции, активизирующие ток крови и лимфы в органах дыхания.
Самостоятельно можно сделать ингаляцию с солью и содой (пол чайной ложки соли и четверть соды на 200 мл воды), со щелочной минералкой, а также с таблеткой валидола, разведенной в кипятке. Также можно применять для ингаляций отвар листьев эвкалипта, сосновых почек, ромашки.
Если же слизь совсем не отходит, показано употребление отхаркивающих препаратов: солодки, алтея, термопсиса, мать-и-мачехи. Когда слизь очень густа, содержит гной, можно принимать бромгексин, йодистый калий, бисольвон.
Показаны дыхательные упражнения.
Для клинической картины туберкулеза не характерно выделение большого количества бронхиального секрета. При инфильтративной или кавернозной форме может наблюдаться кашель с малым объемом мокроты. Если же в слизи присутствует кровь, это говорит о развитии осложнений: легочном кровотечении. Поражение мелких сосудов легких выражается в небольшой примеси крови в слизи, а если поражены более крупные, наблюдается кровохарканье.
Появление ржавой мокроты указывает на развитие казеозной пневмонии.
По тому, как выглядит мокрота при пневмонии, можно говорить о характере возбудителя. Так, если заболевание вызвано бактериальным возбудителем, слизь гнойного вида, желто-зеленая.
При вирусной пневмонии слизь прозрачная, бесцветная.
Если же слизь густая, белая и выделяется «комками», можно подозревать, что возбудитель пневмонии – грибок (возможно, аспергилла).
Автор: Пашков М.К. Координатор проекта по контенту.
источник