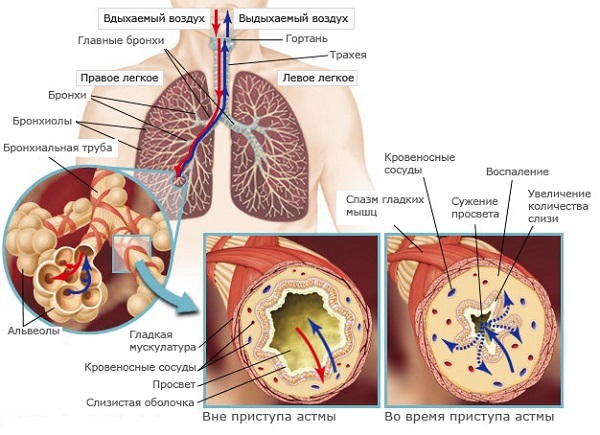
Одной из причин бронхиальной обструкции является выделение густого секрета. На этапе диагностики очень важно понять причину возникновения болезни, для этого необходимо сделать анализ мокроты.
По результатам анализа можно судить о тяжести хронического воспаления бронхов, а также об эффективности назначенного лечения. При бронхиальной астме на основе исследования секрета можно сделать выводы о прогрессировании болезни и дальнейшем прогнозе.
В норме в просвет дыхательных путей выделяется небольшое количество слизи. Она необходима для смазывания стенок, предохранения их от инфекции и пересыхания.
При воспалении выработка секрета усиливается, он становится более вязким и густым, изменяется цвет. Также изменяется его запах, что зачастую свидетельствует о тяжелой патологии.
Мокрота при бронхиальной астме выделяется с кашлем, может содержать в себе примеси крови или эпителия бронхов. Выведение вязкого секрета наружу довольно затруднительно, поэтому он скапливается в просвете бронхов, нарушая дыхание больного.
Это становится одной из причин приступа удушья.
Для дифференциального диагноза имеет большое значение характеристика отделяемого из респираторного тракта. Для этого необходимо внимательно исследовать материал:
- Прозрачный цвет мокроты с белым оттенком при бронхиальной астме говорит о заболевании дыхательной системы в начальной стадии. Слизь при этом вырабатывается активно из-за воздействия аллергенов, которые таким образом выводятся наружу из дыхательных путей.
- Отделяемое желтого цвета означает, что в дыхательной системе развивается инфекционный воспалительный процесс.
- Зеленоватые выделения появляются при воспалении средней и тяжелой степени.
- Густая коричневая слизь свидетельствует о повреждении сосудов и недавнем кровотечении.
- Розовая пенистая мокрота при астме указывает на наличие кровотечения из-за повреждения стенки сосуда.
О характере мокроты при бронхиальной астме нужно спрашивать пациента в первую очередь, так как это напрямую влияет на лечение заболевания и прогноз. Обязательно на этапе диагностики проводится анализ слизи, выделяемой при кашле.
Целесообразно проведение анализа мокроты при подозрении на бронхиальную астму и любые другие болезни органов дыхания. Обязательно исследуется состав, качественные и количественные характеристики, проводится посев материала для выявления болезнетворных микроорганизмов и на чувствительность к антибактериальным средствам (при необходимости).
При наличии бронхиальной астмы такой анализ является одним из ключевых в диагностике болезни. По его результатам можно предположить причину возникновения астмы и, исходя из этого, выбрать метод лечения.
Перед сдачей мокроты на анализ очень важно подготовиться. Правильно проведенная подготовка влияет на достоверность полученного результата:
- За 8-12 часов до сдачи материала пациент должен употреблять больше жидкости. Это необходимо для улучшения отхождения секрета.
- Биоматериал сдается обычно в утренние часы, перед отхаркиванием нужно почистить зубы для удаления остатков пищи и микроорганизмов.
- За несколько дней до анализа нельзя употреблять алкоголь, исключается курение и тяжелая пища, ограничиваются физические нагрузки.
- Откашливание слизи проводится в чистую посуду, перед этим вся слюна обязательно сплевывается. Рекомендуется перед сбором экссудата прочистить носоглотку.
Для анализа будет достаточно 3-5 мл отделяемого при кашле. Материал необходимо доставить в лабораторию в течение 2-3 часов: это оптимальный срок для получения достоверного результата.
Экссудат сдается в лабораторию, где проводится его детальный анализ: оцениваются физико-химические свойства, исследуется клеточный состав. На основании полученных данных назначается лечение с обязательным учетом вида обнаруженной микрофлоры.
Процесс исследования образца материала при бронхиальной астме обычно длится не менее трех дней от момента сдачи его в лабораторию. Из особенностей оценки материала: огромную роль играет цвет отделяемого и примеси, среди которых можно в тяжелых случаях увидеть фрагменты тканей стенки бронхиального дерева.
В полученном результате лаборант обязательно указывает клеточный состав материала, по которому устанавливается природа и характер заболевания:
- при повышенном содержании эритроцитов можно предположить повреждение сосудов ввиду деструктивного процесса в тканях респираторного тракта;
- большое количество эозинофилов в слизи характерно для бронхиальной астмы, они свидетельствуют о ее аллергической природе;
- кристаллы Шарко-Лейдена указывают на аллергический процесс и его прогрессирование;
- количество мерцательного эпителия увеличивается при бронхиальной обструкции или воспалении бронхов;
- спирали Куршмана в анализе являются патогномоничным признаком астмы, говорят о спазме бронхов и скоплении густого секрета в просвете;
- макрофаги в отделяемой слизи подтверждают диагноз астмы.
Не менее важно соотношение содержания этих клеток. В зависимости от преобладания тех или иных клеточных структур назначается лечение.
Если в материале выявлены болезнетворные микроорганизмы, то необходимо провести бактериологический посев.
Мокроты при астме в бронхах вырабатывается очень много во время приступа. Она становится очень густой, перекрывая просвет. Это влечет за собой следующие последствия:
- закупорка дыхательных путей в результате невозможности выведения слизи и, как следствие, удушье;
- малопродуктивный кашель с мокротой и хрипами, недостаток воздуха;
- непроходимость бронхов, которые деформируются в процессе длительного воспаления, изменение структуры их тканей.
Одной из главных задач при лечении бронхиальной астмы является улучшение отхождения мокроты по бронхиальному дереву. Это можно обеспечить при помощи медикаментозных препаратов.
Также необходимо соблюдение общих рекомендаций.
При бронхиальной астме с мокротой назначают:
- отхаркивающие средства (улучшают отхождение слизи);
- муколитики (способствуют разжижению и ускоренному выведению мокроты);
- антигистаминные препараты (уменьшают отек, в случае аллергии борются с причиной);
- растительные средства в виде отваров для приема внутрь и ингаляций (помогают вывести слизь).
В помещении, где живет человек с бронхиальной астмой, должна поддерживаться повышенная влажность. Для этого можно использовать специальные увлажнители воздуха.
Астматику необходимо пить не менее полутора литров жидкости в сутки, проводить ингаляции паром с добавлением пихтового масла.
Бронхиальная астма — хроническое заболевание, но его можно и нужно держать под контролем. Для этого необходимо вовремя обратиться к врачу, который назначит обследование.
Одним из важнейших при диагностике астмы является исследование мокроты. Оно помогает отличить ее от других заболеваний и назначить правильное лечение.
источник
в) бронхоэктатической болезнью;
а) повышение уровня глобулинов;
б) повышение уровня сиаловых кислот;
в) понижение уровня глобулинов;
г) повышение уровня серомукоида;
д) повышение уровня фибриногена.
6. Клиническими признаками приступа бронхиальной астмы являются:
в) постоянный кашель с отделением жидкой мокроты;
г) влажные хрипы над легкими;
д) периодический кашель с трудноотделяемой мокротой;
е) сухие хрипы над легкими.
7. К предвестникам приступа бронхиальной астмы относятся все, кроме:
б) приступообразный кашель;
а) ригидность грудной клетки;
б) ослабление голосового дрожания;
в) усиление голосового дрожания;
г) расширение межреберных промежутков;
д) сужение межреберных промежутков.
9. Во время приступа бронхиальной астмы перкуссия грудной клетки
д) расширение полей Кренига.
10. Во время приступа бронхиальной астмы аускультация легких
11. Для бронхиальной астмы характерно все, кроме: а) ослабления бронхофонии; б) уменьшения показателей пробы Тиффно; в) ослабления голосового дрожания; г) сухих свистящих хрипов; д) притупления перкуторного звука над легкими.
12. Что характерно для инфекционно-зависимой бронхиальной астмы?
а) начало болезни в любом возрасте;
б) нарастание бронхиальной обструкции при обострениях бронхолёгоч- ной инфекции;
в) характерно сочетание с ожирением;
г) во время обострения необходима антибиотикотерапия с учётом высеянной микрофлоры;
д) приступы удушья возникают только при физической нагрузке.
13. Что не характерно для приступа бронхиальной астмы?
б) снижение индекса Тиффно;
в) затруднённое выделение мокроты;
г) эффект от введения β2-адреномиметиков;
14. Что не характерно для атопической бронхиальной астмы?
а) развитие в молодом возрасте;
б) генетическая предрасположенность;
в) повышение содержания в крови IgE;
д) чёткая связь с бронхолёгочной инфекцией.
15. Какое состояние не может возникать как осложнение бронхиальной астмы?
в) дыхательная недостаточность обструктивного типа;
16. Что не характерно для астматического статуса?
в) отсутствие эффекта от введения β2-адреностимуляторов;
г) правосторонний гидроторакс;
Общий анализ крови, анализ мокроты и плеврального выпота
1. Признаками гиперхромной анемии являются:
1) увеличение цветового показателя;
4) снижение цветового показателя;
Верно: А — 1, 2. Б — 1, 5. В — 3, 6. Г — 4, 5. Д — 2, 4.
2. Базофилия крови наблюдается при:
5) хроническом миелолейкозе.
Верно: А — 1, 5. Б — 2, 4. В — 2, 3, 5. Г — 1, 3, 4. Д — все ответы.
3. При исследовании мокроты больных бронхиальной астмой выявляют:
Верно: А — 2, 4, 5. Б — 2, 3, 6. В — 1, 3, 6. Г — 3, 5, 6. Д — 2, 3, 6.
4. Обнаружение эластических волокон в мокроте является признаком:
а) фибринозного воспаления легких;
б) снижения эластичности легких;
д) бронхо-плеврального свища.
5. Хилезный плевральный экссудат является признаком:
б) парапневмонического плеврита;
г) повреждения грудного лимфатического протока;
6. Гиперхромия и макроцитоз эритроцитов характерны для:
а) железодефицитной анемии;
б) витамин-В12-дефицитной анемии;
в) фолиеводефицитной анемии;
г) постгеморрагической анемии;
7. Спирали Куршмана выявляются в мокроте больных:
в) бронхоэктатической болезнью;
8. Для плеврального экссудата не характерны:
а) относительная плотность жидкости 1,010;
в) положительная проба Ривальта;
г) цитоз 20-30 в поле зрения;
9. Причинами нейтрофилеза в общем анализе крови являются:
4) хронический лимфолейкоз.
Верно: А — 1, 2. Б — 2, 4. В — 3, 4. Г — все ответы. Д — все ответы не верны.
10. Геморрагический плевральный выпот встречается при:
г) всех перечисленных заболеваниях;
д) ни при одном из перечисленных заболеваний.
11. Лимфопения в общем анализе крови характерна для:
1) стафилококкового сепсиса;
2) системной красной волчанки;
Верно: А — 1, 3, 4. Б — 1, 3, 4. В — 1, 2, 4. Г — 1, 2, 3.
12. Ядерный сдвиг в лейкоцитарной формуле влево является признаком:
а) инфекционных воспалительных заболеваний;
г) некротического процесса;
д) острой постгеморрагической анемии.
13. Признаками туберкулеза легких, выявляемыми при исследовании
Верно: А — 1, 2, 4. Б — 2, 4, 5. В — 1, 5. Г — 4, 5. Д — все ответы.
14. Кривая Прайс-Джонса смещена влево. Это признак:
источник
Мокрота – это биоматериал, выделяемый внутренними оболочками органов дыхания. В её состав входят различные компоненты, наличие которых имеет диагностическую ценность. Спирали Куршмана в мокроте – явный признак бронхиальной астмы. Кристаллические образования говорят об остром воспалении респираторного тракта, наличии гельминтов.
Слизистая оболочка нижних дыхательных путей состоит из призматического мерцательного эпителия, мембраны, гладкомышечной ткани. Бронхиальные железы расположены в подслизистом слое. Они выделяют большое количество слизи в просвет мелких и средних бронхов. По характеру мокрота бывает слизистая, серозная, гнойная.
Трахеобронхиальный секрет при нормальном состоянии продуцируется до 100 мл в сутки. Главная функция экссудата – защита органов дыхания и всего организма от внедрения патогенной микрофлоры, аллергенов, химических едких веществ, инородных частиц, которые поникают в респираторный тракт во время вдоха.
Мокрота – это патологическая субстанция, выходящая во время кашля. Продуцируется при воспалительных процессах, инфекциях, механическом повреждении эпителия.
Как правильно получить мокроту для лабораторного исследования:
- Биоматериал берут после ночного сна, натощак.
- Перед откашливанием промывают ротовую полость и горло кипячёной водой.
- Мокроту собирают в подготовленную чашку Петри из стекла, ёмкость должна плотно закрываться крышкой.
Это слизистые слепки, формирующиеся в бронхах мелкого калибра. Под микроскопом напоминают извитую тонкую нить по типу спирали. Со всех сторон образование окружено оболочкой из лейкоцитов, кристаллов Шарко-Лейдена светлых (деградирующие эозинофилы), фрагментов цилиндрического эпителия. На микроскопии препарат стекловидный.
Болезни, при которых обнаруживаются спирали Куршмана, связаны с обструкцией – хронический бронхит часто рецидивирующий, бронхиальная астма, ХОБЛ.
Элементы, сформированные при кристаллизации белков и разрушении эозинофилов (тип лейкоцитов, продуцирующиеся в ответ на аллергены). По форме в виде правильного ромба, полностью прозрачные.
Находят при бронхиальной астме, пневмонии, вызванной хронической респираторной аллергией, глистной инвазии в организме.
Кристаллы Шарко-Лейдена, спирали Куршмана и эозинофилы представляют классическую триаду. При обнаружении всех компонентов в мокроте ставится диагноз «бронхиальная астма».
Лейкоциты в бронхиальной слизи есть всегда. Диагноз зависит от их численности. Интенсивно продуцируются при острых вирусных, бактериальных инфекциях, гнилостных процессах в лёгких – абсцесс, бронхоэктазы, гангрена.
Во время проведения анализа важно дифференцировать лейкоциты. Если воспалена паренхима, преобладают нейтрофилы, при бронхиальной астме – эозинофилы. При инфекционных болезнях (туберкулёз, коклюш) находят лимфоциты.
Единичные эритроциты в секрете являются физиологической нормой. Их число существенно увеличивается при лёгочных кровотечениях, сбоях кровообращения в лёгочном круге, инфаркте лёгкого.
Эозинофилы указывают на заболевание аллергической природы.
Эпителиальные клетки бывают двух разновидностей: плоские и цилиндрические. Плоский эпителий находится во рту, носоглотке, надгортаннике. Если обнаруживаются такие клетки, это говорит о наличии слюны в секрете. Такая информация не имеет диагностической ценности.
Цилиндрический эпителий выстилает нижние дыхательные пути. По внешнему виду клетки удлинённые, один их конец сужен, другой расширен. В центре расположено крупное ядро и реснички. Цилиндрический эпителий есть в физиологическом секрете. Если его количество увеличено относительно нормы, это говорит об остром воспалении – ларингит, трахеит, бронхит.
Это крупные клеточные структуры. Внутри расположено большое ядро (иногда два) со смещённым центром.
Цитоплазма изобилует включениями. Включения, поглощённые макрофагами: пыль, фрагменты лейкоцитов. Кониофаги (пыль, чёрный уголь), выглядят как тяжи или сгустки слизи. Липофаги – образования на фоне жировой дистрофии, обнаруживаются при раке лёгкого, туберкулёзе. Сидерофаги – продукт распада гемоглобина. Определяются при застойных процессах, инфаркте лёгкого.
Если количество макрофагов превышает норму, это свидетельствует о воспалении лёгких и других отделов дыхательной системы.
Эластические волокна в бронхиальной мокроте встречаются 3 видов.
Тонкие нити с делением надвое на концах. Образуются в секрете при необратимых деструктивных процессах паренхимы – рак, туберкулёз, нагноения, гангрена.
Коралловидные волокна формируются при отложении липидных кислот в виде шариков. Постепенно эластичные структуры огрубевают, утолщаются в виде бугорков. Встречаются при кавернозном туберкулёзе.
Обызвествлённые палочковидные волокна – огрубевшие, окаменевшие образования. Часто ломаются, становятся похожими на пунктирную линию. Встречаются при вскрытии окаменелых участков тканей (туберкула, рак, абсцесс).
При бронхиальной астме или фиброзном бронхите может отхаркиваться мокрота в виде жёлтых червячков. Такое явление также наблюдается при продолжительном бронхоспазме.
Анализ мокроты оценивает такие параметры:
- макроскопические данные – характер, цвет, густота, количество, патологические примеси (гной, кровь);
- химические показатели – pH слизи, наличие белка;
- микроскопические данные – исследование нативного (неизменного) препарата и окрашенного по Цилю-Нильсону, Романовскому.
Общий объём мокроты варьируется от 10 до 500 мл в сутки. Если слизи выделилось до 100 мл – признак трахеита, острого или хронического бронхита, типичной пневмонии. Если мокроты больше 200 мл, у пациента может быть распадающийся рак лёгкого, бронхоэктазы, абсцесс, туберкулёзная каверна.
Характеристики и цвет экссудата:
- прозрачная, бесцветная слизь – острая катаральная патология органов дыхательной системы, хронические болезни в стадии ремиссии;
- слизисто-гнойная с жёлтым оттенком – гной в мокроте, наблюдается при катаре респираторного тракта на определённом этапе прогрессирования болезни;
- слизисто-гнойная, гнойная с зелёным оттенком – застой гноя и слизи, распад нейтрофильных лейкоцитов;
- ярко-жёлтая мокрота – эозинофильная пневмония;
- ржавая мокрота – крупозная пневмония, распад гемоглобина, поступление эритроцитов в альвеолы;
- коричневая или алая слизь – кровохарканье, кровотечение в лёгких;
- серый или чёрный экссудат – угольная пыль в лёгких.
Атипичные клетки – это элементы больших размеров, неправильной формы, непохожие друг на друга. Содержат по несколько ядер, внутри которых есть маленькие ядрышки, митозы (нити).
Если в исследуемой мокроте обнаружены такие клетки, это характерно для злокачественных новообразований в период распада. При злокачественных новообразованиях лёгкого их количество незначительно.
Показаниями к проведению анализа на выявление гельминтов, личинок, яиц является бронхопневмония неясной этиологии, неблагоприятный эпидемиологический анамнез, лёгочный синдром (воспаление, гиперемия слизистой, кашель, одышка).
В мокроте обнаруживают такие типы паразитов:
- амёба;
- аскарида;
- эхинококк;
- ленточный сосальщик;
- круглые черви;
- некатороз.
В некоторых случаях наблюдается миграция кишечных гельминтов, у пациентов развивается симптомы поражения респираторного тракта. К таким паразитам относятся круглые черви Nematoda, трематоды, плоские ленточные черви.
Микроскопическое исследование мокроты изучает характер и свойства взятого материала. Элементы и включения располагаются неравномерно, поэтому нужно тщательно обследовать весь препарат.
В норме бронхиальная слизь бесцветная, не имеет запаха. Её количество, продуцируемое железами в сутки, от 10 до 100 мл. Экссудат слизистый, слоистость отсутствует. Реакция pH слабощелочная или нейтральная.
Клеточные элементы (нормативные показатели):
- лейкоциты – немного;
- эозинофилы – отсутствуют;
- эритроциты – единичные;
- плоский эпителий – пребывает всегда;
- цилиндрический эпителий – одиночные фрагменты.
У человека в бронхиальном секрете не должны обнаруживаться гельминты, белок, жёлчные пигменты, опухолевые клетки, патогенная микрофлора.
источник
Микроскопическое исследование мокроты включает изучение нативных (естественных, необработанных) и окрашенных препаратов. Для первых отбирают гнойные, кровянистые, крошковатые комочки, переносят их на предметное стекло в таком количестве, чтобы при накрывании покровным стеклом образовался тонкий полупрозрачный препарат.
При малом увеличении микроскопа могут быть обнаружены спирали Куршманна в виде плотных тяжей слизи различной величины. Они состоят из центральной плотной блестящей извитой осевой нити и спиралеобразно окутывающей ее мантии (рис. 9), в которую бывают вкраплены лейкоциты. Спирали Куршманна появляются в мокроте при спазме бронхов.
При большом увеличении в нативном препарате (рис. 11) можно обнаружить лейкоциты, эритроциты, альвеолярные макрофаги, клетки сердечных пороков, цилиндрический и плоский эпителий, клетки злокачественных опухолей, друзы актиномицетов, грибки, кристаллы Шарко—Лейдена, эозинофилы. Лейкоциты — серые зернистые круглые клетки.
Большое количество лейкоцитов можно обнаружить при воспалительном процессе в органах дыхания. Эритроциты — небольшие гомогенные желтоватые диски, появляющиеся в мокроте при пневмонии, застое в малом круге кровообращения, инфаркте легкого и разрушении ткани.
Альвеолярные макрофаги — клетки размером в 2—3 раза больше лейкоцитов с обильной крупной зернистостью в цитоплазме. Путем фагоцитоза они очищают легкие от попадающих в них частиц (пыли, распада клеток). Захватывая эритроциты, альвеолярные макрофаги превращаются в клетки сердечных пороков (рис.
12 и 13) с желто-бурыми зернами гемосидерина, дающими реакцию на берлинскую лазурь. Для этого к комочку мокроты на предметном стекле прибавляют 1—2 капли 5% раствора желтой кровяной соли и столько же 2% раствора соляной кислоты, смешивают, накрывают покровным стеклом. Через несколько минут микроскопируют. Зерна гемосидерина окрашиваются в синий цвет.
Цилиндрический эпителий дыхательных путей распознается по клиновидной или бокаловидной форме клеток, на тупом конце которых в свежей мокроте видны реснички; его много при остром бронхите и остром катаре верхних дыхательных путей. Плоский эпителий — большие многоугольные клетки из полости рта, диагностического значения не имеют.
Клетки злокачественных опухолей — большие, различной неправильной формы с крупными ядрами (для распознавания их требуется очень большой опыт исследующего). Эластические волокна — тонкие, извитые, двухконтурные бесцветные волоконца одинаковой толщины на всем протяжении, разветвляющиеся надвое на концах. Они часто складываются кольцевидными пучками.
Встречаются при распаде легочной ткани. Для более надежного их обнаружения несколько миллилитров мокроты кипятят с равным количеством 10% едкой щелочи до растворения слизи. После остывания жидкость центрифугируют, прибавив к ней 3—5 капель 1% спиртового раствора эозина. Осадок микроскопируют. Эластические волокна выглядят, как описано выше, но ярко-розового цвета (рис. 15).
Друзы актиномицетов для микроскопирования раздавливают в капле глицерина или щелочи. Центральная часть друзы состоит из сплетения тонких нитей мицелия, его окружают лучисто расположенные колбовидные образования (рис. 14). При окраске раздавленной друзы по Граму мицелий окрашивается в фиолетовый, колбочки в розовый цвет.
Грибок кандида альбиканс имеет характер почкующихся дрожжевых клеток или короткого ветвистого мицелия с небольшим числом спор (рис. 10). Кристаллы Шарко — Лейдена — бесцветные ромбические кристаллы разной величины (рис.
9), образующиеся из продуктов распада эозинофилов, встречаются в мокроте наряду с большим количеством эозинофилов при бронхиальной астме, эозинофильных инфильтратах и глистных инвазиях легкого.
Эозинофилы в нативном препарате отличаются от других лейкоцитов крупной блестящей зернистостью, они лучше различимы в мазке, окрашенном последовательно 1% раствором эозина (2—3 мин.) и 0,2% раствором метиленового синего (0,5 мин.) или по Романовскому — Гимзе (рис. 16). При последней окраске, а также при окраске по Маю — Грюнвальду распознают опухолевые клетки (рис. 21).

Микроскопическое исследование включает изучение нативных и окрашенных препаратов.
Для приготовления нативного препарата мокроту наливают тонким слоем в чашки Петри и на темном фоне отбирают гнойные, кровянистые, крошковатые комочки извитые белые нити, переносят их на предметное стекло и накрывают покровным.
При исследовании нативного препарата можно обнаружить клеточные элементы, эластические волокна, спирали Куршмана, кристаллические образования, животных и растительных паразитов.
При малом увеличении обнаруживают спирали Куршмана в виде тяжей слизи различной величины, состоящих из центральной осевой нити и спиралеобразно окутывающей ее мантии (цветн. рис. 9).
В последнюю нередко вкраплены лейкоциты, клетки цилиндрического эпителия, кристаллы Шарко—Лейдена. Осевая нить при поворотах микровинта то ярко блестит, то становится темной, может быть незаметна, а часто видна только она одна.
Спирали Куршмана появляются при спазме бронхов, чаще всего при бронхиальной астме, реже при пневмониях, раке.
При большом увеличении обнаруживают следующее. Лейкоциты присутствуют всегда в мокроте, их много при воспалительных и нагноительных процессах; среди них встречаются эозинофилы (при бронхиальной астме, астмоидном бронхите, глистных инвазиях легких), отличающиеся крупной блестящей зернистостью (цветн. рис. 7).
Эритроциты единичные могут быть в любой мокроте, их может быть много при разрушении ткани легкого, при пневмонии и застое крови в малом круге кровообращения. Эпителий плоский — крупные полигональные клетки с малым ядром, попадающие в мокроту из глотки и полости рта, диагностического значения не имеют.
Эпителий цилиндрический мерцательный появляется в мокроте в значительном количестве при поражениях дыхательных путей.
Единичные клетки могут быть в любой мокроте, они удлиненной формы, один конец заострен, другой — тупой, несет реснички, обнаруживаемые только в свежей мокроте; при бронхиальной астме встречаются округлые группы этих клеток, окруженные подвижными ресничками, придающими им сходство с реснитчатыми инфузориями.
Альвеолярные макрофаги — округлые клетки в 2—4 раза больше лейкоцита с 1—2 ядрами, часто прикрытыми обильными цитоплазматическими включениями, которые могут быть бесцветными, черными от частиц угля (пылевые клетки), желто-коричневыми от гемосидерина («клетки сердечных пороков», сидерофаги).
Клетки злокачественных опухолей могут быть определены в нативном препарате при резко выраженной их атипии (большие клетки уродливой формы с крупным ядром, иногда 2—3 ядрами разной величины и формы); более убедительны для диагностики рака легкого комплексы полиморфных клеток либо описанного выше характера, либо мелких, с четко очерченными ядрами и иным, чем у других клеток мокроты, коэффициентом преломления света. Еще достовернее определение клеток злокачественных опухолей в окрашенных препаратах. Эластические волокна появляются в мокроте при распаде легочной ткани. Это тонкие двуконтурные волоконца, изогнутые, дихотомически ветвящиеся, располагающиеся пучками, нередко кольцевидными. В нативном препарате встречаются редко, для обнаружения их концентрируют: к нескольким миллилитрам мокроты прибавляют равное количество 10% раствора едкой щелочи, нагревают до растворения слизи, остужают и наливают в центрифужную пробирку, в которую налито 5—7 капель 1% спиртового раствора эозина, центрифугируют. Осадок микроскопируют. Эластические волокна выделяются яркой красной окраской (цветн. рис. 11). Гельминты в мокроте обнаруживаются редко, несколько чаще встречаются их яйца, а при прорыве эхинококкового пузыря — сколексы, крючья, обрывки оболочки; иногда с мокротой выделяются мигрирующие личинки аскарид. Из простейших изредка встречаются амебы (Entamoeba gingivalis), трихомонады и токсоплазмы. Из растительных паразитов наибольшее значение имеют лучистые, дрожжевые и плесневые грибки. Для обнаружения лучистого грибка (актиномицета) в мокроте отыскивают мелкие желтоватые плотные крупинки (друзы), переносят их на предметное стекло в каплю глицерина или щелочи и раздавливают под покровным стеклом. Характерным для друзы является состоящая из сплетения мицелия центральная часть, окруженная зоной лучисто расположенных колбовидных образований (цветн. рис. 12). При окрашивании раздавленной друзы по Граму мицелий приобретает фиолетовый, колбочки — розовый цвет. Из дрожжевых грибков наибольшее значение имеет Candida albicans. В нативных препаратах обнаруживают почкующиеся клетки и короткий ветвистый мицелий, на котором споры расположены мутовками (цветн. рис. 10). Плесневые грибки (искать в свежей мокроте) имеют широкие нити мицелия и круглые зеленоватые споры. На среде Сабуро дают характерный рост. Кристаллы Шарко — Лейдена — бесцветные октаэдры разной величины, образуются при распаде эозинофилов; кристаллы гематоидина буро-красные, ромбические или игольчатые появляются после легочных кровоизлияний; кристаллы холестерина, жирных кислот и мыл (см. рис. к ст. «Кал») — при длительном застое гнойной или гнилостной мокроты.
Цитологическое исследование. Изучают нативные и окрашенные препараты. Для исследования клеток комочки мокроты осторожно растягивают на предметном стекле при помощи лучинок. При поисках опухолевых клеток материал отбирают в нативном препарате.
Высохший мазок фиксируют метанолом и окрашивают по Романовскому — Гимзе (или по Папаниколау). Раковые клетки характеризуются гомогенной, иногда вакуолизированной цитоплазмой от серо-голубого до синего цвета, большим рыхлым, а нередко гиперхромным, фиолетовым ядром с ядрышками.
Ядер может быть 2—3 и более, порой они неправильной формы; характерен полиморфизм ядер в одной клетке.
Наиболее убедительны комплексы полиморфных клеток описанного характера (цветн. рис. 13 и 14). Эозинофилы окрашивают либо по Романовскому — Гимзе, либо последовательно 1% раствором эозина (2 мин.) и 0,2% раствором метиленового синего (0,5—1 мин.).
Анализ мокроты расшифровка – это микроскопическое изучение клеток и их расшифровка. которая позволяет установить активность процесса при хронических болезнях бронхов и легких, диагностировать опухоли легкого.
Расшифровка анализа мокроты позволяют выявить различные заболевания.
Высокие показатели лимфоцитов в мокроте наблюдается при:
Эозинофилы, составляют до 50-90% всех лейкоцитов, повышенные эозинофилы диагноструют заболевания:
- аллергические процессы;
- бронхиальная астма;
- эозинофильные инфильтраты;
- глистная инвазия лёгких.
Если количество нейтрофиов более 25 в поле зрения это говорит о наличии в организме инфекционного процесса.
Плоский эпителий, более 25 клеток в поле зрения – примесь отделяемого из полости рта.
Эластические волокна – Деструкция лёгочной ткани, абсцедирующая пневмония.
Спирали Куршмана диагностируют – бронхоспастический синдром, диагностика астмы.
Кристаллы Шарко-Лейдена диагностируют – аллергические процессы, бронхиальная астма.
Альвеолярные макрофаги – Образец мокроты идет из нижних дыхательных путей.
Мокрота выделяется при разнообразных заболеваниях органов дыхания. Анализ мокроты собирать ее лучше утром, перед этим надо прополоскать рот слабым раствором антисептика, затем кипяченой водой.
При осмотре отмечают суточное количество мокроты характер, цвет и запах мокроты, ее консистенцию, а также расслоение при стоянии в стеклянной посуде.
Анализы мокроты могут содержать:
- клеточные элементы крови,
- опухолевые клетки,
- простейшие микроорганизмы,
- личинки аскарид,
- растительные паразиты,
- различные бактерии и др.
| Количество | 10-100 мл в сутки |
| Цвет | бесцветная |
| Запах | отсутствует |
| Слоистость | отсутствует |
| Реакция pH | нейтральная или щелочная |
| Характер | слизистая |
Повышенное выделение мокроты наблюдается при:
- отеке легких;
- абсцессе легких;
- бронхоэктатической болезни.
Если увеличение количества мокроты связано с нагноительным процессом в органах дыхания, это является признаком ухудшения состояния больного, если с улучшением дренирования полости, то расценивается как положительный симптом.
- гангрене легкого;
- туберкулезе легких, который сопровождается распадом ткани.
Пониженное выделение мокроты наблюдается при:
- остром бронхите;
- пневмонии;
- застойных явлениях в легких;
- приступе бронхиальной астмы (в начале приступа).
Зеленоватый
Зеленоватый цвет мокроты наблюдается при:
- абсцессе легкого;
- бронхоэктатической болезни;
- гайморите;
- посттуберкулезных нарушениях.
Различные оттенки красного
Отделение мокроты с примесью крови наблюдается при:
- туберкулезе;
- раке легкого;
- абсцессе легкого;
- отеке легких;
- сердечной астме.
Ржавый цвет мокроты наблюдается при:
- очаговой, крупозной и гриппозной пневмонии;
- туберкулезе легких;
- отеке легких;
- застойных явлениях в легких.
Иногда на цвет мокроты влияет прием некоторых лекарственных препаратов. При аллергии мокрота может быть ярко-оранжевого цвета.
- Желто-зеленый или грязно-зеленый
- Желто-зеленый или грязно-зеленый цвет мокроты наблюдается при различной патологии легких в сочетании с желтухой.
- Черноватый или сероватый
- Черноватый или сероватый цвет мокроты наблюдается у курящих людей (примесь угольной пыли).
Гнилостный запах мокроты наблюдается при:
- абсцессе легкого;
- гангрене легкого.
При вскрытии эхинококковой кисты мокрота приобретает своеобразный фруктовый запах.
- бронхите, осложненном гнилостной инфекцией;
- бронхоэктатической болезни;
- раке легкого, осложненном некрозом.
- Двухслойная мокрота
- Разделение гнойной мокроты на два слоя наблюдается при абсцессе легкого.
- Трехслойная
- Разделение гнилостной мокроты на три слоя – пенистый (верхний), серозный (средний) и гнойный (нижний) – наблюдается при гангрене легкого.
Кислую реакцию, как правило, приобретает разложившаяся мокрота.
Густая слизистая
Выделение густой слизистой мокроты наблюдается при:
- остром и хроническом бронхите;
- астматическом бронхите;
- трахеите.
Слизисто-гнойная
Выделение слизисто-гнойной мокроты наблюдается при:
- абсцессе легкого;
- гангрене легкого;
- гнойном бронхите;
- стафилококковой пневмонии;
- бронхопневмонии.
Выделение гнойной мокроты наблюдается при:
- бронхоэктазах;
- абсцессе легкого;
- стафилококковой пневмонии;
- актиномикозе легких;
- гангрене легких.
Серозная и серозно-гнойная
Выделение серозной и серозно-гнойной мокроты наблюдается при:
Кровянистая
Выделение кровянистой мокроты наблюдается при:
- раке легкого;
- травме легкого;
- инфаркте легкого;
- сифилисе;
- актиномикозе.
- Альвеольные макрофаги
- Большое количество альвеольных микрофагов в мокроте наблюдается при хронических патологических процессах в бронхолегочной системе.
- Жировые макрофаги
- Наличие в мокроте жировых макрофагов (ксантомных клеток) наблюдается при:
- абсцессе легкого;
- актиномикозе легкого;
- эхинококкозе легкого.
Клетки цилиндрического мерцательного эпителия
Наличие в мокроте клеток цилиндрического мерцательного эпителия наблюдается при:
Наличие в мокроте плоского эпителия наблюдается при попадании в мокроту слюны. Этот показатель не имеет диагностического значения.
- бронхите;
- бронхиальной астме;
- трахеите;
- онкологических болезнях.
Большое количество эозинофилов в мокроте наблюдается при:
- бронхиальной астме;
- поражении легких глистами;
- инфаркте легкого;
- эозинофильной пневмонии.
Эластические
Наличие эластических волокон в мокроте наблюдается при:
- распаде ткани легкого;
- туберкулезе;
- абсцессе легкого;
- эхинококкозе;
- раке легкого.
- Наличие в мокроте обызвествленных эластических волокон наблюдается при туберкулезе легких.
- Коралловидные
- Наличие коралловидных волокон в мокроте наблюдается при кавернозном туберкулезе.
Спирали Куршмана
Наличие в мокроте спиралей Куршмана наблюдается при:
- бронхиальной астме;
- бронхите;
- опухоли легкого.
Кристаллы Шарко – Лейдена
Наличие в мокроте кристаллов Шарко -Лейдена – продуктов распада эозинофилов – наблюдается при:
- аллергии;
- бронхиальной астме;
- эозинофильных инфильтратах в легких;
- заражении легочной двуусткой.
Кристаллы холестерина
Наличие в мокроте кристаллов холестерина наблюдается при:
- абсцессе легкого;
- эхинококкозе легкого;
- новообразованиях в легких.
Кристаллы гематодина
Наличие в мокроте кристаллов гематодина наблюдается при:
- абсцессе легкого;
- гангрене легкого.
Бактериологический анализ мокроты необходим для уточнения диагноза выбора метода лечения, для определения чувствительности микрофлоры к различным лекарственным средствам, имеет большое значение для выявления микобактерии туберкулеза.
Появление кашля с мокротой требует обязательного обращения к врачу.
Микроскопический анализ мокроты проводят как в нативных, так и в окрашенных препаратах. Препарат вначале просматривают при малом увеличении для первоначальной ориентировки и поиска крупных элементов (спирали Куршмана), а затем при большом увеличении для дифференцирования форменных элементов.
Спирали Куршмана (H.Curschmann, 1846-1910, немецкий врач) представляют собой беловато-прозрачные штопорообразно извитые трубчатые образования, сформировавшиеся из муцина в бронхиолах.
Тяжи слизи состоят из центральной плотной осевой нити и спиралеобразно окутывающей её мантии, в которую бывают вкраплены лейкоциты (чаще эозинофилы) и кристаллы Шарко-Лейдена.
Анализ мокроты, в котором обнаружены спирали Куршмана, характерен для спазма бронхов (чаще всего при бронхиальной астме, реже при пневмонии и раке лёгкого).
Кристаллы Шарко-Лейдена (J.M.Charcot, 1825-1893, французский невропатолог; E.V.Leyden, 1832-1910, немецкий невропатолог) выглядят как гладкие бесцветные кристаллы в форме октаэдров. Кристаллы Шарко-Лейдена состоят из белка, освобождающего при распаде эозинофилов, поэтому они встречаются в мокроте, содержащей много эозинофилов (аллергические процессы, бронхиальная астма).
Небольшое количество лейкоцитов можно обнаружить в любой мокроте, при воспалительных (и особенно нагноительных) процессах их количество возрастает.
Нейтрофилы в мокроте. Обнаружение более 25 нейтрофилов в поле зрения свидетельствует об инфекции (пневмония, бронхит).
Эозинофилы в мокроте. Единичные эозинофилы могут встречаться в любой мокроте; в большом количестве (до 50-90% всех лейкоцитов) они обнаруживаются при бронхиальной астме, эозинофильных инфильтратах, глистных инвазиях лёгких и т.п.
Эритроциты в мокроте. Эритроциты появляются в мокроте при разрушении ткани лёгкого, пневмонии, застое в малом круге кровообращения, инфаркте лёгкого и т.д.
Плоский эпителий попадает в мокроту из полости рта и не имеет диагностического значения. Наличие в мокроте более 25 клеток плоского эпителия указывает на то, что данный образец мокроты загрязнён отделяемым из ротовой полости.
Цилиндрический мерцательный эпителий в небольшом количестве присутствует в любой мокроте, в большом — при поражении дыхательных путей (бронхит, бронхиальная астма).
Альвеолярные макрофаги локализуется в основном в межальвеолярных перегородках. Поэтому анализ мокроты, где присутствует хотя бы 1 макрофаг, указывает на то, что поражены нижние отделы дыхательной системы.
Эластические волока имеют вид тонких двухконтурных волоконец одинаковой на всё протяжении толщины, дихотомически ветвящихся. Эластичные волокна исходят из лёгочной паренхимы. Выявление в мокроте эластичных волокон свидетельствует о разрушении лёгочной паренхимы (туберкулёз, рак, абсцесс). Иногда их присутствие в мокроте используют для подтверждения диагноза абсцедирующей пневмонии.
- Спирали Куршмана — Бронхоспастический синдром, наиболее вероятен диагноз астмы.
- Кристаллы Шарко-Лейдена — Аллергические процессы, бронхиальная астма.
- Эозинофилы, до 50-90% всех лейкоцитов — Аллергические процессы, бронхиальная астма, эозинофильные инфильтраты, глистная инвазия лёгких.
Нейтрофилы, более 25 в поле зрения — Инфекционный процесс.
Судить о локализации воспалительного процесса невозможно.
- Плоский эпителий, более 25 клеток в поле зрения — Примесь отделяемого из полости рта.
- Альвеолярные макрофаги — Образец мокроты исходит из нижних дыхательных путей.
- Эластические волокна — Деструкция лёгочной ткани, абсцедирующая пневмония.
Мокрота может содержать клетки злокачественных опухолей, особенно если опухоль растёт эндоброхиально или распадается. Определять клетки как опухолевые можно только в случае нахождения комплекса атипичных полиморфных клеток, особенно если они располагаются вместе с эластическими волокнами.
Мокрота в норме не содержит паразитов и яйца гельминтов. Выявление паразитов позволяет установить природу легочной инвазии, а также диагностировать кишечную инвазию и её стадию:
Трофозоиты E.histolytica — легочный амёбиаз.
Личинки и взрослые особи Ascaris lumbricoides — пневмонит.
Кисты и личинки E.granulosus — гидатидный эхинококкоз.
Яйца P.westermani — парагонимоз.
Личинки Strongyloides stercoralis — стронгилоидоз.
Личинки N.americanus — анкилостомидоз.
Категория подготовлена по материалам издания “Клиническая лабораторная диагностика. Национальное руководство” в двух томах под ред. В.В. Долгова (ГЭОТАР-Медиа, 2012г.)
Навигационное меню.
Достоинства и ограничения цитологического исследования мокроты.
Свойства мокроты
Запах
Реакция мокроты
Цвет и прозрачность мокроты
Характер мокроты
Спирали Куршмана
Пробки Дитриха
Микроскопическое исследование мокроты
Клеточные элементы мокроты
Эозинофилы в мокроте
Тучные клетки (тканевые базофилы в мокроте)
Лимфоциты в мокроте
Эритроциты в мокроте
Цилиндрический реснитчатый эпителий в мокроте
Альвеолярные макрофаги
Кониофаги (пылевые клеки, клетки курильщика)
Липофаги в мокроте
Сидерофаги (клетки сердечных пороков, альвеолярные макрофаги с гемосидерином)
Альвеолярный эпителий
Эластические волокна в мокроте
Кристаллы в препаратах мокроты
Кристаллы гематоидина
Кристаллы холестерина
Характеристика мокроты при пневмониях
Достоинства и ограничения цитологического исследования мокроты.
Достоинства:
Отсутствие противопоказаний и специального оборудования
Спонтанное выделение мокроты
Возможность многократного исследования
Наличие в материале клеток из всех отделов легкого
Высокая результативность при диагностике опухолей центральной локализации, при поражении легкого плоскоклеточным и мелкоклеточным раком
Возможность диагностики опухолей в бессимптомной стадии заболевания
- Недостатки и ограничения:
- Свойства мокроты.
- Запах мокроты.
- Гнилостный или гангренозный запах – характерен для гнилостного бронхита, гангрены легкого, абсцесса легкого, злокачественных новообразований легкого с некротическими процессами.
- Реакция мокроты.
- Цвет и прозрачность мокроты.
Зависимость результативности от квалификации лаборанта
Большая трудоемкость приготовления препарата
Длительное исследование препарата
Низкая результативность исследовния при периферической локализации легочного поражения
Низкая результативность при диагностике доброкачественных новообразований
Отсутствие информации о локализации и распространенности поражения
Необходимость исключения локализации опухоли в соседнем органе (полости рта, глотке, гортани, пищеводе)
Суточное количество мокроты зависит от заболевания
-при остром бронхите, бронхиальной астме, начальной стадии пневмонии – 1-2 млсутки
-при хроническом бронхите, аденоматозе, туберкулезе легких – 25-100 млсутки
-при бронхоэктатической болезни, актиномикозе, некоторых глистных инвазиях – до 2 лсутки
-при вскрытии абсцесса легкого – до 4 л
Реакция мокроты, как правило, имеет щелочной характер. Кислой она становится при разложении мокроты (длительное стояние) и от примеси желудочного сока (что помогает дифференцировать кровохарканье от кровавой рвоты).
Слизистая мокрота бесцветная и прозрачная, либо имеет белесоватый цвет.
Гнойная и гнойно-слизистая мокрота – серого, желтоватого, зеленоватого цвета
Кровянистая мокрота – цвет крови (при легочном кровотечении)
Ржавый цвет – типичен для крупозной пневмонии
Буроватый цвет – типичен для парагонимоза
Коричневый цвет – типичен при туберкулезе, гангрене, злокачественных новообразованиях легкого
Малиновый цвет – типичен при злокачественных новообразованиях
Грязно-зеленая или зеленовато-желтая – при желтухе
Характер мокроты.
Слизистая мокрота – мокрота бесцветна, вязкая, с небольшим количеством клеточных элементов
-хроническое воспаление верхних дыхательных путей
-у курильщиков
-при астматическом приступе
-коклюш
-острый бронхит
-инфильтративный и очаговый туберкулез (иногда)
-неспецифические воспалительные процессы легких (скудное количество слизистой, с мелкими крупинками, “рвущейся” мокроты)
- Слизисто-гнойная мокрота – однородная мутная и вязкая масса
- Гнойно-слизистая мокрота – неоднородная, состоящая из слизи с включениями комочков гноя округлой формы
- Гнойная мокрота – полужидкая или жидкая
- Кровяная мокрота
- Слизисто-кровянистая мокрота
- Слизисто-гнойно-кровянистая мокрота
- Пенистая мокрота
- Серозная мокрота чаще бесцветная, пенистая, жидкая, невязкая или довольно прозрачная, с большим содержанием белка
- Спирали Куршмана.
- Пробки Дитриха.
- Микроскопическое исследование мокроты
-заболевания бронхов и паренхимы легких
-заболевания верхних дыхательных путей
-рак легкого (с беловато-серыми или кровянистыми прожилками)
-абсцесс легкого (большое количество гнойной зеленоватой мокроты с гнилостным запахом)
-вскрытие эмпиемы плевры в просвет бронха (чисто гнойная)
-фиброзно-кавернозная форма туберкулеза
-туберкулез легких
-актиномикоз
-гангрена легкого
-бронхоэктазы
-новообразования
-сифилис
-ранения легкого
Иногда источник кровотечения может иметь нелегочное происхождение (прорыв аневризмы аорты в просвет бронха или трахею, носовое кровотечение, язважелудкакруглая язва)
-инфаркт легкого в стадии обратного развития
-воспаление верхних дыхательных путей и носоглотки
-туберкулез легких
-тяжелые воспалительные процессы верхних дыхательных путей с застоем
-злокачественные новообразования
-актиномикоз
-парагонимоз (дистоматоз)
-бронхоэктазы
-отек легких
-туберкулез легких
-хронический бронхит
Спирали Куршмана в мокроте могут быть представлены довольно крупными (видны в чашке Петри при макроскопии) и малкими образованиями (при образованиив мелких бронхиолах).
Спирали Куршмана характерны для таких заболеваний, как:
-бронхиальная астма
-туберкулез
-злокачественные новообразования легких
-воспалительные процессы со спазмом и обструкцией бронхов
Пробки Дитриха расположены в нижнем гнойном слое трехслойной мокроты, образующейся в полостях при абсцессе легкого и бронхоэктатической болезни.
Клеточные элементы мокроты
- Нейтрофилы в мокроте.
- Эозинофилы в мокроте.
- Основные характеристики эозинофилов мокроты при заболеваниях бронхо-легочной системы
- Присутстие эозинофилов в мокроте свидетельствует о:
- Тучные клетки (тканевые базофилы в мокроте).
- Лимфоциты в мокроте.
- Эритроциты в мокроте.
- Цилиндрический реснитчатый эпителий в мокроте.
- Тельца креола – образующиеся при движении по бронхам плотные клеточные комплексы округлой или овальной формы с четкими контурами, с ресничками по краям, долго сохраняющие активную подвижность (ошибочно принимаются за простейших, либо за комплексы злокачественных клеток).
- Альвеолярные макрофаги
- Кониофаги (пылевые клеки, клетки курильщика).
- Сидерофаги (клетки сердечных пороков, альвеолярные макрофаги с гемосидерином).
Препараты окрашиваются азур-эозином
Лейкоциты могут быть как хорошо сохранившиеся, так и на разных стадиях дегенерации
Чем больше в мокрте гноя, тем больше нейтрофилов. При неспецифических воспалительных процессах нейтрофилы в густом по консистенции гное выглядят как бесцветные, мелкозернистые, четко контурированные объемные клетки, в жидкй серозной мокроте нейтрофилы – крупные клетки (в 2,5 раза крупнее эритроцитов) с хорошо определяемыми фрагментированными ядрами.
Препараты окрашиваются азур-эозином
-цитоплазматические гранулы с большим количеством щелочного белка и перекисей, обладающих бактерицидной активностью
-в гранулах эозинофилов определяется кислая фосфатаза, акрилсульфатаза, коллагеназа, эластаза, глюкуронидаза, катепсинмиелопероксидаза и др. ферменты с литической активностью
-эозинофилы обладают слабой фагоцитарной активностью и обуславливают внеклеточный цитолиз, участвуя в прогельминтном иммунитете и аллергический реакциях
-бронхиальная астма
-экзогенный аллергический альвеолит
-эозинофильная пневмония Лефлера
-гранулематоз из клеток Лангерганса
-лекарственный токсикоз
-поражение легких простейшими
-гельминтозы легких
-эозинофильный инфильтрат
-злокачественные новообразования легких
Наличие тканевых базофилов в мокроте и бронхолегочном лаваже может свидетельствовать об экзогенном алергическом альвеолите
Большое количество лимфоцитов появляется при активации иммунологической реактивности организма.
Лимфоциты в большом количестве обнаруживаются в мокроте при:
-туберкулезе легких
-саркоидозе
-экзогенном аллергическом альвеолите
-парагонимозе
-аскаридозе
-амебной пневмонии
Единичные эритроциты могут встречаться в любой мокроте.
При мокроте, окрашенной кровью, можно предположить:
-инфаркт легкого
-застой в малом круге кровообращения
-туберкулез
-парагонимоз
-злокачественные новообразования легких
Клетки цилиндрического реснитчатого эпителия обнаруживаются в мокроте при приготовлении препаратов из белесоватых тяжей и нитей, пленок на фоне слизи, представляющих собой отторгнутые при калевых толчках участки воспаленной гипертрофированной слизистой дыхательных путей.
Кониофаги фагоцитируют пыль, сажу, никотин, краску.
Включения в виде желтовато-коричневых, коричневых, черных и цветных гранул различных размеров, иногда заполняющие практически всю клеточную цитоплазму (черного цвета у шахтеров, белого цвета у мукомолов и т.д.) Липофаги – альвеолярные макрофаги с каплями жира или ксантомные клетки из очагов жировой дегенерации легочной ткани.
Характерны для:
-хронического восплительного процесса в легких
-злокачественных новообразований легких
Содержат в цитоплазме кристаллы гемосидерина золотисто-желтого или коричневого цвета
Характерны для:
-застоя в малом круге кровообращения
-инфаркта легкого
-легочных кровотечений
-идиопатического гемосидероза легких (“железное” легкое, синдром Селена-Геллерстедта)
Альвеолярный эпителий в мокроте.Альвеолярный эпителий в мокроте представлен пневмоцитами 2 типа, обнаруживается при идиопатическом легочном фиброзе (синдром Хаммена-Рича, склерозирующий альвеолит, прогрессирующий интерстициальный фиброз легких) в препаратах из бронхоальвеолярного лаважа.
- Эластические волокна в мокроте.
- Неизмененные эластические волокна
- Коралловидные эластические волокна
- Обызвествленные эластические волокна
- Тетрада Эрлиха – элементы распада петрифицированного очага:
Появляются в мокроте в результате распада:
-туберкулез легких
-абсцесс легкого
-гангрена
-абсцедирующая пневмония
-актиномикоз
-злокачественные новообразования легких
-находят в мокроте при выраженном распаде
-образуются в очаге хронического воспаления, каверне при кавернозном туберклезе
-находят в мокроте при распаде первичного туберкулезного очага Гона, при абсцессе и гангрене легкого, злокачественных новообразованиях легких
-обызвествленные эластические волокна
-обызвествленный детрит
-кристаллы холестерина
-микобактерии туберкулеза
Кристаллы в препаратах мокроты
Кристалы Шарко-Лейдена образуются в мокроте не сразу (могут образоваться спустя 24-28 часов от сбора мокроты), они характерны для таких заболеваний, как:
-бронхиальная астма (межприступный период)
-глистные инвазии
-крупозная пневмония
-бронхиты
- Кристаллы гематоидина в мокроте.
- Кристаллы холестерина в мокроте.
В препаратах мокроты кристаллы гематоидина распложены на фоне детрита, эластических волокон, злокачественных клеток, в очагах некроза легочной ткани либо распада гематом.
Образются при застое мокроты в полостях, в очагах дегенерации легочной ткани, при злокачественных новообразованиях, абсцессе легкого.
Характеристика мокроты при пневмониях.
Хламидийная пневмония
При цитологическом исследовании мокроты в цитоплазме клеток цилиндрического эпителия либо макрофагов в вакуолях обнаруживают мелкие полиморфные включениятемно-вишневого цвета. В цитоплазме этих клеток определяются пустые вакуоли.
- Пневмококковая пневмония
- Госпитальные пневмонии
- Вирусные пневмонии
При крупозной пневмонии в ранней стадии заболевания мокрота вязкая, очень скудная, ржавого цвета. При микроскопии определяются эритроциты. макрофаги с гемосидерином, лейкоциты, мелкие фибриновые свертки и пневмококки. В период разрешения воспалительного процесса мокрота приобретает слизисто-гнойный характер без ржавой окраски. При молниеносной форме крупозной пневмонии у пациента возникает кровохарканье.
При очаговой пневмонии характер мокроты слизисто-гнойный.
При пневмонии, возбудителем которой является палочка Фридлендера мокрота слизисто-гнойная, иногда с примесью крови. Внутри плотных темно- или светло-розовых червеобразных образований в бесцветных полисахаридных капсулах видны короткие, прямые толстые палочки с округлыми и слегка утолщенными концами, расположенные поодиночке или парами.
Гемофильная палочка определяется в мокроте при окраске азур-эозином.
В препаратах мокроты обнаруживаются гигантские многоядерные клетки цилиндрического эпителия с достаточно крупными ядрами одинаковых размеров и формы. Ядер много, они обычно накладываются друг на друга, лежат плотно, образуя фасетки. Такая микроскопическая картина может напоминать злокачественные клетки.
Мокрота
sputum [лат. = плевок] – бронхиальный секрет,
«отплёвываемый» (откашливаемый) или
получаемый с помощью отсасывающих
устройств у человека при патологии
дыхательных путей.
«Нормальной»
мокроты быть не может!
Структура
анализа мокроты
1.
Количество (за сутки): небольшое,
умеренное, большое, очень большое.
- 2.
Цвет: - бесцветная
(стекловидная) - жёлтый
(желтоватый) - зелёный
- жёлто-зелёный
- красный
(розовый, кровавый) - «ржавый»
(бурый) - «малинового
или «смородинового желе» - шоколадный
(коричневый) - бело-серый
- грязно-серый
- «сливкообразный»
(белый) - чёрный
. - 3.
Запах: - нет
(без запаха), или слабый - неприятный
- зловонный
(гнилостный) - трупный
(тошнотворный) - специфический
- 4. Консистенция:
- вязкая,
густая, жидкая - 5. Клейкость:
- слабая,
умеренная, сильная - 6.
Пенистость: - нет
(не пенится), слабая, высокая - 7.
Слоистость: - одно
-, двух -, трёхслойная - 8.
Характер (макросостав): - слизистый,
гнойный, кровянистый, серозный, смешанный. - Микроскопия
- 9.
Эпителий: - плоский
– единичный, много; - цилиндрический
– единичный, много; - альвеолярные
макрофаги – немного, много; - сидерофаги
– наличие; - пылевые
клетки – наличие; - менофаги
– наличие; - опухолевые
(атипичные) клетки – наличие. - 10.
Лейкоциты: - нейтрофилы
– немного, умеренное количество, много; - эозинофилы
– немного, умеренное количество, много; - лимфоциты
– единичные, много; - базофилы
– наличие; - моноциты
– наличие. - 11.
Эритроциты: - эритроциты
– единичные, умеренное количество,
много. - 12.
Волокнистые образования - спирали
Куршмана – немного, умеренное количество,
много; - эластичные
волокна («обычные») – наличие; - эластичные
волокна коралловидные – наличие; - эластичные
волокна обызвествлённые – наличие; - фибринозные
волокна (нити, свёртки фибрина) – наличие; - дифтерийные
плёнки – наличие; - некротизированные
кусочки лёгкого – наличие. - 13.
Кристаллы: - Шарко-Лейдена
– немного, умеренное количество, много; - холестерина
– наличие; - жировых
кислот (пробки Дитриха) – наличие; - гематоидина
– наличие.
14. Инородные тела – наличие.
15.
БК (бациллы Коха) – обнаружены, не
обнаружены.
- 16.
Другие бактерии – не обнаружены,
обнаружены: - пневмококки
катаральные (бациллы инфлюэнцы) - пневмококки
(диплококки) Френкеля-Вексельбаума - пневмобациллы
Фридлендера - бациллы
Пфейфера - стрептококки
- клебсиелы
- стафилилококки
- синегнойная
палочка - кишечная
палочка - бациллы
Леффлера. - 17. Грибы:
- кандиды,
аспергиллы, актиномицеты, криптококки. - 18.
Простейшие: - трихомонады.
- 19. Гельминты:
- аскариды
, эхинококк. - Количество
мокроты
– объём откашливания:
скудное
К.М. – отдельные плевки 1-5 мл;
- умеренное
– 50-100 мл/сут.; - большое
– 200-300 мл/сут.; - очень
большое (обильное) > 300 мл/сут. - Цвет
– зависит от состава (структуры,
характера) М.: - – бесцветная – стекловидная, слизистая,
прозрачная. Основной клеточный состав
– лимфоциты, плоский эпителий; - – желтоватая – слизисто-гнойная. Желтый
цвет мокроте придают эозинофилы; - – зелёная – гнойная. Зелёный цвет мокроте
придают нейтрофилы, а точнее, продукты
распада железопорфириновой группы
фермента вердопероксидазы нейтрофилов; - – красная – кровянистая. Красный цвет
мокроте придают свежие эритроциты; - – «ржавая» – при крупозной пневмонии –
цвет придаёт продукт распада гемоглобина
– гематин; - – белый («сливкообразный») – при наличии
в мокроте большого количества лимфы;
белый цвет мокроты у мукомолов; - – чёрный цвет мокроте придаёт угольная
пыль и др.
При
описании мокроты сложного состава
принято преобладающий субстрат ставить
на последнее место: гнойно – слизистая,
слизито-гнойная, слизисто-гнойно-кровянистая
и т.д.
Запах.
Свежевыделенная мокрота обычно не имеет
запаха. Неприятный запах мокрота
приобретает при длительном стоянии,
при гнилостных и гнойных процессах в
лёгких (гангрена, абсцесс, бронхоэктазы).
Специфические запахи имеет мокрота при
приёме алкоголя, антибиотиков (запах
плесени), при отравлении уксусной
кислотой (фиалковый запах), ЛС: валерианы,
алтея, аниса, корвалола, камфары и др.
Консистенция
мокроты
– густота, вязкость. Мокрота может быть
вязкой (много слизи), густой (много
форменных элементов и эпителия), жидкой
(много сыворотки в мокроте).
Клейкость
мокроты.
Чем больше в мокроте фибрина, тем больше
её клейкость. Клейкая мокрота прилипает
к предметному стеклу, к стенкам пробирки
(плевательницы).
Пенистость
мокроты.
Чем больше в мокроте белка (сыворотки),
тем больше она пенится. Пенистая мокрота
создаёт большие препятствия для
вентиляции лёгких.
Слоистость
мокроты.
Слизистая мокрота – однослойная, при
распаде тканей (гангрена лёгких,
бронхоэктазы) мокрота трёхслойная:
нижний слой – гной (детрит), средняя –
жидкая часть, верхний – пена; двухслойная
мокрота (верхний слой – серозная
жидкость, нижний гной) – при абсцессе,
крупозной пневмонии.
- Компоненты
(субстраты) мокроты: - – слизь и пропотевшая плазма;
- – клетки крови, эпителий дыхательных
путей, детрит; - – бактерии и особые включения.
Слизь
– продукт слизистых желез верхних
дыхательных путей. Слизистая мокрота
при острых бронхитах, разрешении приступа
бронхиальной астмы, острых респираторных
заболеваниях, вдыхании веществ,
раздражающих дыхательные пути.
Детрит
[лат . detritis = избитый] – остатки разрушенных
клеток, тканей.
- Кристаллы
Шарко-Лейдена crystalles Charcot-Leydeni – бесцветные
блестящие ромбовидной формы образования
– продукт распада эозинофилов – имеют
диагностическое значение при бронхиальной
астме, аллергических процессах в
дыхательных путях. - Линзы
(чечевицы) Коха
lenticulae Kochi – рисовидные тельца
зеленовато-желтоватого цвета, состоящие
из детрита, туберкулёзных палочек и
эластических волокон – продукт распада
лёгких (при кавернозном туберкулёзе
легких). - Пробки
(частички) Дитриха
particulae Ditrixi – гнойные пробки – комочки
беловатого или желтовато-серого цвета,
величиной с булавочную головку со
зловонным запахом; состоят из детрита,
бактерий, кристаллов жирных кислот,
появляются при бронхоэктазах, гангрене
лёгкого. - Спирали Куршмана
spirae Kurchmanni – спирально извитые прозрачные,
беловатые волокна, в середине которых
обычно видна блестящая центральная
нить; могут быть покрыты кристаллами
Шарко-Лейдена и эозинофилами –
патогномоничны для бронхиальной астмы
– слизисто-белковые слепки спазмированных
мелких бронхов. - Кристаллы
холестерина
– образуются при распаде жироперерождённых
клеток, задержке мокроты в полостях
(каверны) и располагаются на фоне детрита;
встречаются при туберкулёзе, абсцессах,
эхинококкозе, раке лёгкого.
Эпителий
плоский
– десквамат слизистых оболочек полости
рта, носоглотки, надгортанника, голосовых
связок. Количество его определяется
количеством слюны, попавшей в мокроту.
Цилиндрический
эпителий
– десквамат слизистых оболочек трахеи
и бронхов. Встречается в мокроте в
больших количествах при остром приступе
бронхиальной астмы, остром бронхите.
Альвеолярный
эпителий
(альвеолярные макрофаги) – появляются
в мокроте при пневмониях, силикозах.
Макрофаги, содержащие гемосидерин,
появляются при инфаркте лёгкого,
кровохарканьях, у больных с левожелудочковой
недостаточностью.
Микроорганизмы
– бактериоскопически определяются
лишь при их содержании не менее 106
микробных тел в 1 мл мокроты.
Стрептококки
[греч. streptos изогнутый, kokkos зерно] –
цепочки шарообразных микробов; характерны
для мокроты при нагноениях в лёгких,
реже для бронхитов, пневмоний;
малочувствительны к аминогликозидам
(только в их сочетании с пенициллином!).
Диплобациллы
Фридлендера
(пневмококки) – возбудители крупозной
пневмонии; устойчивы к аминогликозидам.
Микобактерии
Коха
– возбудители туберкулёза.
Стафилококки
[
греч. staphyle гроздь ] – грозди кокков; в
стационарах часто выявляется золотистый
стафилококк – возбудитель гнойных
процессов.
Гемофильные
бактерии
Haemophilus influenze – короткие палочки (ликторский
жезл!) – вызывают острые респираторные
болезни. Палочка инфлюэнцы выделяет
левомицетин-ацетилтрансферазу и
разрушает левомицетин.
Синегнойная
палочка
Bacterium pyocyaneum seu Pseudomonas aeruginosa – возбудитель
зелёного нагноения.
Антисинегнойнойной
активностью обладают: ингибитор-защищённые
пенициллины: амоксициллин/клавуланат,
ампициллин/сальбактам, тикарциллин/клавуланат,
пиперациллин/тазобактам; комбинация
двух пенициллинов (ампициллин +
оксациллин).
источник