Бронхиальная астма — заболевание, в основе которого лежит хроническое, аллергическое воспаление бронхов, сопровождающееся их гиперреактивиостью и периодически возникающими приступами затрудненного дыхания или удушья в результате диффузной бронхиальной обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи, отеком бронхов.
Распространенность бронхиальной астмы значительна и составляет 5% и более от всего детского населения.
Сохраняется тенденция к нарастанию заболеваемости, что связано не только с сохранением причинно значимых факторов, но и улучшением диагностики.
Начавшись в детском возрасте, бронхиальная астма продолжается у взрослых, становясь причиной инвалидности и даже драматических исходов, требуя больших финансовых вложений.
Диагноз бронхиальной астмы часто подменялся ее «масками», понятиями: обструктивный бронхит, бронхообструктивный синдром, астматический компонент, что мешало своевременно «начать и углубить» терапию, ухудшая прогноз заболевания.
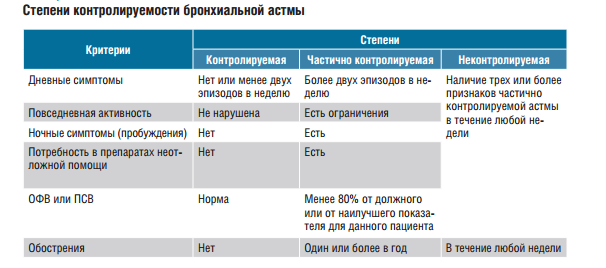
В последнее десятилетие удалось добиться консенсуса по сущности бронхиальной астмы, её диагнозу и лечению.
Причины возникновения бронхиальной астмы можно представить в виде своеобразного треугольника.
В настоящее время установлено полигенное наследование бронхиальной астмы, причем предрасположенность к бронхиальной гиперреактивности и атопии наследуются независимо друг от друга, однако при их сочетании значительно увеличивается риск развития бронхиальной астмы.
II. Анте- и интранатальные (биологические факторы повышаютриск возникновения бронхиальной астмы:
— отягощенный акушерский анамнез;
— заболевания и вредные привычки матери (в частности, табакокурение)
III. Факторы окружающей среды (социально-средовые)
Патогенез бронхиальной астмы.
Полигенное наследование предрасположенности к бронхиальной гиперреактивности и / или атопии
Провоцирующее (триггерное) воздействие аллергена в комбинации с неспецифическими факторами (особенно)
Развитие аллергической реакции включает 3 фазы (по А.А. Адо):
1 фаза — иммунная — характеризуется нарушением иммуногенеза в направлении доминирования Т-хелперов, протекает с задействованием тучных клеток и эозинофилов, то есть представляет собой нарушение реакции антиген-антитело.
2 фаза – патохимическая – сопровождающаяся накоплением в вышеназванных клетках биологически активных веществ (гистамин, гепарин, серотонин, белково-липоидный комплекс и других), их выход во
внеклеточное пространство, подавление ацетилхолинэстеразы и накопление ацетилхолина с последующей активацией каскада воспалительных реакций
3 фаза — патофизиологическая — реализация действия биологически активных веществ в виде повышения сосудистой проницаемости. Бронхоконстрикции, нарастания атопии (повышение IgE), нарушение реологических свойств крови и функции коры надпочечников, наличие и нарастание оксида азота в выдыхаемом воздухе, гиперхолестеринемию, неизбежно вызывают функциональные сдвиги в виде нарушения равновесия между возбуждающими системами (холинэргическими и а-адренэргическими) и ингибирующими (Р-адренэргическими), свидетельствующее о нарушении нейрогенной регуляции дыхательных путей
Метаболические и функциональные изменения формируют и усиливают капиллярно-трофическую недостаточность, способствуя ремоделированию дыхательных путей, усугубляя респираторную дисфункцию и определяя патогномоничность клинических симптомов.
В клинической картине бронхиальной астмы выявлена отчетливая периодичность (Колесов, Рывкин):
период — предвестников («ауры»);
Предприступный период характеризуется изменением поведения ребенка. Возбуждением, капризами, явлениями симпатикотонии, снижением аппетита [длительность — несколько часов].
Период предвестников («ауры») — проявляется чиханием. Слезотечением, ринореей (или наоборот, сухостью в носовых ходах), зудом кончика носа, кожи, потливостью, чувством тревоги, анорексией.
Период приступа сопровождается классическими признаками бронхиальной астмы в виде экспираторной одышки (затруднение выдоха), свистящих сухих хрипов над всей поверхностью легких.
После короткого вдоха следует шумный растянутый во времени выдох, иногда ослабленное дыхание.
Как правило, выслушивается множество сухих, свистящих и жужжащих хрипов, меняющихся по тембру и длительности.
Зачастую выявляются разнокалиберные влажные хрипы, непостоянные, периодически исчезающие, то увеличивающиеся, то уменьшающиеся.
Перкуторно над легкими определяется тимпанит, снижается подвижность легочных краев в связи с эмфизематозностью грудной клетки.
Основные клинические симптомы бронхиальной астмы вызваны обструкцией, вовлекающей все участки трахеобронхиального дерева, но максимально выраженной в мелких бронхах диаметром от 2 до 5 мм.
Увеличение работы мышц приводит к утомлению дыхательной мускулатуры, а сочетание гиперинфляции и выраженной обструкции к гипервентиляции.
Изменение функции сердечно-сосудистой системы проявляется тахикардией, уменьшением размеров относительной сердечной тупости из-за гипервоздушности легких, ослабление сердечных тонов, повышение артериального давления; при длительном и тяжелом течении могут развиться симптомы острого легочного сердца, с одышкой, тахиаритмией, кардиалгией, акроцианозом, расширением границ сердца, акцентом П-го тона на a.pulmonalis.
Среди других признаков — возможно умеренное увеличение печени (до 2-Зсм ниже края реберной дуги), олигурия.
Функциональные исследования выявляют снижение показателей объема форсированного выдоха (ОФВ), форсированной жизненной емкости легких (ФЖЕЛ)\и пика скорости выдоха (ПСВ); степень снижения свидетельствует о тюкести:
Астматическое состояние возникает при затяжном течении периода приступа и характеризуется длительным затрудненным дыханием, длящимся
дни, недели, месяцы. Во время такого состояния могут повторяться приступы бронхиальной астмы различной степени тяжести, вплоть до угрожающих жизни ребенка и требующих реанимационных мероприятий.
На фоне активной терапии у больных постепенно улучшается состояние, наступает облегчение дыхания, кожа приобретает нормальную окраску. Через 3-6 дней исчезают хрипы и жесткое дыхание, нормализуется функция различных систем: ЦНС, ВНС, сердечно-сосудистой и начинается.
Межприступный период продолжительностью от нескольких дней до нескольких месяцев.
В данном периоде, как правило, имеет место клиническая ремиссия. У части детей может сохраняться эмфизема, деформация грудной клетки, бледность, сухость, неравномерная пигментация, мраморность, гипергидратация, отклонения физического развития, эквивалентные тяжести, одышка при нагрузке (пониженная переносимость нагрузки у 15% больных, тахикардия — у 20%, то есть у 1/5; у 10% — брадикардия, то есть у каждого десятого).
Инструментальные исследования позволяют длительно выявлять различные дисфункции на фоне эмоциональной лабильности, тревожности, истероидности, чувства отверженности (боязнь приступа).
источник
Бронхиальной астмой называют хроническое заболевание, поражающее дыхательный пути. Патогенетической основой является аллергическое воспаление и гиперреактивность бронхов.
Бронхиальная астма в межприступный период может сопровождаться одышкой, хрипами в легких, кашлем, ощущением сжатия в области груди при тяжелой форме болезни.
Подобные симптомы в основном тревожат рано утром или ночью. Легкая и средняя формы заболевания могут протекать бессимптомно.
Это заболевание дыхательной системы, развивающееся в бронхах, не является инфекционным воспалением. Приступ удушья начинается после воздействия раздражителя. В качестве провоцирующего фактора могут выступать такие нарушения:
- сбой работы иммунной системы;
- расстройство вегетативной нервной системы;
- патологическая чувствительность рецепторов слизистой оболочки бронхов к аллергическим веществам;
- нарушение работы органов эндокринной системы.
Случаи удушья при бронхиальной астме в межприступном периоде отсутствуют. Чтобы продлить его, пациенты должны систематически применять поддерживающие препараты.
После длительного изучения БА ученые установили основные причины развития болезни.
- Наследственная предрасположенность. Если астма у обоих родителей, то риск ее появления у ребенка равен 80%.
- Промышленные аллергены (пыль, химические вещества) чаще всего воздействуют на работников фабрик по выращиванию птиц, ткацких и прядильных цехов, химических заводов.
- Летучие аллергены, присутствующие в выхлопных газах и дыме.
- Неправильное питание.
- Хронический бронхит и часто повторяющиеся инфекции дыхательных путей.
- Постоянный контакт с бытовой пылью.
- Сезонная аллергия.
Болезнь прогрессирует периодически. Она может протекать в нескольких формах и отличаться степенью тяжести. В зависимости от характера развития, БА сопровождается определенными осложнениями.
Существуют такие клинические формы:
- неинфекционная аллергическая – развивается под воздействием аллергенов. Приступы кашля происходят периодически, при дыхании слышны свисты, возникает одышка. Кроме того, человек пытается часто делать вдохи и выдохи. Со временем состояние может усугубиться;
- инфекционная аллергическая форма развивается на фоне бронхолегочной инфекции, а также воспалений в носоглотке;
- смешанная БА по своим проявлениям напоминает астму инфекционно-аллергической формы. К списку частых жалоб можно отнести пароксизмальный кашель, удушье, одышку, ярко выраженные хрипы, а также ощущение сжатия грудной клетки.
По степени тяжести БА бывает:
- 1 степени – легкая эпизодическая. Не отмечается ярко выраженных приступов удушья. Характерным признаком являются приступы кашля, которые днем тревожат раз в неделю, а ночью – около двух раз в месяц. Такую интермиттирующую форму течения часто диагностируют в начале развития болезни;
- 2 степени — персистирующая с легким течением.Удушье случается редко и быстро проходит. При обследовании в межприступном периоде проблемы со здоровьем не выявляются;
- 3 степени – персистирующая со среднетяжелым течением. Приступы удушья тревожат часто. Человек не может прилагать большие физические усилия для выполнения тех или иных работ;
- 4 степени — персистирующая с тяжелым течением. Приступы становятся затяжными. Наблюдаются органические изменения не только в бронхах и легких, но и в остальных органах. Организм подвергается постоянному кислородному голоданию. Больной становится практически нетрудоспособным.
Приступ бронхиальной астмы начинается внезапно. Несмотря на это, можно обнаружить его скорое наступление по таким симптомам:
- дискомфорт в груди;
- частое чихание;
- кашель.
Удушье может начаться ночью. Больному тяжело дышать, его мучает тяжелая одышка и невозможность откашляться. Для облегчения симптоматики приходится принять сидячее положение или согнуться и опереться на руки.
Если затяжное удушье не устранить с помощью бронхорасширяющих препаратов, то развивается астматический статус. Подобное состояние может быть метаболической или анафилактической формы.
Во втором случае происходит очень быстрое прогрессирование симптомов. Метаболическая форма характеризуется постепенным нарастанием тяжести удушья. Она развивается, если меры для купирования приступа не были приняты или оказались неэффективными.
Если приступ благополучно купирован, дыхание больного нормализуется, он может нормально откашляться и расслабиться.
В межприступный период бронхиальной астмы врач может оценить тяжесть недуга, а также разработать эффективную схему лечения. Также выявляют, сохраняются ли в этот период кашель и одышка, уточняют, страдает ли пациент повышенной утомляемостью и снижением работоспособности.
Кроме того, в это время удается подобрать оптимальный пакет лекарств, определить дозировку и выявить возможные побочные эффекты. В запущенном случае межприступный период бронхиальной астмы уменьшается, а периодичность приступов учащается.
Течение астмы во время ремиссии не сопровождается симптомами, характерными для любой степени болезни. Негативные проявления могут быть при условии развития тяжелой степени недуга.
Если возникли подозрения на появление БА, то в межприступный период больному нужно показаться врачу для уточнения своего состояния и выявления истинной причины заболевания.
Это также необходимо для разработки эффективной схемы лечения. При тщательном обследовании пациента врач сможет отличить бронхиальную астму от других заболеваний органов дыхания.
Клиника в межприступном периоде бронхиальной астмы зависит от тяжести течения болезни. Например, при средней тяжести и тяжелом течении заболевания обнаруживаются нарушения бронхиальной проходимости. Также наблюдается эозинофилия и повышение содержания в крови IgE.
В межприступном периоде при тяжелой атопической бронхиальной астме состояние у больного может осложняться по причине плохой бронхиальной проходимости. В данном случае симптомы заболевания могут проявляться в виде одышки, периодических хрипов, затрудненного дыхания.
У больных между приступами может не быть характерных симптомов заболевания. В некоторых случаях выявляются только свистящие хрипы при аускультации. Это явление подтверждает наличие остаточной бронхиальной обструкции. Иногда хрипы могут обнаруживаться при форсированном выдохе.
В межприступном периоде при бронхиальной астме применяют гипосенсибилизирующую терапию. Специфическая гипосенсибилизация достаточно эффективна при лечении аллергической формы болезни.
Такая терапия бронхиальной астмы в межприступный период предусматривает введение под кожу вакцины, содержащей микродозу вызывающих обострение астмы аллергенов. Схема подобного лечения определяется индивидуально, исходя из реакции пациента на вакцину.
Врач может назначить уколы каждый день или с периодичностью 4-5 дней. Курс лечения предполагает применение препаратов на протяжении примерно 2-3 лет.
Если наблюдается повышенная чувствительность организма к бытовой пыли или бактериям, то лечение проводится на протяжении всего года. В случае развития аллергии на пыльцу достаточно проводить терапию осенью и весной.
Эффективность этого метода лечения объясняется выработкой иммунитета и формированием блокирующих антител в организме больного.
Если имеются противопоказания к проведению специфической сенсибилизации, то специалист назначит неспецифическую гипосенсибилизацию с применением гистаглобина.
Курс лечения – до пяти уколов, при этом интервал между манипуляциями составляет три дня. При необходимости терапевтический курс повторяют через полгода.
У детей с БА часто обнаруживают хронические инфекции. Как правило, в межприступный период их требуется устранять в первую очередь. Также положительное воздействие оказывают закаливание организма, лечебная физкультура, рефлексотерапия, специальный массаж, оздоровление в санаториях.
Для предупреждения обострений в межприступном периоде рекомендовано применение бета2-адреностимуляторов. Если имеются сердечно-сосудистые заболевания, то такие препараты следует использовать с осторожностью. Также назначаются кромоны, а при тяжелой форме заболевания – кортикостероиды.
Обычно бета-адреностимуляторы выпускаются в виде дозированных аэрозолей. В межприступном периоде стоит делать по два вдоха 3-4 раза за день. Для облегчения использования препарат можно снабдить специальной насадкой с клапаном.
Чтобы минимизировать риск обострения бронхиальной астмы, необходимо выполнять правила профилактики.
Профилактические мероприятия должны четко выполняться больными, которые ранее страдали астмой или болеют ею на данный момент.
Чтобы не дать возможности болезни развиваться, необходимо:
- переехать в экологически чистую область;
- проводить частую уборку помещения, убрать ковры, книги и мягкие игрушки;
- следовать простым правилам гигиены;
- своевременно убирать шерсть и экскременты домашних животных;
- использовать гипоаллергенные бытовые принадлежности;
- правильно и сбалансировано питаться, исключить из рациона продукты с пищевыми добавками и прочими вредными ингредиентами;
- ограничить использование аэрозолей в виде освежителей воздуха, дезодорантов, парфюмерии;
- полностью бросить курить;
- работать в обстановке, где нет аллергенов;
- принимать медикаментозные препараты исключительно после консультации с врачом;
- своевременно лечить респираторные заболевания;
- вести здоровый и активный образ жизни, закаляться, заниматься лечебной физкультурой;
- периодически посещать курорты, находящиеся в экологически чистой зоне.
Также рекомендуется следовать таким рекомендациям:
- вовремя лечить хронические заболевания дыхательной системы;
- прекратить употребление алкоголя;
- очистить помещение от предметов, скапливающих пыль;
- исключить из своего рациона аллергенные продукты;
- посещать сеансы лечебного массажа, выполнять дыхательную гимнастику;
- при возможности посещать соляные шахты.
Следование этим правилам позволит не только забыть о бронхиальной астме на долгое время, но и значительно улучшить общее состояние здоровья.
источник
Бронхиальная астма у детей – это хроническое заболевание дыхательных путей, связанное с гиперреактивностью бронхов, то есть повышенной их чувствительностью к раздражителям. Заболевание широко распространено: согласно данным статистики им страдает примерно 7% детей. Болезнь может манифестировать в любом возрасте и у детей любого пола, но чаще возникает у мальчиков от 2 до 10 лет.
Основным клиническим признаком бронхиальной астмы у ребенка являются периодически возникающие приступы затрудненного дыхания или удушья, вызываемые распространенной обратимой обструкцией бронхов, связанной с бронхоспазмом, гиперсекрецией слизи и отеком слизистой оболочки.
В последние годы частота заболеваемости бронхиальной астмой детей возрастает повсеместно, но особенно в экономически развитых странах. Специалисты объясняют это тем, что с каждым годом используется все больше искусственных материалов, средств бытовой химии, продуктов питания промышленного производства, содержащих большое количество аллергенов. Следует иметь в виду, что заболевание нередко остается недиагностированным, так как может маскироваться под иные патологии органов дыхания и, прежде всего, под обострение хронических обструктивных заболеваний легких (ХОЗЛ).
Факторами риска развития бронхиальной астмы у детей являются:
- наследственная предрасположенность;
- постоянный контакт с аллергенами (продукты жизнедеятельности клещей домашней пыли, споры плесневых грибов, пыльца растений, белки высохшей мочи и слюны, перхоть и шерсть домашних животных, птичий пух, пищевые аллергены, аллергены тараканов);
- пассивное курение (вдыхание табачного дыма).
Факторами-провокаторами (триггерами), воздействующими на воспаленную слизистую оболочку бронхов и приводящими к развитию приступа бронхиальной астмы у детей, являются:
- острые респираторные вирусные инфекции;
- загрязняющие воздух вещества, например, оксид серы или азота;
- β-адреноблокаторы;
- нестероидные противовоспалительные средства (Аспирин, Анальгин, Парацетамол, Нурофен и т. д.);
- резкие запахи;
- значительная физическая нагрузка;
- синусит;
- вдыхание холодного воздуха;
- желудочно-пищеводный рефлюкс.
Формирование бронхиальной астмы у детей начинается с развития особой формы хронического воспаления в бронхах, которое становится причиной их гиперреактивности, то есть повышенной чувствительности к воздействию неспецифических раздражителей. В патогенезе этого воспаления ведущая роль принадлежит лимфоцитам, тучным клеткам и эозинофилам – клеткам иммунной системы.
После полового созревания у 20–40% детей приступы бронхиальной астмы прекращаются. У остальных заболевание сохраняется всю жизнь.
Гиперреактивные воспаленные бронхи реагируют на воздействие триггерных факторов гиперсекрецией слизи, спазмом гладких мышц бронхов, отеком и инфильтрацией слизистой оболочки. Все это приводит к развитию обструктивного дыхательного синдрома, который клинически проявляется приступом удушья или одышки.
По этиологии бронхиальная астма у детей может быть:
- аллергической;
- неаллергической;
- смешанной;
- неуточненной.
Как особую форму врачи выделяют аспириновую бронхиальную астму. Для нее триггерным фактором является прием ребенком нестероидных противовоспалительных средств. Часто осложняется развитием астматического статуса.
В зависимости от степени тяжести выделяют несколько типов клинического течения бронхиальной астмы у детей:
- Легкое эпизодическое. Приступы возникают менее одного раза в неделю. В межприступный период признаки бронхиальной астмы у ребенка отсутствуют, функция легких не нарушена.
- Легкое персистирующее. Приступы возникают чаще одного раза в неделю, но не ежедневно. Во время обострения у ребенка нарушается сон, ухудшается нормальная дневная активность. Показатели спирометрии соответствуют норме.
- Среднетяжелое. Приступы удушья возникают практически ежедневно. В результате значительно страдает активность и сон детей. Для улучшения состояния они нуждаются в ежедневном использовании ингаляционных β-антагонистов. Показатели спирометрии снижены на 20–40% от возрастной нормы.
- Тяжелое. Приступы удушья возникают по нескольку раз в день, нередко и в ночное время. Частые обострения становятся причиной нарушения психомоторного развития ребенка. Показатели функции внешнего дыхания снижены более чем на 40% от возрастной нормы.
Приступы удушья или затрудненного дыхания у детей, страдающих бронхиальной астмой, могут возникать в любое время суток, но чаще всего они происходят ночью. Основные симптомы бронхиальной астмы у детей:
- приступ экспираторной одышки (затруднен выдох) или удушья;
- непродуктивный кашель с вязкой трудноотделяемой мокротой;
- учащенное сердцебиение;
- свистящие сухие (жужжащие) хрипы, усиливающиеся в момент вдоха; они выслушиваются не только при аускультации, но и на расстоянии и поэтому их называют еще дистанционными хрипами;
- коробочный перкуторный звук, появление которого объясняется гипервоздушностью ткани легких.
Симптомы бронхиальной астмы у детей в момент тяжелого приступа становятся иными:
- количество дыхательных шумов уменьшается;
- появляется и нарастает синюшность кожных покровов и слизистых оболочек;
- парадоксальный пульс (увеличение числа пульсовых волн в момент выдоха и значительное уменьшение вплоть до полного исчезновения в момент вдоха);
- участие в акте дыхания вспомогательной мускулатуры;
- принятие вынужденного положения (сидя, опираясь руками на кровать, спинку стула или колени).
У детей развитию приступа бронхиальной астмы нередко предшествует период предвестников (сухой кашель, заложенность носа, головная боль, беспокойство, нарушение сна). Длится приступ от нескольких минут до нескольких дней.
Если приступ бронхиальной астмы продолжается у ребенка свыше шести часов подряд, такое состояние расценивается как астматический статус.
После разрешения приступа бронхиальной астмы у детей отходит густая и вязкая мокрота, что приводит к облегчению дыхания. Тахикардия сменяется брадикардией. Артериальное давление снижается. Ребенок становится заторможенным, вялым, безразличным к окружающему, нередко крепко засыпает.
В межприступных периодах дети, страдающие бронхиальной астмой, могут чувствовать себя вполне удовлетворительно.
Для правильной постановки диагноза бронхиальной астмы у детей необходимо учитывать данные аллергологического анамнеза, лабораторных, физикальных и инструментальных исследований.
Лабораторные методы исследования при подозрении на бронхиальную астму у детей включают в себя:
- общий анализ крови (нередко выявляется эозинофилия);
- микроскопия мокроты (кристаллы Шарко – Лейдена, спирали Куршмана, значительное количество эпителия и эозинофилов);
- исследование газового состава артериальной крови.
Диагностика бронхиальной астмы у детей включает и ряд специальных исследований:
- исследование функции легких (спирометрия);
- постановка кожных проб для выявления причинно-значимых аллергенов;
- выявление гиперактивности бронхов (провокационные пробы с предполагаемым аллергеном, физической нагрузкой, холодным воздухом, гипертоническим раствором натрия хлорида, ацетилхолином, гистамином);
- рентгенография органов грудной клетки;
- бронхоскопия (выполняется крайне редко).
Необходима дифференциальная диагностика со следующими состояниями:
- инородные тела бронхов;
- бронхогенные кисты;
- трахео- и бронхомаляции;
- обструктивный бронхит;
- облитерирующий бронхиолит;
- муковисцидоз;
- ларингоспазм;
- острая респираторная вирусная инфекция.
Бронхиальная астма широко распространена: согласно данным статистики ею страдает примерно 7% детей. Болезнь может манифестировать в любом возрасте и у детей любого пола, но чаще возникает у мальчиков от 2 до 10 лет.
Основными направлениями лечения бронхиальной астмы у детей являются:
- выявление факторов, вызывающих обострение бронхиальной астмы, и устранение или ограничение контакта с триггерами;
- базисная гипоаллергенная диета;
- медикаментозная терапия;
- немедикаментозное восстановительное лечение.
Медикаментозная терапия бронхиальной астмы у детей проводится при помощи следующих групп лекарственных средств:
- бронхорасширяющие препараты (стимуляторы адренергических рецепторов, метилксантины, антихолинергические средства);
- глюкокортикоиды;
- стабилизаторы мембран тучных клеток;
- ингибиторы лейкотриенов.
С целью профилактики обострений бронхиальной астмы детям назначают базисную медикаментозную терапию. Ее схема во многом определяется тяжестью течения заболевания:
- легкая интермиттирующая астма – бронхолитики короткого действия (β-адреномиметики) при необходимости, но не чаще 3-х раз в неделю;
- легкая персистирующая астма – ежедневно кромалин-натрий или глюкокортикоиды ингаляционно плюс бронхолитики длительного действия, при необходимости бронхолитики короткого действия, но не чаще 3-4 раз в сутки;
- среднетяжелая астма – ежедневное ингаляционное введение глюкокортикоидов в дозе до 2 000 мкг, бронхолитики пролонгированного действия; при необходимости могут применяться бронхолитики короткого действия (не более 3-4 раз в сутки);
- тяжелая астма – ежедневно ингаляционное введение глюкокортикоидов (при необходимости они могут быть назначены коротким курсом в виде таблеток или инъекций), бронхолитики длительного действия; для купирования приступа – бронхолитики короткого действия.
Терапия приступа бронхиальной астмы у детей включает:
Показаниями к госпитализации являются:
- принадлежность пациента к группе высокой смертности;
- неэффективность проводимого лечения;
- развитие астматического статуса;
- тяжелое обострение (объем форсированного выдоха за 1 секунду менее 60% от возрастной нормы).
В лечении бронхиальной астмы у детей важно выявить и устранить аллерген, являющийся триггерным фактором. Для этого нередко возникает необходимость изменения образа питания и жизни ребенка (гипоаллергенная диета, гипоаллергенный быт, смена места жительства, расставание с домашним животным). Помимо этого, детям могут быть назначены антигистаминные препараты длительным курсом.
Если аллерген известен, но избавиться от контакта с ним в силу тех или иных причин невозможно, то назначается специфическая иммунотерапия. Этот метод основан на введении пациенту (парентерально, перорально или сублингвально) постепенно возрастающих доз аллергена, что понижает чувствительность организма к нему, то есть происходит гипосенсибилизация.
Как особую форму врачи выделяют аспириновую бронхиальную астму. Для нее триггерным фактором является прием ребенком нестероидных противовоспалительных средств.
В период ремиссии детям с бронхиальной астмой показано физиотерапия:
Основными осложнениями бронхиальной астмы являются:
У детей, страдающих тяжелой формой заболевания, терапия глюкокортикоидами может сопровождаться развитием целого ряда побочных эффектов:
- нарушения водно-электролитного баланса с возможным появлением отеков;
- повышение артериального давления;
- усиленное выделение из организма кальция, что сопровождается повышенной хрупкостью костной ткани;
- повышение в крови концентрации глюкозы, вплоть до формирования стероидного сахарного диабета;
- повышенный риск возникновения и обострения язвенной болезни желудка и двенадцатиперстной кишки;
- снижение регенеративной способности тканей;
- повышение свертываемости крови, что увеличивает риск тромбозов;
- пониженная сопротивляемость инфекциям;
- ожирение;
- лунообразное лицо;
- неврологические расстройства.
Прогноз для жизни у детей при бронхиальной астме в целом благоприятный. После полового созревания у 20–40% детей приступы бронхиальной астмы прекращаются. У остальных заболевание сохраняется всю жизнь. Риск летального исхода во время приступа удушья повышается в следующих случаях:
- в анамнезе свыше трех госпитализаций в год;
- в анамнезе госпитализации в отделение реанимации и интенсивной терапии;
- были случаи ИВЛ (искусственной вентиляции легких);
- приступ бронхиальной астмы хотя бы однажды сопровождался потерей сознания.
Важность профилактики бронхиальной астмы у детей переоценить невозможно. Она включает:
- грудное вскармливание на протяжении первого года жизни;
- постепенное введение прикорма в строгом соответствии с возрастом ребенка;
- своевременное активное лечение заболеваний органов дыхания;
- поддержание жилища в чистоте (влажные уборки, отказ от ковров и мягких игрушек);
- отказ от содержания домашних животных (при их наличии тщательное соблюдение правил гигиены);
- недопущение вдыхания детьми табачного дыма (пассивного курения);
- регулярные занятия спортом;
- ежегодный отдых на морском побережье или в горах.
Видео с YouTube по теме статьи:
источник
Различают несколько периодов течения бронхиальной астмы:
Основные клинические проявления бронхиальной астмы.
Период предвестников начинается за несколько часов или за 1-2 дня до приступа и проявляется следующими симптомами:
· Раздражительность, нарушение сна, беспокойство.
· Иногда угнетенное состояние, слабость, сонливость.
· Дыхательный дискомфорт (першение в горле, тяжесть или ощущение сдавления в груди).
· Вегетативные расстройства (потливость, головная боль, тахикардия, дыхательная аритмия).
· Аллергические поражения кожи и слизистых (сыпь, зуд, ринит, конъюнктивит).
Период удушья начинается остро, чаще ночью или вечером, с общего беспокойства и возбуждения. Затем
· Усиливается кашель,который становится раздражающим, отрывистым, часто мучительным, возникает ощущение нехватки воздуха, присоединяется экспираторная одышка (выдох становится в несколько раз длиннее вдоха), в акт дыхания включается вспомогательная мускулатура, эпизоды свистящего, затрудненного дыхания повторяются, ребенок принимает вынужденное положение (ортопноэ).
- Физикальные изменения в легких:высокотональные свистящие хрипы в легких во время выдоха, над легкими определяется коробочный оттенок перкуторного звука.
· Изменения со стороны сердечно-сосудистой системы:тахикардия, приглушение тонов сердца, повышение АД.
· Кожные покровы бледно-серого цвета, выражен периоральный цианоз, цианоз губ, ушных раковин, кистей рук (акроцианоз).
Приступ завершается, как правило, отхождением густой пенистой мокроты и постепенным облегчением дыхания. Продолжительность приступа колеблется от нескольких минут до нескольких часов или дней. Если приступ бронхиальной астмы не купировался в течение 6 часов, то говорят о развитии астматического статуса.
В послеприступном периоде отмечаются:
· Общая слабость, сонливость, заторможенность.
· Изменения со стороны дыхательной системы:выслушивается бронхиальное дыхание, рассеянные сухие хрипы на выдохе.
· Изменения со стороны сердечно-сосудистой системы:брадикардия, снижение АД.
Но о полном восстановлении дыхания можно судить только по результатам пикфлоуметрии. Пикфлоуметрия(англ, реаk flow — пиковый поток) — это метод определения пиковой скорости форсированного выдоха. Он позволяет определить максимальную скорость, с которой воздух проходит по дыхательным путям во время форсированного выдоха.
Постоянная регистрация значений пикфлоуметрии помогает своевременно выявить период предвестников приступа бронхиальной астмы. Ежедневное измерение пиковой скорости выдоха в течение 2-3-х недель позволяет провести оценку степени тяжести бронхиальной астмы и выбрать соответствующий план лечения. Если в течение 2-3-х недель пациенту не удается достичь показателя пиковой скорости выдоха, составляющего 80% должной величины (таблицы должных величин прилагаются ко всем пикфлоуметрам), то, возможно, потребуется проведение курса лечения кортикостероидными препаратами для определения функциональных максимальных возможностей пациента. Длительное измерение пиковой скорости выдоха дает возможность оценивать эффективность проводимого лечения.
В межприступном периоде состояние ребенка зависит от степени тяжести заболевания и функции внешнего дыхания. Измерение функции легких при бронхиальной астме так же необходимо, как измерение артериального давления при гипертонической болезни.
Измерение функции внешнего дыхания проводится с помощью пикфлоуметра.
Характеристика тяжести бронхиальной астмыу детей.
Выделяют три степени тяжести бронхиальной астмы:
При решении вопроса о тяжести бронхиальной астмы необходимо учитывать:
· Анамнез заболевания (частота, тяжесть, длительность приступов удушья и их эквивалентов, эффективность лечебных препаратов и процедур).
· Данные физикального обследования.
· Данные инструментального обследования.
· Результаты лабораторного обследования.
Легкая степень характеризуется редкими приступами (реже 1 раза в месяц), сравнительно быстро исчезающими в результате лечения. В периоде ремиссии общее состояние не страдает, показатели внешнего дыхания колеблются в пределах возрастной нормы. Средней тяжести: приступы удушья повторяются 3-4 раза в месяц. Протекают с выраженными нарушениями функции дыхания и кровообращения: тахипноэ, тахикардия, приглушение тонов сердца, отчетливо регистрируется колебание максимального артериального давления во время дыхательного цикла — его повышение во время выдоха и
снижение при вдохе. Показатели функции внешнего дыхания составляют от 60 до 80%.
Тяжелая степень характеризуется частыми (несколько раз в неделю) приступами удушья, возникающими на фоне выраженного вздутия легких, одышки и тахикардии. Пациенты принимают вынужденное положение. Кожные покровы бледно-серого цвета, выражен периоральный цианоз, цианоз губ, ушных раковин, кистей рук. Кашель малопродуктивный, выдох шумный, продолжительный, появляется втяжение грудной клетки во время вдоха, в акте дыхания участвует вспомогательная мускулатура. Показатели функции внешнего дыхания составляют менее 60%.
- Астматический статус представляет собой тяжелый приступ удушья, который не купируется в течение 6-8 часов, при этом лекарственные препараты, обычно применяемые при приступе, неэффективны. Тяжелые приступы астмы или астматический статус возникают чаще у детей дошкольного возраста и школьников. В основе астматического статуса лежит гиперреактивность бронхов, обусловленная спазмом гладкой мускулатуры бронхов, отеком слизистой оболочки, а также обилием густого вязкого секрета в просвете бронхов. Часто имеется склонность к прогрессирующему ухудшению состояния. В результате бронхиальной обструкции происходит эмфизематозное вздутие легких с уменьшением их динамической растяжимости и усилением работы дыхательных мышц, которая, однако, малоэффективна. Нарастание дыхательной недостаточности приводит к первичному метаболическому ацидозу. Клиническая картина обусловлена развитием тяжелой степени дыхательной недостаточности: мучительно задыхающийся, испуганный и беспокойный ребенок сидит прямо, опираясь на руки (ортопноэ), непродуктивный, раздражающий кашель не способствует эвакуации вязкого секрета, а еще больше усугубляет тяжесть состояния, усиливается экспираторная одышка, быстро нарастает цианоз, на расстоянии слышны свистящее дыхание и хрипы (дистанционные шумы), часто легкие значительно эмфизематозно вздуты, на что указывает также бочкообразная грудная клетка, отмечается коробочный перкуторный звук над легкими, возможна подкожная или медиастинальная эмфизема, лихорадка имеет место в тех случаях, когда причиной развития приступа является инфекция. Дальнейшее нарастание обструкции и истощение физических сил ребенка приводят к помрачению сознания и развитию гипоксемической комы. Важную информацию можно получить при проведении пикфлоуметрии. Пациенты с астматическим статусом подлежат экстренной госпитализации в отделение интенсивной терапии.
· Острая сердечная недостаточность.
· Деформация грудной клетки.
Методы диагностики:
· Клинический анализ крови: умеренный лейкоцитоз, эозинофилия.
· Исследование секретов (носового, бронхиального, конъюнктивального) – эозинофилия.
· Исследование мокроты (обнаруживаются спирали Куршмана – слепки слизи).
· Биохимический анализ крови: повышенный уровень Ig E.
· Кожные аллергические пробы (в межприступном периоде), иногда – провокационные пробы.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студентов недели бывают четные, нечетные и зачетные. 9235 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
(для предупреждения приступа)
I.Режим. Вне приступа — режим свободный;
— Экстренная госпитализация — астматический статус.
— Плановая госпитализация — тяжелое течение бронхиальной астмы, подбор адекватной терапии.
— Амбулаторно — поликлиническое наблюдение, стационар на дому, дневной стационар – по показаниям. Диспансерное наблюдение. Посещение астма-школы. Психокоррекция. Дыхательная гимнастика. Исключить контакт с аллергеном. Ежедневная влажная
уборка помещения. Здоровый образ жизни. Отказ от вредных привычек. Адекватные физические нагрузки. При необходимости – смена климатических условий.
II. Диета № 15. Гипоаллергенная диета — количество потребляемой жидкости увеличивается до 2 л в сутки (при отсутствии противопаказаний). Из рациона исключить: рыбу, молоко, цитрусовые, клубнику, яйцо, мясо птицы, шоколад, кофе, крепкий чай, др. Ведение пищевого дневника.
III. Фармакотерапия – индивидуальный подбор. Применяются группы препаратов:
1) Препараты первого ряда – для экстренного оказания неотложной помощи в режиме «по требованию», но не более 4 раз в сутки;
2) Базисная противовоспалительная терапия;
1) Ингаляционные бета-2- агонисты короткого действия: сальбутамол, беротек, и др.
— 2) Антихолинергические средства: атровент и др.
(Назначаются только в случаях непереносимости бетаагонистов или наличии побочных эффектов при их применении);
— 3) Теофиллины короткого действия: эуфиллин (вводится внутривенно медленно для предупреждения передозировки), др. препараты.
(Назначаются только в случаях непереносимости бета-2-агонистов и антихолиергических препаратов или наличии побочных эффектов при их применении)
— 4) Кортикостероиды системные: преднизолон, дексаметазон в таблетках;
— 5) Ингаляционные кортикостероиды: бекотид, фликсотид, др..
[Они не оказывают прямого бронхорасширяющего действия, но улучшают эффективность бета-2-агонистов и блокируют позднюю астматическую реакцию после воздействия стимула (триггера)] [ — Для снятия приступа любой тяжести лучше использовать бета-2- агонисты короткого действия. При их отсутствии — дать горячее щелочное питье, поставить горячие ножные ванны; по назначению врача ввести 0,3 мл 0,1%-ного раствора адреналина под кожу].— 6) Бронхолитические препараты пролонгированного (продленного) действия: ингаляционные бета-2-агонисты длительного действия — сальметерол, серевент в дозированном аэрозоле;
— оральные теофиллины длительного действия — теодур, теотард, в таблетках.
[Все они применяются для усиления бронходилатирующей терапии только при ночных приступах астмы. Их действие начинается спустя длительное время (2—3 ч) после приема и продолжается 12 и более часов. Поэтому принимаются они обычно вечером. Для экстренной помощи их принимать нельзя].Это противовоспалительные профилактические средства длительного действия, позволяющие контролировать болезнь. Сами они не снимают приступ, но в сочетаИИ с препаратами первого вида помогают легко снимать приступы астмы и предупреждать их появление. Лекарственные средства второго вида обязательно принимаются также в случае, если больной получает средства экстренной помощи чаще 3—4 раз в неделю.
Препараты второго ряда.
(базисна, противовоспалительная терапия)
1)Нестероидные противовоспалительные средства несистемного действия:
— Интал (кромогликат натрия) в капсулах для ингаляций и дозированном аэрозоле;
— Дитек (интал + фенотерол) в ингаляциях.
[Интал, тайлед, ингаляционные кортикостероиды пролонгированного действия (беклометазон) являются базисными противовоспалительными препаратами для лечения интермиттирующей, легкой и среднетяжелой астмы].2) Стабилизаторы тучных клеток —задитен — для предупреждения развития приступа БА.
3) Глюкокортикостероиды системные: преднизолон, бетаметазон (в таблетках, инъекциях, ингаляционно). Ингаляционные – имеют меньше осложнений. Удобны в пременении.
[Обычно они назначаются для лечения тяжелой астмы.Длительный их прием вызывает следующие осложнения: артериальная гипертензия, остеопороз, угнетение гипоталамо-гипофизарно-надпочечниковой системы, диабет, катаракта, ожирение, истончение кожи, мышечная слабость.]
IY. — При хроническом бронхите в период обострения:
— Отхаркивающие средства: , муколитики (амброксол, ацетилцистеин).
Y. В лечении атопической (экзогенной) астмы — гипосенсибилизация организма соответствующими аллергенами и гистоглобулином (правила удаления аллергена или снижения его содержания в окружении пациента).
YI. При астме физического усилия — применяются антагонисты кальция — верапамил, кордафен и др. Они понижают сократительную способность гладких мышц бронхов.
YII. Нелекарственные методы лечения бронхиальной астмы.
— Физиотерапевтические методы лечения:
УФО в эритемных дозах; электрическое поле высокой частоты на область шейных
симпатических ганглиев; индуктотермия;
-ЛФК. Лечебная физкультура включает комплекс дыхательной гимнастики, способствующей улучшению дренажной функции бронхов и повышающей силу дыхательной мускулатуры.
Восстановление правильного дыхания — условия профилактики приступов.
1. ежедневно — дыхательная гимнастика.
2. в состоянии относительного покоя или средней физической нагрузки дышать следует только через нос;
3. дыхание должно быть трехфазным (вдох-выдох-пауза);
4. выдох в норме длиннее вдоха;
5. дыхание по возможности должно быть полным: верхне- и нижнегрудным и брюшным;
YIII. В период ремиссии показано санаторно-курортное лечение в Крыму, Кисловодске
IХ.Контроль лечения осуществляется пикфлоуметрией (определение пика объемной скорости выдоха в первую секунду) с помощью пиклоуметра.
Правила пользования пикфлоуметром предусматривают:
1. Убедиться в том, что стрелка находится в нижней части.
2. Взять пикфлоуметр за ручку таким образом, чтобы пальцы не закрывали шкалу, желобок, отверстие на конце и щели по обеим сторонам загубника.
3. При возможности встать. Сделать глубокий вдох и, держа пикфлоуметр горизонтально, обхватить загубник губами, затем сделать максимально быстрый и резкий выдох.
4. Зафиксировать значение на шкале, на которое указывает индикатор.
5. Вернуть индикатор на исходную позицию и повторить процедуру еще два раза. Отметить в дневнике максимальное из трех значений. Дневник содержит пустые колонки для даты и трех значений максимального пикового потока за каждый день.
6. Пикфлоуметр содержит отметки зон, необходимые врачу для определения этапа лечебной программы. Отметки зон должен устанавливать врач в соответствии с лучшими показателями пикового потока. Отметка зон значений пикового потока проводится разноцветными пластиковыми стрелочками, которые помещаются в желобок напротив шкалы. Красная, желтая и зеленая зоны обозначают размещение стрелочек соответствующих цветов напротив значения, принятого по системе NAEP.
— Зеленая зона обозначает, что симптомы астмы отсутствуют или минимальны. Астма под контролем.
— Желтая зона. Отмечаются легкие симптомы астмы. Необходим врачебный контроль.
— Красная зона обозначает тревогу. Отмечаются симптомы астмы в покое. Пациенту следует незамедлительно сделать два вдоха беротека или другого препарата короткого действия и обратиться за скорой медицинской помощью.
Использование пикфлоуметра для мониторирования бронхиальной астмы обязательно должно проводиться под контролем врача.
При бронхиальной астме противопоказаныседативные средства (нейролептики, транквилизаторы), антигистаминные, успокаивающие и снотворные препараты.
Профилактика бронхиальной астмы.
Первичная:двигательная активность, рациональное питание, формирование навыков здорового образа жизни, исключение вредных привычек, санация очагов инфекции, предупреждении и своевременном лечении острых респираторных заболеваний, хронического бронхита. Соблюдение техники безопасности на химических заводах, борьба за оздоровление экологии.
Вторичная профилактика. Диспансеризация пациентов в поликлиниках. Мероприятия, направленные на предупреждение прогрессирования астмы. При Выявление аллергена, устранение контакта с ним. Регулярный прием с профилактической целью препаратов: интал (тайлед) в минимальных дозах по назначению врача.
Перед контактом с триггером необходимо принять бета-2-агонист (например, принять беротек перед физической нагрузкой). В необходимых случаях рекомендуется изъятие домашних животных (кошек, собак), домашних цветов, пищевых продуктов, исключается прием противовоспалительных средств (при аспириновой астме).
15. Бронхоэктатическая болезнь. Плевриты. Определение понятий. Причины, предрасполагающие факторы. Принципы диагностики, лечения, профилактики, реабилитации.
Бронхоэктатическая болезнь — приобретенное или врожденное заболевание с хроническим нагноительным процессом в необратимо измененных (расширенных, деформированных) и функционально неполноценных бронхах (преимущественно нижних отделов).
Бронхоэктазы – расширение, деформация ограниченных участков бронхов.Выделяют формы бронхоэктазов: цилиндрические, мешотчатые, веретенообразные.
[Инфекционно-воспалительный процесс протекает в пределах бронхиального дерева, но не легочной паренхимы]. Чаще болеют мужчины в возрасте от 5 до 25 лет.Этиология. Пневмонии в раннем возрасте, с развитием ателектазов, нарушением дренажной и вентиляционной функции; хронический бронхит; хроническая патология JlOP-органов, частые ОРЗ.
Патогенез. В основе врожденных бронхоэктазов — аномалии развития бронхиальной стенки, недостаточность гладких мышц, эластической и хрящевой ткани бронхов, муковисцедоз.
В стенке бронхов развиваются деструктивные и склеротические процессы, вызывающие расширение и деформацию стенки бронхов. В зонах расширений задерживается инфецированный секрет (создаются условия для хронического воспаления).
Пусковой момент в обострении заболевания – инфекции (стрептоккок, стафилоккок, синегнойная палочка, др.).
Осложнения БЭБ: эмфизема легких, дыхательная недостаточность, хроническое легочное сердце, амилоидоз паренхиматозных органов.
— течение (легкое, выраженное, тяжелое, осложненное),
— распространенности бронхоэктазов (односторонние, двусторонние).
Первые признаки болезни могут появиться в раннем детстве, чаще пациенты узнают о заболевании в юношеском или в зрелом возрасте.
Начало заболевания постепенное, протекает под «маской» частых ОРЗ. В последующем в клинике проявляются симптомы гнойной интоксикации. Жалобы:
— кашель, преимущественно утренний, провоцируется изменением положения тела, большое количество гнойной мокроты («полным ртом», до 500мл). Мокрота при отстаивании имеет два слоя.
— кровохарканье и легочное кровотечение, которые могут являться единственными симптомами при «сухой» бронхоэктатической болезни;
— одышка (при нагрузке, при прогрессировании — в покое);
— синдром интоксикации: длительная лихорадка, выраженная общая слабость, головная боль, повышенная потливость, нарушениея аппетита, сна, снижение массы тела.
— боль в грудной клетке, связанная с дыханием;
При легком течении наблюдается 1—2 обострения в год.
При выраженном течении обострения более 2 раз в год, выделяется 50— 200 мл мокроты в сутки. В период ремиссии выделяется 50—100 мл мокроты в сутки. Для тяжелого течения характерны частые и длительные обострения, выделяется более 200 мл мокроты в сутки, часто со зловонным запахом.
Объективно. При легком течении заболевания симптомы отсутствуют или слабо выражены. При нарастании тяжести заболевания: кожные покровы и слизистые бледные, снижение массы тела. Выявляются признаки хронической интоксикации: пальцы рук приобретают форму «барабанных палочек», а ногти — форму «часовых стекол»; признаки нарушения физического развития.
— Бронхоскопия – локальный гнойный эндобронхит.
— Бронхография (с йодолиполом) – выявляются бронхоэктазы (проводится после купирования обострения заболевания под местной анестезией нижнего носового хода, носоглотки, входа в трахею и частично трахеи).
— Рентгенография — повышенная воздушность легочной ткани.
— Спирометрия. Спирография – рестриктивные тип нарушения вентиляции.
Сестринский диагноз: кашель с мокротой гнойного характера; одышка; слабость; повышенная потливость; лихорадка; озноб; головная боль; боль в грудной клетке; кровохаркание и легочное кровотечение; плохой сон и аппетит.
Лечение. Консервативное — при отсутствии показаний к оперативному лечению или наличием к нему противопоказаний, а также при подготовке к операции. Хирургическое – по показаниям.
Режим. Амбулаторно — поликлинический. Стационарный — по показаниям. Диета № 15 -витаминизированная, высококалорийная с увеличением жидкости до 2 л в сутки.
— Антибактериальные препараты — в период обострения,
— Санация бронхиального дерева:
— Ингаляции сока лука и чеснока;
— Дренаж бронхиального дерева: пассивный и активный.
— Вибрационный массаж грудной клетки;
— Общеукрепляющие средства, витамины гр. В, алоэ, адаптогены (настойка женьшеня, элеутерококка
Физиотерапия, ЛФК, дыхательная гимнастика;
— Санаторно-курортное лечение (на ранних стадиях, в период ремиссии).
Профилактика. Первичная: закаливание организма, предупреждение и своевременное лечение острых инфекционных процессов в легких, исключение вредных привычек, двигательная активность, санация хронических очагов инфекции в носоглотке. Вторичная: диспансерное наблюдение и противорецидивное лечение два раза в год (весной и осенью).
Плеврит — воспаление плевры различной этиологии с образованием на ее листках фибрина и (или) скоплением в плевральной полости жидкого (серозного, гнойного, геморрагического, хилезного) экссудата.
Плеврит — патологическое состояние (вторичные процессы), осложняющее течение различных процессов в легких, в прилежащих к плевре органах; проявление системных заболеваний (ревматизм, системная красная волчанка и др.).
Причины плеврита: инфекция (туберкулезная палочка, пневмококк, стафилококк, хламидия, синегнойная палочка, легионелла и др.); злокачественные опухоли; аллергические факторы; инфаркт легкого, диффузные болезни соединительной ткани, тромбоэмболия легочной артерии, застойная сердечная недостаточность.
Классификация. Клинически выделяют: сухой (фибринозный); экссудативный (выпотной); панцирный (с очагами обызвествления).
Сухой плеврит имеет скудное образование воспалительного экссудатав зоне воспаления.
При экссудативном плеврите накопление экссудата связано с блокадой всасывания и резорбции жидкости в листках плевры.
— этиологии (инфекционный плеврит — бактериальная инфекция, вирусы, грибы, туберкулез; неинфекционный — ревматизм, рак и др.),
— формы заболевания (сухой, экссудативный — туберкулезный, парапневмонический, постпневмонический, опухолевый, гнойный),
— течения болезни (острое, подострое, хроническое),
— локализации выпота (осумкованный, диффузный; верхушечный, пристеночный).
Сухой плеврит.Жалобы на: боли в грудной клетке на стороне воспаления, усиливающиеся при дыхании, кашле, сгибании туловища в здоровую сторону; при диафрагмальном плеврите боли иррадиируют в верхнюю половину живота или по ходу диафрагмального нерва — в шею; общую слабость, головную боль, субфебрильную температуру тела, плохой сон и аппетит. При верхушечных плевритах отмечается болезненность трапециевидных и больших грудных мышц.
При острых воспалительных заболеваниях легких (пневмония) симптомы у пациентов появляются остро.
При хронических болезнях (рак легкого) отмечаются хронические боли в пораженной половине грудной клетки, связанные с глубоким дыханием, кашлем, с иррадиацией в шею, плечо. Возможно появление икоты.
Течение и исход сухого плеврита определяется характером основного заболевания. При благоприятном исходе через 10—14 дней он подвергается обратному развитию с образованием плевральных спаек без клинического проявления. При затяжном и рецидивирующем течении сухого плеврита (чаще туберкулезной этиологии) на листках плевры образуются шварты с отложением в них солей кальция. У части больных сухой плеврит переходит в экссудативный.
Осмотр. Выявляется отставание половины грудной клетки в акте вдоха на стороне поражения. При аускультации выявляется шум трения плевры различной интенсивности на вдохе и выдохе: от едва уловимого, напоминающего крепитацию (хруст снега под ногами в морозный день), до грубого, скребущего.
Экссудативный плеврит.Жалобы на общую слабость, головную боль, боль и тяжесть в боку, одышку, высокую температуру тела ремиттирующего типа с ознобами, сухой кашель, потливость, отсутствие аппетита. Постепенно нарастает одышка до 30—40 дыханий в минуту, боль и тяжесть в боку. Степень одышки зависит от величины выпота и быстроты накопления жидкости. При медиастинальном плеврите отмечается дисфагия, отек лица, шеи, осиплость голоса; при карциноматозном плеврите — болевой синдром, массивный геморрагический экссудат, расстройство дыхания и кровообращения.
Осмотр. Отмечается центральный цианоза кожных покровов, увеличение объема пораженной половины грудной клетки с расширением и выбуханием межреберных промежутков, больше в нижних отделах, отставание пораженной половины грудной клетки в акте дыхания, сглаженность межреберных промежутков на стороне воспаления. При пальпации над областью экссудата отсутствует голосовое дрожание. При перкуссии там же массивный тупой звук. При аускультации — отсутствие дыхания, тахикардия, приглушение тонов сердца.
Рентгенография — выявляется интенсивное затемнение легочного поля с косой границей со смещением органов средостения в здоровую сторону.
При карциноматозном плеврите — атипичные клетки в экссудате.
Сестринский диагноз: боль в грудной клетке; озноб; кашель; слабость; одышка; лихорадка; головная боль; повышенная потливость; плохой сон и аппетит.
Осложнения: ателектаз легкого, острая легочно-сердечная недостаточность, коллапс, шок, отек легких, абсцесс печени, мозга, септикопиемия, плевральные сращения и др.
Лечение. Режим – стационарный. Диета №10.
— Противовоспалительная и противоболевая терапия (согласно основному заболеванию): индометацин, вольтарен
Десенсибилизирующая терапия — антигистаминные средства — диазолин, супрастин внутрь.
— Противокашлевые средства — кодеин,
— При гнойных плевритах -диагностические и лечебные плевральные пункции(эвакуация гнойного содержимого и введение в полость плевры антибиотиков).
— отвлекающие процедуры: банки, горчичники, сухое тепло на грудную клетку, согревающие компрессы с тугим обертыванием; йодная сетка на грудной клетки.
— В период улучшения общего состояния больного (при наличии остаточного экссудата, прослушивании шума трения плевры, снижении температуры тела до 37,5 °С) — дыхательная гимнастика, ЛФК, массаж грудной клетки; электрофорез с рассасывающими средствами.
— хирургическое лечение по показаниям.
Профилактика. Первичная: повышение защитных сил организма (закаливание, физические тренировки, санация очагов хронической инфекции), исключение вредных привычек, рациональное питание, двигательная активность. Вторичная: диспансерный учет и наблюдение по профилю основного заболевания (туберкулез легких, рак легкого, системное заболевание соединительной ткани).
16. Основные дренажные положения (положение Квинке).
Методы обследования пациентов при заболеваниях органов дыхания. Осмотр грудной клетки (оценка формы), тип дыхания. Значение пальпации, перкуссии, аускультации. Измерение частоты дыхательных движений.
Пассивные методы — постуральный дренаж и применение отхаркивающих средств. Постуральный (позиционный) дренаж выполняется в строгом соответствиис локализацией бронхоэктазов. При этом больной занимает особое положение, при котором дренирующий бронх оказывается направленным вертикально вниз. Так, при локализации бронхоэктазов в нижних сегментах легких гнойную мокроту из бронхов удаляют путем перевешивания туловища через край кровати лицом вниз, или значительного подъема ножного конца кровати(положение квинке.), или с опущенным с кровати вниз плечевым поясом при опоре руками о пол. Во время обострения заболевания постуральный дренаж проводится не менее 2—3 раз вдень. Постуральному дренажу должен предшествовать прием мукорегуляторов (бромгексин по 8 мг 3—4 раза вдень повторными 7-дневными курсами; мукодин, амброксол в адекватных дозах, др.).
— Активный метод дренажа: бронхоскопия с удалением гонойного содержимого из просвета бронхов; внутрибронхиальные вливания растворов, содержащих антимикробные средства, муколитики,
I.Физикальное обследование — Осмотр:
2.Наружный осмотр лица, носа, шеи, грудной клетки; Цианоз губ, лица, рук указывает на нарушение газообмена. Гиперемия, лица отмечается при пневмонии, бледность кожи — при тяжелых, истощающих, хронических заболеваниях. Одышка, набухание шейных вен, форма пальцев и ногтей («барабанные палочки», «часовые стекла»), участие в акте дыхания вспомогательной мускулатуры (приподнимание плечевого пояса, западение межреберных промежутков, надключичных и подключичных ямок), форма грудной клетки.
У здоровых людей грудная клетка правильной формы, симметричная, обе половины равномерно участвуют в акте дыхания.
При эмфиземе она становится бочкообразной, вздутой, надключичные области выбухают.
При пневмосклерозе отмечается западение и/или отставание пораженной половины грудной клетки в акте вдоха.
3.Осмотр глоточного кольца;
4.Исследование дыхательных движений;
При пальпации определяют болевые точки на грудной клетке, частоту дыхательных движений.
Проведение голосового дрожания (плотно приложив ладони к грудной клетке ниже углов лопаток, просят пациента негромко сказать — раз—два—три или тридцать три). В норме голосовое дрожание проводится одинаково с обеих сторон, если оно усилено — уплотнена доля легкого, если оно осаблено или не проводится — жидкость в плевральной полости.
С помощью перкуссии определяют границы легких и участки патологических изменений. Наибольшее значение имеют следующие варианты перкуторного звука при исследовании легких:
1) тупой перкуторный звук возникает над уплотненной долей (сегментом) легкого (некоторые стадии крупозной пневмонии), большим скоплением жидкости (плеврит);
2) притупленный звук появляется над уплотненным участком легкого (очаговая пневмония, опухоль);
3) коробочный звук бывает при увеличении воздушности легких (эмфизема), он напоминает звук, возникающий при постукивании пальцами по пустой картонной коробке;
4) тимпанический перкуторный звук возникает над участком легкого с гладкостенной полостью (абсцесс легкого после опорожнения от гноя, значительная каверна при туберкулезе).
При аускультации в норме выслушивается везикулярное дыхание (слышен вдох и начало выдоха). При патологии — жесткое, бронхиальное (кроме межлопаточной области), амфорическое и саккадированное (прерывистый вдох) дыхание.
Хрипы — связаны с накоплением в бронхах мокроты, слизи. В этом случае воздух проходит с трудом, поэтому при аускультации определяется звук как при прохождении пузырьков воздуха через жидкость — это влажные хрипы, которые могут быть крупнопузырчатыми, среднепузырчатыми и мелкопузырчатыми в зависимости от калибра бронхов. Сухие хрипы возникают при набухании слизистой оболочки бронхов или при нахождении в них очень вязкой мокроты (бронхиальная астма, бронхиты). В зависимости от распространенности патологического процесса и калибра пораженных бронхов различают хрипы: свистящие, гудящие, жужжащие, рассеянные или на ограниченном участке. При аускультации легких можно обнаружить шум трения плевры, который возникает при трении друг о друга листков плевры, вследствие патологических процессов ставшие шероховатыми, неровными или сухими. Такие изменения происходят при воспалении, опухоли плевры, ее токсических поражениях (при уремии), обезвоживании организма.
17. Дополнительные методы обследования: лабораторные (анализ крови, анализ мокроты); рентгенологические; эндоскопические; функциональные.
8.Рентгенологические методы исследования:
Рентгеноскопия, рентгенография, бронхография, томография, флюорография, компьютерная томография.
9.Инструментальные методы исследования:
Спирометрия. Пик-флоуметрия. Спирография. Бронхоскопия.
10.Функциональная диагностика системы внешнего дыхания: Спирография.
Пробы на выявление явной или скрытой дыхательной недостаточности.
11.Клинико — лабораторное исследования.
1. Общий анализ крови. 2. Общий анализ мокроты. 3. Бактериологический анализ мокроты. 4. Определение чувствительности микрофлоры к антибиотикам. 5. Исследование мокроты на БК. 6. Исследование мокроты на атипичные клетки. 7. Биохимическое исследование крови (альфа-, бета-, гамма- фракции белка, фибриноген, С-реактивный белок, содержание сиаловых кислот).
18. Реабилитация пациентов. Роль массажа в лечении заболеваний органов дыхания.
Цели и значение массажа при заболеваниях дыхательной системы.
1.Восстановление функции дыхания.
2.Ускорение рассасывания процесса воспаления, плевральных спаек.
3.Улучшение дренажной функции бронхов.
4.Адаптация сердечнососудистой системы и дыхательной системы к нагрузке.
6.Укрепление дыхательных мышц.
7. Устранение бронхоспазма.
8.Повышение активности симпатической нервной системы.
Реаьилитация везде по чуть-чуть.
19. Этиология ревматизма, клинические проявления. Принципы диагностики, лечения, профилактики и реабилитация пациентов.
(острая ревматическая лихорадка)
Ревматизм — системное иммунно — воспалительное заболевание соединительной ткани с преимущественным поражением оболочек сердца в связи с инфицированием бета-гемолитическим стрептококком группыА, у предрасположенных к нему лиц молодого возраста (преобладает возраст 7-15 лет).
При ревматизме поражаются нервная система, сосуды, др. органы. Женщины болеют в 3 раза чаще, чем мужчины.
Факторы риска: частые ангины, тонзиллиты, вызванные бета-гемолитическим стрептококком группы А; генетическая предрасположенность.
Патогенез. Инфекция играет роль пускового механизма. Стрептоккок вырабатывает вещества, обладающите кардиотоксическим действием. Они повреждают мышечные волокна и основное вещество соединительной ткани, подавляют фагоцитоз. Активизируется аутоиммунный механизм — происходит образование антител к данному стрептококку и аутоантител к собственной соединительной ткани, формирование иммунных комплексов с выделением биологически активных медиаторов воспаления (гистамин, серотонин, др.), усиливающих воспаление (с характерными фазовыми изменениями в соединительной ткани — мукоидное набухание, фибриноидное набухание, фибриноидный некроз).
— фазы заболевания (активная, не активная),
— поражения сердца (с пороком или без порока),
— поражения других органов (полиартрит, плеврит, нефрит, гепатит, пневмонит и др.).
Начало заболевания – спустя 1,5-2 недели после перенесенной ангины, обострения хронического тонзиллита, ОРЗ. Вновь повышается температура тела до 38 °С и боле, сильное потоотделение без озноба. Появляются жалобы: слабость, чувство разбитости, головная боль, боли в сердце, сердцебиение, перебои в работе сердца, одышка, отеки, боли в суставах, плохой сон и аппетит. В процесс могут вовлекаться любые оболочки сердца: миокард — миокардит, эндокард — эндокардит, перикард — перикардит и другие органы.
Ревмокардит–вовлечение в процесс оболочек сердца. В любом случае поражается миокард — признаки миокардита доминируют. Ревматизм может протекать без поражения сердца.
При развитии миокардита: одышка, сердцебиение, перебои в работе сердца, боли в сердце, кашель,
Объективно: ортопноэ (полусидя на кровати с опущенными ногами), акроцианоз, отеки, асцит. В легких выявляются влажные хрипы. Тоны сердца приглушены, систолический шум. АД снижено или в норме. Живот увеличен в объеме, печень при пальпации увеличена, болезненна.
Эндокардит -почти всегда сочетается с миокардитом, проявления которого доминируют. На эндокардит указывают более выраженная потливость, более выраженная длительная лихорадка. При изолированном эндокардит — длительное время сохраняется хорошее самочувствие, выраженные изменения в деятельности сердца появляются в процессе формирования порока сердца (через 3—6 месяцев и более). Анализ крови: ускорение СОЭ, лейкоцитоз. Положительные биохимические пробы (нарастание титра АСЛ-О, содержания сиаловых кислот, фибриногена, СРВ, ЛДГ, КФК), изменения ЭКГ
Перикардит при ревматизме встречается исключительно редко.
Полиартрит.Воспаление,в основном, крупных суставов: припухлость, гиперемия, повышение температуры, резкое ограничение подвижности из-за болей. Характерны «летучесть» по вертикали проявлений воспаления крупных суставов (локтевых, лучезапястных, голеностопных, коленных), смена локализации поражения.
Не поражаются мелкие суставы. Отсутствует деформация. Не развиваются анкилозы.
Сестринский диагноз: сердцебиение; одышка; слабость; боли в сердце; боли в суставах; перебои в работе сердца; повышенная потливость; головная боль; плохой сон и аппетит.
Диагностические критерии ревматизма.
5)подкожные ревматические узелки
2)лабораторные – увеличение СОЭ; повышение концентрации СРБ;
3)ЭКГ – удлинение интервала РQ;
4) повышение титра антистрептококковых антител;
Два больших критерия, или одного большого и двух маленьких в сочетании с данными, подтверждающими предшествующую бета-гемолитическую стрептококковую инфекцию, свидетельствует о высокой вероятности ревматизма.
Цель: — эрадикация возбудителя; — подавление активности ревматизма;
— предотвращение формирования порока сердца;
1. Режим I — стационарный. Строгий постельный режим в активной фазе не менее 2-3 недель.
Проводится проветривание кварцевание и влажная уборка палат, уход за полостью рта, кожей, слизистыми, половыми органами при физиологических отправлениях, своевременная смена нательного и постельного белья.
2. Диета № 10 с ограничением жидкости до 1 л и соли — до 5—6 г в сутки.
— Пенициллин (антибиотики – макролиды, др.) –
[вводится в первые 10 дней по 2—4 млн. ЕД/сут внутримышечно в 4 приема. Затем вводится в мышцу 1,5 млн ЕД бициллина-5; последующее введение каждые 28 дней ежемесячно в течение 3 лет при отсутствии порока сердца и 5 лет при наличии порока сердца]4. Нестероидные противовоспалительные средства:
— Индометацин, бруфен, др. [ — в постоянной не снижающейся дозе втечение всего времени пребывания в стационаре + 1 месяц после выписки. Суточная доза индометацина обычно составляет 75— 100 мг, принимается в 3 приема строго после еды. При приеме индометацина возможны следующие осложнения: головокружение, головная боль, нарушения желудочного пищеварения (изжога, боль в желудке).]
5. Кортикостероиды (преднизолон при ревмокардите.
6. Иммунодепрессанты (имуран,хлорбутин,др.)
в индивидуальных дозах — только при непрерывно рецидивирующем течении ревматизма.
8. Симптоматическое лечение
Профилактика. Первичная: организация и проведение комплекса мероприятий по предупреждению ревматизма; повышения сопротивляемости организма, формирование здорового образа жизни. Вторичная: Пациенты с хроническим тонзиллитом («угрожаемые» по ревматизму) два раза в год в течение 3 лет весной и осенью (октябрь, март) в поликлинике проходят обследование: осмотр терапевта, анализы крови, консультации ревматолога, JlOP-врача, стоматолога, ЭКГ. Прием аспирина (по 0,5 г 4 раза в день) и бициллин-5. Два раза в год (в течение 3 лет без порока сердца и 5 лет — при наличии порока сердца) в весенние и осенние месяцы пациенты проходят обследование, получают аспирин (72 г на курс, по 0,5 г 4 раза в день после еды); бициллин-5 (по 1,5 млн ЕД ежемесячно, внутримышечно, круглогодично). Пациентам с часто рецидивирующим течением назначается делагил под ежемесячным контролем общего анализа крови.
20. Определение понятия «порок сердца». Приобретенные и врожденные пороки. Причины приобретенных пороков. Понятие «компенсации» и «декомпенсации» порока.
Пороки сердца — заболевания сердца, которые характеризуются анатомическими изменениями клапанного аппарата сердца или крупных сосудов, а также незаращение межпредсердной или межжелудочковой перегородок сердца.
Врожденные пороки сердца — пороки, имеющиеся уже при рождении: дефекты межпредсердной и межжелудочковой перегородок сердца, открытый артериальный (боталлов) проток, поражения клапанов аорты или легочной артерии.
Существует более 40 нозологических форм врожденных пороков сердца, которые делятся на 3 группы.
Первую группу составляют пороки, препятствующие кровотоку: стеноз легочной артерии, аортальный стеноз и др.
Вторую — пороки со сбросом крови направо (бледные): открытый артериальный проток, дефект межпредсердной перегородки (ДМПП), дефект межжелудочковой перегородки (ДМЖП).
Третью — пороки с комбинацией шлюза и сброса (пороки синего типа): транспозиция магистральных сосудов (аорта отходит из правого желудочка, а легочная артерия — из левого желудочка), триада Фалло (стеноз легочной артерии, ДМПП, гипертрофия правого желудочка), тетрада Фалло (не менее 75% всех пороков) — сужение или атрезия легочной артерии, высоко расположенный ДМЖП, декстрапозиция аорты, гипертрофия правого желудочка и др.
Приобретенные пороки сердца — приобретенные морфологические изменения клапанного аппарата, ведущие к нарушению его функции и гемодинамики. Формирование порока продолжается 1—3 года. Иногда клапаны целые, но полости сердца расширены, что ведет к относительной недостаточности клапанного аппарата сердца.
Компенсированный порок сердца – порок без признаков сердечной недостаточности.
Декомпенсированный порок сердца – порок с признаками сердечной недостаточности.
Комбинированыые пороки сердца – пороки сердца с локализацией на разных клапанах (чаще митрально-аортальные).
Сложные (сочетанные пороки) — пороки сердца с наличием одновременно стеноза отверстия и недостаточности клапана.
Митральный стеноз — это сужение левого атрио-вентрикулярного отверстия — самый распространенный прио
источник