Автор: Алексей Шевченко 02 декабря 2016 12:00 Категория: Проблемы выживания
Доброго времени суток друзья и читатели блога «Здоровый образ жизни». Сегодня у меня грустная новость. Один из моих знакомых, весельчак и балагур, скоропостижно скончался из-за ночного приступа сердечной астмы. Он был заядлым курильщиком, и никак не мог отказаться от этой вредной привычки. Приступы одышки у него были регулярно, и карету скорой помощи часто можно было видеть у нашего дома. Но, несмотря на болезнь, он на все рекомендации по оздоровлению только отшучивался, повторяя ехидную присказку «Кто не курит и не пьет, тот здоровеньким помрет», продолжал много курить, увлекался пивом с соленой рыбой (ловить и солить которую он, кстати, был великий мастер).
В связи с этими печальными событиями я решил посвятить очередную статью теме: как лечить сердечную астму.
Слово «астма» переводится с древнегреческого как «одышка». Данный термин объединяет достаточно много заболеваний, обусловленных разнородными причинами. Сегодня существует несколько систем классификации астмы по разным признакам. В одной из наиболее распространенных выделяется 4 формы:
- аллергическая – ее приступы вызываются разнообразными аллергенами (пыльца цветущих растений, пылевые клещи, шерсть и перхоть животных, химические вещества и т. д.);
- астма, развивающая на почве нервного стресса;
- бронхиальная астма, связанная со стойкими изменениями в бронхах;
- сердечная астма, причиной которой являются застойные явления в сердце.
Проявления этого заболевания разнообразны, поэтому распознать его на начальной стадии бывает трудно. К характерным симптомам относятся следующие:
- стойкая тахикардия (учащенное сердцебиение);
- отеки в области щиколоток;
- повышенное давление;
- упорные боли в груди;
- учащенное, поверхностное дыхание;
- чувство беспокойства.
Приступы разной степени тяжести часто случаются во время ночного сна. Не успеет больной задремать, как тут же просыпается, хватая ртом воздух. Иногда, чтобы восстановить дыхание ему приходится принять сидячее положение.
Основой для сердечной астмы является сердечная недостаточность, которая прогрессирует весьма быстро, если ей не уделять должного внимания.
Картина выглядит приблизительно так:
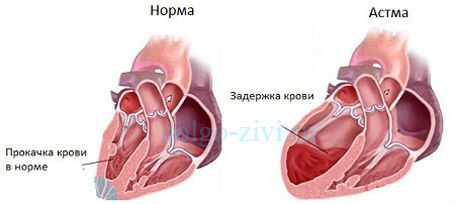
Удушье и мучительный кашель возникают из-за того, что ослабленное сердце неспособно обеспечивать нормальную циркуляцию крови, и в легких начинается жидкость, что и вызывает кашель, хриплое дыхание и одышку.
Часто к этим явлением подключается еще и воспаление, спровоцированное застойными процессами, и тогда проявления сердечной и бронхиальной астм становятся настолько схожими, что провести правильную диагностику бывает трудно даже самым лучшим специалистам. Уточнить диагноз помогает рентген и МРТ, которые показывают болезненные изменения в сердце, в частности его увеличение из-за застойных явлений (так называемая кардиомегалия).
Сердечная астма имеет существенно отличие от всех других видов этого заболевания, хотя внешние ее проявления и признаки – все та же одышка, хрипящее дыхание и надрывный кашель. Главной причиной данной болезни являются нарушения в работе сердца (то есть сердечная недостаточность) . Ее приступы могут быть очень тяжелыми, и если хрипящий кашель переходит в тяжелое удушье, то в таких случаях требуется неотложная помощь специалистов, иначе у больного может развиться острая сердечная недостаточность и угрожающий жизни отек легких. (Это, к сожалению, как раз и погубило моего знакомого.)
Симптомы состояния, когда необходимо срочно вызывать врача, следующие:
- на фоне приступа кашля развивается внезапная слабость;
- головокружение, спутанность сознания;
- сильная боль в области сердца;
- бледность и синеватый оттенок кожи.
В ожидании скорой больному нужно оказать доврачебную помощь:
- любыми способами облегчить дыхание: открыть форточки, дать кислород (это может подушка или баллон);
- придать телу удобное сидячее положение с надежной опорой;
- сделать горячие ванночки для рук и ног (это обеспечит отток крови от ослабевшего сердца);
- дать больному нитроглицерин или нитросорбид (таблетка под язык);
- в случае потери сознания незамедлительно приступать к искусственному дыханию и непрямому массажу сердца.
Все это относится к экстренным мерам, которые необходимо предпринимать в случае тяжелых приступов. А вот чтобы не допустить их развития, нужно ежедневно уделять внимание своему здоровью, придерживаться здоровой диеты, принимать прописанные врачом препараты, и конечно же, раз и навсегда отказаться от всех вредных привычек.
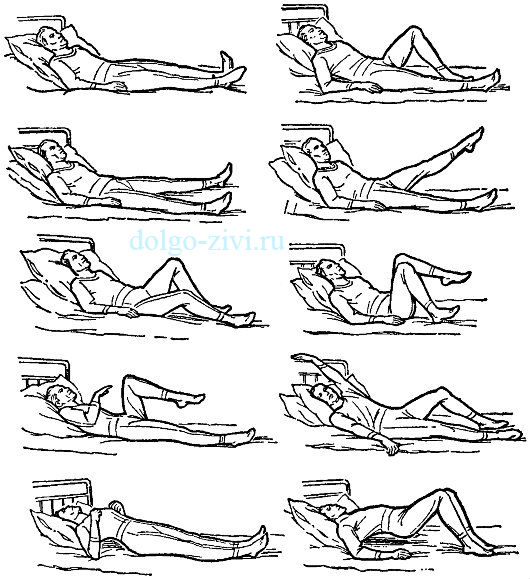
Также необходимо ежедневно заниматься лечебной гимнастикой. Комплекс должен включать в себя дыхательные упражнения, назначаемые при бронхиальной астме:
и упражнения, рекомендованные при сердечной недостаточности.
Но так как тяжесть состояние больных сильно отличается, то правильно подобрать нагрузку должен лечащий врач.
Правда, есть и такие упражнения, которые рекомендуется выполнять даже лежачим больным после инфаркта миокарда. Их можно делать всем без исключения. Кстати, этот комплекс отлично помогает вылезать прохладным утром из теплой постели. Он бодрит и приносит хорошее настроение.
Отличным дополнением к современным медикаментам являются народные средства, которые если не купируют, то хорошо предотвращают развитие приступов.
К наиболее популярным рецептам относятся отвары и настои из таких ингредиентов как копытень и шиповник.
Способы приготовления очень просты:
- Несколько ягод шиповника нужно мелко растолочь в ступке и залить холодной водой на 10-12 часов. Принимать процеженный настой два раза в день перед едой.
- Взять одну чайную ложку листьев копытня и залить их стаканом кипящей воды. Потом дать постоять минут 10-15 и процедить. Выпить настой целиком (при желании можно подсластить медом). Этот настой нужно делать и принимать один-два раза в день.
Есть и более сложные рецепты. Один из очень эффективных настоев включает в себя 1 ст. ложку листьев лебеды (обязательно молодой), столько же листьев тростника и 2 ст. ложки крапивных листьев. Смесь заливают кипящей водой и настаивают пару часов. Затем добавляют 2 чайных ложки соды и оставляют настаиваться на свету 10 дней. Принимают готовый настой по одной чайной ложке в день перед обедом. Но так как крапива – это мощно кровоостанавлива ющие средство, людям, страдающим тромбофлебитом данное средство принимать нельзя.
И в заключение предлагаю посмотреть очень полезный видеоматериал.
источник
Астмой (греч. Asthma – удушье) в медицине называют приступ затрудненного дыхания, возникающий внезапно и периодически повторяющийся. Причины приступообразной одышки могут быть различны, но чаще всего этот термин употребляется в отношении бронхиальной астмы (как самостоятельного заболевания) и сердечной астмы (как синдрома при различных болезнях сердечно-сосудистой системы).
Наше сердце – это насос. Оно разделено на две половины – левую и правую. Каждая половина имеет предсердие и желудочек, сообщающиеся между собой и разделенные клапанами.
Кровь, идущая от легких (из малого круга кровообращения), попадает в левое предсердие, оттуда – в левый желудочек, который является самой мощной камерой нашего сердца. Он выталкивает кровь в аорту и далее она идет по большому кругу кровообращения ко всем органам и тканям нашего организма.
Сокращение левого желудочка для выброса порции крови называется систолой. После сокращения сердечная мышца расслабляется (диастола), камера вновь готова принять очередную порцию крови из предсердия.
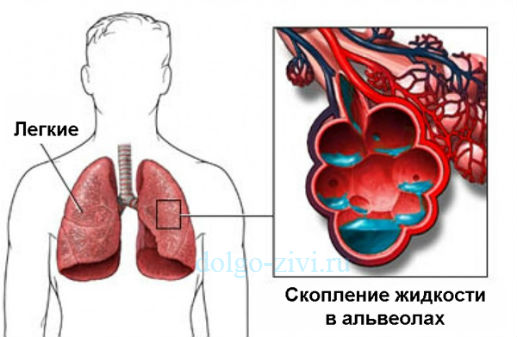
В ситуациях, когда левый желудочек не может вытолкнуть всю кровь, она скапливается в нем и, соответственно, в диастолу он уже может принять крови из предсердия меньше, чем нужно. В нем нарастает диастолическое давление, по цепной реакции оно растет и в предсердии и легочных венах и капиллярах. Но поскольку объем крови остается постоянным, ей нужно куда то деваться. Жидкая часть крови (плазма) вследствие повышенного давления просачивается через стенку легочных капилляров и выходит в интерстициальную ткань, которая окружает мелкие бронхи и альвеолы.
В какой- то период времени жидкости накапливается столько, что она сдавливает мелкие бронхи, приводит к их отеку. Следствием этого и становится приступ удушья.
Таким образом, приступ сердечной астмы – это синдром левожелудочковой или левопредсердной недостаточности (реже). Также его синонимом является интерстициальный отек легких. При прогрессировании патологии он может перейти в альвеолярный отек, когда жидкость пропотевает в полость альвеол. Удушье при этом усиливается и без лечения такое состояние может привести к смерти.
Итак, к сердечной астме приводят три основных патогенетических механизма:
- Слабость сердечной мышцы.
- Повышение сопротивления на выходе из левого желудочка.
- Перегрузка левых камер избыточным объемом крови.
Сердечная астма – это не самостоятельный диагноз, а синдром, который может быть при различных заболеваниях сердца. Все эти заболевания имеют свои симптомы, свой патогенез, свои стадии течения. Но в один не очень прекрасный момент у них наступает схожее для всех обострение – острая недостаточность левых отделов сердца, которое ведет к приступу удушья.
Рассмотрим основные заболевания, которые могут к этому привести.
- Острый инфаркт миокарда. Как известно, инфаркт – это отмирание части сердечной мышцы. Какая-то часть миокарда просто выключается из работы и не может выполнять свою насосную функцию. Поэтому помимо боли и падения давления инфаркт может проявляться и сердечной астмой. Существует также атипичная форма инфаркта миокарда – астматическая, которая проявляется только удушьем.
- Постинфарктный рубец. Не только свежий инфаркт, но и ранее перенесенный может стать причиной резкого снижения сердечного выброса.
- Алкогольная кардиомиопатия. Происходит дистрофия сердечной мышцы, камеры сердца растягиваются и не сокращаются с должной силой.
- Миокардит. Воспаление сердечной мышцы различного происхождения также приводит к ее ослаблению
- Стеноз аортального клапана. Порок клапана, чаще после перенесенного ревматизма. Сужение отверстия, ведущего в аорту, приводит к тому, что левый желудочек вынужден преодолевать большое сопротивление и работать на пределе. Стенки его при этом утолщаются, но в определенный момент он все же не справляется со своей работой.
- Гипертоническая болезнь. Механизм развития сердечной астмы при этой патологии аналогичен предыдущему пункту: повышение давления в аорте, гипертрофия сердечной мышцы, недостаточность левого желудочка. Острая недостаточность проявляется при резком скачке давления (гипертоническом кризе).
- Недостаточность митрального клапана. Этот порок характеризуется тем, что клапан между левым предсердием и желудочком не полностью закрывается во время систолы. Кровь в желудочек продолжает поступать, нарушая его нормальную работу. Объем крови увеличивается, давление в левом предсердии нарастает. Далее – все по тому же кругу (малому).
- Митральный стеноз. Здесь механизм несколько другой, и касается в основном предсердия: из-за сужения митрального отверстия предсердие не может перекачать всю скопившуюся в нем кровь в желудочек.
- Нарушения ритма сердца. Различные тахикардии, аритмии приводят к тому, что слаженная работа камер сердца нарушается, объем крови, перекачиваемый за сердечный цикл, уменьшается. Диастолическое давление в левом желудочке повышается, далее механизм прежний.
- Опухоли или тромбы в камерах сердца. Не такая частая причина, но впервые может проявиться именно сердечной астмой.
- Острая или хроническая почечная недостаточность. Почки не выводят полностью мочу, объем крови увеличивается. Сердце (особенно если оно уже нездоровое) не справляется с избыточным количеством крови.
Пациенты с хроническими сердечно-сосудистыми заболеваниями при соблюдении должного режима, правильном питании и выполнении всех назначений могут прожить всю жизнь и ни разу не испытать на себе сердечную астму.
Провоцирующими моментами для приступа являются:
- физическое переутомление;
- нервное напряжение, стресс;
- прием алкоголя;
- прием большого количества поваренной соли и жидкости;
- внутривенные вливания различных растворов (в реанимации, после операции, при инфекционных заболеваниях);
- заболевания нижних дыхательных путей – бронхиты, пневмонии;
- длительный постельный режим;
- обильная еда и питье на ночь;
- аллергия.
Сердечная астма редко возникает среди полного здоровья. Как правило, у таких пациентов уже есть признаки хронической сердечной недостаточности, то есть одышка при физической нагрузке для них – привычное дело. Но в покое она их обычно не беспокоит. Здесь же мы имеем дело с присоединением к хронической острой сердечной недостаточности, а новые симптомы и внезапность их появления вызывают страх.
Симптомы сердечной астмы появляются чаще всего ночью, когда человек лежит. Это объясняется тем, что в горизонтальном положении приток крови к сердцу усиливается.
Человек просыпается оттого, что ему тяжело дышать, начинается сухой кашель. Он начинает дышать глубже и чаще. Рефлекторно садится – так ему легче.
Со стороны такой пациент выглядит бледным, губы и носогубная область синюшны. Дыхание учащенное, причем более тяжело дается вдох. Лицо и грудь покрыты холодным потом, руками он обычно опирается на спинку кровати или стула.
Из-за того, что удушье развилось так внезапно, у больного начинается паника, от этого еще более усиливается сердцебиение и состояние только усугубляется.
Приступ может длиться несколько минут, а может и несколько часов. Иногда достаточно сесть, опустить ноги вниз, открыть форточку и состояние улучшается. Иногда без скорой помощи не обойтись. В тяжелых случаях без лечения сердечная астма может перейти в отек легких, и тут уже счет идет на минуты.
На первый взгляд, признаки сердечной и бронхиальной астмы схожи. И та и другая проявляются внезапно начинающимся приступом удушья, чаще ночью. Иногда даже медикам без специального обследования сложно их различить.
Но отличить их все же можно, и очень важно не ошибиться, потому что лечение у них принципиально разное.
| Бронхиальная астма | Сердечная астма |
Впервые возникший приступ сердечной астмы вызывает страх и панику, поэтому больной, как правило, вызывает скорую помощь. При повторяющихся приступах он может научиться облегчать себе состояние сам.
Приступу обычно предшествуют предвестники: сухое покашливание, которое появляется в положении лежа. Это уже свидетельство отека бронхов.
- Снизить венозный приток к сердцу (мочегонные препараты, сосудорасширяющие).
- Уменьшить сопротивление работе левого желудочка (снижение общего артериального давления, препараты нитроглицерина для уменьшения периферического сопротивления сосудов).
- Успокоить пациента (седативные лекарства).
- Усилить сердечный выброс (сердечные гликозиды, другие инотропы).
- Уменьшить гипоксию (кислород).
- Снизить частоту сокращений сердца (противоаритмические средства, сердечные гликозиды).
- Сесть, опустить ноги вниз.
- Постараться успокоиться.
- Открыть форточку.
- Измерить давление.
- При повышенном или нормальном давлении взять под язык таблетку нитроглицерина, выпить таблетку фуросемида. При низком давлении немедленно вызывать неотложку, положение при этом лучше принять полулежачее.
- Из старых методов допускается ванночка для ног с теплой водой или венные жгуты на конечности на короткое время (в качестве жгутов вполне подойдут капроновые чулки). Раньше применяли кровопускание, делать этого сейчас не стоит, но как крайняя мера в экстренных ситуациях и отсутствии медицинской помощи вполне оправдана.
- Осмотрит, оценит состояние больного и примет решение об оказании помощи дома, о госпитализации или о немедленных реанимационных мероприятиях.
- Снимет ЭКГ.
- Внутривенно мочегонный препарат (лазикс).
- Повторно нитроглицерин под язык, в тяжелых случаях – внутривенно капельно.
- Седативный препарат (реланиум, в случае отека легких – морфин).
- При тахикардии и мерцательной аритмии – сердечные гликозиды (строфантин или дигоксин внутривенно).
- Ингаляции кислорода.
Обычно этих мероприятий бывает достаточно, состояние пациента улучшается. Он получает рекомендации вызвать врача из поликлиники или записаться самому на прием для прохождения обследования или коррекции лечения.
| Группа препаратов | Принцип действия | Представители | Способ применения |
| Нитраты | Расширяют мелкие сосуды, снижают периферическое сопротивление, уменьшают приток крови к сердцу |
| |
| Седативные препараты | Сибазон, реланиум | Внутримышечно или внутривенно | |
| Наркотические аналгетики |
| Подкожно, внутримышечно или внутривенно | |
| Мочегонные | Уменьшают объем циркулирующей крови, снижают давление |
| Внутрь, внутримышечно или внутривенно |
| Гипотензивные препараты |
| ||
| Кислород | Уменьшает гипоксию, снижает образование пенистой мокроты | Ингаляционно через носовые катетеры | |
| Сердечные гликозиды | Усиливают сократимость миокарда, увеличивают ударный объем, уменьшают тахисистолию |
| Внутривенно медленно |
| Воздействуют на поляризационные процессы в миокарде, снимают аритмию |
| Внутривенно капельно |
- При неясном диагнозе.
- При подозрении на острый инфаркт миокарда.
- При впервые возникшем приступе аритмии.
- При развитии клиники альвеолярного отека легких (даже после улучшения состояния).
- При низком артериальном давлении.
- При отсутствии эффекта от всех проведенных мероприятий.
Алгоритм диагностики при внезапно возникшем приступе удушья одинаков как для экстренных случаев, так и при плановом обследовании. При неотложной госпитализации обследование проведут быстро (в реально тяжелых ситуациях немедленно).
Если же приступ купирован и больной направлен утром в поликлинику, придется настроиться на не очень скорое обследование и консультации у разных специалистов.
- ЭКГ. На кардиограмме можно увидеть признаки острого инфаркта миокарда, острого нарушения ритма сердца. При хронических заболеваниях в описаниях ЭКГ могут быть различные формулировки: гипертрофия левого желудочка, блокады ножек пучка Гиса, отклонения электрической оси сердца, нарушения процессов реполяризации.
- Анализы. Общий анализ крови может указать на остроту процесса. Так, при инфаркте идет повышение СОЭ, лейкоцитов, КФК, тропонина.
- Рентгенография легких. Рентгенологически при интерстициальном отеке легких виден нечеткий, «смазанный» легочной рисунок, снижение прозрачности в прикорневых зонах, расширение междолевых перегородок. Тень сердца, как правило, увеличена.
- Спирометрия. Такое исследование проводится, когда все же есть подозрения на бронхиальный характер приступов. При бронхиальной астме будут снижены показатели ПСВ (пиковая скорость выдоха) и ОФВ1(объем форсированного выдоха за 1 с), хотя однократное их измерение не является 100% критерием постановки диагноза, необходимо их измерение несколько раз в течение суток, а также после применения бронхолитиков.
- Эхокардиография (УЗИ сердца). Пожалуй, самый важный метод исследования работы сердца и оценки его функциональной способности. Она позволяет определить размер камер сердца и давление в них, толщину стенок, состояние клапанов, движение крови. С его помощью можно выявить пороки клапанов, повреждение сердечной мышцы, регургитацию (обратный ход) крови.
- Расширение левого желудочка и левого предсердия.
- Снижение ударного объема.
- Снижение фракции выброса (в норме не менее 50%).
- Патология клапанов (стеноз, недостаточность).
- Повышение давления в легочной артерии (в норме не должно превышать 25 мм р.с.)
- Гипо- или акинез стенок левого желудочка.
- Регургитация (обратный ток крови через митральное отверстие).
Кроме этих основных исследований часто назначаются и другие:
- Суточное мониторирование ЭКГ.
- Велоэргометрия.
- Чрезпищеводная эхокардиография.
- Коронароангиография (КАГ).
Как уже было сказано, сердечная астма – не самостоятельный диагноз, а осложнение многих заболеваний сердца. В подавляющем большинстве случаев пациент знает о своих заболеваниях, но вот адекватное лечение получают не все, и зачастую это вина самого больного («очень много таблеток, я не буду их пить», «боюсь операции» и т.д.)
Однако пережив хотя бы один приступ сердечной астмы, люди начинают опасаться его повторения, боятся задохнуться и начинают прислушиваться к советам врачей.
источник
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Сердечная астма — это клинический синдром, вызванный острой недостаточностью левых отделов сердца. Является грозным осложнением таких заболеваний, как инфаркт миокарда, сочетанные пороки сердца, острый миокардит и др. Это состояние опасно для жизни и требует немедленной диагностики и оказания первой помощи. Также необходимо грамотное лечение в условиях стационара.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Сердечная астма — это не самостоятельное заболевание, а симптомокомплекс, осложняющий:
- любые формы ИБС;
- атеросклеротический кардиосклероз;
- острый и подострый миокардиты;
- кардиомиопатию, в том числе послеродовую;
- аневризму сердца;
- злокачественную артериальную гипертензию — заболевание, с трудом воспринимающее лечение;
- пароксизмы фибрилляции и трепетания предсердий;
- декомпенсированные пороки сердца — стеноз аортального клапана, стеноз и недостаточность митрального клапана;
- прочие системные и инфекционные заболевания — гломерулонефрит, пневмонию;
- ишемический и геморрагический инсульты (ОНМК).
Спровоцировать развитие острой левожелудочковой недостаточности может интенсивная физическая нагрузка, стресс, увеличение объема циркулирующей крови. Такое состояние развивается при массивных внутривенных вливаниях, беременности, заболеваниях почек, обильном ужине и приеме большого количества жидкости перед сном.
Нарушение работы сердца, в частности, его левого желудочка, ведет к грубым нарушениям гемодинамики: происходит перераспределение крови и ее застой в малом круге кровообращения. Повышение давления в сосудах легких приводит к их избыточному кровенаполнению.
Сердечная астма — терминальное звено в патогенезе левожелудочковой недостаточности. Она характеризуется увеличением проницаемости стенок легочных капилляров, пропитыванием кровью альвеол и развитием интерстицеального отека легких. Симптомы заболевания также связаны с нарушениями нейрорефлекторных процессов регуляции дыхания.
Симптомы острой левожелудочковой недостаточности развиваются чаще всего в ночное время. Сердечная астма всегда дает о себе знать резко, внезапно и проявляется:
- Безуспешными попытками сделать вдох.
- Одышкой, которая позже становится удушьем.
- Надсадным кашлем, который сначала непродуктивен, затем — с отделением небольшого количества прозрачной мокроты; в терминальной стадии — кровохарканьем, выделением большого количества алой пенистой мокроты.
- Страхом смерти, паническим двигательным возбуждением.
- Акроцианозом ногтевых фалангов пальцев, носогубного треугольника.
- Учащением сердцебиения.
- Больной принимает неестественное положение: из-за перераспределения крови при сердечной астме в горизонтальном положении состояние усугубляется; больному удобнее полусидеть в кровати с приподнятым изголовьем или стоять.
Сердечная астма может имитировать многие заболевания: обострение бронхиальной астмы, острый ларинготрахеит, медиастинальный синдром, истерический приступ. Для дифферанциальной диагностики оценивают не только клинику состояния, но и дополнительные обследования.
- Аускультация: сухие хрипы над всей легочной поверхностью, приглушение l и ll сердечного тона на верхушке сердца, акцент ll тона над аортой, появление ритма галопа.
- R-графия: визуальные симптомы венозного застоя в малом круге кровообращения, снижение воздушности легочных полей, размытие и расширение корней, отек интерстециальных тканей легких, подтверждающийся появлением линий Керли.
- Электрокардиография: снижение амплитуды зубцов, признаки ишемии миокарда, иногда могут возникнуть нарушения ритма сердечной проводимости.
Симптомы отека легких в начальной стадии можно спутать с признаками бронхиальной обструкции. В отличие от бронхиальной, сердечная астма характеризуется отсутствием аллергического анамнеза, возникновением обычно в пожилом возрасте и при сопутствующей сердечной патологии.
Отек легких может быть купирован самостоятельно, но в любом случае требует квалифицированной медицинской помощи. Лечение направлено на разгрузку легочного круга кровообращения и подавление чрезмерной активности дыхательного центра. В острый период заболевания рекомендовано нахождение пациента в условиях палаты интенсивной терапии. В стадии разрешения возможно вспомогательное лечение народными средствами.
Мерами первой помощи служит придание пациенту удобного полусидячего положения с опущенными ногами. Для повышения оттока крови из вен малого круга кровообращения можно сделать горячую ножную ванну. При сердечной астме больные обычно очень возбуждены, нужно постараться обеспечить полный физический и эмоциональный покой.
Медикаментозное лечение острой левожелудочковой недостаточности заключается в назначении:
- Нитроглицерина: 2-3 таблетки под язык каждые 5–10 минут с обязательным контролем динамики АД до облегчения состояния.
- Наркотических анальгетиков (при выраженном болевом синдроме) — Морфина, Трамадола, Фентанила в терапевтических дозировках.
- Оксигенотерапии через спирт, заключающийся в подаче стандартных доз кислорода через салфетку, пропитанную этиловым спиртом. Это способствует уменьшению интерстициального отека тканей.
- При ухудшении состояния и серьезном отеке легких — ИВЛ.
- Диуретиков (Фуросемида, Лазикса).
- При выраженной сердечной недостаточности — сердечных гликозидов (Строфантина, Дигоксина).
- При нарушениях сердечного ритма — антиаритмиков (Амиодарона или Кордарона), дефибрилляции.
После стабилизации состояния проводится терапия основного заболевания, в том числе и лечение народными средствами.
Народная медицина применяется для предупреждения развития повторных приступов сердечной астмы и общего укрепления организма. В основном используются настои и отвары.
- Листья крапивы — 2 ст. л.
- Листья лебеды (свежие) — 1 ст. л.
- Листья камыша — 1 ст. л.
Измельченные растения нужно залить стаканом кипящей воды, настаивать в течение двух часов в темном месте. Затем отвар процедить, добавить 2 ст. л. соды и оставить в солнечном месте на 10 суток.
Принимать настой по 1 ч. л. ежедневно за полчаса до обеда.
- Трава тысячелистника — 1 ст. л.
- Лапчатка — 1 ст. л.
- Кукурузные рыльца — 1 ст. л.
Залить тремя литрами кипятка, кипятить в течение 2-3 минут на медленном огне. Принимать отвар каждый день, по 2-3 стакана.
- Мумие — 500 мг.
- Измельченный корень солодки — 1 ст. л.
Залить солодковый корень 0,5 л кипятка, настоять в течение часа. Добавить очищенное мумие и принимать по 1 стакану утром натощак.
Лечение сердечной астмы народными средствами предусматривает и определенную диету. Рекомендуется ежедневное включение в рацион козьего молока, ограничение жирной и жареной пищи. Некоторые знахари говорят о пользе фруктовой диеты и голодания.
Прогноз острой левожелудочковой недостаточности в большей мере зависит от течения заболевания, вызвавшего это осложнение. Необходим тщательный контроль над состоянием пациента со стороны медиков, терапия основного заболевания, поддержка цифр АД и показателей гемодинамики на стабильном уровне.
Эти мероприятия позволят избежать прогрессирования патологий сердца и повторного развития сердечной астмы.
Пульс – это непостоянные колебания сосудистых стенок, которые указывают на ритмичность работы сердца. У здорового человека сердце совершает 60–80 ударов в минуту, что является нормой. Если это количество увеличивается, то человек ощущает на себе неприятные симптомы. Данная патология называется тахикардией. Она является серьезным заболеванием, которое требует своевременного лечения, иначе недуг может привести к летальному исходу. Необходимо обратиться к доктору – специалист назначит обследование, чтобы установить причину тахикардии. На основании полученных данных доктор порекомендует лечение и таблетки от высокого пульса.
- Причины тахикардии
- Какие рекомендуют таблетки
- Мембраностабилизирующие препараты
- Бета блокаторы
- Блокаторы каналов и ионов кальция
- Сердечные гликозиды
- Натуральные препараты
| Пульс у человека: таблица нормы |
| Норма пульса у женщин в зависимости от возраста |
| Что делать при высоком пульсе и пониженном давлении? |
| Таблица показателей нормального пульса для всех возрастов |
Работа сердца зависит от многих окружающих факторов, которые по-разному на него влияют. Количество сердечных сокращений напрямую зависит от возраста, половой принадлежности и физической подготовки человека. Однако кроме этого пульс зависит от образа жизни и привычек. Среди наиболее распространенных причин развития тахикардии медики выделяют следующие:
- чрезмерное употребление кофе и крепкого чая;
- злоупотребление спиртными напитками;
- лишняя масса тела или резкое похудение;
- табакокурение;
- употребление соли в большом количестве;
- регулярные физические перенапряжения;
- недостаточный отдых и сон;
- постоянные стрессовые ситуации.
Тахикардия может быть одним из симптомов серьезных заболеваний, которые требуют немедленного лечения. Как правило, учащенный пульс появляется из-за таких нарушений в организме:
- аортальная недостаточность;
- разнообразные инфекции;
- раковые образования;
- анемия;
- заболевания миокарда;
- увеличенная работа щитовидки.
Часто тахикардия развивается из-за различных сердечно-сосудистых заболеваний. Также учащается пульс в период беременности, так как организм женщины работает уже за двоих.
Существует много медикаментозных препаратов, которые эффективно восстанавливают пульс. Однако прежде чем их начать принимать, важно пройти обследование и определить первопричину тахикардии.
Если учащенный пульс вызвал стресс или физическая нагрузка, в первую очередь необходимо постараться расслабиться. В данном случае можно принять легкие успокоительные препараты, такие как Валидол, Валокордин или Валериана. Важно понять, что провоцирует данную патологию и приложить усилия, чтобы избежать раздражающих факторов.
Однако если тахикардия повторяется все чаще и сопровождается колебаниями уровня артериального давления, то это является серьезным поводом для того, чтобы обратиться к доктору. Специалист порекомендует пройти обследование, и на основании полученных данных назначит терапию, а также расскажет, какие таблетки снижают пульс.
Таблетки способствуют замедлению электрических импульсов, направленных на сокращение сердечной мышцы. Данный процесс происходит из-за блокировки ионных каналов, которые провоцируют образование нервных импульсов. Лекарства эффективно устранят тахикардию при высоком давлении. Существует несколько видов данных препаратов, понижающих пульс:
- блокаторы натриевых каналов (Аймалин);
- стимуляторы каналов кальция (Дифенин, Лидокаин, Мексилетин);
- блокаторы каналов натрия усиленного воздействия (Флекаинид, Пропафенон, Этацитацин, Этмозин).
Все таблетки для снижения пульса являются синтетическими, поэтому они имеют определенные противопоказания и побочные реакция. Не стоит заниматься самолечением, чтобы не усугубить общее состояние.
Препараты данной группы эффективно снижают количество сердечных сокращений. Активные компоненты лекарственных средств блокируют подачу сигналов симпатических нервов. Как правило, данные лекарства чаще производят в форме капель, однако бывают и исключения. Эти препараты принимают люди с сердечно-сосудистыми заболеваниями, чтобы поддерживать здоровье, а также избежать развития тахикардии. Для снижения пульса рекомендуют следующий список эффективных препаратов:
- Практолол;
- Тимолол;
- Бисопролол;
- Алпренолол;
- Талинолол;
- Анаприлин;
- Метопролол;
- Ацебутолол;
- Окспренолол;
- Конкор;
- Атенолол;
- Целипролол.
Перед применением любого препарата важно внимательно ознакомиться с инструкцией.
Лекарственные средства данной группы способствуют способствуют сжатию желудочков сердца. Так они блокируют прохождение нервных импульсов. Препараты эффективно восстанавливают пульс при низком давлении. Как правило, медики рекомендуют такие таблетки:
Действующие компоненты лекарственных средств этой группы направлены на блокировку каналов кальция и калия. Препараты изготавливаются на основе таких растений, как ландыш и наперстянка. Доктора рекомендуют такие таблетки от высокого пульса:
Для лечения тахикардии можно использовать лекарственные средства, изготовленные из натуральных компонентов. Они оказывают более щадящее воздействие на организм, однако эффективность их остается на высоком уровне. Их можно пить при нормальном давлении, а также небольших колебаниях в большую или меньшую сторону. Какой препарат подобрать для человека, должен решать только доктор. Специалист учитывает индивидуальные особенности пациента и подбирает лучшую терапию.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Валериана. Препарат производят в форме таблеток и капель. Его можно приобрести в любой в аптеке без рецепта. Оказывает успокоительное воздействие на организм, но только при регулярном приеме. Однако важно не злоупотреблять лекарством и соблюдать установленные дозировки, иначе человек ощутит на себе признак передозировки – перевозбуждение. Перед применением важно внимательно изучить инструкцию, так как лекарство имеет некоторые противопоказания.
- Настойка на основе пустырника. Натуральное лекарство является сильнейшим успокаивающим средством. Оно практически не имеет противопоказаний и отлично переносится. Регулярный прием эффективно нормализует работу нервной системы, что способствует качественному снижению пульса и устраняет бессонницу. Перед приемом препарата необходимо ознакомиться с инструкцией.
- Таблетки Персен. Эффективный успокаивающий препарат, состоящий из натуральных компонентов. В его состав входят такие уникальные травы:
- мелиса;
- мята;
- валериана.
Благодаря качественному составу таблетки нормализуют ритм сердца, улучшают сон, снимают раздражительность и перенапряжение, а также устраняют признаки переутомления.
- Настойка пиона. Уникальное лекарственное средство, которое быстро справляется с приступами тахикардии. Препарат нормализует работу нервной системы, восстанавливая полноценный сон, снимая нервное перенапряжение и поднимая настроение.
- Настойка боярышника. Лекарственное средство на основе натуральных компонентов. Оно эффективно при тахикардии и аритмии. Регулярный прием препарата позволяет быстро и качественно восстановить нервную систему и нормализовать работу сердца.
Сердце является одним из главных органов в организме человека, поэтому к нему нужно регулярно прислушиваться. Чтобы сердечно-сосудистая система не беспокоила, необходимо вести активный и здоровый образ жизни и тогда сердце никогда не подведет.
Повышенное давление является весьма частым явлением, которое может отмечаться у мужчин и женщин разного возраста, но чаще всего от артериальной гипертензии страдают пожилые люди.
По причине того, что болезнь развивается постепенно и часто бессимптомно (на начальном этапе), происходят незаметные внутренние нарушения в функционировании почечной и сердечной системы и мозговом кровообращении.
Если не провести адекватное и с лечение гипертонии могут развиться такие последствия, как инфаркт миокарда, инсульт, поражение органов мишеней, что в некоторых случаях даже может привести к смерти.
Зачастую уровень артериального давления повышается по причине стрессов и эмоциональных переживаний и из-за генетической предрасположенности. Несбалансированное питание, плохая экология, неблагоприятные условия труда тоже сказываются на работе сердечно-сосудистой системы.
Факторами, способствующими возникновению артериальной гипертензии, являются:
- чрезмерное употребление соли, жирной, острой и соленой пищи;
- злоупотребление курением и алкоголем;
- неактивный образ жизни;
- избыточный вес;
- стрессы.
На начальном этапе развития артериальной гипертензии симптоматика выражена слабо. Затем могут развиться такие проявления, как дискомфорт в груди, головная боль, тревога, боль в сердце и голове.
Какие препараты принимать для снижения повышенного артериального давления? При стабильно высоком давлении на 2-3 стадии гипертонии для понижения показателей АД врач назначает антигипертензивные таблетки, которые делятся на группы (сартаны, диуретики, ингибиторы АПФ и прочее).
Но какие из них являются самыми действенными и безопасными?
Это лучшие препараты от повышенного артериального давления. Их можно принимать отдельно от других групп или в составе комплексной терапии в утреннее время. Кроме основного эффекта, такие таблетки защищают органы-мишени, не вызывая синдрома отмены.
Лечение АПФ всегда начинают с минимальной дозы, медленно доводя до необходимой. Чтобы получить желаемый результат эти препараты надо принимать 2-4 недели.
Несмотря на неоспоримые достоинства у АПФ имеются некоторые минусы:
- задерживают калий в организме, поэтому они плохо сочетаются с калийсберегающими диуретиками;
- способствуют появлению синдрома «ускользания» антигипертензивного действия, что не позволяет полноценно контролировать АД;
- если АПФ принимать вместе с НПВП, то гипотензивное действие снижается;
- различные побочные реакции (сухой кашель, отек Квинке).
Большая часть ингибиторов АПФ – это неактивные вещества. Поэтому добиться снижения артериального давления можно с помощью прилата – активного метаболита, образующегося посредством биотрансформации. Однако, если функционирование ЖКТ нарушено, то положительный результат может быть незначительным.
Препараты, принадлежащие к этой группе, следует принимать 1 раз в стуки. Максимальный эффект достигается через 60 минут.
Ингибиторы АПФ выводятся почками, что нужно учитывать при почечной недостаточности. Однако некоторые таблетки могут выводится еще и через кишечник.
Какие средства АПФ самые лучшие для снижения АД? Первым антигипертензивным лекарством был Ренитек, а после появились его аналоги:
Какое средство из этой группы еще можно использовать для лечения артериальной гипертензии? Лизиноприл и его аналоги (Листрил, Диропресс, Лизорил и прочие) – еще одно действующее лекарство из группы ингибиторы АПФ. Такие препараты можно принимать при заболеваниях печени.
Периндоприл – отличается минимальным количеством побочных явлений и выраженным органопротективным действием. Такое средство нужно принимать натощак, при этом их можно даже не запивать водой.
Рамприл (Амприлан, Хартил, Дилапрел, Амприлан) выводится двумя способами: через печень и почки. Такое лекарство назначают при сердечной недостаточности и после инфаркта миокарда.
Моэкс – Моэксиприл – понижает активность остеокластов, препятствуя разрушению костных тканей, что немаловажно при лечении повышенного артериального давления во время постменопаузы у женщин. Лекарство выводится двойным путем.
Также при гипертонии до сих пор применяются Каптоприл и Капотен – препараты 1 поколения. Но постоянно принимать такие средства нельзя, поэтому чаще всего их используют при гипертонических кризах. Действие наступает через 15-60 минут после приема.
Какие еще ингибиторы АПФ применяются для снижения уровня АД? Самые распространенные средства, принадлежащие к этой группе:
- Аккупро-Хинаприл;
- Моноприл и его аналоги;
- Квадроприл-Спираприл;
- Зокардис – Зофеноприл;
- Гоптен – Трандолаприл;
- Инхибейс – Цилазаприл.
Эта группа препаратов по оказываемому эффекту сходна с ингибиторами АПФ. Но такие средства имеют несколько другой механизм действия, поэтому синдром «ускользания» и сухой кашель отсутствуют. У БРА побочные реакции, длительность действия (24 часа) и противопоказания практически такие же, как и у ингибиторов АПФ.
Какие сартаны лучше остальных препаратов из этой группы? Козаар –Лозартан (Лориста, Блоктран, Лозарел, Лозап) – действенные препараты, быстро снижающие концентрацию молочной кислоты, поэтому их часто назначают для снижения повышенного давления при подагре.
Диован – Валсартан, Сартавель, Валз, Нортиван – обладают сильной оргнопротекцией и минимальным количеством побочных эффектов.
Еще одно эффективное средство от гипертонии – Прайтор – Телмисартан. Такие таблетки понижают АД спустя 3 часа после приема, а их лечебное действие длится больше 24 часов.
Какие еще сартаны используются для стабилизации артериального давления? Чтобы улучшить состояние гипертоника врачи часто назначают следующие лекарства:
- Эдарби – Азилсартана медоксомил;
- Кардосал – Олмесартана медоксомил;
- Кандесартан – Ксартен, Атаканд, Кандекор;
- Теветен (Навитен) – Эпросартан;
- Апровель – Фирмаста, Ирбесартан, Ирсар и другие.
У этой лекарственной группы есть свои четкие показания, так бета-адреноблокаторы сокращают частоту сердечных сокращений. Поэтому при редком импульсе такие средства могут привести к сильной брадикардии и остановке сердца. Принимать В-адреноблокаторы следует при гипертиреозе, ИБС и гипертонии, сопровождающейся тахикардией.
Терапию начинают с минимальной дозировки, постепенно ее увеличивая. При этом контролируется не только артериальное, но и пульсовое давление. При высоком ПД (55-60) дозировку категорически нельзя увеличивать, а лечение необходимо прекращать постепенно.
Какие противопоказания имеются у бета-адреноблокаторов? Лекарство из этой группы с особой осторожностью надо принимать при бронхиальной астме, ХОБЛ, так как велика вероятность появления бронхоспазма. Кроме того, такие препараты воздействуют на углеводной обмен, что немаловажно при сахарном диабете, еще в процессе лечения может увеличиться масса тела.
Беталок – Метапролола тартрат – Эгилок, Вазокардин, Сердол, Корвитол, Метокард – эффективные антигипертензивные средства. Их нужно принимать дважды в день в утреннее время.
Также для снижения артериального давления применяют такие сукцинаты, как Метозок, Белок ЗОК и Эгилок С. Это препараты, оказывающее пролонгированный эффект, которые следует принимать перорально.
Карведилол (Дилатренд) назначается нечасто. Это лекарство отличается от других бета-адреноблокаторов тем, что оказывает дополнительное блокирование альфа1-адренорецепторов, благодаря чему отмечается сильный сосудорасширяющий эффект.
Таблетки положительно воздействуют на жировой обмен, уменьшая содержание вредного холестерина. Их принимают после еды дважды в день.
Бисопролол (Кокор) и его аналоги – еще одно средство, назначаемое при артериальной гипертензии. Их следует принимать один раз в сутки.
Анаприлин (Пропранолол) – еще один препарат, принадлежащий к бета-адреноблокаторам первого поколения. Однако он имеет массу побочных эффектов, поэтому его используют только для предотвращения гипертонических кризов с сильной тахикардией.
Бетаксолол (Локрен) и их аналоги изредка провоцируют бронхоспазм, поэтому они лучше, чем другие В-адреноблокаторы, переносятся при ХОБЛ и астме. Такие таблетки предпочтительно принимать утром раз в сутки.
Небилет – Небивол, Небилан, Бивотенз – высвобождают из эндотелия сосудистой стенки оксид азота, вследствие чего расширяются сосуды. Лекарство пьют 1 раз в сутки, продолжительность действия – 24 часа.
Блокаторы кальциевых каналов расширяют сосуды, благодаря чему снижается их периферическое сопротивление. Они не влияют на обменные процессы, предупреждают развитие атеросклероза и образование тромбов. Такие лекарства часто применяют для снижения артериального давления у пожилых гипертоников.
Среди БКК выделяют три группы, которые отличаются по химической структуре:
- бензодиазепины;
- фенилалкиламины;
- дигидропиридины.
При артериальной гипертензии лучше всего принимать дигидропиридины – Амлодипин, Нифедипин и другие. Однако лечение этими средствами часто отменяется по причине возникновения периферических отеков, головной боли, покраснения кожных покровов лица и тахикардии.
К антагонистам кальция первого поколения относят:
Это быстродействующие таблетки, оказывающие эффект через 30-60 мин. после приема. Гипотензивный эффект длится до 4 часов, поэтому их не используют продолжительное время.
Но какие антагонисты кальция можно использовать для длительной терапии? С этой целью нужно применять Нифедипин пролонгированного действия – Коринфар ретард, Кальцигард ретард и Кордипин ретард.
Норваск (Амлодипин) – первый БКК, который был тщательно изучен. Сегодня у него существует множество аналогов. Уровень давления нормализуется через 1-2 часа после приема средства и держится 24 часа. Следует заметить, что такое лекарство действует намного мягче, нежели Нифедипин.
Фелодипин (Плендил, Фелодип) также способен улучшить состояние гипертоника. К тому же в сравнении с прочими блокаторами кальциевых каналов, он гораздо реже вызывает отечность.
Верапамил (Финоптин, Изоптин) – фенилалкиламин, который применяется при бронхиальной астме и прочих обструктивных заболеваниях легких. Также при гипертонии может назначаться Ломир (Исрадипин) и Леркамен (Занидип, Лерканидипин).
Диуретики зачастую используются в составе комбинированной терапии. Они понижают давление посредством того, что выводят лишний натрий и жидкость из организма.
Гидрохлортиазид – это действенное лекарство для снижения давления. Для достижения лечебного эффекта пьют таблетки 25 мг, которые делят пополам. Однако такое средство негативно воздействует на обмен веществ (повышает концентрацию мочевой кислоты и сахара в крови и выводит калий).
Таблетки Индапамид – Арифон и Равел-СР, Арифон ратард оказывают длительное лечебное действие (24 часа). Такие препараты также влияют на обменные процессы, но не так значительно, как Гидрохлортиазид.
Альдактон (Спиронолактон) отличается от прочих мочегонных средств, тем что он оказывает антиальдостероновый эффект и задерживает калий. Эти таблетки применяют при отечном синдроме и рефрактерной АГ. Однако их продолжительное использование вызывает гинекомастию у мужчин.
Какие еще диуретики используются для нормализации давления? При гипертонии можно улучшить состояние с помощью таких мочегонные средства при давлении, как Тригрим, Бритомар, Торасемид и Диувер.
Также сильным мочегонным эффектом обладает Лазикс, однако он негативно воздействует на обменные процессы. Его не используют для постоянного лечения, а лишь иногда принимают при гипертоническом кризе.
Помимо основных лекарственных групп, для понижения уровня АД могут использоваться агонисты имидазолиновых рецепторов, расположенных в головном мозге. Это способствует уменьшению активности симпатической нервной системы на сосуды и нервы.
Такие средства положительно воздействуют на обменные процессы, что позволяет назначать их при сахарном диабете и ожирении. К ним относят:
- Альбарел – Рилменидин;
- Физиотенз и его аналоги (Тензотран, Моксонидин, Моксонитекс, Моксарел.
Таблетки имеют различную дозировку – 0.4 и 0.2 мг. Их используют для длительной терапии и купирования гипертонического криза.
Кроме того, при гипертонии также назначают такие АИР, как Метилдопа, Альдомет, Допегит. Они воздействуют на фальфа2-адренорецепторы, в сосудодвигательном центре продолговатого мозга, что позволяет блокировать сосудосуживающее воздействие на артерии. Лекарство нужно пить 2-3 раза в день.
Ранее при артериальной гипертензии использовали Клофелин (Клонидин). Однако сегодня такой препарат практически не применяется. Поэтому его можно купить лишь по специальному рецепту.
Кроме того, при гипертонии может быть назначен прямой ингибитор ренина – Алискирен (Расилез, Риксила). Препарат действует при запуске РААС. Он препятствует развитию атеросклероза и защищает почки и сердечную систему.
Алискирен пьют 1 раз в сутки. Длительность действия – 24 часа.
Еще при гипертонии врач может прописать альфа-адреноблокаторы – Празозин, Доксазозин (Камирен, Кардура). Такая группы средств благотворно влияет на метаболические процесса, понижая содержание холестерина.
К тому же альфа-адреноблокаторы показаны к применению мужчинам, у которых кроме гипертонии имеется аденома предстательной железы. Празозин пьют 2-3 р. в день, а Доксазозин –1 раз в сутки.
Более того, при гипертонии часто проводится комбинированная терапия, позволяющая усилить лечебный эффект и минимизировать дозировку и побочные эффекты. Так, часто сочетают:
- диуретики и ингибиторы АПФ;
- мочегонные средства и сартаны;
- бета-адреноблокаторы и диуретики;
- БРА, бета-адреноблокаторы и ингибиторы АПФ.
Обязательно нужно знать, какие продукты можно сочетать с таблетками от гипертонии и об этом подробно рассказано в видео в этой статье.
на
источник
Сердечная астма — это осложненное состояние, вызванное кардиологическими заболеваниями, которое сопровождается удушьем и резкой одышкой. Приступ может длится как несколько минут, так и несколько часов. В некоторых случаях сердечная астма может перерасти в отек легких, что особенно опасно для жизни пациента.
Опубликовано Январь 9, 2014
Слово «астма» переводится с древнегреческого как «одышка». Данный термин объединяет достаточно много заболеваний, обусловленных разнородными причинами. Сегодня существует несколько систем классификации астмы по разным признакам. В одной из наиболее распространенных выделяется 4 формы:
- аллергическая – ее приступы вызываются разнообразными аллергенами ( пыльца цветущих растений , пылевые клещи, шерсть и перхоть животных, химические вещества и т. д.);
- астма, развивающая на почве нервного стресса;
- бронхиальная астма, связанная со стойкими изменениями в бронхах;
- сердечная астма, причиной которой являются застойные явления в сердце.
Проявления этого заболевания разнообразны, поэтому распознать его на начальной стадии бывает трудно. К характерным симптомам относятся следующие:
- стойкая тахикардия (учащенное сердцебиение);
- отеки в области щиколоток;
- повышенное давление;
- упорные боли в груди;
- учащенное, поверхностное дыхание;
- чувство беспокойства.
Приступы разной степени тяжести часто случаются во время ночного сна. Не успеет больной задремать, как тут же просыпается, хватая ртом воздух. Иногда, чтобы восстановить дыхание ему приходится принять сидячее положение.
Конкретных хирургических методов по устранению сердечной астмы не существует. Однако их применение дает положительный эффект лишь в устранении основного заболевания, например, при пороке сердца, ухудшающего насосную сердечную функцию.
Тогда оперативное вмешательство по имплантации искусственного клапана в целях корректировки его недостаточности, стеноза или устранение дефекта перегородок, приведут к уменьшению или полному устранению симптомов сердечной недостаточности.
Удаление аневризмы левого желудочка также будет способствовать регрессу клинических проявлений сердечной астмы.
В определенных случаях, операции по восстановлению проходимости сосудов сердца (стенирование, АКШ) способны обеспечить возобновление работы «спящих клеток», которые, к примеру после инфаркта, перестали функционировать. Возобновление кровотока будет способствовать появлению благоприятных условий для их восстановления.
Единственный кардинальный метод хирургии — пересадка (трансплантация) сердца способна полностью избавить от сердечной недостаточности или астмы. Это дорогостоящая операция и очень сложная процедура, которую технически сложно осуществить. Срок функционирования такого сердца не превышает в среднем 6-10 лет.
Больному с диагнозом сердечной астмы рекомендуется вместо обычного чая выпивать чай, заваренный на траве зверобоя продырявленного. Для этого одну маленькую ложку заливают кипятком и настаивают 10 минут. Процедив, пьют как обычный чай, добавляя вместо сахара мед. Количество чая не ограничено.
Для укрепления сердечной мышцы используют следующий рецепт. Через мясорубку пропускают 2 головке чеснока и 2 лимона.
Заливают все 1 л 200 мл кипяченой охлажденной водой. Настаивают 3 дня при комнатной температуре. Процеживают и, добавляя мед, выпивают. Такой настой рекомендуется употребить натощак утром по 50 мл.
- Опубликовал(а): Ольга Новикова 10 Июля, 2013
Отличным дополнением к современным медикаментам являются народные средства, которые если не купируют, то хорошо предотвращают развитие приступов.
Наиболее эффективным способом облегчить приступ сердечной астмы является введение внутривенно раствора 0,5-1 мл 1% морфина, можно внутримышечно или подкожно. Или вводят 1-2 мл фентанила в комплексе с 1% раствором атропина 0,5 мл.
В случае тахикардии вместо атропина могут ввести 1% раствор димедрола и раствор 2,5% пипольфена по 1 мл. Или 2% раствор 1 мл супрастина.
Морфин вводят для снятия беспокойства, но может оказаться опасным из-за опасности развития периферической вазодилатации, усиливающей состояние коллапса. Также с этим препаратом следует быть осторожным, так как есть опасность появления брадикардии, которая снижает сердечный дебит, и гипоксии, угнетающей дыхательный центр и тенденции развития возможного бронхоспазма.
При следующих нарушениях морфин вводить нельзя:
- гипотония;
- нарушение ритма дыхания;
- угнетение дыхательного центра (поверхностное не частое дыхание).
Лучше применять малые транквилизаторы:
- 0,5% раствор реланиума 2 мл;
- 0,5% раствор седуксена 2 мл.
И нейролептические средства на фоне нормального или высокого артериального давления:
- 2,5% 2 мл раствора дроперидола.
В случае артериальной гипертонии вводят ганглиоблокаторов:
- внутримышечно или внутривенно 5% раствор пентамина 0,3-0,5 мл;
- внутривенно капельно на 5% раствор глюкозы 250 мг арфонада.
Пентамин и другие ганглиоблокаторы в вену вводят очень медленно до 7-10 минут под контролем артериального давления. При нормальном и повышенном давлении показаны диуретики. Обычно это 60-80 мг ла-зикса.
После указанной терапии, особенно больным, имеющим хронические заболевания сердца с любым уровнем артериального давления, показано введение сердечных гликозидов:
- 0,06% раствора коргликона 1-1,5 мл;
- или 0,05% раствора строфантина 0,3-0,5 мл.
Использование сердечных гликозидов быстрого воздействия очень опасно при сердечной астме, которая развилась у пациентов с митральным стенозом. К таким препаратам относят: строфантин, коргликон, дигоксин.
Чтобы уменьшить функциональную разгрузку миокарда применяют по 0,5 мг нитроглицерина под язык. Повторяют через 10-15 минут до того, пока не будет достигнут эффект.
Если имеется раствор нитроглицерина, то его начинают капать в дозировке 5% раствора глюкозы 10 мг на 100 мл, контролируя при этом клинический эффект и давление. В случае бронхоспазма, целесообразно будет ввести 10 мл 2,4% на 100 мл раствора эуфиллина внутривенно.
Прогноз астмы сердца будет зависеть от тяжести основного заболевания и адекватными лечебными мероприятиями. Около половины всех больных на сердечную астму живут до пяти лет после постановки этого диагноза. На продолжительность также будет влиять сопутствующий фон, эффективность терапии, экологическая обстановка и образ жизни больного.
Лечение на ранних стадиях может полностью стабилизировать состояние больного. Наиболее худший прогноз наблюдается при 3 стадии сердечной недостаточности.
Профилактика болезни будет заключаться в лечении основного заболевания, установки трудового и бытового режима, общего состояния больного. Физическая активность должна быть умеренной, согласованная с врачом. Полезна дыхательная гимнастика, йога. Необходимо регулярное наблюдение у кардиолога и прием рекомендованных препаратов.
Статья была полезна? Возможно, данная информация поможет вашим друзьям! Пожалуйста клацните по одной из кнопок:
При сердечной астме человек обязательно должен придерживаться диеты, которая содержит только легкоусваиваемые компоненты. Суточную дозу соли рекомендуется ограничить до 3 грамм. А лучше вообще от нее отречься, так как с поступающей пищей организм получает достаточное ее количество.
Не в острый период количество выпиваемой жидкости должно быть менее 2 литров, а при склонности к отекам — до 1-1,5 литров. Ее количество можно регулировать путем отслеживания показателей своего веса. К тому же необходимо придерживаться диетических рекомендаций в лечении основного сердечного заболевания: стенокардия, инфаркт миокарда, ишемия.
Нельзя злоупотреблять пищей, содержащей много жиров растительного происхождения, так как это усложняет работу печени. Продуктов, которые оказывают определенно положительный эффект, не существует. Поэтому в питании и в образе жизни следует придерживаться золотой середины.
Физические нагрузки больным на сердечную астму должны быть умеренные и адекватные. Они тренируют миокард и замедляют течение заболевания. Упражнения подбираются под контролем врача. Излишняя физическая активность может вызвать очередной приступ сердечной астмы. А полный отказ приведет только к ухудшению состояния, способствуя постепенной инвалидизации.
источник