Вполне возможно, ваш «хронический бронхит», аллергия или частые простуды — это и есть астма. Просто еще не диагностированная. Вообще в мире, по данным ВОЗ, астмой страдает 235 миллионов человек. То есть примерно 5% населения земного шара.
Отечественная система здравоохранения (особенно в «бесплатной» своей части) до сих пор работает так, чтобы не портить статистику. И поэтому официальный диагноз «бронхиальная астма» получают примерно двое из десяти действительно болеющих. Пока вы однажды не упадете с приступом удушья, участковый терапевт будет лечить вас от бронхита. Почему-то многие врачи свято убеждены: если нет удушья, значит, нет и астмы.
Антон Родионов, к.м.н, доцент кафедры факультетской терапии №1 Первого МГМУ им. Сеченова, автор книги «Лекарства: как выбрать нужный и безопасный препарат» объясняет, почему бессмысленно лечиться «от бронхита» по 6 месяцев в году.
Как заподозрить астму у себя
Многие полагают, что бронхиальная астма — это болезнь, которая обязательно проявляется приступами удушья. Это очень досадное заблуждение. Самый частый симптом астмы — это хронический сухой или малопродуктивный кашель, который возникает чаще ночью или после контакта с аллергеном.
Давайте перечислим признаки, которые встречаются у пациентов с бронхиальной астмой. Чем больше таких признаков, тем выше вероятность, что у вас именно астма, а не что-нибудь еще:
- У вас отягощенная наследственность — кто-то из родных аллергик или страдает астмой.
- У вас аллергия — все равно на что и все равно в какой форме (кожная сыпь от апельсинов или насморк от книг).
- У всех кашель при простуде проходит за неделю, а вы после каждого ОРВИ кашляете месяц и больше, причем ни антибиотики, ни отхаркивающие препараты не помогают.
- Вы просыпаетесь по ночам из-за сухого кашля или просто из-за того, что душно.
- Физическая нагрузка или выход на мороз вызывают приступы кашля или затруднение дыхания. Возможно, речь идет о холодовой астме или астме физического усилия.
Если вы узнали себя по этому описанию, обратитесь к врачу для обследования. Для обследования, а не просто «послушать»!
Признаны два метода диагностики: спирометрия (исследование функции внешнего дыхания) и выявление маркеров аллергии — эозинофилов — в мокроте. Но и эти исследования интерпретировать не так уж просто.
Если сделать спирометрию в момент обострения, то прибор покажет сужение бронхов (бронхиальную обструкцию), затем надо вдохнуть бронхорасширяющий препарат через ингалятор и повторить исследование через 20-30 минут. Если проходимость бронхов увеличилась, значит, можно ставить диагноз астмы.
Спирометрия без бронхорасширяющих препаратов большого смысла не имеет. Как, собственно, и измерение вне приступа или обострения болезни. Если у вас, например, ухудшения возникают по ночам, а днем вам дышится хорошо, то спирометрия ничего не покажет. Надо бы повторить исследование в другой ситуации, провести «провокационную пробу» (в России ее практически не делают) или ориентироваться на другие критерии.
Выявление в мокроте эозинофилов — это очень важный диагностический критерий. Но если нет мокроты, то и анализ невозможен.
Тогда остается еще один хороший аргумент для постановки диагноза — пробное лечение бронхорасширяющим препаратом. Врач может порекомендовать пациенту ингаляции бронходилататоров (сальбутамол, фенотерол) в момент затруднения дыхания или приступа кашля. Если помогает, то диагноз астмы становится весьма вероятным.
Астма физического усилия — особая ситуация. Тут диагноз просто подтверждается: делается эргоспирометрия — оценка функции внешнего дыхания (ФВД) под физической нагрузкой.
источник
Бронхиальная астма — одно из самых распространённых хронических заболеваний: в мире, по данным ВОЗ, от него страдают не менее 300 млн человек. Астма собирает вокруг себя множество мифов и суждений, и наиболее частые из них прокомментировал Сергей Бабак, профессор, д.м.н., врач-пульмонолог Центра респираторной медицины.
- Астма — детское заболевание и ее часто «перерастают».
Примерно в 90% случаев астма начинается с детского возраста. В период созревания организма она может никак себя не проявлять, но это не означает, что болезнь отступила. В более старшем возрасте астма может снова дать о себе знать при тяжёлой пневмонии, выраженном стрессе, после родов или в период угасания фертильной функции у женщин. Внезапные проявления астмы в 45–50 лет чаще всего означают, что человек был астматиком с детства.
Редко, примерно в 10% случаев, астма развивается в зрелом и пожилом возрасте — после 65–70 лет. У пациентов накапливаются изменения ответа бронхов на внешнюю среду, которые со временем могут привести к развитию заболевания.
- Без аллергии астмы не бывает.
Такой стереотип возник не случайно: чаще всего астма действительно возникает на фоне аллергии. Однако врачи выделяют пять клинических фенотипов бронхиальной астмы, и только один из них аллергический. Например, астма, которая развивается в зрелом возрасте — это не аллергическая астма.
Астма — гетерогенное заболевание, она может вызываться разными воздействиями. Речь идет о значительном сужении дыхательных путей, которое устраняется спонтанно или под влиянием лечения. Психосоматическими заболеваниями занимаются психологи, неврологи, психиатры. Астму эти врачи не лечат, с ней работают аллергологи и пульмонологи.
- Астма — последствие частых простуд и недолеченных бронхитов.
При частых простудах развивается другое заболевание — хроническая обструктивная болезнь лёгких (ХОБЛ). А астма чаще возникает на фоне аллергии, которая переключилась на бронхи.
В редких случаях частые и недолеченные простуды запускают сложный рецепторный механизм, и возникает так называемая астма физического усилия. В этом случае пациент сталкивается с затруднённым дыханием и кашлем при физических нагрузках.
- Астма — наследственная болезнь.
Астма наследуется от ближайших родственников — то есть напрямую от родителей, не через поколения. Если родители астматики, то вероятность, что у ребёнка будет такой же диагноз, превышает 90%. Интересно, что эта статистика касается в основном первого ребёнка. У второго и последующих детей астмы может не быть. Однозначного объяснения этому явлению пока нет.
- Препараты, которые необходимо принимать пациентам с астмой, вызывают привыкание, так что лучше обходиться без них.
Без лекарства лечение астмы невозможно. Во-первых, препарат, который купирует приступ удушья, даёт астматикам ощущение безопасности. Когда такая уверенность есть, спазм скорее всего не случится, а если и случится, то пациент сможет с ним справиться. Во-вторых, лекарство от астмы необходимо, чтобы контролировать заболевание и не давать ему усиливаться в ответ на внешние факторы.
Препараты от астмы не вызывают привыкания. Они безопасны для пациента, не попадают в кровь и не влияют на внутренние органы, потому что действуют локально в дыхательных путях, куда доставляются с помощью специальных устройств. Это очень важный технологический момент: правильно подобранное лекарство в неправильном ингаляторе не окажет никакого эффекта. Ингаляторы выпускают и крупные глобальные медицинские компании, такие, как Philips Respironics, и более мелкие локальные производители. Такие приборы позволяют быстрее вводить лекарство и сокращают время процедуры.
- Если пациент пользуется ингалятором, значит, лечение астмы под контролем
Как показывает практика лечения астмы, недостаточно разработать действующее вещество и поместить его в ингалятор: врач должен подобрать подходящее для пациента устройство и обучить им пользоваться.
Ингаляторы бывают несколько типов – наиболее распространенными являются порошковые и небулайзеры. Порошковый подходит только пациентам, которые самостоятельно могут сделать сильный вдох, иначе лекарство осядет во рту и не попадёт в дыхательные пути. Поэтому тем, кто не может контролировать силу вдоха (ослабленные, пожилые люди, дети и т.д.) необходима другая технология — небулайзер. В нём используются жидкие лекарства, которые превращаются в облачко мелкодисперсных частиц. Для многих категорий пациентов небулайзер становится приоритетным, а иногда и единственным способом приёма лекарства.
- Вылечить астму нельзя.
Есть бытовое значение слова «вылечить», а есть медицинское. В бытовом смысле вылечить — значит избавить от болезни навсегда. Обычно это касается острых заболеваний: простуд, пневмонии и т.д. — они приходят и уходят. Но для хронических заболеваний такое понимание некорректно.
Вопрос лечения хронических заболеваний с медицинской точки зрения сводится к созданию условий, в которых пациент по своим возможностям, продолжительности жизни, ощущениям от жизни не уступает человеку без такого же диагноза.
В бытовом смысле астму вылечить нельзя — она никуда не уйдёт. Но с медицинской точки зрения можно — подобрать лекарство для регулярного приёма, которое будет блокировать воспаление и предупреждать приступы удушья. Тогда пациент сможет находиться в любой среде, заниматься любой физической активностью наравне со здоровыми людьми.
источник
Под бронхиальной астмой понимают хроническое воспаление, которое развивается в дыхательных путях. Они становятся более восприимчивыми к воздействию аллергенов, химических раздражителей и других факторов.
Люди переживают, как не заболеть астмой, если рядом находится астматик. Существует предубеждение со стороны здоровых людей, что астма заразна. Оно, к счастью, ошибочно. Заболевание не передается воздушно-капельным путем, поэтому быть рядом с человеком, у которого астма, не опасно.
Астма – это результат аллергии, плохой экологической ситуации, болезней дыхательной системы.
Эта болезнь очень распространена, особенно ей подвержены маленькие дети. Многие считают, что астма заразна, потому что о ней мало информации. Пациенты, страдающие от астматических проявлений, дыхательной недостаточности, не могут жить полноценной жизнью. Поэтому задача ученых — получить больше сведений о заболевании, которые помогут его диагностировать, повысить эффективность лечения, разработать новые профилактические меры.
Самые важные факты о болезни:
- Астма – хроническое заболевание, для нее характерны повторяющиеся приступы нарушения дыхания.
- У каждого больного приступы различаются по степени тяжести и частоте проявления. Некоторые подвержены им пару раз в день, другие — раз в неделю или реже. Также бывают периоды полного исчезновения проявлений.
- Бронхиальная астма не зависит от социального статуса человека. Болезнь может поразить как ребенка, так и взрослого, живущего на улице.
- Риск летального исхода при этом заболевании выше в государствах, где низкий уровень медицинского обслуживания и квалифицированной помощи.
- Среди причин, которые провоцируют начало заболевания, экологические, например, грязный воздух.
- Болезнь можно держать под контролем с помощью медицинских препаратов. Это ослабит ее симптомы и положительно повлияет на качество жизни человека.
К лечению и профилактике заболевания нужно подходить комплексно:
- наблюдать;
- проходить медицинское обследование;
- принимать необходимые препараты;
- избегать известных аллергенов.
Медики затрудняются назвать первопричину, которая запускает механизм заболевания, несмотря на то что существует много современных методик и способов диагностики.
По последним данным, астма чаще появляется у тех пациентов, которые имеют генетическую предрасположенность к ней. У них также могут наблюдаться заболевания легких. Аллергия является своеобразным спусковым крючком, который запускает механизм развития астматических процессов.
Нужно четко усвоить, что астма не является заразным заболеванием. Но при этом следует помнить, что воспалительный процесс при астме есть. И он может быть вызван вирусами или микроорганизмами.
Из каждых 100 человек 10 — астматики, так говорит статистика. Но происхождение болезни, условия ее возникновения и причины еще до конца не изучены.
- Ученые доказали тот факт, что изменения в бронхах вызываются воспалительными процессами, которые провоцируются аллергенами. При астме симптомы острого инфекционного процесса отсутствуют. Поэтому уже не возникает вопрос, является астма заразной или нет. От человека к человеку она не передается.
- Стоит отметить, что воспаление в бронхах приобретает хроническую форму. Оно не проходит даже в период ремиссии или при легкой форме заболевания. Поэтому необходимо медикаментозное лечение, даже если симптомы не ярко выражены.
- Грибки и споры плесени крайне негативно влияют на протекание болезни. Ученые подтвердили тот факт, что на астму влияют грибки, которые развиваются в организме. В данном случае это кандиды, они вызывают молочницу. Так как развитие астмы и грибковые инфекции связаны, то и симптомы заболеваний могут проявиться одновременно.
- Были проведены исследования, которые доказали, что дрожжевые грибки провоцируют неправильную реакцию иммунитета. Это объясняет параллельное развитие молочницы и воспаление бронхов. Кандидоз к тому же провоцируется ослабленным иммунитетом, приемом антибиотиков, гормональных средств. Молочницу тяжело победить, потому что грибки приобретают устойчивость к применяемым препаратам и слишком быстро размножаются. А заразиться грибком можно от другого человека. Так как кандидоз может спровоцировть астму, то следует проявлять осторожность при контакте с другими людьми, заниматься профилактикой.
Существует четыре группы факторов, которые влияют на развитие и протекание астмы:
- Генетическая предрасположенность.
- Аллергены, которые провоцируют ухудшение состояния при астме, а также влияют на ее возникновение.
- Внешние факторы, которые способствуют обострению воспалительных процессов.
- Триггеры — своеобразные пусковые механизмы, с которых все начинается.
Нужно знать, как не заболеть астмой, если вокруг множество внешних факторов, которые провоцируют развитие заболевания.
О том, как передается астма, уже было сказано выше, поэтому стоит добавить, что она не заразна.
Существует ряд аллергенов, химических или механических, которые отягчают протекание болезни. Например, разные виды пыли (строительная, силикатная, древесная).
На начало астмы может повлиять неблагоприятная экология, неподходящий климат в месте проживания. Также, усиливают ее симптомы чрезмерные физические нагрузки. Стрессовые и депрессивные состояния негативно сказываются на физическом состоянии человека, от этого симптомы астмы только усиливаются.
Приступ болезни может быть вызван сильным стрессом, который иногда приводит к бронхоспазму. Если иммунная система человека не сопротивляется вирусам, грибковым инфекциям, то и риск заболевания возрастает.
Никто не может сказать точно, какой из факторов главенствует в развитии заболевания. Иногда достаточно сменить климат или завести домашнего питомца, чтобы начался астматический приступ.
Стоит отметить, что астма от человека к человеку не передается, она возникает вследствие постоянного воздействия на дыхательные пути.
Можно выделить ряд основных факторов, способствующих ее развитию:
- попадание аллергенов в организм. Это может быть цветочная пыльца, пыль, шерсть;
- переохлаждение;
- курение;
- пищевые аллергены;
- запах краски, духов, бензина;
- простудные заболевания;
- стрессы;
- физические упражнения;
- смена климата.
Чаще всего астмой болеют люди определенных профессий. Они изо дня в день соприкасаются с аллергенами, и у них нет возможности этого избежать, кроме радикального решения сменить профессию.
К таким людям относятся:
- фермеры и люди, занимающиеся лечением и уходом за животными;
- рабочие химических производств;
- парикмахеры;
- ювелиры;
- работники фармацевтической промышленности;
- слесари;
- люди, работающие на производстве каучуковых и резиновых изделий;
- пекари;
- рабочие в покрасочных цехах;
- младший научный состав исследовательских институтов, где проводят опыты на животных;
- люди, которые работают на предприятиях по производству канифоли;
- работники целлюлозной промышленности.
Даже если человек абсолютно здоров, постоянный и тесный контакт с аллергенами повышает риск развития бронхиальной астмы. Она так и называется — профессиональная. Если разобраться, то это ответ дыхательной системы на иммуноглобулины, вырабатывающиеся под воздействием разного рода аллергенов. Человек начинает страдать от приступов кашля, а также испытывать затруднения с дыханием. Появление астмы вызывают такие вещества:
- тяжелые металлы;
- марганец;
- формалин;
- платина;
- химические красители;
- моюще-чистящие средства;
- пестициды;
- нитратные соединения;
- пластмассы.
К биологическим веществам относятся:
- продукты жизнедеятельности животных;
- продукты пчеловодства;
- зола;
- различная пыль;
- пыльца;
- аромамасла.
- разные виды антибиотиков;
- комплексы витаминов;
- анальгетики;
- гормональные препараты;
- ферменты;
- вакцины.
Таким образом, профессия человека может повлиять на его здоровье, в частности, вызвать заболевание легких и бронхов. Факторы, которые сопутствуют профессии, усугубляют состояние.
Есть важное отличие обычной астмы от профессиональной. В последнем случае симптомы заболевания будут давать о себе знать, пока человек не прекратит контакты с провоцирующими его аллергенами. До этого в организме больного будет наблюдаться постоянная выработка антигенов.
Людям, входящим в группу риска, важно обладать знать, как не заболеть астмой. А для астматиков важно избегать обострений, поэтому им следует своевременно проходить курсы лечения медикаментами.
Стоит отметить, что от астмы нельзя избавиться полностью, но контролю она поддается. Период ремиссии, когда у пациента все в порядке, можно продлить, если заниматься профилактикой:
- Каждый день пить лекарства, чтобы не допустить развитие приступа. Эффект от приема наступает в случае длительного применения.
- По возможности исключить контакт с аллергенами.
- Всегда иметь под рукой и применять лекарственные средства, которые в случае приступа могут быстро облегчить состояние.
- Укреплять иммунную систему организма.
- Заниматься профилактикой инфекционных болезней.
Физическое развитие организма играет не последнюю роль в профилактике заболевания. Врачи советуют больным больше плавать, заниматься физическими упражнениями, не связанными с большой нагрузкой (пилатес, йога). Для астматиков самый лучший климат – морской и горный. Иногда стоит переехать в другую местность, и симптомы астмы могут исчезнуть сами по себе.
Астма лечится глюкокортикостероидами. Для удобства применения они выпускаются в форме спрея. Их задача – остановить воспалительные процессы в бронхах.
Эти медицинские препараты помогают даже в тех случаях, если заболевание сильно запущено, а приступы повторяются чаще и чаще. Для большего эффекта к выбранным лекарственным средствам можно добавить антигистаминные препараты. Это лекарства, которые избавляют от проявлений аллергии. Если к астме присоединяется грибковая инфекция, то нужно пропить курс антимикозных препаратов.
Хочется еще раз отметить тот факт, что астма не заразна. Невозможно ею заразиться от астматика. Механизм возникновения заболевания настолько тонкий и не полностью изученный, что даже специалисты затрудняются ответить, почему возникает воспаление дыхательных путей.
Один факт несомненен: возникновение астмы и генетическая предрасположенность тесно связаны. Внешние факторы провоцируют активизацию заболевания, и только.
Для того чтобы пациент хорошо себя чувствовал и не боялся приступов удушья, астму нужно лечить и всегда иметь при себе препараты, которые купируют приступы удушья. И главное — избегать контактов с аллергенами. Поэтому людям, чья профессиональная деятельность связана с ними, нужно задуматься, стоит ли оно того. Особенно это касается тех, чьи родственники тоже болеют астмой или подвержены приступам аллергии.
Астма хоть и не поддается полному излечению, но ее развитие можно остановить, если вовремя обратиться к врачу, пропить комплекс препаратов, а также больше времени уделять профилактике. Иногда профилактические меры дают лучший результат, чем лекарства.
источник
Заболеть может каждый человек, поэтому важно знать, как заболеть астмой и как ее лечить. Известно, что механизмы данного заболевания интересуют многих людей. Часто люди задаются вопросом, а не заразна ли астма. Только нельзя дать полноценного ответа на вопрос о возникновении столь распространенного недуга. Однако ученые смогли определить некоторые факторы риска, которые способны спровоцировать возникновение данного заболевания.
Ученые выделили множество факторов риска, так как можно заболеть астмой не только из-за внешних воздействий, но и из-за внутренних. Астму делят на бронхиальную, лекарственную и сердечную. Известно, что бронхиальная астма не заразна и чаще всего является хроническим воспалением бронхов. Лекарственная возникает в форме побочного эффекта после приема лекарств. Сердечная возникает не из-за бронхоспазомов, а из-за нарушенной сердечной работы (обычно при сердечной недостаточности).
Многие считают, что аллергическая и бронхиальная астма — это разные понятия. Это не так. Аллергической астмой называют атопическую форму бронхиальной астмы. Атопическая астма бывает настолько опасной, что может вызвать приступ, выраженный в анафилактическом шоке. Когда через дыхательные пути попадает аллерген, происходит бронхоспазм, выраженный в форме активной работы иммунной системы и сокращении бронхов.
Вызвать атопический тип болезни могут не только аллергены, но и любые другие вдыхаемые раздражители, например, дым от свечки, табака, фейерверка, костра, чрезмерно загрязненный или холодный воздух, пыль, запах духов, пары, химические испарения и запахи.
Внутренние особенности организма, которые провоцируют развитие болезни:
- наследственная предрасположенность;
- воздействие аллергенов;
- воздействие инфекционных агентов (в том числе и вирусных);
- курение;
- воздействие некоторых бета-блокаторов, нестероидных и других препаратов;
- воздействие паров или химических газов на производстве.
Основой бронхиальной астмы является наследственная предрасположенность.
Во всех случаях ею рискуют заболеть люди, которые завели домашнее животное, сильно простыли, перенервничали, делающие ремонт или находящиеся длительное время в ремонтирующемся помещении. Люди, переехавшие в то место, где климат сильно отличается от привычного, также могут испытывать дискомфорт. Причин множество, но чаще всего болеет бронхиальной астмой тот, у кого есть генетическая предрасположенность. Отличием такого рода заболевания является только то, что каждый человек ее испытывает по-разному (как в форме ринита, так и в тяжелой форме). Если человек аллергик, нет гарантии, что он не будет подвержен астме.
Запустить механизм развития недуга способны многие факторы. Например, появление в доме животного (длина шерсти и его чистота часто не имеют значения, так как аллергены могут содержаться и в выделениях животного), простуда, физические перегрузки, сильные стрессы, наличие клещей и антисанитария, ремонт дома или на работе, переезд в другую климатическую зону и т. д.
Стоит отметить, что помимо атопической существует еще не атопическая форма, возникшая ввиду воспалительных процессов (инфекционно-зависимая, комбинированная).
Инфекционно-зависимая бронхиальная астма представляет собой редкое хроническое заболевание дыхательной системы. Проявляется приступообразно, обусловлена респираторными недугами или инфекционными поражениями. Приступы удушья развиваются мгновенно, после их купирования на протяжении некоторого времени фиксируется тяжелое дыхание. Бронхиальная астма инфекционного течения является самым опасным заболеванием, сопровождающимся осложнениями.
Аспириновая астма — это смешанный тип болезни, обусловленный приемом некоторых нестероидных противовоспалительных препаратов. Подвержены влиянию недуга представительницы женского пола.
Начинается астма с риносинусита, на определенном этапе состояние ухудшается и приводит к сужению просвета в бронхах. В результате развивается астматический приступ. Тяжелое течение заболевания сопровождается летальным исходом.
Астма физического усилия не является самостоятельной формой заболевания. Встречается после тяжелой физической нагрузки, приступ длится не более 10 минут. Данная форма заболевания не требует использования ингаляторов, состояние нормализуется самостоятельно. Чаще встречается у детей.
Основополагающим фактором развития бронхиальной астмы является наличие в бронхах воспалительных процессов. Возникает она ввиду выработки аллергических антител LgE (иммуноглобулинов Е-класса). При воздействии аллергена осуществляется выработка лимфоцитами антител, поступающих по крови к бронхам и фиксирующихся около них. Когда аллерген начинает сильно воздействовать на организм, происходит выброс тучной клеткой гистамина, серотонина и других веществ, в последствии происходит отек. Развивается каскад реакций, формирующих воспаление.
При таких воспалительных процессах больной испытывает кашель, свистящий хрип, чувство сдавленности в груди и сильную одышкау. Воспалительная форма астмы — хроническое состояние. Причем приступам данного рода подвергаются больные на любой стадии заболевания, даже в период ремиссии.
Для лечения такой астмы требуется довольно длительное время. Хроническая форма недуга требует порой и постоянного базисного лечения (независимо от того, насколько часто и сильно проявляются приступы). Пульмонолог разберется с механизмом возникшего у пациента заболевания и определит полноценную тактику лечения с использованием искусственной вентиляции легких и назначением определенных рекомендаций.
источник
Приблизительно у 50% заболевших астма начинается до 3-летнего возраста и почти у всех — до 7 лет. Симптомы астмы (в том числе постоянный кашель) иногда наблюдаются задолго до постановки правильного диагноза, но их могут относить к повторным пневмониям или к «обструктивному бронхиту».
До пубертатного периода астма отмечается у мальчиков в 2-3 раза чаще, чем у девочек. После пубертатного периода частота ее возникновения возрастает у девушек.
1. Сезонность приступов с сопутствующим ринитом (предполагает аллергию на пыльцу).
2. Ухудшение состояния после посещения дома (квартиры), где держат домашних животных (предполагает аллергию на шерсть животных).
3. Возникновение свистящего дыхания, когда пылесосят ковры или застилают кровать (предполагает аллергию на клещей).
4. Появление симптоматики при нахождении в сырых подвалах или в амбарах (предполагает аллергию на плесень).
Фармакологические:
— метахолин (стимуляция мускариновых рецепторов гладкой мускулатуры бронхов)
— гистамин (прямой бронхоконстрикторный эффект и рефлекторная стимуляция блуждающего нерва).
Физические:
— физическая нагрузка;
— гипервентиляция холодным воздухом;
— ингаляция дистиллированной воды, распыленной ультразвуком.
Проба с аллергенами:
— аллерген кошачьей шерсти или сорняков.
Этот тест разработан для детей младшего возраста с низкой познавательной функцией или детей с недостаточным развитием, которым сложно адекватно выполнить стандартную спирометрию. Больной дышит неувлажненной газовой смесью, состоящей из 12% кислорода и 88% азота, в течение 10 мин или до тех пор, пока насыщение кислородом, измеренное с помощью пульсовой оксиметрии, не упадет до 88%. Сухой, бедный кислородом воздух действует как провокатор бронхоспазма, и неспособность дышать такой смесью в течение 10 мин указывает на заболевание с гиперреактивностью дыхательных путей.
Очень высокая, но нередко его не распознают. У детей с астмой явные симптомы бронхоспазма (кашель, чувство стеснения в груди, свистящее дыхание и одышка) отмечаются после физической нагрузки в 70-90% случаев, хотя изменение функциональных легочных проб может быть обнаружено почти у 100%. У детей с атопической бронхиальной астмой частота бронхоспазма, индуцированного физическим напряжением достигает 40%.
Наличие бронхоспазма, индуцированного физическим напряжением предполагают, если после 6 минут интенсивной физической нагрузки концентрация ПСВ или ОФВ, снижается более чем на 15%. Физической нагрузкой могут служить бег на месте или тредмил (15% наклона при нагрузке 3-4-й степени), езда на велотренажере или бег взад-вперед по коридору. Пиковую скорость выдоха определяют каждые 2-3 мин с помощью простого пикфлуометра или спирометра. Максимальное снижение показателей (ПСВ и ОФВ) при Бронхоспазм, индуцированный физическим напряжением обычно происходит после 5-10 мин нагрузки. Если у больного отмечается падение пиковой скорости выдоха и, возможно, появление свистящего дыхания, в целях уточнения диагноза назначают два вдоха агониста бета-адренорецепторов для снятия бронхоспазма.
Патогенез бронхиальной обструкции у больных астмой и последовательность событий, которые приводят к астматическому состоянию, до конца еще не поняты. По-видимому, приступ аналогичен поздней реакции после воздействия на бронхи вдыхаемого аллергена. Существуют три основных компонента формирования бронхиальной обструкции — бронхоспазм, отек слизистой оболочки и закупорка дыхательных путей густым секретом. Вероятно, эти нарушения возникают вторично после освобождения медиаторов воспаления из тучных клеток и эозинофилов. Медиаторы тучных клеток включают в себя гистамин, лейкотриены, фактор активации тромбоцитов и нейтрофильный хемотаксический фактор. Из эозинофилов высвобождаются главный основной белок и эозинофильный катионный белок.
1. Аспирационную пневмонию, особенно у ребенка с повреждением нервной системы, у которого более высока вероятность возникновения желудочно-пищеводного рефлюкса. Если прослеживается четкая связь начала приступов с временем кормления, не исключено наличие трахеопищеводного свища.
2. Облитерирующий бронхиолит (длительное свистящее дыхание, появляющееся обычно после перенесенной вирусной инфекции).
3. Бронхопульмональную дисплазию (особенно если в неонатальном периоде проводились длительная оксигенотерапия и искусственная вентиляция легких).
4. Цилиарную дискинезию (особенно если имеются рецидивирующий средний отит, синусит или транспозиция внутренних органов, situs viscerum inversus).
5. Врожденные пороки развития (в том числе трахеобронхиальные аномалии и трахеобронхомаляция, легочные кисты и патология средостения).
6. Муковисцидоз (если сочетаются рецидивирующее свистящее дыхание, задержка развития, хроническая диарея или повторные пневмонии).
7. Врожденные пороки сердца (особенно пороки с большим сбросом слева направо).
8. Аспирация инородного тела (если сочетается с острым эпизодом удушья у ребенка старше 6 месяцев).
9. Сосудистые кольца (особенно если стридор появляется в положении лежа на спине).
Какие клинические признаки более всего коррелируют с тяжестью заболевания дыхательных путей при приступе астмы?
— Значительное увеличение частоты дыхания.
— Выраженное втягивание подвижных участков грудной клетки (особенно грудино-ключично-сосцевидное втягивание).
— Нарушения сознания (возбуждение, сонливость).
— Уменьшение выраженности хрипов (если скорость потока воздуха очень низкая, хрипы могут отсутствовать).
— Увеличение парадоксального пульса. Он определяется при измерении артериального давления, когда наблюдается разница между давлением, при котором систолическое давление начинает прослушиваться как отдельные перемежающиеся тоны, и систолическим давлением, которое прослушивается как тоны при каждом ударе сердца. В норме он менее10 мм рт. ст.
Это парадоксальное движение вовнутрь (втягивание) краев ребер при вдохе. Данный симптом наблюдается у детей с тяжелой астмой, бронхиолитом и другими состояниями, при которых обструкция нижних дыхательных путей приводит к чрезмерному раздуванию легких и уплощению диафрагмы. В результате изменения механики дыхания края ребер втягиваются больше, чем приподнимаются при сокращении диафрагмы.
По статистическим данным, наиболее вероятный диагноз у детей старше 2 лет, у которых впервые возникло свистящее дыхание, — это астма; у детей младше 2 лет — бронхиолит. Рентгенографию грудной клетки часто рекомендуют проводить при первом эпизоде свистящего дыхания, чтобы исключить другие диагнозы (например пневмонию, аспирацию инородного тела). Однако в большинстве случаев, если клиническая картина соответствует бронхиолиту или бронхиальной астме, рентгенография не добавляет новой информации, необходимой для диагностики и лечения. Рентгенография грудной клетки больному с впервые отмечающемся свистящим дыханием показана в тех случаях, когда:
1. На основании данных физикального обследования предполагается другой диагноз (например выраженная лимфаденопатия, по наличию которой можно заподозрить опухоль средостения; пальцы в виде «барабанных палочек», свидетельствующие о хроническом заболевании органов дыхания; тимпанит при перкусии, указывающий на пневмоторакс; крепитация в надключичной области, указывающая на пневмомедиастинум).
2. Обнаруживается выраженная асимметрия дыхательных шумов.
3. Имеет место подозрение на пневмонию (высокая лихорадка, локальные хрипы, участки с ослабленным дыханием).
4. Подозревается аспирация инородного тела.
5. Наблюдается гипоксемия или выраженное нарушение дыхания.
6. Ребенок старшего возраста и его родственники не страдают астмой.
Необходимость рентгенологического исследования грудной клетки по сей день не доказана, однако без рентгеновского снимка вы не застрахованы от неожиданностей. Рассказы педиатров изобилуют историями о том, как простой случай свистящего дыхания обернулся мультилокулярной фасциномой.
Чаще всего — развитие гипокапнии вследствие гипервентиляции, а также гипоксемии, если только больной не получает кислород. Поэтому важный симптом — появление гиперкапнии, свидетельствующей о том, что ребенок начинает утомляться или у него развивается тяжелая обструкция. Результат исследования необходимо немедленно перепроверить, в случае его подтверждения поместить больного в палату интенсивной терапии.
В госпитализации после попытки амбулаторного лечения нуждаются дети, у которых наблюдается:
— угнетенное сознание;
— неадекватный ответ на лечение с умеренным западением подвижных участков грудной клетки, свистящим дыханием; пиковая скорость выдоха менее 60% от должной, парадоксальный пульс более 15 мм рт. ст.;
— заметное ослабление дыхательных шумов;
— дегидратация;
— пневмоторакс;
— остаточные симптомы и наличие в анамнезе тяжелых приступов, приведших к длительному лечению в клинике (особенно с выполнением интубации);
— дети, чьи родители не заслуживают доверия.
Столь же трудные (и весьма непредсказуемые) проблемы возникают у больных с рецидивами заболевания, частота которых достигает 20-30% после улучшения на фоне лечения. Таким пациентам также необходима госпитализация.
При всем многообразии подходов можно выделить три основных изменения в методах лечения:
1. Значительно реже используется подкожное введение адреналина и внутривенное — теофиллина в качестве начальной терапии.
2. Средствами первого ряда стали ингаляционные Бета2-адренергические препараты (особенно альбутерол), в том числе их частое назначение в виде миниболюсов или длительной аэрозольной терапии.
3. Более интенсивно применяются кортикостероиды (перорально или внутривенно).
При правильной технике использования в среднем 10-15% от общей дозы.
При лечении обострений астмы у детей младше 2 лет почти всегда используются небулайзеры (поскольку они просты в обращении). В некоторых исследованиях выявлено, что ингалятор дозированный (ИД) со спейсером столь же эффективны у детей более старшего возраста, к тому же при их применении быстрее достигается положительный результат и наблюдается меньше побочных эффектов.
Общие: гипоксемия, тахифилаксия.
Сердечно-сосудистые: тахикардия, желудочковые экстрасистолы, фибрилляция предсердий.
Неврологические: головная боль, раздражительность, бессонница, тремор.
В некоторых исследованиях сообщается о повышенной гиперреактивности бронхов и о высоком риске смерти и угрозе возникновения критических состояний при длительном применении альбутерола. Тем не менее эта взаимосвязь представляется противоречивой, поскольку не установлена причинно-следственная зависимость. Промежуточный анализ данных шести контролируемых исследований показал, что такой риск очень невелик. Однако интенсивное или слишком частое использование альбутерола указывает на наличие плохо контролируемой астмы, при которой необходимо назначение кромолина в ингаляциях или кортикостероидов.
Секреция кортизола уменьшается, хотя и не в такой степени, как при системном использовании стероидов. Тем не менее, по данным проведенных исследований, у детей, получающих до 800 мкг/день беклометазона или будесонида, реакция на стимуляцию АКТГ была нормальной. Возможно, угнетение секреции кортизола почти не имеет клинического значения, за исключением уменьшения ночной секреции, из-за чего ухудшается функция легких и приступы астмы возникают чаще. Воздействие более высоких доз до сих пор не исследовано.
Детям, часто получающим курсовое лечение пероральными стероидами, показаны стероиды в ингаляциях, особенно если кромолин-натрий в ингаляциях не оказывает положительного воздействия. Данные о побочных эффектах такой терапии продолжают появляться, а результаты исследований подчас противоположные. Но доминируют сведения о том, что задержки роста нет или же она минимально выражена, особенно у больных с более тяжелой формой астмы. Разобраться в вопросе можно только после длительного наблюдения. Важно, чтобы детям, которые проходят интенсивный курс ингаляционных стероидов, проводилось тщательное измерение роста, по возможности с помощью стадиометра.
Теофиллин сегодня не включают в обычную терапию из-за его потенциальной токсичности (рвота, тахикардия, судороги), побочного действия (изменение поведения, снижение успеваемости в школе) и сомнительной эффективности. Он показан в острой ситуации, когда больной утомляется и развивается острая дыхательная недостаточность. Некоторые врачи все еще используют теофиллин для длительного лечения, особенно при ночных приступах астмы.
Кромолин натрия ингибирует дегрануляцию тучных клеток (блокируя высвобождение медиаторов) и снижает гиперреактивность бронхов посредством неизвестных пока механизмов. Он не обладает свойствами бронходилататора и, следовательно, в острых ситуациях бесполезен. Однако при регулярном применении в виде ингаляций препарат эффективен при аллергической астме (с гиперчувствительностью к экзоаллергенам) и бронхоспазме, индуцированном физическим напряжением. Роль недокромила (нестероидного противовоспалительного средства с механизмом действия, аналогичным таковому у кромолина) в лечении астмы у детей еще предстоит выяснить.
Роль антихолинергических средств (в том числе ипратропиума бромида и атропина сульфата) в педиатрии все еще недостаточно определена по причине возможного развития побочных реакций и малого числа исследований, которые бы оценивали эффективность этих препаратов как при приступе астмы, так и при постоянной терапии бронхиальной астмы.
источник
ПОЧЕМУ ПОБЕДИТЕЛИ ОЛИМПИЙСКИХ ИГР ТАК ЧАСТО БОЛЕЮТ АСТМОЙ?
Во время чтения книги «Как победить астму» складывается впечатление, что американские авторы Н. Хогсхед и Дж. Казенс старательно отвлекают внимание читателя от вопроса: почему же победители Олимпийских игр так часто болеют астмой? Но этот вопрос все время буквально «вырастает» из их книги.
Рассказывая о выдающихся спортсменах США, больных бронхиальной астмой, Нэнси Хогсхед сообщила неоценимые сведения, которые заставляют не только задуматься о причинах частого заболевания бронхиальной астмой среди победителей Олимпийских игр и вообще выдающихся спортсменов, но и дать ответ на этот сложнейший вопрос. И здесь нам очень помогут те знания, которые содержатся в первых семи главах нашей книги.
Еще в 1994 году автором написана дополнительная глава книги «Астма. От непонимания к излечению» (глава 11). В ней рассматривался вопрос о слабости выдающихся штангистов нашей страны. Заслуженный мастер спорта СССР, двукратный олимпийский чемпион, пятикратный чемпион мира по тяжелой атлетике Аркадий Воробьев, уже став руководителем Московского областного государственного института физической культуры, доктором медицинских наук
Аркадием Никитичем Воробьевым, делился воспоминаниями о том, как в конце 50-х годов с ним случались приступы слабости. Находясь в расцвете сил и имея за плечами свои удивительные спортивные достижения, он, молодой человек, аспирант медицинского института, на себе демонстрировал своему научному руководителю, профессору, как теряют сознание с помощью «фокуса Бутейко» (30 глубоких вдохов за 30 секунд).
В 1994 году автор пришел к выводу, что подобное могло случиться только в том случае, если у Аркадия Воробьева была либо астма, либо хотя бы явная предастма. И в это очень не хотелось верить: такой могучий тяжелоатлет – и предастма.
Но Аркадий Воробьев вспоминал, что «в то время, как ни странно, со штангистами высокого класса такая слабость приключалась даже чаще, чем с обыкновенными людьми. Юрий Власов подробно описал это парадоксальное состояние, когда, выполнив упражнение, могучий тяжелоатлет не видит и не слышит ничего вокруг, шатаясь, идет по помосту, изо всех сил стараясь не упасть».
Аркадий Воробьев обосновал это состояние, свойственное, по его мнению, всем людям без исключения, гипервентиляцией легких, используемой и в «фокусе Бутейко». В действительности это может быть свойственно не всем людям, а только тем, у кого чрезмерно работает правая половина сердца, то есть тем, кто болен астмой или хотя бы предастмой.
Еще в 1994 году автор ставил вопрос: что же происходило со штангистами высокого класса, почему эти могучие люди, выполнив упражнение, оказываются в предобморочном состоянии? И почему с ними «такая слабость приключалась даже чаще, чем с обыкновенными людьми»? Вывод автора был однозначным: слабость тяжелоатлетов объясняется астмой либо предастмой. И лечить слабость штангистов после взятия веса необходимо точно так же, как астму! Было также ясно, что нелеченные тяжелоатлеты не могли показать полностью свои спортивные возможности, так как неизбежно сталкивались с бронхообструкцией и кислородной недостаточностью на этой почве. И еще было очевидно, что достаточно привести правую половину сердца тяжелоатлетов в норму, и они покажут свои максимальные достижения и при этом никогда не будут испытывать слабость от кислородной недостаточности после выполнения упражнений.
Гипервентиляция легких здесь не играет роли, и ссылки А. Воробьева (заимствованные у К. Бутейко) на гипервентиляцию легких очевидно ошибочны. Многие сотни тысяч людей ежедневно в течение многих часов подряд всю сознательную жизнь только и занимаются профессиональной гипервентиляцией своих легких, и ни один из них при этом не теряет сознания! Это преподаватели и церковнослужители, певцы и музыканты, играющие на духовых музыкальных инструментах, лекторы, дикторы, стеклодувы. А многие пилоты, водолазы и космонавты в необходимых случаях на профессиональном уровне гипервентилируют свои легкие не просто воздухом, но еще и кислородом (для Бутейко это ужасно!), спасаясь этим от потери сознания!
Тогда, в 1994 году, была ясна, как оказалось, лишь часть вопроса: было понятно, что от гипервентиляции легких при частом и глубоком дыхании теряют сознание только те люди, у которых усиленно функционирует правая половина сердца. Все эти люди нуждаются в лечении, хотя, на первый взгляд, они кажутся здоровыми, а особенно хорошо выглядят больные штангисты мирового уровня. Обструкция бронхов плазмой собственной крови резко сокращает доступ воздуха в альвеолы, в считанные минуты снижает доступ кислорода в мозг.
Но в 1994 году к автору не пришло понимание важнейшей части заболевания сильнейших штангистов: почему они заболевают? Не пришло понимание того, что слабость штангистов может быть явлением закономерным, искусственно воспитанным, взращенным физическими тренировками, явлением, свойственным не только штангистам, но и представителям других видов спорта.
Теперь такое понимание к автору пришло, этому способствовали Нэнси Хогсхед и Джеральд Секор Казенс с их книгой «Как победить астму».
Среди очень большого количества сведений, которые приводятся в книге этих авторов о выдающихся спортсменах США, больных астмой, можно найти лишь небольшое количество примеров, когда выдающиеся спортсмены начинали заниматься спортом, уже имея затруднения дыхания. Приведенные описания позволяют предположить, что во всех таких случаях могли иметь место заболевания, сходные с астмой по клиническим проявлениям, но не астма.
У абсолютного большинства выдающихся спортсменов США, больных астмой, проявления заболевания возникали практически на пике физических нагрузок высокой интенсивности, нагрузок многолетних и систематических. Эти спортсмены не болели астмой до занятий спортом, они становились больными астмой во время систематических интенсивных занятий спортом и, как мы покажем ниже, вследствие этих занятий.
Итак, мы постараемся доказать наш сенсационный вывод из опыта выдающихся спортсменов-астматиков США: причиной развития бронхиальной астмы у выдающихся спортсменов являются именно чрезмерные физические нагрузки во время тренировок и соревнований.
Напомним читателю, что суть бронхиальной астмы состоит в усилении работы правого желудочка сердца по сравнению с нормой и создании тем самым повышенного давления крови в легочных артериях. Следствием этого является усиление пропотевания плазмы крови из капилляров легких в альвеолы, продвижение просочившейся плазмы в бронхи, загустевание ее там из-за усиливающейся вентиляции бронхов и обструкция бронхов. Воздух начинает с трудом проходить в альвеолы, с трудом выходить из них, развиваются приступы удушья.
Достаточно совершенно незначительного увеличения производительности правого желудочка сердца, с обычных около 3000 капель в секунду до 3001 капли в секунду, чтобы через несколько часов суммарная дополнительная производительность правого желудочка уже измерялась в литрах крови! В этом и состоит основа обструкции бронхов при астме. Выше мы показали, что половина увеличения кровотока в легочных артериях всегда обеспечивается за счет увеличения давления крови в этих артериях.
Теперь, уважаемый читатель, мы можем рассмотреть случаи заболевания совершенно здоровых (даже очень здоровых!) людей бронхиальной астмой в результате интенсивнейших систематических физических нагрузок. Автор подчеркивает мысль о том, что заболевание астмой, кроме обычных широко известных случаев, развивается еще и в результате усиленных занятий спортом. И без этих занятий спортом бронхиальной астмы у очень здоровых людей не было бы!
Первые примеры привел Аркадий Воробьев – это он сам, Ю. Власов и другие штангисты высокого класса.
Дополнительно мы рассмотрим подробно только один пример самой Нэнси Хогсхед. Другие многочисленные примеры читатель при желании найдет в книге Н. Хогсхед и Дж. Казенса «Как победить астму» (М., 1988). Эти другие примеры как две капли воды похожи на пример Нэнси Хогсхед, неоднократной олимпийской чемпионки по плаванию.
Читатель, скорее всего, не имеет правильного представления о громадных нагрузках, которые испытывают выдающиеся пловцы. Вот что об этом пишет Нэнси Хогсхед:
«Плавание – это уникальный вид спорта, требующий высоких ежедневных нагрузок. Кроме 13 миль плавания (1 миля = 1,6 км), поднятия тяжестей, сотен приседаний и часовых отжиманий, подготовка пловца включает в себя комплекс упражнений, выполняемых без дыхания».
Годы 1974-1984. «Вполне известная пловчиха» Нэнси Хогсхед иногда во время напряженных тренировок и соревнований чувствовала одышку и усталость. После особенно изматывающих состязаний она с трудом приходила в себя, а порой на какое-то мгновение даже теряла сознание в бассейне. Такие ощущения она считала вполне нормальными и приписывала их сильным нагрузкам. Тренеры гордились спортсменкой, говорили, что она и физически, и морально намного сильнее других.
Год 1984. Все круто изменилось. Нэнси поняла, что дело не просто в одышке. На Олимпийских играх 1984 года в Лос-Анджелесе Нэнси Хогсхед уже завоевала 3 золотые и серебряную медаль, и ей предстояло участвовать в заплыве на 200 метров баттерфляем, самым тяжелым стилем плавания. В этих соревнованиях Нэнси из последних сил заняла четвертое место. После заплыва она сильно кашляла и в таком состоянии случайно встретилась с врачом. Она сама хотела узнать, что же это такое с ней случилось, ведь после четырех побед она вдруг едва одолела двухсотметровку. Впервые ошеломленная Нэнси услышала от врача, что у нее астма. Автор сохраняет выражения самой Нэнси, цитируем ее:
«После этого случая я начала вспоминать всю свою жизнь и поняла, что первые признаки расстройства дыхания проявились у меня в 14 лет. Тогда я усиленно занималась спортом, давала своим мышцам большие нагрузки и полагала, что дышать становится трудно из-за постоянных упражнений со штангой и гантелями. Меня успокаивало, что у меня не было аллергии.
. В 16 лет я впервые потеряла сознание на тренировке.
…Болезнь моя с годами не исчезла, более того – стоит мне прекратить занятия спортом, как она усиливается (за счет уменьшения приема лекарств. – М. Ж.). Конечно, мне всегда придется перед тренировками пользоваться альбутеролом (бронхорасширяющий препарат. – М. Ж.), но я реалистка, я понимаю, что если я прекращу лечение, у меня появится страшный кашель, и легкие у меня заболят точно так же, как и раньше. Да нет, одна только мысль об этом заставляет меня продолжать лечиться».
Вот вам, уважаемый читатель, и обещанная победа над астмой. Не победа, а самое настоящее поражение. После Олимпиады 1984 года Нэнси стала регулярно принимать за 20 минут перед каждой тренировкой бронходилататоры, делая по два вдоха с аэрозольным препаратом. Это и называется «возможность управлять астмой».
Итак, совершенно здоровая, очень крепкая девочка, не знавшая никаких признаков бронхиальной астмы, стала усиленно готовиться к престижным соревнованиям по плаванию. Ниже мы покажем, что у детей бронхиальная астма, развившаяся естественным путем, практически не встречается. Таким образом, девочка Нэнси принципиально не могла естественным путем заболеть бронхиальной астмой. Однако неестественно тяжелые нагрузки потребовали усиления кровообращения в организме и соответствующего усиления работы сердца. Тяжелейшие нагрузки стали определяющими на протяжении всей жизни девочки Нэнси, мышца ее сердца вынужденно увеличилась в размерах и уже постоянно оставалась увеличенной. В процессе увеличения мышцы сердца произошел совершенно небольшой сбой в кардио-кардиальной регуляции, и правая часть сердца стала незначительно производительней своей же нормы. Это «преимущество» правой части сердца начало проявляться, и неоднократная олимпийская чемпионка Нэнси Хогсхед оказалась астматиком. Причина ее болезни – систематические чрезмерные физические нагрузки.
Точно такая же картина развития бронхиальной астмы наблюдается у многих выдающихся спортсменов США. Любопытно, что эти выдающиеся спортсмены-астматики считают, подобно Нэнси Хогсхед, что спорт дает им «возможность победить астму». Тот самый спорт, который и привел их к астме! Главное для этих спортсменов-астматиков – возможность «сосуществования» астмы и спорта.
Необходимо особо подчеркнуть, что все эти спортсмены могут излечиться от астмы и еще лучше продемонстрировать свои возможности! Вообще важно научить каждого спортсмена простейшему приему самоконтроля по бронхиальной астме (по ЧДД). Необходимое техническое вооружение для такого самоконтроля не выходит за пределы секундомера или часов с секундной стрелкой. Было бы неплохо, если бы все взрослые люди владели простейшей техникой дыхательного самоконтроля, а медицинские работники были обязаны проводить такой контроль при каждом приеме каждого пациента! Автор уверен, что в недалеком будущем так и будет!
По поводу широко распространенного мифа о том, что «астму вызывают психологические факторы», американские авторы пишут:
«Абсолютная неправда. Из всех мифов это – наиболее вредный. Сильные эмоциональные всплески могут дать дополнительный толчок к возникновению приступа астмы, но не более того, породить саму болезнь они не могут».
Это не просто очень зрелое заявление, это вообще единственное встреченное автором заявление, в котором четко говорится о том, что приступы астмы еще не сама болезнь! Этого не понимают даже корифеи!
А «всем тем, кто в надежде убежать от астмы, собирается сменить место жительства», американские авторы рекомендуют не делать этого, так как это абсолютно бесполезно.
Многие бронхорасширяющие препараты являются так называемыми допинговыми препаратами. Поэтому во время ответственных спортивных соревнований спортсмены-астматики должны пользоваться только дозволенными бронходилататорами и проходить соответствующий медицинский контроль, чтобы не оказаться в положении, например, знаменитого американского пловца-астматика Рика Де Монта, который в 1972 году был лишен золотой олимпийской медали за употребление лекарства от астмы, содержавшего эпинефрин (адреналин).
источник
Бронхиальную астму считают заболеванием взрослых. Но, к сожалению, подвержены ей могут быть даже крошечные дети. Педиатры часто упускают возможность развития астмы у детей, а вместе с этим упускают и время.
В силу недостаточной диагностики начальных форм астмы у детей зачастую правильный диагноз своевременно не устанавливают и болезнь, постепенно прогрессируя, приобретает тяжёлое течении. Так, у 60-80% взрослых пациентов бронхиальная астма дебютировала в раннем детстве, но диагноз установлен не был. В то же время при своевременном и адекватном лечении болезнь могла бы протекать более благоприятно.
«На практике врачи нередко боятся постановки диагноза, а это приводит к развитию тяжелых инвалидизирующих форм болезни. В нашей клинике мы часто имеем дело именно с такими пациентами, которые приезжают к нам со всех регионов страны», — говорит Юрий Мизерницкий. По официальной статистике, в последние годы смертность детей от бронхиальной астмы возросла с единичных случаев до нескольких десятков в год. Среди причин — тяжелое течение болезни на протяжении ряда лет, врачебные ошибки, отсутствие плана лечения у больного. Причём, наиболее опасными являются младенческий и подростковый возраст пациентов.
Если наследственность по астме отягощена, велика вероятность развития ее и у ребенка. Настороженность должны вызывать: высокая частота аллергии на пищевые продукты (куриный белок, белок коровьего молока, злаки, рыбу, желто-красные фрукты), а также на домашнюю пыль и пылевого клеща, на медикаменты и профилактические прививки. Как правило, первым приступам экспираторной одышки предшествует атопический дерматит. Неблагоприятным фоном раннего развития заболевания могут быть внутриутробные повреждения центральной нервной системы вследствие патологического течения беременности и родов, гипоксия плода, родовые травмы.
Астматические приступы вызывают уже самые разнообразные аллергены и часто провоцируют вирусные инфекции. Нередко отмечаются сезонные обострения.
Подростковый возраст у многих пациентов является переломным в течении аллергических заболеваний, и дальнейшее прогрессирование болезни зависит от успешности лечения и профилактики. Но именно в этом возрасте у врачей появляются дополнительные проблемы. Подростки не оценивают в полной мере серьёзность своего состояния и потому отказываются регулярно принимать лекарства, многие начинают курить. К тому же нередко дети «выпадают» из-под наблюдения врача в связи с переходом от педиатра к подростковому врачу и дальше к терапевту.
На сегодняшний день уровень диагностики и профилактики БА у детей позволяет не дать болезни приобрести тяжелую форму. Существуют разнообразные методы лабораторной и рентгено-функциональной диагностики, которые позволяют не только точно устанавливать вариант болезни, но и контролировать эффективность назначенного лечения. Лечение стало более эффективным. В прошлом остались капельницы и лекарства, имеющие много побочных эффектов. Теперь используется современная ингаляционная техника. Поэтому, как говорит главный детский пульмонолог страны, заведующий отделением пульмонологии МНИИ педиатрии и детской хирургии профессор Юрий Мизерницкий: «Бояться надо не факта постановки диагноза, а самой болезни. Своевременное и адекватное лечение позволяет достичь отличных результатов. Тогда не будет тяжелых инвалидизирующих форм и болезнь не будет угрожать жизни. Астма — серьезный диагноз, но, деликатно с ней обращаясь, можно обеспечить вполне благоприятный прогноз заболевания».
источник
Астма — это распространенное длительно текущее заболевание, которое может вызывать кашель, затруднение дыхания и одышку. Выраженность симптомов может быть различной. Большинству людей удается хорошо контролировать астму на протяжении длительного времени.
Среди взрослых в России бронхиальной астмой в среднем болеет 1 из 16 человек, среди детей — 1 из 11. До 14 лет заболевание чаще встречается у мальчиков, в более позднем возрасте, напротив, чаще болеют женщины.
Астма связана с воспалением дыхательных путей — бронхов (это маленькие трубочки, по которым воздух поступает в легкие и выходит наружу). При развитии бронхиальной астмы бронхи воспаляются и становятся более чувствительными, чем в норме.
При контакте с раздражителем, известным как триггер (см. ниже), дыхательные пути суживаются, мышцы вокруг них напрягаются, и происходит усиленное выделение липкой слизи (мокроты). Такие изменения в легких сопровождаются следующими симптомами:
- затруднение дыхания;
- кашель и хрипы;
- чувство заложенности (стеснения) в груди.
Тяжелое проявление симптомов известно как приступ бронхиальной астмы или обострение заболевания. Приступы астмы могут потребовать лечения в больнице, иногда они угрожают жизни, однако это случается редко.
Хроническое воспаление дыхательных путей у людей с астмой, со временем, может приводит к более постоянному сужению бронхов. Если вам поставили диагноз бронхиальной астмы в детстве, симптомы заболевания могут исчезнуть в подростковом возрасте. Однако, позже, болезнь может вернуться. Если в детстве признаки астмы были умеренными или тяжелыми, высока вероятность, что они сохранятся или появятся вновь на протяжении жизни. Хотя бронхиальная астма может впервые появиться в любом возрасте.
Полностью излечиться от бронхиальной астмы не возможно, однако существует много способов эффективного контроля за ее проявлениями. Лечение и профилактика астмы включают комбинацию лекарств, советы по изменению образа жизни, а также выявление и предотвращение контакта с возможными триггерами.
Проявления бронхиальной астмы варьируют от мягких до тяжелых. Многократное усиление симптомов называется приступом астмы.
Симптомы бронхиальной астмы:
- чувство нехватки воздуха (приступ удушья);
- чувство заложенности (стеснения) в груди (как будто она перетянута веревкой);
- свистящие хрипы при дыхании;
- кашель, особенно сильный ночью и ранним утром;
- появление приступов в ответ на физическую нагрузку, воздействие аллергена или другого триггера.
Вы можете испытывать один или несколько симптомов. Ухудшение состояния ночью или во время физической нагрузки, может говорить о плохом контроле над астмой или об утяжелении ее течения. Необходимо сообщить об этом лечащему врачу.
Тяжелый приступ бронхиальной астмы обычно развивается медленно. Прежде чем он достигнет своего апогея, проходит около 6–48 часов. Однако у некоторых людей выраженность симптомов нарастает быстро. Для приступа бронхиальной астмы характерны следующие признаки:
- усиливаются хрипы, заложенность в грудной клетке,
чувство нехватки воздуха; - ингаляторы неотложной помощи (содержащие сальбутамол,
фенотерол, тербуталин) помогает меньше, чем обычно; - уменьшается пиковая скорость выдоха (прочитайте подробнее
в разделе диагностика астмы).
Если вы заметили эти признаки, не игнорируйте их. Обратитесь за медицинской помощью или следуйте ранее полученным для таких случаев рекомендациям врача.
Признаки тяжелого приступа бронхиальной астмы:
- ингалятор неотложной помощи (содержащий сальбутамол, фенотерол, тербуталин) не помогает облегчить симптомы;
- свистящее дыхание, хрипы, кашель и чувство заложенность в груди (удушье) достигают максимума и беспокоят непрерывно;
- не хватает воздуха для того, чтобы говорить;
- учащается пульс;
- вы чувствуете тревогу и беспокойство;
- синеют губы и ногти на пальцах.
Вызовите скорую помощь по телефону 03 (112 или 911 с мобильного телефона), если у вас или у еще появились признаки тяжелого приступа бронхиальной астмы.
Не существует единственной причины бронхиальной астмы, но на вероятность ее развития могут влиять факторы окружающей среды и наследственность.
Риск бронхиальной астмы повышается, если:
- у вас в семье были случаи бронхиальной астмы или заболеваний, связанных с аллергией (атопических состояний), таких как экзема, пищевая аллергия или сенная лихорадка;
- вы сами страдаете аллергией, например, на пищевые продукты;
- в детстве вы болели бронхиолитом (распространенное детское заболевание легких);
- в детском возрасте подвергались действию табачного дыма, особенно, если мать курила во время беременности;
- вы родились недоношенным (особенно, если находились на искусственной вентиляции легких);
- имели низкий вес при рождении (меньше 2 кг).
Одни дети имеют меньший риск астмы, чем другие. Например, исследования показали, что у детей, редко принимавших антибиотики или живущих в сельской местности бронхиальная астма развивается реже. Ученые попытались объяснить этот факт с помощью гигиенической гипотезы.
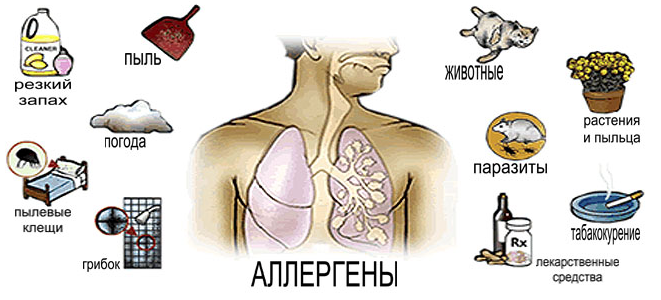
У каждого больного бронхиальной астмой есть свои триггеры (раздражители), которые вызывают появление симптомов. Зная эти триггеры, можно избегать контакта с ними. Виды триггеров:
- Инфекции верхних дыхательных путей и легких, причиной которых часто становится простуда или вирус гриппа.
- Аллергены: пыльца, пылевые клещи, шерсть животных, птичьи перья.
- Раздражители из воздуха: сигаретный дым, пары химических веществ и атмосферные загрязнения.
- Лекарства: обезболивающие, относящиеся к группе нестероидных противовоспалительных средств (НПВС), в частности аспирин и ибупрофен, у некоторых людей вызывают обострение бронхиальной астмы, хотя большинство людей переносят их хорошо. Детям до 16 лет не следует давать аспирин.
- Эмоциональные факторы: стресс или смех, могут провоцировать астму.
- Продукты, содержащие сульфиты. Сульфиты — это природные соединения, содержащиеся в некоторых продуктах и напитках. Также они иногда используются в качестве пищевых консервантов. Большое количество сульфитов содержится в концентрированных фруктовых соках, варенье, креветках и многих полуфабрикатах. Обычно больные бронхиальной астмой не реагирует на подобные триггеры, но есть люди, для которых эта группа раздражителей актуальна. Некоторые вина могут спровоцировать астму у восприимчивых людей.
- Погодные условия: резкое изменение температуры, холодный или загрязненный воздух, ветер, жаркая и влажная погода.
- Домашние условия: плесень и сырость, домашние пылевые клещи и бытовая химия для ковров и напольного покрытия.
- Физическая нагрузка: иногда люди замечают, что симптомы бронхиальной астмы усиливаются при выполнении физических упражнений.
- Пищевые аллергены: некоторые люди испытывают анафилактическую реакцию на орехи и другие продукты. Эти же аллергены могут вызывать серьезные приступы астмы.
Во время приступа бронхиальной астмы:
- мышечные пучки вокруг дыхательных путей сокращаются;
- нарастает воспаление и отек слизистой оболочки дыхательных путей;
- в бронхах образуется липкая слизь (мокрота), за счет чего еще больше суживается их просвет.
Сужение бронхов затрудняет прохождение воздуха во время дыхания, что сопровождается появлением характерных хрипов, однако не у всех больных астмой. Даже во время опасного для жизни приступа не всегда появляются хрипы при дыхании.
Приступ астмы может произойти в любой момент. Но обычно, за несколько дней до обострения можно заметить тревожные сигналы: усиление обычных симптомов, особенно в ночное время, а также частая потребность в использовании ингаляторов неотложной помощи (содержащих сальбутамол, фенотерол, тербуталин и др.).
При обнаружении характерных для бронхиальной астмы симптомов, лечащий врач, скорее всего, сразу поставит диагноз. Он может уточнить, когда и как часто проявляется заболевание, и не заметили ли вы триггеров (раздражителей), которые, возможно, запускают приступ астмы. Для подтверждения поставленного диагноза может быть проведен ряд исследований.
Спирометрия — это метод, позволяющий оценить, насколько эффективно работают легкие. Для исследования вас попросят дышать в аппарат, который называется спирометр.
Спирометр проводит два измерения: объем воздуха, который можно выдохнуть за одну секунду (объем форсированного выдоха за одну секунду — ОФВ1) и общее количество воздуха, которое вы выдыхаете (форсированная жизненная емкость легких — ФЖеЛ).
Для получения точных показателей, возможно, понадобиться сделать несколько выдохов. Результаты теста оценивают, сравнивая полученные данные с нормальными показателями дыхания для вашего возраста. Это позволяет выявить наличие препятствий в ваших дыхательных путях.
Иногда, после начальных изменений, вам дают воспользоваться ингалятором неотложной помощи (содержащим расширяющие бронхи вещества), а затем снова проводят измерения. Улучшение показателей после приема лекарства служит подтверждением диагноза.
Измерение пиковой скорости выдоха (пикфлоуметрия). Пикфлуометр — небольшое переносное устройство, которое используется для измерения того, как быстро вы можете выдохнуть (пиковой скорости выдоха ПСВ). При помощи пикфлоуметра можно самостоятельно вести дневник измерений ПСВ дома, а также дополнительно записывать в него свое самочувствие и выраженность симптомов. Эти наблюдения помогают выяснить, что провоцирует ухудшение астмы.
Если бронхиальная астма развилась в детстве, то симптомы могут стать почти незаметными или полностью исчезнуть в подростковом возрасте. В дальнейшем (но не всегда) симптомы бронхиальной астмы могут снова вернуться. Если заболевание развилось у взрослого человека, то, скорее всего, оно будет проявляться в той или иной степени до конца жизни.
Некоторые люди нуждаются в проведении дополнительных исследований, которые подтвердят диагноз бронхиальной астмы или выявят другие заболевания. Это поможет вам и вашему врачу правильно подобрать лечение.
Исследование чувствительности дыхательных путей показывает, как реагируют ваши дыхательные пути на контакт с триггером астмы. Вам могут предложить пройти провокационный тест с порошком маннитола, который основан на вдыхании возрастающих доз вещества. При бронхиальной астме маннитол вызывает спазм дыхательных путей. У детей в качестве провоцирующего фактора иногда используют физическую нагрузку.
После воздействия раздражителя при помощи спирометра измеряют ОФВ1 и ФЖЕЛ. Значительное уменьшение этих показателей свидетельствует о наличии бронхиальной астмы.
Оценка воспаления дыхательных путей складывается из двух этапов:
- Анализ мокроты. Врач может взять образец мокроты для проверки наличия воспаления в легочной ткани.
- Определение концентрации оксида азота. Высокий уровень оксида азота в выдыхаемом воздухе может быть признаком воспаления дыхательных путей.
Аллергические пробы: кожные пробы или анализ крови позволят подтвердить связь бронхиальной астмы с аллергией, например, на пылевых клещей, пыльцу или продукты питания.
Если ваше состояние заметно улучшается в отпуске или в выходные дни, возможно, у вас профессиональная бронхиальная астма. Вероятность развития профессиональной астмы наиболее высока у работников таких специальностей, как:
- маляры;
- пекари и кондитеры;
- медсестры;
- работники химической отрасли;
- работающие с животными;
- сварщики;
- работники пищевой промышленности;
- профессии, связанные с деревообработкой.
Для установления диагноза профессиональной бронхиальной астмы врач может попросить пациента измерить пиковую скорость выдоха на работе и дома. Для подтверждения диагноза может потребоваться осмотр специалиста, занимающегося профессиональной патологией (профпатолога). Возможно проведение дополнительных исследований для выявления аллергии на вещества, вызывающие профессиональную бронхиальную астму.
Цель лечения заключается в том, чтобы постоянно держать астму под контролем. Все люди, страдающие бронхиальной астмой, могут вести полноценную жизнь без ограничений. Для этого существует доступное и эффективное лечение, способное избавить вас от симптомов болезни.
Лечащий врач должен подобрать лечение индивидуально, в соответствии с выраженностью ваших симптомов. В некоторых случаях вам потребуется использовать более сильные препараты, чем обычно. Вам должны предложить:
- направление на консультацию к специалистам, которые занимаются лечением и диагностикой бронхиальной астмы (пульмонолога, возможно, аллерголога и профпатолога);
- доступную и полную информацию о заболевании и о том, как его контролировать;
- возможность участвовать в выборе схемы лечения;
- регулярное обследование (не реже одного раза в год) для контроля за вашим состоянием и эффективностью лечения астмы;
- письменный план действий при астме, составленный совместно с вашим врачом.
Также важно, чтобы врач объяснил, как правильно пользоваться ингалятором, поскольку это является неотъемлемым условием эффективного лечения.
Во время первых посещений лечащий врач должен составить для вас индивидуальный план контроля за бронхиальной астмой. Если вы находились в больнице приступа астмы, ваш план действий должен быть скорректирован перед выпиской домой.
Индивидуальный план действий при астме должен содержать информацию о лекарствах, которые необходимо принимать. В нем должны быть перечислены признаки ухудшения состояния и ваши действия при развитии приступа астмы. Этот план должен корректироваться лечащим врачом в зависимости от вашего состояния, по крайней мере, один раз в год. При ухудшении самочувствия — чаще.
Если у вас есть пикфлуометр, это облегчит самоконтроль за астмой. Тогда, вы должны регулярно измерять и записывать пиковую скорость выдоха (ПСВ), что дает более достоверные данные о состоянии дыхательных путей, чем симптомы.
Ингаляторы обычно используют для лечения бронхиальной астмы. Это устройства, которые доставляют лекарства непосредственно в дыхательные пути через рот, при вдохе. Это очень эффективно, так как большая часть лекарственного средства сразу попадает в легкие, и только остаточные количества (следы) препарата могут распространяться по организму.
Ингаляторы несколько отличаются друг от друга по механизму действия. Врач должен обучить вас правильно пользоваться выбранным устройством. Подобная консультация должна проводиться не реже одного раза в год.
Спейсеры — устройства, который улучшают работу ингаляторов. Многие ингаляторы выпускают струю аэрозоля во время нажатия. Они работают лучше, если снабжены спейсером, который увеличивает количество препарата, достигающего легких, и снижает риск побочных эффектов. У некоторых людей использование ингаляторов вызывает трудности, и спейсеры помогают им. Спейсер часто рекомендуют и тем, кто хорошо справляется с применением ингаляторов, поскольку это приспособление улучшают поступление препарата в легкие.
Спейсеры — это пластиковые или металлические контейнеры с мундштуком на одном конце и отверстием для ингалятора на другом. Препарат сначала распыляется внутри спейсера, а затем вдыхается через мундштук. Спейсеры также понижают вероятность развития молочницы во рту и горле — одного из побочных эффектов противоастматических лекарств.
Ингаляторы неотложной помощи необходимы для быстрого облегчения симптомов астмы. Такие ингаляторы обычно содержат препараты группы β. Их действие заключается в расслаблении мышц, окружающих дыхательные пути. После контакта с лекарством дыхательные пути расширяются, что облегчает прохождение по ним воздуха. К лекарствам быстрого действия относятся, например, сальбутамол и тербуталин.
Они являются достаточно безопасными средствами с немногими побочными эффектами, если ими не злоупотреблять. Однако, при хорошем контроле над астмой, потребность в этих препаратах возникает редко. Если вы пользуетесь ингаляторами для неотложной помощи чаще трех раз в неделю, необходимо пересмотреть ваше лечение. Каждый страдающий бронхиальной астмой должен иметь с собой ингалятор неотложной помощи (часто имеют синюю маркировку).
Ингаляторы для поддерживающего лечения действуют длительно, уменьшая воспаление и снижая чувствительность дыхательных путей, что препятствует развитию приступов астмы. Такие препараты вы должны использовать ежедневно. Максимальный эффект развивается спустя некоторое время от начала приема. В этот период, может иногда возникать потребность в ингаляторах неотложной помощи (сальбутамол, тербуталин и др.), чтобы снять симптомы астмы. Однако если такие случаи участились, необходимо пересмотреть схему лечения.
Ингаляторы для поддерживающего лечения обычно содержат лекарства, которые называются ингаляционные глюкокортикостероиды. Например: беклометазон, будесонид, флутиказон и мометазон. Ингаляционные препараты для поддерживающего лечения часто выпускают во флаконах с коричневой, красной или оранжевой маркировкой.
Поддерживающее лечение обычно назначается, если вы:
- ощущаете симптомы бронхиальной астмы чаще, чем два раза в неделю;
- хотя бы раз в неделю просыпаетесь ночью астмы;
- испытываете потребность в ингаляторе неотложной помощи чаще, чем два раза в неделю.
Курение может снизить эффективность лекарств для базисной терапии.
Ингаляционные кортикостероиды в редких случаях могут стать причиной развития грибковой инфекции (молочницы) в ротовой полости и горле, поэтому необходимо тщательно промывать рот после использования лекарства.
Бронхолитики длительного действия. В случаях, когда бронхиальная астма не поддается лечению, врач может увеличить дозы препаратов для поддерживающего лечения. Если это не помогает, может быть дополнительно назначен ингалятор, содержащий лекарство, расширяющее бронхи — бронхолитик длительного действия (β длительного действия), например, формотерол, сальметерол. Эти лекарства действуют также, как ингаляторы неотложной помощи, но их эффект длиться дольше — до 12 часов.
Бронхолитики длительного действия используются только в сочетании с ингаляционными кортикостероидами, и никогда не применяются для лечения в качестве единственного препарата. Исследования подтвердили, что использование только бронхолитиков длительного действия увеличивает вероятность возникновения приступа бронхиальной астмы и частоту смертельных случаев. Врач может назначить вам комбинированный ингалятор, который содержит сразу ингаляционный кортикостероид и бронхолитик длительного действия. К таким средствам относятся: серетид, симбикорт и фостер.
Другие препараты для базисной терапии. Если лечение бронхиальной астмы остается неэффективным, назначают дополнительные препараты. Существует две альтернативные группы средств:
- антагонисты лейкотриеновых рецепторов (монтелукаст) — таблетки, которые блокируют химические процессы, вызывающие воспаление в легочной ткани;
- теофиллины — таблетки, которые расширяют просвет дыхательных путей, расслабляя мышцы вокруг них.
Если бронхиальная астма не поддается лечению, могут быть назначены системные кортикостероиды (гормональные таблетки для приема внутрь). Такое лечение должно проходить только под контролем пульмонолога. Длительное применение подобных средств может вызвать серьезные побочные эффекты, поэтому лечение системными кортикостероидами используется только после того, как все другие средства оказались неэффективными. Ниже приведена информация о побочных эффектах препаратов этой группы.
Непостоянный прием системных кортикостероидов. Большинству людей требуется прием системных кортикостероидов только в течение 1–2 недель. Как только наступит улучшение, можно возвращаться к прежнему лечению.
Омализумаб, также известный как ксолар, — это один из первых препаратов нового поколения. Он связывается с белком, участвующим в иммунном ответе, уменьшает его концентрацию в крови. Это приводит к снижению вероятности развития иммунной реакции. Согласно GINA-2011 (Глобальной стратегии лечения и профилактики бронхиальной астмы) при поддержке Российского респираторного общества, омализумаб (Ксолар) рекомендуется людям с тяжелым течение аллергической бронхиальной астмы, принимающим ингаляционные кортикостероиды.
Омализумаб вводят в виде инъекций каждые недели. Препарат может быть назначен только врачом. Если в течение 16 недель омализумаб не привел к улучшению состояния больного, лечение следует прекратить.
Бронхиальная термопластика — новый метод лечения астмы, который пока не получил широкого распространения (в Российских клиниках не проводится). В некоторых случаях используется для лечения тяжелой бронхиальной астмы и позволят бороться с сужением дыхательных путей.
Процедура проводится после приема успокаивающих (седативных) препаратов или под общей анестезией. Бронхоскоп — полую трубку, содержащий зонд, вводят через рот или нос в дыхательные пути. Зонд касается стенок бронхов и нагревается. Как правило, для достижения эффекта бывает достаточно 3 сеансов термопластики, с промежутками между ними не менее 3 недель.
Существует ряд доказательств, что термопластика снижает вероятность приступов и улучшает качество жизни больных тяжелой астмой. Однако отдаленный риск и польза от процедуры пока не достаточно изучены. Обсудите подробности проведения термопластики с врачом.
Препараты для неотложной помощи (β бымтрого действия) — безопасные и эффективные лекарства, которые имеют немного побочных действия, при умеренном использовании. Основные нежелательные эффекты включают: легкое дрожание рук, головную боль, мышечные спазмы. Чаще они возникают при приеме больших доз препаратов неотложной помощи и длятся в течение нескольких минут.
Лекарства для поддерживающего лечения (ингаляционные кортикостероиды) являются безопасными в небольших количествах, однако могут вызывать побочные действия при длительном приеме высоких доз. Основной побочный эффект — это грибковая инфекция (кандидоз) полости рта или горла. Также может возникнуть осиплость голоса. Чтобы избежать этих побочных действий, используйте спейсер или ополаскивайте полость рта водой после применения ингалятора.
Врач должен подобрать для вас лечебную программу, польза от которой будет превышать риск побочного действия препаратов. Также врач расскажет, как свести возможные негативные эффекты от лечения к минимуму.
Бронхолитики длительного действия могут вызывать побочные эффекты, схожие с лекарствами для неотложной помощи: легкое дрожание рук, головную боль и мышечные спазмы. Врач обсудит с вами риск и пользу от приема данных препаратов. Перед началом лечения врач обследует вас и, в дальнейшем, будет наблюдать за вашим состоянием. В случае если бронхолитик длительного действия оказался неэффективным, следует прекратить его применение.
Известно, что таблетки теофиллина вызывают у некоторых людей такие побочные действия, как головную боль, тошноту, бессонницу, рвоту, раздражительность и расстройство желудка. Этих негативных эффектов можно избежать, уменьшая дозу.
Антагонисты лейкотриеновых рецепторов (например, монтелукаст), как правило, не вызывают побочных эффектов, хотя сообщалось о случаях расстройства желудка, возникновении жажды и головной боли.
Системные кортикостероиды становятся опасными для здоровья при длительном (более трех месяцев) или частом применении (три или четыре курса за год). Побочные эффекты включают:
- остеопороз (хрупкость костей);
- повышение артериального давления (артериальная гипертензия);
- диабет;
- увеличение веса;
- катаракта и глаукома (заболевания глаз);
- истончение кожи;
- легкие кровоподтеки (синяки);
- мышечная слабость.
Для снижения вероятности побочных действий:
- соблюдайте сбалансированную диету, с большим содержанием кальция;
- поддерживайте нормальный вес;
- прекратите курить (если курите);
- регулярно выполняйте физические упражнения. Кроме того, необходимо периодически проходить обследование у врача для проверки артериального давления, исключения диабета и остеопороза.
При подозрении на профессиональную бронхиальную астму вас должны направить к пульмонологу или специалисту по профессиональной патологии, чтобы подтвердить диагноз. Информация о профессиональном заболевании должна быть передана в федеральную инспекцию труда при Министерстве труда и социальной защиты Российской Федерации.
Работодатель несет ответственность за профилактику профессиональных заболеваний. В ряде случаев, можно избежать контакта с веществом, виновным в развитии у вас симптомов или предпринять другие меры. Однако, вам, возможно, придется сменить работу или должность, чтобы оказаться как можно дальше от той среды, в которой появились первые признаки заболевания. Сделать это нужно как можно быстрее, в течение 12 месяцев с момента появления первых очевидных симптомов бронхиальной астмы.
Некоторые заболевшие профессиональной бронхиальной астмой имеют право на страховые выплаты по закону «Об обязательном социальном страховании от несчастных случаев на производстве и профессиональных заболеваний».
Что делать в случае развития приступа астмы, и как распознать его приближение, должно быть написано в вашем индивидуальном плане действий при астме.
Лечение приступа бронхиальной астмы, как правило, заключается в принятии одной или нескольких доз препарата неотложной помощи. Если состояние продолжает ухудшаться, необходима госпитализация в больницу. Для лечения в больнице используют кислород, препараты для неотложной помощи (бронхолитики быстрого действия) и лекарства для поддерживающей терапии, чтобы вновь взять астму под контроль.
О том, что делать, если во время приступа астмы под рукой нет лекарства, читайте здесь .
После развития приступа астмы, нужно пересмотреть индивидуальный план действий, чтобы выяснить причину ухудшения и скорректировать лечение.
Для лечения бронхиальной астмы предложено много дополнительных способов:
- дыхательные упражнения;
- традиционная китайская медицина;
- акупунктура;
- ионизаторы воздуха — устройства, которые превращают молекулы воздуха в ионы при помощи электрического тока;
- техника Александера — комплекс упражнений, обучающий правильным движениям тела;
- гомеопатия;
- пищевые добавки.
Однако существует мало доказательств эффективности перечисленных методов лечения, кроме дыхательных упражнений. Есть множество примеров того, что дыхательные упражнения, в том числе и те, которые описаны физиотерапевтами, в йоге и методе Бутейко (технике поверхностного дыхания), уменьшают выраженность симптомов и необходимость препаратов для неотложной помощи.
Бронхиальная астма имеет непостоянное течение: состояние может то ухудшаться, то улучшаться. Бывает так, что на протяжении многих лет человек чувствует себя хорошо и только во время приступов испытывает симптомы астмы. Держать астму под контролем вам помогут приведенные ниже советы.
Забота о своем здоровье — это неотъемлемая часть повседневной жизни. Это то, что вы делаете каждый день, чтобы сохранить хорошую физическую форму и душевное равновесие, предотвратить болезнь и избежать несчастного случая, вовремя справиться с легким недомоганием или длительной болезнью. Люди, страдающие хроническими заболеваниями, значительно улучшают свое качество жизни, если следят за здоровьем. Это помогает им уменьшить боль, беспокойство, депрессию и усталость, долгие годы вести активный образ жизни и быть независимыми.

Поскольку бронхиальная астма — это длительно протекающее заболевание, вам придется часто обращаться к врачу. Доверительные отношения с ним дадут возможность легко обсуждать все симптомы и проблемы. Чем больше информации о своем здоровье вы расскажете врачу, тем лучше он сможет вам помочь.
Всем людям с хроническими заболеваниями, такими как бронхиальная астма, рекомендовано каждую осень делать прививку от гриппа. Также рекомендуется пройти пневмококковую вакцинацию, предотвращающую развитие серьезного заболевания легких — пневмококковую пневмонию.
Если вы курите и имеете астму, необходимо отказаться от курения. Это позволит значительно снизить тяжесть и частоту симптомов заболевания. Курение также уменьшает эффективность лечения бронхиальной астмы. Если вы не курите и имеете астму, постарайтесь избегать воздействия табачного дыма.
Исследования показали, что используя специальные препараты (например, никотиновые пластыри, жевательные пастилки и др.), бросить курить легче. Помощь в борьбе с курением может оказать Консультативный центр помощи в отказе от потребления табака (КТЦ). Чтобы позвонить туда наберите бесплатный номер 8-800- и попросите переключить вас на специалистов КТЦ. Кроме того, в последние годы помощь в борьбе с вредными привычками бесплатно оказывают врачи центров «Здоровье», расположенных во всех городах России, а также в кабинетах по борьбе с потреблением табака, которые создаются на базе территориальных поликлиник.
Симптомы бронхиальной астмы часто усиливаются ночью, заставляя вас просыпаться из-за кашля и чувства стеснения (заложенности) в груди. Врач должен назначить вам лечение, которое уменьшит симптомы, поможет контролировать астму и улучшит ваш сон.
Если симптомы бронхиальной астмы возникают у вас во время физической нагрузки, сообщите об этом своему лечащему врачу. Он может пересмотреть ваш индивидуальный план действий при астме с учетом новых симптомов, чтобы сохранить контроль за заболеванием.
Врач может дать следующие рекомендации:
- использовать ингалятор для неотложной помощи (обычно, флакон с голубой маркировкой) за 10–15 минут до нагрузки и, повторно, спустя 2 часа непрерывных упражнений, либо после окончания тренировки;
- отдавать предпочтение интенсивным, но кратковременным нагрузкам, при этом не забывать о полноценной разминке;
- тренироваться в помещениях с влажнным воздухом, например, в бассейне;
- дышать через нос для того, чтобы избежать гипервентиляции (слишком глубокого и быстрого дыхания).
Большинство людей с бронхиальной астмой могут питаться здоровой пищей без ограничений. Но, в редких случаях, в основе развития болезни лежит пищевая аллергия. Тогда приходится исключать из своего рациона: коровье молоко, яйца, рыбу, моллюски, дрожжевые продукты, орехи, некоторые красители и консерванты. Однако такие ситуации возникают редко.
Внимательно наблюдая за своим самочувствием, а также, пользуясь пикфлуометром, постарайтесь определить триггеры, которые вызывают ухудшение астмы. Безусловно, некоторых триггеров, например загрязнения воздуха, вирусных инфекций или погодных условий избежать крайне сложно. Однако, свести к минимуму контакты с другими раздражителями, такими как пылевые клещи, споры грибков или шерсть домашнего питомца, под силу каждому.
Противоастматические препараты безопасны для беременных женщин и не угрожают внутриутробному развитию ребенка. В связи с изменениями, которые происходят в организме при беременности, бронхиальная астма тоже может менять свое течение. Выраженность симптомов может усиливаться, снижаться или оставаться неизменной.
Женщины испытывают наиболее тяжелые проявления астмы, как правило, между 24 и 36 неделями беременности. В течение последнего месяца беременности симптомы значительно уменьшаются. Только у 10% женщин бронхиальная астма дает о себе знать во время родов, но в таких ситуациях обычно бывает достаточно использования ингаляторов для неотложной помощи.
Вы должны придерживаться того же лечения, которое было эффективно до наступления беременности, поскольку безвредность противоастматических препаратов при беременности и при кормлении грудью доказана. Исключением являются только антагонисты лейкотриеновых рецепторов, безопасность которых еще не подтверждена.
Однако, в особых случаях, лечащий врач может назначить вам и антагонисты лейкотриеновых рецепторов, если их прием ранее помогал контролировать астму. Считается, что риск от этих лекарств меньше, чем опасность для здоровья женщины и плода при развитии обострения бронхиальной астмы.
Запущенная бронхиальная астма может негативно повлиять на качество вашей жизни и привести к:
- усталости;
- снижению или потере трудоспособности;
- психологическим проблемам, в том числе стрессу, повышенной тревожности и депрессии.
Если астма значительно снижает качество жизни, обратитесь к врачу. Возможно необходимо внести изменения в лечение и ваш индивидуальный план действий при астме, для усиления контроля над заболеванием.
В редких случаях бронхиальная астма может иметь тяжелые осложнения:
- пневмония (воспаление легких);
- коллапс (сжатие) части или целого легкого;
- дыхательная недостаточность (содержание кислорода в крови становится опасно низким или уровень углекислого газа — слишком высоким);
- астматический статус (тяжелый приступ астмы, который не поддается лечению).
Все перечисленные осложнения опасны для жизни и требуют лечения.
От Бронхиальной астмы умирает 250 000 человек в год во всем мире. В России один из самых высоких коэффициентов смертности от этого заболевания — 1,5–2 на 100 000 населения.
С помощью сервиса НаПоправку вы можете выбрать пульмонолога для лечения и даигностики астмы.
источник