Бронхиальная астма — одно из самых распространённых хронических заболеваний: в мире, по данным ВОЗ, от него страдают не менее 300 млн человек. Астма собирает вокруг себя множество мифов и суждений, и наиболее частые из них прокомментировал Сергей Бабак, профессор, д.м.н., врач-пульмонолог Центра респираторной медицины.
- Астма — детское заболевание и ее часто «перерастают».
Примерно в 90% случаев астма начинается с детского возраста. В период созревания организма она может никак себя не проявлять, но это не означает, что болезнь отступила. В более старшем возрасте астма может снова дать о себе знать при тяжёлой пневмонии, выраженном стрессе, после родов или в период угасания фертильной функции у женщин. Внезапные проявления астмы в 45–50 лет чаще всего означают, что человек был астматиком с детства.
Редко, примерно в 10% случаев, астма развивается в зрелом и пожилом возрасте — после 65–70 лет. У пациентов накапливаются изменения ответа бронхов на внешнюю среду, которые со временем могут привести к развитию заболевания.
- Без аллергии астмы не бывает.
Такой стереотип возник не случайно: чаще всего астма действительно возникает на фоне аллергии. Однако врачи выделяют пять клинических фенотипов бронхиальной астмы, и только один из них аллергический. Например, астма, которая развивается в зрелом возрасте — это не аллергическая астма.
Астма — гетерогенное заболевание, она может вызываться разными воздействиями. Речь идет о значительном сужении дыхательных путей, которое устраняется спонтанно или под влиянием лечения. Психосоматическими заболеваниями занимаются психологи, неврологи, психиатры. Астму эти врачи не лечат, с ней работают аллергологи и пульмонологи.
- Астма — последствие частых простуд и недолеченных бронхитов.
При частых простудах развивается другое заболевание — хроническая обструктивная болезнь лёгких (ХОБЛ). А астма чаще возникает на фоне аллергии, которая переключилась на бронхи.
В редких случаях частые и недолеченные простуды запускают сложный рецепторный механизм, и возникает так называемая астма физического усилия. В этом случае пациент сталкивается с затруднённым дыханием и кашлем при физических нагрузках.
- Астма — наследственная болезнь.
Астма наследуется от ближайших родственников — то есть напрямую от родителей, не через поколения. Если родители астматики, то вероятность, что у ребёнка будет такой же диагноз, превышает 90%. Интересно, что эта статистика касается в основном первого ребёнка. У второго и последующих детей астмы может не быть. Однозначного объяснения этому явлению пока нет.
- Препараты, которые необходимо принимать пациентам с астмой, вызывают привыкание, так что лучше обходиться без них.
Без лекарства лечение астмы невозможно. Во-первых, препарат, который купирует приступ удушья, даёт астматикам ощущение безопасности. Когда такая уверенность есть, спазм скорее всего не случится, а если и случится, то пациент сможет с ним справиться. Во-вторых, лекарство от астмы необходимо, чтобы контролировать заболевание и не давать ему усиливаться в ответ на внешние факторы.
Препараты от астмы не вызывают привыкания. Они безопасны для пациента, не попадают в кровь и не влияют на внутренние органы, потому что действуют локально в дыхательных путях, куда доставляются с помощью специальных устройств. Это очень важный технологический момент: правильно подобранное лекарство в неправильном ингаляторе не окажет никакого эффекта. Ингаляторы выпускают и крупные глобальные медицинские компании, такие, как Philips Respironics, и более мелкие локальные производители. Такие приборы позволяют быстрее вводить лекарство и сокращают время процедуры.
- Если пациент пользуется ингалятором, значит, лечение астмы под контролем
Как показывает практика лечения астмы, недостаточно разработать действующее вещество и поместить его в ингалятор: врач должен подобрать подходящее для пациента устройство и обучить им пользоваться.
Ингаляторы бывают несколько типов – наиболее распространенными являются порошковые и небулайзеры. Порошковый подходит только пациентам, которые самостоятельно могут сделать сильный вдох, иначе лекарство осядет во рту и не попадёт в дыхательные пути. Поэтому тем, кто не может контролировать силу вдоха (ослабленные, пожилые люди, дети и т.д.) необходима другая технология — небулайзер. В нём используются жидкие лекарства, которые превращаются в облачко мелкодисперсных частиц. Для многих категорий пациентов небулайзер становится приоритетным, а иногда и единственным способом приёма лекарства.
- Вылечить астму нельзя.
Есть бытовое значение слова «вылечить», а есть медицинское. В бытовом смысле вылечить — значит избавить от болезни навсегда. Обычно это касается острых заболеваний: простуд, пневмонии и т.д. — они приходят и уходят. Но для хронических заболеваний такое понимание некорректно.
Вопрос лечения хронических заболеваний с медицинской точки зрения сводится к созданию условий, в которых пациент по своим возможностям, продолжительности жизни, ощущениям от жизни не уступает человеку без такого же диагноза.
В бытовом смысле астму вылечить нельзя — она никуда не уйдёт. Но с медицинской точки зрения можно — подобрать лекарство для регулярного приёма, которое будет блокировать воспаление и предупреждать приступы удушья. Тогда пациент сможет находиться в любой среде, заниматься любой физической активностью наравне со здоровыми людьми.
источник
Вполне возможно, ваш «хронический бронхит», аллергия или частые простуды — это и есть астма. Просто еще не диагностированная. Вообще в мире, по данным ВОЗ, астмой страдает 235 миллионов человек. То есть примерно 5% населения земного шара.
Отечественная система здравоохранения (особенно в «бесплатной» своей части) до сих пор работает так, чтобы не портить статистику. И поэтому официальный диагноз «бронхиальная астма» получают примерно двое из десяти действительно болеющих. Пока вы однажды не упадете с приступом удушья, участковый терапевт будет лечить вас от бронхита. Почему-то многие врачи свято убеждены: если нет удушья, значит, нет и астмы.
Антон Родионов, к.м.н, доцент кафедры факультетской терапии №1 Первого МГМУ им. Сеченова, автор книги «Лекарства: как выбрать нужный и безопасный препарат» объясняет, почему бессмысленно лечиться «от бронхита» по 6 месяцев в году.
Как заподозрить астму у себя
Многие полагают, что бронхиальная астма — это болезнь, которая обязательно проявляется приступами удушья. Это очень досадное заблуждение. Самый частый симптом астмы — это хронический сухой или малопродуктивный кашель, который возникает чаще ночью или после контакта с аллергеном.
Давайте перечислим признаки, которые встречаются у пациентов с бронхиальной астмой. Чем больше таких признаков, тем выше вероятность, что у вас именно астма, а не что-нибудь еще:
- У вас отягощенная наследственность — кто-то из родных аллергик или страдает астмой.
- У вас аллергия — все равно на что и все равно в какой форме (кожная сыпь от апельсинов или насморк от книг).
- У всех кашель при простуде проходит за неделю, а вы после каждого ОРВИ кашляете месяц и больше, причем ни антибиотики, ни отхаркивающие препараты не помогают.
- Вы просыпаетесь по ночам из-за сухого кашля или просто из-за того, что душно.
- Физическая нагрузка или выход на мороз вызывают приступы кашля или затруднение дыхания. Возможно, речь идет о холодовой астме или астме физического усилия.
Если вы узнали себя по этому описанию, обратитесь к врачу для обследования. Для обследования, а не просто «послушать»!
Признаны два метода диагностики: спирометрия (исследование функции внешнего дыхания) и выявление маркеров аллергии — эозинофилов — в мокроте. Но и эти исследования интерпретировать не так уж просто.
Если сделать спирометрию в момент обострения, то прибор покажет сужение бронхов (бронхиальную обструкцию), затем надо вдохнуть бронхорасширяющий препарат через ингалятор и повторить исследование через 20-30 минут. Если проходимость бронхов увеличилась, значит, можно ставить диагноз астмы.
Спирометрия без бронхорасширяющих препаратов большого смысла не имеет. Как, собственно, и измерение вне приступа или обострения болезни. Если у вас, например, ухудшения возникают по ночам, а днем вам дышится хорошо, то спирометрия ничего не покажет. Надо бы повторить исследование в другой ситуации, провести «провокационную пробу» (в России ее практически не делают) или ориентироваться на другие критерии.
Выявление в мокроте эозинофилов — это очень важный диагностический критерий. Но если нет мокроты, то и анализ невозможен.
Тогда остается еще один хороший аргумент для постановки диагноза — пробное лечение бронхорасширяющим препаратом. Врач может порекомендовать пациенту ингаляции бронходилататоров (сальбутамол, фенотерол) в момент затруднения дыхания или приступа кашля. Если помогает, то диагноз астмы становится весьма вероятным.
Астма физического усилия — особая ситуация. Тут диагноз просто подтверждается: делается эргоспирометрия — оценка функции внешнего дыхания (ФВД) под физической нагрузкой.
источник
Приблизительно у 50% заболевших астма начинается до 3-летнего возраста и почти у всех — до 7 лет. Симптомы астмы (в том числе постоянный кашель) иногда наблюдаются задолго до постановки правильного диагноза, но их могут относить к повторным пневмониям или к «обструктивному бронхиту».
До пубертатного периода астма отмечается у мальчиков в 2-3 раза чаще, чем у девочек. После пубертатного периода частота ее возникновения возрастает у девушек.
1. Сезонность приступов с сопутствующим ринитом (предполагает аллергию на пыльцу).
2. Ухудшение состояния после посещения дома (квартиры), где держат домашних животных (предполагает аллергию на шерсть животных).
3. Возникновение свистящего дыхания, когда пылесосят ковры или застилают кровать (предполагает аллергию на клещей).
4. Появление симптоматики при нахождении в сырых подвалах или в амбарах (предполагает аллергию на плесень).
Фармакологические:
— метахолин (стимуляция мускариновых рецепторов гладкой мускулатуры бронхов)
— гистамин (прямой бронхоконстрикторный эффект и рефлекторная стимуляция блуждающего нерва).
Физические:
— физическая нагрузка;
— гипервентиляция холодным воздухом;
— ингаляция дистиллированной воды, распыленной ультразвуком.
Проба с аллергенами:
— аллерген кошачьей шерсти или сорняков.
Этот тест разработан для детей младшего возраста с низкой познавательной функцией или детей с недостаточным развитием, которым сложно адекватно выполнить стандартную спирометрию. Больной дышит неувлажненной газовой смесью, состоящей из 12% кислорода и 88% азота, в течение 10 мин или до тех пор, пока насыщение кислородом, измеренное с помощью пульсовой оксиметрии, не упадет до 88%. Сухой, бедный кислородом воздух действует как провокатор бронхоспазма, и неспособность дышать такой смесью в течение 10 мин указывает на заболевание с гиперреактивностью дыхательных путей.
Очень высокая, но нередко его не распознают. У детей с астмой явные симптомы бронхоспазма (кашель, чувство стеснения в груди, свистящее дыхание и одышка) отмечаются после физической нагрузки в 70-90% случаев, хотя изменение функциональных легочных проб может быть обнаружено почти у 100%. У детей с атопической бронхиальной астмой частота бронхоспазма, индуцированного физическим напряжением достигает 40%.
Наличие бронхоспазма, индуцированного физическим напряжением предполагают, если после 6 минут интенсивной физической нагрузки концентрация ПСВ или ОФВ, снижается более чем на 15%. Физической нагрузкой могут служить бег на месте или тредмил (15% наклона при нагрузке 3-4-й степени), езда на велотренажере или бег взад-вперед по коридору. Пиковую скорость выдоха определяют каждые 2-3 мин с помощью простого пикфлуометра или спирометра. Максимальное снижение показателей (ПСВ и ОФВ) при Бронхоспазм, индуцированный физическим напряжением обычно происходит после 5-10 мин нагрузки. Если у больного отмечается падение пиковой скорости выдоха и, возможно, появление свистящего дыхания, в целях уточнения диагноза назначают два вдоха агониста бета-адренорецепторов для снятия бронхоспазма.
Патогенез бронхиальной обструкции у больных астмой и последовательность событий, которые приводят к астматическому состоянию, до конца еще не поняты. По-видимому, приступ аналогичен поздней реакции после воздействия на бронхи вдыхаемого аллергена. Существуют три основных компонента формирования бронхиальной обструкции — бронхоспазм, отек слизистой оболочки и закупорка дыхательных путей густым секретом. Вероятно, эти нарушения возникают вторично после освобождения медиаторов воспаления из тучных клеток и эозинофилов. Медиаторы тучных клеток включают в себя гистамин, лейкотриены, фактор активации тромбоцитов и нейтрофильный хемотаксический фактор. Из эозинофилов высвобождаются главный основной белок и эозинофильный катионный белок.
1. Аспирационную пневмонию, особенно у ребенка с повреждением нервной системы, у которого более высока вероятность возникновения желудочно-пищеводного рефлюкса. Если прослеживается четкая связь начала приступов с временем кормления, не исключено наличие трахеопищеводного свища.
2. Облитерирующий бронхиолит (длительное свистящее дыхание, появляющееся обычно после перенесенной вирусной инфекции).
3. Бронхопульмональную дисплазию (особенно если в неонатальном периоде проводились длительная оксигенотерапия и искусственная вентиляция легких).
4. Цилиарную дискинезию (особенно если имеются рецидивирующий средний отит, синусит или транспозиция внутренних органов, situs viscerum inversus).
5. Врожденные пороки развития (в том числе трахеобронхиальные аномалии и трахеобронхомаляция, легочные кисты и патология средостения).
6. Муковисцидоз (если сочетаются рецидивирующее свистящее дыхание, задержка развития, хроническая диарея или повторные пневмонии).
7. Врожденные пороки сердца (особенно пороки с большим сбросом слева направо).
8. Аспирация инородного тела (если сочетается с острым эпизодом удушья у ребенка старше 6 месяцев).
9. Сосудистые кольца (особенно если стридор появляется в положении лежа на спине).
Какие клинические признаки более всего коррелируют с тяжестью заболевания дыхательных путей при приступе астмы?
— Значительное увеличение частоты дыхания.
— Выраженное втягивание подвижных участков грудной клетки (особенно грудино-ключично-сосцевидное втягивание).
— Нарушения сознания (возбуждение, сонливость).
— Уменьшение выраженности хрипов (если скорость потока воздуха очень низкая, хрипы могут отсутствовать).
— Увеличение парадоксального пульса. Он определяется при измерении артериального давления, когда наблюдается разница между давлением, при котором систолическое давление начинает прослушиваться как отдельные перемежающиеся тоны, и систолическим давлением, которое прослушивается как тоны при каждом ударе сердца. В норме он менее10 мм рт. ст.
Это парадоксальное движение вовнутрь (втягивание) краев ребер при вдохе. Данный симптом наблюдается у детей с тяжелой астмой, бронхиолитом и другими состояниями, при которых обструкция нижних дыхательных путей приводит к чрезмерному раздуванию легких и уплощению диафрагмы. В результате изменения механики дыхания края ребер втягиваются больше, чем приподнимаются при сокращении диафрагмы.
По статистическим данным, наиболее вероятный диагноз у детей старше 2 лет, у которых впервые возникло свистящее дыхание, — это астма; у детей младше 2 лет — бронхиолит. Рентгенографию грудной клетки часто рекомендуют проводить при первом эпизоде свистящего дыхания, чтобы исключить другие диагнозы (например пневмонию, аспирацию инородного тела). Однако в большинстве случаев, если клиническая картина соответствует бронхиолиту или бронхиальной астме, рентгенография не добавляет новой информации, необходимой для диагностики и лечения. Рентгенография грудной клетки больному с впервые отмечающемся свистящим дыханием показана в тех случаях, когда:
1. На основании данных физикального обследования предполагается другой диагноз (например выраженная лимфаденопатия, по наличию которой можно заподозрить опухоль средостения; пальцы в виде «барабанных палочек», свидетельствующие о хроническом заболевании органов дыхания; тимпанит при перкусии, указывающий на пневмоторакс; крепитация в надключичной области, указывающая на пневмомедиастинум).
2. Обнаруживается выраженная асимметрия дыхательных шумов.
3. Имеет место подозрение на пневмонию (высокая лихорадка, локальные хрипы, участки с ослабленным дыханием).
4. Подозревается аспирация инородного тела.
5. Наблюдается гипоксемия или выраженное нарушение дыхания.
6. Ребенок старшего возраста и его родственники не страдают астмой.
Необходимость рентгенологического исследования грудной клетки по сей день не доказана, однако без рентгеновского снимка вы не застрахованы от неожиданностей. Рассказы педиатров изобилуют историями о том, как простой случай свистящего дыхания обернулся мультилокулярной фасциномой.
Чаще всего — развитие гипокапнии вследствие гипервентиляции, а также гипоксемии, если только больной не получает кислород. Поэтому важный симптом — появление гиперкапнии, свидетельствующей о том, что ребенок начинает утомляться или у него развивается тяжелая обструкция. Результат исследования необходимо немедленно перепроверить, в случае его подтверждения поместить больного в палату интенсивной терапии.
В госпитализации после попытки амбулаторного лечения нуждаются дети, у которых наблюдается:
— угнетенное сознание;
— неадекватный ответ на лечение с умеренным западением подвижных участков грудной клетки, свистящим дыханием; пиковая скорость выдоха менее 60% от должной, парадоксальный пульс более 15 мм рт. ст.;
— заметное ослабление дыхательных шумов;
— дегидратация;
— пневмоторакс;
— остаточные симптомы и наличие в анамнезе тяжелых приступов, приведших к длительному лечению в клинике (особенно с выполнением интубации);
— дети, чьи родители не заслуживают доверия.
Столь же трудные (и весьма непредсказуемые) проблемы возникают у больных с рецидивами заболевания, частота которых достигает 20-30% после улучшения на фоне лечения. Таким пациентам также необходима госпитализация.
При всем многообразии подходов можно выделить три основных изменения в методах лечения:
1. Значительно реже используется подкожное введение адреналина и внутривенное — теофиллина в качестве начальной терапии.
2. Средствами первого ряда стали ингаляционные Бета2-адренергические препараты (особенно альбутерол), в том числе их частое назначение в виде миниболюсов или длительной аэрозольной терапии.
3. Более интенсивно применяются кортикостероиды (перорально или внутривенно).
При правильной технике использования в среднем 10-15% от общей дозы.
При лечении обострений астмы у детей младше 2 лет почти всегда используются небулайзеры (поскольку они просты в обращении). В некоторых исследованиях выявлено, что ингалятор дозированный (ИД) со спейсером столь же эффективны у детей более старшего возраста, к тому же при их применении быстрее достигается положительный результат и наблюдается меньше побочных эффектов.
Общие: гипоксемия, тахифилаксия.
Сердечно-сосудистые: тахикардия, желудочковые экстрасистолы, фибрилляция предсердий.
Неврологические: головная боль, раздражительность, бессонница, тремор.
В некоторых исследованиях сообщается о повышенной гиперреактивности бронхов и о высоком риске смерти и угрозе возникновения критических состояний при длительном применении альбутерола. Тем не менее эта взаимосвязь представляется противоречивой, поскольку не установлена причинно-следственная зависимость. Промежуточный анализ данных шести контролируемых исследований показал, что такой риск очень невелик. Однако интенсивное или слишком частое использование альбутерола указывает на наличие плохо контролируемой астмы, при которой необходимо назначение кромолина в ингаляциях или кортикостероидов.
Секреция кортизола уменьшается, хотя и не в такой степени, как при системном использовании стероидов. Тем не менее, по данным проведенных исследований, у детей, получающих до 800 мкг/день беклометазона или будесонида, реакция на стимуляцию АКТГ была нормальной. Возможно, угнетение секреции кортизола почти не имеет клинического значения, за исключением уменьшения ночной секреции, из-за чего ухудшается функция легких и приступы астмы возникают чаще. Воздействие более высоких доз до сих пор не исследовано.
Детям, часто получающим курсовое лечение пероральными стероидами, показаны стероиды в ингаляциях, особенно если кромолин-натрий в ингаляциях не оказывает положительного воздействия. Данные о побочных эффектах такой терапии продолжают появляться, а результаты исследований подчас противоположные. Но доминируют сведения о том, что задержки роста нет или же она минимально выражена, особенно у больных с более тяжелой формой астмы. Разобраться в вопросе можно только после длительного наблюдения. Важно, чтобы детям, которые проходят интенсивный курс ингаляционных стероидов, проводилось тщательное измерение роста, по возможности с помощью стадиометра.
Теофиллин сегодня не включают в обычную терапию из-за его потенциальной токсичности (рвота, тахикардия, судороги), побочного действия (изменение поведения, снижение успеваемости в школе) и сомнительной эффективности. Он показан в острой ситуации, когда больной утомляется и развивается острая дыхательная недостаточность. Некоторые врачи все еще используют теофиллин для длительного лечения, особенно при ночных приступах астмы.
Кромолин натрия ингибирует дегрануляцию тучных клеток (блокируя высвобождение медиаторов) и снижает гиперреактивность бронхов посредством неизвестных пока механизмов. Он не обладает свойствами бронходилататора и, следовательно, в острых ситуациях бесполезен. Однако при регулярном применении в виде ингаляций препарат эффективен при аллергической астме (с гиперчувствительностью к экзоаллергенам) и бронхоспазме, индуцированном физическим напряжением. Роль недокромила (нестероидного противовоспалительного средства с механизмом действия, аналогичным таковому у кромолина) в лечении астмы у детей еще предстоит выяснить.
Роль антихолинергических средств (в том числе ипратропиума бромида и атропина сульфата) в педиатрии все еще недостаточно определена по причине возможного развития побочных реакций и малого числа исследований, которые бы оценивали эффективность этих препаратов как при приступе астмы, так и при постоянной терапии бронхиальной астмы.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Наиболее распространенные вопросы о бронхиальной астме и ответы на них.
Вопрос.
Является ли астма серьезной проблемой здравоохранения?
Ответ.
Да. В мире от астмы страдают более 100 млн человек, что наносит ущерб в виде затрат на лечение, потери работоспособности и проблем в семье. Распространенность возрастает, причем особенно быстро — среди детей, в основном в урбанизированных зонах. Это может быть связано с такими факторами, как недостаточная вентиляция жилища, воздействие бытовых аллергенов (таких, как домашние клещи в постельных принадлежностях, коврах и мягкой мебели, шерсть животных, особенно кошек), табачный дым, вирусная инфекция, аэрополлютанты и химические раздражающие вещества.
Вопрос.
Изменились ли подходы к решению этой проблемы?
Ответ.
Да. Современные представления о причинах болезни, а также разработанные методы предупреждения приступов и создание долгосрочных лечебных программ формируют новый подход к преодолению болезни.
Вопрос.
Что происходит с человеком, который заболел бронхиальной астмой?
Ответ.
У такого человека имеется хроническое воспаление в дыхательных путях, которое вызывает эпизоды (или приступы) кашля, хрипов, возникает чувство сдавления в груди, затрудняется дыхание. Симптомы болезни сохраняются некоторое время. Они могут длиться несколько мгновений или несколько дней. Приступы могут быть легкими или тяжелыми, а иногда — фатальными. Медицинская помощь обычно требуется при тяжелых приступах.
Вопрос.
Кто болеет астмой?
Ответ.
Часто астма носит семейных характер. Она может возникать в любом возрасте. Она не заразна.
Астма — медицинская проблема, и больной не должен стыдиться своего состояния. Многие олимпийские чемпионы, выдающиеся государственные деятели и другие известные люди страдают бронхиальной астмой. Человек, болеющий астмой, может жить нормальной плодотворной жизнью.
Вопрос.
Что вызывает астму?
Ответ.
До сих пор нет точного ответа на этот вопрос. Известно, что когда люди (особенно маленькие дети) имеют семейный анамнез аллергии и подвергаются воздействию табачного дыма или бытовых аллергенов (таких, как домашний клещ и кошачья шерсть), у них велика вероятность развития бронхиальной астмы. У некоторых она возникает при вдыхании определенных химических веществ на рабочем месте.
Вопрос.
Можно ли предупредить развитие бронхиальной астмы?
Ответ.
Обострения бронхиальной астмы предупредить можно, но для ответа на вопрос, можно ли предупредить начало заболевания, требуются дальнейшие исследования. Избегание воздействия аллергенов окружающей среды или раздражающих факторов может предупредить развитие болезни.
Вопрос.
Можно ли вылечить бронхиальную астму?
Ответ.
Полностью излечить эту болезнь пока нельзя. Однако можно проводить лечение, которое предупредит возникновение симптомов и приступов. Жизнь с бронхиальной астмой может быть вполне нормальной.
Вопрос.
Изменится ли течение бронхиальной астмы, когда ребенок вырастет?
Ответ.
У некоторых детей проявления бронхиальной астмы уменьшаются с возрастом, а у некоторых они становятся более выраженными, но прогнозировать это невозможно. Астма — хроническое заболевание. В то же время возможно ее успешное лечение.
Вопрос.
Как лечить астму?
Ответ.
Так как астма — хроническое состояние, она обычно требует длительного лечения. Больные с тяжелой бронхиальной астмой или астмой средней тяжести обычно принимают лекарства длительное время (например, противовоспалительные препараты) ежедневно для воздействия на воспаление и предупреждения возникновения симптомов заболевания или приступов. Если же они возникают, для их лечения применяются препараты короткого действия (например, ингаляционные (b2-агонисты короткого действия).
Вопрос.
Являются ли лекарства единственным средством лечения астмы?
Ответ.
Нет. Важно избегать тех стимулов, воздействие которых вызывает раздражение или воспаление дыхательных путей, ухудшая таким образом течение астмы. Это так называемые триггеры (провокаторы). Каждый больной астмой должен знать свои триггеры и избегать их.
Вопрос.
Как больной бронхиальной астмой может контролировать свою болезнь?
Ответ.
Человек находит знающего терапевта, который становится его партнером в преодолении болезни. Они вместе разрабатывают план ведения; в этом плане указаны лекарства, которые надо принимать, триггеры, которых следует избегать, и шаги, которые необходимо предпринимать, если возникает обострение болезни. Следовать такому плану (который изменяют при необходимости) нужно всю жизнь.
Вопрос.
Чего следует ожидать от плана ведения?
Ответ.
Люди, которые следуют такому плану, живут активной, плодотворной жизнью и редко страдают от симптомов заболевания. Таким образом, уменьшается семейный, социальный и экономический ущерб от бронхиальной астмы.
Вопрос.
Каково значение астмы для общества?
Ответ.
Возможно, что общество тратит слишком много средств на недостаточно хорошо контролируемую бронхиальную астму. Больные и их семьи слишком страдают в финансовом и личностном отношении от срочных госпитализаций. Если астму лечат хорошо, выигрывает все общество, так как снижаются расходы на лечение и повышается работоспособность. В мире от астмы страдает примерно 5% населения. Если общество урбанизировано, этот показатель может быть выше.
Вопрос.
Как мне выяснить, насколько важной является проблема бронхиальной астмы в моем регионе?
Ответ.
Проанализируйте записи обращений в местные медицинские учреждения, посещаемость школ и работы. Расспросите побольше семей вокруг Вас о характере проблем, которые вызывает у них астма.
Вопрос.
Используются ли новые методы лечения в моем регионе?
Ответ.
Возможно. В зависимости от наличия средств могут применяться различные препараты. Некоторые новые лекарства дороги, но, будучи весьма эффективными, они могут предупредить возникновение необходимости в госпитализации, которая, как правило, обходится гораздо дороже.
Вопрос.
Можем ли мы создать программу по профилактике и лечению бронхиальной астмы?
Ответ.
Возможно. Действительно, поскольку такие программы скорее всего сберегут Ваши деньги, возможно не стоит откладывать их разработку.
Вопрос.
Могу ли я повлиять на ситуацию?
Ответ.
Да. Для лечения и профилактики бронхиальной астмы необходимо работать вместе терапевтам, медицинским сестрам, специалистам по обучению больных, организаторам здравоохранения и больным. В этом руководстве представлена наиболее современная информация об эффективной профилактике и лечении бронхиальной астмы, а также показано, как эти методы могут быть адаптированы к местным условиям, ресурсам и особенностям культуры. Любая часть этого руководства может использоваться в Вашей программе.
источник
Бронхиальная астма является заболеванием дыхательных путей, которое имеет неинфекционный характер. Обструкция бронхов развивается на фоне контакта с аллергенами, что приводит к развитию заболевания.
В России бронхиальная астма, как свидетельствует статистика, диагностирована у 300 миллионов человек.
Заболевание сопровождается затруднением прохождения воздуха в дыхательных путях. В соответствии с данными, которыми располагает официальная статистика о распространенности бронхиальной астмы, патология более часто развивается у представительниц слабого пола. У мужчин астма выявляется в 30% случаев. Причин появления патологии очень много. Она развивается на фоне воздействия разнообразных раздражителей.
В соответствии с данными о заболеваемости бронхиальной астмой, наиболее часто она появляется у пациентов работоспособного возраста при воздействии экзогенных аллергенов. Поражение дыхательных путей развивается при попадании в них пыли и пыльцы различных растений. Заболевание также появляется у людей при аллергической реакции на определенные продукты питания.
При бронхиальной астме у пациентов наблюдается соответствующая симптоматика. Статистика свидетельствует, что патология сопровождается затруднениями дыхания, кашлем, а также ощущением сдавленности в груди. Наблюдаются и другие проявления бронхиальной астмы, которые встречаются у пациентов не так часто: одышка, хрипы на выдохе.
Астма появляется у людей при воздействии разнообразных провоцирующих факторов. Патология у взрослых чаще всего развивается после пневмонии. При этом возникновение бронхиальной астмы у детей предполагает генетическую предрасположенность к заболеванию, гораздо реже встречаются случаи, когда подобных предпосылок нет.
Если у одного из родителей была диагностирована астма, это может стать причиной появления ее и у ребенка. Провоцирующим фактором при этом является аллергия, раздражители могут быть любыми. Бронхиальная астма может сопровождаться аллергическими ринитами, конъюнктивитом.
В соответствии с данными статистики заболеваемости бронхиальной астмой, количество пациентов увеличивается ежедневно. Это объясняется большим количеством выбросов промышленных предприятий, которые негативно воздействуют на организм человека. Распространенность в мире бронхиальной астмы объясняется наследственностью и общей загрязненностью планеты. Заболевание появляется также при некачественном питании.
Статистика бронхиальной астмы по Российской Федерации называет цифру в 900 000 пациентов. Это 6,2 процента от всего населения государства. У детей патология диагностируется в несколько раз чаще, чем у взрослых пациентов.
Точную картину распространенности заболевания установить очень сложно. Это объясняется тем, что при появлении симптоматики болезни пациенты не всегда своевременно обращаются к доктору. Именно поэтому начало патологического процесса не фиксируется.
Своевременно обращаются к врачам только 20% людей, которые наиболее часто имеют ярко выраженные признаки болезни. У таких пациентов лечение проходит успешно. В остальных случаях побороть патологию сложно, что объясняется запущенностью состояния.
О том, кто чаще болеет бронхиальной астмой: мужчины или женщины, задается вопросом много пациентов, у которых выявлена эта болезнь. У представительниц слабого пола патология диагностируется в 68 процентах случаев из всех. В большинстве случаев заболеванием страдают люди работоспособного возраста – более 77 процентов.
Заболеваемость бронхиальной астмой в тяжелой форме объясняется несвоевременным обращением к врачу. Именно поэтому зачастую астма диагностируется уже тогда, когда вылечить её невозможно: тогда появляются симптомы удушья и затруднения дыхания.
Все чаще выявляются такие случаи, когда у пациентов развивается тяжелая форма патологии в связи с тем, что они при появлении первых симптомов болезни пытаются найти решение проблемы в Глобальной сети, но не обращаются к помощи официальной медицины.
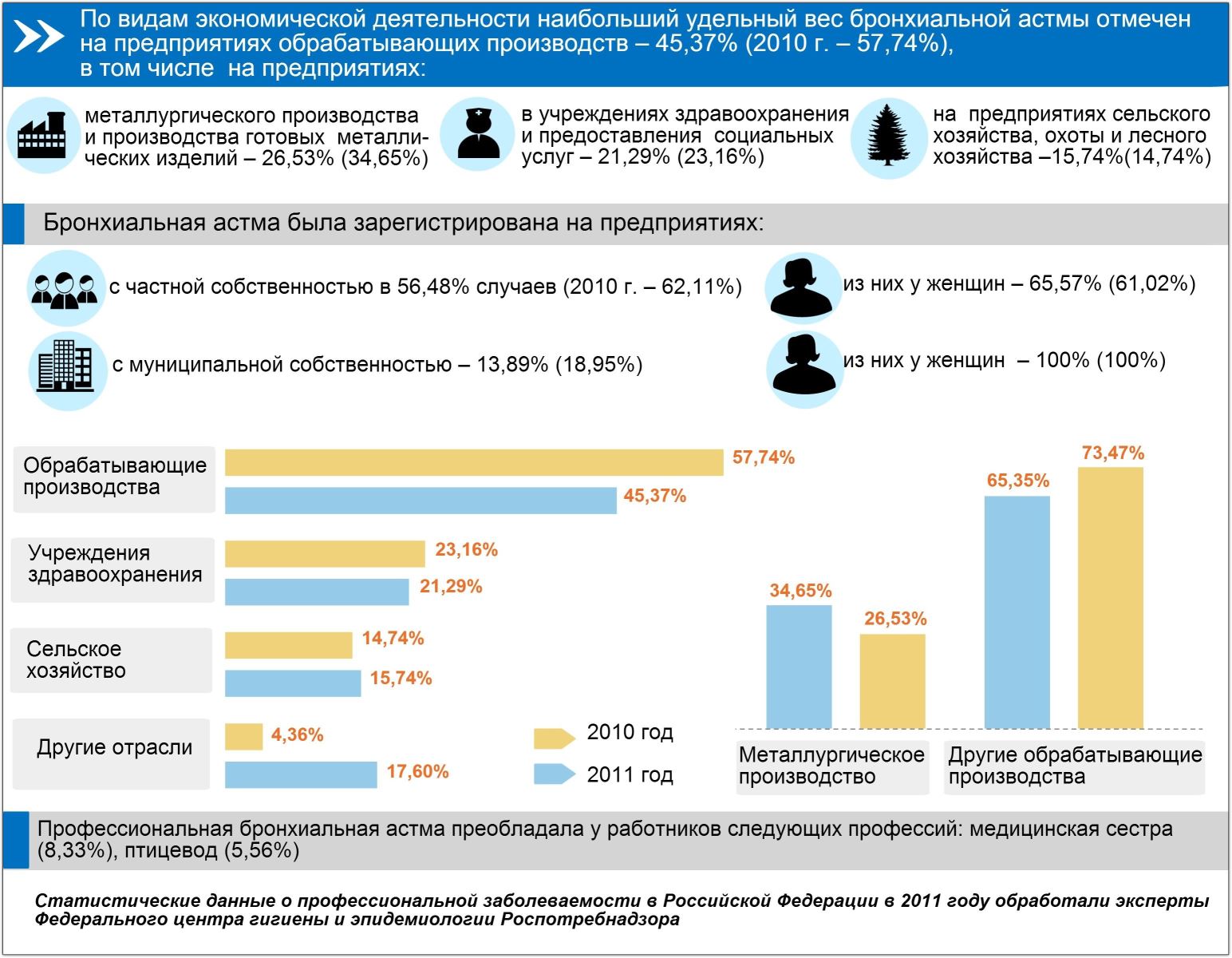
Статистика утверждает, что у 2 процентов пациентов патологию диагностируют на фоне профессиональной деятельности. Бронхиальная астма выявляется чаще у тех, кто работает на производственных предприятиях. В группе риска находятся пациенты, которые работают:
- Пекарями. Большинство из них постоянно работают с мукой. Она раздражает слизистые оболочки дыхательных путей, что приводит к патологии;
- Ветеринарами. Их деятельность связана с постоянным контактом с животными. Это может привести к аллергии на шерсть. По этой причине астма может появиться также и у работников зоомагазинов, фермеров, работников зоопарков;
- На промышленных предприятиях с вредными условиями производства. Эти люди контактируют с химическими веществами, это приводит к болезни.
У взрослых людей, которые имеют такую вредную привычку, как курение, болезнь появляется часто. Табачный дым раздражает дыхательные пути, что является провоцирующим фактором астмы. Пассивное курение также позволяет отнести человека к группе риска.
Бронхиальная астма у детей развивается часто, что объясняется недостаточной сформированностью иммунной системы и организма в целом. Статистика говорит, что у детей возрастом до 1 года патологический процесс диагностируется при аллергии на определенные продукты. Если возраст малыша составляет от 1 до 3 лет, болезнь появляется как реакция на бытовые аллергены. В возрасте 3-4 года у деток патология диагностируется при аллергических реакциях на пыльцу растений.
Что касается статистики по распространенности бронхиальной астмы, то среди детей данная болезнь выявляется в 10% от общего числа случаев. При этом у мальчиков астма выявляется в 3 раза чаще, чем у девочек, что прямо противоположно заболеваемости у взрослых. Симптомы болезни чаще появляются в младенчестве и дошкольном возрасте, среди подростков случаи выявления астмы случаются в несколько раз реже.
Дети обычно страдают аллергической формой бронхиальной астмы. У 80% детей это бывает вызвано тем, что их организм специфически реагирует на некоторые вещества-аллергены, т. е. у них обнаруживается атопия. Появлению заболевания способствует в том числе и гиперреактивность бронхов, которая достаточно часто наблюдается в детском возрасте.
В большинстве случаев бронхиальной астмы у малышей болезнь диагностируется при аллергии на бытовую химию. Развитие ребенка предполагает высокую чувствительность к ее ингредиентам, в связи с чем проявляется аллергия. По этой причине патология появляется у детей независимо от их возраста. В раннем возрасте болезнь возникает при аллергии на шоколад, яйца, клубнику, молоко.
Причиной заболевания также может являться домашняя пыль. При несвоевременной влажной уборке в доме наблюдается ее скопление и распространение пылевых клещей. Вредители собираются в мягких игрушках, коврах, трещинах и т. д. У пациентов наблюдается обострение болезни в весеннее и осеннее время.
Что касается вероятности появления астмы, в группе риска находятся следующие дети:
- рожденные недоношенными;
- болеющие вирусными инфекциями 5-6 раз в год;
- растущие в семье курильщиков;
- получающие мало питательных веществ и витаминов;
- живущие в районах с повышенной загрязненностью воздуха;
- те, чья мать во время беременности болела каким-либо заболеванием.
Если родителей беспокоит кашель ребенка, появившаяся отдышка или хрипы, стоит незамедлительно обратиться ко врачу, который сможет осмотреть малыша и поставить правильный диагноз. Важно, чтобы доктор провел дифференциальную диагностику: при неправильно поставленном диагнозе лечение может усугубить болезнь, которая перейдет в тяжелую форму. Не обязательно будет выявлена бронхиальная астма, но такой подход помогает вовремя назначить эффективное лечение при любой патологии.
Болезнь появляется также при воздействии эпидермальных аллергенов – слюны, шерсти и пуха животных. При неустойчивости организма малыша к ним наблюдается развитие патологии. Если при появлении первых симптомов болезни из дома убрать питомца, то моментального эффекта от этого наблюдаться не будет.
Так происходит потому, что аллерген способен сохраняться в течение нескольких лет в доме в виде микроскопических частиц, витающих в воздухе. Поэтому в таком доме рекомендуется провести генеральную уборку, чтобы минимизировать воздействие аллергенов.
Статистика говорит, что заболевание диагностируется примерно у 10 процентов детей. Наиболее часто патологический процесс развивается в дошкольном возрасте. В России страдает заболеванием один миллион детей в возрасте до 4 лет. У мальчиков патологический процесс развивается в три раза чаще, чем у девочек.
При бронхиальной астме высокий уровень смертности детей. В период приступов при нахождении в медицинском учреждении смертность диагностируется у 7 000 детей. Частично это случается из-за недостаточного опыта медиков. Большинству умерших детей диагноз был поставлен неправильно.
О статистике заболеваемости бронхиальной астмой говорят многие российские ученые. Конкретные цифры свидетельствуют, что астму диагностируют в 33 раза чаще, чем рак легких. Болезни сердца возникают в 300 раз чаще, чем бронхиальная астма.
У представительниц слабого пола онкологические заболевания молочной железы и астма встречаются в соотношении 1:3. ВИЧ-инфекцию диагностируют в 4-5 раз реже, чем это заболевание.
Мировая статистика свидетельствует, что бронхиальная астма диагностируется наиболее часто у жителей Китая. В России наблюдается 20 процентов летальных исходов при приступах болезни.
Учитывая вышеописанную статистику, можно сделать вывод, что астма должна диагностироваться своевременно. Если у пациента появляются первые симптомы патологии, то он должен обратиться за помощью к доктору. Только опытный специалист после проведения соответствующих диагностических мероприятий сможет поставить верный диагноз и назначить правильное лечение.
Статистика заболеваемости астмой позволила специалистам сделать выводы об особенностях развития болезни. Показатель заболеваемости бронхиальной астмой напрямую зависит от региона проживания человека. Статистика свидетельствует, что астма фиксируется наиболее часто в тех регионах, где развита промышленность, и, соответственно, количество выбросов вредных веществ в атмосферу увеличено. Это касается химических производств, металлургических и иных предприятий, которые, к сожалению, не соблюдают установленные нормативы, определяющие оптимальное число отходов.
Большее количество людей, проживающих в районах с активным движением транспорта и рядом с промышленными объектами, страдает астмой, что объясняется загрязненностью воздуха. Если человек живет возле автомобильной дороги, то риск развития у него бронхиальной астмы увеличивается. При оценке ситуации в стране в общем статистика показывает следующее: астма появляется при воздействии целого ряда неблагоприятных факторов.
Наиболее подвержены заболеванию бедные категории населения. Это происходит потому, что у них попросту не хватает денежных средств, чтобы пройти полноценное медицинское обследование и получить действенное лечение. Распространение астмы объясняется достаточно высокой стоимостью лекарственных средств, а также их нехваткой, особенно это касается детской заболеваемости.
Во избежание развития болезни пациенту рекомендовано направить все действия на укрепление иммунной системы. При выборе продуктов питания нужно отдавать предпочтение натуральным, с минимальным количеством вредных веществ, таких как красители и ароматизаторы. Отличной профилактической мерой являются регулярные прогулки на свежем воздухе.
После проведенных исследований Всемирной организацией здравоохранения была обнародована статистика бронхиальной астмы. Специалисты организации говорят о том, что это важная проблема здравоохранительных учреждений.
Организация координирует международные действия по устранению патологии в мире. ВОЗ определила факторы влияния на заболеваемость и разработала схему действий по устранению возможности развития патологии.
Положения программы должны реализовывать определенные цели. Для того чтобы картографировать масштабы распространения астмы, рекомендовано ужесточение эпиднадзора.
Также планируется проанализировать факторы, ее вызывающие, промониторить тенденции и обратить внимание на людей, относящихся к бедным и незащищенным слоям населения.
источник
Для начала разберемся, что же такое бронхиальная астма. Это хроническое воспалительное заболевание дыхательных путей. При заболевании у человека сужается просвет бронхов: появляются свистящие хрипы, одышки, чувство заложенности в груди и кашель.
Вылечить астму навсегда невозможно, возможно лишь купировать приступы специальными препаратами и воздействовать на патогенетический механизм заболевания.
Факт № 1: Количество астматиков в мире равно численности населения Советского Союза
Сегодня в Татарстане на учете у врачей с бронхиальной астмой состоят более 20 тысяч взрослых и детей. В мире количество заболевших недугом превышает 225 миллионов человек.
«Население Советского Союза было 250 миллионов человек. Вот считайте, население большой страны в мире страдает бронхиальной астмой. В России количество заболевших превысило 5 миллионов человек. Это проблема растущая, потому что количество заболевающих бронхиальной астмой неуклонно растет», – рассказал главный иммунолог-аллерголог Минздрава РТ Рустем Фассахов.
Факт № 2: Астма начинается с аллергического насморка
В большинстве случаев к бронхиальной астме приводит аллергия, вернее аллергический насморк.
Астма не начинается ни с того ни с сего. Она начинается в 99 процентах случаев как аллергический ринит. То есть нос сдерживает все аллергены и не пускает их в бронхи. Работа носа – это защитный барьер. Но как только у вас начался насморк, нос забит, вы начинаете дышать ртом. Все аллергены, микробы поступают сразу в легкие и накапливаются там. Вот вам и начало астмы. Поэтому скажу, что реальная профилактика астмы – это выявление аллергического насморка и его лечение. Не нужно доводить это до диагноза “бронхиальная астма”», – объяснил специалист.
К астме чаще всего приводят три вида аллергий: на пылевого клеща, на домашних животных и на пыльцу растений.
«Аллергий в принципе стало больше. В Африке не болеют аллергией вообще. Там пролечили беременных женщин от глистов. И у их родившихся детей диагностировали аллергию. Есть гигиеническая теория, которая объясняет распространенность аллергии излишней чистотой. Ученые говорят, что мы стали слишком чисто жить», – рассказал Рустем Фассахов.
Факт № 3: Астма – наследственное заболевание
«Если один родитель страдает бронхиальной астмой, то риск астмы у ребенка гораздо выше, чем в семьях, где астмы у родителей нет вообще. Если двое родителей, то риск астмы у ребенка вырастает до 40 процентов. Есть еще и такой фактор – экология. Но здесь такой прямой связи нет. Где самая высокая заболеваемость бронхиальной астмой в мире? В Новой Зеландии. Я думаю, что там с экологией все очень хорошо. А самые высокие цифры заболеваемости как раз там. Ученые работают», – отметил специалист.
Факт № 4: Лечение астматиков оплачивает государство
Все страдающие от астмы взрослые и дети обеспечиваются бесплатным лекарством по программе официального медицинского страхования. Лекарства для одного больного, страдающего бронхиальной астмой, обходятся государству минимум в 12 тысяч рублей в год.
Лечение астматика зависит от того, насколько тяжелая у него астма. Понятно, что астма бывает трех степеней: легкая, среднетяжелая и тяжелая. И понятно, что лечение легкого астматика, которому, к примеру, требуется одна дозировка этого лекарства в день, обойдется существенно дешевле, чем лечение тяжелого астматика. Упаковка лекарства стоит 2 тысячи рублей, в ней находится 120 доз. Ну вот считайте, 60 доз – это половина упаковки. Значит, легкому больному хватит тысячи в месяц (по две дозы в день – прим. Т-и). А тяжелому астматику нужны четыре ингаляции в день – ему упаковки хватит на месяц», – объяснил специалист.
По словам врача, раньше абсолютно все препараты для астматиков поступали из-за границы. Последние три года началось активное импортозамещение – появились отечественные препараты, которые, по данным медиков, не уступают зарубежным.
Факт № 5: Астма – серьезная проблема для спорта
Препараты для астматиков могут быть допингом для спортсменов, отметил Рустем Фассахов.
«Это серьезная проблема – астма у спортсменов. К примеру, половина норвежской сборной, очень большой процент биатлонистов и лыжников сборной страны страдают астмой. Дэвид Бэкхем – тот же астматик. Сегодня у спортсменов — не астматиков — есть претензии. Смотрите, основные астматические препараты снимают приступ: брызнули – и бронхи расширились на 20 процентов как минимум. У здоровых – процентов на 10 точно. Представляете, что это такое? В спорте идет счет на сотые доли секунды. Кислорода поступает в бронхи больше, выигрываются гонки, медали и прочее. Председатель Международного антидопингового комитета в свое время сказал, что если и дальше так пойдет, нужно будет делать отдельную Олимпиаду для астматиков. Спортсмены недовольны. Ингаляторы расширяют бронхи, они родственники эфедрина – категорически запрещенного препарата для спортсменов. Что-то слишком много там астматиков получается. » – поделился мнением эксперт.
источник
[Бронхиальная астма] – опасное хроническое заболевание дыхательных путей, которое имеет многообразные причины возникновения.
Это значит, что нельзя назвать одну конкретную причину, по которой появится заболевание. Здесь идет целый комплекс факторов, сочетающихся между собой и провоцирующих развитие бронхиальной астмы.
Внутренняя поверхность дыхательных органов покрыта слизистой оболочкой.
При попадании какого-либо раздражителя на слизистую (твердых частиц, вирусов, бактерий и т. д.) она начинает активно продуцировать слизь, которая сужает воздушные просветы и создает непроходимый барьер для любого типа возбудителя в легкие.
Вследствие этого появляется кашель (всем знакома ситуация, когда мелкая крошка попадает в дыхательные пути, резко появляется кашель).
У людей, страдающих бронхиальной астмой, подобный кашель возникает не только тогда, когда человек поперхнулся. Внутренняя поверхность их бронхов может реагировать даже на мелкодисперсную домашнюю пыль.
При этом появляется спазм бронхов, отек слизистой оболочки, завышенное продуцирование бронхиального секрета. В результате, просветы бронхиальных веток закупориваются, а это, в конечном итоге, приводит к удушью.
Самым главным симптомом заболевания выступает приступ удушья бронхиальной астмы. В редких случаях удушье наступает внезапно.Болезнь как бы «предупреждает» пациента о предстоящем приступе, который можно разделить на три этапа:
- этап предвестников;
- этап разгара;
- этап обратного развития.
В период предвестников пациент будет испытывать следующие симптомы:
- Появляется интенсивный водянистый насморк.
- Зуд слизистой глаз.
- Приступообразный кашель с тяжелым отхождением мокрот.
- Одышка.
- Иногда нестерпимо чешется подбородок, шейный отдел и спина между лопатками.
- Начинает сильно болеть голова.
- Пациент чувствует себя усталым.
- Некоторых больных в период предвестников начинает тошнить.
- Появляются частые позывы в туалет.
Этап предвестников может начаться за несколько минут, часов, а порой за 2-3 дня до начала приступа.
Период разгара приступа удушья сопровождается такими симптомами:
- Внезапное возникновение одышки и сдавливания груди.
- Грудная клетка сильно раздувается, как при глубоком вдохе.
- Пациент начинает быстро вдыхать воздух, а выдыхать в 3-4 раза медленнее. При этом характерны свистящие звуки.
- Некоторые пациенты вдыхают и выдыхают воздух ускоренно, без остановок. Другие больные бронхиальной астмой, напротив, дышат замедленно – 10-12 вдохов в минуту.
- Пациент принимает характерную позу: сидя, он наклоняется вперед и опирается локтями в колени.
- В процессе дыхания задействованы мышцы плечей, спины, брюшной полости. Лицо пациента и вены на шее принимают одутловатый вид. Кожа лица приобретает синюшность. Выступает холодный пот.
- Появляются хрипы и кашель во время приступа.
- В некоторых случаях могут отделяться мокроты, после чего состояние больного облегчается. Отделившаяся слизь отличается вязкостью, и в ней могут обнаруживаться некие белые плотные включения в виде нитей и шариков. Это не что иное, как застывшая слизь, которая заполняла бронхиолы.
- Иногда может подняться температура до 37-37,5 °С.
- Порой поднимается артериальное давление.
Период обратного развития может закончиться быстро, а может длиться не один день. При быстром окончании обратного периода снимается напряжение, уходят все признаки удушья. У пациента возникает аппетит, ему хочется много пить.
Его также клонит в сон. Длительный период обратного развития характеризуется тем, что пациент еще несколько дней испытывает трудности с дыханием, он остается слабым, сонливым и часто находится в депрессии.
По степени тяжести бронхиальную астму можно разделить на легкую, среднюю и тяжелую.- Легкая форма заболевания подразумевает приступы днем несколько раз в месяц, а ночью – не больше 2-х раз в месяц. Причем приступы могут проходить сами по себе, без применения медикаментов.
- При среднетяжелой бронхиальной астме дневные приступы случаются 1-2 раза в неделю, а ночные – больше 2-х раз в месяц. Между приступами ощущается чрезвычайно трудное дыхание.
- При тяжелой стадии заболевания случаются многочисленные приступы и днем и ночью. При этом удушье настолько серьезное, что угрожает жизни больного.
На сегодняшний день нет описания четкого механизма возникновения бронхиальной астмы, поскольку причины ее появления многообразны, имеют различные корни и разную степень влияния в каждом конкретном случае.
Ясно одно, что в развитии заболевания играют роль внутренние и внешние факторы.
Внешние причины составляют довольно обширный список.
- Аллергены: пыльца растений, микроскопические грибы, домашняя пыль, шерсть животных, пищевые и лекарственные аллергены, бытовая химия и пр.
- Различные инфекции: бактерии, вирусы, грибки.
- Производственный фактор, где могут присутствовать раздражители химической и механической природы.
- Климатические и погодные условия.
- Неправильное питание.
- Неблагоприятная экологическая обстановка.
- Психологические причины.
- Физические перегрузки.
- Пассивное или активное курение. В составе сигаретного дыма присутствуют токсины, которые разъедают эпителий бронхов.
Однако, внешние причины сопутствуют миллионам людей на планете, а бронхиальной астмой страдают 8% населения.
Следовательно, все эти внешние факторы набирают силу, если есть внутренняя предрасположенность человека.
Внутренние причины возникновения бронхиальной астмы включают в себя следующее.
- Нарушение иммунной системы. Иммунитет человека призван оберегать организм от патогенной микрофлоры. Для этого лимфоидная ткань вырабатывает определенные клетки-защитники, которые уничтожают болезнетворные микроорганизмы и выводят их. Если по каким-либо причинам иммунная система не справляется со своей функцией, то вирусы, бактерии, грибки беспрепятственно оседают на органах и системах и начинают интенсивно размножаться. В итоге, происходит развитие различных болезней, в том числе и недугов дыхательной системы (трахеиты, бронхиты, пневмонии). При ослабленном иммунитете данные заболевания приобретают хронический характер и могут дать старт развитию бронхиальной астмы.
- Дефекты эндокринной системы. Многочисленные исследования показали, что присутствует взаимосвязь между эндокринными механизмами и аллергией. Существуют данные, что у астматиков нарушен центральный механизм регуляции эндокринных желез.
- Гиперчувствительность и реактивность бронхов. Бронхи пациентов с бронхиальной астмой при проведении метахолинового теста показывают чувствительность в 200-1000 раз больше, чем бронхи здорового человека. Огромную роль в развитии заболевания играет постоянная высокая реактивность бронхов, которая формируется при длительной инфекции или аллергии, а также при продолжительном воздействии различных раздражителей.
- Наследственность. Бронхиальная астма у более 30% пациентов имеет наследственные корни. Т. е. если предки страдали данным недугом, то у человека вполне возможно развитие заболевания при возникновении определенных факторов, перечисленных выше.
Сочетание различных причин, которые, в итоге, приводят к появлению такого серьезного заболевания, может обозначить тип бронхиальной астмы. Ниже приведены некоторые из них.
Это наиболее часто встречаемый вариант заболевания, который вызывается раздражителями неинфекционного характера на фоне каких-либо внутренних факторов, например, наследственности.
По статистике, у 25% людей проявляется атопическая астма, если один из родителей ею страдал. Если оба родителя были астматиками, то вероятность заболевания составляет уже 40%.Самым известным и самым распространенным аллергеном является домашняя пыль, поскольку ее можно встретить в любом доме. Именно пыль вызывает приступы удушья у 30-40% пациентов.
Подобное же действие оказывает пыльца растений, шерсть животных, перья и пух птиц.
Бронхоспазмы могут быть спровоцированы резкими запахами, например, запахом краски, духов, освежителя воздуха, стирального порошка и прочей бытовой химии. Нередки случаи возникновения аллергии на пищевые продукты.
Наиболее аллергийными считаются яйца, рыба, цитрусовые, шоколад, молоко, клубника, растительные масла.
Лекарственные препараты могут также выступать провокаторами бронхоспазма. В числе лидеров подобных препаратов находится ацетилсалициловая кислота, анальгин, пенициллин, тетрациклин и др.
К слову сказать, существует даже такой вид бронхиальной астмы, как Аспириновая астма, которая вызывает у пациента приступы удушья при приеме аспирина.
Неблагоприятная экологическая обстановка в крупных и промышленных городах характеризуется тем, что атмосфера загрязнена различными химическими компонентами.
Для пациентов с бронхиальной астмой вдыхание такого воздуха чревато усугублением его состояния.
В современных жилищах находится много предметов, которые источают вредные химические компоненты (поллютанты).
Они могут исходить от различных нагревательных приборов, кухонных плит, прессованных покрытий и пр. К их числу можно отнести и табачный дым.
Как показывают клинические наблюдения, многие хронические заболевания дыхательных путей могут «перерасти» в бронхиальную астму.
В 50% случаев хронического тонзиллита, хронического бронхита, пневмонии и пр. происходит развитие бронхиальной астмы.
А виновниками перечисленных заболеваний выступает патогенная микрофлора – вирусы, бактерии, грибки. Т. е. корень бронхиальной астмы в данном случае принадлежит инфекции.Инфекционно-аллергическая астма характеризуется затяжными и сложными приступами удушья, которые тяжело снимаются адреностимуляторами. Между приступами у пациента наблюдается тяжелое дыхание.
Чаще приступы случаются в ночное время.
Иногда длительные эмоциональные и психологические перегрузки вызывают учащенное сердцебиение и усиленное кровообращение.
У людей с астматической предрасположенностью это может вызвать отек слизистой бронхов и сужение их просвета, т. е. возможно появление астматического приступа.
В клинической практике известны случаи, когда первый приступ астмы произошел из-за стресса.
Нередко корни «психологической» астмы лежат в подавлении эмоций. Так, например, дети могут подавлять свой плач.
С одной стороны, плач – это возможность привлечь внимание родителей. Но в то же время у ребенка может появиться чувство страха быть наказанным за плач и боязнь отказа.
Ребенок оказывается в состоянии противоречия между надеждой завоевать доверие родителей и страхом перед этим. Такие психологические причины приводят к дефекту дыхания, т. е. к бронхиальной астме.
По статистике, психологические факторы развития бронхиальной астмы имеют место быть в 30% случаев.
Физическое напряжение сопровождается учащением дыхания даже у самого здорового человека. Дыхание становится более глубоким.
Однако люди с бронхоастматическим синдромом подвергаются опасности в связи с высокой вероятностью возникновения удушья.
При физической нагрузке дыхание учащается, происходит интенсивная вентиляция, в связи с чем, в слизистой бронхов происходит охлаждение и подсушивание.
Этих факторов достаточно, чтобы гиперчувствительные бронхи астматика отреагировали спазмом.
Обычно приступ начинается через 2-5 мин после нагрузки, а его длительность варьируется в пределах 15-60 мин. Астма «физического усилия» отмечается у 70% взрослых и у 90% детей, страдающих бронхиальной астмой.
Из всего вышесказанного можно сделать вывод, что бронхиальная астма – это мультифакторное заболевание, которое имеет в своей основе внутренние и внешние причины.Желаем вам, чтобы такое опасное заболевание, как бронхиальная астма, никогда не потревожило ни вас, ни ваших родных.
источник