Показаниями для госпитализации больных с бронхиальной астмой служат:
1. Обострение бронхиальной астмы средней тяжести при отсутствии эффекта от лечения в течение часа.
2. Тяжелое и жизнеугрожающее обострения бронхиальной астмы.
3. Отсутствие условий для оказания квалифицированной помощи и наблюдения за больным в динамике на амбулаторном этапе.
4. Больные, составляющие группу риска неблагоприятного исхода заболевания. При сборе анамнеза у пациента с обострением бронхиальной астмы необходимо тщательно анализировать наличие факторов, ассоциированных с развитием жизнеугрожающего обострения астмы (группа риска неблагоприятного исхода).
1. Наличие в анамнезе жизнеугрожающего обострения бронхиальной астмы.
2. Наличие в анамнезе эпизода ИВЛ по поводу обострения бронхиальной астмы.
3. Наличие в анамнезе пневмоторакса или пневмомедиастинума.
4. Госпитализация или обращение за экстренной медицинской помощью в течение последнего месяца.
5. Более двух госпитализаций в течение последнего года.
6. Более трех обращений за экстренной медицинской помощью за последний год.
7. Использование более 2 баллончиков бета-агонистов короткого действия за последний месяц.
8. Недавнее уменьшение или полное прекращение приема ГКС.
9. Наличие сопутствующих заболеваний (например заболеваний сердечно-сосудистой системы или хроническая обструктивная болезнь легких).
11. Социально-экономические факторы (низкий доход, недоступность медикаментов).
12. Низкая приверженность к терапии. При тяжелом и жизнеугрожающем обострении состояние больного оценивается каждые 15-30 минут.
Мониторирование состояния больного включает:
1. Оценку клинических симптомов
2. Определение ПСВ или ОФВ1
3. Определение Sa кислорода и газового состава артериальной крови при Sa кислорода менее 92%
4. Определение кислотно-основного состояния
5. Определение содержания калия в сыворотке крови
7. Рентгенографию органов грудной клетки (при поступлении).
Начало лечения не следует откладывать из-за лабораторных измерений. Сбор анамнеза и физикальное обследование больного во время обострения имеют важное значение для выбора последующего лечения.
При первичном осмотре больного необходимо:
1. Оценить тяжесть обострения, провести пикфлоуметрию с определением ПСВ.
2. Определить характер проводимой прежде терапии: бронхолитики, глюкокортикоиды и их дозы.
3. Уточнить длительность обострения и его возможные причины, предшествующие госпитализации по поводу бронхиальной астмы, наличие астматических статуств (или ТОБА) в анамнезе.
4. Провести физикальное обследование для оценки тяжести обострения и выявления возможных осложнений (пневмоторакса, пневмомедиастинума, ателектазов и др.).
Показаниями для назначения ГКС при обострении астмы являются:
1. Неэффективность применения бета2-агонистов короткого действия.
2. Среднетяжелые, тяжелые или жизнеугрожающие обострения астмы. 3. Гормонозависимые пациенты.
Можно выделить две рекомендуемые схемы для применения ГКС:
1. Эксперты EPR-2 рекомендуют назначать системные ГКС (преднизон, преднизолон, метилпреднизолон) по 120-180 мг/сутки перорально в три или четыре приема в течение 48 часов, затем 60-80 мг/сутки до тех пор, пока ПСВ не достигнет 70% от должного или индивидуально лучшего показателя, после чего сохраняется 40-60 мг в сутки перорально в один или два приема. Возможно применение гидрокортизона 200 мг внутривенно.
2. Британским торакальным и Канадским обществами рекомендуются другие дозы: 30-60 мг/сутки преднизолона перорально или гидрокортизон 200 мг внутривенно каждые 6 часов. Назначенную суточную дозу препарата сохраняют без снижения в течение 7-14 дней или до исчезновения ночных симптомов бронхиальной астмы, нормализации физической активности, повышения ПСВ до лучших для пациента значений (80% от максимального показателя), после чего следует одномоментная отмена препарата (если пациент не получал до этого системные ГКС в качестве базистной терапии). При этом особо указывается на возможность одномоментной отмены препарата при длительности терапии ГКС 15 дней и менее. В качестве бронхолитической терапии используют комбинацию бета 2-агонистов и холинолитиков, которые вводят через небулайзер или спейсер каждые 20 минут еще в течение часа. Если через 20 минут после последней ингаляции ПСВ более 50% от должного или индивидуально лучшего пациента значения, улучшилось клиническое состояние пациента, то продолжают ингаляции вентолина (возможно в сочетании с холинолитиками) по 2,5 мг через небулайзер или 400 мкг через спейсер каждый час до ПСВ более 60-70% от должного, затем по 2,5 мг каждые 6 часов (4 раза в сутки). Если через 20 минут после последней ингаляции вентолина ПСВ остается менее 50% от должного или индивидуально лучшего для пациента значения, то повторить ингаляции вентолина (возможна комбинация с холинолитиками) по 2,5 мг через небулайзер или 400 мкг через через спейсер каждые 20 минут еще в течение часа. Если через 15-20 минут после последней ингаляции ПСВ сохраняется менее 50% от должного либо наилучшего для больного значения, то больной подлежит госпитализации в отделение реанимации.
Показаниями для перевода больного в отделение реанимации являются:
1. Тяжелое обострение бронхиальной астмы (при отсутствии эффекта от проводимого лечения в течение 2-3 часов).
Терапия в отделении реанимации:
2. Введение бета 2-агонистов ингаляционно (каждые 4-6 часов).
3. Глюкокортикостероиды перорально (если больной может глотать) или парентерально.
4. Аминофиллин внутривенно 5-6 мг/кг каждые 10-30 минут (доза снижается, если пациент до поступления принимал препараты теофиллина), в дальнейшем доза уменьшается до 0,6-1,0 мг/кг (720 мг/сут, максимальная суточная доза 2 г.).
5. Возможно введение парентеральных бета-агонистов.
6. При неэффективности проводимой терапии показана респираторная поддержка.
Показания к искусственной вентиляции легких (ИВЛ):
1. Обязательные — нарушение сознания, остановка сердца, фатальные аритмии сердца.
2. Необязательные — нарастание гиперкапнии и респираторного ацидоза (рН менее 7,15), рефрактерная гипоксемия, угнетение дыхания, возбуждение, выраженное утомление дыхательной мускулатуры. Ввиду высокого числа осложнений и летальности больных с ТОБА на фоне ИВЛ рекомендуется осуществление тактики управляемой гиповентиляции» (пермиссивной гиперкапнии), задачей которой является строгое поддержание конечного экспираторного давления «плато» не выше 30 см вод. ст. несмотря на ухудшение показателей рН и Ра углекислого газа. Начальными параметрами респираторной поддержки должны быть выбор объем-контролируемого режима с дыхательным объемом 6-8 мл/кг, частотой вентиляции 6-10 в 1 мин, инспираторным потоком 80-100 л/мин. При снижении рН менее 7,2 вводят внутривенно бикарбонат.
Критерии перевода из отделения реанимации:
1. Полное купирование астматического статуса (тяжелого или жизнеугрожающего обострения бронхиальной астмы).
2. Уменьшение тяжести обострения бронхиальной астмы (ЧДД менее 25 в минуту, ЧСС менее 110 в минуту, ПСВ более 250 литров в минуту или более 50% от должного значения, Ра кислорода более 70 мм рт.ст. или Sa кислорода более 92%.
источник
Бронхиальная астма — хроническое заболевание дыхательных путей. Вследствие патологического процесса в органах дыхания под действием неблагоприятных факторов развивается обструкция — сужение просвета бронхов. Приступы удушья в результате спазма бронхов и отека слизистой сопровождаются кашлем, хрипами, бледностью. Заболевание протекает с обострениями, состояние пациента и периодичность приступов зависит от тяжести и формы заболевания. Но нарушение функции дыхания, хотя и менее выраженное, присутствует даже в межприступный период.
Пациенты с диагностированной болезнью должны находиться под постоянным наблюдением специалистов, госпитализация при бронхиальной астме необходима при обострении заболевания, а также при отсутствии эффекта от лечения, проводимого амбулаторно. При отсутствии квалифицированной помощи существует риск развития осложнений, среди которых возможны эмфизема легких, развитие пневмосклероза, ателектазы и даже спонтанного пневмоторакса. В результате гипоксии во время приступов и изменения легочной ткани возможно развитие сердечно-легочной недостаточности, которая, в свою очередь, еще больше осложняет течение бронхиальной астмы. Кроме того, при развитии астматического статуса, при котором приступы удушья практически постоянны, существует риск летального исхода.
В основе изменений в бронхах — реакция организма, когда в результате попадания аллергена запускается сложная иммунная реакция, вследствие которой нарушается структура и функция бронхов, слизистая отекает, характер бронхиального секрета также изменяется, он приобретает вязкость, труднее отделяется и закупоривает бронхиальный просвет. Человек при этом испытывает трудности с дыханием.
- Самыми неблагоприятными факторами, которые способны привести к развитию болезни, считаются аллергены: пыль, частицы насекомых или эпидермиса животных, споры, пыльца растений, определенные лекарства, пища и продукты химического производства.
- В основе инфекционно-аллергической формы астмы лежат инфекционные процессы в организме: бронхиты, синуситы, респираторные инфекции и др. Микроорганизмы и продукты их жизнедеятельности способны взять на себя роль аллергена.
- Отягощенная наследственность — риск развития болезни возрастает, если среди близких родственников есть люди с аналогичной проблемой либо страдающие аллергологическим заболеванием.
- Переохлаждение, стресс, физическая нагрузка, неблагоприятные погодные условия также отрицательно отражаются на состоянии человека.
- Симптоматическое лечение бронхиальной астмы зависит от тяжести заболевания, а также наличия обострения. Если аллерген идентифицирован, то в период ремиссии рекомендовано проведение специфической гипосенсибилизации, направленной на снижение реакции организма на конкретный аллерген. Кроме того, для предотвращения обострения, а также в том случае, когда аллерген не выявлен, показаны антигистаминные средства, проводится базисная терапия ингаляционными препаратами, рекомендованы иммуннокорригирующие средства и др. — тактика лечения определяется только индивидуально. При приступе усилия направлены на облегчение состояния пациента, с целью восстановления дыхательной функции назначаются бронхорасширяющие препараты, средства для улучшения отхождения мокроты и т.д. Пациент должен находиться под постоянным контролем врача. В некоторых случаях может понадобиться неотложная помощь. Кроме того, важной частью терапии является физиотерапевтическое лечение, лечебная физкультура, своевременная санация очагов инфекции.
- Диагностика. Для назначения качественной терапии пациент должен пройти детальное обследование. Нашим пациентам доступны все необходимые методы диагностики: рентгенография, спирометрия, пикфлоуметрия, биохимические и иммунологические исследования, а также проведение аллергологических тестов для определения причины бронхиальной астмы.
- Индивидуальный подход. Для нас нет больных с одинаковой болезнью, для каждого пациента мы подбираем методы лечения строго индивидуально, с учетом формы и течения болезни, наличия сопутствующих заболеваний и имеющихся осложнений. Также при назначении терапии учитывается переносимость пациентом лекарственных препаратов.
- Высокое качество лечения. Терапия назначается только после детального обследования, которое можно пройти в клинике в максимально короткие сроки. На основании проведенного обследования будет назначено лечение, в ходе которого используются самые современные и эффективные методы. При лечении мы используем только препараты последнего поколения, эффективность которых подтверждена практикой. В стадии ремиссии возможно амбулаторное лечение или пребывание пациента на дневном стационаре. При развитии приступа пациент в течение нескольких минут будет госпитализирован в клинику с лучшими в своей специализации врачами.
- Наши специалисты — врачи высшей категории с многолетним опытом работы, также в коллективе — кандидаты и доктора наук. В лечении пациента задействованы опытные врачи разных специализаций: пульмонологи, аллергологи, отоларингологи, физиотерапевты и др.
Бронхиальная астма — одно из самых сложных заболеваний, которым страдают и взрослые, и дети. Чувствительность к изменению погодных условий, зависимость от стресса или физической нагрузки, наличие аллергенов и другие неблагоприятные факторы способны спровоцировать приступ в любое время. Течение болезни состоит из обострений и ремиссий, но при соблюдении профилактических мер можно добиться длительной ремиссии. Не откладывайте посещение врача, обращайтесь к нам в любое время, не ожидая ухудшения состояния здоровья, и тогда есть шанс свести риск осложнений к минимуму!
источник
— Листок нетрудоспособности при лечении в условиях дневного стационара оформляется по тем же правилам, что и при амбулаторно-поликлиническом лечении. Решение об освобождении от работы и выдаче больничного решает врач (п. 58 Приказа Министерства здравоохранения и социального развития РФ от 29.06.2011 N 624н «Об утверждении порядка выдачи листков нетрудоспособности»).
Естественно, все зависит, в каких отношениях сотрудник с начальством, которые могут некритично относится к прогулам или быть в курсе его здоровья. К примеру, они знают, что сотрудник болеет тяжелым хроническим заболеванием и часто отсутствует.
Лист нетрудоспособности выдается при обращении к врачу и при обоснованном признании человека больным лист и выдается, независимо от места лечения: амбулаторно, на дневном стационаре при поликлинике, стационаре дневного пребывания или круглосуточном стационаре. Сроки нетрудоспособности определяются индивидуально, это зависит от заболевания,его осложнений и наличия сопутствующей патологии.
Больничный лист должны давать обязательно. Как правило, дневной стационар одной процедурой не ограничивается. Их обычно несколько и, скорее всего, делаются в разное время. Так что, вполне возможно, вы будете уходить с дневного стационара часа в два дня, и обязательно надо спрашивать, можно ли уже уходить.
На сколько дней дают больничный при ОРВИ? Обычно при таком недуге для восстановления предоставляется не больше 5 дней. Этого будет достаточно, поскольку большинство людей полностью выздоравливают за этот период. Если амбулаторное лечение требуется по причине травмы или осложнения, в том числе после посещения стоматолога, то больничный будет выдан до 10 суток.
Ситуация с больничным листом такая же, как и при хроническом бронхите. Если человек трудоспособен и может справиться с некоторыми симптомами самостоятельно, используя ингаляторы и таблетки, то больничный ему не положен. При обострении обструктивной болезни пациента кладут в стационар или отправляют на домашнее лечение, выписывая лист нетрудоспособности на 14 суток и более, сроки определяются состоянием человека.
Очень важно вовремя распознать симптомы и начать лечение бронхиальной астмы на самом раннем этапе. Это поможет остановить дальнейшее развитие бронхиальной астмы и позволит держать заболевание под контролем. Только беда в том, что первые предупреждающие признаки могут быть настолько незначительными, что вы их просто не заметите. При таких недугах, как:
Для того, чтобы получить больничный лист при бронхите, необходимо пройти специальное обследование. На первичном приёме терапевт или пульмонолог осматривают пациента, собирают анамнез развития патологии, по симптоматике ставят вопрос о наличии бронхиальной болезни. Помимо самого диагноза указывается степень развития патологии, её вид.
1. Эксперты EPR-2 рекомендуют назначать системные ГКС (преднизон, преднизолон, метилпреднизолон) по 120-180 мг/сутки перорально в три или четыре приема в течение 48 часов, затем 60-80 мг/сутки до тех пор, пока ПСВ не достигнет 70% от должного или индивидуально лучшего показателя, после чего сохраняется 40-60 мг в сутки перорально в один или два приема. Возможно применение гидрокортизона 200 мг внутривенно.
- Профилактические мероприятия, в частности, профилактика обострений длительно текущих хронических заболеваний (в соответствии с рекомендациями наблюдающего пациента профильного специалиста).
- Лечение пациентов, требующих наблюдения на время проведения терапевтических процедур, но не нуждающихся в круглосуточном контроле состояния.
- Реабилитационные мероприятия в объемах, доступных реабилитационным службам данного лечебно-профилактического учреждения.
ИНСТРУКЦИЯ
О ПОРЯДКЕ ВЫДАЧИ И ОФОРМЛЕНИЯ ЛИСТКОВ НЕТРУДОСПОСОБНОСТИ И СПРАВОК О ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ
5. Листки нетрудоспособности и справки выдаются и продлеваются государственными, в том числе ведомственными, организациями здравоохранения (далее — организации здравоохранения), указанными в пункте 7.5 перечня административных процедур, осуществляемых государственными органами и иными организациями по заявлениям граждан.
- Направлением.
Вопрос о том, чтобы оформить инвалидность, больной бронхиальной астмой впервые должен поднять на приеме у терапевта (педиатра, если это касается детей) или врача пульмонолога. Даже если эти специалисты считают, что оснований для этого нет, они обязаны выдать направление на медико-социальную экспертизу. - Документом, подтверждающим диагноз. В нем также отмечаются:
- Степень тяжести бронхиальной астмы.
- Частота и тяжесть приступов удушья.
- Есть ли у больного зависимость от гормональных препаратов или ее нет.
- Присутствуют у больного или нет такие осложнения, как легочная или сердечная недостаточность.
- Обходным листом от терапевта, хирурга, кардиолога, невролога, эндокринолога.
- Результатами медицинских обследований:
- Анализами крови (клинический, биохимический, на сахар), мочи и мокроты.
- ЭКГ.
- Флюорографией/рентгеном легких.
- Спирограммой;
- Анализом гормонов надпочечников для тех, кто длительное время лечится кортикостероидами.
- Выписками из стационара, если больной проходил лечение в медучреждениях.
- Паспортом для взрослых.
- Свидетельством о рождении для детей.
- Полисом ОМС.
Учитывая затяжной период заболевания и высокую степень риска различных осложнений, рекомендуется предоставлять больничный пациенту на месячный срок. Согласно правилам оформления больничных листов, лечащий врач вправе выписать лист о нетрудоспособности на срок до 15 календарных дней. Вопросом же его продления впоследствии будет заниматься врачебная комиссия.
Первые признаки астмы не получается рассмотреть по рентгенограмме грудной клетки, она часто оказывается более чем нормальной. При неясности диагноза, к сожалению, степень тяжести болезни увеличивается, и состояние больного может спасти только опытный и высококвалифицированный врач-пульмонолог.
Длительность больничного при любом заболевании строго контролируется страховыми компаниями. В случае нарушения стандартных сроков лечения (как сокращения при быстром выздоровлении, так и продления вопреки установленным нормам), их сотрудники начинают проверки лечебного учреждения.
источник
Добрый вечер!Многим помогли советы этого замечательного форума,очень надеюсь на то,что прокомментируете нашу ситуацию.
Моему сыну 18,в детстве были частые обструктивные бронхиты.В 10 лет при госпитализации был выставлен диагноз «Бронхиальная астма»,следующие три года стояли на учете у пульмонолога,потом начал заниматься спортом и приступы сократились до 2-3 в год,с ними научились справляться.
В 17 лет повредил колено,спорт пришлось оставить и состояние в плане астмы ухудшилось,за год было несколько приступов,снова вернулись ингаляции с беродуалом,пульмикортом,базис.В 18 его поставили на учет пульмонолога во взрослой поликлинике,получает льготные лекарства,за три месяца было 2 обострения.
В сентябре пошли с ним в военкомат(Хожу с ним,так четыре года назад имела полуторогодовую битву в этим заведением со старшим сыном.И тогда только моя настойчивость и обращение в суд и две прокуратуры убедили военкомат,что человек с гипертонией 2 степени не полезен армии..).Все документы о диагнозе представлены.
Военкомат отправил сына в стационар.Через неделю выписан,в выписке запись «БА смешанного генеза ,средней степени тяжести,обострение.ДН»
Но в акт диагноз не вписала,сказав,что мы должны заплатить 2 000 за бронхопровокационный тест. Заплатили.Делают тест ,отрицательный,хотя он говорит,что ему было тяжело дышать и говорят-ты,мальчик,здоров.Так в акт и запишем.
Буду благодарна за мнения о ситуации и советы ,что делать дальше.
Это написано в графе диагноз выписки?
Выписка из больницы на руках?
Спасибо,что откликнулись.
Да,конечно.Диагноз я сюда перенесла из выписки,она у нас на руках.Но главное-сын говорит,что ему реально плохо было на тесте,были хрипы.
May_Be, Вначале постарайтесь решить проблему мирным путём с главным врачом ЛПУ, т.е. в ходе простой конструктивной беседы. Представьте ему копии последней выписки из стационара за подписью врача (это же было не простое посещение кинотеатра, а направленное лечение!), копии (или из своих рук — в подлинниках) медицинских документов с зафиксированным ранее диагнозом. И вот эту часть (особый упор — про платные услуги. )
К пункту «а» относится бронхиальная астма с частыми обострениями заболевания, постоянными симптомами в течение дня или астматическим состоянием, значительным ограничением физической активности, с суточными колебаниями пиковой скорости выдоха (ПСВ) или объема форсированного выдоха за первую секунду (ОФВ1) более 30 процентов и ПСВ или ОФВ1 менее 60 процентов должных значений в межприступный период.
К пункту «б» относится бронхиальная астма с ежедневными симптомами, которые купируются введением различных бронхорасширяющих средств, с суточными колебаниями ПСВ или ОФВ1 более 30 процентов и ПСВ или ОФВ1 60-80 процентов должных значений в межприступный период.
К пункту «в» относится бронхиальная астма с непродолжительными симптомами реже 1 раза в день, которые легко купируются бронхорасширяющими средствами, при отсутствии симптомов и нормальной функцией легких между обострениями, с суточными колебаниями ПСВ или ОФВ1 менее 30 процентов и ПСВ или ОФВ1 более 80 процентов должных значений в межприступный период.
Освидетельствование при впервые выявленных признаках бронхиальной астмы проводится только после стационарного обследования. При наличии бронхиальной астмы, подтвержденной медицинскими документами о стационарном лечении и обращениях за медицинской помощью, заключение о категории годности к военной службе граждан, освидетельствуемых по графе I, а также граждан, проходящих военную службу по контракту и поступающих на военную службу по контракту, может быть вынесено без стационарного обследования.
В случае когда бронхоспастические синдромы (обтурационный, эндокринно-гуморальный, неврогенный, токсический и др.) являются осложнением других заболеваний, категория годности к военной службе определяется в зависимости от течения основного заболевания по соответствующим статьям расписания болезней.
(кстати, по БА только две категории годности «Д» и «В») Не было причины направлять ещё на один стационар, если ранее уже лежали.
источник
Тема в разделе «Таверна», создана пользователем ItLivesItBreathes, 05 Apr 2019 в 17:44 .
ложусь в больницу по астме на дообследование от военкома
сколько там придется лежать и что там проверяют?
с чем придется столкнуться кроме медсестер 50+лет и пульмонолога?
в инфекционке можно подхватить тубик какой-нибудь и
Фак мне тоже надо пруфануть военкому что я астматик
Придется даже со всеми справками ложиться в больницу?
в инфекционке можно подхватить тубик какой-нибудь и
это не инфекционка, а пульмонологическое отделение, инфекционка вообще в другой степи находится, на сколько я знаю
Фак мне тоже надо пруфануть военкому что я астматик
Придется даже со всеми справками ложиться в больницу?
это не инфекционка, а пульмонологическое отделение, инфекционка вообще в другой степи находится, на сколько я знаю
а что у тебя нет подтвержденного диагноза из стационара какого нибудь?
изи откос если она правда есть, по лестнице пульмонолог гонял, в областной сначала так дыхнул, а потом с 9 этажа и на 1 и обратно — проверял так
Фак мне тоже надо пруфануть военкому что я астматик
Придется даже со всеми справками ложиться в больницу?
Да, обычно с такими болячками всегда гаправляют в стационар для полного обследования
а что у тебя нет подтвержденного диагноза из стационара какого нибудь?
есть от аллерголога, но военкеку наплевать
изи откос если она правда есть, по лестнице пульмонолог гонял, в областной сначала так дыхнул, а потом с 9 этажа и на 1 и обратно — проверял так
прогрессивная российская медицина
А так вообще дней 8 подержали толком ничего не делали и отпустили, написали все что нужно, изи военник — ток я потом забил на него и получил ток через год, лень было сходить забрать.
Когда малым был — в детской больнице областной трубку через нос и рот пихали, хоть какое то веселье, а во взрослой обошлось .
есть от аллерголога, но военкеку наплевать
прогрессивная российская медицина
ложусь в больницу по астме на дообследование от военкома
сколько там придется лежать и что там проверяют?
с чем придется столкнуться кроме медсестер 50+лет и пульмонолога?
Максиму 5 дней, будут делать спирограммы с бронхолитиком и чекать разницу если прирост по офл и вжел больше 12% и общие показатели офл и вжел
Потом тебя в морг положат.
ложусь в больницу по астме на дообследование от военкома
сколько там придется лежать и что там проверяют?
с чем придется столкнуться кроме медсестер 50+лет и пульмонолога?
Это ты конечно поздновато очнулся
Хотя в моём случае первой мать спохватилась и напрягла по больничкам мотаться,проплатила типа «стационар» и я месяц катался сдавал анализы+меня щёлкали со всех сторон рентгеном,а что касательно самой астмы было две процедуры,которые якобы «заметно улучшают состояние».
В первом случае загоняли в такую камеру небольшую,в которой только усесться можно было на стул и приходилось тусоваться(
дышать дичью какой-то?)какое-то время+измеряли объем легких нонстоп/проходимость воздуха
Вторая сидишь минут по 5 вдыхаешь «лекарство»из стационарного ингалятора похожего на б##дский глушитель
и на такие процедуры гонял минимум недели 2,хотя надо было
месяц,но откосить получилось по итогу без взяток,хоть астма была не хардкорная,но военком решил не копаться в кипе бумаг с платной больнички и отъе#ались дав военник
Это ты конечно поздновато очнулся
Хотя в моём случае первой мать спохватилась и напрягла по больничкам мотаться,проплатила типа «стационар» и я месяц катался сдавал анализы+меня щёлкали со всех сторон рентгеном,а что касательно самой астмы было две процедуры,которые якобы «заметно улучшают состояние».
В первом случае загоняли в такую камеру небольшую,в которой только усесться можно было на стул и приходилось тусоваться там какое-то время,не помню чё за процедура,лет 8 назад было
Вторая сидишь минут по 5 вдыхаешь «лекарство»из стационарного ингалятора похожего на б##дский глушитель
и на такие процедуры гонял минимум недели 2,хотя надо было
месяц,но откосить получилось по итогу без взяток,хоть астма была не хардкорная,но военком решил не копаться в кипе бумаг с платной больнички и отъе#ались дав военник
у меня была уже была написана астма в карточке
+ пищевая аллергия на рыбу (тоже непризывное), но военкек вредина
источник
Многих юношей призывного возраста интересует вопрос, берут ли в армию с астмой? Это одно из наиболее распространенных хронических заболеваний, в нашей стране от него страдает 4.3% населения. Определить, годен или нет юноша, к военной службе поможет призывная комиссия. Здесь все зависит от того, насколько тяжелая степень заболевания, существуют ли сопутствующие патологии и т.д. Астма – это довольно сложная и распространенная патология. Опасность данной болезни заключается в том, что она сопровождается приступами удушья, которые могут время от времени повторяться. Причиной такого явления становиться то, что дыхательные пути чувствительно реагируют на разные раздражители. В ходе этого процесса они сужаются и выделяют большое количество слизи, вследствие чего, происходит нарушение оттока воздуха в процессе дыхания.
Берут ли в армию с астмой? На сегодняшний день существует большое число всемирных и национальных программ, благодаря которым удается бороться с этим недугом. И это неспроста, ведь согласно статистическим данным 46.7 % населения страдает данным заболеванием. Коварство такой патологии как астма заключается в том, что в повседневной домашней обстановке, недуг может себя практически не проявлять. Однако когда призывник попадает в армию, подвергает свой организм сильным физическим нагрузкам, астма, которая до сих пор не давала о себе знать, очень быстро проявиться. Самой частой причиной приступов является аллергия. Она актуальна для 49.9 % взрослого населения.
- Удушье или сильная одышка, такие проявления могут возникать как в спокойном состоянии, когда человек спит или при сильных физических нагрузках
- Сухие свистящие хрипы
- Сильный кашель, который может появляться вместе с одышкой
- Тахикардия
- Общая слабость
- Ощущение нехватки воздуха
В том случае, если симптомы не проходят, а только нарастают, может понадобиться медицинская помощь, в том числе и госпитализация.
Чтобы сберечь свое здоровье, не допустить осложнений при астме, а также не подвергать организм изнуряющим тренировкам, во время которых может случиться приступ, придется решительно действовать еще на этапе прохождения комиссии в военкомате. Придя на медицинское обследование, призывник должен честно рассказать о состоянии своего здоровья, а также о поставленных ранее диагнозах. Почему очень важно подойти с полной ответственностью к вопросу: служба в армии и астма? Все дело в том, что были случаи, когда у солдата приступ удушья наступал в самый неподходящий момент: на длинных забегах, при метании гранаты, когда молодой человек находиться за рулем автомобиля и т.д. Согласитесь, что в этих случаях, все может окончиться серьезными проблемами. Именно поэтому мы рассматриваем, с какими болезнями не берут в армию.
Медицинская комиссия в военкомате, каждому призывнику назначает соответствующую категорию годности. Несколько слов о том, какие бывают категории и что они означают:
- «А» – означает, что призывник полностью здоров и может служить в любых войсках, в том числе и в элитных
- «Б» – присутствуют незначительные отклонения, поэтому род войск может быть ограничен
- «В» – выявленные заболевания позволяют отправить призывника в запас
- «Г» – обнаружены заболевания, которые требуют лечения, предоставляется временная отсрочка до полного выздоровления
- «Д» – серьезные заболевания, полное отстранение от службы в вооруженных силах
Призывнику, который страдает астмой, должна быть официально присвоена категория «В», в этом случае юношу отправляют в запас.
Один из самых часто задаваемых вопросов астма служить в армии или нет? Этот недуг указан в таком документ как «Расписание болезней» в пункте «в» ст. 52, здесь указаны те диагнозы, призывать с которыми на службу призывать нельзя. Этим пунктом регламентируется, что от службы в рядах вооруженных сил отстраняются даже те юноши, у которых выявлена астма легкой степени.
Если говорить об астме, которая носит тяжелую форму, призывник освобождается от службы в армии не только в мирное, но и в военное время. Это связано с тем, что такие больные постоянно применяют ингаляционные препараты и должны находиться под присмотром врача.
При средней форме астмы юноша отстраняется от прохождения службы в армии в мирное время и только во время войны, может быть призван защищать свою отчизну.
Берут ли в армию с бронхиальной астмой? Важно помнить, установленный однажды диагноз – астма, практически во всех случаях освобождает от армии. Однако для этого призывник должен предъявить документы, которые подтверждали, что в стационарных условиях в свое время было проведено обследование и лечение. Если такие справки отсутствуют, молодой человек будет направлен военной медицинской комиссией на дополнительное обследование. В этом случае призывнику на руки выдается направление, где четко прописано место прохождения повторного обследования – это может быть больница по месту жительства или в любом другом медицинском учреждении, указанном военкоматом. Так же в направлении указаны срок прохождения осмотра и дата повторного посещения военкомата.
Чтобы определить наличие и степень сложности астмы, гражданские врачи назначают исследование функции внешнего дыхания или спирометрию (в этом случае измеряется объема легких, а также учащенность дыхания). Только после этого, на руки призывнику выдается заключение.
Бывают случаи, когда данные дополнительного обследования могут показаться для военных врачей не слишком убедительными, тогда юноше назначается отсрочка до очередного призыва в армию. Таким образом, у молодого человека появляется шанс более тщательно подготовиться к следующей комиссии.
Надо понимать, что при одних условиях служба в армии становится невозможно, а при других юноша отправляется служить. Несмотря на сложность ситуации, рекомендовано провести полное обследование здоровья, и в большинстве случаев находится заболевание, с которым освобождают от армии. Если у призывника астма берут ли его в армию? При прохождении медицинского освидетельствования призывник должен знать, какой вид астмы освобождает его, от службы в вооруженных силах. Все ситуации рассматриваются индивидуально. Когда установленный диагноз отвечает всем прописанным пунктам в документе «Расписании болезней», можно говорить об отсрочке.
источник
Бронхиальная астма – патология в бронхиальном дереве легких. Это болезнь хроническая, не поддающаяся лечению традиционными методами. Терапия позволяет лишь поддерживать состояние больного.
Чтобы добиться стойкой ремиссии (хорошего самочувствия на долгие месяцы и даже годы), целесообразно прибегать также к нетрадиционным методам лечения, в том числе заниматься дыхательной гимнастикой. Ниже будет приведена памятка пациенту о том, как жить с бронхиальной астмой.
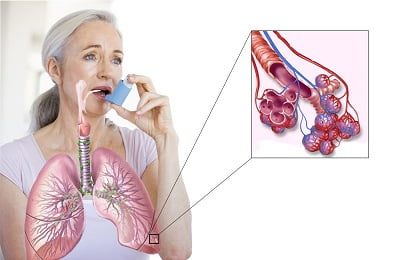
Поставить точный диагноз может врач-пульмонолог. Как правило, больному делают такую диагностику, которая называется ФВД (функция внешнего дыхания).
На первом этапе больной просто дышит в трубку по команде врача. Второй этап подразумевает применение бронхолитика.
При этом доктор просит пациента воспользоваться бронхорасширяющим ингалятором. Затем снова проводится исследование. Если после применения ингалятора показатели стали намного лучше (более 12%), можно полагать, что у человека бронхиальная астма.
Не нужно ни в коем случае расстраиваться, если поставлен такой диагноз. Астма – это такая болезнь, которая может обостриться в периоды переживаний. Надо помнить о том, что с этим недугом люди живут до глубокой старости.
Астма имеет три степени тяжести:
-
Легкая;
- Средняя;
- Тяжелая.
В настоящее время оценка степени проводится двумя способами:
- По сужению просвета в бронхах (при помощи ФВД, пикфлоуметрии);
- По частоте приступов и обострений.
Чем труднее человеку жить без лекарств, тем тяжелее течение болезни. К сожалению, при тяжелой степени лечение малоэффективно.
Как жить с астмой любой степени тяжести? Все зависит от условий, в которых проживает больной. Для начала нужно принять все рекомендации врача, встать на учет у пульмонолога в районном (областном) диспансере или в районной поликлинике.
Астматикам с любой степенью заболевания каждый месяц бесплатно выдают лекарства в социальной аптеке. Инвалидность дают только тем, у кого тяжелая форма астмы. Кроме того, участковый терапевт должен выписывать направление на ежегодное лечение в санатории.
Каждому астматику назначают базисную терапию. Она заключается в том, что каждый день, как бывает чаще всего, утром и вечером нужно принимать выписанный препарат.
Врач должен проинструктировать больного, так как неправильные действия могут быть бесполезными или вызвать отрицательный эффект.
Чаще всего в базисную терапию входят порошковые ингаляторы. Их задача – снять спазм, уменьшить в слизистых бронхов воспаление и увеличить просвет. Действие таких ингаляторов длится от 12 до 24 часов.
- глюкокортикостероиды (Флутиказон, Флунизолид Будесонид);
- системные глюкокортикостероиды (Преднизолон, Дексаметазон);
- стабилизаторы тучных клеток (Недокромил, Интал).
Лечащий врач может дать дополнительные рекомендации для астматика, относящиеся к периодам обострения. В такие моменты пациенту нужно применять не только базисную терапию, но и дополнительную. Каждому астматику желательно приобрести небулайзер или компрессорный/ультразвуковой ингалятор. Благодаря подобным устройствам лекарство распадается на мелкие частички, которые проникают даже в самые нижние альвеолы бронхов.
Ингаляции следует делать сидя, не отвлекаясь. Вдох должен быть медленным и максимально глубоким. Затем следует задержать дыхание на несколько секунд и выдохнуть.
Но дополнительную терапию нельзя проводить долгое время. Как было сказано выше, во время обострений применяются сильнодействующие гормональные препараты. Поэтому дополнительное лечение должно длиться строго заданное врачом время, например, не больше 3 минут, два раза в сутки в течение 10 дней.

Ингаляторы бывают как для базисной терапии, так и для экстренных случаев, чтобы моментально снять приступ. Желательно заранее научиться ими пользоваться (внимательно прочитать инструкцию, обратиться к доктору или астматику «со стажем»). За пределами дома ингалятор нужно всегда носить с собой. Невозможно предугадать, начнется приступ или нет.
Пациентам с астмой приходится ограничивать себя во всем, что может спровоцировать приступ, вызвать аллергию. Нужно также проводить профилактику простудных заболеваний. ОРВИ, ОРЗ, острый бронхит и пневмония протекают гораздо сложнее, чем у здоровых людей. Желательно все ограничения изучить подробно.
Во время обострений врачи рекомендуют вообще не употреблять в пищу:
-
экзотические фрукты и овощи (в том числе и цитрусовые);
- белки животные и растительные (мясо, бобовые, сою, орехи);
- продукты, содержащие красители и добавки.
Астматикам рекомендованы постничество и вегетарианство. В рационе должно быть как можно больше:
- свежих овощей (желательно, выращенных самостоятельно);
- ягод (крыжовник, белая смородина);
- фруктов (яблок, слив);
- зелени.
Чем меньше вредных продуктов будет употреблять больной бронхиальной астмой, тем реже будут приступы. Кроме того, врачи предполагают, что причиной астмы у многих людей часто становится именно пища с вредными добавками.
В комнате больного не должно быть ни диванов с тканевой обивкой, ни ковров. Комнатные растения тоже должны быть удалены отовсюду, где он может находиться.

- кровать со спинкой и подголовником без обивки;
- твердые стулья, табуреты;
- минимальное количество мебели (стол, комод и т.д.).
Целью подобных мер является уменьшение концентрации пыли в помещении. Чем чище воздух, тем больше вероятность долгой ремиссии. В особых случаях, когда нет возможности полностью освободить комнату от аллергенов (пыли, спор плесневых грибов, неприятного запаха), стоит приобрести очиститель воздуха.
Ни в коем случае нельзя допускать, чтобы астматик контактировал с бытовой химией. Вместо стирального порошка лучше использовать для стирки нарезанное на мелкие куски хозяйственное мыло.
При сильных загрязнениях стен, полов, мебели рекомендуется применять слабый раствор уксуса. Мыть посуду можно обычной содой. Влажную уборку нужно проводить чаще, чем один раз в неделю. Следует помнить о том, что в спальне или комнате должно быть минимальное количество вещей. Нельзя допускать застоя пыли в каком-либо месте, даже труднодоступном.
Кошки, собаки, декоративные кролики и мелкие грызуны должны быть удалены из квартиры или дома, если нет отдельного помещения, куда редко заходит астматик. Птицы также могут быть источником болезни.
После выселения животных нужно провести смену покрывал, одеял и подушек, тщательно очистить пол. Запаха не должно быть.
Если трудовая деятельность связана с физическими нагрузками или с работой в помещении с загрязненным воздухом, то следует сменить должность или организацию, найти более легкую сферу деятельности. Профессию, связанную с частыми стрессами, большой ответственностью, рекомендуется также сменить во избежание обострений и приступов.
Спорт можно ограничить, но не исключать полностью. Ряд специальных упражнений, плавание, бег помогут укрепить стенки бронхов, улучшить состояние. Но нагрузка должна быть выбрана индивидуально.
Когда внезапно случается приступ удушья, человеку начинает казаться, что он задыхается. Из-за этого появляется страх смерти, что также усугубляет ситуацию. Следует в таком случае не паниковать, а действовать. Как говорилось выше, у астматика должен всегда при себе быть ингалятор быстрого действия. Очень важно при этом уметь им пользоваться правильно:
- встряхнуть;
-
открыть мундштук (снять колпачок);
- запрокинуть голову немного назад;
- насколько возможно сделать вдох и в этот момент надавить на баллончик, чтобы брызнуть в дыхательные пути лекарство;
- после впрыскивания лекарства следует задержать дыхание на несколько секунд;
- повторить процедуру второй раз через 1-2 минуты.
Если же нет с собой ингалятора, и приступ случился впервые в жизни, рекомендуется применить упражнение из Стрельниковской дыхательной гимнастики. При жизни автор гимнастики даже на расстоянии по телефону спасала жизни людей. Рекомендация следующая:
- сесть на краешек дивана или стула;
- руки выпрямить, ладони положить на колени;
- одновременно с наклоном спины и сгибанием локтей резко, коротко и громко вдохнуть воздух носом;
- повторять упражнение с интервалами 1-3 секунды пока не станет лучше.
Подобная процедура поможет победить страх, вернуть нормальное дыхание. Добиться стойкой ремиссии или даже полностью избавиться от болезни возможно. Бронхиальная астма излечима.
К сожалению, традиционная медицина не всегда оказывается достаточно эффективной в лечении хронических заболеваний, поэтому в дополнение к ней стоит использовать и альтернативные методы, которые помогут ускорить выздоровление и добиться длительной ремиссии.
-
спорт и дыхательные гимнастики;
- регулярная игра на духовых музыкальных инструментах;
- гомеопатия (Мускус, Черная бузина, Амбра кашалота и др.);
- натуропатия или фитотерапия (калина, шалфей, овес и др.);
- спелеотерапия.
В больницах, поликлиниках и астма-школах обычно выдают памятки по бронхиальной астме. Как правило, в них описываются те или иные препараты, ингаляторы, рекомендуемые к применению Минздравом. К сожалению, подобные рекомендации в большинстве случаев не помогут уйти от болезни, поэтому обязательно нужно проводить нетрадиционное лечение в качестве дополнения к основной терапии.
источник
инвалидность при бронхиальной астме
| astra71 | Дата: Пятница, 08.02.2013, 20:25 | Сообщение # 1 | |
| Здравствуйте! Прошу Вашей помощи и разъяснения. Я, Филиппова Наталья Фантиновна, 42 года. В течение длительного времени страдаю бронхиальной астмой. С 1989 года впервые отмечались эпизоды затрудненного дыхания. Начало связываю с выбросом хлора на Котлассском ЦБК. В 2000 году развился приступ удушья. Была вызвана скорая помощь. Пульмонологом был поставлен диагноз. Бронхиальная астма. В 2010 году, в 2011 году (дважды)- астматические статусы, находилась в реанимационном отделении. Параллельно были проведены операции по поводу полипов носа- 2002, 2004, 2008 гг. В настоящее время полипы присутствуют. Была направлена в хирургическое отделение АОКБ с 09.10.2012 по 24.10.2012 г. Улучшения незначительные. В связи с этим была направлена в Федеральное государственное бюджетное учреждение Всероссийский центр экстренной и радиационной медицины им. А.М. Никифорова МЧС России с 09.11.2012 по 18.11.2012 года. В результате обследования был подтвержден клинический диагноз- Бронхиальная астма, неаллергическая (аспириновая триада), тяжелое течение, пневмо фиброз базальных отделов легких,ДН 2 ст., сопутствующий- полипоз носа, гипертоническая болезнь 2ст., риск 3 ст., ожирение 2 степени. Комплексное исследование легких легких /Кузенкова В.Е./ 09.11.2012. Заключение: В результате было рекомендовано лечение: небулайзер: вентолин, 2мл+ Пульмикорт 1000 мкг*2 раза в день, акколат 20 мг или Сингуляр 1 таб.*2 раза в день. Беродуал по требованию, Серетид *2 раза в день. Помогите , пожалуйста! Каие мои дальнейшие действия. На эту тему я писал уже неоднократно: Вы должны быть морально готовы к тому, что вынесенное решение может не совпасть с тем, на которое вы рассчитываете. Не следует чрезмерно полагаться на мнения врачей-лечебников, которые иногда позволяют себе высказывать мнение о положенной вам конкретно такой-то группе инвалидности. Это наиболее распространенная причина конфликтных ситуаций, возникающих в процессе объявления экспертного решения. Лечащие врачи не имеют соответствующей экспертной подготовки и им не следует «настраивать» больного на определенное конкретное решение. Они не несут абсолютно никакой ответственности за свое высказанное в устной форме мнение о том, какая группа положена тому или иному больному. В отличие от них, врачи эксперты оформляют на каждого больного экспертно-медицинское дело, где в письменном виде обосновывают свое решение со ссылкой на соответствующие нормативно-правовые акты, заверяют его своими подписями и печатью учреждения МСЭ и несут за него полную юридическую ответственность. Этот важный момент следует очень хорошо понимать. В период обострения БА больные временно нетрудоспособны. Противопоказанные виды и условии труда: тяжелый физический труд, работа, связанная с выраженным нервно-психическим напряжением, воздействием аллергенов, вызывающих бронхоспазм, неблагоприятными микроклиматическими факторами (перепады температуры, давления, повышенная влажность и т. п.), в условиях запыленности, загазованности; виды трудовой деятельности, внезапное прекращение которых в связи с приступом удушья может нанести вред больному и окружающим (авиадиспетчеры, водители автотранспорта, работа, связанная с пребыванием на высоте, обслуживанием движущихся механизмов, на конвейере и т. п.); длительные командировки. При развитии ДН II ст.противопоказана работа, связанная с физическим напряжением средней тяжести, значительной речевой нагрузкой в течение рабочего дня. Приведенный Вами диагноз не препятствует выполнению работы по основной профессии бухгалтера на 1 ставку (при необходимости — с ограничениями по линии ВК — освобождение от ночных смен, командировок, сверхурочных работ, исполнения внеслужебных обязанностей — без установления инвалидности), следовательно, у Вас не имеется ОЖД к труду 1ст., и, соответственно, нет оснований для установления инвалидности. Если Вы сомневаетесь в обоснованности вынесенного первичным бюро МСЭ решения, то имеете право обжаловать его в вышестоящее Главное бюро МСЭ: Всего доброго и желаю удачи. | ||
| |
| astra71 | Дата: Понедельник, 08.04.2013, 20:14 | Сообщение # 3 | |
| Здравствуйте, В 2003 году получила диплом педагог, методист и организатор досуга.Работала 2 года в санатории «Бальзам».Затем ушла в бар работала администратором 2 года. по состоянию здоровья ушла. В 2007 году 2 диплом охранника, где я работала около года по специальности и находясь на больничном с приступами и ОРЗ долгое время, после чего была уволина.в 2008 году устроилась работать в детский сад, при обрела отучившись диплом» Организация работы воспитателя ДОУ» проработав 2 года.до 2010 года. В детстве я часто болела ОРЗ а также воспалением лёгких, ставили диагноз: Бронхит с осмотическим компонентам. Состояния ухудшилось в 2004 году на фоне вирусной инфекции развился тяжёлый приступ удушья,поступила в больницу с диагнозом пневмония двусторонней, соп. Бронхиальная астма. С 2004 года диагноз БА, моё состояния ухудшалось. В 2009 году в ноябре я снова переболела пневмоний двусторонней. В пульмонологии ККБ. Верифицирован диагноз БА, средней тяжести+хроническая ЦМВ инфекция+ИДС с типофункцией трёх звеньев. В течении года я болела и находилась на больничном часто. С диагнозом Бронхиальная астма, смешанного генеза,тяжёлое течение,стерендозовисима .ВН-2 ,ДН-1. В 2010 году мне дали группу 3 работающую. Приступы удушья до 5-6 раз в судки периодически вызываю СП, при обострении 7-8 раз в судки вызываю СП до 2 раз в судки. 3-4 раза в год госпитализирована на лечение. Поэтому я не работала. В 2013 году, в связи обострением астмы.Обратилась на приём к аллергологу в ККБ. В связи с выраженностью бронхообструкции, госпитализирована на лечение в стационарное отделение. Выписана с диагнозом: Бронхиальная астма,смешанного генеза,тяжёлое течение, стерендозовисима, обострение средней степени тяжести. ВН-2. ДН-1. Аллергический персистирующий ринит. Интермиттирущий коньюнктивит. Сенсибилизация к бытовым,эпидермальным,растительным а/г. Хронический субатрофиеский фаринголларингит. Гипертоническая болезнь 2, риск 3. За 2012-2013 год до апреля месяца, 4 раза находилась на стационарном лечении. В апреле месяце, я проходила комиссию МСК. На комиссии мне сообщили: «что лекарство положены мне по жизненно, необходимо мне работать, переучившийся на другую специальность, или искать работу на дому. Мне дали инвалидность на год, за это время я должна найти работу. Скажите пожалуйста права ли комиссия, и с меня могут снять инвалидность, с таким диагнозом и на какой работе я могу работать? | ||
| |
| astra71 | Дата: Понедельник, 08.04.2013, 20:14 | Сообщение # 4 | |
| Вероятность снятия инвалидности через год — спрогнозировать достаточно сложно — поскольку решение о признании (или непризнании) Вас инвалидом — будет выносится исходя из Вашего состояния здоровья за последние 12 мес. перед прохождением МСЭ и на момент осмотра в бюро МСЭ при освидетельствовании. | Спасибо за разъяснение. У меня к вам ещё один вопрос: Имеется ли документ в котором я могу прочитать о причинах снятия инвалидности, что бы знать на основе чего комиссия приняла такое решение, и в какой орган управления я могу обратится при снятии с меня инвалидности? | |
| |
| astra71 | Дата: Вторник, 09.04.2013, 19:47 | Сообщение # 6 | |
| спасибо за разъяснение. | ||
| |
| astra71 | Дата: Среда, 10.04.2013, 19:24 | Сообщение # 8 | |
| Здравствуйте! Хотелось бы узнать возможно ли оформить инвалидность при бронхиальной астме? У бабушки с 2008 года ставят диагноз БА, в том же году предлагали оформить инвалидность, но в тот момент не получилось так как оформляли дедушке тоже с БА. Ему дали 2 степень (показания одинаковые у обоих). Недавно обращались в поликлинику по вопросу оформления, от ответа либо увиливают, либо говорят, что сейчас уже не оформляют по БА. Чтобы получить лекарства приходится постоянно проходить ряд врачей. Несколько раз в месяц приходится вызывать СП так как ингаляторы и небулайзер зачастую не помогают. Отдышка постоянная, особенно по ночам. Из квартиры без сопровождения не выпускаем, частые потери сознания. Санитары СП каждый раз удивляются почему нет инвалидности, а нам только и остаётся разводить руками. Лекарства которые рекомендуют принимать очень дорогие, а бесплатные не положены из-за отсутствия инвалидности. | ||
| |
| astra71 | Дата: Среда, 15.05.2013, 20:10 | Сообщение # 10 | |
| Если Вы желаете получить консультацию по перспективам установления инвалидности в Вашем случае — Вам следует выполнять требования к формулировке запросов для проведения таких консультаций, изложенные на стартовой странице сайта в разделе: | ||
| |
| Пользователь | Дата: Вторник, 21.05.2013, 15:23 | Сообщение # 11 | |
| Здравствуйте. Моему сыну 11 лет. Поставлен диагноз: бронхиальная астма,период неполной ремиссии. Аллергический ринит круглогодичный,среднетяжелое персистирующее течение. Аденоид 2 степени. Двухсторонний экссудативный отит. Вегетативная дисфункция синусового узла. Ложная хорда левого желудочка. Положенна ли ему инвалидность? Спасибо. | ||
| |
| astra71 | Дата: Вторник, 21.05.2013, 19:16 | Сообщение # 12 | |
| оснований для установления инвалидности — не имеется. Здравствуйте! В 2004 году у мне дали инвалидность (ребёнок-инвалид) по бронхиальной астме мне было 14 лет,после 18 лет мне дали третью группу,щас мне 23 года. В том году сказали что в этом дадут бессрочно, если я принесу фвд протокол и рентгенографию. 7 ноября у меня было переосвидетельствование в Новомосковске (Тульская область), от туда меня послали в Тулу, 26 ноября у меня было переосвидетельствование в Туле. Сегодня в Новомосковск пришёл ответ, там они написали что Тула отказала. Почему отказали не сказали. Поехал тут же в Тулу,выяснит почему отказали,а там все на обучение уехали. Подскажите что делать? Я собираюсь обжаловать их решение. | ||
| |
| astra71 | Дата: Пятница, 29.11.2013, 22:19 | Сообщение # 14 |
| Для начала: Если Вам сложно выполнить эти требования, то рекомендую Вам самостоятельно разбираться с перспективами возможного установления инвалидности — на основе материалов сайта. Перспективы установления инвалидности при ЛЮБОМ заболевании — зависят от СТЕПЕНИ его ТЯЖЕСТИ. На сайте есть статья, в которой подробно расписаны критерии установления конкретных групп инвалидности в зависимости от степени тяжести данной патологии. источник |





 Легкая;
Легкая; экзотические фрукты и овощи (в том числе и цитрусовые);
экзотические фрукты и овощи (в том числе и цитрусовые); открыть мундштук (снять колпачок);
открыть мундштук (снять колпачок); спорт и дыхательные гимнастики;
спорт и дыхательные гимнастики;