Заболеть может каждый человек, поэтому важно знать, как заболеть астмой и как ее лечить. Известно, что механизмы данного заболевания интересуют многих людей. Часто люди задаются вопросом, а не заразна ли астма. Только нельзя дать полноценного ответа на вопрос о возникновении столь распространенного недуга. Однако ученые смогли определить некоторые факторы риска, которые способны спровоцировать возникновение данного заболевания.
Ученые выделили множество факторов риска, так как можно заболеть астмой не только из-за внешних воздействий, но и из-за внутренних. Астму делят на бронхиальную, лекарственную и сердечную. Известно, что бронхиальная астма не заразна и чаще всего является хроническим воспалением бронхов. Лекарственная возникает в форме побочного эффекта после приема лекарств. Сердечная возникает не из-за бронхоспазомов, а из-за нарушенной сердечной работы (обычно при сердечной недостаточности).
Многие считают, что аллергическая и бронхиальная астма — это разные понятия. Это не так. Аллергической астмой называют атопическую форму бронхиальной астмы. Атопическая астма бывает настолько опасной, что может вызвать приступ, выраженный в анафилактическом шоке. Когда через дыхательные пути попадает аллерген, происходит бронхоспазм, выраженный в форме активной работы иммунной системы и сокращении бронхов.
Вызвать атопический тип болезни могут не только аллергены, но и любые другие вдыхаемые раздражители, например, дым от свечки, табака, фейерверка, костра, чрезмерно загрязненный или холодный воздух, пыль, запах духов, пары, химические испарения и запахи.
Внутренние особенности организма, которые провоцируют развитие болезни:
- наследственная предрасположенность;
- воздействие аллергенов;
- воздействие инфекционных агентов (в том числе и вирусных);
- курение;
- воздействие некоторых бета-блокаторов, нестероидных и других препаратов;
- воздействие паров или химических газов на производстве.
Основой бронхиальной астмы является наследственная предрасположенность.
Во всех случаях ею рискуют заболеть люди, которые завели домашнее животное, сильно простыли, перенервничали, делающие ремонт или находящиеся длительное время в ремонтирующемся помещении. Люди, переехавшие в то место, где климат сильно отличается от привычного, также могут испытывать дискомфорт. Причин множество, но чаще всего болеет бронхиальной астмой тот, у кого есть генетическая предрасположенность. Отличием такого рода заболевания является только то, что каждый человек ее испытывает по-разному (как в форме ринита, так и в тяжелой форме). Если человек аллергик, нет гарантии, что он не будет подвержен астме.
Запустить механизм развития недуга способны многие факторы. Например, появление в доме животного (длина шерсти и его чистота часто не имеют значения, так как аллергены могут содержаться и в выделениях животного), простуда, физические перегрузки, сильные стрессы, наличие клещей и антисанитария, ремонт дома или на работе, переезд в другую климатическую зону и т. д.
Стоит отметить, что помимо атопической существует еще не атопическая форма, возникшая ввиду воспалительных процессов (инфекционно-зависимая, комбинированная).
Инфекционно-зависимая бронхиальная астма представляет собой редкое хроническое заболевание дыхательной системы. Проявляется приступообразно, обусловлена респираторными недугами или инфекционными поражениями. Приступы удушья развиваются мгновенно, после их купирования на протяжении некоторого времени фиксируется тяжелое дыхание. Бронхиальная астма инфекционного течения является самым опасным заболеванием, сопровождающимся осложнениями.
Аспириновая астма — это смешанный тип болезни, обусловленный приемом некоторых нестероидных противовоспалительных препаратов. Подвержены влиянию недуга представительницы женского пола.
Начинается астма с риносинусита, на определенном этапе состояние ухудшается и приводит к сужению просвета в бронхах. В результате развивается астматический приступ. Тяжелое течение заболевания сопровождается летальным исходом.
Астма физического усилия не является самостоятельной формой заболевания. Встречается после тяжелой физической нагрузки, приступ длится не более 10 минут. Данная форма заболевания не требует использования ингаляторов, состояние нормализуется самостоятельно. Чаще встречается у детей.
Основополагающим фактором развития бронхиальной астмы является наличие в бронхах воспалительных процессов. Возникает она ввиду выработки аллергических антител LgE (иммуноглобулинов Е-класса). При воздействии аллергена осуществляется выработка лимфоцитами антител, поступающих по крови к бронхам и фиксирующихся около них. Когда аллерген начинает сильно воздействовать на организм, происходит выброс тучной клеткой гистамина, серотонина и других веществ, в последствии происходит отек. Развивается каскад реакций, формирующих воспаление.
При таких воспалительных процессах больной испытывает кашель, свистящий хрип, чувство сдавленности в груди и сильную одышкау. Воспалительная форма астмы — хроническое состояние. Причем приступам данного рода подвергаются больные на любой стадии заболевания, даже в период ремиссии.
Для лечения такой астмы требуется довольно длительное время. Хроническая форма недуга требует порой и постоянного базисного лечения (независимо от того, насколько часто и сильно проявляются приступы). Пульмонолог разберется с механизмом возникшего у пациента заболевания и определит полноценную тактику лечения с использованием искусственной вентиляции легких и назначением определенных рекомендаций.
источник
Под бронхиальной астмой понимают хроническое воспаление, которое развивается в дыхательных путях. Они становятся более восприимчивыми к воздействию аллергенов, химических раздражителей и других факторов.
Люди переживают, как не заболеть астмой, если рядом находится астматик. Существует предубеждение со стороны здоровых людей, что астма заразна. Оно, к счастью, ошибочно. Заболевание не передается воздушно-капельным путем, поэтому быть рядом с человеком, у которого астма, не опасно.
Астма – это результат аллергии, плохой экологической ситуации, болезней дыхательной системы.
Эта болезнь очень распространена, особенно ей подвержены маленькие дети. Многие считают, что астма заразна, потому что о ней мало информации. Пациенты, страдающие от астматических проявлений, дыхательной недостаточности, не могут жить полноценной жизнью. Поэтому задача ученых — получить больше сведений о заболевании, которые помогут его диагностировать, повысить эффективность лечения, разработать новые профилактические меры.
Самые важные факты о болезни:
- Астма – хроническое заболевание, для нее характерны повторяющиеся приступы нарушения дыхания.
- У каждого больного приступы различаются по степени тяжести и частоте проявления. Некоторые подвержены им пару раз в день, другие — раз в неделю или реже. Также бывают периоды полного исчезновения проявлений.
- Бронхиальная астма не зависит от социального статуса человека. Болезнь может поразить как ребенка, так и взрослого, живущего на улице.
- Риск летального исхода при этом заболевании выше в государствах, где низкий уровень медицинского обслуживания и квалифицированной помощи.
- Среди причин, которые провоцируют начало заболевания, экологические, например, грязный воздух.
- Болезнь можно держать под контролем с помощью медицинских препаратов. Это ослабит ее симптомы и положительно повлияет на качество жизни человека.
К лечению и профилактике заболевания нужно подходить комплексно:
- наблюдать;
- проходить медицинское обследование;
- принимать необходимые препараты;
- избегать известных аллергенов.
Медики затрудняются назвать первопричину, которая запускает механизм заболевания, несмотря на то что существует много современных методик и способов диагностики.
По последним данным, астма чаще появляется у тех пациентов, которые имеют генетическую предрасположенность к ней. У них также могут наблюдаться заболевания легких. Аллергия является своеобразным спусковым крючком, который запускает механизм развития астматических процессов.
Нужно четко усвоить, что астма не является заразным заболеванием. Но при этом следует помнить, что воспалительный процесс при астме есть. И он может быть вызван вирусами или микроорганизмами.
Из каждых 100 человек 10 — астматики, так говорит статистика. Но происхождение болезни, условия ее возникновения и причины еще до конца не изучены.
- Ученые доказали тот факт, что изменения в бронхах вызываются воспалительными процессами, которые провоцируются аллергенами. При астме симптомы острого инфекционного процесса отсутствуют. Поэтому уже не возникает вопрос, является астма заразной или нет. От человека к человеку она не передается.
- Стоит отметить, что воспаление в бронхах приобретает хроническую форму. Оно не проходит даже в период ремиссии или при легкой форме заболевания. Поэтому необходимо медикаментозное лечение, даже если симптомы не ярко выражены.
- Грибки и споры плесени крайне негативно влияют на протекание болезни. Ученые подтвердили тот факт, что на астму влияют грибки, которые развиваются в организме. В данном случае это кандиды, они вызывают молочницу. Так как развитие астмы и грибковые инфекции связаны, то и симптомы заболеваний могут проявиться одновременно.
- Были проведены исследования, которые доказали, что дрожжевые грибки провоцируют неправильную реакцию иммунитета. Это объясняет параллельное развитие молочницы и воспаление бронхов. Кандидоз к тому же провоцируется ослабленным иммунитетом, приемом антибиотиков, гормональных средств. Молочницу тяжело победить, потому что грибки приобретают устойчивость к применяемым препаратам и слишком быстро размножаются. А заразиться грибком можно от другого человека. Так как кандидоз может спровоцировть астму, то следует проявлять осторожность при контакте с другими людьми, заниматься профилактикой.
Существует четыре группы факторов, которые влияют на развитие и протекание астмы:
- Генетическая предрасположенность.
- Аллергены, которые провоцируют ухудшение состояния при астме, а также влияют на ее возникновение.
- Внешние факторы, которые способствуют обострению воспалительных процессов.
- Триггеры — своеобразные пусковые механизмы, с которых все начинается.
Нужно знать, как не заболеть астмой, если вокруг множество внешних факторов, которые провоцируют развитие заболевания.
О том, как передается астма, уже было сказано выше, поэтому стоит добавить, что она не заразна.
Существует ряд аллергенов, химических или механических, которые отягчают протекание болезни. Например, разные виды пыли (строительная, силикатная, древесная).
На начало астмы может повлиять неблагоприятная экология, неподходящий климат в месте проживания. Также, усиливают ее симптомы чрезмерные физические нагрузки. Стрессовые и депрессивные состояния негативно сказываются на физическом состоянии человека, от этого симптомы астмы только усиливаются.
Приступ болезни может быть вызван сильным стрессом, который иногда приводит к бронхоспазму. Если иммунная система человека не сопротивляется вирусам, грибковым инфекциям, то и риск заболевания возрастает.
Никто не может сказать точно, какой из факторов главенствует в развитии заболевания. Иногда достаточно сменить климат или завести домашнего питомца, чтобы начался астматический приступ.
Стоит отметить, что астма от человека к человеку не передается, она возникает вследствие постоянного воздействия на дыхательные пути.
Можно выделить ряд основных факторов, способствующих ее развитию:
- попадание аллергенов в организм. Это может быть цветочная пыльца, пыль, шерсть;
- переохлаждение;
- курение;
- пищевые аллергены;
- запах краски, духов, бензина;
- простудные заболевания;
- стрессы;
- физические упражнения;
- смена климата.
Чаще всего астмой болеют люди определенных профессий. Они изо дня в день соприкасаются с аллергенами, и у них нет возможности этого избежать, кроме радикального решения сменить профессию.
К таким людям относятся:
- фермеры и люди, занимающиеся лечением и уходом за животными;
- рабочие химических производств;
- парикмахеры;
- ювелиры;
- работники фармацевтической промышленности;
- слесари;
- люди, работающие на производстве каучуковых и резиновых изделий;
- пекари;
- рабочие в покрасочных цехах;
- младший научный состав исследовательских институтов, где проводят опыты на животных;
- люди, которые работают на предприятиях по производству канифоли;
- работники целлюлозной промышленности.
Даже если человек абсолютно здоров, постоянный и тесный контакт с аллергенами повышает риск развития бронхиальной астмы. Она так и называется — профессиональная. Если разобраться, то это ответ дыхательной системы на иммуноглобулины, вырабатывающиеся под воздействием разного рода аллергенов. Человек начинает страдать от приступов кашля, а также испытывать затруднения с дыханием. Появление астмы вызывают такие вещества:
- тяжелые металлы;
- марганец;
- формалин;
- платина;
- химические красители;
- моюще-чистящие средства;
- пестициды;
- нитратные соединения;
- пластмассы.
К биологическим веществам относятся:
- продукты жизнедеятельности животных;
- продукты пчеловодства;
- зола;
- различная пыль;
- пыльца;
- аромамасла.
- разные виды антибиотиков;
- комплексы витаминов;
- анальгетики;
- гормональные препараты;
- ферменты;
- вакцины.
Таким образом, профессия человека может повлиять на его здоровье, в частности, вызвать заболевание легких и бронхов. Факторы, которые сопутствуют профессии, усугубляют состояние.
Есть важное отличие обычной астмы от профессиональной. В последнем случае симптомы заболевания будут давать о себе знать, пока человек не прекратит контакты с провоцирующими его аллергенами. До этого в организме больного будет наблюдаться постоянная выработка антигенов.
Людям, входящим в группу риска, важно обладать знать, как не заболеть астмой. А для астматиков важно избегать обострений, поэтому им следует своевременно проходить курсы лечения медикаментами.
Стоит отметить, что от астмы нельзя избавиться полностью, но контролю она поддается. Период ремиссии, когда у пациента все в порядке, можно продлить, если заниматься профилактикой:
- Каждый день пить лекарства, чтобы не допустить развитие приступа. Эффект от приема наступает в случае длительного применения.
- По возможности исключить контакт с аллергенами.
- Всегда иметь под рукой и применять лекарственные средства, которые в случае приступа могут быстро облегчить состояние.
- Укреплять иммунную систему организма.
- Заниматься профилактикой инфекционных болезней.
Физическое развитие организма играет не последнюю роль в профилактике заболевания. Врачи советуют больным больше плавать, заниматься физическими упражнениями, не связанными с большой нагрузкой (пилатес, йога). Для астматиков самый лучший климат – морской и горный. Иногда стоит переехать в другую местность, и симптомы астмы могут исчезнуть сами по себе.
Астма лечится глюкокортикостероидами. Для удобства применения они выпускаются в форме спрея. Их задача – остановить воспалительные процессы в бронхах.
Эти медицинские препараты помогают даже в тех случаях, если заболевание сильно запущено, а приступы повторяются чаще и чаще. Для большего эффекта к выбранным лекарственным средствам можно добавить антигистаминные препараты. Это лекарства, которые избавляют от проявлений аллергии. Если к астме присоединяется грибковая инфекция, то нужно пропить курс антимикозных препаратов.
Хочется еще раз отметить тот факт, что астма не заразна. Невозможно ею заразиться от астматика. Механизм возникновения заболевания настолько тонкий и не полностью изученный, что даже специалисты затрудняются ответить, почему возникает воспаление дыхательных путей.
Один факт несомненен: возникновение астмы и генетическая предрасположенность тесно связаны. Внешние факторы провоцируют активизацию заболевания, и только.
Для того чтобы пациент хорошо себя чувствовал и не боялся приступов удушья, астму нужно лечить и всегда иметь при себе препараты, которые купируют приступы удушья. И главное — избегать контактов с аллергенами. Поэтому людям, чья профессиональная деятельность связана с ними, нужно задуматься, стоит ли оно того. Особенно это касается тех, чьи родственники тоже болеют астмой или подвержены приступам аллергии.
Астма хоть и не поддается полному излечению, но ее развитие можно остановить, если вовремя обратиться к врачу, пропить комплекс препаратов, а также больше времени уделять профилактике. Иногда профилактические меры дают лучший результат, чем лекарства.
источник
Достоверный и полный ответ на вопрос о том, как заболеть астмой, желает знать каждый, кто заботится о своём здоровье. БА — серьёзная патология дыхательных путей, которая приводит к воспалению слизистой и бронхов, асфиксии и осложнению дыхания.
Как защитить себя? Передаётся ли аллергическая, инфекционная, профессиональная и другая бронхиальная астма по наследству? Внимательно прочтите написанное ниже, и вы найдёте ответы не только на эти, но и на многие другие важные вопросы.
Для начала нужно понять, как передаётся бронхиальная астма, а точнее, что способствует её развитию:
- наследственная предрасположенность к патологиям, которые связаны с дыхательной системой;
- сложная экологическая обстановка;
- систематический контакт с компонентами, способными вызвать аллергию;
- регулярный приём медикаментов, который имеют противовоспалительные характеристики.
Так астма передаётся или нет по наследству? Нет. К патологии имеется исключительно предрасположенность. Здесь влияние имеет лишь генный фактор. У малыша может возникнуть соответствующая симптоматика, если сойдутся такие условия:
- предрасположенность на уровне генов (более 50 генов вырабатывают особые антитела);
- наличие моментов, влияющих на развитие БА.
Внимание! Чтобы понять, заразна ли экзогенная, эндогенная или смешанная бронхиальная астма в конкретном случае, нужно пройти определённые исследования, сделать анализы.
Вот полезная статистическая информация.
- БА могут заболеть дети от совершенно здоровых родителей. Такое происходит в 10 процентах случаев.
- При наличии БА и у папы, и у мамы патология развивается у малыша в 35 процентах случаев. Если болеет только один родитель — в 20 процентах ситуаций.
- 42 процента детей унаследуют заболевание, если родители имеют и БА, и аллергию.
Если новорождённый унаследовал патологию, то может возникнуть асфиксия. Привести к этому могут такие моменты, как начало прикорма, перемешивание грудного молока с сухой смесью, наличие шерсти в доме и большого количества пыли, включая цветочную пыльцу.
Если иммунная система крепкая, заболевание может не проявить себя. Но с возрастом она будет ослабевает, поэтому нередки случаи, когда человек сталкивается с БА в преклонном возрасте.
Внимание! Нельзя нарушать естественную микрофлору. Это приводит к ослаблению иммунитета. Болезнетворные бактерии тоже нужны. Поэтому гигиена должна быть на адекватном уровне.
Открытым остаётся вопрос о том, передаётся ли бронхиальная астма по наследству от отца. Виновником появления болезни у ребёнка может стать не только мама, но и папа. Когда мужчина имеет БА, заболевание может развиться у малыша (процент случаев уже отмечался выше). Но здесь есть серьёзная разница. Если патология передаётся от отца, то она протекает легче, чем если от матери. Симптоматика оказывается сравнительно не явной.
Внимание! Девочки болеют реже мальчиков, однако БА у них протекает сложнее. Приступы возникают чаще, кашель долго не прекращается, выделяется много пота.
Важно не только понимать, как астма передаётся от человека к человеку, но и знать, что этого можно избежать. Ведь лечение от неё обойдётся дороже и потребует больше сил.
Чтобы не допустить передачи БА, рекомендуется соблюдать некоторые профилактические правила. Вот основные из них:
- не злоупотреблять курением и спиртными напитками;
- контролировать массу тела;
- регулярно проветривать комнату;
- не допускать образования плесени в помещении;
- убрать аллергены из окружающей домашней обстановки;
- питаться правильно;
- заняться физкультурой;
- высыпаться каждую ночь;
- не допускать переохлаждения организма и физического переутомления;
- избегать стрессов;
- своевременно лечить простудные патологии.
Внимание! Беременной женщине категорически нельзя курить. Также к сигаретам не стоит возвращаться после родов. Так малыш может получить антитела вместе с материнским молоком.
Ещё не создано лекарство, которое избавляет от БА навсегда. Только в исключительных случаях патология устраняется полностью. Обычно это происходит на начальной стадии. Большинство пациентов живёт с такой болезнью всю жизнь. Для повышения качества жизни нужно принимать медикаменты. Из-за серьёзности ситуации часто можно услышать вопрос о том, как заболеть бронхиальной астмой.
Люди, которые живут рядом с астматиком, могут не переживать за своё здоровье – данным заболеванием они не заразятся. БА — не инфекционная болезнь, передаваться воздушно-капельным путём она не может, поэтому один человек не заразит другого.
Многих интересует, передается ли бронхиальная астма при обмене биологическими жидкостями. Ответ здесь тоже нет. К примеру, если кровь астматика перельют здоровому человеку, то здоровье последнего не пошатнётся.
Получается, что ответ на вопрос «астма заразна?» отрицателен, а возникает она только тогда, когда этому способствуют определённые факторы. В любом случае, симптоматика БА может проявляться персонально. Главный признак — сложности с дыханием. Немалое значение здесь имеют такие факторы:
- быстрая смена климатических условий;
- простудная патология;
- переутомление;
- бытовая химия;
- тесный контакт с домашними животными.
БА нередко диагностируется у следующих специалистов: медсёстры, врачи (включая ветеринаров), аптекари, фермеры, ювелиры, слесари, парикмахеры, маникюрщицы. Также данному заболеванию подвержены люди, работающие в области изготовления химических веществ, кожевенных изделий и иной подобной продукции. Ещё опасности подвержены работники, занимающиеся продажей и хранением косметических либо химических товаров.
Внимание! Если возникла асфиксия, следует незамедлительно воспользоваться аэрозолем, который позволяет расширить бронхи и сократить риск возникновения астматического приступа.
Нужно понимать, что на первой стадии болезни лекарства требуются только эпизодически, нужно остановить приступ (часто приступы заканчиваются самостоятельно). На второй стадии астматику потребуется базисный медикамент, который принимается на постоянной основе. При необходимости непременно нужно принимать бронхолитики короткого действия. На третьей стадии чаще назначают два основных препарата. В целях достижения максимального эффекта лекарства комбинируются.
Пожалуйста, поделитесь этим материалом в социальных сетях. Это позволит ещё большему количеству людей узнать, можно ли заразиться астмой.
источник
Бронхиальная астма — одно из самых распространённых хронических заболеваний: в мире, по данным ВОЗ, от него страдают не менее 300 млн человек. Астма собирает вокруг себя множество мифов и суждений, и наиболее частые из них прокомментировал Сергей Бабак, профессор, д.м.н., врач-пульмонолог Центра респираторной медицины.
- Астма — детское заболевание и ее часто «перерастают».
Примерно в 90% случаев астма начинается с детского возраста. В период созревания организма она может никак себя не проявлять, но это не означает, что болезнь отступила. В более старшем возрасте астма может снова дать о себе знать при тяжёлой пневмонии, выраженном стрессе, после родов или в период угасания фертильной функции у женщин. Внезапные проявления астмы в 45–50 лет чаще всего означают, что человек был астматиком с детства.
Редко, примерно в 10% случаев, астма развивается в зрелом и пожилом возрасте — после 65–70 лет. У пациентов накапливаются изменения ответа бронхов на внешнюю среду, которые со временем могут привести к развитию заболевания.
- Без аллергии астмы не бывает.
Такой стереотип возник не случайно: чаще всего астма действительно возникает на фоне аллергии. Однако врачи выделяют пять клинических фенотипов бронхиальной астмы, и только один из них аллергический. Например, астма, которая развивается в зрелом возрасте — это не аллергическая астма.
- Астма — психосоматическое заболевание.
Астма — гетерогенное заболевание, она может вызываться разными воздействиями. Речь идет о значительном сужении дыхательных путей, которое устраняется спонтанно или под влиянием лечения. Психосоматическими заболеваниями занимаются психологи, неврологи, психиатры. Астму эти врачи не лечат, с ней работают аллергологи и пульмонологи.
- Астма — последствие частых простуд и недолеченных бронхитов.
При частых простудах развивается другое заболевание — хроническая обструктивная болезнь лёгких (ХОБЛ). А астма чаще возникает на фоне аллергии, которая переключилась на бронхи.
В редких случаях частые и недолеченные простуды запускают сложный рецепторный механизм, и возникает так называемая астма физического усилия. В этом случае пациент сталкивается с затруднённым дыханием и кашлем при физических нагрузках.
- Астма — наследственная болезнь.
Астма наследуется от ближайших родственников — то есть напрямую от родителей, не через поколения. Если родители астматики, то вероятность, что у ребёнка будет такой же диагноз, превышает 90%. Интересно, что эта статистика касается в основном первого ребёнка. У второго и последующих детей астмы может не быть. Однозначного объяснения этому явлению пока нет.
- Препараты, которые необходимо принимать пациентам с астмой, вызывают привыкание, так что лучше обходиться без них.
Без лекарства лечение астмы невозможно. Во-первых, препарат, который купирует приступ удушья, даёт астматикам ощущение безопасности. Когда такая уверенность есть, спазм скорее всего не случится, а если и случится, то пациент сможет с ним справиться. Во-вторых, лекарство от астмы необходимо, чтобы контролировать заболевание и не давать ему усиливаться в ответ на внешние факторы.
Препараты от астмы не вызывают привыкания. Они безопасны для пациента, не попадают в кровь и не влияют на внутренние органы, потому что действуют локально в дыхательных путях, куда доставляются с помощью специальных устройств. Это очень важный технологический момент: правильно подобранное лекарство в неправильном ингаляторе не окажет никакого эффекта. Ингаляторы выпускают и крупные глобальные медицинские компании, такие, как Philips Respironics, и более мелкие локальные производители. Такие приборы позволяют быстрее вводить лекарство и сокращают время процедуры.
- Если пациент пользуется ингалятором, значит, лечение астмы под контролем
Как показывает практика лечения астмы, недостаточно разработать действующее вещество и поместить его в ингалятор: врач должен подобрать подходящее для пациента устройство и обучить им пользоваться.
Ингаляторы бывают несколько типов – наиболее распространенными являются порошковые и небулайзеры. Порошковый подходит только пациентам, которые самостоятельно могут сделать сильный вдох, иначе лекарство осядет во рту и не попадёт в дыхательные пути. Поэтому тем, кто не может контролировать силу вдоха (ослабленные, пожилые люди, дети и т.д.) необходима другая технология — небулайзер. В нём используются жидкие лекарства, которые превращаются в облачко мелкодисперсных частиц. Для многих категорий пациентов небулайзер становится приоритетным, а иногда и единственным способом приёма лекарства.
- Вылечить астму нельзя.
Есть бытовое значение слова «вылечить», а есть медицинское. В бытовом смысле вылечить — значит избавить от болезни навсегда. Обычно это касается острых заболеваний: простуд, пневмонии и т.д. — они приходят и уходят. Но для хронических заболеваний такое понимание некорректно.
Вопрос лечения хронических заболеваний с медицинской точки зрения сводится к созданию условий, в которых пациент по своим возможностям, продолжительности жизни, ощущениям от жизни не уступает человеку без такого же диагноза.
В бытовом смысле астму вылечить нельзя — она никуда не уйдёт. Но с медицинской точки зрения можно — подобрать лекарство для регулярного приёма, которое будет блокировать воспаление и предупреждать приступы удушья. Тогда пациент сможет находиться в любой среде, заниматься любой физической активностью наравне со здоровыми людьми.
источник
К сожалению, такие случаи бывают. У детей, в отличие от взрослых, эта вероятность более высока. Смерть наступает во время астматического статуса, и человек просто задыхается. Больному необходимо всегда иметь при себе ингалятор, чтобы купировать приступ удушья. Однако слишком частое применение ингалятора чревато тем, что он перестанет действовать, поэтому в тяжелых ситуациях надо вызывать скорую помощь.
Это заболевание бронхолегочной системы воспалительного или аллергического характера. Часто оно развивается в результате склонности к аллергии или гормональных изменений. Существует также наследственная предрасположенность, которая начинает проявляться еще в детстве. Но заразиться астмой обычным воздушно-капельным путем невозможно, в отличие от гриппа, ОРЗ и других простудных заболеваний.
До сих пор нет однозначного мнения о природе ее возникновения. В отличие от инфекционных заболеваний дыхательных путей, причиной астмы является не инфекция, а другие факторы, провоцирующие повышенную реактивность бронхов. Вероятность заработать астму высока у аллергиков, у страдающих хроническими воспалениями дыхательной системы, у тех, кто систематически подвергается сильным стрессам, имеет наследственный фактор, а также у жителей промышленных городов с очень плохой экологией.
Больной не может свободно ни вдыхать, ни выдыхать. Но все-таки существенное отличие этого заболевания от других болезней дыхательной системы в том, что проблематично сделать выдох. У астматиков он становится затянутым и часто сопровождается хрипами и свистом.
Первые признаки очень похожи на обыкновенную простуду. Однако следует обратить внимание на длительность и проявление их в разных условиях. Как выявить астму самостоятельно? Это частый кашель (даже если дыхание свободное), усиливающийся в жаркую сухую погоду и исчезающий в дождь, а также возникающий ночью, во время смеха или физических нагрузок без видимых причин. Также это боли в грудной клетке, неровное дыхание, быстрая утомляемость, нехватка воздуха и синюшность губ.
Риск внезапной смерти велик во время астматического статуса. Если же держать заболевание под контролем, можно вести обычный образ жизни – современные средства лечения это позволяют. При таком отношении хоть больному и приходится всю жизнь принимать меры по борьбе с астмой, но само присутствие заболевания не сокращает срок жизни.
В медицине существует определение 3 видов астмы. При бронхиальной приступы удушья происходят вследствие повышения реактивности бронхов. Лекарственная возникает либо когда определенные медикаменты оказываются аллергенами, либо когда вследствие длительного приема каких-то лекарственных препаратов происходит гормональный сбой. Сердечная астма несколько иного характера – при ней приступы удушья возникают на фоне сердечной недостаточности.
Страдают главным образом средние и мелкие бронхи, которые лишены хрящевого каркаса.
Медики категорически запрещают это делать. Дело в том, что любые прогревающие процедуры способствуют расширению бронхов и провоцируют бронхоспазм.
Если бронхиальная астма стала следствием хронического бронхита, то лечением будет заниматься пульмонолог. Если же характер астмы аллергический, то нужен аллерголог. В любом случае больному сначала нужно обратиться к терапевту (ребенка отвести к педиатру), который назначает обследование, а затем дает направление к пульмонологу либо аллергологу. В некоторых случаях потребуется еще консультация профпатолога.
Желательно лечение в санаторно-курортном профилактории. Помимо процедур, доступных в обычных клиниках, там проводят эффективные спелеотерапию и галотерапию. Спелеотерапия – это вдыхание воздуха специальных пещер, обогащенного газами и минеральными веществами. Галотерапия аналогична по действию, отличается лишь тем, что условия создаются искусственно, чтобы точно контролировать состав атмосферы.
Если больному бронхиальной астмой требуется операция, анестезия подбирается особенно тщательно с учетом индивидуальных особенностей. Лекарственные препараты, необходимые для операции и в послеоперационный период, могут спровоцировать бронхоспазм. Кроме того, могут наступить осложнения в виде пневмонии, дыхательной недостаточности, ларингоспазма и пневмоторакса.
Категорического запрета нет, но и баню, и сауну лучше посещать в период ремиссии. Не нужно увлекаться паровыми процедурами, предпочтительнее сауна с сухим паром. Такое вспомогательное лечение вводится постепенно, и начинать нужно с невысокой температуры.
источник
Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 10 лет.
Бронхиальная астма (БА) — заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
По оценкам ВОЗ, сегодня БА болеет примерно 235 млн человек, а к 2025 году прогнозируется увеличение до 400 млн человек в мире. [1] Так, в исследованиях 3 фазы (ISSAC) также выявлен рост мировой заболеваемости БА у детей в возрасте 6-7 лет (11,1-11,6%), среди подростков 13-14 лет (13,2-13,7%). [2] [3]
На появление и развитие БА влияет ряд причин.
Внутренние причины:
1. пол (в раннем детстве преимущественно болеют мальчики, после 12 лет девочки);
2. наследственная склонность к атопии;
3. наследственная склонность к гиперреактивности бронхов;
Внешние условия:
1. аллергены:
- неинфекционные аллергены: бытовые, пыльцевые, эпидермальные; грибковые аллергены;
- инфекционные аллергены (вирусные, бактериальные);
2. инфекции дыхательных путей. [4]
Характерные симптомы БА, на которые жалуются большинство больных, включают:
- кашель и тяжесть в груди;
- экспираторная одышка;
- свистящее дыхание.
Проявления БА изменчивы по своей тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
- Аллергическая БА. Этот тип не представляет сложности в диагностике — дебют заболевания выпадает на детский возраст, связан с отягощенным аллергологическим анамнезом. Как правило, у родственников также имеются респираторные или кожные проявления аллергии. У людей с этой разновидностью БА зафиксировано иммунное воспаление в бронхиальном дереве. Эффективно лечение больных этим типом БА местными кортикостероидами ( ГКС).
- Неаллергическая БА. Этим типом БА болеют преимущественно взрослые, в анамнезе нет аллергопатологии, наследственность по аллергии не отягощена. Характер воспалительных изменений в бронхах этой категории бывает нейтрофильно-эозинофильным, малогранулоцитарным или сочетать эти формы. ИГКС плохо работают в лечении этого типа БА.
- Астма с постоянной констрикцией дыхательных путей. Есть такая группа пациентов, у которых начинаются необратимые изменения в бронхах, как правило, это люди с неконтролируемыми симтомами БА. Изменения в бронхиальном дереве характеризуются перестройкой стенки бронхов. Терапия данных пациентов сложна и требует пристального внимания.
- Астма с запоздалым началом. Большинство больных, в основном женского пола, заболевают астмой в солидных годах. Эти категории больных требуют назначения повышенных концентраций ИГКС или становятся почти резистентными к базовой терапии.
- Астма в сочетании с лишним весом. Этот тип учитывает, что категория людей с превышением веса и БА страдают более тяжелыми приступами удушья и кашлем, постоянно бывает одышка, а изменения в бронхах характеризуются умеренным аллергическим воспалением. Лечение данных пациентов начинается с коррекции эндокринологических отклонений и диетотерапии.
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
- легочное сердце, вплоть до острой сердечной недостаточности;
- эмфизема и пневмосклероз легких, дыхательная недостаточность;
- ателектаз легких;
- интерстициальная, подкожная эмфизема;
- спонтанный пневмоторакс;
- эндокринные расстройства;
- неврологические расстройства.
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
- Беспокоят ли вас приступы похрипывания в легких?
- Бывает ли покашливание в ночное время?
- Как вы переносите физическую нагрузку?
- Беспокоят ли вас тяжесть за грудиной, покашливание после пребывания в запыленных помещениях, контакта с шерстью животных, в весенне-летний период?
- Заметили ли вы, что чаще болеете дольше двух недель, и заболевание часто сопровождается кашлем и одышкой?
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
- Спирометрия — это основной и простой метод исследования тяжести и возвратимости обструкции бронхов, применяемый также для последующей оценки течения БА. При проведении ФВД можно выявить тип изменений бронхиального дыхания (обструктивный, рестриктивный, смешанный), оценить тяжесть состояния. Для точной диагностики возвратимости бронхиальной констрикции можно применить пробу с бронхорасширяющими препаратами. Общепринятым положительным тестом считается прирост ОФВ1≥12%. Применяют следующие виды бронходилататоров: β2-агонисты быстрого эффекта (сальбутамол, фенотерол, тербуталин) с контролем ответа в течение 14 минут. Положительный тест свидетельствует об обратимости значений нарушений при БА. [9]
- Пикфлоуметрия. Часто применяется измерение пиковой скорости выдоха с помощью специального простого аппарата — пикфлоуметра. Необходимо объяснить больным, как измерять ПСВ в утренние часы (до пользования лекарственными препаратами); в этом случае измеряем самое минимальное значение ПСВ. Измерение ПСВ необходимо сделать и поздним вечером, это будет самый высокий уровень ПСВ. Изменчивость в течение суток ПСВ называют амплитудой ПСВ. Фиксирование ПСВ следует проводить около 2-3 недель. Данное исследование оценивает ПСВ в домашних и рабочих условиях, что позволяет определить, как влияют факторы внешней обстановки на самочувствие пациента (аллергены, профессиональные факторы, физическая нагрузка, стрессы и другие триггеры). [10]
- Определение гиперреактивности бронхов. Присутствие гиперреактивности бронхиального дерева считается важным критерием для постановки диагноза БА. Самым используемым методом исследования гипервосприимчивости бронхов на данный момент является бронхоконстрикторный тест с биологически активными веществами (метахолином, гистамином), а также физической нагрузкой. Оценка показателей исследования оценивается по изменениям ОФВ1. При уменьшении показателей ОВФ1 более чем на 20% (от первоначальных цифр) тест можно считать положительным. [8]
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
- скарификационные аллергопробы;
- пробы уколом (prick-test);
- внутрикожные пробы;
- аппликационные пробы
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
- обострения аллергического заболевания;
- острых вирусных или бактериальных заболеваний (ОРВИ, назофарингиты, бронхиты и др.);
- тяжелой формы астмы, ее неконтролируемого течения (ОФВ1 [10]
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
- возраст до 3-х лет;
- в анамнезе тяжелые аллергические реакции на кожное обследование;
- основное заболевание протекает тяжело, практически без периодов ремиссии;
- дифференциальная диагностика между IgE-опосредованными и не-IgE-опосредованными типами аллергических реакций;
- обострение кожных заболеваний или особенности строения кожи;
- требуется постоянный прием антигистаминных препаратов и глюкокортикостероидов;
- поливалентная аллергия;
- при проведении кожного тестирования получают ложные результаты;
- отказ больного от кожных проб;
- результаты кожных проб не совпадают с клиническими данными.
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
- отличие истинной сенсибилизации и перекрестных реакций у больных с полиаллергией (когда имеется широкий спектр сенсибилизации);
- снижение риска тяжелых системных реакций при проведении аллергообследования, что улучшает приверженность пациентов;
- точное определение подтипов аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ);
- наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Сегодня, к сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Европейскими рекомендациями предложен ступенчатый подход к лечению:
Фармакотерапию БА можно разделить на 2 группы:
- Препараты ситуационного использования
- Препараты постоянного использования
Препараты для купирования приступов следующие:
- коротко-действующие β-адреномиметики;
- антихолинергические препараты;
- комбинированные препараты;
- теофиллин.
К препаратам для поддерживающей терапии относят:
- ингаляционные и системные глюкокортикостероиды;
- комбинации длительно действующих β2-агонистов и ГКС;
- теофиллины с длительным действием;
- антилейкотриеновые препараты;
- антитела к имммуноглобулину Е.
Для терапии БА важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
- аэрозольные ингаляторы;
- порошковые ингаляторы;
- небулайзеры.
Самым современным и исследованным методом лечения аллергической БА с подтвержденной эффективностью является АСИТ (аллерген-специфическая иммунотерапия). АСИТ на данный момент является единственным способом терапии, который меняет развитие болезни, действуя на механизмы патогенеза астмы. Если вовремя провести АСИТ, данное лечение способно приостановить переход аллергического ринита в астму, а также пресечь переход легкой формы в более тяжелую. А также преимущества АСИТ — это возможность не дать появиться новым сенсибилизациям.
АСИТ при БА проводится пациентам с:
- легкой или средней тяжести формой заболевания (цифры ОФВ1 должны быть не менее 70% от нормы);
- если симптомы астмы не полностью контролируются гипоаллергенным бытом и лекарственной терапией;
- если у пациента имеются риноконъюнктивальные симптомы;
- если пациент отказывается от постоянной формакотерапии;
- если при проведении фармакотерапии возникают нежелательные эффекты, которые мешают пациенту.
Сегодня мы можем предложить пациентам следующие виды АСИТ:
- инъекционное введение аллергенов
- сублингвальное введение аллергенов
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
- элиминацию аллергенов во время беременности и в первые годы жизни ребенка (гипоаллергенный быт и гипоаллергенная диета);
- кормление грудью;
- молочные смеси;
- пищевые добавки во время беременности (существует несколько гипотез протективного эффекта рыбьего жира, селена, витамина Е);
- отказ от курения во время беременности.
Вторичная профилактика включает:
- избегать поллютантов (повышение концентраций озона, окислов озона, взвесей частиц, аэрозолей кислот);
- борьба с клещами домашней пыли;
- не заводить домашних животных;
- отказ от курения в семье.
источник
Бронхиальная астма – устойчивое заболевание дыхательных путей, сопровождающееся обструкцией в бронхах, спазмом, воспалением и отеком слизистых оболочек. Данные патологические процессы приводят к приступам кашля, удушья и трудностям в дыхании. В связи с широким распространением и высоким уровнем заболеваемости, необходимо знать заразна ли астма.
На данный момент в современной фармакологии отсутствует препарат, избавляющий от бронхиальной астмы. Устранение этого недуга возможно лишь в редких случаях при первичной стадии проявления болезни и комплексной терапии. Обычно люди с астмой вынуждены жить с ней на протяжении всей жизни с момента постановки диагноза. В данном случае препараты и дополнительные меры лечения и профилактики лишь поддерживают стабильное состояние больного.
При этом проживающие рядом с астматиком родственники и иные окружающие люди не могут заразиться бронхиальной астмой. По своему происхождению астма не является заразным инфекционным заболеванием. Ее этиология исключает возможность передачи патологических симптомов и соответственно заражения одного человека от другого. Поэтому утверждение о том, что астма передается воздушно-капельным путем – ошибочно. Также невозможна ее передача при обмене биологическими жидкостями: через поцелуй, при переливании крови.
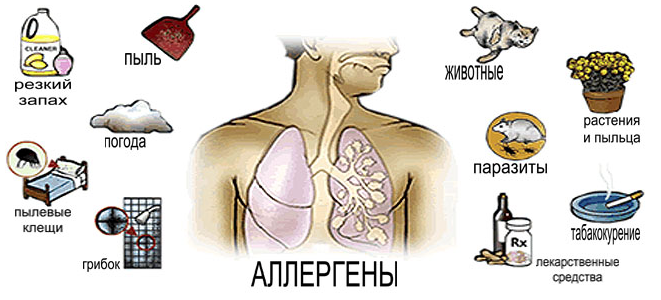
Этиология бронхиальной астмы, как правило, подразумевает наличие нескольких пусковых механизмов. Факторы, предрасполагающие к первичному проявлению симптомов бронхиальной астмы у конкретного человека:

- генетическое наследство;
- гиперактивность бронхов;
- наличие аллергических заболеваний;
- лишний вес.
Причинные факторы, которые провоцируют возникновение симптоматики у лиц, входящих в категорию предрасположенных к заболеванию:
- аллергены различного типа;
- заболевания дыхательных путей;
- курение;
- воздушные химические вещества;
- неблагополучные социальные условия жизни человека.
Факторы, способствующие обострению симптомов:

- аллергены различного типа;
- влияние на организм низких температур;
- повышенная влажность окружающего воздуха;
- загрязнение атмосферы химикатами;
- повышенная физическая нагрузка;
- гипервентиляция легких;
- резкие колебания атмосферного давления;
- психоэмоциональные нагрузки.
Фактор предрасположенности к развитию заболевания может не совпасть с фактором первичного возникновения симптомов. Также на обострение симптоматики в дальнейшем может подействовать совершенно иная причина, нежели при возникновении заболевания. Однако не исключается и совпадение всех факторов на различных этапах.
Таким образом, астма является вторичным расстройством при наличии предшествующих заболеваний. Поэтому человек не может являться астматиком с рождения. Даже при наличии данной наследственности (с точки зрения генетики) или при наличии иной предрасположенности, механизм болезни может и не запуститься. Либо же запуститься на любом жизненном этапе: как у ребенка в раннем возрасте, так и у взрослого человека. Единой схемы заболевания, подходящей каждому, не существует.
По формам выделяются следующие виды бронхиальной астмы (с кодами):
- астма с преобладанием аллергической реакции – J45.0;
- неаллергическая астма – J45.1;
- смешанный тип астмы – J45.8;
- неуточненная астма – J45.9.
При этом аллергическая астма является самой распространенной среди представленных видов. Аллергики наиболее часто подвержены развитию астмы, нежели пациенты с иными заболеваниями. Отличием аллергической астмы от иных форм заболевания является реакция немедленного типа на аллерген, попавший в организм. Симптоматика, безусловно, осложняется при наличии дополнительных факторов, описанных выше.
Астма может быть спровоцирована следующими видами аллергенов:
- бытовые (бытовая химия: порошки, аэрозоли);
- эпидермальные (шерсть животных, перхоть);
- пыльцевые (пыльца цветущих растений);
- грибковые (споры плесени).
Роль респираторной аллергии при возникновении симптоматики объясняется тем, что она активно задействует дыхательные пути в момент своего проявления. При контакте с аллергеном проявляются не только симптомы в ЛОР-органах. Аллергия по мере своего развития затрагивает и легкие человека, вызывая отек слизистых. Чем серьезней проявления аллергии и чем меньше уделяется внимание искоренению ее причин и симптомов, тем больше вероятность последующего развития астмы.
К другим заболеваниям и расстройствам, провоцирующим развитие астмы, относятся:

- острые инфекционные заболевания в бронхах;
- хронические воспалительные процессы дыхательных путей;
- психоэмоциональные отклонения;
- гастроэзофагеальный рефлюкс (попадание содержимого из желудка в пищевод: пищи и желудочного сока);
- аутоиммунные расстройства с задействованием следующих клеток организма: лимфоциты, тучные клетки, эозинофилы, альвеолярные макрофаги;
- врожденные или приобретенные аномалии в строении перегородки либо грудной клетки.
Основываясь на причинных факторах возникновения астмы формируется группа риска по данному заболеванию, куда входят многочисленные профессии. Таким образом, людям с предрасположенностью к болезни рекомендуется избегать влияния внешних факторов в виде летучих распрыскиваемых частиц бытовой химии (в парикмахерских или при уборке помещений), выбрасываемых в атмосферу химикатов (на промышленных заводах, в автослесарных мастерских), а также пыли, косметики.
Где нежелательно работать людям с предрасположенностью к астме:

- в сфере производства, которая отнесена к вредной: химическое, гальваническое, литейное, кожевенное и другие отрасли;
- на фермерских хозяйствах, заведениях с большим количеством животных или растений: зоопарк, цирк, оранжерея, теплицы;
- на работе, связанной с распылением разных химических веществ: отделка помещений, парикмахерские, ювелирные, слесарные мастерские;
- в организациях, связанных с хранением и продажей химических или косметических товаров: склады, магазины бытовой химии.
Кроме того, следует избегать профессий с ненормированным рабочим днем, чрезмерной физической и психоэмоциональной нагрузками.
Исключение негативного влияния профессиональных вредностей является одной из эффективных профилактических мер для предупреждения ухудшения состояния астматика. Также есть несколько профилактических правил:

- отказ от курения;
- исключение аллергенов из окружающей домашней обстановки и образа жизни в целом;
- проведение мероприятий для повышения иммунного статуса организма;
- постоянная санация носоглотки;
- периодическое проведение занятий ЛФК и курса медицинского массажа;
- соблюдение баланса физических нагрузок и отдыха, а также режима питания;
- применение препаратов, снижающих разрушительное действие клеток при аутоиммунном варианте бронхиальной астмы.
При возникновении спазма используются аэрозоли, позволяющие расширить бронхи и снизить вероятность развития астматического приступа.
Заразность астмы как отдельного заболевания, имеющего собственные классификационные коды, полностью исключена. Тем не менее любой человек может заразиться инфекцией, выступающей в некоторых случаях первопричиной астмы. При незнании своего статуса (предрасположен ли человек или нет к возникновению бронхиальной астмы) и игнорировании иных негативных факторов возрастает риск развития симптомов заболевания.
источник