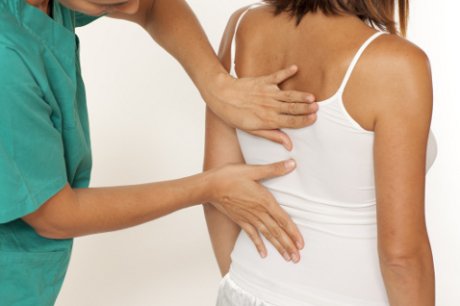
Астма может вызывать симптомы, в число которых входит кашель, одышка и свистящее дыхание. Некоторые люди при астме также наблюдают чувство сдавливания в грудной клетке.
Астма — хроническое заболевание, которое характеризуется воспалением дыхательных путей, из-за чего дыхание затрудняется. Люди часто сталкиваются с болью в груди после приступов астмы, если их дыхательные пути особенно воспалены и сужены.
Тем, кто страдает астмой, важно понимать, с чем связана боль в груди, поскольку только в таком случае можно получить правильное лечение.
Кашель и свистящее дыхание, наблюдаемые во время приступов астмы, в последствии могут вызывать дискомфорт в грудной клетке. Когда это происходит, людям нужно отслеживать свои симптомы. Например, необходимо замечать чувство болезненности в груди или резкую боль.
Два главных медицинских состояния, способных обуславливать боль в груди после приступов астмы — эмфизема средостения и пневмоторакс.
Астма может вызывать сужение, воспаление дыхательных путей и таким образом обуславливать боль
Данное состояние наблюдается, когда у человека скапливается воздух в средостении, то есть в пространстве между лёгкими и другими органами в полости грудной клетки, к числу которых также относится сердце.
Эмфизема средостения или пневмомедиастинум может обуславливать повышение давления в лёгких, из-за чего в груди развивается боль. Данное состояние возникает редко, но оно может тревожить людей с астмой, особенно в молодом возрасте.
Обычно такая боль иррадиирует в шею или спину. К другим симптомам эмфиземы сердостения относится следующее:
- кашель;
- затруднённое глотание;
- боль в шее;
- одышка;
- выплёвывание слизи.
Если человек имеет эмфизему средостения, то обычно данное заболевание проходит без какого-либо лечения. Однако, даже когда состояние пациента улучшается, у него всё ещё могут наблюдаться дискомфорт и боль в грудной клетке.
Иногда повышение давления в грудной клетке, связанное с эмфиземой средостения, приводит к пневмотораксу.
Пневмоторакс развивается, когда возникает коллапс лёгкого и воздух попадает в пространство между лёгкими и стенкой грудной клетки.
Согласно обзору, опубликованному авторитетным журналом Journal of Thoracic Disease, спонтанный пневмоторакс часто возникает у зрелых людей, которые страдают астмой, но в целом имеют хорошее здоровье.
К симптомам пневмоторакса относится следующее:
- нервное возбуждение;
- быстрое дыхание;
- учащённое сердцебиение;
- дыхательный дистресс;
- свистящее дыхание.
Люди, которые наблюдают указанные симптомы, должны в срочном порядке обратиться к врачу, поскольку если пневмоторакс не подвергать лечению, он может привести к летальному исходу.
Когда пациент имеет пневмоторакс, врач может ввести в грудную клетку небольшую трубку, чтобы ослабить давление и расправить лёгкое.
Люди с астмой могут наблюдать боль в груди, связанную с проблемами опорно-двигательного аппарата, или боль стенки грудной клетки. Эти типы боли могут развиваться в связи с кашлем или свистящим дыханием, ассоциированными с астмой. Как правило, боль возникает, когда человек пытается сделать глубокий вдох.
Воздействие на организм аллергенов может вызывать приступы астмы
Лёгкие имеют вид деревьев с многочисленными ветвями, но вместо листьев на концах этих ветвей находятся воздушные пузырьки, которые надуваются и сдуваются, помогая человеку дышать. Ствол дерева и ветви, которые от него отходят, представляют собой части дыхательных путей.
Дыхательные пути обычно открыты, что позволяет воздуху заполнять пузырьки в лёгких. Однако у людей с астмой слизистая оболочка дыхательных путей воспаляется, раздражается и может приводить к припухлости или выделению слишком больших объёмов слизи.
В таких ситуациях дыхание затрудняется, поскольку человек не может получать достаточное количество воздуха через суженные дыхательные пути.
Иногда люди сталкиваются с острыми вспышками астмы, которые в медицине принято называть приступами.
К числу факторов, провоцирующих приступы астмы, относится следующее:
- физическая активность;
- воздействие на организм цветочной пыльцы или других аллергенов;
- вдыхание дыма, пыли или газов.
Перечисленные провоцирующие факторы раздражают дыхательные пути, приводя к их воспалению и опуханию, из-за чего у людей начинают наблюдаться кашель, свистящее дыхание и другие трудности с дыханием.
Иногда люди, страдающие астмой, используют ингаляторы, чтобы раскрыть дыхательные пути и ослабить воспаление.
Если человек не имеет ингалятора, ему может потребоваться неотложная медицинская помощь.
Использование ингаляторов или устранение источника аллергена может не улучшать симптомы при особенно острых приступах.
Некоторые симптомы, ассоциируемые с приступами астмы, требуют неотложного медицинского внимания.
К таким симптомам относится следующее:
- синий оттенок лица, губ и ногтей на пальцах рук, что свидетельствует о нехватке кислорода;
- очень быстрое дыхание;
- ощущение того, что при дыхании невозможно захватить воздух.
Когда человек испытывает боль в груди, этот симптом нельзя игнорировать, поскольку он может указывать на сердечный приступ. Если нет уверенности в причине возникновения боли в грудной клетке, то необходимо в кратчайшие сроки встретиться с врачом для диагностики.
Людям с астмой нужно стараться управлять симптомами астмы как можно эффективнее и обращаться к врачу при острых приступах. Повторяющиеся приступы астмы могут вызвать воспаление и дискомфорт.
В идеальном случае человеку необходимо найти наиболее подходящую комбинацию лекарственных средств и поведенческих привычек, которая поможет снизить частоту приступов.
Врачи могут выписать ряд различных препаратов для ослабления симптомов астмы
Астма — это медицинское состояние, которое затрагивает лёгкие, но оно может вызывать и некоторые другие симптомы. После приступов астмы или продолжительного свистящего дыхания у людей может возникать боль в груди.
При возникновении боли в груди данный симптом нельзя игнорировать. Это особенно справедливо, если:
- наблюдается боль в одной из рук
- возникает тошнота;
- боль иррадиирует в шею или спину.
Если человек не знает, с чем связана боль — с астмой или проблемами сердца, то ему необходимо обратиться к врачу. Это даст возможность убедиться в том, что боль не имеет отношения к коллапсу лёгкого и сердечному приступу.
источник
В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Бурное развитие медицины привело к тому, что врачи научились своевременно диагностировать и успешно лечить многие тяжелые заболевания. Однако некоторые болезни, несмотря на появление новейших препаратов, не собираются отступать и становятся буквально национальным бедствием. Речь идет о бронхиальной астме – настоящем биче современности, терроризирующем, как ни странно, достаточно развитые страны. Масштабное загрязнение экологии, слабый иммунитет, неправильный образ жизни – это прямая угроза для развития болезни.
Астма – патологический процесс в дыхательных путях человека, когда происходят систематические спазмы мелких бронхов. В результате у больного не получается полноценно выдыхать воздух из легких. Тучные клетки вступают в реакцию с аллергеном, итогом такого союза становится высвобождение вещества под названием гистамин в больших количествах. Он заставляет сокращаться гладкие мышцы, чем провоцирует сужение бронхиальных просветов.
Провокаторами приступа могут стать самые разные причины:
- Вдыхание табачного дыма. Причем независимо от того, будет ли это пассивным или активным курением.
- Атопия. Предрасположенность к тому или иному раздражителю часто передается на генетическом уровне.
- Аллергические реакции на определенную пищу, бытовую химию, косметику, парфюмерные ароматы.
- Легочные и бронхиальные инфекции в хронической стадии.
- Постоянное потребление воздуха, пораженного спорами грибов плесени (в сырых помещениях с заплесневелыми стенами).
- Сезонные или внешние воздействия (пух, дым, пыль, перо, шерсть, смог).
- Состояние стресса или излишняя физическая активность.
- Резкие температурные перепады.
- Укус насекомого.
Типичный астматический приступ способен застать врасплох, даже если человек убежден в своем физическом здоровье. Достаточно лишь появиться аллергену, высвобождающему выработку гистамина.
Независимо от возраста, заболевание имеет одинаковые симптомы: маленького или большого пациента начинают мучить приступы удушья. Их частота зависит от того, на какой стадии находится патологический процесс. От больного поступают жалобы на сильный болевой синдром. Появляются следующие симптомы:
- Дискомфорт в области грудной клетки и спины
- Сильные приступы кашля
- Чувство ломоты в теле
- Боли при сокращении мышц во время приступа кашля
- Головная боль и приступы головокружения.
Болевые ощущения, появившиеся в груди при долгом, надрывном кашле, говорят о переходе бронхита в бронхиальную астму. Также кашель провоцирует появление боли со стороны спины, тело начинает ломить. Происходят следующие процессы:
- С нарастанием интенсивности кашля растет и напряжение в мышцах, их сокращения становятся сильнее, а возможности расслабиться нет. Нагрузка межреберных мышц, которые не привыкли к такому перенапряжению, заканчивается появлением боли. Определить ее источник больной может самостоятельно, прощупав пространства между ребрами.
- Кроме мышечной ткани грудины при приступах кашля напрягаются мышцы скелета, это приводит к растяжке нервных волокон и мелкоамплитудным суставным движениям. Из-за этих манипуляций начинает болеть спина.
- Микротравмы слизистой бронхов. Так как идет их воспаление, то стенки органа отекают, а увеличившееся отделение вязкой мокроты не отхаркивается наружу. Просвет в бронхах сужается, циркуляция воздуха становится затрудненной. От переполненности на слизистой образуются микроскопические разрывы, которые дают о себе знать болью за грудиной.
Чтобы помочь состоянию больного, кроме обычных средств от бронхиальной астмы можно поставить горчичники для облегчения дыхания. Также произвести легкие массажные движения в районе крыльев носа, это помогает облегчить процесс выдоха.
Когда с приходом приступа человек начинает испытывать удушье, перестает полноценно дышать, его мозг не получает достаточно кислорода. Наступает клеточное кислородное голодание, которое приводит к головной боли. Дыхательная недостаточность вызывает состояние слабости и головокружения. У пациента складывается ощущение, что предметы теряют контуры и «плывут» перед глазами.
К другим причинам головной боли на фоне болезни можно отнести:
- Мышечные сокращения во время кашля. Волокна мышц не успевают расслабиться, отдохнуть и восстановиться. В результате происходит их спазм, что приводит к ощущению больной головы.
- Температура выше нормы. Как правило, повышение температуры не всегда сопровождает бронхиальную астму. Но если это все-таки случается (обычно в острой фазе болезни), то спинномозговая жидкость, которая начинает вырабатываться в увеличенных объемах, приводит к расширению сосудов. А они, в свою очередь, начинают сдавливать головной мозг, что выражается неприятными ощущениями.
- Дефицит сна. Так как количество приступов в ночное время увеличивается, то пациенту приходится много сил тратить на борьбу с болезнью. Его ночного отдыха недостаточно, чтобы организм полноценно восстановил силы. От переутомления начинает болеть голова.
Для купирования головной боли можно выпить обезболивающее и жаропонижающее. Сиропы от кашля помогут отходу мокроты. Эти средства не лечение от астмы – это первая доврачебная помощь!
Иногда, во время тяжелого приступа болезни, пациент начинает ощущать резкую острую боль за грудиной, которая распространяется на шею и руки. Состояние больного стремительно становится хуже, усиливается одышка. Такие симптомы сигнализируют о том, что на фоне бронхиальной астмы у человека развивается серьезное осложнение – пневмомедиастиум или пневмоторакс. Ни в коем случае нельзя пытаться помочь больному самостоятельно. Резко возникающая боль говорит, скорее всего, о разрыве легкого и первое, что необходимо сделать – это вызвать «Скорую помощь». Промедление грозит летальным исходом.
источник
ПОЗВОНОЧНИК И БРОНХИАЛЬНАЯ АСТМА
Состояние и гибкость позвоночника являются, конечно, не основным, но довольно значительным фактором в развитии клинических проявлениях бронхиальной астмы.
Дело в том, что постоянное напряжение, пусть и несильное, в позвоночном столбе, плохая подвижность в сочленениях позвонков и ребер ведет к уменьшению эластичности грудной клетки. При этом увеличивается сопротивление грудной клетки дыханию, что может привести к усилению одышки. После курса мануальной терапии и выполнения специальных упражнений, повышающих гибкость грудного отдела позвоночника, у пациентов значительно улучшается подвижность диафрагмы, увеличивается экскурсия легких, заметно снижается частота и степень выраженности приступов бронхиальной астмы, более эффективно функционирует межреберная мускулатура.
Бронхиальная астма Смешать 1 ст. ложку меда и 1 стакан настоя чайного гриба. При затрудненном дыхании пить очень мелкими глотками по 1 стакану смеси 2–3 раза в
БРОНХИАЛЬНАЯ АСТМА Бронхиальная астма у детей – заболевание, развивающееся на основе хронического воспаления бронхов, характеризующееся периодически возникающими приступами затрудненного дыхания или удушья в результате распространенной бронхиальной обструкции,
Бронхиальная астма Для облегчения кашля и уменьшения удушья при астматических приступах следует применить следующие приемы Шиацу: надавить с правой и левой стороны туловища, между лопатками, на заднюю поверхность шеи (три точки с каждой стороны) и грудные позвонки
Бронхиальная астма После общих рассуждений о дыхании давайте перейдем к рассмотрению конкретной картины бронхиальной астмы. Бронхиальная астма — это то заболевание, которое является наиболее впечатляющим примером психосоматической взаимосвязи. Бронхиальной астмой
Астма бронхиальная Причина заболевания бронхиальной астмой заключается в патологической реакции организма на аллергены. Аллергия, как правило, появляется из-за нехватки в организме хлоридов. Поэтому старайтесь вводить в организм больше соли.Лечение солью. Если легкие
Астма бронхиальная Причина заболевания бронхиальной астмой заключается в патологической реакции организма на аллергены. Аллергия, как правило, появляется из-за нехватки в организме хлоридов. Поэтому старайтесь вводить в организм больше соли. Лечение солью. Если легкие
Астма бронхиальная Нормализация солевого баллансаПричина заболевания бронхиальной астмой заключается в патологической реакции организма на аллергены.Аллергия, как правило, появляется из-за нехватки в организме хлоридов. Поэтому старайтесь вводить в организм больше
Астма бронхиальная Бронхиальная астма – хроническое заболевание дыхательных путей, для которого характерны спазмы бронхов, из-за которых дыхание становится затрудненным, с шумным удлиненным выдохом. Причины развития этой болезни многообразны: прежде всего – аллергии,
Астма бронхиальная В народной медицине настойка золотого уса применяется как средство, разжижающее мокроту и снижающее гиперсекрецию и отек слизистой оболочки бронхов у астматиков. Следует помнить, что прием препаратов каллизии категорически противопоказан
Бронхиальная астма Бронхиальной астмой называется хроническое заболевание, которое характеризуется регулярными приступами удушья, вызванными спазмами бронхов. Бронхиальная астма сопровождается сильной одышкой и кашлем. Дыхание больного часто затруднено.Основная
Бронхиальная астма Рецепт 1 Сок из свеклы – 200 млСок из репчатого лука – 200 млСок из черной редьки – 200 млСок из клюквы – 200 млСок из лимона – 200 млСок из алоэ – 200 млМед – 300 гСахар – 200 гСпирт – 200 млВсе тщательно перемешать. Принимать по 0,5 столовой ложки 3 раза в день за 30
Бронхиальная астма Бронхиальной астмой (от греч. asthma – «тяжелое дыхание») называют хроническое заболевание бронхов (трубчатых воздухоносных ветвей трахеи), сопровождающееся периодическим сужением их просвета.Различают бронхиальную астму аллергической (атопическая
Астма бронхиальная Это заболевание характеризуется периодически повторяющимися приступами удушья, вызванными нарушением проходимости бронхов. Астма является заболеванием аллергической природы, при котором аллергенами обычно выступают токсины, выделяемые рядом
Астма бронхиальная Симптомом этого заболевания являются периодически повторяющиеся приступы удушья, вызванные нарушением проходимости бронхов. Астма представляет собой заболевание аллергического характера, при котором аллергенами обычно выступают продукты
БРОНХИАЛЬНАЯ АСТМА Самым серьезным аллергическим заболеванием дыхательных путей является бронхиальная астма, ею страдает 5 – 10% детей.Бронхиальная астма часто начинается в детстве и продолжается в зрелом возрасте, являясь причиной социальной дезадаптации, а в
Бронхиальная астма Бронхиальная астма представляет собой хроническое заболевание дыхательных путей, характеризующееся высокой готовностью трахеобронхиальной системы к реагированию на целый ряд стимулов.Основным признаком болезни является бронхиальная обструкция
источник
Астматический приступ представляет собой ярко выраженное ухудшение общего состояния организма и требует немедленного применения медикаментозной терапии. Оно заключается в одышке, свистящем или хрипящем дыхании, невозможности сделать полноценный вдох, кашле, увеличении размеров грудной клетки. Вызвать приступ астмы могут различные факторы.
Во время приступа рекомендуемым и самым оптимальным считается положение сидя лицом к спинке стула. Также при приступе бронхиальной астмы противопоказан тяжелый физический труд, холод, сырость.
Период обострения бронхиальной астмы может проявляться постепенным или чаще всего внезапным ухудшением самочувствия. Во время ремиссии не наблюдается никаких симптомов заболевания, лишь при прослушивании предопределяется хрипящее дыхание.
Симптомы приступа бронхиальной астмы сложно перепутать с чем-либо: стремительно развивается одышка, приступообразный сухой кашель, для усиления выдоха больной инстинктивно подключает усилия мускулов плечевого пояса и груди, а организм – все возможные ресурсы. Поэтому после приступа ощущается очень сильная слабость, человек покрывается холодным липким потом.
Астматический спазм бронхов проявляется независимо от времени суток, но большая часть из них регистрируется ночью. Во время приступа человек просыпается от острого недостатка воздуха, давящего ощущения в груди и невозможностью выдохнуть.
Симптомы приступа астмы заключаются в:
- Затруднении дыхания и его учащением до полусотни ударов в минуту или выше.
- Кашле, чаще сухом, с небольшим выделением слизи или гноя.
- Непродолжительном вдохе и затянутом выдохе с характерным свистом.
- Болевом ощущении в нижней части грудной клетки.
- Соответствующих хрипах, хорошо различимых на расстоянии;
- Вынужденном положении тела для облегчения процесса дыхания.
- Учащенном сердцебиении (до 140 в минуту), головной боли, усталости.
Если на ранних этапах развития бронхиальной астмы не оказано медикаментозное воздействие, то симптомы заболевания все больше прогрессируют.
По степени тяжести приступа бронхиальную астму разделяют на три группы:
- спазмы бронхов носят затяжной характер, применение β-миметиков не дает желаемого эффекта;
- возникновение «немых зон» во время прослушивания дыхания;
- снижение артериального давления до критического значения и возникновение коматозного состояния.
При этом смертность от астматического приступа не превышает процента. К основным причинам относят:
- закупорку бронхиальных каналов мокротой, провоцирующую острую асфиксию;
- недостаточность кровообращения и сердечной деятельности (особенно правого отдела);
- накопление углекислого газа в организме во время приступа.
В зависимости от типа заболевания вызвать приступ астмы могут:
- различные аллергены (шерсть, пища, твердые частицы пыли, пыльца, запахи, сигаретный дым, продукты жизнедеятельности насекомых, грибок, плесень, лекарственные препараты). Этот вид заболевания является преобладающим и называется аллергическим
- респираторные заболевания в случае неаллергической бронхиальной астмы (заболевания верхних дыхательных путей хронического характера)
К другим факторам, способным вызвать приступ астмы, относится повышенная физическая и психоэмоциональная нагрузка, курение, неудовлетворительное состояние экологического фона, холодный воздух, нарушение гормонального баланса у женщин в определенные периоды жизни.
Клиника спазмов при бронхиальной астме достаточно выразительна. Для нее характерно бледность кожных покровов лица и носогубного треугольника, набухание вен, расположенных на шее, слышимость на расстоянии хрипов при дыхании, вдох шумный и затрудненный, грудная клетка застывает на фазе максимального вдоха.
При астматическом спазме бронхов при перкуссии грудного отдела в области легких характерно:
- наличие «коробочного» звука;
- затруднение прослушивания сердца за счет множественных хрипов и легочной эмфиземы;
- учащенный пульс, реже нормальной частоты;
- повышенное или пониженное значение артериального давления;
- в некоторых случаях обнаружение «ложного увеличения» печени при пальпации (если отсутствуют застойные явления). Это связано с ее оттеснением вниз увеличенным в размерах правым легким;
- раздраженное состояние, страх смерти;
- пациент не может произнести полностью даже самое короткое предложение, для этого ему необходимо перевести дыхание перед каждым словом.
Клиника астматических приступов у каждого человека может различаться. У одних симптомы протекают в неявном виде (сухой кашель сопровождается удушьем незначительной степени, наличие незначительных хрипов) и в течение небольшого количества времени (максимум до 15 минут). Такой приступ может самостоятельно пройти или после ингаляторного использования β-миметиков.
У других спазмы бронхиальной астмы проходят в очень тяжелых формах вплоть до перехода в «астматический статус», симптомы сохраняются очень длительное время (до нескольких дней). В течение таких приступов наблюдается чередование моментов облегчения и начала нового периода спазмов.
Применение β-адреномиметиков дает кратковременный эффект или не помогают вовсе. Возникает тахикардия (сердечные сокращения увеличиваются до 150 ударов в минуту), человек не спит, постоянно находится в положении сидя, измучен постоянными тяжелыми проявлениями симптомов и теряет надежду.
Для начала необходимо успокоиться, постараться выдохнуть как можно больше, удалить все стесняющие дыхание элементы одежды и организовать приток свежего воздуха в помещение.
Незамедлительно следует воспользоваться ингаляционными лекарственными средствами для купирования астматического приступа, например, сальбутамол или тербуталин. Они воздействуют на гладкие мышцы бронхов и тем самым снимают приступ удушья.
Для купирования симптомов приступа делают две ингаляции препарата. Если положительная динамика изменения состояния отсутствует в течение 10-15 минут, то процедуру повторяют.
Для быстрого облегчения бронхиального спазма также применяют адреналин, эфедрин, эуфилин. Последний обладает бронхорасширяющим действием, его вводят внутривенно. В некоторых случаях при приступе бронхиальной астмы противопоказан адреналин: его не применяют при сердечной астме и хронической коронарной недостаточности.
Проводят отвлекающие процедуры, которые на фоне основного лечения могут принести дополнительное облегчение симптомов. К ним относится горчичники, банки, питье теплой щелочно-минеральной воды.
Одним из симптомов приступа является легочное кровотечение или выделение вместо мокроты большого количества крови. В этом случае необходимо срочно вызывать бригаду «Скорой помощи». Чтобы человек не задохнулся, его укладывают на живот, а ножную часть кровати поднимают до полуметра. Голову держат на весу.
Возможно значительное увеличение температуры, которое приводит к ознобу, головной боли, состоянию бреда. В этом случае больного укутывают, а к голове прикладывают прохладные компрессы. Если потоотделение обильное (случается при резком снижении температуры), то стараются как можно чаще менять постельное белье, дают крепкий горячий чай.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Удушье – это предельная степень одышки, тягостное чувство острого недостатка кислорода. Бывает, что приступ настигает человека ночью, когда он спит. Поскольку ночной приступ удушья – всегда неожиданный и внезапный, дезориентированный только что проснувшийся человек воспринимает его более мучительно, чем в дневное время, когда он бодрствует. Ночное удушье – признак нешуточных проблем со здоровьем, который нельзя игнорировать.

В медицине выделяют несколько причин респираторной недостаточности.
Медики собирали данные в поисках взаимосвязи между позой во время сна, временем начала и степенью тяжести ночных приступов удушья у больных с респираторной недостаточностью и выяснилось, что удушье возникает вследствие повышения давления в венозных сосудах. Это легко заметить в районе шеи: вены у пациентов сильно увеличиваются и набухают.
Левожелудочковая недостаточность, для которой типичны ночные приступы, похожие на сильный кашель. Симптомы заболевания также включает учащенное дыхание с затрудненным вдохом и выдохом. В этом случае больной просыпается, ощущая нехватку воздуха. Тяжелые приступы ночного удушья могут вызвать отёк лёгкого, который несёт опасность для жизни человека.
Бронхоспазм. В медицине знают о связи астматических приступов со временем суток и о характерном развитии бронхоспазма в ночное время. Человек в положении сидя опирается на руки, чтобы облегчить работу мышц, которые задействованы в дыхании. Его дыхание шумное, с сопутствующими свистами и хрипами. Наиболее вероятно, это бронхоспазм, мешающий бронхам очиститься от скопившейся мокроты. Быстрое вдыхание и продолжительный выдох, сопровождающийся хрипами со свистом, характерен для заболеваний респираторных путей. Бронхоспазм, в отличие от левожелудочковой недостаточности, завершается отделением мокроты с примесью слизи. Приступ может развиться вследствие воздействия аллергена, к которому восприимчив больной: запаха бытовой химии, табачного дыма и т.п. Ночное удушье нередко провоцирует пыль, частички шерсти домашних животных и даже корм для аквариумных рыбок, из-за органического происхождения которого тоже может проявиться аллергия. Гиперреактивность бронхов в дневное и ночное время может отличаться на 50%. Поэтому графическая регистрация работы легких при дыхании исключительно днем может привести к неверным выводам о состоянии здоровья больного. Именно в ночные часы чаще возникает астматическое состояние.
Удушье при синдроме апноэ. Одышка и удушье – результат остановок дыхания, когда перекрываются респираторные пути во время сна. Приступы удушья у больных апноэ может спровоцировать и рефлюкс, когда происходит выброс содержимого желудка в пищевод. При апноэ выброс может быть не в пищевод, а и в респираторные пути. Затем у больного развивается ларингоспазм, когда мускулатура гортани внезапно сжимается, и респираторные пути перекрываются, из-за чего невозможно сделать вдох. Ночной кашель, избыточное потоотделение, слишком частое мочеиспускание, сонливость в дневное время, высокое кровяное давление, сниженная потенция могут также указывать на апноэ.
Сонный паралич. Это редкостное нарушение, которое быстротечно и относительно безвредно для здоровья, когда пациент ощущает невозможность пошевелиться, приступ страха, в исключительных случаях – затрудненное дыхание и приступ удушья. У сонного паралича есть взаимосвязь с такими нарушениями, как хождение во сне и дневная сонливость.

источник
[Осложнения бронхита], как и сам бронхит, имеют инфекционную природу, которая определяется воспалением бронхов и поражением слизистой оболочки.
Чаще всего болезнь проявляется у детей, пожилых людей, пациентов со слабой иммунной системой и несбалансированным рационом питания.
Если вовремя не произвести комплексное лечение, могут развиваться различные последствия бронхита, побороть которые бывает гораздо труднее, чем сам бронхит.
Неправильное лечение острого бронхита, а также влияние внешних факторов приводит к развитию [хронической формы заболевания].
Первоначальный признак хронического бронхита – это сухой кашель, сменяющийся влажной формой с отхождением слизи.
На данном этапе, если не назначить правильное лечение, существует вероятность появления вторичной инфекции, которая приводит к развитию гнойного [обструктивного бронхита].
Прогрессирующее воспаление характеризуется хрипами и свистами в груди во время дыхания, особенно заметными при ускоренном выдохе.
Одышка при бронхите проявляется даже при незначительных нагрузках, в случае хронической формы она становится постоянной, у пациента болит спина в районе грудной клетки.
Основные симптомы обострения бронхита:
- [повышенная температура тела];
- обильная мокрота;
- боль между лопатками и в груди;
- отхаркивание слизи с кровью при повышении давления в русле легочной артерии;
- ухудшение самочувствия, ломота в теле;
- головная боль.
Лечение хронического бронхита во время обострения должно обеспечивать устранение инфекции и снятие симптомов, в связи с этим назначается комплексная терапия:
- Антибактериальные препараты.
- Муколитические препараты, очищающие бронхи от вязкой мокроты.
- Противоаллергические средства.
- Антигистаминные препараты.
- Препараты, восстанавливающие бронхиальную проходимость.
- Биостимуляторы.
- Физиопроцедуры и лечебная гимнастика.
Воспаление легких (пневмония) – это сложная инфекционная патология, которая возникает тогда, когда острый бронхит поразил ткани легких.
Заболевание чаще распространяется на детей в связи со слабым иммунитетом.
Симптомы пневмонии схожи с признаками бронхита:
- резкое повышение температуры до 40 °С;
- навязчивый кашель с отхождением мокроты;
- боли в области лопаток и груди;
- затрудненное дыхание;
- пониженный аппетит;
- усталость и плохое самочувствие;
- одышка;
- излишняя потливость и озноб;
- боль в голове.
Флюорография показывает очаг воспаления в бронхах и помогает определить истинную причину происхождения болезни.
Общий анализ крови дает точное представление о наличии или отсутствии воспаления, а развернутый анализ дает возможность контролировать процесс болезни.
На основании полученных анализов врач определяет группу антибиотиков, лечение которыми будет максимально эффективным в борьбе с конкретным возбудителем.
Лечение пневмонии, так же как и при бронхите, назначается в зависимости от того, какие симптомы преобладают.Если больной испытывает острую дыхательную недостаточность, понадобится дыхательная терапия. В случаях изнуряющего кашля назначаются противокашлевые средства.
Сильная плевральная боль в груди требует приема ненаркотических анальгетиков.
Бронхоэктатическая болезнь (бронхоэктазы) – это редкая болезнь дыхательной системы, которая может возникнуть в результате бронхита.
В процессе болезни деформируются бронхи и в них образуется гной. Расширение бронхов вызвано большим необратимым изменением стенок бронхов и окружающих тканей.
Основное отличие данного заболевания от других заключается в том, что бронхоэктазы являются первичным поражением.
Изменения в бронхах, выражающиеся в их расширении, затрагивают, в первую очередь, бронхи среднего калибра.
В самом начале расширяются и наполняются гноем бронхи в определенной части легкого, а затем поражаются дыхательные альвеолы.
Самые распространенные симптомы развития бронхоэктатической болезни:
- кашель в виде приступов;
- примеси гноя и крови в мокроте;
- хрипы, боли между лопатками и в груди;
- пониженная трудоспособность;
- одышка;
- повышенная температура тела;
- резкое снижение веса;
- пальцы Гиппократа (расширение концевых фаланг).
Диагностика бронхоэктазов, так же, как и при бронхите, осуществляется на основании рентгена легких, функциональных проб, бронхоскопии и бронхографии.
Дыхательная недостаточность – это одна из форм осложнений бронхита, при которой уменьшается дыхательная поверхность и нарушается обмен газов в организме.
Неправильное или несвоевременное лечение хронического бронхита зачастую приводит к развитию дыхательной недостаточности, которая определяется следующими симптомами:
- одышка, характеризуемая нехваткой воздуха;
- слабость и утомляемость дыхательных мышц. Увеличенная частота дыхательных сокращений вовлекает в процесс мышцы шеи, верхних дыхательных путей, брюшины и груди;
- отеки, проявляющиеся на более поздних этапах болезни. Могут быть причиной сердечной недостаточности;
- уменьшение концентрации кислорода в крови. Определяется синюшной окраской кожи;
- повышение содержания углекислоты в крови. Проявляется в виде тахикардии, тошноты, головной боли, нарушения сна.
Одной из форм данного заболевания является бронхиальная обструкция, которая также может возникать на фоне перенесенного бронхита.
Болезнь характеризуется внезапными спазмами средних и мелких бронхов.
Бронхи сужаются, и воздух не успевает выходить через выдох, а в это время уже происходит вдох новой дозы воздуха. Воздух в бронхах начинает постепенно накапливаться, за счет чего повышается давление.
Сердечная недостаточность – это осложнение бронхита, которое развивается как следствие дыхательной недостаточности.
Сердечная мышца слабеет в результате возникшего недостатка кислорода, кровь начинает застаиваться и прекращает полноценно циркулировать по организму, расширяется правый желудочек сердца, происходит декомпенсация бронхиальных проходов.
Клинические признаки заболевания:
- одышка и утомляемость;
- боль в подреберье и в области груди;
- синюшность пальцев и носогубного треугольника;
- частое сердцебиение;
- головокружение;
- набухание шейных вен;
- понижение артериального давления.
Осложнения после бронхита в некоторых случаях могут развиваться в форме эмфиземы легких. Хроническое воспаление нарушает обмен газа в легочной ткани, а также ее эластичность.
Альвеолы сильно растягиваются и не могут сокращаться до нормального состояния. Легкие «зарастают» соединительной тканью, что приводит к сужению бронхов.
Начальная стадия эмфиземы характеризуется одышкой при физических усилиях, которая чаще наблюдается в зимнее время.
Если вовремя не назначить лечение, одышка начинает возникать при малейших физических усилиях и даже в состоянии покоя.
У пациента наблюдается короткий вдох и продолжительный выдох. Дыхательные сокращения грудной клетки уменьшаются, вовлекая в процесс мышцы груди и шеи. В качестве основных симптомов болезни выделяют цианоз, выпячивание надключичных областей, уплотнение грудной клетки, расширение межреберных участков.Неправильное лечение аллергического бронхита может стать [причиной бронхиальной астмы], которая характеризуется изменением реактивности бронхов.
У пациента наблюдаются спазмы бронхов и отеки слизистой оболочки, возникает одышка, чувство нехватки воздуха, свистящее дыхание, хрипы в груди, приступы кашля и сильного удушья.
Перечисленные симптомы чаще всего беспокоят больного по ночам, рано утром и при взаимодействии с различными возбудителями:
- аллергены (лекарства, продукты питания, шерсть животных и т.д.);
- вдыхание холодного воздуха;
- бытовая химия;
- физическая нагрузка;
- ОРВИ.
Лечение бронхиальной астмы должно сочетать в себе средства, способствующие быстрому расширению бронхов и устранению приступа, противовоспалительные препараты, ингаляции, исключение контакта с выявленным аллергеном, а также ежедневную влажную уборку.
Диффузный пневмосклероз, как осложнение бронхита, характеризуется поражением всей площади одного или обоих легких, происходит изменение структуры легочных тканей.
Далее начинается разрастание соединительной ткани, что ведет уменьшению легких и затруднению кислородного снабжения организма.
Опасность болезни заключается в том, что на ранних стадиях она протекает без симптомов.
В данном случае пациент может жаловаться на легкую одышку во время физической нагрузки, утомляемость и сухой кашель.
С прогрессированием болезни у пациента начинает болеть спина на уровне грудной клетки, наблюдается слабость, ухудшение самочувствия, ноющая боль в области груди.
Иногда могут наблюдаться признаки цирроза легкого, которые проявляются деформацией грудной клетки и атрофией межреберных мышц.
Такое заболевание является редкой формой осложнений бронхита, в процессе которой наблюдается увеличение правого предсердия и желудочка из-за высокого давления в малом кругу кровеносной системы.
Повышенное артериальное давление возникает вследствие поражения сосудов легких.
При увеличении желудочка остается мышечная оболочка, наблюдается перегрузка сердца, появляется одышка, боли в грудной клетке.
Больной может упасть в обморок, быстро переутомляется, постоянно хочет спать, физические нагрузки становятся для него невозможными.
источник
Правда, что это психосоматика и всё от нервов?
Кажется, у меня приступ астмы. Что делать?
Вредны ли гормоны для лечения астмы?
Почему не надо бояться лекарств от астмы?
Какие народные методы лечат астму?
Вы говорите, спорт вызывает астму. Мне нельзя заниматься спортом вообще?
Что ещё надо знать больным астмой?
Астма неизлечима, появляется в любом возрасте, может начаться из-за плесени в доме и полностью меняет жизнь.
Астма — это болезнь, при которой затрудняется дыхание из-за воспаления в бронхах. Бронхи — это трубки, по которым воздух поступает в лёгкие. Когда бронхи и более мелкие бронхиолы отекают и сужаются, воздуховодные пути не работают и человек начинает задыхаться.
Каждые 10 секунд в мире у кого-то случается приступ астмы Asthma attacks . Каждый такой приступ может стать смертельным.
Астма — гетерогенная болезнь. Это значит, что причин у неё много, но выделить какую-то главную не получается. Проще говоря, точно никто не знает, откуда берётся заболевание.
Некоторые обвиняют даже современные нормы чистоты Чистая среда и риск возникновения бронхиальной астмы , но такие заявления пока не доказаны Asthma .
Астма обычно распознаётся по приступам, которые преследуют человека в течение какого-либо времени. Симптомы Asthma attacks астмы такие:
- Человеку трудно выдохнуть, поэтому появляется свист при дыхании.
- Дыхание учащается.
- Становится трудно говорить.
- В грудной клетке появляется давящее ощущение, как будто она сжимается.
- Появляется кашель. Иногда при кашле отходит прозрачная мокрота.
- Иногда человек принимает характерную позу, опираясь на руки, когда старается откашляться. Появляется даже боль в груди.
Давление и боль в груди, свист при кашле и дыхании и словно стеклянная мокрота и помогают отличить астму от других заболеваний.
Но дело в том, что существует ещё обструктивный бронхит — заболевание, которое похоже на астму, но при этом совсем другое и часто встречается у детей. Кроме того, не все симптомы могут проявляться одновременно, астму легко спутать с другими заболеваниями дыхательной системы.
Поэтому при симптомах, напоминающих Педиатр Сергей Бутрий бронхообструктивном синдроме астму, обязательно надо проконсультироваться с врачом и не ставить диагноз самостоятельно. Врач проведёт ряд тестов Diagnosing Asthma и использует спирометр — специальный прибор, который определит дыхательную способность.
Не совсем. Астму могут провоцировать стрессы, переживания, депрессии, сильные эмоции. В этом смысле астму можно с натяжкой назвать психосоматическим заболеванием. Но триггеры у астмы не только ментальные. И чтобы реже провоцировать приступы, надо реже встречаться с этими триггерами:
- Аллергены. В том числе животные и даже тараканы Common Asthma Triggers .
- Инфекции и частые ОРВИ.
- Стрессы.
- Курение, в том числе пассивное Passive smoking: protect your family and friends (когда курят рядом, а вы только дышите дымом).
- Загрязнение воздуха (на работе или в городе).
- Плесень, влажность.
- Некоторые медикаменты, например обезболивающие.
- Занятия спортом.
- Некоторые запахи, даже безвредные Asthma: just believing an odor is harmful ‘could trigger airway inflammation’ .
Попробуйте принять удобную позу стоя (опираясь на руки) или сидя. Попробуйте делать равномерные вдохи и выдохи. Главное — не паниковать.
Если такое случилось впервые и у вас нет никаких лекарств, а приступ не проходит через пару минут, вызывайте скорую.
Если у вас уже были приступы и есть лекарство, то примите его так, как вас научил врач. Если после лекарств не становится лучше, вызывайте скорую помощь.
Устранить саму причину астмы не удастся, потому что никто не знает, что это за причина. Всё, что доступно, — это вовремя предупреждать приступы или сразу их прекращать. У каждого астматика с собой должен быть инхалер Asthma , небулайзер, спейсер или ингалятор.
Все эти приборы содержат в себе лекарства, которые подбирает врач: ингаляционные β2-агонисты короткого действия или другие бронхолитики PRACTALL. МЕЖДУНАРОДНЫЕ РЕКОМЕНДАЦИИ ПО БРОНХИАЛЬНОЙ АСТМЕ У ДЕТЕЙ и противовоспалительные препараты.
Вместе с ними используют гормональные препараты — глюкокортикостероиды Международный Консенсус по Астме у Детей , быстро действующие на слизистые бронхов. Если глубоко вдохнуть лекарство, просвет бронхов станет больше, а значит, и дыхание восстановится.
Какое именно лекарство покупать конкретному астматику, решает только доктор, поэтому мы сознательно не называем наименования и действующие вещества.
Проблема в том, что каждым видом инхалера, спейсера или ингалятора надо пользоваться правильно, только в этом случае лекарство достигает бронхов и поможет. Поэтому надо внимательно слушать врача и тренироваться в использовании лекарств быстрого действия.
Если приступы астмы случаются два раза в неделю или чаще, больным назначают кортикостероиды в других формах БРОНХИАЛЬНАЯ АСТМА. НЕДООЦЕНКА И ПОСЛЕДСТВИЯ , а также препараты из других групп Treating asthma in children ages 12 and older .
Астму нельзя вылечить 10 ФАКТОВ ОБ АСТМЕ . Бывает, что у детей-астматиков приступы со временем случаются всё реже. Как говорят, дети «перерастают Specialists Say Childhood Asthma Is Overdiagnosed » болезнь. Бывает, что изменения в жизни снижают риск приступа и астма практические никогда больше не напоминает о себе. Но про неё нельзя забывать.
Что касается гормонов — то это терапия по жизненным показаниям. Проще говоря, они спасают больных от смерти.
Конечно, у любого лекарства есть побочный эффект, поэтому и подбором препарата всегда занимается доктор, учитывая множество факторов. Самые распространённые побочки Treating Asthma with Inhaled Stero > при использовании гормонов для лечения астмы — это раздражения слизистой и молочница в ротовой полости (поэтому после использования лекарств надо полоскать рот).
Применение ингаляционных гормонов может снизить темпы роста детей, но незначительно ИГКС И РОСТ ДЕТЕЙ : на 0,5 см в год по сравнению со сверстниками. Это побочный эффект, но астма гораздо хуже.
На этот вопрос мы попросили ответить эксперта-пульмонолога.
Противоастматические лекарства являются одними из наиболее безопасных препаратов. Соотношение пользы и вреда для них одно из лучших среди всех препаратов, что создало человечество.
Существует достаточно большая вероятность умереть от астматического статуса, но совершенно невозможно представить себе смерть от вдыхания противовоспалительных гормонов.
Однако, по словам доктора, некоторая опасность всё же есть. Если для лечения астмы использовать только сальбутамол или любой другой бронхорасширяющий препарат длинного или короткого действия, то через некоторое время он перестанет действовать. И тогда случится тяжёлый приступ астмы, который будет сложно купировать, так как чувствительность к препарату будет уже совсем другой. То есть риски терапии связаны не с препаратами, а, скорее, с их неправильным использованием.
Никакие. Пока у нас боятся использовать гормоны и ингаляторы, поэтому выдумывают разные средства вроде «поставить банки». Василий Штабницкий даёт три совета, как делать не надо:
- Не используйте для ингаляций минеральные воды. В них много солей, который полезны, если их пить, но могут вызывать бронхоспазм.
- Не используйте мирамистин и хлоргексидин. Эти средства совсем для другого. Какие могут быть реакции на ингаляцию — неизвестно.
- Не используйте эфирные масла. Если масло попадёт в лёгкие при глубокой ингаляции, а не при ароматерапии, это может вызвать даже пневмонию.
В общем, приступы не проходят, человек чувствует постоянную усталость, находится в депрессии, вынужден пропускать работу или учёбу из-за частых визитов к доктору (или целителю), простуды заканчиваются пневмониями, значит, астму лечат плохо Asthma . Надо менять врача и методы.
Несерьёзное отношение к астме только повышает смертность Asthma: is it still seen as a ‘minor’ condition? .
Не всегда спорт является триггером приступа. Чаще всего астму провоцируют занятия на холодном и влажном воздухе, или в плохо вентилируемых помещениях, или там, где используют много хлора — в том же бассейне, например.
Просто подберите спорт и место, которые не мешают вам заниматься. Если правильно использовать инхалеры (например, перед тренировкой Exercise and Asthma ), то риск получить приступ снижается.
Что для успешного лечения астму надо контролировать.
Будет полезно проводить измерение пиковой скорости выдоха — одного из показателей функции внешнего дыхания. Для измерения необходимо приобрести домашний пикфлоуметр. Снижение пиковой скорости выдоха может указывать на предстоящее обострение или потерю контроля над астмой.
Стоит завести дневник. В него надо записывать, когда и как случился приступ: утром или вечером, после какого-то события или встречи с триггером. По этому дневнику врач и больной ориентируются в течении болезни, понимают, прогрессирует заболевание или, наоборот, пора переходить на более лёгкое лечение Международный Консенсус по Астме у Детей .
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
По подсчетам ученых, боли в спине беспокоят половину жителей нашей планеты.
Содержание статьи:
Боли в спине при остеохондрозе
Спондилоартроз: болит спина
Как болит спина при спинальном стенозе
Боли в спине при сколиозе
Боли в спине при пиелонефрите
Травмы спины
Причин возникновения таких болей много:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Заболевание, при котором происходит разрушение костной и хрящевой ткани и могут возникать боли в спине, носит название остеохондроз. Эта болезнь поражает почти всех пожилых людей, но люди среднего возраста также страдают от этого заболевания.
- лишний вес;
- сидячая работа;
- тяжелый физический труд;
- нарушение обмена веществ;
- травмы позвоночника;
- неправильная осанка;
- травмы позвоночника.
Чаще заболевание поражает шейный и поясничный отделы позвоночника. Больной будет предъявлять жалобы на боли в пораженной области. При остеохондрозе шейного отдела у больного будет головная боль и головокружение. При поражении грудного отдела будет беспокоить боль в области сердца или желудка. При болезни поясничного отдела страдать будут тазовые органы: возможно недержание мочи, импотенция у мужчин или нарушение менструального цикла у женщин.
Из-за боли пациенты перестают спать, становятся раздражительными, плохо едят. Остеохондроз опасен своими осложнениями. На его фоне может произойти сдавливание спинного мозга или образование межпозвоночной грыжи.
Остеохондроз можно назвать хитрой болезнью. Иногда заподозрить его очень тяжело. Пациент приходит с жалобами совсем не на боли в спине, а на боль в сердце или импотенцию — а оказывается, что болит позвоночник. Поэтому при появлении болей в спине или других симптомах лучше обратиться к врачу.
Терапия остеохондроза начинается с купирования боли. С этой целью больным назначают:
Так как при этом заболевании происходит разрушение хрящевой ткани, пациентам понадобятся препараты для ее восстановления:
Для достижения эффекта хондропротекторы принимают длительное время — от 4 до 6 месяцев.
Для снятия воспаления при болях в спине используют нестероидные противовоспалительные препараты:
Кроме лекарственной терапии, после окончания острого периода назначают физиотерапевтические процедуры, посещение мануального терапевта. Хорошо зарекомендовала себя гирудотерапия и иглорефлексотерапия. В тяжелых случаях больным показано хирургическое лечение.
Это заболевание, при котором также возникают боли в спине, и при этом поражаются мелкие суставы позвоночника. Болезнь поражает 90% пожилых людей, но люди зрелого возраста также подвержены этому заболеванию.
- микротравмы позвоночника;
- нарушение обмена веществ;
- неправильная осанка;
- сидячая работа;
- длительные физические нагрузки;
- плоскостопие.
Спондилоартроз делится на 3 вида.
- Цервикоартроз – поражение шейного отдела. Больных беспокоят боли в области шеи, которые отдают в руку, затылок, межлопаточную область.
- Дорсартроз – поражение грудного отдела. Этот вид встречается крайне редко, так как грудной отдел позвоночника почти неподвижен и спереди защищен грудиной и ребрами.
- Люмбоартроз – спондилоартроз поясничного отдела. Встречается наиболее часто. Больные жалуются на боль в поясничной области, которая отдает в ягодицу или бедро.
Терапия спондилоартроза схожа с лечением остеохондроза.
Лечение начинают с назначения нестероидных противовоспалительных средств и анальгетиков. Также показано применение хондропротекторов, физиотерапевтических процедур.
Как понятно из названия, при этой болезни происходит стеноз спинномозгового канала и сдавливание спинного мозга, что и вызывает боли в спине. Чаще всего сужение встречается в поясничном отделе. Страдают в основном люди пожилого возраста.
- малоподвижный образ жизни;
- травмы позвоночника;
- врожденные аномалии развития позвоночника.
Заболевание характеризуется болью, чувством покалывания и онемением нижних конечностей.
- нестероидные противовоспалительные средства;
- обезболивающие препараты;
- физиотерапевтические процедуры.
При неэффективности консервативного лечения больному проводят операцию. Существует несколько видов операций. Все они направлены на увеличение просвета в позвоночном столбе и уменьшение давления на спинной мозг.
Заболевание, при котором происходит боковое искривление позвоночника. Оно также может характеризоваться появлением такого симптома, как боли в спине. В основном развивается в детском возрасте, у детей с малой физической активностью и нарушенной осанкой.
Сколиоз вылечить нельзя, но можно следить за тем, чтобы он не развивался дальше. В запущенных случаях у человека появляется реберный горб, асимметрия таза, нарушение развития внутренних органов.
Исправить кривизну позвоночника почти невозможно. Ребенку назначают лечебную физкультуру, массаж, фиксирующий корсет. В тяжелых случаях проводится операция. Во время нее устанавливаются механические приспособления, которые корректируют кривизну позвоночника.
Это хроническое заболевание, при котором поражаются мышцы. В основном болеют женщины среднего возраста.
Точная причина возникновения заболевания до сих пор неизвестно. Некоторые врачи считают, что провоцирующим фактором может стать травма или психическое расстройство. Другие врачи винят во всем инфекционные заболевания.
Основная жалоба больных – боль в мышцах и костях по всей спине или по ходу позвоночника, боль в спине. Также больные могут пожаловаться на скованность мышц по утрам, чувство ползания мурашек по спине, отеки на ногах. У пациентов нарушается сон, их беспокоят боли по типу мигрени, у женщин может нарушаться менструальный цикл.
Больным назначают нестероидные противовоспалительные препараты. При выраженных психических расстройствах показаны антидепрессанты:
Принимать эти препараты можно только после консультации с лечащим врачом.
Для снятия мышечного спазма и уменьшения боли назначают миорелаксанты:
Эффективно использование антиоксидантов:
- аскорбиновая кислота;
- альфа-токоферол.
Кроме этого показано применение физиотерапевтических процедур: массаж, посещение соляных пещер.
Это заболевание, которое вызывается бактериями и поражает почки. Женщины болеют чаще, чем мужчины.
- сниженный иммунитет;
- авитаминоз;
- состояния, при которых нарушается отток мочи из почек (мочекаменная болезнь, сужение или опухоль мочеточников и другие).
Заболевание проявляется тупыми болями в области поясницы, повышенной температурой тела, чувством слабости, снижением аппетита, мутной мочой и болью при мочеиспускании. Иногда такие боли путают с болями в спине.
В редких случаях наблюдается тошнота и рвота. Диагноз ставится на основании анализа мочи и УЗИ.
При пиелонефрите очень важно правильное питание. Нельзя есть маринованные и копченые продукты. Также нужно отказаться от соли, рыбы, мяса, морепродуктов. Для быстрого выведения бактерий с мочой, необходимо пить 2 – 3 литра жидкости в сутки. Есть нужно больше овощей и фруктов, крупы, макароны и немного сладкого.
Из лекарственных препаратов назначаются антибиотики. Для полного выздоровления необходимо найти причину появления болезни и пытаться ее устранить. Если это мочекаменная болезнь, проводится операция по удалению камней из мочевых путей.
Если боли в спине появились после травмы или падения, также не игнорируйте их. Лучше пройти обследование и удостовериться, что позвоночник, мышцы и суставы не повреждены.
Причин появления болей в спине очень много. В любом случае для постановки верного диагноза лучше обратиться к врачу. Особенно это касается женщин. Ведь боли в спине могут появиться при внематочной беременности, эндометриозе и других заболевания женских половых органов. Кроме этого боли могут появиться при панкреатите, язве желудка и других серьезных заболеваниях. Поэтому при длительных болях, лучше обратиться за медицинской помощью.
Также не стоит заниматься самолечением. Любой препарат имеет свои противопоказания, поэтому назначать их может только врач. При неправильном применении лекарственных средств может развиться другое заболевание. Не рискуйте своим здоровьем и не экспериментируйте. Доверьте свою жизнь опытным врачам: если у вас возникли боли в спине, обязательно обратитесь к специалисту, не теряя времени зря.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
- Заболевания коленного сустава
- Киста Бейкера
- Кисты менисков
- Разрывы менисков
- Поражение околосуставных тканей
- Лечение
- Гнойно-воспалительные процессы
- Лечение
- Заболевания сосудов и нервов
- Опухоль большеберцового нерва
- Аневризма подколенной артерии
- Тромбоз подколенной вены
- Заключение
Многие люди периодически испытывают боли под коленом. Болевые ощущения бывают разной интенсивности, от легкого дискомфорта до нестерпимых болей, затрудняющих ходьбу. Тем не менее, эта область часто остается без должного внимания. Почему может болеть нога в задней области коленного сустава?
Выявить причину этих болей часто бывает не так просто. Все дело в особенностях анатомического строения подколенной ямки. Сверху и снизу она ограничена сухожилиями и мышцами бедра и голени, дно образованно задней поверхностью бедренной кости и задней стенкой капсулы, которая прикрыта связками и мышцами, посередине подколенной ямки проходят нерв, артерия и вена. Ямка заполнена подкожно-жировой клетчаткой, в нее погружен сосудисто-нервный пучок. Кроме того, в подколенной ямке находятся лимфоузлы, которые являются барьером на пути инфекции, проникающей в организм из области стоп и голеней.
Среди множества глубоко расположенных структур, прикрытых подкожно-жировой клетчаткой, бывает сложно выявить очаг болезни при осмотре или пальпации. Кроме того, если причина дискомфорта может быть в отражении болевых ощущений (иррадиацией) при ущемлении седалищного нерва вследствие остеохондроза или грыжи диска пояснично-крестцового отдела позвоночника. Поэтому врачи и сами больные часто списывают боль именно на эту причину и упускают различные болезненные процессы, развивающиеся в подколенной ямке. В то время как боли могут возникать из-за проблем с любым из анатомических образований подколенной ямки.
Если у вас начало болеть под коленом сзади, вам больше сорока лет, и вы обнаружили припухлость в подколенной ямки – с большей степенью вероятности можно предположить кисту Бейкера подколенной ямки. Причиной появления кисты Бейкера является воспаление выстилающей сустав синовиальной оболочки – синовиит, развивающиейся на фоне остеоартроза или хронического артрита. В результате воспаления образуется избыток жидкости. Под давлением этой жидкости синовиальная оболочка продавливается наружу в наиболее слабом месте – в области задней стенки капсулы сустава.
При наличии кисты Бейкера припухлость располагается в середине подколенной ямки, часто сразу на обеих ногах.
Киста лучше видна при разогнутом колене и уменьшается при его сгибании.
Характерным признаком является уменьшение размеров кисты при надавливании, так как часть жидкости перемещается обратно в сустав.
Лечение кисты Бейкера может быть консервативное посредством таблеток,уколов, физиопроцедур, или же хирургическое (при неэффективности консервативных мероприятий).
При консервативной терапии больному рекомендуется ношение эластичных наколенников или эластичное бинтование, назначаются препараты группы НВПС (нестероидные противовоспалительные средства, например, найз, ортофен, мовалис, ксефокам и другие), глюкокортикоидные гормоны (гидрокортизон, дексаметазон, депостат, дипроспан и др.). Глюкокортикоидные гормоны могут также вводиться непосредственно в полость кисты после пункции и удаления жидкости. При отсутствии противопоказаний эффективны ультразвук с гидрокортизоном, компрессы с димексидом и ряд других процедур.
Также важно одновременно проводить лечение основного заболевания – остеартроза, в т.ч. путем приема хондропротекторов (препаратов глюкозаминогликана и хондроитинсульфата). Рационализация физической нагрузки – один из важнейших факторов, способствующих выздоровлению.
Кисты менисков, расположенные в их задних рогах, определяются позади наружной и внутренней боковых связок соответственно. В этих случаях нога у пациента будет болеть под коленом сзади. Даже маленькие кисты, которые не видны во время осмотра, могут вызывать сильные боли. В этих случаях сложно определить источник болевых ощущений без дополнительных методов обследования.
Почему возникают кисты менисков? Как правило, они являются следствием хронической травмы при физических нагрузках и занятиях спортом, а также связаны с нарушением питания хряща.
Боли под коленом могут возникать при отрыве заднего рога мениска. Подобная травма больше характерна для внутреннего мениска и возникает при насильственном вращении голени. Отрыв заднего рога мениска редко приводит к блокадам коленного сустава, но может вызывать у больного ощущение «подгибания» сустава при смещении оторванного заднего рога. Отрыв заднего рога может быть следствием не только травмы, но и заболеваний, связанных с нарушением питания хряща и его разрушением.
Кисты и разрывы менисков часто требуют хирургического вмешательства, однако, противовоспалительное лечение (традиционное для воспалительных заболеваний суставов), ограничение движений на период обострений путем эластичного бинтованияили ношения наколенника, возможно тутора, устранение раздражающего фактора (физической нагрузки) в ряде случаев позволяют избежать хирургического лечения, избавляют от боли и позволяют восстановить и сохранить трудоспособность больного.
Мягкие ткани, окружающие коленный сустав – сухожилия, связки, сухожильные сумки – чаще всего становятся причиной, по которой нога может болеть под коленом сзади. Почему именно мягкие ткани становятся главным источником боли? При физическом перенапряжении, значительной нагрузке, сопровождающейся однотипными движениями в течение длительного времени, или длительном пребывание в вынужденной позе возникает чрезмерный отек связок и сухожилий. Они увеличиваются в размерах и ущемляются в собственных оболочках, что способствует появлению боли и развитию воспаления. Любая хроническая микротравматизация может приводить к воспалению сухожилий, их оболочек и сумок. При этом развиваются тендиниты, тендовагиниты и бурситы соответственно.
Для задней области коленного сустава характерно развитие воспаления в сумках сухожилия полуперепончатой мышцы и сухожилия двухглавой мышцы – бурситов. При бурсите сухожилия полуперепончатой мышцы можно прощупать уплотнение возле внутреннего края подколенной ямки, а при бурсите двухглавой мышцы уплотнение будет располагаться ближе к наружному краю ямки. В отличие от кисты Бейкера, бурситы не уменьшаются при надавливании, так как не связаны с капсулой коленного сустава. При этих тендовагинитах и бурситах чаще всего возникают тянущие боли в задней области коленного сустава.
Бурситы и тендовагиниты могут возникать в равной степени у детей и взрослых независимо от пола. Как правило, пытаясь вспомнить, почему возникли боли, пациент отмечает, что началу заболевания предшествовало длительное физическое перенапряжение. После которого и возникли тянущие боли в подколенной области.
Главным фактором успешного лечения при тендовагинитах и бурситах является покой: ограничение сгибания и разгибания сустава. В период выраженных болей больному рекомендуется ношение наколенника или тутора, в некоторых случаях накладывается гипсовая лонгета. Также проводится противовоспалительное лечение, практически идентичное при всех заболеваниях суставов (см. лечение кисты Бейкера), физиопроцедуры.
Важным моментом для предотвращения заболевания или его рецидива является устранение фактора, вызвавшего болезнь: длительной работы в неудобной позе, физического перенапряжения, повторяющихся однотипных движений.
Если нога болит под коленом, и одновременно имеются инфицированные раны в области голени и стоп – следует подумать об абсцессе подколенной ямки.
Почему может возникнуть эта патология? В подколенной ямке расположены регионарные лимфоузлы, в которые по лимфатическим путям может проникать инфекция из ран, трещин и микротравм стопы и голени. При усиленной атаке микробов может развиться их воспаление – лимфаденит. Гнойный лимфаденит и гнойное расплавление лимфоузлов может привести к образованию абсцесса подколенной ямки.
Особенностью данной патологии является скудность признаков, характерных для воспалительного процесса. Лимфоузлы погружены глубоко в подкожно-жировую клетчатку, поэтому выраженного отека и покраснения практически не бывает видно. Часто можно наблюдать лишь небольшую припухлость в подколенной области, но боль, резко усиливающаяся при надавливании и разгибании ноги в коленном суставе, будет говорить в пользу данного диагноза.
При наличии гноя в подколенной ямке лечение может быть только хирургическое – вскрытие и дренирование гнойника. При отсутствии гноя во время пункции абсцесса могут быть назначены антибиотики широко спектра действия, компрессы, физиопроцедуры.
При опухоли или воспалении большеберцового нерва, который вместе с артерией и веной проходит по дну подколенной ямки, у больного могут возникнуть интенсивные боли сзади колена, распространяющиеся в стопу. Во время осмотра можно в этих случаях наблюдать изменение чувствительности кожных покровов в области голени и колена, изменение тонуса мышц и сухожильных рефлексов.
Лечение только хирургическое. В предоперационном периоде назначают обезболивающие препараты для уменьшения страданий больного. Точного ответа, почему появляется опухоль большеберцового нерва – на сегодняшний день не существует.
Аневризма подколенной артерии – расслоение ее стенок с образованием мешкообразного выпячивания – может вызывать тянущие или пульсирующие боли в задней области коленного сустава. Внешне аневризма может быть похоже на кисту Бейкера, но при пальпации будет отчетливо ощущаться пульсация. Чаще поражение артерии наблюдается с одной стороны.
Лечение только хирургическое. Данная патология опасна возникновением массивных кровотечений даже при незначительных случайных травмах. До операции для предотвращения осложнений необходимо ношение эластичной давящей повязки.
Образование тромбов в подколенной вене случается редко, но, тем не менее, это может быть причиной болей в задней области коленного сустава. К сожалению, тромбоз глубоких вен голени часто протекает бессимптомно, и диагностируется только при развитии осложнений, в том числе такого грозного, как тромбоэмболия легочной артерии. При этом умеренные тянущие боли позади колена могут быть расценены как результат ущемления седалищного нерва вследствие остеохондроза или грыжи диска крестцового отдела позвоночника.
УЗИ сосудов нижних конечностей является надежным методом диагностики флеботромбозов глубоких вен голени, который рекомендуется проводить с профилактической целью.
Лечение тромбоза может быть хирургическое или консервативное. Консервативную терапию нельзя проводить самостоятельно – все лечебные процедуры должен назначать и строго контролировать врач.
Как видите, если у вас болит под коленом – причины могут быть самые разные. Очаг болезни может быть локализован в разных структурах, расположенных в подколенной ямке. Для того чтобы терапия была эффективной – очень важно понять причину дискомфорта, и где именно возникло повреждение. Любые лечебные мероприятия можно проводить только после точной диагностики и выявления очага болезни.
При сильных болях в задней области коленного сустава рекомендуется принять с целью обезболивания препараты группы НВПС (ибупрофен (нурофен), найз (немесулид), кеторол, кетонал, ксефокам, мовалис и др.) и ограничить движения в суставе при помощи эластичной повязки.
источник