Из-за возникающей опасности для жизни больного бронхиальной астмой очень важно как можно быстрее начать действовать. В противном случае больной может просто задохнуться, если ему не дать вовремя лекарство, а иногда и умереть.
Но за последнее время люди научились бороться с этой болезнью. Сегодня во многих аптеках можно найти большое количество лекарственных средств, которые успешно борются с этим недугом. Как отмечают специалисты, лучше всего больному бронхиальной астмой иметь при себе специальное устройство — ингалятор. Дело в том, что благодаря ему лекарство быстро проникает в дыхательные пути и снимает напряжение.
Ингаляторы сегодня предлагаются в большом количестве, что дает прекрасную возможность для больных выбрать наиболее подходящую для них модель. Наличие ингалятора обязательно для каждого человека, страдающего от бронхиальной астмы. Ведь тогда, когда бы ни застал его приступ, он сможет быстро устранить его.
Неслучайно сегодня большой популярностью пользуются ингаляторы, ведь они быстрее всего способны доставить лекарство в дыхательные пути. Когда неожиданно начинается приступ астмы, у больного нет времени ждать, когда начнет действовать инъекция или таблетка. Ингалятор же поможет защитить больного от смертельного удушья.
Однако только иметь при себе ингалятор недостаточно. Больным бронхиальной астмы также назначают и традиционные лекарственные препараты — таблетки, сиропы или инъекции. Чтобы предупредить возникновение неожиданных приступов, больные бронхиальной астмой должны принимать Вентолин, Брикаил или им подобные лекарства. Лечение детей от бронхиальной астмы несколько отличается — чаще всего им назначают лекарство в виде сиропа. Предлагаемые сегодня в аптеках препараты от астмы можно классифицировать на две основные группы:
-
бронхолитики. Препараты, относящиеся к этой группе, помогают устранить спазмы мускулатуры бронхов, способствуют расширению сосудов, тем самым, облегчая дыхание больного;
- Противовоспалительные препараты. Их прописывают в виде специальных курсов, чтобы устранить воспалительный процесс и отечность в бронхах.
В последнее время довольно часто больным назначают гормональные ингаляторы. Через них лекарство подается небольшими дозами прямо в дыхательные пути, при этом они не вызывают негативных последствий для бронхов в отличие от гормональных таблеток и в то же время гораздо эффективнее устраняют спазмы, нежели прочие известные препараты.
Еще много столетий назад человек узнал, что заболевания дыхательных путей можно лечить не только с помощью лекарственных препаратов, но и ингаляций. В качестве сырья для создания лечебного пара люди сжигали целебные растения или готовили отвары. Шло время, и доступные на тот момент людям ингаляции постоянно совершенствовались.
Постепенно они перешли от сжигания листьев на костре к глиняным горшкам, в которые помещали соломинки. Конечно, современные ингаляторы от астмы сильно отличаются от старых способов, ведь сегодня они представляют достаточно функциональные приспособления, которые отвечают многим требованиям. Впервые это устройство было изобретено в 1874 году, и к сегодняшнему дню уже создано множество его разновидностей.
У каждого ингалятора имеются свои положительные и отрицательные стороны. Но выбирать это устройство больной должен только по рекомендации врача, поскольку именно специалист может точно сказать, какой ингалятор лучше всего использовать при астме конкретному больному. И, несмотря на некоторые различия, все современные ингаляторы решают общую задачу — они должны быстро доставлять лекарство к бронхам и облегчает дыхание пациента.
Благодаря этому устройству лекарственный препарат разделяется на мелкие частицы, что позволяет им быстро проникать в легкие. Этим как раз и объясняется то, почему ингаляторы от астмы в первую очередь советуют своим пациентам врачи. И хотя за последние годы появилось немало новых лекарственных препаратов и способов лечения различных заболеваний, до сих пор не удалось создать достойной замены этого устройства для лечения астмы.
На сегодняшний день медицина предлагает большое количество средств для ликвидации приступов астмы. Разница между ними заключается в их размерах, методе подачи препарата и типе лекарственного средства. Чаще всего больные бронхиальной астмой используют карманные ингаляторы. В этой группе устройств наибольшее распространение получили следующие:
-
порошковые ингаляторы с дозатором. Главное их достоинство — высокая точность дозировки. Вдобавок к этому они очень просты в использовании, хотя цена на них выше, чем на другие, подобных им приспособления;
- жидкостные аэрозоли. Бюджетный вариант ингалятора для лечения приступов бронхиальной астмы. Недостаток у них один — помочь пациенту нейтрализовать спазм бронхов они смогут только при условии, что больной сделает вдох одновременно с выбросом лекарства.
Ещё в аптеках предлагаются стационарные ингаляторы, которые не очень удобны для нейтрализации приступов бронхиальной астмы. Однако их назначение заключается в другом — их используют для предупреждения спазма в бронхах:
- небулайзеры. Современное устройство, в котором благодаря компрессору или ультразвуку лекарственный препарат разбивается на мелкие фракции, которые затем подаются в дыхательные пути;
- адаптер к ингалятору. Это приспособление также может использоваться в стационарных условиях. Его официальное название — спейсер, а от небулайзера оно отличается тем, что здесь препарат подается на выдохе.
Когда пациент пройдет обследование, и врач подтвердит диагноз бронхиальной астмы, он выписывает больному лекарства, которые смогут помочь ему не только справиться с приступами, но и предупредить их возникновение в будущем. Специалисты не советуют больным самостоятельно покупать ингалятор. Выбирать это устройство необходимо только по рекомендации врача. Чтобы не ошибиться с приобретением этого приспособления, необходимо обязательно учитывать дополнительные параметры:
- Поскольку ингалятор — это устройство, предназначенное для экстренных случаев, оно должно отличаться удобством в использовании. Поэтому лучше всего приобретать карманные модели;
- Еще следует обращать внимание на то, чтобы ингалятором было легко пользоваться. Тогда даже если больного неожиданно застигнет врасплох приступ, она сможет самостоятельно оказать себе помощь;
- Желательно выбирать такую модель ингалятора, в котором реализована возможность точной дозировки лекарственного средства;
- Не последнее значение имеет стоимость ингалятора. Для больного это приспособление, которым он будет пользоваться очень часто. Поэтому покупать слишком дорогие модели неразумно.

Среди бронхолитиков достаточно известными являются следующие:
- адреномиметики. Особенностью препаратов этой группы является их способность оказывать стимулирующее воздействие на рецепторы бронхов и расширять капилляры. Главное их преимущество — быстродействие, поэтому они отлично подходят для купирования приступов астмы. Самыми популярными среди адреномиметиков являются Сальбутамол, Левалбутерол, Тербуталин или др.;
- Блокаторы М-холинорецепторов. Препараты, лечебное действие которых заключается в расслаблении бронхов. Обычно больным бронхиальной астмой прописывают Атровент;
- Метилксантины. При приеме этих лекарственных средств происходит блокировка определенных ферментов в организме. Именно это приносит облегчение состоянию больного. Самыми известными из этой группы препаратов являются Теофиллин и Аминофиллин.
Их прописывают главным образом для лечения и предупреждения приступов. Среди них наибольшей популярностью пользуются:
- глюкокортикоиды. Терапевтическое действие этих препаратов связано с их способностью устранять отеки бронхов. К ним можно отнести Будесонид, Беклометазон, Флутиказон;
- стабилизаторы мембран тучных клеток. Широкое распространение эти препараты получили в педиатрии. Самыми известными среди них являются Недокромил, Кромолин.
- Бывает так, что препараты, которые традиционно используются для снятия приступов астмы, оказываются малоэффективными. В таких случаях больным прописывают Омализумаб, содержащий в составе антииммуноглобулин Е.
Самым лучшим можно считать ингалятор, который не только быстро нейтрализует приступ астмы, но и не вызывает побочных реакций и отличается простотой в использовании. Из всего разнообразия ингаляторов, которые предлагаются для лечения приступов астмы, можно выделить два наиболее часто назначаемые больным:
- Симбикорт Турбухалер. Лечебное действие этого аэрозоля от астмы обеспечивается входящими в его состав компонентами — будесонидом и формотеролом. Помимо быстродействия, эти вещества оказывают противовоспалительный эффект, а также имеют минимум побочных эффектов. Сам препарат предлагается в виде порошка, что значительно упрощает его дозирование;
- Сальбутамол. Универсальный препарат для лечения приступов астмы, который может использоваться взрослыми и детьми. Также обладает быстродействием и практически не вызывает побочных реакций.
Ингаляторы — это идеальный вариант для людей, которые постоянно находятся вне дома или ведут активный образ жизни. Они отличаются простотой в использовании, поэтому подойдут даже детям. Учитывая, что приступ бронхиальной астмы может застигнуть человека в самый неожиданный момент, каждый больной должен быть готов к нему и держать поблизости лекарство.
Предлагаемые в аптеках карманные ингаляторы бывают двух типов: жидкостные и порошковые. Выбирать ингалятор от астмы лучше всего по рекомендации лечащего врача. Эти ингаляторы удобны еще и тем, что позволяют подавать лекарство строго в определенных количествах, а это гарантия того, что ни при каких обстоятельствах не произойдет передозировки.
Ингаляторы могут и использовать дети, достигшие трехлетнего возраста. Это более приятный способ приема лекарственного препарата, если их сравнивать с уколами. Но чтобы маленький больной смог точно определить дозировку, лучше всего приобрести для него спейсер, который благодаря специальному клапану позволяет подавать астматический аэрозоль только на вдохе.
Через какое-то время ребенок сможет обходиться и без него. Из всего разнообразия доступных сегодня ингаляторов для детей, страдающих от бронхиальной астмы, наиболее подходящими являются порошковые. Объясняется это их простотой определения точной дозировки. Довольно часто для лечения детей врачи назначают препарат Симбикорт Турбухалер, который не только удобен в использовании, но и безопасен.
И хотя они в целом являются безопасными и простыми в использовании, всё же не рекомендуется самостоятельно их приобретать. Следует знать, что каждый астматический аэрозоль действует на бронхи по-разному, а потому лучше всего, если ингалятор от астмы будет выбираться по рекомендации лечащего врача.
источник
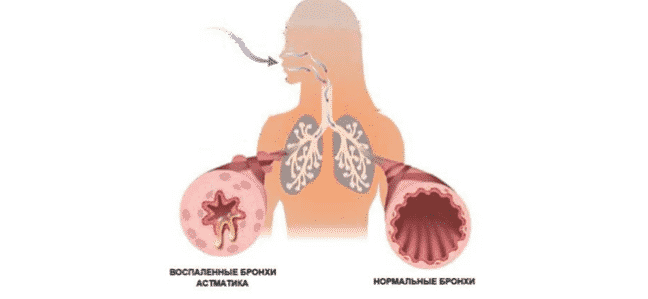
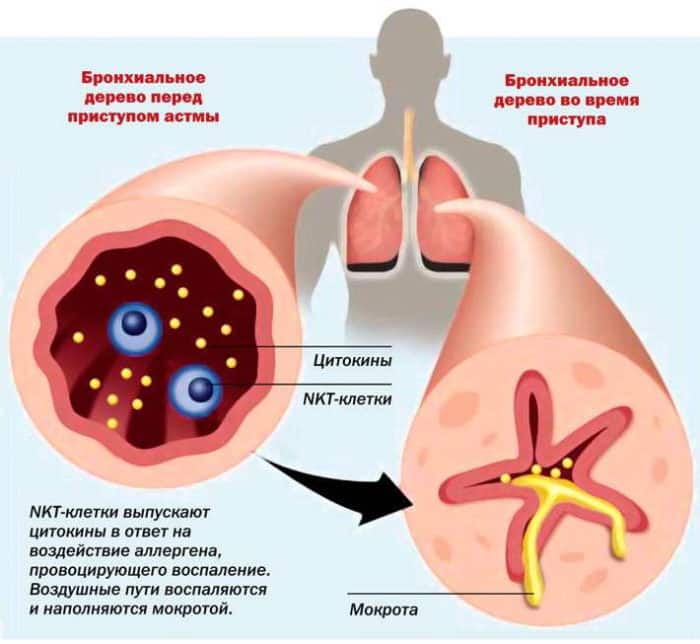
Одним из самых тяжелых хронических заболеваний, отравляющих жизнь миллионам людей во всем мире, является бронхиальная астма. От нее страдают и взрослые, и дети. Характеризуется астма тем, что хроническое воспаление вызывает сильную чувствительность бронхов. И при наличии провоцирующих факторов возникает их спазм, во время которого человек чувствует удушье. Приступы бронхиальной астмы очень опасны тем, что реагировать на них нужно сразу, иначе больной начинает задыхаться, и без лекарства может наступить смерть. В последние десятилетия появились новые эффективные препараты для лечения этого заболевания. Лучше всего применять ингалятор от астмы, так как он обеспечивает самое быстрое проникновение лекарства в дыхательные пути. Тем более что сейчас существует много их разновидностей, и больной может выбрать подходящий для себя. Все люди, страдающие от астмы, должны носить с собой постоянно ингалятор, чтобы в случае приступа иметь возможность быстро отреагировать.
- Воспалительный процесс в бронхах имеет хронический характер.
- Астматика часто мучает кашель и затрудненное дыхание.
Ингаляторы – это лучший способ мгновенной доставки лекарства сразу в дыхательные пути. Во время приступа астмы часто у больного нет времени ждать, когда подействует укол или таблетка. Поэтому ингаляторы используют в экстренных случаях. А в период между приступами для лечения применяются обычные средства: таблетки, сиропы или инъекции. Для профилактики приступов часто используются «Вентолин» или «Брикаил». Маленьким детям также редко делаются ингаляции, а лекарство для них применяется в виде сиропа. Все препараты от астмы можно разделить на две группы:
- бронхолитики, которые снимают спазм мускулатуры бронхов, расширяют сосуды и этим облегчают дыхание больному;
- противовоспалительные препараты используются курсами для снятия воспаления и отека в бронхах.
Кроме того, в последнее время получил распространение гормональный ингалятор при астме. Благодаря тому, что лекарственное средство подается малыми дозами и сразу в дыхательные пути, он лишен всех негативных последствий гормональных таблеток, а эффект от него выше, чем от других препаратов.
Об ингаляциях как способе лечения заболеваний дыхательных путей известно еще с древности. Люди вдыхали дым от сжигаемых целебных растений или пар от их отвара. Со временем процедура совершенствовалась: от сжигания листьев на костре до глиняного горшка со вставленной в него соломинкой. Современный же ингалятор от астмы не имеет ничего общего с такими способами, так как он должен отвечать многим требованиям. Первый прибор для этих целей появился еще в 1874 году, сейчас же существует много его разновидностей. Каждый из них имеет свои плюсы и минусы, и какой ингалятор лучше при астме для конкретного пациента, может решить только врач. Но все они предназначены для того, чтобы как можно быстрее доставить препарат в бронхи и облегчить дыхание больного. Лекарство в приборе разбивается на очень мелкие частицы, которые быстро проникают в легкие. Поэтому сейчас ингалятор от астмы – самое лучшее средство. Эффективную замену ему пока еще не придумали.
Сейчас применяется много средств для купирования приступов астмы. Различаются они по размеру, способу подачи препарата и виду лекарственного средства. Наиболее распространены карманные ингаляторы. При бронхиальной астме чаще всего используются такие:
- Порошковые ингаляторы с дозатором позволяют точно ввести необходимую дозу препарата. Ими очень просто пользоваться, но стоят они дороже других.
- Жидкостные аэрозоли — самые недорогие и распространенные ингаляторы. Недостатком их является то, что эффективны они только в том случае, если пациент сделает вдох одновременно с выбросом препарата.
Кроме того, существуют стационарные ингаляторы, которые во время приступов использовать неудобно, но они применяются для их предотвращения:
- Небулайзеры – с помощью компрессора или ультразвука разбивают лекарственное средство на очень мелкие частички, которые достигают самых отдаленных уголков дыхательных путей.
- Адаптер к обычному ингалятору также может применяться в стационарных условиях. Он называется спейсер и помогает подавать лекарство только на вдохе.
Врач после обследования пациента назначает ему лекарство, которое призвано помочь в профилактике и купировании приступов. При выборе ингалятора нужно ориентироваться именно на рекомендации доктора. Но при покупке стоит обращать внимание еще и на такие характеристики:
- ингалятор должен быть удобным в применении, лучше всего – карманный;
Список их постоянно расширяется, создаются новые препараты, они становятся более удобными и безопасными. Обычно врач назначает какой-либо препарат, который больше подойдет пациенту. Это могут быть бронхолитики или противовоспалительные средства. Они выпускаются уже в виде ингалятора или раствора для применения в небулайзере. К бронхолитикам относятся:
- адреномиметики стимулируют рецепторы бронхов и расширяют капилляры. Они обладают быстрым действием и часто используются для купирования приступа. Это «Сальбутамол», «Левалбутерол», «Тербуталин» и другие;
Противовоспалительные средства применяются в основном для лечения и профилактики приступов. Это могут быть:
- глюкокортикоиды эффективно снимают отек бронхов. Это «Флутиказон», «Бекламетазон» или «Будесонид»;
- стабилизаторы мембран тучных клеток чаще всего используются в педиатрии: «Кромолин» и «Недокромил»;
- в тех случаях, когда астма не поддается лечению другими препаратами, используется «Омализумаб», содержащий антииммуноглобуллин Е.
Ответить на этот вопрос сложно, так как подход должен быть строго индивидуальный. Только врач после полного обследования пациента может определить, какой препарат и в каком виде окажется эффективным. Лучший ингалятор при астме – это тот, который быстро купирует приступ, не вызывает побочных действий и удобен в применении. Какие же из них самые распространенные?
- «Симбикорт Турбухалер» содержит будесонид и формотерол. Оба эти вещества оказывают быстрый эффект, обладают противовоспалительным действием и хорошо переносятся. Этот ингалятор от астмы порошковый, со строгим дозированием препарата.
Он имеет форму баллончика, в котором препарат находится под высоким давлением и при нажатии на колпачок выбрасывается в дыхательные пути. Именно в такой форме удобнее всего использовать лекарственные средства для купирования приступов астмы. Ведь во многих случаях очень важно применить лечение уже в первые секунды. А карманный ингалятор можно всегда носить с собой – он невелик по размеру и совсем мало весит. Особенно это удобно для тех, кто редко бывает дома и ведет активный образ жизни. Пользоваться таким ингалятором довольно легко, и с ним справляются даже дети. Приступ может случиться в любой момент, поэтому очень важно, чтобы лекарство было всегда под рукой. Карманные ингаляторы бывают порошковыми и жидкостными. Какой лучше выбрать, может подсказать врач. К преимуществам такого вида ингаляторов относится также то, что препарат подается строго определенными порциями, что позволяет не допустить его передозировки.
Уже с трех лет дети могут пользоваться ингалятором. Обычно это не вызывает у ребенка отрицательных эмоций, чего нельзя сказать об инъекциях.
- снять крышку с баллончика;
- перевернуть его дном вверх;
- большой палец должен располагаться снизу, а средний или указательный – на дне баллончика;
- хорошо встряхнуть, а в некоторых видах ингаляторов нужно повернуть диск несколько раз туда-сюда;
- сделать выдох;
Через минуту можно при необходимости впрыснуть вторую дозу препарата.
источник
Бронхиальная астма — распространенное и неприятное заболевание. Избавиться от него навсегда практически невозможно. Реально добиться длительной ремиссии, когда симптомы, аллергические реакции купированы или вовсе не возникают. Использование ингаляторов при бронхиальной астме входит в обязательную часть лечебных процедур.
Аппараты принадлежат к нескольким категориям, в зависимости от вида применяемого лекарственного средства, механизма работы и принципа подбора дозы, вводимой больному человеку. В списке типов выделяют:
- Спейсеры;
- Небулайзеры;
- Аэрозольные;
- Порошковые;
- Гормональные.
При выборе модели необходимо учитывать возраст использующего, его физические возможности и общее удобство применения.
Вид ингалятора, оснащенный характерной камерой, давшей семейству приборов название. Происходит от английского слова, обозначающего дозирование. Подходит для маленьких детей и пожилых людей, имеющих трудности с контролем дыхания. Конструкция камеры позволяет не следить за режимом вдохов и выдохов.
Эффект обеспечивается системой специальных клапанов, дозирующих лекарственное вещество и препятствующих неконтролируемому введению при неправильном обращении. Лекарство поступает только в процессе вдыхания. Методика не только облегчает терапию для страдающего астмой, но и способствует экономии, правильной дозировке. Недостатком конструкции является размер камеры, выводящий данный вид ингаляторов из категории портативных.
Внимание: маленьким детям, пожилым и людям с ограниченными возможностями подбирается прибор, не требующий специальных усилий со стороны пациента. Предпочтение отдается небулайзерам и спейсерам.
Разновидность ингаляторов, подающих действующее средство в виде мелких частиц. Образовавшееся облако благодаря специальным размерам капель глубже проникает в дыхательные пути. Современные модели имеют две основных разновидности — компрессорные и MESH-системы.
Первые обходятся дешевле, как следствие — шире распространены в семьях и медицинских учреждениях. Нагнетание смеси происходит с помощью встроенного компрессора, подающего воздушный поток через маску или мундштук. Аппарат издает заметный шум, обладает большими размерами.
Вторые, пришедшие на смену менее совершенным ультразвуковым ингаляторам, обходятся дороже, но превосходят по следующим параметрам:
- Не издают раздражающего шума;
- Подходят практически для любых растворов;
- Характеризуются меньшими размерами;
- Разделяют действующие препараты на более мелкие фракции, повышая эффективность воздействия.
В старых ультразвуковых моделях разрешалось применять не все лечебные сыворотки и смеси от астмы. MESH-системы лишены этого недостатка.
Представляют собой баллончик с определенной дозой лекарства в виде жидкости. Лечебная смесь содержится внутри под давлением. Принцип действия напоминает привычный домашний спрей, аэрозоль. При нажатии на кнопку происходит распыление определенного количества средства. Ингаляторы данной конструкции относятся к категории наименее дорогих.
Обратите внимание: устройство постоянно используется, требует регулярной замены.
Минус конструкции — нужно контролировать дыхание и нажатие на клапан. Больным, страдающим нарушением координации движений, обладающим недостаточно ловкими пальцами, бывает сложно правильно надавить на кнопку. Также приходится синхронизировать подачу потока лекарственного препарата со вдохом. Трудности могут возникнуть с маленькими детьми, не умеющими контролировать свои действия достаточно хорошо.
Поступление спрея на выдохе или во время паузы в дыхании грозит оседанием соединения в горле, на стенках гортани. Подобная ошибка может вызвать осложнения из-за неправильного распределения препарата, предназначенного для бронхов. Попадание раствора в неверную область чревата развитием аллергии.
Получили название по состоянию действующего вещества. Тонкодисперсный порошок поступает в организм через дыхательные пути без необходимости контроля, слежения за фазами дыхания. Принцип работы позволяет решить проблему рассинхронизации вдоха и приема лекарства, характерную для аэрозольных ингаляторов. Аппарат обладает небольшими, портативными размерами. Наиболее удобен и прост в применении, не требует специальных навыков.
Недостатком порошковых ингаляторов является высокая стоимость изделия. Но комфорт и отсутствие сложностей в повседневном использовании компенсируют цену. Выпускается устройство, напоминающее обычную пудреницу. Компактность и удобный дизайн сочетаются с функциональным индикатором, демонстрирующим расход порошка.
Модельный ряд известен под названиями, включающими слово «халер». В переводе с английского означает дыхание. Может иметь другие названия — мультидиск, новолайзер. Зависит от запатентованного фирмой механизма подачи и распределения лекарства.
Существует опасение вредных побочных эффектов препаратов на основе гормонов. В случае лечения астмы с ингалятором большинства рисков подобного вида лекарств удается избежать. Технология подразумевает прямое попадание в бронхи без проникновения в другие области организма и негативного воздействия на них. Положительный эффект характерен не только для гормонов, но и для общего применения ингаляций.
Интересно: комбинированными называют ингаляторы, лекарство в которых имеет в составе гормон и вещество, расширяющее бронхи. Сочетание разных частей помогает повысить эффективность терапии, снизив негативные побочные проявления.
Данный вид лечения астмы является самым сильным, применяется для лучшего результата. Борется с воспалительными процессами в легких, уменьшает периодичность и помогает легче переносить периоды обострения заболевания. В области пульмонологии гормональные ингаляторы признаны наиболее действенными при длительной терапии. Возможность работы небольшими дозами без попадания в кровеносную систему позволяет свести нежелательные последствия для всего организма человека к минимуму.
Помимо аппарата для постоянной терапии, страдающие астмой имеют второй ингалятор. По характеру действующих противоастматических веществ существует три вида:
- Симпатомиметики;
- М-холинорецепторные блокаторы;
- Метилксантины.
Для предотвращения неожиданного возникновения симптомов астмы, угрожающих удушьем, остановкой дыхания, необходим карманный прибор. Больные вынуждены постоянно носить при себе портативное устройство.
Воздействуют на особые бронхо рецепторы, стимулируя их и расширяя просветы. Также носят название «адреномиметики». В отличие от адреналина, действующего на рецепторы непосредственно, работают опосредованно. Влияют на гладкую мускулатуру, снимая спазм и расслабляя мышцы бронхов, повышая проходимость. Оказывают краткое воздействие на клетки воспаления, подавляя выделение секреции.
Работает на биохимическом уровне. Локализованно воздействуют на клетки. Обязаны названию уменьшению воздействия ацетилхолина. Снижают тонус гладких мышц бронхов, приводя к их расслаблению. Сокращают секрецию эндокринных бронхиальных желез.
Подобно двум предыдущим разновидностям, быстро снимает угрожающие симптомы астматического приступа. Приостанавливает соединение белков, способствующих сокращению. Заставляя расслабиться мышцы, напряженные в бронхах и препятствующие нормальному дыхательному процессу.
Важно понимать: средства на основе указанных веществ подходят для купирования приступа, но не оказывают длительного воздействия на воспаленную область. Для продолжительной терапии используются другие лекарственные средства.
Противопоказания могут относиться к определенным препаратам и способу их доставки к пораженной области организма.
Прекратить процедуры и скорректировать курс терапии необходимо при наличии следующих проблем:
- Индивидуальной непереносимости определенных веществ, составляющих лекарственного средства;
- Кровотечении в легких, наличия крови в слюне, при сплевывании, харкании;
- Повышение температуры тела до 38 градусов и выше;
- Наличие сердечно-сосудистых заболеваний;
- Гипертонии высокой степени риска;
- Восстановление после инфаркта, инсульта;
- Пневмотораксе, эмфиземе;
- Нарушении свертываемости крови.
При возникновении любых осложнений необходимо приостановить процесс терапии и обратиться к лечащему врачу.
Правильный курс лечения, применяемые лекарственные препараты, их дозировки назначает только доктор, наблюдающий специалист. Ни в коем случае не стоит заниматься самостоятельной постановкой диагноза, самолечением. После назначения терапевтических процедур, за пациентом остается выбор модели ингалятора в рамках назначенных лекарств.
При рассмотрении вариантов следует исходить из соотношения стоимости и удобства изделия. Учитывать индивидуальные особенности — возраст, внимательность, способность без усилий управляться с механизмом. Облегчить процесс могут ингаляторы со встроенным таймером, автоматически контролирующие продолжительность процедуры. Для маленьких детей существуют ингаляторы, похожие на игрушки, для более комфортного восприятия лечебных манипуляций.
Перед началом эксплуатации необходимо ознакомиться с идущей в комплекте инструкцией по эксплуатации. Проконсультироваться с продавшим изделие провизором, как пользоваться ингалятором при астме. Перечень общих правил таков:
- Всегда иметь устройство при себе, чтобы приступ не застал неожиданно;
- При наличии удалить остатки еды, крошки, прополоскать рот;
- Зафиксировать в руках, стараясь не выронить;
- Если препарат или конструкция требует, провести подготовительные действия — снятие крышки, встряхивание;
- Вставить мундштук в рот, одновременно со вдохом надавить большим пальцем на кнопку впрыска лекарства;
- По возможности задержать дыхание на несколько секунд;
- При необходимости повторить процедуру через пару минут;
- По окончании манипуляций закрыть крышку, вернуть ингалятор на место.
Хранить прибор близко от себя, в быстро доступном месте.
Совет: следует потренироваться в четком выполнении процедур заранее.
При возникновении ситуации, когда ингалятор от приступов астмы недоступен, нужно знать, что делать. Действовать четко, соблюдая спокойствие. Постараться не волноваться. Принять удобную позу — сесть, лечь на живот, расслабиться. Снять стесняющие процесс дыхания предметы. Если известен возможный объект, провоцирующий аллергию — удалиться от него, либо удалить сам источник. Обеспечить астматику доступ свежего воздуха, в помещении — открыть окна, на улице — не скапливаться вокруг, доверяя помощь специалисту, либо небольшому количеству людей. Немедленно вызвать помощь, обратиться к врачу.
Астма является практически неизлечимой, но не обязательно должна стать приговором, не допуская нормальной, полноценной жизни. Современные методики и препараты позволяют купировать угрожающие приступы, облегчать симптомы. При выборе ингалятора учитываются индивидуальные особенности, противопоказания. Следует выбирать удобный в повседневном применении. Также нужно учитывать стоимость периодической замены самого прибора, его компонентов при необходимости. Рекомендуется консультироваться с лечащим врачом, который располагает исчерпывающей информацией об особенностях больного и поможет подобрать оптимальный вариант.
источник
Лечение бронхиальной астмы всегда начинают с применения ингаляторов. Обусловлено это тем, что ингаляции при астме показывают высокую эффективность в борьбе с бронхоспазмами.
Препараты, используемые в ингаляторах, способствуют расширению бронхов и уменьшению отека слизистой. Благодаря этому удается избежать обострений, применив небольшие дозы лекарства.
Часто больным не объясняют правила пользованиями ингаляторами, а от этого зависит эффективность лечения. Кроме того, разнообразие методов ингаляции позволяет найти индивидуальный подход к терапии астмы.
Ингаляции при бронхиальной астме – это самый эффективный метод лечения. Главное – это способность приборов доставлять средство точно к очагу воспаления, что позволяет избежать системного влияния.
Кроме того, прямое влияние на бронхи дает возможность купировать удушье в самые короткие сроки, а также избавить от изнуряющего кашля, который довольно часто наблюдается у астматиков.
При других способах введения лекарство сначала подвергается биотрансформации в организме, некоторая часть его активных веществ нейтрализуется ферментами.
Помимо этого, распыление средства при ингаляции позволяет распределить его равномерным слоем и воздействовать на большую площадь пораженного органа.
Важное преимущество – возможность самостоятельного использования ингаляций маленькими детьми и пожилыми людьми. При правильной технике проведения манипуляции улучшение наступает после 1–2 использований.
Применение ингаляторов при бронхиальной астме – важная и необходимая часть лечения. Но всегда нужно помнить, что у каждого препарата есть свои противопоказания, и ингаляторы не исключение.
Все противопоказания или побочные эффекты связаны с воздействием активных веществ, входящих в состав используемых для процедуры лекарств.
Кроме того, есть состояния, при которых проводить ингаляцию просто запрещено. Например:
- легочные кровотечения, а также эпизоды кровохарканья, особенно если не установлена их природа;
- эмфизема легких;
- пневмоторакс;
- наличие болезней сердца и/или сосудов;
- гипертоническая болезнь разной этиологии;
- постинфарктное состояние;
- постинсультное состояние;
- повышение температуры тела – от 38,3 °С;
- индивидуальная непереносимость основного действующего вещества.
Также некоторые ингаляции не рекомендуется проводить больше 8 раз в сутки. Если интенсивность приступов астмы вынуждает часто проводить ингаляции, то нужно обратиться к доктору для коррекции базисной терапии.
- Воздушные: суть заключается в распылении вещества из баллончика при помощи сжатого воздуха. Обычно для этого используют муколитические или брохолитические средства.
- Паровые: самые доступные, т. к. для их проведения требуется только паровой небулайзер. Показаны для лечения острых респираторных инфекций трахеи и бронхов, терапии профессиональных заболеваний. Противопоказаны при полипозе слизистой оболочки дыхательных путей.
- Ультразвуковые: принцип основан на разбивании лекарственного вещества на микрочастицы. Часто для таких ингаляций используют бронхолитики. Показаны в основном для лечения астмы.
- Влажные: используется портативный ингалятор, лекарство распыляется без предварительного подогрева или иного воздействия. Используют в основном антигистаминные препараты, а также антибиотики, солевые растворы и бронхолитики.
- Тепловлажные: при проведении процедуры используются растворы, нагретые до температуры 39-43 °С. Обычно используются для улучшения мукоцилиарного клиренса. Вместо лекарства применяют минеральную воду.
- Инсуффляции: вдыхание сухих частиц лекарства, для этих средств используют специальные ингаляторы – инсуффляторы. Часто такие ингаляторы используют для лечения бронхиальной астмы в период обострения.
- Масляные: вдыхание частиц подогретого масла растительного происхождения. Минеральные масла использовать нельзя. При использовании этих ингаляций слизистая покрывается тонким слоем масла, защищающего от вредного действия факторов внешней среды. Нельзя применять людям, которые контактируют с пылью, т. к. пыль смешивается с маслом и происходит закупорка мелких бронхов.
Небулайзер преобразовывает лекарство в мелкодисперсную пыль, что позволяет в сочетании с равномерной подачей в равной степени распределить его между верхними и нижними отделами бронхов. Преимущества небулайзера:
- ингаляции можно проводить всем пациентами, вне зависимости от возрастной категории;
- при небулайзерной терапии дыхание должно быть нормальным, нет необходимости делать вдох глубже;
- возможность купировать астматический приступ за короткий промежуток времени, так как препарат сразу поступает в очаг воспаления;
- небулайзер можно использовать даже при тяжелом состоянии пациента;
- возможность использовать прибор самостоятельно;
- в емкость для лекарства можно поместить несколько средств одновременно;
- постоянная подача лекарства, пока работает компрессор.
Необходимо помнить о соблюдении чистоты прибора и его деталей: после эксплуатации небулайзера маску следует хорошо промыть асептическим раствором, а затем высушить.
Часто применяют этот прибор при бронхиальной астме во время прохождении курса лечения дома. Также рекомендуются периодические ингаляции людям, работающим в условиях повышенного загрязнения воздуха, для профилактики развития профессиональных заболеваний, к которым относится и астма.
Чтобы предотвратить нежелательные последствия ингаляций, перед использованием небулайзера стоит пройти обследование и проконсультироваться со специалистом. Самостоятельное лечение не рекомендуется.
При бронхиальной астме ингаляторы заправляются лекарством, которое назначил врач, с учетом тяжести состояния:
- легкое обострение: разовая ингаляция с применением бронходилататоров, для профилактики приступов и осложнений можно повторить процедуру через 4–5 часов;
- средней или тяжелой степени: 2-3 дозы с интервалом в 20 минут, повторение цикла – спустя 4–6 часов.
Если после небулайзерной терапии улучшения дыхания не наступило, то пациенту рекомендуется госпитализация в стационар.
Эти препараты назначают при легких приступах для облегчения дыхания. Такой эффект достигается за счет активации бета2-адренорецепторов, находящихся в стенках бронхов.
Под их воздействием актин и миозин — белки, отвечающие за сокращение мышц — не взаимодействуют друг с другом, и происходит расслабление гладких мышц бронхов.
В результате просвет дыхательных путей увеличивается, и дыхание восстанавливается. Из этой группы применяют для ингаляции такие вещества, как сальбутамол, салметерол, фенотерол и орципреналин.
Но также бронходилатирующим эффектом обладает ипратропия бромид, который блокирует мускариновые рецепторы в стенках бронхов.
Угнетение этих рецепторов препятствует проникновение ионов кальция внутрь клетки. Так как кальций вызывает сокращение мышц, его дефицит вызывает расслабление.
Для ингаляций применяют комбинированные средства, которые оказывают более выраженное действие. Например, препараты, содержащие фенотерол и ипратропия бромид, часто назначаются пульмонологами ввиду их эффективности для снятия приступов любой степени.
Для ингаляций применяются чаще всего только дексаметазон и триамциналон. Их противовоспалительный эффект обусловлен сужением мелких сосудов, при этом образование жидкости уменьшается, прекращается накопление в зоне воспаления лейкоцитов, уменьшается активность макрофагов, снижается продукция медиаторов воспаления.
Таким образом, глюкокортикостероиды снижают активность местного клеточного ответа иммунной системы, уничтожая центральное звено в патогенезе бронхиальной астмы.
Кроме того, используют лекарства, содержащие такие вещества, как флутиказон, будесонид и беклометазон. Применение этих препаратов в момент приступа астматику не поможет.
Но современные комбинации глюкокортикостероидов и бронходилататоров, применяемые в качестве базисной терапии, помогают избежать серьезных обострений и нормализовать дыхание.
Препараты этой группы предотвращают высвобождение из тучных клеток гистамина, который способствует развитию удушья и продукции мокроты.
В норме гистамин участвует в иммунных реакциях, изменяя тонус сосудов и привлекая другие иммунные клетки. Но в патогенезе астмы он является частью механизма развития аллергической реакции.
Во время приступа и при обострении заболевания эта группа препаратов не поможет, потому что гистамин уже успел выделиться. Поэтому астматики принимают эти медикаменты в профилактических целях.
На сегодняшний день только кромолин-натрий используется в терапии астмы.
Действие этих препаратов заключается в снятии отека и улучшении отхождения мокроты. Они особенно важны при астме, потому что из-за спазма и слишком вязкой консистенции секрет не выводится из бронхов.
Мукоцилиарный клиренс в бронхах при астме нарушен, и формируется вторичное воспаление. К муколитикам, применяемым посредством небулайзера, относятся ацетилцистеин.
Используется он только после консультации с врачом. Кроме того, препарат нельзя применять в моменты приступов астмы, потому что он усиливает бронхоспазмы.
Для проведения паровых ингаляций не нужен небулайзер. Для ингаляции этого вида достаточно выбрать емкость, которая хорошо держит тепло и не дает пару рассеиваться.
Паровые ингаляции нельзя проводить в период обострений и детям до 7 лет. Народная медицина предлагает много рецептов от астмы.
- С использованием листьев эвкалипта. Для этого берут 1 столовую ложку высушенных листьев и заливают 2 стаканами воды. Затем ставят на огонь, доводят до кипения и варят около 15 минут. После этого отвару необходимо настояться еще 15 минут. Рекомендуется вдыхать пар под полотенцем в течение 10–15 минут до 3 раз в сутки. Полный курс составляет 20 процедур.
- Ингаляции с аптечной ромашкой. Берут 2 столовые ложки высушенных цветков и заливают 250 мл кипятка, настаивают в термосе 2 ч. Перед применением подогреть и дышать паром под полотенцем в течение10–15 минут с частотой 1–2 раза в сутки. Курс длится до 14 дней.
- Настой мать-и-мачехи часто помогает снять спазм и способствует отхождению мокроты. Для ингаляции необходимо взять 1 столовую ложку высушенных листьев и залить 2 стаканами кипятка, затем настоять в течение 10 минут. Процедура проводится под полотенцем течение 10 минут до 2 раз в сутки на протяжении 10 дней.
Перед применением народных средств необходимо проконсультироваться с врачом, так как компоненты, входящие в их состав, могут привести к бронхоспазму, ведь многие цветы и травы являются мощными аллергенами.
Эффективность ингаляций при астме зависит от правильности ее проведения. Если это небулайзер или паровые ингаляторы, то особых сложностей нет.
Правда, стоит помнить, что при использовании глюкокортикостероидных растворов для ингаляций небулайзером при бронхиальной астме необходимо прополоскать рот после процедуры, так как возможно развитие грибковой инфекции.
Общие правила проведения ингаляций:
- дыхание должно быть ровным и спокойным;
- одежду следует выбирать свободную, чтобы не мешала дыханию;
- не допускается неправильное положение туловища;
- перерыв между ингаляцией и приемом пищи должен составлять 1 час, это же относится к физической нагрузке;
- после процедуры следует отдохнуть в течение 15-20 минут, в зимнее время — до 40 минут. В это время нельзя разговаривать, принимать пищу, курить или петь;
- при бронхиальной астме вдыхать нужно через нос, затем задерживается дыхание на 2 секунды и делается медленный выдох через нос;
- при одновременном использовании нескольких лекарств следует принимать во внимание их совместимость;
- перед манипуляцией прочистить дыхательные пути помогает дыхательная гимнастика;
- растворы готовятся непосредственно перед процедурой.
Соблюдение этих простых правил, а также простейших мер безопасности способствует большей эффективности процедуры и поможет избежать осложнений.
Несмотря на то что ингаляция считается очень простой процедурой, знание ее особенностей и правил проведения позволит добиться наилучшего результата в лечении и профилактике бронхиальной астмы.
источник
Астма – тяжелое и опасное заболевание, при котором пациенту требуется как базовая, так и симптоматическая медикаментозная терапия. Ингаляторы при астме используются для купирования приступа, с их помощью также проводят и базовое лечение. Вдыхание целебных паров как метод прекращения астматического приступа применяется с древних времен. Современные ингаляторы легки в использовании, действенны и значительно облегчают жизнь человека, страдающего этим заболеванием.
Течение астмы характеризуется периодическими приступами удушья различной степени интенсивности, обусловленными бронхоспазмом и отеком дыхательных путей. При возникновении приступа астматику требуется срочная помощь, так как признаки удушья при её отсутствии нарастают, развивается дыхательная недостаточность.
Приступ характеризуется следующими признаками:
- экспираторная одышка;
- кашель с затрудненным отхождением мокроты;
- положение тела вынужденное, чаще сидя;
- кожа бледнеет, покрывается испариной;
- слышны хрипы, свист.
При затрудненном дыхании пациенту требуется немедленная помощь. Иногда у людей возникают симптомы-предвестники приступа: першение в горле, насморк, непродуктивный кашель, чувство стеснения в груди. В таких случаях можно, воспользовавшись ингалятором, предотвратить тяжелое удушье. При отсутствии своевременной и эффективной помощи затруднение дыхания может привести к тяжелым последствиям вплоть до летального исхода.
Лекарственные средства, используемые путем ингаляций при астме, показаны не всем пациентам. Противопоказаниями к их применению являются:

- гипертоническая болезнь;
- патологии сердца и сосудов;
- нарушения функционирования системы кроветворения;
- недавно перенесенный инфаркт;
- высокая температура;
- воспалительные процессы в области ротоглотки, губ;
- кровохарканье;
- непереносимость или высокая чувствительность к действующим веществам препарата.
Процедуру не следует проводить ранее, чем через 2 часа после еды, физических нагрузок. После ингаляции необходимо исключить вдыхание табачного дыма (даже пассивное).
При беременности, сахарном диабете, а также в случае необходимости применения ингалятора для лечения маленьких детей, препараты назначаются исключительно врачом с учетом всех возможных противопоказаний и ограничений.
В период между приступами больному астмой требуется лечение, направленное на устранение патогенетических факторов заболевания и снижение частоты приступов. Последние считаются крайне опасными, критическими состояниями, когда пациенту необходима срочная помощь. Времени ждать, когда на дыхательную систему подействует таблетка или инъекция, нет, тогда как с помощью ингалятора можно быстро снять спазм с бронхов. Средства для ингаляций проникают именно в очаг патологии, оказывая быстрое действие.
Ингаляторы при бронхиальной астме применяются как для основной терапии, так и для быстрого снятия приступа. Они отличаются по размерам, способу подачи лекарства, типу применяемого препарата.
Ингаляторы различаются по типу препарата. Все противоастматические лекарства делят на два типа: для купирования приступа и для основного лечения, профилактики новых приступов.
Поддерживающая терапия проводится при помощи:

- Беклометазон;
- Фликсотид;
- Бекотид;
- Ингакорт;
- Беклоджет;
- Беклазон Эко;
- Буденит;
- Пульмикорт.
Такие лекарства выпускаются в различных формах (суспензии, растворы для небулайзера, порошки).
Кромоны менее действенны, чем ИГКС, их основной эффект – устранение аллергических проявлений, воспаление с бронхов они снимают хуже. В список кромонов входят препараты под торговыми названиями Тайлед Минт и Интал. Сегодня их назначают все реже, так как ИГКС более удобны в использовании и обладают более выраженными лечебными свойствами при астме.
Для быстрого подавления приступа предназначены следующие препараты:

- Сальбутамол;
- Асталин;
- Вентолин;
- Фенотерол;
- Беротек;
- Саламол;
- Бриканил.
Это самые эффективные из бронходилататоров, относящиеся к группе бета-2-адреномиметиков короткого действия. Чаще всего такие лекарства применяются именно путем ингаляций. При таком введении они быстро влияют на проявления заболевания даже в низких дозах, при этом вероятность побочных эффектов минимальна. Ингаляция препаратами этой группы обеспечивает защиту от спазма бронхов, возникающего при физическом усилии, например, при беге.
Чтобы увеличить эффективность лечения, применяются комбинированные препараты. Хорошими средствами этой группы являются:

- Симбикорт Турбухалер;
- Фостер;
- Дуоресп Спиромакс;
- Ипрамол Стери-Неб;
- Беродуал;
- Серетид;
- Форадил Комби.
Астматический приступ могут спровоцировать: табачный дым, запыленность вдыхаемого воздуха, чрезмерное эмоциональное напряжение или физические нагрузки, переохлаждение и другие факторы. Следует по возможности избегать воздействия таких провоцирующих факторов. Кроме того, человеку с таким заболеванием необходимо все время иметь с собой лекарство для купирования симптоматики. Выходя из дома, нужно проверить наличие ингалятора. Также нужно точно знать название используемого препарата, чтобы при необходимости немедленно приобрести ингалятор в аптеке.
Ингаляции нельзя проводить слишком часто. Если используемый препарат не купирует приступы или они повторяются, следует проконсультироваться с лечащим врачом: возможно, необходимо заменить препарат или схему его применения.
Перед использованием ингалятора следует внимательно ознакомиться с инструкцией. После применения некоторых препаратов следует обязательно полоскать рот.
Ингаляторы весьма эффективны для купирования приступов астмы, правильное применение таких средств облегчает жизнь больного астмой.
источник
1 аэрозольная доза содержит 50, 100 либо 250 мкг активного вещества дипропионата беклометазона. Вспомогательные вещества: гидрофторалкан и этанол.
Аэрозоль выпускается в баллончиках из алюминия, оснащенных специальным клапаном-дозатором и ингаляционным устройством с колпачком-протектором. Баллоны рассчитаны на 200 доз и упакованы в картонные пачки.
В Беклазон Эко Легкое дыхание баллончики находятся в специальном аэрозольном ингаляторе, который активируется при активном вдохе. В пачке из картона находится оптимизатор и ингалятор с баллоном.
Ингаляционная форма глюкокортикостероида оказывает антиаллергическое и противовоспалительное воздействие. Активный компонент препятствует высвобождению медиаторов, ответственных за воспалительный процесс; угнетает процесс синтезирования простагландинов, уменьшает количество вырабатываемой арахидоновой кислоты, усиливает выработку липомодулина.
Замедление грануляции и инфильтрации достигается за счет торможения макрофагов, уменьшения выработки лимфокинов и воспалительного экссудата. На фоне лечения удается восстановить чувствительность пациента к бронходилататорам, что позволяет использовать их гораздо реже.
Медикамент не оказывает минералокортикоидного воздействия. Действующий компонент расслабляет гладкомышечную ткань бронхов, улучшая показатели работы внешнего дыхания и уменьшая гиперреактивность бронхиального дерева. Беклометазон уменьшает отёк эпителиальных клеток, снижает выработку слизи бронхиальными железами, уменьшает число тучных клеток в слизистых оболочках бронхов. Терапевтические дозы Беклазон Эко не вызывают системных реакций, характерных для большинства глюкокортикостероидов.
Интраназальная ингаляция позволяет избавиться от отечности и гиперемии слизистых носовой полости. Терапевтический эффект регистрируется на 5-й день курсового лечения.
Часть разовой дозы, которая оседает в дыхательной системе после ингаляции, всасывается легочной тканью, где активное вещество достаточно быстро гидролизуется до формы монопрорионата. Последний гидролизуется до беклометазона.
Небольшая часть дозы попадает внутрь и проглатывается, но инактивируется в печеночной системе уже после первого прохождения. В печени медикамент метаболизируется до полярных метаболитов. Активный компонент способен связываться с плазменными белками на 87%.
Ингаляционная форма Беклометазона используется в основной терапии бронхиальной астмы, особенно при отсутствии эффекта от лечения кромогликатом натрия и/или бронходилататорами. Медикамент назначают при гормонозависимой форме бронхиальной астмы.
Интраназальное и ингаляционное применение противопоказано при:
Дыхательный тракт:
- парадоксальный бронхоспазм;
- кашель;
- охриплость;
- эозинофильная пневмония;
- раздражение в горле.
При интраназальном применении может развиться кандидоз ротовой полости либо перфорация носовой перегородки. Возможны аллергические ответы:
Реже регистрируются системные ответы:
При регистрации других негативных реакций требуется консультация врача и отмена препарата Беклазон.
Средняя доза при ингаляционном введении – 400 мкг/сут. Количество ингаляций в сутки – 2-4. Суточная доза беклометазона может быть увеличена до 1 г. Детям назначают по 50-100 мкг.
Инструкция по применению Беклазон Эко назально: 1-4 раза в сутки по 100 мкг.
При острой передозировке отмечается дисфункция коры надпочечников. Через несколько дней нормальная работа надпочечников восстанавливается самостоятельно, о чем свидетельствует уровень кортизола.
Хроническая передозировка угнетает работу надпочечниковой системы, что требует мониторирования резервных функций надпочечников.
Другие глюкокортикостероиды в сочетании с Беклазоном дополнительно угнетают работу надпочечниковой системы. Предшествующая терапия бета-адреностимуляторами в виде ингаляций может повышать эффективность медикамента.
Не замораживать. Баллоны хранить вдали от солнечных лучей. Предпочтительная температура – до 30 градусов.
Медикамент не предназначен для купирования (снятие симптоматики) острых приступов. Лечащим врачом должны проводиться пояснительные беседы, раскрывающие для пациентов важные аспекты профилактического применения ингаляторов. Оптимальный терапевтический эффект достигается только при регулярном и правильном использовании медикамента.
У больных, которые применяли бронходилататоры и не достигли нужных результатов, улучшение регистрируется уже через 1 неделю применения Беклазона.
При переходе с пероральных форм глюкокортикостероидов на ингаляционные следует быть осторожными, т.к. длительная терапия нарушает работу надпочечниковой системы, а восстановление происходит достаточно медленно. У части пациентов при отмене стероидов отмечается общее недомогание, хотя показатели функции внешнего дыхания значительно повышаются. Важно объяснять пациентам, что это временный дискомфорт, и следить за регулярностью проведения ингаляций.
Медикамент широко назначается врачами-пульмонологами и аллергологами в терапии бронхиальной астмы. Практичная форма выпуска делает препарат удобным в ежедневном применении.
На тематических форумах пациенты оставляют свои отзывы о Беклазон Эко, указывая на высокую эффективность препарата и хорошую переносимость. Пациенты описывают удобство применения линейки «Легкое дыхание», где ингаляция осуществляется посредством активного вдоха. Отзывы о Беклазон Эко Легкое дыхание только положительные и не вызывают сомнения в высоком качестве препарата.
В России цена Беклазон Эко составляет 350 рублей (200 доз). Тем, кто ценит удобство применения, рекомендуется покупать Беклазон Эко Легкое дыхание. Стоимость зависит не только от региона продажи и аптечной сети, но и дозы активного вещества. Цена Беклазон Эко Легкое дыхание 250 мкг в Москве – 1000 рублей.
источник
 бронхолитики. Препараты, относящиеся к этой группе, помогают устранить спазмы мускулатуры бронхов, способствуют расширению сосудов, тем самым, облегчая дыхание больного;
бронхолитики. Препараты, относящиеся к этой группе, помогают устранить спазмы мускулатуры бронхов, способствуют расширению сосудов, тем самым, облегчая дыхание больного; порошковые ингаляторы с дозатором. Главное их достоинство — высокая точность дозировки. Вдобавок к этому они очень просты в использовании, хотя цена на них выше, чем на другие, подобных им приспособления;
порошковые ингаляторы с дозатором. Главное их достоинство — высокая точность дозировки. Вдобавок к этому они очень просты в использовании, хотя цена на них выше, чем на другие, подобных им приспособления;