Решение проблемы лечения аллергических заболеваний в иммуномодуляции — «правильной настройке» иммунного ответа организма.
Иммунный ответ направлен против генетически чужеродных веществ – антигенов. Именно антигеном задается направление иммуного ответа. Результатом сбалансированного иммунного ответа является иммунитет — «устойчивость к антигену». Причем, против каждого антигена вырабатываются свои специфические механизмы защиты (прививка от гриппа не защищает от кори, и наоборот). В случае аллергии в качестве антигена выступает аллерген.
Существует распространенное мнение, что именно аллергены являются причиной аллергии. ЭТО НЕ ТАК. На самом делее причиной аллергии является НЕАДЕКВАТНЫЙ ОТВЕТ иммунной системы на аллергены.
Многие считают, что причина аллергии в «ослабленном иммунитете» и «недостаточности иммунного ответа», но эти понятия отражают состояние иммунодефицита, а не аллергии. В случае аллергии правильнее говорить о НЕСБАЛАНСИРОВАННОМ иммунном ответе.
Иммунный ответ на антиген (аллерген) может реализоваться по-разному. Например, иммунный ответ, зависимый от Т-лимфоцитов 2-го типа (Th-2), сопровождается выработкой специфических иммуноглобулинов класса E (IgE). IgE-ответ можно назвать «неэффективным», т.к. антиген при этом удаляется (элиминируется) из организма плохо, а реакция на него «избыточна», «неадекватна». Результат IgE-ответа — аллергия и ее нозологические проявления в виде аллергического ринита, бронхиальной астмы и т.д.
Напротив, ответ, зависимый от T-лимфоцитов 1-го типа (Th-1), сопровождается выработкой специфических иммуноглобулинов класса G (IgG). С таким ответом, как правило, связывают уменьшение симптомов аллергии. IgG антитела хорошо связывают аллерген, а далее он эффективно удаляется из организма; никаких симптомов аллергии при этом не наблюдается.
И в том и в другом случае имеет место иммунный ответ на антиген (аллерген), а последствия у него разные – в одном случае болезнь (аллергическое заболевание), в другом – ее отсутствие. Увеличение «блокирующих» IgG после курса АСИТ — одно из объяснений эффективности АСИТ при аллергии и бронхиальной астме.
При аллергии и бронхиальной астме нужно НЕ СТИМУЛИРОВАТЬ иммунный ответ, что может привести к увеличению выработки IgE и ухудшению течения болезни, но прежде всего СКОРРЕКТИРОВАТЬ его, СБАЛАНСИРОВАТЬ…
Иммуностимуляторы. Об иммуностимуляции говорят, когда хотят УСИЛИТЬ иммунный ответ (количественно). С одной стороны любая вакцина, в т.ч. аллерговакцина, или любой препарат содержащий антигены – является иммуностимулятором. Определенными иммунотропными препаратами можно усилить иммунный ответ на антиген. Т.е. на количественные характеристики иммунного ответа (например, на уровень специфических иммуноглобулинов сыворотки крови) можно воздействовать двумя способами: 1.
Иммуномодуляторы. Об иммуномодуляции говорят, когда хотят СБАЛАНСИРОВАТЬ иммунный ответ — повлиять на его качественные характеристики. Т.е., например, сбалансировать активность ключевых клеток иммунного ответа — Th2 и Th1-лимфоцитов.
Лекарства для «повышения» иммунитета. Маркетинг железно усвоил формулу: «Я не знаю как это действует, но мне помогло. » На рынке присутствует огромное количество препаратов для «повышения» иммунитета. Производители, фармацевты, врачи, пациенты, обыватели, сознательно или не ведая того, используют термины «иммуностимулятор / иммуномодулятор» не вкладывая в них никакого конкретного смысла. Многие из этих препаратов, в т.ч. многочисленные БАДы, вообще не являются иммунотропными средствами (не воздействуют непосредственно на клетки иммунной системы). Возможно, что механизм этого воздействия и не подразумевался.
Изменить характер иммунного ответа при аллергии ОЧЕНЬ СЛОЖНО. Совершенно очевидно, что большинство иммунотропных препаратов, не говоря уже о БАДах, — совершенно НЕСПОСОБНЫ этого сделать. Кроме того, любой биологический феномен, даже такой фундаментальный как иммунный ответ, можно ИСТОЩИТЬ неумелым, безграмотным использованием иммунотропных лекарств.
Вопрос не в том, использовать иммуностимуляторы / иммуномодуляторы или нет. Вопрос — с какой целью они назначаются, на какие механизмы иммунного ответа преимущественно воздействуют, оправдано ли такое назначение вообще и в данном конкретном случае в частности?
Важно понимать, что иммуностимуляторы / иммуномодуляторы без антигена НЕ РАБОТАЮТ. Без антигена нет иммунного ответа. Лечебным аллергеном в случае проведения аллерген-специфической иммунотерапии задается направление иммунного ответа. АСИТ, само по себе, иммуностимулирующее лечение. И, в тоже время, АСИТ – иммуномодулирующее лечение – Th-1-ответ начинает преобладать над Th2-ответом, IgG-ответ над IgE. Поэтому, применение иммунотропных препаратов в лечении аллергических заболеваний никак не является альтернативой АСИТ. Однако, они могут с успехом использоваться вместе с АСИТ, когда их применение клинически обосновано.
Сочетание традиционной АСИТ с «правильными» иммунотропными препаратами — наиболее перспективное направление в лечении аллергических заболеваний и бронхиальной астмы. Такое сочетание позволяет добиться успеха, когда традиционная АСИТ оказалась неэффективной. Например, в тех случаях, когда аллергическое заболевание осложняется вторичным иммунодефицитом
источник
Реакцией организма на внешние раздражители становится отечность слизистой, покраснения и высыпания на коже. За это отвечает иммуноглобулин Е.
Выработка данных антител в ответ на появление чужеродных клеток (в том числе бактерий, грибков) происходит в подслизистых слоях системы пищеварения, кожного покрова, миндалин, аденоидов, дыхательных путей.
Показатель иммуноглобулина Е при бронхиальной астме имеет важное значение для диагностики. Данное заболевание связано с удушьем, одышкой и кашлем, вызванными воспалением и реакцией бронхов на раздражители.
Иммуноглобулин Е – это особая разновидность белков, производимых лимфоцитами В группы, которая отвечает за реакцию иммунной системы на проникновение в организм паразитов (токсоплазмы, трихинелл, аскарид) и обладает антигельминтным эффектом.
Также IgE участвуют в процессе развития воспаления при попадании в организм аллергенов.
Часто повышаются иммуноглобулины при атопическом дерматите, бронхиальной астме и крапивнице. У многих людей имеется генетическая расположенность к появлению аллергических антител, к которым и относятся иммуноглобулины IgE.
Различают раннюю и отсроченную фазу аллергии. В первой под воздействием активных веществ увеличивается проницаемость сосудистых стенок, развивается отек тканей , активизируется секреция желез, происходит раздражение нервных окончаний, сокращение мускулатуры в органах.
Под действием биологически активных веществ в область воспаления привлекаются кровяные клетки, выделяющие антивоспалительные медиаторы.
Уровень иммуноглобулина Е определяется в следующих ситуациях:
- при инфекциях, воспалениях или аллергических проявлениях;
- при первичных иммунодефицитах;
- при злокачественных опухолях;
- при симптомах бронхолегочного аспергиллеза;
- при назначении иммуно-специфической терапии. Ее можно проводить при показателях IgE 30-700 IU/ml.
При бронхиальной астме программа исследований начинается со сдачи анализов, после проведения которых определяется причина патологии и назначается правильная терапия.
Кроме общего анализа (на гемоглобин, СОЭ, содержание лейкоцитов и эритроцитов), проводятся иммунологическое и биохимическое исследования крови, анализ мокроты. При необходимости специалист назначает дополнительные обследования.
Перед сдачей анализа нельзя принимать пищу 8 часов, рекомендуется за сутки исключить из рациона жареное, жирное, алкогольные напитки.
Иммунологические исследования направлены на выявление повышения уровня IgE, что важно для дифференциации инфекционно-зависимой и аллергической формы астмы.
При этом также определяют в сыворотке крови объем иммуноглобулина и специфических антител.
Общий уровень иммуноглобулина не является основанием для постановки диагноза , потому что этот показатель может быть одинаковым у здорового и больного пациента.
Определение уровня специфического IgE осуществляется посредством кожных проб, а при высокой опасности анафилактических реакций – при помощи радиоаллергенного теста.
После определения в сыворотке крови специфических иммуноглобулинов выявляются возможные аллергены. Как правило, при этом уровень IgE превышает нормативные показатели, а Т-супрессорные лейкоциты снижены.
В нормальном состоянии уровень общего иммуноглобулина Е в кровяной плазме будет низким, так как нет необходимости в выработке защитного белка при отсутствии атопических антигенов.
У детей показатель общего IgE меняется с возрастом и отличается от норм для взрослых людей. К периоду полового созревания эти цифры устанавливаются и потом не меняются. В пожилом возрасте количество защитных антител снижается – это нормальное явление.
Если содержание IgE у взрослого человека — 3-423 МЕ/мл, то его уровень в норме. При бронхиальной астме эти показатели составляют 120–1200 МЕ/мл.
Но высокие показатели иммуноглобулина не являются основой для диагностических заключений, так как причин для его повышения много, например, поллиноз и аллергический ринит.
Необходимо провести углубленные исследования, чтобы точно определить, почему повышен аллерген-специфический IgE.
Атопическая бронхиальная астма, как и другие болезни аллергической природы, развивается при попадании в организм аллергенов (пищевых добавок, пыли, пыльцы, чужеродного белка, лекарств, химикатов и пр.).
При развитии аллергической реакции выделяются специфические иммуноглобулины. Они дают сигнал о начале воспаления.
С увеличением содержания иммуноглобулинов Е в крови повышается количество рецепторов к данным антителам на поверхности клетках, активирующих аллергические реакции.
В результате выбрасываются медиаторы воспаления, что приводит к развитию тяжелой симптоматики. У людей с тяжелой патологией бронхов намного больше рецепторов к иммуноглобулинам, чем при легкой форме или у здоровых.
Если особое внимание при лечении уделить уменьшению воздействия IgE, то можно исключить или снизить интенсивность воспаления, так как будет меньше выделяться веществ, его провоцирующих.
Также можно связать Е-молекулы в крови до их оседания на клеточных рецепторах с помощью антител, выделенных из организма животных.
Однако чужеродные белки сами могут приводить к развитию аллергических проявлений, особенно у астматиков, поэтому не всем и не всегда разрешена такая терапия.
При астме для выявления реакции, которую вызывает иммуноглобулин, применяют клинические тестирования. При этом на поврежденную кожу наносят аллергены или вводят их подкожно. Начинает выделяться иммуноглобулин, вызывающий воспаление в области контакта.
Получить направление на диагностику можно у аллерголога, который назначит правильное лечение. Раньше терапия бронхиальной астмы проводилась путем снятия сужения бронхов с помощью бронхорасширяющих лекарств. Но у астматиков только облегчались проявления приступа, но предотвратить обострения не удавалось.
В настоящее время врачи достигли прогресса в лечении благодаря изучению природы астмы. У пациентов стало возможным предотвращать обострения и приступы.
Бронхиальную астму часто лечат высокими дозами ингаляционных глюкокортикостероидов в сочетании с бета-2-агонистами или назначают гормональные препараты в форме таблеток.
Но даже при такой усиленной терапии не всегда удается контролировать симптомы. Поэтому ученые занимаются поиском лекарств, оказывающих воздействие на причину заболевания.
При астме тяжелой степени рекомендуется анти-IgE-терапия. Пациентам вводится особое вещество — омализумаб, блокирующее активность иммуноглобулина Е. В результате у астматиков снижается количество обострений, уменьшается необходимость в системных гормонах, улучшается качество жизни.
Препарат имеет высокую эффективность, при его приеме редко появляются признаки аллергии и не выявлены опасные последствия. Назначается омализумаб детям старше 6 лет и взрослым при подтвержденной атопической природе болезни после проведения аллергопроб, выявления повышенного содержания в сыворотке крови общего иммуноглобулина.
Препарат вводят под кожу раз в 2-4 недели, дозировка выбирается, исходя из уровня IgE.
Кроме того, в зависимости от причин заболевания, назначаются следующие препараты:
- Антигистаминные лекарства. Блокируют рецепторы, реагирующие на гистамин, участвующий в развитии аллергической реакции.
- Препараты местного действия (для уменьшения внешних проявлений патологии, предотвращения осложнений) – мази и капли с противовоспалительным действием.
- Противогельминтные средства для борьбы с паразитарной инвазией.
- Стимуляторы иммунной системы, уменьшающие аллергические проявления.
Медикаменты назначаются врачом с учетом особенностей течения бронхиальной астмы, степени тяжести и причин обострений.
Из народных средств часто применяют отвар из листьев зверобоя, травы золототысячника, хвоща полевого, кукурузных рылец, соцветий ромашки, корня одуванчика и ягод шиповника.
Также можно использовать смесь порошка из яичной скорлупы с лимонным соком или сделать отвар из корней лопуха и одуванчика.
Бронхиальная астма – диагноз клинический, то есть врач ставит его на основании прежде всего жалоб, истории заболевания и данных осмотра и внешнего исследования (пальпации, перкуссии, аускультации). Однако дополнительные методы исследования дают ценную, а в некоторых случаях определяющую диагностическую информацию, поэтому они широко применяются на практике.
Диагностика бронхиальной астмы с помощью дополнительных методов включает проведение лабораторных анализов и инструментальных исследований.
Пациенту с астмой могут быть назначены следующие анализы:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мокроты;
- анализ крови для выявления общего IgE;
- кожные пробы;
- определение в крови аллергенспецифических IgE;
- пульсоксиметрия;
- анализ крови на газы и кислотность;
- определение оксида азота в выдыхаемом воздухе.
Разумеется, не все эти тесты выполняются у каждого больного. Некоторые из них рекомендуются лишь при тяжелом состоянии, другие – при выявлении значимого аллергена и так далее.
Общий анализ крови выполняется у всех пациентов. При бронхиальной астме, как и при любом другом аллергическом заболевании, в крови отмечается увеличение количества эозинофилов (EOS) более 5% от общего количества лейкоцитов. Эозинофилия в периферической крови может возникать не только при астме. Однако определение этого показателя в динамике (повторно) помогает оценить интенсивность аллергической реакции, определить начало обострения, эффективность лечения. В крови может определяться незначительный лейкоцитоз и увеличение скорости оседания эритроцитов, однако это необязательные признаки.
Биохимический анализ крови у больного с астмой часто никаких отклонений не выявляет. У некоторых пациентов отмечается увеличение уровня α2- и γ-глобулинов, серомукоида, сиаловых кислот, то есть неспецифических признаков воспаления.
Обязательно проводится анализ мокроты. В ней находят большое количество эозинофилов – клеток, участвующих в аллергической реакции. В норме их меньше 2% от всех обнаруженных клеток. Чувствительность этого признака высокая, то есть он обнаруживается у большинства больных с астмой, а специфичность средняя, то есть, помимо астмы, эозинофилы в мокроте встречаются и при других заболеваниях.
В мокроте нередко определяются спирали Куршмана – извитые трубочки, образующиеся из бронхиальной слизи при спазме бронхов. В них вкраплены кристаллы Шарко-Лейдена – образования, которые состоят из белка, образующегося при распаде эозинофилов. Таким образом, два этих признака говорят о снижении бронхиальной проходимости, вызванном аллергической реакцией, что часто и наблюдается при астме.
Кроме того, в мокроте оценивается наличие атипичных клеток, характерных для рака, и микобактерий туберкулеза.
Анализ крови на общий IgE показывает уровень в крови этого иммуноглобулина, который вырабатывается в ходе аллергической реакции. Он может быть повышен при многих аллергических заболеваниях, но и нормальное его количество не исключает бронхиальную астму и другие атопические процессы. Поэтому гораздо более информативным является определение в крови специфических IgE – антител к конкретным аллергенам.
Для анализа на специфические IgE используются так называемые панели – наборы аллергенов, с которыми реагирует кровь больного. Тот образец, в котором содержание иммуноглобулина будет выше нормы (у взрослых это 100 ед/мл), и покажет причинно-значимый аллерген. Используются панели шерсти и эпителия разных животных, бытовые, грибковые, пыльцевые аллергены, в некоторых случаях – аллергены лекарств и пищевые.
Для выявления аллергенов применяются и кожные пробы. Их можно проводить у детей любого возраста и у взрослых, они не менее информативны, чем определение IgE в крови. Кожные пробы хорошо себя зарекомендовали в диагностике профессиональной астмы. Однако при этом существует риск внезапной тяжелой аллергической реакции (анафилаксии). Результаты проб могут меняться под действием антигистаминных препаратов. Их нельзя проводить при кожной аллергии (атопическом дерматите, экземе).
Пульсоксиметрия – исследование, проводимое с помощью небольшого прибора – пульсоксиметра, который обычно надевается на палец пациента. Он определяет насыщение артериальной крови кислородом (SpO2). При снижении этого показателя менее 92% следует выполнить исследование газового состава и кислотности (рН) крови. Снижение уровня насыщения крови кислородом свидетельствует о тяжелой дыхательной недостаточности и угрозе для жизни больного. Определяемое при исследовании газового состава снижение парциального давления кислорода и увеличение парциального давления углекислого газа свидетельствует о необходимости искусственной вентиляции легких.
Наконец, определение оксида азота в выдыхаемом воздухе (FENO) у многих больных с астмой выявляет увеличение этого показателя выше нормы (25 ppb). Чем сильнее воспаление в дыхательных путях и больше доза аллергена, тем показатель выше. Однако такая же ситуация бывает и при других болезнях легких.
Таким образом, специальные лабораторные методы диагностики астмы – кожные пробы с аллергенами и определение в крови уровня специфических IgE.
Методы функциональной диагностики бронхиальной астмы включают:
- исследование вентиляционной функции легких, то есть способности этого органа доставлять необходимое количество воздуха для газообмена;
- определение обратимости бронхиальной обструкции, то есть снижения проходимости бронхов;
- выявление гиперреактивности бронхов, то есть их склонности к спазму под действием вдыхаемых раздражителей.
Основной метод исследования при бронхиальной астме – спирометрия, или измерение дыхательных объемов и скоростей воздушных потоков. С него обычно начинается диагностический поиск еще до начала лечения больного.
Главный анализируемый показатель – ОФВ1, то есть объем форсированного выдоха за секунду. Проще говоря, это количество воздуха, которое человек способен быстро выдохнуть в течение 1 секунды. При спазме бронхов воздух выходит из дыхательных путей медленнее, чем у здорового человека, показатель ОФВ1 снижается.
Если при первичной диагностике уровень ОФВ1 составляет 80% и больше от нормальных показателей, это говорит о легком течении астмы. Показатель, равный 60 – 80% от нормы, появляется при астме средней тяжести, менее 60% – при тяжелом течении. Все эти данные применимы только к ситуации первичной диагностики до начала терапии. В дальнейшем они отражают не тяжесть астмы, а уровень ее контроля. У людей с контролируемой астмой показатели спирометрии в пределах нормы.
Таким образом, нормальные показатели функции внешнего дыхания не исключают диагноз «бронхиальная астма». С другой стороны, снижение бронхиальной проходимости обнаруживается, например, при хронической обструктивной болезни легких (ХОБЛ).
Если обнаружено снижение бронхиальной проходимости, то важно выяснить, насколько оно обратимо. Временный характер бронхоспазма – важное отличие астмы от того же хронического бронхита и ХОБЛ.
Итак, при снижении ОФВ1 для выявления обратимости бронхиальной обструкции проводятся фармакологические тесты. Пациенту дают препарат посредством дозированного аэрозольного ингалятора, чаще всего 400 мкг сальбутамола, и через определенное время снова проводят спирометрию. Если показатель ОФВ1 увеличился после использования бронхолитика на 12% и больше (в абсолютных цифрах на 200 мл и больше), говорят о положительной пробе с бронходилататором. Это означает, что сальбутамол эффективно снимает спазм бронхов у данного пациента, то есть бронхиальная обструкция у него непостоянна. Если показатель ОФВ1 увеличивается менее чем на 12%, это признак необратимого сужения бронхиального просвета, а если он уменьшается, это говорит о парадоксальном спазме бронхов в ответ на использование ингалятора.
Прирост ОФВ1 после ингаляции сальбутамола на 400 мл и больше дает практически полную уверенность в диагнозе «бронхиальная астма». В сомнительных случаях может быть назначена пробная терапия ингаляционными глюкокортикоидами (беклометазон по 200 мкг 2 раза в день) в течение 2 месяцев или даже таблетками преднизолона (30 мг/сут) в течение 2 недель. Если показатели бронхиальной проходимости после этого улучшаются – это говорит в пользу диагноза «бронхиальная астма».
В некоторых случаях даже при нормальных показателях ОФВ1 применение сальбутамола сопровождается приростом его величины на 12% и больше. Это говорит о скрытой бронхиальной обструкции.
В других случаях нормальной величины ОФВ1 для подтверждения гиперреактивности бронхов применяют ингаляционную пробу с метахолином. Если она будет отрицательной, это может служить причиной для исключения диагноза астмы. Во время исследования пациент вдыхает возрастающие дозы вещества, и определяется минимальная концентрация, которая вызывает снижение ОФВ1 на 20%.
Применяются и другие пробы для выявления гиперреактивности бронхов, например, с маннитолом или физической нагрузкой. Падение ОФВ1 в результате использования этих проб на 15% и более с высокой степенью достоверности указывает на бронхиальную астму. Проба с физической нагрузкой (бег в течение 5 – 7 минут) широко применяется для диагностики астмы у детей. Применение ингаляционных провокационных проб у них ограничено.
Еще один важнейший метод инструментальной диагностики астмы и контроля за ее лечением – пикфлоуметрия. Пикфлоуметр должен быть у каждого пациента с этим заболеванием, ведь самоконтроль – основа эффективной терапии. С помощью этого небольшого аппарата определяют пиковую скорость выдоха (ПСВ) – максимальную скорость, с которой пациент может выдохнуть воздух. Этот показатель, так же как и ОФВ1, прямо отражает бронхиальную проходимость.
ПСВ можно определять у больных начиная с 5-летнего возраста. При определении ПСВ делается три попытки, записывается лучший показатель. Измеряют величину показателя утром и вечером каждого дня, а также оценивают его вариабельность – разницу между минимальным и максимальным значениями, полученными в течение дня, выраженную в процентах от максимальной величины за день и усредненную за 2 недели регулярных наблюдений. Для людей с бронхиальной астмой характерна повышенная вариабельность показателей ПСВ – более 20% при четырех измерениях в течение дня.
Показатель ПСВ используется преимущественно у людей с уже установленным диагнозом. Он помогает держать астму под контролем. В течение наблюдений определяют максимальный лучший показатель для данного больного. Если отмечается снижение до 50 – 75% от наилучшего результата – это говорит о развивающемся обострении и необходимости усилить интенсивность лечения. При снижении ПСВ до 33 – 50% от лучшего для пациента результата диагностируют тяжелое обострение, а при более значительном уменьшении показателя возникает угроза жизни больного.
Определяемый дважды в день показатель ПСВ нужно записывать в дневник, который приносят на каждый прием к врачу.
В некоторых случаях проводятся дополнительные инструментальные обследования. Рентгенография легких выполняется в таких ситуациях:
- наличие эмфиземы легких или пневмоторакса;
- вероятность воспаления легких;
- обострение, несущее угрозу жизни больного;
- неэффективность лечения;
- необходимость искусственной вентиляции легких;
- неясный диагноз.
У детей младше 5 лет используется компьютерная бронхофонография – метод исследования, основанный на оценке дыхательных шумов, и позволяющий выявить снижение бронхиальной проходимости.
При необходимости дифференциальной диагностики с другими заболеваниями выполняют бронхоскопию (осмотр бронхиального дерева с помощью эндоскопа при подозрении на рак бронхов, инородное тело дыхательных путей) и компьютерную томографию органов грудной клетки.
О том, как проводится исследование функции внешнего дыхания:
источник
Каждый человек, сталкивающийся в своей жизни с аллергией, имеет свою историю её происхождения. В этом случае он может рассказать о том, как внезапно заметил, что с его иммунной системой происходят странные вещи, когда в его организм попадает аллерген. Например, только в Соединённых Штатах Америки число людей, имеющих сенную лихорадку, достигло восемнадцати миллионов. Пищевая аллергия отмечается также чаще у американских детей. Во многих странах получают всё более широкое распространение разные виды аллергии.
В перечень аллергенов входят пыльца растений (особую опасность представляет пыльца амаранта, плевела и амброзии), латекс, пенициллин, золото, ожоги, полученные от щупалец медуз, яд насекомых, духи, арахис папайя, яйца, орехи пекан, говядина, фекалии пылевых домашних клещей, никель, сёмга.
Если какое-то из данных веществ или других, не вошедших в список, становится причиной аллергии, возможно её проявление в целом спектре симптомов, имеющих раздражающий характер, а также смертельных. Главные признаки аллергии — возникновение сыпи, отечность лица. Для сенной лихорадки характерны глазные воспаления и насморк. Аллергия на пищевые продукты может сопровождаться поносом и рвотой. У некоторых людей различные типы аллергии способны вызвать реакцию организма, которая становится потенциально смертельной, то есть анафилактический шок.
Проявления данных напастей в совокупности своей многочисленны, в то время как перечень терапевтических средств носит ограниченный характер.
Если бы учёные смогли установить природу аллергии, то в распоряжении людей могли бы появиться гораздо более эффективные средства лечения. Но в силу переплетения многочисленных причин, которые вызывают аллергические реакции, сделать это не представляется возможным. Клетки и химические вещества освобождаются, передаются различные сигналы. В данный момент учёные смогли только частично охарактеризовать данный процесс.
Иммуноглобулин противоаллергический в жидкой форме – это активная, с иммунологической точки зрения, белковая фракция иммуноглобулина G, или Ig G, которая выделяется из плазмы донора, либо из кровяной сыворотки человека, характеризующаяся сильной защитной активностью при терапии аллергических заболеваний: конъюнктивит, отёки Квинке, атопическая бронхиальная астма, поллиноз, аллергическая крапивница рецидивирующего характера, сезонный аллергический ринит, аллергодерматозы, включая также атопический дерматит.
Отзывы об иммуноглобулине противоаллергическом представлены в конце статьи.
Иммуноглобулин является концентрированным раствором очищенной фракции иммуноглобулинов, которая выделяется посредством фракционирования из кровяной плазмы здоровых доноров этиловым спиртом. Фракция иммуноглобулинов занимает не менее 97 % от общего белка.
В препарате отсутствуют поверхностный антиген вируса гепатита B, антитела к вирусу иммунодефицита человека, то есть ВИЧ-1 и ВИЧ-2, а также к вирусу гепатита C и антиген ВИЧ-1 p24. Кроме того, в нём не содержатся антибиотики и консерванты.
Иммуноглобулин противоаллергический G оказывает выраженное противоаллергическое влияние при различных заболеваниях.
Препарат представляет собой активную с иммунологической точки зрения белковую фракцию, которая выделяется из донорской плазмы или сыворотки крови человека. Её активным компонентом выступает иммуноглобулин G (IgG). При этом белок имеет концентрацию сто миллиграммов на миллилитр. Стабилизатором является глицин в количестве до двадцати двух с половиной миллиграммов на миллилитр. В ампулах находится по одному миллилитру жидкости (одна доза), по десять штук в каждой упаковке. Внешне представляет собой прозрачную или немного опалесцирующую жидкость, не имеющую цвета, иногда с желтоватой окраской. В ней отсутствуют антибиотики и консерванты, безопасная вирусологически.
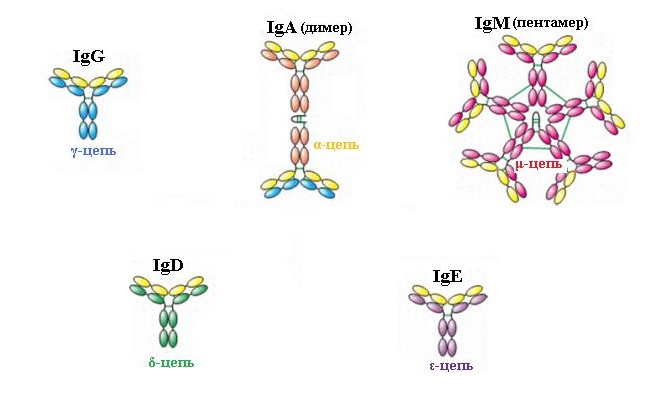
Это главный класс иммуноглобулинов противоаллергических, которые содержатся в кровяной сыворотке, в количестве 70-75 % от общего числа антител. Выделяются четыре подкласса — IgG1, 2, 3 и 4 соответственно. Каждый из них обладает своими индивидуальными функциями. Преимущественно поддерживают вторичный иммунный ответ, выработка их начинается через несколько дней после иммуноглобулинов, относящихся к классу М. В организме сохраняется на протяжении длительного периода, не позволяя заболеть повторно перенесённой инфекцией (к примеру, ветряной оспой). Также данный класс поддерживает иммунитет, который направлен на нейтрализацию токсических вредных веществ микроорганизмов. Характеризуется небольшим размером, благодаря чему, может без препятствий попадать через плаценту к плоду во время беременности, защищая его таким образом от инфекций.
Как правильно применять иммуноглобулин человека противоаллергический?
Детям, чей возраст превышает пять лет, а также взрослым данный препарат назначается при поллинозах с разного рода клиническими проявлениями, крапивнице в рецидивирующих формах, бронхиальной атопической астме, аллергодерматозах, отёках Квинке. Вводится данный препарат внутримышечно в верхний наружный квадрат мышцы ягодицы, а также в передненаружную бедренную область по два миллилитра, то есть по две дозы. Курс уколов противоаллергического иммуноглобулина включает в себя пять инъекций с промежутком между ними в четыре дня.
При возрасте детей от одного года до пяти лет, если они страдают атопическим дерматитом в лёгкой форме, дермо-респираторном синдроме (давность заболевания должна быть не больше года), вводится по одному миллилитру препарата (то есть по одной дозе) внутримышечно в бедренную передненаружную область, пять раз, интервал между ними также составляет четверо суток. При поллинозах, бронхиальной атопической астме, атопическом дерматите и средней форме дермореспираторного синдрома, а также при давности болезни больше одного года вводится по два миллилитра препарата в такой же схеме.
Терапевтический курс иммуноглобулина человеческого противоаллергического проводится повторно через четыре-пять месяцев. Пациентам с поллинозами лечение необходимо проводить один раз в год, за один или два месяца до очередного сезонного обострения.
До того как ввести инъекцию, ампулу с находящимся в ней препаратом необходимо выдержать при температуре от восемнадцати до двадцати двух градусов по Цельсию. Вскрывать ампулы и вводить их нужно только при скрупулёзном соблюдении всех асептических и антисептических правил.
С учётом высокой вязкости препарата, а также для того, чтобы избежать появления пены, необходимо набирать иммуноглобулин в шприц с иглой, имеющей широкий просвет. Для проведения инъекции используется другая игла. Во вскрытой ампуле препарат хранить нельзя. Также он не может быть использован, если нарушена маркировка и целостность ампул, если изменились физические свойства (цвет, не поддающиеся разрушению хлопья, помутнение раствора), а также в случае нарушения температурных условий хранения. Это подтверждает к иммуноглобулину противоаллергическому инструкция.
Противопоказаниями к применению препарата выступают:
- гиперчувствительность;
- отметка в анамнезе о проявлении аллергических реакций на введение кровяных препаратов;
- возраст до одного года.
Чаще всего иммуноглобулин противоаллергический переносится пациентами хорошо. Во время лечения некоторые больные могут почувствовать не слишком сильное и непродолжительное обострение основного заболевания. Реже на протяжении первых суток после применения препарата может быть отмечено развитие местных реакций (гиперемия), а также повышение температуры до тридцати семи градусов, что не выступает причиной для прекращения его введения.
Если появляется обострение главного заболевания, общие реакции выраженного характера (например, слабость, головокружение, тошнота, снижение АД), то лечение данным препаратом следует остановить. Также отменяется оно и при развитии заболеваний интеркуррентных (респираторные болезни в острой форме, грипп).
Пациента необходимо предупредить о том, что он должен информировать своего лечащего врача о любых неблагоприятных реакциях, которые могут развиться на протяжении терапевтического курса.
Иммуноглобулин противоаллергический стоит в среднем 2500 рублей за упаковку. Цена высокая, но препарат действенный. Отпускается по рецепту врача.
источник
IgE (предназначены для связывания аллергенов окружающей среды) вырабатываются лимфоидной тканью под действием экзогенных аллергенов. Они запускают немедленные (IgE-зависимые), обусловленные воздействием медиаторов тучных клеток, и замедленные (Т-клеточнозависимые) аллергические реакции. В-лимфоциты секретируют специфический IgE после повторной экспозиции антигена. Комплекс IgE-антиген оседает на мембране тучных клеток (а также на базофилах, эозинофилах, макрофагах и тромбоцитах), вызывая их последующую дегрануляцию и выброс медиаторов при повторном поступлении антигена. Медиаторы реагируют со специфическими рецепторами на поверхности гладких мышц бронхов с последующим развитием бронхоспазма.
Воздействие аллергена изначально запускает первичные эффекторные системы клеток, которые опосредованно (выделяя медиаторы) вовлекают вторичные эффекторные клетки. В поддержании воспалительного ответа большую роль отводят фибробластам, эпителиальным и эндотелиальным клеткам, которые вырабатывают большое число цитокинов, обеспечивающих неиммунологические механизмы усиления и поддержания воспалительного ответа.
Ответ дыхательных путей на ингалированный антиген идет в две фазы реакции. Первая, ранняя астматическая реакция (1-й тип аллергической реакции) формируется с быстрым развитием бронхоспазма (вследствие выброса медиаторов) с максимумом через 15—20 мин после воздействия и спонтанно проходящая в течение последующего часа. Это наблюдается у лиц с атопической БА. Возникающий бронхоспазм легко обратим при ингаляции и бета-2-АГ. Профилактический прием интала и бета-2-АГ блокирует этот бронхоспазм.
Вторичная, поздняя астматическая реакция блокируется ГКС. У половины больных возникает вторая волна сужения бронхов, вследствие воспаления, отека бронхов и бронхоконстрикции (усиливается неспецифическая гиперреактивность) в течение 6—8 ч после воздействия антигена. Поздний ответ более интенсивный и продолжительный (иногда растягивается на 12 ч), чем реакции немедленного типа, и может возникать повторно, в последующие дни. Приступы бронхиальной астмы — эпизодичны, но воспаление в дыхательных путях хроническое. Поздние астматические реакции ответственны за хроническое течение БА, причем часто это ГКС-зависимые формы. У ряда астматиков могут комбинироваться ранние и поздние астматические реакции.
Основные механизмы развития клинической симптоматики бронхиальной астмы — гиперреактивность и обструкция бронхов. Суммарными последствиями воспаления дыхательных путей являются: спазм гладкой мускулатуры бронхов, рост проницаемости легочной сосудистой сети, отек слизистой стенки бронхов. Функциональные последствия воспаления бронхов — формирование гиперреактивности дыхательных путей (вследствие постоянной стимуляции из воспалительных клеток), вариабельность суточной пикфлуометрии и ограничение потока воздуха Даже малые уменьшения калибра бронхов резко ограничивают воздухоток из-за увеличения сопротивления дыхательных путей.
Со временем роль спазма гладких мышц бронхов в формировании их обструкции снижается и возрастает значение возникающего отека бронхиальной стенки (через 6—14 ч после контакта с АГ) вследствие инфильтрации стенки эозинофилами, базофилами, нейтрофилами и лимфоцитами (отек может сочетаться или не сочетаться с бронхоспазмом) и патологии мукоцилиарного клиренса. Из-за гиперсекреции и потери реснитчатого эпителия ухудшается удаление секрета и формируются слизистые пробки с последующим уменьшением просвета бронхов. Причины резкого сужения бронхов — рост количества ГМК, отек и набухание стенок дыхательных путей, снижение эластичности легочной паренхимы.
Труднее всего поддается бронхолитическому лечению нарушение мукоцилиарного клиренса. Так, обычно для его обратного развития требуется несколько недель применения ГКС. Кроме того, снижается и ответ на вдыхание бета-2-АГ, так как затрудняется их проникновение в бронхи.
На поздних стадиях бронхиальной астмы вследствие длительного воспаления бронхиального дерева идет его перестройка (ремоделирование), формируется необратимая обструкция дыхательных путей за счет утолщения их стенки вследствие отека, увеличения толщины гладких мышц, отложения коллагена под базальной мембраной (БМ), субэпителиального фиброза и изменения эластических свойств стенки бронха. Ремоделирование происходит по-разному у больных бронхиальной астмой. Здесь важную роль играют генетические факторы — первичный дефект слизистой дыхательных путей, которая не способна «победить» воспаление и адекватно восстановиться. Лечение бронхиальной астмы не помогает предотвратить процессы ремоделирования. Так, применение ГКС облегчает течение бронхиальной астмы (и тормозит ремоделирование), но не может заметно затормозить ухудшение параметров вентиляции при эволюции бронхиальной астмы. Со временем на эти изменения наслаивается ЭЛ и формируется астматическая форма ХОБЛ с малообратимой обструкцией дыхательных путей (как наиболее значимое осложнением бронхиальной астмы). Иногда отмечаются случаи БА со спирометрическими данными, похожими на таковые при ХОБЛ. Их можно трактовать как синдром «наложения» бронхиальной астмы на ХОБЛ, сосуществование БА и ХОБЛ или как бронхиальной астма с ремоделированием бронхов.
В большинстве случаев бронхиальной астма является первично-аллергическим заболеванием, что обусловливает развитие болезни и ее проявления преимущественно через IgE-зависимый механизм. Со временем атопическая бронхиальной астма похожа на эндогенную. Воспалительный процесс становится независимым от контакта с аллергеном, завися в большей степени от воздействия медиаторов и цитокинов, высвобождающихся из воспалительных клеток.
источник
В состав препарата Иммуноглобулин противоаллергический входит иммуноглобулин G в качестве действующего вещества. Активный ингредиент обеспечивает противоаллергическое влияние. В качестве дополнительного вещества – стабилизатора в состав препарата входит глицин.
Выпускается в форме раствора для введения внутримышечно. Раствор прозрачный или немного опалесцирующий, может быть бесцветным или иметь светлый желтый оттенок. Иногда при хранении может образоваться небольшой осадок, который после встряхивания исчезает.
Лекарство является концентрированным раствором очищенной фракции иммуноглобулинов, которые были выделены методом фракционирования этиловым спиртом из плазмы крови. В препарате нет антибиотиков и консервантов, он не содержит антител к ВИЧ и вирусу гепатита С, антигена вируса гепатита В.
Иммуноглобулин G обеспечивает выраженный противоаллергический эффект при аллергических болезнях атопического (немедленного) типа.
Наибольший уровень антител в крови наблюдается через 2-3 дня после того, как препарат был введен пациенту внутримышечно. Время полувыведения антител равно трем-четырем неделям.
Применяется с целью комплексной терапии при болезнях аллергического характера:
Нельзя применять средство в следующих случаях:
- наличие в анамнезе аллергических реакций при введении иммуноглобулина или других средств, которые производятся из крови человека;
- ОРВИ, грипп;
- возраст ребенка до 1 года.
Осторожно средство применяется для лечения больных с поливалентной сенсибилизацией.
В ходе терапии некоторые пациенты отмечают, что у них происходит непродолжительное и незначительное обострение основной болезни. Редко в первые несколько суток поднимается температура тела до субфебрильных показателей, отмечается проявление местных реакций в тех местах, куда был введен препарат. Такие симптомы не являются предпосылкой для прекращения лечения препаратом.
Если у человека, который принимает Иммуноглобулин противоаллергический, отмечаются выраженные общие реакции в виде снижения давления, тошноты, головокружения, слабости, или наблюдается сильное обострение основного недуга, следует прекратить лечение этим средством.
Необходимо отменить курс терапии, если человек заболел гриппом, ОРВИ.
Перед началом лечения пациент должен получить информацию о том, что при ухудшении состояния он должен сразу же информировать об этом лечащего врача.
Детям, которым уже исполнилось 5 лет, а также взрослым пациентам, страдающим аллергическими заболеваниями, практикуется введение по 2 мл препарата внутримышечно в ягодицы или в передненаружную область бедра. Курс терапии состоит из 5 инъекций, при этом интервал между уколами должен составлять 4 суток.
Дети в возрасте от 1 года до 5 лет, должны получать по 1 мл средства внутримышечно в передненаружную область бедра. Всего на протяжении курса лечения больной ребенок получает 5 уколов, интервал между ними составляет 4 суток. Если речь идет о тяжелом течении заболевания или при давности недуга более 1 года доза может повышаться до 2 мл, при этом схема остается аналогичной.
Возможно проведение повторного курса терапии через 4-5 месяцев. Люди, которые страдают поллинозом, проходят лечение один раз в год, примерно за 1-2 месяца до предполагаемого сезонного обострения состояния.
Перед проведением инъекции нужно выдержать ампулу с препаратом около двух часов при температуре от 18 до 22 °С. При вскрытии емкости и введении лекарства нужно строго придерживаться всех правил асептики и антисептики. Желательно набирать раствор в шприц иглой, которая имеет широкий просвет. Нельзя вводить препарат, если ампула была повреждена или изменились физические свойства раствора.
Ввиду вероятности развития анафилактических реакций у людей с повышенной чувствительностью следует на протяжении 30-60 минут после введения препарата пребывать под присмотром специалиста.
О передозировке средства данные отсутствуют.
Допускается использование иммуноглобулина при одновременном приеме других препаратов, но только при условии введения его отдельной инъекцией.
Под влиянием средства может уменьшаться эффективность воздействия живых вирусных вакцин. Поэтому вводить такие вакцины моно не ранее, чем через три месяца после окончания курса приема иммуноглобулина.
Купить Иммуноглобулин противоаллергический можно по рецепту.
Следует выдерживать температуру от 2 до 8 °С при транспортировке и хранении средства. Нельзя замораживать раствор.
Срок хранения — 2 года. После его истечения вводить препарат нельзя.
Не оказывает воздействия на способность управлять транспортом и выполнять действия, которые связаны с необходимостью концентрировать внимание.
Не назначается детям, которым еще не исполнился 1 год. Детям после достижения 1 года препарат может назначаться при наличии показаний.
Нет точных данных о безопасности применения этого средства в период беременности и грудного кормления.
Отзывы пользователей об эффективности этого препарата свидетельствуют, что во многих случаях после курса лечения средством состояние больного заметно облегчается, у него исчезают выраженные признаки аллергии.
Цена Иммуноглобулина противоаллергического (10 ампул) составляет от 4800 рублей.
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
Получил 5 уколов за 8000 руб. Результата никакого.
источник
№ 5 286 Аллерголог-Иммунолог 13.02.2013
Уважаемый доктор! Обращаюсь к Вам со следующим вопросом: Моему ребенку 3 года. С 1 года ребенок стал постоянно кашлять, были обструктивные бронхиты и в 2.5 года нам поставили диагноз бронхиальная астма. Дважды сдавали анализ на глабулин е и оба раза он был в норме 15-17, при норме 0-60. Так же сдавали на все виды аллергенов, из которых была выявлена 2 степень на молоко и курицу, все остальные виды отрицательные. Но не смотря на эти анализы, у ребенка все равно был ярко выражен аллергический процесс( непрекращающийся ринит и сухой переходящий во влажный кашель), никакое лечение нам не помогало, улучшений не было, лечились сингуляром-не помог, врач назначила нам баллончик-флексотид по 1 ингаляции утром и вечером и на нем нам стало лучше. Через 2 мес. Использования, сопли ушли, кашель тоже стал реже и только на фоне ОРЗ. На этом баллончике мы уже находимся 8 мес. И и как не можем от него уйти. Пытаемся перейти а одну ингаляцию в день и через 4-5 дней снова начинаются сопли и подкашливания, приходиться оставаться на двух ингаляциях. Вот какие у меня вопросы к вам. Во-первых, бывает ли астма при нормальном глабулине е? Или у нас не аллергическая астма? Достоверны ли анализы крови на аллергены или они не дают точной гарантии наличия аллергии? Что еще порекомендуете сдать, чтобы определить природу астмы и узнать, есть ли у нас вообще астма? Такая ситуация, что сейчас нам предстоит пожить с мамой, у которой живет собака, можно ли ребенку с ней контактировать, если по крови на шерсть собаки аллергии у ребенка нет? Спасибо.
Воробьева Юлия, Архангельск
| Дата | Вопрос | Статус |
|---|---|---|
| 20.11.2015 |

 Ваши персональные даннные надежно защищены. Платежи и работа сайта осуществляются c использованием защищенного протокола SSL.
Ваши персональные даннные надежно защищены. Платежи и работа сайта осуществляются c использованием защищенного протокола SSL.