*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Кафедра пульмонологии ФУВ РГМУ
В последние годы отмечен значительный прогресс в лечении бронхиальной астмы (БА). По–видимому, это связано с определением БА, как хронического воспалительного заболевания дыхательных путей, и вследствие этого – с широким применением ингаляционных глюкокортикостероидов (ГКС) в качестве базисных противовоспалительных препаратов. Однако несмотря на достигнутые успехи, уровень контроля над течением заболевания нельзя считать удовлетворительным. Так, например, почти каждый третий больной БА, как минимум, 1 раз в месяц просыпается ночью в связи с симптомами болезни. Более половины больных имеют ограничения физической активности, более трети вынуждены пропускать занятия в школе или отсутствовать на работе. Более 40% больных вынуждены обращаться за неотложной помощью вследствие обострения заболевания. Причины подобной ситуации многообразны, и не последнюю роль в этом играет недостаточная осведомленность врача в патогенезе БА и, соответственно, выбор неправильной тактики лечения.
Определение и классификация БА
Бронхиальная астма – хроническое заболевание дыхательных путей, в котором принимают участие многие клетки: тучные клетки, эозинофилы и Т–лимфоциты. У предрасположенных лиц это воспаление приводит к повторным эпизодам хрипов, одышки, тяжести в грудной клетке и кашлю, особенно ночью и/или ранним утром. Эти симптомы сопровождаются распространенной, но вариабельной обструкцией бронхиального дерева, которая, по крайней мере, частично обратима, спонтанно или под влиянием лечения. Воспаление также вызывает увеличение ответа дыхательных путей на различные стимулы (гиперреактивность).
Ключевыми положениями определения следует считать следующие:
1. БА – хроническое персистирующее воспалительное заболевание дыхательных путей вне зависимости от тяжести течения.
2. Воспалительный процесс приводит к гиперреактивности бронхов, обструкции и появлению респираторных симптомов.
3. Обструкция дыхательных путей обратима, по крайней мере, частично.
4. Атопия – генетическая предрасположенность к продукции иммуноглобулинов класса Е (может присутствовать не всегда).
Бронхиальную астму можно классифицировать на основе этиологии, тяжести течения и особенностей проявления бронхиальной обструкции.
Однако в настоящее время бронхиальную астму в первую очередь следует классифицировать по степени тяжести, т. к. именно это отражает степень выраженности воспалительного процесса в дыхательных путях и определяет тактику противовоспалительной терапии.
Степень тяжести определяется по следующим показателям:
- Количество ночных симптомов в неделю.
- Количество дневных симптомов в день и в неделю.
- Кратность применения b 2–агонистов короткого действия.
- Выраженность нарушений физической активности и сна.
- Значения пиковой скорости выдоха (ПСВ) и ее процентное соотношение с должным или наилучшим значением.
- Суточные колебания ПСВ.
- Объем проводимой терапии.
Существует 5 степеней тяжести течения БА: легкая интермиттирующая; легкая персистирующая; средней тяжести персистирующая; тяжелая персистирующая; тяжелая персистирующая стероидозависимая (табл. 1).
БА интермиттирующего течения: симптомы астмы реже 1 раза в неделю; короткие обострения (от нескольких часов до нескольких дней). Ночные симптомы 2 раза в месяц или реже; отсутствие симптомов и нормальная функция легких между обострениями: пиковая скорость выдоха (ПСВ) > 80% от должного и колебания ПСВ менее 20%.
БА легкого персистирующего течения. Симптомы 1 раз в неделю или чаще, но реже 1 раза в день. Обострения заболевания могут нарушать активность и сон. Ночные симптомы возникают чаще 2 раз в месяц. ПСВ более 80% от должного; колебания ПСВ 20–30%.
БА средней тяжести. Ежедневные симптомы. Обострения нарушают активность и сон. Ночные симптомы возникают более 1 раза в неделю. Ежедневный прием b 2–агонистов короткого действия. ПСВ 60–80% от должного. Колебания ПСВ более 30%.
БА тяжелого течения: постоянные симптомы, частые обострения, частые ночные симптомы, физическая активность ограничена проявлениями астмы. ПСВ менее 60% от должного; колебания более 30%.
Необходимо отметить, что определение степени тяжести астмы по этим показателям возможно только перед началом лечения. Если больной уже получает необходимую терапию, то ее объем также должен учитываться. Таким образом, если у пациента по клинической картине определяется легкая персистирующая астма, но при этом он получает медикаментозное лечение, соответствующее тяжелой персистирующей астме, то у данного пациента диагностируется БА тяжелого течения.
БА тяжелого течения стероидозависимая: независимо от клинической картины пациент, получающий длительное лечение системными кортикостероидами, должен быть расценен, как страдающий БА тяжелого течения.
Рекомендован ступенчатый подход к терапии БА в зависимости от тяжести ее течения (табл. 1). Все препараты для лечения БА разделены на две основные группы: для длительного контроля воспалительного процесса и средства для купирования острых симптомов астмы. Основой терапии для длительного контроля воспалительного процесса являются ингаляционные глюкокортикостероиды (ИГКС), которые следует применять, начиная со второй ступени (легкое персистирующее течение) до пятой (тяжелое стероидозависимое течение). Поэтому в настоящее время ИГКС рассматриваются в качестве средств первой линии для терапии БА. Чем выше степень тяжести течения БА, тем большие дозы ИГКС следует применять. По данным ряда исследований, у пациентов, начавших лечение ИГКС не позже двух лет от начала заболевания, отмечены существенные преимущества в улучшении контроля над симптомами астмы по сравнению с группой, начавшей лечение ИГКС по прошествии более чем 5 лет от дебюта заболевания.
Механизмы действия и фармакокинетика
ИГКС способны связываться со специфическими рецепторами в цитоплазме, активируют их и образуют с ними комплекс, который затем димеризуется и перемещается в ядро клетки, где связывается с ДНК и взаимодействует с механизмами транскрипции ключевых ферментов, рецепторов и других сложных белков. Это приводит к проявлению фармакологического и терапевтического действия.
Противовоспалительный эффект ИГКС связан с их ингибирующим действием на клетки воспаления и их медиаторы, включая продукцию цитокинов, вмешательство в метаболизм арахидоновой кислоты и синтез лейкотриенов и простагландинов, предотвращение миграции и активации клеток воспаления. ИГКС увеличивают синтез противовоспалительных белков (липокортина–1), увеличивают апоптоз и снижают количество эозинофилов путем ингибирования интерлейкина–5. Таким образом, ИГКС приводят к стабилизации клеточных мембран, уменьшают проницаемость сосудов, улучшают функцию b –рецепторов как путем синтеза новых, так и повышая их чувствительность, стимулируют эпителиальные клетки.
ИГКС отличаются от системных глюкокортикостероидов своими фармакологическими свойствами: липофильностью, быстротой инактивации, коротким периодом полувыведения из плазмы крови. Важно учитывать, что лечение ИГКС является местным (топическим), что обеспечивает выраженные противовоспалительные эффекты непосредственно в бронхиальном дереве при минимальных системных проявлениях. Количество ИГКС, доставляемое в дыхательные пути, зависит от номинальной дозы препарата, типа ингалятора, наличия или отсутствия пропеллента, а также техники выполнения ингаляции. До 80% пациентов испытывают сложности при использовании дозированных аэрозолей.
Наиболее важной характеристикой для проявления селективности и времени задержки препарата в тканях является липофильность. Благодаря липофильности ИГКС накапливаются в дыхательных путях, замедляется их высвобождение из тканей и увеличивается их сродство к глюкокортикоидному рецептору. Высоколипофильные ИГКС быстрее и лучше захватываются из просвета бронхов и длительно задерживаются в тканях дыхательных путей. ИГКС отличает от системных препаратов их топическое (местное) действие. Поэтому бесполезно назначать ингаляции системных ГКС (гидрокортизона, преднизолона и дексаметазона): эти препараты вне зависимости от способа применения обладают только системным действием.
В многочисленных рандомизированных плацебо-контролируемых исследованиях у больных БА показана эффективность всех доз ИГКС в сравнении с плацебо.
Системная биодоступность складывается из пероральной и ингаляционной. От 20 до 40% от ингалируемой дозы препарата попадает в дыхательные пути (это величина значительно варьирует в зависимости от средства доставки и от ингаляционной техники пациента). Легочная биодоступность зависит от процента попадания препарата в легкие, наличия или отсутствия носителя (лучшие показатели имеют ингаляторы, не содержащие фреон) и от абсорбции препарата в дыхательных путях. 60–80% ингаляционной дозы оседает в ротоглотке и проглатывается, подвергаясь затем полному или частичному метаболизму в желудочно–кишечном тракте и печени. Пероральная доступность зависит от абсорбции в желудочно–кишечном тракте и от выраженности эффекта «первого прохождения» через печень, благодаря чему в системный кровоток поступают уже неактивные метаболиты (за исключением беклометазона 17–монопропионата – активного метаболита беклометазона дипропионата). Дозы ИГКС до 1000 мкг/сутки (для флютиказона до 500 мкг/сут) обладают незначительным системным действием.
Все ИГКС имеют быстрый системный клиренс, сравнимый с величиной печеночного кровотока. Это один из факторов, снижающих системное действие ИГКС.
Характеристика наиболее часто используемых препаратов
К ИГКС относятся беклометазона дипропионат, будесонид, флютиказона пропионат, флунизолид, триамсинолона ацетонид, мометазона фуроат. Они выпускаются в виде дозированных аэрозолей, порошковых ингаляторов, а также в виде растворов для ингаляции через небулайзер (будесонид).
Беклометазона дипропионат. Применяется в клинической практике более 20 лет и остается одним из самых эффективных и часто используемых препаратов. Разрешено применение препарата у беременных. Выпускается в виде дозированного аэрозольного ингалятора (Бекотид 50 мкг, Беклофорте 250 мкг, Альдецин 50 мкг, Беклокорт 50 и 250 мкг, Бекломет 50 и 250 мкг/доза), дозированного ингалятора, активируемого вдохом (Беклазон Легкое Дыхание 100 и 250 мкг/доза), порошкового ингалятора (Бекодиск 100 и 250 мкг/доза ингалятор Дискхалер; мультидозовый ингалятор Изихейлер, Бекломет 200 мкг/доза). Для ингаляторов Бекотид и Беклофорте производятся специальные спейсеры – «Волюматик» (клапанный спейсер большого объема для взрослых) и «Бэбихалер» (2–клапанный спейсер малого объема с силиконовой лицевой маской для детей раннего возраста).
Будесонид. Современный высокоактивный препарат. Используется в виде дозированного аэрозольного ингалятора (Будесонид-мите 50 мкг/доза; Будесонид–форте 200 мкг/доза), порошкового ингалятора (Пульмикорт Турбухалер 200 мкг/доза; Бенакорт Циклохалер 200 мкг/доза) и суспензии для небулайзера (Пульмикорт 0,5 и 0,25 мг/доза). Пульмикорт Турбухалер – единственная лекарственная форма ИГКС, не содержащая носителя. Для дозированных ингаляторов Будесонид мите и Будесонид форте производится спейсер. Будесонид является составной частью комбинированного препарата Симбикорт.
Будесонид имеет наиболее благоприятный терапевтический индекс, что связано с его высоким сродством к глюкокортикоидным рецепторам, и ускоренным метаболизмом после системной абсорбции в легких и кишечнике. Будесонид является единственным ИГКС, для которого доказана возможность однократного применения. Фактор, обеспечивающий эффективность применения будесонида один раз в день, – ретенция будесонида в дыхательных путях в виде внутриклеточного депо благодаря обратимой эстерификации (образованию эфиров жирных кислот). При снижении концентрации свободного будесонида в клетке активируются внутриклеточные липазы, высвобождающийся из эфиров будесонид вновь связывается с рецептором. Подобный механизм не свойственен другим ГКС и позволяет пролонгировать противовоспалительный эффект. В ряде исследований показано, что внутриклеточное депонирование может оказаться более важным в плане активности препарата, чем сродство к рецептору.
Исследования последних лет по препарату Пульмикорт Турбухалер доказали, что он не влияет на конечный рост при длительном применении у детей, на минерализацию кости, не вызывает ангиопатию и катаракту. Пульмикорт также рекомендован к применению у беременных: установлено, что его применение не вызывает увеличения числа аномалий плода. Пульмикорт Турбухалер является первым и единственным ИГКС, которому FDA (организация по контролю за лекарственными средствами в США) присвоила категорию «В» в рейтинге лекарств, назначаемых при беременности. В эту категорию включаются лекарства, прием которых в период беременности является безопасным. Остальные ИГКС относятся к категории «С» (прием их во время беременности не рекомендуется).
Флютиказона пропионат. Самый высокоактивный препарат на сегодняшний день. Обладает минимальной пероральной биодоступностью ( b 2–агонистов короткого действия по потребности или регулярно. Таким образом появилась острая потребность в новом классе препаратов, свободных от недостатков, которые присущи b 2–агонистам короткого действия, и обладающих доказанным длительным протективным и противовоспалительным действием на дыхательные пути.
Были созданы и в настоящее время широко применяются b 2–агонисты длительного действия, которые на фармацевтическом рынке представлены двумя препаратами: формотерола фумаратом и сальметерола ксинафоатом. В современных руководствах по терапии астмы рекомендовано добавление b 2–агонистов длительного действия при недостаточном контроле БА монотерапией ингаляционными ГКС (начиная со второй ступени). В ряде исследований было показано, что комбинация ингаляционного ГКС с b 2–агонистом длительного действия более эффективна, чем удвоение дозы ингаляционных ГКС, и приводит к более значимому улучшению функции легких и лучшему контролю над симптомами астмы. Было показано также снижение количества обострений и значимое улучшение качества жизни у пациентов, получающих комбинированную терапию. Таким образом, появление комбинированных препаратов, содержащих ингаляционный ГКС и b 2–агонист длительного действия, – отражение эволюции взглядов на терапию БА.
Главным преимуществом комбинированной терапии является повышение эффективности лечения при использовании более низких доз ИГКС. Кроме того, соединение двух препаратов в одном ингаляторе облегчает пациенту выполнение назначений врача и потенциально улучшает комплайнс.
Серетид Мультидиск. Составными компонентами являются сальметерола ксинафоат и флютиказона пропионат. Обеспечивает высокий уровень контроля над симптомами БА. Используется только в качестве базисной терапии, может назначаться, начиная со второй ступени. Препарат представлен в различных дозировках: 50/100, 50/250, 50/500 мкг сальметерола/флютиказона в 1 дозе. Мультидиск относится к ингаляционным устройствам малого сопротивления, что позволяет использовать его и у пациентов со сниженной скоростью вдоха.
Симбикорт Турбухалер. Составными компонентами являются будесонид и формотерола фумарат. На российском рынке представлен в дозировке 160/4,5 мкг в 1 дозе (дозы препаратов указаны как доза на выходе). Важная особенность Симбикорта – возможность использовать его как для базисной терапии (для контроля воспалительного процесса), так и для немедленного облегчения симптомов астмы. Это обусловлено прежде всего свойствами формотерола (быстрое начало действия) и способностью будесонида активно действовать в течение 24 часов на слизистую бронхиального дерева.
Симбикорт дает возможность индивидуального гибкого дозирования (1–4 ингаляционные дозы в сутки). Симбикорт можно использовать, начиная со 2 ступени, но особенно он показан пациентам с нестабильной астмой, для которой характерны внезапные тяжелые приступы затрудненного дыхания.
Системные ГКС применяются в основном для купирования обострения БА. Наиболее эффективны пероральные ГКС. Внутривенно кортикостероиды назначают при обострении БА, если более желателен внутривенный доступ, или при нарушении всасывания из желудочно–кишечного тракта, используя высокие дозы (до 1 г преднизолона, метилпреднизолона и гидрокортизона). Кортикостероиды приводят к клинически значимому улучшению спустя 4 часа после их введения.
При обострении БА показан короткий курс пероральных ГКС (7–14 дней), причем начинают с высоких доз (30–60 мг преднизолона). В последних публикациях рекомендуют следующий короткий курс системных ГКС при не угрожающих жизни обострениях: 6 таблеток преднизолона утром (30 мг) в течение 10 дней с последующим прекращением приема. Хотя схемы лечения системными ГКС могут быть различными, основополагающими принципами являются назначение их в высоких дозах для быстрого достижения эффекта и последующая быстрая отмена. Следует помнить, что как только пациент оказывается готовым к приему ингаляционных ГКС, они должны быть ему назначены с соблюдением ступенчатого подхода.
Системные глюкокортикоиды следует назначить, если:
- Обострение средней тяжести или тяжелое.
- Назначение ингаляционных b 2–агонистов короткого действия в начале лечения к улучшению не привело.
- Обострение развилось, несмотря на то, что больной находился на длительном лечении пероральными кортикостероидами.
- Для купирования предыдущих обострений требовались пероральные кортикостероиды.
- 3 и более раз в год проводились курсы глюкокортикоидов.
- Больной находится на ИВЛ.
- Ранее были угрожающие жизни обострения.
Нежелательно использование пролонгированных форм системных стероидов для купирования обострений и проведения поддерживающей терапии БА.
Для длительной терапии при тяжелом течении БА системные ГКС (метилпреднизолон, преднизолон, триамсинолон, бетаметазон) следует назначать в наименьшей эффективной дозе. При длительном лечении альтернирующая схема назначения и прием в первой половине дня (для уменьшения влияния на циркадные ритмы секреции кортизола) вызывают наименьшее количество побочных эффектов. Следует подчеркнуть, что во всех случаях назначения системных стероидов больному должны быть назначены высокие дозы ингаляционных ГКС. Из пероральных ГКС предпочтение отдается тем, у которых отмечается минимальная минералокортикоидная активность, относительно короткий период полураспада и ограниченное действие на поперечно–полосатую мускулатуру (преднизолон, метилпреднизолон).
Пациентам, которые вынуждены постоянно принимать системные ГКС, следует уделять особое внимание. Существует несколько вариантов формирования стероидозависимости у пациентов с БА и другими заболеваниями, сопровождающимися бронхообструкцией:
- Отсутствие комплайенса (взаимодействия) врача и пациента.
- Неназначение ингаляционных ГКС пациентам. Многие врачи считают, что нет необходимости назначать ингаляционные ГКС больным, получающим системные стероиды. Если пациент с БА получает системные стероиды, его следует расценивать, как больного с тяжелой формой БА, имеющего прямые показания к назначению высоких доз ингаляционных ГКС.
- У больных системными заболеваниями (включая легочные васкулиты, например, синдром Чардж–Стросса) бронхиальная обструкция может быть расценена, как БА. Отмена системных стероидов у этих больных может сопровождаться тяжелыми проявлениями системного заболевания.
- В 5% случаев встречается стероидорезистентность, для которой характерна резистентность стероидных рецепторов к стероидным препаратам. В настоящее время различают две подгруппы: больные с истинной стероидной резистентностью (тип II), не имеющие побочных эффектов при длительном приеме высоких доз системных ГКС, и пациенты с приобретенной резистентностью (тип I) – имеющие побочные эффекты системных ГКС. В последней подгруппе резистентность можно преодолеть, скорее всего, повышением дозы ГКС и назначением препаратов, имеющих аддитивный эффект.
Необходима разработка диагностических программ для пациентов, которые получают адекватную терапию, чувствительны к кортикостероидам, имеют высокий комплайнс, но несмотря на все это, испытывают симптомы астмы. Эти пациенты являются самыми «непонятными» с точки зрения терапии и с точки зрения патофизиологии. У них следует проводить тщательную дифференциальную диагностику для исключения других заболеваний, имитирующих клиническую картину БА.
1. Бронхиальная астма. Глобальная стратегия: совместный доклад Национального института Сердце, Легкие, Кровь и Всемирной организации здравоохранения. Пульмонология, 1996.
2. Бронхиальная астма. Руководство для врачей России (формулярная система). «Пульмонология», приложение–99.
3. Ведущие направления в диагностике и лечении бронхиальной астмы. Основные положения отчета группы экспертов EPR–2. National Institute of Health. National Heart, Lung and Blood Institute. NIH publication–97. Перевод под ред. Проф. Цой А.Н., М, Грантъ,1998.
4. Ильина Н.И. Ингаляционные глюкокортикоиды. Астма.ru. Аллергические и респираторные заболевания. 0*2001 (пилотный выпуск).
5. Огородова Л.М. Системы ингаляционной доставки препаратов в дыхательные пути. Пульмонология, 1999; №1, 84–87
6. Формулярная система: лечение бронхиальной астмы. Астма. ru ,0. 2001, 6–9
7. Чучалин А.Г. Бронхиальная астма. Москва, 1997.
8. Цой А.Н. Ингаляционные глюкокортикоиды: эффективность и безопасность. РМЖ 2001; 9: 182–185
9. Цой А.Н. Сравнительная фармакокинетика ингаляционных глюкокортикоидов. Аллергология 1999; 3: 25–33
10. Agertoft L., Pedersen S. Effect of long–term treatment with inhaled budesonide on adult height in children with asthma. N Engl J Med 2000; 343: 1064–9
11. Ankerst J., Persson G., Weibull E. A high dose of budesonide/formoterol in a single inhaler was well tolerated by asthmatic patients. Eur Respir J 2000; 16 (Suppl 31): 33s+poster
12. Barnes P.J. Inhaled glucocorticoides for asthma. N. Engl. Med. 1995; 332: 868–75
13. Beclomethasone Dipropionate and Budesonide. The clinical evidence Reviewed. Respir Med 1998; 92 (Suppl B)
14. The British Guidelines on Asthma Management. Thorax, 1997; 52 (Suppl. 1) 1–20.
15. Burney PGJ. Current questions in the epidemiology of asthma, in Holgate ST, et al, Asthma: Physiology. Immunology, and Treatment. London, Academic Press, 1993, pp 3–25.
16. Crisholm S et al. Once–daily budesonide in mild asthma. Respir Med 1998; 421–5
17. Kips JC, O/Connor BJ, Inman MD, Svensson K, Pauwels RA, O/Byrne PM. A long–termed study of the antiinflammatory effect of low–dosed budesonide plus formoterol versus high–dosed budesonide in asthma. Am Respir Crit Care Med 2000; 161: 996–1001
18. McFadden ER, Casale TB, Edwards TB et al. Administration of budesonide once daily by means of Turbuhaler to subjects with stable asthma. J Allergy Clin Immunol 1999; 104: 46–52
19. Miller–Larsson A., Mattsson H., Hjertberg E., Dahlback M., Tunek A., Brattsand R. Reversible fatty acid conjugation of budesonide: novel mechanism foe prolonged retention of topically applied steroid in airway tissue. Drug Metab Dispos 1998; 26: 623–30
20. Miller–Larsson A. et al. Prolonged airway activity and improved selectivity of budesonide possibly due to esterification. Am J Respir Crit Care Med 2000;162: 1455–1461
21. Pauwels RA et al. Effect of inhaled formoterol and budesonide on exacerbations of asthma. N Engl J Med 1997; 337: 1405–11
22. Pedersen S, O/Byrne P. A comparison of the efficacy and safety of inhaled corticosteroides in asthma. Allergy 1997; 52 (Suppl 39): 1–34.
источник
Центральным звеном в патогенезе бронхиальной астмы (БА) является хроническое аллергическое воспаление нижних дыхательных путей [1]. Это обстоятельство определяет выбор глюкокортикостероидов (ГКС) в качестве основных и наиболее эффективных лекарственных с
Центральным звеном в патогенезе бронхиальной астмы (БА) является хроническое аллергическое воспаление нижних дыхательных путей [1]. Это обстоятельство определяет выбор глюкокортикостероидов (ГКС) в качестве основных и наиболее эффективных лекарственных средств (ЛС), применяемых для базовой (ежедневной) терапии БА и лечения обострений этого заболевания [2].
ГКС в настоящее время рассматриваются как наиболее эффективные препараты для базовой терапии БА. Согласно принятой в доказательной медицине [3] шкале оценки, применение ГКС относится к рекомендациям высшего уровня (уровень рекомендаций А). В большом числе исследований применение этих ЛС сопровождалось значительным улучшением функции дыхания, ростом показателей спирометрии, уменьшением выраженности симптомов бронхиальной астмы, снижением бронхиальной гиперреактивности и улучшением качества жизни [4] (уровень доказательности А). Таким образом, ГКС положительно воздействуют практически на все проявления БА и должны постоянно применяться у всех больных, за исключением пациентов с легким интермиттирующим течением заболевания [2].
Широкое внедрение ГКС в практику лечения БА стало возможно лишь с появлением форм, использующихся для ингаляций. Применение ингаляций ГКС позволило, во-первых, усилить местные (по отношению к дыхательным путям) эффекты кортикостероидной терапии, а во-вторых, уменьшить выраженность и частоту нежелательных лекарственных реакций (НЛР), связанных с системным действием этих препаратов.
Использование ГКС в виде ингаляций позволяет полностью избежать у больных развития таких грозных осложнений ГКС-терапии, как язва верхних отделов желудочно-кишечного тракта, стероидный диабет и гипертензия. С другой стороны, при применении ГКС в форме ингаляций реже возникают такие НЛР, как синдром Кушинга, вторичная надпочечниковая недостаточность, глаукома и т. д. [4].
Вместе с тем при всех достоинствах этого метода ингаляционные ГКС в ряде случаев оказываются недостаточно эффективными.
- У больных с обострением БА или очень тяжелым течением заболевания, сопровождающимся значительным снижением бронхиальной проходимости, применение ингаляционных ГКС неэффективно, так как выраженная бронхообструкция существенно снижает поступление этих ЛС в средние и нижние отделы дыхательных путей. Считается, что при бронхообструкции, при которой величина пиковой скорости выдоха снижается до уровня менее 200 мл/с, применение ингаляционных ГКС малоэффективно [5].
- У ряда пациентов (пожилой возраст, заболевания протекающие с нарушением памяти и интеллекта) при использовании ингаляторов возникают значительные проблемы, которые часто оказывается невозможно устранить, что в свою очередь не позволяет проводить полноценную ингаляционную терапию.
- При очень тяжелом течении астмы или наличии относительной резистентности больного [5] к действию ГКС может отмечаться полная или частичная неэффективность ингаляционных ГКС при их использовании в больших дозах [6].
- Ингаляционные ГКС практически неэффективны у ряда больных, страдающих особыми клиническими формами БА, например БА с лабильным течением1 [7].
Таким образом, вопрос о применении системных ГКС (ГКС для приема внутрь, внутривенно или внутримышечно в виде препаратов пролонгированного действия — депо-форм) остается достаточно актуальным, несмотря на высокий риск НЛР и наличие менее «опасных» ингаляционных форм.
Современные руководства по клинической практике [2] рекомендуют применять для лечения БА средства, обеспечивающие сочетание высокой противовоспалительной и минимальной минералокортикоидной активности. Из таблицы видно, что в наибольшей степени этим требованиям отвечают такие ЛС, как преднизолон и метилпреднизолон.
С точки зрения фармакокинетики эти ЛС отличает высокая (около 100%) биодоступность при приеме внутрь. У преднизолона и метилпреднизолона максимальная концентрация в крови отмечается уже через 0,5—1,5 ч после приема. На скорость их всасывания может оказывать влияние одновременный прием пищи — при этом скорость всасывания уменьшается, но биодоступность остается на прежнем уровне. Эти ЛС быстро метаболизируются в печени (период полувыведения составляет соответственно 60 и 200 мин) и выделяются с мочой в виде конъюгатов серной и глюкуроновой кислот.
Вместе с тем благодаря высокой липофильности преднизолон и метилпреднизолон активно распределяются в тканях организма, а период полувыведения из тканей составляет у них 0,5—1,5 сут. [8].
Эффективность ГКС усиливается при одновременном назначении эритромицина (замедляет метаболизм глюкокортикоидов в печени), салицилатов (увеличение не связанной с белками фракции глюкокортикоидов), эстрогенов. Индукторы микросомальных ферментов печени — фенобарбитал, фенитоин, рифампицин — снижают эффективность этих ЛС.
ГКС ослабляют действие антикоагулянтов, антидиабетических и антигипертензивных препаратов и усиливают действие теофиллина, симпатомиметиков, иммуносупрессоров, нестероидных противовоспалительных средств.
Важным для терапии БА является взаимодействие ГКС с b2-адреностимуляторами. При систематическом приеме стимуляторов b2-адренорецепторов достаточно быстро развивается толерантность к их бронхолитическому действию (происходит снижение чувствительности рецепторов — десенситизация и уменьшение их числа — down-регуляция) [10]. ГКС способны увеличивать число b-адренорецепторов, повышая их транскрипцию, и препятствуют развитию десенситизации и down-регуляции [11, 12].
По своим фармакодинамическим особенностям преднизолон и метилпреднизолон практически не отличаются друг от друга. Оба препарата обладают выраженным противовоспалительным действием (преимущественно при аллергической и иммунной формах воспалительного процесса), подавляют синтез простагландинов, лейкотриенов и цитокинов, вызывают уменьшение проницаемости капилляров, снижают хемотаксис иммунокомпетентных клеток и подавляют активность фибробластов, Т-лимфоцитов, макрофагов и эозинофилов [8, 9].
С другой стороны, применение этих ЛС приводит к задержке в организме натрия и воды (благодаря увеличению реабсорбции в дистальных почечных канальцах) и увеличению массы тела.
Уменьшение под воздействием ГКС всасывания кальция с пищей, снижение его накопления в костной ткани и усиленная экскреция кальция с мочой создают предпосылки для развития другой НЛР ГКС — остеопороза. При длительном применении преднизолона и метилпреднизолона отмечается развитие синдрома Кушинга, стероидного диабета, стимуляция катаболических процессов в коже, костной ткани и мышцах (вплоть до развития мышечной дистрофии и поражений кожных покровов). Эти препараты могут вызывать повышение уровня артериального давления (стероидная гипертензия), лимфоцитопению, моноцитопению и эозинопению.
Длительное применение системных ГКС (особенно в сочетании с хронической гипоксией) вызывает образование стероидных язв желудка и повышает риск кровотечения из верхних отделов ЖКТ.
Одним из самых неприятных последствий длительного использования ГКС является развитие вторичной надпочечниковой недостаточности при отмене ГКС. Риск возникновения вторичной надпочечниковой недостаточности существенно повышается:
- при использовании доз > 2,5-5 мг/сут. (в пересчете на преднизолон2);
- при продолжительности лечения > 10-14 дней;
- при приеме препаратов в вечерние часы.
При приеме 40 мг преднизолона внутрь препарат начинает действовать (показатель, оцениваемый у больных БА по величине прироста объема форсированного выдоха за 1-ю секунду — ОФВ1) уже через 3 ч после приема препарата [13,14,15]. Максимальный эффект (по влиянию на бронхиальную проходимость) отмечается через 9 ч после приема препарата и сохраняется даже спустя 24 ч после однократного приема. Уровень ОФВ1 достигает исходной величины через 36 ч [13,14,15]. Эти данные относятся к больным БА в стабильном состоянии. Метаанализ применения ГКС у больных с тяжелым (уровень ОФВ1 10% от исходного). При этом максимальный ответ на лечение преднизолоном был отмечен уже спустя 5,1 сут. [17].
В целом эффективность системных ГКС у больных БА носит дозозависимый характер и повышается при постоянном приеме этих ЛС по сравнению с альтернирующим [16]. Эффективность системных ГКС при купировании обострений БА (оценивается по числу больных, которые благодаря использованию системных ГКС избежали госпитализации в стационар) значительно выше, если они применяются в течение первого часа после появления симптомов обострения [2].
С точки зрения доказательной медицины для назначения системных ГКС можно выделить несколько показаний [2].
Согласно глобальной стратегии по бронхиальной астме, системные ГКС должны применяться при всех обострениях БА4 (уровень рекомендаций A), кроме самых легких, особенно в тех случаях, когда [2]:
- после первого введения b2-агонистов не отмечается длительного улучшения состояния больного;
- обострение БА развилось несмотря на то, что больной уже принимает ГКС внутрь;
- предшествующие обострения требовали приема системных ГКС;
- необходимо увеличение доз ингаляционных ГКС при обострениях БА (уровень рекомендаций D).
- Подобного мнения придерживаются эксперты Британского торакального общества, которое также выработало свои критерии назначения системных ГКС при обострениях астмы (уровень рекомендаций D) [20]:
- ухудшение состояния и усиление симптомов «день ото дня»;
- падение пиковой скорости выдоха ниже 60% от индивидуального лучшего показателя;
- нарушение сна из-за симптомов БА;
- постоянное наличие симптомов астмы в утренние часы (до полудня);
- уменьшение ответа на ингаляционные бронхолитические средства;
- появление/увеличение потребности в ингаляциях бронхолитических средств.
Исходя из этих рекомендаций для купирования обострений ГКС следует принимать перорально, так как назначение этих ЛС внутривенно не обеспечивает дополнительных преимуществ. Внутривенно ГКС должны применяться только у тех больных, которые по ряду причин не могут принимать таблетированные ЛС (уровень рекомендаций А).
Лучшие результаты отмечаются при назначении ГКС в течение первого часа после появления симптомов обострения (уровень рекомендаций В) [2].
Лечение обострения начинают с применения преднизолона внутрь в дозах от 60 до 80 мг или гидрокортизона — от 300 до 400 мг в день. Эти дозы являются адекватными для большинства госпитализированных пациентов (уровень рекомендаций В) [2].
Продолжать терапию ГКС следует в течение 10–14 дней у взрослых и 3—5 дней у детей (уровень рекомендаций D), хотя в ряде случаев, например при длительном сохранении симптомов обострения, курс лечения может быть продлен до трех недель (уровень рекомендаций С) [18].
Доказательств преимуществ постепенного снижения доз пероральных ГКС не существует (уровень рекомендаций B) [19], поэтому отмену ГКС следует проводить одномоментно. Разумеется, в этом случае больной должен заранее (за несколько дней до отмены преднизолона) начать прием ингаляционных ГКС.
Постепенное снижение дозы показано в тех случаях, когда больной принимал системные ГКС более 2—3 недель. В этом случае дозу уменьшают постепенно (в течение нескольких недель). Аналогичная ситуация может возникнуть и в том случае, когда больному не были заблаговременно назначены ингаляционные ГКС, так как нельзя отменять прием ГКС внутрь до присоединения к терапии ингаляционных ГКС.
Обычно после выписки из стационара пациенты продолжают прием системных ГКС (30—60 мг/сут.), по крайней мере, в течение 7—10 дней5 (уровень рекомендаций А) [19], особенно если в условиях стационара не были назначены ингаляционные ГКС.
Больные с очень тяжелым течением БА, у которых симптомы заболевания сохраняются несмотря на применение максимальных доз ингаляционных ГКС, являются кандидатами для терапии системными ГКС. При этом назначению ГКС внутрь должно предшествовать применение всех имеющихся в распоряжении врача дополнительных средств для контроля за течением БА (пролонгированные b2-агонисты, пролонгированные теофиллины и т. д.) (уровень рекомендаций А) [2]. Больные, требующие постоянного приема ГКС внутрь, должны наряду с этим получать ингаляционные ГКС (уровень рекомендаций А) [2], для того чтобы уровень поддерживающей дозы был минимальным. Для длительной терапии пероральными ГКС прием препаратов следует назначать однократно утром каждый день или через день [2].
«Трудная» астма — термин, который ввел в медицинский обиход Barnes в середине 90-х годов [6]. Это понятие объединяет несколько форм бронхиальной астмы, представляющих особые трудности для терапии: лабильная астма (см. выше), БА, связанная с менструальным циклом, ГКС-резистентная астма, БА у больных с гиперчувствительностью к грибковым и профессиональным аллергенам и т. д. Отличительной чертой большинства форм «трудной» астмы является необходимость ежедневного приема ГКС внутрь (в ряде случаев в высоких дозах).
Применение ГКС внутрь требует постоянного контроля со стороны врача за безопасностью лечения и коррекции неизбежных осложнений. Больной должен быть информирован о возможных НЛР, а также использовать простейшие правила их профилактики (например, прием препарата только в утренние часы).
Наиболее актуальными в этом плане представляются следующие меры:
- тщательный сбор и анализ жалоб, связанных с верхними отделами ЖКТ, при подозрении на развитие стероидной язвы — проведение ЭГДС; профилактическое назначение противоязвенных средств у больных с заболеваниями желудка в анамнезе (ранитидин или омепрозол по 1 таблетке на ночь);
- контроль уровня АД и его медикаментозная коррекция;
- регулярное исследование уровня сахара крови;
- регулярное обследование у окулиста;
- ежегодное проведение денситометрии6, профилактическое назначение препаратов кальция, витамина D3;
- исследования, направленные на выявление грибковых инвазий и туберкулеза.
У больных герпесом, а также у лиц, контактировавших с больными ветряной оспой, применение ГКС необходимо немедленно прекратить.
Системные ГКС продолжают занимать важное место в терапии БА благодаря своей высокой эффективности, однако их применение неизбежно сопровождается развитием НЛР. Цель врача — правильно определить показания к использованию системных ГКС, максимально уменьшить объем их использования за счет комбинирования с ингаляционными ГКС и другими ЛС (пролонгированные b2-агонисты, пролонгированные теофиллины и т. д.) или применения альтернирующих курсов лечения.
С другой стороны, не следует пренебрегать назначением коротких (и относительно безопасных) курсов ГКС у больных с обострением БА или оттягивать их назначение до последнего. Применение ГКС внутрь представляет собой общепризнанную терапевтическую тактику лечения БА и служит в первую очередь интересам самого больного.
Однако во всех случаях применения ГКС необходим целенаправленный контроль и последующая коррекция неизбежно возникающих НЛР.
А. Н. Цой, доктор медицинских наук, профессор
В. В. Архипов
ММА им. И. М. Сеченова, Москва
источник
Ступень 1. Интермиттирующая БА.
Симптомы реже 1 раза в неделю.
Ночные симптомы не чаще 2 раз в месяц.
ОФВ1 или ПСВ > 80% от должных значений.
Вариабельность показателей ОФВ1 или ПСВ 80% от должных значений.
Вариабельность показателей ОФВ1 или ПСВ 20 – 30 %.
Ступень 3. Персистирующая БА средней степени тяжести.
Обострения могут влиять на физическую активность и сон.
Ночные симптомы чаще 1 раза в неделю.
Ежедневный прием в2-агонистов короткого действия.
ОФВ1 или ПСВ 60 – 80% от должных величин.
Вариабельность показателей ОФВ1 или ПСВ > 30%.
Ступень 4. Персистирующая БА тяжелой степени.
Ограничение физической активности.
Этот раздел классификации БА, основанный на тяжести болезни, важен в ситуации, когда необходимо принять решение в лечебной тактике при оценке состояния пациента. Это связано с предложенным ступенчатым подходом к лечению БА, при котором активность терапии увеличивается при возрастании степени тяжести заболевания.
Примеры формулировки диагноза БА, исходя из предложенных классификаций.
Интермиттирующая БА, аллергическая, легкое течение, ремиссия.
Персистирующая БА, аллергическая, легкое течение, ремиссия.
Персистирующая БА, смешанная (аллергическая, аспириновая), средней степени тяжести, тяжелое обострение.
Персистирующая БА, смешанная, гормонозависимая, тяжелое течение, обострение.
А. ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ
1. ГЛЮКОКОРТИКОСТЕРОИДЫ (ГКС)
«Жидкие» ГКС (суспензии и растворы для небулайзеров)
2. СТАБИЛИЗАТОРЫ МЕМБРАН ТУЧНЫХ КЛЕТОК
3. АНТИЛЕЙКОТРИЕНОВЫЕ ПРЕПАРАТЫ
Б. БРОНХОЛИТИЧЕСКИЕ ПРЕПАРАТЫ
Короткого быстрого действия
Длительного быстрого действия
Длительного медленного действия
2. АНТИХОЛИНЕРГИЧЕСКИЕ ПРЕПАРАТЫ
3. МЕТИЛКСАНТИНОВЫЕ ПРЕПАРАТЫ.
В. КОМБИНИРОВАННЫЕ ПРЕПАРАТЫ (ИГКС+ бета-2-агонист).
А. ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ – основные препараты для лечения больных бронхиальной астмой.
Глюкокортикостероиды – самые активные из противовоспалительных препаратов. Под действием ГКС уменьшается количество (активируется апоптоз) основных клеток воспаления дыхательных путей и происходит торможение синтеза этими клетками медиаторов воспаления и аллергии. Системные ГКС давно используются для лечения больных БА. Делятся на несколько групп.
синтетические (преднизолон, метилпреднизолон, дексаметазон и др.).
По продолжительности действия:
средней продолжительности (преднизолон, метилпреднизолон);
длительного (триамцинолон, дексаметазон, бетаметазон).
преднизолоновой группы: преднизон, преднизолон, метипред;
триамсинолоновой группы: триамсинолон, берликорт, полькортолон.
Назначаются парентерально или per os.
Побочные эффекты системных ГКС.
угнетение функции и атрофия коры надпочечников (формируется с 4-7 дня ежедневного приема);
синдром отмены, стероидозависимость;
остеопороз, переломы, асептические некрозы костей, задержка роста;
истончение кожи с образованием стрий, облысение;
поражение сосудистой стенки с развитием «стероидного васкулита»;
эрозивный гастрит или язвы желудка (“немые”, безболевые язвы, которые манифестируют кровотечением и перфорацией);
острые психозы, эйфория, депрессия, мания;
панкреатит, жировая дистрофия печени;
подавление иммунитета, обострение хронических инфекционно-воспалительных процессов, в том числе туберкулеза;
гематологические изменения, которые проявляются гранулоцитозом без сдвига лейкоцитарной формулы влево (обусловлены стимулирующим влиянием стероидов на гранулоцитопоэз).
На сегодняшний день являются ведущей лекарственной формой ГКС для лечения БА. Основное действие ИГКС – выраженная местная противовоспалительная активность (сопоставимая с системными ГКС).
Кроме того, имеют ряд преимуществ по сравнению с системными ГКС:
высокое сродство к бета-2-адренорецепторам;
более низкие (примерно в 100 раз) терапевтические дозы;
значительно меньше побочных эффектов.
Беклометазон дипропионат (Альдецин, Беклазон).
Будесонид (Пульмикорт, Пульмикорт Турбухалер).
Флутиказона пропионат (Фликсотид).
Местные побочные эффекты ИГКС:
осиплость голоса (дисфония),
В большей степени выражены при использовании аэрозольных ИГКС, реже при использовании порошковых ингаляторов.
Системные побочные эффекты ИГКС:
подавление гипоталамо-гипофизарно-надпочечниковой системы;
стероидная остеопения и остеопороз;
Системные побочные эффекты развиваются редко, при назначении больших доз ИГКС, обусловлены всасыванием ИГКС из желудочно-кишечного тракта (после заглатывания) и дыхательных путей (чаще при использовании аэрозолей).
Профилактика возможных побочных эффектов ИГКС.
назначение минимальной необходимой дозы ИГКС;
использование порошковых ингаляторов и спейсеров для аэрозолей;
полоскание рта после каждой ингаляции;
правильная техника ингаляции (препарат не должен попадать в глаза).
«Жидкие» ГКС (суспензии и растворы для небулайзеров) используются в Российском здравоохранении в течение последних лет.
Имеют значительную противовоспалительную активность (превосходящую активность ИГКС). В то же время оказывают побочных эффектов не больше, чем ИГКС.
Высокая эффективность этих препаратов позволяет использовать «жидкие» ГКС для лечения обострения БА (как альтернативу системным ГКС), а не только в качестве препаратов базисной терапии. Применяется суспензия будесонида (пульмикорт) для ингаляций с помощью небулайзера.
Возможные побочные эффекты те же, что и при использовании ИГКС.
2. Стабилизаторы мембран тучных клеток давно и широко используются для лечения больных БА. Противовоспалительный эффект значительно ниже, чем у ИГКС.
Препараты этой группы назначают детям, молодым людям при БА легкой степени тяжести.
Побочные эффекты (крайне редко):
ангионевротический отек, кашель (особенно у интала);
горький вкус и жжение во рту (только после ингаляции тайледа).
3. Антилейкотриеновые препараты – противовоспалительные препараты, которые относительно недавно стали использовать в клинической практике. Антилейкотриеновые препараты уменьшают эффект лейкотриенов, что проявляется нерезко выраженным расширением бронхов и слабым противовоспалительным эффектом.
В зависимости от механизма действия выделяют:
антагонисты лейкотриеновых рецепторов – зафирлукаст (аколат);
ингибиторы синтеза лейкотриенов – зилеутон.
Побочные эффекты (развиваются редко). Показаны больным аспириновой бронхиальной астмой, использование в качестве дополнительных средств при среднетяжелой и тяжелой астме позволяет снизить дозу ИГКС.
Б. БРОНХОЛИТИЧЕСКИЕ ПРЕПАРАТЫ – наряду с ГКС являются базисными препаратами для лечения больных БА.
источник
Бронхиальной астмой называют хроническое заболевание дыхательной системы, при котором отмечается сильное сужение бронхов. Гормоны при астме нужны для оказания противовоспалительного и антиаллергического эффекта.
В базисную терапию астмы включены глюкокортикостероиды. Если их не применять для лечения заболевания, сильно возрастает зависимость от симптоматических бронходилататоров. Это является признаком неконтролируемого течения астмы.
Глюкокортикостероиды — это гормоны, производимые корой надпочечников. В организме человека вырабатывается кортизол, кортикостерон.
Разностороннее воздействие на организм этих биологически активных веществ позволило активно использовать их в лечении различных заболеваний, в том числе астмы.
Сейчас существует ряд фторированных и нефторированных синтетических глюкокортикоидов. В отличие от природных, они обладают большей активностью, поэтому действуют более эффективно.
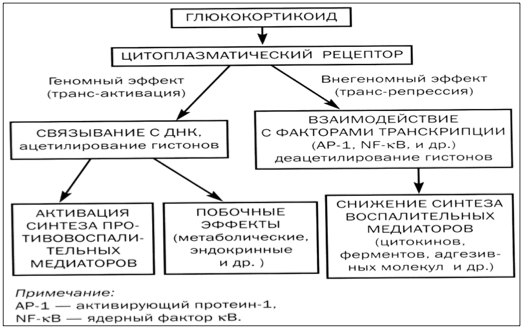
Для полного понимания, почему так активно используют гормоны от астмы, важно знать их механизм действия. В клетках человеческого организма существуют специальные рецепторы, с которыми глюкокортикостероиды связываются, проникая в цитоплазму.
Полученный в результате этого взаимодействия комплекс проникает внутрь ядра, где воздействует непосредственно на ДНК. Это позволяет активировать процесс образования различных белков:
- липокортин-1. Его действие направлено на торможение продукции арахидоновой кислоты, из которой синтезируются медиаторы воспаления;
- нейтральная эндопептидаза. Нужна для разрушения кининовых комплексов, принимающих участие в развитии воспалительного процесса;
- интерлейкин-10, оказывающий противовоспалительное действие;
- ингибитор ядерного фактора. Играет важную роль в торможении воспалительного процесса бронхов.
За счет действия комплекса гормон-рецептор наблюдается выраженное торможение образования активизирующих воспалительный процесс белков.
Глюкокортикоиды благодаря своим свойствам отлично помогают при бронхиальной астме, давая выраженный противовоспалительный эффект.
Применение глюкокортикоидов при бронхиальной астме является традиционным методом лечения данного заболевания. Их использование началось еще в середине 40-х годов ХХ века, после того, как Ф. Хенч и Э. Кендэлл смогли искусственно синтезировать ГКС.
Поняв, что глюкокортикостероиды помогают в контроле воспалительного процесса при гормональной астме, они начали активно тестировать их при лечении заболевания, однако отметили большое количество побочных эффектов и временно прекратили их использование.
В современной медицине астматикам назначается два типа гормональных препаратов: ингаляционные и системные ГКС.
Главные преимущества, объясняющие широкое применение ингаляционных глюкокортикостероидов (ИГКС) для лечения бронхиальной астмы, — высокая липофильность, малый период полувыведения, а также быстрая инактивация.
В клинической практике используются следующие ИГКС:
- беклометазона дипропионат;
- будесонид;
- мометазона фуроат;
- флутиказона пропионат;
- циклесонид.
Механизм действия ИГКС при бронхиальной астме основан на их высокой липофильности. Эпителий человеческих бронхов покрыт незначительным слоем жидкости.
Поэтому не все вещества могут быстро проникнуть сквозь этот барьер. Липофильность позволяет препарату быстро достичь слизистой оболочки бронхов и проникнуть в кровеносную систему.
Эффект от применения ингаляционных глюкокортикоидов напрямую зависит от того, каким методом они были доставлены в организм.
Так, при использовании ингаляторов с аэрозолями большая часть препарата оседает в ротовой полости либо проглатывается. Лишь 10% достигает непосредственно слизистой оболочки бронха.
При вдыхании препарата через спейсер — около 5%. В системный кровоток ИГКС попадают в виде неактивных продуктов обмена, за исключением беклометазона. Также применяется введение препаратов через небулайзер для определенных групп пациентов, а именно:
- дети;
- пожилые люди;
- люди с нарушениями сознания;
- больные с сильной бронхиальной обструкцией.
Согласно ряду клинических испытаний, ингаляционные глюкокортикостероиды крайне эффективны при бронхиальной астме.
Системные глюкокортикостероиды (СГКС) не являются препаратами экстренной помощи при бронхиальной астме, однако они крайне важны для проведения терапевтических мероприятий во время обострений. В целом они нужны для повышения качества жизни пациента и не обладают быстрым эффектом.
Согласно глобальной стратегии ВОЗ, крайне важно применять СГКС при всех обострениях астмы, за исключением самых легких. Особенно это касается следующих случаев:
- после введения ИГКС не отмечается улучшения состояния пациента;
- приступ начался, несмотря на прием ИГКС;
- требуется увеличение дозы ИГКС;
- состояние пациента постоянно ухудшается;
- снижение реакции организма на действие ИГКС;
- снижение пикфлоуметрических показателей (ПСВ ниже 60%)
Отмечается, что для длительной терапии лучше применять СГКС в форме таблеток, внутривенное введение чаще используется при приступе. Основные глюкокортикостероиды, использующиеся для системной терапии при бронхиальной астме, — это преднизолон и гидрокортизон.
При пероральном приеме отмечается крайне высокая биодоступность. Максимальная концентрация препаратов в крови при внутривенном введении достигается менее чем через час после попадания в организм.
В печени данные лекарственные средства метаболизируются, а затем выводятся вместе с мочой.
При лечении больных гормонозависимой бронхиальной астмой важно помнить, что ГКС обладают рядом побочных эффектов, которые можно разделить на две группы:
- Развивающиеся во время терапии заболевания.
- Развивающиеся после прекращения лечения (синдром отмены).
К первой группе можно отнести следующие последствия:
- метаболические нарушения;
- повышение артериального давления;
- снижение иммунного статуса;
- язвенная болезнь;
- миопатия;
- расстройства психики;
- нарушения роста у детей;
- кушингоид.
Метаболические нарушения проявляются в виде гипергликемии, нарушении жирового, а также водно-электролитного обмена. Повышение уровня сахара в крови связано с тем, что на фоне приема ГКС отмечается увеличение устойчивости тканей к действию инсулина.
При этом данное состояние наблюдается достаточно редко, и к нему более склонны люди, которые, помимо гормональной астмы, болеют сахарным диабетом.
Нарушение обмена жиров проявляется в том, что на лице и туловище наблюдается чрезмерное развитие жировой ткани. Развивается так называемый кушингоидный хабитус.
Нарушения водного и минерального обмена проявляются в виде задержки воды в организме и потери кальция и калия.
Артериальная гипертензия при приеме ГКС связана с их воздействием на стенки сосудов. Развивается при длительном лечении большими дозами препаратов.
Еще реже возникает язвенная болезнь. Именно поэтому, все больные, которые применяют в лечении астмы СГКС, должны проходить обследования на предмет наличия язв в желудке.
У некоторых больных, применяющих ГКС, может возникнуть мышечная слабость, вплоть до полной атрофии. Это напрямую связано с влиянием препаратов на минеральный обмен. Также миопатия может наблюдаться при кушингоиде, поэтому ее нельзя называть специфичным побочным эффектом.
Легкие нарушения психического состояния могут наблюдаться в самом раннем начале терапии ГКС. Так, у больных отмечаются нервозность, частая смена настроения, а также нарушения сна. Стероидные психозы развиваются крайне редко.
У детей при использовании СГКС может отмечаться нарушение роста. В особенности этому подвержены мальчики. Считается, что патология связана с нарушением продукции половых гормонов.
При синдроме отмены наблюдается повышенная утомляемость, отсутствие аппетита, лихорадка, тошнота, а также сильные головные боли. В некоторых случаях может проявиться недостаточность надпочечников. Крайне редко наблюдается клиника псевдоопухоли мозга.
Первое, что должны понимать люди, больные гормонозависимой бронхиальной астмой, — нельзя самостоятельно отказываться от применения ГКС. Лечение должно быть системным и проходить под контролем специалиста.
Если говорить о лечении астмы без гормональных препаратов, то нужно вспомнить о такой группе лекарств, как кромоны. Нужно понимать, что данные лекарственные средства в большей мере обладают профилактическим, а не лечебным эффектом.
Их рекомендуется применять в период ремиссии. Существует много форм кромонов, однако лучший эффект достигается при применении при помощи ингаляторов. Они обладают рядом преимуществ:
- простота применения;
- отсутствие привыкания;
- минимальный риск побочных эффектов.
Благодаря своим свойствам препараты кромоглициевой кислоты отлично подходят для профилактики приступов астмы у детей, страдающих легкой формой заболевания. В соответствии с глобальной стратегией ВОЗ, они являются препаратом выбора.
Согласно проведенным исследованиям, если при средней тяжести и тяжелом течении астмы применение ИГКС не вызывает вопросов, то на начальных стадиях их употребление не оправдано.
Лечение астмы без гормонов у взрослого человека, который уже длительное время применял стероиды, практически невозможно.
Медикаментозные средства, такие как ИГКС и СГКС, при лечении бронхиальной астмы важно применять под контролем лечащего врача. Препараты необходимо подбирать индивидуально, а само лечение должно носить системный характер.
При обострениях БА рекомендуется использовать ИГКС для снятия приступа, а затем, при необходимости подключать СГКС. Несмотря на риск развития побочных эффектов, данные средства являются оптимальным вариантом лечения астмы.
источник
Терапия бронхиальной астмы немыслима без применения лекарственных препаратов. С их помощью удается добиться контроля над болезнью, но излечить ее полностью невозможно. Ингаляторы при бронхиальной астме являются лучшим способом введения лекарства в организм.
Все лекарства от астмы делятся на препараты базисной терапии и средства неотложной помощи. При полном контроле над болезнью используется базисная терапия бронхиальной астмы, потребность в препаратах скорой помощи минимальная.
Средства базисной терапии направлены на подавление хронического воспалительного процесса в бронхах. К ним относятся:
- глюкокортикоиды;
- стабилизаторы тучных клеток (кромоны);
- ингибиторы лейкотриенов;
- комбинированные средства.
Рассмотрим эти группы лекарств и самые популярные препараты.
иГКС показаны всем больным с астмой персистирующего течения, поскольку при любой тяжести болезни в слизистой оболочке бронхов присутствует хроническое воспаление. Эти препараты не имеют выраженных побочных эффектов, связанных с системным действием гормонов. Они могут подавлять активность надпочечников лишь при использовании в высоких дозах (более 1000 мкг в сутки).
Фармакологические эффекты иГКС:
- торможение синтеза медиаторов воспаления;
- подавление гиперреактивности бронхов, то есть снижение их чувствительности к аллергену;
- восстановление чувствительности β2-адренорецепторов к β2-агонистам (бронхолитикам);
- уменьшение отека и выработки слизи бронхиальными железами.
Чем выше доза препарата, тем выраженнее его противовоспалительное действие. Поэтому лечение начинают со средних и высоких доз. После улучшения состояния больного и положительных изменений функции внешнего дыхания доза иГКС может быть уменьшена, но полностью эти препараты не отменяют.
Такие побочные эффекты иГКС, как кандидозный стоматит, кашель, изменение голоса, неопасны, но неприятны для пациента. Избежать их можно, применяя для ингаляции спейсер и прополаскивая рот после каждого введения препарата чистой водой или слабым раствором пищевой соды.
Беклометазон входит в состав следующих препаратов, большинство из которых представляют собой аэрозольные ингаляторы:
- Беклазон Эко;
- Беклазон Эко легкое дыхание;
- Беклометазон;
- Беклометазон ДС;
- Беклометазон Аэронатив;
- Беклоспир;
- Кленил;
- Кленил УДВ – суспензия для ингаляций в ампулах.
Нежелательные явления – хрипота, оральный кандидоз, першение в горле, очень редко –спазм бронхов. Отмечаются и аллергические реакции (сыпь, зуд, отек лица). Крайне редко, при использовании в больших дозах, возникают системные эффекты: подавление активности надпочечников, повышение хрупкости костей, у детей – задержка роста.
Беклометазон противопоказан в следующих ситуациях:
- тяжелый приступ астмы, требующий лечения в отделении реанимации;
- туберкулез;
- 1 триместр беременности и лактация.
Единственная форма, предназначенная для ингаляций через компрессорный небулайзер – Кленил УДВ.
Флутиказона пропионат – действующее вещество препарата Фликсотид. Препарат показан для базисной терапии начиная с возраста больных 1 год. Таким маленьким детям лекарство вводится с помощью спейсера с лицевой маской (например, «Бэбихалер»).
Препарат противопоказан при остром приступе астмы, непереносимости, детям до 1 года. Исследования, доказавшие безопасность использования его при беременности и лактации, отсутствуют.
Всемирная организация здравоохранения рекомендовала писать название этого вещества через букву «з» – будезонид. Оно входит в состав препарата для базисной терапии астмы Будесонид Изихейлер. Особенностью этого средства является порошкообразная форма. Считается, что его можно использовать у детей и беременных женщин, если риск осложнений меньше пользы препарата. Противопоказаниями служат лишь повышенная чувствительность к будесониду и лактация.
Дозировку определяет врач в зависимости от возраста пациента и тяжести заболевания.
Преимущества порошкового ингалятора перед аэрозолем заключаются в отсутствии в его составе газов, а также более легком применении и, следовательно, лучшей доставке лекарства в дыхательные пути. После автоматического отмеривания необходимого количества порошка пациенту нужно только поместить мундштук ингалятора в рот и глубоко вдохнуть. При этом даже при нарушении функции дыхания вещество достигнет бронхов.
Флунизолид – действующее вещество препарата Ингакорт. Побочные эффекты, противопоказания те же, что и у других иГКС.
Эти препараты укрепляют (стабилизируют) мембрану тучных клеток – источников медиаторов воспаления. Тучные клетки выбрасывают эти вещества в окружающие ткани при контакте с аллергенами. Выделенные медиаторы воспаления увеличивают проницаемость сосудистых стенок, вызывают миграцию в очаг воспаления других клеток, повреждают окружающие клетки.
Если кромоны назначены до контакта с аллергеном, они препятствуют выбросу медиаторов воспаления и угнетают аллергическую реакцию. Однако их противовоспалительный эффект значительно ниже, чем у иГКС. С другой стороны, и нежелательных явлений у них практически нет. Поэтому они используются в лечении бронхиальной астмы у детей и подростков. У взрослых кромоны иногда хорошо помогают контролировать легкую атопическую астму. Для достижения эффекта их нужно принимать не менее 3 месяцев.
Из этой группы самым распространенным средством является Тайлед Минт, содержащий недокромил натрия. Это дозированный аэрозоль для ингаляций. Он подавляет воспаление и аллергические реакции в бронхах, уменьшает выраженность ночных симптомов и потребность в препаратах «неотложной помощи».
Можно дополнительно принять лекарство перед контактом с аллергеном, физической нагрузкой или выходом на холод. Добавление Тайледа к терапии иГКС во многих случаях помогает снизить дозировку последних.
Неудобство при использовании Тайледа – необходимость регулярного ухода и очищения мундштука, мытья и просушивания его.
Побочные эффекты возникают редко:
- раздражение зева и полости рта;
- сухость во рту;
- охриплость голоса;
- кашель и насморк;
- парадоксальный бронхоспазм;
- головная боль и головокружение;
- тошнота, рвота, боль в животе.
Противопоказания – возраст младше 2 лет, 1 триместр беременности, лактация.
Препарат следует принимать регулярно, каждый день, даже при отсутствии симптомов болезни. Отмену осуществляют постепенно, в течение недели. Если средство вызывает кашель, перед ингаляцией можно воспользоваться бронхолитиками, а после нее выпить воды.
Это довольно новая группа средств, применяемых для лечения астмы. Они блокируют действие лейкотриенов – веществ, образующихся при распаде арахидоновой кислоты в ходе воспалительной реакции. Тем самым они ослабляют воспаление, подавляют гиперреактивность бронхов, улучшают показатели внешнего дыхания.
Эти препараты находят свою нишу в терапии астмы, поскольку они особенно эффективны в следующих ситуациях:
- астма у детей;
- аспириновая астма;
- астма физического усилия;
- преобладание ночных приступов;
- отказ пациента от лечения иГКС;
- недостаточный контроль болезни с помощью иГКС (дополнительно к ним);
- трудности при использовании ингаляторов;
- сочетание астмы и аллергического ринита.
Преимуществом антагонистов лейкотриеновых рецепторов является их форма в виде таблеток. Часто используется зафирлукаст (Аколат).
- тошнота, рвота, боль в животе;
- поражение печени (редко);
- боль в мышцах и суставах (редко);
- аллергические реакции (редко);
- бессонница и головная боль;
- нарушение свертывания крови (редко);
- слабость.
Самые частые побочные эффекты – головная боль и тошнота – выражены слабо и не требуют отмены препарата.
Противопоказания:
- возраст до 7 лет;
- болезни печени;
- лактация.
Безопасность применения Аколата во время беременности не доказана.
Еще одно действующее вещество из класса антагонистов лейкотриеновых рецепторов – монтелукаст, входит в состав как оригинального препарата, так и дженериков: монакс, монкаста, монлер, монтелар, монтеласт, симплаер, синглон, сингулекс, сингуляр, экталуст. Эти лекарства принимают 1 раз в сутки вечером. Их можно использовать с 6 лет. Существуют не только обычные, но и жевательные таблетки.
Противопоказания: возраст до 6 лет, фенилкетонурия, индивидуальная непереносимость.
Новый шаг в базисной терапии бронхиальной астмы – создание и применение комбинаций, обладающих противовоспалительным и длительным брохнодилатирующим эффектами, а именно, сочетаний иГКС и длительно действующих β2-агонистов.
В этих лекарствах каждый из компонентов усиливает действие другого, в результате противовоспалительный эффект иГКС становится более выраженным, чем при монотерапии гормоном в той же дозе. Поэтому применение комбинированных средств – альтернатива увеличению дозы иГКС при их недостаточной эффективности. Оно облегчает течение астмы, снижает потребность в препаратах «неотложной помощи», эффективнее предупреждает обострения заболевания по сравнению с монотерапией иГКС. Эти средства не предназначены для купирования приступа, их необходимо принимать ежедневно вне зависимости от наличия симптомов астмы. Отменять их можно только постепенно.
Применяются два препарата: серетид и симбикорт.
Серетид выпускается в виде дозированного аэрозоля для ингаляций и порошкового ингалятора (Серетид Мультидиск). Он содержит флутиказон и салметерол.
Показания к применению:
- стартовая терапия бронхиальной астмы при наличии показаний к назначению иГКС;
- астма, хорошо контролируемая с помощью иГКС и β2-агонистов длительного действия, вводимых отдельно друг от друга;
- астма, недостаточно хорошо контролируемая с помощью только иГКС.
Побочные эффекты, встречающиеся чаще, чем у одного пациента из 1000:
- кандидоз слизистой оболочки полости рта;
- кожные аллергические проявления;
- катаракта;
- повышение уровня сахара в крови;
- нарушение сна, головная боль, мышечная дрожь;
- учащенное сердцебиение;
- охриплость голоса, кашель, раздражение глотки;
- появление кровоподтеков на коже;
- боль в мышцах и суставах.
Серетид противопоказан детям младше 4 лет и людям, не переносящим компоненты лекарства. Четких данных о безопасности применения препарата при беременности и лактации нет.
Серетид мультидиск удобнее в использовании, чем обычный карманный ингалятор при астме.
Симбикорт Турбухалер – дозированный порошок для ингаляций, содержащий будесонид и формотерол. В отличие от Серетида, препарат не используется в качестве стартовой терапии, зато его можно применять для купирования приступов. Преимущество этого препарата – большие возможности в подборе оптимальной дозировки, обеспечивающей контроль астмы.
Взрослым назначают от 1 до 8 ингаляций в день, подбирая наименьшую эффективную дозу, вплоть до однократного приема в сутки. Детям Симбикорт Турбухалер можно использовать с 6 лет. Побочные эффекты и противопоказания те же, что и у Серетида.
Применение комбинированных препаратов оправдано во всех случаях астмы, требующих назначения иГКС. Удобство использования, быстрый и выраженный эффект улучшают приверженность пациентов лечению, обеспечивают лучший контроль над симптомами заболевания, дают больным уверенность в возможности хорошего качества жизни при бронхиальной астме.
Посмотрите видео о том, как пользоваться спейсером для ингаляций:
источник