Синдром, возникающий внезапно при левожелудочковой сердечной недостаточности, – сердечная астма. Застой крови в кровеносной системе провоцирует приступы затрудненного дыхания, переходящие в удушье.
Так как этот синдром может привести к смерти, в первые минуты приступа нужно срочно обращаться за неотложной помощью. Лечение должно быть комплексным и проводиться в рамках стационарного режима. Кардиолог проводит необходимые обследования, собирает анамнез и на основе полученных данных выбирает схему лечения.
Сердечная астма — это тяжелое состояние организма, для которого характерны резкие приступы осложненного дыхания вплоть до удушья. Случаются такие приступы чаще ночью, длятся они 3-5 минут, но бывают и более долгие, до часа. Кардиологи относят этот вид астмы к симптомам острой сердечной недостаточности на малом круге кровообращения (сердце-легкие-сердце).
По своей сути каждый приступ – это попадание жидкости в органы дыхания. Застой крови в сосудах легких становится причиной затрудненного вдоха, потери сознания, тахикардии и иных нарушений. Без принятия мер на фоне синдрома развивается масштабный альвеолярный отек легких, который приводит к смерти.
По внешним признакам различия между сердечной астмой и бронхиальной незначительны. Даже специалист на первый взгляд не сможет точно определить природу приступа. Но обычно известна первопричина – заболевание в анамнезе. Бронхиальная, как правило, начинается с аллергии и нарушений работы дыхательной системы, а сердечная – с патологий в области кровеносной системы и сердца.
Трудности при вдохе — главное отличие сердечной астмы от бронхиальной астмы, для которой характерно затруднение при выдохе.
Признаки сердечной астмы также нужно отличать от состояний нервного припадка, сужения дыхательных путей и гортани из-за отека Квинке или сдавливания вен средостения в результате травмы.
Причин возникновения синдрома много. Сердечную астму могут спровоцировать такие состояния, как:
- кардиомиопатия;
- острое воспаление сердечной мышцы;
- аневризма;
- ишемическая болезнь;
- стеноз (сужение) митрального клапана;
- истончение миокарда, инфаркт;
- аритмия, тахикардия;
- избыток крови в системе и, как следствие, – высокое артериальное давление (гипертония);
- нарушения работы левых отделов сердца
- также провоцируют приступы образования, перекрывающие ток крови – опухоли, тромбы.
Кроме непосредственно сердечных патологий, повлиять на ухудшение дыхания могут аллергические реакции, пневмония, нарушения циркуляции крови в головном и спинном мозге — инсульты (ишемический, геморрагический).
Провоцирующими факторами являются прежде всего:
- длительное нахождение в неподвижном состоянии;
- злоупотребление алкоголем;
- гестоз у беременных;
- употребление большого количества жидкости и соли, особенно в вечернее время (соль дополнительно задерживает воду, это становится причиной отека легких и нарушений работы сердца);
- постоянные стрессы, из-за которых повышается давление, возникает аритмия, сердце перестает работать в привычном ритме.
Так или иначе, во всех случаях причиной сердечной астмы становится избыточная нагрузка на сердце. Невозможность вдохнуть полной грудью может быть спровоцирована чрезмерной физической нагрузкой, стрессом либо появляется внезапно, без особых причин, на фоне серьезных проблем с кровеносной системой.
Спрогнозировать приступ заранее невозможно. Развивается он стремительно. Пациенты с заболеваниями сердца должны знать о риске кардиальной астмы, о том, что может положить начало приступу, его первые признаки и правила оказания первой помощи. Обычно приступ случается, когда человек ложится: меняется положение тела, а вместе с ним интенсивность движения крови. Кровь активнее приливает к легким и там задерживается:
- левое предсердие, которое должно принять объем крови из легких, не справляется с этой задачей;
- митральный клапан между предсердием и желудочком дает сбой, и нарушается направление тока крови;
- левый желудочек не в состоянии протолкнуть кровь в большой круг кровообращения.
Кровь остается в системе малого круга, застой в легких нарастает. Начинаются проблемы с дыханием, повышается давление. Чем серьезнее нарушения в работе сердца, тем меньше провоцирующей физической или эмоциональной нагрузки нужно, чтобы начался приступ.
Малый круг кровообращения в организме человека выглядит так: из правого желудочка кровь проходит через легкие, обогащается кислородом и возвращается в левое предсердие. Механизм развития сердечной астмы связан с неправильной работой именно левой стороны сердца. Если левое предсердие из-за спазма, слабости или по каким-то другим причинам не способно принять в себя объем крови, то происходит ее застой в легочных венах.
Дальнейший патогенез сердечной астмы — интерстициальный отек легких из-за того, что в сосудах возрастает давление, и плазма крови через капилляры попадает в легкие. Именно поэтому кардиальная астма считается жизнеугрожающим состоянием: если не помочь пациенту вовремя, последствия могут быть необратимыми, пациент задохнется из-за жидкости в легких.
Приступ при сердечной астме обычно начинается внезапно. Но предпосылками могут стать постепенно нарастающие проблемы незадолго до появления синдрома. Предвестники появляются на протяжении 2-3 дней: пациент может жаловаться на нарушения дыхания, дискомфорт в грудной клетке при перемене положения тела из вертикального в горизонтальное.
Появляется непривычная одышка даже после небольшой нагрузки или стресса. Признаки могут быть разной степени выраженности, и пациенты, не имевшие ранее серьезных проблем с сердцем, зачастую не обращают на это внимание, ссылаясь на сильную усталость или стрессы.
Сам приступ астмы начинается с внезапной нехватки воздуха. Чаще это происходит во время сна, пациент просыпается от того, что не может вдохнуть. Клинические проявления сердечной астмы:
- каждый вдох дается с трудом. Основной симптом – шумное дыхание и отсутствие ощущения наполненности легких кислородом;
- дыхание учащается, но не приносит облегчения, оставаясь поверхностным;
- кожа бледнеет из-за недостатка крови в капиллярах, вокруг губ появляется заметная синюшность, синеют кончики пальцев;
- человек принимает специфическое положение ортопноэ: садится, выпрямляет и немного наклоняет вперед верхнюю часть тела, шею изгибает. Если сесть некуда, пациент упирается руками в стол, спинку кровати, стену. Таким образом он инстинктивно снижает нагрузку на дыхательную систему, чтобы в легкие поступало больше кислорода;
- пульс учащается, сердце бьется в непривычном ритме: слишком быстро или сбивчиво (аритмия);
- вены на шее набухают из-за нарушения оттока крови из верхней части тела;
- через некоторое время (10-15 минут) появляется сухой кашель, который облегчения не приносит. Хрипы при этом влажные и хорошо слышны.
Эти симптомы сердечной астмы вызывают панику, которая усугубляет состояние. Страх появляется из-за кислородного голодания мозга, он заставляет еще больше сжиматься мышцу предсердия, попытки откашляться не дают кислороду попадать в легкие. Поэтому пациентам во время приступа нужно постараться успокоиться и не поддаваться страху.
Главное осложнение сердечной астмы при длительном застое крови в легких – это обширный отек:
- при кашле начинает отделяться мокрота в небольших количествах;
- кожные покровы приобретают сероватый оттенок, появляется обильный холодный пот из-за нарушения терморегуляции;
- состояние, которое угрожает жизни больного, сопровождается сильной аритмией, тахикардией, розовой пеной изо рта. Кожа синеет из-за длительной нехватки воздуха. Больной не может дышать.
Поэтому уже при первых признаках кардиальной астмы нужно сразу вызывать врача, чтобы не доводить до заполнения альвеол жидкостью и удушья.
При прослушивании стетоскопом врач замечает хрипы в нижней части легких, специфические шумы в сердце и чрезмерное напряжение тех мышц спины и межреберных пространств, которые в обычном состоянии в процессе дыхания не участвуют.
Чтобы подтвердить диагноз «кардиальная астма», после купирования приступа врач назначает:
Для диагностики сердечной астмы достаточно результатов этих обследований. Дополнительно можно сдать анализ крови. Если приступ произошел на почве сердечной недостаточности, то в результатах будут видны последствия серьезных нарушений в работе кровеносной системы.
Первым пунктом алгоритма действий является звонок в скорую помощь с четким, быстрым и понятным описанием симптомов состояния больного. Затем меры по оказанию неотложной помощи при сердечной астме должны быть направлены на облегчение дыхания и восстановление работы сердечной мышцы.
Исход приступа во многом зависит от тех людей, которые находятся рядом с пациентом: в тяжелом состоянии больной редко может добраться до телефона, вызвать врача, открыть окно, не говоря уже об остальных мерах. Окружающие должны действовать быстро, четко и без паники:
- Первый пункт доврачебной помощи при сердечной астме – помочь пациенту сесть. Ноги опустить на пол, под спину организовать опору (подушки, спинка стула). При таком положении воздух лучше проникает в легкие и активизируется движение крови по большому кругу кровообращения в нижние конечности.
- Освободить грудную клетку больного от стесняющей одежды.
- Приток свежего воздуха поможет больному меньше паниковать. Поэтому открытое окно будет оптимальным вариантом. Иногда под рукой может оказаться баллон с кислородом – в этом случае он будет как нельзя кстати.
- Через 10 минут поместить ноги пациента в тепло: таз с водой, грелка, одеяло. Сухое или влажное тепло усилит приток крови в нижнюю половину тела и отток из верхней.
- При высоком давлении применяются препараты с сосудорасширяющим действием.
- Если давление высокое, а препаратов под рукой нет, накладывают жгут на бедро поверх одежды в 15 см от паха. Держат такой жгут не более 30 минут. Снимают, как только давление стабилизируется. Жгут уменьшает нагрузку на верхнюю половину тела, не пропуская кровь из большого круга кровообращения в сердце и далее в малый круг. Жгут может накладывать только человек, имеющий необходимые навыки. Неправильное наложение приводит к нарушению кровообращения и иннервации конечности.
- Избежать отека легких помогает вдыхание паров этилового спирта. Его достаточно нанести на вату, ткань или марлю и держать возле лица больного.
Бригада скорой помощи обеспечивает больного кислородной маской, вводит нейролептики внутримышечно для купирования панической атаки и сильные анальгетики, чтобы устранить сердечные боли. Одним из способов снизить давление является кровопускание.
В сложных случаях добавляются препараты для снижения уровня жидкости в организме (мочегонные). Препараты из группы гликозидов помогают снять спазмы сердечной мышцы и наладить ток крови. Экстренно проводится электрокардиостимуляция для выравнивания ритма.
Сразу после приезда бригады скорой помощи и купирования приступа больной либо остается на амбулаторном лечении, либо отправляется в стационар. Решение принимается врачами совместно с пациентом. Лучше соглашаться на госпитализацию, ведь в условиях больницы все обследования проведут быстрее, чем в поликлинике. В любом случае нельзя оставлять кардиальную астму без внимания. Приступ может повториться, когда и где это произойдет, неизвестно.
Лечение сердечной астмы комплексное. Сначала проводятся необходимые анализы и обследования. Врач-кардиолог оценит состояние сердца и легких после приступа и выберет тактику лечения.
Обычно при сердечной астме показаны лекарства, которые:
- устраняют отеки, выводят лишнюю жидкость из организма;
- укрепляют сердечную мышцу;
- восстанавливают ритм сердца и нормализуют давление.
Помимо лекарственных препаратов, назначается строгая диета. Рацион должен быть разнообразным, пища приготовлена с максимальным сохранением полезных веществ, витаминов и микроэлементов. Общие правила диеты таковы:
- практически полный отказ от соли;
- пища должна быть легкой, чтобы не задерживалась в организме: супы, мелкорубленые и пюрированные продукты, тушеные и приготовленные в пароварке овощи;
- как можно меньше жиров, подвергшихся тепловой обработке. Идеальными будут блюда отварные и на пару, совсем без масла;
- каши на воде и молоке;
- легкие молочные продукты;
- отварные яйца, свежие овощи и фрукты;
- питьевой режим умеренный. Сразу после приступа лучше ограничивать употребление жидкости (не более 1,5 л в сутки). В дальнейшем можно оставить стандартную норму — 2 л в день.
Не наедаться и не напиваться перед сном. От ужина до сна должно пройти 3 часа.
В первую очередь дальнейшее лечение фокусируется на устранении причины, которая вызвала приступ астмы. Если сердечная недостаточность была вызвана более серьезным заболеванием, врач назначает специфические препараты для его лечения и продолжает наблюдение. После обследования может выясниться, что пациенту необходима операция на сердце. Не стоит отказываться от этого шанса на полноценную жизнь.
Исход приступа сердечной астмы зависит от причин ее возникновения и от того, насколько серьезно отнесется сам пациент к своему состоянию. Выполнение всех рекомендаций кардиолога и прием всех прописанных лекарств в некоторых случаях – мера достаточная для того, чтобы приступ больше не повторился. Но все же этот синдром не возникает без серьезного заболевания, которое требует постоянного контроля, смены образа жизни и привычек.
Даже при общем отличном состоянии пациента прогноз остается неблагоприятным. Считается, что приступ может начаться в любой момент. Состояние, угрожающее внезапной смертью, требует тщательного контроля и бережного отношения пациента к своему здоровью.
Пациент с любыми болезнями сердца должен знать о риске возникновения сердечной астмы и принимать меры по ее профилактике.
В первую очередь нужно следить за состоянием сердца. Регулярное наблюдение у врача-кардиолога и выполнение всех его предписаний поможет выявить нарушения на ранних этапах. Даже если внешних проявлений сердечных болезней еще не возникало, здоровые люди должны раз в три года проходить диспансеризацию и проверять работу сердечной мышцы.
Здоровый образ жизни позволит сохранить здоровье:
- регулярный восьмичасовой сон;
- прогулки пешком на большие расстояния;
- физические нагрузки в соответствии с состоянием организма;
- отказ от вредных привычек.
При внимательном отношении к своему здоровью каждый сердечник может снизить риск возникновения этого синдрома до минимума.
источник
Симптомы таких болезней как сердечная и бронхиальная астма критически похожи и определиться с диагнозом трудно даже опытному врачу. Однако отличить приступ этих недугов – важнейшая задача, потому что эти разные болезни нуждаются в применении различных препаратов. Особенно это касается неотложной помощи.
Для ликвидации приступов БА категорически запрещено использовать наркотические анальгетики. Равносильным этому является использование адренергических медикаментов при приступе сердечной астмы (далее СА). Эти средства купируют приступ бронхиальной астмы, но не приносят абсолютно никакого результата при приступе сердечной. Чем быстрее врач определит отличие этих недугов и поставит правильный диагноз, тем успешнее будет лечение.
Краткое содержание статьи
Это болезнь не относится к самостоятельным, а лишь является последствием нарушений в работе сердца и сердечно-сосудистой системы в целом.
Среди причин можно выделить 8 основных заболеваний:
- Желудочковая тахикардия.
- Обширный инфаркт и прединфарктное состояние.
- Отрыв аневризмы.
- Ишемия и прочие нарушения кровотока миокарда.
- Гипертония с наличием кризов.
- Миокардит.
- Кардиомиопатия.
- Эндокардит.
Кроме дисфункций сердечно-сосудистой системы и сердца, в медицинской практике есть пациенты, у которых СА возникала в таких случаях:
- болезни почек;
- нерегулярные нагрузки на организм;
- инфицирование тяжелыми недугами (к примеру – пневмония);
- употребление наркотических и психотропных веществ;
- бронхиальная астма на запущенном этапе;
- нарушение психологического и эмоционального баланса;
- прединсультное состояние.
ВАЖНО! Если человек страдает ожирением и постоянными запорами, то он однозначно попадает в зону риска этого заболевания. Кроме того, беременные или родившие ребенка женщины в возрасте после 45 лет тоже могут приобрести СА.
Определить первопричину возникновения приступов сердечной астмы может исключительно специалист. Ведь возникать и проявляться этот недуг может абсолютно по-разному.
Если у больного выявлены нарушения в работе сердечно-сосудистой системы или обнаружены прочие серьезные заболевания, то особое внимание стоит уделить приступам сухого кашля. Ведь они присущи не только бронхиальной астме. Кроме того, нужно уделить внимание биохимическим процессам организма: их нарушения тоже сигнализируют о сердечной астме.
Приступ СА сопровождается тахикардией, слабым наполнением пульса и повышенным или пониженным давлением (см. базовый недуг). Причины сердечной недостаточности можно просмотреть при исследовании электрокардиограммы. Отличить сердечную астму от бронхиальной не составит труда в том случае, когда она проявляется типичными сигналами. Если приступы сопровождаются бронхоспазмом, то это затрудняет и запутывает отличие. Во избежание этого следует рассказать врачу о хронических недугах, аллергиях и патологиях легких.
Чтобы не допустить серьезных осложнений, нужно знать базовую симптоматику недуга, особенно если известно о сердечной недостаточности:
- Усиленное биение сердца с ощущением сдавливания в области груди.
- Нехватка кислорода и удушье.
- Одышка, психологическая неадекватность и учащенные вдохи ртом – все это присуще страху смерти.
- Облегчение состояния при принятии положения стоя или сидя.
- Обострение известных сердечных болезней.
Самыми распространенными причинами возникновения этого недуга являются инфекции дыхательных путей и вдыхание или употребление аллергенов. Среди аллергенов лидирующее место занимают:
- пыль бытовая;
- клещи пылевые;
- растительная пыльца;
- шерсть домашних питомцев;
- бытовая химия;
- пищевые продукты (шоколад, орехи и др.).
Наличие аллергенов или инфекций отягощают течение бронхиальной астмы, делают выход затрудненным, свистящим и хрипящим. В этом состоит одно из отличий бронхиального недуга от сердечного, ведь при приступе сердечной астмы пациент может свободно вдохнуть.
ВАЖНО! Это заболевание характерно для более молодого возраста, что обусловлено перенесением бронхитов, пневмоний и прочих серьезных болезней в детстве.
| Признаки | Бронхиальная астма | Сердечная астма |
|---|---|---|
| Анамнез | Хронические неспецифические заболевания легких, повторные пневмонии, аллергия | Болезни сердечно-сосудистой системы, приводящие к левожелудочковой сердечной недостаточности |
| Характер одышки | Экспираторная (затруднен выдох) | Смешанная |
| Вынужденное положение | Сидя или стоя с фиксированным плечевым поясом | Ортопноэ (вынужден сидеть) |
| Цианоз | Диффузный | Периферический |
| Тип грудной клетки | Эмфизематозная | Не изменена |
| Перкуссия легких (простукивание) | Коробочный звук | Притупление звука в нижних отделах легких |
| Аускультация легких (выслушивание) | Ослабленное везикулярное дыхание. Сухие свистящие хрипы | Ослабленное везикулярное дыхание. Влажные мелкопузырчатые не звонкие хрипы |
| Перкуссия сердца | Абсолютная тупость сердца отсутствует или уменьшена. Границы относительной сердечной тупости достоверно определить не удается | Абсолютная тупость сердца не изменена или увеличена. Левая граница относительной сердечной тупости смещена кнаружи |
| Аускультация сердца | Тоны сердца ослаблены, ритмичны | Тоны сердца ослаблены, тахикардия, часто ритм галопа аритмии |
| Мокрота | Слизистая, скудная, вязкая, стекловидная, содержит эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена, выделяется в конце приступа | Серозная, розовая, пенистая, жидкая (при альвеолярном отеке легкого), может содержать сидерофаги (“клетки сердечных пороков”) |
| ЭКГ | Отклонение электрической оси сердца вправо нагрузка на правое предсердие | Отклонение электрической оси влево, гипертрофия левого желудочка, признаки ишемии миокарда, аритмии |
♦ Приступы бронхиальной и сердечной астмы сопровождаются попаданием плазмы крови в легкие. Однако происхождение мокроты абсолютно разное: при приступе бронхиальной астмы мокрота попадает в легкие из-за сверхусилий работы правого желудочка сердца, а при сердечной – из-за недостаточного функционирования левого желудочка сердца.
Эти факты осложняют симптоматику заболеваний, однако болезни все равно нужно как можно раньше отличить друг от друга. Главные факторы для отличия недугов можно найти в анамнезе. Основное отличие заболеваний состоит в их первопричинах и возрастном цензе. Для бронхиальной – это бронхиты и воспаления легких в детском возрасте, а для сердечной – недуги сердечно-сосудистой системы в более зрелом возрасте.
♦ Второе отличие – это разный характер дыхания. В отличии от бронхиальной, где трудно выдохнуть, при СА наоборот трудно вдохнуть.
♦ Третье отличие заключается в различной локации хрипов при прослушивании. Влажные хрипы в нижних отделах легких присущи сердечному заболеванию, в то время как для приступов второго характерны сухие хрипы на выходе.
Только правильное отслеживание симптоматики и диагностирование болезни позволит избежать осложнений в течении недуга, а следовательно жизнь и здоровье больного будут в безопасности.
Честно говоря я не знала, что астма бывает бронхиальной и сердечной. Прочитав статью я так поняла, что их легко перепутать, а неуместное лечение может привести к летальному последствию. Тут говорится, что сердечная астма может проявляться при запущенном виде бронхиальной астмы. Задается вопрос, а как назначают терапию в данном обстоятельстве? Что нужно излечить первостепенно? Еще меня интересует одно, какое из этих заболеваний может передаватья генетически или формироваться еще в зародыше?
источник
Сердечная астма – острая левожелудочковая недостаточность, обусловленная застоем крови в малом круге кровообращения и интерстициальным отеком легких. Приступы сердечной астмы сопровождаются ощущением острой нехватки воздуха, ортопноэ, надсадным сухим кашлем, цианозом лица, тахикардией, повышением диастолического АД, возбуждением, страхом смерти. Диагноз сердечной астмы основан на оценке клинических симптомов, данных осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ. Приступ сердечной астмы купируется с помощью нитроглицерина, наркотических анальгетиков, гипотензивных и мочегонных препаратов, кровопускания, наложения венозных жгутов на конечности, кислородотерапии.
Сердечная (кардиальная) астма – клинический синдром, характеризующийся внезапными приступами инспираторной одышки, перерастающей в удушье. В кардиологии сердечная астма относится к тяжелым проявлениям острой недостаточности левых отделов сердца, осложняющей течение ряда сердечно-сосудистых и других заболеваний. При сердечной астме отмечается резкое снижение сократительной способности миокарда и застой крови в системе малого круга кровообращения, приводящие к острым нарушениям дыхания и кровообращения. Сердечная астма может предшествовать развитию альвеолярного отека легких (нередко молниеносного), часто приводящего к летальному исходу.
Сердечная астма может быть связана с непосредственным поражением сердца или развиваться на фоне некардиогенных заболеваний и состояний. Причинами сердечной астмы могут быть первичная острая или хроническая (в стадии обострения) левожелудочковая недостаточность. Сердечная астма может осложнять течение различных форм ИБС (в т.ч. острого инфаркта миокарда, нестабильной стенокардии), постинфарктного и атеросклеротического кардиосклероза, острого миокардита, послеродовой кардиомиопатии, аневризмы сердца. Пароксизмальные формы артериальной гипертензии с высокими подъемами АД и чрезмерным напряжением миокарда левого желудочка, приступы мерцательной аритмии и трепетания предсердий являются потенциально опасными в плане развития сердечной астмы.
К сердечной астме нередко приводят декомпенсированные митральные и аортальные пороки сердца (митральный стеноз, аортальная недостаточность), связанные с препятствием для оттока крови. Нарушению кровотока в левых отделах сердца может способствовать наличие крупного внутрипредсердного тромба или внутриполостной опухоли сердца — миксомы.
Развитие сердечной астмы могут вызывать инфекционные заболевания (пневмония), поражение почек (острый гломерулонефрит), острое нарушение мозгового кровообращения. К факторам, провоцирующим возникновение приступа сердечной астмы, относятся неадекватная физическая нагрузка, сильное эмоциональное напряжение, гиперволемия (при внутривенном введении большого количества жидкости или ее задержке, лихорадке, беременности), обильный прием пищи и жидкости на ночь, переход в горизонтальное положение.
Механизм развития приступа сердечной астмы связан с затруднением внутрисердечной гемодинамики в левых отделах сердца, приводящим к избыточному кровенаполнению легочных вен и капилляров и внезапному повышению гидростатического давления в малом круге кровообращения. Вследствие увеличения проницаемости стенок капилляров происходит активный выход плазмы в ткань легких (в первую очередь в периваскулярные и перибронхиальные пространства) и развитие интерстициального отека легких. Это нарушает вентиляцию легких и ухудшает нормальный газообмен между альвеолами и кровью.
Определенную роль в развитии клинических симптомов сердечной астмы играют нейрорефлекторные звенья регуляции дыхания, состояние мозгового кровообращения. Вегетативная симптоматика, сопутствующая приступу сердечной астмы, развивается при возбуждении дыхательного центра в результате нарушения его кровоснабжения или рефлекторно, в ответ на импульсы из различных очагов раздражения (например, с корня аорты).
Предвестниками приступа сердечной астмы могут быть появившиеся в предшествующие 2-3 суток одышка, стеснение в груди, покашливание при небольшой физической нагрузке или переходе в горизонтальное положение. Приступы сердечной астмы чаще наблюдаются ночью, во время сна вследствие ослабления адренергической регуляции и увеличения притока крови в систему малого круга в положении лежа. В дневное время приступ сердечной астмы обычно связан с физическим или нервно-психическим напряжением.
Обычно приступы сердечной астмы возникают внезапно, заставляя больного проснуться от ощущения острой нехватки воздуха и нарастания одышки, переходящей в удушье и сопровождающейся надсадным сухим кашлем (позднее — с небольшим отделением прозрачной мокроты). Во время приступа сердечной астмы больному трудно лежать, он принимает вынужденное вертикальное положение: встает или садится в постели, опустив вниз ноги (ортопноэ); дышит обычно через рот, с трудом говорит. Состояние больного сердечной астмой возбужденное, беспокойное, сопровождается чувством панического страха смерти. При осмотре наблюдается цианоз в области носогубного треугольника и ногтевых фаланг, тахикардия, повышение диастолического АД. При аускультации могут отмечаться сухие или скудные мелкопузырчатые хрипы, преимущественно в нижних участках легких.
Продолжительность приступа сердечной астмы может быть от нескольких минут до нескольких часов, частота и особенности проявления приступов зависят от специфики основного заболевания. При митральном стенозе приступы сердечной астмы наблюдаются редко, так как застою в капиллярах и венозном русле малого круга кровообращения препятствует рефлекторное сужение легочных артериол (рефлекс Китаева).
При развитии правожелудочковой недостаточности приступы сердечной астмы могут исчезнуть совсем. Иногда сердечную астму сопровождает рефлекторный бронхоспазм с нарушением бронхиальной проходимости, что осложняет дифференциальную диагностику заболевания с бронхиальной астмой.
При длительном и тяжелом приступе сердечной астмы появляется «серый» цианоз, холодный пот, набухание шейных вен; пульс становится нитевидным, падает давление, больной ощущает резкий упадок сил. Трансформация сердечной астмы в альвеолярный отек легких может происходить внезапно или в процессе нарастания тяжести заболевания, о чем свидетельствует появление обильной пенистой, с примесью крови мокроты, влажных мелко- и среднепузырчатых хрипов над всей поверхностью легких, тяжелого ортопноэ.
Для правильного назначения лекарственной терапии важно дифференцировать приступ сердечной астмы от приступа удушья при бронхиальной астме, остром стенозе гортани, от одышки при уремии, медиастинальном синдроме, истерическом припадке. Установить точный диагноз помогают оценка клинических проявлений сердечной астмы, данные объективного осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ.
Аускультация сердца во время приступа сердечной астмы затруднена из-за наличия дыхательных шумов и хрипов, но все же позволяет выявить глухость сердечных тонов, ритм галопа, акцент II тона над легочным стволом, а также признаки основного заболевания — нарушение ритма сердца, несостоятельность клапанов сердца и аорты и др. Отмечается частый, слабого наполнения пульс, повышение, а затем снижение АД. При выслушивании легких определяются единичные или рассеянные сухие (иногда единичные влажные) хрипы.
На рентгенограмме грудной клетки при сердечной астме отмечаются признаки венозного застоя и полнокровия в малом круге, понижение прозрачности легочных полей, расширение и нерезкость корней легких, появление линий Керли, свидетельствующих об интерстициальном отеке легких. На ЭКГ во время приступа сердечной астмы наблюдается снижение амплитуды зубцов и интервала ST, могут регистрироваться аритмии, признаки коронарной недостаточности.
При сердечной астме, протекающей с рефлекторным бронхоспазмом, обилием свистящих хрипов и повышенной секрецией мокроты, для исключения бронхиальной астмы учитывают возраст первого проявления заболевания (при сердечной астме – пожилой возраст), отсутствие у больного аллергологического анамнеза, хронических воспалительных заболеваний легких и верхних дыхательных путей, наличие острой или хронической сердечно-сосудистой патологии.
Несмотря на то, что приступ сердечной астмы может купироваться самостоятельно, ввиду высокого риска развития отека легких и угрозы жизни больного необходимо экстренное оказание медицинской помощи на месте. Проводимые терапевтические мероприятия должны быть направлены на подавление нейрорефлекторного возбуждения дыхательного центра, снижение эмоционального напряжения и разгрузку малого круга кровообращения.
Чтобы облегчить течение приступа сердечной астмы, больному необходимо обеспечить максимальный покой, удобное полусидячее положение со спущенными ногами, организовать горячую ножную ванну. Показан прием нитроглицерина сублингвально с повторами каждые 5-10 мин. или нифедипина с обязательным мониторингом АД до субъективного облегчения состояния.
При сердечной астме с сильной одышкой и болевым синдромом применяются наркотические анальгетики. В случае угнетения дыхания, бронхоспазма, хронического легочного сердца, отека мозга, они могут быть заменены нейролептаналгетиком — дроперидолом.
Методом срочной разгрузки малого круга кровообращения при артериальной гипертензии и венозном застое является кровопускание (300–500 мл крови). При отсутствии противопоказаний возможно наложение на конечности жгутов, сдавливающих вены и искусственно создающих венозный застой на периферии (продолжительностью не более 30 мин. под контролем артериального пульса). При сердечной астме показаны длительные повторные ингаляции кислорода через этиловый спирт (с помощью носовых катетеров или маски, при отеке легких – ИВЛ), способствующие уменьшению отека легочной ткани.
При развитии приступа сердечной астмы проводится коррекция АД гипотензивными средствами и мочегонными препаратами (фуросемид), Практически во всех случаях сердечной астмы необходимо в/в введение растворов сердечных гликозидов — строфантина или дигоксина. Эуфиллин может быть эффективен при смешанной форме астмы сердечной и бронхиальной, при митральном стенозе за счет расширения коронарных сосудов и улучшения кровоснабжения миокарда. При сердечной астме с нарушением ритма сердечной деятельности применяется электроимпульсная терапия (дефибрилляция). После купирования приступа сердечной астмы проводится дальнейшее лечение с учетом причины заболевания.
Исход сердечной астмы в значительной степени определяется основной патологией, приводящей к развитию приступов удушья. В большинстве случаев прогноз сердечной астмы неблагоприятный; иногда комплексное лечение основного заболевания и строгое соблюдение больными ограничительного режима позволяют предупреждать повторные приступы, поддерживать относительно удовлетворительное состояние и даже работоспособность на протяжении нескольких лет.
Профилактика сердечной астмы состоит в своевременном и рациональном лечении хронической ИБС и сердечной недостаточности, артериальной гипертензии, предупреждении инфекционных заболеваний, соблюдении водно-солевого режима.
источник
Сердечная астма — это острая недостаточность работы левого желудочка, которая характеризуется застойными процессами малого круга кровообращения.
Заболевание очень часто сопровождается отеками в легких. Астматические сердечные приступы способны сопровождаться острой недостаточностью кислорода, мучительным непродуктивным кашлем, учащением пульса, посинением носогубного треугольника, подъемом АД, повышенной возбудимостью и страхом перед смертью.
Важно отметить, что астма, как самостоятельное заболевание, не угрожает жизни пациента, однако в случае развития острого приступа, когда не оказана своевременная доврачебная помощь, способен развиться отек легких. Эти осложнения являются достаточно серьезными и способны привести к смерти пациента.
Острая сердечная недостаточность способна появиться в результате любого кардиологического заболевания.
Особенно часто ее вызывают следующие причины:
- различные пороки сердца, особенно при стенозе митрального клапана. В этом случае заметно сужается просвет между желудочком и левым предсердием, что препятствует нормальному току крови;
- нередко ДИФ наблюдается у людей пожилого возраста, которые на протяжении многих лет страдают от ревматических заболеваний;
- причиной может стать инфаркт миокарда острой формы;
- кардиосклероз и нарушения ритма сердца;
- ДИФ подтверждает развитие сердечной астмы у пациентов, страдающих гипертоническими заболеваниями, особенно, когда наблюдаются гипертонические кризы;
- спровоцировать острый приступ могут хроническая форма стенокардии, а также сердечные аневризмы;
- острая недостаточность способна возникнуть в результате неправильного питания и присутствия вредных привычек (алкоголь, никотин и т.д.), а также несоблюдение режима отдыха и труда.
Патогенез астмы предусматривает развитие симптоматики в результате сильного психоэмоционального стресса или серьезной физической нагрузки у всех вышеперечисленных категорий пациентов.
Кроме того, астматические приступы возможны у беременных женщин на фоне присутствующих кардиологических проблем. Сердечная недостаточность может появиться у взрослых пациентов во время лихорадочного состояния.
Дифференциальный диагноз (ДИФ) выявляется во время полного обследования пациента, когда признаки сердечной астмы выявляются в результате основного заболевания.
Наиболее часто развитие сердечной астмы сочетается с аритмиями, которые можно прослушать во время аускультации.
Для острой астмы характерно присутствие учащение пульса с резкими перепадами артериального давления. Наполнение пульса при этом достаточно слабое. Причины недостаточности способны подействовать на результаты электрокардиограммы. В этом случае, возможно, выявить коронарную недостаточность.
При ДИФ сердечной астмы могут возникнуть вопросы при наличии бронхоспазма. В этом случае одышка и свистящие сухие хрипы способны стереть характерную картину. Поэтому рекомендуется выявить аллергический анамнез, чтобы исключить другие заболевания с патологиями в легких.
Если одышка своевременно купируется доврачебной помощью с применением гликозидов, это может указывать, что пациент страдает от сердечной недостаточности или мерцательной аритмии, что подтверждает дифференциальный диагноз (ДИФ).
Некоторые пациенты способны перепутать бронхиальную астму с сердечной. Чаще всего вызывают такие ошибки некоторые симптомы сердечной астмы.
Как правило, при этих заболеваниях присутствует одышка, переходящая в удушье. Но отличие этих заболеваний заключается в том, что причины бронхиальной астмы, куда входит и одышка, появляются в результате спазмов и отека слизистой оболочке бронхов. При сердечной форме — одышка возникает вследствие недостаточно эффективной работы кровообращения.
Алгоритм главных различий острой сердечной и бронхиальной астм определяется следующими проявлениями: сердечная астма выражается характерными признаками, поэтому отличить её от других форм не сложно. ДИФ со статусом «сердечная астма» устанавливается, если выдох достаточно легкий. При этом выслушиваются отдаленные хрипы, и наблюдается вздутие легкого.
Устанавливая диагноз, следует обращать внимание на основные проявления заболевания, спровоцировавшего сильнейшее удушье. Кардиальная астма протекает с кардиологическими болями, нефритами, гипертонией. Бронхиальная астма характеризуется заболеваниями легочной системы.
При уточненном ДИФ, различается и дыхательная деятельность. Сердечная астма выражается затруднениями при вдохе. Развитие бронхиальной астмы затрудняется выдохом и сопровождается хрипами. Сердечная астма сопровождается стрессовым состоянием и нервным напряжением всего организма.
Алгоритм развития сердечной астмы зависит от степени тяжести ее развития и причин, которые ее спровоцировали. В случае, когда одышка и впоследствии удушье сопровождается редким кашлем, пациенты не придают особого значения приступам и через некоторое время засыпают, не предприняв никаких мер.
Такое отношение может отрицательно повлиять на здоровье, и в дальнейшем следующие приступы могут протекать намного тяжелее. Чтобы наладить алгоритм борьбы с болезнью, необходимо знать распространенные симптомы сердечной астмы, особенно после того, как проведена полная диагностика.
Сердечная недостаточность чаще всего проявляется следующими признаками:
- увеличенная ритмичность приступов;
- клинические симптомы выражаются учащенным сердцебиением, которое сопровождается сжатием в области груди;
- наблюдается одышка, удушье;
- психологическая боязнь смерти, когда наступает приступ сердечной астмы;
- приступообразный кашель без выделения мокроты;
- сердечная астма и отек легких могут сопровождаться ротовым дыханием, которое бывает до 30 раз в течение 1 минуты;
- положительные изменения общего состояния, когда меняется поза (сидя, стоя).
Чаще всего одышка начинается ночью. Острая форма развивается внезапно и протекает наиболее тяжело, требуя квалифицированного вмешательства.
Первая помощь при сердечной астме предусматривает алгоритм специальных действий:
- доврачебная помощь предусматривает максимальное успокоение человека и вызов врача;
- если присутствует одышка необходимо дать пациенту 2 ингаляционные дозы Сальбутамола, Астмопента и т.д. для снятия острого бронхоспазма;
- обеспечение доступа свежего воздуха, открыв окно и расслабив одежду больного;
- для того чтобы одышка максимально нейтрализовалась можно увлажнить помещение. Это позволит снизить аллергенную природу приступа;
- доврачебная помощь позволяет воспользоваться такими средствами, как Алмагель или Активированный уголь. Эти препараты адсорбируют токсины и обладают обволакивающим свойством;
- для того чтобы улучшить отхождение мокроты рекомендуется дать больному подогретые щелочные растворы (боржоми, соль вместе с собой в равных пропорциях и т.д.);
- при высоком АД можно дать пациенту препараты валерианы, которая обладает гипотензивным и коронорасширяющим воздействием. Компоненты валерианы присутствуют в таких лекарственных средствах, как Корвалол, Валокормид, Валоседан, Валокордин, Валедрин, Кардиовален, Валидол. Эти лекарства можно использовать, когда оказывается доврачебная помощь больному.
Своевременно оказанная доврачебная помощь позволяет сделать благоприятный прогноз на выздоровление. Такой алгоритм действий направлен на максимальное облегчение состояния пациента.
Патогенез возникновения сердечной астмы рекомендует ее лечить непосредственно в специализированном кардиоцентре или других клиниках, где может быть проведена качественная диагностика и оказана квалифицированная неотложная помощь при сердечной астме.
Алгоритм действий предполагает выяснение причин развития приступа, после чего назначаются медикаментозные средства. При необходимости пациенту показана оперативная хирургия.
Лечение сердечной астмы предполагает определенную диету и дозированные физические нагрузки.
Кроме того, могут назначаться компоненты валерианы, которые оказывают благоприятное нейрорегулирующее воздействие на сердечную мышцу, активизируя проводящую функцию. Экстракт валерианы может приниматься в таблетках и растворах. Вытяжки из валерианы назначаются при невротических расстройствах сердечной деятельности. Однако следует учитывать, что максимальный эффект достигается в результате систематического употребления.
Некоторые пациенты считают, что сердечная астма эффективно лечится народными способами при помощи трав. История подтверждает, что иногда возможно лечить астму в совокупности с народными средствами. Однако дозировка и время лечения народными средствами подбирается только лечащим врачом. Нужно помнить, что лечение сердечной астмы народными средствами не может заменить лекарственные средства. Этот метод можно использовать, как альтернативный.
Приступ сердечной астмы в клинических условиях купируется внутривенным введением 0,5-1% раствором морфина или лекарственной смесью Фентанила и Атропина. При тахикардии показаны 1% р-р Димедрола и 2,5% р-р Пипольфена. Можно заменить эту смесь 2% раствором Супрастина.
Алгоритм мер предупреждения появления сердечной астмы, прежде всего, предусматривает, чтобы проводилась обязательная профилактика заболевания.
Основной проблемой являются сердечные расстройства, поэтому рекомендуется выполнять определенные меры:
- Профилактика предупреждения астматического сердечного приступа предусматривает ведение здорового образа жизни и выполнение дозированной физической нагрузки.
- Рекомендуется придерживаться полноценного питания с минимальным присутствием высококалорийных продуктов. В ежедневный рацион следует включать больше свежих овощей и фруктов.
- Пациент должен контролировать массу тела и эмоциональное состояние.
- Необходимо отказаться от вредных привычек (курение, алкоголь, наркотические вещества и т.д.).
- После установленного ДИФ, рекомендуется систематическое посещение врача даже при отсутствии жалоб со стороны пациента.
Если ДИФ выявила негативные проявления, указывающие на сердечную недостаточность, необходимо своевременно принимать назначенные врачом лекарства и вспомогательные компоненты. Когда алгоритм профилактических мероприятий по своевременному оказанию неотложной помощи во время приступа выполнен правильно, прогноз на выздоровление, как правило, благоприятный. >>> Читайте о том, сколько живут астматики
источник
Сердечно-сосудистые заболевания занимают первое место по частоте встречаемости среди населения. Сердечная астма является осложнением различных заболеваний сердца и представляет собой грозное состояние, требующее немедленной госпитализации в лечебное учреждение.
Сердечная астма – внезапно возникающие сильные приступы удушья, связанные с резким снижением сократительной функции сердца и застоем крови в лёгких, обычно начинаются в ночное время. Это состояние не является отдельной болезнью, а выступает как осложнение различных заболеваний.
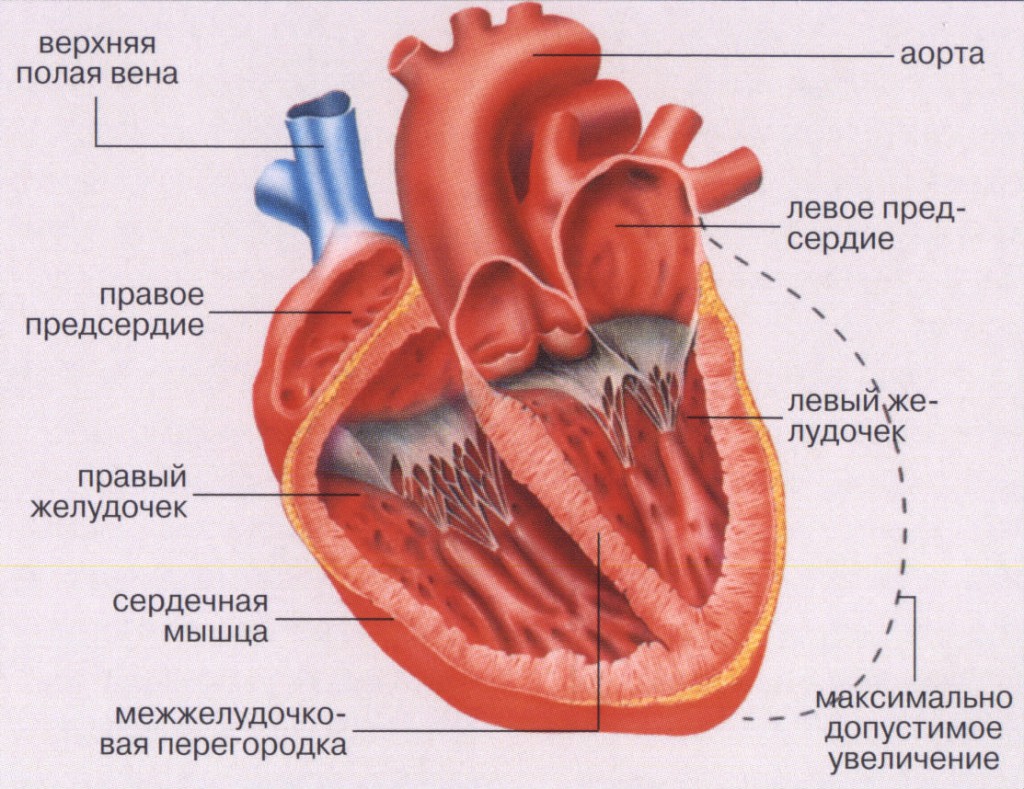
Сердце представляет собой полый мышечный орган, в который кровь поступает из венозных сосудов и перекачивается в артериальную систему. Оно располагается в грудной клетке, за грудиной, преимущественно слева. Стенка сердца состоит из 3 слоёв:
- эндокард – внутренняя выстилка, представлена эндотелиальными клетками;
- миокард – собственно мышечный слой, состоящий из кардиомиоцитов. Это особые клетки, которые обеспечивают безостановочную работу сердца. В предсердиях 2 мышечных слоя, а в желудочках – три, благодаря чему выталкивается кровь из полостей;
- эпикард – наружный слой, представлен серозной оболочкой.
Полость сердца представлена четырьмя камерами, из которых 2 предсердия и 2 желудочка. Левый желудочек и левое предсердие являются левым отделом сердца – в них находится артериальная кровь. А правое предсердие и правый желудочек – правый отдел с венозной кровью. Эти отделы разделены между собой перегородкой, которая между предсердиями тоньше, чем между желудочками.
В сердце имеются створчатые клапаны. Слева располагается двустворчатый (митральный) клапан между левым предсердием и левым желудочком, а справа трёхстворчатый.
Кровь из желудочков поступает в артерии: из левого в аорту, а из правого в лёгочный ствол, который затем делится на лёгочные артерии. Между желудочками и артериями также расположены клапаны – так называемые полулунные, благодаря которым обеспечивается ток крови в одном направлении.
В правое предсердие впадают полые вены – верхние и нижние, а в левое – лёгочные вены.
В организме различают 3 типа сосудов:
- артерии – сосуды, которые несут кровь от сердца;
- капилляры – самые мелкие сосуды с тонкими стенками, благодаря им происходит газообмен в тканях;
- вены – сосуды, несущие кровь к сердцу.
Эти сосуды образуют 2 круга кровообращения:
- Большой круг – начинается в левом желудочке, дальше артериальная кровь попадает в аорту и распределяется по всему организму по артериям. Затем они разделяются на капилляры, в которых кислород поступает в ткани, а углекислый газ – в кровь. Кровь становится венозной. Дальше по венозным сосудам она попадает в сердце, через верхнюю и нижнюю полую вену. На этом большой круг кровообращения заканчивается.
- Малый круг (лёгочный) – начинается в правом желудочке, затем венозная кровь идёт в лёгочные артерии, откуда в лёгочные капилляры, где получает кислород и превращается в артериальную. Далее по системе лёгочных вен впадает в левое предсердие. Так заканчивается малый круг кровообращения.
Затем из левого предсердия кровь устремляется в левый желудочек, откуда вновь начинается большой круг кровообращения.
Сердечный цикл складывается из 3 стадий:
- систола предсердий, то есть их сокращение;
- систола желудочков;
- диастола – расслабление сердечных камер.
Методика наложения венозных жгутов:
- необходимо больному постоять 10 минут, после этого накладывают жгуты на ноги и на одну руку (они могут быть изготовлены из подручных средств – колготки, повязки);
- на нижние конечности следует накладывать в 20 сантиметрах от паховой складки. Под резину нужно подложить полотенце либо одежду больного;
- на руку следует накладывать в верхней трети плеча, также с подкладкой под жгутом;
- сила натяжения должна быть такой, чтобы сохранялся пульс на артериях;
- через каждые 20 минут следует менять положение жгутов на руке и ногах по часовой стрелке;
- важно следить за состоянием кожи ниже наложенного жгута – если кожа очень бледная и синюшная, то следует ослабить натяжение.
- Оксигенотерапия – подача увлажнённого кислорода через носовой катетер.
- Наркотические анальгетики – морфин вводится для устранения болевого синдрома и одышки. Он вызывает расширение венозных сосудов и в меньшей степени расширение артерий, что ведёт к уменьшению отёка лёгких. Также морфин приводит к снижению частоты сердечных сокращений, что тоже имеет важную роль в лечении сердечной астмы.
- Вазодилататоры – группа препаратов, действие которых направлено на уменьшение застоя в лёгких.
- Нитраты – вызывают расширение венозных сосудов, при этом не влияют на сократительную функцию сердца. Применяют нитроглицерин, нитроспрей, изосорбида динитрат. Эти препараты должны приниматься под строгим контролем артериального давления, так как могут вызывать выраженное его снижение.
- Нитропруссид натрия рекомендуется использовать у больных с тяжёлой сердечной недостаточностью или при митральном пороке сердца. При инфаркте миокарда их применение нежелательно, так как возможно проявление синдрома коронарного «обкрадывания» — это такой феном, когда снижается кровоснабжение в поражённых участках, а в здоровых – увеличивается, в результате чего усугубляется некроз миокарда.
- Несиритид – препарат, вызывающий мощную дилатацию (расширение) вен и артерий и мягко увеличивающий сократительную способность сердца. Применяется при острой декомпенсации хронической сердечной недостаточности.
Препараты, улучшающие метаболизм миокарда. Сердечные гликозиды:
Противопоказаниями к применению гликозидов являются:
- выраженная брадикардия – состояние, характеризующееся снижением частоты сердечных сокращений меньше 50 ударов в минуту;
- желудочковые аритмии – пароксизмальная желудочковая тахикардия – так как может быть желудочковая асистолия (остановка сердца);
- атриовентрикулярная блокада – нарушение проведения электрических импульсов из предсердий в желудочки, приводящее к нарушению ритма сердца.
Мочегонные препараты – применяются при задержке жидкости в организме. Они оказывают одновременно сосудорасширяющее действие и уменьшают сосудистое сопротивление в лёгких. Эффект от мочегонных препаратов достигается очень быстро – 5 — 30 минут. Из этой группы применяется:
- фуросемид – его необходимо применять под контролем калия и магния, так как он вымывает их из организма;
- торасемид – самый эффективный и современный препарат, способствует меньшей потере калия, чем при применении фуросемида.
Антикоагулянты – показаны больным с инфарктом миокарда, мерцательной аритмией, и т. д. Эта группа препаратов улучшает текучесть крови и предотвращает образование повторных тромбов. Применяют:
- гепарин;
- низкомолекулярные гепарины – эноксапарин, фраксипарин, далтепарин.
Заболевания, вызывающие сердечную астму и требующие хирургического вмешательства:
- кардиогенный шок при инфаркте миокарда;
- дефект межжелудочковой перегородки после инфаркта миокарда;
- разрыв стенки левого желудочка;
- аневризма аорты или её расслоение и разрыв;
- острая митральная недостаточность;
- эндокардит – воспаление внутренней выстилки сердца;
- острая аортальная недостаточность;
- острая декомпенсация кардиомиопатии.
Механические средства поддержания миокарда:
- ВАБК – внутриаортальная баллонная контрпульсация – методика, в основе которой лежит механическое нагнетание крови в аорту с помощью специального насоса во время диастолы, что обеспечивает временное замещение функции сердца. Применяется при кардиогенном шоке.
- Средства для поддержки желудочков – это специальные насосы, применяются непродолжительное время до операций по восстановлению функции сердца.
Трансплантация сердца – хирургическая операция, суть которой состоит в замене сердца больного человека на здоровое сердце.
Показания к трансплантации возникают обычно:
- при тяжёлом остром миокардите;
- послеродовой кардиомиопатии;
- обширном инфаркте миокарда, когда существует плохой прогноз после манипуляций по восстановлению кровоснабжения.
В первую очередь, сердечную астму нужно дифференцировать от бронхиальной астмы. Приступ бронхиальной астмы характеризуется затруднённым выдохом, также наблюдаются свистящие хрипы, которые слышны даже на расстоянии. Мокрота вязкая, трудноотделяемая.
Сердечной астме предшествуют сердечно-сосудистые заболевания, а при бронхиальной астме – хронические бронхиты, повторные пневмонии.
Приступы при бронхиальной астме снимаются ингаляторами со бронхоспазмалитиками, а при сердечной астме – эффекта от них нет.
Иногда приступ сердечной астмы может проходить самостоятельно без какого-либо медицинского лечения. Но даже, несмотря на это, существует высокий риск перехода сердечной астмы в отёк лёгких. Необходима экстренная госпитализация в лечебное учреждение.
Прогноз при сердечной астме зависит от заболевания, приведшего к развитию данного синдрома. В большинстве случаев он неблагоприятный, но, в основном, своевременное лечение и соблюдение врачебных рекомендаций позволяет предупредить повторные приступы, поддерживать удовлетворительное состояние пациента.
Профилактика сердечной астмы заключается в лечении и профилактике заболеваний, приводящих к развитию данного состояния: лечение ишемической болезни сердца, хронической сердечной недостаточности, артериальной гипертонии, болезни почек.
- нормализация режима труда и отдыха;
- умеренное количество физической нагрузки – лучше всего подходит ежедневная ходьба в течение 30 мин;
- ограничение от стресса и нервного переутомления;
- отказ от курения;
- ежедневный контроль АД и пульса;
- соблюдение диеты, направленной на снижение потребления соли, а также ограничение приёма жидкости и тяжёлой пищи.
Сердечная астма – синдромокомлекс, который является начальной стадией такого грозного состояния, как отёк лёгких. Очень важно своевременное его выявление и предотвращение в самом начале.
Сердечная астма может быть осложнением множества заболеваний и состояний, что представляет собой определённые трудности в диагностике и лечении данного синдрома. В любом случае при возникновении симптомов отёка лёгких важно незамедлительное обращение и госпитализация в больницу. Дорога каждая минута.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
источник