Бронхиальная астма является недугом с хроническим течением. Она опасна для жизни больного из-за приступов удушья и оказывает существенное воздействие на работу сердца, сосудистой и дыхательной систем. Такое действие обусловлено приступами бронхиальных спазмов, которые вызывают сбои в дыхании, отеками слизистых оболочек и увеличением секреции слизи в бронхиальном дереве.
Данное заболевание встречается очень часто – им поражено до 10% всего населения планеты. При этом особую категорию риска составляют дети – бронхиальная астма диагностируется у 12-15% маленьких пациентов. Заболевание может классифицироваться по множеству признаков, поэтому выделяют разные виды, формы и фазы. Эффективность терапии и прогноз зависят во многом от степени тяжести недуга.
Бронхиальную астму относят к категории заболеваний, провоцируемых аллергической реакцией на отдельные раздражители, в результате чего нарушается дыхание пациента. Спазм бронхов, отечность их слизистых оболочек, усиление секреции слизи приводит к уменьшению поступления в легкие кислорода, вследствие чего происходит удушье.
Возникает заболевание чаще всего из-за чрезвычайной чувствительности к аллергенам, которые в большом количестве присутствуют во внешней среде. Часто встречается тяжелая форма, которую приобретает бронхиальная астма из-за отсутствия квалифицированного лечения.
Основа недуга – гиперреактивность бронхов при воздействии внешних раздражителей. Это очень сильная реакция, сопровождающаяся сужением просвета при формировании отека и продуцировании слизи в большом количестве. К таким процессам приводит несколько групп факторов. Во-первых, это причины внутреннего происхождения, которые обусловливают прогрессирование недуга:
- генетические предпосылки – присутствие в кругу родственников лиц, страдающих подобным недугом или аллергиями;
- чрезмерная масса тела, поскольку при ожирении диафрагма расположена высоко, а легкие вентилируются в недостаточной степени;
- половая принадлежность – мальчики больше предрасположены к болезни из-за узости просветов бронхов, хотя в зрелом возрасте недугу больше подвержены женщины.
Во-вторых, существуют факторы внешнего происхождения, которые провоцируют развитие заболевания. Это аллергены, которые вызывают реакцию организма в области бронхиального дерева:
- частицы пыли в помещении;
- продукты и отдельные ингредиенты – шоколад, морепродукты, молочные продукты, орехи и т. д.;
- шерсть домашних любимцев, птичьи перья;
- плесень или грибки в помещениях;
- медикаментозные средства.
Не является редкостью аллергическая реакция на несколько типов раздражителей. При этом не следует забывать и о триггерах, т. е. факторах, которые могут непосредственно провоцировать спазмы в бронхах. К ним относят:
- дым при курении табачных изделий;
- слишком высокие физические нагрузки;
- разное по частоте и регулярности взаимодействие со средствами бытовой химии – порошками, парфюмерными продуктами, чистящими средствами;
- вещества-загрязнители окружающей среды, например выхлопы автомобилей, выбросы промышленных предприятий;
- особенности климатических условий – чрезмерно сухой или холодный воздух;
- инфекционные недуги респираторного типа.
Бронхиальная астма во многих случаях может развиваться как обычный бронхит, и не все врачи сразу идентифицируют недуг. Среди симптомов выделяются:
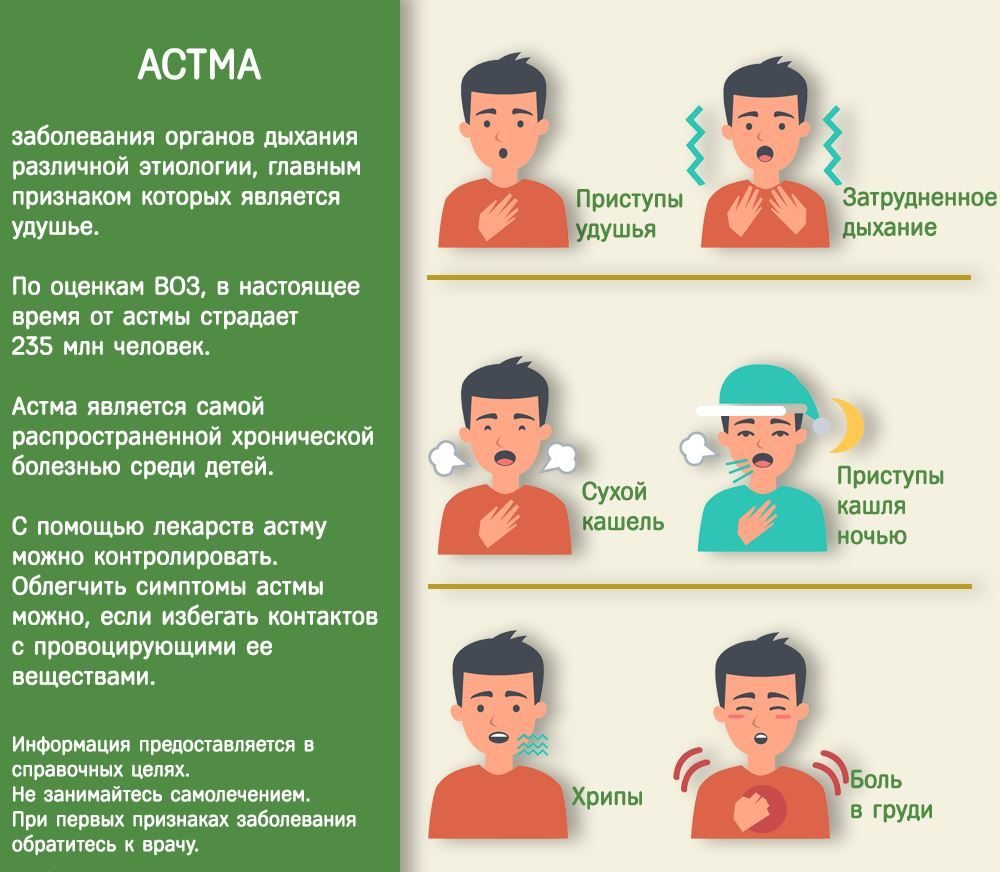
- приступы удушья;
- сильная одышка, сопровождающаяся кашлем;
- затрудненное дыхание со слышимыми свистами и хрипами;
- ощущение тяжести в груди.
Эти типичные признаки недуга могут самопроизвольно исчезать. В некоторых случаях они устраняются вследствие приема медикаментов с противовоспалительным эффектом. Симптомы могут проявляться вариативно, однако характерной для заболевания является повторяемость обострений под действием аллергенов, вследствие повышения влажности воздуха, снижения температуры или больших нагрузок.
При бронхиальной астме возникают приступы, сопровождающиеся удушьем и кашлем. Их провоцируют воспалительные процессы иммунного характера, которые активизируются под действием аллергенов или из-за поражения организма возбудителями респираторных заболеваний.
На следующем этапе продуцируются биологически активные вещества, происходит изменение тонуса мышц бронхов, что сопровождается нарушением их функций. Результатом становятся развитие отека слизистой оболочки бронхов, изменение количества выделяемого секрета при одновременно происходящих спазмах гладкой мускулатуры.
Во время приступа астмы увеличивается вязкость выделяемого секрета, который начинает закупоривать просветы бронхов. Продвижение воздуха по ним становится затрудненным. Сложность выдоха провоцирует проявление одышки экспираторного характера. Именно на этот специфический признак недуга следует обращать внимание в первую очередь. Результатом становится появление свистов и хрипов при дыхании.
При отсутствии лечения может развиваться тяжелая форма бронхиальной астмы — становится более выраженной симптоматика и усложняется купирование приступов удушья. Поэтому своевременная диагностика и адекватное лечение становятся залогом быстрого облегчения состояния больного, увеличения длительности периода ремиссии. Чтобы оценить степень бронхоспазма, применяются разнообразные методы, например:
- спирография, оценивающая объемные характеристики дыхания;
- пикфлоуметрия для измерения максимальной объемной скорости выдоха.
Заниматься самолечением при бронхиальной астме недопустимо, поскольку это может вызвать осложнения, а приступ удушья способен привести даже к летальному исходу. Устранить приступ собственными силами можно исключительно в случаях недуга атопического типа, когда проблема провоцируется цветением растительности во время отдельных сезонов.
Особенность течения заболевания состоит в том, что на раннем этапе оно не всегда может точно диагностироваться. Часто ставится ложный диагноз «бронхит», а поэтому адекватное лечение в этот период не назначается. Все терапевтические усилия оказываются безрезультатными.
Течение недуга характеризуются сменяющимися периодами обострения и временного затишья (ремиссии). При этом важно правильно оценить тяжесть заболевания. Сделать это можно при помощи нескольких параметров:
- число наблюдающихся приступов ночью в течение недели;
- общее число приступов, которые возникают днем на протяжении недели;
- частота и длительность применения лекарственных средств с краткосрочным эффектом типа «бета2-агонисты»;
- проблемы со сном и ограничения в физической активности пациента;
- значения параметров ОФВ1 и ПОС и их динамика при обострении недуга;
- изменения показателя ПОС на протяжении суток.
Тяжесть недуга может быть разной, поэтому при классификации бронхиальной астмы выделяют такие виды:
- недуг с интермиттирующим типом течения (периодический);
- заболевание персистирующего типа с легким течением;
- персистирующая астма с проявлениями средней тяжести;
- тяжелая астма персистирующего типа.
Бронхиальная астма легкой степени может иметь интермиттирующее течение. В этом случае обострения недуга являются краткосрочными, возникающими эпизодически. Длительность составляет несколько часов, но может достигать и нескольких суток.
Дневные проявления удушья в виде одышки или кашлевого синдрома возникают реже 1 раза в течение 1 недели. А вот ночью приступ может случиться до 2 раз за 30 дней. Скорость выдоха на пиковом уровне равна 80% от базового нормального значения. Суточные колебания скорости не превышают 20%.
Во время ремиссии астма в такой форме никак не проявляется, симптомы попросту отсутствуют, благодаря чему функционирование легких остается в норме.
Обычно приступы начинаются вследствие непосредственного взаимодействия с аллергенами. Также может быть обострение из-за простудных недугов. Пациенты отмечают, что обострение случается после бытовых работ, связанных с уборкой в помещении или на улице.
Вдыхание пыльцы растений, общение с животными, действие запахов или дыма от сигарет становятся провокаторами приступа. В этом случае особых изменений в состоянии пациента не наблюдается, активность не падает, речь не изменяется. Однако на некоторые признаки стоит обратить внимание:
- увеличенная длительность выдоха;
- тяжелое дыхание;
- появление слабых свистов во время выдоха;
- дыхание становится более жестким, возникают признаки хрипов;
- сердцебиение ускоряется.
В данной форме недуг выявляется недостаточно часто. Это обусловлено рядом факторов:
- Невыраженность симптоматики и отсутствие существенных изменений в самочувствии приводит к игнорированию признаков самими больными.
- Эпизодическая астма по своей симптоматике схожа с другими недугами, поражающими органы дыхания.
- Провоцирующие факторы оказывают смешанное воздействие – заболевание становится результатом действия аллергенов и инфекционных болезней.
Постановка диагноза проводится при помощи обследований:
- общих анализов крови и мочи;
- кожных аллергопроб;
- рентгенологического исследования органов грудной полости;
- оценки функциональных параметров внешнего дыхания под воздействием бета2-агонистов.
Для легкого течения бронхиальной астмы в данной форме характерна скорость выдоха на пиковом уровне до 80% от первоначального базового уровня. На протяжении 24 часов данный показатель может меняться в пределах 30%. Приступы удушья, сопровождающиеся кашлем и одышкой, происходят не более 1 раза в день, но могут быть реже – всего 1 раз в неделю.
Ночные приступы случаются не чаще двух раз в течение 30 дней. Проявляющиеся симптомы, связанные с обострением недуга, непосредственно влияют на работоспособность пациента, могут снижать активность в течение дня, ухудшать сон ночью.
Астма в среднетяжелой форме проявляется симптоматикой, которая негативно воздействует на активность больного в течение дня и его сон в ночной период. Если дневные приступы происходят практически ежедневно, то ночью удушье наблюдается не реже 1 раза в течение недели. Пиковая скорость при выдохе составляет 60-80% от требуемого уровня.
Для астмы средней тяжести характерны следующие особенности:
- показатели проходимости бронхов существенно ухудшены – дыхание приобретает жесткость, отмечается отдышка, выдох затруднен;
- слышны четкие хрипы;
- в процессе кашля может выделяться мокрота;
- грудная клетка бочкообразная, при перкуссии слышен коробочный звук;
- нагрузка физического характера сопровождается одышкой;
- симптомы заболевания проявляются и в период отсутствия приступа.
Приступы удушья случаются часто, они могут угрожать жизни. Пациент испытывает сильный страх, его кожный покров бледнеет, а носогубный треугольник приобретает оттенок синюшности. Во время приступа человек наклоняется вперед и опирается руками, например, о стол, при дыхании используется дополнительная мускулатура.
Астма носит смешанный характер. Провоцирующими факторами выступают триггеры в виде аллергических раздражителей и инфекции. Обострения достаточно частые, приступы могут повторяться каждый день и каждую ночь. Пиковая скорость при выдохе не превышает 60% от нормы. Колебания могут превышать 30%.
Состояние больного очень тяжелое. Физическая активность ограничена, бронхоспазмы проявляются в спонтанной форме без видимых причин. Обострения отличаются высокой частотой и интенсивностью. Тяжелое течение бронхиальной астмы не поддается контролю со стороны пациента. Для мониторинга состояния каждый день проводится пикфлоуметрия.
Приступ характеризуется рядом проявлений:
- нарушения дыхания;
- устойчивая тревожность, нарастание паники, страха, появление холодного пота;
- вынужденная поза пациента;
- свистящие звуки при дыхании, которые можно услышать на расстоянии;
- повышение артериального давления и появление тахикардии;
- сильные хрипы сухого или влажного типа при дыхании.
Терапия астмы тяжелого течения не всегда эффективна, а поэтому может наблюдаться развитие астматического статуса, когда необходимо применение специальных аппаратов для поддержания жизненно важных процессов. Причиной такого состояния могут быть:
- массированное воздействие аллергена;
- присоединение ОРВИ;
- передозировка бета2-агонистами;
- резкое изменение лечения, отказ от гормональных средств.
Астматический статус развивается, если приступ не удается купировать на протяжении 6 часов. При этом содержание кислорода в крови падает, происходит накопление углекислого газа, прекращается выведение мокроты из бронхов. Лечение проводится исключительно в стационарных условиях.
Эффективность терапии интермиттирующей астмы зависит от правильности лечения. На ранних стадиях требуется создать условия для предотвращения прогрессирования недуга и максимального увеличения периодов ремиссии. Врачи назначают бета2-агонисты с коротким периодом действия, а также теофиллины. Цель – купирование приступов и предотвращение ухудшения состояния.
Препараты назначаются в форме ингалятора или таблеток для перорального приема. Обычно их употребляют перед нагрузками или до взаимодействия с раздражающими компонентами. Для повышения эффективности лечения пациенту рекомендуется изменить образ жизни. Антивоспалительные средства обычно не применяются.
Больные астмой в легкой персистирующей форме уже требуют серьезного ежедневного лечения. Профилактика обострений проводится с помощью кортикостероидов в форме ингаляторов, а также препаратов с кромогликатом натрия, недокромилом, теофиллинов.
Дозировка кортикостероидов на начальном этапе составляет 200-500 мкг в сутки. При прогрессировании недуга дозу повышают до 750-800 мкг ежедневно. Перед сном следует использовать бронходилататоры продолжительного действия.
Больные астмой средней персистирующей степени вынуждены каждый день принимать бета2-агонисты и противовоспалительные медикаментозные препараты. Такая комплексная терапия позволяет предотвратить ухудшение состояния пациента. Назначаются беклометазона дипропионат, а также другие ингаляторы-аналоги, содержащие кортикостероиды.
Дозировка — 800-2000 мкг (в каждом случае — подбирается индивидуально!). Однако и без употребления бронходилататоров длительного действия не обойтись. Они оказываются незаменимыми при ночных приступах. В курс терапии включаются теофиллины.
При тяжелом течении бронхиальной астмы курс терапии направлен на смягчение симптоматики. Назначают прием таких препаратов:
- Кортикостероиды в больших дозах. Приемлемой на начальном этапе дозой считается та, что обеспечивает контроль симптоматики. После появления эффекта дозировка часто уменьшается. Врачи назначают глюкокортикостероиды системного действия. Форма этих препаратов различна – это могут быть ингаляторы с аэрозолем, таблетки, капли.
- Бронхолитики. К этим препаратам относятся средства разных групп. Предпочтение отдается метилксантинам и бета2-агонистам. Дадут определенный эффект холинолитики.
- Нестероидные противовоспалительные средства. Использование данных медикаментов связано со смешанной этиологией недуга – астма возникает из-за аллергенов, физических нагрузок, климатических условий. Применяют препараты с кромогликатом или недокромилом натрия.
Лечение тяжелой астмы проводится с использованием лекарств, которые часто обладают существенными побочными эффектами и противопоказаниями. В большинстве случаев лечение ведется в условиях стационара.
Для детей характерна атопическая форма недуга. Она непосредственно связана с аллергическими проявлениями. Провоцирующим фактором выступают проблемы с питанием в течение первых лет жизни и условия окружающей среды. В этот период требуется:
- обеспечить регулярное и непрерывное грудное вскармливание новорожденных;
- вводить прикорм не раньше, чем малыш достигнет 6-месячного возраста, причем необходимо исключать продукты, которые могут вызвать аллергию;
- создать наилучшие условия для жизни и развития малыша;
- исключить воздействие провоцирующих аллергию факторов, например, сигаретного дыма или агрессивной бытовой химии;
- своевременно диагностировать и лечить болезни органов дыхания у малышей.
Взрослые пациенты сталкиваются с астмой как осложнением болезней органов дыхания в хронической форме или последствием длительного воздействия вредных условий окружающей среды – табачного дыма, выхлопов авто, промышленных выбросов. Поэтому следует своевременно исключить эти факторы и начать лечение болезней системы дыхания.
Важно принимать меры, направленные на уменьшение тяжести недуга и предотвращение обострения. Это особенно важно, если у пациентов диагностирована бронхиальная астма в тяжелой степени. Для этого целесообразно исключить контакт с аллергеном, который предварительно надо точно выявить. Чтобы уменьшить вредное воздействие аллергенов, следует:
- регулярно проводить влажную уборку, не реже 1-2 раз в 7 дней;
- в жилье астматиков исключить наличие ковровых изделий, мягкой мебели, предметов, на которых может оседать пыль;
- стирать постельное белье еженедельно с использованием горячей воды и хозяйственного мыла;
- применять чехлы для подушек или матрацев;
- уничтожать насекомых;
- не включать в рацион продукты, провоцирующие аллергическую реакцию организма.
Все указанные меры помогут не допустить развитие недуга и повысить эффективность терапии.
В комплекс мероприятий включаются действия по предотвращению аллергических реакций и недугов органов дыхательной системы.
Они особенно важны для лиц со склонностью к аллергии, а также людей в состоянии предастмы, когда заболевание еще не развилось. Профилактические мероприятия необходимы для:
- лиц с наследственной предрасположенностью к астме;
- пациентов с аллергическими реакциями;
- лиц с иммунологически доказанной сенсибилизацией.
Им нужна терапия, направленная на десенсибилизацию, с использованием препаратов противоаллергического действия.
источник
Многие люди страдают от различных патологий дыхательных путей, которые иногда перетекает в хроническую форму. Интермиттирующая бронхиальная астма, которая также называется эпизодической, относится к одной из таких патологий. Основная причина появления заболевания заключается в том, что у человека может быть слишком высокая чувствительность бронхов к различным раздражителям. На фоне этого происходят воспалительные процессы, из-за чего пациенты страдают от приступов удушья.
Если своевременно не заняться лечением данной патологии, то может произойти серьезный отек, из-за которого бронхи значительно увеличится в размерах. Помимо этого у людей наблюдаются и другие проблемы с дыханием, требующие внимания специалистов.
Для того чтобы понять, насколько серьезная степень данной патологии, специалисты обращают внимание на несколько показателей. В первую очередь учитывается, как часто симптоматика проявляется у человека в течение недели в ночное время. Полученные данные необходимо соотнести с проявлениями недуга днем.
Также учитывается наличие вялости и возможных нарушений со сном. Кроме этого специалисты рассматривают абсолютные показатели так называемой пиковой скорости выхода и относительные параметры симптоматики.
Если говорить о видах данной патологии, то существует инфекционно-зависимая и атопическая форма бронхиальной астмы. Если речь идет о первой разновидности, то чаще всего причиной появления данного недуга является вирусная инфекция. Происходит повреждение слизистой оболочки, находящейся в бронхах. Это приводит к повышенной чувствительности рецепторов. Из-за активности раздражителей, которые человек получает вместе с вдыхаемым воздухом, происходят сильные сокращения мышечных стенок бронхов. Это вызывает бронхоспазм.
При атопической форме патологии речь идет о конкретном аллергене, которой влияет на организм, приводя к более тяжелой стадии развития заболевания. Исходя из этого, существует несколько видов степеней тяжести недуга.
На начальном этапе развивается интермиттирующая форма бронхиальной астмы, которая носит эпизодический характер. Это означает, что симптоматика недуга беспокоит человека реже 1 раза в 7 дней. Обычно пациенты жалуются на недолгие обострения, которые вызывают проблемы со сном. В промежутках, когда приступ прекращается, человек испытывает облегчение, а его легкие начинает нормально функционировать.
В процессе течения легкой бронхиальной астмы интермиттирующего типа показатели пиковой скорости выхода редко превышает 80 % от нормы. При этом суточные колебания составляют порядка 20 % или меньше. Это означает, что на данной стадии заболевание будет проявляться только в том случае, если пациент непосредственно соприкасается с аллергеном или провоцирует приступы сильной физической нагрузкой.
На этом этапе развития легкой интермиттирующей бронхиальной астмы мало кто обращает внимание на неприятную симптоматику. Если в этот период человек обратится за помощью, то купировать приступы будет намного проще. Если недуг продолжит развиваться, то это приведет к новой фазе.
Бронхиальная интермиттирующая астма персистирующего течения характеризуется тем, что симптоматика начинает проявляться более двух раз в неделю. При этом человек начинает мучиться от приступов в ночное время. Далее развитие патологии продолжается.
На третьей стадии проявляется персистирующая бронхиальная астма средней тяжести. В этом случае пациент жалуется на сильные приступы удушья, которые, преимущественно, возникают в дневное время. Наблюдаются проблемы со сном и невозможность выполнения привычных ранее физических мероприятий. Иногда припадки происходят в ночное время, чаще одного раза в неделю.
В этом случае пациентам необходимо принимать препараты, которые способны купировать приступы. Если подобные средства оказываются неэффективными, то недомогания переходят в персистирующую тяжелую стадию. В этом случае обострения начинают происходить на протяжении всего дня. Человек страдает от симптомов серьезной дыхательной недостаточности. Ночью случается один и более приступов.
Если речь идет о проявлениях детской астмы, в этом случае у малышей чаще всего наблюдается свист во время дыхания. Как правило, бронхиальная астма у совсем юных пациентов чаще всего вызывается появлением вирусных инфекций в нижних дыхательных путях. Если данная проблема будет игнорироваться, то это может спровоцировать обострения заболевания, из-за чего есть риск развития новых патологий.
Как правило, среди основных симптомов специалисты выделяют сильную одышку, сухой и малопродуктивные кашель. В некоторых ситуациях у человека даже возникает рвота. При этом усиливается шум дыхания. Симптоматика может проявляться преимущественно в ночное или дневное время.
При интермиттирующей бронхиальной астме состояние человека может меняться в течение суток. Очень важно своевременно обратиться к специалисту. Если у больного наблюдается атопическая форма БА, то в этом случае помимо стандартной симптоматики будут добавляться аллергические реакции. Как правило, они проходят после исключения контакта с раздражителем.
Если речь идет о женщинах, находящихся в положении, то в этом случае клиническая картина будет совсем немного отличаться. Беременные пациентки также жалуются на приступы удушья, но при этом они отмечают, что им становится сложнее делать глубокие вдохи, а выдох становится затрудненным и длинным.
У некоторых женщин перед развитием классической симптоматики интермиттирующей бронхиальной астмы проявляется сильный кашель, частое чихание, появляются кожные высыпания. Для того чтобы облегчить дыхание, представительницам прекрасного пола необходимо принять позу ортопноэ. Это означает, что дама садится, наклоняется вперед и приподнимает плечи.
При приступах речь становится прерывистой. Во время кашля может отходить мокрота, что иногда приводит к рвоте. Также отмечается учащенное сердцебиение, и в некоторых ситуациях цианоз кожи.
Как правило, во время дыхания у человека, страдающего бронхиальной астмой, наблюдается задействование вспомогательной мускулатуры. Это значит, что он приподнимает также плечевой пояс и брюшной пресс. На вдохе начинают сильно раздуваться крылья носа. Поэтому одышка может быть спровоцирована даже вещами, которые не являются аллергенами. Например, астматический приступ может начаться от запаха табачного дыма, из-за резкого парфюма или вдыхания выхлопных газов.
Если заболевание протекает в тяжелой форме, то в этом случае пациент жалуется на появление болей в нижних отделах грудины. Это связано с тем, что из-за постоянного душащего кашля, диафрагма вынуждена испытывать постоянное перенапряжение. Подобные приступы завершаются спонтанно или после приема медикаментозных средств.
При течении легкой бронхиальной астмы атопической формы интермиттирующего типа в первую очередь выполняются стандартные мероприятия для установления данного недуга. На первом этапе больному необходимо сдать кровь на анализы. Также изучается моча и мокрота.
После этого выполняется рентгенография грудной клетки. Исследуется внешнее дыхание. Дополнительно рекомендуется посетить аллерголога. Он должен взять кожные пробы и определить, есть ли в крови человека специфический иммуноглобулин. Если заболевание не требует экстренного лечения, то есть время на то, чтобы провести специальные провокационные мероприятия для того, чтобы протестировать различные вещества, которые могут вызывать аллергические реакции. Однако нужно понимать, что такие исследования нельзя назвать безопасными, поэтому проводиться они должны исключительно в стационарных условиях.
Также при возникновении атопической бронхиальной астмы интермиттирующего типа очень важно во время общения с врачом детально рассказать о симптоматике. Иногда диагностические исследования становятся бессильными, если человек забывает уточнить том, что в течение дня или ночи характеристики его дыхания меняются.
Показатели суточных колебаний очень важны при исследовании функции дыхательных путей. Только при предоставлении полной информации врач сможет оценить чувствительность человеческого организма к возможным аллергенам. Также в процессе диагностики оцениваются и симптомы бронхиальная астмы. Лечение зависит от показателей объема форсированного выдоха и пиковой скорости.
Дополнительно проводятся специальные ингаляции, после которых показатели снова измеряются, и специалист определяет, насколько они соответствуют друг другу. Нужно понимать, что от бронхиальной астмы невозможно избавиться. Данная патология остается с человеком на всю жизнь. Однако благодаря терапевтическим мероприятиям можно купировать приступы и значительно облегчить существование человека. Кроме этого, сегодня в продаже можно найти специальные приборы, которые помогают контролировать состояние пациента в домашних условиях. Однако лучше всего своевременно проходить рентгенографию и отмечать любые изменения в медицинском учреждении.
Как правило, при возникновении этой разновидности недуга пациентов редко оставляют в стационаре. Это объясняется тем, что нет никакого смысла удерживать больного в медицинском учреждении, так как на данной стадии развития патологии большую часть терапевтических мероприятий он может проводить в домашних условиях.
Лечение больных интермиттирующей бронхиальной астмой включает в себя комплекс мероприятий, направленных на выяснение основных причин, которые повлияли на развитие воспалительных процессов. Как правило, в качестве терапевтических мер чаще всего используются кортикостероиды. Препараты этого типа можно использовать в течение длительного периода. Однако даже несмотря на это, стоит проявить осторожность по отношению к данным медикаментозным средствам. Если у человека наблюдается эпизодическая астма, то данные медикаменты принимать не всегда целесообразно.
Если спазмы происходят на фоне воздействия того или иного аллергена, то помощь при бронхиальной астме окажут такие средства как «Недокромил» и препараты на основе кромгликата натрия. Данные лекарства отличаются высокой эффективностью и в том случае, если спазмы вызываются физическими нагрузками, нахождением на холодном воздухе и другими факторами. При появлении одышки в ночное время врач прописывает b2-агонисты.
Интермиттирующая бронхиальная астма не требует использования серьезных лекарственных средств. Однако под рукой у больного всегда должен быть b2-агонисты краткого действия. Данное средство незаменимо в ситуации сильного удушья, которое вызвано аллергеном или сильными физическими нагрузками. При лечении данной патологии обязательно учитывается стадия. Если речь идет об эпизодическом проявлении, то лечение больше носит профилактический характер. Это означает, что человек выполняет мероприятия, которые помогают избежать серьезных приступов.
Соответственно, помощь при бронхиальной астме пациент может оказать себе самостоятельно. Однако это не означает, что больной может забыть дорогу в медицинское учреждение. Обязательно необходимо проходить обследования и следить за развитием недуга.
Очень важно следить за течением развития патологии, так как бронхиальную астму невозможно полностью вылечить. В последнее время все больше специалистов предпочитают использовать тяжелые препараты даже на 1 стадии проявления патологии. Однако в этом случае дозировка препаратов должна быть минимальной.
Считается, что благодаря этому можно получить полный контроль над развитием легкой атопической бронхиальной астмы интермиттирующего течения. Такой подход действительно имеет право на существование, однако нужно понимать, что более агрессивные препараты могут негативно сказаться на работе других органов и систем. Поэтому предварительно нужно пройти полное обследование и убедиться в том, что данная терапия относительно безопасна для человека.
Если говорить о рекомендациях, бронхиальная астма на данной стадии отличается легким недомоганием. От него можно избавиться, если принять 3-4 раза b2-агонисты короткого действия. Эти мероприятия нужно осуществить в течение часа. Если пиковая сила выхода составляет более 80 % от нормальных показателей, то в этом случае рекомендуется использовать специальный прибор под названием пикфлоуметр.
Благодаря этому аппарату намного проще определить эффективность того или иного препарата. Снижение приступов должно произойти в течение нескольких часов. Если состояние больного стабилизировалось, то в этом случае рекомендуется продолжить прием лекарственных средств с периодичностью 1 раз в 4 часа на протяжении следующих 2 дней.
Рассматривая симптомы и лечение бронхиальной астмы, стоит уделить внимание ее острой и хронической стадии. В первом случае на фоне недуга может развиться астматический статус. Это означает, что приступы одышки будут более длительными, и снять их при помощи ингаляционных процедур невозможно. Происходит тяжелая обструкция бронхов густой слизью, из-за чего дыхательная недостаточность становится более серьезной. Есть даже риск того, что человек задохнется.
Также при развитии хронической стадии заболевания у больного может наблюдаться устойчивость к препаратам бета-адреномиметикам. Подобное часто провоцируется самими пациентами. Это объясняется тем, что проведя одну ингаляцию, они не дожидаются получения положительного эффекта, и начинают использовать дополнительные лекарственные средства. Это приводит к тому, что в организме быстрее формируется устойчивость к ним. Вместо того, чтобы стимулировать рецепторы, препараты вызывают обратную реакцию.
Также есть риск развития астматической комы. Это объясняется тем, что из-за того, что происходят резкие нарушения газового состава, состояние может перерасти в более тяжелую форму. Если говорить об острых осложнениях, то к ним стоит отнести спонтанный пневмоторакс. Это означает, что во время приступа воздух не выходит из легочных тканей. Дополнительно происходит сильное давление, которое приводит к его выходу в плевральную область. В этом случае пациент ощущает сильный болевой синдром в грудине. Кроме того, появятся симптомы легочной недостаточности.
Главной целью данных мероприятий является контроль заболевания. Очень важно, чтобы пациент придерживался назначенной терапии и не занимался самолечением. Нельзя допускать передозировки препаратов. При своевременном лечении и купировании приступов, пациент сможет избежать осложнений.
Если говорить об общих профилактических мероприятиях, то для предупреждения бронхиальной астмы интермиттирующего типа необходимо постараться избегать любых контактов с аллергенами. Также больной должен отказаться от курения и употребления горячительных напитков.
Так как стресс оказывает негативное влияние и вызывает учащенное дыхание и сердцебиение, то стоит постараться избегать ситуаций, в которых человек будет испытывать нервное напряжение.
В помещении, где находится больной, должна постоянно проводиться влажная уборка. Пыль оказывает негативное влияние, особенно при приступах астмы. Если у больного наблюдается аллергическая реакция на шерсть животных, то не стоит заводить домашних питомцев. Также важно, чтобы помещение периодически проветривалось. От освежителей воздуха и разнообразных дезодорантов стоит отказаться. Если человек проживает в местности с плохой экологией, то стоит задуматься о переезде в более благоприятное место.
Также важно придерживаться правильного питания. Из рациона стоит исключить вредную пищу и отдавать предпочтение свежим фруктам и овощам.
Не рекомендуется принимать противовоспалительные средства нестероидного типа. Особенно это касается аспирина. Тем не менее важно следить за состоянием своего здоровья и вовремя лечить респираторные вирусные инфекции. Пациентам с подобным диагнозом нужно периодически проходить осмотр. По возможности рекомендуется пройти санаторно-курортный курс лечения.
источник
Персистирующее течение бронхиальной астмы относится к самой распространенной форме заболевания.
Астматические заболевания классифицируются по частоте развития симптоматики и тяжести течения. Для выяснения степени заболевания проводится анализ действия лекарственных препаратов кратковременного воздействия и объем форсированного выдоха.
Персистирующая форма астматического заболевания, в зависимости от тяжести проявлений разделяется на 4 степени, развитие которых определяется в зависимости от симптоматики. Такое распределение наиболее удобно и позволяет точно провести диагностику и нейтрализовать негативное воздействие.
- К первой степени относится легкая форма интермиттирующей астмы. Она сопровождается одышкой, хрипотой и кашлем. Такая симптоматика проявляется 1 раз в неделю. Ночью приступ возникает не чаще, чем 4 раза в квартал. Межприступный период характеризуется отсутствием симптомов. Показатели работы легочной системы в норме.
- Во второй степени бронхиальной астмы с персистирующим течением, симптоматика заболевания может появляться 2 раза в течение месяца. Ночью приступы почти не возникают. При этой стадии развития астмы нарушается естественная активность пациента. Отмечается постепенное нарастание легочной недостаточности.
- К третьей степени заболевания относится астма средней тяжести. Симптомы заболевания проявляются практически ежедневно, сопровождаясь сильными приступами. В этот период времени пациент вынужден ежедневно принимать бета г-адреномиметики краткого воздействия. Приступы нарушают привычный образ жизни больного, нарушая ночной сон и препятствуя выздоровлению.
- Четвертое место занимает наиболее осложненная форма бронхиальной астмы. При этой стадии отмечается постоянная боль, повторы приступов удушья и мучительный непродуктивный кашель. Пациент страдает от бессонницы, в связи с чем, нарушается биологический жизненный ритм. Эта форма заболевания требует обязательной госпитализации с дальнейшей терапией в стационарных условиях.
Следует отметить, что определить степень тяжести астматического заболевания, основываясь на симптомы, можно до начала первых лечебных процедур. В противном случае необходимо учитывать интенсивность проводимой терапии.
Персистирующая бронхиальная астма, как правило, носит эпизодическое течение и характеризуется кратковременными приступами, а также их отсутствием в промежутке между обострениями.
Астма характеризуется нарастающим обострением симптоматики и снижением активности используемых бронхорасширяющих средств. Тяжелое течение бронхиальной астмы иногда способно привести к гипоксии.
Нестабильное развитие заболевания отмечается у пациентов с характерными лечебными мероприятиями. Однако и среди таких больных возможно неадекватное течение бронхиальной астмы, сопровождающееся развитием острыми приступами с возможными осложнениями. Таким примером является аспириновая астма, которая развивается в ответ на прием НПВП.
Бронхиальная астма переходит в хроническое течение в случаях, когда болезни невозможно контролировать с помощью ингаляций и возникает острая необходимость в применении системных стероидных препаратов.
Присутствие бронхиальной симптоматики в легкой или средней степени заболевания может быть связано с рядом провоцирующих факторов, среди которых могут быть физические нагрузки и непосредственное контактирование с аллергеном.
Чаще всего бронхиальная астма сопровождается следующими проявлениями:
- клокотание в грудной области и хрипы;
- мучительный кашель с минимальным количеством мокроты;
- невозможность нормальной дыхательной функции;
- присутствие сдавливания в области груди.
При нарастании симптоматики течение заболевания осложняется и требует проведения экстренных медицинских мероприятий.
Риск появления персистирующей астмы обусловлен следующими причинами:
- генетическая предрасположенность;
- превышение иммуноглобулиновых тел в организме;
- курение любой формы;
- ОРВИ;
- деятельность, связанная с вредными производствами;
- избыточная масса тела.
Персистирующее развитие астмы способно развиться в результате многих факторов. Немаловажное значение имеет уровень гормонов в организме и наличие хронических инфекционных очагов. Поэтому необходимо своевременное лечение сопутствующих заболеваний во избежание обострений бронхиальной астмы.
Как правило, атопическая бронхиальная астма развивается у детей младше 10 лет. У детей младше 5 лет диагностика выполняется при помощи бронхографии.
Наиболее вероятными причинами заболевания у детей являются:
- генетическая наследственность, особенно со стороны матери;
- аллергическая реакция на лекарственные средства, продукты питания;
- наличие в анамнезе ребенка диатеза;
- легкое проявление обструктивного синдрома во время ОРВИ, так как у детей респираторно вирусные инфекции способны наиболее часто спровоцировать бронхиальную астму с непродуктивным приступообразным кашлем;
- у детей часто может встречаться астматический синдром при физической нагрузке (астма физического усилия), поэтому появление сильной одышки после физических упражнений должно насторожить родителей.
При любой тяжести заболевания у пациентов могут возникнуть осложнения: от легких до угрожающих жизни. На начальном этапе заболевания они могут протекать бессимптомно. Это развитие бронхиальной астмы у детей раннего возраста наиболее опасно.
Важно отметить, что у большинства детей к моменту полового созревания бронхиальная симптоматика может исчезнуть. Однако в 205 случаев у детей, страдающих от персистирующей астмы в раннем возрасте, возможны рецидивы в зрелом возрасте. У детей, страдающих «аспириновой астмой», шансов на выздоровление гораздо меньше.
Важно отметить, что у большинства детей к моменту полового созревания бронхиальная симптоматика может исчезнуть. Однако в 205 случаев у детей, страдающих от персистирующей астмы в раннем возрасте, возможны рецидивы в зрелом возрасте. У детей, страдающих «аспириновой астмой», шансов на выздоровление гораздо меньше.
Важно отметить, что у большинства детей к моменту полового созревания бронхиальная симптоматика может исчезнуть. Однако в 205 случаев у детей, страдающих от персистирующей астмы в раннем возрасте, возможны рецидивы в зрелом возрасте. У детей, страдающих «аспириновой астмой», шансов на выздоровление гораздо меньше.
При тяжести бронхиальной астмы выясняется подробный анамнез у пациента на наличие такой симптоматики, как свистящее и шумное дыхание, ночной кашель и т.д.
Визуальное диагностирование при кратковременных улучшениях не выявляет характерной для астмы симптоматики. Аускультация при развитии приступа определяет длительность выдоха и свистящее дыхание. При тяжелом приступе астмы наблюдается цианоз и вовлечение в дыхательную деятельность дополнительных грудных мышц. Астматическое заболевание необходимо различать с сердечной недостаточностью, для которой характерны сердечные шумы.
К главному диагностическому способу определения заболевания относится спирометрия, которая выявляет дыхательную функциональность. Кроме того, при отсутствии явных симптомов рекомендуется провести провокацию с гистамином, а также проверить реакцию при физической нагрузке.
- исследование анализа крови на выявление эозинофильного числа;
- выявление иммуноглобулина группы Е ;
- проведение кожных аллергологических проб.
Кроме того, для исключения пневмонии и возникновения хронических обструктивных бронхитов, назначается рентгенография грудной клетки.
Все виды астматических заболеваний, в том числе атопическая астма, предусматривают пятиступенчатую терапию:
- 1 — кратковременные приступы заболевания требуют применения лейкотриенового модификатора;
- 2 – в легкой персистирующей форме рекомендовано добавлять ингаляционную кортикостероидную терапию;
- 3 – среднетяжелая персистирующая стадия заболевания требует дополнительного приема агонистов длительного воздействия;
- 4 и 5 ступени тяжелой формы бронхиальной астмы предусматривают перорального употребления кортикостероидов.
В том случае, когда течение бронхиальной астмы поддается лечению, все мероприятия возвращаются на предыдущую степень.
При лечении астмы чаще всего назначаются кортикостероиды в ингаляциях. К ним относятся, Тафен Новолайзер, Фликсотид, Бекотид, Кленил и др. Ингалятор снимает симптоматику в зависимости от тяжести заболевания, улучшая работу легочной системы, устраняя бронхоспазмы. Кроме того, ингаляторы позволяют предотвратить развитие приступа при физических нагрузках, улучшая общее самочувствие пациента.
К вспомогательным средствам можно отнести антилейкотриены (Зафирлукаст, Монтелукаст). Эти средства позволяют снизить ингаляционные дозы глюкокортикостероидов, что позволяет избежать побочных проявлений. Кроме того, снизить частоту приемов и дозировку возможно с помощью Формотерола, Форадила, Аэролайзера и т.д.
При средней тяжести заболевания может назначаться Теофиллин, обладающий медленным высвобождением. Его используют через 4 часа после применения кортикостероидов, которые оказали желаемого результата при монотерапии.
Кромоны (кортикостероиды), в самостоятельном лечении используются достаточно редко. Они могут вызвать ряд побочных явлений. В особо тяжелых случаях иногда назначаются рекомбинантные антигены( Ксолар, Омализумар и т.д.). Фармакологическое влияние этих лекарств изучено недостаточно, однако многочисленные исследования указывают на снижение бронхиальной симптоматики при их употреблении.
Необходимо помнить, что любые лечебные мероприятия могут назначаться только высококвалифицированным специалистом в индивидуальном порядке. Особенно осторожно подбирается тактика лечения в отношении детей.
Астма, в том числе атопическая, способствует ухудшению дыхания, усиливает нагрузку на бронхиальную систему.
- Результатом продолжительного заболевания может быть эмфизема легких, хроническое развитие бронхита и нарастание соединительных тканей;
- помимо этого, образующиеся застойные процессы в легочной системе способны ухудшить работу сердечно-сосудистой системы, а инфекционный путь развития бронхиальной астмы повышает риски развития серьезных осложнений;
- длительный приступ способен проявиться пневмотораксами, а также попаданием воздуха в легочную область во время его разрыва, что требует немедленной госпитализации больного;
- неправильно выполненное лечение провоцирует тяжелое течение астмы и возникновение астматического статуса. Он протекает с максимальным сужением бронхиальной области и возникновением слизистых пробок, которые препятствуют нормальному воздухообмену.
Необходимо учитывать, что экстренная госпитализация требуется при развитии некоторых симптомов средней тяжести, которые выражаются следующими проявлениями:
увеличение сердечного сокращения (больше 100 ударов в минуту);
- аритмии;
- появление частоты дыхания от 25 ударов за минуту;
- возникновение экспираторной формы одышки;
- шумное дыхание и свистящие хрипы.
Кроме того, любое ухудшение состояния больного с нехарактерной симптоматикой также требует срочного медицинского вмешательства.
Профилактические мероприятия по предотвращению персистирующей бронхиальной астмы предусматривают следующие мероприятия:
- в первую очередь необходимо устранить контакт с аллергеном, который спровоцировал приступ;
- необходимо тщательно выбирать профессию — с ограничением негативного воздействия внешних факторов;
- важно проводить все необходимые вакцинации, в соответствии с прививочным календарем;
- необходимо соблюдать специальную диету, избегая жирной, соленой, сладкой и высококалорийной пищи.
Важно отметить, что регулярное и своевременно проведенное лечение, в зависимости от тяжести воспалительного процесса, способно предотвратить серьезные осложнения и привести к быстрейшему выздоровлению.
источник
Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
источник