Бронхиальная астма представляет собой хроническую патологию, развитие которой могут спровоцировать различные факторы, как внешние, так и внутренние. Люди, которым был диагностирован этот недуг, должны пройти комплексный курс медикаментозной терапии, которая позволит устранить сопровождающую симптоматику. Любое лекарство от бронхиальной астмы должен назначать только узкопрофильный специалист, которым была проведена комплексная диагностика и выявлена причина развития этой патологии.
Каждый специалист при терапии бронхиальной астмы использует различные медикаменты, в частности препараты нового поколения, которые не имеют слишком серьезных побочных эффектов, более эффективны и лучше переносятся больными. Для каждого пациента аллерголог в индивидуальном порядке подбирает схему лечения, которая включает не только таблетки от астмы, но и медикаменты, предназначенные для наружного применения.
Специалисты придерживаются следующих принципов при медикаментозной терапии бронхиальной астмы:
- Максимально быстрое устранение сопровождающей патологическое состояние симптоматики.
- Предупреждение развития приступов.
- Оказание помощи больному при нормализации дыхательных функций.
- Сведение к минимуму количества лекарственных средств, которые необходимо принимать для нормализации состояния.
- Своевременное проведение профилактических мероприятий, направленных на предупреждение рецидивов.
Такая группа медикаментов задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
К базисным медикаментам, которые способны купировать воспалительные процессы, устранить отечность и другие аллергические проявления, относятся:
- Ингаляторы.
- Антигистамины.
- Бронхолитики.
- Кортикостероиды.
- Антилейкотриеновые лекарства.
- Теофиллины, оказывающие продолжительное терапевтическое действие.
- Кромоны.
Такие медикаменты обладают большим количеством побочных эффектов, поэтому задействуются преимущественно при купировании острых астматических приступов. Специалисты прописывают больным в период обострения следующие лекарства:
- «Аммоний», неадсорбируемый, четвертичный.
- «Сульфат атропина».
Астматикам специалисты часто прописывают следующие лекарственные средства, в составе которых присутствуют гормоны:
- «Бекотид», «Ингакорт», «Беротек», «Сальбутамол».
- «Интал», «Альдецин», «Тайлед», «Беклазон».
- «Пульмикорт», «Будесонид».
Такие медикаменты назначаются больным, у которых на фоне бронхиальной астмы развились воспалительные процессы. Присутствующие в них компоненты способны тормозить процесс выработки тучных клеток, которые уменьшают размер бронхов и провоцируют воспаления. Их не задействуют при купировании астматических приступов, а также не применяют при лечении детей, не достигших шестилетнего возраста.
Астматикам прописываются следующие медикаменты из группы кромонов:
- «Интал».
- «Недокромил».
- «Кетопрофен».
- «Кетотифен».
- Кромгликат или Недокромил натрия.
- «Тайлед».
- «Кромгексал».
- «Кромолин».
При проведении комплексной терапии бронхиальной астмы врачи назначают больным негормональные лекарства, например таблетки:
Такие медикаменты применяются при воспалительных процессах, которые сопровождаются спазмами в бронхах. Специалисты прописывают астматикам следующие виды лекарств, в качестве дополнительной терапии (могут применяться при купировании астматических приступов у детей):
- Таблетки «Формотерола».
- Таблетки «Зафирлукаста».
- Таблетки «Сальметерола».
- Таблетки «Монтелукаста».
При проведении комплексной терапии бронхиальной астмы специалисты прописывают больным такие медикаменты крайне редко, так как они имеют много побочных эффектов. Каждое лекарство от астмы из этой группы способно оказать мощнейшее антигистаминное и противовоспалительное действие. Присутствующие в них компоненты тормозят процесс выработки мокроты, максимально снижают чувствительность к аллергенам.
В эту группу лекарств включаются:
- Инъекции и таблетки Метипреда, Дексаметазона, Целестона, Преднизолона.
- Ингаляции Пульмикорта, Беклазона, Будесонида, Альдецина.
Лекарственные средства, которые относятся к этой группе, специалисты применяют, как правило, при купировании астматических приступов, в частности удушья. Они способны снимать воспалительные процессы, а также нейтрализовывать спазмы в бронхах. Пациентам рекомендуется применение (полный список пациент может получить у лечащего врача):
Если у человека наблюдается обострение патологии, то его бронхиальные пути заполняются массами, имеющими густую консистенцию, которые препятствуют нормальным дыхательным процессам. В этом случае врачи назначают медицинские препараты, которые способны быстро и эффективно вывести мокроту:
При проведении лечения бронхиальной астмы зачастую задействуются специальные приборы, предназначенные для проведения ингаляций:
- Ингалятор – приспособление, которое имеет компактные размеры. Его носят с собой практически все астматики, так как с его помощью можно быстро купировать приступ. Перед задействованием ингалятор необходимо перевернуть вверх ногами, чтобы мундштук оказался снизу. Его пациент должен вставить в ротовую полость и после этого нажать на специальный клапан, дозировано подающий лекарственный препарат. Как только медикамент поступает в дыхательную систему больного, у него происходит купирование астматического приступа.
- Спейсер – специальная камера, которую необходимо перед применением надеть на баллон с лекарственным аэрозолем. Пациент должен изначально впрыснуть медикамент в спейсер, после чего сделать глубокий вдох. При необходимости больной может надеть на камеру маску, через которую будет вдыхать медикамент.
В настоящее время купирование астматических приступов посредством ингаляций считается наиболее эффективной методикой терапии. Это связано с тем, что сразу после вдоха все лечебные компоненты проникают непосредственно в дыхательную систему, благодаря чему оказывается лучший и более быстрый терапевтический эффект. Для астматиков крайне важна именно скорость оказания первой помощи, так как при ее отсутствии для них может все закончиться фатально.
Многие специалисты прописывают своим пациентам ингаляции, при проведении которых должны задействоваться препараты из группы глюкокоркостероидов. Такой выбор обусловлен тем, что присутствующие в медикаментах компоненты способны оказывать положительное воздействие на слизистые органов дыхательной системы, посредством «Адреналина». Чаще всего рекомендуется применение:
Лекарства из этой группы специалисты активно задействуют при купировании острых приступов бронхиальной астмы. Благодаря тому, что медикамент подается больному дозировано, в ингаляционной форме, исключается возможность передозировки. Таким способом могут проходить курс терапии и детки-астматики, которым еще не исполнилось и 3-х лет.
При лечении юных пациентов врачи должны более тщательно определять дозировку и контролировать ход терапии. Специалисты могут назначать малышам те же группы медикаментов, что и взрослым больным. Перед ними ставится задача – купировать воспаление и устранить астматическую симптоматику. Несмотря на то, что бронхиальная астма является неизлечимой патологией, посредством грамотно подобранной схемы лечения пациенты могут существенно облегчить свое состояние и перевести недуг в состояние стойкой ремиссии.
источник
Бронхиальной астмой называют хроническое заболевание дыхательной системы, при котором отмечается сильное сужение бронхов. Гормоны при астме нужны для оказания противовоспалительного и антиаллергического эффекта.
В базисную терапию астмы включены глюкокортикостероиды. Если их не применять для лечения заболевания, сильно возрастает зависимость от симптоматических бронходилататоров. Это является признаком неконтролируемого течения астмы.
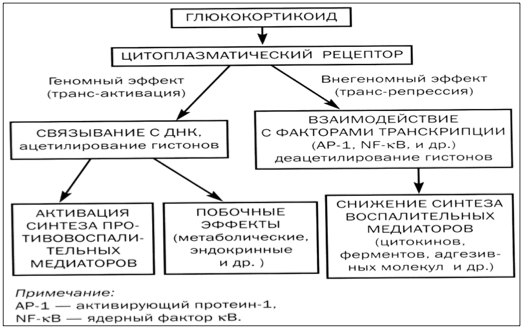
Глюкокортикостероиды — это гормоны, производимые корой надпочечников. В организме человека вырабатывается кортизол, кортикостерон.
Разностороннее воздействие на организм этих биологически активных веществ позволило активно использовать их в лечении различных заболеваний, в том числе астмы.
Сейчас существует ряд фторированных и нефторированных синтетических глюкокортикоидов. В отличие от природных, они обладают большей активностью, поэтому действуют более эффективно.
Для полного понимания, почему так активно используют гормоны от астмы, важно знать их механизм действия. В клетках человеческого организма существуют специальные рецепторы, с которыми глюкокортикостероиды связываются, проникая в цитоплазму.
Полученный в результате этого взаимодействия комплекс проникает внутрь ядра, где воздействует непосредственно на ДНК. Это позволяет активировать процесс образования различных белков:
- липокортин-1. Его действие направлено на торможение продукции арахидоновой кислоты, из которой синтезируются медиаторы воспаления;
- нейтральная эндопептидаза. Нужна для разрушения кининовых комплексов, принимающих участие в развитии воспалительного процесса;
- интерлейкин-10, оказывающий противовоспалительное действие;
- ингибитор ядерного фактора. Играет важную роль в торможении воспалительного процесса бронхов.
За счет действия комплекса гормон-рецептор наблюдается выраженное торможение образования активизирующих воспалительный процесс белков.
Глюкокортикоиды благодаря своим свойствам отлично помогают при бронхиальной астме, давая выраженный противовоспалительный эффект.
Применение глюкокортикоидов при бронхиальной астме является традиционным методом лечения данного заболевания. Их использование началось еще в середине 40-х годов ХХ века, после того, как Ф. Хенч и Э. Кендэлл смогли искусственно синтезировать ГКС.
Поняв, что глюкокортикостероиды помогают в контроле воспалительного процесса при гормональной астме, они начали активно тестировать их при лечении заболевания, однако отметили большое количество побочных эффектов и временно прекратили их использование.
В современной медицине астматикам назначается два типа гормональных препаратов: ингаляционные и системные ГКС.
Главные преимущества, объясняющие широкое применение ингаляционных глюкокортикостероидов (ИГКС) для лечения бронхиальной астмы, — высокая липофильность, малый период полувыведения, а также быстрая инактивация.
В клинической практике используются следующие ИГКС:
- беклометазона дипропионат;
- будесонид;
- мометазона фуроат;
- флутиказона пропионат;
- циклесонид.
Механизм действия ИГКС при бронхиальной астме основан на их высокой липофильности. Эпителий человеческих бронхов покрыт незначительным слоем жидкости.
Поэтому не все вещества могут быстро проникнуть сквозь этот барьер. Липофильность позволяет препарату быстро достичь слизистой оболочки бронхов и проникнуть в кровеносную систему.
Эффект от применения ингаляционных глюкокортикоидов напрямую зависит от того, каким методом они были доставлены в организм.
Так, при использовании ингаляторов с аэрозолями большая часть препарата оседает в ротовой полости либо проглатывается. Лишь 10% достигает непосредственно слизистой оболочки бронха.
При вдыхании препарата через спейсер — около 5%. В системный кровоток ИГКС попадают в виде неактивных продуктов обмена, за исключением беклометазона. Также применяется введение препаратов через небулайзер для определенных групп пациентов, а именно:
- дети;
- пожилые люди;
- люди с нарушениями сознания;
- больные с сильной бронхиальной обструкцией.
Согласно ряду клинических испытаний, ингаляционные глюкокортикостероиды крайне эффективны при бронхиальной астме.
Системные глюкокортикостероиды (СГКС) не являются препаратами экстренной помощи при бронхиальной астме, однако они крайне важны для проведения терапевтических мероприятий во время обострений. В целом они нужны для повышения качества жизни пациента и не обладают быстрым эффектом.
Согласно глобальной стратегии ВОЗ, крайне важно применять СГКС при всех обострениях астмы, за исключением самых легких. Особенно это касается следующих случаев:
- после введения ИГКС не отмечается улучшения состояния пациента;
- приступ начался, несмотря на прием ИГКС;
- требуется увеличение дозы ИГКС;
- состояние пациента постоянно ухудшается;
- снижение реакции организма на действие ИГКС;
- снижение пикфлоуметрических показателей (ПСВ ниже 60%)
Отмечается, что для длительной терапии лучше применять СГКС в форме таблеток, внутривенное введение чаще используется при приступе. Основные глюкокортикостероиды, использующиеся для системной терапии при бронхиальной астме, — это преднизолон и гидрокортизон.
При пероральном приеме отмечается крайне высокая биодоступность. Максимальная концентрация препаратов в крови при внутривенном введении достигается менее чем через час после попадания в организм.
В печени данные лекарственные средства метаболизируются, а затем выводятся вместе с мочой.
При лечении больных гормонозависимой бронхиальной астмой важно помнить, что ГКС обладают рядом побочных эффектов, которые можно разделить на две группы:
- Развивающиеся во время терапии заболевания.
- Развивающиеся после прекращения лечения (синдром отмены).
К первой группе можно отнести следующие последствия:
- метаболические нарушения;
- повышение артериального давления;
- снижение иммунного статуса;
- язвенная болезнь;
- миопатия;
- расстройства психики;
- нарушения роста у детей;
- кушингоид.
Метаболические нарушения проявляются в виде гипергликемии, нарушении жирового, а также водно-электролитного обмена. Повышение уровня сахара в крови связано с тем, что на фоне приема ГКС отмечается увеличение устойчивости тканей к действию инсулина.
При этом данное состояние наблюдается достаточно редко, и к нему более склонны люди, которые, помимо гормональной астмы, болеют сахарным диабетом.
Нарушение обмена жиров проявляется в том, что на лице и туловище наблюдается чрезмерное развитие жировой ткани. Развивается так называемый кушингоидный хабитус.
Нарушения водного и минерального обмена проявляются в виде задержки воды в организме и потери кальция и калия.
Артериальная гипертензия при приеме ГКС связана с их воздействием на стенки сосудов. Развивается при длительном лечении большими дозами препаратов.
Еще реже возникает язвенная болезнь. Именно поэтому, все больные, которые применяют в лечении астмы СГКС, должны проходить обследования на предмет наличия язв в желудке.
У некоторых больных, применяющих ГКС, может возникнуть мышечная слабость, вплоть до полной атрофии. Это напрямую связано с влиянием препаратов на минеральный обмен. Также миопатия может наблюдаться при кушингоиде, поэтому ее нельзя называть специфичным побочным эффектом.
Легкие нарушения психического состояния могут наблюдаться в самом раннем начале терапии ГКС. Так, у больных отмечаются нервозность, частая смена настроения, а также нарушения сна. Стероидные психозы развиваются крайне редко.
У детей при использовании СГКС может отмечаться нарушение роста. В особенности этому подвержены мальчики. Считается, что патология связана с нарушением продукции половых гормонов.
При синдроме отмены наблюдается повышенная утомляемость, отсутствие аппетита, лихорадка, тошнота, а также сильные головные боли. В некоторых случаях может проявиться недостаточность надпочечников. Крайне редко наблюдается клиника псевдоопухоли мозга.
Первое, что должны понимать люди, больные гормонозависимой бронхиальной астмой, — нельзя самостоятельно отказываться от применения ГКС. Лечение должно быть системным и проходить под контролем специалиста.
Если говорить о лечении астмы без гормональных препаратов, то нужно вспомнить о такой группе лекарств, как кромоны. Нужно понимать, что данные лекарственные средства в большей мере обладают профилактическим, а не лечебным эффектом.
Их рекомендуется применять в период ремиссии. Существует много форм кромонов, однако лучший эффект достигается при применении при помощи ингаляторов. Они обладают рядом преимуществ:
- простота применения;
- отсутствие привыкания;
- минимальный риск побочных эффектов.
Благодаря своим свойствам препараты кромоглициевой кислоты отлично подходят для профилактики приступов астмы у детей, страдающих легкой формой заболевания. В соответствии с глобальной стратегией ВОЗ, они являются препаратом выбора.
Согласно проведенным исследованиям, если при средней тяжести и тяжелом течении астмы применение ИГКС не вызывает вопросов, то на начальных стадиях их употребление не оправдано.
Лечение астмы без гормонов у взрослого человека, который уже длительное время применял стероиды, практически невозможно.
Медикаментозные средства, такие как ИГКС и СГКС, при лечении бронхиальной астмы важно применять под контролем лечащего врача. Препараты необходимо подбирать индивидуально, а само лечение должно носить системный характер.
При обострениях БА рекомендуется использовать ИГКС для снятия приступа, а затем, при необходимости подключать СГКС. Несмотря на риск развития побочных эффектов, данные средства являются оптимальным вариантом лечения астмы.
источник
Как уже говорилось, патологический процесс при астме носит аллергический характер, то есть в реализации воспаления основная роль принадлежит аллергическим медиаторам. Поэтому первые попытки воздействия на патологические механизмы болезни были направлены на профилактику выброса воспалительных медиаторов из распадающихся тучных клеток, а значит, и профилактику всех симптомов астмы. И первой удачной находкой в этом смысле стало создание интала (а в последующем его аналогов) — препарата, защищающего тучные (и другие) клетки от повреждения.
Повреждение, или, как говорят в медицине, АЛЬТЕРАЦИЯ, по своей сути является первой стадией воспалительного процесса. Поэтому в известном смысле препараты подобного рода можно отнести к противовоспалительным, хотя таковыми они не являются, поскольку не воздействуют на другие звенья воспаления: повышение проницаемости микрососудов и тканей (экссудацию), инфильтративные и пролиферативные процессы. Поэтому с этой точки зрения они являются профилактическими, препятствующими развитию первой стадии аллергического воспаления при астме, а значит, и ее проявлений — приступов затрудненного дыхания или удушья. И это самое главное, что должен объяснить больному врач!
3. 1. Современные противоаллергические средства
Самые известные противоаллергические средства для лечения астмы представлены тремя фармакологическими веществами — это натрия кромогликат, натрия недокромил и кетотифен. Наиболее известные коммерческие препараты и их аналоги на основе вышеназванных фармакологических субстанций приведены в табл. 5. Натрия кромогликат и натрия недокромил предназначены для ингаляционного применения. Как уже говорилось, это препараты профилактического действия, используемые в виде ингаляций. Натрия кромогликат применяется в виде порошкообразного аэрозоля с помощью специальных турбоингаляторов, например, всем известного «спинхалера», а также в виде баллончиков с газом-носителем.
Таблица. Наиболее известные противоаллергические средства
| Фармакологическое вещество | Коммерческое название | Форма выпуска |
| Натрия кромогликат | Интал, Ифирал, Кромолин | Порошок в капс., р-р для ингаляций, доз. аэрозоль |
| Натрия недокромил | Тайлед | Доз. аэрозоль |
| Кетотифен | Задитен, Астафен, Кетотифен | Таблетки и капс. для приема внутрь |
| Оксатамид | Оксатамид, Тинсет | Таблетки |
За 10–15 мин до ингаляции противоаллергических средств для профилактики рефлекторного бронхоспазма рекомендуется сделать 1–2 вдоха бронхорасширяющего аэрозоля. Даже незначительное улучшение бронхиальной проходимости после ингаляции бронхорасширяющего аэрозоля способствует более глубокому и равномерному распределению в легких противоаллергических средств. Кстати, выпускаются и комбинированные препараты, содержащие бронхорасширяющий и противоаллергический компоненты, например, дитек. При этом, однако, нужно иметь в виду, что ингаляции порошкообразного аэрозоля абсолютно бессмысленны, если при спирометрическом обследовании выявлена обструкция: весь вдыхаемый препарат «осядет» в верхних дыхательных путях и не попадет в зону поражения мелких бронхиальных ветвей. Если бронхиальная обструкция незначительна, с профилактической целью можно использовать кромогликат и недокромил в форме дозированного аэрозоля с газом-носителем, так как мелкодисперсный аэрозоль проникает более глубоко и равномерно. Правда, в этом случае возникает другая проблема: количество лекарственного вещества в разовой дозе (за один вдох) не превышает 1–2 мг. Достаточно просто подсчитать, сколько вдохов необходимо для получения 20 мг интала (как в случае применения порошкообразного аэрозоля с турбоингалятором). Поэтому не случайно в последние годы специалисты приходят к мнению о необходимости использования высокопроизводительных ультразвуковых ингаляторов для введения в дыхательные пути лекарственных препаратов. Но этот вопрос мы обсудим позже. Возвращаясь же к кромогликату и недокромилу, хочу подчеркнуть, ЧТО ВСЕ ЭТИ ПРЕПАРАТЫ БЕСПОЛЕЗНЫ ДЛЯ ЛИКВИДАЦИИ БРОНХИАЛЬНОЙ ОБСТРУКЦИИ: ОНИ НЕ СНИМАЮТ СПАЗМ, ВОСПАЛИТЕЛЬНЫЙ ОТЕК, А ТАКЖЕ НЕ СПОСОБНЫ ОЧИСТИТЬ ДЫХАТЕЛЬНЫЕ ПУТИ ОТ ИЗБЫТКА СЛИЗИ И МИКРОБНОЙ ИНФЕКЦИИ.
То же самое относится и к другому противоастматическому средству профилактического действия — кетотифену. Действие кетотифена более многообразно: во-первых, он тормозит высвобождение из тучных клеток медиаторов, во-вторых, — оказывает антигистаминное действие (защищает ткани от повреждающего действия гистамина). Самое важное — третье свойство кетотифена — предотвращение инфильтрации тканей клетками аллергического воспаления — эозинофилами — и снижение уровня эозинофилов в крови. Но, несмотря на всю его многосторонность действия, не следует забывать, что главное его предназначение — профилактика астматических симптомов. Я это подчеркиваю еще раз, ибо приходится нередко видеть, как задыхающихся ежедневно астматиков с тяжелейшими нарушениями проходимости бронхов начинают «лечить» кетотифеном.
Что касается оксатамида (тинсета), то, несмотря на то, что он способен тормозить высвобождение медиаторов из тучных клеток, в некоторых справочниках его относят к группе обычных антигистаминных препаратов, о которых разговор пойдет ниже. В заключение повторяю еще раз: ВСЕ ПРОТИВОАЛЛЕРГИЧЕСКИЕ СРЕДСТВА ЯВЛЯЮТСЯ ПРОФИЛАКТИЧЕСКИМИ, ПОЭТОМУ ПЕРЕХОДИТЬ НА ЭТИ ПРЕПАРАТЫ СЛЕДУЕТ ТОЛЬКО ПОСЛЕ ВОССТАНОВЛЕНИЯ НОРМАЛЬНОЙ БРОНХИАЛЬНОЙ ПРОХОДИМОСТИ И УСТРАНЕНИЯ ВСЕХ ПРОЯВЛЕНИЙ АСТМЫ: ОДЫШКИ, УДУШЬЯ И КАШЛЯ.
3. 2. «Вечный спор» больных и врачей — гормональные противовоспалительные средства
Как уже говорилось, астма — заболевание воспалительной природы. И даже первые противовоспалительные гормональные препараты 30–40 лет назад своим высоким лечебным эффектом практически доказали это положение. Но догмы заблуждавшихся теоретиков породили массу споров, волнений, предубеждений, вымыслов и страхов о гормональной терапии при астме. Нужны ли гормоны при астме? Можно ли обойтись без них? Какой вред они приносят? Можно ли их отменить без проблем для здоровья и самочувствия после долгих лет приема? Вот неполный перечень вопросов, с которыми сталкиваются довольно часто не только пациенты, но и практические врачи. Коротко на эти вопросы можно ответить следующим образом: НЕОБХОДИМОСТЬ НАЗНАЧЕНИЯ ГОРМОНАЛЬНЫХ ПРЕПАРАТОВ ОПРЕДЕЛЯЕТСЯ НЕ ЖЕЛАНИЕМ ВРАЧА ИЛИ БОЛЬНОГО, А ОБЪЕКТИВНОЙ СИТУАЦИЕЙ, И ПОЭТОМУ, ЕСЛИ ВОСПАЛИТЕЛЬНЫЙ ПРОЦЕСС «ЗАПУЩЕН» И ПРОГРЕССИРУЕТ, ОБОЙТИСЬ БЕЗ НИХ НЕЛЬЗЯ. А если воспаление в бронхиальном дереве не снимается ингаляционными гормональными препаратами, необходимо назначение их в виде таблеток. НО ЭТО ТОЛЬКО ОДНА ГРУППА ПРЕПАРАТОВ, НЕОБХОДИМАЯ В КОМПЛЕКСНОМ ЛЕЧЕНИИ АСТМЫ!
Можно ли отменить гормональные препараты в тех случаях, когда пациент принимает их долгие годы постоянно? Пожалуй, это самая актуальная проблема для основной массы инвалидов и тяжелых больных. На основании собственного опыта лечения самых тяжелых форм заболевания возьму на себя смелость ответить на этот вопрос следующим образом: для астматиков, принимавших таблетированные гормоны длительно, в большинстве случаев (75–80%) имеется реальная возможность заменить постоянный прием этих препаратов курсовым лечением 1–2 раза в год, дополнив их ингаляционными препаратами; полностью их отменить или существенно снизить дозу. У остальных 20–25% пациентов возможно ежедневную дозу этих препаратов снизить до минимальной без ухудшения самочувствия. Единственным условием для достижения такого результата является желание самого пациента и его контакт с грамотным специалистом.
К сожалению, многие врачи придерживаются двух крайностей: 1) «гормоны, гормоны и только гормоны» (я об этом уже говорил) или 2) «все что угодно, только не гормоны». Первые, назначив таблетированные стероиды, не могут затем их отменить, а последние вообще не выписывают гормонов «из принципа», пассивно выжидая, пока больной попадет в стационар. Встречаются и другие крайности: например, бытует практика назначения всем больным одного и того же (наиболее «модного») гормонального или иного препарата «от астмы» или какой-то стандартной схемы лечения болезни. Давно забыта простая истина: лечить не болезнь, а больного! И в зависимости от конкретной ситуации решать вопрос, нужны ли ему противовоспалительные препараты, а если нужны, то какие: таблетированные или ингаляционные.
Противовоспалительные гормональные средства по своей природе являются аналогами естественных стероидных гормонов надпочечников — кортизона и кортизола. По литературным источникам, впервые кортизон для лечения астмы применили в виде инъекций в 1949–1950 гг. Однако еще в 1933 г. ученые успешно применили экстракт коры надпочечников для лечения бронхиальной астмы. Высокое противовоспалительное действие кортизона стимулировало работы по созданию его более эффективных производных. В результате было создано несколько аналогов кортизона с высоким противовоспалительным эффектом. Вышеназванные препараты выпускаются не только в таблетированной форме, но и в виде растворов для инъекций (информацию по этому вопросу можно найти в любом справочнике по лекарственным средствам).
Таблица. Гормональные противовоспалительные препараты
| Фармакологическое вещество | Коммерческое название | Доза в одной таблетке, мг |
| Преднизолон | Преднизолон и пр. | 5 |
| Метилпреднизолон | Метипред, Урбазон и пр. | 4 |
| Дексаметазон | Дексаметазон, Дексон и пр. | 0,5 |
| Бетаметазон | Целестон | 0,5 |
| Триамцинолон | Полькортолон, Трикорт и пр. | 4 |
Долгое время считалось, что противовоспалительное действие стероидов реализуется посредством рецепторных взаимодействий. Рецепторными взаимодействиями стероидов объяснялась ликвидация «блокады» бета-2-рецепторов (о которой говорилось выше) и многие другие мифы астмологии. Действительно, рецепторные взаимодействия, опосредующие супрессию (подавление) синтеза белка, и в частности, иммуноглобулинов класса E, косвенно — непрямым образом — влияют на процессы аллергического воспаления. Однако основные противовоспалительные механизмы действия стероидов, как выяснилось в конечном итоге, связаны с синтезом специфического белка — липокортина, ингибитора фосфолипазы A2, имеющей ключевое значение в развитии воспаления.
Итак, трудами фармакологов противовоспалительные свойства кортизона и его аналогов были в десятки раз усилены, однако не удалось устранить их влияние на обмен веществ, что вызывало ряд побочных действий (о них мы поговорим ниже), связанных с системным влиянием на организм. Поэтому появилась необходимость разработки противовоспалительных средств в аэрозольной форме, которые бы действовали местно. Одним из первых наиболее удачных препаратов этой группы стал беклометазон. Сегодня «ассортимент» ингаляционных гормонов включает несколько активных субстанций, применяющихся в виде дозированных аэрозолей с газом-носителем или порошка. В последнем случае эти препараты вдыхаются с помощью различного рода распылителей, аналогичных «спинхалеру».
Таблица. Стероиды, применяемые в виде дозированных аэрозолей
| Фармакологическое вещество | Коммерческое название | Форма выпуска аэрозолей |
| Беклометазона дипропионат | Бекотид, Бекломет и пр. | Доз. аэрозоль, аэрозоль в виде порошка |
| Триамцинолона ацетонид | Азмакорт | Доз. аэрозоль |
| Флунизолид | Ингакорт | Доз. аэрозоль |
| Будезонид | Пульмикорт | Доз. аэрозоль, аэрозоль в виде порошка |
| Флутиказона пропионат | Фликсотид | Доз. аэрозоль, аэрозоль в виде порошка |
Назначение стероидов (особенно таблетированных) является, пожалуй, самым трудным психологическим барьером, который довольно часто не могут преодолеть ни больные, ни врачи. В основе стероидофобии лежат устоявшиеся заблуждения об огромном вреде этих препаратов и страх перед осложнениями гормональной терапии. Необходимо твердо знать, что, во-первых, чем более своевременно начато лечение, тем менее длительным будет курс терапии. Во-вторых, в подавляющем большинстве случаев осложнения стероидной терапии возникают при очень длительном, бессистемном и бесконтрольном лечении этими препаратами. И в-третьих, лечение каким бы то ни было одним лекарством: будь то гормоны, бронхолитики, интал или кетотифен, не решит всех проблем. Только комплексная, систематическая терапия, направленная на все патологические механизмы заболевания, может принести успех и обеспечить больному нормальное самочувствие. А необходимость назначения того или иного препарата, как уже говорилось выше, определяется не желанием самого больного или врача, а объективной ситуацией.
Для систематической терапии в основном применяют таблетированные и ингаляционные средства. Гормональные препараты в виде инъекций используются, как правило, ситуационно: для оказания неотложной помощи и для короткого курса терапии в условиях стационара. Кортикостероиды выпускаются и в пролонгированной форме (депо) для инъекционного введения (например, кеналог), однако применяться они могут только по специальным показаниям и назначению квалифицированного специалиста.
3. 3. Выбор гормональных противовоспалительных средств
Выбор противовоспалительных препаратов, их дозы, схемы и продолжительности курсового лечения осуществляется в зависимости от фазы заболевания (обострение или ремиссия), степени бронхиальной обструкции и ее обратимости после фармакологического тестирования с бронхорасширяющими веществами. Принципиальным при этом является положение о преемственности назначения лекарственных препаратов: ПОСЛЕ УЛУЧШЕНИЯ СОСТОЯНИЯ И СНИЖЕНИЯ ДОЗЫ (ИЛИ ОТМЕНЫ) ТАБЛЕТИРОВАННЫХ ГОРМОНОВ НАЗНАЧАЮТСЯ ИНГАЛЯЦИОННЫЕ. ПОДДЕРЖИВАЮЩАЯ ДОЗА ПОСЛЕДНИХ ЗАВИСИТ ОТ ТЕМПОВ ВОССТАНОВЛЕНИЯ БРОНХИАЛЬНОЙ ПРОХОДИМОСТИ.
Лечение таблетированными стероидами назначается длительными (1–3 мес.) или короткими (2–3 нед.) курсами. Длительная терапия стероидами абсолютно показана при величине объема форсированного выдоха за первую секунду (ОФВ1) менее 40% от должных значений, а также в случаях, когда ОФВ1 превышает 40%, но при этом бронхиальная обструкция плохо обратима ингаляцией бронхорасширяющих агентов (ответ на беротек, сальбутамол и пр. не превышает 10% от должных значений). Длительность лечения при этом определяется темпами восстановления показателей функции внешнего дыхания.
Нередко возникает необходимость замены одного препарата другим. В этой связи больным следует знать, что практически все таблетированные гормональные препараты взаимозаменяемы, исходя из расчета: 1 таблетка триамцинолона = 1 таблетке дексаметазона = 1 таблетке преднизолона или метилпреднизолона и т. д. Поэтому в случаях, когда вам назначены гормональные средства в таблетках, а конкретный препарат отсутствует, его можно безболезненно заменить другим, чтобы не прерывать курс лечения. При этом в первую очередь предпочтение следует отдавать препаратам триамцинолонового ряда и в последнюю очередь — преднизолону, так как наиболее часто выраженные осложнения при длительном приеме вызывает именно он. Во всех случаях применения или замены гормональных препаратов необходимо проконсультироваться с вашим лечащим врачом, который и определит оптимальную тактику лечения.
При назначении таблетированных стероидов следует учитывать, что принимать их следует в утренние часы, обязательно после еды. Если доза стероидов в пересчете на преднизолон не превышает 4 таб. (20 мг), ее принимают за один прием. При большем количестве таблеток их лучше распределить: 2/3 принимают утром и 1/3 — после обеда. При таком подходе подавление продукции собственных кортикостероидов в организме больного будет минимальным. В остальных случаях при необходимости применения таблетированных стероидов проводится курсовое лечение в течение 2-3 недель.
Критериями эффективности проведенной гормональной терапии служат восстановление показателей функции внешнего дыхания до максимальных величин (ОФВ1 выше 70% от должных значений) и хороший ответ на бронхорасширяющие препараты. На этом этапе к терапии подключают ингаляционные противовоспалительные и противоаллергические средства. Использование ингаляционных стероидов требует выполнения обязательных правил:
1. За 10–15 мин до ингаляции стероидов нужно обязательно сделать 1–2 вдоха бронхорасширяющего аэрозоля (бета-2-стимулятора). Это необходимо для профилактики рефлекторных бронхоспастических реакций на ингаляцию аэрозоля. Кроме того, улучшение бронхиальной проходимости после ингаляции бета-2-агониста способствует более глубокому проникновению и равномерному распределению противовоспалительного вещества в дыхательных путях.
2. В процессе ингаляции стероидов особое внимание следует обращать на правильность выполнения дыхательных маневров (спокойный полный выдох, глубокий энергичный вдох, задержка дыхания на 10–12 сек, спокойный выдох через нос), как это описано выше для бронхорасширяющих аэрозолей. Но, в отличие от бета-2-стимуляторов и холинолитиков, действующих ЭКСТРАБРОНХИАЛЬНО, ингаляционные стероиды оказывают ЭНДОБРОНХИАЛЬНОЕ, то есть непосредственно местное, действие на воспаленную слизистую просвета дыхательных путей. А как говорилось выше, анатомический уровень, где разыгрывается трагедия под названием «астма», опускается до 16–19-го порядка деления воздухопроводящей зоны, что соответствует самым мелким бронхам, терминальным и респираторным бронхиолам. Поэтому при неправильном выполнении маневра частицы противовоспалительного аэрозоля не смогут достичь этого уровня. Кроме того научными исследованиями доказано, что даже при идеальном выполнении дыхательных маневров в бронхиальном дереве остается не более 25–30% лекарственного препарата. Именно в этом заключается одна из причин «уязвимости» терапии ингаляционными стероидами и ее неэффективности. В этой связи еще можно добавить следующее: в последнее время многие стероиды начали выпускать в форме порошкообразного аэрозоля, ингалируемого с помощью специальных турбоингаляторов. Какие бы данные не приводились в литературе касательно этой формы выпуска, в силу худшего проникновения порошкообразного аэрозоля в дыхательные пути эффективность этих препаратов по сравнению с обычными формами аэрозолей существенно ниже. Поэтому разовая доза препарата в этой форме обычно увеличена.
Другой причиной «уязвимости» ингаляционных стероидов является скопление в бронхиальном дереве мокроты. Следует всегда помнить, ЧТО ТЕРАПИЯ ИНГАЛЯЦИОННЫМИ СТЕРОИДАМИ АБСОЛЮТНО НЕЭФФЕКТИВНА, ЕСЛИ ПАЦИЕНТ ОТКАШЛИВАЕТ ХОТЯ БЫ 30–50 МЛ МОКРОТЫ В ДЕНЬ, ТАК КАК ВЕСЬ ИНГАЛИРУЕМЫЙ ПРЕПАРАТ ВЫВОДИТСЯ С НЕЙ ИЗ ДЫХАТЕЛЬНЫХ ПУТЕЙ, НЕ ПОПАДАЯ НА ВОСПАЛЕННУЮ СЛИЗИСТУЮ. Отсюда и вытекает третье правило.
3. Не назначать ингаляционные стероиды, если больной постоянно откашливает мокроту. В подобных ситуациях противовоспалительный эффект окажут только стероиды в таблетках. И если удается очистить дыхательные пути от избытка слизи, возможна замена таблетированных гормональных препаратов ингаляционными. Однако решить подобную задачу невозможно без современных отхаркивающих средств. К сожалению, «Глобальная стратегия…» не предусматривает их систематического применения. Ну а поскольку болезнь «не подозревает» о существовании этого доклада и в своем развитии приводит к ХРОНИЧЕСКОЙ ОБСТРУКЦИИ БРОНХИАЛЬНОГО ДЕРЕВА ВЯЗКОЙ МОКРОТОЙ, я расскажу о рациональной отхаркивающей терапии.
источник
Чем раньше начать гормональное лечение астмы, тем выше его результат. Ингаляторы с гормонами нужны не для снятия приступа, а для профилактики его появления. При тяжелой астме назначают уколы кортикостероидов или курсы приема таблеток.
Запрещено самостоятельно менять дозы, препараты или резко их отменять, так как это приводит к обострению астмы. Терапия ингаляторами менее опасна, ее результативность зависит от правильности вдыхания аэрозоля. При бесконтрольном лечении таблетками существует риск осложнений (остеопороз, язвы желудка, гипертония).
При астме используют гормональные препараты, которые содержат гормоны, похожие по действию на естественный кортикостероид – кортизол надпочечников. Основные цели их применения:
- уменьшение воспаления;
- предупреждение аллергических реакций, обострений, приступов;
- улучшение течения астмы;
- повышение активности пациентов;
- улучшение качества жизни.
Очень важное свойство гормонов – способность снизить зависимость больного от бронхорасширяющих средств (например, Сальбутамола). Если этого не сделать как можно раньше, то астма приобретает тяжелое течение.
Вред препаратов и зависимость от их применения для гормонов не больше, чем для других медикаментов, используемых при лечении бронхиальной астмы. А их эффективность значительно выше. Поэтому был сделан вывод – кортикостероиды являются основным средством при заболевании.
Механизм действия основан на снижении образования веществ, вызывающих воспаление и спазм бронхов. Но при этом у гормонов есть и уникальное свойство – они действуют на ядро клетки, стимулируя образование особого белка липокортина. Он имеет ведущее значение в остановке воспалительных реакций.
А здесь подробнее о том, как стимулировать вилочковую железу.
Отказ от применения гормональных препаратов приведет к таким последствиям:
- чаще и сильнее возникают приступы;
- требуется более длительный курс и большие дозы;
- недостаточный эффект гормонов в ингаляциях;
- при запущенной астме нужно будет применять таблетки и инъекции, вред которых выше.
Несмотря на то, что по мере создания новых препаратов удалось повысить их эффективность, полностью избежать последствий терапии пока сложно. Тем не менее доказано, что все риски применения связаны с:
- хаотическим использованием ингаляторов – самостоятельное назначение и отмена;
- несоблюдением дозы и техники введения;
- отсутствием контроля за результатами лечения (редкие посещения врача и обследования на протяжении курса).
Правильное применение гормональных средств помогает пациентам:
- уменьшить выраженность приступов астмы и частоту их появления, включая и ночные приступы удушья;
- исключить риск состояний, требующих неотложной помощи;
- сократить дозы бронхорасширяющих средств, отрицательно влияющих на сердце и кровообращение;
- повысить дыхательный объем легких (больше воздуха, а значит, и кислорода, поступит в организм);
- снизить степень бронхоспазма и необратимых изменений структуры стенки бронхов на его фоне (утолщений, снижения проходимости);
- улучшить переносимость физической активности, что приведет к более высокому качеству жизни.
Терапия помогает снизить степень бронхоспазма
Современное лечение гормональными препаратами бронхиальной астмы включает медикаменты для ингаляций и системные (таблетки и уколы).
Именно они являются основой лечения астмы. Современные средства обладают такими характеристиками:
- проникают внутрь клеток, так как растворимы в жирах;
- избирательно действуют на бронхи;
- имеют хорошую способность соединяться с рецепторами, то есть обладают большой активностью;
- оказывают слабое системное (общее) действие.
Этим требованиям отвечают:
Облегчение симптомов наступает уже на 2-3 день, но курс лечения зависит от тяжести состояния пациента. При легком течении астмы их применяют в минимальной дозе около 3 месяцев, при средней степени до устойчивого улучшения понадобится не менее девяти. При тяжелой форме болезни необходимы дополнительно таблетки и уколы. Отмена и пересмотр дозы проходит строго по рекомендации врача.
Нужны при обострении (снимают приступ) или для длительного применения, если ингаляций с гормонами недостаточно. Показаны для таких случаев:
- приступ удушья возник у пациента, который пользовался гормональным ингалятором;
- после вдыхания аэрозоли не становится лучше;
- пациент все время повышает количество доз;
- ухудшились объективные показатели (измерения пикфлоуметром показывают значения пиковой скорости выдоха ниже 60%).
Для снятия приступа обычно применяют инъекции, а затем больных переводят на таблетки Преднизолона, Дексаметазона.
Чаще всего их используют курсами. При улучшении самочувствия и объективных показателей дыхания дозу постепенно снижают вплоть до полной отмены.
По окончании системной терапии пациентам необходимо:
- поддержать работу надпочечников (витамины С, В5, Этимизол, Глицирам), полноценное питание;
- использовать ингаляторы с гормонами, бронхорасширяющими средствами, Эуфиллин;
- начать профилактику обострений с применением препаратов на основе кромогликата (например, Интал).
Обычно этих мероприятий достаточно, чтобы не перевести бронхиальную астму в гормонозависимую форму.
Для того чтобы достичь нужного эффекта при бронхиальной астме, важно придерживаться основных рекомендаций:
- использовать назначенную дозу;
- соблюдать кратность ингаляций или приема таблеток, не допускать пропусков;
- все изменения в лечении согласовывать с врачом;
- не менять самостоятельно медикаменты даже с одним действующим веществом;
- изучить технику использования аэрозольных препаратов;
- максимально удалить из окружения аллергены (например, домашняя пыль, шерсть животных, пыльца растений).
Аэрозоли с гормонами улучшают течение болезни, но не применяются для непосредственного снятия приступа. Если пациенту приходится все время увеличивать дозу бронхорасширяющего средства, или ухудшились показатели самоконтроля (пикфлоуметрия), то это является поводом для срочного посещения врача.
Около 80% пациентов неправильно используют ингалятор. В результате препарат проглатывается или выдыхается в окружающий воздух.
Для того чтобы затраченные усилия и средства не пропали впустую, необходимо:
- перед использованием встряхнуть аэрозоль;
- ингаляция проводится стоя, подбородок направлен вверх, голова запрокинута;
- спокойно выдохнуть;
- на вдохе обхватить плотно загубник губами и нажать на дно баллончика (оно всегда направлено вверх);
- задержать дыхание, сосчитав про себя до 7-10;
- сделать обычный выдох.
Нужно каждый раз стараться вдыхать как можно глубже, так как местом, куда должен попасть препарат, являются мельчайшие ветвления бронхов. Иногда врач рекомендует до ингаляции гормона использовать медикаменты, которые расширяют дыхательные пути. Нужно также правильно хранить препарат – колпачок всегда плотно закрывают, а аэрозоль защищают от тепла и солнца.
Смотрите на видео о правилах применения ингалятора при бронхиальной астме:
Наибольшие трудности испытывают при применении ингаляторов дети и пожилые пациенты. Поэтому для них важно использовать специальное устройство – спейсер. Оно представляет собой насадку, которая не требует четкого поступления препарата на вдохе, а также сокращается время пребывания гормона в гортани. Это помогает избежать основных побочных действий гормональных ингаляторов.
Вне зависимости от способа введения аэрозоли существует простой вариант уменьшить их местное раздражающее действие – полоскание чистой теплой водой полости рта и горла.
При соприкосновении гормонального препарата со слизистыми оболочками возможны:
- молочница глотки, полости рта – белесоватый налет, покраснение, небольшие трещинки, эрозии (участки без эпителия), жжение, болезненность при глотании;
- раздражение голосовых связок компонентами аэрозоли – осиплость голоса, хрипота;
- першение горла, покашливание;
- сухость во рту;
- надсадный кашель без выделения мокроты.
Задержка роста у детей относится к системному эффекту ингаляторов. Ее наблюдают нечасто, менее всего опасен беклометазон.
К редким осложнениям относятся:
- высыпания и зуд кожи;
- снижение остроты зрения;
- нервозность, раздражительность, нарушение засыпания;
- спазм бронхов при вдыхании препарата.
Длительное лечение гормональными препаратами бронхиальной астмы вызывает такие последствия:
- остеопороз – снижение минеральной плотности костей, есть риск переломов при небольшой травме, особенно у пожилых пациентов;
- подавление работы надпочечников – снижение давления, мышечная слабость, головокружение, снижение аппетита, потеря веса, потемнение кожи;
- помутнение хрусталика;
- ожирение;
- растяжки на коже;
- угревая сыпь;
- язвы на слизистой желудка, двенадцатиперстной кишки;
- перепады настроения, склонность к депрессии;
- постоянная раздражительность, нервозность, беспричинная тревога;
- повышение артериального давления;
- ухудшение работы поджелудочной железы – вторичный диабет, панкреатит, ферментативная недостаточность;
- глаукома, катаракта;
- повышенное оволосение конечностей и лица у женщин, выпадение волос на голове;
- тяжелое течение инфекций, частые обострения хронических болезней;
- нарушение менструаций у женщин, полового влечения и потенции у мужчин.
Со времени введения в практику препаратов на основе монтелукаста (Сингуляр, Монтелив) у гормональной терапии появился достойный конкурент. Эти медикаменты блокируют действие веществ, вызывающих воспаление, а при курсовом лечении еще и расширяют бронхи, снижают показатели аллергических реакций (эозинофилы в крови и мокроте).
По эффективности они лишь немного (на 5-8%) уступают ингаляторам с гормонами, но позволяют:
- улучшить дневные и ночные симптомы – меньше становится кашель, хрипы, одышка, реже возникают приступы;
- повысить физическую активность;
- снизить дозу бронхорасширяющих средств;
- увеличить показатели пиковой скорости выдоха.
Неоспоримое достоинство – форма выпуска в виде жевательной или обычной таблетки, которую принимают всего один раз в день. Их назначение наиболее оправдано при легкой и средней степени тяжести бронхиальной астмы, особенно в детском возрасте (с 2 лет). К побочным действиям относится жажда, сухость во рту, боль в животе.
При доказанной аллергической природе бронхиальной астмы и тяжелом ее течении рекомендуется омализумаб (Ксолар). Он является антителом, полученным из ДНК методом генной инженерии. Связывается с иммуноглобулином, который запускает цепь реакций при аллергии.
Рекомендуется пациентам, которые нуждаются в применении высоких доз кортикостероидных препаратов. Используется как эффективное дополнение к терапии. Выпускается в виде раствора для подкожных инъекций. Побочные действия – боль в месте введения, головная, в верхних отделах живота.
Гормональная терапия бронхиальной астмы рекомендуется на ранних стадиях болезни, в том числе и при легком течении. Назначают ингаляционные препараты для предупреждения приступов. При тяжелых формах астмы гормоны вводят вначале внутривенно при неотложных состояниях, затем переводят пациентов на таблетки. При улучшении самочувствия постепенно отменяют таблетки и продолжают лечения аэрозолями.
А здесь подробнее о витаминах для надпочечников.
Для эффективной терапии нужна правильная техника ингаляций. Своевременное назначение гормонов позволяет обойтись только менее опасными ингаляционными средствами, а при системной терапии бывают осложнения. Существует и альтернатива гормонам – новые препараты, блокирующие воспаление и аллергические реакции.
Назначают гормональные травы для женщин при сбое, климаксе, проблемах с репродуктивной функцией. Есть те, которые нормализуют, восстанавливают фон, а есть выступающие как аналог природным гормонам. Какие именно и когда пить гормональные травы для женщин?
Особую роль в иммунной защите организма играет вилочковая железа, как стимулировать работу которой можно понять, выявив причину сбоя. Например, восстановление может быть травами и лекарствами, есть препараты для улучшения работы после операций, химиотерапии.
Если есть проблемы, то врачи не сразу назначат лечение, а порекомендуют пить витамины для надпочечников. Особенно актуально для уставших, для коры органов. Это могут быть В5, Д. Какие выбрать для женщин и мужчин, чтобы поддержать надпочечники?
Довольно обширно применяются препараты гормонов гипофиза. При чем при многих заболевания выбирают передней, средней и задней долей. Могут быть использованы для стимуляции при бесплодии, для лечения гипофиза человека
Подобрать витамины для гормонального фона женщины лучше сможет врач на основе анамнеза, анализов. Есть как специально разработанные комплексы для восстановления, так и подбираются индивидуально для нормализации гормонального фона женщин.
источник
Ингаляционная форма – самая эффективная и безопасная. Лекарство доставляется именно туда, где оно необходимо, т.е. в бронхи. Действие развивается быстро, самые высокие концентрации создаются в дыхательных путях, системное (общее) действие сводится к минимуму. Многие лекарства (холинолитики, кромоны) могут применяться только в ингаляциях, т.к. при приеме внутрь они не всасываются. Другие лекарства именно в виде ингаляций действуют топически (местно), что повышает не только их эффективность, но и безопасность.
Наиболее распространены дозированные аэрозольные ингаляторы, активируемые нажатием на баллончик. Недостаток его состоит в том, что многим больным трудно скоординировать вдох и нажатие. Преодолеть это можно либо с помощью специального обучения, либо используя спейсер (резервуарную камеру, создающую дополнительный объем). См. «Спейсеры».
Все препараты для медикаментозного лечения заболевания подразделяются на два вида: препараты для неотложной помощи или купирования обострений и препараты для контроля заболевания (плановая базисная терапия). Если совсем просто, то о большинстве лекарств от астмы можно сказать: те, которые снимают симптомы , не лечат само заболевание, а те, что лечат, в момент приступа не помогают.
Наиболее эффективными препаратами для облегчения симптомов (свистящих хрипов, стеснения в грудной клетке и кашля) являются бета-2-агонисты с быстрым началом действия. Несмотря на сложное название, они знакомы всем: к этой группе относятся сальбутамол (он же вентолин), беротек и т.д. Они способны быстро расширить суженые бронхи, поэтому в первую очередь применяются при острых симптомах астмы. Предпочтение отдается препаратам, которые более селективны, т.е. действуют почти исключительно на нужный тип рецепторов в бронхах, а не на сердце, например. Поэтому не рекомендуется применять неселективные старые препараты, такие как астмопент или новодрин.
Холинолитики (атровент) могут применяться у тех пациентов, которые плохо переносят бета-2-агонисты. Они действуют более медленно (30-60 минут до развития максимального эффекта).
Существуют комбинированные препараты, содержащие лекарства из этих обеих групп (беродуал = беротек + атровент).
Теофиллин (эуфиллин) короткого действия можно применять для неотложной помощи, но он менее эффективен, чем ингаляционные бета-2-агонисты. Кроме того, возможно возникновение нежелательных эффектов, особенно у людей, получающих пролонгированные препараты этой группы (например, теопэк). В современных схемах неотложной помощи при обострениях на первом месте – бета-2-агонисты быстрого действия в ингаляторе или через небулайзер, а не эуфиллин внутривенно.
При тяжелых обострениях применяют системные гормоны в таблетках или внутривенно коротким курсом. Важно, чтобы короткий курс оказался действительно коротким (3-10 дней), поэтому доза должна быть достаточной, чтобы прервать развитие обострения. Лучше применить более высокую дозу более короткое время, чем меньшую дозу длительно.
Но следует всегда помнить, что, поскольку астма – воспалительное заболевание, просто снимать спазм бронхов недостаточно. Во всех случаях, кроме самых легких вариантах с редкими и нетяжелыми симптомами, должна проводиться противовоспалительная терапия. Это и позволит контролировать заболевание и избежать развития тяжелых обострений, попадания в больницу и применения системных гормонов.
Но следует всегда помнить, что, поскольку астма – воспалительное заболевание, просто снимать спазм бронхов недостаточно. Во всех случаях, кроме самых легких вариантах с редкими и нетяжелыми симптомами, должна проводиться противовоспалительная терапия. Это и позволит контролировать заболевание и избежать развития тяжелых обострений, попадания в больницу и применения системных гормонов.
Если затруднение дыхания возникает редко и легко снимается при помощи ингалятора, без постоянного лечения можно и обойтись. Но если ингалятор понадобился Вам больше 4 раз в неделю, надо не сокрушаться, а лечиться. Противовоспалительная терапия не снимает уже возникшие симптомы и приступы, но препятствует их дальнейшему появлению.
Кроме того, даже при редких, но тяжелых обострениях базисная терапия необходима: легкую бронхиальную астму с тяжелыми обострениями лечат как астму средней тяжести. Это в интересах пациента.
При лечении астмы в настоящее время применяют «ступенчатый» подход, при котором интенсивность терапии меняется в зависимости от степени тяжести астмы.
Ступенчатый подход к терапии астмы рекомендуется из-за того, что у разных людей и у одного и того же человека в разное время астма протекает по-разному. Цель состоит в достижении контроля астмы с помощью наименьшего количества препаратов. Количество и частота приема лекарств увеличивается (ступень вверх), если течение астмы ухудшается, и уменьшается (ступень вниз), если астма хорошо контролируется по крайней мере 3 месяца. При этом следует учитывать, правильно ли больной принимает лекарства, и нет ли контакта с аллергенами или другими провоцирующими факторами. По данным ряда исследований, более эффективно сначала назначить более активную терапию, а потом уменьшить ее по принципу «ступень вниз», а не наоборот.
Ни для кого не секрет – стероидофобия существует. Люди боятся любых гормонах, при этом зачастую не различают, о каких собственно гормонах идет речь (ведь гормоны вырабатывают и щитовидная, и поджелудочная железа, и половые железы – не о них же речь), и не учитывают, можно ли обойтись без таких препаратов в каждом конкретном случае, и от чего они могут защитить. Чего только не напридумывали: и что на них можно «подсесть», как будто это наркотик, и что после них ничего не помогает… Если очень коротко, все с точностью до наоборот.
Ингаляционные гормональные препараты – самые эффективные средства для длительной терапии при бронхиальной астме. Длительное лечение с их помощью снижает частоту и тяжесть обострений, а значит, может уберечь от необходимости применять системные гормоны.
Гормоны специально разрабатывались таким образом, чтобы действие их было местным (топическим): противовоспалительное там, где оно необходимо (в бронхах), причем при небольшой дозе, а системное (общее) действие – минимально. Страшные истории, родившиеся тогда, когда гормонов не было, и приходилось применять системные гормоны (гормоны в таблетках) для плановой терапии, к топическим гормонам не относятся. Показано, что даже длительная терапия не приводит к увеличению частоты развития остеопороза или переломов костей. Исследования, включающие более 3.500 детей, получавших гормоны от 1 до 13 лет, показали, что они не влияют на рост и развитие (а вот нелеченная астма замедляет рост). Риск диабета и прочие столь же «приятные» опасности возникают при длительном приеме системных гормонов (в таблетках), а не ингаляционных.
Бесполезно назначать ингаляции системных гормонов (гидрокортизона, преднизолона и дексаметазона): эти препараты вне зависимости от способа применения обладают только системным действием. До 80% пациентов испытывают сложности при использовании дозированных аэрозольных ингаляторов, поэтому так важно применение спейсера.
Доза гормонов зависит от тяжести течения астмы до начала лечения. Чем выше степень тяжести течения бронхиальной астмы, тем большие дозы приходится применять. Самый важный фактор, влияющий на дозировку – ответ на терапию. При хорошем ответе дозу снижают до минимальной эффективной.
А привыкания к ним не происходит. Просто, если не удается устранить контакт с аллергенами и провоцирующими факторами, потребность в противовоспалительной терапии будет сохраняться. А если причинный аллерген легко устраним, после его устранения потребность в гормонах снизится и удастся перейти на негормональные препараты (например, кромоны – интал, тайлед или кропоз), а то и вовсе исчезнет необходимость в поддерживающей терапии.
На некоторых препаратах указана отмеренная доза, т.е. та, которая находится в капсуле или блистере, или отмеряется дозирующим устройством. В то же время на некоторых современных препаратах (например, Симбикорт) указывают «доставленную дозу», т.е. ту, которая реально попадет в дыхательные пути при правильном пользовании ингалятором.
В комбинированных препаратах дозу нередко указывают через дробь (Симбикорт 160/4,5 мкг = пульмикорт 160 мкг + формотерол 4,5 мкг в отмеренных дозах).
На фоне ингаляционных гормонов другие противоастматические лекарства действуют не хуже, а лучшебета-2-агонистов длительного действия очень эффективны при астме, применяются обычно при среднетяжелом и тяжелом течении и нередко входят в состав одного ингалятора (Симбикорт, Серетид). Такие единые ингаляторы удобны и для врачей и для пациентов.
Чтобы назначить ингаляционные гормоны, не следует ждать попадания в реанимацию или прогрессирования заболевания до тяжелого. Чем раньше начато лечение, тем оно эффективнее. По данным ряда исследований, у пациентов, начавших лечение ИГКС не позже двух лет от начала заболевания, контроль достигался быстрее и на фоне более низких доз ингаляционных гормональных препаратов по сравнению с группой, начавшей лечение ИГКС по прошествии более чем пяти лет от начала заболевания.
- Гормональные ингаляторы не предназначены для того, чтобы снять уже развившийся приступ удушья! Они назначаются планово, и для того, чтобы они подействовали, нужно время.
- Нельзя бросать лечение на полдороге. Если Вам уже стало лучше, это не значит, что надо немедленно все бросить и ждать следующего ухудшения. Уменьшение дозы и/или количества лекарств можно сделать только через 3 месяца хорошего контроля астмы, причем по рекомендации врача и «ступенчато».
Нежелательные эффекты. В терапевтических дозах системные эффекты ингаляционных гормональных препаратов минимальны, а вот местные – возможны, особенно при плохой ингаляционной технике. Если ингаляция проводится неправильно, возникает кашель из-за раздражения верхних дыхательных путей, охриплость голоса и может развиться кандидоз (молочница) полости рта. Чтобы избежать всего это применяются спейсеры, а после ингаляции рекомендуется прополоскать рот (выплевывая, а не глотая воду после полоскания).
(сальметерол: Серевент, Сальметер; формотерол: Оксис, Форадил) – вторые по важности препараты при бронхиальной астме. Они добавляются (именно добавляются, а не назначаются вместо. ) к ингаляционным гормональным препаратам, начиная со средней степени тяжести бронхиальной астмы. Доказано, что сочетание этих двух групп препаратов превосходит по своей эффективности вдвое большую дозу ингаляционных гормонов.
Кроме ингаляционных и бета-2-агонистов длительного действия назначаются кромоны (интал, тайлед, кропоз и т.д.), теофиллины медленного высвобождения, антилейкотриеновые препараты. Кромоны безвредны, но эффективность и противовоспалительная активность их невелика, поэтому они применяются в основном при легкой астме. Антилейкотриеновые препараты (аколат, сингуляр) могут быть эффективны при аспириновой астме и синдроме постнагрузочного бронхоспазма (это форма астмы, при которой затруднение дыхания возникает не при выполнении физической нагрузки, а через 5-30 минут после этого). Также они эффективны при хронических аллергических ринитах. Что касается теофиллинов (теопэк, теотард и т.д.), то главное их преимущество – относительная дешевизна. Они менее эффективны, чем бета-2-агонисты, и механизм их действия, в основном, внелегочный (например, действие на дыхательную мускулатуру). На воспаление дыхательных путей они влияют слабо; их место в лечении – скорее усиление другой терапии, чем ее альтернатива.
Этого следует избегать, но иногда такое случается. Иногда выясняется, что они были назначены довольно давно, до появления современных методов лечения астмы, и терапию просто с тех пор никто не менял. Во-первых, если пациент принимает системные стероиды, он должен обязательно получать ингаляционные, причем в больших дозах, и на их фоне под наблюдением врача следует попытаться как можно больше уменьшить дозу системных стероидов (в идеале – снять совсем). Как ни мала доза системных стероидов (даже четверть таблетки), такие пациенты должны считаться больными тяжелой астмой. Их надо тщательно обследовать, чтобы выяснить, почему существует необходимость в таком лечении. Часто оказывается, что такие больные продолжают контактировать со своим причинным аллергеном, или не получают ингаляционных гормонов, или у них есть какое-то другое, более тяжелое заболевание (не астма). Или техника ингаляции у них совсем плохая.
Этот вид лечения также относят к терапии, контролирующей течение заболевания. Гипосенсибилизация экстрактами аллергенов довольно широко применяется при лечении аллергических заболеваний, в том числе и бронхиальной астмы, особенно у детей. Но наиболее эффективна СИТ при поллинозе с преобладанием аллергического ринита. Впрочем, последние обзоры подтверждают эффективность СИТ при бронхиальной астме. СИТ проводится под наблюдением врача (из-за возможности нежелательных реакций), довольно длительна и связана с необходимостью подкожных инъекций. При тяжелой астме и поливалентной аллергии (реакции на многие аллергены разных групп) применение ее ограничено и может быть опасно.
Существуют и другие методы иммунотерапии, нашедшие свое применение в лечении астмы и аллергии. Например, отечественная разработка – препарат Рузам, выделенный из особой культуры термофильного золотистого стафилококка. Тем, кто страдает поллинозом, рекомендуется провести курс лечения перед сезоном цветения «виновного растения». При других патологиях лечение проводят курсами 2-3 раза в год.
Понятия «курс лечения» при хронических заболеваниях не существует. Если все идет хорошо, каждые 3-6 месяцев рассматривается возможность уменьшения объема терапии. Если возникает ухудшение, принимать меры надо немедленно. Самые неотложные меры вносятся в план действий при астме, дальнейшие назначает врач в зависимости от реакции пациента. лечение обострения
- Антигистаминные препараты
- Седативные препараты (снотворные и успокаивающие)
- Травы и фитопрепараты
- Горчичники, банки
- Препараты кальция, сульфат магния
- Муколитики
- Пролонгированные бронхолитики (метилксантины и бета-2-агонисты)
- Антибиотики (показаны только при наличии бактериальной инфекции)
Что следует применять при обострении астмы:
- Основа лечения: ингаляционный бета-2-агонист быстрого действия через спейсер или через небулайзер до 3 раз в течение первого часа, причем для проверки степени ответа на лечение применяют не только субъективные показатели самочувствия, но и данные пикфлоуметрии.
- Можно добавить холинолитики
- Системные гормоны при тяжелых обострениях (по последним данным может быть эффективна большая доза ингаляционных гормонов – Пульмикорт – через небулайзер)
- Кислород
- Возможно введение быстродействующих метилксантинов (эуфиллин) внутривенно при недостаточной эффективности других методов
- Дальнейшие меры зависят от ответа на терапию
- Знание необходимых мероприятий при обострении не следует считать поводом для отказа от медицинской помощи
- Тяжелые обострения бронхиальной астмы являются жизнеугрожающими состояниями и должны лечиться в стационаре
У каких больных выше риск тяжелых обострений?
- У больных, уже имевших такие обострения в прошлом
- У тех, кто только недавно прекратил применять гормоны в таблетках, или вынужден их применять и сейчас из-за тяжести состояния
- У тех, кто не пользуется ингаляционными гормональными препаратами
- У больных, расходующих более 1 ингалятора для облегчения симптомов в месяц (сальбутамол и т.д.)
- У плохо соблюдающих план лечения бронхиальной астмы
- У людей с психическими заболеваниями, злоупотребляющих снотворными и седативными препаратами
Применяются ли при астме нетрадиционное лечение, немедикаментозные методы и закаливание
Нетрадиционные и народные методы очень популярны, и нередко от них ждут чуда. Увы, чуда обычно не происходит. Дело в том, что нетрадиционные методы подходят не всем, и эффективность большинства из них не доказана. Но изучение их продолжается, и не исключена возможность, что отношение к ним будет меняться.
На данный момент наиболее часто речь идет о таких методах, как различные виды дыхательной гимнастики (йога, методы Бутейко, Стрельниковой и т.д.), траволечение, иглоукалывание, гомеопатия и другие. Многие методы имеют своих активных сторонников, активно пропагандирующих их пользу. Гимнастика по системе Стрельниковой была разработана в первую очередь для лечения заболеваний верхних дыхательных путей и восстановления голоса у певцов. По сути своей это особый вид дыхательной гимнастики, и панацеей, конечно, не является.
Метод Бутейко наиболее эффективен у пациентов со склонностью к гипервентиляции. Бронхиальная астма с гипервентиляционными расстройствами может рассматриваться как особый нервно-психический вариант астмы и наблюдается не у всех пациентов.
Занятия по системе йогов не противопоказаны при астме, но не заменяют медикаментозного лечения, а дополняют его.
Траволечение для пациентов с поллинозом (аллергией на пыльцу) может оказаться опасным. Кроме того, нет четких данных по эффективности и безопасности различных растений, входящих в лечебные сборы. То, что препарат имеет природное происхождение, еще не гарантирует его безопасности и отсутствия токсичности.
Доказательств эффективности гомеопатии и иглоукалывания при астме нет. В ряде случаев отмечается положительный эффект.
Во всяком случае, не следует отказываться от эффективного лечения ради метода с недоказанной эффективностью.
Дыхательная гимнастика – один из необходимых методов при лечении бронхиальной астмы, повышающий функциональные возможности организма и восстанавливающий нормальную работу мышц. Наиболее простым упражнением является тренировка дыхания при помощи создания положительного давления в конце выдоха. Помимо различных приборов, которые выпускаются для этого, можно использовать простейшее приспособление. После достаточно глубокого вдоха делается выдох через коктейльную соломинку, опущенную в стакан с водой. Это упражнение повторяют 4-5 раз в день по 10-15 минут. Подобная же методика применяется в известном аппарате Фролова.
Применяются различные упражнения по диафрагмальному дыханию, при наличии мокроты используются дренажные положения, улучшающие ее отхождение.
Больной бронхиальной астмой вне обострения может и должен заниматься активными физическими упражнениями. Начинать занятия нужно, когда достигнут контроль заболевания на фоне подобранной терапии. Увеличивать нагрузку надо постепенно. При этом важно, чтобы занятия спортом не включали контакт с аллергенами и провоцирующими факторами. Например, при аллергии к перхоти теплокровных животных занятия конным спортом могут быть опасны. При занятиях плаванием следует отдавать предпочтение бассейнам, где обеззараживание воды достигается не за счет сильного хлорирования.
Важное место в немедикаментозном лечении астмы занимает массаж, причем как массаж лица, направленный в основном на восстановление носового дыхания, а также массаж грудной клетки.
Закаливание. В традиционных программах закаливания применяется постепенное понижение температуры воды, причем настолько медленно, что за это время нередко может возникнуть вирусная инфекция, обострение заболевания, и все придется начинать сначала. Для человека с бронхиальной астмой этот метод не слишком подходит. Между тем разработана методика быстрого закаливания холодной водой, позволяющая в короткие сроки включить защитные силы организма.
Перед тем как приступить к закаливанию, необходимо обследование: методика холодового закаливания не может быть рекомендована при тяжелых болезнях сердечно-сосудистой системы (приступы стенокардии, нарушения ритма и др.), при заболеваниях мочеполовой и нервной системы. Начать холодные обливания можно без предварительной подготовки, но состояние должно быть комфортным: не следует обливаться, если Вы уже замерзли, а также если Вы вспотели ( в этом случае надо предварительно вымыться теплой водой). Можно применять обливания из ведра или тазика (но не душ!). После правильно проведенного обливания человек испытывает ощущение не холода, а разливающегося тепла. Растираться не следует, а надо просто промокнуть тело полотенцем. В начале закаливания (первые 3 месяца) не следует уменьшать объем поддерживающей терапии.
источник