Для того чтобы начать эффективное лечение заболевания, важно сначала поставить правильный диагноз. И в первую очередь требуется исключить болезни, которые имеют такую же симптоматику, как и бронхиальная астма.
Именно для этого и была разработана и успешно применяется дифференциальная диагностика. Подтверждение диагноза при бронхиальной астме – это важный этап, предшествующий лечению болезни.
Бронхиальная астма – это хроническое неинфекционное заболевание. Воспалительный процесс, протекающий в бронхах, вызывает увеличенное выделение густого, трудно выводящегося секрета. Кроме этого, возможен отек слизистой бронхов.
Пациент испытывает затруднения при дыхании, у него появляется сухой кашель, возможно развитие одышки. Дыхание становится свистящим, выдох значительно длиннее вдоха. Приступ бронхиальной астмы сопровождается удушьем.
Дифференциальная диагностика при бронхиальной астме позволяет исключить заболевания, проявляющиеся похожими симптомами, но требующие совершенно другого лечения.
Бронхиальная астма на ранних стадиях имеет слабовыраженную симптоматику. Приступы случаются редко. Одышка если и появляется, то только после физической нагрузки.
В этот период ее легко спутать с респираторными заболеваниями, вызывающими подобные симптомы.
Больной чаще всего не обращается к врачу, предпочитая справляться с недомоганием собственными силами.
Однако астма требует совершенно иного лечения, чем инфекционные заболевания. Так как чаще всего приступы развиваются на фоне аллергических реакций, в первую очередь необходимо бороться именно с этой проблемой.
Для того чтобы точно определить заболевание и подтвердить или опровергнуть диагноз «бронхиальная астма», необходима дифференциальная диагностика.
Только после этого врач может назначить правильное лечение и подобрать эффективные препараты.
Бронхиальная астма – заболевание, которое достаточно трудно диагностировать. Для подтверждения или опровержения диагноза врачу необходимо провести дифференциальную диагностика. Она состоит из следующих этапов:
- Сбор и систематизация жалоб пациента.
- Осмотр больного.
- Выяснение информации о наличии одышки, условиях ее появления.
- Изучение анамнеза пациента, выявление случаев аллергических реакций.
- Проведение клинических исследований крови и мочи, анализ их результатов.
- Оценка функции дыхания. Для этого применяют спирографию и другие методы.
Дифференциальная диагностика требует проведения комплексного обследования. Только опираясь на все собранные данные, можно утверждать, что пациент страдает бронхиальной астмой.
Так как бронхиальная астма по своим симптомам очень похожа на некоторые другие заболевания, важно провести ряд исследований. На основании полученных данных можно поставить дифференциальный диагноз.
Симптомы при бронхиальной астме схожи с проявлениями бронхита, сердечной астмы и других патологий.
Кроме того, состояние удушья, например, может вызвать и перекрывание дыхательных путей инородным телом.
Для того чтобы поставить правильный диагноз, важно учитывать всю совокупность признаков. У пациента должны присутствовать характерные для БА симптомы. К ним относят:
- приступы сухого кашля;
- одышку, появляющуюся даже при незначительной физической активности;
- состояние удушья, купирующееся только с помощью расширяющих бронхи лекарственных препаратов.
Все эти симптомы доставляют сильный дискомфорт пациенту и вынуждают обратиться его за врачебной помощью.
Для постановки диагноза врач использует методы дифференциальной диагностики. При этом он в первую очередь обращает внимание на симптомы, которые всегда связаны с бронхиальной астмой.
Бледность кожных покровов, увеличение частоты сердечных сокращений, изменение ритма дыхания – все это относят к типичным симптомам БА у взрослых и детей. Очень часто при аускультации врач может услышать хрипы (свистящие, слышимые с обеих сторон грудной клетки).
Однако важно помнить, что подобную симптоматику могут давать и другие болезни, не связанные с хроническим воспалительным процессом в бронхах. Из наиболее часто встречающихся патологий следует отметить:
- сердечную астму;
- ХОБЛ;
- хронические неспецифические заболевания легких;
- новообразования в легких.
Именно поэтому дифференциальная диагностика является важным инструментом для постановки правильного диагноза.
Бронхиальная астма по своей симптоматике очень похожа на хронический бронхит. Но при этих патологиях используют совершенно разные схемы лечения.
Именно поэтому очень важно правильно дифференцировать заболевание и не только установить его первопричину, но и определить пути лечения.
При дифференциальной диагностике выявляется ряд принципиальных отличий бронхита от бронхиальной астмы:
- Появление одышки при бронхите не связано с наличием аллергена. Приступообразность проявлений отсутствует.
- Сухие хрипы появляются в первой фазе дыхания и слышны даже на расстоянии.
- При бронхите отсутствует обратимость симптомов.
Для окончательной постановки диагноза следует провести ряд лабораторных исследований. Врач назначает:
- исследование мокроты;
- рентгенографию легких;
- пикфлоуметрию;
- анализ крови и мочи.
Дифференциальная диагностика имеет большое значение и для различия сердечной и бронхиальной астмы. Установлено, что многие заболевания сердечно-сосудистой системы, например, левожелудочковая недостаточность, могут давать симптомы, схожие с приступом БА.
Такое состояние пациента называется сердечной астмой. При этом больной страдает от одышки, сильного кашля и учащенного сердцебиения. Могут наблюдаться и приступы удушья.
При развитии приступа сердечной астмы возможен отек легких и бронхов и выделение пенистой мокроты. В этом случае, в отличие от приступа бронхиальной астмы, больному труднее сделать вдох, чем выдох.
Также нет никакой связи между ухудшением состояния больного и воздействием аллергенов или других провоцирующих факторов.
Для снятия приступа зачастую достаточно принять препарат нитроглицеринового ряда.
Из-за схожести симптомов пациенту в обязательном порядке назначают ЭКГ, УЗИ сердца и рентгенографию. Это поможет подтвердить или исключить сердечную астму.
ХОБЛ (хроническая обструктивная болезнь легких) – заболевание дыхательной системы, сопровождающееся не полностью обратимой обструкцией дыхательных путей. Для него характерен воспалительный процесс в тканях легких.
Данная болезнь неизлечима. По своим проявлениям она может быть похожа на ряд других не менее опасных заболеваний, таких как, например, бронхиальная астма.
Именно поэтому постановка дифдиагноза в этом случае является необходимым действием для назначения правильного лечения.
Проще всего проводить дифференциальную диагностику на ранних стадиях заболевания, до появления осложнений. Если у пациента подозревают ХОБЛ, обязательна проверка и на БА, так как симптомы этих болезней сходны.
Методы исследования врач выбирает, исходя из состояния больного. Однако в любом случае есть ряд анализов, проведение которых необходимо:
- анализ крови;
- рентгенография легких;
- исследование мокроты;
- оценка функции внешнего дыхания.
К основным отличиям ХОБЛ от БА следует отнести:
- Одышка при бронхиальной астме является приступообразной. При ХОБЛ она постоянная. При отсутствии лечения симптомы медленно нарастают.
- В развитии БА большую роль играет наследственная предрасположенность. ХОБЛ не связана с генетическими факторами.
- ХОБЛ часто развивается у курильщиков.
- БА чаще всего диагностируется в детстве, а ХОБЛ — после 40 лет.
- Астму могут сопровождать проявления аллергии.
- При ХОБЛ обструкция бронхов необратима.
- Тяжелая форма ХОБЛ вызывает поражения сердца.
Для диагностики часто назначают тест на диффузную емкость легких. При ХОБЛ она ниже нормы.
Кроме ХОБЛ, похожую симптоматику могут вызывать и другие заболевания легких. Чаще всего встречаются:
- бронхоэктатическая болезнь;
- пневмокониозы.
Дифференциальная диагностика позволяет точно определить заболевание. Это необходимо для назначения корректного лечения.
Методы дифференциальной диагностики бронхиальной астмы достаточно разнообразны. Для уточнения диагноза врач использует не только изучение и сопоставление симптомов. Пациенту назначаются разнообразные анализы и обследования.
В обязательном порядке пациент сдает анализы крови и мочи. При этом при бронхиальной астме будет наблюдаться повышенный уровень иммуноглобулина Е, эозинофилов и СОЭ (в период обострения).
Важное значение для дифдиагностики имеет и анализ отделяемой мокроты. В ней также будет выявлен повышенный уровень эозинофилов.
Кроме этого, пациенту назначают:
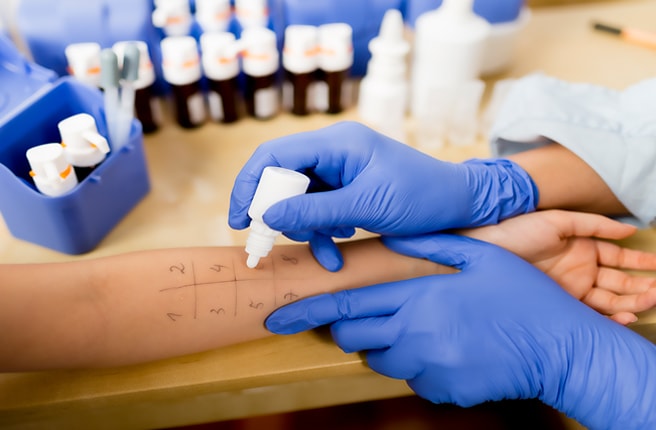
- Кожные пробы для выявления провоцирующего заболевание аллергена.
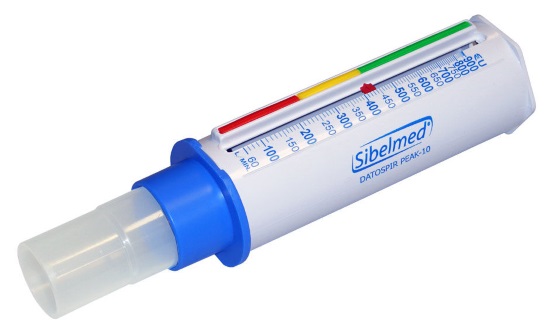
- Пикфлоуметрию для оценки скорости выдоха.
- Спирометрию для исследования функции внешнего дыхания.
- Рентгенографию легких.
На основании всех полученных результатов врач ставит пациенту диагноз и назначает лечение.
Дифференциальная диагностика бронхиальной астмы у детей зачастую затруднена из-за того, что маленький пациент не всегда может точно описать свои симптомы.
Вероятность постановки точного диагноза увеличивается, если у пациента есть родственники, страдающие БА, или были документально зафиксированы:
- случаи атопической формы дерматита;
- проявления аллергического ринита, конъюнктивита.
Но даже если такие данные отсутствуют, а у ребенка наблюдается одышка, хрипящее дыхание, сухой кашель и ощущение заложенности грудной клетки, исследования для подтверждения или исключения БА необходимы.
При постановке диагноза следует исключить:
- попадание инородного тела в дыхательные пули;
- воспаление легких и другие инфекционные заболевания;
- кистозный фиброз;
- дисплазию легких и бронхов;
- иммунную недостаточность.
После сбора всех данных, разговора с родителями и ребенком и проведенных исследования врач ставит диагноз.
Если с помощью дифференциальной диагностики врач установил диагноз «бронхиальная астма», назначается соответствующее лечение. В зависимости от тяжести заболевания и состояния пациента врач назначает лекарственную терапию, направленную на купирование симптомов.
Лечение бронхиальной астмы проводится в течение всей жизни пациента. Даже в состоянии ремиссии необходимо принимать меры по предотвращению приступов. Отказ от медикаментов может вызвать обострение болезни и развитие тяжелых осложнений.
Кроме этого, больному следует пересмотреть свой образ жизни, выделить время для полноценного сна и отдыха, отказаться от вредных привычек и начать укреплять иммунитет.
Дифференциальная диагностика бронхиальной астмы – важнейший врачебный инструмент, позволяющий точно установить диагноз. Это необходимо для максимально эффективной помощи больному.
Так как многие заболевания разных органов и систем имеют похожую симптоматику, но требуют разного лечения, врач должен провести все этапы диагностики для постановки дифдиагноза.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При типичных жалобах пациента используют определённый алгоритм диагностики бронхиальной астмы.

Вероятность бронхиальной астмы возрастает, если в анамнезе присутствуют:
- атопический дерматит;
- аллергический риноконъюнктивит;
- отягощенный семейный анамнез по бронхиальной астме или другим атопическим заболеваниям.
Диагноз бронхиальной астмы часто можно предположить, если у пациента присутствуют следующие симптомы:
- эпизоды одышки;
- свистящие хрипы;
- кашель, усиливающийся преимущественно в ночные или предутренние часы;
- заложенность в грудной клетке.
Появление или усиление симптомов бронхиальной астмы:
- после эпизодов контакта с аллергенами (при контакте с животными, клещами домашней пыли, пыльцевыми аллергенами);
- в ночные и предутренние часы;
- при контакте с триггерами (химические аэрозоли, табачный дым, резкий запах);
- при перепадах температуры окружающей среды;
- при любых острых инфекционных заболеваниях дыхательных путей;
- при сильных эмоциональных нагрузках;
- при физической нагрузке (пациенты отмечают типичные симптомы бронхиальной астмы или иногда длительный кашель, обычно возникающий через 5-10 мин после прекращения нагрузки, редко — во время нагрузки, который самостоятельно проходит в течение 30-45 мин).
При осмотре необходимо обратить внимание на следующие признаки, характерные для бронхиальной астмы:
- одышка;
- эмфизематозная форма грудной клетки;
- вынужденная поза;
- дистанционные хрипы.
При перкуссии возможен коробочный перкуторный звук.
Во время аускультации определяют удлинение выдоха или свистящие хрипы, которые могут отсутствовать при обычном дыхании и обнаруживаться только во время форсированного выдоха.
Необходимо учитывать, что в связи с вариабельностью астмы проявления болезни могут отсутствовать, что не исключает бронхиальную астму. У детей в возрасте до 5 лет диагноз бронхиальной астмы основан главным образом, на данных анамнеза и результатах клинического (но не функционального) обследования (большинство педиатрических клиник не располагают такой точной аппаратурой). У детей грудного возраста, имевших три эпизода свистящих хрипов и более, связанных с действием триггеров, при наличии атопического дерматита и/или аллергический ринит, эозинофилии в крови следует подозревать бронхиальную астму, проводить обследование и дифференциальную диагностику.

У детей старше 5 лет необходимо проводить оценку функции внешнего дыхания. Спирометрия позволяет оценить степень обструкции, её обратимость и вариабельность, а также тяжесть течения заболевания. Однако спирометрия позволяет оценивать состояние ребёнка только на момент осмотра. При оценке показателей ОФВ1 и форсированной жизненной ёмкости лёгких (ФЖЁЛ) важно ориентироваться на должные показатели, полученные в ходе популяционных исследований, которые учитывают этнические особенности, пол, возраст, рост.
Таким образом, оценивают следующие показатели:
- ОФВ ;
- ФЖЕЛ;
- отношение ОФВ,/ФЖЁЛ;
- обратимость бронхиальной обструкции — увеличение ОФВ, по крайней мере на 12% (или 200 мл) после ингаляции сальбутамола либо в ответ на пробное лечение глюкокортикостероидами.
Пикфлоуметрия (определение ПСВ) — важный метод диагностики и последующего контроля лечения бронхиальной астмы. Последние модели пикфлоуметров относительно недороги, портативны, выполнены из пластика и идеально подходят для использования пациентами старше 5 лет в домашних условиях с целью ежедневной оценки течения бронхиальной астмы. При анализе показателей ПСВ у детей используют специальные номограммы, но более информативен ежедневный мониторинг ПСВ в течение 2-3 нед для определения индивидуального наилучшего показателя. ПСВ измеряют утром (обычно наиболее низкий показатель) до ингаляций бронхолитиков, если ребёнок их получает, и вечером перед сном (как правило, наиболее высокий показатель). Заполнение больным дневников самоконтроля с ежедневной регистрацией в нём симптомов, результатов ПСВ играет важную роль в стратегии лечения бронхиальной астмы. Мониторинг ПСВ может быть информативен для определения ранних симптомов обострения заболевания. Дневной разброс показателей ПСВ более 20% рассматривают как диагностический признак бронхиальной астмы, а величина отклонений прямо пропорциональна тяжести заболевания. Результаты пикфлоуметрии свидетельствуют в пользу диагноза бронхиальной астмы, если ПСВ увеличивается по крайней мере на 15% после ингаляции бронхолитика или при пробном назначении глюкокортикосетроидов.
Таким образом, важно оценить:
- суточную вариабельность ПСВ (разность между максимальным и минимальным значениями в течение дня, выраженную в процентах от средней за день ПСВ и усреднённую за 1-2 нед);
- минимальное значение ПСВ за 1 нед (измеряемой утром до приёма бронхолитика) в процентах от самого лучшего в этот же период показателя (Min/Max).
У пациентов с симптомами, характерными для бронхиальной астмы, но с нормальными показателями функции лёгких, в постановке диагноза БА может помочь исследование реакции дыхательных путей на физическую нагрузку.
У некоторых детей симптомы бронхиальной астмы провоцирует только физическая нагрузка. В этой группе полезно проведение нагрузочного теста (6-минутный протокол нагрузки бегом). Использование этого метода исследования совместно с определением ОФВ, или ПСВ может быть полезно для постановки точного диагноза бронхиальной астмы.
Для выявления бронхиальной гиперреактивности можно применять тест с метахолином или гистамином. В педиатрии их назначают крайне редко (в основном у подростков), с большой осторожностью, по особым показаниям. При диагностике бронхиальной астмы эти тесты имеют высокую чувствительность, но низкую специфичность.
Специфическую аллергологическую диагностику проводят врачи-аллергологи/иммунологи в специализированных учреждениях (отделениях/кабинетах).
Аллергологическое обследование обязательно для всех больных с бронхиальной астмой, оно включает: сбор аллергологического анамнеза, проведение кожного тестирования. определение уровня общего IgE (и специфических IgE в случаях, когда невозможно проведение кожных проб).
Кожные тесты с аллергенами и определение уровней специфических IgE в сыворотке крови помогают выявить аллергический характер заболевания, установить причинно-значимые аллергены, на основании чего рекомендуют соответствующий контроль факторов окружающей среды (элиминационный режим) и разрабатывают схемы специфической иммунотерапии.
Неинвазивное определение маркёров воспаления дыхательных путей (дополнительные диагностические методы):
- исследование мокроты, спонтанно продуцируемой или индуцированной ингаляцией гипертонического раствора натрия хлорида, на клетки воспаления (эозинофилы или нейтрофилы);
- определение уровня оксида азота (NО) и окиси углерода (FeCO) в выдыхаемом воздухе.

Определение степени тяжести обострений бронхиальной астмы и показаний к госпитализации при обострении
Определение тяжести обострений бронхиальной астмы
источник
Диагностика бронхиальной астмы у детей, особенно в раннем возрасте, представляет значительные трудности, так как периодически появляющиеся эпизоды бронхиальной обструкции могут быть проявлением самой разнообразной патологии органов дыхания. При этом следует иметь в виду, что чем меньше возраст ребенка, тем выше вероятность того, что повторяющиеся эпизоды обструктивного синдрома бронхиальной астмой не являются. Дифференциально — диагностический ряд включает большой перечень заболеваний (табл. 5.4)
Таблица 5.4. Дифференциальная диагностика бронхиальной астмы у детей
Заболевания верхних дыхательных путей
Заболевания нижних дыхательных путей
Гипертрофия аденоидов и/или тонзиллярных миндалин
Новообразования гортани и глотки
Дисфункция голосовых связок
Обструктивный бронхит вирусной и бактериальной этиологии, в том числе микоплазменной и хламидийной
Сдавление трахеи и крупных бронхов извне, в том числе аномально расположенными сосудами, объемными образованиями
Трахеобронхомаляция и другие пороки развития крупных, средних и мелких бронхов
Хронический бронхит вследствие ингаляции табачного дыма и токсичных газов
Интерстициальные заболевания легких
Иммунодефицитные состояния, протекающие с поражением легких
Синдром цилиарной дискинезии
Синдром хронической аспирации
Дифференциальная диагностика астмы зависит от возраста больного. У детей младше пяти лет эпизоды БОС встречаются очень часто и далеко не всегда являются первыми признаками астмы. Рассматривают три группы БОС. Один — преходящий, непостоянный БОС у детей младше трех лет. Это состояние чаще всего связано с курением матери во время беременности и пассивным курением после родов. Второй — постоянный, повторяющийся БОС у ребенка без проявлений атопии и с неотягощенной наследственностью по атопии — чаще связан с повторными эпизодами респираторной вирусной инфекции. Частота эпизодов снижается с возрастом, и они редко повторяются у детей старше 11 лет, 3 — повторные эпизоды БОС у ребенка с отягощенной наследственностью по аллергическим заболеваниям и с проявлениями атопии. В этом случае высока вероятность бронхиальной астмы.
Заподозрить отличное от бронхиальной астмы заболевание может помочь выявление следующих симптомов:
появление симптомов заболевания с рождения;
респираторный дистресс синдром и/или применение ИВЛ в периоде новорожденности;
неврологическая дисфункция в неонатальном периоде;
отсутствие эффекта от применения бронхолитиков и отсутствие ответа на терапию даже высокими дозами ингаляционных и пероральных глюкокортикостероидов;
свистящие хрипы, связанные с кормлением или рвотой;
затруднение глотания и/или рецидивирующая рвота;
плохая прибавка массы тела;
длительно сохраняющаяся потребность в оксигенотерапии;
по данным физикального обследования:
деформация концевых фаланг пальцев в виде «барабанных палочек»;
очаговые изменения в легких;
крепитация при аускультации;
по результатам лабораторных и инструментальных исследований:
очаговые или инфильтративные изменения на рентгенограмме органов грудной клетки;
необратимость обструкции дыхательных путей;
Следующие признаки весьма характерны для дебюта астмы:
частые эпизоды БОС (чаще одного раза в месяц);
кашель или одышка, появляющиеся при физической нагрузке;
кашель и одышка, повторяющиеся вне ОРВИ и не связанные с определенным сезоном;
эпизоды БОС, сохраняющиеся у ребенка старше 3 лет.
Сочетание эпизодов БОС у ребенка в возрасте до трех лет и одного значимого фактора риска (наследственная отягощенность по астме или атопии) или двух менее значимых (эозинофилия, эпизоды шумного дыхания вне ОРВИ, аллергический ринит) предполагают наличие у ребенка астмы и возможность сохранения симптомов заболевания в более старшем возрасте. В настоящее время нет данных, что применение глюкокортикоидов способствует предотвращению развития астмы у детей из групп риска.
У детей старше пяти лет помочь в дифференциальной диагностике может исследование функции внешнего дыхания, а также оценка реакция на терапию бронходиллятаторами, глюкокортикостероидами и элиминационные мероприятия.
источник
С какими заболеваниями необходимо дифференцировать тяжелую БА? Какие дополнительные методы исследования помогают в постановке диагноза? В 1999 году Европейским респираторным обществом был разработан документ, озаглавленный «Тяжелая/терапевтически рези
С какими заболеваниями необходимо дифференцировать тяжелую БА?
Какие дополнительные методы исследования помогают в постановке диагноза?
В 1999 году Европейским респираторным обществом был разработан документ, озаглавленный «Тяжелая/терапевтически резистентная астма» [4]. Год спустя Американская торакальная ассоциация стала инициатором создания «Протоколов о рефрактерной астме» [8]. Согласно принятым документам, тяжелой астмой страдают больные, имеющие стероид-зависимую и/или стероид-резистентную астму, трудноконтролируемую астму, фатальную или близкофатальную астму, тяжелую хроническую астму, острую тяжелую астму, астматическое состояние.
Эксперты Европейского респираторного общества дают следующее определение тяжелой/терапевтически резистентной астмы: недостаточно контролируемое состояние (эпизодические обострения, персистирующая и варьирующая обструкция дыхательных путей, постоянная потребность в β2-агонистах короткого действия), несмотря на применение адекватной дозы глюкокортикостероидов (Гк). Адекватной дозой для детей считаются 800 мкг беклометазона или 400 мкг флютиказона пропионата, при приеме которых на протяжении 6 месяцев должен быть достигнут контроль над течением астмы; в противном случае таких больных следует считать терапевтически резистентными [4].
Распространенность тяжелой бронхиальной астмы (БА) среди детей составляет 1:1000, причем болеют в основном дети старше 10 лет. К факторам риска развития тяжелой БА относят действие триггеров (табачный дым, экспозиция аллергенов, вирусная инфекция, поллютанты, стресс), отсутствие комплаентности (приверженности к терапии), наличие сопутствующих заболеваний [4, 8].
Диагноз тяжелой формы БА требует точного клинико-лабораторного подтверждения (табл. 1) [8].
Особую сложность представляет выявление БА у детей до 3 лет, поскольку клинические симптомы заболевания могут быть нетипичными, а исследование функции легких у детей до 5 лет затруднено.
Дифференциальная диагностика тяжелой БА у детей затруднена из-за наличия широкого круга заболеваний, которые могут вызывать сходную клиническую симптоматику; в подобных случаях следует проводить более полное обследование пациентов.
Эксперты Европейского респираторного общества рекомендуют проводить у детей с тяжелой БА дифференциальную диагностику со следующими заболеваниями (табл. 2) [4].
Прежде всего, следует убедиться в правильности диагноза БА. Анамнестические данные: наследственная отягощенность атопическими заболеваниями, наличие симптомов аллергических заболеваний у ребенка (аллергический ринит, атопический дерматит, поллиноз, пищевая, лекарственная аллергия), эпизоды свистящего дыхания, длительного кашля, затруднения дыхания (диспноэ), уменьшающиеся после ингаляции бронходилатирующими препаратами, а также эффективность антиастматической терапии — свидетельствуют о возможном наличии БА.
Эпизоды обострения БА в виде типичных приступов экспираторного удушья, приступов кашля или персистирующего свистящего дыхания, особенно у детей до 3 лет, связаны чаще всего с ОРВИ и потому могут сопровождаться повышением температуры тела и интоксикацией. С возрастом увеличивается роль триггерных факторов (физической и эмоциональной нагрузки, курения, поллютантов), частота и тяжесть астматических приступов у детей могут прогрессировать.
Обратимость бронхиальной обструкции у детей старше 5 лет подтверждается исследованием функциональных параметров легких после ингалирования β2-агониста (прирост объема форсированного выдоха за 1 с — ОФВ1 — по крайней мере на 12%). Диагноз БА, особенно в случае кашлевого варианта заболевания, подтверждает также позитивный бронхопровокационный тест гистамином (PC20 20%), данные аллергопроб.
Тяжелая БА у детей, как и у взрослых, протекает с частыми обострениями заболевания, выраженным снижением функциональных показателей легких и качества жизни больных (табл. 3) [9].
В связи с неоднократными эпизодами бронхиальной обструкции (чаще в ночное время) таким пациентам врачи неоднократно назначают системные Гк или ингаляционные (иГк) в высоких дозах.
До введения в клиническую практику иГк ранее широко практиковалось назначение системных стероидов продолжительным курсом. В таких случаях БА может сопровождаться симптоматикой синдрома Иценко-Кушинга.
Среди тяжелых астматиков особую сложность представляет лечение так называемых стероид-резистентных больных. Основной критерий постановки диагноза стероид-резистентной астмы — неэффективность преднизолона, назначенного 7-14-дневным курсом перорально (в дозе 40 мг в сутки для взрослых и 2 мг/кг массы в сутки для детей), обусловленная отсутствием прироста ОФВ1 более чем на 15% от исходных показателей [2].
У большинства взрослых больных со стероид-резистентной БА исходно низкий уровень ОФВ1( 60 мэкв/л). При нормальном уровне хлоридов проводят измерение назального трансэпителиального напряжения или генотипирование.
Бронхолегочная форма муковисцидоза может ошибочно приниматься за бронхиальную астму, рефрактерную к традиционной терапии, и, напротив, БА может быть одним из клинико-патологических проявлений поражения респираторного тракта у больных муковисцидозом. В России среди пациентов, страдающих БА, муковисцидоз выявляется в 1-2% случаев [1].
Рентгенографически определяется типичная картина резкого усиления и деформации легочного рисунка в виде линейных и округлых теней, узелково-кистозных изменений, участков ограниченного пневмосклероза; при обострении появляется характерная картина пневмонии, ателектаза, пневмоторакса, абсцесса и т. д.
Дефицит иммуноглобулинов следует подозревать у детей с тяжелыми рецидивирующими или персистирующими инфекциями в анамнезе. Уже в раннем возрасте такие дети переносят серьезные инфекции (менингит, сепсис, генерализованный дерматит), нередко с присоединением гнойных осложнений (пиопневмоторакса, абсцедирующей пневмонии, плеврита, септикопиемии), хронической пневмонии. Пневмосклероз носит полисегментарный характер, рано развиваются бронхоэктазы. В легких выслушиваются рассеянные влажные мелко- и среднепузырчатые хрипы на фоне ослабленного дыхания. Обострения бронхолегочного процесса наблюдаются 4-6 раз в год. У ребенка рано формируются ногти в виде «часовых стекол» и «барабанных палочек». Наряду с бронхолегочной патологией у больных иммунодефицитом выявляют множественные очаги хронической гнойной инфекции (отит, гайморит, пиодермию, фурункулез), упорную диспепсию, резкое отставание в физическом развитии [1].
У таких детей повышен уровень Ig M (и Ig D) или отмечается селективный иммунодефицит Ig А, Ig М, Ig D. При изолированном иммунодефиците респираторные заболевания протекают с менее выраженными симптомами, уже первая пневмония заканчивается развитием ателектатического пневмосклероза, обострения иногда носят астматический характер. Лица с дефицитом Ig А чаще подвержены респираторной инфекции, БА и другим атопическим заболеваниям. Распространенность дефицита Ig А среди детей с атопией в 20-40 раз выше, чем среди здоровых детей. Больные с дефицитом Ig А имеют нормальный или повышенный уровень Ig Е и нередко страдают рецидивирующими инфекциями придаточных пазух носа, бронхов и легких.
Бронхи рентгенографически имеют стойкие изменения в виде деформации, обтурированы гноем.
Диагноз иммунодефицита устанавливают по результатам иммунологического исследования: выявляют резкое снижение или нарушение соотношения основных классов иммуноглобулинов, стойкое снижение показателей клеточного иммунитета, нарушение фагоцитоза, отсутствие ответа иммунной системы на интеркуррентные заболевания и обострения воспаления в легких.
Таким образом, при повторных приступах кашля и свистящего дыхания, связанных с бактериальными инфекциями, ребенка необходимо обследовать для выявления, прежде всего, муковисцидоза и иммунодефицитного состояния.
Первичную цилиарную дискинезию следует заподозрить у детей, имеющих с раннего возраста в анамнезе повторные заболевания верхних дыхательных путей и пневмонии, трудно поддающиеся терапии, а также поражения носоглотки (рецидивирующий риносинусит, аденоидит), деформацию грудной клетки, изменения концевых фаланг пальцев. Рентгенография легких чаще выявляет двусторонний пневмосклероз с деформацией бронхов. Цилиарная дискинезия в отсутствие обратного расположения органов также проявляется повторными бронхитами и пневмонией, развитием хронического бронхита, при этом у многих таких больных грубая патология легких отсутствует (очевидно, из-за меньшей дисфункции ресничек, чем при синдроме Картагенера) [1]. Диагноз подтверждают электронная микроскопия биоптата слизистой оболочки носа или бронхов, а также исследование подвижности ресничек в фазово-контрастном микроскопе.
В качестве скрининга используют сахариновый тест (оценка времени перемещения крупинки сахарина, помещенной на слизистую носа, до носоглотки — испытуемый отмечает появление сладкого вкуса: в норме — не более 30 мин, при цилиарной дискинезии — намного дольше) [1].
Итак, для постановки клинического диагноза ребенку с тяжелой БА следует:
- выяснить, действительно ли у больного имеется БА; для этого необходимо исследовать функцию легких и определить соотношение ОФВ1/ЖЕЛ, в таких случаях оно
источник
Дифференциальная диагностика бронхиальной астмы сейчас проводится с использованием самого современного оборудования. Бронхиальная астма – болезнь, весьма распространенная по всему миру, и ею страдают как взрослые, так и дети. По среднестатистическим данным, на Земле от 2% до 18% людей имеют ту или иную форму этого заболевания.
Первая стадия похожа по всем признакам на обычный приступ удушья, но при приеме препаратов для облегчения состояния происходит обратный эффект: перестает выделяться мокрота, удушье становится сильнее. Такие приступы могут тянуться от нескольких десятков минут до 12-15 часов.
Вторая стадия проявляет себя усугублением всех симптомов, характерных для первой стадии. Бронхиальный канал забивается чрезмерным выделением слизи, которая по своей консистенции намного плотнее обычной и, следовательно, не может удаляться сама. Из-за небольшого просвета и нехватки воздуха нижняя часть легких не заполняется воздухом.
Врач легко определит подобное во время прослушивания вашего дыхания, у вас будет «немое легкое», при котором отсутствуют все дыхательные шумы в нижней части. Помимо того, в организме происходят другие изменения из-за резкого недостатка кислорода. Сначала меняется кислородный состав крови, что приводит к тому, что кожные покровы человека приобретают синеватый оттенок, а поведение становится угнетенным, реакции замедляются.
Последняя, третья стадия скорее является продолжением или затягиванием с лечением второй стадии. На этом этапе, из-за нехватки кислорода в организме на протяжении долгого времени, мозг начинает голодать, центральная нервная система угнетается, и все это приводит к коме, а в дальнейшем и к летальному исходу.
Как видно, бронхиальная астма – очень серьезная болезнь, которую необходимо выявить и начать лечить как можно раньше. При этом стоит помнить, что симптомы этого недуга могут напоминать множество признаков других болезней. Чтобы не переживать зря, нужно обратиться к специалисту, который проведет дифференциальную диагностику.
Бронхиальную астму на ранних стадиях зачастую путают с легкими простудными заболеваниями, хроническим бронхитом или даже с заболеваниями сердца и сосудов.
- удушье;
- одышка;
- кашель;
- чувство сдавленности в груди;
- эпизодические хрипы;
- воспаление дыхательных путей.
В случае проявления таких симптомов нужно срочно обращаться в больницу, так как болезнь может очень быстро прогрессировать, вплоть до летального исхода от удушья. Бронхиальная астма развивается волнообразно и имеет ряд серьезных осложнений:
- астматический статус;
- легочное сердце;
- спонтанный пневмоторакс;
- эмфизему легких.
Рассмотрим астматический статус более подробно. Астматический статус – самый страшный синдром, который чаще всего приводит к остановке дыхания. Он представляет собой довольно растянутый по времени приступ астмы, который перекрывает воздушный канал частично или полностью, в зависимости от стадии. Но наиболее опасно при таком синдроме то, что его нельзя ослабить или остановить никакими лекарственными препаратами до момента, пока он сам не начнет проходить.
Пациентам на последней стадии данной патологии зачастую вставляют в горло искусственную вентиляцию.
Чаще всего приходится дифференцировать бронхиальную астму от сердечной патологической астмы, ведь большинство симптомов у них схожи.
Приступы сердечной астмы скорее присущи людям преклонного возраста, у которых есть хроническая патология сердца или сосудов. Однако сейчас происходит процесс “омоложения” болезней: те болезни, которые раньше встречались у людей в возрасте 60-80 лет, теперь все чаще диагностируют у пациентов 40 лет и младше.
Проявляются симптомы данного недуга:
- при повышении артериального давления, а также после физических нагрузок;
- после психологического стресса;
- при переедании;
- на фоне алкоголизма.
Признаками такого заболевания является:
- Посинение губ, кончика носа, пальцев.
- Выделение мокроты, которая может быть с примесью крови.
- Сердце расширенное.
- Влажные хрипы в легких.
- Отек конечностей.
- Увеличенная печень.
Если у вас есть эти симптомы, то врач учтет их при дифференциальной диагностике для определения бронхиальной и сердечной астмы.
Следующая болезнь, которую исключают при такой диагностике и которая имеет схожие признаки, опухоль легкого.
Опухоль легкого сопровождается:
- удушьем;
- сильными приступами кашля, которые вызваны попытками организма откашлять опухоль;
- кашлем постоянного характера;
- хрипами при дыхании.
Такую опухоль может определить врач с помощью прослушивания легких или просвечивания их рентгеном.
Также дифференциальный диагноз бронхиальной астмы должен исключить трахеобронхиальную дискинезию.
- Приступы кашля или удушья, которые следуют после физических нагрузок или длительного смеха.
- Положительные тесты на аллергены.
- Существенно меньше хрипов.
- Провисание задней стенки трахеи и бронхов.
Следовательно, бронхиальная астма – серьезная патология, которая развивается стремительно, волнообразно, имеет очень серьезные осложнения, которые могут привести к смерти.
Данное заболевание может поразить любого человека и длительное время протекать без особых признаков.
Дифференциальная диагностика бронхиальной астмы – это основной способ для постановки точного диагноза, который включает в себя рентген, КТ, прослушивание легких, анализы на качество крови и бронхиальной слизи.
Данный способ применяется в связи с тем, что бронхиальная астма имеет схожие с другими болезнями симптомы: удушье, продолжительный кашель, чувство сдавленности в груди. Следовательно, без прохождения соответствующей диагностики можно лечиться от совершенно не той болезни, а это способно усугубить состояние больного или привести к рецидиву.
Нужно запомнить главное правило: не стоит лечиться самостоятельно, используя методы нетрадиционной медицины, обязательно следует довериться профессионалам. Они, приняв во внимание жалобы и результаты анализов, просмотрев медицинскую карту и проанализировав образ жизни пациента, поставят диагноз, назначат лечение, дадут рекомендации относительно ограничений как в продуктах питания во избежание аллергических реакций, так и в отношении физических и эмоциональных нагрузок. Берегите себя и будьте здоровы!
источник
Бронхиальная астма – хронически протекающая болезнь, которая обладает способностью к прогрессированию и ухудшению качества жизни пациента в случае не проведения своевременного лечения. По симптоматике заболевание во многом сходно с проявлениями других патологических состояний, поэтому очень важно собрать все необходимые диагностические данные для правильной постановки диагноза. Также необходимо различать между собой и формы самой бронхиальной астмы, поскольку от этого зависит дальнейшая тактика лечения.
В зависимости от провоцирующего фактора, выделяют аллергическую и неаллергическую формы БА. Первый вид всегда развивается на фоне контактирования с аллергеном и имеет, как правило, генетическую предрасположенность. Помимо характерных симптомов заболевания, может проявляться клиника и других аллергических болезней (нередко воспаляется слизистая носовой полости, возникает сопутствующие конъюнктивит или гайморит).
Клинические симптомы начинают беспокоить уже в детском возрасте: у ребенка возникает приступообразный кашель, сопровождающийся затрудненным дыханием, который носит кратковременный характер и исчезает практически сразу после устранения аллергена. При проведении аллергологических проб, результаты, в основном оказываются положительными.
Неаллергическая форма бронхиальной астмы не связана с какими-либо окружающими аллергенами и не имеет наследственной предрасположенности. Данное заболевание в основном встречается после 30 лет, ему сопутствуют частые обострения хронического бронхита. При проведении исследований, аллергические пробы дают отрицательный результат, а вот физический тест часто оказывается положительным. Необходимо знать, что при данной форме высок риск возникновения астматического приступа.
Также отдельно выделяют еще и профессиональную бронхиальную астму, которая возникает как следствие контакта человека с аллергеном на рабочем месте, либо же, как результат длительного профессионального бронхита. Дифференцировать эту форму возможно благодаря проведению пикфлоуметрии (определение объема скорости выдоха) до, во время и после рабочей смены.
Профессиональная астма является не менее серьезным типом заболевания, для достижения ослабления симптомов необходимо устранить воздействие аллергена, что подразумевает смену места работы и вида деятельности пациента.
Дифференциальный диагноз бронхиальной астмы устанавливается не только на основании данных о наличии контакта с аллергеном, но и при имеющейся характерной симптоматике. При наличии БА пациента беспокоят приступы сухого кашля, наличие одышки при незначительной нагрузке, удушье, которое удается устранить лишь при помощи бронхорасширяющих препаратов. Все эти проявления, как правило, вынуждают больного обратиться за специализированной медицинской помощью.
Лечащий врач, осматривая пациента, акцентирует внимание на свойственных для данного заболевания данных, видимых визуально: кожные покровы бледные, имеют синюшный оттенок, сердцебиение ускорено, дыхание учащено. При выслушивании легких нередко удается различить свистящие двухсторонние хрипы. Однако, большинство из вышеперечисленных клинических проявлений могут встречаться при поражениях не только бронха, но и других органов и систем:
- Сердечная астма.
- ХОБЛ.
- Хронические заболевания легких неспецифического характера.
- Образование в легких.
Именно поэтому важно, чтобы дифференциальная диагностика бронхиальной астмы проводилась еще и на основании данных лабораторных и инструментальных исследований.
По клинической картине оба этих заболевания довольно схожи: общее самочувствие пациента ухудшается за счет мучительного кашля, проявляющейся после физической нагрузки одышки; больного беспокоит затруднение дыхания. Однако в симптоматике болезней имеются и существенные отличия. Вот основные клинические признаки, при помощи которых бронхит дифференцируют от астмы:
- Для одышки не характерна приступообразность и связь с каким-либо аллергеном.
- Сухие хрипы в легких могут прослушиваться даже на расстоянии и занимают первую фазу дыхания.
- Также, симптомы при бронхите не имеют обратимости, как при астме. Согласно правилам, полная диф диагностика бронхиальной астмы от ХОБЛ достигается лишь при проведении определенных лабораторных и физикальных методов исследования:
- Исследование мокроты. При бронхите она слизисто-гнойного характера, без включений эозинофилов.
- На рентгенографии легких видны изменения в виде перибронхиальной инфильтрации.
- Пикфлоуметрия. Наблюдается снижение ОФВ1, которое не корригируется приемом бронхорасширяющих лекарств. Значительно снижены значения максимальной объемной скорости, которые отображают проходимость мелких бронхов.
Характерные для бронхиальной астмы изменения в общем анализе крови (выявление эозинофилов) и положительные аллергенные пробы при ХОБЛ не наблюдаются. Наличие всех этих данных существенно влияет на правильность постановки диагноза.
При сердечно-сосудистых заболеваниях, особенно при сердечной недостаточности, могут возникать приступы, схожие по своему характеру с обострением бронхиальной астмы. Такое состояние в медицине получило название «сердечная астма» и проявляется она наличием у больного выраженной одышки, мучительного кашля, учащенным сердцебиением и приступами удушья. Иногда при тяжелых приступах и начинающемся отеке легкого, отмечается отхождение мокроты, но по характеру она пенистая, а не слизисто-гнойная. Дыхание затруднено на вдохе, в отличие от бронхиальной астмы, и не связано с аллергенами.
Объективно, у человека с приступом сердечной астмы также отмечается бледность кожных покровов с синюшным оттенком, межреберные мышцы принимают участие в дыхании, а аускультативно удается выслушать хрипы в нижних отделах легких, но они влажные и имеют застойный характер.
Состояние улучшается на фоне приема препаратов нитроглицеринового ряда.
Учитывая схожесть симптоматики, необходимо обязательно провести дополнительные методы исследования, а именно ЭКГ, УЗИ сердца и рентгенографию в нескольких проекциях, данные которых укажут на поражение сердца.
Учитывая то, что основные симптомы бронхиальной астмы не являются специфическими для данного заболевания и могут встречаться при других патологиях со стороны дыхательной системы, стоит рассмотреть эти состояния более подробно.
- Бронхоэктатическая болезнь, также как и ранее описанные состояния, проявляется нарастающим кашлем с выделением слизисто-гнойной мокроты, выраженной одышкой. В легких выслушиваются влажные хрипы, которые усиливаются после кашля. Самым информативным способом для постановки диагноза в данном случае является проведение рентгенографии. На рентгеновском снимке выявляются признаки уменьшенного легкого, его ячеистая структура. В целом это состояние развивается в еще молодом возрасте и склонно к прогрессированию, как и при бронхиальной астме. Отличие заключается в том, что к развитию данного заболевания приводят перенесенные ранее тяжелые респираторные инфекции, а не аллерген.
- Пневмокониозы очень схожи с профессиональной формой бронхиальной астмы. Провоцирующим фактором, как и при астме, является длительно воздействующий пылевой аллерген. Для заболевания также характерна обратимость при устранении главного фактора. Клиническая картина практически идентична симптоматике при астме, поэтому необходимо проводить дополнительную диагностику: на рентгенографии выявляются участки фиброзно-измененной легочной ткани, в мокроте находят макрофагов и следы пылевых частиц.
Прогноз при бронхоэктатической болезни, как и при бронхиальной астме, может быть благоприятным лишь при своевременном прохождении необходимых курсов терапии. Только в этом случае можно достичь длительной ремиссии. При бронхоэктатическом заболевании бывают случаи и полного выздоровления, но это возможно лишь при проведении лечения в виде оперативного вмешательства, чего невозможно достичь при астме.
Наличие образований в легочной ткани также может спровоцировать у человека возникновение одышки и приступов удушья, кашель может и вовсе не беспокоить. При прослушивании легких данные, свидетельствующие о поражении, обычно не выявляются. В отличие от астмы, образование в легком вызывает постоянное затрудненное дыхание, в мокроте могут появляться кровянистые вкрапления. Как правило, состояние пациента медленно ухудшается, присоединяется повышение общей температуры тела до субфебрильных цифр.
Дополнительные методы исследования позволяют окончательно сформулировать диагноз: тест на аллергопробы оказывается отрицательным, на рентгене обнаруживаются характерные для опухолевого процесса изменения (гомогенная тень).
Очень важно вовремя отдефференцировать друг от друга два этих состояния, чтобы вовремя назначить необходимое лечение.
Своевременная правильная постановка диагноза всегда зависит от умения лечащего врача выделить основные, характерные лишь для данного заболевания, признаки. Для упрощения понимания, главные отличительные черты заболеваний следует вынести отдельно в форме таблицы.
При первом же появлении вышеописанных симптомов необходимо срочно обратится к лечащему врачу, чтобы избежать последующего ухудшения состояния и предотвратить возникновение возможных осложнений.
источник
Бронхиальная обструкция у детей может быть проявлением ряда заболеваний, наиболее частыми из которых являются:
Острый обструктивный бронхит, бронхиолит – острый бронхит, протекающий с синдромом бронхиальной обструкции. Для бронхиолита характерны дыхательная недостаточность и обилие мелкопузырчатых хрипов; для обструктивного бронхита – свистящие хрипы.
Клинические критерии дифференциальной диагностики БА и обструктивного бронхита у детей раннего возраста с бронхообструктивным синдромом (БОС) на фоне острой респираторной инфекции (ОРИ)
| Признаки | Бронхиальная астма | Обструктивный бронхит |
| Возраст | Старше 1,5 лет | Младше 1 года |
| Появление БОС | В 1-е сутки ОРИ | На 3-й день ОРИ и позднее |
| Длительность эпизодов БОС на фоне ОРИ | 1-2 дня | 3-4 и более дней |
| Повторность БОС | 2 и более раз | Впервые |
| Наследственная отягощенность аллергическими заболеваниями | Имеется | Нет |
| Наличие БА по линии матери | Имеется | Нет |
| Наличие аллергических реакций на продукты, медикаменты, прививки | Имеется | Нет |
| Избыточная бытовая антигенная нагрузка, наличие сырости, плесени в жилом помещении | Имеется | Нет |
Острый облитерирующий бронхиолит–тяжелое заболевание вирусной или иммунологической природы, приводящее к облитерации бронхиол и артериол.
Рецидивирующий обструктивный бронхит – обструктивный бронхит, эпизоды которого повторяются у детей раннего возраста на фоне острых респираторных вирусных инфекций. В отличие от бронхиальной астмы обструкция не имеет приступообразного характера и не связана с воздействием неинфекционных аллергенов.
Иногда повторные эпизоды обструкции связаны с хронической аспирацией пищи. У части детей рецидивирующий обструктивный бронхит является дебютом бронхиальной астмы (группы риска – дети с признаками аллергии в личном или семейном анамнезе, а также с тремя и более эпизодами обструкции).
Хронический бронхит – в детском возрасте является обычно проявлением других хронических болезней легких. Как самостоятельное заболевание хронический бронхит (представляющий собой хроническое распространенное воспалительное поражение бронхов, протекающее с повторными обострениями) диагностируется при исключении хронической пневмонии, муковисцидоза, синдрома цилиарной дискинезии и других хронических заболеваний легких.
Критерии диагностики хронического бронхита: продуктивный кашель, постоянные разнокалиберные влажные хрипы в легких (в течение нескольких месяцев) при наличии двух-трех обострений заболевания в год на протяжении двух лет.
Хронический бронхиолит (с облитерацией)–заболевание,являющеесяпоследствием острого облитерирующего бронхиолита, морфологическим субстратом которого является облитерация бронхиол и артериол одного или нескольких участков легкого (синдром Маклеода) представляет собой частный случай данного заболевания.
Клинически проявляется одышкой и другими признаками дыхательной недостаточности разной степени выраженности, наличием стойкой крепитации и мелкопузырчатых хрипов. Рентгенологически характерно повышение прозрачности легочной ткани и сцинтиграфически – резкое снижение легочного кровотока в пораженных отделах легких.
Пороки развития трахеи, бронхов, легких и легочных сосудов– группазаболеваний включает в себя пороки развития, связанные с недоразвитием бронхолегочных структур: агенезия, аплазия, гипоплазия легких, пороки развития стенки трахеи и бронхов, как распространенные, так и ограниченные кисты легких, секвестрация легких, пороки развития легочных вен, артерий и лимфатических сосудов.
Бронхолегочная дисплазия – хроническое заболевание, развивающееся вследствие поражения легких при проведении жестких режимов искусственной вентиляции легких с высоким содержанием кислорода, главным образом у новорожденных детей. Клинически проявляется дыхательной недостаточностью, симптомами бронхиальной обструкции, рентгенологически выявляются грубые изменения в виде легочного фиброза, кист, изменений прозрачности, деформаций бронхов.
Дата добавления: 2016-11-19 ; просмотров: 694 | Нарушение авторских прав
источник
При распознавании бронхиальной астмы в детском возрасте возникает необходимость дифференциальной диагностики с острыми и хроническими заболеваниями органов дыхания. У детей раннего возраста бронхиальную астму приходится прежде всего дифференцировать от обструктивного бронхита, склонного давать повторные эпизоды болезни.
Для обструктивного бронхита так же, как и для астмы, характерны сухие, а иногда и влажные среднепузырчатые хрипы. Однако как типичное острое респираторное заболевание вирусного происхождения (чаще всего респираторно-синцитиальная и парагриппозная инфекция) оно имеет все черты, свойственные инфекционному воспалительному процессу — повышение температуры тела, лейкоцитоз, нейтрофильный сдвиг влево, иногда небольшое повышение СОЭ.
Сравнительно редко у этих больных отмечается и повышение общего уровня IgE, столь характерное для неинфекционно-аллергической (атопической) и смешанной формы бронхиальной астмы.
Аллергологическое обследование у детей с обструктивным бронхитом дает обычно отрицательные результаты. Затруднение дыхания, возникающее при ложном крупе, иногда ошибочно принимают за приступ бронхиальной астмы. Однако в отличие от бронхиальной астмы при ложном крупе больше затруднен вдох или бывает одышка смешанного типа. Следует учитывать и такой характерный для ложного крупа симптом, как наличие у больного лающего кашля.
В сомнительных случаях диагноз ложного крупа подтверждает прямая ларингоскопия, при которой обнаруживают выступающие непосредственно под голосовыми связками красные валики, образованные отечной гиперемированной слизистой оболочкой. У детей первых лет жизни обострение бронхиальной астмы нередко протекает с выраженным экссудативным компонентом — у них обнаруживают значительное количество разнокалиберных влажных хрипов в легких в период приступа.
В этих случаях возникает необходимость дифференцировать бронхиальную астму с бронхиолитом. Однако у детей с бронхиолитом в большинстве случаев нет признаков, указывающих аллергический механизм заболевания (отсутствие наследственного предрасположения к аллергии, редкое выявление сопутствующих аллергических заболеваний, низкий уровень общего иммуноглобулина Е в сыворотке крови).
«Бронхиальная астма у детей», И.И. Балаболкин
Кожная реакция на испытуемые аллергены менее выражена в случаях выполнения проб на фоне лечения антигистаминными, симпатомиметическими, метил-ксантиновыми препаратами и глюкокортикоидами, в связи с чем рекомендуется отменить эти лекарственные средства за 24 — 48 ч до проведения кожных проб. За 2 — 3 дня до постановки кожных проб с грибковыми аллергенами и в день их проведения…
Скарификационные и внутрикожные пробы с неинфекционными аллергенами оценивают с учетом выраженности местной воспалительной реакции. У детей раннего возраста информативным критерием гиперчувствительности к неинфекционным аллергенам является возникновение яркой гиперемии в месте постановки скарификационных проб, диагностическая значимость их подтверждается и положительными результатами внутрикожного тестирования [Ванюков Н. В., Титова С. М., 1971]. При инфекционной аллергии у детей, больных…
Гиперчувствительность к лекарственным препаратам в значительной мере развивается после соединения их или продуктов распада лекарственных соединений с белковыми структурами организма. В связи с этим кожное тестирование непосредственно с лекарственными веществами не всегда дает возможность выявить лекарственную аллергию. У ряда детей бывают отрицательными кожные пробы со стандартными аллергенами домашней пыли, тогда как в анамнезе имеются четкие…
В случаях, когда при постановке кожных проб выявляется гиперчувствительность к определенным аллергенам, а в анамнезе не обнаруживаются веские указания на их значение в развитии приступов бронхиальной астмы, а также при отрицательных результатах кожного тестирования при положительных данных анамнеза возникает необходимость в проведении провокационного ингаляционного теста с этими аллергенами. Провокационный ингаляционный тест может рассматриваться как наиболее…
Использование кожных проб и ингаляционных провокационных тестов с учетом данных аллергологического анамнеза позволяет установить причинную значимость тех или иных аллергенов у большинства обследуемых с бронхиальной астмой детей. Однако у части из них применение этих методов аллергодиагностики невозможно в связи с частыми и тяжелыми обострениями болезни, которые требуют продолжительного лечения бронхоспазмолитиками и другими лекарственными средствами. Ограничена…
источник