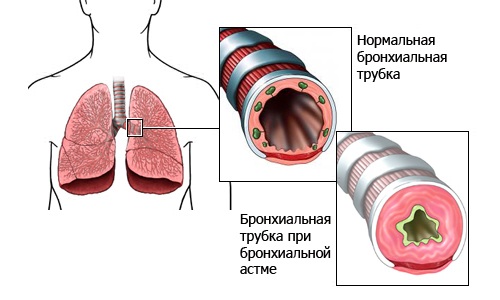
Бронхиальная астма – весьма распространенная, тяжелая, неизлечимая болезнь, которой страдают миллионы людей на Земле. Диагноз, поставленный в детстве или уже во взрослом возрасте, отпечатывается на всей последующей жизни больного. Ему необходимо справляться с приступами удушья и одышкой, оберегать себя от провоцирующих их факторов окружающей среды, пожизненно употреблять серьезные медикаментозные препараты, в том числе и гормональные, усиленно беречь себя от элементарных простуд, избегать физических нагрузок. Можно ли назвать такую жизнь полноценной? Влияет ли бронхиальная астма на работоспособность человека, положена ли ему инвалидность с таким диагнозом?
Несмотря на тяжесть заболевания, врачи МСЭ (медико-социальной экспертизы) считают, что жить и работать в полную силу с ним вполне возможно. Сама по себе бронхиальная астма не является основанием для оформления группы инвалидности, человека с таким диагнозом сходу не признают ограниченно трудоспособным или нетрудоспособным. Так случилось потому, что:
- Астма развивается медленно.
В момент, когда ставится такой диагноз, состояние взрослых или детей может быть вполне удовлетворительным. Приступы удушья случаются нечасто, быстро купируются. - Ярко выраженной дыхательной или сердечнососудистой недостаточности нет.
Воспалительные процессы в бронхах и легких возникают нечасто. Больной долгие годы вполне может вести активный образ жизни, учиться или работать. - Болезнь можно сдерживать.
Соответствующий образ жизни, диетическое питание, санаторно-курортное лечение, медикаментозные препараты не дают недугу прогрессировать, ухудшение состояния не произойдет.
Для того чтобы, оформить инвалидность, астматикам необходимо не только подтвердить свой диагноз, но и определить степень тяжести болезни. Детей, например, на освидетельствование направляют только через полгода после того, как у них выявили бронхиальную астму.
В Бюро МСЭ нужно прибыть с:
- Направлением.
Вопрос о том, чтобы оформить инвалидность, больной бронхиальной астмой впервые должен поднять на приеме у терапевта (педиатра, если это касается детей) или врача пульмонолога. Даже если эти специалисты считают, что оснований для этого нет, они обязаны выдать направление на медико-социальную экспертизу. - Документом, подтверждающим диагноз. В нем также отмечаются:
- Степень тяжести бронхиальной астмы.
- Частота и тяжесть приступов удушья.
- Есть ли у больного зависимость от гормональных препаратов или ее нет.
- Присутствуют у больного или нет такие осложнения, как легочная или сердечная недостаточность.
- Обходным листом от терапевта, хирурга, кардиолога, невролога, эндокринолога.
- Результатами медицинских обследований:
- Анализами крови (клинический, биохимический, на сахар), мочи и мокроты.
- ЭКГ.
- Флюорографией/рентгеном легких.
- Спирограммой;
- Анализом гормонов надпочечников для тех, кто длительное время лечится кортикостероидами.
- Выписками из стационара, если больной проходил лечение в медучреждениях.
- Паспортом для взрослых.
- Свидетельством о рождении для детей.
- Полисом ОМС.
На приеме в Бюро МСЭ с больным бронхиальной астмой беседуют, изучают предоставленные им документы.
Экспертной оценке подлежат не только степень тяжести болезни, но и качество жизни больного, особенности его специальности и выполняемых им профессиональные функции, условия его труда. Основываясь на этом, они принимают решение, давать больному инвалидность или нет.
При бронхиальной астме дают одну из трех групп инвалидности.
Чтобы получить инвалидность третей группы, необходим сам диагноз «астма» и подтверждение средней тяжести протекания болезни. Продолжительные приступы удушья купируются достаточно быстро, но иногда для стабилизации состояния и предотвращения нового обострения болезни человек нуждается в госпитализации. Для детей такая группа означает ограниченную трудоспособность и ограниченные способности к обучению. Им противопоказаны физические нагрузки. Взрослые же могут быть переведены на сокращенное рабочее время или облегченные условия труда. Они должны работать в хорошо проветриваемых помещениях, избегать пыли, паров химических веществ, прочих неблагоприятных условий труда.
Вторая группа инвалидности дается больным, у которых астма осложнилась со стороны легких, эндокринной, сердечно-сосудистой, пищеварительной систем организма. Из-за постоянного ухудшения самочувствия и снижения физической активности у этих людей снижается уровень самообслуживания. Такие больные нуждаются в особых условиях работы, периодическом стационарном и санаторно-курортном лечении. Ребенок-астматик со 2-ой группой инвалидности часто не может посещать детский сад, а в школе его переводят на домашнее обучение.
Оформить первую группу инвалидности получается у больных астмой, в организмах которых из-за этой болезни произошли необратимые изменения. Часто основному диагнозу сопутствуют такие, как «эмфизема легких», «ишемическая болезнь сердца» и другие. Больной с трудом обслуживает себя и с трудом передвигается. Одышка у него присутствует и в состоянии покоя. К труду и обучению он не способен вовсе.
Больные бронхиальной астмой часто жалуются на то, что получить инвалидность им практически нереально. Они считают собственное состояние неудовлетворительным и даже тяжелым. Несмотря на это эксперты МСЭ приходят к выводу о том, что такие люди вполне могут сами себя обслуживать, работать и общаться в социуме, и на этом основании отказывают им в группе инвалидности. Не нужно во всем винить бюрократию. Оформление группы с астмой – сложная, порой длительная процедура. Если решение МСЭ не устраивает больного, он может оспорить его в суде.
источник
Факторы риска возникновения и прогрессирования заболевания:
1. Наследственность (если болен один из родителей — вероятностьвозникновения заболевания у детей составляет 20-30%, если БА больны обародителя — 75%).
2. Длительный контакт с бытовыми и профессиональными аллергенами
(домашней пылью, аллергенами комнатных растений, животных, грибов, пищевыхпродуктов); для профессиональной БА характерна зависимость возникновенияболезни от длительности и интенсивности экспозиции причинного фактора(отсутствие предшествующего респираторного симптома, развитие симптомов непозже, чем через 24 ч после контакта с причинным фактором на производстве,эффект элиминации; преобладание в клинической картине кашля, свистящегодыхания и одышки).
3. Хроническая инфекция легких.
4. Наличие длительных или интенсивных психо-эмоциональных нагрузок.
5. Повышение тонуса парасимпатического отдела вегетативной нервнойсистемы.
6. Эндокринные нарушения (гипертиреоз, фибромиома, надпочечни-коваянедостаточность).
7. Особенности развития детей: высокий уровень иммуноглобулинов Е,раннее искусственное вскармливание, дисфункция желудочно-кишечного тракта,пищевая и лекарственная аллергия, частые ОРЗ, пассивное курение.
Классификация.
Соответственно международной номенклатуре выделяют следующие формы БА:
1. Иммунологическая (экзогенная, атопическая).
2. Неиммунологическая (эндогенная).
В клинической практике используется классификация БА по степени тяжести:
легкая, средней тяжести и тяжелая.
Клиническая картина и диагностика.
Основными клиническими проявлениями БА являются пароксиз-мальный кашель,
чувство удушья или затрудненного дыхания; жесткое дыхание; свистящие ижужжащие хрипы, завершение приступа отделением вязкой мокроты, после чегодыхание становится более свободным и постепенно исчезают сухие хрипы.
Лабораторные данные: эозинофилия в крови, изменения мокроты (спирали Куршмана, эозинофилы, кристаллы Шарко-Лейдена); положительные результаты аллергологических проб и повышенное содержание иммуноглобулина Е (при иммунологической форме); определение показателей активности воспалительногопроцесса (при неиммунологической астме).
Исследование функции внешнего дыхания: 1) спирография с оценкой ОФВ1, ФЖЕЛ,
а также пиковой скорости выдоха (ПСВ). Важным диагностическим критериемявляется увеличение ОФВ1 (более 12%) и ПСВ (бо-лее 15%) после ингаляции(Зг-агонистов короткого действия. 2) пикфло-уметрия — суточная изменчивостьв зависимости от тяжести заболевания составляет более 15%.
Течение и прогноз. При легком интермиттирующем (эпизодическом) течении БА
обострения заболевания возникают 1-2 раза в год; приступы удушья легкие,кратковременные, реже 1 раза в неделю, ночные — реже 2 раз в месяц,купируются самостоятельно или применением ингаляторов. В межприступномпериоде признаков бронхоспазма нет, функция внешнего дыхания в пределахнормы: ОФВ1, ПСВ >80%, суточная изменчивость (суточные колебания ПСВ) —15-20%. В большинстве случаев — это атопическая БА.
При БА легкого персистирующего течения приступы удушья возникают 1 раз внеделю или чаще, однако реже 1 раза в день, ночные приступы — чаще 2 раз вмесяц; обострения заболевания могут нарушать активность и сон; ПСВ более80%, суточная изменчивость 20-30%.
При БА средней тяжести приступы удушья могут быть ежедневными, ночныеприступы — чаще 1 раза в неделю; симптомы нарушают активность и сон;необходим ежедневный прием b2-агонистов короткого действия; ОФВ1 и ПСВ впределах 80-60%, суточные колебания ПСВ более 30%.
Тяжелое течение БА характеризуется постоянными симптомами в течение дня,частыми обострениями с тяжелыми приступами удушья, частыми ночнымиприступами; физическая активность и качество жизни значительно снижены; ОФВ1и ПСВ менее 60%, суточные колебания ПСВ более 30%.
Прогноз заболевания, помимо тяжести течения, определяется выраженностью
осложнений: 1) легочные осложнения: астматический статус, эмфизема легких,дыхательная недостаточность, ателектаз, пневмоторакс, тромбоэмболия легочнойартерии и ее ветвей; 2) внелегочные осложнения: хроническое легочное сердце,сердечная недостаточность, гипоксические язвы и т. п.; 3) осложнения леченияБА: стероидный диабет, стероидные язвы, остеопороз, стероидное ожирение,вторичная надпочечниковая недостаточность и т. п.
Принципы лечения. В лечении БА в настоящее время применяют «ступенчатый»
подход, при котором интенсивность терапии увеличивается (ступень вверх),если течение астмы ухудшается, и уменьшается (ступень вниз), если течениеастмы хорошо поддается лечению. Наименьшая тяжесть течения астмыпредставлена в ступени 1, наибольшая — в ступени 4.
Профилактические препараты для длительного назначения — базисная терапия:ингаляционные кортикостероиды (беклометазон дипропионаг, будесонид,флутиказона пропионат, альдецин, беклокорт и др.); нестероидныепротивовоспалительные препараты (кромогликат натрия и недокромил —эффективны в предотвращении бронхоспазма, спровоцированного аллергенами,физической нагрузкой и холодным воздухом); b2-агонисты адренорецепторовдлительного действия (сальметерол, формотерол); теофиллиныпролонгированного действия; антагонисты лейкот-риеновых рецепторов(зафирлукаст, монтелукаст — улучшают функцию внешнего дыхания, уменьшаютпотребность в (b2-агонистах короткого действия, эффективны в предотвращениибронхоспазма, спровоцированного аллергенами, физической нагрузкой);системные кортикостероиды. Препараты для оказания экстренной помощи:агонисты (b2-адренорецепторов короткого действия (сальбутамол, фенотерол,тербуталин и др.); антихолинергические препараты (ипратропиум бромид,беродуал); системные кортикостероиды (преднизолон и др.); теофиллиныкороткого действия (эуфиллин, аминофиллин).
Критерии ВУТ. В период обострения БА больные временно нетрудоспособны. При
неиммунологической, смешанной формах БА сроки лечения определяютсяхарактером и тяжестью инфекционного обострения, эффективностью лечения,выраженностью осложнений (ДН, декомпенсация хронического легочного сердца):легкое течение — до 3 нед.; средней тяжести — 4-6 нед.; тяжелое течение —более 6 нед.
При иммунологической астме легкого течения сроки временнойнетрудоспособности 5-7 дн., средней тяжести — 10-18 дн., тяжелого течения —свыше 35 дн. (в зависимости от осложнений, эффективности терапии).
Критерии легкой астмы:
приступы не чаще 1 раза в месяц, легкие, быстро купируются (бронхолитиками или самостоятельно); ночных приступов нет или они бывают редко, не влияют на сон ребенка и его физическую активность; вне приступа признаков обструкции бронхов нет, ремиссия длится до 3 мес и более, физическое развитие ребенка не страдает; объем форсированного выдоха и среднесуточная проходимость бронхов — 80% и выше, среднесуточная лабильность бронхов — ниже 20%; базисное лечение либо не проводится, либо проводится препаратами группы интала.
Критерии астмы средней тяжести:
приступы удушья средней тяжести, с нарушением функции внешнего дыхания, 3—4 раза в месяц; ночные приступы до 2—3 раз в неделю; физическая активность ребенка снижена, нарушен сон, физическое развитие не страдает; вне приступа клинико-функциональная ремиссия неполная, длительность ее менее 3 мес, купирование приступа возможно при применении ингаляционных бронхолитиков или парентеральных кортикостероидов, среднесуточная проходимость бронхов — 60—80%, среднесуточная лабильность бронхов — 20—30%; базисное лечение проводится препаратами группы интала, а при их неэффективности
ингаляторными кортикостероидами в средних дозах.
Критерии тяжелой бронхиальной астмы: приступы удушья почти ежедневно и почти каждую ночь, что нарушает физическую активность, сон и физическое развитие ребенка; в межприступном периоде сохраняются явления обструкции бронхов с признаками ОДН, длительность неполной ремиссии — не более 1—2 мес; для купирования приступов требуется госпитализация (в пульмонологический стационар и отделение реанимации); среднесуточная проходимость бронхов — менее 60%, среднесуточная лабильность бронхов — более 30%; базисное лечение — высокие дозы ингаляторных кортикостероидов.
Противопоказанные виды и условии труда: тяжелый физический труд, работа,
связанная с выраженным нервно-психическим напряжением, воздействиемаллергенов, вызывающих бронхоспазм, неблагоприятными микроклиматическимифакторами (перепады температуры, давления, повышенная влажность и т. п.), вусловиях запыленности, загазованности; виды трудовой деятельности, внезапноепрекращение которых в связи с приступом удушья может нанести вред больному иокружающим (авиадиспетчеры, водители автотранспорта, работа, связанная спребыванием на высоте, обслуживанием движущихся механизмов, на конвейере ит. п.); длительные командировки. При развитии ДН II ст. противопоказанаработа, связанная с физическим напряжением средней тяжести, значительнойречевой нагрузкой в течение рабочего дня.
Показания для направления в бюро МСЭ: наличие противопоказаний в условиях и характере труда и невозможность трудового устройства в доступной профессиибез снижения квалификации или существенного уменьшения объемапроизводственной деятельности; неблагоприятный клинико-трудовой прогноз(тяжелое, осложненное течение, неэффективность лечения и т. п.).
Необходимый минимум обследований при направлении в бюро МСЭ: клинические анализы крови и мочи; биохимическое исследование крови — содержание сиаловых кислот, С-реактивного белка, общего белка и фракций, сахара, электролитов; общий анализ мокроты (при неиммунологичсской БА — посев на флору и чувствительность к антибиотикам, на ВК); КОС и газы крови; ЭКГ;рентгенография грудной клетки; спирография (при необходимости — проведениепроб с холинолитиками, агонистами b2-адренорецепторов); пикфлоуметрия;реография легочной артерии или допплерэхокардиография (для выявлениялегочной гипертензии).
Дополнительные лабораторные и инструментальные методы исследования проводятся в зависимости от показаний. Например, при постоянном приеме кортикостероидов per os (более 1 года) необходимо исследование функции корынадпочечников, исключение стероидных язв и диабета, остеопороза (при наличиисоответствующих жалоб и объективных данных) и т. д.
Критерии инвалидности. При оценке ограничений жизнедеятельности учитывают
форму и тяжесть течения БА, выраженность осложнений, включая обусловленныепроводимой терапией, эффективность лечения, тяжесть сопутствующихзаболеваний; образование, профессию, квалификацию, характер и условия труда,трудовую направленность.
Инвалидность III группы устанавливается больным БА легкого и средней тяжести
течения, в том числе гормонозависимой, ДН I и II ст. с ограничениемспособности к трудовой деятельности, самообслуживанию, передвижению — I ст.,работающим в противопоказанных видах и условиях труда и нуждающимся врациональном трудоустройстве (снижение квалификации или уменьшение объемапроизводственной деятельности).
Инвалидность II группы устанавливается больным БА средней тяжести и тяжелого
течения со стойкими выраженными нарушениями функции дыхания икровообращения (ДН II-III ст. и СН IIА ст.), а также нарушениями функций эндокринной системы (сахарный диабет, надпочечниковая недостаточность), обусловленных стероидной терапией, с ограничением способности к самообслуживанию, передвижению, обучению II ст. В ряде случаев больные могут работать в специально созданных условиях, в частности — на дому, с учетом профессиональных навыков.
Инвалидность I группы устанавливают при тяжелом прогредиентном течении БА,
рефрактерности к лечению, развитии ДН III ст., СН IIБ-III ст., другихнеобратимых осложнений, с ограничением способности к самообслуживанию,передвижению, трудовой деятельности III ст.
Профилактика и реабилитация. Первичную реабилитацию необходимо проводитьу практически здоровых людей при наличии у них биологических дефектов,представляющих угрозу развития БА: исключение всех триггерных механизмов(аллергенов; инфекции верхних дыхательных путей, в том числе вирусной,особенно у детей; провоцирующих лекарств; психотравмирующих факторов;физических перегрузок; гастроэзофагального рефлюкса), а также раннее идолгосрочное проведение противовоспалительной терапии.
Вторичная профилактика БА должна включать устранение из окружающей среды
неблагоприятных факторов (аллергенов, ирритантов и др.), организацию режимажизни, занятия физической культурой, рациональное трудовое устройство,своевременное обучение и переобучение, организацию работы астма-школ иастма-клубов; подготовку печатной, видео-, аудио-просветительной продукции,создание ассоциации больных. Необходимо проведение индивидуальной работы сбольными, включая общение с психологами.
Основой вторичной профилактики является своевременное и адекватное лечениена всех этапах (амбулаторном, стационарном, санаторно-курортном);составление и контроль за полнотой и качеством, своевременностьюосуществления индивидуальной программы реабилитации инвалида.
Сохранить в соцсетях:
источник
| Медико-социальная экспертиза при бронхиальной астме. |
Бронхиальная астма (БА) — хроническое воспалительное заболевание дыхательных путей, в котором принимают участие тучные клетки, эозинофилы и Т-лимфоциты. У предрасположенных лиц это воспаление приводит к повторным эпизодам хрипов, одышки, тяжести в грудной клетке и кашлю, особенно ночью и/или ранним утром.
Эти симптомы сопровождаются распространенной, но вариабельной обструкцией бронхиального дерева, которая, но крайней мере, частично обратима, спонтанно или под влиянием лечения. Воспаление также вызывает содружественное увеличение ответа дыхательных путей на различные стимулы.
Эпидемиология. По данным исследований, от 4 до 10% взрослого и 10-15% детского населения земного шара страдают БА.
Этиология и патогенез. В этиологии заболевания выделяют 5 групп факторов, которые при определенных условиях приводят к прогрессированию врожденных и/или приобретенных биологических дефектов бронхов, легких, иммунной, эндокринной и нервной систем. К таким факторам относят инфекционные аллергены (пыльцевые, пылевые, производственные, лекарственные, аллергены клещей, насекомых, животных и т.п.); инфекционные агенты (вирусы, бактерии, грибы и т.п.); механические и химические ирританты (металлическая, древесная, силикатная, хлопковая пыль, пары кислот, щелочей, дымы и т.п.); физические и метеорологические факторы (изменения температуры и влажности воздуха, колебания барометрического давления и т.п.); нервно-психические стрессовые воздействия.
Основную роль в патогенезе БА играют хронические воспалительные процессы. Прослеживается четкая связь воспалительных изменений слизистой оболочки дыхательных путей с бронхиальной гинерреактивностью и степенью обструкции бронхов. Реализация повышенной чувствительности трахеобронхиального дерева проявляется характерной триадой— бронхос-пазмом, отеком слизистой и гиперсекрецией, и может быть вызвана как иммунологическими, так и неиммунологическими механизмами.
Факторы риска возникновения и прогрессирования заболевания:
1. Наследственность (если болен один из родителей — вероятность возникновения заболевания у детей составляет 20-30%, если БА больны оба родителя — 75%).
2. Длительный контакт с бытовыми и профессиональными аллергенами (домашней пылью, аллергенами комнатных растений, животных, грибов, пищевых продуктов); для профессиональной БА характерна зависимость возникновения болезни от длительности и интенсивности экспозиции причинного фактора (отсутствие предшествующего респираторного симптома, развитие симптомов не позже, чем через 24 ч после контакта с причинным фактором на производстве, эффект элиминации; преобладание в клинической картине кашля, свистящего дыхания и одышки).
3. Хроническая инфекция легких.
4. Наличие длительных или интенсивных психо-эмоциональных нагрузок.
5. Повышение тонуса парасимпатического отдела вегетативной нервной системы.
6. Эндокринные нарушения (гипертиреоз, фибромиома, надпочечниковая недостаточность).
7. Особенности развития детей: высокий уровень иммуноглобулинов Е, раннее искусственное вскармливание, дисфункция желудочно-кишечного тракта, пищевая и лекарственная аллергия, частые ОРЗ, пассивное курение.
Классификация.
Соответственно международной номенклатуре выделяют следующие формы БА:
1. Иммунологическая (экзогенная, атопическая).
2. Неиммунологическая (эндогенная).
3. Смешанная.
В клинической практике используется классификация БА по степени тяжести: легкая, средней тяжести и тяжелая.
Клиническая картина и диагностика.
Основными клиническими проявлениями БА являются пароксиз-мальный кашель,чувство удушья или затрудненного дыхания; жесткое дыхание; свистящие и жужжащие хрипы, завершение приступа отделением вязкой мокроты, после чего дыхание становится более свободным и постепенно исчезают сухие хрипы.
Лабораторные данные: эозинофилия в крови, изменения мокроты (спирали Куршмана, эозинофилы, кристаллы Шарко-Лейдена); положительные результаты аллергологических проб и повышенное содержание иммуноглобулина Е (при иммунологической форме); определение показателей активности воспалительного процесса (при неиммунологической астме).
Исследование функции внешнего дыхания: 1) спирография с оценкой ОФВ1, ФЖЕЛ, а также пиковой скорости выдоха (ПСВ). Важным диагностическим критерием является увеличение ОФВ1 (более 12%) и ПСВ (бо-лее 15%) после ингаляции (Зг-агонистов короткого действия. 2) пикфлоуметрия — суточная изменчивость в зависимости от тяжести заболевания составляет более 15%.
Течение и прогноз. При легком интермиттирующем (эпизодическом) течении БА обострения заболевания возникают 1-2 раза в год; приступы удушья легкие, кратковременные, реже 1 раза в неделю, ночные — реже 2 раз в месяц, купируются самостоятельно или применением ингаляторов. В межприступном периоде признаков бронхоспазма нет, функция внешнего дыхания в пределах нормы: ОФВ1, ПСВ >80%, суточная изменчивость (суточные колебания ПСВ) — 15-20%. В большинстве случаев — это атопическая БА.
При БА легкого персистирующего течения приступы удушья возникают 1 раз в неделю или чаще, однако реже 1 раза в день, ночные приступы — чаще 2 раз в месяц; обострения заболевания могут нарушать активность и сон; ПСВ более 80%, суточная изменчивость 20-30%.
При БА средней тяжести приступы удушья могут быть ежедневными, ночные приступы — чаще 1 раза в неделю; симптомы нарушают активность и сон; необходим ежедневный прием b2-агонистов короткого действия; ОФВ1 и ПСВ в пределах 80-60%, суточные колебания ПСВ более 30%.
Тяжелое течение БА характеризуется постоянными симптомами в течение дня, частыми обострениями с тяжелыми приступами удушья, частыми ночными приступами; физическая активность и качество жизни значительно снижены; ОФВ1 и ПСВ менее 60%, суточные колебания ПСВ более 30%.
Прогноз заболевания, помимо тяжести течения, определяется выраженностью осложнений:
1) легочные осложнения: астматический статус, эмфизема легких, дыхательная недостаточность, ателектаз, пневмоторакс, тромбоэмболия легочной артерии и ее ветвей;
2) внелегочные осложнения: хроническое легочное сердце, сердечная недостаточность, гипоксические язвы и т. п.;
3) осложнения лечения БА: стероидный диабет, стероидные язвы, остеопороз, стероидное ожирение, вторичная надпочечниковая недостаточность и т. п.
Принципы лечения. В лечении БА в настоящее время применяют «ступенчатый» подход, при котором интенсивность терапии увеличивается (ступень вверх), если течение астмы ухудшается, и уменьшается (ступень вниз), если течение астмы хорошо поддается лечению.
Наименьшая тяжесть течения астмы представлена в ступени 1, наибольшая — в ступени 4.
Профилактические препараты для длительного назначения — базисная терапия: ингаляционные кортикостероиды (беклометазон дипропионаг, будесонид, флутиказона пропионат, альдецин, беклокорт и др.); нестероидные
противовоспалительные препараты (кромогликат натрия и недокромил — эффективны в предотвращении бронхоспазма, спровоцированного аллергенами, физической нагрузкой и холодным воздухом); b2-агонисты адренорецепторов длительного действия (сальметерол, формотерол); теофиллины пролонгированного действия; антагонисты лейкот-риеновых рецепторов (зафирлукаст, монтелукаст — улучшают функцию внешнего дыхания, уменьшают потребность в (b2-агонистах короткого действия, эффективны в предотвращении бронхоспазма, спровоцированного аллергенами, физической нагрузкой); системные кортикостероиды. Препараты для оказания экстренной помощи: агонисты (b2-адренорецепторов короткого действия (сальбутамол, фенотерол, тербуталин и др.); антихолинергические препараты (ипратропиум бромид, беродуал); системные кортикостероиды (преднизолон и др.); теофиллины короткого действия (эуфиллин, аминофиллин).
Критерии ВУТ. В период обострения БА больные временно нетрудоспособны.
При неиммунологической, смешанной формах БА сроки лечения определяются характером и тяжестью инфекционного обострения, эффективностью лечения, выраженностью осложнений (ДН, декомпенсация хронического легочного сердца): легкое течение — до 3 нед.; средней тяжести — 4-6 нед.; тяжелое течение — более 6 нед.
При иммунологической астме легкого течения сроки временной нетрудоспособности 5-7 дн., средней тяжести — 10-18 дн., тяжелого течения — свыше 35 дн. (в зависимости от осложнений, эффективности терапии).
Противопоказанные виды и условии труда: тяжелый физический труд, работа, связанная с выраженным нервно-психическим напряжением, воздействием аллергенов, вызывающих бронхоспазм, неблагоприятными микроклиматическими факторами (перепады температуры, давления, повышенная влажность и т. п.), в условиях запыленности, загазованности; виды трудовой деятельности, внезапное прекращение которых в связи с приступом удушья может нанести вред больному и окружающим (авиадиспетчеры, водители автотранспорта, работа, связанная с пребыванием на высоте, обслуживанием движущихся механизмов, на конвейере и т. п.); длительные командировки. При развитии ДН II ст. противопоказана работа, связанная с физическим напряжением средней тяжести, значительной речевой нагрузкой в течение рабочего дня.
Показания для направления в бюро МСЭ: наличие противопоказаний в условиях и характере труда и невозможность трудового устройства в доступной профессии без снижения квалификации или существенного уменьшения объема производственной деятельности; неблагоприятный клинико-трудовой прогноз (тяжелое, осложненное течение, неэффективность лечения и т. п.).
Необходимый минимум обследований при направлении в бюро МСЭ: клинические анализы крови и мочи; биохимическое исследование крови — содержание сиаловых кислот, С-реактивного белка, общего белка и фракций, сахара, электролитов; общий анализ мокроты (при неиммунологичсской БА — посев на флору и чувствительность к антибиотикам, на ВК); КОС и газы крови; ЭКГ; рентгенография грудной клетки; спирография (при необходимости — проведение проб с холинолитиками, агонистами b2-адренорецепторов); пикфлоуметрия; реография легочной артерии или допплерэхокардиография (для выявления легочной гипертензии).
Дополнительные лабораторные и инструментальные методы исследования проводятся в зависимости от показаний. Например, при постоянном приеме кортикостероидов per os (более 1 года) необходимо исследование функции коры надпочечников, исключение стероидных язв и диабета, остеопороза (при наличии соответствующих жалоб и объективных данных) и т. д.
Критерии инвалидности. При оценке ограничений жизнедеятельности учитывают форму и тяжесть течения БА, выраженность осложнений, включая обусловленные проводимой терапией, эффективность лечения, тяжесть сопутствующих заболеваний; образование, профессию, квалификацию, характер и условия труда, трудовую направленность.
Инвалидность III группы устанавливается больным БА легкого и средней тяжести течения, в том числе гормонозависимой, ДН I и II ст. с ограничением способности к трудовой деятельности, самообслуживанию, передвижению — I ст., работающим в противопоказанных видах и условиях труда и нуждающимся в рациональном трудоустройстве (снижение квалификации или уменьшение объема производственной деятельности).
Инвалидность II группы устанавливается больным БА средней тяжести и тяжелого течения со стойкими выраженными нарушениями функции дыхания и кровообращения (ДН II-III ст. и СН IIА ст.), а также нарушениями функций эндокринной системы (сахарный диабет, надпочечниковая недостаточность), обусловленных стероидной терапией, с ограничением способности к самообслуживанию, передвижению, обучению II ст. В ряде случаев больные могут работать в специально созданных условиях, в частности — на дому, с учетом профессиональных навыков.
Инвалидность I группы устанавливают при тяжелом прогредиентном течении БА, рефрактерности к лечению, развитии ДН III ст., СН IIБ-III ст., других необратимых осложнений, с ограничением способности к самообслуживанию, передвижению, трудовой деятельности III ст.
Профилактика и реабилитация. Первичную реабилитацию необходимо проводить у практически здоровых людей при наличии у них биологических дефектов, представляющих угрозу развития БА: исключение всех триггерных механизмов (аллергенов; инфекции верхних дыхательных путей, в том числе вирусной, особенно у детей; провоцирующих лекарств; психотравмирующих факторов; физических перегрузок; гастроэзофагального рефлюкса), а также раннее и долгосрочное проведение противовоспалительной терапии.
Вторичная профилактика БА должна включать устранение из окружающей среды неблагоприятных факторов (аллергенов, ирритантов и др.), организацию режима жизни, занятия физической культурой, рациональное трудовое устройство, своевременное обучение и переобучение, организацию работы астма-школ и астма-клубов; подготовку печатной, видео-, аудио-просветительной продукции, создание ассоциации больных. Необходимо проведение индивидуальной работы с больными, включая общение с психологами.
Основой вторичной профилактики является своевременное и адекватное лечение на всех этапах (амбулаторном, стационарном, санаторно-курортном); составление и контроль за полнотой и качеством, своевременностью осуществления индивидуальной программы реабилитации инвалида.
источник
В очередной раз приветствуем на нашем портале наших дорогих читателей. Сегодня расскажем вам, дают ли в 2019 году инвалидность при астме бронхиальной. Обсудим возможности и сроки ее назначения, а также тонкости оформления. Приведем в материале перечень необходимой документации, что потребуются на этапе подтверждения недуга.
Зная, что закон гарантирует инвалидность при бронхиальной, необратимой астме для взрослых, вы сможете вовремя оформить ее. Официальный статус, в свою очередь откроет дополнительные возможности для лечения, оздоровления. Социальные льготы, что определены государством этой льготной категории населения, способны несколько облегчить трудности.
Астма относится к числу хронических заболеваний, способных поражать дыхательные органы и слизистую структуру. Она может долго находиться на начальной, средней стадии. Противопоказаний к трудоустройству при этом недуге нет, а инвалидность назначается только после специальной экспертизы.
Причины возникновения астмы могут быть комбинированными. Зачастую, они включают в себя такие факторы:
- предрасположенность по наследству;
- сбои метаболических обменных процессов;
- аллергия на дым, пух, шерсть, перхоть, синтетические препараты;
- инфекционные болезни;
- слабая иммунная система;
- медикаментозная терапия;
- ожирение.
Инвалидность – статус, который присваивается больному из-за его полной и (или) частичной утраты к трудоспособности. Самого состояния, вызванного недугом, мало для назначения пенсии. Нужно детальное обследование. В его ходе оценивается в большей мере не общее состояние больного, а степень негативного воздействия астмы на организм.
Астма – распространенное, неизлечимое заболевание. Оно характеризуется кашлем, дыхательной недостаточностью. Больному требуются значительные средства на поддержку организма, облегчения синдрома. Возникают сложности при выполнении некоторых видов работ, есть ограничения в питании.
И если есть такие неудобства и трудности, дают ли инвалидность при астме взрослым? Закон позволяет получить особый статус при таком заболевании. Но право на ее получение определяет не сам недуг, а состояние организма. Группа присваивается в зависимости от тяжести нарушений, возникших на фоне бронхиальной астмы.
Важно! Минимальные нарушения в организме при астме не дают основания на оформления инвалидности, так как нет ограничений для трудоустройства, выполнения трудовых функций.
Наличие астмы не препятствует трудоустройству, так как она:
- регулируется правильно подобранным режимом и физическими нагрузками, питанием и медикаментами;
- удерживается на одной стадии длительный период времени (на легкой средней стадии недуг можно удерживать десятилетиями);
- не имеет хронических воспалительных проявлений в виде недостаточности;
- не влечет стремительного негативного влияния на внутренние органы и системы организма.
Полноценно жить, работать, заниматься спортом с астмой можно, если заботиться о здоровье. Десятилетиями можно купировать «состояние», предотвращая его прогрессирование. Из-за чего сложность вызывает процесс назначения группы.
Группа положена в том случае, когда наблюдается яркая выраженность и высокая скорость прогрессирования заболевания. Если приступы удушья проявляются часто, а эффективность лекарственных препаратов стает очень низкой, стоит задуматься над последствиями. В сочетании с другими хроническими недугами астма способна нанести необратимый вред системам и органам организма. Такого риска бывает достаточно для определения пациенту группы.
В таких случаях требуется медико социальная экспертиза, что проводится с целью определения психологического и физического состояния организма больного. На фоне общей клинической картины, часто обнаруживается, что астма лишь сопутствующий другим недугам фактор.
Прежде чем думать, как получить статус, нужно понимать на какую группу может рассчитывать пациент. Мы знаем, что от нее будет зависеть способность к труду, а значит и полнота социальных льгот. Первая группа предполагает невозможность трудоустроиться и переход на государственное обеспечение. Третья категории дают претенденту пусть и ограниченные, но достаточно хорошие шансы для труда и самообслуживания.
Важно! Своевременное присвоение группы – возможность сдерживания заболевания на определенном уровне.
Она присваивается при наличии самых тяжких для астматика состояний:
- изменения необратимого типа в легких, сердечной и дыхательной структуре;
- частые, беспричинные приступы удушья, которые не проходят при воздействии лекарства;
- затрудненная двигательная активность, препятствующая выполнению профилактических гимнастических процедур.
При обнаружении такой симптоматики, вопрос о назначении инвалидности, как правило, поднимается доктором, их обнаружившим. В зависимости от состояния больного назначается индивидуальный план лечения. Выбираются меры, которые могут хоть немного облегчить состояние.
Принадлежность ко второй категории позволяет получить освобождения от работы. У лица с соответствующим статусом часто возникают сложности в быту, на работе, иных сферах. Характерны следующие признаки:
- хронические заболевания эндокринной, дыхательной, пищеварительной систем;
- неоправданное снижение физической активности, способности к выполнению определенных действий;
- атрофия мышц, спровоцированная предыдущим фактором;
- утрата навыков к самообслуживанию;
- наблюдение необратимых изменений, постоянно усугубляющих ухудшение качества жизни.
При обнаружении предпосылок ко второй группе, затягивать с ее оформлением не следует. Чем раньше будет назначено адекватное поддерживающее лечение, тем дольше удастся сохранить активную стадию. Чтоб избежать стремительных ухудшений следует обратиться к мерам, рекомендованным Минздравом:
- лечение в стационаре на регулярном основании при наблюдении профильных медиков;
- регулярное оздоровление, профилактические процедуры в санаторно-курортных учреждениях;
- перевод детей на домашнее обучение.
На заметку! Со второй группой, определяющей инвалидность, наступают некоторые ограничения. При наличии данного детям статуса при астме за ними закрепляют освобождение от посещения детского сада или среднеобразовательного учреждения. Если оставить все как есть, наступит стремительное ухудшение.
При заболевании средней тяжести, инвалидность может быть назначена. Бытует мнение, что для астмы третья группа – редкое явление, ввиду широкого распространения описанных для нее симптомов среди населения. На самом деле претендентов для этой категории выбирают по наличию тяжких последствий для организма.
- частые приступы, возникающие, несмотря на соблюдение всех врачебных мероприятий;
- регулярное обращение в медучреждение для проведения облегчающих, лечебных мероприятий;
- повышенная чувствительность к аллергенам, а вместе с тем рост частоты приступов.
Нужно учитывать, что с астмой дают группу, особенно третью без серьезных необратимых последствий взрослым, лишь при наличии документированной истории болезни. Для оформления инвалидности недостаточно разового обращения к врачу, должны быть записи. Если будет определено, что пациент состоит на учете длительный период времени, имеет ухудшения, несмотря на выполнение всех врачебных рекомендаций, ему может быть показана группа.
Встать в Реестр можно при обращении в бюро МСЭ. Требуется наличие следующих документов:
- Направление доктора. Выдают его обще профильные специалисты, а также пульмонологи.
- Справка, подтверждающая диагноз. Берется у педиатра. Терапевта.
- Обходной бланк. Он должен быть подписан хирургом, эндокринологом, невропатологом и кардиологом.
- Все выписки, результаты анализов, перечень их подскажет лечащий терапевт.
- Паспорт (детское свидетельство).
- Страховой полис.
Решение комиссии, которое выносится в результате обработке пакета документов, может быть оспорено в суде. Положительный исход рассмотрения тянет за собой присвоение группы, а вместе с ней и определенных социальных благ.
Ознакомьтесь визуально с тем, что делать, если вам не дают направление на обследование для получения инвалидности:
☎ 8 (800) 550-72-89 горячая линия для регионов России
источник
Бронхиальная астма представляет собой один из самых часто встречающихся недугов. По всему миру от него страдает приблизительно 10% людей.
Для заболевания характерны такие проявления, как дыхательная недостаточность и кашлевой синдром, по этой причине работать во вредных условиях категорически запрещается. Многих людей интересует, дают ли инвалидность при бронхиальной астме, и что требуется для назначения группы.
Группу инвалидности получить можно, но стоит учесть, что она присваивается в зависимости от степени нарушений, развившихся в организме пациента со времени обнаружения заболевания.
При обнаружении минимальных изменений пациенту отвечают отказом.
Медкомиссия, как правило, обращает внимание на такие моменты:
- частота и длительность приступов удушья;
- воздействие недуга на функции сердца и легких;
- степень тяжести заболевания;
- есть ли у пациента зависимость от гормональных медикаментов.
Перед тем как получить инвалидность при бронхиальной астме, человеку придется доказать, что недуг диагностирован правильно, а также пройти обследование для установления стадии болезни. Ребенок, к примеру, направляется на медосвидетельствование лишь спустя 6 месяцев после выявления у него данного заболевания.
Хотя недуг и серьезный, по мнению специалистов МСЭК, полноценно жить и трудиться с ним вполне возможно. Само по себе данное заболевание – это не причина для присвоения инвалидности. Человек, у которого диагностирована астма, не всегда полностью или частично нетрудоспособен. Это происходит вследствие некоторых причин:
- развитие бронхиальной астмы происходит в медленном темпе;
- во время диагностирования заболевание самочувствие взрослого либо ребенка бывает достаточно удовлетворительное. Приступ удушья возникает в редких случаях, причем его можно легко купировать;
- отсутствует выраженная дыхательная или сердечно-сосудистая недостаточность;
- пациент на протяжении многих лет способен вести довольно активную жизнь, учиться или работать;
- развитие заболевания получается приостанавливать.
При правильном образе жизни, соблюдении диеты, отдыхе в санаториях, а также применении лекарственных средств можно предупредить прогрессирование недуга, и самочувствие не ухудшится.
Перед тем как начать оформлять инвалидность по астме у взрослых, необходимо получить консультацию у лечащего врача. Причем даже при наличии сомнений он все-таки должен направить вас на прохождение медико-социальной экспертной комиссии (МСЭК).
Инвалидность по астме назначается только в том случае, если есть устойчивое, длительное тяжелое или среднетяжелое расстройство в функционировании дыхательных органов, из-за которого в значительной степени ухудшается жизнь пациента.
Наличие приступов удушья, снимающихся больным с помощью базовых медикаментов, прописанных доктором, не представляет собою причину для присвоения инвалидности. Рассмотрим, как определяется при астме группа инвалидности.
Первую группу инвалидности при бронхиальной астме дают больным с тяжелой персистирующей формой заболевания. При этом отмечаются:
- астматический статус, каждодневные приступы удушья в любое время суток;
- возникновение тяжелых и среднетяжелых обострений, снимающихся в больнице, чаще 5 раз в год;
- ОФВ-1 (ПСВ) ниже 60%, отличия в показателях более 30%;
- каждый день требуется применение ГКС, дневная дозировка превышает 1000 мкг (иногда в комплексе с глюкокортикостероидными средствами);
- зависимость от системных ГКС. Из-за снижения дозировки может ухудшиться дыхательная функция;
- одышка по шкале MRC 2 степени (дыхательная недостаточность 2). Появляется даже в покое с частотой дыхания 25-30 раз в 1 мин. Либо 3 степень (дыхательная недостаточность 3) – наличие сильной одышки с частотой более 30 раз в течение минуты даже сидя, наклонившись вперед и с упором на руки;
- на рентгенологическом снимке обнаруживается обструкция бронхов. Наблюдается формирование дыхательной и сердечной недостаточности.
Наблюдается ограничение жизнедеятельности в отношении передвижений, самостоятельного обслуживания – 2 стадии, работоспособности – 2 или 3 стадии. Контролировать данный вид недуга удается отчасти или не удается совсем.
Для рецидивирующей крайне тяжелой степени астмы свойственны такие особенности:
- систематические острые приступы удушья в любое время суток. Контролировать заболевание невозможно;
- чтобы купировать приступ, приходится вводить большую дозу лекарства. Дневная дозировка ингаляторного ГКС составляет больше 1000 мкг;
- доза глюкокортикостероидных препаратов составляет более 20 мкг;
- показатель по шкале одышки – 3-4 степень. Отсутствует возможность переносить даже наименьшую физическую и эмоциональную нагрузку;
- ДХНЗ;
- формирование легочных и внелегочных осложнений. Появление одышки в спокойном состоянии;
- ограничение в отношении самостоятельного обслуживания и работы – 3-4 степени.
Персистирующую тяжелую бронхиальную астму контролировать невозможно. На ее фоне развивается дыхательная и сердечная недостаточность 2-3 степени.
Вторая группа инвалидности определяется при персистирующей бронхиальной астме средней тяжести, для которой характерно наличие таких признаков:
- днем наблюдается возникновение приступов удушья более 3 раз на протяжении недели или каждый день, а в ночное время – более 1 раза в течение недели;
- развитие обострения наблюдается максимум 5 раз на протяжении года, приступы снимаются посредством глюкокортикостероидных препаратов;
- суточная дозировка глюкокортикостероидного ингаляционного средства максимум 1000 мкг;
- прописываются 2-агонисты кратковременного воздействия для каждодневного использования;
- ОФВ-1 (ПСВ) колеблется в пределах 80-60%. Разница в показателях ОФВ-1 более 30%;
- существует возможность нечувствительности к 2-агонистам, поэтому наблюдается увеличение ПСВ во время проведения проб. После физической нагрузки происходит снижение мощности выдоха (до 20%);
- для дыхательной недостаточности первой степени характерна одышка с частотой дыхания 20-25 раз в течение минуты, которая увеличивается после минимальной физической нагрузки;
Специалисты устанавливают нарушения дыхательной функции и ограничения двигательной активности и трудоспособности 2-3 степени. Подобную форму болезни получается частично контролировать.
Больным с бронхиальной астмой дают инвалидность третьей группы, если функциональность дыхательной системы нарушается незначительно.
Для интермиттирующей астмы свойственно наличие следующих признаков:
- частота приступов удушья в дневное время — не чаще одного раза в 7 дней, в ночное время – не чаще 2 раз в 30 дней;
- наблюдается развитие кратковременного обострения максимум 1 раз в 12 месяцев;
- нет необходимости в применении глюкокортикостероидных препаратов.
Для персистирующей астмы свойственно наличие таких симптомов:
- приступы удушья днем максимум дважды в день, не больше 1-2 эпизодов на протяжении недели, а в ночное время более 2 кратковременных случаев за 30 дней;
- развитие обострения наблюдается 1-2 раза в течение года;
- приступы снимаются с помощью ингаляционного аэрозоля;
- показатели дыхательной недостаточности: уровень ОФВ-1 (или ПСВ) более 80%. Изменение ОФВ-1 на протяжении суток менее 20-30%;
- при проведении пробы с помощью сальбутамола наблюдается увеличение ОФВ-1 более чем на 20%. На пробе ПСВ с использованием 2-агонистов наблюдается увеличение более чем на 15%.
В процессе рентгенологического исследования обструкция не обнаруживается. Данная форма недуга неплохо контролируется и поддается терапии.
При определении уровня инвалидизации любое серьезное изменение в самочувствии в худшую сторону обязательно должно быть задокументировано.
Нарушения дыхания и ухудшение качества жизни определяются по наличию серьезных обострений (астматического статуса), которые снимаются лишь благодаря помощи медицинских работников.
Обсудим, какая группа инвалидности присваивается человеку с астмой. Определение инвалидности обусловлено тем, как протекает недуг, и определенными показателями, решение принимается экспертной комиссией. При подобном недуге присваивается как третья или вторая, так и первая группа.
В каждом конкретном случае на основании того, как протекает недуг, назначается соответствующая группа инвалидности вне зависимости от половой принадлежности и возраста пациента. При соответствующей симптоматике как взрослому, так и ребенку дают одинаковую группу инвалидности.
Эта группа инвалидности определяется при тяжелой бронхиальной астме, когда специальные лекарственные препараты и гормональные средства не приносят эффекта, причем недуг продолжает прогрессировать. Такое протекание болезни – серьезное основание для того, чтоб оформить инвалидность. На МСЭК концентрируются на следующих моментах:
- Продолжаются изменения здоровья пациента в худшую сторону вопреки лечению.
- Наблюдается значительное затруднение дыхания при движениях и в спокойном состоянии. Фиксируется устойчивая одышка.
- Существуют нарушения работы сердца.
- Фиксируется осложнения со стороны других органов и систем организма.
- Человек абсолютно нетрудоспособен.
- Из-за невозможности самостоятельно передвигаться пациенту все время нужна посторонняя помощь.
Эта группа инвалидности при астме присваивается при 2-3 степени тяжести заболевания. В таком случае комиссия обращает внимание на такие нюансы:
- Существенным образом нарушаются функции органов дыхания даже при наименьшем физическом напряжении.
- Развиваются нарушения сердечной деятельности.
- Наблюдаются нарушения периферического кровообращения.
- Повышается риск развития сахарного диабета из-за воздействия гормональных препаратов.
- Отмечается резкое ограничение способности к самостоятельному самообслуживанию.
- Пациент не может полноценно работать.
- Больной необходимы особые условия для трудовой деятельности.
Пациентам с астмой дают инвалидность третьей группы, если недуг протекает в легкой и среднетяжелой форме. В этом случае специалистов МСЭ интересуют такие особенности заболевания:
- При малейшем физическом напряжении возникает дыхательная недостаточность.
- Человек не может справляться с привычной работой.
- Существуют некоторые ограничения в самостоятельном передвижении и самообслуживании.
- Есть необходимость в смене места работы или вида трудовой деятельности.
Когда кончается срок действия инвалидности, пациенту следует вторично пройти медико-социальную экспертную комиссию, чтоб получить подтверждение своей группы.
При значительном улучшении состояния здоровья пациента и переходе болезни в более легкую степень группу могут пересмотреть либо вовсе снять инвалидность.
Рассмотрим, как получить инвалидность человеку с астмой. Чтоб выяснить, как оформить инвалидность при астме, необходимо обратиться к доктору. Подать документы для признания нетрудоспособности пациент может самостоятельно либо это делает официальное лицо, которое его представляет.
Лечащий врач назначением инвалидности не занимается. Для принятия решения о присвоении группы инвалидности необходимо обратиться к группе экспертов медико-социальной экспертной комиссии.
Прохождение комиссии назначают, если у больного наблюдаются признаки устойчивых расстройств дыхательных функций при развитии приступа средней либо среднетяжелой степени. К ним относятся:
- частые приступы в острой форме в ночное время – до 3 раз в течение недели, в дневное время – более 4 раз за месяц;
- зависимость от приема гормональных лекарств;
- кратковременная ремиссия (менее 3 месяцев) без приступов;
- проходимость бронхов менее 80-60%, а лабильность составляет 20-30%;
- гиперреактивность бронхиальной системы не снижается дозами ингаляционного средства, чтоб купировать приступ, необходима помощь врачей;
- из-за дыхательной недостаточности невозможно полноценно трудиться (а в детском возрасте находиться в детском саду, школе);
- среднетяжелая не поддающаяся контролю или частично контролируемая бронхиальная астма диагностирована больше чем за 6 месяцев до прохождения комиссии.
Чтобы была оформлена группа инвалидности при бронхиальной астме, необходимо:
- Посетить лечащего доктора для получения справки о недуге, чтоб пройти МСЭК и определить, положена ли инвалидность по данному недугу.
- Пройти медицинскую комиссию по месту регистрации. К тому же немаловажным требованием является заполнение документации в соответствии со специальной формой.
- Когда пройдена медицинская комиссия, лечащим врачом выдается направление на проведение экспертной оценки.
- Пациент записывается на прохождение освидетельствования. Для экспертизы понадобится наличие направления, паспорта, медицинской страховки и справки с медицинской комиссии. Направление на медкомиссию выдается пульмонологом.
Если больной проходит лечение в больнице, то все необходимые обследования и исследование функций дыхания проводятся в условиях стационара.
При сборе документов во время амбулаторного лечения пациент должен обследоваться у отоларинголога, невролога, хирурга, кардиолога и эндокринолога для выявления вероятных изменений в функционировании организма.
Кроме того, во время прохождения медицинской комиссии пациент должен:
- сдать общий анализ мочи, мокроты и крови;
- сдать на биохимическое обследование кровь и мокроту;
- пройти рентгенологическое исследование органов грудной полости;
- сделать ЭКГ;
- пройти пикфлоуметрию, спирографию;
- сделать тест на аллергены;
- пройти другие обследования (доплерэхокардиографию, реографию легочной артерии и прочие), если это необходимо.
Полученные результаты должны быть занесены в амбулаторную карточку пациента. Доктором оформляется справка и направление на МСЭК. В случае если врач думает, что инвалидность больному не положена, и заболевание отлично поддается контролю, он все-таки должен направить пациента на МСЭ с пометкой «по индивидуальному желанию пациента».
Когда оформлена инвалидность, астматик получает право на пользование такими привилегиями:
- бесплатное либо с 50-процентной скидкой получение медикаментов;
- льготное санаторное лечение;
- льготная ипотека, очередь на получение квартиры;
- для инвалидов по астме улучшаются условия труда;
- существует возможность ежегодного получения бесплатной путевки на лечение.
Рассмотрим, как получить инвалидность, если диагностирована астма у ребенка. Детям инвалидность по астме присваивают, если:
- Вследствие болезни ребенок не способен полноценно учиться.
- Малыш ограничен в самообслуживании либо свободном передвижении.
- Наблюдаются нарушения кровообращения, работы эндокринной или дыхательной системы.
- Диагностируется развитие необратимых осложнений, приступы возникают достаточно часто.
- Ребенку необходимы улучшенные условия для жизни, учебы и посторонняя помощь.
Медицинская комиссия обращает внимание на следующие моменты:
- частота приступов удушья у малыша в дневное и ночное время за сутки и неделю;
- суточная доза медикаментов;
- изменения активности ребенка в дневное время, спокойно ли он спит по ночам;
- наличие дыхательных нарушений до диагностирования недуга и после этого.
Если болезнь диагностирована у ребенка, это не означает, что в определении группы инвалидности нет необходимости. Пусть ребенок и не работает, ему требуется лечение, причем ему также необходимо получать пособие и пользоваться льготами.
Для назначения инвалидности при наличии астмы у детей тоже первоначально необходимо получить консультацию у лечащего врача. В остальном действия те же, что и для взрослых, отличие только в том, что ребенку необходимо сопровождение официального представителя.
Чтоб оформить инвалидность ребенку, для МСЭ требуется предоставить такую документацию:
- свидетельство о рождении;
- амбулаторная карточка ребенка;
- направление от педиатра;
- медицинская страховка;
- заявление на получение инвалидности, которое заполняет один из родителей либо другой представитель малыша.
Даже если врач не посчитает, что нужно направлять на оформление группы инвалидности ребенка с астмой, он должен это сделать. В таком случае в причинах следует указать: «в соответствии с желанием опекуна ребенка».
Ребенок-астматик тоже может пользоваться определенными льготами. Среди них:
- бесплатное пользование общественными транспортными средствами;
- до наступления 15 лет бесплатно выдается молочная продукция и медикаментозные препараты;
- родители имеют право на получение нескольких добавочных выходных, кроме того, их избавляют от работы сверхурочно, труда по ночам и поездок по командировкам;
- маме астматика положены льготы в виде выхода на пенсию раньше достижения установленного возраста.
Человеку с астмой группу инвалидности назначают не всегда, но существует возможность ее получения, не нужно этот шанс игнорировать.
Отвечая на вопрос, дают ли человеку инвалидность, когда диагностирована бронхиальная астма, следует сказать, что такая возможность есть. Пусть это и непросто, но получить группу можно, поскольку астматик имеет право на некоторые льготы.
источник