В очередной раз приветствуем на нашем портале наших дорогих читателей. Сегодня расскажем вам, дают ли в 2019 году инвалидность при астме бронхиальной. Обсудим возможности и сроки ее назначения, а также тонкости оформления. Приведем в материале перечень необходимой документации, что потребуются на этапе подтверждения недуга.
Зная, что закон гарантирует инвалидность при бронхиальной, необратимой астме для взрослых, вы сможете вовремя оформить ее. Официальный статус, в свою очередь откроет дополнительные возможности для лечения, оздоровления. Социальные льготы, что определены государством этой льготной категории населения, способны несколько облегчить трудности.
Астма относится к числу хронических заболеваний, способных поражать дыхательные органы и слизистую структуру. Она может долго находиться на начальной, средней стадии. Противопоказаний к трудоустройству при этом недуге нет, а инвалидность назначается только после специальной экспертизы.
Причины возникновения астмы могут быть комбинированными. Зачастую, они включают в себя такие факторы:
- предрасположенность по наследству;
- сбои метаболических обменных процессов;
- аллергия на дым, пух, шерсть, перхоть, синтетические препараты;
- инфекционные болезни;
- слабая иммунная система;
- медикаментозная терапия;
- ожирение.
Инвалидность – статус, который присваивается больному из-за его полной и (или) частичной утраты к трудоспособности. Самого состояния, вызванного недугом, мало для назначения пенсии. Нужно детальное обследование. В его ходе оценивается в большей мере не общее состояние больного, а степень негативного воздействия астмы на организм.
Астма – распространенное, неизлечимое заболевание. Оно характеризуется кашлем, дыхательной недостаточностью. Больному требуются значительные средства на поддержку организма, облегчения синдрома. Возникают сложности при выполнении некоторых видов работ, есть ограничения в питании.
И если есть такие неудобства и трудности, дают ли инвалидность при астме взрослым? Закон позволяет получить особый статус при таком заболевании. Но право на ее получение определяет не сам недуг, а состояние организма. Группа присваивается в зависимости от тяжести нарушений, возникших на фоне бронхиальной астмы.
Важно! Минимальные нарушения в организме при астме не дают основания на оформления инвалидности, так как нет ограничений для трудоустройства, выполнения трудовых функций.
Наличие астмы не препятствует трудоустройству, так как она:
- регулируется правильно подобранным режимом и физическими нагрузками, питанием и медикаментами;
- удерживается на одной стадии длительный период времени (на легкой средней стадии недуг можно удерживать десятилетиями);
- не имеет хронических воспалительных проявлений в виде недостаточности;
- не влечет стремительного негативного влияния на внутренние органы и системы организма.
Полноценно жить, работать, заниматься спортом с астмой можно, если заботиться о здоровье. Десятилетиями можно купировать «состояние», предотвращая его прогрессирование. Из-за чего сложность вызывает процесс назначения группы.
Группа положена в том случае, когда наблюдается яркая выраженность и высокая скорость прогрессирования заболевания. Если приступы удушья проявляются часто, а эффективность лекарственных препаратов стает очень низкой, стоит задуматься над последствиями. В сочетании с другими хроническими недугами астма способна нанести необратимый вред системам и органам организма. Такого риска бывает достаточно для определения пациенту группы.
В таких случаях требуется медико социальная экспертиза, что проводится с целью определения психологического и физического состояния организма больного. На фоне общей клинической картины, часто обнаруживается, что астма лишь сопутствующий другим недугам фактор.
Прежде чем думать, как получить статус, нужно понимать на какую группу может рассчитывать пациент. Мы знаем, что от нее будет зависеть способность к труду, а значит и полнота социальных льгот. Первая группа предполагает невозможность трудоустроиться и переход на государственное обеспечение. Третья категории дают претенденту пусть и ограниченные, но достаточно хорошие шансы для труда и самообслуживания.
Важно! Своевременное присвоение группы – возможность сдерживания заболевания на определенном уровне.
Она присваивается при наличии самых тяжких для астматика состояний:
- изменения необратимого типа в легких, сердечной и дыхательной структуре;
- частые, беспричинные приступы удушья, которые не проходят при воздействии лекарства;
- затрудненная двигательная активность, препятствующая выполнению профилактических гимнастических процедур.
При обнаружении такой симптоматики, вопрос о назначении инвалидности, как правило, поднимается доктором, их обнаружившим. В зависимости от состояния больного назначается индивидуальный план лечения. Выбираются меры, которые могут хоть немного облегчить состояние.
Принадлежность ко второй категории позволяет получить освобождения от работы. У лица с соответствующим статусом часто возникают сложности в быту, на работе, иных сферах. Характерны следующие признаки:
- хронические заболевания эндокринной, дыхательной, пищеварительной систем;
- неоправданное снижение физической активности, способности к выполнению определенных действий;
- атрофия мышц, спровоцированная предыдущим фактором;
- утрата навыков к самообслуживанию;
- наблюдение необратимых изменений, постоянно усугубляющих ухудшение качества жизни.
При обнаружении предпосылок ко второй группе, затягивать с ее оформлением не следует. Чем раньше будет назначено адекватное поддерживающее лечение, тем дольше удастся сохранить активную стадию. Чтоб избежать стремительных ухудшений следует обратиться к мерам, рекомендованным Минздравом:
- лечение в стационаре на регулярном основании при наблюдении профильных медиков;
- регулярное оздоровление, профилактические процедуры в санаторно-курортных учреждениях;
- перевод детей на домашнее обучение.
На заметку! Со второй группой, определяющей инвалидность, наступают некоторые ограничения. При наличии данного детям статуса при астме за ними закрепляют освобождение от посещения детского сада или среднеобразовательного учреждения. Если оставить все как есть, наступит стремительное ухудшение.
При заболевании средней тяжести, инвалидность может быть назначена. Бытует мнение, что для астмы третья группа – редкое явление, ввиду широкого распространения описанных для нее симптомов среди населения. На самом деле претендентов для этой категории выбирают по наличию тяжких последствий для организма.
- частые приступы, возникающие, несмотря на соблюдение всех врачебных мероприятий;
- регулярное обращение в медучреждение для проведения облегчающих, лечебных мероприятий;
- повышенная чувствительность к аллергенам, а вместе с тем рост частоты приступов.
Нужно учитывать, что с астмой дают группу, особенно третью без серьезных необратимых последствий взрослым, лишь при наличии документированной истории болезни. Для оформления инвалидности недостаточно разового обращения к врачу, должны быть записи. Если будет определено, что пациент состоит на учете длительный период времени, имеет ухудшения, несмотря на выполнение всех врачебных рекомендаций, ему может быть показана группа.
Встать в Реестр можно при обращении в бюро МСЭ. Требуется наличие следующих документов:
- Направление доктора. Выдают его обще профильные специалисты, а также пульмонологи.
- Справка, подтверждающая диагноз. Берется у педиатра. Терапевта.
- Обходной бланк. Он должен быть подписан хирургом, эндокринологом, невропатологом и кардиологом.
- Все выписки, результаты анализов, перечень их подскажет лечащий терапевт.
- Паспорт (детское свидетельство).
- Страховой полис.
Решение комиссии, которое выносится в результате обработке пакета документов, может быть оспорено в суде. Положительный исход рассмотрения тянет за собой присвоение группы, а вместе с ней и определенных социальных благ.
Ознакомьтесь визуально с тем, что делать, если вам не дают направление на обследование для получения инвалидности:
☎ 8 (800) 550-72-89 горячая линия для регионов России
источник
7:00-15:30
регистратура детская
7:30-14:30
(пн-пт 8:00-14:30)
(с 7:30 до 15:30)
Отделение вспомогательных репродуктивных технологий
перинатальный центр
(пн-пт 8:00-15:30)
пат. анатомия (касса)
(пн-пт 8:00-15:00)
(суб 8:00-12:00)
8-(4162)-23-85-12
и пластической хирургии
(отделение палат повышенной комфортности)
Обособленные структурные
подразделения АОКБ
ОСП Благовещенская ЦРП
(пн-пт 8:00-15:00)
(с. Чигири)
Благовещенская ЦРП
(пн-пт 8:00-15:30)
ул. Воронкова, 26
регистратура
8-(4162)-23-82-00
(пн-пт 8:00-15:00)
8-(4162)-393-830
поликлиника
(пн-пт 8:00-15:00)
(пн-пт 8:00-15:00)
8-(4162)-47-03-05
Фельдшер
8-924-840-19-11
Уважаемые граждане!
Приглашаем принять участие в опросе и оценить качество и условия оказания медицинской помощи в ГАУЗ АО «Амурская областная клиническая больница»
Опрос проводится анонимно.
В настоящее время от бронхиальной астмы в мире страдает около 300 млн. человек. По прогнозам ученых, в XXI веке астма приобретет еще большую актуальность. По частоте заболеваний астма стоит на пятом месте после сердечных заболеваний, инсульта, рака и диабета. К 2025 году число больных астмой увеличится на 100 млн. Во второй половине века каждый второй ребенок будет страдать астмой.
Всемирный день был инициирован GINA (Глобальная инициатива по астме) с целью повышению осведомленности людей об астме и улучшения качества лечения этого заболевания.
Бронхиальная астма – хроническое воспаление бронхов, преимущественно аллергической природы. До 80% случаев заболевания сопровождается повышенной чувствительностью к тем или иным факторам внешней среды. Астматическое воспаление приводит к бронхоспазму, или сужению просвета бронхов, на любое воздействие, т.е. к формированию так называемой гиперреактивности. К бронхоспазму может привести вдыхание холодного воздуха или пыли, резкие запахи, сильные эмоции, сопровождающиеся плачем или смехом, физическая нагрузка, а также встреча со специфическими «провокаторами»-аллергенами: пыльцой растений, животными или насекомыми и продуктами их жизнедеятельности, плесневыми грибами некоторыми пищевыми продуктами, лекарствами и т.д.
«Золотым стандартом» диагностики бронхиальной астмы является спирометрия или исследование функции внешнего дыхания с проведением специальных (бронхомоторных) тестов.
Бронхиальной астмой болеют люди всех возрастов, национальностей, профессий. Так, она является самой распространенной хронической болезнью среди детей. У половины заболевших астма развивается в возрасте до 10 лет, еще у трети до 30-40 лет.
Главным показателем эффективности лечения бронхиальной астмы является достижение и поддержание контроля над заболеванием, а это значит – полноценная жизнь, физические нагрузки, сохраненная трудоспособность.
- Каждый пациент должен четко знать:
- как правильно пользоваться ингалятором;
- какой препарат вдыхать ежедневно для профилактики обострения;
- каким препаратом снимать удушье;
- знать факторы, которые вызывают у него удушье;
- контролировать свое состояние с помощью пикфлуометра — прибора для оценки дыхания.
ЧТО ЗНАЧИТ КОНТРОЛЬ АСТМЫ?
Более чем 300 миллионов людей в мире имеют бронхиальную астму. Однако, получая лечение, большинство из этих людей имеют хороший контроль над астмой.
Ваша астма под контролем, если у Вас: Продуктивная, физически активная жизнь. Вы можете работать и ходить в школу. Вы можете делать зарядку и заниматься физическим трудом.
Нет симптомов болезни днем и ночью. В течение дня у Вас нет проблем с дыханием. Вы не просыпаетесь по ночам из-за симптомов астмы.
Практически нет приступов астмы. Приступы астмы очень редкие. Хороший контроль над астмой означает, что Вы не вызываете скорую помощь и не госпитализируетесь в стационар с приступами астмы.
Минимально используются препараты для купирования симптомов астмы.
Нормальная или практически нормальная легочная функция. Оценить функцию легких можно с помощью ежедневной пикфлоуметрии.
Нет побочных эффектов от лечения астмы.
КАК КОНТРОЛИРОВАТЬ СВОЮ АСТМУ?
Четыре легких шага, которые позволят Вам достигнуть и поддерживать контроль над астмой.
Принимайте лекарства против астмы, которые Вам прописал врач. Большинство людей с астмой нуждаются в двух видах препаратов:
Быстродействующие препараты, которые Вы должны принимать при приступах астмы.
Контролирующие препараты, которые вы должны принимать каждый день для предупреждения приступов.
Знайте факторы, провоцирующие у Вас приступы астмы (триггеры) и способы избегать иx. Каждый человек с астмой реагирует на различные триггеры. По возможности избегайте факторов провоцирующих приступы астмы такие как: животные, пыль, пыльца, резкие запахи и сигаретный дым. Врач расскажет Вам, какие необходимо принимать препараты перед физической нагрузкой, если она является причиной приступа астмы.
Общайтесь с Вашим врачом по поводу контроля астмы. Врач является вашим помощником в достижении контроля астмы. Посещайте врача 2-3 раза в год для проверки, даже если Вы чувствуете себя хорошо и не имеете проблем с дыханием. Задавайте вопросы. Вы должны быть уверены, что понимаете, как и когда нужно принимать медикаменты.
Действуйте быстро для купирования приступа астмы. Знайте, симптомы начинающегося приступа и умейте его купировать, а также показания для вызова скорой помощи. После приступа проконсультируйтесь с врачом по поводу возможного пересмотра Вашего плана лечения и предупреждения новых приступов астмы.
| ГАУЗ АО «Амурская областная клиническая больница» Адрес: 675028, г. Благовещенск, ул. Воронкова, 26 Схема проезда Областная больница (поликлиника, стационар) От «Ж/д вокзала», «Автовокзала» автобусом № 30, 2к, 4, 24, 25, 36, 38, 44 до «Областной больницы». От остановки: прямо 120 м — областная поликлиника (пандус); налево 160 м — лечебный корпус (пандус). |
Перинатальный центр
От «Ж/д вокзала», «Автовокзала» автобусом № 30, 2к, 4, 24, 25, 36, 38, 44 до «Перинатального центра».
От остановки прямо 130 м — областной перинатальный центр, поликлиника (пандус).
Вдоль здания ОПЦ до южной стороны – приемное отделение ОПЦ (пандус).
источник
Дают ли инвалидность при астме бронхиальной, зависит от серьезности недуга. По статистике, один из десяти жителей планеты обладает симптомами астмы. Поэтому актуален вопрос, как можно получить статус инвалида и что это даст.
Можно получить инвалидность любой группы, для каждой из которых определен свой список факторов. Дают или нет инвалидность при бронхиальной астме, зависит от признаков болезни.
После подтверждения статуса инвалида через год потребуется проходить переосвидетельствование. Оно необходимо для изменения статуса на актуальный.
Признание статуса осуществляется при средней тяжести, из-за чего появляются проблемы при функционировании органов дыхания. Дают ли инвалидность при астме, зависит от тяжести недуга. Причина возможности получения инвалидности связана с ухудшением качества жизни.
Если удушье проходит после приема базовых препаратов, то оснований иметься не будет.
Получить могут лица, имеющие тяжелую персистирующую форму заболевания. Явно указывать на наличие формы будут нижеописанные факторы:
- приступы ежедневные, независимо от времени суток;
- ежедневная дозировка ГКС более 1 000 мкг;
- зависимость от ГКС, меньшие дозировки могут привести к ухудшению состояния больного;
- обострения, которые можно снять в больнице, происходят от 5 раз в год;
- ОФС-1 20 мкг;
- ДХНЗ;
- время личного обслуживания или труда менее 4 часов;
- одышка имеет степень 3 или 4, из-за чего любая нагрузка приводят к приступу;
- одышка появляется в состоянии покоя;
- формирование осложнений.
Для присвоения нужно иметь бронхиальную астму средней тяжести. Отличить ее можно по следующим признакам:
- дозировка ингаляционного средства до 1 000 мкг;
- на неделе в дневное время приступы случаются чаще 3 раз, а в ночное – 1 раза;
- ОФС-1 от 80% до 60%;
- физические нагрузки несут за собой снижение мощности выхода;
- обострения, которые можно снять глюкокортикостеродиными препаратами, не более 5 раз в год;
- 2-агонисты прописываются для ежедневного приема в целях воздействия в течение короткого периода;
- одышка с частотой дыхания 20-25 раз, увеличение заметно при небольших физических нагрузках.
Контроль такой болезни частичный. Бронхиальная астма накладывает ограничения активности и труда 2-3 степени.
При бронхиальной астме инвалидность третьей группы признается при незначительных нарушениях дыхательной системы. Для определения тяжести опираются на следующие признаки:
- дневные приступы происходят не чаще одного раза в неделю;
- обострение происходит не чаще раза в год;
- ночные приступы происходят не чаще двух раз в месяц;
- глюкокортикостероидные препараты не назначаются.
Такую бронхиальную астму можно контролировать и успешно лечить. При проведении рентгена снимки показывают, что обструкция отсутствует.
Если состояние больного ухудшилось, то для изменения группы инвалидности необходимо задокументировать этот факт.
Качество жизни ухудшается в случаях, когда человеку для устранения последствий обострения требуется обращаться за помощью к медицинским работникам.
Чтобы узнать, дают ли бессрочную инвалидность при бронхиальной астме у взрослых, необходимо определиться с тяжестью болезни. Повторное освидетельствование через некоторое время не потребуется, если у человека стойкие нарушения сердечно-сосудистой системы были вызваны бронхиальной астмой. Также должна иметься тяжелая дыхательная недостаточность. В остальных случаях будет требоваться переосвидетельствование.
Переосвидетельствование может не только изменить группу инвалидности, но и вовсе снять с человека подобный статус, если симптомы болезни стали незаметными.
Если бессрочный статус был выдан ребенку, то ему все равно потребуется переосвидетельствование, но только по достижении совершеннолетия.
Инвалидность по бронхиальной астме первой группы дает возможность использования следующих льгот:
- бесплатные лекарства;
- бесплатное посещение санатория;
- бесплатный проезд на городском транспорте;
- первоочередное право на покупку земель;
- компенсация дороги до санатория;
- привилегии на покупку жилья.
Список льгот напрямую зависит от уровня инвалидности. Так инвалиды 3 группы смогут рассчитывать только на скидку в 50% на проезд по городу и лекарства, первоочередное право на покупку земель и привилегии при покупке недвижимости.
Инвалидность при астме у взрослых и детей определяется по единым правилам. Причиной возможности получения инвалидности является невозможность передвижения и труда, что влияет на качество жизни.
источник
220082, г. Минск, ул. Прытыцкого, 46. +375 17 363-92-86, +375 29 584-99-56
За последние годы во всем мире, в том числе и в Беларуси наблюдается подъем заболеваний бронхиальной астмой. Чаще всего она начинается в детстве, в молодые годы, но нередко развивается и в более зрелом возрасте. В нашей стране официально насчитывается 56 тыс. больных бронхиальной астмой, реальное же их количество значительно больше.
Что такое бронхиальная астма?
Бронхиальная астма (БА) – это хроническое воспалительное заболевание дыхательных путей, при котором периодически возникает сужение бронхов (бронхоспазм) в результате воспаления и повышенной чувствительности дыхательных путей к различным раздражителям.
В отечественно медицине выделяют две формы бронхиальной астмы: атопическая (неифекционная) и инфекционно-аллергическая. Нередко БА начинается как атопическая, но со временем переходит в инфекционно-зависимую.
Причины возникновения бронхиальной астмы
В настоящее время в ученом мире нет единого мнения о причинах возникновения и всплеска заболеваемости БА. Тем не менее, на основании многолетних опытов ее диагностики и лечения можно выделить несколько основных причин, это:
- Наследственная предрасположенность.
- Инфекции (вирусные и бактериальные) дыхательных путей.
- Аллергическая реакция организма – повышенная чувствительность организма к некоторым веществам животного (запах пота, кожи, шерстяная пыль) или растительного (цветочная пыль, плесень, запах сена и т.п.) происхождения.
- Снижение иммунитета.
- Нервные переживания, психические расстройства и потрясения (стрессы).
- Профессиональная деятельность – скорняки, маляры и т.п.
- Избыточное употребления антибиотиков, особенно в детстве.
- Стиль и образ жизни, в том числе питание.
- Факторы окружающей среды.
Симптомы и течение болезни
Основными симптомами, свидетельствующими о возможном возникновении БА являются:
- приступообразный кашель;
- приступы удушья.
В развитии и течении самой болезни как правило выделяют три стадии:
- Стадия предастмы – характеризуется проявлением у больного сухого кашля или со скудной мокротой кашля, нередко преимущественно ночного, возникающего в форме приступов.
- Стадия приступов – определяется появлением типичных приступов удушья.
- Стадия астматических состояний – нередко начинается неодинаково у разных больных (в одних случая это водянистый насморк, в других – заложенность носа, чихание, кожный зуд и т.д.), вслед за которыми появляется ощущение заложенности в груди, затрудненный выдох, желание откашляться. Удушье начинается быстро, появляются хрипы, которые нарастают, грудная клетка расширяется, шейные вены набухают, лицо покрывается каплями пота.
Лечение бронхиальной астмы
Успешное лечение бронхиальной астмы предполагает или, по возможности, сведение к минимуму причин, порождающих ее. Оно должно быть длительным, комплексным и строго индивидуальным.
Лечение БА складывается из двух компонентов:
- оказание неотложной помощи при приступе удушья;
- комплексной терапии в периоды между приступами;
- комплексная терапия может быть: медикаментозная и немедикаментозная.
Медикаментозная – включает применение лекарственных препаратов:
- бронхорасщиряющих (Сальбутамол, Беротек, Спировент и др.);
- отхаркивающих (Бромгексин,Лазолван,Амброксол и др.);
- антигистаминных (Кетотифен, Супрастин, Тавегил, Кларистин и др.);
- комбинированных (Беродуал, Дитек).
Для многих больных оптимальным является сочетанное применение ингаляционного стероидного препарата и бронхорасширяющих средств.
Немедикаментозная терапия включает:
- дыхательную гимнастику – для улучшения дренажа функций легких используются специальные дренажные положения и упражнения с форсированным удлиненным выдохом;
- посильные физические нагрузки;
- лечебную физкультуру –циклические виды физкультуры, дозированная ходьба, бег в медленном темпе и смешанное передвижение (ходьба – бег – ходьба);
- лечебный массаж мышц лица и грудной клетки;
- лечебное закаливание – воздушные и солнечные ванны, обтирание, обливание, контрастный душ, хождение босиком и т.п.
Меры профилактики и защиты
Для снижения риска заболевания ребенка БА родители должны всегда помнить:
- Грудное вскармливание детей – до года и более (особенно у тех, у кого в роду есть или были больные БА или аллергики) – наиболее эффективная защита от многих болезней, в том числе и от бронхиальной астмы.
- Абсолютное исключение курения — для беременной женщины и кормящей матери, а также вдыхания ребенком сигаретного дыма.
- Чуткое внимание родителей к ребенку при переходе к прикармливанию и искусственному кормлению; здоровая настороженность к проявлению малейших признаков появления БА.
- Максимальное снижение контакта ребенка с возможными аллергенами в квартире – домашняя пыль, постельные клещи, пыльца растений, домашние животные и т.п.
Для больных бронхиальной астмой меры профилактики и защиты должны сводиться к следующему:
- Максимальное снижение причин, провоцирующих приступы бронхиальной астмы: психоэмоциональный стресс, вдыхание холодного воздуха, чрезмерные физические нагрузки, и т.п.
- Регулярное проветривание всей квартиры и, в первую очередь, комнаты больного.
- Проведение ежедневной влажной уборки помещений, желательно чтобы это делал не сам больной, а другие члены семьи. Если уборку проводит больной, то он дожжен находиться во влажной маске.
- Влажность в помещении больного не должна превышать 50%.
- Следует убрать из помещения больного ковровые покрытия, пуховые и перьевые подушки; желательно упаковывать матрацы в непроницаемые для аллергена материалы.
- Не рекомендуется держать в доме любых животных, т.к. они могут спровоцировать аллергию.
- При пыльцевой аллергии больной должен знать календарь цветения растений в своей местности и принимать меры по избежанию контакта с аллергенами: не ходить в лес, на луг; в определенное время, по возможности, уезжать в другую местность.
- Перед выходом на холод за 20-30 минут можно вдохнуть бронхорасширяющий аэрозоль в сочетании с бронховоспалительными средствами.
- Для успешного и адекватного лечения БА больной должен контролировать бронхиальную проводимость с помощью специального прибора – индивидуального пикфлоуметра.
При обострении бронхиальной астмы и появления приступов удушья по ночам рекомендуется перед сном:
- вдохнуть «Интал», «Дитек» или ингаляционный глюкокортикоид при необходимости в сочетании с симпатомиметиком (Сальбутамол, Беротек, Спиропакт). Также эффективны (Теотард, Теопе, Ретофил), действующие в течение 12 часов;
- больным, у которых отходит большое количество мокроты, рекомендуется вдохнуть бронходилататор (Сальбутамол, Беротек, Спиропент, Атровент), а затем через 15-20 минут сделать ингаляцию с отхаркивающим раствором (физиологический раствор, щелочная минеральная вода, 2% раствор соды) с помощью домашнего ультразвукового ингалятора. После этого принять дренажное положение и откашляться.
Больные бронхиальной астмой должны всегда помнить, что эту болезнь нельзя полностью вылечить, а можно лишь добиться длительной и стойкой ремиссии (ослабления заболевания).
Поддержание нормальной вентиляционной функции легких, обеспечение максимально возможного качества жизни и предотвращения ранней инвалидности больного можно достичь только при желании, активном и грамотном участии самого больного в процессе лечения, в тесном взаимодействии с лечащим врачом.
Автор: Воронович Н.В., врач-терапев 27-й городской поликлиники
источник
Содержание статьи
Бронхиальная астма в наши дни не считается жизнеугрожающей патологией, так как при своевременной диагностике и назначении лечения заболевание хорошо поддается контролю. Причем не всегда требуется массированное применение лекарственных средств, в профилактике развития приступов удушья огромное значение имеет здоровый образ жизни и предотвращение контакта с аллергенами, другими чужеродными веществами, триггерами.

В последние десятилетия, в связи с нарастающей индустриализацией и возрождением собственной тяжелой промышленности, во многих крупных городах России наблюдается рост заболеваемости, с увеличением количества случаев тяжелого течения. В настоящий момент бронхиальная астма тяжелого течения зарегистрирована у 10% больных, средней тяжести — у 70%, легкого течения — у 20% пациентов с этим диагнозом.
Распространенность заболевания у детей достигает 15%. В детском возрасте нередко протекает тяжело, сочетается с другими патологиями дыхательной системы — аллергическим ринитом, атопическим дерматитом, хронической обструктивной болезнью легких. Высок риск получения инвалидности и десоциализации ребенка.
Бронхиальная астма развивается под воздействием многочисленных и разнообразных по своей природе влияний.
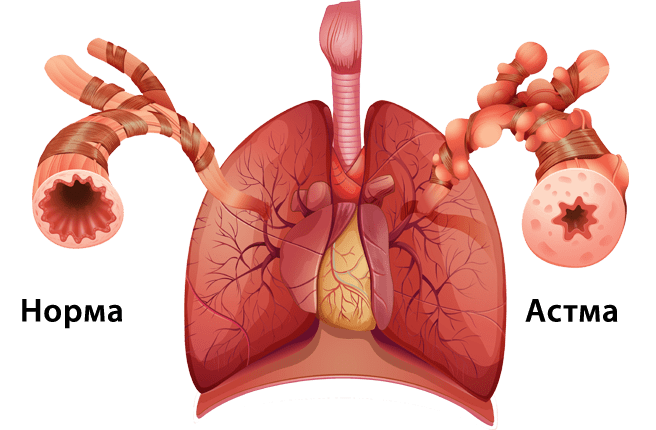
В соответствии с современными представлениями о заболевании, выделяют следующие его типы: аллергического, неаллергического характера, смешанного типа. В качестве провоцирующих приступы факторов могут выступать:
- аллергены — практически все группы чужеродных организму веществ могут вызывать развитие астмы, если они попадают в дыхательные пути во время вдоха или через кровь;
- летучие аллергены, в частности пыльца растений, частицы выхлопных газов и промышленных отходов и пр.;
- агенты инфекционного характера — вирусы, бактерии, простейшие, грибки;
- синтетические вещества — лекарственные препараты, например, ацетилсалициловая кислота (аспирин) и другие химические агенты;
- неспецифические стимулы (не аллергены): холодный воздух, табачный дым, физическая нагрузка, резкий запах, эмоциональный стресс.
Пациенты страдают от регулярно повторяющихся приступов удушья с затруднением и удлинением выдоха, которые сопровождаются свистящими сухими хрипами, слышными на расстоянии, непродуктивным кашлем, тяжестью за грудиной, выраженной одышкой. Иногда перед приступом удушья возникают першение в горле, зуд в носоглотке, чихание, слезотечение, зуд кожи. Приступ может возникнуть в любое время суток, но чаще всего развивается ночью или ранним утром.
Главная роль в развитии заболевания принадлежит высокой реактивности бронхов и склонности к спазму в ответ на воздействие различных стимулов и раздражителей, проявляющейся в виде резкого увеличения сопротивления дыхательных путей и обратимом сужении просвета бронхов.
Спазм гладких мышц вместе с образованием слизистых пробок, отеком и воспалением слизистой бронхов приводит к сужению их просвета. Из-за этого воздух, который попадает в легкие на вдохе, задерживается в ткани легкого, вызывает его перерастяжение и удлинение выдоха. Выдох делается с усилием, в помощь к дыхательным мышцам подключаются вспомогательные мышцы, появляется одышка.
У людей, склонных к развитию бронхиальной астмы, может наследоваться дефект в рецепторах бронхов, который проявляется в недостаточной выработке веществ, предотвращающих развитие спазма при попадании сильного раздражителя в дыхательные пути.
В зависимости от частоты возникновения приступов и их влияния на физическую активность, различают три степени тяжести болезни: лёгкая, средней тяжести и тяжелая. Осложнениями являются инфекционные процессы дыхательных путей (пневмонии), ателектазы (спадение легочных альвеол при закупорке бронхов), сердечно-сосудистые осложнения.
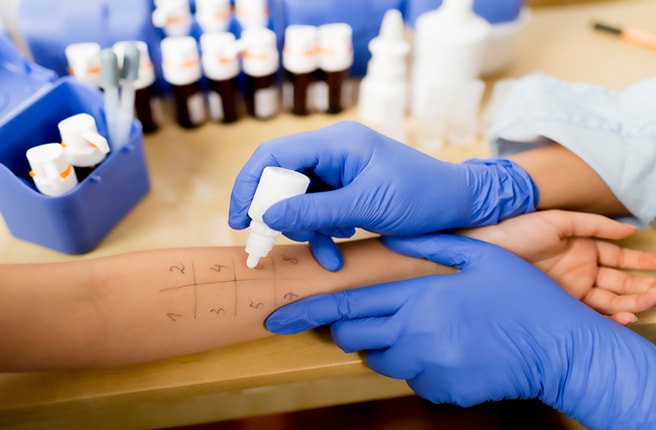
Для постановки точного диагноза проводятся многочисленные обследования:
- в первую очередь оценивается функция внешнего дыхания (проводятся спирометрия и бронхомоторные тесты), исследуется мокрота;
- при подозрении на аллергическое происхождение астмы проводятся кожные пробы с экстрактами аллергенов, определяются уровни общего IgE и специфических IgE в сыворотке крови (их может быть довольно много);
- обязательно проводится рентгенография органов грудной клетки; в качестве дополнительных исследований изучается газовый состав артериальной крови.
Главной задачей лечения является уменьшение до минимума проявлений заболевания, а именно приступов удушья, в дальнейшем — достижение полного контроля состояния пациента. При полноценном, своевременной и адекватном использовании лекарственных и немедикаментозных методов лечения бронхиальная астма не оказывает влияния на уровень физической активности человека, профессиональную деятельность и качество жизни в целом.

Медицинские препараты короткодействующие для купирования астматических приступов (по требованию):
- b2-агонисты короткого (фенотерол, сальбутамол) и пролонгированного (формотерол, сальметерол) действия для ингаляционного применения: распыляются на вдохе при помощи специальных устройств;
- антихолинергические средства (ипратропия бромид, тиотропий) также для ингаляционного использования;
- комбинированные средства на основе этих компонентов.
Препараты длительного действия для проведения базовой терапии:
- ингаляционные кортикостероиды (беклометазон, мометазон, будесонид);
- пероральные (для приема внутрь) антагонисты лейкотриенов;
- кромоны (кромоглициевая кислота, недокромил натрия) для ингаляций; выпускаются в виде растворов для проведения процедуры при помощи стационарных ингаляторов (в отличие от других средств, выпускаемых в готовой для применения форме);
- препараты анти-IgE-терапии (омализумаб).
При легком течении применяются короткодействующие b2-агонисты (по потребности), часто назначаются низкие дозы ингаляционных кортикостероидов или антилейкотриеновые препараты (реже). Кромоны используются в лечении астмы у детей и по особым показаниям — у взрослых.
При среднетяжелом течении используются b2-агонисты длительного действия в сочетании с гормонами (все препараты ингаляционные) в малых и средних дозах.
При тяжелом течении требуется применение высоких доз ингаляционных b2-агонистов и кортикостероидов, назначаются также препараты на их основе для перорального приема, антилейкотриеновые и анти-IgE-препараты.
Применение аллергенспецифической терапии при астме ограничено возрастом больных (старше 5 лет), вариантом течения заболевания (при доказанной ведущей роли аллергенов). АСИТ не может быть рекомендована как единственный метод лечения. Проводится на фоне гормональной терапии, при стабильных формах заболевания.
Доказано положительное влияние физиотерапевтических процедур на течение болезни, независимо от происхождения (аллергическая, неаллергическая, смешанная). Причем проведение показано на любом этапе развития заболевания.

- ингаляционная терапия с использованием лекарственных средств (бронхолитики, муколитики, антисептики, противовоспалительные и другие препараты в форме высокодисперсного аэрозоля). Многие лекарственные препараты выпускаются в виде ингаляторов, для некоторых необходим стационарный ингалятор. Особенно популярны ультразвуковые небулайзеры, позволяющие создать мелкодисперсный аэрозоль;
- применяется ультразвук, фонофорез и электрофорез с лекарственными веществами (кортикостероиды, препараты кальция), ультрафиолетовое облучение и электросон;
- особенного внимания заслуживает магнитотерапия: под воздействием импульсного магнитного поля активизируется обмен веществ; увеличивается скорость биохимических реакций, улучшается кровообращение и насыщенность тканей кислородом; нормализуется работа эндокринных желез, в частности надпочечников (что важно при астме). Во время сеансов магнитотерапии оказывается также противовоспалительный эффект, способствующий снижению повышенной реактивности бронхов и опосредованно — облегчению течения болезни.
Особенно эффективно комплексное лечение астмы, когда комбинируются лекарственные и немедикаментозные методы.
Так как астма обусловлена множественными факторами, полностью избежать ее развития удается редко. Однако при точном выяснении причин, инициирующих приступы удушья, можно ограничить контакт человека с определенными аллергенами или избегать ситуаций и условий, в которых развивается приступ. Мерой медикаментозной профилактики является постоянное применение лекарственных средств, назначенных врачом.
источник
ЛЕЧЕНИЕ АСТМЫ
Бронхиальная астма – это хроническое (чаще всего аллергическое) заболевание, которое характеризуется развитием обострений с характерной симптоматикой на фоне хронических воспалительных изменений в бронхиальном древе. Основными проявлениями астмы служат появление после воздействия аллергена экспираторной одышки, кашля, свистящих хрипов (которые можно слышать на расстоянии), тяжести в грудной клетке. Осложнениями на фоне приступа бронхиальной астмы могут быть: разрыв легкого с формированием пневмоторакса или пневмомедиастинума, ателектаз легкого (спадение доли легкого в результате закупорки дренирующего бронха густой слизистой пробкой), потеря сознания.
Механизм развития данного заболевания заключается в неинфекционном воспалении слизистой оболочки бронхов в результате активации иммунных клеток специфическим аллергеном. В свою очередь само воспаление поддерживает повышенную реактивность и гиперчувствительность бронхов к экзогенным воздействиям, что представляет собой замкнутый круг. Основным фактором риска развития астмы является генетическая предрасположенность к атопии (аллергическим реакциям). К внешним факторам, провоцирующими заболевание, относятся аллергены, инфекционные агенты, механические и химические раздражители, психическое и физическое переутомление, лекарственные препараты, курение. По механизму развития выделяют такие варианты астмы, как атопический (повышенная врожденная гиперреактивность), инфекционно-зависимый тип, аутоиммунный, психогенный, дисгормональный и адренергический. По течению болезни выделяют 4 степени тяжести: 1 степень характеризуется редкими симптомами (реже 1 раза в неделю), короткими обострениями, редкими ночными симптомами, объем форсированного выдоха за 1 секунду не менее 80 % от должного; 2 степень – ежедневные симптомы (но не чаще раза в день), ночные симптомы могут отмечаться чаще 2 раз в месяц,; 3 степень – частые ночные и дневные симптомы, ограничение форсированного выдоха за 1 секунду до 60 %; 4 степень – частые симптомы, значительно ограничивающие привычную физическую активность, снижение ОФВ1с менее 60 %.
В клинической картине данного заболевания основным проявлением служит приступ удушья или его эквиваленты (например, надсадный приступообразный кашель, одышка) на фоне воздействия раздражителя. Перед возникновением собственно приступа могут отмечаться предвестники (особенно при аллергическом характере) – аллергически ринит, покраснение конъюнктивы, редкий кашель. Приступ затрудненного выдоха (экспираторная одышка) сопровождается побледнением или посинением кожных покровов, принятием вынужденного положения ортопноэ (сидя с опорой и наклоном головы). Приступ завершается обычно после использования специфических препаратов (бронхолитиков) и характеризуется появлением влажного кашля, отделением вязкой мокроты и уменьшением одышки.
Диагностикой и лечением бронхиальной астмы занимается врач-терапевт, могут быть показаны консультации пульмонолога, иммунолога-аллерголога и других специалистов.
В основе диагностики лежит сбор анамнеза и жалоб, объективные осмотр, подтверждение обструктивного характера и обратимости, исключение других клинически схожих заболеваний. При выявлении жалоб характерна их связь с действием аллергенов или физических факторов, ухудшение состояния ночью и рано утром. В анамнезе важно отмечать указания на атопические заболевания у пациента и его родственников. При выслушивании легких могут отмечаться сухие распространенные хрипы (они отсутствуют при полной ремиссии), низкие показатели пиковой скорости выдоха, которую можно определить на первом же приеме. Инструментальное подтверждение обструкции возможно с помощью спирометрии (исследование дыхательных объемов и скоростей): при этом если выявляется признаки обструкции, то проводят тесты на ее обратимость (с бронхолитиками) – обратимость подтверждает диагноз бронхиальной астмы. Если на момент исследования патологии при спирометрии не отмечается, можно использовать провокационные тесты на выявление гиперреактивности. В анализе крови может определяться эозинофилия, повышение специфических антител, при аллергическом генезе заболевания показано проведение аллергодиагностики.
Дифференциальная диагностика бронхиальной астмы проводится в первую очередь с хронической обструктивной болезнью легких, бронхиолитом, бронхоэктатической болезнью, саркоидозом, раком легких.
Лечение включает как купирующую терапию по требованию, так и поддерживающую терапию, направленную на профилактику приступов. С этой целью используют такие бронхолитики, как бета-адреномиметики и холинолитики короткого и пролонгированного действия, глюкокортикоиды ингаляционные и пероральные, препараты других групп. При определении специфического аллергена может быть показана аллергенспецифическая иммунотерапия, с помощью которой можно достичь стойко ремиссии.
источник
Бронхиальная астма — хроническое заболевание, которое представляет собой повторяющиеся приступы удушья, вызванные спазмами бронхов и отеком их слизистой оболочки. Когда происходит приступ астмы, в мышцах, окружающих дыхательные пути, происходит спазм и слизистая оболочка дыхательных путей отекает. За счет этого бронхи сужаются, что уменьшает количество воздуха, который проходит через них, и возникает удушье.
В основе бронхиальной астмы лежит аллергическая природа — повышенная чувствительность организма, и особенно тканей бронхов к различным, обычно безвредным веществам — так называемым аллергенам и триггерам. Но также провоцировать кашель и удушье могут острые психические потрясения и страхи.
Общие аллергены и триггеры бронхиальной астмы:
— Животные, точнее шерсть домашних животных и перхоть, содержащаяся в ней;
— Пыль и содержащиеся в ней пылевые клещи
— Погодные условия, такие как резкое изменение температуры, холодный воздух, ветреные дни, жара, влажность;
— Химические вещества в воздухе или в пищевых продуктах;
— Пищевые продукты, содержащие сульфиты, такие как бисульфит натрия, калия, бисульфит, метабисульфит натрия, метабисульфит калия и сульфата натрия, широко используемые в пищевой промышленности;
— Плесень;
— Пыльца;
— Некоторые лекарства и нестероидные противовоспалительные препараты, в том числе аспирин и ибупрофен;
— Респираторные инфекции, такие как простуда;
— Сильные эмоции и стресс;
— Табачный дым;
— Загрязнения атмосферного воздуха;
— Микроорганизмы, населяющие верхние дыхательные пути
— Вирусы простуды и гриппа и являются распространенной причиной астмы.
— Физическая нагрузка;
— Личный или семейный анамнез аллергии, такой как сенная лихорадка (аллергический ринит) или экзема.
Повышенные факторы риска астмы имеют люди, чья повседневная или профессиональная деятельность связана с условиями, способствующими раздражению дыхательных путей и каждодневном контакте с потенциальными аллергенами.
— Маляры и штукатуры
— Пекари кондитерских изделий
— Медсестры
— Работники химической промышленности
— Работники животноводческих отраслей
— Сварщики
— Работники пищевой промышленности
— Работники деревообрабатывающей промышленности
Симптомы астмы могут варьироваться от легких до тяжелых. Когда симптомы астмы ухудшаются, он известны как приступ астмы.
Большинство людей, страдающих астмой, испытывают приступы астмы, разделенные бессимптомными периодами. Приступ астмы может длиться минут до нескольких дней, и может стать угрожающим жизни, если воздушный поток длительно ограничен.
Тяжелый приступ астмы обычно развивается медленно, от 6 до 48 часов, он называется астматический статус, тем не менее, у некоторых людей, симптомы астмы могут ухудшиться весьма быстро. Во время астматического статуса жизнь больного подвергается реальной угрозе. Особенно тяжело он протекает людей пожилого возраста и детей.
— Кашель с мокротой или без нее;
— Втягивание кожи между ребрами при дыхании (межреберные ретракции);
— Темные мешки под глазами;
— Затруднение дыхания, которое ухудшается при выполнении физических упражнений или активной деятельности;
— Одышка, которая наблюдается в бессимптомные периоды и усиливается ночью или ранним утром;
— Затрудненное дыхание на холодном воздухе;
— Хронический сухой кашель;
— Свистящее дыхание;
— Облегчение состояния после приема препаратов, расширяющих бронхи.
Приступ астмы у разных людей развивается по-разному. Когда приступы астмы длятся дольше обычного, а лекарства, которые прежде помогали, вдруг утратили свою эффективность можно заподозрить начало астматического статуса.
— Посинение губ и лица;
— Снижение уровня активности, сонливость или спутанность сознания, во время приступа астмы;
— Затрудненное дыхание, с особенно трудным выдохом;
— Учащенный пульс;
— Сильное беспокойство в связи с одышкой;
— Потоотделение;
— Временная остановка дыхания;
— Боль и сдавленность в груди
— Сухие хрипы;
— Расширение грудной клетки;
— Вздутие шейных вен.
Если вы стали свидетелем того, что у кого-то возник приступ бронхиальной астмы, вы должны приложить усилия, чтобы оказать больному помощь до приезда неотложки. Следует понимать, однако, что до приезда медиков вы сможете лишь немного улучшить его состояние. Вряд ли удастся полностью снять приступ.
— расстегнуть ворот рубашки;
— устранить все, что может помешать свободному дыханию больного, в том числе дав доступ свежему воздуху, если вы находитесь в транспорте или замкнутом помещении.
Нужно помочь принять больному правильное положение: стоя или сидя, развести локти в стороны, чтобы задействовать дыхательные мышцы. Помогите больному успокоиться, если он близок к панике, уговорить его дышать равномерно.
При легком приступе можно помочь, сделав больному ванночку с горячей водой для рук и ног. Если нет такой возможности – энергично растирайте ему кисти рук до приезда «скорой».
Помогите больному найти и применить ингалятор, если у него есть с собой. Помогите ему применить этот аэрозоль. Для этого нужно, сняв колпачок, несколько раз встряхнуть ингалятор, и сделать 1-2 впрыскивания на вдохе больного. Ингалятор нужно держать, перевернув его вверх донышком – так, чтобы струя препарата впрыскивалась по направления сверху вниз. Это обеспечит более эффективное поступление вещества в дыхательные пути. Помните, что действие препарата начинается не мгновенно, а обычно через несколько минут, в отдельных случаях – до получаса. Меньше чем через 20 минут повторять впрыскивание аэрозоля не следует, т.к. это может вызвать нежелательные побочные эффекты со стороны сердечно-сосудистой системы.
Как только приехала скорая помощь, нужно сообщить врачам, что принимал пациент до их приезда.
Если купировать приступ не удалось, пациента необходимо срочно госпитализировать.
источник
Каждый человек хотя бы раз в жизни испытывал дискомфорт при дыхании, проявляющийся в виде кашля или чувства нехватки воздуха, хрипов, неприятных ощущений в груди, одышки, свистящего дыхания. Все эти неспецифические на первый взгляд симптомы могут быть проявлением бронхиальной астмы — хронического воспаления бронхов преимущественно аллергической природы.
Воспаление приводит к повышенной способности бронхов отвечать бронхоспазмом или сужением на любое воздействие. К нему могут привести вдыхание холодного воздуха или пыли, резкие запахи, сильные эмоции, которые сопровождаются плачем или смехом, физическая нагрузка, а также встреча со специфическими «провокаторами» — аллергенами: пыльцой растений, животными или насекомыми и продуктами их жизнедеятельности, плесневыми грибами, пером птицы, некоторыми пищевыми продуктами, лекарствами и т.д. Слабо выраженный бронхоспазм может проявляться першением в горле и приступообразным кашлем, которые в некоторых случаях проходят сами. В начале заболевания подобное состояние может возникать всего несколько раз в год и не вызывать беспокойства. Воспаление медленно «тлеет», болезнь ждет случая, чтобы проявиться в полную силу. Таким случаем может стать обычная вирусная инфекция, вдыхание раздражающих частиц или газов, генеральная уборка или даже посещение друзей, в доме которых живет кот. Причина может быть незначительной, а последствия не заставят себя ждать: развивается настоящий приступ удушья — то состояние, когда не вдохнуть и не выдохнуть, в груди что-то клокочет. Не откладывайте визит к врачу в надежде, что подобное не повторится!
Что такое аллергия?
Бронхиальной астмой болеют люди всех возрастов, национальностей, профессий. В чем причина болезни? Мы уже говорили, что астма — это хроническое воспаление дыхательных путей, и чаще всего аллергическое. От аллергии уже сейчас страдает каждый третий человек в мире, а самые распространенные аллергические болезни — это аллергический насморк (ринит), бронхиальная астма и кожные заболевания.
Аллергия — это генетическое состояние, при котором в организме в ответ на воздействие аллергенов (пыльца растений, шерсть животных и др.) вырабатываются специфические вещества — иммуноглобулины. При аллергии они вырабатываются в большом количестве, «прилипают» к особым клеткам и ждут своего часа, следующей встречи с аллергеном. Если такая встреча происходит, клетки «выбрасывают» медиаторы аллергии, а у человека появляются симптомы болезни — насморк, высыпания на коже или приступ затрудненного дыхания. К неаллергическим причинам, вызывающим симптомы астмы, относятся: эмоциональный стресс, резкая перемена температуры воздуха, инфекции, физическая нагрузка, резкие запахи, некоторые лекарства, продукты и др.
Характерными проявлениями астмы являются приступообразный кашель, свистящее дыхание, одышка, стеснение в груди и приступы удушья.
Стратегия и тактика борьбы
Во-первых, все силы и средства необходимо направить на подавление воспаления в бронхах, т. е. проводить так называемое базисное, противовоспалительное, профилактическое лечение. Во-вторых, противовоспалительное лечение должно быть назначено как можно раньше (как только установлен диагноз «бронхиальная астма»). В-третьих, оно должно быть длительным и непрерывным.
У большинства пациентов возникает вопрос «зачем?», ведь симптомы болезни не постоянные, тем более что полностью излечить от астмы врач не обещает.
Все дело в том, что воспаление, которое протекает в стенках бронхов, не только вызывает симптомы (кашель, затрудненное дыхание, одышку), но и нарушает строение бронхов, происходит перестройка их структуры: они сужаются, становятся менее эластичными и хуже реагируют на бронхорасширяющие препараты. Вот почему так важно с самого начала активно бороться с воспалением.
Самые эффективные средства – гормоны
Наиболее эффективными средствами борьбы с воспалением при бронхиальной астме являются гормоны в виде ингаляций. Ингаляционные формы как противовоспалительных, так и бронхорасширяющих средств — самый современный и безопасный способ лечения астмы. Однако важно помнить, что эффективность препарата зависит от того, правильно ли он применяется. Наиболее часто применяются дозированные аэрозольные ингаляторы, пользоваться которыми нужно следующим образом:
- Интенсивно встряхнуть баллончик и снять защитный колпачок с мундштука.
- Перевернуть ингалятор вниз мундштуком.
- Сделать глубокий, спокойный выдох и плотно обхватить мундштук губами.
- Немного запрокинуть голову, медленно начать вдох и нажать на дно баллончика.
- Вдохнуть как можно глубже.
- Задержать дыхание на 10-15 секунд.
- Медленно выдохнуть.
При необходимости повторить ингаляцию, соблюдая те же правила.
Кроме аэрозольных существуют порошковые ингаляторы, в которых лекарство содержится в виде сухого порошка и высвобождается под действием силы вдоха. Для каждого конкретного порошкового препарата делается свой ингалятор, требующий соблюдения определенной техники. Поэтому перед применением такого ингалятора рекомендуется очень внимательно прочитать инструкцию по использованию препарата.
Как себе помочь?
Каждый больной бронхиальной астмой должен точно знать, как и чем помочь себе во время приступа и какие препараты должны использоваться постоянно как основные. Наиболее мощные противовоспалительные препараты — ингаляционные гормоны. Они предназначены для ежедневного применения и неэффективны при приступе удушья, т.е. не используются как препараты «скорой помощи». Противовоспалительное действие гормонов проявляется в уменьшении воспаления в стенке бронхов, улучшении отхождения мокроты, профилактике бронхоспазма.
Бронхорасширяющие препараты приходят на помощь, если развивается приступ затрудненного дыхания или удушья. Они используются «по потребности». Эти лекарственные средства также существуют в виде ингаляторов. При таком способе применения препарат попадает сразу в бронхи и действует быстро, оказывая лечебный эффект. Однако бронхорасширяющие препараты (сальбутамол, беротек, атровент, беродуал) действуют исключительно на мышцы бронхов и не оказывают влияния на сам воспалительный процесс. Поэтому частое или регулярное применение препаратов этой группы в качестве основного лечения не позволяет адекватно контролировать симптомы астмы.
В настоящее время появились высокоэффективные и очень удобные комбинированные средства лечения астмы, которые содержат в одной ингаляции и гормон, и бронхорасширяющее средство. Такие препараты (например, серетид) значительно улучшают и упрощают жизнь человека с астмой.
Пикфлоуметры — приборы для оценки дыхания
После подбора лечения необходимо строго соблюдать предписания врача, используя лекарственные средства в рекомендованных дозах на протяжении 3-4 месяцев. В дальнейшем дозы препаратов могут быть изменены. Для больного астмой человека лучшим лечением является то, при котором он чувствует себя практически здоровым. Чтобы достигнуть такого результата, нужно время, а также контроль своего состояния. С этой целью применяются пикфлоуметры — специальные приборы для оценки дыхания. Сам метод при котором определяется максимальная скорость выдоха, отражающая степень сужения бронхов, называется пикфлоуметрией.
Этот метод используется для оценки эффективности лечения, в процессе которого ежедневно измеряется пиковая скорость выдоха. Если день ото дня она возрастает, значит, лечение эффективно. Если показатель остается без изменений, лечение нужно пересмотреть. Кроме того, пикфлоуметрия позволяет замечать прогрессирующее сужение бронхов, которое может быть сигналом наступления обострения болезни. Лечащий врач поможет установить, какие показатели для конкретного больного являются нормальными, при каких значениях пиковой скорости выдоха лечение может быть изменено самим больным, а когда необходимо срочно обращаться за медицинской помощью.
У каждого больного заболевание имеет индивидуальные черты. Иногда трудно найти причину приступов удушья. В таких случаях может помочь дневник пикфлоуметрии. Например, в течение рабочего дня пиковая скорость выдоха остается на определенном уровне, а дома снижается. Посоветуйтесь с врачом, возможно, вам удастся выявить аллерген, на который вы реагируете.
Целью лечения является достижение полного контроля заболевания, которое предусматривает отсутствие симптомов астмы на протяжении семи из восьми последовательных недель. Полный контроль достигнут, если нет дневных симптомов астмы, ночных пробуждений, обострений, потребности в неотложной помощи, лекарствах для снятия приступов, не наблюдается связанных с лечением побочных эффектов, наблюдаются нормальные показатели пиковой скорости выдоха. Если вы можете семь раз уверенно ответить «да» — это действительно победа.
Бронхиальная астма – это хроническое воспалительное заболевание верхних дыхательных путей, в первую очередь бронхов, при котором у больного периодически возникают приступы удушья.
По статистике, в разных странах бронхиальной астмой страдает от 4 до 10% населения.
Существует три разновидности астмы.
Атопическая вызвана реакцией организма на аллергены, чаще всего ингаляционные, то есть те, которые человек вдыхает. Это пылевой клещ, пыльца, споры плесневых грибов, шерсть животных. Чуть реже астму могут вызывать пищевые аллергены.
Когда они попадают в организм, запускается аллергическая реакция, которая проявляется сужением просвета бронхов и выработкой в них густой слизи, которая затрудняет дыхание. Если контакта с аллергеном не происходит, человек чувствует себя хорошо.
Нередко такая астма сочетается с другими аллергическими проявлениями, например, с ринитом или дерматитом. Эта форма распространена у маленьких детей.
Инфекционно-аллергическая астма развивается на фоне хронической инфекции в дыхательных путях. Это может быть бронхит, который не до конца пролечили, синусит, тонзиллит. Постоянное воспаление, присутствие в организме чужеродных бактерий и продуктов их жизнедеятельности приводит к изменениям в бронхах. Они становятся более чувствительными к всевозможным раздражителям, нарушается их местный иммунитет. В итоге это приводит к возникновению астматических приступов. Такая разновидность астмы редко наблюдается у детей, в основном она возникает у людей 35–40 лет и старше.
Лекарственная астма – результат употребления определенных медикаментов. Она связана с индивидуальной реакцией на тот или иной препарат (или его компонент). К таким препаратам в первую очередь относятся аспирин и нестероидные противовоспалительные средства, поэтому данную разновидность астмы часто называют аспириновой.
Основное проявление астмы – приступы удушья – невозможно не заметить. Однако существует и нетипичная разновидность астмы, ее называют кашлевой. Сильных затруднений дыхания при ней не наблюдается, зато есть сухой навязчивый кашель.
Такую астму часто путают с бронхитом, но лечиться она должна абсолютно иначе. Поэтому не нужно ставить на себе эксперименты – обратитесь к врачу и пройдите обследование.
Чтобы выявить астму, помимо обычного «прослушивания» дыхания с помощью стетоскопа, необходим ряд исследований. Это измерение скорости выдоха и жизненной емкости легких, рентген грудной клетки.
Бронхиальная астма – заболевание, которое реально контролировать. Для этого нужно иметь под рукой ингалятор с бронхолитиком, который используется при приступах, и проводить лечение в спокойные периоды, когда симптомов нет. Такая терапия направлена на устранение воспаления в дыхательных путях. Для нее используются гормоны глюкокортикостероиды в виде спреев.
Также важно выявить первопричину приступов и по возможности устранить ее: избегать контакта с аллергенами, пролечить инфекцию дыхательных путей, скорректировать лечение нестероидными противовоспалительными препаратами.
Каждый больной бронхиальной астмой должен иметь прибор для самоконтроля – пикфлоуметр. Он представляет собой небольшую трубочку со шкалой, которая показывает скорость выдоха в литрах в минуту. Показатели пикфлоуметрии изменяются раньше, чем ухудшается самочувствие. Поэтому можно вовремя принять меры, скорректировать лечение и предупредить приступ.
Среди заболеваний, связанных с употреблением той или иной пищи, можно выделить два основных типа: пищевая аллергия и пищевая непереносимость.
При пищевой аллергии вызывающие ее вещества — аллергены — воспринимаются иммунной системой чувствительных к ним людей как чужеродные, то есть опасные. Это вызывает защитную реакцию организма (в данном случае аллергическую) и может привести к ряду заболеваний, в том числе и к бронхиальной астме. Для выявления действующих на данного человека аллергенов врачи, помимо проведения анализа кожных проб и исследований сыворотки крови, прибегают к так называемым исключающим диетам, с помощью которых, то запрещая, то разрешая те или иные «подозрительные» продукты, определяют их аллергенность.
При пищевой непереносимости защитная реакция организма на определенные вещества, содержащиеся в пище, поддерживается не иммунологическими, а биохимическими механизмами. Одной из наиболее часто встречающихся является непереносимость так называемых салицилатов, которые можно разделить на три группы.
- Природные салицилаты, содержащиеся в большинстве фруктов, ягод и овощей.
- Искусственные салицилаты, входящие в состав различных консервантов, используемых в пищевой промышленности.
- Лекарственные салицилаты, содержащиеся, соответственно, в лекарствах, и в первую очередь аспирине.
Кроме того, подобные реакции могут вызывать такие содержащиеся в пищевых продуктах вещества, как нитраты, сульфаты, ароматизаторы, красители и т.д.
Иногда заболевание, вызванное пищевой непереносимостью, сразу начинается с астматических приступов удушья, но чаще всего вначале воспаляется слизистая оболочка носа (хронический ринит), придаточных пазух (гайморит, полисинусит) с последующим образованием полипов в носу, а уже затем может развиться и астма. Причем удаление полипов нередко провоцирует появление приступов удушья. Бронхиальная астма, возникшая в результате воздействия салицилатов, называется «аспириновой» и характеризуется тяжелым течением, требующим приема больших доз гормональных препаратов, а полипы появляются снова и снова.
Нередко причиной астмы могут стать одновременно и пищевая аллергия, и пищевая непереносимость. Поэтому всем больным бронхиальной астмой необходимо обследоваться не только у аллерголога, но и на предмет непереносимости салицилатов. Для этого в специализированных лечебных учреждениях по особой методике проводят «аспириновую пробу». В случае необходимости такую проверку можно провести и в домашних условиях. Для этого следует в течение двух-трех недель придерживаться строгой диеты, исключающей все продукты, содержащиe салицилаты и другие вредные вещества (возможно, даже за это время вы почувствуете облегчение). Затем надо съесть тот или иной из употреблявшихся раньше продуктов, содержащих салицилаты: липовый мед, малину, шиповник, картофель, томаты, цитрусовые, различные фрукты, сухофрукты и др. Если через несколько часов или даже 1-2 суток ваше состояние ухудшится (появятся хрипы, кашель, слизь из носа, затруднение носового дыхания), то вероятность непереносимости этих веществ весьма велика. Учитывая, что у больных обычно снижены компенсационные возможности по нейтрализации и других вредных веществ, становится очевидным, что употребление любых продуктов, содержащих «пищевую химию», нежелательно.
Основным методом профилактики и лечения пищевой непереносимости является правильное питание и соблюдение диеты. Кроме того, необходимо вести дневник питания, то есть записывать все, что вы ели в течение дня, и свое самочувствие: это также поможет выявить вредные для вас продукты.
Конечно, у каждого больного существует индивидуальная непереносимость тех или иных продуктов. Однако установлен целый ряд общих для всех запрещенных и разрешенных продуктов, перечень которых и приводится ниже.
Запрещается:
- все жареное, копченое, соленое;
- промышленно переработанные готовые продукты, содержащие пищевые добавки, в том числе: мясная гастрономия и консервы; бульонные кубики; сыры, майонез, мороженое и молочные продукты; дешевое сливочное масло, маргарин и изделия с ними; томатная паста, кетчуп; хлеб с добавками и присыпками, сухари, печенье, баранки; кондитерские изделия любые; алкогольные и безалкогольные напитки и соки;
- бульоны, студни;
- любые специи, пряности, желатин;
- изделия из творога, готовящиеся при температуре выше 100°С;
- картофель, картофельный крахмал и изделия с ним;
- помидоры, перец, кабачки, кукуруза, редис, редька;
- любые фрукты и ягоды, сухофрукты;
- халва, арахис, мед, патока, варенья, джемы;
- и, несомненно, лекарства, содержащие салицилаты (нестероидные противовоспалительные препараты — НПВП): аспирин, анальгин, амидопирин, фенацетин, индометацин, цитрамон, пенталгин, седалгин, баралгин, антастман, теофедрин и т.д.
Разрешается:
- мясо, рыба, птица, натуральные морепродукты — в отварном виде;
- молочные продукты, желательно домашние (рыночные);
- яйца;
- подсолнечное масло — по 1-2 ст.л. в день;
- крупы, кроме кукурузной;
- кедровые орехи очищенные — 1-2 ч.л.;
- чеснок — 2-3 зубчика;
- морская капуста сухая (вместо соли) — 1-2 ч.л.;
- отруби, пророщенная пшеница, петрушка, укроп;
- белый хлеб из муки грубого помола или с отрубями;
- морковь, капуста, красная свекла;
- чай, кофе, какао, сахар.
В заключение следует подчеркнуть, что диета является лишь частью комплекса лечебных мероприятий, назначаемых врачом-специалистом, однако без нее любое лечение будет малоэффективным.
источник