- Бледность
- Боль в грудной клетке
- Влажный кашель
- Возбужденность
- Кашель с мокротой
- Колебания артериального давления
- Насморк
- Одышка
- Ощущение сдавливания груди
- Поверхностное дыхание
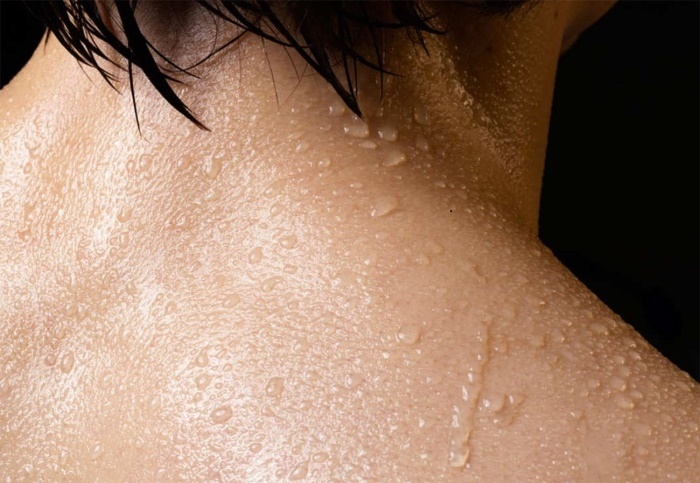
- Потливость
- Приступы удушья
- Расширение вен на шее
- Свистящее дыхание
- Слезотечение
- Сонливость
- Спутанность сознания
- Сухой кашель
- Хрипы в груди
- Чихание
- Шумное дыхание
Астма — хроническое заболевание, которое характеризуется кратковременными приступами удушья, обусловленное спазмами в бронхах и отёком слизистой оболочки. Определённой группы риска и возрастных ограничений эта болезнь не имеет. Но, как показывает медицинская практика, женщины болеют астмой в 2 раза чаще. По официальным данным, на сегодня в мире проживает более 300 миллионов людей, больных астмой. Первые симптомы болезни проявляются чаще всего в детском возрасте. Люди пожилого возраста переносят заболевание намного сложнее.
Точная этиология этого заболевания пока неизвестна. Но, как показывает медицинская практика, причинами развития болезни могут быть как наследственные факторы, так и внешние раздражители. Очень часто этиологические факторы из обеих групп могут действовать совокупно.
Изначально следует выделить такие возможные факторы риска:
- наследственная предрасположенность;
- наличие аллергенов;
- избыточный вес, нарушенный обмен веществ.
К основным аллергенам, которые могут стать причиной астматического приступа, можно отнести следующее:
- перхоть и шерсть домашних животных;
- пыль;
- моющие средства для уборки в доме, стиральные порошки;
- продукты питания, которые содержат сульфит и его походные;
- плесень;
- табачный дым;
- некоторые медикаменты;
- инфекционные или вирусные заболевания.
Также спровоцировать приступ астмы могут такие недуги:
- воспалительные заболевания в бронхах;
- острые инфекционные заболевания;
- частый приём аспирина;
- длительный приём медикаментозных препаратов;
- сильно ослабленная иммунная система.
На начальном этапе симптомы астмы могут выглядеть следующим образом:
- кашель — сухой или с мокротой;
- одышка;
- втягивание кожи в области рёбер во время втягивания воздуха;
- поверхностное дыхание, которое ухудшается после физической активности;
- практически постоянный сухой кашель, без видимой на то причины.
По мере развития заболевания и во время самого приступа у больного могут наблюдаться такие симптомы:
- боль в области грудной клетки;
- учащённое дыхание;
- усиленное потоотделение;
- вздутие вен на шее;
- нестабильное артериальное давление;
- хрипы и ощущение сдавленности в грудной клетке;
- сонливость или спутанное сознание.
В некоторых случаях возможна кратковременная остановка дыхания.
В медицине выделяют 2 вида астмы, которые отличаются между собой по этиологии и симптоматике:
Бронхиальная астма, в свою очередь, имеет ещё несколько подвидов:
- астма напряжения;
- кашлевая астма;
- профессиональная астма;
- ночная астма;
- аспириновая астма.
На сегодня в официальной медицине принято различать четыре стадии развития бронхиальной астмы:
- имитирующая (переменная);
- лёгкая персистирующая;
- астма средней тяжести;
- тяжёлая персистирующая астма.
Само собой разуметься, что лечение этого заболевания на начальных этапах намного эффективнее и практически не составляет угрозы жизни ребёнку или взрослому человеку. Причинами развития первоначальных стадий может стать длительный контакт с аллергеном. Как правило, при исключении контакта и приёме соответствующих препаратов, симптоматика полностью исчезает.
Что касается последней стадии развития бронхиальной астмы, то здесь уже присутствует реальная угроза человеческой жизни. Если больному не будет предоставлена своевременная медицинская помощь, то не исключение летальный исход.
- приступ возникает не чаще, чем 2 раза в неделю;
- ночные приступы не чаще одного раза в месяц;
- обострения носят непродолжительный характер.
- клиническая картина проявляется не чаще одного раза в день;
- ночные приступы беспокоят больного чаще – 3–4 раза в месяц;
- возможна бессонница;
- нестабильное артериальное давление.
- приступы недуга беспокоят больного каждый день;
- частые ночные признаки заболевания;
- болезнь может существенно сказываться на жизнедеятельности больного.
- приступы ежедневные, по несколько раз на день;
- бессонница, частые припадки удушья ночью;
- больной ведёт ограниченный образ жизни.
На последней стадии заболевания чётко диагностируется обострение болезни. Нужно немедленно обратиться за медицинской помощью.
Среди всех возможных причин развития этого заболевания у детей или у взрослых, следует особенно выделить ацетилсалициловую кислоту, в простонародье аспирин. Чувствительность к этому медикаментозному средству наблюдается у 25% всего населения. Вследствие этого может развиться подвид бронхиальной астмы — аспириновая астма. Этот подвид заболевания характеризуется ярко выраженной клинической картиной и тяжёлым состоянием больного.
Следует отметить, что спровоцировать приступ астмы или астматический кашель может не только аспирин. Такое воздействие на организм может оказать практически любой препарат с похожим химическим составом. Стадии развития заболевания такие же, как и при общей клинической картине.
При аспириновой астме наблюдаются такие симптомы:
- приступы удушья;
- воспаление слизистой оболочки носа;
- образование полипов на слизистой носа.
У ребёнка аспириновая астма диагностируется крайне редко. В основной группе риска женщины 30–40 лет. Примечательно то, что изначально болезнь может проявлять себя в виде гриппа или ОРВИ. Поэтому пациенты не обращаются своевременно за медицинской помощью, что значительно усугубляет положение.
Этот подвид бронхиальной астмы считается наиболее распространённым среди людей. Впервые симптомы патологии проявляются ещё в детском возрасте и со временем могут только усиливаться. Основные проявления патологии:
Такая астма развивается из-за переизбытка в организме гистамина, который начинает более активно вырабатываться из-за воздействия аллергенов.
Чаще всего недуг развивается вследствие длительного воздействия на организм таких аллергических веществ:
- шерсть животных;
- дым – табачный, от фейерверков и прочее;
- ароматизированные вещества;
- пыль;
- пыльца растений и прочее.
Основная тактика лечения в этом случае – это принятие антигистаминных препаратов. Их назначает врач аллерголог или иммунолог. Самостоятельно «назначать» себе препараты запрещено, так как можно только усугубить общее состояние организма.
Признаки прогрессирования этого недуга проявляются, как правило, во время интенсивной физической нагрузки. У пациента отмечается затруднённое дыхание, сильный кашель. Максимально дыхательные пути сужаются через 5–20 минут после начала выполнения определённых упражнений. Лечение такого состояния сводится к тому, что пациенту необходимо будет пользоваться ингаляторами, чтобы контролировать возникновение таких приступов.
Основным признаком недуга является сильный кашель, который продолжается длительное время. Кашлевая астма очень тяжело диагностируется и сложно поддаётся лечению. Чаще всего спровоцировать прогрессирование патологии могут физические упражнения и респираторные инфекции.
Если у пациента неоднократно развивались приступы кашля, то необходимо незамедлительно обратиться к врачу для проведения диагностики. Следует пройти тест, который поможет определить наличие недуга – тест лёгочных функций.
Возбудители этого вида астмы располагаются непосредственно на рабочем месте человека. Чаще всего человек отмечает, что обострение заболевания у него развивается в рабочие дни, а в выходные симптомы уменьшаются.
Развитие такой астмы наблюдается у людей следующих профессий:
В случае развития этого заболевания, симптомы более интенсивно проявляются ночью, во время сна. Стоит отметить, что по статистике, большее количество смертельных случаев из-за астмы происходило именно ночью. Это обусловлено множеством факторов:
- снижением работоспособности лёгких во время сна;
- горизонтальным положением тела;
- нарушением циркадианного ритма и прочее.
- сильный кашель;
- затруднённое дыхание;
- свистящее дыхание.
Сердечная астма – это приступы удушья и одышки, которые возникают у человека вследствие застоя крови в лёгочных венах. Это состояние развивается при нарушении работы левых отделов сердца. Как правило, приступы развиваются после перенесённых стрессов, повышенных физических нагрузок или же в ночное время.
- нарушение оттока крови из лёгких;
- различные патологии сердца – хроническая аневризма сердца, острый миокардит и прочее;
- повышение артериального давления;
- нарушение мозгового кровообращения;
- инфекционные заболевания – пневмония, гломерулонефрит и прочее.
Факторы, которые повышают риск развития недуга:
- употребления алкоголя в большом количестве;
- постоянное переутомление;
- лежачее положение;
- стресс;
- введение в вену большого количества растворов.
- одышка. Человеку тяжело вдохнуть. Выдох же при этом продолжительный;
- из-за венозного застоя происходит набухание шейных вен;
- кашель удушливый и мучительный. Это реакция организма человека на отёк слизистой бронхов. Сначала кашель сухой, но позже начинает выделяться мокрота. Её количество незначительное и цвет прозрачный. Позже её объем увеличивается, она становится пенистой, и изменяет цвет на бледно-розовый (из-за примеси крови);
- бледность кожи;
- страх смерти;
- повышенное возбуждение;
- цианотичный оттенок кожи в носогубном треугольнике;
- выделение обильного и холодного пота.
На территории стран СНГ астма диагностируется у 10% детей. Наиболее часто заболевание диагностируется у ребёнка в возрасте 2–5 лет. Но, как показывает медицинская практика, недуг может поразить ребёнка в любом возрасте.
Следует отметить, что бронхиальная астма полностью не лечится. В некоторых случаях, в период полового созревания, у ребёнка могут исчезнуть симптомы. Но говорить о полном выздоровлении, в этом случае, нельзя.
В целом выделяют три формы этого заболевания у детей:
- атопическая;
- инфекционная;
- смешанного типа.
Как и в случаях развития недуга у взрослых, основным этиологическим фактором выступает аллерген. Это, в свою очередь, может быть все что угодно – пыль, шерсть домашних животных, моющие средства, цветение растений и медикаментозные препараты.
Симптомы астмы у детей таковы:
- за 2–3 дня до приступа – раздражительность, плаксивость, ухудшение аппетита;
- приступ удушья (чаще всего в вечернее или ночное время);
- кашель;
- повышенное потоотделение.
Приступы астматического кашля у ребёнка могут длиться от 2 до 3 суток. В период ремиссии ребёнок не жалуется на самочувствие и ведёт нормальный образ жизни.
Основной курс лечения при бронхиальной астме у ребёнка состоит из плановой терапии. Лечение должно проходить строго под контролем врача-аллерголога.
Взрослым важно понимать, что состояние ребёнка и период ремиссии зависит напрямую от них. Следует не только своевременно давать малышу необходимые лекарства, но и исключить попадание аллергена в поле жизнедеятельности малыша.
Что касается гипоаллергенного быта, то здесь следует придерживаться таких правил:
- книги и шкафы с одеждой должны быть закрыты;
- в доме не должно быть перьевых или пуховых подушек;
- следует свести к минимуму наличие мягких игрушек у малыша;
- убрать в недосягаемое место все средства для уборки и стирки;
- тщательно проводите уборку в доме, не допускайте образования плесени;
- если в доме есть домашние животные, то их следует купать и тщательно вычёсывать.
Соблюдение таких правил в доме и рекомендаций врача поможет свести к минимуму частоту острых приступов и астматического кашля у вашего ребёнка. Малейшие признаки астмы у детей требуют немедленной медицинской помощи.
Если женщина болеет астмой, в период беременности болезнь может обостриться или наоборот — наступит длительный период ремиссии. Но, как показывает статистика, такие случаи довольно редки — всего лишь 14%.
Что касается беременности при астме, то здесь различают только две формы этого недуга:
- инфекционная;
- аллергическая, но неинфекционного характера.
В первом случае этиологическим фактором выступают инфекционные заболевания верхних дыхательных путей. Относительно второй формы, можно сказать, что причиной развития недуга стали аллергены.
Во время беременности у женщины может наблюдаться такая клиническая картина:
- дискомфорт в горле;
- насморк;
- давящая боль в грудной клетке;
- шумное, поверхностное дыхание;
- бледные кожные покровы;
- кашель с незначительными выделениями мокроты.
В некоторых случаях у беременных женщин может наблюдаться повышенное потоотделение и синюшность кожных покровов.
По окончании таких симптомов, как правило, наступает астматический приступ. Это состояние человека, при котором симптоматика только ухудшается и приступ не прекращается 2–3 суток.
Но наибольшая опасность состоит не в этом. Некоторые женщины в период беременности отказываются от приёма препаратов, полагая, что это может навредить малышу. И крупно ошибаются. Отказ от приёма необходимых препаратов несёт прямую угрозу жизнедеятельности не только маме, но и малышу. Проще говоря, он может просто задохнуться ещё в утробе матери. Лечить астму нужно всегда, даже в период беременности.
Проще всего в период беременности лечить астму и поддерживать период ремиссии при помощи специальных ингаляторов. Это не несёт угрозы жизни и развитию плода. Кроме этого, нужно придерживаться правильного образа жизни и исключить контакт с аллергенами.
При диагностике этого заболевания очень важно выяснить, возможные причины, анамнез больного как личный, так и семейный. После этого больной направляется на инструментальную диагностику.
В стандартную программу диагностики входит следующее:
- спирометрия – тест на работу лёгких;
- пикфлоуметрия – исследования на определение скорости потока воздуха;
- рентгенография грудной клетки;
- тесты на выявление аллергии – для определения причины развития недуга;
- тест на определение концентрации оксида воздуха — это позволяет диагностировать воспаление верхних дыхательных путей.
Что касается лабораторных исследований, то врач может назначить общий и биохимический анализ крови. Это нужно для оценки общего состояния больного и измерения количества белых кровяных клеток.
Основные методы диагностики:
Только на основании полученных результатов врач может поставить корректный диагноз и назначить лечение взрослому или ребёнку. Стоит отметить, что исследования нужны не только для точной постановки диагноза, но и для выявления причины развития болезни. Самовольное лечение в домашних условиях или посредством народных средств недопустимо.
Полностью это заболевание не лечится. При соблюдении правильного образа жизни и рекомендаций врача можно только продлить период ремиссии и свести к минимуму частоту приступов. Изначально следует полностью устранить причину развития этого аллергического процесса.
Медикаментозная терапия подразумевает приём препаратов двух направлений:
- для блокировки приступов — антивоспалительные средства;
- для быстрого облегчения в период самого приступа – бронходилататоры.
К первой группе можно отнести оральные стероиды. Они могут быть в виде таблеток, капсул или специальной жидкости. Ко второй группе можно отнести бета-агонисты. То есть, ингаляторы от астмы. Ингаляторы должны быть всегда под рукой у человека, который болен бронхиальной астмой. Такие ингаляторы от астмы должны применяться вместе с ингаляционными стероидами.
В целом медикаментозная терапия подразумевает приём таких препаратов:
В среднем курс приёма данных медикаментов длиться от 3 до 10 дней. Но дозировку и частоту приёма назначает только лечащий врач.
Также лечение астмы у взрослых подразумевает приём препаратов для выведения мокроты при астматическом кашле и сеансы на небулайзере.
В случае развития сердечной астмы, следует незамедлительно вызвать скорую помощь. До её приезда необходимо удобно посадить больного, спустить его ноги с кровати. Лучше всего приготовить ему ножную горячую ванну, чтобы обеспечить достаточный приток крови к ногам. На нижние конечности накладывается жгут на 15 минут. Это поможет разгрузить малый круг кровообращения.
Лечение сердечной астмы проводят только в стационарных условиях. Медикаментозная терапия включает в себя назначение следующих препаратов:
- наркотические анальгетики;
- нитраты;
- нейролептики;
- антигистаминные;
- антигипертензивные.
Помните, что любое лекарство при астме следует принимать только по рекомендации врача и в обозначенной им дозировке.
По рекомендации врача и если позволяет состояние здоровья больного, лечение может проводиться в домашних условиях. Народные средства также следует применять только по рекомендации врача. Обусловлено это тем, что большинство таких средств не проверены, у больного может быть индивидуальная непереносимость некоторых ингредиентов.
Народные средства следует рассматривать как профилактические, а не в качестве основного курса лечения. Если же было принято решение о лечении в домашних условиях народными средствами, то лучше использовать настой из имбиря. Неплохо помогают в этом случае ингаляции с парами отварного картофеля.
Стоит отметить, что лечение сердечной астмы в домашних условиях недопустимо, так как это может привести к смерти пациента. Это заболевание является чрезвычайно опасным, поэтому лечить его нужно только в стационарных условиях.
Профилактики как таковой для предотвращения астмы, нет. Но можно свести к минимуму частоту приступов. Для этого следует применять на практике такие правила:
- регулярно проводить влажную уборку помещений, без использования моющих средств с запахом;
- книжные шкафы должны быть закрыты;
- если в доме есть домашние животные, то следует проводить регулярную дезинфекцию;
- постельное белье не должно содержать пуха, перьев. Лучше заменить его на синтетическое;
- в помещении должно быть минимум ткани и штор;
- всегда под рукой должен быть ингалятор для купирования приступа;
- вовремя лечить заболевания внутренних органов инфекционной и неинфекционной природы.
Применение таких несложных правил поможет существенно снизить частоту приступов и значительно облегчить жизнедеятельность человека. Но, следует понимать, что такого образа жизни человеку нужно придерживаться всю жизнь. Полностью этот недуг вылечить невозможно.
источник
При сочетании двух заболеваний дыхательной системы – воспаления слизистой бронхов инфекционной этиологии (бронхита) и сужения их просветов при сенсибилизации (бронхиальной астмы) – может диагностироваться бронхит при бронхиальной астме.
Когда у пациентов, страдающих бронхиальной астмой, развивается инфекционный бронхит, гиперреактивность бронхов к аллергенам и другим раздражающим факторам влияет на тяжесть воспалительного процесса, повышая вероятность обструкции дыхательных путей. И это требует взвешенного похода к выбору терапевтических средств.

Бронхиальная астма является серьезной глобальной проблемой здравоохранения. От этого хронического расстройства дыхательной системы страдают 5-10% людей всех возрастов. По данным ВОЗ, в мире насчитывается почти 235 млн. человек с диагностированной бронхиальной астмой, а согласно подсчетам The Global Asthma Reports (за 2014 год) – 334 млн.
Эксперты бельгийского UCB Institute of Allergy отмечают, что в Западной Европе за последние десять лет количество больных бронхиальной астмой удвоилось. В Швейцарии страдает от астмы около 8% населения, в Германии – около 5%, в Великобритании насчитывается 5,4 млн. астматиков, то есть эту хроническую болезнь имеет каждый одиннадцатый британец.
Хронический бронхит имеют 4,6% жителей Франции, среди больных астмой этот показатель составляет 10,4%.
Американский National Center for Health Statistics отмечает наличие бронхиальной астмы у 17,7 млн. взрослых (7,4% граждан старше 18-ти лет). Также насчитывается 8,7 млн. взрослых (3,6%) с диагнозом хронический бронхит. Смертельный исход хронических заболеваний нижних дыхательных путей (включая астму) доходит до 46 случаев на 100. тыс. населения.

Согласно клиническим данным, при острой форме воспаления в девяти случаях из десяти причины бронхита при бронхиальной астме – вирусная респираторная инфекция. В остальных случаях острый бронхит провоцируют бактерии (Staphylococcus spp., Streptococcus spp., Mycoplasma pneumoniae и др.). Однако, учитывая свойственное астме состояние атопии, верифицировать виды возбудителя удается не всегда.
Продолжительное воздействие экзогенных раздражителей (табачного дыма, пыли, различных химических веществ и т. д.) может вызывать хронический бронхит, который протекает длительно и часто рецидивирует.
Таким же образом протекает и бронхиальная астма, которая ассоциируется с генетическими и экологическими факторами, обусловливающими аллергическую реакцию на определенный антиген с выработкой В-клетками антител (IgE). То есть развивается хроническая патология дыхательных путей с периодическими спазмами окружающих их мышц и отеком тканей, сужением бронхов и кашлем – при характерном для пациентов с астмой аллергическом бронхите (астматическом или атопическом).
Некоторые специалисты, несмотря на терминологическую нечеткость, выделяют еще и кашлевую форму астмы, однако опытные пульмонологи считают это просто клиническими случаями, когда преобладающим симптомом бронхиальной астмы является именно кашель.

Факторы риска воспаления бронхов при наличии в анамнезе бронхиальной астмы обычные и включают переохлаждение, сезонные эпидемии ОРВИ и гриппа, загрязнение воздуха, курение (в том числе «пассивное»), ослабление иммунитета, детский или преклонный возраст. Да и сама повышенная чувствительность рецепторов бронхиальных тканей к неспецифичным триггерам значительно повышает риск различных респираторных заболеваний.

Патогенез бронхита у пациентов-астматиков связан с высвобождением из лимфоидных клеток, ретикулярных фибробластов соединительной ткани бронхов и тучных клеток эндотелия их кровеносных и лимфатических сосудов медиаторов воспаления: интерлейкинов, провоспалительных эйкозаноидов (простагландинов и лейкотриенов), гистамина, эозинофилов. Результатом их воздействия на мембранные рецепторы клеток слизистой бронхов является активизация Т-лимфоцитов и мобилизация других иммунных факторов, которые вызывают отечность дыхательных путей, сужение просвета бронхов и гиперсекрецию бронхиального муцинового сурфактанта. Такое патофизиологическое сочетание приводит к хрипам, одышке и кашлю с трудно выводимой мокротой вязкой консистенции.

Симптоматика бронхиальной астмы в активной стадии проявляется стеснением и свистящими хрипами в груди (чаще всего на выдохе), одышкой (особенно в ночное время и утром) и периодическим сухим кашлем. Присоединение вирусной или бактериальной инфекции вызывает такие симптомы бронхита при бронхиальной астме, как двусторонние хрипы и боль в груди, лихорадка и озноб, головные боли, ночной гипергидроз, повышенная утомляемость. И, безусловно, бронхит усугубляет уже имеющиеся кашель и одышку, которая отмечается не только при выдохе, но и на вдохе.
При этом первые признаки бронхита манифестируют приступами отрывистого кашля, который несколько отличается от характерного кашля при астме. Бронхит с сухим кашлем чаще бывает при поражении слизистых оболочек вирусами. При бронхите бактериального происхождения объем мокроты значительно увеличивается, поэтому кашель быстро становится продуктивным, а откашливаемая слизь может быть зеленоватого цвета, то есть включать гнойные примеси.
Также выражен спазм бронхов, что – в сочетании с накоплением избытка бронхиального слизистого секрета и усиливающимся затруднением дыхания – указывает на сужение бронхов, то есть на обструктивный бронхит при астме.

Вирусные и бактериальные инфекции, вызывающие бронхит при бронхиальной астме, оказывают токсическое воздействие на дыхательные пути, тем самым, повышая частоту астматических приступов.
Также выраженность проявления астмы может значительно усилиться с ухудшением функций дыхательной системы и общего состояния пациентов. Частые последствия и осложнения бронхита вирусной этиологии проявляются развитием хронического астматического бронхита, который требует постоянного лечения.
Последствием хронически протекающего обструктивного бронхита может стать необратимая сердечная недостаточность.

Диагностика бронхита при бронхиальной астме начинается с выслушивания жалоб пациентов, изучения их истории болезни и выяснения особенностей дыхания – с помощью фонендоскопа.
Делаются анализы крови – общий, биохимический, иммунологический (на IgE), на наличие эозинофилии.
Требуется и серологическое исследование мокроты, хотя, по словам пульмонологов, выделяемый при кашле бронхиальный сурфактант не является прогностическим параметром присутствия инфекции, поскольку вирусы обнаружить практически невозможно.
Используется инструментальная диагностика в виде:
- спирометрии;
- рентгенографии грудной клетки;
- бронхографии (контрастного рентгена бронхов);
- ультрасонографии (УЗИ) бронхов и легких;
- электрокардиографии (ЭКГ).

Дифференциальная диагностика бронхита проводится для определения схожего по симптомам трахеита, ларингита, пневмонии, обструктивной болезни легких (частого осложнения астмы), стеноза гортани или трахеи, пневмофиброза, рефлюкс-эзофагита с хронической аспирацией, увеличенных шейных лимфоузлов, застойной сердечной недостаточности (у пожилых пациентов), опухоли легких, некоторые психосоматических заболеваний.
Острый бронхит традиционно лечат антибиотиками, хотя доказательств, подтверждающих эффективность такого лечения, недостаточно. Поэтому антибиотики от бронхита при астме (Амоксициллин, Азитромицин, Офлоксацин) назначаются курсами продолжительностью 5-7 дней – только при обнаружении бактериальной инфекции или при высокой температуре и угрозе осложненного течения болезни. См. также – Антибиотики при кашле
По существу, лечение бронхита при бронхиальной астме проводится так же, как лечение астмы и бронхита, и может включать в себя лекарства, применяемые при бронхиальной астме (для купирования ее приступов), а также бронхолитические средства – для разжижения густой мокроты и лучшего выведения ее из дыхательных путей.
К последним относятся препараты на основе таких фармакологических активных веществ, как ацетилцистеин, карбоцистеин, бромгексин, амброксол: АЦЦ, Ацестин, Ацетал, Флуимуцил, Мукобене, Бронхокод, Мукопронт, Бромгексин, Бронхосан, Амброгексал, Амбробене и др. Дозировка, противопоказания и возможные побочные эффекты перечисленных средств подробно описаны в публикациях – Сильный кашель с мокротой и Лечение кашля с мокротой
Хороший терапевтический эффект дают капли от кашля Бронхипрет, Бронхикум, Геделикс, Лизомуцил; сиропы Бронтекс, Мукосол, Лазолван, Флавамед.
Расширению бронхов во время астматического удушья способствует применение β2-симпатомиметиков в форме спрея – Сальбутамола (Альбутерола, Асталина, Вентолина) или Фенотерола (Беротека, Аэрума, Арутерола), по одному-два впрыскивания за один раз (суточная доза – три ингаляции). Среди побочных действий данных средств отмечают тахикардию, головную боль, тремор конечностей, судороги, нарушения психоневрологического характера.
К группе препаратов, расширяющих просвет бронхов (бронходилататоров), относится и Серетид (Тевакомб), также содержащий в своем составе кортикостероид флютиказон. Дозировку врач определяет индивидуально – в зависимости от интенсивности проявления астмы. Побочные действия данного лекарства включают раздражение слизистых оболочек горла, тошноту, учащение сердцебиения, тремор, а также все побочные эффекты ГКС, включая снижение функций надпочечников и синдром Кушинга. Поэтому детям до пяти лет его не назначают, равно как и беременным, пациентам с кардиологическими проблемами, заболеваниями щитовидной железы и сахарным диабетом.
Кленбутерол (Контраспазмин, Спиропент), снимающий бронхоспазм и разжижающий мокроту (в форме сиропа может назначаться детям с 6-ти месяцев), принимается внутрь – дважды в течение суток по таблетке (0,02 мг). Могут возникать побочные эффекты в виде сухости во рту, тошноты, учащения ЧСС, снижения АД.
Больше полезной информации можно найти в материале – Лечение бронхита, а также в статье – Лечение обструктивного бронхита
Следует учесть бесспорную необходимость принимать витамины (А, С, Е) и увеличить потребление воды. А вот физиотерапевтическое лечение при сочетании бронхиальной астмы и бронхита назначается с осторожностью: паровые ингаляции, которые хорошо помогают при бронхите, могут вызвать астматический приступ.
Дыхательная гимнастика при астме и бронхите может облегчить состояние, особенно диафрагмальное дыхание, а вот выполнение упражнений, где форсируется выдох или нужны наклоны вперед, может спровоцировать усиление кашля.
Следует отложить до прекращения воспалительного острого процесса ручной массаж грудной клетки, лучше точечный массаж при астме и бронхите – шиацу: в точках посередине подключичной области, сзади на шее у основания черепа и над верхней губой (сразу под носовой перегородкой).
Астматикам рекомендуют при вирусном бронхите употреблять свежий чеснок (пару зубчиков в день), чеснок не только убивает инфекцию, но и помогает откашливать мокроту.
Также народное лечение состоит в употреблении виноградного сока, смешанного с медом (чайная ложка на 200 мл); кроме виноградного можно использовать клюквенный сок и сок из ягод черной бузины (разбавленные водой 1:1). Или отвар цветов бузины с медом и лимоном. Также можно приготовить имбирь от кашля
Если лекарственные растения не вызывают аллергии, в качестве вспомогательного можно проводить лечение травами. Фитотерапия предлагает пить травяные чаи и отвары с использованием мяты перечной, мать-и-мачехи, душицы обыкновенной, тимьяна; корней солодки голой или девясила; плодов аниса. Может применяться и аптечный грудной сбор от кашля

источник
Потливость при астме считается одним из распространенных симптомов заболевания. Чтобы справиться с этой проблемой, очень важно скорректировать образ жизни и использовать лекарственные препараты для устранения основного заболевания. Для этого нужно своевременно обратиться к врачу.
Бронхиальная астма представляет собой патологию, в основе развития которой лежит воздействие аллергенов.
К раздражителям, которые повышают чувствительность дыхательных путей, относят следующее:
- Аллергены – шерсть животных, пух, домашняя пыль, клещи, грибки.
- Фармакологические раздражители – к ним относят нестероидные противовоспалительные препараты, сульфаниламиды, красители. Чаще всего провоцирующим фактором выступает аспирин.
- Внешние факторы – экологическая обстановка и климатические условия.
- Промышленные отходы – химические элементы, растительная пыль, соли тяжелых металлов, биологические ферменты.
- Инфекции.
- Физические нагрузки.
- Эмоциональные факторы.
- Курение.
- Беременность.
Данная болезнь характеризуется наличием сразу нескольких проявлений:
Важно! Во время приступа все эти признаки выражены максимально. Однако многие пациенты сталкиваются с ними и в остальное время. Приступ может возникать в любое время дня. Все зависит от действия провоцирующих факторов.
Практически все люди, которые страдают бронхиальной астмой, имеют различные нарушения в работе вегетативной составляющей нервной системы. Именно это и приводит к появлению повышенной потливости.
У пациентов с таким диагнозом избыточное потоотделение обычно преобладает со стороны спины, затылочной области и шеи. Если диагностирована инфекционно-зависимая астма, как правило, появляется ночной гипергидроз.
Устранить потливость при бронхиальной астме поможет только лечение основной патологии. Чтобы справиться с недугом, очень важно скорректировать образ жизни. Для этого врачи советуют придерживаться правил здорового питания и избегать контактов с аллергенами.
Пациентам с таким диагнозом нужно всегда иметь при себе ингалятор или медикаментозные средства, которые помогут устранить приступ удушья. Важно избегать воздействия факторов, которые способны спровоцировать новый приступ или стать причиной ухудшения состояния пациента.
Для быстрой помощи во время астматического приступа, который сопровождается повышенной потливостью, применяют такие препараты:
- ингаляционные антихолинергические вещества – в частности, ипратропия бромид;
- бета-агонисты, которые имеют короткое действие, – альбутерол, левальбутерол;
- кортикостероиды – преднизолон.
Во время астматического приступа самым эффективным средством станет ингалятор, который оказывает быстрое действие. Однако при правильном применении лекарств, оказывающих длительный эффект, не придется часто прибегать к таким мерам. Помимо этого, они помогут устранить и остальные симптомы астмы – в частности, гипергидроз.
Важно! Всегда нужно вести учет, сколько доз ингалятора применяется каждую неделю. При необходимости использовать вещество слишком часто, стоит проконсультироваться с врачом. Специалист подберет дополнительные средства для профилактики обострений.
Чтобы избежать приступов бронхиальной астмы и снизить проявления гипергидроза, необходимо внести коррективы в свой рацион. Прежде всего рекомендуется отказаться от аллергенных продуктов – цитрусовых фруктов, шоколада, морепродуктов и т.д.
Помимо этого, важно избегать блюд, провоцирующих усиление потливости. К ним относят следующее:
- пряности и специи;
- алкогольные напитки;
- кофе и другие продукты с содержанием кофеина;
- лук и чеснок.
Чтобы справиться с избыточным потоотделением, нужно изменить привычный образ жизни. Прежде всего стоит отказаться от ношения одежды из синтетики. Именно такие вещи не дают коже дышать и провоцируют повышенное потоотделение.
Лучше всего отдавать предпочтение хлопку, льну и другим натуральным тканям. При повышенной потливости нужно четко соблюдать правила личной гигиены. Очень актуально регулярно принимать прохладный душ. Также следует пользоваться антиперспирантами и дезодорантами. Они помогают частично справиться с выделением пота.
Однако основным способом борьбы с потливостью станет спокойствие. Чтобы избежать избыточного потоотделения, очень важно учиться самообладанию.
Помните! Гипергидроз довольно часто сопровождает бронхиальную астму. Чтобы справиться с данной проблемой, нужно лечить основное заболевание. Если удастся минимизировать количество приступов, повышенная потливость пройдет.
источник
Carbo vegetabilis. Астма у старых людей, когда кажется, что больной умирает. Отрыжка приносит облегчение. Скопления газов в животе. Влажные хрипы. Эмфизема (Phosphorus. Ammonium carbonicum. Moschus и Antimonium tartaricum). Бронхи расширенные. Холодное тело и коллапс. Хрипы уменьшаются после отрыжки.
Sambucus nigra. Приступы появляются внезапно ночью. Ребенок синеет, затем засыпает и просыпается с новым приступом. Пациент просыпается ночью с пугающим ощущением удушья. Цианоз (синюшность) лица. Тяжелые спазмы дыхательных путей в полночь или с полуночи до 3 часов утра. Астматический приступ связан с выраженным потоотделением, особенно при пробуждении.
Silicea. Бронхиальная астма с зудом и щекотанием в носу. Сильное чихание и раздражающие выделения из носу. Охриплость голоса. Сухость в горле. Щекочущий кашель (Rumex crispus). Кажется, в гортани лежит волосина. Кашель от холодных напитков (Rhus tox). Кашель от продолжительного разговора (Phosphorus, Rumex, Ambra griesa). Хуже ночью (Rumex, Phosphorus и Lycopodium).
Angustura vera. Щекотка в гортани вызывает сухой короткий кашель. Утром боль в грудных мышцах. Хрипота от большого количества слизи в гортани. Утром сильный кашель из трахеи с жёлтой мокротой. Тянет в груди при быстрой ходьбе. Клейкая слизь в трахеи, которую трудно откашлять. Давление в груди справа усиливается при вдохе и движении. При подъеме по лестнице вечером появляется давление в груди, боль в лобной кости и сердцебиение. Рези и давление в груди на вдохе. Режущие удары в грудине и позвоночнике.
Arsenicum. Удушье с пенистой мокротой. Лучше сидя. Хуже при движении.
Causticum. Хуже в сухую погоду.
Antimonium tartaricum (Tartarus emeticus). Дыхание хрипящее. Коклюш. Громкие хрипы слышны на расстоянии. Кашель от прорезывания зубов. Кашель, если ребенок начинает сердиться. Принятие пищи вызывает кашель. При кормлении ребенок бросает грудь и начинает кричать. Лучше, когда его вертикально носят. Огромное количество слизи в бронхах. Мокрота плохо отходит. Конечности холодные и синие. Сонливость и оцепенение. Кашель прекращается, но количество слизи не уменьшается. Астма связана с инфекцией и большим количеством слизи. Слизь вызывает грубый, мокрый звучащий, дребезжащий кашель на вдохе и выдохе. Пациент раздражительный и желает, чтобы его оставили в покое.
Hepar sulphur. Хуже на холодном и сыром воздухе. Астма сочетается с потливостью, зловонностью изо рта и обложенным языком.
Aralia. Громкое свистящее дыхание с кашлем вечером.
Zincum metallicum. Лучше после отхаркивания.
Dulcamara. Кашель с мокротой. Влажные хрипы.
Natrum sulphuricum. Астма может появиться от горя. Хуже с 4 до 5 утра. Хуже то влажной погоды, в туман и шторм. Хуже перед менструацией. Кашель с дребезжанием и отхаркиванием зеленоватой слизи. Хуже в сырую погоду.
Kalium carbonicum. Лучше сидя, при наклонах вперед и при раскачивании. Астматики с потребностью в материнской любви. Мрачные предчувствия и агрессия. Злится на все. Крайне чувствительна к тихим звукам и прикосновениям к стопам. Дома она обретает покой. Анемия и мышечная слабость. Нуждается в защите близких. Страх обидеть близких. Кинжальные, пронизывающие, жгучие боли по всему телу. Больные очень чувствительны к холоду и сквознякам. Хуже от 2 до 5 часов утра (Natrum sulphuricum. Thuja). Половой акт сопровождается болями в пояснице, слабостью, ослаблением зрения и дрожью. Хуже на левом боку или на больной стороне. Приступ удушья начался в 3-4 часа ночи.
Blatta orientalis. Тараканы ночью активные и большинство из них живет в сырых местах. Астматикам становится хуже в заплесневелых, влажных местах. Они чувствительны к плесени и гниющим листьям. Сочетание ожирения и астмы.
Ipecacuanha. Астма ассоциируется с тошнотой и рвотой. Постоянный кашель с позывами на рвоту. Симптомы ухудшаются в теплой влажной погоде. В тепле они чувствуют себя хуже и предпочитают сидеть у открытого окна, чтобы получить больше воздуха. Руки и ноги холодные.
Lobelia inflata. Астматики не получают достаточного количества воздуха в легкие. Это может привести к истерии и паники. Ощущение сужения или комок в груди. Lobelia полезна, когда приступ астмы происходит во время родов. Медленное глубокое дыхание и быстрая ходьба улучшают состояние.
Medorrhinum. Астма у детей с экземой. Одышка облегчается, когда ребенок стоит на коленях, свернувшись калачиком и грудью касаясь колен. Влажная погода вызывает приступы, но на берегу моря лучше.
Tuberculinum помогает предотвратить повторные простуды и инфекции грудной клетки, которые провоцируют приступы астмы.
Кашель улучшается от холодных напитков: Cuprum metallicum. Симптомы астмы улучшаются в ночное время в положении лежа: Euphrasia. Кашель ухудшается от еды: Кали bichromium. Выраженное чихание делает приступ астмы хуже или провоцирует приступ. Кашель вызывает слезы: Sabadilla.
источник
Астма является хроническим заболеванием, основа этого недуга – неинфекционное воспаление в дыхательных путях. Развитию бронхиальной астмы способствуют как внешние, так и внутренние раздражительные факторы. К ряду внешних факторов относятся различные аллергены, а также химические, механические и погодные факторы. К этому списку можно отнести и стрессовые ситуации, и физические перегрузки. Самым распространённым фактором является аллергия на пыль.
К внутренним факторам развития бронхиальной астмы относятся дефекты эндокринной и иммунной системы, также причиной может быть реактивность бронхов и отклонение в чувствительности, это может носить наследственный характер.
Бронхиальная астма – это заболевание бронхиального дерева воспалительной иммунно-аллергической природы, характеризующееся хроническим, приступообразным течением в виде бронхообструктивного синдрома и удушья. Эта болезнь стала действительно серьезной проблемой общества, так как отличается прогрессивным течением. Её очень тяжело излечить полностью.
Воспаление бронхов при бронхиальной астме характеризуется строгой специфичностью по сравнению с другими видами воспалительных процессов данной локализации. В его патогенетической основе лежит аллергический компонент на фоне, имеющегося в организме, иммунного дисбаланса. Эта особенность заболевания объясняет приступообразность его течения.
К базовому аллергическому компоненту присоединяется масса других факторов, которые и придают бронхиальной астме её характеристики:
Гиперреактивность гладкомышечных компонентов бронхиальной стенки. Любые раздражительные влияния на слизистую бронхов заканчиваются бронхоспазмом;
Определенные факторы внешней среды способны вызвать массивный выброс медиаторов воспаления и аллергии исключительно в пределах бронхиального дерева. Общих аллергических проявлений при этом никогда не возникает;
Основным воспалительным проявлением является отек слизистой оболочки. Эта особенность при бронхиальной астме приводит к усугублению нарушения проходимости бронхов;
Скудное слизеобразование. Приступ удушья при бронхиальной астме характеризуется отсутствием мокроты при кашле или её скудностью;
Поражаются преимущественно средние и мелкие бронхи, лишенные хрящевого каркаса;
Обязательно возникает патологическая трансформация легочной ткани на фоне нарушения её вентиляции;
Выделяют несколько стадий этого заболевания, в основе которых лежит обратимость бронхиальной обструкции и частота приступов удушья. Чем более они часты и длительны, тем выше стадия.
В диагнозе бронхиальной астмы они встречаются под такими названиями:
Легкое течение или интермитирующая;
Среднетяжелое течение или персистенция легкой степени;
Тяжелое течение или персистенция средней степени;
Крайне тяжелое течение или тяжелая персистирующая астма.
На основе приведенных данных бронхиальную астму можно охарактеризовать, как хронический вялотекущий воспалительный процесс в бронхах, в основе обострений которого лежит внезапно развивающийся приступ бронхиальной обструкции с удушьем по типу аллергической реакции на раздражающие факторы окружающей среды. В начальных стадиях процесса эти приступы быстро возникают и точно также быстро купируются. С течением времени они становятся более частыми и менее чувствительны к проводимому лечению.
Успешность лечения бронхиальной астмы очень часто определяется своевременностью выявления этого заболевания.
К ранним признакам болезни относятся такие симптомы:
Одышка или удушье. Они возникают, как на фоне полного благополучия и покоя в ночное время, так и при физической нагрузке, пребывании в условиях вдыхания загрязненного воздуха, дыма, комнатной пыли, пыльцы цветущих растений, смене температуры воздуха. Главное – это их внезапность по типу приступа;
Кашель. Типичным для астматического приступа считается сухой его тип. Он возникает синхронно с одышкой и характеризуется надсадностью. Больной, как будто хочет, что-то откашлять, но не может этого сделать. Только в конце приступа кашель может приобретать влажный характер, сопровождаясь отхождением скудного количества прозрачной мокроты слизистого типа;
Частое поверхностное дыхание с удлинением выдоха. Во время приступа бронхиальной астмы больные жалуются не столько на затруднение вдоха, сколько на невозможность полноценного выдоха, который становится продолжительным и требует больших усилий для его осуществления;
Хрипы при дыхании. Они всегда сухие по типу свистящих. В некоторых случаях, даже дистанционные и выслушать их можно на расстоянии от больного. При аускультации они слышны ещё лучше;
Характерное положение больного во время приступа. В медицине эту позу называют ортопноэ. При этом больные усаживаются, опуская ноги, крепко хватаются руками за кровать. Такая фиксация вспомогательной мускулатуры конечностей помогает грудной клетке в реализации выдоха.
Первым сигналом повышенной реактивности бронхов могут стать лишь некоторые из типичных симптомов бронхиальной астмы, характеризующих её приступ, особенно при возникновении ночью. Они могут появляться на очень короткое время, самостоятельно проходить и длительное время не беспокоить больного повторно. Только со временем симптомы приобретают прогрессирующее течение. Крайне важно не упустить этот период мнимого благополучия и обращаться к специалистам, независимо от количества и продолжительности приступов.
Бронхиальная астма любой степени тяжести в начальных стадиях своего развития не вызывает общих нарушений в организме. Но со временем они обязательно возникают, что проявляется в виде симптомов:
Общая слабость и недомогание. Во время приступа никто из больных не способен выполнять любые активные движения, так как они усиливают дыхательную недостаточность. Все, что остается пациенту – принять позу ортопноэ. В межприступном периоде астмы с легким течением выносливость больных к физическим нагрузкам не нарушена. Чем тяжелее течение болезни, тем в большей степени выражены эти нарушения;
Акроцианоз и диффузная синюшность кожи. Эти симптомы характеризуют тяжелую степень бронхиальной астмы и говорят о прогрессировании дыхательной недостаточности в организме;
Тахикардия. Во время приступа количество сокращений сердца увеличивается до 120-130 ударов/мин. В межприступном периоде при тяжелой и астме средней тяжести сохраняется незначительная тахикардия в пределах 90 уд/мин;
Дистрофические изменения ногтей в виде их выбухания по типу часовых стекол и дистальных пальцевых фаланг в виде утолщения по типу барабанных палочек;
Признаки эмфиземы легких. Это состояние является типичным для бронхиальной астмы с длительным стажем заболевания или тяжелым течением. Проявляется в виде расширения грудной клетки в объеме, выбухания надключичных областей, расширения перкуторных легочных границ, ослабления дыхания при аускультации;
Признаки легочного сердца. Характеризуют тяжелую бронхиальную астму, которая привела к легочной гипертензии в малом круге. Как результат – увеличение сердца за счет правых камер, акцент второго тона над клапаном легочной артерии;
Головная боль и головокружение. Относятся к признакам дыхательной недостаточности при бронхиальной астме;
Склонность к различным аллергическим реакциям и болезням (ринит, атопический дерматит, псориаз, экзема);
Причин, по которым мелкие бронхи приобретают повышенную раздражительность, очень много. Некоторые из них выступают в качестве фоновых состояний, поддерживающих воспаление и аллергизацию, а некоторые непосредственно провоцируют астматический приступ. У каждого больного это индивидуально.
Наследственная предрасположенность. Люди, болеющие бронхиальной астмой, имеют повышенный риск возникновения этого заболевания у своих детей. Отягощение наследственного анамнеза отмечается у трети больных с астмой. Такая разновидность заболевания носит атопический характер. Очень тяжело проследить факторы, которые провоцируют приступы удушья. Такая астма может развиваться в любом возрасте, как детском, так и зрелом.
Факторы из группы профессиональных вредностей. Достоверно зафиксировано повышение случаев заболеваемости бронхиальной астмой, как результата воздействия вредных производственных факторов. Это может быть горячий или холодный воздух, его загрязненность различными мелкими пылевыми частицами, химическими соединениями и парами.
Хронический бронхит и инфекции. Вирусные и бактериальные возбудители, вызывающие воспалительный процесс в слизистой оболочке бронхов, способны спровоцировать повышение реактивности их гладкомышечных компонентов. Свидетельством этому являются случаи бронхиальной астмы, возникающей на фоне бронхита с длительным течением, особенно с признаками бронхообструкции.
Качество вдыхаемого воздуха и экологическая обстановка . Жители стран с сухим климатом и сельское население болеет намного реже, чем жители промышленных регионов и стран с влажным и холодным климатом.
Курение, как причина астмы. Систематическое вдыхание табачного дыма приводит к воспалительным изменениям слизистой оболочки бронхиального дерева. Поэтому каждый курильщик болен хроническим бронхитом. У части из них процесс трансформируется в бронхиальную астму. Курение может выступать в качестве фактора, поддерживающего постоянный воспалительный процесс и, как провокатор каждого приступа.
Астма от пыли. Учеными зафиксирована причинно-следственная связь именно комнатной пыли с возникновением бронхиальной астмы. Все дело в том, что комнатная пыль является естественной средой для обитания домашних пылевых клещей. Кроме этих микроскопических агентов она содержит множество аллергенов в виде слущенных эпителиальных клеток, химических веществ и шерсти. Уличная пыль становится провокатором бронхиальной астмы только при наличии в её составе аллергенов: шерсти животных, пыльцы цветов, трав и деревьев. Попадая в бронхиальное дерево, они провоцируют массивную миграцию защитных иммунных клеток в слизистую оболочку, которые выбрасывают большое количество медиаторов аллергии и воспаления. Как результат – бронхиальная астма.
Лекарственные препараты. Виновниками бронхиальной астмы иногда могут стать медикаментозные средства. Это могут быть аспирин и любые средства из ряда нестероидных противовоспалительных. Очень часто такая астма носит изолированное происхождение с возникновением приступа только при контакте организма с ними.
Иногда, проведение дифференциальной диагностики между бронхиальной астмой и бронхитом ставит в тупик даже самых опытных пульмонологов. От правильности интерпретации, имеющихся у больного, симптомов, зависит правильность и своевременность лечения. Отличия между бронхиальной астмой и бронхитом приведены в таблице.
Стабильное, вялотекущее с чередованием периодов обострения и ремиссии. Обострение длится 2-3 недели. После его купирования остаются проявления заболевания в виде кашля.
Перемежающее течение в виде внезапных приступов разной продолжительности (минуты, часы). Во время его возникновения резко нарушается общее состояние больного. Купирование приступа приводит к полному восстановлению нормального самочувствия.
Переохлаждение, бактериальные и вирусные инфекции провоцируют обострение в виде воспалительного процесса. Провокация кашля вызвана физическими нагрузками.
Вдыхание аллергенных компонентов с воздухом вызывает приступ бронхоспазма и обструкции. Характерны ночные приступы в состоянии полного покоя или при нагрузке.
Возникает исключительно при тяжелом обострении или длительном течении хронического обструктивного бронхита.
Типичный и главный симптом любой формы и стадии заболевания. Каждый приступ сопровождается одышкой.
Постоянный симптом заболевания, как при его обострении, так и в стадии ремиссии. Носит смешанный характер с чередованием сухого и влажного кашля, особенно по утрам.
Всегда сухой, сопровождает приступ. С его купированием откашливается небольшое количество мокроты.
Слизисто-гнойная, зеленовато-желтая или светло-коричневая, редко прозрачная в большом количестве.
Слизистая, прозрачная, скудная.
Все отличительные особенности бронхиальной астмы и хронического бронхита могут прослеживаться только в начальных стадиях этих заболеваний. Длительное их существование приводит к возникновению необратимой бронхиальной обструкции. В таких случаях уже нет необходимости в проведении дифференциальной диагностики, так как клиника и лечение идентичны. Оба заболевания объединяются под общим названием ХОЗЛ (хроническое обструктивное заболевание легких).
Лечение данного заболевания — это строго пошаговый процесс, который с каждым этапом и стадией болезни должен сопровождаться соответствующими корректировками в плане лечебных мероприятий. Только такой подход поможет в рациональном использовании финансовых средств с минимальным количеством побочных эффектов. Ведь основные препараты для лечения астмы вызывают массу тяжелых проявлений, которые могут быть уменьшены правильным комбинированием средств. Дифференцированная лечебная тактика при бронхиальной астме представлена в таблице.
Вид медикаментозных средств
Базисная терапия – поддерживающее противовоспалительное лечение
Симптоматическая терапия – купирование приступов бронхиальной астмы
Лекарства от астмы (представлены инъекционными и таблетированными формами)
Показаны при компенсированной астме легкого и среднего течения. Достоверно уменьшают потребность в гормональной терапии (Сингуляр, Аколат)
Не эффективны в экстренных случаях, поэтому не используются
Возникает исключительно при тяжелом обострении или длительном течении хронического обструктивного бронхита.
Типичный и главный симптом любой формы и стадии заболевания. Каждый приступ сопровождается одышкой.
Препарат Ксолар в виде инъекций показан при выраженном аллергеном компоненте бронхиальной астмы.
Не используется в экстренных случаях
Таблетированные формы: Теофиллин, Неофиллин, Теопек
Инъекционные формы: высокие дозы эуфиллина.
Ингалятор от астмы: карманные ингаляторы и формы для ультразвуковых ингаляторов (небулайзеров)
Применяют пролонгированные ингаляторы: Серевент, Беротек
Препараты короткого действия: Сальбутамол, Вентолин
Интал, Тайлед. Назначаются только при легком течении астмы.
Не эффективны при купировании приступа удушья
Атровент, Иправент, Спирива
Препараты используются для быстрого купирования симптомов
Фликсотид, Беклазон, Беклотид
Эффективны для купирования астматического статуса, особенно при ингаляции через небулайзер
Беродуал (холинолитик ипратропия бромид+ b2-агонист фенотерол)
Серетид (b2-агонист салметерол+ глюкокортикоид флютиказон)
Симбикорт (глюкокортикоид будесонид+ b2-агонист формотерол. Применяется путем ингаляций через небулайзер. Обладает очень быстрым эффектом
В лечении бронхиальной астмы используется патогенетический подход. Он предполагает обязательное применение препаратов, которые не только снимают симптомы болезни, но и выключают механизмы их повторного появления. Ни в коем случае нельзя ограничиваться использованием лишь одних адреномиметиков (сальбутамола, вентолина). К сожалению, так часто случается. Больных привлекает быстрый эффект от этих препаратов, но он также будет носить временный характер. По мере привыкания рецепторов бронхиального дерева действие b2-агонистов становится слабее, вплоть до полного его отсутствия. Обязательно нужна базисная терапия.
Без использования глюкокортикоидов не может идти речи о контроле заболевания. Эти средства влияют на главные звенья патогенеза астматического воспаления в бронхах. Они одинаково эффективны, как лечение в экстренных случаях, так и для их профилактики. Под их действием значительно уменьшается миграция лейкоцитарных и эозинофильных клеток в бронхиальную систему, что блокирует каскад биохимических реакций по выбросу медиаторов воспаления и аллергии. При этом уменьшается отек слизистой, слизь становится более жидкой, что способствует восстановлению бронхиального просвета. Не стоит бояться приема глюкокотрикоидов. Грамотный подбор их дозы и способа введения в сочетании с ранним началом лечения относится к залогу максимального замедления прогрессии болезни. Благодаря возможности ингаляционного введения минимизируется риск побочных эффектов системного характера.
Относительно новым направлением терапии при этом заболевании является использование антагонистов лейкотриеновых рецепторов и моноклональных антител. Эти препараты уже прошли множество клинических рандомизированных испытаний и успешно применяются в лечении многих тяжелых заболеваний. В отношении бронхиальной астмы ученые зафиксировали положительные эффекты, но дискуссии по целесообразности их использования продолжают вестись.
Принцип действия этих средств заключается в блокировке ими связей между клеточными элементами при воспалении в бронхах и их медиаторами. Это приводит к замедлению процессов выброса и нечувствительности бронхиальной стенки к действию. Они не эффективны при изолированном лечении бронхиальной астмы, поэтому используются исключительно в комбинации с глюкокортикоидами, уменьшая их необходимую дозу. Недостаток этих средств в их дороговизне.
Диету важно соблюдать для более быстрого лечения. Правильное питание относится к одному из базовых элементов в борьбе с бронхиальной астмой. Поскольку, это заболевание имеет иммунно-аллергическую природу, то и диета предполагает соответствующую корректировку питания по типу гипоаллергенного. Общие правила питания при бронхиальной астме включают в себя несколько моментов:
Запрещенные продукты. К ним относятся: рыбные блюда, икра и морепродукты, жирное мясо (утка, гусь, свиная шейка), мед, бобы, томаты и соусы на их основе, продукты на основе дрожжей, яйца, клубника, цитрусовые, малина, смородина, сладкие дыни, абрикосы и персики, шоколад, орехи, алкоголь;
Ограничение употребления блюд из муки высшего сорта и сдобы, сахара и соли, жирного мяса, манки;
Основа питания: ненаваристые супы, любые каши, заправленные сливочным или растительным маслом, овощные и фруктовые салаты, не содержащие запрещенные продукты, докторские сосиски и колбаса, курица, кролик, ржаной и хлеб из отрубей, печенье (овсяное, галетное), продукция кисломолочного ряда, напитки (компоты, узвары, чаи, минеральные воды);
Режим питания. Пища принимается 4-5 раз в день. Избегать переедания. Блюда могут запекаться, вариться, тушиться, готовиться на пару. Употребление жаренных блюд и копченостей запрещено. Употребляемая пища должна быть теплой.
Ориентировочное недельное меню при бронхиальной астме представлено в таблице.
Обратите внимание, что мясо допускается только постное, не жирное!
Можно ли вылечить бронхиальную астму? Невозможно ответить на этот вопрос утвердительно со стопроцентной уверенностью. При всей эффективности методик лечения и появления современных препаратов полностью исключить контакт человека, предрасположенного к этой болезни, на практике невозможно. Однако контролировать болезнь, минимизировать ее проявления вполне возможно. Своевременно начатое лечение, активная профилактика обострений, занятия доступными видами спорта, дыхательной гимнастикой помогут освободиться от большинства симптомов заболевания.
Передается ли астма по наследству? Нет, астма не является генетически обусловленным заболеванием, так как гены больного бронхиальной астмой не изменены. Генетически передаются особенности строения дыхательной системы, в частности бронхов, а так же повышенная чувствительность эндокринной системы и иммунитета человека на раздражители, то есть предрасположенность организма к появлению этого заболевания. Сочетание факторов риска воедино повышает вероятность развития астмы.
Можно ли заниматься спортом при астме? На этот счет у специалистов не существует единого мнения. С одной стороны, неправильно подобранный вид спорта, занятия физкультурой во время обострений могут спровоцировать бронхоспазм, с другой стороны — дозированные физические нагрузки нормализуют обмен веществ, повышают иммунитет и тонус мышечной системы. Это особенно важно для растущего детского организма.
Можно ли курить при астме? Как активное, так и пассивное курение абсолютно несовместимо с бронхиальной астмой, так как табачные пары – это сильнейшие аллергены, имеющие в своем составе более 4000 химических веществ. Картриджи электронных сигарет не менее вредны для больных бронхиальной астмой, так как их составляющие в состоянии спровоцировать приступ. Таким же действием обладает угарный газ, выделяющийся при курении кальяна.
Можно ли делать ингаляцию при астме? Эта форма введения в организм лечебных препаратов наиболее эффективна при лечении бронхиальной астмы, если учитывать противопоказания: наличие новообразований в дыхательной системе, гипертермия, патологии сердца и сосудов, сахарный диабет, тяжелая форма основного заболевания, предрасположенность к носовым кровотечениям. Важно точно соблюдать дозировку эфирных масел и лекарственных растений и сборов из них, тогда ингаляция принесет неоценимую пользу.
Можно ли при астме пить алкоголь и кофе? Алкоголь не влияет напрямую на органы дыхания, тем не менее, его употребление провоцирует развитие воспаления, токсины этилового спирта негативно влияют на состояние всех систем. К тому же, у большинства противоастматических препаратов имеется несовместимость с алкоголем.
Кофе, напротив, улучшает функцию дыхательной системы, при условии, что оно имеет в своем составе кофеин. Этот эффект длится 3-4 часа после употребления напитка. По мнению специалистов, кофе – мягкий бронхолитик, улучшающий дыхательный процесс, расширяющий бронхи.
Берут ли в армию с астмой? Юноши, имеющие в анамнезе диагноз «бронхиальная астма», не подлежат призыву в армию, если это заболевание перешло во вторую или в третью стадии своего развития, так как скопление мокроты в бронхах, риск появления приступов удушья при контакте с аллергенами угрожает не только здоровью, но и жизни призывника. При первой стадии заболевания призывная комиссия дает отсрочку от призыва на год или более длительный период времени, за время которого проводится новое обследование показателей деятельности легких. Желание призывника служить, подкрепленное улучшением состояния здоровья, может привести к тому, что ему предложат облегченный вариант несения службы, во время которого лечение астмы будет продолжено.
Автор статьи: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Корица — 6 доказанных полезных свойств для вашего здоровья
источник