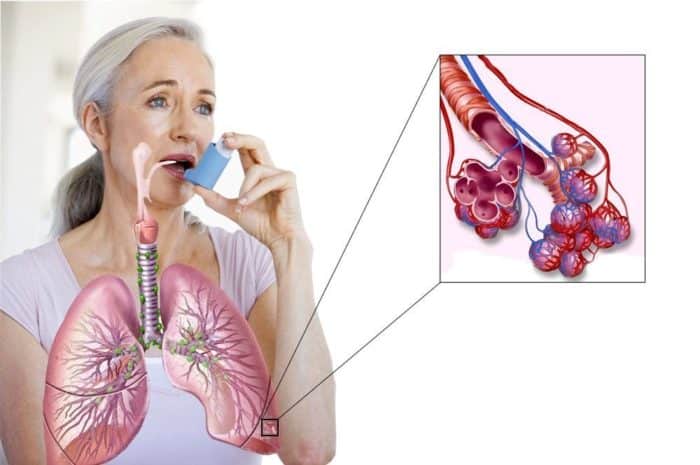
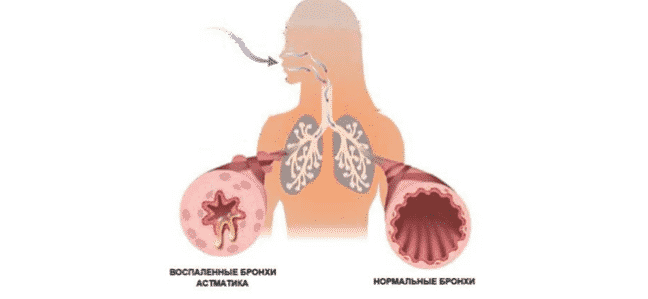
Одним из самых тяжелых хронических заболеваний, отравляющих жизнь миллионам людей во всем мире, является бронхиальная астма. От нее страдают и взрослые, и дети. Характеризуется астма тем, что хроническое воспаление вызывает сильную чувствительность бронхов. И при наличии провоцирующих факторов возникает их спазм, во время которого человек чувствует удушье. Приступы бронхиальной астмы очень опасны тем, что реагировать на них нужно сразу, иначе больной начинает задыхаться, и без лекарства может наступить смерть. В последние десятилетия появились новые эффективные препараты для лечения этого заболевания. Лучше всего применять ингалятор от астмы, так как он обеспечивает самое быстрое проникновение лекарства в дыхательные пути. Тем более что сейчас существует много их разновидностей, и больной может выбрать подходящий для себя. Все люди, страдающие от астмы, должны носить с собой постоянно ингалятор, чтобы в случае приступа иметь возможность быстро отреагировать.
- Воспалительный процесс в бронхах имеет хронический характер.
- Астматика часто мучает кашель и затрудненное дыхание.
Ингаляторы – это лучший способ мгновенной доставки лекарства сразу в дыхательные пути. Во время приступа астмы часто у больного нет времени ждать, когда подействует укол или таблетка. Поэтому ингаляторы используют в экстренных случаях. А в период между приступами для лечения применяются обычные средства: таблетки, сиропы или инъекции. Для профилактики приступов часто используются «Вентолин» или «Брикаил». Маленьким детям также редко делаются ингаляции, а лекарство для них применяется в виде сиропа. Все препараты от астмы можно разделить на две группы:
- бронхолитики, которые снимают спазм мускулатуры бронхов, расширяют сосуды и этим облегчают дыхание больному;
- противовоспалительные препараты используются курсами для снятия воспаления и отека в бронхах.
Кроме того, в последнее время получил распространение гормональный ингалятор при астме. Благодаря тому, что лекарственное средство подается малыми дозами и сразу в дыхательные пути, он лишен всех негативных последствий гормональных таблеток, а эффект от него выше, чем от других препаратов.
Об ингаляциях как способе лечения заболеваний дыхательных путей известно еще с древности. Люди вдыхали дым от сжигаемых целебных растений или пар от их отвара. Со временем процедура совершенствовалась: от сжигания листьев на костре до глиняного горшка со вставленной в него соломинкой. Современный же ингалятор от астмы не имеет ничего общего с такими способами, так как он должен отвечать многим требованиям. Первый прибор для этих целей появился еще в 1874 году, сейчас же существует много его разновидностей. Каждый из них имеет свои плюсы и минусы, и какой ингалятор лучше при астме для конкретного пациента, может решить только врач. Но все они предназначены для того, чтобы как можно быстрее доставить препарат в бронхи и облегчить дыхание больного. Лекарство в приборе разбивается на очень мелкие частицы, которые быстро проникают в легкие. Поэтому сейчас ингалятор от астмы – самое лучшее средство. Эффективную замену ему пока еще не придумали.
Сейчас применяется много средств для купирования приступов астмы. Различаются они по размеру, способу подачи препарата и виду лекарственного средства. Наиболее распространены карманные ингаляторы. При бронхиальной астме чаще всего используются такие:
- Порошковые ингаляторы с дозатором позволяют точно ввести необходимую дозу препарата. Ими очень просто пользоваться, но стоят они дороже других.
- Жидкостные аэрозоли — самые недорогие и распространенные ингаляторы. Недостатком их является то, что эффективны они только в том случае, если пациент сделает вдох одновременно с выбросом препарата.
Кроме того, существуют стационарные ингаляторы, которые во время приступов использовать неудобно, но они применяются для их предотвращения:
- Небулайзеры – с помощью компрессора или ультразвука разбивают лекарственное средство на очень мелкие частички, которые достигают самых отдаленных уголков дыхательных путей.
- Адаптер к обычному ингалятору также может применяться в стационарных условиях. Он называется спейсер и помогает подавать лекарство только на вдохе.
Врач после обследования пациента назначает ему лекарство, которое призвано помочь в профилактике и купировании приступов. При выборе ингалятора нужно ориентироваться именно на рекомендации доктора. Но при покупке стоит обращать внимание еще и на такие характеристики:
- ингалятор должен быть удобным в применении, лучше всего – карманный;
Список их постоянно расширяется, создаются новые препараты, они становятся более удобными и безопасными. Обычно врач назначает какой-либо препарат, который больше подойдет пациенту. Это могут быть бронхолитики или противовоспалительные средства. Они выпускаются уже в виде ингалятора или раствора для применения в небулайзере. К бронхолитикам относятся:
- адреномиметики стимулируют рецепторы бронхов и расширяют капилляры. Они обладают быстрым действием и часто используются для купирования приступа. Это «Сальбутамол», «Левалбутерол», «Тербуталин» и другие;
Противовоспалительные средства применяются в основном для лечения и профилактики приступов. Это могут быть:
- глюкокортикоиды эффективно снимают отек бронхов. Это «Флутиказон», «Бекламетазон» или «Будесонид»;
- стабилизаторы мембран тучных клеток чаще всего используются в педиатрии: «Кромолин» и «Недокромил»;
- в тех случаях, когда астма не поддается лечению другими препаратами, используется «Омализумаб», содержащий антииммуноглобуллин Е.
Ответить на этот вопрос сложно, так как подход должен быть строго индивидуальный. Только врач после полного обследования пациента может определить, какой препарат и в каком виде окажется эффективным. Лучший ингалятор при астме – это тот, который быстро купирует приступ, не вызывает побочных действий и удобен в применении. Какие же из них самые распространенные?
- «Симбикорт Турбухалер» содержит будесонид и формотерол. Оба эти вещества оказывают быстрый эффект, обладают противовоспалительным действием и хорошо переносятся. Этот ингалятор от астмы порошковый, со строгим дозированием препарата.
Он имеет форму баллончика, в котором препарат находится под высоким давлением и при нажатии на колпачок выбрасывается в дыхательные пути. Именно в такой форме удобнее всего использовать лекарственные средства для купирования приступов астмы. Ведь во многих случаях очень важно применить лечение уже в первые секунды. А карманный ингалятор можно всегда носить с собой – он невелик по размеру и совсем мало весит. Особенно это удобно для тех, кто редко бывает дома и ведет активный образ жизни. Пользоваться таким ингалятором довольно легко, и с ним справляются даже дети. Приступ может случиться в любой момент, поэтому очень важно, чтобы лекарство было всегда под рукой. Карманные ингаляторы бывают порошковыми и жидкостными. Какой лучше выбрать, может подсказать врач. К преимуществам такого вида ингаляторов относится также то, что препарат подается строго определенными порциями, что позволяет не допустить его передозировки.
Уже с трех лет дети могут пользоваться ингалятором. Обычно это не вызывает у ребенка отрицательных эмоций, чего нельзя сказать об инъекциях.
- снять крышку с баллончика;
- перевернуть его дном вверх;
- большой палец должен располагаться снизу, а средний или указательный – на дне баллончика;
- хорошо встряхнуть, а в некоторых видах ингаляторов нужно повернуть диск несколько раз туда-сюда;
- сделать выдох;
Через минуту можно при необходимости впрыснуть вторую дозу препарата.
источник
Лечение бронхиальной астмы всегда начинают с применения ингаляторов. Обусловлено это тем, что ингаляции при астме показывают высокую эффективность в борьбе с бронхоспазмами.
Препараты, используемые в ингаляторах, способствуют расширению бронхов и уменьшению отека слизистой. Благодаря этому удается избежать обострений, применив небольшие дозы лекарства.
Часто больным не объясняют правила пользованиями ингаляторами, а от этого зависит эффективность лечения. Кроме того, разнообразие методов ингаляции позволяет найти индивидуальный подход к терапии астмы.
Ингаляции при бронхиальной астме – это самый эффективный метод лечения. Главное – это способность приборов доставлять средство точно к очагу воспаления, что позволяет избежать системного влияния.
Кроме того, прямое влияние на бронхи дает возможность купировать удушье в самые короткие сроки, а также избавить от изнуряющего кашля, который довольно часто наблюдается у астматиков.
При других способах введения лекарство сначала подвергается биотрансформации в организме, некоторая часть его активных веществ нейтрализуется ферментами.
Помимо этого, распыление средства при ингаляции позволяет распределить его равномерным слоем и воздействовать на большую площадь пораженного органа.
Важное преимущество – возможность самостоятельного использования ингаляций маленькими детьми и пожилыми людьми. При правильной технике проведения манипуляции улучшение наступает после 1–2 использований.
Применение ингаляторов при бронхиальной астме – важная и необходимая часть лечения. Но всегда нужно помнить, что у каждого препарата есть свои противопоказания, и ингаляторы не исключение.
Все противопоказания или побочные эффекты связаны с воздействием активных веществ, входящих в состав используемых для процедуры лекарств.
Кроме того, есть состояния, при которых проводить ингаляцию просто запрещено. Например:
- легочные кровотечения, а также эпизоды кровохарканья, особенно если не установлена их природа;
- эмфизема легких;
- пневмоторакс;
- наличие болезней сердца и/или сосудов;
- гипертоническая болезнь разной этиологии;
- постинфарктное состояние;
- постинсультное состояние;
- повышение температуры тела – от 38,3 °С;
- индивидуальная непереносимость основного действующего вещества.
Также некоторые ингаляции не рекомендуется проводить больше 8 раз в сутки. Если интенсивность приступов астмы вынуждает часто проводить ингаляции, то нужно обратиться к доктору для коррекции базисной терапии.
- Воздушные: суть заключается в распылении вещества из баллончика при помощи сжатого воздуха. Обычно для этого используют муколитические или брохолитические средства.
- Паровые: самые доступные, т. к. для их проведения требуется только паровой небулайзер. Показаны для лечения острых респираторных инфекций трахеи и бронхов, терапии профессиональных заболеваний. Противопоказаны при полипозе слизистой оболочки дыхательных путей.
- Ультразвуковые: принцип основан на разбивании лекарственного вещества на микрочастицы. Часто для таких ингаляций используют бронхолитики. Показаны в основном для лечения астмы.
- Влажные: используется портативный ингалятор, лекарство распыляется без предварительного подогрева или иного воздействия. Используют в основном антигистаминные препараты, а также антибиотики, солевые растворы и бронхолитики.
- Тепловлажные: при проведении процедуры используются растворы, нагретые до температуры 39-43 °С. Обычно используются для улучшения мукоцилиарного клиренса. Вместо лекарства применяют минеральную воду.
- Инсуффляции: вдыхание сухих частиц лекарства, для этих средств используют специальные ингаляторы – инсуффляторы. Часто такие ингаляторы используют для лечения бронхиальной астмы в период обострения.
- Масляные: вдыхание частиц подогретого масла растительного происхождения. Минеральные масла использовать нельзя. При использовании этих ингаляций слизистая покрывается тонким слоем масла, защищающего от вредного действия факторов внешней среды. Нельзя применять людям, которые контактируют с пылью, т. к. пыль смешивается с маслом и происходит закупорка мелких бронхов.
Небулайзер преобразовывает лекарство в мелкодисперсную пыль, что позволяет в сочетании с равномерной подачей в равной степени распределить его между верхними и нижними отделами бронхов. Преимущества небулайзера:
- ингаляции можно проводить всем пациентами, вне зависимости от возрастной категории;
- при небулайзерной терапии дыхание должно быть нормальным, нет необходимости делать вдох глубже;
- возможность купировать астматический приступ за короткий промежуток времени, так как препарат сразу поступает в очаг воспаления;
- небулайзер можно использовать даже при тяжелом состоянии пациента;
- возможность использовать прибор самостоятельно;
- в емкость для лекарства можно поместить несколько средств одновременно;
- постоянная подача лекарства, пока работает компрессор.
Необходимо помнить о соблюдении чистоты прибора и его деталей: после эксплуатации небулайзера маску следует хорошо промыть асептическим раствором, а затем высушить.
Часто применяют этот прибор при бронхиальной астме во время прохождении курса лечения дома. Также рекомендуются периодические ингаляции людям, работающим в условиях повышенного загрязнения воздуха, для профилактики развития профессиональных заболеваний, к которым относится и астма.
Чтобы предотвратить нежелательные последствия ингаляций, перед использованием небулайзера стоит пройти обследование и проконсультироваться со специалистом. Самостоятельное лечение не рекомендуется.
При бронхиальной астме ингаляторы заправляются лекарством, которое назначил врач, с учетом тяжести состояния:
- легкое обострение: разовая ингаляция с применением бронходилататоров, для профилактики приступов и осложнений можно повторить процедуру через 4–5 часов;
- средней или тяжелой степени: 2-3 дозы с интервалом в 20 минут, повторение цикла – спустя 4–6 часов.
Если после небулайзерной терапии улучшения дыхания не наступило, то пациенту рекомендуется госпитализация в стационар.
Эти препараты назначают при легких приступах для облегчения дыхания. Такой эффект достигается за счет активации бета2-адренорецепторов, находящихся в стенках бронхов.
Под их воздействием актин и миозин — белки, отвечающие за сокращение мышц — не взаимодействуют друг с другом, и происходит расслабление гладких мышц бронхов.
В результате просвет дыхательных путей увеличивается, и дыхание восстанавливается. Из этой группы применяют для ингаляции такие вещества, как сальбутамол, салметерол, фенотерол и орципреналин.
Но также бронходилатирующим эффектом обладает ипратропия бромид, который блокирует мускариновые рецепторы в стенках бронхов.
Угнетение этих рецепторов препятствует проникновение ионов кальция внутрь клетки. Так как кальций вызывает сокращение мышц, его дефицит вызывает расслабление.
Для ингаляций применяют комбинированные средства, которые оказывают более выраженное действие. Например, препараты, содержащие фенотерол и ипратропия бромид, часто назначаются пульмонологами ввиду их эффективности для снятия приступов любой степени.
Для ингаляций применяются чаще всего только дексаметазон и триамциналон. Их противовоспалительный эффект обусловлен сужением мелких сосудов, при этом образование жидкости уменьшается, прекращается накопление в зоне воспаления лейкоцитов, уменьшается активность макрофагов, снижается продукция медиаторов воспаления.
Таким образом, глюкокортикостероиды снижают активность местного клеточного ответа иммунной системы, уничтожая центральное звено в патогенезе бронхиальной астмы.
Кроме того, используют лекарства, содержащие такие вещества, как флутиказон, будесонид и беклометазон. Применение этих препаратов в момент приступа астматику не поможет.
Но современные комбинации глюкокортикостероидов и бронходилататоров, применяемые в качестве базисной терапии, помогают избежать серьезных обострений и нормализовать дыхание.
Препараты этой группы предотвращают высвобождение из тучных клеток гистамина, который способствует развитию удушья и продукции мокроты.
В норме гистамин участвует в иммунных реакциях, изменяя тонус сосудов и привлекая другие иммунные клетки. Но в патогенезе астмы он является частью механизма развития аллергической реакции.
Во время приступа и при обострении заболевания эта группа препаратов не поможет, потому что гистамин уже успел выделиться. Поэтому астматики принимают эти медикаменты в профилактических целях.
На сегодняшний день только кромолин-натрий используется в терапии астмы.
Действие этих препаратов заключается в снятии отека и улучшении отхождения мокроты. Они особенно важны при астме, потому что из-за спазма и слишком вязкой консистенции секрет не выводится из бронхов.
Мукоцилиарный клиренс в бронхах при астме нарушен, и формируется вторичное воспаление. К муколитикам, применяемым посредством небулайзера, относятся ацетилцистеин.
Используется он только после консультации с врачом. Кроме того, препарат нельзя применять в моменты приступов астмы, потому что он усиливает бронхоспазмы.
Для проведения паровых ингаляций не нужен небулайзер. Для ингаляции этого вида достаточно выбрать емкость, которая хорошо держит тепло и не дает пару рассеиваться.
Паровые ингаляции нельзя проводить в период обострений и детям до 7 лет. Народная медицина предлагает много рецептов от астмы.
- С использованием листьев эвкалипта. Для этого берут 1 столовую ложку высушенных листьев и заливают 2 стаканами воды. Затем ставят на огонь, доводят до кипения и варят около 15 минут. После этого отвару необходимо настояться еще 15 минут. Рекомендуется вдыхать пар под полотенцем в течение 10–15 минут до 3 раз в сутки. Полный курс составляет 20 процедур.
- Ингаляции с аптечной ромашкой. Берут 2 столовые ложки высушенных цветков и заливают 250 мл кипятка, настаивают в термосе 2 ч. Перед применением подогреть и дышать паром под полотенцем в течение10–15 минут с частотой 1–2 раза в сутки. Курс длится до 14 дней.
- Настой мать-и-мачехи часто помогает снять спазм и способствует отхождению мокроты. Для ингаляции необходимо взять 1 столовую ложку высушенных листьев и залить 2 стаканами кипятка, затем настоять в течение 10 минут. Процедура проводится под полотенцем течение 10 минут до 2 раз в сутки на протяжении 10 дней.
Перед применением народных средств необходимо проконсультироваться с врачом, так как компоненты, входящие в их состав, могут привести к бронхоспазму, ведь многие цветы и травы являются мощными аллергенами.
Эффективность ингаляций при астме зависит от правильности ее проведения. Если это небулайзер или паровые ингаляторы, то особых сложностей нет.
Правда, стоит помнить, что при использовании глюкокортикостероидных растворов для ингаляций небулайзером при бронхиальной астме необходимо прополоскать рот после процедуры, так как возможно развитие грибковой инфекции.
Общие правила проведения ингаляций:
- дыхание должно быть ровным и спокойным;
- одежду следует выбирать свободную, чтобы не мешала дыханию;
- не допускается неправильное положение туловища;
- перерыв между ингаляцией и приемом пищи должен составлять 1 час, это же относится к физической нагрузке;
- после процедуры следует отдохнуть в течение 15-20 минут, в зимнее время — до 40 минут. В это время нельзя разговаривать, принимать пищу, курить или петь;
- при бронхиальной астме вдыхать нужно через нос, затем задерживается дыхание на 2 секунды и делается медленный выдох через нос;
- при одновременном использовании нескольких лекарств следует принимать во внимание их совместимость;
- перед манипуляцией прочистить дыхательные пути помогает дыхательная гимнастика;
- растворы готовятся непосредственно перед процедурой.
Соблюдение этих простых правил, а также простейших мер безопасности способствует большей эффективности процедуры и поможет избежать осложнений.
Несмотря на то что ингаляция считается очень простой процедурой, знание ее особенностей и правил проведения позволит добиться наилучшего результата в лечении и профилактике бронхиальной астмы.
источник
Бронхиальная астма – это хроническое заболевание, которое может привести к печальным последствиям, вплоть до летального исхода. Данное заболевание является последствием бронхитов, лечение которых выполнялось ненадлежащим образом. Причиной недуга является наличие воспалительного процесса в бронхах. Бронхиальная астма относится к заболеваниям, от которого полностью излечиться невозможно. Терапевтические мероприятия лишь снижают периодичность приступов, их интенсивность и не позволяют болезни прогрессировать.
Наиболее эффективным способом, позволяющим облегчить состояние больного астмой, является ингаляционная терапия. Ингаляции можно делать с помощью специального прибора – небулайзера. О нем, его разновидностях и использовании для лечения бронхиальной астмы и пойдет речь в данной статье.
Многие астматики, применяющие ингаляционную терапию при астматическом приступе, отмечают их эффективность. Это обусловлено особенностью проникновения целебного препарата в организм и уникальным целебным воздействием на дыхательную систему во время процедуры. Преимуществами ингаляционных процедур с использованием небулайзера являются:
- Лекарственное вещество попадает в кратчайшие сроки непосредственно на бронхи. Это оберегает внутренние органы от появления побочных эффектов.
- Большее количество лекарства попадает на пораженную зону. При приеме лекарственного средства другими способами оно изначально поступает в кровь, а уже потом и на область поражения. Это значительно уменьшает концентрацию препарата на воспаленном участке, что приводит к снижению терапевтического эффекта.
- Воздействие аэрозоля на воспаленные бронхи длится дольше, поскольку лекарственное средство сохраняется в них более продолжительное время.
- При использовании небулайзера для ингаляционных процедур можно купировать приступ, как в домашних условиях, так и находясь в пути.
- Благодаря конструктивным особенностям небулайзера, можно не контролировать выполнение вдохов и выдохов. Нужно дышать, придерживаясь обычного ритма. Поэтому небулайзер – это идеальный вариант для лечения детей.
Если грамотно делать ингаляции, то положительный эффект будет заметен почти сразу. Достаточно сделать процедуру 1 или 2 раза, чтобы страдающий бронхиальной астмой почувствовал значительно лучше.
Сегодня выпускают небулайзеры трех разновидностей:
- Компрессорные (струйные);
- Ультразвуковые;
- Электронно – сетчатые.
Одним из самых популярных и бюджетных вариантов является компрессорный небулайзер. Лекарственный препарат в нем преобразуется в форму аэрозоля с помощью компрессора, создающего мощный воздушный поток. Такой прибор обладает следующими плюсами:
- Он прост в применении;
- В ходе распыления лекарственного препарата его структура не изменяется;
- Благодаря встроенному экономайзеру подача лекарственного средства происходит только при его вдыхании;
- Приемлемая цена.
Ультразвуковой небулайзер оборудован генератором ультразвука, который преобразует целебный раствор в аэрозольную форму путем воздействия на него ультразвуковой волны. Это довольно компактный прибор, который работает почти бесшумно. Поскольку под воздействием ультразвука в лекарственных препаратах изменяется структура крупных молекул, далеко не все распыляемые растворы могут применяться для лечения небулайзером при бронхиальной астме. Это один из существенных минусов устройства.
В электронно – сетчатом устройстве целебный раствор приобретает форму аэрозоля путем его подачи на вибрирующую мембрану. Этот прибор объединяет в себе все преимущества, которыми обладают предыдущие разновидности небулайзера. Однако и у него есть один существенный минус – дороговизна.
Ингаляционная терапия с помощью небулайзера – это распространенный способ лечения астмы. Его неоспоримыми преимуществами являются:
- Использовать устройство можно тогда, когда приступ только начинается;
- Процедура может проводиться даже пациентами, подключенными к аппарату искусственной вентиляции легких;
- Возможно использование прибора, находясь в транспортном средстве;
- Дышать во время процедуры можно как с помощью носа, так и ртом;
- Можно вводить сразу большие дозы лекарственных средств за одну процедуру.
Простота применения устройства способствует тому, что пользоваться им легко смогут даже дети от 7 лет и старше.
При лечении астмы ингаляции выполняют с помощью ультразвукового или компрессорного небулайзера. Терапевтические процедуры могут продолжаться в течение многих лет, поэтому нужно максимально осторожно подходить к подбору лекарств. Для лечения астматического приступа рекомендуется применять следующий перечень лекарств:
- Бронходиляторы – лекарственные средства, которые способствуют расширению бронхов. Они обеспечивают скорейшее купирование приступа астмы. К ним принадлежат беродуал, атровент, беротек и раствор люголя
- Препараты, разжижающие мокроту и облегчающие ее отхождение. К муколитикам относятся физраствор, флуимуцил и лазолван. Их применение необходимо, поскольку при бронхиальной астме скапливается вязкая мокрота, которая плохо выводится. В результате просвет бронхов сужается и начинается астматический приступ. Лазолван – это еще и хороший профилактический препарат.
- Кромогликат натрия – лекарственное средство, являющееся стабилизатором мембран тучных клеток. С его помощью купируют начинающийся приступ удушья.
- Глюкокортикостероиды – противовоспалительные средства. Нормализуют работу легких, способствуют снижению активности бронхов.
- При наличии инфекции назначают препараты с антибактериальным эффектом.
Внимание! Нельзя разводить лекарственное средство минеральной или дистиллированной водой! Это может стать причиной астматического приступа. Для приготовления лекарства может быть использован только физраствор.
Если человек, больной бронхиальной астмой, предпочитает для проведения ингаляционной терапии пользоваться небулайзером, для начала он должен обратиться за консультацией к лечащему врачу. Выбирать подходящую модель небулайзера следует с учетом особенностей протекания заболевания и перечня назначенных медикаментов. Покупая аппарат, нужно внимательно изучить его следующие характеристики:
- Величину частиц лекарственного средства в аэрозоле;
- Совместимость с другими лекарствами;
- Комплектацию прибора;
- Возможность устройства работать в автономном режиме.
Размер создаваемых частиц особенно важен при покупке ультразвукового небулайзера, поскольку в большинстве из них не предусмотрена возможность регулирования размера продуцируемых частиц.
Лечить бронхиальную астму рекомендуется с помощью небулайзера, который может создавать аэрозольные частички величиной 2 – 5 мкм. Такие молекулы отличаются лучшим проникновением в верхние дыхательные пути. Частички большего размера не достигают цели, а оседают в области ротоглотки, гортани и трахеи. Слишком маленькие частички оседают в альвеолах, минуя бронхи.
Многим астматикам рекомендуют ингаляционные процедуры с добавлением топических кортикостероидных медикаментов, которые не предназначены для применения в ультразвуковых небулайзерах. Устройства этого типа не могут применяться и при наличии в дыхательных путях инфекции, которую лечат ингаляциями с добавлением антибиотиков.
При покупке небулайзера ребенку, устройство должно быть укомплектовано респираторной маской, она не дает аэрозолю распыляться вокруг.
При тяжелой форме астмы проведение ингаляций может понадобиться в любую секунду и в любом месте, значит следует выбирать прибор, который может работать в автономном режиме.
Срок эксплуатации любого небулайзера составляет приблизительно 100 ингаляций, затем требуется замена распылителя. Чем дольше эксплуатационный период, тем выше цена устройства.
Приступая к лечению бронхиальной астмы с помощью ингаляционных процедур, нужно помнить, что у них есть целый ряд противопоказаний. Исключить ингаляции нужно:
- При высокой температуре тела;
- При имеющихся новообразованиях в органах дыхания;
- В период обострения заболевания, когда за неделю бывает более двух приступов;
- При наличии опухолей в головном мозге;
- При частых приступах гипертонии;
- Если есть проблемы в работе сердца;
- При наличии гнойных воспалений в дыхательной системе;
- Если периодически случаются носовые и легочные кровотечения.
Если у астматика данные симптомы отсутствуют, то он может спокойно лечиться ингаляциями для избавления от своего заболевания.
Внимание! При бронхиальной астме ингаляции через небулайзер необходимо проводить только после консультации с врачом.
Выполняя ингаляции при приступе бронхиальной астмы нельзя заниматься самолечением, лучше доверить это опытному врачу. Только он сможет рассчитать частоту выполнения процедур и время их проведения. Грамотный подход к лечению астмы дает возможность постепенно минимизировать количество приступов. Проведение ингаляционных процедур удлиняет период ремиссии и облегчает дыхание, что позволяет астматикам жить полноценной жизнью.
источник
Сегодня можно найти 3 вида ингаляторов для лечения бронхиальной астмы, работа которых основана на разных методах измельчения частиц жидкости:
- Паровой. Самый простой прибор, которым лекарственное средство нагревается, превращаясь в пар. Оказывает действие, аналогичное вдыханию горячего пара над какой-либо емкостью. Такой пар имеет более крупные частицы, чем при использовании небулайзера, поэтому не попадает в альвеолы легких, бронхи. В основном применяются для воздействия на ротоглотку при лечении ОРВИ и других заболеваний. Кроме того, некоторые лекарственные средства нельзя разогревать до высоких температур, что приводит к разрушению активных веществ.
- Компрессорный (небулайзер). Этот аппарат для астматиков подходит больше. Принцип работы основывается на превращении лекарственного средства в микрочастицы. С помощью электромотора и насоса создается поток воздуха, который под давлением превращает лекарственные средства в жидкой форме в мелкие частицы. С его помощью можно доставлять в дыхательную систему человека антибиотики, антисептики, гормональные вещества.
- Ультразвуковой. Этот ингалятор от бронхиальной астмы представляет собой устройство, которое превращает лекарственную жидкость в газообразное состояние, доставляет его во все отделы дыхательных путей, в том числе легкие. Ультразвук разрушает активные лечебные вещества до мельчайших частиц, поэтому они способны проникнуть в отдаленные участки дыхательной системы.
Ингалятор от астмы – это компрессорный или ультразвуковой прибор, поскольку обычный паровой ингалятор не в состоянии измельчить частицы лекарства и доставить их в очаг воспаления. Более современные препараты работают быстрее, время воздействия сокращается до 5–10 минут, что актуально при остром приступе.
- возраст – для детей младшего возраста практически не применяют гормональные или порошковые ингаляторы, поскольку они не могут синхронизировать вдох лекарства с нажатием кнопки прибора;
- тяжесть заболевания – в тяжелых случаях ингаляторы могут не дать лечебного эффекта;
- место применения – карманные ингаляторы всегда должны быть у астматика для купирования острого приступа, в домашних условиях можно использовать стационарные приборы.
Прибор астматика подбирается врачом в зависимости от возраста пациента и особенностей терапии. Способ применения:
- Прополощите рот от остатков еды, чистить зубы не обязательно. Ротовая полость должна быть чистой, поэтому выкиньте жевательную резинку.
- Используя карманный гормональный или порошковый ингалятор, возьмите его в правую руку, указательный палец положите на верхнюю часть металлического флакона, большой палец на нижнюю часть ингалятора.
- Снимите защитную крышку с мундштука, аккуратно встряхните флакон, следите, чтобы баллончик не выпал.
- Сделайте глубокий вдох, мундштук поместите между губами, слегка прижмите его.
- Одновременно нажмите на верх металлического баллончика и сделайте глубокий вдох.
- Вытащите прибор из ротовой полости, задержите дыхание хотя бы на 10 секунд, после чего выдохните.
- Если необходимо применение более одной дозы, сделайте столько вдохов, сколько рекомендует лечащий врач.
Использовать небулайзер при астме необходимо только по назначению врача. Чем проще изделие, тем меньше времени будет потрачено на процедуру. В среднем процесс занимает 5–30 минут в зависимости от величины аэрозольных частиц. Небулайзер удобен тем, что может использоваться у совсем маленьких детей, которые не могут делать одновременно вдох с нажатием на ингалятор. Если будут использованы глюкокортикостероиды, после процедуры необходимо вымыть не только мундштук и емкость для лечебного средства, но и руки, лицо, ротовую полость.
Любые лекарственные средства для проведения ингаляций при бронхиальной астме выписывает врач. Это могут быть такие препараты:
- Базовые гормональные ингаляторы назначают для применения ежедневно в течение длительного срока. Самыми популярными считают «Фликсотид», «Симбикорт», «Кленил», «Серетид», «Альдецин», «Сальмекорт». Эти лекарственные препараты подавляют воспалительный процесс в бронхах, снимает отечность, уменьшают выраженность аллергического процесса.
- Негормональные препараты – «Вентолин», «Сальбутамол», «Синглон», «Форадил», «Монтеласт». Также включаются в ежедневную терапию астмы.
- Кромоны. Средства на основе карбоновой кислоты блокируют процесс воспаления, останавливая развитие астмы. Также эти препараты тормозят формирование тучных клеток, приводят в норму размер бронхов. Кромоны нельзя использовать для лечения детей до 6 лет, они являются экстренным средством для купирования астматического приступа. Дают накопительный эффект, применяются длительное время. Препараты этой группы – «Интал», «Тайлед», «Кромолин».
Негормональные и гормональные ингаляторы могут применяться только в случае приступов или в качестве базисного лечения. Сегодня этот подход в терапии астмы признан одним из лучших, действующие вещества быстро проникают в дыхательную систему, минуя желудок и кровоток.
Ингаляция при астме может быть проведена с использованием таких лекарственных средств:
- бронходилататоры;
- глюкокортикостероиды;
- стабилизаторы мембран;
- муколитики.
Наиболее популярны такие ингаляторы при бронхиальной астме:
Ингаляторы или аэрозоли от астмы больному всегда рекомендуют носить с собой для предотвращения или купирования астматического приступа. Многие из препаратов можно применять не только в терапии этой болезни, но и для лечения бронхитов, пневмоний, в том числе против обструкции.
Ингаляции при астме запрещено проводить в следующих случаях:
- повышенная температура тела, связанная с инфекционным или другим заболеванием или невыясненной этиологии;
- период обострения астмы, когда частота повторений приступа в неделю превышает два раза;
- артериальная гипертензия;
- предрасположенность к различным кровотечениям – легочным, из носовой полости;
- сбой в работе сердца или сосудов;
- гнойно-воспалительные процессы в легких или бронхах.
Небулайзер нельзя использовать в следующих случаях:
- пересыхание слизистых оболочек;
- необходимость применения большого количества раствора, объем которого превышает объем резервуара прибора;
- бессознательное состояние;
- длительный приступ удушья.
Аэрозоли при бронхиальной астме нельзя применять в случае индивидуальной непереносимости действующих компонентов. Некоторые лекарственные средства нельзя вдыхать чаще, чем 8 раз в сутки. Если же длительность приступа выше, необходимо корректировать базисную терапию и подбирать другое средство.
Ингаляторы, особенно карманные, незаменимы при купировании острого астматического приступа. Он опасен для жизни, может вызвать летальный исход. Пациентам рекомендуют везде носить с собой приборы и применять при таких симптомах, как короткий затрудненный вдох, кашель, появление прозрачной мокроты, длинный выдох, изменение ритма дыхания и наличие хрипов. В этом случае ингалятор нужно использовать сразу, поскольку симптомы будут нарастать, вызывая дыхательную недостаточность.
Вообще же астма является хроническим заболеванием, поэтому астматику желательно иметь не только переносные ингаляторы, но и стационарные приборы, например небулайзеры, которые используют и для прекращения приступа, и в рамках базовой терапии.
источник
При астме назначается ступенчатая терапия. Она подразумевает включение в состав лечения все возрастающего количества лекарств в зависимости от тяжести заболевания. Значительная часть лекарственных веществ вводится прямо в дыхательные пути с помощью ингаляторов. О том, какие могут назначаться ингаляторы при бронхиальной астме, и пойдет речь в статье. Также приведем таблицу торговых названий и примерные цены на эти лекарства.
В лечении астмы используются два принципиально разных направления: базисная и симптоматическая терапия. Средства базисной терапии имеют противовоспалительное действие и призваны стабилизировать течение болезни. При правильном их подборе контроль над астмой позволяет избавиться от приступов или уменьшить их количество.
Если базисная терапия недостаточно эффективна, появляются приступы удушья или кашель. В этих случаях на помощь приходят лекарства быстрого действия, расширяющие бронхи. Лечебного эффекта у них нет, но они быстро облегчают проявления приступа.
Для регулярного приема врач может назначить один или несколько из перечисленных ниже средств:
- ингаляционные глюкокортикоиды (ИГКС);
- кромоны;
- комбинированные средства, включающие сразу несколько компонентов.
Еще одна группа средств для базисной терапии – антагонисты лейкотриеновых рецепторов – выпускается в форме таблеток для приема внутрь.
Это основа базисной терапии. В большинстве случаев без регулярного применения этих препаратов при астме не обойтись.
Назначается один из перечисленных ниже ИГКС:
| Международное название | Торговые названия | Дозировка вещества в одной дозе, мкг | Примерная цена, руб |
| Беклометазон | Беклазон Эко (дозированный аэрозоль – ДАИ) | 50 | 206 |
| 100 | 343 | ||
| 250 | 462 | ||
| Беклазон Эко Легкое дыхание (ДАИ, активируемый вдохом) | 100 | 636 | |
| 250 | 974 | ||
| Беклометазон | 50 | 198 | |
| 100 | 257 | ||
| 250 | 436 | ||
| Беклометазон ДС | 250 | 230 | |
| Беклометазон-Аэронатив | 50 | 165 | |
| 100 | 302 | ||
| 250 | 369 | ||
| Беклоспир | 50 | 293 | |
| 100 | 263 | ||
| 250 | 404 | ||
| Кленил | 50 | 380 | |
| 250 | 470 | ||
| Кленил УДВ | Суспензия, 400 | 880 | |
| Флутиказона пропионат | Фликсотид | 50 | 602 |
| 125 | 869 | ||
| 250 | 1236 | ||
| Будезонид | Бенакорт | Порошок, 200 | 388 |
| Раствор, 250 | 399 | ||
| Раствор, 500 | 450 | ||
| Буденит Стери-Неб | Суспензия, 250 | 767 | |
| Суспензия, 500 | 2359 | ||
| Будесонид Изихейлер | Порошок | 950 | |
| Будиэйр | 200 | 1050 | |
| Пульмикорт | Суспензия, 250 | 954 | |
| Суспензия, 500 | 1339 | ||
| Пульмикорт Турбухалер | Порошок, 100 | 808 | |
| Порошок, 200 | 803 |
В зависимости от лекарственной формы препарат вводится в виде аэрозоля, с помощью небулайзера (суспензия или раствор) или специальных приспособлений (порошок).
Эти препараты отличаются большей безопасностью, чем ИГКС. Поэтому их нередко используют для лечения астмы у детей. Однако их основной эффект – антиаллергический, противовоспалительные свойства выражены слабее.
| Международное название | Торговое название | Дозировка вещества в одной дозе | Примерная цена, руб |
| Недокромил | Тайлед Минт | 2 мг | 2578 |
Чтобы быстро купировать возникший приступ астмы, каждый пациент с этим заболеванием должен всегда иметь с собой один из перечисленных ниже препаратов.
| Международное название | Торговые названия | Дозировка препарата в одной дозе, мкг | Примерная цена |
| Сальбутамол | Асталин | 100 | 150 |
| Вентолин | 100 | 149 | |
| Вентолин Небулы | Раствор 1 мг/мл | 289 | |
| Саламол Стери-Неб | Раствор 1 мг/мл | 200 | |
| Раствор 2 мг/мл | 350 | ||
| Саламол Эко | 100 | 230 | |
| Саламол Эко Легкое дыхание | Аэрозоль, активируемый вдохом, 100 | 350 | |
| Сальбутамол | 100 | 120 | |
| Сальбутамол АВ | 100 | 306 | |
| Сальбутамол-МХФП | 100 | 121 | |
| Сальбутамол-Тева | 100 | 137 | |
| Сальгим | Раствор 0,1%, флаконы по 2,5 мл, 5, 10 и 50 мл | 150 | |
| Порошок, 250 | 148 | ||
| Фенотерол | Беротек | Раствор 1 мг/мл | 374 |
| Беротек Н | 100 | 415 | |
| Фенотерол Натив | Раствор 1 мг/мл | 273 | |
| Формотерол | Атимос | 12 | 1489 |
| Оксис Турбухалер | Порошок, 4,5 | 863 | |
| Порошок, 9 | 1425 | ||
| Форадил | Капсулы с порошком, 12 | 571 (30 капсул) | |
| Формотерол Изихейлер | Порошок, 12 | 1505 | |
| Формотерол-Натив | Капсулы с порошком, 12 | 661 | |
| Ипратропия бромид | Атровент | Раствор 250 мкг/мл | 241 |
| Атровент Н | 20 | 369 | |
| Ипратропиум Стери-Неб | Раствор 250 мкг/мл | 250 | |
| Ипратропиум-Аэронатив | 20 | 332 | |
| Ипратропиум-Натив | Раствор 250 мкг/мл | 209 |
Для более удобного лечения астмы созданы многокомпонентные препараты. Они содержат комплексы для базисной терапии, для купирования симптомов, а иногда и средства обеих групп одновременно.
| Название | Состав | Дозировка, мкг | Примерная цена |
| Фостер | 2307 | ||
| Дуоресп Спиромакс порошок | 1095 – 2596 в зависимости от дозировки | ||
| Форадил Комби капсулы с порошком | То же | 550 | |
| Беродуал раствор | 284 | ||
| Беродуал Н | То же | 496 | |
| Ипратерол-Аэронатив | То же | 408 | |
| Ипратерол-Натив раствор | То же | 1500 – 2500 в зависимости от дозы |
По этим таблицам можно подобрать аналоги назначенных лекарств и уточнить у лечащего врача их эффективность и безопасность. Не всегда хорошие средства от астмы выдаются бесплатно, поэтому соотношение цена/качество приобретает особое значение. Не покупайте эти препараты без назначения врача – в таком случае они могут быть смертельно опасны.
источник
Бронхиальной астмой болеют и взрослые, и дети.
За последние десятилетия ученые сильно шагнули вперед в вопросе лечения астмы. Астматик может использовать новые препараты. Они быстро и качественно снимают приступы, надежно защищают пациентов от серьезных симптомов и дискомфорта, связанного с заболеванием.
Наиболее удобное средство от удушья в момент приступа – ингалятор. Благодаря его строению, лекарство очень быстро попадает в дыхательные пути и в считаные минуты снимает симптомы спазма бронхов.
Бронхиальная астма и ее приступы вызывают различные факторы.
Сегодня выделяют три основные группы причин, которые провоцируют и основное хроническое заболевание, и единичные приступы:
1. Воспалительные факторы:
- респираторные инфекции и заболевания дыхательных путей (бронхиты, пневмония, ОРВИ);
- аллергены (домашние животные, пыль, растения, пищевая аллергия и т. д.);
- вредная работа, которая вызывает заболевания легких.
2. Раздражители:
- холодный воздух и мороз;
- жаркий климат;
- активные упражнения на свежем воздухе, бег;
- колебание температур (межсезонье, перелеты из жарких стран в холодные и т. д.);
- стресс и негативные эмоции, неблагоприятные условия жизни;
- химические раздражители (аллергены, токсины и т. д.).
3. Другие индивидуальные факторы:
- наследственная предрасположенность;
- курение (активное и пассивное);
- климат и загрязнение в городе;
- неправильное питание;
- медикаменты;
- желудочный рефлюкс.

Со временем для ингаляций начали брать горшок из глины и вставляли в него соломинку. Это помогало направить струю концентрированного теплого пара в нужное место.
Даже в нашем детстве многие дышали над картошкой, ромашкой, содой или другими «зельями».
Современный ингалятор – это устройство для экстренного применения. Оно помогает в считаные минуты доставить лекарство в дыхательные пути и снять приступ.
Самый первый ингалятор создали в 1845 году. И сегодня на полках аптек всего мира встречаются сотни этих приборов – для детей, взрослых, экстренного действия и для домашнего обихода.
Важно помнить, что индивидуальный прибор должен подбирать лечащий врач — пульмонолог. Ведь внутри баллончика находится лекарственный препарат.
Ингаляционные приборы различаются за типом лекарства, которое их наполняет. Их разделяют на аэрозольные и порошковые.
А согласно способу транспортировки лекарства в дыхательные пути бывают:
- спейсеры;
- порошковые ингаляторы при астме;
- агрегаты с дозаторами (спрей);
- небулайзеры;
- автоматические ингаляторы;
- адаптеры;
- карманные ингаляторы при бронхиальной астме.

Спейсеры эффективно и быстро доставляют препарат на верхние дыхательные пути. Ингаляции с ними проводить легко и просто. Отлично подходят для ингаляций с детьми. Ведь малыши не всегда умеют правильно делать вдох и выдох, а спейсер позволяет получить необходимую дозу препарата, даже когда ребенок неправильно дышит.
Эти приборы помогают получить необходимую дозу порошкового препарата. Главное преимущество этого вида ингаляторов при астме – простота в использовании и эффективность в применение.
Минус – они дороже обычных аэрозольных агрегатов.
Аэрозольный ингалятор обеспечивает выброс необходимого количества лекарства при остром приступе или хроническом бронхите. Основное преимущество – стоимость таких моделей и простота в использовании.
Лекарство попадает в организм только при условии синхронного вдоха с выбросом лекарства, что усложняет сам процесс ингаляции. Не подходит для маленьких детей, так как им порой сложно объяснить механизм работы аппарата.
Следует не забывать, что аэрозоль тяжелее порошка, и у больного во рту остается небольшая часть лекарства. Иногда сопровождается неприятным привкусом. Но часто врачи учитывают этот фактор при составлении схемы лечения.
Небулайзеры – это агрегаты для проведения ингаляции, которые распыляют препарат на мелкие фракции. За счет этого небольшие частицы активного вещества достигают самых отдаленных участков легких. И лечение проходит эффективнее.
По механизму работы небулайзеры встречаются двух видов:
- — ультразвуковые (внутри агрегата находится специальная мембрана, которая вибрирует и разбивает лекарственный препарат на фракции);
- — компрессорные.
Относительно карманных ингаляторов при астме небулайзеры достаточно большие. Их сложно носить с собой и использовать при первых признаках приступа. Зато они очень эффективны для домашнего лечения астматиков.
Производители с каждым годом выпускают все больше компактных, портативных небулайзеров. Эти ингаляторы работают от батареек или аккумуляторов. Но на широкий рынок они еще не вышли, так как достаточно дорого стоят и находятся в процессе доработки.
Эти автоматические ингаляторы работают автономно, чаще врач или больной просто включает необходимую программу на панели управления.
Адаптер – это устройство, которое дополняет основной прибор и помогает свободно подавать лекарство в необходимой для пациента дозе. При этом больному не нужно как-то самостоятельно регулировать дозировку.
Основной недостаток адаптера – большой размер агрегата.
Приступ при астме наступает очень быстро и требует незамедлительного вмешательства. Поэтому большинство людей, которые больны астмой, всегда при себе имеют специальные баллончики. Эти «помощники» помогают в считаные минуты ликвидировать приступ удушья.
Карманные приспособления, как и большие, бывают нескольких видов:
- дозированные порошковые;
- аэрозольные;
- гормональные.
Гормональные ингаляторы (например, Сальбутамол, Симбикорт) созданы на основе глюкокортикостероидов широкого спектра действий. Эти препараты помогают бороться с воспалительными процессами в организме, снимают отеки со слизистых, что работает за счет адреналина (гормона).
Чаще всего стероидные препараты назначают после курса лечения пероральными лекарствами. В основном препараты на основе гормонов действуют только на дыхательную систему, не попадают в кровоток, поэтому побочные проявления сведены к минимуму. Лекарства не нарушают обмен веществ в организме и не сбивают гормональный цикл.

Часто помочь больному нужно в первые минуты удушья, чтобы не было последствий приступа. Карманный баллончик всегда можно носить с собой, он имеет небольшой размер и малый вес.
Портативный ингалятор подойдет людям, которые ведут активную жизнь, часто находятся в разъездах.
Эти ингаляторы просты в использовании, с ними справятся даже дети. Учитывая тот факт, что приступы случаются неожиданно и в самый непредсказуемый момент – карманные ингаляторы помогают людям с астмой жить полной жизнью.
Какой препарат выбрать – назначает врач — пульмонолог. Важно, что лекарство в ингаляторе находится в такой дозе, чтобы избежать передозировки. Это удобно, если ингалятором пользуется ребенок.
В первую очередь нужно снять крышку с баллончика. Дальше ингалятор переворачивают вверх ногами. Внизу располагают большой палец, а указательный или средний палец – на дне баллончика. Перед началом использования ингалятор нужно хорошо встряхнуть. В некоторых случаях необходимо повернуть диск вправо и влево (в ленточных ингаляторах).
Ингалятор подносят ко рту и крепко губами обхватывают мундштук. Затем через рот делают глубокий вдох и одновременно нажимают на дно баллончика.
После нужно задержать дыхание на несколько секунд. И можно вытащить изо рта ингалятор. Завершив процедуру, выдыхать рекомендовано медленно.
При необходимости через минуту можно впрыснуть вторую дозу препарата.

Препарат назначает лечащий врач — пульмонолог. Иногда необходимо попробовать несколько вариантов лечения. Все лекарства разделены на две категории: противовоспалительные средства и бронхолитики.
Среди бронхолитиков назначают следующие препараты:
- Адреномиметики – они расширяют капилляры и стимулируют рецепторы бронхов. Эти лекарства обладают быстрым действием и достаточно часто их применяют как «скорая помощь» для купирования приступа. Это такие препараты как «Левалбутерол», «Тербуталин», «Сальбутамол» и т. д.
- «Атровент» — блокатор М-холинорецепторов, обеспечивают расслабление бронхов.
- Метилксантины – блокируют работу некоторых ферментов в организме и за счет этого восстанавливают нормальное дыхание у больного. Это препараты «Аминофиллин», «Теофиллин».
Противовоспалительные средства при бронхиальной астме чаще используют для лечений обострений и профилактического курса. Это такие препараты, как:
- «Кромолин», «Недокромил» — стабилизаторы мембран тучных клеток. Чаще всего используют для лечения детей;
- «Флутиказон», «Бекламетазон», «Будесонид» — это глюкокортикоиды, которые эффективно снимают отек клеток.
- Если другие препараты бессильны, то в крайних случаях назначают «Омализумаб», который содержит в своем составе антииммунноглобулин Е.
Ингаляторы содержат лекарственные вещества и в некоторых случаях имеют ряд противопоказаний. Чаще всего человеку может не подходить не сама модель ингалятора, а именно активное вещество.
Ингаляторы не рекомендуют использовать в следующих случаях:
-
пневмоторакс и эмфизема легких;
- тяжелая степень гипертонии, гипертонический криз;
- при внутреннем кровотечении в легких, кровохаркание, туберкулез;
- постинсультный и постинфарктный период;
- гипертермия выше 38-ми градусов;
- нарушения кровообразования в костном мозге (онкологические заболевания);
- индивидуальная гиперчувствительность к активным или дополнительным веществам (аллергия).
Профилактические ингаляции следует проводить минимум через два часа после физических нагрузок, через час после приема пищи.
После ингаляций астматику нельзя курить и вдыхать никотиновый дым (электронные сигареты, пассивное курение). Если препарат используют впервые, первые 20-30 минут после процедуры лучше находится под присмотром врача.
Во время беременности и в период лактации можно использовать ингаляторы. Лекарства и дозировку строго подбирает лечащий врач.
источник






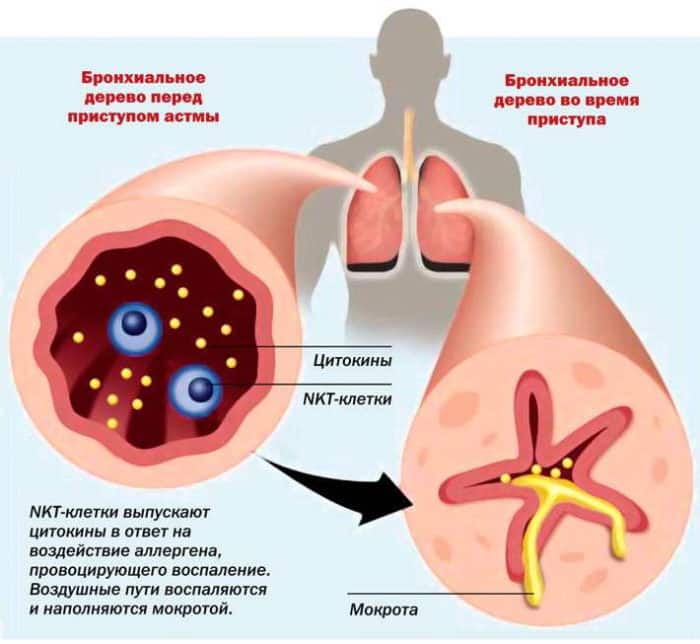






 пневмоторакс и эмфизема легких;
пневмоторакс и эмфизема легких;