Бронхиальная астма – это неинфекционное заболевание верхних дыхательных путей, имеющее хронический характер течения и проявляющееся в виде приступов удушья, развивающихся из-за спазма бронхов. Лечение этой патологии должно предусматривать принципы комплексности и ступенчатости и зависит от частоты развивающихся приступов.
Для терапии заболевания используются лекарственные средства, которые можно условно подразделить на две группы: препараты неотложной помощи для купирования возникшего бронхиального спазма, и лекарства позволяющие контролировать течение заболевания и частоту обострений.
Бронхолитическая терапия при лечении астмы является симптоматической и не влияет на течение заболевания и количество обострений, но эффективно снимает симптомы приступов удушья.
Частота использования бронходилататоров колеблется от 2-3 раз в сутки до 1 раза в несколько недель (по потребности) в зависимости от тяжести патологии и является показателем эффективности базисного лечения. Для быстроты наступления необходимого эффекта данные лекарства применяются в форме ингаляций.
СПРАВКА! При выборе как и чем можно лечить заболевание у взрослых, стоит учитывать, что некоторые препараты имеют свойства, лечить одышку усиливающаяся в ночное время суток.
Для купирования бронхоспазма используются следующие группы лекарственных средств:
- Бета-2-агонисты короткого и пролонгированного действия. Терапевтический эффект соединений этой группы обусловлен взаимодействием действующего вещества с бета-2-адренорецепторами, расположенными в стенках бронхиального дерева, вследствие чего наступает расслабление гладких мышечных волокон, расширяется просвет бронхов и улучшается воздушная проводимость. Также несколько увеличивают жизненную емкость легких.
- Теофиллины. Для купирования астматического приступа применяются теофиллины быстрого действия. За счет связи с аденозиновыми рецепторами достигается расслабление гладких мышечных волокон стенок внутренних органов, в том числе бронхов, повышение тонуса дыхательной мускулатуры и расширение кровеносных сосудов в легких, что увеличивает содержание кислорода в крови. Теофиллины также предотвращают высвобождение активных белков из тучных клеток, что предотвращает дальнейший отек и спазм бронхов.
- Холинолитики. Принцип действия этих лекарств основан на связи активного вещества препарата с м-холинорецепторами, их блокаде и прекращению прохождения нервных импульсов, за счет чего снижается тонус мышечного компонента стенки бронхов, происходит ее расслабление и подавление рефлекторного сокращения. Холинолитики также положительно влияют на мукоцилиарный клиренс, что облегчает отхождение мокроты после купирования спазма.

Выпускается в ингаляционной форме и является эффективным средством для купирования острого спазма, поскольку терапевтический ответ развивается через 3-5 минут после использования.
Продолжительность действия Сальбутамола составляет 4-6 часов (бронходилататор короткого действия).
Используется для снятия приступа удушья, а также для предотвращения его развития, связанного с контактом с аллергеном или повышенной физической нагрузкой.
ВАЖНО! Противопоказан в раннем детском возрасте (младше 2 лет) и при наличии аллергических реакций на любой компонент, входящий в состав. С осторожностью назначается лицам, страдающим декомпенсированной сердечной, печеночной или почечной недостаточности, пороками сердца, феохромоцитомой и тиреотоксикозом.
Справка! Использование во время беременности и в период лактации допускается в том случае, если польза для материнского организма превышает возможный риск для ребенка.
Способ применения препарата у взрослых: по 2 ингаляционных дозы (200 мкг) до 4 раз в день. Для предотвращения развития бронхоспазма, связанного с физическими усилиями: 1-2 ингаляции за 15-20 минут до нагрузки.
Входит в список препаратов, ингаляционный бета-2-агонист короткого действия, выпускаемый немецкой фармацевтической компанией. Эффект наблюдается спустя 2-3 минуты после вдыхания и сохраняется до 6 часов. Используется для симптоматического лечения бронхиальной астмы и предупреждения развития астмы, связанной с повышенными физическими усилиями.
Важно! При превышении терапевтической дозировки или использовании чаще 4 раз в сутки влияет на миокард, замедляя частоту сердечных сокращений.
В одной ингаляционной дозе содержится 100 мкг действующего компонента фенотерола. Для купирования бронхоспазма применяется 1 доза, при медленном развитии эффекта через 5 минут возможно повторение ингаляции.
ВАЖНО! Противопоказан при кардиомиопатиях, заболеваниях, сопровождающихся нарушением сердечного ритма, декомпенсированном сахарном диабете, закрытоугольной глаукоме, угрожающем аборте, первых неделях беременности.

Заметный эффект наступает спустя 10-15 минут после использования и длится до 6 часов.
Важно! Атровент противопоказан детям в возрасте до 6 лет, в первом триместре беременности и при наличии аллергии на компоненты лекарственного средства.
Действующий компонент – ипратропия бромид, на ингаляционную дозу приходится 0,021 мг соединения. Применяется по 2 ингаляции по потребности до 6 раз в сутки.
Является производным соединением ксантина и относится к группе теофиллинов, выпускается в форме капсул. Обладает пролонгированным высвобождением, поэтому подходит для предотвращения бронхоспазма в ночное время и утренние часы.
ВАЖНО! Запрещено назначение во время беременности и в период лактации, при эпилепсии, инфаркте миокарда в остром периоде, язвенных поражениях пищеварительного тракта и в детском возрасте до 3 лет.
Поскольку бронхорасширяющее действие наступает постепенно, достигая максимума через 2-3 дня с момента начала приема средства, Теотард не используется для купирования острого бронхоспазма.
Применяется внутрь после еды по 1 капсуле (200 мг) каждые 12 часов.
Относится к лекарственным средствам группы бета-адреномиметиков, выпускается в виде аэрозоля и в таблетированной форме. Подходит как для снятия бронхоспазма при развившемся приступе и начальной стадии астматического статуса, так и для профилактики их возникновения. Необходимый эффект наступает через 10 минут после применения в виде ингаляции, через полчаса после перорального приема.
Для снятия симптомов удушья используются 1 ингаляционная доза, ингаляцию повторяют через 3-5 минут. Для профилактики применяется таблетированная форма по 1-2 таблетки (2,5-5 мг) 3 раза в сутки.
ВАЖНО! Противопоказаниями к назначению являются: первый триместр беременности, эпилепсия, декомпенсированные сердечные пороки, тиреотоксикоз, преждевременная отслойка плаценты.

- контроль частоты и длительности симптомов удушья;
- предотвращение развития астматического статуса и связанных с ним осложнений;
- подбор медикаментозных средств, обладающих минимальными побочными эффектами;
Назначение и интенсивность базисного лечения напрямую зависит от частоты развивающихся приступов бронхоспазма и их тяжести. Оно начинается с того момента, когда эпизодическая бронхиальная астма переходит в легкую персистирующую (постоянную), и в зависимости от дальнейшего течения патологии в качестве базиса может применяться как один, так и несколько препаратов одновременно.
ВАЖНО! Препараты базисной терапии для должного контроля частоты обострений необходимо принимать постоянно.
Для контроля заболевания используются:
- Глюкокортикоиды применяются в основном в игналяционных формах в аэрозоле. Положительный эффект при лечении астмы обусловлен увеличением количества бета-2-адренорецепторов на поверхности бронхиальных стенок, торможении высвобождения медиаторов из тучных клеток и снижение аллергического воспаления.При применении глюкокортикоидных гормонов снижается отечность слизистой оболочки, снижается ее секреторная способность, что облегчает прохождение кислорода в конечные отделы бронхиального дерева. При тяжелом течении заболевания или развитии астматического статуса используются внутривенные формы препаратов в минимальной терапевтической дозировке.
- Стабилизаторы мембран тучных клеток при длительном применении снижают аллергический ответ слизистой дыхательных путей на раздражающие факторы, провоцирующие приступ удушья, за счет торможение высвобождения гистамина и аллергических медиаторов.
- Антагонисты лейкотриеновых рецепторов – новая классификация препаратов, помогающая снизить потребность в симптоматической терапии, предупреждая спазм гладкомышечного компонента бронхиальной стенки путем блокады специфических рецепторов. Также оказывают противовоспалительный эффект и снижают реактивность слизистой оболочки, предотвращая ее отек и воспаление при контактах с аллергенами.
Относится к группе блокаторов лейкотриеновых рецепторов, выпускается в таблетированной форме. Контроль над заболеванием достигается за счет связи действующего вещества со специфическими рецепторами, вследствие чего предотвращается сокращение гладкой мускулатуры стенки бронхов. Также снижает выраженность воспалительных процессов и отечность слизистой оболочки, улучшает вентиляционную способность легких.
ВАЖНО! Противопоказаниями к применению являются: выраженные цирротические процессы в печени с развитием печеночной недостаточности, младший детский возраст. В период беременности используется с осторожностью.
Способ применения: по 20 мг (1 таблетка) 2 раза в сутки. При потребности дозировку увеличивают до максимальной – 80 мг в день.

При постоянном использовании заметно снижает выраженность воспалительных процессов, снижает риск развития отека слизистой оболочки бронхиального дерева при контакте с провоцирующими отдышку факторами.
Важно! Не назначается при остром приступе удушья и астматическом статусе, в раннем детском возрасте.
Применяется для контроля течения заболевания при среднетяжелой и тяжелой форме астмы, терапевтический эффект развивается через 5-7 дней от начала лечения.
Способ применения: 1-2 ингаляции (125-250 мгк) 2 раза в сутки, при достижении контроля над частотой возникновения бронхоспазма дозировка снижается до минимальной эффективной.
Ингаляционный стабилизатор мембран тучных клеток. Чем чаще лечить недуг данным препаратом то значительно снижается аллергический ответ на раздражители, провоцирующие бронхоспазм, за счет торможения высвобождения воспалительных медиаторов. Обладает противовоспалительным действием, снимает признаки отека слизистой оболочки, предотвращает развитие симптомов усиливающиеся в ночное время и ранние утренние часы.
Используемая дозировка: по 2 ингаляции от 2 до 4 раз в сутки в зависимости от тяжести заболевания.
ВАЖНО! Противопоказаниями к назначению данного лекарственного средства является первый триместр беременности и алелргические реакции на компоненты, входящие в состав лекарства.

Симбикорт назначается может для базисной терапии бронхиальной астмы среднего и тяжелого течения, может использоваться как в качестве постоянного поддерживающего лечения, так и для купирования отдышки при возникновении симптомов удушья.
ВАЖНО! Противопоказан в детском возрасте (младше 6 лет), при активной форме туберкулеза, феохромоцитоме, декомпенсированной эндокринной патологии (сахарный диабет, тиреотоксикоз), наличии аневризмы любой локализации.
При длительном применении значительно снижается частота развития бронхоспазма за счет противовоспалительного эффекта и снижения реактивности слизистой бронхиального дерева, улучшается воздушная проводимость в нижние отделы дыхательных путей, повышается уровень насыщения крови кислородом.
С осторожностью используется при ишемической болезни сердца, сердечных пороках и патологи, сопровождающихся нарушением ритма.
В начале лечения Симбикорт используют по 1–2 ингаляции 2 раза в сутки, после достижения контроля над заболеванием дозу снижают до минимальной эффективной (1 ингаляционная доза раз в день).
Комбинированное лекарственное средство, имеющее в своем составе противовоспалительный (флутиказон) и бронходилатирующий (салметерол) компоненты. При длительном применении снижается частота приступов удушья, улучшается вентиляционная функция легких, снимается воспалительная реакция в бронхиальных стенках. Препарат используется для поддерживающей базисной терапии, не рекомендуется для снятия острого приступа удушья в связи с длительностью наступления необходимого эффекта.
ВАЖНО! Не назначается при активных формах легочного туберкулеза, бактериальных и грибковых пневмониях, фибрилляции желудочков и в раннем детском возрасте.
Способ применения: по 2 ингаляции 2 раза в сутки, при достижении контроля над заболеванием дозировка снижается до минимальной эффективной (1-2 ингаляции 1 раз в день).
Ознакомьтесь визуально о том, какие препараты для лечения астмы выбрать, на видео ниже:
Бронхиальная астма – серьезное заболевание, без должного лечения приводящее к снижению качества жизни и развитию серьезных осложнений. Для достижения контроля над заболеванием и частотой развивающихся симптомов удушья необходимо следовать рекомендациям лечащего врача и строго соблюдать предписанное им лечение.
источник
Бронхиальная астма представляет собой хроническую патологию, развитие которой могут спровоцировать различные факторы, как внешние, так и внутренние. Люди, которым был диагностирован этот недуг, должны пройти комплексный курс медикаментозной терапии, которая позволит устранить сопровождающую симптоматику. Любое лекарство от бронхиальной астмы должен назначать только узкопрофильный специалист, которым была проведена комплексная диагностика и выявлена причина развития этой патологии.
Каждый специалист при терапии бронхиальной астмы использует различные медикаменты, в частности препараты нового поколения, которые не имеют слишком серьезных побочных эффектов, более эффективны и лучше переносятся больными. Для каждого пациента аллерголог в индивидуальном порядке подбирает схему лечения, которая включает не только таблетки от астмы, но и медикаменты, предназначенные для наружного применения.
Специалисты придерживаются следующих принципов при медикаментозной терапии бронхиальной астмы:
- Максимально быстрое устранение сопровождающей патологическое состояние симптоматики.
- Предупреждение развития приступов.
- Оказание помощи больному при нормализации дыхательных функций.
- Сведение к минимуму количества лекарственных средств, которые необходимо принимать для нормализации состояния.
- Своевременное проведение профилактических мероприятий, направленных на предупреждение рецидивов.
Такая группа медикаментов задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
К базисным медикаментам, которые способны купировать воспалительные процессы, устранить отечность и другие аллергические проявления, относятся:
- Ингаляторы.
- Антигистамины.
- Бронхолитики.
- Кортикостероиды.
- Антилейкотриеновые лекарства.
- Теофиллины, оказывающие продолжительное терапевтическое действие.
- Кромоны.
Такие медикаменты обладают большим количеством побочных эффектов, поэтому задействуются преимущественно при купировании острых астматических приступов. Специалисты прописывают больным в период обострения следующие лекарства:
- «Аммоний», неадсорбируемый, четвертичный.
- «Сульфат атропина».
Астматикам специалисты часто прописывают следующие лекарственные средства, в составе которых присутствуют гормоны:
- «Бекотид», «Ингакорт», «Беротек», «Сальбутамол».
- «Интал», «Альдецин», «Тайлед», «Беклазон».
- «Пульмикорт», «Будесонид».
Такие медикаменты назначаются больным, у которых на фоне бронхиальной астмы развились воспалительные процессы. Присутствующие в них компоненты способны тормозить процесс выработки тучных клеток, которые уменьшают размер бронхов и провоцируют воспаления. Их не задействуют при купировании астматических приступов, а также не применяют при лечении детей, не достигших шестилетнего возраста.
Астматикам прописываются следующие медикаменты из группы кромонов:
- «Интал».
- «Недокромил».
- «Кетопрофен».
- «Кетотифен».
- Кромгликат или Недокромил натрия.
- «Тайлед».
- «Кромгексал».
- «Кромолин».
При проведении комплексной терапии бронхиальной астмы врачи назначают больным негормональные лекарства, например таблетки:
Такие медикаменты применяются при воспалительных процессах, которые сопровождаются спазмами в бронхах. Специалисты прописывают астматикам следующие виды лекарств, в качестве дополнительной терапии (могут применяться при купировании астматических приступов у детей):
- Таблетки «Формотерола».
- Таблетки «Зафирлукаста».
- Таблетки «Сальметерола».
- Таблетки «Монтелукаста».
При проведении комплексной терапии бронхиальной астмы специалисты прописывают больным такие медикаменты крайне редко, так как они имеют много побочных эффектов. Каждое лекарство от астмы из этой группы способно оказать мощнейшее антигистаминное и противовоспалительное действие. Присутствующие в них компоненты тормозят процесс выработки мокроты, максимально снижают чувствительность к аллергенам.
В эту группу лекарств включаются:
- Инъекции и таблетки Метипреда, Дексаметазона, Целестона, Преднизолона.
- Ингаляции Пульмикорта, Беклазона, Будесонида, Альдецина.
Лекарственные средства, которые относятся к этой группе, специалисты применяют, как правило, при купировании астматических приступов, в частности удушья. Они способны снимать воспалительные процессы, а также нейтрализовывать спазмы в бронхах. Пациентам рекомендуется применение (полный список пациент может получить у лечащего врача):
Если у человека наблюдается обострение патологии, то его бронхиальные пути заполняются массами, имеющими густую консистенцию, которые препятствуют нормальным дыхательным процессам. В этом случае врачи назначают медицинские препараты, которые способны быстро и эффективно вывести мокроту:
При проведении лечения бронхиальной астмы зачастую задействуются специальные приборы, предназначенные для проведения ингаляций:
- Ингалятор – приспособление, которое имеет компактные размеры. Его носят с собой практически все астматики, так как с его помощью можно быстро купировать приступ. Перед задействованием ингалятор необходимо перевернуть вверх ногами, чтобы мундштук оказался снизу. Его пациент должен вставить в ротовую полость и после этого нажать на специальный клапан, дозировано подающий лекарственный препарат. Как только медикамент поступает в дыхательную систему больного, у него происходит купирование астматического приступа.
- Спейсер – специальная камера, которую необходимо перед применением надеть на баллон с лекарственным аэрозолем. Пациент должен изначально впрыснуть медикамент в спейсер, после чего сделать глубокий вдох. При необходимости больной может надеть на камеру маску, через которую будет вдыхать медикамент.
В настоящее время купирование астматических приступов посредством ингаляций считается наиболее эффективной методикой терапии. Это связано с тем, что сразу после вдоха все лечебные компоненты проникают непосредственно в дыхательную систему, благодаря чему оказывается лучший и более быстрый терапевтический эффект. Для астматиков крайне важна именно скорость оказания первой помощи, так как при ее отсутствии для них может все закончиться фатально.
Многие специалисты прописывают своим пациентам ингаляции, при проведении которых должны задействоваться препараты из группы глюкокоркостероидов. Такой выбор обусловлен тем, что присутствующие в медикаментах компоненты способны оказывать положительное воздействие на слизистые органов дыхательной системы, посредством «Адреналина». Чаще всего рекомендуется применение:
Лекарства из этой группы специалисты активно задействуют при купировании острых приступов бронхиальной астмы. Благодаря тому, что медикамент подается больному дозировано, в ингаляционной форме, исключается возможность передозировки. Таким способом могут проходить курс терапии и детки-астматики, которым еще не исполнилось и 3-х лет.
При лечении юных пациентов врачи должны более тщательно определять дозировку и контролировать ход терапии. Специалисты могут назначать малышам те же группы медикаментов, что и взрослым больным. Перед ними ставится задача – купировать воспаление и устранить астматическую симптоматику. Несмотря на то, что бронхиальная астма является неизлечимой патологией, посредством грамотно подобранной схемы лечения пациенты могут существенно облегчить свое состояние и перевести недуг в состояние стойкой ремиссии.
источник
Какие препараты обычно назначают при бронхиальной астме. Какой основной алгоритм сейчас для этого применяется: лечение астмы в соответствии со ступенью болезни.
Ныне все больше и больше людей страдают бронхиальной астмой. В связи с этим способы лечения и лекарственные средства, которые для этого применяют, претерпевают изменения. Какие-то препараты вовсе исчезают из стандартного перечня назначений, другие же, напротив, доказывая свою эффективность, прочно занимают место в современных лечебных схемах.
Каждому из взрослых пациентов необходимо знать, какие группы препаратов против астмы сейчас наиболее востребованы, чтобы грамотно скорректировать состав своей домашней аптечки.
Практически все группы препаратов, применяемых при бронхиальной астме, оказывают тормозящее влияние на то или иное звено целостного механизма развития болезни. Остановимся на последнем несколько подробнее.
На схеме представлены основные участники реакции бронхов при бронхиальной астме
В основе возникновения симптомов болезни лежит преходящая разнокалиберная бронхообструкция, то есть временное сужение разных отделов бронхиального дерева, которое проявляется в неодинаковой степени.
Всё начинается с того, что на слизистую оболочку бронхов воздействует агент, к которому последняя обладает повышенной чувствительностью. Этот агент вызывает и поддерживает хроническое воспаление в ней. Микрососуды слизистой оболочки переполняются кровью, в воспалительный очаг мигрируют клетки воспаления, к которым относятся следующие:
В гранулах тучной клетки находятся медиаторы воспаления
Клетки воспаления выделяют специфические вещества, которые именуются медиаторами воспаления, например, гистамин, лейкотриены. Эти вещества приводят к тому, что возникает спазм гладкомышечных клеток в стенках бронхов, что и сопровождается сужением просвета последних. Препараты, которые обычно применяют при бронхиальной астме, препятствуют этому процессу.
Сейчас в медицинском мире принята недавно разработанная концепция контроля бронхиальной астмы. Она предполагает, что лекарственные средства должны назначаться по ступени заболевания. Всего выделяют пять ступеней бронхиальной астмы. С каждой новой ступенью аптечка пациента получается наполненной больше на один препарат. Если заболевание протекает не слишком тяжело, пациенту достаточно использовать лекарственные средства по требованию, то есть лишь во время приступа.
Решающим звеном в определении ступени болезни у взрослых пациентов являются частота и степень тяжести приступов астмы.
- I ступень предполагает так называемое интермиттирующее течение болезни, иными словами, астма в таком случае именуется эпизодической. Это означает, что симптомы болезни, такие как одышку, кашель и хрипы, напоминающие свист, появляются у больного не более 1 раза в неделю. При этом приступы ночью случаются не более 2 раз в месяц. Между приступами симптомы заболевания и вовсе не беспокоят больного. Легкие, по данным спирометрии и пикфлуометрии, функционируют нормально.
- II ступень соответствует легкой персистирующей астме. Это означает, что симптомы болезни настигают пациента 1 раз в неделю или даже чаще, но не каждый день. Приступы по ночам случаются чаще, чем 2 раза в месяц. Во время обострения привычная активность пациента может быть нарушена. Данные пикфлуометрии таковы, что свидетельствуют о некотором нарастании чувствительности бронхов больного.
- III ступень соответствует персистирующей астме средней степени тяжести. Это означает, что симптомы болезни больной отмечает каждый день, обострения значительно нарушают его привычную активность и покой. Приступы по ночам случаются более 1 раза в неделю. Обычно пациент уже не может обойтись ни дня хотя бы без препаратов короткого действия.
- IV ступень соответствует тяжелой персистирующей астме. Это означает, что симптомы сопровождают больного ежедневно на протяжении всего дня. Болезнь накладывает серьезные ограничения на привычную активность пациента. По данным спирометрии обычно все показатели значительно снижены и составляют меньше, чем 60 % от должных, то есть нормальных для человека с такими же параметрами, как у конкретного больного.
- V ступень. Характеризуется крайне частыми обострениями и серьезнейшими отклонениями. Часто приступы возникают, как будто, без видимой причины, не один раз за день. Больной нуждается в активной поддерживающей терапии.
Препараты, которые обычно применяют при бронхиальной астме, имеют различные механизмы действия, степени эффективности и непосредственные показания для назначения. Рассмотрим основные средства, которыми должна быть представлена аптечка астматика.
Бронхолитики объединяют под своим названием все те средства, которые расширяют просвет бронхов, снимая бронхоспазм. К ним относят следующие препараты:
- Β-адреномиметики короткого действия.
Стимулируют рецепторы медиаторов адреналина и норадреналина. Вводятся обычно ингаляционно. Оказывают бронхорасширяющее действие. Примерами являются сальбутамол, фенотерол. - Β-адреномиметики длительного действия.
Вводятся также ингаляционно. Примерами являются формотерол, сальметерол. Применяют как базисную терапию, то есть постоянно. - Холинолитики или блокаторы М-холинорецепторов.
Холинолитики – это бронхолитики, которые мешают взаимодействию медиатора ацетилхолина с его рецепторами. Холинолитики назначаются также, чтобы уменьшить спазм мускулатуры бронхов.
Холинолитики можно представить примером ипратропия бромида (Спирива), так как это наиболее часто назначаемое средство среди последних. - Ксантины или препараты теофиллина.
Ксантины – это бронхолитики, которые являются производными вещества ксантина. - ГКС
Глюкокортикостероиды. Лекарственные средства этой группы являют собой вещества гормональной природы. Они противовоспалительные. Также оказывают противоаллергическое и противоотечное действие на слизистую оболочку бронхов. ГКС могут быть ингаляционными, то есть получаемыми пациентом через вдох. К ним относятся беклометазон, будесонид и флутиказон.
Вместе с тем, обычно при тяжелом течении заболевания, ГКС вводятся в организм больного системно. К системным ГКС относятся преднизолон, дексаметазон.
- Стабилизаторы мембран тучных клеток.
Препарат кромоглициевой кислоты
Препараты этой группы также противовоспалительные. Они оказывают влияние на тучные клетки, принимающие активное участие в воспалительных реакциях. Стабилизаторами мембран тучных клеток являются такие препараты, как кромоглициевая кислота, недокромил.
- Антагонисты лейкотриеновых рецепторов.
Лейкотриены – медиаторы воспаления, а антилейкотриеновые средства оказывают противовоспалительное действие. К препаратам этой группы относятся зафирлукаст и монтелукаст (Сингуляр).
- Моноклональные антитела к иммуноглобулину Е.
Препараты моноклональных антител относительно новые. Специфические антитела, которые связываются с иммуноглобулином Е и выводят его из аллергической реакции в том случае, если бронхиальная астма носит аллергический характер. Чтобы применять такие средства, факт аллергической природы астмы должен быть доказан, то есть подтвержден дополнительным исследованием уровня иммуноглобулина Е в крови больного.
Производятся за рубежом. В лабораторных условиях, обычно на мышах.
Муколитики, то есть отхаркивающие средства, скорее применяются не для лечения собственно заболевания, а для некоторого облегчения состояния больного в целом. Бронхи астматика продуцируют много густой стекловидной слизи, облегчение ее отделения, конечно, будет способствовать хорошему самочувствию и более свободному дыханию больного. Муколитики иллюстрируют такие препараты, как ацетилцистеин, амброксол.
На I ступени заболевания препараты необходимы больному лишь эпизодически, для остановки приступа, которые время от времени могут заканчиваться и самостоятельно. С целью купирования приступа заболевания ингаляционно применяют Β-адреномиметики короткого действия, сальбутамол или фенотерол.
На II ступени заболевания аптечка больного уже должна содержать в себе один базисный препарат. Базисные препараты принимаются постоянно. Они служат основой лечения. Обычно это противовоспалительные средства, которые благоприятно влияют на слизистую оболочку бронхов, уменьшая хроническое воспаление в ней. Базисными препаратами II ступени обычно являются ингаляционные ГКС или антилейкотриеновые средства. Также пациент продолжает применять бронхолитики короткого действия по требованию для купирования приступов болезни.
На III ступени болезни, наряду с β-блокатором короткого действия для купирования приступа, обычно применяют 2 базисных лекарства. Для достижения наилучшего эффекта для больного могут быть испробованы различные их комбинации. Одной из лучших считается комбинация низких доз ингаляционных ГКС с длительно действующими β-адреноблокаторами. Также хорошо сочетаются ингаляционные ГКС и антилейкотриеновые средства, как и на II ступени. Кроме того, могут быть назначены пролонгированные теофиллины в низких дозах, то есть теофиллины длительного действия. Такие препараты, как теопек или теотард.
Однако, эти препараты должны быть тщательно оттитрованы. Это означает, что применяют их начиная с минимальных доз, со временем доводя дозу до адекватной для конкретного пациента. Обычно теофиллины назначаются на ночь.
Важно помнить, что строжайшим противопоказанием к применению препаратов теофиллина является наличие у пациента мерцательной тахиаритмии.
Осложнения в таком случае могут быть весьма плачевны. Вплоть до остановки сердца.
На IV ступени болезни аптечка пациента должна содержать уже как минимум 3 базисных препарата. Например, это могут быть представители группы ингаляционных ГКС, группы β-блокаторов длительного действия, а также антилейкотриеновые препараты. Некоторые пациенты также принимают пролонгированные теофиллины на ночь. Для купирования приступа по-прежнему могут использоваться β-блокаторы короткого действия или холинолитики. Однако, последнее менее эффективны.
На V ступени заболевания состав аптечки астматика наиболее многочислен и разнообразен. Применяют всевозможные базисные препараты. Кроме ингаляционных ГКС, начинают использовать также и системные или пероральные ГКС, которые могут обладать массой побочных явлений. Также могут быть использованы моноклональные антитела к иммуноглобулину Е, если его повышенное содержание в крови и связь последнего с астмой доказаны.
Всякому астматику необходимо узнать, какие льготы, включая бесплатные лекарственные средства, ему могут быть предоставлены в связи с болезнью.
Конечно, льготы при бронхиальной астме связаны не только с выдачей лекарственных средств. Также существуют льготы, позволяющие получить бесплатные проезд и частичное проживание. Перечень, который составляют льготы астматика, достаточно разнообразен.
Льготы, касающиеся лечения, также включают в себя льготы по получению санаторно-курортных путевок. Пациент получает возможность бесплатно пройти ряд укрепляющих процедур, что также способствует более благоприятному течению его болезни.
Ныне медикаментозное лечение бронхиальной астмы приобрело определенную структурность. Рациональная фармакотерапия бронхиальной астмы заключается в лечении болезни в зависимости от ступени заболевания, которая определяется в процессе обследования больного. Новые стандарты такого лечения предполагают достаточно четкие алгоритмы назначения астматику различных групп препаратов. Несмотря на то, что среди взрослых пациентов нередко встречается астма IV или даже V ступени, обычно всё же удается облегчить состояние больного.
Практически все из взрослых пациентов имеют право на льготы в связи с болезнью. Состав этих льгот определяется соответствующими законами. Важно, что пациенты могут получить бесплатные препараты. Какие препараты можно получить, необходимо узнать у своего лечащего врача, ибо обычно лекарственные средства выдаются на базе лечебного учреждения.
источник
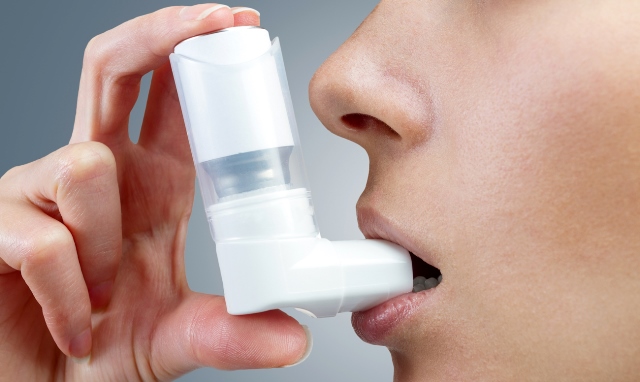
На сегодняшний день, для облегчения приступов, разработаны всевозможные лекарства от бронхиальной астмы, но назначить их может только врач. Так как важно разбираться во всех группах и понимать, какие препараты для лечения будут лучшим выбором для конкретного пациента. Рассмотрим основные группы лекарств и их особенности.

- своевременная профилактика болезни;
- прием симптоматических средств для быстрого устранения проявлений болезни;
- препараты от бронхиальной астмы для нормализации дыхания;
- средства, экстренно купирующие астматический приступ;
- выбор препаратов, которые при минимальном применении дают стабильный эффект и практически не имеют побочных эффектов.
Только врач может определить схему из нескольких препаратов. Комплексная терапия подразумевает использование средств различных групп, поэтому важно, чтобы подбор конкретных лекарств от бронхиальной астмы осуществлял специалист, ведь многие группы часто между собой несовместимы.
Различают 4 стадии бронхиальной астмы, каждая из которых имеет свои подходы к лечению. Принята следующая классификация:
- I стадия — это самая легкая ступень болезни, которая даже не требует длительного лечения. Больной употребляет только препараты кратковременного действия (например, аэрозоль или спрей от бронхиальной астмы) для снятия редких приступов.
- II стадия — базисная терапия подразумевает применение гормональных ингаляционных средств. Если они противопоказаны или неэффективны, назначают теофиллины и кромоны.
- III стадия — для нее характерно использование комбинаций бронхорасширяющих и гормональных средств.
- IV стадия — наиболее выраженная ступень бронхиальной астмы. При ней нужно принимать не только ингаляционные формы гормонов и бронхорасширяющих средств, но и таблетированные гормональные препараты.
Под базисными препаратами подразумевают те противоастматические средства, которые необходимо принимать больному каждый день на протяжении длительного срока. Они не только купируют возможные приступы, но и облегчают общую картину заболевания, подавляют развитие астмы.
Базисные лекарственные препараты снимают воспаление в бронхах, борются с отеками, уменьшают аллергические симптомы. К этой группе препаратов можно отнести глюкокортикоиды, антигистаминные, антилейкотриеновые препараты, бронхолитики, кромоны.
Рассмотрим эти противоастматические препараты подробнее.
К гормональным базисным средствам относят такие препараты:
- Кленил;
- Синтарис;
- Симбикорт;
- Фликсотид;
- Буденофальк;
- Сальмекорт;
- Серетид;
- Симбикорт Турбухалер;
- Альдецин и др.
Львиную долю базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
Эти препараты сделаны на основе кромоновой кислоты. Широкий ряд средств включает такие лекарства:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что позволяет остановить развитие астмы. Препараты тормозят образование провоспалительных тучных клеток и нормализуют размер бронхов.
Следует помнить, что кромоны противопоказаны детям до 6 лет и не используются для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы используются другие средства — аэрозоль с гормональными веществами, антигистаминные препараты.
Эти препараты борются с воспалительным процессом и снимают бронхоспазм. Представители группы:
Любое средство указанной группы используется как дополнение к основной терапии. Могут применяться лекарства и для детей.
Это самая тяжелая группа средств, которые назначают в особо тяжелых случаях, когда основная терапия не помогает. Принцип работы глюкокортикоидов заключается в блокировании воспалительных процессов в бронхах и недопущении развития приступа.
Гормоны обладают наилучшим лечебным эффектом. Но, несмотря на хороший результат после их приема, препараты имеют много побочных действий. Поэтому эффективнее принимать их только в крайнем случае, когда другие таблетки уже не действуют.
Гормоны могут применяться в качестве ингаляционных и системных средств. К системным препаратам относят таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения детям, поскольку они могут вызывать стероидных диабет, катаракту, гипертонию, язву желудка и другие патологии.
Данные средства используются для купирования приступов астмы, а также в базисном лечении. Перечень группы следующий:
- Саламол Эко Легкое Дыхание;
- Беротек Н;
- Релвар Эллипта ;
- Форадил Комби;
- Форатил;
- Допамин;
- Фенотерол.
Они вызывают расширение бронхов, чем снимают приступ астмы. Входят в состав множественных вариантов комплексной терапии.
Ингаляции являются одним из лучших подходов для лечения астмы. Лекарственные средства через баллончик или ингалятор быстро попадают непосредственно в дыхательную систему. Таким образом, при помощи ингаляторов купируется приступ астмы. Но возможно и базисное лечение таким образом. Применяются следующие препараты:
- Альвеско;
- Саламол;
- Атровент;
- Фликсотид;
- Бекотид;
- Альвеско;
- Фликсотид и др.
Ингаляции применяются для лечения детей с астмой, возраст которых может быть меньше 3 лет. Такое средство для лечения астмы считается самым безопасным. Больным рекомендуется всегда носить с собой ингалятор от астмы или соответствующий аэрозоль, чтобы купировать возможный приступ. Кроме того, ингаляции применяются при бронхите, заболеваниях горла, поэтому для ребенка рекомендуется их иметь — это лучший профилактический способ предупреждения многих болезней.
Не стоит ожидать от базисной терапии полного излечения от астмы. У нее другие задачи:
- попытка избежания учащения приступов;
- снижение необходимости в ультракоротких препаратах;
- улучшение дыхания.
Базисные препараты необходимо применять всю жизнь и периодически корректировать их дозу. При этом все корректировки осуществляет врач. Он оценивает, насколько сократились приступы, как часто больному приходится применять короткодействующие средства, насколько выражены побочные эффекты и др.
Даже при приеме базисных средств иногда может начинаться приступ удушья. Его нужно купировать препаратами указанных ниже групп.
К симпатомиметикам короткого действия относят следующий список:
- Сальбутамол;
- Изопреналин;
- Орципреналин;
- Пирбутерол и др.
Действие препаратов заключается в немедленном расширении бронхов. Средства нужно всегда иметь при себе и принимать, чтобы оказать первую помощь при начале приступа.
- Бекарбон;
- Ипратропий;
- Белластезин;
- Атровент и др.
М-холиноблокаторы не рекомендуется применять детям, поскольку это может вызвать тяжелые сердечные патологии вплоть до смерти.
Бронхиальная астма чаще всего имеет симптомы, схожие с аллергической реакцией немедленного типа, поэтому рекомендуется параллельно принимать Дезоратадин, Левоцетиризин, Фексофенадин и другие антигистаминные средства.
Бронхиальная астма считается неизлечимой патологией. Это означает, что препараты астматику придется принимать пожизненно, иначе дыхательная функция будет сильно угнетаться, а удушье приведет к смерти. Необходимо постоянно наблюдаться у врача, не пропускать медосмотры — тогда картина болезни будет улучшаться.
Также рекомендуется соблюдать следующие советы:
- Всегда при себе носите запас лекарств на случай приступа.
- Вовремя пополняйте домашние лекарства от астмы, так как в аптеке они могут не оказаться в нужный момент.
- Знайте схему лечения, какие средства вы принимаете, и не пропускайте время приема. Чем точнее вы будете соблюдать схему, разработанную врачом, тем меньше будет приступов астмы.
- Проверяйте названия препаратов, которые вы собрались принимать, а также их дозировку.
- Соблюдайте принципы хранения препаратов.
- Если вы собрались менять схему лечения, врач должен знать об этом. Это же касается и использования различных народных методик и процедур.
- Сообщайте врачу о приеме других средств. Они могут влиять на эффективность противоастматических препаратов при одновременном приеме.
- Помните, что все лекарства имеют побочные эффекты. При их наличии необходимо немедленно прекратить прием и получить консультацию врача.
Помните, что профилактические мероприятия и базисная терапия играют куда более важную роль, чем средства для купирования приступа бронхиальной астмы. Поэтому соблюдайте все рекомендации врача и это поможет вам получить длительную ремиссию.
источник
Препараты при бронхиальной астме — обзор основных групп медикаментов для эффективного лечения болезни
Среди хронических заболеваний дыхательной системы часто диагностируется бронхиальная астма. Она значительно ухудшает качество жизни больного, а при отсутствии адекватного лечения может привести к осложнениям и даже летальному исходу. Особенность астмы в том, что ее нельзя вылечить полностью. Больной на протяжении всей жизни должен использовать определенные группы препаратов, которые назначает врач. Лекарства помогают приостановить болезнь и обеспечить человеку возможность вести свою обычную жизнь.
Современные препараты для лечения бронхиальной астмы имеют разные механизмы действия и непосредственные показания к применению. Поскольку заболевание полностью неизлечимо, пациенту приходится постоянно соблюдать правильный образ жизни и рекомендации врача. Только так удается снизить количество приступов астмы. Главное направление лечения болезни – прекращение контакта с аллергеном. Дополнительно лечение должно решать следующие задачи:
- снижение симптоматики астмы;
- предотвращение приступов при обострении заболевания;
- нормализация дыхательной функции;
- прием минимального количества лекарств без ущерба для здоровья пациента.
Правильный образ жизни предполагает отказ от курения и снижение массы тела. Для устранения аллергического фактора пациенту могут порекомендовать сменить место работы или климатическую зону, увлажнять воздух в спальном помещении и пр. Больной должен постоянно следить за своим самочувствием, делать дыхательную гимнастику. Лечащий врач объясняет пациенту правила пользования ингалятором.
Не обойтись при лечении бронхиальной астмы и без медикаментов. Врач выбирает лекарства в зависимости от тяжести течения болезни. Все используемые препараты делятся на 2 основные группы:
- Базисные. Сюда относятся антигистаминные средства, ингаляторы, бронхолитики, кортикостероиды, антилейкотриены. В редких случаях применяются кромоны и теофиллины.
- Средства для экстренной помощи. Эти лекарства нужны для купирования приступов астмы. Их эффект проявляется сразу после использования. За счет бронхорасширяющего действия такие препараты облегчают самочувствие больного. С этой целью применяют Сальбутамол, Атровент, Беродуал, Беротек. Бронхорасширяющие средства являются частью не только базисной, но и экстренной терапии.
Схема базисной терапии и определенные лекарства назначаются с учетом тяжести протекания бронхиальной астмы. Всего этих степеней выделяется четыре:
- Первая. Не требует базисной терапии. Эпизодические приступы купируются при помощи бронхорасширителей – Сальбутамола, Фенотерола. Дополнительно используют стабилизаторы мембранных клеток.
- Вторая. Эта степень тяжести бронхиальной астмы лечится посредством ингаляционных гормонов. Если они не приносят результата, то назначаются теофиллины и кромоны. Лечение обязательно включает один базисный препарат, который принимают постоянно. Им может выступать антилейкотриен или ингаляционный глюкокортикостероид.
- Третья. На этой стадии болезни применяют комбинацию гормональных и бронхорасширяющих лекарств. Используют уже 2 базисных медикамента и Β-адреномиметики для купирования приступов.
- Четвертая. Эта самая тяжелая стадия астмы, при которой назначают теофиллин в сочетании с глюкокортикостероидами и бронхорасширяющими средствами. Препараты используются в таблетированной и ингаляционной формах. Аптечка астматика составляет уже 3 базисных лекарства, например, антилейкотриен, ингаляционный глюкокортикостероид и бета-адреномиметики пролонгированного действия.
В целом, все лекарства при астме делятся на те, что используются регулярно, и применяемые для снятия острых приступов заболевания. К последним относятся:
- Симпатомиметики. Сюда относятся Сальбутамол, Тербуталин, Левалбутерол, Пирбутерол. Эти лекарства показаны для оказания неотложной помощи при удушье.
- Блокаторы М-холинорецепторов (холинолитики). Блокируют выработку особых ферментов, способствуют расслаблению бронхиальных мышц. Таким свойством обладают Теофиллин, Атровент, Аминофиллин.
Самым эффективным методом лечения астмы являются ингаляторы. Они снимают острые приступы за счет того, что лекарственное вещество мгновенно попадает в дыхательную систему. Примеры ингаляторов:
Базисные препараты при бронхиальной астме представлены более широким спектром лекарственных групп. Все они необходимы для облегчения симптоматики заболевания. С этой целью применяют:
- бронхолитики;
- гормональные и негормональные средства;
- кромоны;
- антилейкотриены;
- антихолинергетики;
- бета-адреномиметики;
- отхаркивающие препараты (муколитики);
- стабилизаторы мембран тучных клеток;
- противоаллергические лекарства;
- антибактериальные препараты.
Данная группа препаратов по их основному действию еще называется бронхорасширителями. Их используют как в ингаляционной, так и в таблетированной форме. Основной эффект всех бронхолитиков – расширение просвета бронхов, за счет чего снимается приступ удушья. Бронхорасширители делятся на 3 основные группы:
- бета-адреномиметики (Сальбутамол, Фенотерол) – стимулируют рецепторы медиаторов адреналина и норадреналина, вводятся ингаляционно;
- холинолитики (блокаторы М-холинорецепторов) – не дают медиатору ацетилхолина взаимодействовать с его рецепторами;
- ксантины (препараты теофиллина) – угнетают фосфодиэстеразу, уменьшая сократительную способность гладкой мускулатуры.
Бронхорасширяющие препараты при астме нельзя применять слишком часто, поскольку чувствительность дыхательной системы к ним уменьшается. В результате препарат может не подействовать, что повышает риск смерти от удушья. Примеры бронхорасширяющих лекарств:
- Сальбутамол. Суточная доза таблеток составляет 0,3–0,6 мг, разделенные на 3–4 приема. Этот препарат при бронхиальной астме используют в виде спрея: вводят по 0,1–0,2 мг взрослым и 0,1 мг – детям. Противопоказания: ишемическая болезнь сердца, тахикардия, миокардит, тиреотоксикоз, глаукома, эпилептические припадки, беременность, сахарный диабет. При соблюдении дозировки побочные эффекты не развиваются. Цена: аэрозоль – 100 рублей, таблетки – 120 р.
- Спирива (ипратропия бромида). Суточная доза – 5 мкг (2 ингаляции). Противопоказано лекарство в возрасте до 18 лет, во время первого триместра беременности. Из побочных эффектов возможны крапивница, сыпь, сухость во рту, дисфагия, дисфония, зуд, кашель, кашель, головокружение, бронхоспазм, раздражение глотки. Цена 30 капсул 18 мкг – 2500 р.
- Теофиллин. Начальная суточная дозировка – 400 мг. При хорошей переносимости ее увеличивают на 25 %. К противопоказаниям медикамента относят эпилепсию, тяжелые тахиаритмии, геморрагический инсульт, кровотечения ЖКТ, гастрит, кровоизлияние в сетчатку глаза, возраст менее 12 лет. Побочные действия многочисленны, поэтому их стоит уточнить в подробной инструкции к Теофиллину. Цена 50 таблеток 100 мг – 70 р.
Это противовоспалительные препараты для лечения астмы. Их действие – влияние на тучные клетки, специализированные клетки иммунной системы человека. Они принимают участие в развитии аллергической реакции, что и лежит в основе бронхиальной астмы. Стабилизаторы мембран тучных клеток препятствуют входу в них кальция. Это происходит за счет блокирования открытия кальциевых каналов. Такой эффект на организм производят следующие препараты:
- Недокромил. Применяется с 2-летнего возраста. Начальная дозировка – 2 ингаляции 2–4 раза в день. Для профилактики – та же доза, но дважды за сутки. Дополнительно допускается проводить 2 ингаляции перед контактом с аллергеном. Максимальная доза – 16 мг (8 ингаляций). Противопоказания: первый триместр беременности, возраст менее 2 лет. Из побочных реакций возможны кашель, тошнота, рвота, диспепсия, боль в животе, бронхоспазм, неприятный вкус. Цена – 1300 р.
- Кромоглициевая кислота. Вдыхание содержимого капсулы (порошка для ингаляций) при помощи спинхалера – 1 капсула (20 мг) 4 раза в день: утром, на ночь, 2 раза днем через 3–6 часов. Раствор для ингаляций – 20 мг 4 раза за сутки. Возможные побочные действия: головокружение, головная боль, сухость во рту, кашель, охриплость. Противопоказания: лактация, беременность, возраст до 2 лет. Стоимость 20 мг – 398 р.
Данная группа препаратов при бронхиальной астме основана на гормональных веществах. Они оказывают сильное противовоспалительное действие, снимая аллергическую отечность слизистой бронхов. Глюкокортикостероиды представлены ингаляционными препаратами (Будесонид, Беклометазон, Флутиказон) и таблетками (Дексаметазон, Преднизолон). Хорошими отзывами пользуются такие средства:
- Беклометазон. Дозировка для взрослых – 100 мкг 3–4 раза за сутки, для детей – 50–100 мкг дважды на протяжении дня (для формы выпуска, где 1 доза содержит 50–100 мкг беклометазона). При интраназальном применении – в каждый носовой ход по 50 мкг 2–4 раза ежесуточно. Противопоказан Беклометазон в возрасте до 6 лет, при остром бронхоспазме, неастматическом бронхите. Среди негативных реакций могут отмечаться кашель, чихание, першение в горле, охриплость, аллергия. Стоимость флакона 200 мкг – 300–400 р.
- Преднизолон. Поскольку этот препарат гормональный, он имеет множество противопоказаний и побочных действий. Их стоит уточнить в подробной инструкции к Преднизолону перед началом лечения.
источник
В лечении бронхиальной астмы применяется несколько групп лекарственных препаратов: симпатомиметики, холинолитики, метилксантины, антиаллергические средства, цитостатики, глюкокортикостероидные гормоны (глюкокортикоиды), антогонисты кальция, отхаркивающие средства, иммуномодулирующая терапия, физио- и спелеотерапия.
Мы рассмотрим все эти группы подробнее и расскажем какими лекарствами лечат бронхиальную астму. Необходимо отметить, что в связи с существованием большого числа вариантов астмы, отсутствием понимания истинных причин заболевания оптимальное медикаментозное лечение определяется чаще всего эмпирическим путем.
Первые упоминания об использовании лекарственных препаратов симпатомиметического действия (производные растения эфедры) встречаются за несколько тысячелетий до нашей эры. Но лишь в 1926 году были синтезированы два лекарственных препарата этой группы — эфедрин и адреналин. Все существующие на сегодняшний день симпатомиметики являются производными этих двух соединений.
К селективным симпатомиметикам, оказывающим действие лишь на бронхиальное дерево, относятся сальбутамол (вентолин), фенотерол (беротек), тербуталин (бриканил). Основной их недостаток — непродолжительное время действия (4—6 часов), что требует многократного применения препарата в течение суток, и низкая концентрация лекарственных веществ в крови ночью.
В конце 80-х годов XX века были созданы два новых селективных симпатомиметика — формотерол и сальметерол, длительность действия которых достигает 12 часов, что позволяет уменьшить кратность введения до 2 раз в сутки. В отличие от традиционных адреномиметиков эффект пролонгированных препаратов наступает несколько позже.
Поэтому эти лекарственные средства не предназначены для купирования приступов бронхоспазма, а могут быть рекомендованы для более длительной терапии с целью предупреждения приступов удушья.
Формотерол дает продолжительный эффект не только в таблетках, но и в ингаляциях, что является несомненным достоинством препарата.
Сальметерол (серевент) — высокоселективный препарат, который обеспечивает минимальный риск развития побочных эффектов, особенно кардиологических.
Дитэк — комбинированный препарат, аэрозоль, содержащий фенотерол (беротек) и кромогликат натрия (интал). Клинические испытания доказали преимущество дитэка по сравнению с входящими в него компонентами, взятыми отдельно.
Надо отметить, что селективные симпатомиметики являются одним из основных средств лечения бронхиальной астмы и применяются как для купирования приступов бронхоспазма (ингаляционные формы короткого действия), так и в качестве профилактического средства для предупреждения ночных приступов удушья и обострения заболевания (формотерол и сальметерол).
Ксантиновые производные широко распространены в природе, однако изучение их лечебных свойств началось лишь с середины прошлого века. Так, в 1859 году впервые было указано на целесообразность применения кофе для лечения бронхиальной астмы, а в 1912-м был продемонстрирован бронхорасширяющий эффект кофеина.
Теофиллин (содержится в чайных листьях и кофе, получен синтетическим путем) и его аналоги применяются для лечения бронхиальной астмы более 50 лет. В нашей стране препарат под названием «эуфиллин» чаще используется в лечении неотложных состояний. За рубежом уже более 20 лет в качестве основной (базисной) терапии используются препараты пролонгированного теофиллина.
За последнее десятилетие уже созданы два поколения пролонгированных форм: препараты первого поколения — с двукратным приемом (теопэк, ре- тафил, теодур, дурофиллин, вентакс) и препараты второго поколения — с однократным приемом в течение дня (унифил, эуфилонг, филоконтин).
Оценивать эффективность препаратов теофиллина пролонгированного действия первого поколения следует не ранее чем на третьи сутки от начала лечения за исключением случаев развития серьезных побочных эффектов уже в первые дни лечения.
При передозировке препаратов теофиллина страдает сердечно-сосудистая система (тахикардия и аритмия) и центральная нервная система (бессонница, тремор рук, возбуждение, судороги). При уменьшении дозы или временной отмене препаратов эти неблагоприятные явления исчезают.
Препараты теофиллина пролонгированного действия имеют ряд преимуществ перед простыми формами — удобны для применения, позволяют сократить количество приемов и увеличивают надежность выполнения режима дозирования, эффект их действия проявляется не только днем, но и ночью. Но в отличие от простой формы теофиллина инъекционного введения пролонгированные формы малоэффективны при приступах удушья в моменты обострения заболевания.
При длительной терапии бронхиальной астмы большое значение имеют именно пролонгированные формы.
В ряде исследований было показано, что нарушения, возникающие при бронхиальной астме, могут быть связаны с изменением соотношения тонуса симпатического и парасимпатического отделов вегетативной нервной системы.
Передача нервного импульса в окончаниях периферических нервов осуществляется с помощью таких веществ, как ацетилхолин и норадреналин. Холинолитиками называют лекарственные средства, ослабляющие, предотвращающие или прекращающие взаимодействие ацетилхолина с рецепторами.
Основными препаратами этой группы до недавнего времени считались атропин, платифиллин, метацин, а также некоторые лекарственные средства растительного происхождения (лист белены, лист дурмана, препараты красавки). Но эти препараты оказывают побочное действие практически на все органы и системы, вызывая нарушение зрения, сухость слизистых оболочек, атонию мочевого пузыря и кишечника, сердцебиение, различные негативные реакции со стороны центральной нервной системы. Поэтому применение этих средств было весьма ограниченно.
Новые средства этой группы — атровент, тровентол, беродурал — обладают рядом существенных преимуществ.
Атровент — из дыхательных путей всасывается в минимальной степени, поэтому не дает побочных эффектов. Вводится ингаляционно.
Больные бронхиальной астмой без признаков аллергии, с хроническим бронхитом и повышенным отделением мокроты реагируют на атровент лучше, чем другие группы больных. Действие этого препарата может проявляться как защита от агентов, вызывающих сужение бронхов (например, сигаретный дым, резкие запахи, холодный воздух).
При одновременном использовании атровента с симпатомиметиками, теофиллином, инталом отмечается усиление их действия.
Тровентол — препарат, подобный атровенту. Показания и эффективность применения такие же. Длительность действия 3—6 часов. Системных побочных эффектов препарат не имеет, лишь 3—5% больных отмечают сухость во рту.
Беродурал — комбинированный препарат, содержит комбинацию беротека и атровента, что приводит к расширению показаний и к увеличению продолжительности действия беродурала за счет длительного действия атровента. Выпускается в форме дозируемого ингалятора. Продолжительность действия препарата свыше 6 часов.
Гистамин является одним из основных агентов, действие которых связывают с острой аллергической реакцией. Основные показания для назначения антигистаминных препаратов — это поллинозы, круглогодичный и сезонный аллергический ринит, конъюнктивит, острая и хроническая крапивница, отек Квинке, аллергические реакции на укусы насекомых, сывороточная болезнь, зудящие дерматозы, псевдоаллергические синдромы, атоническая форма бронхиальной астмы. В то же время целесообразность применения антигистаминных препаратов при лечении хронической астмы сомнительна.
Известно два поколения антигистаминных препаратов. Использование «старых» антигистаминных препаратов, или препаратов первого поколения, как антиаллергических средств сегодня представляется нецелесообразным из-за большого числа побочных эффектов, возникающих при их применении, и прежде всего из-за их негативного воздействия на центральную нервную систему.
Антигистаминные препараты первого поколения:
Димедрол является одним из первых препаратов с достаточно высокой антигистаминной активностью. Он оказывает выраженный седативный эффект, может вызывать головокружение, апатию, шум в ушах, тошноту, нарушение аппетита, сухость во рту.
Пипольфен — оказывает выраженное действие на центральную нервную систему, обладает сильной седативной активностью, усиливает действие анальгетиков, снотворных, наркотиков, снижает температуру, предупреждает тошноту и рвоту, используется чаще как снотворное, а также при лечении головокружений, судорог, для профилактики укачивания. Возможно его использование как антиаллергическо- го средства, хотя последнее время назначение его в этом качестве встречается все реже.
Диазолин и фенкарол. Эти препараты проявляют гораздо меньшую антигистаминную активность, но и меньшую седативную способность. Они хорошо переносятся, небольшие побочные эффекты проходят самостоятельно или после снижения дозы.
Тавегил — один из самых распространенных препаратов первого поколения. Не рекомендуется детям до 1 года. Следует применять с осторожностью при глаукоме, стенозирующей язве желудка, спазмах желудка и желчного пузыря, задержках мочеиспускания у пожилых больных. Назначение тавегила при беременности и кормлении грудью проводится только по строгим показаниям.
Антигистаминные препараты второго поколения:
Терфенадин — является бесспорным мировым лидером среди антигистаминных препаратов. Облегчение симптомов заболевания одинаково при приеме 60 мг два раза в сутки или однократно 120 мг. Аллергический конъюнктивит с помощью терфенадина лечится лучше, чем с помощью кортикостероидных ингаляторов, хотя последние более эффективны для уменьшения аллергического ринита.
Астемизол (гисманал). Не оказывает седативного эффекта, не усиливает действия алкоголя. Лечебные свойства препарата полностью проявляются лишь к 9—12-му дню применения. Но положительное действие астемизола сохраняется до нескольких месяцев, в этом он эффективнее терфенадина. Противопоказан при нарушениях сердечного ритма, а также беременным и женщинам, принимающим противозачаточные средства.
Кларитин. Не обладает седативным и депрессивным действием. Противоаллергическая активность сравнима с терфенадином, но выше астемизола. Наибольший риск проявления побочных эффектов имеется в пожилом возрасте.
Акривастин (семпрекс). Обладает хорошим противоаллергическим эффектом, особенно при крапивнице, аллергическом дерматите и рините. Хорошо действует «по потребности», т.е. в острых аллергических ситуациях, ввиду быстроты наступления эффекта и короткого периода действия (пик активности через 1,5—2 часа, начало действия через 30— 60 мин).
Зиртек. Доза для взрослых — 10 мг 1 раз в сутки. Лечебные свойства препарата проявляются не ранее чем через 2 часа после приема, серьезных побочных действий не отмечено. Применяется при атопической бронхиальной астме (прием по 15 мг 2 раза в день, 7 дней), рините, крапивнице, конъюнктивите. Эффективность зиртека по сравнению с терфенадином и астемизолом примерно одинакова.
Левокабастин (ливостин). Применяется при аллергических ринитах и конъюнктивитах (капли), эффективность его при этом выше терфенадина.
Азеластин (аллергодил). Применяется для лечения сезонных аллергических ринитов (носовые ингаляции — спрей и таблетки внутрь). Эффективнее зиртека. Не рекомендуется детям до 6 лет из-за недостаточных клинических данных.
В отличие от антигистаминных препаратов не оказывают столь быстрого эффекта.
Кромогликат натрия (интал, кромолин, ломудал). Синтезирован в 1965 г. и с тех пор в различных формах активно используется в аллергологии, дерматологии и в лечении бронхиальной астмы. Не обладает бронхорасширяющим и антигистаминным действием, применяется лишь профилактически, уменьшает количество приступов удушья, снижает гиперреактивность бронхов, уменьшает потребность в симпатомиметиках (сальбутамол, беротек) и глюкокортикостероидных гормонах.
Клинические исследования показали, что у 50% взрослых больных применение интала значительно уменьшало частоту и тяжесть приступов удушья. Еще большая эффективность интала отмечена у детей, что сделало его препаратом первого выбора в детской практике.
Интал эффективен у больных с атопической бронхиальной астмой, при инфекционно-аллергической астме, профессиональной астме, в меньшей степени при аспириновой триаде. Препарат также назначают при аллергическом рините, конъюнктивите, пищевой аллергии. Применяется местно, в ингаляциях. Его вдыхают по 1—2 мг 3—4 раза в день. При достижении ремиссии дозу уменьшают, иногда полностью отменяют, хотя рекомендуется постоянное применение препарата как средства базисной терапии. Действие интала начинается через месяц от начала приема, поэтому судить об эффективности препарата следует не ранее этого срока. В основном интал является безопасным средством, хотя иногда возможно раздражение горла.
Кетотифен (задитен, астафен). Не оказывает бронхорасширяющего действия. Блокирует аллергические реакции со стороны бронхов, носа, глаз, кожи, действуя профилактически. Рекомендуется взрослым и детям по 0,5—1 таблетке дважды в день на протяжении нескольких месяцев. Применение препарата беременными и кормящими женщинами строго ограниченно. Усиливает действие снотворных, седативных средств, алкоголя. Дает хороший совместный эффект с инталом, эуфиллином, симпатомиметиками.
Недокромил натрия (тайлед). Не обладает бронхорасширяющим и успокаивающим эффектами, не взаимодействует с алкоголем. Используется для профилактики всех видов астмы. Доза варьируется от 2 мг дважды в день до 4—8 мг 4 раза в сутки. Действие препарата следует оценивать не ранее чем через месяц от начала лечения, применяется также при аллергическом рините и конъюнктивите. По мнению многих исследователей, имеет большую эффективность, чем интал.
Среди препаратов, используемых при лечении заболеваний органов дыхания, кортикостероиды, безусловно, занимают особое место. Их воздействие на органы и ткани является необходимым для нормального функционирования почти всех систем и органов; снижение уровня гормонов может вызвать симптомы надпочечниковой недостаточности и в конечном итоге привести к смертельному исходу. При несвоевременном и неправильном назначении кортикостероидов может не только возникнуть большое количество побочных эффектов, но и резко измениться качество и образ жизни больного.
Основной принцип терапии кортикостероидами состоит в достижении максимального эффекта при использовании минимальных доз; при этом надо помнить, что применение недостаточных доз увеличивает сроки лечения и соответственно вероятность появления побочных эффектов.
Воздействие глюкокортикоидов на многочисленные звенья патогенеза бронхиальной астмы позволяет рекомендовать их для купирования приступов бронхоспазма и как средство базисной (основной) терапии для предупреждения обострений.
При тяжелом течении бронхиальной астмы рекомендуется применять препараты короткого действия (преднизолон, преднизон, метилпреднизолон, урбазон).
Побочные эффекты глюкокортикостероидов: ожирение, сухость кожи, атрофия мышц, уменьшение содержания кальция в костях (остеопороз), повышение кислотности желудочного сока и развитие язв желудка и двенадцатиперстной кишки, стероидный сахарный диабет, артериальная гипертензия, активизация туберкулезного процесса и другие.
Внезапная отмена глюкокортикостероидов после длительного применения, особенно в больших дозах, приводит к быстрому возникновению синдрома отмены, проявлениями которого являются:
Для уменьшения развития побочных явлений глюкокортикоидной терапии и для снижения кортикозависимости рекомендуется стараться обходиться меньшими дозами препарата, сочетать лечение с ингаляциями интала, принимать короткодействующие препараты (преднизолон, урбазон, полькортолон) и стараться избегать длительно действующих глюкокортикоидов (кеналог, дексазон и др.).
Уменьшить кортикозависимость можно также ингаляциями кальцитрина (кальцитонина), которые проводятся с помощью ингалятора «Аэрозоль» У-1 или «Ахтуба». Разовая доза препарата растворяется в 1—2 мл дистиллированной воды. Начальная доза 1 ЕД, затем ее ежедневно повышают на 0,5 ЕД до 3— 4 ЕД, потом снова постепенно снижают до первоначальной. Курс лечения 10—12 ингаляций.
Кроме того, снижению стероидозависимости способствуют плазмаферез и гемосорбция.
Гемосорбция — перфузия крови через сорбенты (активированный уголь или ионообменные смолы). У большинства больных с атопической, инфекционно-аллергической формами заболевания и астмой физического усилия применение гемосорбции способствует наступлению стойкой ремиссии, позволяет уменьшить дозы симпатомиметиков и глюкокортикоидов. Основой терапевтического эффекта гемосорбции при бронхиальной астме являются положительное действие на иммунную систему, нормализация уровня собственных гормонов в организме, повышение чувствительности к лекарствам.
Плазмаферез — удаление плазмы больного и замена ее донорской плазмой. При этом наблюдается «очищение» крови от иммунных комплексов, уменьшение проявлений аллергии, облегчение течения заболевания.
Следует сказать, что в отличие от ингаляционных бронхолитиков применение ингаляционных глюкокортикоидов не дает столь быстрого эффекта, что иногда, в случае недопонимания их преимуществ, может служить причиной их незаслуженной дискредитации не только среди больных, но и среди клиницистов. Безусловным преимуществом этих препаратов является их интенсивное местное действие с минимальными системными проявлениями. На сегодня ингаляционные глюкокортикоиды становятся препаратами первого выбора при лечении хронической астмы и могут при необходимости использоваться на максимально ранней стадии терапии данного заболевания. Весомым аргументом в пользу этого является тот факт, что такая терапия позволяет и у детей, и у взрослых предупредить или отсрочить более тяжелое течение астмы. Выделяют два поколения ингаляционных глюкокортикоидов:
Бекотид (бекломет) — выпускается в виде дозированного аэрозоля. Бекотид-50 содержит в 1 дозе 50 мкг, бекотид-250 — в 1 дозе 250 мкг. Предназначен для длительного регулярного применения. Не купирует приступ. Действие препарата проявляется только через несколько дней после начала лечения, поэтому отменять ранее использовавшиеся стероиды надо постепенно, уменьшая их дозу в течение недели. Эффективная начальная суточная доза для взрослых 1000—1500 мкг, т.е. 1—2 вдоха бекотида- 250 2—3 раза в день; бекотид-50 ввиду малой дозы рекомендуется использовать для поддерживающей терапии или для лечения детей.
Бекодиск — в 1 дозе содержит 100 или 200 мкг беко- тида, в виде сухого вещества применяется с помощью специального ингалятора по 800—1200 мкг в сутки.
Вентид — комбинированный дозированный аэрозоль, содержащий бекотид и симпатомиметик сальбутамол.
Флунизолид (ингакорт) — используется для профилактики приступов астмы средней тяжести по 250 мкг на вдох 2 раза в сутки, можно увеличить дозу до 2 мг в сутки, с последующим снижением. Эффективность выше бекотида. Вспомогательное устройство спейсер обеспечивает более эффективное поступление препарата в легкие.
Будесонид по сравнению с беклометом активнее в 1,6—3 раза. Обладает продленным действием — до 12 часов, ингалируется 2 раза в сутки по 200 мкг в капсулах, при тяжелом течении болезни суточная доза — до 1600 мкг.
Фликсотид (флютиказона пропионат) — новый и наиболее безопасный и эффективный ингаляционный кортикостероид. Суточная доза колеблется от 200 до 2000 мкг. По данным разных авторов, у 75—85% больных с астмой тяжелого течения удавалось полностью отменить преднизолон на фоне 16-недельного лечения флютиказоном в дозе 2000 мкг и у 45—60% больных при приеме 1500 мкг.
Из побочных эффектов ингаляционных кортикостероидов наиболее часто встречаются кандидоз полости рта, охриплость голоса, кашель. Уменьшение дозы препарата ведет к исчезновению побочных эффектов. Следует сказать, что определенный риск возникновения указанных выше эффектов полностью компенсируется крайне редким развитием более серьезных системных побочных эффектов, часто сопутствующих традиционной терапии гормонами.
Лечение цитостатиками в настоящее время применяется редко.
Как правило, лечение цитостатиками проводится в комбинации с преднизолоном, что позволяет уменьшить дозы как преднизолона, так и цитостатиков. Лечение продолжается около 4 недель, в дальнейшем при переходе на уменьшенные поддерживающие дозы еще 1—2 месяца.
Побочные действия цитостатиков: угнетение костного мозга, выпадение волос, снижение функции половых желез, активирование очагов инфекции, подверженность инфекционно-воспалительным процессам.
Нормализует работу иммунной системы. Назначается при затяжном, трудно поддающемся лечению течении бронхиальной астмы, устойчивой к терапии обычными средствами, особенно при инфекционно-аллергической форме астмы.
Тималин и Т-активин — получены из тимуса крупного рогатого скота. Лечебный эффект наиболее выражен при непродолжительном течении болезни (2—3 года). Вводится внутримышечно.
Натрия нуклеинат — его получают при гидролизе дрожжей. Стимулирует защитные функции лейкоцитов. Назначается внутрь в течение 2—3 недель.
Лазерное облучение и ультрафиолетовое облучение (УФО) крови — обладают иммуномодулирующим и противовоспалительным действием. Показаны при заболевании средней тяжести и тяжелом течении бронхиальной астмы, особенно при стероидозависимости.
Самостоятельного значения в лечении бронхиальной астмы не имеют, применяются в комплексной терапии, особенно при сопутствующей артериальной гипертензии. Это коринфар, кордафен, нифедипин, адалат, которые применяются по 10—20 мг 3—4 раза в день внутрь (при астме физического усилия могут быть эффективны при приеме перед физической нагрузкой — под язык).
Улучшают бронхиальную проходимость путем отхаркивания мокроты и позволяют быстрее купировать обострение астмы.
Бромгексин — по последним данным, суточная доза должна быть увеличена до 90—120 мг. В тяжелых случаях применяют внутривенно, внутримышечно.
Ликорин и глицирам — таблетированные лекарственные препараты растительного происхождения. Глицирам также стимулирует надпочечники.
Препараты йода — хорошие отхаркивающие средства. Используются в растворах и таблетках. Но не все больные астмой хорошо переносят йодиды.
Ацетилцис-геин (АСС) — ферментный препарат, хорошо разжижает мокроту. Может вызывать аллергические проявления, усиление приступов удушья.
Применяется как в период обострения заболевания, так и во время ремиссии. Это ультразвуковые ингаляции бронхорасширяющих, отхаркивающих, противоаллергических препаратов, электрофорез бронхолитиков, ультразвук и фонофорез с гидрокортизоном, УВЧ-токи, магнитотерапия, аэроионотерапия, электросон, водолечение, закаливающие процедуры, массаж.
Это лечение больных астмой в соляных пещерах (шахтах, копях). Действующим лечебным фактором микроклимата соляных помещений является естественный сухой аэрозоль натрия хлорида, который благодаря мелкому размеру частиц проникает в легкие до уровня мелких бронхов и оказывает противовоспалительное, отхаркивающее, бронхорасширяющее действие. Остальные лечебные факторы — комфортный температурно-влажностный режим, гипобактери- альная и гипоаллергенная воздушная среда.
Спелеотерапевтические стационары функционируют на Украине (пос. Солотвино Закарпатской обл.), в России (г. Березняки Пермской обл.), в Грузии (г. Цхалтубо), в Беларуси (г. Солигорск).
Основным показанием к спелеотерапии является бронхиальная астма в фазе ремиссии. Лечебный эф- 5 фект возрастает при повторных курсах спелеотерапии.
В последние годы лечебный микроклимат соляных копей стали создавать в искусственных условиях — галокамерах. Противопоказания для галотерапии является тяжелое течение бронхиальной астмы с выраженными изменениями в бронхах и легких (эмфизема, пневмосклероз, бронхоэктазы, спайки), с дыхательной недостаточностью III степени или тяжелая сопутствующая патология других органов и систем.
источник


