Астматический бронхит, симптомы и лечение которого заслуживают особого внимания, — широко распространенное заболевание. В группе риска находится каждый, причем как взрослый, так и ребенок. Самый главный признак заболевания – скопление слизи в бронхах. Она не выводится самостоятельно. В результате возникают спазмы, проявляющиеся кашлем, на фоне чего сужаются бронхиальные каналы.
Характеризуется заболевание как воспалительный процесс нижних дыхательных путей. Врачи утверждают, что именно аллергические реакции на различные раздражители (пыль, пыльца, бактерии и вирусы) провоцируют астматический бронхит. Симптомы и лечение патологии заслуживают особого внимания.
Очень важно, как только диагноз будет подтвержден, сразу начинать терапию. Иначе в результате осложнения бронхит рискует перерасти в астму. А это уже достаточно опасный недуг. Пульмонологи считают бронхит предвестником астмы. Различаются эти заболевания только отсутствием приступов удушья в первом случае.
Заболеванию подвержены люди всех возрастов. Но чаще всего оно проявляется в раннем возрасте. Постоянные спутники бронхита — ринит, дерматит и прочие аллергические реакции в хронической форме.
Симптомы и лечение патологии определяются источниками, вызвавшими заболевание.
Как правило, причины развития недуга сокрыты в природе раздражителей:
- Неинфекционные. Различные бытовые и пищевые раздражители. К ним относятся: пыль, шерсть, пыльца, чистящие средства, краска, цитрусовые, шоколад, орехи, морепродукты. Также в эту группу аллергенов входят все красные и оранжевые ягоды, фрукты и овощи (даже морковь).
- Инфекционные. Это вирусные раздражители слизистой оболочки. К ним относятся стафилококк, грибковые инфекции, плесень и прочие.
В младшем возрасте астматический бронхит способен возникнуть в результате наследственной предрасположенности или аллергии на лекарство, прививку. Также причинами недуга могут стать респираторные заболевания: бронхит, грипп, корь, коклюш.
Важно своевременно распознать такое заболевание, как астматический бронхит. Симптомы и лечение способен правильно трактовать только специалист. Поэтому при подозрении на патологию следует обратиться к компетентному врачу.
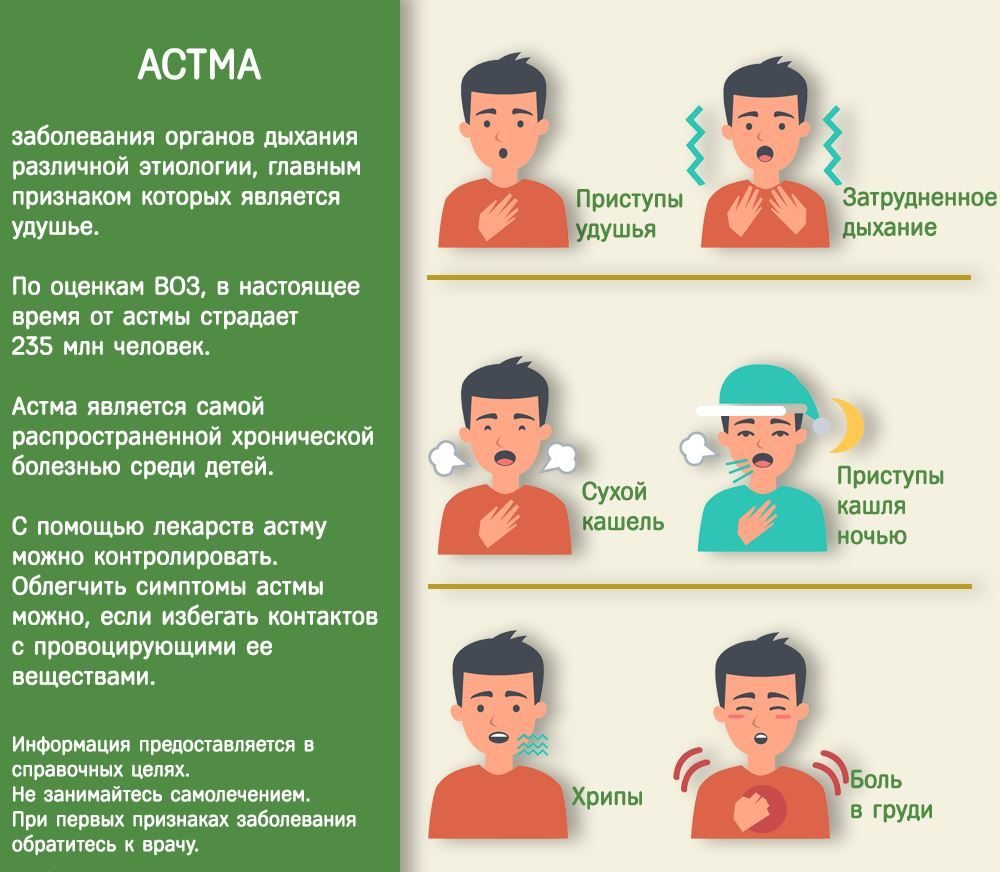
Для недуга характерна ярко выраженная симптоматика. Поэтому заподозрить наличие астматического бронхита можно самостоятельно.
Характерными признаками заболевания являются:
- Приступообразный продолжительный кашель. Он усиливается во время небольших физических нагрузок, смеха или плача. Так как это аллергическая реакция, то предшествовать ему будут заложенность носа и першение в горле. Все начинается с сухого кашля, а через пару дней появляется мокрота.
- Затрудненное выдыхание. Это объясняется сужением бронхов.
- Повышенное потоотделение, вялость и недомогание.
- Хрипы в бронхах. Характерные хрипы будут слышны даже без стетоскопа.
- Возможно незначительное повышение температуры тела.
Если астматический бронхит вызван реакцией на бытовой раздражитель, то после исключения аллергена из окружения симптомы исчезнут. Если причиной болезни стала инфекция, тогда будет повышена температура и появится насморк.
Курс лечения от астматического бронхита длится меньше месяца. Само заболевание не оказывает никакого влияния на другие внутренние органы. Но при частом повторении патология может привести к бронхиальной астме.
Это осложненная форма недуга.
Такой астматический бронхит характеризуется:
- ночным кашлем,
- нарушением дыхания,
- легким удушьем,
- отходящей густой мокротой темно-зеленого цвета.
Приводит к этому заболеванию загрязненный воздух.
Терапия основывается на муколитических и увлажняющих препаратах. Пользу принесут домашние рецепты. Пациентам, у которых диагностируется обструктивный астматический бронхит, симптомы и лечение народными средствами следует предварительно обсудить с врачом. Как правило, рекомендована содовая ингаляция с добавлением лекарственных трав.
Также необходимо бороться с симптоматикой. Могут применяться препараты, снижающие температуру. При необходимости назначают промывание носа и носоглотки.
Если кашель и прочие симптомы, характеризующие астматический бронхит, не покидают пациента более 3 месяцев, а заболевание ежегодно повторяется, то это уже хроническая стадия.
Больше всего от такой патологии страдают работники производственных предприятий. Нередко заболевание выявляется у курильщиков. Табак, пыль и пары вредных химических веществ воздействуют на слизистую бронхов. В результате инфекция легко проникает в организм.
Чаще страдают мужчины старше 50 лет от такого недуга, как астматический бронхит. Симптомы и лечение у взрослых должны рассматриваться исключительно специалистом. Ведь в таком возрасте в результате заболевания сильно нарушено функционирование бронхов. Слизистая просто не способна полностью выводить мокроту.
На хронической стадии астматический бронхит также бывает обструктивным и необструктивным. Протекание заболевания без обструкции позволяет пациенту жить полноценной жизнью и работать. Однако такие особы чувствительны к погодным изменениям и часто страдают от простуды. А людям с обструктивной формой следует строго выполнять все рекомендации врача, чтобы предупредить развитие легочной эмболии. Лечение в таком случае обязательно. Оно займет длительное время.
Первым признаком хронического астматического бронхита является утренний кашель. Затем он начинает проявляться днем и ночью, а в холодное время года усиливается. С течением времени кашель становится круглосуточным и надрывным. Сопутствует ему постоянное отхождение мокроты. Во время обострений она становится желто-зеленого цвета, с наличием гноя и неприятно пахнет. Заболевание может привести к хронической обструктивной болезни легких.
Впервые заболевание может проявиться еще в дошкольном возрасте.
Происходит это из-за особенностей строения бронхиального древа:
- склонности слизистой к отекам,
- суженного прохода в бронхах.
Во время реакции на раздражитель развивается сильнейший отек, бронхи максимально закрываются.
Для ребенка это тяжелая патология — астматический бронхит. Симптомы и лечение у детей должны обязательно оговариваться с пульмонологом. Малыши нуждаются в корректной терапии.
Для выведения мокроты у маленьких детей применяются небулайзеры – компрессорные ингаляторы, содержащие бронхорасширяющие препараты. Пульмонологом может быть назначен короткий гормональный курс при наличии сильной отдышки.
Патология может появиться в любом возрасте.
У взрослых заболевание развивается в результате:
- работы на вредных производствах,
- продолжительного курения,
- загрязненной экосистемы,
- ослабленного иммунитета.
Не каждый человек связывает утренние приступы кашля с бронхитом. Из-за этого поздно обнаруженное заболевание успевает развиться и перейти в более серьезную стадию.
Не спешите ставить себе диагноз, даже если указывают на астматический бронхит симптомы. Лечение патологии может быть начато лишь после подтверждения заболевания врачом. Для этого пациенту понадобится пройти некоторые обследования.
В лабораторных условиях для выявления недуга проводят следующие исследования:
- Рентген. Может показать эмфизему легких.
- Анализ крови. Показывает уровень иммуноглобулинов Е и А, гистамина. При заболевании он повышен, а уровень титра комплимента, наоборот, понижен.
- Соскоб кожи.
- Бакпосев мокроты. Проверяется реакция на антибиотики.
- Эндоскопия. Подробно рассматривается слизистая оболочка бронхов.
- Спирография. Измеряется объем выдыхаемого воздуха.
- Пиклоуметрия. Измеряется скорость выдоха воздуха с утра и вечером. Затем находится процентное соотношение между ними. Для здорового человека норма – 20%.
- Пневмотахография. Выявление причин затрудненного прохождения воздуха по бронхам.
У каждого пациента заболевание протекает в зависимости от индивидуальных особенностей. Поэтому единой схемы терапии нет. Изначально врач определит, какими факторами спровоцирован астматический бронхит. Симптомы и лечение у взрослых народными средствами и медикаментами полностью зависят от источников патологии.
В зависимости от особенностей заболевания каждому больному пульмонолог назначает соответствующую терапию:
- Вирусный бронхит. Назначаются противовирусные средства.
- Аллергическая патология. Рекомендуют антигистаминные препараты.
- Инфекционный недуг. Назначается курс антибиотиков.
Кроме этого, всем без исключения назначаются бронхорасширяющие препараты, ингаляции со щелочными и хлористо-натриевыми растворами.
Но помните, что только врач должен назначать вам препараты, которыми вы будете лечить астматический бронхит.
Лечение народными средствами также может осуществляться, но по назначению и под контролем пульмонолога. Такие мероприятия позволяют поддержать организм и предупредить возникновение астмы.
Существуют различные рецепты:
- В качестве муколитического средства и антибиотиков можно принимать 1 ч. л. сока репы с медом (соотношение 1:1) 4 р./день.
- Отвар из листьев зверобоя, мать-и-мачехи, крапивы и пустырника (1 ст. л. сбора заливается стаканом горячей кипяченой воды и настаивается 30 минут). Отвар следует пить месяц.
- Для предотвращения приступов кашля рекомендуется выпить стакан молока с добавлением 15 капель настойки прополиса.
- Делайте ингаляции с содой. 1 ч. л. соды разбавить в стакане воды, вскипятить раствор в чайнике. Вдыхается пар 10 минут через бумажную трубку, надетую на носик чайника.
- Муколитический эффект оказывает и молочная сыворотка. Ее необходимо пить 2-3 раза в день, подогретую или комнатной температуры.
- Настой из цветков клевера или зверобоя с добавлением меда. Готовится и употребляется средство как обычный чай. Рекомендуется для улучшения отхаркивания мокроты.
Однако помните, что это достаточно сложная патология – астматический бронхит. Народные средства эффективны и действенны. Однако заменить медикаментозные препараты, назначенные специалистом, они не могут. Но при этом являются великолепным дополнением к основному лечению.
источник

Отличить эти 2 недуга по симптомам довольно таки тяжело, так как они схожи. Главное отличие: при астме возникает сухой кашель, удушье, чего нет при бронхите, который в основном характеризуется кашлем с выделением мокроты и отсутствием удушающих приступов. Остальные отличительные симптомы определит только квалифицированный специалист при осмотре пациента.
Стоит помнить! На начальных стадиях, эти два недуга тяжело отличить, поэтому стоит пройти высокоточную специальную диагностику, сдать анализы, чтобы как можно быстрее приступить к лечению рассматриваемого заболевания.
Наиболее тяжелой формой является бронхит с астматическим компонентом. При нем, помимо кашля, затрудняется дыхание, возникают хрипы. Астматический компонент возникает от воздействия внешних раздражителей, аллергенов, что делает его схожим с астмой.
Важно знать! Если пренебрегать лечением, то со временем он перерастает в бронхиальную астму. Приступать к борьбе нужно быстро, чтобы не развилась хроническая форма.
Астматический бронхит возникает по следующим причинам:
- Осложнение после вирусной или бактериальной инфекции (в особенности корь, грипп, коклюш).
- Частые ОРВИ.
- Инфекции, патогенные микроорганизмы, попадающие в организм.
- Аллергены, попадающие через носовые проходы (пыль, период цветения, бытовая химия, шерсть животных и др.)
- Раздражители, попадающие через органы пищеварения (вредные пищевые добавки, красители и т.д.)
- Реакция на лекарственные препараты, вакцины.
- Генетическая предрасположенность.
Для того, чтобы узнать, астматический это бронхит или нет, следует обратить внимание на определенные симптомы:
- Атаки продолжительного кашля. Первые 2-4 дня он сухой, затем начинает отходить мокрота.
- Одышка, возникающая даже при незначительных физических нагрузках.
- Хрип, свисты во время дыхания.
- Возникновение сыпи.
- Затруднение процесса дыхания.
- Общее недомогание, снижение активности.
Если возникают синдромы заболевания из вышеперечисленного списка, следует немедленно посетить квалифицированного врача. Диагностика недуга даст более точную картину течения заболевания. Проводится спирометрия – эффективный метод обследования, основан на измерении объема выдыхаемого воздуха. Также делается рентген или УЗИ, берется анализ крови, исследуется мокрота.
Обратите внимание! Симптоматика заболевания начинает беспокоить примерно на 3-и сутки. До этого времени его можно спутать с обычным ОРВИ.
Наблюдением и непосредственно диагностикой заболевания занимаются аллергологи и пульмонологи.
Прогрессирующая форма, если ее во время не вылечить, то она перерастает в хроническую.
Основные симптомы:
- вспышки кашля, первые дни сухой, затем с обильным выделением слизи;
- одышка, затрудненное дыхание;
- возникновение хрипов при дыхании;
- свист во время процесса вдоха;
- ухудшение общего состояния;
- повышение температуры тела.
В основном прогрессирует незаметно для человека. Периодами болезнь затихает, а потом проявляется снова. В основном обострение происходит в период вирусного заболевания, физического напряжения, переохлаждения. Признаки:
- приступы мокрого кашля, усиливающиеся ночью;
- общая слабость организма;
- чрезмерная потливость.
Данный недуг характеризуется затруднением дыхания, вызванным отеком бронхов и стенок дыхательных путей. Скапливается чрезмерное количество слизи, вызывающее сильные приступы кашля. Если пренебрегать лечением, то происходит образования гноя, которое может привести к серьезным осложнениям. Основные симптомы обструктивной формы:
- слизистые выделения с носа;
- затруднение дыхания;
- дискомфортные ощущения в горле в виде першения;
- зуд в носоглотке;
- заложенность носа;
- сильный кашель;
- ухудшения общего состояния.
Астматический бронхит вследствие аллергии наиболее чаще проявляется у детей, чем у людей старшего возраста. Взрослым следует внимательно наблюдать за появлением первых признаков недуга, особенно если кто-то из родственников аллергик или страдает заболеванием бронхов. Признаки и симптомы у детей, которые указывают на астматический бронхит:
- Бледный оттенок кожи лица.
- Излишняя капризность, приступы плача.
- Гиперактивность.
- Увеличение зрачков.
Затем возникает сухой кашель, переходящий в мокрый. Дыхание становится затрудненным, появляются хрипы. Может появиться характерная сыпь. Симптоматическое заболевание с характерными проявлениями у детей требует проведения точной диагностики и консультации врача.
У детей возникает бронхит с астматическим компонентом по следующим причинам:
- Неблагоприятные условия окружающей среды (плесень в доме, пыль, применение токсичной бытовой химии и т.д.)
- Употребление в пищу аллергенов.
- Наследственная предрасположенность.
Полезная информация! В детском возрасте может произойти сбой гормонального фона, что может приводить к болезням. Обычно в юношеском возрасте гормоны приходят в норму, и наблюдается улучшение в состоянии здоровья, в том числе пропадает склонность к аллергическим реакциям.
Лечение должен проводить только врач. Астматический бронхит у детей лечится комплексно с применением лекарственных препаратов, массажей. Важно поддержание комфортной среды в комнате (чистота, умеренная влажность, температура).
Лечение астматического бронхита назначается каждому больному индивидуально, после проведения обследования. Учитывается форма и степень болезни, причина ее развития. Лечение всегда комплексное, только так достигается максимальный эффект.
- Одним из главных методов терапии является гипосенсибилизация соответствующим аллергеном. С каждой процедурой увеличивается доза, постепенно доходя к максимально допустимой. Таким образом, организм привыкает к возбудителю и перестает на него реагировать.
- Антибиотики. При тяжелой форме заболевания, вызванной патогенными бактериями, назначается курс лечения антибиотиками.
- Антигистаминные препараты. Лечение бронхита с астматическим компонентом не обходится без антигистаминных лекарств. Они снижают астматические симптомы, облегчают общее состояние астматикам.
- Лекарства, снимающие мышечные и бронхиальные спазмы.
- Препараты для разжижения мокроты (муколитики).
- Массажи.
- Ингаляции.
- Терапевтическая физкультура.
- Гидро процедуры.
- Прием витаминных комплексов.
- Иглоукалывание.
- Электрофорез.
- Процедуры с применением ультрафиолетового излучения.
Лечение бронхита с астматическим компонентом у взрослых может проходить амбулаторно или стационарно, в зависимости от формы протекания недуга. Препараты для профилактики и лечения астматического бронхита следует принимать только по рецепту доктора.
Обратите внимание! Лекарства от астматического бронхита назначают исходя из причины возникновения болезни. Если вызвано аллергеном, рекомендована гипосенсибилизационная терапия, антигистаминные препараты. При инфекционном источнике назначают антибиотики. Помимо этого в комплексе назначают лечебные мероприятия, препараты помогающие отхождению мокроты, облегчающие приступы кашля. Поэтому важно знать истинную причину возникновения заболевания, неправильно подобранное лечение может усугубить ситуацию.
Рецепты травяных настоев, отваров и других средств народной медицины помогут облегчить проявление болезни. Вот некоторые из них:
- Для устранения приступов кашля. В стакан молока добавить спиртовой настой из прополиса (примерно чайную ложку). Пить теплым.
200 грамм изюма залить таким же количеством воды, томить на медленном огне 5 минут после кипения. Слить воду, измельчить изюм. Добавить 2 ст.л. свежее выжатого сока лука. Пить перед сном 10 дней. - Для разжижения слизи. В 0,5 л горячей воды добавить эфирное масло ромашки, туи, сосны, бергамота, розмарина (любое на выбор). Начинать с 5-ти капель на приведенный объем воды, постепенно увеличивая до 8-ми капель.
- Для выведения мокроты. Взять в равных количествах корень солодки и цветы календулы (примерно по 2 ст. л. каждого). Смешать с семенами укропа 1 ст. л. Травы залить кипятком 1 л, томить на огне 10 минут. Поместить в термос, принимать 3 раза в день.
1 ч. л. сока репы смешать с медом в одинаковых пропорциях. Употреблять 4-5 раз в сутки. - Облегчение синдромов бронхита. В горячее молоко 200 мл, добавить животный жир 1 ч. л. (бараний, козий, гусиный и т.д.). Пить горячим перед сном. Через время выпить настой валерьяны (пару чайных ложек). Курс лечения 10 дней.
- Согревающие ванны. Стакан горчичного порошка добавить в горячую ванну. Лечь в воду на 10 минут, после этого постоять под душем, хорошо смыть горчицу с тела. Насухо вытереться, лечь под теплое одеяло.
Важно помнить! Астматический бронхит с помощью рецептов нетрадиционной медицины вылечить практически невозможно, поэтому лечение в домашних условиях следует проводить только в комплексе с другими методами и по назначению специалиста. Врачи традиционной медицины рекомендуют выполнять ингаляции из трав и масел, пить отвары.
Профилактика важна для предотвращения возникновения астматического бронхита. Для этого следует выполнять ряд простых мероприятий:
- Поддерживать чистоту в доме, ежедневно проводить влажную уборку.
- Влажность в доме должна быть не менее 50%.
- Избегать контакта с токсическими веществами.
- Не употреблять в пищу продукты, содержащие консерванты и вредные добавки. Внимательно изучать состав продуктов перед покупкой.
- Своевременно бороться с вирусными инфекциями.
- Регулярно проходить профилактические осмотры.
- Не контактировать с аллергенами.
- Избавиться от вредных привычек, особенно касается курения.
Поделитесь данной информацией в социальных сетях, если считаете ее полезной.
источник
Сходство между астмой и бронхитом достаточно велико, из-за чего эти болезни часто путают. Однако первая патология значительно тяжелее, чем вторая. Поэтому необходимо знать, чем отличается астма от бронхита.
Нужно понимать, что существует несколько видов бронхита, и некоторые из них относятся к предастматическим состояниям. У них похожие на астму симптомы, и лечение тоже строится по общим принципам. Тем не менее это не одно и то же заболевание. Поэтому следует выяснить, в чем разница между БА и астматическим бронхитом.
Бронхит и астма относятся к заболеваниям дыхательных путей. При хроническом течении бронхита их симптоматика приобретает схожие черты, особенно если бронхит сопровождается обструкцией (нарушением проходимости бронхов). Астма – хроническое заболевание, бронхит тоже может протекать в хронической форме.
При отсутствии лечения бронхит может стать причиной астмы. Но различия между обструктивным бронхитом и астмой все же существуют, и их необходимо знать, чтобы не пропустить момент перехода одной болезни в другую.
Критериев, по которым отличают эти заболевания, несколько. Один из них — этиологические различия. Это различие в причинах, вызывающих бронхиальную астму и бронхит.
Поэтому стоит рассмотреть, чем отличается бронхит от бронхиальной астмы по провоцирующим факторам.
Из заболеваний, которые сопровождаются обструкцией, можно назвать:
- Хронический бронхит. Он представляет собой осложненную форму острого заболевания. Первопричиной является инфекционный процесс, вызванный бактериями, грибком или вирусом. При неправильном лечении или его отсутствии нарушения приобретают постоянный характер, что и ведет к переходу в хроническую форму. Также эти нарушения могут быть вызваны воздействием химических веществ, патологически влияющих на дыхательные пути.
- Бронхиальная астма. Эта болезнь имеет неинфекционное происхождение. Она связана с повышенной чувствительностью бронхов. При этой патологии в бронхах всегда присутствует воспалительный процесс, который обостряется при воздействии провоцирующих факторов. В зависимости от первопричины выделяют аллергический, неаллергический и смешанный тип болезни.
- Обструктивный бронхит. Патология имеет инфекционное происхождение. Основной особенностью является воспаление бронхов и их обструкция. Такое заболевание бывает острым и хроническим.
- Астматический бронхит. Он возникает при наличии в организме склонности к аллергическим реакциям. Если в бронхах дополнительно развивается инфекционный процесс с хроническим течением, может развиться такой тип патологии. Дальнейшее обострение болезни может стать причиной возникновения астмы.
Согласно сказанному, бронхит и астма различаются механизмом возникновения. Первое заболевание провоцирует инфекция, во втором случае этот фактор не относится к числу провоцирующих. Тем не менее у БА есть значительное сходство с бронхитом.
При отсутствии медицинских знаний трудно понять, какое заболевание вызвало симптоматику: бронхиальная астма или обструктивный бронхит. В некоторых случаях обструкция возникает даже при ОРВИ. Это возможно при слабом организме, именно поэтому она часто наблюдается у детей.
У этих болезней есть схожие симптомы, что и создает путаницу. К ним относятся:
- одышка (наблюдается на выдохе);
- навязчивый кашель, усиливающийся в ночное время;
- увеличение вен на шее;
- цианоз;
- необходимость использовать вспомогательные группы мышц при дыхании;
- раздувание ноздрей при вдохах;
- усиление патологической симптоматики после вирусных заболеваний органов дыхания, физической активности, в стрессовых ситуациях, при контакте с аллергенами.
Все эти симптомы характерны для обоих заболеваний. Поэтому знание их необходимо не для того, чтобы понять, как отличить бронхит от астмы, а чтобы вовремя обратиться к специалисту для постановки правильного диагноза.
Чтобы разобраться, как отличить астму от бронхита, необходимо подробно рассмотреть проявления обеих патологий. Самостоятельно ставить диагноз и начинать лечение не следует, но знание симптомов позволит заметить нарушения, характерные для более опасного заболевания.
Поскольку болезнь встречается в нескольких формах, то стоит рассмотреть признаки, присущие для каждой из них.
Острый бронхит больше всего отличается от бронхиальной астмы. Особенностью этого заболевания является отсутствие тенденции к рецидивам. Оно развивается вследствие инфекционного процесса, затрагивающего бронхи. При правильном лечении болезнь проходит без осложнений. Она характеризуется сильным кашлем, повышением температуры, одышкой, выделением мокроты.
При бронхите хронического типа болезнь приобретает рецидивирующий характер. Обострения наблюдаются два или три раза в год при воздействии неблагоприятных факторов. Эту патологию характеризуют следующие симптомы:
- Кашель с обилием мокроты, в которой могут присутствовать примеси гноя. Тенденция к усилению симптома в вечернее и ночное время отсутствует.
- Повышение температуры.
- Одышка разной степени тяжести.
Тяжелых приступов, которые сопровождаются удушьем, при этом заболевании не наблюдается. Также отсутствует астматический статус.
При обструктивной форме патологии больные жалуются на сухой кашель (изредка он бывает влажным). Мокрота почти не выделяется. Во время приступов пациент старается прокашляться, но облегчения не наступает. В груди слышны хрипы, которые распознаются без фонендоскопа.
Вдохи удлиненные, воздух проникает в дыхательные пути с присвистом. Поскольку возникает обструкция обычно при воздействии провоцирующих факторов, то пациенты могут замечать усиление симптоматики в конкретных обстоятельствах (под воздействием холода, при вдыхании веществ с резким запахом и пр.). Приступы удушья для такого заболевания не характерны.
Признаки астматической разновидности бронхита очень похожи на проявления астмы, поэтому ее и называют предастмой. Такая форма заболевания характеризуется следующими симптомами:
- затруднения во время дыхания;
- шумные и резкие вдохи;
- выдох сопровождается одышкой;
- хрипы;
- гипертермия;
- сухой кашель.
Когда приступ завершается, выделяется мокрота, что вызывает облегчение. Астматический статус при этой болезни не наблюдается. Если астматический бронхит имеет аллергическую природу, то его обострения отмечаются после контакта с раздражителями.
Бронхиальная астма является серьезным и опасным заболеванием дыхательных путей. При ее наличии необходимо внимательно следить за своим самочувствием, поскольку обострение может привести к летальному исходу. В связи с этим необходимо вовремя обнаружить это заболевание. Поэтому нужно знать, чем астма отличается от бронхита.
Чтобы определить, как отличить астму от бронхита, необходимо изучить ее симптомы. Основной особенностью болезни является механизм развития патологических проявлений. Бронхиальная обструкция при бронхиальной астме обусловлена повышенной чувствительностью бронхов к определенным воздействиям.
Они могут быть как внутренними, так и внешними. БА не вызвана инфекциями и вирусами. Воспалительный процесс возникает под влиянием раздражения, которое провоцируют аллергены, неблагоприятные погодные условия и т.д. Именно из-за этого присутствует разница в симптоматике.
К проявлениям заболевания относятся:
- Удушье, вызванное бронхоспазмом. Это явление возникает из-за воздействия провоцирующих факторов.
- Сухой кашель. Этому симптому присущ систематический характер. Реакция может усиливаться при взаимодействии с раздражителями.
- Хрипы. Они слышны при вдохах. При обострениях хрипы можно услышать без фонендоскопа.
- Затрудненное дыхание. При этом возникает ощущение тяжести в груди, кашель и хрипы, но температура тела больного не повышается.
- Учащение случаев ОРВИ.
- Астматический статус. Степень тяжести состояния может колебаться в зависимости от интенсивности воздействия аллергена.
Болезнь характеризуется частыми обострениями, которые либо сопровождают инфекционные заболевания органов дыхания, либо возникают сами по себе. Иногда они носят сезонный характер. Это возможно при аллергическом типе патологии. В этом случае бронхиальную астму могут сопровождать другие аллергические проявления (ринит, конъюнктивит, обильное слезотечение и т.д.).
На начальном этапе болезни признаки отличаются малой выраженностью, из-за чего пациенты не обращаются к врачу.
У двух рассматриваемых болезней есть много общего, из-за чего отличить бронхит от астмы не всегда могут даже специалисты. Поэтому необходимо использование разных диагностических процедур.
- Анализ крови, общий и биохимический. По результатам можно установить наличие аллергической реакции. Также на БА указывает повышенное содержание эозинофилов. Количество иммуноглобулинов в крови увеличивается. На обструктивный бронхит указывает лейкоцитоз и повышение СОЭ.
- Анализ мокроты. При БА мокрота содержит множество эозинофилов. На бронхит указывает присутствие в мокроте слизи и гноя, также в ней обнаруживаются нейтрофилы.
- Рентгенография. Ее применяют для выявления патологических изменений в бронхах и легких и анализа их особенностей. Этот метод считается дополнительным из-за малой информативности на начальном этапе болезни.
- Спирометрия. Это исследование позволяет изучить функцию внешнего дыхания. Для обоих заболеваний характерно снижение показателей, но в каждом случае они разные.
- Аллергические пробы. Их проводят при подозрении на аллергическую природу БА.
Одно из основных отличий бронхиальной астмы заключается в отсутствии возможности вылечиться полностью. Эту болезнь можно только контролировать. Бронхит любого типа (кроме астматического) поддается лечению.
Поскольку даже специалисты выявляют отличия бронхиальной астмы от бронхита при помощи диагностических процедур, самостоятельно делать выводы о собственном состоянии недопустимо. Неправильные действия провоцируют развитие осложнений.
Рассматривая такие патологии, как бронхит и бронхиальная астма, необходимо выяснить, в чем заключается разница между лечением этих заболеваний. Поскольку это разные болезни, для борьбы с ними предусмотрен разный терапевтический подход. Также особенности лечения зависят от формы патологии и особенностей организма.
Основу лечения бронхита и астмы составляет устранение вызывающих их причин. В первом случае необходима борьба с инфекцией. Для этого используются антибактериальные и противовирусные средства. При обострении астмы очень важно ограничить контакт больного с раздражителем. Если этого не сделать, приступы будут повторяться, как только пройдет действие лекарств.
Остальные меры в обоих случаях подразумевают смягчение симптоматики. Бронхит требует использования муколитических препаратов, с помощью которых происходит разжижение и выведение мокроты. При повышенной температуре больному назначают жаропонижающие средства. Иногда могут понадобиться препараты, способствующие расширению сосудов. Если пациент страдает от обструктивной разновидности болезни, в дополнение к перечисленным лекарствам следует принимать бронхорасширяющие средства.
Во время астматического приступа возникает спазм бронхов, из-за которого появляются все симптомы. Поэтому одной из основных групп препаратов являются бронхолитики. Они помогают устранить бронхоспазм, а вместе с ним кашель и затруднения в процессе дыхания.
Поскольку эта болезнь сопровождается воспалением бронхов, то необходимо использовать противовоспалительные средства. Полностью избавиться от воспалительного процесса не удастся, но лекарства помогут ослабить их проявления и снизить вероятность повторного приступа.
Еще одной частью лечения является иммунотерапия. БА обусловлена повышенной чувствительностью организма к определенным раздражителям. Укрепление иммунитета позволяет уменьшить эту чувствительность и ослабить реакции. Пациенту назначают иммуномодулирующие средства и витаминные комплексы.
Также ему рекомендуют улучшенное питание, посильные физические нагрузки и закаливающие процедуры. Лечение астматического бронхита аналогично терапии при бронхиальной астме, поскольку эти болезни очень похожи. При склонности организма к аллергии дополнительно используют антигистаминные препараты.
Дозировки лекарств в каждом случае врач определит индивидуально. Изменять их без его назначения нельзя, равно как и использовать другие лекарственные средства.
Лечение бронхита при астме подразумевает применение всех указанных мер.
Чтобы понять, может ли бронхит перейти в астму, нужно проанализировать сходство между этими болезнями. В обоих случаях наблюдается воспалительный процесс в бронхах, только при первом заболевании он носит эпизодический характер, а во втором — постоянный. При неправильном лечении воспаление сохраняется в течение длительного времени, что становится благоприятным фактором для развития осложнений. Одним из них является БА.
Хронический бронхит нередко переходит в астму еще и потому, что из-за частого приема сильных антибиотиков ослабевает иммунная система пациента. Это ведет к повышению чувствительности организма к внешним раздражителям. Ситуация может осложняться неправильным образом жизни больного, например, вредными привычками.
Рассматриваемые заболевания принадлежат к одной группе патологий и обладают похожими симптомами. Основное отличие бронхита от бронхиальной астмы заключается в том, что первую болезнь можно излечить при правильном подходе.
Поэтому при первых проявлениях необходимо обратиться к специалисту, чтобы он поставил дифференциальный диагноз и назначил необходимые препараты. Самолечение запрещено.
источник
Бронхит и астма – патологии дыхательных путей. Симптомы хронического бронхита схожи с астматическими, особенно, если нарушена бронхиальная проходимость. Зная различия астмы от обструктивного бронхита можно не допустить осложнений. Может ли бронхит перейти в астму, рассмотрим далее.
Существует несколько критериев, позволяющих определить чем отличается бронхит от астмы. Этиологические различия показывают причины, вызвавшие заболевания. Среди болезней, сопровождаемых легочной обструкцией выделяют:
- Хронический бронхит – первоначально причиной возникновения бронхита становится инфекция вызванная вирусами, бактериями или грибками. Неправильное лечение, или отсутствие медицинской помощи приводят к нарушениям и хронической стадии. Еще одна причина возникновения нарушений – в негативном воздействии химических веществ на дыхательные пути
- Бронхиальная астма– заболевание неинфекционной природы, связанное с бронхиальной гиперактивностью. Характеризуется воспалительным процессом, обостряющимся под воздействием раздражающих факторов. Выделяют аллергическую, неаллергическую и смешанную форму
- Обструктивный бронхит – заболевание инфекционное. Среди главных особенностей – воспаление и обструкция легких. Бывает острый и хронический
- Астматическая форма бронхита – возникает на фоне наследственной предрасположенности пациента к аллергии. Патология получает развитие, если в бронхах прогрессирует хроническая инфекция
Разница между бронхитом и астмой в механизме возникновения. Первое заболевание провоцирует инфекция, а второе – аллергическая реакция.
Легочная обструкция может возникнут при ОРВИ, если организм слаб, особенно у детей. Оба заболевания характеризуются наличием определенных симптомов:
- Одышкой во время выдоха
- Навязчивым кашлем, обостряющимся по ночам
- Увеличенными венами в области шеи
- Посинением кожи
- Необходимостью дышать с помощью дополнительных мышц
- Вдох сопровождается раздуванием ноздрей
- Симптомы усиливаются после физических нагрузок, стрессов, перенесения заболеваний, связанных с органами дыхания и взаимодействия с аллергенами
При наличии характерных симптомов, необходима помощь лечащего врача, чтобы он смог отличить бронхит от астмы и назначить лечение.
Чтобы понять чем отличается бронхит от бронхиальной астмы нужно подробно изучить симптомы каждого заболевания. Острая форма бронхита наиболее отличающаяся. Особенность болезни в отсутствии рецидивов. Начинается из-за инфекции в бронхах, правильное лечение избавит пациента от осложнений. Среди симптомов:
Хроническая форма проходит с рецидивами. Обострения возникают до трех раз в год, под влиянием неблагоприятных факторов. Симптоматика заболевания:
- Кашель с выделением гнойной мокроты, ночью усиления приступов не происходит
- Повышенная температура
- Одышка
Удушающих приступов или астматического статуса не наблюдается.
Обструктивная форма характеризуется:
- Сухим кашлем, иногда переходящим во влажный
- Скудным выделением мокроты
- Хорошо различимыми хрипами в области грудной клетки
- Удлиненными свистящими вдохами
Человек, страдающий обструктивной формой старается прокашляться, но это не приносит облегчения. Обструкция возникает в результате действия провоцирующих факторов, симптоматика усиливается на холоде или под влиянием резких запахов, удушающих приступов не возникает.
Астматическая форма схожа по симптомам с астмой, поэтому часто называется предастмой. Симптоматика болезни:
- Затрудненное дыхание
- Вдохи резкие и шумные
- Одышка, проявляющаяся на выдохе
- Повышение температуры
- Появление сухого кашля
Важно знать, как отличить астму от бронхита, она может спровоцировать летальный исход во время приступа. Астма отличается набором определенных признаков:
- При бронхиальной астме у пациента, под воздействием раздражающего фактора, возникает спазм бронхов, приводящий к удушью
- Систематически проявляется сухой кашель, усиливающийся, когда больной находится близко к раздражителям
- Хрипы на вдохах, различимые без медицинского оборудования в период обострения
- Тяжесть в области грудной клетки, кашель и хрипы, сопровождаемые затрудненным дыханием
- У пациента часто возникает ОРВИ
- Развитие астматического статуса разной степени тяжести, в зависимости от того, насколько интенсивен аллерген
Обострения возникают часто, могут быть спровоцированы инфекцией, или возникать отдельно. Заболевание передается по наследству. У детей, чьи родители аллергики есть риск столкнуться с БА. Ребенок не обязательно заболевает в детском возрасте, она наблюдается и у взрослых. В начальной фазе симптомы, определяющие БА, выражены слабо, поэтому пациенты не обращаются к врачам.
Отличие бронхита от бронхиальной астмы не всегда явные, определить заболевания можно при помощи:
- Общего и биохимического анализа крови. Результат установит аллергическую реакцию, отличительный признак астмы – повышение эозинофилов, иммуноглобулин также повышен. Обструктивный бронхит отличается лейкоцитозом и повышенной скоростью оседания эритроцитов
- Анализа мокроты – при астме в ней много эозинофилов. При бронхите в мокроте слизь, гной, нейтрофилы
- Рентгена, позволяющего определить патологические изменения в бронхах и легких и проанализировать их особенности
- Спирометрии для изучения функций внешнего дыхания
- Аллергических проб при подозрении смешанной астмы
В чем еще различия двух заболеваний? Любая форма бронхита, кроме астматического поддается лечению. Астму можно только контролировать, она неизлечима. Выявить различия непросто даже врачам поэтому не ставьте диагноз самостоятельно, это негативно скажется на самочувствии и повлечет осложнения.
При лечении патологий, врачи сосредотачивают усилия на устранении причин, их возникновения. Лечение проходит с помощью антибактериальных и противовирусных средств. При астме важно устранить взаимодействие с раздражающими факторами. Если не устранить контакт с аллергеном, приступ повториться, как только лекарство перестанет действовать.
Другие меры снижают симптомы. Бронхит лечится муколитическими средствами, разжижающими и выводящими мокроту. Температура снимается жаропонижающими препаратами. При обструктивной форме принимаются медикаменты, расширяющие бронхи.
Астматический приступ и его симптомы вызваны бронхиальным спазмом. Основу лечения составляют бронхолитики – препараты, расширяющие бронхи. Они снимают спазм бронхов, кашель и затрудненность во время дыхания. Для снижения симптомов и риска проявления приступов, используются противовоспалительные средства.
Много внимания уделяется укреплению иммунитета. С помощью иммуномодулирующих средств и витаминных комплексов уменьшается чувствительность бронхов, происходит ослабление реакции. Требуется правильное питание, умеренные физические нагрузки, аллергическую реакцию снимают антигистаминными препаратами. Лечение подбирается индивидуально, исходя из особенностей организма пациента, заниматься самолечением, и принимать средства, не прописанные лечащим врачом нельзя.
В случае и бронхита, и астмы в бронхах возникает воспалительный процесс. Он будет отличаться постоянностью при БА. Бронхит, переходящий в астму – нередкое явление, если пациент принимает сильнодействующие антибиотики. Они ослабляют иммунную систему, повышают чувствительность организма на воздействие внешних раздражителей. Ситуацию осложняют вредные привычки пациента.
источник
Люди, страдающие бронхитом, обеспокоены: может ли бронхит перейти в астму? Особенно сильно озадачены этим вопросом родители, чьи дети имеют слабый иммунитет. Воспалительный процесс в бронхах всегда прогрессирует и оставляет за собой крайне неприятные последствия. Люди, которых преследует этот недуг, боятся малейшего сквозняка, холодных напитков, бега, табачного дыма, пыли и любых других раздражителей. Частая простуда, выраженная в легком кашле и насморке, рискует перерасти во что-то более серьезное.
Запущенная форма бронхита, который подразделяется на несколько видов, в 7 случаях из 10 может перерасти в астму. И самое печальное обстоятельство — этого не всегда удается избежать даже с помощью высококлассных специалистов. Но если вовремя не прилагать усилия к лечению бронхита, стенки воспалятся, ослабнут и станут значительно толще нормы, за счет чего канал для поступления воздуха сузится. Появится необходимость отхаркивания, так как образование мокроты станет неизбежным. Это приведет к затруднительному дыханию, а впоследствии и к бронхиальной астме.
- Необоснованный кашель. Такое неудобство возникает от усиленной физической деятельности и нарушения спокойствия дыхания, к примеру, из-за эмоциональной встряски.
- Одышка. Дело касается не только появления таковой после бега, когда образование молочной кислоты в мышцах возрастает за счет усиленного потребления кислорода и выработки углекислого газа, но и когда вы просто поднимаетесь по лестнице или несете в руках тяжелую сумку. У полностью здорового человека такая проблема не возникает.
- Выделение мокроты при кашле. Особенно частое появление мокроты бывает по утрам, сразу же после пробуждения человека.
- Першение в горле и груди на протяжении дня.
- Сильный кашель утром и частый до полного спокойствия тела вечером.
- Некий свист при дыхании. Нужно откашляться, чтобы от него избавиться.
Чаще всего люди списывают эти симптомы на остаточные явления после простуды и не идут к врачу. Курильщики тоже не обращают внимания на свой кашель, обосновывая его возникновение большим стажем употребления никотина и смол.
Скорее всего, это бронхит, который зачастую может перейти в астму.
Но практически все виды бронхита могут исчезнуть при правильном комплексном лечении, что занимает большое количество времени и предполагает частые обследования.
Существует группа риска при заболевании. Наиболее подвержены возникновению бронхита дети, страдающие диатезом (кожное заболевание, проявляющее себя в аллергии на цитрусы, клубнику, шоколад) и рахитом (недостаток витамина D, получаемого от солнечных лучей, неправильное развитие костей). Причина этому — ослабленный иммунитет в организме. В этой группе состоят и взрослые люди, которые в свое время перенесли корь или коклюш, потому как их организм бывает ослабленным на протяжении всей жизни.
Причины возникновения хронического бронхита:
- различного рода инфекции;
- недолеченный бронхит и простудные заболевания;
- чрезмерное курение;
- нарушение гигиены помещения, вдыхание пыли;
- заболевания носа: гайморит, полипы, ринит, аденоиды и так далее.
Не во всех случаях помогают таблетки, сиропы и капсулы. Когда у пациента прогрессирует уже тяжелая форма заболевания, врач прописывает введение препаратов внутримышечно или внутривенно. Без специального образования не следует ставить их самостоятельно во избежание ряда дополнительных проблем. Бронхит может также перейти в предраковое состояние или привести к осложнениям в работе сердечной мышцы.

Если причиной возникновения бронхита у человека являются любые аллергены, то следует сменить обстановку и по возможности предотвращать столкновения с ними. Чаще всего это фрукты и орехи, молочная продукция, комнатная пыль, шерсть животных и пыльца растений.
Даже если ваш организм силен и не подвержен заболеваниям дыхательных путей, меры предосторожности всегда повлияют только с положительной стороны. Стоит помнить, что даже пассивное курение — яркий пример одного из сильнейших раздражителей слизистой оболочки глаз, носа и дыхательных путей. Табачный дым может послужить причиной не только астмы и бронхита, но и эмфиземы легких.
Если вам по какой-либо причине нужно посетить поликлинику, но инфекционными болезнями на данный момент вы не заражены, воспользуйтесь медицинской маской, которую можно приобрести в любой аптеке.
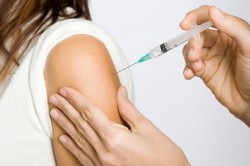
Даже в случае заболевания дыхательных путей имеет место правильный суточный рацион. Во избежание бронхита в ежедневном употреблении обязательно должен присутствовать белок. Его значение в поддержании стабильной работы иммунной системы велико. То же касается и растительных витаминов, которые содержатся в овощах и фруктах. Чай с добавлением шиповника, мелиссы или мяты хотя бы несколько раз в неделю будет полезен для всего организма.
Серьезное отношение к гигиене тела поможет предотвратить множество заболеваний, в том числе и инфекционных. Не забывайте мыть руки после посещения улицы или общественных мест. Ручки дверей, поручни в общественном транспорте и деньги — самые яркие примеры сборщиков бактерий.
В холодное время года более всего подвержены заболеванию уши и шея. В этот период шапка и шарф обязательно должны быть надеты при выходе из дома. Шея имеет тонкие ткани и практически лишена жировой прослойки.
Заботясь о своем здоровье, вы уже уменьшаете риск заболевания своих коллег и близких, с которыми находитесь в регулярном контакте.
источник
Бронхит – это воспалительное заболевание, которое развивается вследствие бактериальной, вирусной, грибковой и прочей инфекции в бронхиальном дереве и сопровождается общей интоксикацией организма, кашлем с наличием мокроты и в некоторых, особо тяжелых случаях, одышкой.
Бронхиальная астма – это хроническое заболевание бронхолегочной системы, которое характеризуется наличием обратимых приступов бронхообструкции (сужение бронхов), возникающих у предрасположенных больных и связанное с действием провоцирующих факторов.
- наследственную предрасположенность;
- физические нагрузки;
- частый прием аспирина у сенсибилизированных больных;
- аллергические реакции, связанные с попаданием аллергенов в бронхи при дыхании, это может быть пыльца, домашняя пыль, химические препараты и пр.
Бронхиальная астма характеризуется приступообразным течением. Тяжесть приступа определяется по специальной классификации:
1 степень – интермиттирующая бронхиальная астма:
Приступы обратимой бронхообструкции возникают редко, около 1 раза в неделю, обострения непродолжительные, обычно не нарушают обычный режим (сон, работа, физическая активность) дня. Симптомы (одышка, мокрота, кашель, хрипы) непродолжительны. Ночные приступы астмы не беспокоят. ОФВ1 (объем форсированного выдоха за 1 секунду) при выполнении спирометрии (метод измерения скоростных потоков воздуха, который попадает и выделяется из легких) – 80% от нормы.
2 ступень – персистирующая бронхиальная астма легкой степени тяжести:
Приступы бронхиальной астмы возникают 1 раз в неделю, но реже 1-го раза в сутки, обострения заболевания непродолжительны, но влияют на трудовую активность, аппетит и сон. Таким больным необходим больничный лист на 3–7 дней. Симптомы заболевания (кашель, мокрота, хрипы) сохраняются после приступа в течение суток. Ночная бронхообструкция возникает около 2-х раз в месяц. ОФВ1 – 80% от нормы.
3 ступень – персистирующая бронхиальная астма средней степени тяжести:
Приступы обратимой бронхообструкции возникают практически каждый день, обострения заболевания продолжительные и резко нарушают трудовую деятельность и режим дня. Таким пациентам необходим больничный лист с продолжительностью не менее 10-ти – 15-ти суток. Симптомы бронхиальной астмы (кашель, мокрота, хрипы, одышка и пр.) сохраняются в течение недели. Ночные приступы случаются чаще 1-го раза в неделю. ОФВ1 – 60 – 80% от нормы.
4 ступень – персистирующая бронхиальная астма тяжелой степени тяжести:
Приступы бронхообструкции ежедневные, обострения заболевания длительны, симптомы (кашель, хрипы, мокрота и пр.) присутствуют постоянно. Такие больные нуждаются в постоянном уходе. Ночные приступы беспокоят 2–3 раза в неделю. ОФВ1 – 60% от нормы.
В зависимости от тяжести приступов бронхиальной астмы назначается лечение бронхита, который часто может возникнуть на фоне сниженного иммунитета при основном заболевании и тем самым ухудшить общее состояние больного.
Лечение заболеваний сводится к таким целям, как:
- Предотвратить бронхообструкцию, возникающую при приступе бронхиальной астмы.
- Уменьшить степень одышки.
- Перевести сухой кашель во влажный.
- Назначить этиотропное лечение для бронхита, чтобы воздействовать на причину заболевания.
К бета-2-агонистам короткого действия относят Сальбутамол (Вентолин), Фенотерол (Беротек, Беротек-Н), Гексопреналин (Гинипрал, Ипрадол), препараты обладают ярко выраженным, но непродолжительным расслабляющим бронхи эффектом, за счет воздействия на клетки гладкомышечной ткани в стенках бронхиального дерева. Лечить бронхит данной группой препаратов нужно непосредственно во время приступа бронхиальной астмы, после нормализации состояния и устранения приступа удушья его не используют. Назначается по 1 дозе (100-200 мг) однократно.
К М-холиноблокаторам короткого действия относят Ипратропия бромид (Атровент, Иправент), Беродуал. Препараты обладают бронхолитическим действием, за счет блокирования ацетилхолина в гладкомышечных клетках, и тем самым расслабляя стенки бронхов. Для лечения бронхита при астме необходимо вдохнуть 2 дозы аэрозоля (40 мкг) однократно.
- Муколитики, для того чтобы выделилась мокрота. Назначают Амброксол по 30 мг 3 раза в сутки на протяжении 10 дней.
- Антибактериальные препараты – защищенные пенициллины, обладают широким спектром действия, который оказывает бактерицидный и бактериостатический эффект (Аугментин) по 1000 мг 2 раза в сутки. Лечение данным препаратом осуществляется на протяжении 7-ми дней.
Терапия при легкой персистирующей форме:
- Бета-2-агонисты короткого действия обладают способностью быстро устранить бронхоспазм, путем расслабления гладкомышечной мускулатуры бронхов. Лечебный эффект происходит на первой минуте приема таких препаратов в виде аэрозоля. Действие сохраняется около 30 минут – 1,5 часа. Сальбутамол (Алопрол, Саламол, Сальбен, Вентолин), Фенотерол (Беротек, Партусистен), Гексопреналин (Гинипрал, Ипрадол) назначаются, чтобы лечить приступ удушья при астме по 2 вдоха (200 мкг – 2 дозы) 1–2 раза в сутки. Лечение осуществляется только при наличии сильной одышки.
- М-холиноблокаторы короткого или длительного действия.
К М-холиноблокаторам короткого действия относят Ипратропия бромид (Антровент-Н, Ипратропиум-натив), Беродуал, которые эффективно, но на короткий период времени расширяют бронхи и нормализуют процессы оксигенации организма. Назначаются по 1–2 вдоха до 6-ти раз в сутки. Лечение данной группой препаратов происходит на протяжении недели.
К М-холиноблокаторам длительного действия относят Тиотропия бромид (Спирива, Респимат), которые обладают бронхорасширяющим действием, но, в отличие от препаратов короткого действия, расширяют бронхи постепенно, но эффект удерживают на протяжении суток. Данная лекарственная группа больше подходит для лечения, нежели для купирования приступа. Назначается по 1 капсуле 2 раза в сутки. Лечить бронхит такими препаратами при бронхиальной астме необходимо 3–5 дней и только после купирования приступа.
- Муколитики: амброксол (Флавамед, Аброл) по 30 мг 3 раза в сутки или Ацетилцистеин по 400 мг 2 раза в сутки в течение 10 дней. Мокрота при таком лечении появляется на 3–4 день приема.
- Антибактериальные препараты – фторхинолоны 2-го поколения (Офлоксацин, Ципрофлоксацин) оказывают бактерицидный эффект в отношении грамотрицательной флоры, что зачастую является причиной возникновения бронхита при астме данной степени. Лечение назначается на 7–10 дней в дозе 200 мг 2 раза в сутки.
Терапия при средней персистирующей форме:
- Бета-2-агонисты короткого и длительного действия.
К бета-2-агонистам короткого действия относят Сальбутамол (Сальгим, Сальтос, Стамло), Фенотерол (Фенотерола-натив, Беротек-Н), Гексопреналин (Гинипрал, Ипрадол) и используются для купирования приступа удушья, степень которого может усугубляться наличием бронхита. Назначается по 200 мкг (2 вдоха) до 6-ти раз в день. Лечение занимает около 7–10 дней.
К бета-2-агонистам длительного действия относят Кленбутерол, Сальметерол (Серевент), Формотерол (Атимос, Форадил). Препараты расширяют бронхи. Эффект длится на протяжении 12-ти часов. Лечить бронхит при астме данной группой препаратов следует в дозе 12 мкг (1 вдох) 2 раза в сутки. Лечение осуществляют на протяжении 7–10 дней.
- М-холиноблокаторы длительного действия — Тиотропия бромид (Спирива) при лечении бронхита используются по 1 капсуле 2 раза в сутки. Длительность приема 10 дней.
- Метилксантины – Теофиллин (Вентакс, Эуфилонг, Теотард), Аминофиллин (Эуфиллин) – препараты, которые быстро и эффективно воздействуют на стенку бронхиального дерева, и устраняют спазм. При данной степени бронхиальной астмы могут назначаться в виде таблеток или внутримышечных инъекций. Лечение бронхита осуществляют 5–10 дней.
- Муколитики: Амброксол по 75 мг 1–2 раза в сутки или Ацетилцистеин по 800 мг 1 раз в сутки до появления мокроты, затем дозу можно уменьшить.
- Антибактериальные препараты из группы макролидов (Кларитромицин, Азитромицин), обладающие бактерицидным действием в отношении внутриклеточных паразитов, которые часто являются причиной возникновения бронхита при средней степени астмы. Назначаются по 500 мг 1 раз в сутки на протяжении 3–7 дней.
Терапия при тяжелой персистирующей форме:
- Бета-2-агонисты короткого и длительного действия.
К бета-2-агонистам короткого действия относят Сальбутамол (Саламол, Волмакс, Вентолин, Цибутол), Фенотерол (Беротек, Партусистен), Гексопреналин (Гинипрал, Ипрадол) назначаются по 2 дозы (2 вдоха) 6 раз в сутки. Лечить бронхит при астме данной степени тяжести такими препаратами необходимо не менее 10-ти дней.
К бета-2-агонистам длительного действия относят Кленбутерол, Сальметерол (Серевент), Формотерол (Оксис, Формотерол-натив). Лечение назначается по 24 мкг (2 дозы) 2 раза в сутки длительно.
- М-холиноблокаторы длительного действия — Тиотропия бромид (Спирива) принимаются постоянно, а на фоне бронхита дозировка и кратность приема может быть увеличена.
- Метилксантины – Теофиллин (Теостат, Тэопек, Диффумал), Аминофиллин (Эуфиллин) назначаются только в виде внутривенных инъекций на протяжении первых 3-х – 5-ти дней.
- Муколитики: Лазолван 1,0 внутримышечно 10 дней.
- Антибактериальые препарты – респираторные фторхинолоны (Лефлок, Локсоф) – антибиотики резерва, назначаются в исключительно тяжелых случаях заболевания по 500 мг 1 раз в сутки или внутривенно капельно 1 раз в сутки.
Физиотерапевтическое, народное лечение или лечение ингаляциями, аромамаслами и даже дыхательная гимнастика могут спровоцировать приступ бронхиальной астмы, так что лучшее лечение такого заболевания, как бронхит, который протекает на фоне астмы, лечить только медикаментозными средствами.
В данной статье предложено только рекомендованное лечение в качестве ознакомления. При возникновении комбинации таких заболеваний следует обратиться к вашему лечащему врачу, который индивидуально подберет нужные препараты и определит дозировку и кратность приема.
источник