Как понять, что у ребенка астма?
Для постановки диагноза бронхиальная астма у ребенка недостаточно только симптомов. Необходимо провести дополнительные обследования для исключения другой патологии, вызывающей дыхательную недостаточность.
История болезни и жалобы: Родители сообщают врачу обо всех эпизодах затрудненного дыхания, которые они наблюдали у ребенка. Выясняется, есть ли астма у родственников, наличие аллергии, заболевания легких. Важно дать врачу наиболее полную информацию и правильно описать симптомы (кашель, свистящее дыхание, боль или ощущение сжатия в груди), отметить, когда и как часто проявляются эти симптомы.
Функция легких и астма у новорожденных пока еще недостаточно изучены. Ученые считают, что если у ребенка 3 и более случаев свистящего дыхания ( при ОРВИ), то шансы заболеть астмой составляют 50 на 50. В случае же если родственники больны астмой, ребенок контактирует с курильщиком либо подвергается воздействию других факторов риска, то вероятность заболеть астмой значительно повышается.
Вопрос лечения астмы является достаточно спорным, поскольку на протяжении долгого времени врачи-пульмонологи исследуют возможность излечить недуг полностью. Однако систематический контроль и постоянное наблюдение дают возможность вести полноценный образ жизни. Несмотря на то, что астматическое состояние нельзя полностью излечить, астматику придется принимать лекарственные препараты на протяжении всей жизни, чтобы уберечься от приступов удушья.
Специалисты долгое время выясняли основные причины, и, как оказалось, их достаточно много. Но одной из главных первопричин является скопление слизистой жидкости в дыхательных путях, в результате чего возникает воспаление слизистых тканей. По мере кратковременных спазм развивается бронхит и приступы удушья.
Внимание! Приступ астмы отличается от типичного приступа удушья затруднительным выдохом.
Основные причины возникновения астмы
При диагностированном бронхите пациентам очень трудно вдыхать воздух, в то время, как астматики страдают от трудностей выдыхания. Но не стоит забывать, что астма развивается не только вследствие воспалительных процессов (несвоевременному лечению бронхитов), но и по наследственному фактору. При этом длительный период недуг может не проявлять себя, и только под воздействием ряда аллергенов, симптоматика активизируется:
- цветочная пыльца;
- лекарственные средства;
- скопившаяся домашняя пыль;
- аллергическая реакция на домашних питомцев;
- микробы и бактерии;
- частицы механического происхождения.
Воспалительные процессы и раздражители астмы
Нужно обратить внимание, что бесконтрольный прием медикаментов в процессе лечения вирусно-респираторных недугов достаточно сильно ослабляет иммунитет, вследствие чего развивается аллергическая астма.
Ярко выраженной симптоматикой является приступ удушья. При этом удушье проявляется очень часто. Начало симптоматики характеризуется кашлеобразными приступами с одышкой. Появляются слизистые выделения. После у пациента наблюдаются различные степени удушья – от легкой до тяжелой. Данные состояния обязательно сопровождаются слизистыми выделениями из носовых ходов, частым чиханием и кашлем с выраженным похрипыванием. Во время приступа больному очень важно принять удобное положение. Лучше всего присесть на корточки и руками опереться на стул или другой устойчивый предмет.
Что такое астма и как она возникает
Совет! Когда начинается приступ важно помнить, что грудную клетку необходимо держать расправленной. Только в таком положении будет облегченным затрудненный астматический выдох.
В конце приступа наблюдается отхождение мокрот. Тяжелая степень характеризуется астматическим состоянием, для которого характерно острое удушье. Состояние пациента заметно ухудшается: чувствует недомогание, учащается пульс, АД повышается.
Внимание! Если во время астматического приступа удушья своевременно не вызвать скорую либо не оказать необходимой медицинской помощи, то больной может погибнуть от дыхательной недостаточности.
Бронхи при приступе астмы
По факту приступов у пациента наблюдаются следующие симптомы:
- Депрессивность.
- Апатичность.
- Сонливость и вялость общего состояния.
В зависимости от клинической картины каждого больного схема лечения составляется специалистом в индивидуальном порядке. Поэтому процесс лечения будет состоять из пошаговых действий. При этом на каждом этапе лечения должна быть непосредственная участь лечения. Период реабилитации также заверяется пульмонологом, отмечая положительную динамику.
Итак, схема лечения предусматривает два блока лекарственных препаратов. Первый направлен на устранение астмы, как недуга, а второй – на блокировку приступов удушья (именно они препятствуют нормальной жизнедеятельности).
Справка! Прием кромонов способствует уменьшению размеров бронхов, замедляя синтезирование тучных клеток. Но не следует забывать, что кромоновая кислота используется только в комплексе основного курса терапии, а в моменты обострения ее прием категорические противопоказан.
Принципы лечения бронхиальной астмы
Список эффективных лекарственных средств для лечения астмы:
Таким образом, вылечить окончательно астму не представляется возможным, однако при грамотно подобранной терапии можно стабилизировать состояние и минимизировать приступы удушья.
Как жить с приступами астматического состояния расскажут видеоролики.
Контролируемый прием препаратов способен привести пациента к нормальной жизнедеятельности. Главными правилами при возникновении астмы является срочный отказ от вредных привычек ( таких, как табакокурение ) и ограничение от каких-либо аллергенов, способных спровоцировать приступ удушья.
Основная причина возникновения бронхиальной астмы — курение
Основными средствами в борьбе с астмой остаются гормональные препараты (помогают снять спазмы и блокируют удушье). Поэтому такая категория медикаментов принимается астматиками на постоянной основе.
Это важно! Чтобы иметь возможность снизить дозировку гормонального препарата, следует пройти полугодовой курс интенсивной терапии.
Вызывает ли зависимость прием гормональных препаратов и нужно ли переходить после этого на более сильные лекарственные средства?
Первое, на что нужно обратить внимание – гормональные средства не вызывают зависимость, они только устраняют воспалительный процесс; приступы удушья отмечаются намного реже. Поэтому при положительной клинической картине, напротив, возможен переход на облегченную систему медикаментов.
Приступ бронхиальной астмы
Может ли помочь дыхательная гимнастика при астме?
Да, гимнастика дыхательных путей показана для улучшения состояния пациента. Однако эффективность наблюдается только при применении на начальных стадиях астмы.
Существуют ли какие-либо профилактические мероприятия?
В первую очередь следует отказаться от курения, поскольку среди астматиков наибольшее количество людей, прежде страдающих данной зависимостью. Обязательно наблюдаться людям, что регулярно страдают сезонными аллергиями. Положительным воздействием на органы дыхания, обладает физиотерапия. Также не следует забывать о здоровом образе жизни и поддержании уровня иммунитета.
Возможно ли лечение народной медициной?
Астма является достаточно серьезным заболеванием, от которого человек может умереть (в случае несвоевременно оказанной помощи), поэтому применение народных средств может быть только, как вспомогательная терапия в комплексе с основным курсом лечения. В противном случае без медикаментозной поддержки можно только усугубить состояние.
Первые упоминания о ней встречаются в трудах древних врачей, в художественных произведениях (поэмах Гомера).
Тогда любую патологию, связанную с удушьем и проблемами с вдохом или выдохом называли астмой. В 17-м веке болезнь была выделена в отдельную категорию и впервые связана с реакцией организма на внешние раздражители (запахи, пыль).
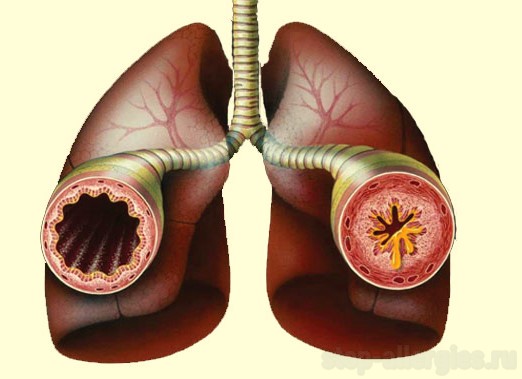
У этой болезни сложные и неоднозначные механизмы возникновения. К вызывающим факторам относят: наследственность, профессиональные вредности, плохую экологическую обстановку, применение синтетических моющих средств, особенно аэрозолей, несбалансированность питания с преобладанием белков, жиров, очищенных углеводов. Изучается роль микроорганизмов в развитии патологии.
Выделяют четыре степени астмы.
I — Приступы возникают менее одного раза в неделю, длятся недолго, ночные эпизоды происходят не чаще двух раз в месяц.
II — Симптомы проявляются чаще одного раза в 7 дней, но менее 1 раза в день. Возможно ослабление физической активности, расстройства сна пациента. Ночные эпизоды наблюдаются два раза в месяц и чаще.
III — Характеризуется практически ежедневными приступами. Отмечается снижение физической активности, ухудшение сна. Возникновение ночных приступов более 1 раза в 7 дней.
IV — Приступы происходят каждый день, сильно нарушен сон из-за частых ночных эпизодов, также значительно ограничена физическая активность.
Доктор ставит диагноз, руководствуясь имеющимися у пациента приступами удушья с вынужденным выпрямленным положением тела, кашлем с хрипами свистящего характера, одышкой, ощущением тяжести в грудной клетке. Характерные приступы развиваются после влияния пускового фактора (триггера). Им может стать пыль, газ, дым, вещество с резким запахом. А также физическая активность, кожный эпителий домашних животных, микроскопические грибки, холод, стресс, лекарства (аспирин, НПВС). В конце приступа может наблюдаться боль в нижних отделах грудной клетки, отделение небольшого количества мокроты стекловидного характера.
Для изучения функции внешнего дыхания применяют спирометрию и пикфлоуметрию, также назначаются лабораторные анализы мокроты и крови, определение концентрации иммуноглобулина Е (Ig E). Проводят аллергологические пробы (кожные, ингаляционные и иные). Иногда для исключения других болезней легких и сердца делают рентгенографию грудной клетки или КТ.
Терапия бронхиальной астмы комплексная, проводится в двух направлениях: базисное и “скоропомощное”. Первое нормализует состояние бронхов, снижает их реактивность на внешние и внутренние стимулы. Второе же является симптоматическим и снимает приступы удушья, то есть борется с закупоркой бронхов.
Для основного (базисного) лечения используют лекарственные средства группы кромонов (недокромил натрия, кромогликат натрия), ингаляционные глюкортикоиды (Бенакорт, Фликсотид, Асмонекс, Беклазон Эко). При неэффективности этой группы препаратов назначают системные глюкокортикоиды (Преднизолон, Гидрокортизон) внутрь непродолжительными курсами. Также применяются антилейкотриены (Зафирлукаст, Сингуляр), моноклональные антитела к Ig E (Клонар).
Существуют комбинированные препараты с высокой эффективностью, содержащие глюкокортикоиды и ß-адреномиметики (Тимбикорд, Серетид).
Вспомогательные средства: отхаркивающие, облегчающие отхождение мокроты, и антибиотики (в случае бактериальных осложнений).
Для борьбы с астматическими приступами созданы препараты, содержащие ß-адреномиметики (сальбутамол, фенотерол, формотерол, тербуталин). Они стимулируют ß-адренорецепторы, в результате чего гладкие мышцы бронхов расслабляются. Их выпускают в форме аэрозолей в ингаляторах, таким образом, лечебное вещество быстро доставляется в воспалительный очаг. Ксантины (теофиллин и эуфиллин) сейчас почти не применяются при приступах, только в случае отсутствия других лекарств.
Применяют настои лечебных трав (легочные сборы). Отмечено, что на восстановление слизистой оболочки бронхиального дерева хорошо влияют такие травы, как багульник, крапива, душица, мать-и-мачеха, мята перечная, чабрец. Для лечения также используются сосновые почки, листья подорожника, цветы шиповника, корень девясила, одуванчика, пыльца ржи или измельченные цветущие колосья ее, трава череды, сухие листья эвкалипта.
Некоторые травы принимают в виде настоек на спирту, отваров. Их употребляют внутрь не менее двух раз в день. Курс лечения длительный, обычно с перерывами. Другие лекарственные растения применяются в виде горячих отваров ингаляционно. Такой же способ введения вещества в организм используют, сжигая лекарственные травы и вдыхая получившийся дым.
Эффективен общий массаж и дыхательная гимнастика. Так, например, есть упражнение, о котором хорошо отзываются пациенты, это надувание воздушных шариков, по 10-20 минут ежедневно.
Успешно применяется водолечение (ванны для ног), лечение ароматическими маслами, точечный массаж.
Профилактики самой болезни не существует, это связано с большим количеством вызывающих факторов и сложным патогенезом. Отказ от курения, избегание известных аллергенов, профилактика гриппа, применение фильтров для воздуха — все это способы удаления факторов риска, снижающие частоту и выраженность приступов.
– Пациенту нужно принять удобную облегчающую дыхание позу. Обеспечить доступ свежего воздуха, открыв окно. Постараться расслабиться, использовать ингаляционный препарат (ß-адреномиметик). Применение его более двух раз с интервалом в 10 минут нецелесообразно и может вызвать побочные эффекты. Если улучшения не наступает, нужно вызвать скорую помощь.
– По причине возникновения болезнь делят на экзогенную (аллергическую) и эндогенную (инфекционно-зависимую). Для первого типа характерна предрасположенность к аллергиям и наличие других проявлений излишней реактивности организма (риниты, дерматиты) как у пациента, так и у его родных. Также именно в этих случаях триггерами становятся внешние аллергены.
– Нет. Это хроническая болезнь, можно только контролировать качество жизни пациента путем подбора адекватной терапии.
– Могут в случае развития астмастатуса. Это затяжной приступ, неустранимый бронхолитиками, последствиями в отсутствие терапии становятся тяжелые нарушения дыхания, кома и смерть.
– У них отмечается заболеваемость бронхиальной астмой, и у большинства из них течение легкое, а прогноз благоприятен. Обычно после полового созревания диагноз астмы снимается, поскольку характерные проявления исчезают. Могут оставаться только небольшие иммунные отклонения и нарушения легочных функций. Отмечены редкие случаи изначально тяжелого течения астмы у подростков.
– На данный момент люди с данным диагнозом к военной службе не призываются.
Таким образом, бронхиальная астма — это болезнь с хроническим течением, вылечить которую полностью невозможно, но которая может пройти сама в конце периода полового созревания. Взрослым людям для того, чтобы бороться с ней, необходимо кардинально менять образ жизни, принимать медикаменты. Но при соблюдении всех условий качество вашей жизни останется на высоте. Никогда не отчаивайтесь!
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу » Москва без аллергии«. В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
источник
Бронхиальная астма — одно из самых распространённых хронических заболеваний: в мире, по данным ВОЗ, от него страдают не менее 300 млн человек. Астма собирает вокруг себя множество мифов и суждений, и наиболее частые из них прокомментировал Сергей Бабак, профессор, д.м.н., врач-пульмонолог Центра респираторной медицины.
- Астма — детское заболевание и ее часто «перерастают».
Примерно в 90% случаев астма начинается с детского возраста. В период созревания организма она может никак себя не проявлять, но это не означает, что болезнь отступила. В более старшем возрасте астма может снова дать о себе знать при тяжёлой пневмонии, выраженном стрессе, после родов или в период угасания фертильной функции у женщин. Внезапные проявления астмы в 45–50 лет чаще всего означают, что человек был астматиком с детства.
Редко, примерно в 10% случаев, астма развивается в зрелом и пожилом возрасте — после 65–70 лет. У пациентов накапливаются изменения ответа бронхов на внешнюю среду, которые со временем могут привести к развитию заболевания.
- Без аллергии астмы не бывает.
Такой стереотип возник не случайно: чаще всего астма действительно возникает на фоне аллергии. Однако врачи выделяют пять клинических фенотипов бронхиальной астмы, и только один из них аллергический. Например, астма, которая развивается в зрелом возрасте — это не аллергическая астма.
- Астма — психосоматическое заболевание.
Астма — гетерогенное заболевание, она может вызываться разными воздействиями. Речь идет о значительном сужении дыхательных путей, которое устраняется спонтанно или под влиянием лечения. Психосоматическими заболеваниями занимаются психологи, неврологи, психиатры. Астму эти врачи не лечат, с ней работают аллергологи и пульмонологи.
- Астма — последствие частых простуд и недолеченных бронхитов.
При частых простудах развивается другое заболевание — хроническая обструктивная болезнь лёгких (ХОБЛ). А астма чаще возникает на фоне аллергии, которая переключилась на бронхи.
В редких случаях частые и недолеченные простуды запускают сложный рецепторный механизм, и возникает так называемая астма физического усилия. В этом случае пациент сталкивается с затруднённым дыханием и кашлем при физических нагрузках.
- Астма — наследственная болезнь.
Астма наследуется от ближайших родственников — то есть напрямую от родителей, не через поколения. Если родители астматики, то вероятность, что у ребёнка будет такой же диагноз, превышает 90%. Интересно, что эта статистика касается в основном первого ребёнка. У второго и последующих детей астмы может не быть. Однозначного объяснения этому явлению пока нет.
- Препараты, которые необходимо принимать пациентам с астмой, вызывают привыкание, так что лучше обходиться без них.
Без лекарства лечение астмы невозможно. Во-первых, препарат, который купирует приступ удушья, даёт астматикам ощущение безопасности. Когда такая уверенность есть, спазм скорее всего не случится, а если и случится, то пациент сможет с ним справиться. Во-вторых, лекарство от астмы необходимо, чтобы контролировать заболевание и не давать ему усиливаться в ответ на внешние факторы.
Препараты от астмы не вызывают привыкания. Они безопасны для пациента, не попадают в кровь и не влияют на внутренние органы, потому что действуют локально в дыхательных путях, куда доставляются с помощью специальных устройств. Это очень важный технологический момент: правильно подобранное лекарство в неправильном ингаляторе не окажет никакого эффекта. Ингаляторы выпускают и крупные глобальные медицинские компании, такие, как Philips Respironics, и более мелкие локальные производители. Такие приборы позволяют быстрее вводить лекарство и сокращают время процедуры.
- Если пациент пользуется ингалятором, значит, лечение астмы под контролем
Как показывает практика лечения астмы, недостаточно разработать действующее вещество и поместить его в ингалятор: врач должен подобрать подходящее для пациента устройство и обучить им пользоваться.
Ингаляторы бывают несколько типов – наиболее распространенными являются порошковые и небулайзеры. Порошковый подходит только пациентам, которые самостоятельно могут сделать сильный вдох, иначе лекарство осядет во рту и не попадёт в дыхательные пути. Поэтому тем, кто не может контролировать силу вдоха (ослабленные, пожилые люди, дети и т.д.) необходима другая технология — небулайзер. В нём используются жидкие лекарства, которые превращаются в облачко мелкодисперсных частиц. Для многих категорий пациентов небулайзер становится приоритетным, а иногда и единственным способом приёма лекарства.
- Вылечить астму нельзя.
Есть бытовое значение слова «вылечить», а есть медицинское. В бытовом смысле вылечить — значит избавить от болезни навсегда. Обычно это касается острых заболеваний: простуд, пневмонии и т.д. — они приходят и уходят. Но для хронических заболеваний такое понимание некорректно.
Вопрос лечения хронических заболеваний с медицинской точки зрения сводится к созданию условий, в которых пациент по своим возможностям, продолжительности жизни, ощущениям от жизни не уступает человеку без такого же диагноза.
В бытовом смысле астму вылечить нельзя — она никуда не уйдёт. Но с медицинской точки зрения можно — подобрать лекарство для регулярного приёма, которое будет блокировать воспаление и предупреждать приступы удушья. Тогда пациент сможет находиться в любой среде, заниматься любой физической активностью наравне со здоровыми людьми.
источник
Вполне возможно, ваш «хронический бронхит», аллергия или частые простуды — это и есть астма. Просто еще не диагностированная. Вообще в мире, по данным ВОЗ, астмой страдает 235 миллионов человек. То есть примерно 5% населения земного шара.
Отечественная система здравоохранения (особенно в «бесплатной» своей части) до сих пор работает так, чтобы не портить статистику. И поэтому официальный диагноз «бронхиальная астма» получают примерно двое из десяти действительно болеющих. Пока вы однажды не упадете с приступом удушья, участковый терапевт будет лечить вас от бронхита. Почему-то многие врачи свято убеждены: если нет удушья, значит, нет и астмы.
Антон Родионов, к.м.н, доцент кафедры факультетской терапии №1 Первого МГМУ им. Сеченова, автор книги «Лекарства: как выбрать нужный и безопасный препарат» объясняет, почему бессмысленно лечиться «от бронхита» по 6 месяцев в году.
Как заподозрить астму у себя
Многие полагают, что бронхиальная астма — это болезнь, которая обязательно проявляется приступами удушья. Это очень досадное заблуждение. Самый частый симптом астмы — это хронический сухой или малопродуктивный кашель, который возникает чаще ночью или после контакта с аллергеном.
Давайте перечислим признаки, которые встречаются у пациентов с бронхиальной астмой. Чем больше таких признаков, тем выше вероятность, что у вас именно астма, а не что-нибудь еще:
- У вас отягощенная наследственность — кто-то из родных аллергик или страдает астмой.
- У вас аллергия — все равно на что и все равно в какой форме (кожная сыпь от апельсинов или насморк от книг).
- У всех кашель при простуде проходит за неделю, а вы после каждого ОРВИ кашляете месяц и больше, причем ни антибиотики, ни отхаркивающие препараты не помогают.
- Вы просыпаетесь по ночам из-за сухого кашля или просто из-за того, что душно.
- Физическая нагрузка или выход на мороз вызывают приступы кашля или затруднение дыхания. Возможно, речь идет о холодовой астме или астме физического усилия.
Если вы узнали себя по этому описанию, обратитесь к врачу для обследования. Для обследования, а не просто «послушать»!
Признаны два метода диагностики: спирометрия (исследование функции внешнего дыхания) и выявление маркеров аллергии — эозинофилов — в мокроте. Но и эти исследования интерпретировать не так уж просто.
Если сделать спирометрию в момент обострения, то прибор покажет сужение бронхов (бронхиальную обструкцию), затем надо вдохнуть бронхорасширяющий препарат через ингалятор и повторить исследование через 20-30 минут. Если проходимость бронхов увеличилась, значит, можно ставить диагноз астмы.
Спирометрия без бронхорасширяющих препаратов большого смысла не имеет. Как, собственно, и измерение вне приступа или обострения болезни. Если у вас, например, ухудшения возникают по ночам, а днем вам дышится хорошо, то спирометрия ничего не покажет. Надо бы повторить исследование в другой ситуации, провести «провокационную пробу» (в России ее практически не делают) или ориентироваться на другие критерии.
Выявление в мокроте эозинофилов — это очень важный диагностический критерий. Но если нет мокроты, то и анализ невозможен.
Тогда остается еще один хороший аргумент для постановки диагноза — пробное лечение бронхорасширяющим препаратом. Врач может порекомендовать пациенту ингаляции бронходилататоров (сальбутамол, фенотерол) в момент затруднения дыхания или приступа кашля. Если помогает, то диагноз астмы становится весьма вероятным.
Астма физического усилия — особая ситуация. Тут диагноз просто подтверждается: делается эргоспирометрия — оценка функции внешнего дыхания (ФВД) под физической нагрузкой.
источник
Излечима ли бронхиальная астма?
Бронхиальная астма — хроническое заболевание, требующая постоянного контроля и лечения. Можно сказать, что она неизлечима, но хорошо контролируется. Это значит, что с помощью лекарств можно жить практически без приступов удушья и быть в состоянии делать все тоже, что и здоровые. Вот только встреч со своими «виновными» аллергенами надо избегать. Да и курения тоже.
Зачем «дышать гормонами», когда нет приступов удушья?
Ингаляционные гормональные препараты предназначены не для снятия приступа удушья, а для основного (базисного) лечения бронхиальной астмы, и должны приниматься регулярно. Решение об уменьшении дозы принимается через 3-6 месяцев успешного лечения.
Как скоро можно уменьшать дозы, если уже стало легче?
Если контроль бронхиальной астмы сохраняется в течение 3-6 месяцев, возможно уменьшение доз поддерживающей терапии. Решите этот вопрос вместе с Вашим врачом. Только учтите, что контроль астмы — это намного больше, чем «стало полегче».
Возникает ли привыкание к ингаляционным гормональным препаратам? Не придется ли со временем принимать все более сильные лекарства?
Все обстоит как раз наоборот. Если Вы получаете современные ингаляционные гормональные препараты, то аллергическое воспаление в бронхах начинает стихать, а значит, и проявлений бронхиальной астмы становится меньше. Так что при регулярном лечении дозы препаратов постепенно уменьшаются, и, со временем возможен переход на «менее сильные препараты».
Что такое пикфлоуметр и для чего он служит?
Пикфлоуметр служит для измерения пиковой скорости выдоха. Применяется этот метод при любых обструктивных заболеваниях легких, но при бронхиальной астме этот метод имеет особое значение. Его значение можно сравнить с контролем артериального давления при гипертонической болезни или глюкозы крови («сахара») при сахарном диабете. Он используется как в кабинете врача, так для самоконтроля. Измеряют пиковую скорость выдоха (ПСВ) для того, чтобы установить диагноз, определить степень тяжести заболевания, степень контроля астмы, эффективность лечения. С помощью этого метода можно заранее предвидеть надвигающееся обострение. Используется он и для диагностики профессиональной астмы и для установления других провоцирующих факторов. На показания ПСВ ориентируются при составлении плана действий при астме.
Что такое аспириновая триада?
Аспириновой триадой называется сочетание бронхиальной астмы с поллипозным риносинуситом и непереносимостью нестероидных противовоспалительных средств (обезболивающих, жаропонижающих и противовоспалительных препаратов). Иногда выявляются не все компоненты аспириновой триады.
Мне 19 лет, я не пью, не курю, но я болею уже год. У меня бронхиальная астма. Но я все-таки надеюсь: может быть, это просто бронхит?
Диагноз бронхиальной астмы отнюдь не приговор. Если человек правильно и регулярно лечится, он может вести обычную нормальную жизнь, заниматься спортом, создавать семью и т.д. А хроническим обструктивным бронхитом, вообще-то, болеют люди более старшего возраста, курившие в течение многих лет, и лечить их труднее. А «просто бронхитом» по году не болеют.
У меня аллергическая астма, но при обследовании не выявлена аллергия на животных. Можно ли мне держать кошку?
Если у Вас нет кошки, то лучше и не заводите ее. Вероятность развития аллергии в будущем слишком велика. Если же она уже живет в доме, лучше не пускать ее в спальню, тем более в постель. Но нужно ли немедленно избавляться от нее? Если у Вас нет аллергии на эпидермис кошки или других животных, клеща домашней пыли, бытовые аллергены, то, пожалуй, такой необходимости нет. Во всяком случае, ориентируйтесь не только на отрицательные результаты тестов, но и на Ваше реальное самочувствие.
У меня уже несколько лет не было приступов удушья. Значит ли это, что моя астма прошла?
Нет, не следует считать, что болезнь прошла, и что можно снова без последствий окружить себя аллергенами. В классификации бронхиальной астмы по степени тяжести выделяется легкая интермиттирующая астма. У таких больных достаточно редкие симптомы и все показатели функции легких в норме, а обострения короткие и нетяжелые. Как правило, это люди, сенсибилизированные к какому-либо одному (или немногим) видам аллергенов, с которыми они встречаются достаточно редко.
Мне уже делали функцию внешнего дыхания, но врач сказал, что надо сделать еще и пробу с препаратом, расширяющим бронхи. Зачем?
Очень важно не только определить параметры функции внешнего дыхания, но и узнать, насколько обратимы их изменения. Например, признаки обструкции выявляются и при бронхиальной астме, и при хронической обструктивной болезни легких, но для астмы характерна их обратимость, а при ХОБЛ они необратимы или мало обратимы. Поэтому пациенту повторяют исследование после ингаляции бронхорасширяющего препарата.
У меня всегда с собой ингалятор, снимающий приступы удушья. Он хорошо мне помогает. Почему же врачи говорят, что мне нельзя пользоваться только им, а нужны какие-то еще лекарства?
Бронхиальная астма — хроническое воспалительное заболевание, при котором в бронхах развивается особое аллергическое воспаление. Оно выявляется даже тогда, когда приступов удушья нет. Для его лечения назначают регулярно применять препараты базисной (основной терапии): ингаляционные гормональные препараты, бронхолитики длительного действия, кромоны, антагонисты лейкотриенов. А цель лечения состоит в том, чтобы приступов не было вообще, и Вы могли бы жить как здоровый человек, без ограничений в физической нагрузке и занятиях спортом, без обострений.
Кардиолог выписал мне лекарство от сердца, а пульмонолог его отменил. Как быть?
Такое случается. Многие лекарства, используемые в кардиологии, вредны при заболеваниях бронхов. Как правило, речь идет о двух классах препаратов: b-блокаторах и ингибиторах ангиотензин-превращающего фермента. Первые способны вызвать спазм бронхов, вторые — кашель. Что же делать? В идеале — устроить консилиум, т.е. сделать так, чтобы врачи двух специальностей вместе выработали для Вас терапию. Если же это не получается, просто подойдите к кардиологу и попросите назначить другое лекарство с учетом рекомендаций пульмонолога.
У меня бронхиальная астма, и лечение мне помогает, вот только стал хрипнуть голос. Что делать?
Если Вы пользуетесь дозированным аэрозольным ингалятором, Вам необходим спейсер, специальное устройство для облегчения ингаляций. В нем оседают крупные частицы, которые в его отсутствие оседали бы во рту, глотке и трахее. По форме спейсеры бывают разными, некоторые из них универсальны, другие подходят только к определенным ингаляторам, поэтому, выбирая спейсер, возьмите с собой список назначенных Вам препаратов (лучше с указанием выпускающей их фирмы) или сами аэрозольные баллончики. Не забывайте полоскать рот после ингаляции (эту воду потом надо выплюнуть). Иногда помогает смена препарата. Если Вам назначено лекарство, которое можно применять 1-2 раза в день, то охриплость голоса возникает реже, чем при тех, которые требуют приема 4 раза в день.
У моего сына астма. Врач говорит, что нужно ингалировать гормоны. А мне страшно: вдруг он перестанет расти?
В Швеции врачи в течение 11 лет наблюдали детей, принимающих ингаляционные гормоны, и выяснили, что все они выросли до того роста, который можно было ожидать с учетом роста членов их семьи. Эти дети получали будесонид (Пульмикорт). Что касается остальных гормонов, то столь масштабных исследований по ним не проводилось, но известно, что все ингаляционные гормоны влияют на рост ребенка значительно меньше, чем плохо контролируемая астма. Задыхающийся, не могущий достаточно ходить и бегать, плохо спящий ребенок отстает в росте от своих сверстников. А когда под действием ингаляционных гормонов болезнь отступает, он начинает расти. Кроме того, недостаточное лечение бронхиальной астмы может привести к обострению, которое потребует гормонов в таблетках. А уж они куда больше влияют на рост.
У моего ребенка нашли бронхиальную астму. Значит, у него плохой иммунитет? Как его поднять?
Аллергия и «плохой иммунитет» — не одно и то же. Важно правильно лечить бронхиальную астму, постараться установить провоцирующие факторы и аллергены, в дальнейшем избегать с ними контакта.
Мой сын хочет заниматься спортом, но у него бронхиальная астма. Какой вид спорта ему можно посоветовать?
Если бронхиальная астма под хорошим контролем, человек может заниматься спортом, практически любым, кроме тех видов, где он будет сталкиваться со своими провоцирующими факторами. Например, при аллергии на перхоть лошади нельзя заниматься конным спортом, следует избегать пребывания в запыленном помещении. При посещении бассейна надо выбирать те, в которых вода не хлорируется, а очищается иным способом.
С тех пор, как у моего ребенка астма, я очень боюсь, что он может простудиться, и снова начнутся приступы, больницы… Как можно закаливать ребенка с бронхиальной астмой?
Как правило, традиционное закаливание по щадящей методике с медленным понижением температуры воды неэффективно. Наибольшие результаты получены при методике обливания холодной водой. Начинают такое закаливание «сразу, быстро, вдруг», и это должен быть не душ, а вода из ведра или из таза. Если Вы сами не знакомы с этой методикой, Вам лучше найти инструктора. Посоветуйтесь с Вашим врачом. Прочитать об этом можно в журнале «Астма и аллергия» за 1998 год, №3, стр.6 (Княжеская Н.П., статья «Сразу быстро, вдруг»), или за 2000 год, №2, стр.14-15 (Анна Надеждина, статья «За что больные ценят ведро и тазик»).
Почему все время говорят об ингаляторах? Можно ли астму лечить таблетками?
Иногда. Есть лекарства в таблетках, которые можно применять для лечения бронхиальной астмы, но все они относятся к препаратам «второй линии» просто потому, что ингалятор эффективнее. Когда Вы пользуетесь ингалятором, лекарство попадает непосредственно в больные бронхи, оно действует быстро, и концентрация лекарства самая высокая именно там, где оно и нужно. А действие на другие системы организма минимально. Кроме того, многие лекарства вообще нельзя применять другим способом.
Раньше я пользовался астмопентом, а сейчас врач говорит, что мне нужен вентолин. Зачем менять испытанное лекарство?
Какое бы заболевание не лечили, всегда стараются найти такое лекарство, которое хорошо помогало бы при этой болезни, но при этом как можно меньше влияло бы на остальные органы. Сейчас существуют ингаляторы, которые преимущественно влияют на бронхи. Их называют «селективными». Действующее начало вентолина, сальбутамол, относится к «золотым стандартам» ингаляционной терапии. Есть и другие селективные бронхолитики. А когда-то были только астмопент и новодрин, которые не были селективными и действовали на бронхи и на сердечно-сосудистую систему практически одинаково сильно. А это было нежелательно…
Почему так легко купить интал, и так трудно найти спинхалер?
Как ни печально, это действительно так. Узнать о наличии спинхалера в продаже можно через центральную справочную или на сайтах электронных аптек. Если же купить его не удается, обратитесь к Вашему врачу, и он выпишет Вам другой препарат группы кромонов, не требующий спинхалера, например, кропоз или тайлед.
Если у меня аллергическая астма, то почему же она обостряется от каждой простуды? Или она на самом деле инфекционная?
Вирусные инфекции вполне способны вызывать обострение аллергической бронхиальной астмы, во-первых, потому, что вызывают слущивание эпидермиса (внутренней выстилки бронхов), облегчая проникновение аллергенов, а также и с помощью других, более сложных механизмов.
Можно ли пользоваться небулайзером для повседневной терапии, а не только во время обострения астмы?
Небулайзер предназначен для лечения обострений. Для повседневной терапии дозы лекарств, применяемых при обострении, будут слишком велики. Иногда небулайзер используют для плановой терапии у очень маленьких детей и у очень ослабленных больных.
У моего небулайзера есть и маска и мундштук. Что лучше?
Если Вы в состоянии дышать через мундштук, то лучше пользоваться именно им, т.к. применение маски уменьшает эффективность лечения: часть препарата осаждается на лице.
Врач выписал мне порошковый ингалятор. Нужно ли мне будет дышать им через спейсер?
Нет. Порошковыми ингаляторами нельзя дышать через спейсер.
Мне выписали гормональный ингалятор. Но у меня такое чувство, что он мне совсем не помогает…
Гормональный ингалятор служит не для облегчения приступа удушья, а для базисной терапии бронхиальной астмы. Действие его проявляется постепенно, и это не всегда можно заметить сразу. Показания пикфлоуметра помогут Вам разобраться в том, что происходит. При необходимости повторно обратитесь к врачу. Прежде всего, надо убедиться, что у Вас правильная ингаляционная техника: с этим бывают проблемы даже у пациентов «со стажем». Проверить правильность проведения ингаляции можно у Вашего врача, и этому обучают на занятиях «астма-школ».
У меня недавно обнаружили астму, и сразу назначили гормональный ингалятор. Не рановато ли?
Чем раньше начато лечение бронхиальной астмы, тем оно эффективнее. Не стоит дожидаться, пока заболевание приобретет тяжелое течение. Ингаляционные гормональные препараты являются самыми эффективными средствами базисной терапии бронхиальной астмы. Они подавляют аллергическое воспаление в стенке бронха, и это приводит к стиханию проявлений заболевания. То, какие препараты и в каких дозах будут назначены, определяется степенью тяжести самого заболевания. При этом лучше сразу назначить высокоэффективную терапию и более высокие дозы, а потом, по мере улучшения состояния, снижать дозы, чем сначала выбрать самый «слабый» из возможных препаратов, а потом повышать дозы из-за обострений и недостаточного эффекта.
Почему врач утверждает, что нельзя дышать гидрокортизоном через небулайзер? В книжечке, которую мне выдали вместе с прибором, написано, что можно…
Ваш врач прав. Технически возможно провести ингаляцию гидрокортизона или других системных гормонов через небулайзер, но действовать они будут таким же образом, как если бы Вы их ввели себе в вену, и будут иметь те же побочные действия. На данный момент имеется только один ингаляционный гормон местного (топического), а не системного действия, специально разработанный для применения через небулайзер. Это Пульмикорт в небулах фирмы АстраЗенека.
У меня было обострение, и мне рекомендовали дышать лекарствами через небулайзер. Чем стал плох добрый старый эуфиллин?
Ингаляционная терапия через небулайзер более эффективна и более безопасна с точки зрения влияния на сердечно-сосудистую систему. И не связана с необходимостью внутривенных инъекций.
Стоит ли лечиться травами при астме? Одни говорят — да, другие — нет? Где же правда?
При бронхиальной астме к траволечению следует относиться с осторожностью, а при поллинозе оно может быть просто опасно. Дело в том, что риск развития аллергической реакции на травы гораздо выше, чем ожидаемая польза.
Помогает ли гимнастика Стрельниковой при бронхиальной астме?
Гимнастика Стрельниковой эффективна скорее при болезнях верхних дыхательных путей.
Как лучше пользоваться спейсером: с маской или с мундштуком?
С мундштуком, если это возможно. Маска снижает эффективность терапии, т.к. значительная часть препарата осаждается на лице.
Какой небулайзер лучше: компрессорный или ультразвуковой?
Для ингаляции лекарственных препаратов, особенно Пульмикорта, рекомендуется использовать компрессорный небулайзер, который не разрушает лекарство.
Я пользовался ингакортом, затем бекотидом. Сейчас мне стало похуже, и врач выписал фликсотид. Это из-за привыкания?
Нет, привыкание тут ни при чем. Просто более тяжелое течение болезни требует более сильного лекарства.
Врач говорит, что мне нужны ингаляционные гормоны. Но, говорят, если начнешь гормоны, уже никакие другие лекарства помогать не будут. Я не хочу привыкать к гормонам. Посоветуйте что-нибудь.
Ингаляционные гормональные препараты — наиболее эффективные средства для лечения бронхиальной астмы. Они действуют местно, в бронхах, а их действие на остальной организм сведено к минимуму. Другие лекарства на их фоне не действуют хуже, а некоторые начинают действовать лучше. О привыкании речи не идет, если Вы будете правильно лечиться, то со временем Вам потребуются меньшие дозы препаратов.
У меня бронхиальная астма. Сейчас чувствую себя неплохо, меня подлечили, не задыхаюсь. Но врач говорит, что бросать лечение нельзя. Я что, всю жизнь теперь буду принимать лекарства?
Дозы лекарств пересматривают не раньше, чем 1 раз в 3-6 месяцев, и уменьшают, если все это время поддерживался хороший контроль астмы. Ни в коем случае нельзя бросать лечение, как только стало немного лучше. Хотя бронхиальная астма — хроническое заболевание, ее можно хорошо контролировать. Что для Вас лучше: жить как здоровый человек, принимая необходимый минимум лекарств, или не принимать лекарств, но задыхаться?
А у меня приступы удушья не тогда, когда я что-то делаю, а после. Почему?
При бронхиальной астме это нередко случается. Это состояние называют «бронхоконстрикцией, вызванной физической нагрузкой», а раньше чаще применялся термин «астма физического усилия». После нагрузки бронхи сначала расширяются, а начиная с 3 минуты начинают сужаться. Эти изменения обычно достигают максимума к 10-15 минутам и проходят в течение часа. При этом состоянии те препараты, которые Вы обычно используете при других симптомах астмы. Для профилактики используются кромоны (чаще интал), ?2-агонисты и ингаляционные гормональные препараты. Эффективность антагонистов лейкотриенов еще изучается. Кроме того, в условиях холодного сухого воздуха рекомендуется дышать через шарф или маску, т.к. при этом нагрузка переносится хуже. Физических нагрузок полностью избегать нельзя. Следует регулярно выполнять упражнения (естественно, под врачебным контролем).
Можно ли астматику заниматься спортом?
Можно и нужно. При правильном лечении Вы можете заниматься практически любым видом спорта, естественно, избегая контакта с аллергенами. Например, при аллергии на перхоть лошади или на вакцины на основе лошадиной сыворотки нельзя заниматься конным спортом. Следует избегать пребывания в запыленных помещениях.
Можно ли при астме заниматься плаваньем?
Можно, но лучше не в хлорированной воде. Бассейн лучше предпочесть крытый.
Освобождают ли ребенка с астмой от физкультуры и уборки в классе?
Сам по себе диагноз бронхиальной астмы — не повод для освобождения от физкультуры, если астма не в обострении. Освобождение от уборки предоставляется.
На сколько рассчитан курс лечения при астме?
При бронхиальной астме понятия «курс лечения» не существует. Препараты назначаются на длительный срок, а результаты оцениваются каждые 3-6 месяцев. Если контроль астмы сохраняется в течение этого времени, то рассматривают возможность уменьшения объема терапии. Иногда, если аллерген известен, и контакт с ним удалось полностью устранить, некоторые больные со временем могут сократить лечение до минимума и не будут нуждаться в постоянном приеме профилактических препаратов.
Никак не найдут, на что у меня аллергия. Можно ли лечить бронхиальную астму, не зная точно аллерген?
Лечение бронхиальной астмы определяется степенью ее тяжести, а не характером провоцирующего аллергена. Другое дело, что зная свой «виновный» аллерген, Вы можете избегать контакта с ним, тогда и лекарств для контроля астмы понадобится меньше.
Я много лет болею бронхиальной астмой. Пройдет ли она когда-нибудь?
Бронхиальная астма — хроническое заболевание, но при правильном лечении состояние будет улучшаться, а количество лекарств, нужных для этого, уменьшаться. Иметь диагноз бронхиальной астмы — не обязательно «страдать астмой».
Мне поставили диагноз бронхиальной астмы. Смогу ли я иметь детей?
Да. Правильно лечитесь и добивайтесь хорошего контроля астмы. Заранее обсудите со своим врачом, какие лекарства Вам можно будет применять при беременности, а какие нет.
Как долго надо лечиться от астмы?
Столько, сколько потребует Ваше состояние. Понятие «курс лечения» при бронхиальной астме не существует.
Мой муж уже полгода почти не задыхается. Почему же врачи говорят, что у него тяжелая бронхиальная астма?
Цель лечения бронхиальной астмы как раз в том и состоит, чтобы приступов удушья не было, или было бы как можно меньше. А вот то, сколько и каких лекарств для этого понадобилось, тоже учитывается при определении степени тяжести заболевания.
Нужно ли всегда носить с собой ингалятор?
Ингалятор для снятия приступов удушья, например, сальбутамол, надо всегда иметь с собой. Ингаляторы плановой (базисной) терапии назначают от 1 до 4 раз в день, но чаще всего 2 раза: утром и вечером. Если Вы уезжаете, или подолгу не бываете дома, то плановые ингаляторы брать с собой надо. В дальние поездки обязательно берите лекарства с запасом.
Есть ли какие-нибудь нетрадиционные способы лечения бронхиальной астмы?
Предлагается множество нетрадиционных методик, включая йогу, тибетскую медицину, различные методы упражнений, акупунктура, гомеопатия и т.д. В некоторых случаях эти методы помогают, но эффективность их не доказана, их нельзя рекомендовать всем.
Я всегда пользуюсь фликсотидом при приступе бронхиальной астмы, а врач говорит, что я что-то делаю неправильно?
Фликсотид не снимает приступы удушья, этот препарат предназначен для плановой терапии. При приступе ингалируйте бронхорасширяющий препарат быстрого действия, например, сальбутамол. А вот ингаляции фликсотида надо делать в назначенной дозе 2 раза в день, в том числе и тогда, когда приступов нет.
Гормональные ингаляторы назначаются только при тяжелых обострениях?
Вовсе нет. Когда развивается тяжелое обострение, приходится назначать небулайзерную терапию, гормоны в таблетках и т.д. Гормональные ингаляторы назначаются планово и длительно, чтобы не было тяжелых обострений. А также, чтобы свести к минимуму любые другие проявления заболевания.
источник
Бронхиальная астма (БД) — хроническое воспалительное заболевание дыхательных путей, которое проявляется:
-полной или частичной обратимой обструкцией дыхательных путей, возникающей вследствие спазма ладкой мускулатуры бронхов, отека и инфильтрации стенки бронха воспалительными клетка ми, гиперсекреции слизи, утолщения базальной мембраны;
-эпизодами кашля, свистящих хрипов, одышки, чувства стеснения в груди, которые, как правило, бывают связаны с воздействием специфических триггерных факторов и возникают преимуществен1но в ночное время или ранним утром;
-гиперреактивностью дыхательных путей.
Если диагноз бронхиальная астма поставлен вовремя и правильно лечится, никаких ограничений в жизни детей нет.
Астма возникает из-за гиперчувствительности к раздражителям. Астма может быть связана как с наследственной предрасположенностью, так и с факторами окружающей среды (включая аллергические факторы или частыми инфекциями дыхательных путей).
Приступ астмы может быть вызван:
— аллергенами: шерсть животных, пыль, продукты питания, клещи, пыльца, споры;
— вирусными и бактериальными инфекциями: бронхитом, простудой, гриппом, синуситом;
— раздражителями в окружающей среде: выхлопные газы, спреи, духи, табачный дым;
— лекарственными средствами, такими как ацетилсалициловая кислота и нестероидные противовоспалительные средства. Если у вас «аспириновая астма», необходимо избегать приема ацетилсалициловой кислоты и нестероидных противовоспалительных средств, особенно учитывая то, что этот вид астмы может быть очень тяжелым и приступы возникают очень быстро;
— интенсивной физической нагрузкой, особенно в холодных помещениях.
Помимо медикаментозных препаратов, к примеру, альвеско, инструкция по применению которого подразумевает постоянное использование, нужно учитывать и психологическое состояние ребенка, которое снижает риск появления задышки.
Создать ребенку психологический комфорт. Самостоятельно либо совместно с психологом выработать правильную линию воспитания; Повысить собственную резистентность организма (сопротивляемость болезням) и по возможности освободить организм от последствий антибиотиков – отварами, травами; Часто бронхиальная астма соседствует с кожным заболеванием. При этом, если кожное заболевание залечивать при помощи кремов, может наступить обострение астмы. Лучше снимать зуд при помощи диеты; Помогают при астме немедикаментозные методы лечения: дыхание по Бутейко, гомеопатические препараты, соляные пещеры, массажи. В антропософской медицине применяется эффективный метод лечения астмы – эвритмия. Это терапия движением, при которой закономерности речи или звуков превращаются в движение. При работе с бронхиальной астмой в антропософской медицине сочетают произношение определенных букв с определенными движениями. При астме также необходимо лечение источников инфекций: лечение ангины, гайморита, санация зубов. Постоянные источники инфекции поддерживают астму. Причем лечить нужно не химическими препаратами, ведь лекарства, как дополнительные токсины, лишь усложняют ход астмы. Подойдут физиотерапевтические процедуры: ультрафиолет, кварц, обработка непосредственных очагов инфекций. Пытаясь бороться с астмой традиционными методами, лишь снимая симптомы при помощи ингаляторов, мы получим лишь законченного астматика. Разумные пациенты пытаются найти альтернативные методы лечения. И чем раньше начать лечение астмы у ребенка, тем благоприятнее прогноз.
- Астму можно излечить, если выпивать отвар калины: 2 горсти корней калины брать на 2 л воды. Кипятить 30 минут. Выпить в течение дня. Потом туда же добавить еще 2 горсти и снова кипятить, выпить. Пить в течение месяца. Нижние корни выбросить, снова добавить 2 горсти и снова кипятить.
- При бронхиальной астме и удушье нужно взять скорлупу 10 сырых яиц хорошо промыть теплой водой с мылом, подсушить в духовке и растереть в порошок. Выжать сок из 10 лимонов средних размеров, залить им порошок и выдержать в темном месте 10 суток. Процедить и отжать. Принимать по 1 ч.л. за полчаса до еды. Из 10 яичных желтков и такого же количества сахара (по объему) сделать гоголь-моголь, потом добавить в него бутылку коньяка, хорошо перемешать. Трижды перекрестить и пить, предварительно взболтав, по 1 ст.л. за 30 минут до еды. Исключить из пищи помидоры, томат, чай, кофе, какао, шоколад, говядину, красную рыбу, землянику, красные яблоки, красную капусту, молочные продукты, арбузы, клюкву, малину.
- Грудной чай. Применяют как отхаркивающее средство при заболеваниях верхних дыхательных путей. Корня алтея — 2 части, листьев мать-и-мачехи — 2 части, травы материнки — 4 части, листьев подорожника ланцетолистного — 3 части, кореня солодки — 3 части. Смесь обдать стаканом кипятка, настоять 30 минут, процедить и принимать в теплом виде по 1/4-1/2 стакана через 3 часа.
- Больные бронхиальной астмой не должны: ходить в парную баню, нельзя спать днем (особенно после еды). Во время лечения не принимать мочегонные средства, которые увеличивают приступы удушья. Исключить из рациона питания мясо, сало, мясные копчености. При возможности ежедневно употреблять свежее козье молоко.
Функция легких и астма у новорожденных пока еще недостаточно изучены. Ученые считают, что если у ребенка 3 и более случаев свистящего дыхания ( при ОРВИ), то шансы заболеть астмой составляют 50 на 50. В случае же если родственники больны астмой, ребенок контактирует с курильщиком либо подвергается воздействию других факторов риска, то вероятность заболеть астмой значительно повышается.
Врожденная повышенная чувствительность дыхательных путей сохраняется на всю жизнь. Но при этом наблюдаются случаи практически у половины детей, когда симптомы астмы с возрастом ослабевают, а то и исчезают вообще. То есть дети перерастают болезнь.
Позже симптомы могут появиться снова. Это к сожалению нельзя предсказать.
источник
Каждому человеку, который имеет диагноз «бронхиальная астма» интересно знать, излечима ли такая болезнь. К сожалению, на вопрос о том, можно ли навсегда вылечить бронхиальную астму, нельзя дать положительного ответа.
До сих пор нет такого лекарства, которое помогло бы полностью избавиться от этого недуга у взрослого или ребенка.
Базисной терапией являются следующие лекарства:
- бета-2-адреномиметики продленного действия («Сальметерол», «Формотерол»);
- кромоны («Недокромил»);
- топические кортикостероиды («Беклометазон», «Будесонид», «Флутиказон»);
- метилксантины («Теофиллин»;)
- антагонисты лейкотриеновых рецепторов («Сингуляр», «Аколат»);
- ипратропия бромид («Атровент»).
В качестве вспомогательного лечения можно пользоваться народными средствами, если нет противопоказаний. Сегодня распространен ступенчатый подход в лечении взрослых и детей. Схема первой ступени применяется для терапии легкой формы заболевания, когда в обычное время симптомов нет, а их возникновение связано с воздействием раздражителя. В таких случаях необходимость в постоянном использовании медикаментов отсутствует, можно лечиться народными средствами. Назначаются лишь средства неотложной помощи («Сальбутамол») для купирования начинающегося приступа у ребенка.
На второй ступени слабые симптомы болезни возникают часто, поэтому на постоянной основе необходимо использовать ингаляционные кортикостероиды в малых дозах. При лечении астмы у детей старшего возраста помимо этих лекарств могут быть назначены бета-2-адреномиметики пролонгированного действия терапия народными средствами. Для купирования приступов следует использоваться бета-2-адреномиметик короткого действия. Третья ступень характерна для среднетяжелого течения астмы. На этой стадии необходимо ежедневное применение ингаляционных кортикостероидов, бета-2-адреномиметиков продолжительного действия и препараты «скорой помощи».
Последняя ступень — тяжело текущая бронхиальная астма. На этом этапе лечение народными средствами неэффективно. Назначают большие дозы кортикостероидов в различных комбинациях и бета-2-адреномиметиков длительного действия. Помимо этого проводится курсовое лечение системными кортикостероидами, а также используются лекарства для купирования бронхоспазма.
Для достижения продолжительной ремиссии используются препараты сразу нескольких групп, некоторые врачи разрешают пользоваться также народными средствами. Выбор лекарств и их дозировка отличаются у детей и взрослых. Однако необходимо понимать, что некоторые препараты назначаются пожизненно, в том числе и для детей. Их регулярный прием приводит к тому, что симптомы полностью исчезают. Думая, что он излечился навсегда, человек прекращает использование лекарств, что приводит к развитию бронхообструкции и новому приступу. Об эффективности терапии говорят следующие критерии:
- отсутствие или минимальное количество слабо выраженных симптомов;
- редкое возникновение обострений;
- отсутствие необходимости в применении препаратов «экстренной помощи» или их редкое использование;
- отсутствие значительных ограничений при физической активности;
- нормальные показатели пиковой скорости выдоха или значения, приближенные к таковым;
- отсутствие выраженных побочных эффектов от использования лекарственных средств.
Стоит отметить, что применение бета-2-адреномиметиков короткого действия, предотвращающих развитие приступа, должно осуществляться не чаще 3 – 4 раз в сутки. Большая потребность в таких препаратах часто говорит о неправильно подобранной базисной терапии или о несоблюдении профилактических мероприятий.
Нередко бывали случаи, когда бронхиальную астму удавалось вылечить навсегда у ребенка. В действительности заболевание было другим, по характеру течения похожим на астму.
Например, у детей первых лет жизни на фоне инфекции дыхательных путей развивается обструкция бронхов. В таком случае речь идет о бронхите с обструктивным компонентом, и астмы у ребенка нет. Лечение это болезни во многом схоже с терапией бронхиальной астмы, поскольку при обоих состояниях имеет место бронхообструкция, однако первопричины ее развития разные. Бронхит с обструктивным, компонентом возникающий, у детей в большинстве случаев проходит навсегда.
Существуют и другие заболевания, которые необходимо отличать от бронхиальной астмы:
- псевдоастма или дисфункция голосовых связок;
- аспирация инородного тела (особенно часто возникает аспирация молока у грудных детей);
- сужение просвета бронхов, связанное с наличием доброкачественных новообразований;
- туберкулез;
- синдром цилиарной дискинезии;
- застойная сердечная недостаточность (сердечная астма).
Лечение таких болезней существенно отличается от терапии бронхиальной астмы, и от некоторых из них удается избавиться. Стоит также отметить, что некоторые формы астмы, встречающиеся довольно редко, поддаются терапии. Например, астма, вызванная гастроэзофагеальным рефлюксом, излечивается, если его устранить.
Бронхиальная астма является хроническим заболеванием, которое развивается из-за воспалительных явлений в бронхах у детей и взрослых. Такой непрерывный воспалительный процесс вызван неадекватным ответом иммунной системы на различные раздражители и атакой собственных клеток, образующих стенки бронхов. Таким образом, нет лекарства, действующего на первопричину возникновения болезни, которой является наследственность.
Основной задачей является снижение частоты обострений и увеличение периодов ремиссии. Эффективность терапии возрастает, если астма была диагностирована у ребенка. Это связано с тем, что у детей обычно имеет место аллергический тип заболевания или экзогенная бронхиальная астма, которая лучше поддается лечению. Если симптомы возникают у пожилых людей, то речь идет об эндогенной астме, протекающей довольно тяжело.
При аллергическом типе заболевания хороший результат приносит профилактика. Она заключается в минимизации контакта с аллергеном. Для этого необходимо:
- ежедневно делать влажную уборку и проветривать жилище;
- регулярно стирать постельное белье и шторы;
- убрать ковры;
- мягкие игрушки ребенка стирать в горячей воде или периодически замораживать;
- использовать специальные непроницаемые чехлы для матрасов и подушек;
- избавиться от домашних животных.
Лечение народными средствами в таком случае нужно проводить с осторожностью, так как они могут вызвать аллергические реакции, особенно у детей. Своевременное выявление болезни у детей, позволяет начать лечение на ранних сроках и добиться лучших результатов. Отсутствие терапии приводит к необратимым структурным изменениям в бронхиальной стенке, из-за которых реактивность бронхов повышается. Это приводит к ухудшению течения болезни. Поэтому при обнаружении астмы у ребенка медикаментозное лечение нужно начинать незамедлительно.
На вопрос о том, можно ли вылечить бронхиальную астму, нельзя ответь утвердительно, однако болезнь удается с успехом контролировать.
источник


