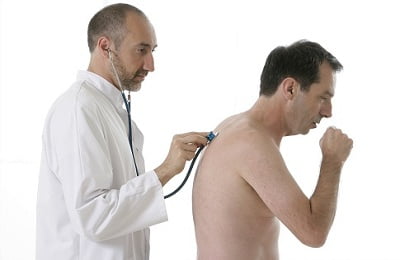
Чтобы обсудить эти вопросы, мы должны сначала определить эти болезни. Астма — это состояние, при котором происходит обратимая обструкция дыхательных путей. Это часто связано с воспалением. Пневмония, напротив, является инфекцией легких, вызванной вирусами, бактериями или грибками. (Химическая пневмония также возможна).
Также важно различать причины и факторы риска. В отличие от причины, фактор риска увеличивает риск того, что что-то происходит, но не является причиной. Например, плавание в океане может повысить риск утопления, но это не причина утопления. Фактор риска не может вызывать заболевания, но может предрасполагать вас к развитию заболевания.
Сначала была найдена связь между лечением ХОБЛ и пневмонией.
В настоящее время обзор исследований подтвердил, что использующие ингаляционные стероиды вместе с бета-агонистами длительного действия (LABA) ( ингаляционная стероидная комбинация LABA для ХОБЛ), почти в два раза чаще развивают серьезную пневмонию, а использующие только LABA, Flovent (флутиказон) ассоциируется с этими осложнениями несколько больше, чем Пульмикорт (будесонид).
Исследование, проведенное в 2017 году, показало сходный сценарий с астмой. Люди, которые лечились ингаляционными стероидами при астме, на 83% чаще развивали пневмонию, чем те, кто не использовал эти ингаляторы. Увеличение риска пневмонии, в отличие от ХОБЛ, похоже на Flovent и Pulmicort.
Не совсем точно, почему вдыхаемые стероиды повышают риск пневмонии, но эффект этих ингаляторов на иммунную систему, вероятно, является механизмом. Давно известно, что люди, которые используют пероральные стероиды (например, для ревматоидных состояний), подвергаются большему риску развития инфекций, поскольку стероиды «успокаивают» иммунный ответ.
Хотя вам нужно помнить об этом потенциальном риске, это не значит, что вы должны прекратить принимать лекарства от астмы. Все лекарства от астмы могут иметь побочные эффекты, но ингаляционные стероиды могут значительно улучшить симптомы астмы. Риск ухудшения астмы, если ингаляционные стероиды прекращаются, был бы более опасным, чем риск пневмонии, наблюдаемый здесь. Риск заболевания и даже смерти от тяжелой астмы (статус астматика по-прежнему остается проблемой.
Ученые начинают понимать взаимосвязь между инфекциями, которые вызывают пневмонию и ухудшают симптомы астмы или развитие астмы.
Существует огромная заинтересованность в нетипичных бактериях под названием Mycoplasma pneumoniae, которые чаще всего отвечают за пневмонию. Как правило, эта инфекция считается самоограниченной, это означает, что симптомы будут устранены, даже если вас не лечат антибиотиками. Ученые, однако, обнаружили, что инфекция Mycoplasma pneumoniae вызывает у животных следующее:
- Хроническая инфекция: ученые продолжают обнаруживать признаки инфекции в легких животных через много месяцев после заражения.
- Хроническое воспаление легких: при исследованиях мышей единственная инфекция с микоплазменной пневмонией приводила к воспалению легких на срок до 18 месяцев.
- Аномальные тесты функции легких: за тот же период времени ученые обнаружили доказательства обструкции и гиперреактивности дыхательных путей.
Существует еще одно доказательство связи между пневмонией и астмой у людей. Ученые нашли доказательства для Mycoplasma pneumoniae, которые вызывают обострение астмы, и для людей, страдающих этой астмой. В частности, ученые обнаружили:
- Микоплазменная пневмония чаще встречается среди людей, госпитализированных с астмой, по сравнению с людьми, госпитализированными по другим причинам.
- Микоплазменная пневмония обычно обнаруживается у детей с обострением астмы.
- До 40% детей, инфицированных Mycoplasma pneumoniae, будут испытывать хрипы и аномальные легочные функциональные тесты.
- Дети с астмой и инфекцией микоплазменной пневмонии могут чаще иметь аномальные тесты на функции легких как через 3 месяца, так и через 3 года после заражения.
- Дети, подвергшиеся воздействию микоплазменной пневмонии, имеют более высокие уровни некоторых маркеров, которые ученые используют при изучении астмы, называемой фактором роста эндотелия сосудов (VEGF), по сравнению с детьми без астмы. Связь VEGF и Mycoplasma pneumoniae предполагает, что они связаны между собой.
Вы чаще слышите о гриппе и пневмонии, но пневмония является известным побочным эффектом инфекции гриппа. В то время как у вас нет повышенного риска развития инфекции от гриппа, потому что у вас астма, вы подвергаетесь повышенному риску развития побочного эффекта, такого как пневмония.
Ваши дыхательные пути уже имеют некоторую степень воспаления, отека и более чувствительны, чем те, у которых нет астмы. Инфекция гриппом только усиливает отек и воспаление.
Обычно ваше тело фильтрует вирусы и бактерии, когда они входят в ваше тело. Повышенное воспаление увеличивает шансы, что вирус гриппа не будет вылечен и вызовет проблемы. Когда вирус гриппа попадает в альвеолы или дышащие мешочки в вашем легком, альвеолы могут наполняться жидкостью, которая приводит к симптомам пневмонии, таким как озноб, кашель, лихорадка и затрудненное дыхание.
Если достаточное количество жидкости будет расти, это также может привести к гипоксии или снижению уровня кислорода в крови. Обычно это требует госпитализации.
Вирус гриппа может непосредственно вызывать пневмонию или вы можете развить бактериальную пневмонию, которая требует антибиотикотерапии. Когда у вас грипп, вам необходимо рассмотреть лечение. Тем не менее, наилучшим способом лечения является иммунизация против гриппа и предотвращение этого вместе.
Если вы заразитесь гриппом, ваш врач может назначить антивирус. Эти препараты могут уменьшать симптомы и могут предотвратить более серьезные осложнения, такие как пневмония. Противовирусные препараты требуют рецепт от вашего врача.
Учитывая все это, вам может быть интересно, должны ли люди с астмой, у которых обострения, регулярно лечиться антибиотиками. Несмотря на то, что мы ранее обсуждали, нет текущих рекомендаций по назначению антибиотиков для астматиков. В исследовании, проведенном в 2006 году по антибиотикотерапии Mycoplasma pneumoniae по сравнению с плацебо, обнаружено улучшение симптомов астмы, но не функции легких. В области исследования нет текущих рекомендаций по лечению хронической астмы или обострений астмы антибиотиками.
Очевидно, существует связь между астмой и пневмонией, хотя, как представляется, астма не вызывает пневмонию. То, что было найдено, — это одно из лекарств (ингаляционных стероидов), используемых для лечения астмы, связано с предрасположенностью к развитию пневмонии. При взгляде на противоположный сценарий имеется достаточное количество доказательств того, что бактерия, вызывающая внебольничную пневмонию, может привести к развитию астмы. Так или иначе, эти два условия могут идти рука об руку и грипп, если у вас есть астма, может явно повысить риск развития пневмонии.
источник
Каждое заболевание представляет собой серьезную угрозу для здоровья человека. Даже, казалось бы, незначительный недуг способен привести к серьезным последствиям в будущем.
Особого внимания заслуживает возникновение одного заболевания при уже диагностированном другом.
В этом случае следует не только тщательно изучить все возможные проявления болезни, но и уделить особое внимание правильной компоновке всех применяемых методов лечения, рекомендованных в случае одновременного развития обоих недугов.
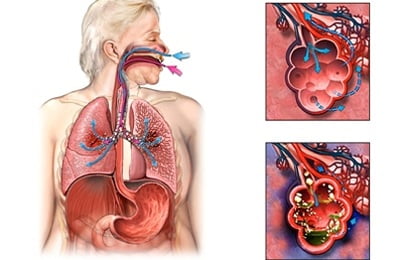
Воспаление легких или пневмония – это инфекционное заболевание, возникающие по мере воздействия одного или нескольких возбудителей: стафилококков, пневмококков, микоплазм, хламидий, вирусов и т. д.
Воспаление данной области обладает несколькими специфическими признаками. Недооценивать риск явления в этом случае не стоит, так как с каждым днем развития недуга увеличивается опасность развития и осложнений.
Проявлению в организме человека того или иного заболевания способствуют несколько факторов единовременно. Касаемо воспаления легочных путей можно отметить следующее, что причин обострения может быть несколько, а сама форма болезни зачастую отличается в каждом отдельно взятом случае.
- возбудитель;
- величина легочных тканей, пораженных болезненным процессом;
- вероятности возникновения или уже установленные осложнения, развивающиеся параллельно с недугом;
- реактивность человеческого организма в ослабленном состоянии.
Нередко на состояние организма и развитие воспаления влияют и условия жизни человека, своевременная медицинская помощь, качество употребляемых препаратов и грамотно подобранный режим.
В случае проведения дифференциальной диагностики легочное воспаление чаще всего дифференцируется от ОРВИ. В этом случае вирусная инфекция является фоном развития воспалительных процессов в легких.
Также в некоторых случаях возможно дифференцирование воспаления легких от бронхита в острой форме или от бронхиолита.
Определение диагноза воспаления легких происходит на основании нескольких данных:
- оценка симптомов общего характера, наиболее характерных для рассматриваемой болезни;
- наличие фебрильной лихорадки в течение более чем трех суток;
- проявление тахипноэ с болезненным втягиванием участков тела, расположенных между ребрами, не сопровождающихся признаками обструкции;
-
любые проявления интоксикации, например, снижение аппетита, плохой сон, постоянная слабость и бледность кожных покровов;
- определение симптомов воспалительных процессов в легких локального характера;
- наличие укороченных перкуторных звуков в области определенного участка легкого;
- явные изменения частоты и характера дыхания, усиленный темп бронхофонии в одних и тех же участках;
- возникновение мелкопузырчатого хрипа, крепитации;
- определение асимметрии физикального изменения в области легочных путей.
Для воспалений легочных путей, развивающихся на фоне ОРВИ, также характерны катаральные изменения носоглотки, резкое повышение температуры, но при этом отсутствует рентгенологическое и локальное изменение.
Возникновение воспаления легких при бронхиальной астме зачастую развивается вторично и напрямую связано с длительными или частыми приступами бронхиальной астмы. В этом случае в серьезной степени страдают бронхи, где происходит неблагоприятное скопление опасной для дыхательных путей слизи.

- Пациенты от 1 до 5-ти лет чаще всего страдают от вирусного типа пневмонии.
- Группа пациентов от 5 до 30 лет подвержена микоплазменным пневмониям.
- Больные в возрасте старше 30 лет страдают от пневмококковой (и иной бактериальной) пневмонии.
У пациентов, страдающих от бронхиальной астмы, всегда повышается риск обострения серьезных инфекций в легких. Такие инфекции вызваны бактерией под названием Streptococcus Pneumoniae, выступающей в качестве наиболее часто встречающейся причины возникновения и распространения заболевания.
Кроме этого, данный вид неблагоприятный бактериальный фон может спровоцировать даже потенциально – смертельные ушные и респираторные инфекции, инфекции кровотока головного мозга.
Медиками отмечено, что проявлений различных инфекционных заболеваний у астматиков вне зависимости от их возраста в семь раз выше, нежели у других групп пациентов. Кроме этого, в 17% исследованиях случаев данное заболевание связано с астмой напрямую.
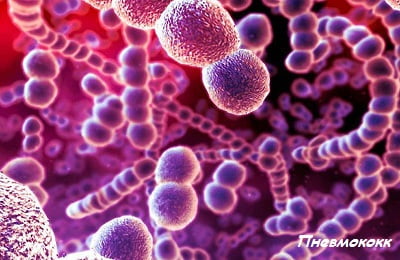
Благодаря длительным лабораторным исследованиям, проводимым в группе больных, включающей более 4000 человек, удалось установить, что астматики, принадлежащие к старшей возрастной группе, находятся в зоне семикратного риска возникновения и обострения пневмококковых поражений.
Восприимчивость больных астмой к микробным инфекциям иммунологами объясняется процессом хронических воспалений, влияющих на резкое ослабление состояния легких, усиление предрасположенности к опасным инфекциям в области дыхательных путей. Также при бронхиальной астме неблагоприятную роль играет специфический патогенный механизм иммунной системы.
У астматиков при лечении данного недуга встает определенный выбор: назначение повышенных доз антибиотиков для устранения воспалительных проявлений, но при этом риск осложнения имеющейся астмы.
Назначение малых доз антибиотиков может повлиять на возникновение осложнений в период после пневмонии.
Стало быть, следует искать «золотую середину», то есть назначать минимальные дозы антибиотика при параллельном приеме препаратов против астмы. В итоге астма не дает обострений, осложнения в состоянии здоровья не наблюдаются, при этом степень возникших поражений легочных путей снижается.
Это становится основной причиной такого явления, что пневмония у страдающих от астмы гораздо труднее поддается терапевтическому лечению с приемом антибиотиков.
Так как пневмония относится к типу инфекционных заболеваний, то и рассматриваться она должна патогенетически по виду выявленного возбудителя, по характерному механизму инфекций.
Неинфекционные виды воспалений в области легких, представляющие собой застойную пневмонию, выражаются в таких заболеваниях, как астма, альвеолит, но не могут быть обозначены в качестве классической формы пневмонии.
Меры по лечению осложненных форм пневмонии могут осуществлять врачи широкого профиля, то есть терапевты. В случаях особо тяжелых состояний больных, требуется немедленная госпитализация. Желательно поместить пациента в специализированный стационар, в пульмонологическое отделение.

- на эффективное устранение причин заболевания;
- на скорейшее облегчение выявленных симптомов болезни.
В качестве лечебных приемов эффективно назначать специальные комплексы процедур: ингаляции, прогревания. Дополнительно имеет смысл регулярное употребление муколитических препаратов, повышающих иммунитет.
Сочетание диагнозов астмы и воспаления легких – достаточно распространенная комбинация.
В этом случае планирование необходимого лечения основывается на скорейшем избавлении легочных путей от обнаруженных воспалений.
источник
Астма и пневмония — это два респираторных заболеваний. У них имеются общие симптомы, но они имеют разные причины и методы лечения. Пневмонию труднее обнаружить у людей с астмой. Астма непосредственно не вызывает пневмонию, но люди с хроническими респираторными проблемами могут иметь более высокий риск развития пневмонии.
Астма и пневмония — это состояния, которые влияют на легкие. Бронхиальная астма — хроническое респираторное состояние, которое приводит к сужению и воспалению дыхательных путей бронхиолы. Симптомы проходят с течением времени и часто включают:
- затрудненное дыхание;
- сдавливание грудной клетки;
- кашель.
Хрипы и кашель, как правило, возникают во время приступа астмы, что затрудняет дыхание.
- типичные аллергены, такие как шерсть домашних животных, пыльца, плесень и пыль;
- химические испарения;
- дым;
- загрязнение воздуха;
- холодная, сухая погода;
- упражнения.
Пневмония — это инфекция легких, вызванная бактериями, грибками, паразитами или вирусами. Она может поражать одно или оба легких. Бактериальная пневмония является наиболее распространенным типом пневмонии у взрослых. Как и астма, пневмония вызывает воспаление легких, хотя влияет на альвеолы, находящиеся в конце дыхательных путей, бронхиолы. Накопление гноя или жидкости в альвеолах затрудняет дыхание.
Астма непосредственно не вызывает пневмонию, но у людей с хроническими проблемами легких чаще развивается пневмония из-за предыдущего повреждения легких или слабости в легочной ткани. По этой же причине у человека с астмой могут быть более тяжелые симптомы и осложнения от простуды и гриппа. Грипп может привести к пневмонии и, по данным Центров по контролю и профилактике заболеваний (CDC), «у взрослых и детей с астмой чаще развивается пневмонию после перенесенного гриппа, чем у людей, у которых нет астмы».
Ученые считают, что препараты от астмы могут играть определенную роль. Одно исследование предполагает, что ингаляционные кортикостероиды-основной метод лечения астмы — могут увеличить риск развития пневмонии или других респираторных инфекций. Кроме того, молодые люди с астмой могут испытывать «обострение» состояния после пневмонии.
Симптомы астмы и пневмонии могут быть похожи, что может затруднить обнаружение пневмонии врачами. Астма и пневмония могут вызвать:
У человека с астмой, у которого подозревают пневмонию, должна быть:
- слизь при кашле;
- лихорадка;
- боль в груди при кашле;
- потрескивающий звук при вдохе.
- Если имеется любой из этих симптомов, то следует обратиться к врачу.
Типичный приступ бронхиальной астмы включает в себя кашель, хрипы и чувство стеснения в груди. Снижение функции легких приводит к затруднению дыхания и учащению пульса. Хрипы могут быть высокими и свистящими. Неприятные симптомы астмы могут длиться от нескольких минут до нескольких часов. Симптомы могут вспыхнуть внезапно, их называют приступами астмы. Когда у человека пневмония, начальные симптомы могут быть похожи на симптомы типичной простуды или гриппа. По мере развития легочной инфекции кашель может сопровождаться зеленой, желтой или кровавой слизью. Общие симптомы пневмонии включают:
- головную боль;
- слабость;
- потерю аппетита;
- одышку;
- липкость кожи;
- лихорадку и озноб;
- боль в груди, усиливающуюся при кашле или дыхании.
Пневмония также может вызвать потрескивание при дыхании. Когда пневмония является результатом вируса, симптомы, как правило, включают мышечную боль и сухой кашель с самого начала. По мере того как инфекция продолжается, кашель ухудшается, и появляется слизь. Когда пневмония вызвана бактериями, у человека может быть высокая температура. Лихорадка может иметь побочные эффекты, включая бред. В тяжелых случаях пневмонии губы или ногтевые ложа могут посинеть из-за недостатка кислорода.
Если человек не получает лечения, астма и пневмония могут быть опасными для жизни респираторными заболеваниями. В одних случаях человек может выздороветь от пневмонии в течение недели, в других — не менее месяца. Поскольку воспаление в легких может привести к приступу астмы, дисфункция дыхательных путей, связанная с пневмонией, может вызвать сильный приступ и серьезные осложнения. По мере того как бактерии или вирусы реплицируются внутри легочной ткани, легкие начинают заполняться слизью. Это затрудняет дыхание и заставляет человека кашлять. Слизь блокирует дыхательные пути, которые сужаются в ответ на воспаление, вызывая недостаток кислородного обмена в организме. В результате легкие должны прилагать больше усилий, что может усугубить боль в груди. Лечить астму и пневмонию следует как можно раньше, чтобы предотвратить ухудшение состояния.
Основное отличие состоит в том, что астма — это хроническое, неинфекционное состояние, тогда как пневмония — это легочная инфекция. Астма вызывает воспаление и сужение дыхательных путей. Она в основном поражает бронхиолы, которые являются крошечными ветвями дыхательных путей в легких. Астма является неизлечимой болезнью, хотя человек может справиться с ее симптомами с помощью лекарств. Триггеры астмы могут уменьшаться с течением времени и по мере того, как человек учится управлять своей болезнью.
Пневмония — это инфекция, которая может возникнуть в одном или обоих легких. Она вызывает воспаление в воздушных мешочках, а не в бронхиолах. Пневмония может вызвать заполнение легких жидкостью, что делает дыхание болезненным и трудным. Пневмония излечима.
Хотя астма и пневмония имеют много похожих симптомов, это разные заболевания с разными подходами к лечению и уходу. Раннее лечение и профилактические методы являются ключевыми для снижения риска осложнений.
источник
Бронхиальная астма представляет собой хроническое заболевание, которое сопровождается обострениями и ремиссиями. Но в ряде случаев на него наслаиваются другие нарушения в дыхательной системе, например, пневмония. Почему возникает воспаление легких при астме, как протекает и чем лечится – это довольно актуальные вопросы. Они волнуют и пациентов, уже столкнувшихся ранее с подобной проблемой, и желающих от нее оградиться.
Известно, что бронхиальная астма является патологией воспалительно-аллергического происхождения. Она характеризуется обструкцией дыхательных путей, возникающей из-за отека, гиперсекреции слизи и спазма гладкой мускулатуры. Во-первых, осложнением астмы может стать эозинофильная пневмония, имеющая сходные механизмы развития. Она развивается при чрезмерной реакции клеток на внешние раздражители.
Во-вторых, само обострение часто провоцируется вирусами и бактериями, проникающими со вдыхаемым воздухом. А они, в свою очередь, могут инициировать воспаление легочной ткани. В-третьих, длительное течение астмы нередко приводит к дыхательной и сердечно-сосудистой недостаточности, что создает благоприятные условия для проникновения и развития микробов. Кроме того, нельзя исключать и другие состояния, сопутствующие основной патологии и повышающие риск пневмонии при астме:
- Сахарного диабета.
- Иммунодефицитов.
- Алиментарного истощения.
- Злоупотребления алкоголем и курением.
Указанные факторы снижают локальную реактивность бронхиального эпителия и ослабляют защитные силы организма. Поэтому возбудители могут более активно размножаться в дыхательных путях, приводя к пневмонии.
У астматиков существуют дополнительные факторы, способствующие пневмонии, поэтому воспаление легких у них развивается чаще.
Клиническая картина складывается из совокупности симптомов, характерных для обоих заболеваний. Когда бронхиальная астма обостряется, возникает типичный приступ удушья. Он сопровождается следующими признаками:
- Удлиненным выдохом.
- Свистящим дыханием.
- Кашлем с отхождением густой стекловидной мокроты.
- Дистанционными хрипами.
- Вынужденным положением (ортопноэ).
Когда на указанные симптомы наслаивается пневмония, состояние пациентов ухудшается. Воспаление легких при бронхиальной астме сопровождается локальными и системными изменениями. При бактериальном процессе кашель приобретает несколько иной характер – с выделением желто-зеленой мокроты, а крупозная пневмония придает ей «ржавый» оттенок. Наблюдаются и другие нарушения:
- Одышка смешанного характера.
- Боли в грудной клетке.
- Лихорадка.
- Интоксикация.
Это типичные признаки воспалительного процесса в легких, однако при эозинофильной пневмонии, в отличие от бактериальной, не будет болей в груди (поскольку плевра в процесс не вовлекается). Хроническое воспаление сопровождается затяжной симптоматикой, исхуданием. В легких при воспалении на фоне ослабленного дыхания определяются сухие и влажные хрипы, перкуторный звук над очагом инфильтрации притуплен.
Пневмония, осложняющая бронхиальную астму, сопровождается наслоением воспалительных симптомов на признаки обструкции.
В состоянии бронхов и легочной ткани помогут разобраться дополнительные исследования. После врачебного осмотра назначается ряд лабораторных и инструментальных процедур, уточняющих характер патологии:
Последнее исследование является ключевым в диагностике пневмонии. Эозинофильные инфильтраты выглядят как ограниченные тени неравномерной структуры, с размытыми краями. Многоочаговая пневмония сопровождается образованием рассеянных участков затемнения, расположенных в базальных отделах легких.
Инфильтрацию необходимо отличать от ателектаза, туберкулеза и синобронхопульмонального синдрома. Тени могут сохраняться достаточно долго – даже в период регресса пневмонии. Далее рентгенологическая картина характеризуется остаточными изменениями в виде усиления легочного рисунка и расширения корней.
Терапевтическая тактика определяется в индивидуальном порядке – с учетом тяжести состояния, выделенного возбудителя, степени обструкции дыхательных путей. Пациентам необходимо продолжать принимать базисные препараты от астмы:
- Бронхолитики.
- Топические кортикостероиды.
- Ингибиторы лейкотриенов.
- Кромоны.
На этом фоне следует проводить специфическую терапию пневмонии, используя антибиотики или противовирусные средства. Улучшить отхождение воспалительной мокроты помогут муколитики и отхаркивающие препараты, а иммуномодуляторы и витамины усилят сопротивляемость организма к инфекциям. При этом следует учитывать вероятные межлекарственные взаимодействия и эффекты некоторых медикаментов в отношении бронхиальной проводимости.
Пневмонию при бронхиальной астме лечат по стандартным схемам, учитывая течение основной патологии и особенности организма.
Одним из осложнений бронхиальной астмы может стать пневмония. Воспаление легких у этой категории пациентов возникает чаще, поскольку дыхательная система становится более чувствительной к микробным раздражителям. Все это требует своевременной диагностики и качественного лечения, ведь в противном случае респираторные нарушения станут намного серьезнее.
источник
Каждое заболевание представляет собой серьезную угрозу для здоровья человека. Даже, казалось бы, незначительный недуг способен привести к серьезным последствиям в будущем.
Особого внимания заслуживает возникновение одного заболевания при уже диагностированном другом.
В этом случае следует не только тщательно изучить все возможные проявления болезни, но и уделить особое внимание правильной компоновке всех применяемых методов лечения, рекомендованных в случае одновременного развития обоих недугов.
Наиболее часто встречающимся в параллельном протекании двух заболеваний является воспалительный процесс в области легочных путей и наличие астмы в различной степени сложности.
Воспаление легких или пневмония – это инфекционное заболевание, возникающие по мере воздействия одного или нескольких возбудителей: стафилококков, пневмококков, микоплазм, хламидий, вирусов и т. д.
Воспаление данной области обладает несколькими специфическими признаками. Недооценивать риск явления в этом случае не стоит, так как с каждым днем развития недуга увеличивается опасность развития и осложнений.
Проявлению в организме человека того или иного заболевания способствуют несколько факторов единовременно. Касаемо воспаления легочных путей можно отметить следующее, что причин обострения может быть несколько, а сама форма болезни зачастую отличается в каждом отдельно взятом случае.
Проявляющиеся симптомы зависят в первую очередь от таких факторов, как:
- возбудитель;
- величина легочных тканей, пораженных болезненным процессом;
- вероятности возникновения или уже установленные осложнения, развивающиеся параллельно с недугом;
- реактивность человеческого организма в ослабленном состоянии.
Нередко на состояние организма и развитие воспаления влияют и условия жизни человека, своевременная медицинская помощь, качество употребляемых препаратов и грамотно подобранный режим.
В случае проведения дифференциальной диагностики легочное воспаление чаще всего дифференцируется от ОРВИ. В этом случае вирусная инфекция является фоном развития воспалительных процессов в легких.
Также в некоторых случаях возможно дифференцирование воспаления легких от бронхита в острой форме или от бронхиолита.
Определение диагноза воспаления легких происходит на основании нескольких данных:
- оценка симптомов общего характера, наиболее характерных для рассматриваемой болезни;
- наличие фебрильной лихорадки в течение более чем трех суток;
- проявление тахипноэ с болезненным втягиванием участков тела, расположенных между ребрами, не сопровождающихся признаками обструкции;
- любые проявления интоксикации, например, снижение аппетита, плохой сон, постоянная слабость и бледность кожных покровов;
- определение симптомов воспалительных процессов в легких локального характера;
- наличие укороченных перкуторных звуков в области определенного участка легкого;
- явные изменения частоты и характера дыхания, усиленный темп бронхофонии в одних и тех же участках;
- возникновение мелкопузырчатого хрипа, крепитации;
- определение асимметрии физикального изменения в области легочных путей.
Для воспалений легочных путей, развивающихся на фоне ОРВИ, также характерны катаральные изменения носоглотки, резкое повышение температуры, но при этом отсутствует рентгенологическое и локальное изменение.
Возникновение воспаления легких при бронхиальной астме зачастую развивается вторично и напрямую связано с длительными или частыми приступами бронхиальной астмы. В этом случае в серьезной степени страдают бронхи, где происходит неблагоприятное скопление опасной для дыхательных путей слизи.
Возрастные группы, подверженные поражению болезнью, представлены следующим образом:
- Пациенты от 1 до 5-ти лет чаще всего страдают от вирусного типа пневмонии.
- Группа пациентов от 5 до 30 лет подвержена микоплазменным пневмониям.
- Больные в возрасте старше 30 лет страдают от пневмококковой (и иной бактериальной) пневмонии.
У пациентов, страдающих от бронхиальной астмы, всегда повышается риск обострения серьезных инфекций в легких. Такие инфекции вызваны бактерией под названием Streptococcus Pneumoniae, выступающей в качестве наиболее часто встречающейся причины возникновения и распространения заболевания.
Кроме этого, данный вид неблагоприятный бактериальный фон может спровоцировать даже потенциально – смертельные ушные и респираторные инфекции, инфекции кровотока головного мозга.
Медиками отмечено, что проявлений различных инфекционных заболеваний у астматиков вне зависимости от их возраста в семь раз выше, нежели у других групп пациентов. Кроме этого, в 17% исследованиях случаев данное заболевание связано с астмой напрямую.
Результаты исследований ученых доказали, что масштабы сферы действия пневмококков, возможно значительно снизить, если провести заблаговременную (профилактическую) вакцинацию пациентов – астматиков.
Благодаря длительным лабораторным исследованиям, проводимым в группе больных, включающей более 4000 человек, удалось установить, что астматики, принадлежащие к старшей возрастной группе, находятся в зоне семикратного риска возникновения и обострения пневмококковых поражений.
Восприимчивость больных астмой к микробным инфекциям иммунологами объясняется процессом хронических воспалений, влияющих на резкое ослабление состояния легких, усиление предрасположенности к опасным инфекциям в области дыхательных путей. Также при бронхиальной астме неблагоприятную роль играет специфический патогенный механизм иммунной системы.
У астматиков при лечении данного недуга встает определенный выбор: назначение повышенных доз антибиотиков для устранения воспалительных проявлений, но при этом риск осложнения имеющейся астмы.
Назначение малых доз антибиотиков может повлиять на возникновение осложнений в период после пневмонии.
Стало быть, следует искать «золотую середину», то есть назначать минимальные дозы антибиотика при параллельном приеме препаратов против астмы. В итоге астма не дает обострений, осложнения в состоянии здоровья не наблюдаются, при этом степень возникших поражений легочных путей снижается.
В итоге, фармакотерапия уменьшает защиту иммунитета. Но с другой стороны пациенты – астматики довольно часто применяют антибиотики в качестве одной из составляющих применяемой схемы лечения, где инфекционные агенты намеренно приспосабливаются препаратам – антибиотикам.
Это становится основной причиной такого явления, что пневмония у страдающих от астмы гораздо труднее поддается терапевтическому лечению с приемом антибиотиков.
Так как пневмония относится к типу инфекционных заболеваний, то и рассматриваться она должна патогенетически по виду выявленного возбудителя, по характерному механизму инфекций.
Неинфекционные виды воспалений в области легких, представляющие собой застойную пневмонию, выражаются в таких заболеваниях, как астма, альвеолит, но не могут быть обозначены в качестве классической формы пневмонии.
Меры по лечению осложненных форм пневмонии могут осуществлять врачи широкого профиля, то есть терапевты. В случаях особо тяжелых состояний больных, требуется немедленная госпитализация. Желательно поместить пациента в специализированный стационар, в пульмонологическое отделение.
Симптоматический подход к лечению легочных воспалений направлен:
- на эффективное устранение причин заболевания;
- на скорейшее облегчение выявленных симптомов болезни.
В качестве лечебных приемов эффективно назначать специальные комплексы процедур: ингаляции, прогревания. Дополнительно имеет смысл регулярное употребление муколитических препаратов, повышающих иммунитет.
Сочетание диагнозов астмы и воспаления легких – достаточно распространенная комбинация.
В этом случае планирование необходимого лечения основывается на скорейшем избавлении легочных путей от обнаруженных воспалений.
Бронхиальная астма представляет собой хроническое заболевание, которое сопровождается обострениями и ремиссиями. Но в ряде случаев на него наслаиваются другие нарушения в дыхательной системе, например, пневмония. Почему возникает воспаление легких при астме, как протекает и чем лечится – это довольно актуальные вопросы. Они волнуют и пациентов, уже столкнувшихся ранее с подобной проблемой, и желающих от нее оградиться.
Известно, что бронхиальная астма является патологией воспалительно-аллергического происхождения. Она характеризуется обструкцией дыхательных путей, возникающей из-за отека, гиперсекреции слизи и спазма гладкой мускулатуры. Во-первых, осложнением астмы может стать эозинофильная пневмония, имеющая сходные механизмы развития. Она развивается при чрезмерной реакции клеток на внешние раздражители.
Во-вторых, само обострение часто провоцируется вирусами и бактериями, проникающими со вдыхаемым воздухом. А они, в свою очередь, могут инициировать воспаление легочной ткани. В-третьих, длительное течение астмы нередко приводит к дыхательной и сердечно-сосудистой недостаточности, что создает благоприятные условия для проникновения и развития микробов. Кроме того, нельзя исключать и другие состояния, сопутствующие основной патологии и повышающие риск пневмонии при астме:
- Сахарного диабета.
- Иммунодефицитов.
- Алиментарного истощения.
- Злоупотребления алкоголем и курением.
Указанные факторы снижают локальную реактивность бронхиального эпителия и ослабляют защитные силы организма. Поэтому возбудители могут более активно размножаться в дыхательных путях, приводя к пневмонии.
У астматиков существуют дополнительные факторы, способствующие пневмонии, поэтому воспаление легких у них развивается чаще.
Клиническая картина складывается из совокупности симптомов, характерных для обоих заболеваний. Когда бронхиальная астма обостряется, возникает типичный приступ удушья. Он сопровождается следующими признаками:
- Удлиненным выдохом.
- Свистящим дыханием.
- Кашлем с отхождением густой стекловидной мокроты.
- Дистанционными хрипами.
- Вынужденным положением (ортопноэ).
Когда на указанные симптомы наслаивается пневмония, состояние пациентов ухудшается. Воспаление легких при бронхиальной астме сопровождается локальными и системными изменениями. При бактериальном процессе кашель приобретает несколько иной характер – с выделением желто-зеленой мокроты, а крупозная пневмония придает ей «ржавый» оттенок. Наблюдаются и другие нарушения:
- Одышка смешанного характера.
- Боли в грудной клетке.
- Лихорадка.
- Интоксикация.
Это типичные признаки воспалительного процесса в легких, однако при эозинофильной пневмонии, в отличие от бактериальной, не будет болей в груди (поскольку плевра в процесс не вовлекается). Хроническое воспаление сопровождается затяжной симптоматикой, исхуданием. В легких при воспалении на фоне ослабленного дыхания определяются сухие и влажные хрипы, перкуторный звук над очагом инфильтрации притуплен.
Пневмония, осложняющая бронхиальную астму, сопровождается наслоением воспалительных симптомов на признаки обструкции.
В состоянии бронхов и легочной ткани помогут разобраться дополнительные исследования. После врачебного осмотра назначается ряд лабораторных и инструментальных процедур, уточняющих характер патологии:
- Общий анализ крови (лейкоцитарная формула, СОЭ).
- Анализ мокроты (лейкоциты, эозинофилы, бактерии).
- Молекулярно-генетические тесты (ПЦР).
- Функциональные пробы.
- Спирометрия.
- Рентгенография.
Последнее исследование является ключевым в диагностике пневмонии. Эозинофильные инфильтраты выглядят как ограниченные тени неравномерной структуры, с размытыми краями. Многоочаговая пневмония сопровождается образованием рассеянных участков затемнения, расположенных в базальных отделах легких.
Инфильтрацию необходимо отличать от ателектаза, туберкулеза и синобронхопульмонального синдрома. Тени могут сохраняться достаточно долго – даже в период регресса пневмонии. Далее рентгенологическая картина характеризуется остаточными изменениями в виде усиления легочного рисунка и расширения корней.
Терапевтическая тактика определяется в индивидуальном порядке – с учетом тяжести состояния, выделенного возбудителя, степени обструкции дыхательных путей. Пациентам необходимо продолжать принимать базисные препараты от астмы:
- Бронхолитики.
- Топические кортикостероиды.
- Ингибиторы лейкотриенов.
- Кромоны.
На этом фоне следует проводить специфическую терапию пневмонии, используя антибиотики или противовирусные средства. Улучшить отхождение воспалительной мокроты помогут муколитики и отхаркивающие препараты, а иммуномодуляторы и витамины усилят сопротивляемость организма к инфекциям. При этом следует учитывать вероятные межлекарственные взаимодействия и эффекты некоторых медикаментов в отношении бронхиальной проводимости.
Пневмонию при бронхиальной астме лечат по стандартным схемам, учитывая течение основной патологии и особенности организма.
Одним из осложнений бронхиальной астмы может стать пневмония. Воспаление легких у этой категории пациентов возникает чаще, поскольку дыхательная система становится более чувствительной к микробным раздражителям. Все это требует своевременной диагностики и качественного лечения, ведь в противном случае респираторные нарушения станут намного серьезнее.
Чтобы обсудить эти вопросы, мы должны сначала определить эти болезни. Астма — это состояние, при котором происходит обратимая обструкция дыхательных путей. Это часто связано с воспалением. Пневмония, напротив, является инфекцией легких, вызванной вирусами, бактериями или грибками. (Химическая пневмония также возможна).
Также важно различать причины и факторы риска. В отличие от причины, фактор риска увеличивает риск того, что что-то происходит, но не является причиной. Например, плавание в океане может повысить риск утопления, но это не причина утопления. Фактор риска не может вызывать заболевания, но может предрасполагать вас к развитию заболевания.
Сначала была найдена связь между лечением ХОБЛ и пневмонией.
В настоящее время обзор исследований подтвердил, что использующие ингаляционные стероиды вместе с бета-агонистами длительного действия (LABA) ( ингаляционная стероидная комбинация LABA для ХОБЛ), почти в два раза чаще развивают серьезную пневмонию, а использующие только LABA, Flovent (флутиказон) ассоциируется с этими осложнениями несколько больше, чем Пульмикорт (будесонид).
Исследование, проведенное в 2017 году, показало сходный сценарий с астмой. Люди, которые лечились ингаляционными стероидами при астме, на 83% чаще развивали пневмонию, чем те, кто не использовал эти ингаляторы. Увеличение риска пневмонии, в отличие от ХОБЛ, похоже на Flovent и Pulmicort.
Не совсем точно, почему вдыхаемые стероиды повышают риск пневмонии, но эффект этих ингаляторов на иммунную систему, вероятно, является механизмом. Давно известно, что люди, которые используют пероральные стероиды (например, для ревматоидных состояний), подвергаются большему риску развития инфекций, поскольку стероиды «успокаивают» иммунный ответ.
Хотя вам нужно помнить об этом потенциальном риске, это не значит, что вы должны прекратить принимать лекарства от астмы. Все лекарства от астмы могут иметь побочные эффекты, но ингаляционные стероиды могут значительно улучшить симптомы астмы. Риск ухудшения астмы, если ингаляционные стероиды прекращаются, был бы более опасным, чем риск пневмонии, наблюдаемый здесь. Риск заболевания и даже смерти от тяжелой астмы (статус астматика по-прежнему остается проблемой.
Ученые начинают понимать взаимосвязь между инфекциями, которые вызывают пневмонию и ухудшают симптомы астмы или развитие астмы.
Существует огромная заинтересованность в нетипичных бактериях под названием Mycoplasma pneumoniae, которые чаще всего отвечают за пневмонию. Как правило, эта инфекция считается самоограниченной, это означает, что симптомы будут устранены, даже если вас не лечат антибиотиками. Ученые, однако, обнаружили, что инфекция Mycoplasma pneumoniae вызывает у животных следующее:
- Хроническая инфекция: ученые продолжают обнаруживать признаки инфекции в легких животных через много месяцев после заражения.
- Хроническое воспаление легких: при исследованиях мышей единственная инфекция с микоплазменной пневмонией приводила к воспалению легких на срок до 18 месяцев.
- Аномальные тесты функции легких: за тот же период времени ученые обнаружили доказательства обструкции и гиперреактивности дыхательных путей.
Существует еще одно доказательство связи между пневмонией и астмой у людей. Ученые нашли доказательства для Mycoplasma pneumoniae, которые вызывают обострение астмы, и для людей, страдающих этой астмой. В частности, ученые обнаружили:
- Микоплазменная пневмония чаще встречается среди людей, госпитализированных с астмой, по сравнению с людьми, госпитализированными по другим причинам.
- Микоплазменная пневмония обычно обнаруживается у детей с обострением астмы.
- До 40% детей, инфицированных Mycoplasma pneumoniae, будут испытывать хрипы и аномальные легочные функциональные тесты.
- Дети с астмой и инфекцией микоплазменной пневмонии могут чаще иметь аномальные тесты на функции легких как через 3 месяца, так и через 3 года после заражения.
- Дети, подвергшиеся воздействию микоплазменной пневмонии, имеют более высокие уровни некоторых маркеров, которые ученые используют при изучении астмы, называемой фактором роста эндотелия сосудов (VEGF), по сравнению с детьми без астмы. Связь VEGF и Mycoplasma pneumoniae предполагает, что они связаны между собой.
Вы чаще слышите о гриппе и пневмонии, но пневмония является известным побочным эффектом инфекции гриппа. В то время как у вас нет повышенного риска развития инфекции от гриппа, потому что у вас астма, вы подвергаетесь повышенному риску развития побочного эффекта, такого как пневмония.
Ваши дыхательные пути уже имеют некоторую степень воспаления, отека и более чувствительны, чем те, у которых нет астмы. Инфекция гриппом только усиливает отек и воспаление.
Обычно ваше тело фильтрует вирусы и бактерии, когда они входят в ваше тело. Повышенное воспаление увеличивает шансы, что вирус гриппа не будет вылечен и вызовет проблемы. Когда вирус гриппа попадает в альвеолы или дышащие мешочки в вашем легком, альвеолы могут наполняться жидкостью, которая приводит к симптомам пневмонии, таким как озноб, кашель, лихорадка и затрудненное дыхание.
Если достаточное количество жидкости будет расти, это также может привести к гипоксии или снижению уровня кислорода в крови. Обычно это требует госпитализации.
Вирус гриппа может непосредственно вызывать пневмонию или вы можете развить бактериальную пневмонию, которая требует антибиотикотерапии. Когда у вас грипп, вам необходимо рассмотреть лечение. Тем не менее, наилучшим способом лечения является иммунизация против гриппа и предотвращение этого вместе.
Если вы заразитесь гриппом, ваш врач может назначить антивирус. Эти препараты могут уменьшать симптомы и могут предотвратить более серьезные осложнения, такие как пневмония. Противовирусные препараты требуют рецепт от вашего врача.
Учитывая все это, вам может быть интересно, должны ли люди с астмой, у которых обострения, регулярно лечиться антибиотиками. Несмотря на то, что мы ранее обсуждали, нет текущих рекомендаций по назначению антибиотиков для астматиков. В исследовании, проведенном в 2006 году по антибиотикотерапии Mycoplasma pneumoniae по сравнению с плацебо, обнаружено улучшение симптомов астмы, но не функции легких. В области исследования нет текущих рекомендаций по лечению хронической астмы или обострений астмы антибиотиками.
Очевидно, существует связь между астмой и пневмонией, хотя, как представляется, астма не вызывает пневмонию. То, что было найдено, — это одно из лекарств (ингаляционных стероидов), используемых для лечения астмы, связано с предрасположенностью к развитию пневмонии. При взгляде на противоположный сценарий имеется достаточное количество доказательств того, что бактерия, вызывающая внебольничную пневмонию, может привести к развитию астмы. Так или иначе, эти два условия могут идти рука об руку и грипп, если у вас есть астма, может явно повысить риск развития пневмонии.
источник
Отличать и ставить диагноз должен врач. При приступах кашля, затруднении дыхания (особенно у детей!) необходимо срочно вызвать неотложку.
Симптомы бронхиальной астмы:
Бронхиальная астма нередко начинается приступообразным кашлем, сопровождающимся аспираторной одышкой с отхождением небольшого количества стекловидной мокроты (астматический бронхит). Развернутая картина бронхиальной астмы характеризуется появлением легких, средней тяжести или тяжелых приступов удушья. Приступ может начинаться предвестником (обильное выделение водянистого секрета из носа, чиханье, приступообразный кашель т п. ). Приступ астмы характеризуется коротким вдохом и удлиненным выдохом, сопровождающимся слышными на расстоянии хрипами. Грудная клетка находится в положении максимального вдоха. В дыхании принимают участив мышцы плечевого пояса, спины, брюшной стопки. При перкуссии над легкими определяется коробочный звук, выслушивается множество сухих хрипов. Приступ, как правило, заканчивается отделением вязкой мокроты. Тяжелые затяжные приступы могут перейти в астматическое состояние — один из наиболее грозных вариантов течения болезни.
Пневмония — это воспаление легких.
Пневмония может развиться на фоне переохлаждения, ОРЗ, ОРВИ, пищевого отравления, травмы, перелома .
По этиологии острые пневмонии подразделяются на:
бактериальные,
аллергические; в том числе при лекарственных аллергиях;
пневмонии, возникающие при инвазии гельминтов;
пневмонии, обусловленные действием физических и химических факторов (в основном — термических, например пневмония при ожоговой болезни, и токсических, например пневмония, развивающаяся при вдыхании паров бензина, керосина и боевых отравляющих веществ).
При всех этих видах пневмоний, как правило, отмечается присоединение бактериальной инфекции. Общепризнанным является тот факт, что особенности течения острой пневмонии зависят от возбудителя.
У пневмонии различной этимологии могут быть совершенно разные симптомы.
— Внезапный подъем температуры до 40 градусов, сопровождающийся сначала сухим кашлем, чрезвычайно плохим самочувствием, одышкой (то есть любая физическая нагрузка, даже минимальная, вызывает учащенное тяжелое дыхание). При этом могут быть боли в груди, усиливающиеся при кашле и глубоком дыхании. Боль может отдавать в живот или просто может болеть только живот. При глубоком вдохе возможен приступ кашля. Иногда бывает покраснение одной щеки (с той стороны, где отмечается боль). Все это соответствует так называемой крупозной пневмонии, при которой воспаление охватывает большую часть легкого. Не все из описанных симптомов присутствуют обязательно, но температура, кашель и резкая слабость встречаются практически постоянно.
— Болезнь начинается как обычная ОРВИ: насморк, кашель, температура. Через некоторое время температура падает, а потом вновь повышается и уже не снижается. Это тоже вариант течения пневмонии.
Температура не поднимается выше 38 градусов, но держится почти постоянно на этом уровне, сопровождается кашлем, слабостью. Это тоже может быть пневмонией.
У детей критериями, которые должны насторожить в отношении возможного наличия воспаления легких, являются следующие: продолжительность температуры выше 38 градусов в течение трех и более дней; одышка (учащенное дыхание); резкая вялость, сонливость.
Окончательный диагноз можно поставить только на основании рентгена грудной клетки.
источник
Значение дыхания для человека переоценить невозможно. Мы можем не есть и не спать сутками, некоторое время оставаться без воды, но оставаться без воздуха человек способен лишь несколько минут. Мы дышим, не задумываясь, «как дышится». Между тем, наше дыхание зависит от множества факторов: от состояния окружающей среды, любых неблагоприятных внешних воздействий или каких-либо повреждений.
Дыхание представляет собой непрерывный биологический процесс, в результате которого происходит газообмен между организмом и внешней средой. Клетки организма нуждаются в постоянной энергии, источником которой являются продукты процессов окисления и распада органических соединений. Кислород участвует во всех этих процессах, и клетки организма постоянно нуждаются в его притоке. Из окружающего нас воздуха в организм кислород может проникнуть сквозь кожу, но лишь в небольших количествах, совершенно недостаточных для поддержания жизни. Основное его поступление в организм обеспечивает дыхательная система. С помощью дыхательной системы осуществляется также выведение углекислого газа – продукта дыхания. Транспорт газов и других необходимых организму веществ осуществляется с помощью кровеносной системы. Функция дыхательной системы сводится лишь к тому, чтобы снабжать кровь достаточным количеством кислорода и удалять из нее углекислый газ.
Дыхательная система человека состоит из тканей и органов, обеспечивающих легочную вентиляцию и легочное дыхание. В строении системы можно выделить основные элементы — воздухоносные пути и легкие, и вспомогательные — элементы костно-мышечной системы. К воздухоносным путям относятся: нос, полость носа, носоглотка, гортань, трахея, бронхи и бронхиолы. Легкие состоят из бронхиол и альвеолярных мешочков, а также из артерий, капилляров и вен легочного круга кровообращения. К элементам костно-мышечной системы, связанным с дыханием, относятся ребра, межреберные мышцы, диафрагма и вспомогательные дыхательные мышцы.
Наиболее часто встречаемыми в медицинской практике воспалительными заболеваниями дыхательной системы являются воспаление бронхов — бронхит, бронхиальная астма и воспаление легких — пневмония.
Различают острый и хронический бронхиты. Острый бронхит развивается обычно вместе с другими признаками острого воспаления верхних дыхательных путей, воспаление как бы спускается вниз от верхних дыхательных путей к бронхам. Основной признак острого бронхита — кашель; сначала сухой, затем с небольшим количеством мокроты. Врач во время осмотра определяет рассеянные сухие свистящие хрипы с обеих сторон.
Хронический бронхит — это хроническое воспалительное заболевание бронхов. Оно течет в течение месяцев и лет, периодически, то обостряется, то затихает. В настоящее время несомненным признается значение трех факторов риска хронического бронхита: курение, полютанты (повышенное содержание пыли, газов во вдыхаемом воздухе) и врожденная недостаточность особого белка альфа-1-антитрипсина. Инфекционный фактор — вирусы, бактерии является причиной обострения заболевания. Основные признаки хронического бронхита — кашель, выделение мокроты, частые простудные заболевания.
Обследование больных хроническим бронхитом включает рентгенографию грудной клетки и исследование функции дыхания с помощью современных компьютеризированных приборов. Рентгенологическое исследование необходимо, главным образом, для исключения других заболеваний дыхательной системы — воспаления легких, опухолей. При исследовании функции легких выявляются признаки бронхиальной обструкции, устанавливается степень тяжести этих нарушений.
Хронический бронхит при длительном течении закономерно приводит к развитию серьезных осложнений — эмфиземе легких, дыхательной недостаточности, своеобразному поражению сердца, бронхиальной астме.
Важнейшим условием для успешного лечения больных хроническим бронхитом является отказ от курения. Это сделать никогда не поздно, но лучше раньше, до развития осложнений хронического бронхита. Во время обострения воспалительного процесса в бронхах назначаются антибиотики и другие противомикробные средства. Назначаются также бронхорасширяющие и отхаркивающие препараты. В период затихания процесса особенно эффективно санаторно-курортное лечение, массаж, лечебная физкультура.
Бронхиальная астма — хроническое заболевание, проявляющееся периодически возникающими приступами выраженного затруднения дыхания (удушья). Современная наука рассматривает астму как своеобразный воспалительный процесс, который приводит к возникновению обструкции бронхов — сужению их просвета вследствие ряда механизмов:
- спазма мелких бронхов;
- отека слизистой бронхов;
- повышенного выделения жидкости железами бронхов;
- повышенной вязкости мокроты в бронхах.
Для развития астмы большое значение имеют два фактора:
Оба эти фактора обусловлены наследственными механизмами.
Приступ бронхиальной астмы имеет типичные признаки. Он начинается внезапно или с появления сухого мучительного кашля, иногда ему предшествует ощущение першения в носу, за грудиной. Быстро развивается удушье, больной делает короткий вдох и далее практически без паузы продолжительный выдох (затруднен выдох). Во время выдоха на расстоянии слышны сухие свистящие хрипы (свистящее дыхание). Врач выслушивает такие хрипы при обследовании больного. Приступ заканчивается самостоятельно или, чаще, под влиянием бронхорасширяющих средств. Исчезает удушье, дыхание становится более свободным, начинает отходить мокрота. Уменьшается число сухих хрипов в легких, постепенно они совсем исчезают.
Длительно протекающая и недостаточно леченая астма может давать серьезные осложнения. Их можно разделить на легочные и внелегочные, нередко они комбинируются. К легочным осложнениям относятся хронический бронхит, эмфизема легких, хроническая дыхательная недостаточность. Внелегочные осложнения — поражение сердца, хроническая сердечная недостаточность.
Лечение бронхиальной астмы — трудная задача, она требует активного участия больных, для которых создаются специальные «школы», где под руководством врачей и сестер пациенты обучаются правильному образу жизни, порядку применения медикаментозных средств.
По мере возможности необходимо устранить факторы риска заболевания: аллергенов, вызывающих приступы; отказаться от приема нестероидных противовоспалительных средств (аспирин, препараты для лечения боли, болезней суставов); иногда помогает смена климата, смена места работы.
Пневмония — это воспалительный процесс в легочных альвеолах, примыкающих к ним мельчайших бронхов, микрососудов. Вызывается пневмония чаще всего бактериями — пневмококками, стрептококками, стафилококками. Более редкие возбудители — легионелла, клебсиела, кишечная палочка, микоплазма. Пневмонии могут также вызываться вирусами, но и здесь вторично в воспалении принимают участие бактерии.
Пневмония чаще возникает у людей, перенесших респираторную вирусную инфекцию, курильщиков, злоупотребляющих алкоголем, пожилых и стариков, на фоне хронических заболеваний внутренних органов. Отдельно выделяют пневмонии, возникающие у тяжелых послеоперационных больных в больницах.
По распространенности процесса пневмонии бывает долевыми и сегментарными, когда очаги воспаления большие, и мелкоочаговые с множественными небольшого размера очагами воспаления. Они отличаются по выраженности признаков, тяжести течения, а также от того, какой возбудитель привел к воспалению легких. Точно установить распространенность процесса помогает рентгенологическое исследование легких.
Начало заболевания при крупноочаговой пневмонии острое. Возникает озноб, головные боли, сильная слабость, сухой кашель, боли в грудной клетке при дыхании, одышка. Значительно повышается температура и держится на высоких цифрах, если болезнь не лечить, 7-8 дней. При кашле вначале начинает выделяться мокрота с прожилками крови. Постепенно количество ее увеличивается, она приобретает характер гнойной. Врач при выслушивании легких определяет измененное бронхиальное дыхание. При исследовании крови выявляются увеличение числа лейкоцитов, ускорение СОЭ. Рентгенологически определяется массивное затенение в легких, соответствующее доле или сегменту.
Для очаговой пневмонии характерно более легкое течение. Начало заболевания может быть острым или более медленным, постепенным. Нередко больные указывают, что до появления первых признаков заболевания они перенесли ОРЗ, был кашель, кратковременное повышение температуры. Есть кашель со слизисто-гнойной мокротой, могут быть боли в грудной клетке при дыхании, одышка. При исследовании крови может быть умеренное увеличение числа лейкоцитов, ускорение СОЭ. Рентгенологически определяются большей или меньшей величины очаги затенения, но значительно меньших размеров, чем при крупноочаговой пневмонии.
При тяжёлой форме пневмонии с высокой температурой, сильным кашлем, одышкой, болями в груди необходима госпитализация. Обычно начинают лечение с инъекций пенициллина, а далее в зависимости от эффективности или неэффективности лечения, меняют антибактериальные средства. Водятся также обезболивающие средства, назначается кислород. Больные с более легкими формами воспаления легких могут лечиться дома, антибактериальные средства назначаются внутрь. Помимо антибактериальных средств хороший вспомогательный эффект, особенно на заключительных этапах лечения, оказывает массаж грудной клетки, лечебная физкультура. Лечить больных пневмонией необходимо энергично, добиваясь нормализации картины крови и, самое главное, до исчезновения рентгенологических признаков воспаления.
источник
 любые проявления интоксикации, например, снижение аппетита, плохой сон, постоянная слабость и бледность кожных покровов;
любые проявления интоксикации, например, снижение аппетита, плохой сон, постоянная слабость и бледность кожных покровов;