Исходя из патогенеза бронхиальной астмы, в борьбе с астматическими проявлениями применяют бронхорасширяющие средства и противовоспалительные препараты.
Адреномиметики при бронхиальной астме быстро снимают симптомы удушья. Следует помнить, что все бронхолитики обладают симптоматическим действием.
То, насколько часто они используются, будет индикатором эффективности основной, базисной терапии.
Итак, адреномиметики — обширная группа лекарственных средств, оказывающих стимулирующее воздействие на адренорецепторы. Адренорецепторы локализуются во всех тканях организма — они встроены в клеточные мембраны, представляют собой особые белковые молекулы.
Эффект адреномиметиков определяется воздействием на рецепторы, что приводит к определенным метаболическим изменениям. В итоге может возникать спазм или расширение сосудов и т. д.
Адреномиметики оказывают стимулирующее воздействие на адренорецепторы, подобное действию адреналина и норадреналина. Когда молекула агониста соединяется с рецептором на поверхности клетки, происходит взаимодействие с регуляторным белком.
Этот белок способствует активации особого фермента, стимулирующего синтез аденозинмонофосфата — вещества, участвующего в передаче сигналов в клетке. Вследствие этого в клетке происходят определенные химические процессы, в результате которых изменяется концентрация кальция.
На этот процесс реагирует гладкая мускулатура различных органов, расслабляясь или сокращаясь.
Эффект действия препаратов зависит от типа рецепторов, на которые осуществляется воздействие.
Хотя адренорецепторы бывают 5 типов, мы остановимся только на бета1- и бета2-адренорецепторах, раз речь идет об астме.
Итак, бета1-адренорецепторы локализованы в сердце, и их стимулирование приводит к увеличению ЧСС, повышению артериального давления. Также они находятся в почках.
Бета-2-адренорецепторы локализуются в бронхах, скелетной мускулатуре, сосудах, сердце и других органах. Эффектом их стимуляции будет расслабление гладкой мускулатуры бронхов, снятие спазма, расширение просвета бронхиального дерева.
При астме адреномиметики оказывают симптоматический эффект и используются для купирования и предотвращения приступов.
Адреномиметики, применяемые при бронхиальной астме, разделяются на селективные и неселективные. Первые характеризуются тем, что воздействуют только на бета2-рецепторы, а вторые и на бета1, и на бета2.
При бронхиальной астме бета-агонисты должны воздействовать именно на бронхиальные бета2-рецепторы. Бета2-адреномиметики бывают длительного и короткого действия. Первые обладают пролонгированным эффектом и помогают предупредить ночные приступы, а вторые применяют в качестве средств против обострения астмы.
Следует обратить внимание на то, что адреномиметики, будь то селективные или неселективные, используют только по назначению врача. Если речь идет о адреномиметиках короткого действия, то это экстренные средства, которые ни в коем случае не следует применять бесконтрольно.
Они дают хороший терапевтический эффект, однако могут вызывать побочные явления – аритмию, гипертонический криз или гипотонию и многое другое. Пациентам с сахарным диабетом, артериальной гипертензией, атеросклерозом сосудов головного мозга, заболеваниями щитовидной железы применять такие средства рекомендуется с осторожностью, в той дозе и с той частотой, которую определил врач.
Бета-адреномиметики при бронхиальной астме используются как селективные, так и неселективные. Назначаются селективные адреномиметики короткого действия в форме аэрозоля, что позволяет быстро снять симптомы бронхиальной астмы.
Если ребенок не может в силу возраста использовать ингалятор, применяют специальные приборы для распыления лекарственного раствора — небулайзеры. Дозы препаратов для ингаляции при помощи небулайзера выше.
В больших дозах могут активировать бета1-адренорецепторы, альфа-адренорецепторы в сосудах. Неселективные возбуждают эти рецепторы в любых дозах. С этим связаны побочные эффекты — повышение артериального давления, увеличение ЧСС.
Некоторые селективные антагонисты бета-адренорецепторов:
Как было отмечено выше, бета-адренометики при бронхиальной астме применяют в комбинации с глюкокортикоидами и другими средствами. К средствам длительного действия относят, например, формотерол.
Длительный эффект связан с накоплением вещества в мембранах гладкомышечных клеток. При комбинации с глюкокортикоидами усиливают эффект гормонов, позволяют снизить их дозировку и, соответственно, уменьшить побочные эффекты при использовании для предотвращения ночных приступов, а также проявлений астмы физического напряжения.
Эти препараты не могут использоваться для монотерапии и в качестве экстренных средств для купирования удушья. Также следует избегать резкой отмены таких препаратов.
При применении оптимальных доз адреномиметиков короткого действия бета1-адренорецепторы миокарда практически не стимулируются.
В эту группу входят следующие препараты:
При приступе удушья адреномиметики короткого действия быстро купируют обострение — при ингаляционном введении эффект наблюдается уже спустя четыре минуты и длится на протяжении нескольких часов. Также они применяются для предупреждения проявлений астмы физического усилия.
Препараты этой группы не подходят для профилактического лечения — это средства экстренной помощи, которые действуют непродолжительное время. При частом использовании их эффективность может уменьшиться. Регулярное применение сальбутамола приводит к учащению приступов астмы физического усилия и увеличивает выраженность воспаления.
Для правильного введения лекарства при помощи ингалятора необходимы соответствующие навыки. В противном случае в бронхиальное дерево попадет меньше лекарства, чем требуется.
Неселективные адреномиметики при бронхиальной астме
Стимулируют бета1-, бета2-, альфа-адренергические рецепторы. При бронхиальной астме применяют следующие неселективные адреномиметики:
Как было отмечено выше, неселективные адреномиметики оказывают активное воздействие на сердечно-сосудистую систему даже в небольших дозах, провоцируют повышение артериального давления.
Важно, что для поддержания нормального качества жизни оптимален ступенчатый подход к использованию препаратов, который предполагает повышение доз и увеличение количества приемов по мере усугубления заболевания. Главная цель — контролировать астму, принимая минимальные дозы лекарств.
Если состояние пациента ухудшается, доза и частота приема увеличивается. Если астма хорошо поддается контролю, то доза и частота приема уменьшается. Чтобы перейти с одной ступени на другую, необходимо хорошо контролировать заболевание в течение определенного времени.
Цель лечения — поддерживать нормальное качество жизни, сохранять привычную физическую активность.
Прогноз бронхиальной астмы во многом зависит от того, выполняет ли пациент все предписания, которые касаются как схемы приема препаратов, так и общих правил, знания различий между препаратами базисной и неотложной терапии, профилактических мер.
Даже в период ремиссии в дыхательных путях сохраняется воспалительный процесс, но это не означает, что достичь хорошего самочувствия невозможно. Не стоит надеяться лишь на лекарственные средства: необходимо исключать контакты с аллергенами, соблюдать элиминационные диеты и в целом бережно относиться к своему здоровью.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
НИИ пульмонологии Минздрава РФ, Москва
НИИ пульмонологии Минздрава РФ, Москва
Бронхиальная астма (БА) является одним из наиболее часто встречающихся заболеваний человека, по данным эпидемиологических исследований, распространенность БА достигает 5% общей популяции населения и имеется повсеместная тенденция к дальнейшему росту численности больных [1].
Летальность от БА продолжает расти, так, в США в 1979 г. число смертельных случаев от БА составило 0,9 на 100 тыс. населения, тогда как в 1989 г. эта цифра увеличилась более чем в 2 раза (1,9 на 100 тыс.) [2]. У большинства больных БА не наблюдается хронического прогрессирования заболевания, однако в ряде случаев существует опасность развития тяжелого обострения заболевания – астматического статуса (АС), который при отсутствии адекватной помощи может закончиться смертельным исходом. Многочисленные исследования, посвященные анализу летальных исходов при БА, свидетельствуют о том, что около 80 % всех смертей при БА связаны с факторами, которые потенциально можно было предотвратить [3]. Основными такими факторами являются: неспособность врача правильно оценить состояние пациента и тяжесть развившегося обострения БА; неправильное поведение больного, заключающееся в неправильной оценке своего состояния и невыполнении рекомендаций по терапии заболевания; неадекватное обучение больного; недостаточное использование при лечении БА базисных препаратов – ингаляционных глюкокортикостероидов [3]. В последние годы появилось большое число национальных согласительных документов (консенсусов) по БА, которые значительно унифицируют подходы к оценке и ведению больных астмой, в том числе и с астматическим статусом [1, 4, 5]. Кроме того, появились некоторые новые методы терапии, так, например, изменение подходов к ингаляционной терапии и вентиляционному пособию при БА позволило значительно снизить летальность.
В настоящее время существует несколько терминов, которые используются при описании тяжелого обострения БА. Традиционно под астматическим статусом (АС) понимали эпизод тяжелого обострения БА, продолжающийся более 24 ч [6]. Однако скорость развития тяжелого приступа не может служить критерием его выделения из группы астматических атак, так как в ряде случаев тяжелый приступ БА может развиваться настолько быстро, что летальный исход может наступить через нескольких часов или даже минут от начала приступа [7]. Все большее распространение, особенно в странах Европы, получает термин “тяжелое обострение астмы” (ТОА) или “острая тяжелая астма” (acute severe asthma), введенный в обиход английскими авторами в начале 80-х годов [8]. Этот термин, возможно, более правомочен, так как он подчеркивает главное отличие данного состояния – его тяжесть. Больных с угрозой остановки дыхания объединяют в группу жизнеугрожающей астмы (life threatening asthma). С другой стороны, во многих странах, в том числе США, Канаде и нашей стране, чаще всего употребляется термин астматический статус, однако в его определение вкладывается тот же смысл, что и в acute severe asthma, т.е. не длительность развития приступа, а его необычная тяжесть и резистентность к обычной бронходилатирующей терапии [9, 10]. Некоторые авторы под АС понимают эпизод острой дыхательной недостаточности вследствие обострения БА [11].
Основные средства для терапии ТОА
Основными компонентами лечения больных ТОА обычно являются бронхорасширяющие препараты, глюкокортикостероиды и кислородотерапия. В ряде случаев может потребоваться назначение дополнительных бронхорасширяющих препаратов, а в особо тяжелых ситуациях – респираторной поддержки (рис.1).
Бронхорасширяющие препараты являются краеугольным камнем терапии ТОА, так как эти препараты позволяют быстро уменьшить бронхоспазм и выиграть время до того момента, когда начнут действовать противовоспалительные препараты. В настоящее время существуют три основных класса бронхорасширяющих препаратов: b2-агонисты, антихолинергические препараты и теофиллины, при лечении БА ведущую роль играют b2-агонисты (табл. 1).
Механизмы действия b 2— агонистов
Препаратами первой линии при лечении всех форм бронхиальной астмы являются b2-агонисты. Стимуляция b2-рецепторов ведет к активации аденилатциклазы, приводящей, в свою очередь, к повышению внутриклеточного содержания циклического АМФ, активации протеинкиназ А и G, фосфорилированию некоторых внутриклеточных белков и, в конечном итоге, к расслаблению гладкой мускулатуры бронхов и повышению бронхиальной проходимости. Также доказанными механизмами бронхорасширяющего действия b2-агонистов является активация Са2+-зависимых мембранных К + -каналов и регуляция нейропередачи в дыхательных путях [12]. Кроме того, что симпатомиметики влияют на гладкую мускулатуру бронхов, большое значение у больных БА имеет их мембраностабилизирующий эффект. Так, в экспериментальных работах показано, что эти препараты препятствуют высвобождению вновь образующихся медиаторов (простагландина D2, лейкотриена C4) из гранул базофилов и тучных клеток [13].
Другими важными эффектами b2-агонистов являются стимуляция мукоцилиарного транспорта за счет увеличения частоты биения ресничек эпителия [14]; улучшение систолической функции миокарда и снижение сосудистого сопротивления в большом и малом кругах кровообращения [15]; повышение глобальной силы и выносливости дыхательной мускулатуры, уменьшение проявления утомления диафрагмы [16].
Предпочтение отдают селективным b2-агонистам, связывающимся преимущественно с b2-рецепторами, так как эти препараты обладают минимальными побочными эффектами со стороны сердечно-сосудистой системы, связанными преимущественно со стимуляцией b1-рецепторов. Однако селективность препаратов к b2-рецепторам существенно снижается при назначении больших доз, оральном и парентеральном путях введения и на фоне гипоксии [17]. Эталонными препаратами для лечения БА считаются сальбутамол и тербуталин, используются и другие симпатомиметики – метапротеренол, фенотерол.
Место b 2— агонистов в терапии ТОА
Необходимо подчеркнуть, что b2-агонисты показаны практически всем больным с тяжелым обострением БА, независимо от использования их до госпитализации и применявшихся доз.
Отсутствие эффекта от рутинной бронхорасширяющей терапии в домашних условиях чаще всего можно объяснить либо недостаточными дозами препаратов для разрешения тяжелого приступа БА, или, чаще всего, неправильной ингаляционной техникой. Объяснение прогрессирования заболевания с позиции передозировки b2-агонистов (синдром “рикошета”, синдром “запертого легкого”) в настоящее время считается неправомочным.
Широко обсуждавшийся ранее b2-блокирующий эффект метаболитов симпатомиметиков (синдром “рикошета”) не был подтвержден на практике и не имеет какого-либо клинического значения [18]. Снижение ответа на b2-агонисты пытались объяснить с точки зрения развития тахифилаксии, субсенситизации и дизрегуляции b2-рецепторов. Тахифилаксия (снижение числа рецепторов в ответ на их частую стимуляцию препаратом) встречается только при использовании некоторых b2-агонистов короткого действия (адреналин) и практически не имеет значения для современных препаратов [19].
Субсенситизация b2-рецепторов (снижение ответа на препарат) может развиться в результате повреждения рецепторов вследствие вирусной инфекции или ирритации. В данном случае рефрактерность дыхательных путей к b2-агонистам будет продолжаться до тех пор, пока не будет назначена адекватная терапия стероидами или не произойдет самопроизвольное восстановление функции рецепторов [18]. Парадоксальные реакции на b2-агонисты, т.е. бронхоспастический эффект, наблюдаются очень редко. В крупном исследовании, охватывавшем 10 тыс. взрослых больных БА, бронхоспастические реакции были отмечены в 1% всех случаев [20]. Среди возможных причин таких реакций в настоящее время обсуждаются эффекты холодного аэрозоля, высокой скорости ингалируемых частиц, действие адъювантов и растворителей [21].
Известный вазодилатирующий эффект b2-агонистов не является причиной отека слизистой бронхов и “запирания” бронхов, а, напротив, лежит в основе их противоотечного действия. Доказан противоэкссудативный эффект таких b2-агонистов, как сальбутамол [22] и тербуталин [23]. b2-Агонисты вызывают вазодилатацию сосудов посткапиллярного русла, снижая соотношение пре- и посткапиллярного сопротивлений и, таким образом, уменьшая экссудацию плазмы из сосудов в просвет дыхательных путей. По данным J. Roca и соавт., сальбутамол ингибирует вазоконстрикцию микроциркуляторного русла бронхов, вызванную фактором активации тромбоцитов (ФАТ), за счет релаксации эндотелиальных клеток и уменьшения пор между ними [24] (рис. 2).
Способы доставки b 2— агонистов при терапии ТОА
Успех терапии зависит не только от правильного выбора препарата, его дозы, но и от адекватной доставки препарата в дыхательные пути. b2-Агонисты можно вводить ингаляционно и парентерально, однако основное значение, безусловно, имеет ингаляционный путь введения (табл. 2).
Ингаляционная терапия: небулайзер
Наиболее оптимальной техникой доставки ингаляционных препаратов является использование небулайзеров. Слово “небулайзер” происходит от лат. “nebula” – туман, облачко и может быть определено как “инструмент, превращающий жидкое вещество в аэрозоль для медицинских целей” [25]. Наибольшее распространение получили струйные (компрессорные) небулайзеры, т.е. аппараты, использующие в качестве энергии, превращающей жидкость в аэрозоль, струю газа (воздух или кислород). Достоинствами ингаляционной терапии при помощи небулайзеров является возможность доставки в дыхательные пути большой дозы препарата, отсутствие необходимости в форсированных маневрах и четкой координации вдоха с высвобождением препарата. Использование небулайзера необходимо в ситуациях, когда лекарственное вещество не может быть доставлено в дыхательные пути при помощи других портативных ингаляторов, таких как дозированные ингаляторы (ДИ), в том числе со спейсерами, порошковые ингаляторы или тяжесть состояния пациента и его низкая кооперация не позволяют правильно использовать портативные ингаляторы. Исследования по оценке правильности использования ДИ у стабильных больных с обструктивными заболеваниями легких показали, что лишь 25 % всех больных способны правильно пользоваться ДИ [26]. Учитывая тяжесть состояния больных при ТОА, выраженное диспноэ, изменение дыхательного паттерна, становится ясным, почему ингаляционная терапия с помощью привычных ДИ является практически неэффективной у таких больных.
Больные ингалируют бронхолитики при помощи маски или загубника, в качестве рабочего газа используется воздух, или, что более предпочтительно при БА, кислород, средний поток 6–8 л в 1 мин. При использовании маски больной должен дышать через рот, так как нос является хорошим фильтром и может стать препятствием для доставки препаратов в дыхательные пути. Следует тщательно выбирать модель и тип небулайзера. Так, в одном из исследований при сравнении 17 типов разных струйных небулайзеров различия в выходе аэрозоля достигали 2 раз, а в скорости доставки частиц респирабельной фракции препаратов – 8 раз [27].
При терапии больных ТОА трудно рекомендовать какие-либо фиксированные дозы b2-агонистов, часто дозирование осуществляют эмпирически, в зависимости от эффективности лечения и развития побочных действий. При использовании небулайзера обычно применяются разовые дозы сальбутамола от 2,5 до 10 мг. Как правило, назначают 5 мг сальбутамола в качестве первой дозы, последующие дозы составляют по 2,5 мг. Однако необходимо помнить, что в ряде случаев при тяжелом обострении БА даже доза 5 мг может быть недостаточной и возможно назначение 10 мг [28]. Ответ на небулизированный сальбутамол наблюдается обычно в течение 10–15 мин, если же симптомы не уменьшаются, то назначают повторные ингаляции.
Наиболее часто рекомендуют следующую схему назначения сальбутамола при помощи небулайзера у больных с ТОА: в 1-й час терапии проводится три ингаляции по 2,5 мг каждые 20 мин, затем ингаляции проводят каждый час до значимого улучшения состояния, после чего возможно назначение препарата каждые 4–6 ч [11]. Разовые дозы тербуталина при использовании небулайзеров обычно в 2 раза выше, чем для сальбутамола, и составляют 5–10 мг. Использование высоких доз b2-агонистов при ТОА объясняется особенностью кривой “доза–ответ”: чем более выражена бронхиальная обструкция, тем большая доза бронхолитика требуется для достижения максимального ответа бронхов, так как отек и воспаление слизистой дыхательных путей препятствуют доставке препарата к рецепторам. Повышение кратности введения b2-агонистов связано с повышением общего обмена, высоким потреблением кислорода и уменьшением периода полужизни препаратов. Значительная разница в дозах b2-агонистов, использующихся при применении небулайзеров и портативных ингаляторов объясняется высокой потерей препаратов при небулизации: около 65% теряется во время выдоха и до 20% задерживается в “остаточном объеме” небулайзера, таким образом, 2,5 мг сальбутамола для небулизации соответствует 0,4–0,8 мг сальбутамола ДИ [29].
В настоящее время обсуждаются режимы назначения ингаляционных симпатомиметиков в 1-е сутки терапии ТОА. В недавно проведенном рандомизированном контролируемом исследовании сравнивали два режима назначения небулизированного сальбутамола “по потребности” и регулярное (каждые 4 ч) [30]. Было показано преимущество назначения препарата “по потребности”: снижались общая доза сальбутамола (29,4 мг против 62,8 мг), длительность стационарного лечения (3,7 против 4,7 дней) и частота побочных реакций.
Применение ингаляций сальбутамола при помощи небулайзеров можно использовать не только в условиях стационара или отделения интенсивной терапии, но и на самых ранних этапах оказания неотложной помощи больным ТОА: в домашних условиях, в машине скорой помощи. Исследование, проведенное в Шотландии, показало, что начальная терапия сальбутамолом в дозе 5 мг при помощи небулайзера, проводимая в машине скорой помощи у 131 больного с тяжелым обострением БА, оказалась успешной в 79% случаев, не было отмечено эффекта в 18% и ухудшение наблюдалось лишь в 3%. Среднее повышение пиковой скорости выдоха (ПСВ) составило 56% [31].
Относительно новым методом ингаляционной терапии при АС является постоянная небулизация [32, 33]. В основе метода лежит длительная, в течение нескольких часов, ингаляция раствора b2-агонистов через маску небулайзера, в камеру которого с постоянной скоростью подается препарат, в качестве “рабочего газа” используется кислород. Постоянная небулизация имеет преимущество перед традиционным интермиттирующим режимом использования небулайзера: более простое исполнение ингаляции пациентом, требуется меньший контроль со стороны медицинского персонала, отмечено меньшее число побочных эффектов [32].
Ингаляционная терапия: дозированный ингалятор со спейсером
Несмотря на то что в некоторых нормативных документах по терапии ТОА (Фармакопея США) использование b2-агонистов при помощи небулайзера считается обязательным [10], активно обсуждается вопрос о возможности назначения бронхолитиков при помощи комбинации спейсер-ДИ. Преимущество имеют спейсеры большого объема, около 750 мл, оснащенные однонаправленным клапаном вдоха (Volumatic, Nebuhaler). Достоинствами спейсеров как средства доставки лекарственных препаратов являются достаточно простая ингаляционная техника, не требующая четкой координации вдоха и высвобождения вещества, а также осаждение крупных, нереспирабельных частиц на стенках спейсера, а не в ротовой полости, как при использовании ДИ. Множественные высвобождения ДИ и длительные паузы снижают доставку препарата в дыхательные пути, поэтому правильной ингаляционной техникой при использовании спейсера является использование одиночных высвобождений препарата на фоне глубокого дыхания через мундштук или маску спейсера [34]. Необходимо помнить о том, что электростатический заряд, создающийся на стенках пластиковых спейсеров, может до 1,5 раз снижать доставку препарата в дыхательные пути, в связи с чем рекомендуется перед использованием обрабатывать спейсеры ионными детергентами.
Несколько исследований продемонстрировали, что при тяжелом обострении БА эффективность b2-агонистов при помощи комбинации спейсер-ДИ не ниже, чем при использовании небулайзера [35, 36]. Преимуществами такого подхода являются снижение общей дозы b2-агонистов примерно в 6 раз и значительный экономический эффект.
Однократная доза сальбутамола при использовании ДИ со спейсером обычно составляет 400 мкг, кратность введения может значительно варьировать. C.Rodrigo и J.Rodrigo рекомендуют назначение 400 мг через каждые 10 мин до достижения общей дозы 7200 мкг в течение первых 3 ч [36]. В работе А. Raimondi и соавт. была использована другая схема: 400 мкг сальбутамола каждые 30 мин первые 3 ч, а затем ежечасно последующие 3 ч (3600 мкг) [35]. Несмотря на показанные достоинства ингаляционной терапии при помощи ДИ со спейсером, использование небулайзеров является более простым методом, не требует обучения пациента дыхательному маневру и контролю врача за техникой ингаляции.
Ингаляционная терапия: порошковый ингалятор
В ряде работ показана возможность использования при тяжелом обострении БА в качестве средства доставки бронхолитиков порошковых ингаляторов (ингаляторов сухой пудры). Достоинством порошковых ингаляторов является возможность достижения высокой интрабронхиальной депозиции препаратов (до 17–32%), однако для осуществления правильной ингаляции требуется создание инспираторного потока не менее 30 л/мин [34].
В исследовании F. Tonnisen и соавт. сравнивали эффективность тербуталина, назначаемого в виде двух форм: ДИ со спейсером и в виде порошкового ингалятора. Препарат был назначен двум группам больных с тяжелой обструкцией дыхательных путей в одинаковой дозе: 2,5 мг дважды с интервалом 15 мин. Более выраженное улучшение функции внешнего дыхания (ФВД) было отмечено в группе больных, получавших порошковый ингалятор: через 10 мин после последней ингаляции ОФВ1 повысился на 400 мл по сравнению с 210 мл во второй группе. Кроме того, повышение ОФВ1 более 10% наблюдалось у 32 из 33 пациентов в первой группе, по сравнению с 13 из 29 больных, получавших ингаляции тербуталина при помощи ДИ со спейсером [37].
В настоящее время считается доказанным, что ингаляционные b2-агонисты более эффективны при ТОА, чем внутривенные формы этих препаратов. Преимущество ингаляционного пути введения b2-агонистов перед внутривенным было показано как минимум в двух крупных рандомизированных многоцентровых исследованиях. В двойном слепом исследовании, проведенном Шведским Обществом грудной медицины, эффекты ингаляционного и внутривенного сальбутамола сравнивали у 176 пациентов с тяжелым обострением БА. Терапия при помощи небулайзера (доза сальбутамола 0,15 мг/кг дважды в течение 60 мин или около 20 мг/ч) привела к достоверно большему приросту ПСВ, по сравнению с инфузионной терапией сальбутамолом (0,5 мкг/кг в течение 1 ч). Число побочных эффектов (снижение диастолического давления, тахикардия, тремор) оказалось выше у больных, получавших ингаляционную терапию, что можно объяснить более высокой концентрацией препарата в сыворотке крови [38].
В исследовании, проведенном S. Salmeron и соавт., эффекты двух способов введения сальбутамола сравнивали у 47 больных с ТОА, сопровождавшимся гиперкапнией. Ингаляционная терапия при помощи небулайзера (5 мг сальбутамола дважды в течение 1 ч) оказалась более эффективной, чем внутривенная терапия (0,5 мг сальбутамола в течение 1 ч). У больных, получавших ингаляционную терапию, наблюдались более значимые прирост ПСВ, снижение РаСО2, улучшение клинической картины. Сывороточные уровни препаратов не различались в обеих группах, однако частота побочных эффектов (тахикардия, гипокалиемия) в группе внутривенной терапии была несколько выше [39]. Таким образом, несмотря на выраженную обструкцию дыхательных путей, в большинстве случаев ТОА ингаляционная терапия b2-агонистами при помощи небулайзера способна обеспечить доставку аэрозоля, достаточную для бронходилатации, причем риск побочных реакций меньше, чем при внутривенном введении.
Однако у некоторых больных, не отвечающих на ингаляционные бронхолитики, внутривенные введения могут оказать значительный положительный эффект. Предпосылкой для этого факта является возможность доставки b2-агонистов системным кровотоком к более дистальным дыхательным путям, в которые ингаляционный препарат не может попасть из-за выраженной бронхообструкции и закупорки бронхов вязким густым секретом. В исследовании В. Cheong и соавт. внутривенная терапия сальбутамолом со скоростью 12 мкг/ мин в течение 4 ч оказалась более эффективной, чем повторные ингаляции сальбутамола по 5 мг трижды через 30 мин при помощи небулайзера: наблюдался средний прирост показателя ПСВ соответственно на 25 и 14 %, однако выраженность тахикардии была выше в группе внутривенной терапии [41].
Таким образом, применение инфузионных симпатомиметиков показано небольшой группе пациентов с ТОА, не отвечающих на ингаляционные препараты. Рекомендуемыми дозами b2-агонистов (сальбутамола и тербуталина) для внутривенного введения являются медленная инфузия 0,5 мг (или 4–8 мкг/кг) препарата в течение 1 ч [39]. Показана также безопасность и хорошая переносимость длительной инфузии тербуталина в дозе 0,1–0,4 мг/кг/мин в течение 5–12 ч [41].
Подкожное введение b2-агонистов показано в следующих ситуациях: развитие ТОА является составной частью системной аллергической (анафилактической) реакции; нарушено сознание больного или существует угроза остановки дыхания; отсутствует эффект от ингаляционной терапии [11, 29]. В качестве препарата для подкожного введения используется эпинефрин (адреналин) в дозе 0,3 мг, повторные инъекции проводят в зависимости от выраженности бронхолитического ответа или развития побочных реакций с интервалами 20 мин в 1-й час и в последующем через 4–6 ч. В одном из исследований на фоне подкожного введения адреналина выраженный эффект (повышение ПСВ > 120 л/мин и ОФВ > 20%) наблюдался у 60 % пациентов, рефрактерных к ранее проводимой 2-часовой ингаляционной терапии метапротеренолом [42].
Подкожное введение b-агонистов показано в следующих ситуациях:
Учитывая, что адреналин является неселективным препаратом и обладает сродством к a-, b1— и b2-рецепторам, риск развития сердечно-сосудистых осложнений (синусовая тахикардия, экстрасистолия, предсердные аритмии) при его использовании значительно повышен, поэтому его обычно рекомендуют больным не старше 40 лет и без сердечных заболеваний в анамнезе. Тербуталин также может использоваться для подкожного введения, однократная доза составляет 0,25 мг, частота введения такая же, как для адреналина. Предпочтение подкожному использованию тербуталина отдается в случаях терапии ТОА у беременных, так как в отличие от адреналина он не оказывает влияния на развитие плода и не снижает маточный кровоток [11]. Необходимо также помнить, что снижение сердечного выброса и повышение периферического сосудистого сопротивления, которые имеют место при ТОА, могут значительно нарушать абсорбцию подкожно вводимых препаратов.
Наиболее частыми осложнениями при терапии b2-агонистами является триада симптомов: тахикардия, гипоксемия и гипокалиемия. При ТОА адекватная терапия симпатомиметиками может, наоборот, привести к снижению частоты сердечного ритма, даже на фоне их внутривенного введения [38].
Кроме тахикардии b2-агонисты могут вызвать и другие сердечно-сосудистые эффекты: предсердные и желудочковые экстрасистолы, снижение диастолического и повышение систолического АД. На фоне приема b2-агонистов на ЭКГ наблюдаются изменения интервала QT, уплощение зубца Т [43]. Удлинение QT является независимым фактором риска внезапной смерти из-за злокачественных желудочковых аритмий. Известен случай развития инфаркта миокарда на фоне приема больших доз неселективного b2-агониста изопротеренола [18]. К счастью, подобные эффекты наблюдаются крайне редко. В исследовании М. Newhouse и соавт. при назначении высоких доз сальбутамола (до 1600 мкг) и фенотерола (до 3200 мкг) при помощи спейсера 257 больным с тяжелым обострением БА преходящие наджелудочковые экстрасистолы наблюдались у 13% пациентов, умеренное расширение интервала QT (15–25%) было отмечено менее чем у 5% пациентов и ни у одного больного не было выявлено выраженного расширения QT (> 25%) [44]. Следует также учитывать, что гипоксемия значительно увеличивает риск сердечно-сосудистых осложнений при введении b2-агонистов, поэтому их назначение должно сопровождаться адекватной кислородотерапией, которая, по-видимому, обладает протективным действием при использовании высоких доз симпатомиметиков во время АС [18].
Гипокалиемия, развивающаяся при терапии b2-агонистами, также вносит значительный вклад в развитие аритмогенного эффекта этих препаратов. Снижение сывороточного калия развивается не в результате повышения экскреции калия, а из-за перемещения калия из экстрацеллюлярного пространства в клеточные отделы, в основном, скелетные мышцы вследстие прямой стимуляции натриево-калиевых насосов, связанных с мембраной миоцитов [43]. Кроме оказания негативного влияния на сердечно-сосудистую систему гипокалиемия может играть важную роль в развитии слабости дыхательной мускулатуры. Обычно среднее снижение калия в сыворотке не превышает 0,25 и 0,4 ммоль/л соответственно при ингаляционном и внутривенном введении b2-агонистов [36, 39]. Фенотерол вызывает несколько большее снижение сывороточного калия по сравнению с сальбутамолом [18].
К неблагоприятным эффектам b2-агонистов также относится и нарастание гипоксемии, основным механизмом развития которой считается b2-индуцированная легочная вазодилатация, в том числе и в регионах с низким соотношением вентиляция/перфузия, что приводит к дальнейшему ухудшению соотношения V/Q и нарастанию гипоксемии [45]. Стимуляция b2-агонистами скелетных мышц и увеличение потребления кислорода мышцами является еще одним механизмом усугубления гипоксемии. Однако в отличие от больных с хронической обструктивной болезнью легких выраженность нарастания гипоксемии на фоне приема симпатомиметиков при АС небольшая (1,5–5 мм рт.ст.) и не должна являться препятствием для проведения терапии b2-агонистами при отсутствии источника кислорода.
Не вполне ясно, связано ли развитие метаболического ацидоза при ТОА с назначением b2-агонистов. В исследовании Д. Appel и соавт. было отмечено повышение молочной кислоты в сыворотке крови (2,9–9,4 мэкв/л) у 12 пациентов с ТОА, получавших подкожные введения адреналина. В то время как состояние больных улучшалось, снижался уровень молочной кислоты и соответственно уменьшалась выраженность метаболического ацидоза, в то же время терапия адреналином продолжалась [42]. Следовательно, повышение молочной кислоты в крови больше связано с тяжестью БА, чем с терапией, возможными причинами ее накопления могут быть: избыточная мышечная работа, недоутилизация лактата, стимуляция гликолиза в клетках крови.
b2-Агонисты являются препаратами первой линии терапии БА. Назначение b2-агонистов показано практически всем больным с тяжелым обострением БА, независимо от того, использовал ли больной бронхолитики до госпитализации и в каких дозах. Основное значение имеет ингаляционный путь доставки b2-агонистов (при помощи небулайзеров, спейсеров), которые более эффективны, чем парентеральные формы этих препаратов. В некоторых ситуациях, при рефрактерной астме, возможно также внутривенное и подкожное назначение симпатомимети ков. Факторами, ограничивающими использование b2-агонистов, являются их побочные эффекты (гипоксемия, гипокалиемия, аритмии, метаболический ацидоз).
1. Бронхиальная астма. Глобальная инициатива. Пульмонология 1996 (Приложение); 1–165.
2. Bailey R., Weingarten S., Lewis M., Mohsenifar Z. Impact of clinical pathways and practice guidelines on the management of acute exacerbations of bronchial asthma. Chest 1998; 113: 28–33.
3. Harrison B. Acute severe asthma in adults. Medicine (London) 1995; 26: 298–301.
4. British guidelines on asthma management: 1995 review and position statement. Thorax 1997; 52 (suppl.1): 1–21.
5. Hargreave F.E., Dolovich J., Newhouse M.T., eds. The assessment and treatment of asthma: a conference report (Rostrum). J.Allergy Clin.Immunol. 1990; 85: 1098–111.
6. Picado C. Classification of severe asthma exacerbations: a proposal. Eur.Respir.J. 1996; 9: 1775–8.
7. Strunk R.C. Death due to asthma. New insights into sudden unexpected deaths, but the focus remains on prevention. Am.Rev.Respir.Dis. 1993; 148: 550–2.
8. Grant I. Severe acute asthma or acute severe asthma. BMJ 1983; 287: 873.
9. Чучалин А.Г. Бронхиальная астма. М.: Медицина. 1985; 158.
10. USP Therapy. Asthma. The United States Pharmacopeal Convention, Inc. 1997.
11. Cobridge T.C., Hall J.B. The assessment and management of adults with status asthmaticus. Am.J.Respir.Crit.Care Med. 1996; 151: 1296–316.
12. Шмушкович Б.И. Бета-адренергическая рецепция у больных
бронхиальной астмой. Механизмы десенситизации. Бронхиальная астма. Под ред. Чучалина А.Г. М., “Агар”. 1997; 118–34.
13. Rihoux J.-P. The allergic reaction. UCB Pharmaceutical Sectior, Brussels 1993; 307.
14. Cochrane G.M. Acute severe asthma: oxygen and high dose (-agonist during transfer for all? Thorax 1995; 50: 1–2.
15. Berger H.J., Matthay R.A., Loke J., Marshall R.C., Gottschalk A., Zaret B.L. Assessment of cardiac performance with quantitative radionucleide angiocardiography: right ventricular ejection fraction with reference to findings in chronic obstructive pulmonary disease. Am. J. Cardiol. 1978; 41: 897–905.
Полный список литературы находится на нашем сайте: www.rmj.ru
Сальбутамола гемисукцинат (раствор для ингаляций) –
Сальгим (торговое название)
16. Gigliotti F., Gurrieri G., Duranti R., Gorini M., Scano G. Effects of intravenous broxaterol on respiratory drive and neuromuscular coupling in COPD patients. Eur.Respir.J. 1993; 6: 371–7.
17. Position Statement. Inhaled (2-adrenergic agonists in asthma. J.Allergy Clin.Immunol. 1993; 91: 1234–7.
18. Ziment I. The b2-agonist controversy. Chest 1995; 107(suppl.): 198–205.
19. Ziment I. Beta-adrenergic agonist toxicity: less a problem, more of a perception. Chest 1993; 103: 1591–7.
20. Ayres J.G., Benincasa C. Acute bronchoconstriction following the use of metered-dose inhalers in adult asthmatics. Thorax 1984; 49: 402–3.
21. Huchon G. Metered dose inhalers past and present: advantages and limitation. Eur.Respir.Rev. 1997; 7: 26–8.
22. Rodriguez-Roisin R. Acute severe asthma: pathophysiology and pathobiology of gas exchange abnormalities. Eur.Respir.J. 1997; 10: 1359–71.
23. Erjefalt I., Persson C.G. Pharmacologic control of plasma exudation into tracheobronchial airways. Am.Rev.Respir.Dis. 1991; 143: 1008–14.
24. Roca J., Felez M.A., Chung K.F., Barbera J.A., Rotger M., Santos C., Rodriguez-Roisin R. Salbutamol inhibits pulmonary effects of platelet activating factor in man. Am.J.Respir.Crit.Care Med. 1995; 151: 1740–4.
25. Muers M.F. Overview of nebulizer treatment. Thorax 1997; 52 (Suppl.2): 25–30.
26. Goodman D.E., Israel E., Rosenberg M., Johnston R., Weiss S.T., Drazen J.M. The influence of age, diagnosis, and gender on proper use of metered-dose inhalers. Am.J.Respir.Crit.Care Med. 1994; 1505: 1256–61.
27. Loffert D.T., Ikle D., Nelson H.S. A comparison of commercial jet nebulisers. Chest 1994; 106: 1788–93.
28. Douglas J.G., Rafferty P., Fergusson R.J., Prescott R.J., Crompton G.K., Grant I.W.B. Nebulized salbutamol without oxygen in acute severe asthma: how effective and how safe? Thorax 1985; 40: 180–3.
29. Cockcroft D.W. Management of acute severe asthma. Ann.Allerg.Asthma.Immunol. 1995; 75: 83–9.
30. Bradding P., Rushby I., Scullion J., Morgan M.D.L. As-required versus regular nebulized salbutamol for the treatment of acute severe asthma. Eur.Respir.J. 1999; 13: 290–4.
31. Fergusson R.J., Stewart C.M., Wathen C.G., Moffat R., Crompton G.K. Effectiveness of nebulised salbutamol administered in ambulances to patients with severe acute asthma. Thorax 1995; 50: 81–2.
32. Colacone A., Wolkove N., Stern E., Afilalo M., Rosenthal T.M., Kreisman H. Continuous nebulization of albuterol (salbutamol) in acute asthma. Chest 1990; 97: 693–7.
33. Moler F.W., Johnson C.E., Van Laanen C., Palmisano J.M., Nasr S.Z., Akingbola O. Continuous versus intermittent nebulized terbutaline: plasma levels and effects. Am.J. Respir.Crit.Care Med. 1995; 151: 602–6.
34. Pedersen S. Inhalers and nebulizers: which to choose and why. Respir.Med. 1996; 90: 69–77.
35. Raimondi A., Schottlender J., Lombardi D., Molfino N.A. Treatment of acute severe asthma with inhaled albuterol delivered via jet nebulizer, metered dose inhaled with spacer, or dry powder. Chest 1997; 112: 24–8.
36. Rodrigo C., Rodrigo G. High-dose MDI salbutamol treatment of asthma in the ED. Am.J.Emerg.Med. 1995; 13: 21–6.
37. Tonnesen F., Laursen L.C., Evald T., Stahl E., Ibsen T.B. Bronchodilating effect of terbutaline powder in acute severe bronchial obstruction. Chest 1994; 105: 697–700.
38. Swedish Society of Chest Medicine. High-dose inhaled versus intravenous salbutamol combined with theophylline in severe acute asthma. Eur.Respir.J. 1990; 3: 163–70.
39. Salmeron S., Brochard L., Mal H., Tenaillon A., Henry-Amar M., Renon D., Duroux P., Simonneau G. Nebulized versus intravenous albuterol in hypercapnic acute asthma. A multicenter, double-blind, randomized study. Am.J.Respir.Crit.Care med. 1994; 149: 1466–70.
40. Cheong B., Reynolds S.R., Rajan G., Ward M.J. Intravenous beta-agonist in severe acute asthma. B.M.J. 1988; 297: 448–50.
41. O’Connell M.B., Iber I. Continuous intravenous terbutaline infusions for adult patients with status asthmaticus. Ann.Allergy 1990; 64: 213–8.
42. Appel D., Karpel J.P., Sherman M. Epinephrine improves expiratory airflow rates in patients with asthma who do not respond to inhaled metaproterenol sulfate. J. Allergy Clin. Immunol. 1989; 84: 90–8.
43. Tveskov C., Djurhuus M.S., Klitgaard N.A.H., Egstrup K. Potassium and magnesium distribution, ECG changes, and ventricular ectopic beats during b2-adrenergic stimulation with terbutaline in healthy subjects. Chest 1994; 106: 1654–9.
44. Newhouse M., Chapman K., McCallum A., Abboud R., Bowie D., Holder R., Pare P., Mesic-Fuchs H., Molfino N. Cardiovascular safety of high doses of inhaled fenoterol and albuterol in acute severe asthma. Chest 1996; 110: 595–603.
источник
Бета-2-агонисты — старейшие и наиболее широко используемые препараты для лечения бронхиальной астмы. Нет ни одного крупного обобщения, за последние 20 лет, где бы не отмечалось, что ингаляционные бета-агонисты являются средством выбора при терапии обострений бронхиальной астмы. При объяснении механизма воздействий бета-агонистов внимание фокусируется в основном на бета-2-адренергическом рецепторе дыхательных путей, который принципиально отвечает за бронхорасширяющий эффект.
Классификация адренергических рецепторов основана на патофизиологических эффектах различных агонистов, результатах исследования активности и связывания агонистов и антагонистов этими рецепторами и последующего определения их строения (последовательности аминокислот).
Структура и функция бета-2-адренергических рецепторов. Адренергические рецепторы являются членами большой суперсемьи G-белок-связанных рецепторов и их функционирование осуществляется посредством аденилатциклазной системы. Бета-2-адренергический рецептор содержит семь гидрофобных трансмембранных участков. Его функция зависит от связывания с Gs-белком, который стимулируется аденилатциклазой, ведущей к увеличению уровня цАМФ в клетке, действующей как вторичный мессенджер и вызывающий активацию функции рецептора. По крайней мере, отчасти действие бета-2-адренергического рецептора на гладкую мышцу заключается в открытии кальцием-активируемых калиевых каналов, через цАМФ или прямо через Gs-белок. Повышенные концентрации цАМФ, кроме расслабления гладких мышц бронхов, ингибируют высвобождение медиаторов реакции гиперчувствительности немедленного типа, особенно из тучных клеток [Liggett S.В., Raymond J.R., 1993].
После связывания рецептора или передачи сигнала отмечается снижение чувствительности бета-2-адренергического рецептора к дальнейшей стимуляции. Этот процесс десенситизации имеет две фазы. Первая, продолжительностью от нескольких секунд до минут, характеризуется отщеплением бета-2-адренергического рецептора от Gs-белка путем фосфорилирования цитоплазматических участков. В этом случае происходит быстрое отщепление рецептора и быстрое восстановление связи при удалении активирующего стимула. Вторая фаза десенситизации связывается с длительной экспозицией агониста в течение нескольких часов и проявляется снижением аффинности рецептора к агонисту, либо нарушением связи рецептора с аденилатцик-лазной системой. Этот процесс может быть связан с механизмами, независимыми от цАМФ, или вызываться цАМФ через снижение транскрипции м-РНК для бета-2-адренергического рецептора. Существуют также механизмы, вызывающие новый синтез рецепторов через цАМФ, модулирующую экспрессию бета-2-адренергического рецептора [Shefer A.L., Arm J.P., 1997].
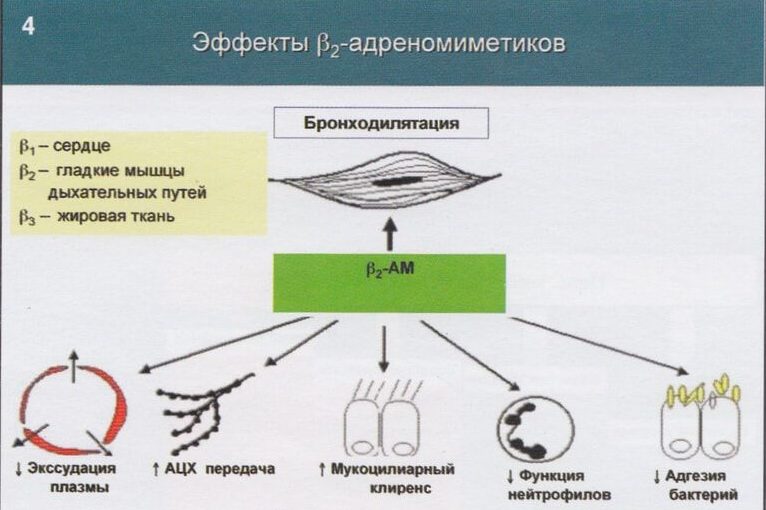
Распределение бета-2-адренергических рецепторов. Бета-2-адренергические рецепторы широко представлены в дыхательных путях и присутствуют на гладкомышечных клетках, эпителии, в подслизистых железах, альвеолах, пресинаптических нервах, также как на многочисленных воспалительных клетках, участвующих в астматическом процессе [Johnson М., 1998]. Хотя иннервации гладкой мускулатуры адренергическими нервами у человека нет, бета-2-адренергические рецепторы представлены здесь обильно. Напротив, легочные сосуды богаты симпатической иннервацией. Принципиальное действие бета-2-агонистов состоит в стимуляции соответствующих рецепторов гладкой мускулатуры, ведущей к бронходилятации. Максимальная плотность бета-адренорецепторов определяется на уровне мелких и средних бронхов. Хотя бета-2-агонисты могуттакже увеличивать мукоцилиарный клиренс, секрецию слизистых желез, продукцию сурфактанта, и модулировать холинергическую нейротрансмиссию, эти эффекты минимальны по сравнению с их действием на гладкую мускулатуру [Barnes P.J., 1993].
Классификация симпатомиметиков и их фармакологическое воздействие. R.P.Ahlquist (1948) впервые классифицировал два типа: адренорецепторов: альфа-рецепторы, с наивысшей аффинностью к адреналину, и бета-рецепторы, характеризующиеся высокой аффинностью к изопротеренолу. Стимуляция альфа-рецепторов вызывает спазм гладкой мускулатуры, тогда как стимуляция бета-рецептора — ее релаксацию. А.М.Lands и соавт. (1967) в дальнейшем дифференцировали бета-агонисты на бета-1 и бета-2 подтипы. Бета-1 рецептор имеет равную аффинность к адреналину и норадреналину, бета-2 — большую аффинность к адреналину. Бета-2-рецепторы равномерно распределены по органам, бета-1 — представлены, главным образом, в миокарде. Однако 50% рецепторов желудочка и предсердия составляет таковые бета-2 подтипа [Barnes P.J., 1993].
Катехоламины, норадреналин и адреналин, конкурируют с экзогенно назначаемым адренергическим препаратом за связь с бета-2-рецепто-ром. К универсальным симпатомиметикам относят препараты, действующие на альфа- и бета-адренорецепторы. В эту группу входят адреналин и эфедрин. Оба препарата характеризуются быстрым и непродолжительным действием, элиминируются через почки. Они медленно ме-таболизируются в печени, причем адреналин — с образованием метаболита с бета-блокирующей активностью.
В настоящее время препараты этой группы в клинике используются достаточно редко. Основным показанием к их назначению остаются острые астматические приступы, анафилактические реакции, эпизоды бронхообструкции, связанные с преобладанием отека слизистой бронхов. Столь узкий спектр показаний для препаратов данной группы обусловлен наличием у них достаточно большого числа побочных эффектов.
Среди неуниверсальных препаратов, т. е. агонистов бета-1 — и бета-2-адренорецепторов, выделяют селективные и неселективные симпато-миметики.
К неселективным симпатомиметикам относят препараты, стимулирующие и бета-1, и бета-2-адренорецепторы. В связи с быстрым и ощутимым эффектом, удобством использования ингаляционных форм эти препараты сразу нашли широкое применение. К неселективным препаратам относят изопреналина гидрохлорид (новодрин, изадрин), орцип-реналина сульфат (алупент, астмопент).
В начале 60-х годов в связи с широкой популярностью и часто бесконтрольным использованием этих препаратов был отмечен факт повышения смертности больных астмой от осложнений медикаментозной терапии.
Агонисты бета-адренорецепторов подразделяются на катехоламины и некатехоламины, соответственно изопротеренол и альбутерол (сальбутамол). Изменения в различных участках структуры бета-агониста позволяют увеличивать бета-2-специфичность и длительность бронходилятации. Бета-2-агонисты длительного действия, обладающие длинными липофильными боковыми цепями, закрепляются в смежном к бета-2-адренорецептору месте, пролонгируя эффективность препарата [Palmqvist М. et al., 1997]. При этом объективно достигается максимальный бронходилятирующий эффект при минимизации побочного действия. Идентифицированы гены, отвечающие за вариации бета-адренергического рецептора, что позволяет предположить, что они могут ассоциироваться с ночной астмой или другими особенностями астматического фенотипа [Shefer A.L., Arm J.P., 1997].
Несмотря на длительное использование бета-2-агонистов, остается много вопросов и противоречий. Наибольшее количество вопросов связано с увеличением летальности при бронхиальной астме, описанной в виде “эпидемий”. В 1948 г. Benson и Perlman связывали передозировку ингаляций спрея адреналина с кардиотоксичностью и летальными исходами. Далее последовала оценка первого бета-агониста — изопреналина. Наблюдения касались передозировок и развития рефрактерного статуса у больных астмой и смерти, связанной с возрастающим использованием этого препарата. В начале 60-х годов описана самая большая “эпидемия” смертности от астмы, которая наблюдалась преимущественно в Уэльсе, Англии, Новой Зеландии и Австралии. Увеличение смертности с 1 до 3 на 100000 населения за этот период, было связано с появлением на рынке новой формы изопреналина. Van Metre в 1969 г. отметил, что тяжесть астматических атак уменьшается при уменьшении дозы назначаемого изопреналина и применении более активного неселективного бета-агониста — орципреналина. Выявленная взаимосвязь с последующим удалением с фармацевтического рынка этого продукта за относительно короткий период времени привела к снижению летальности до предшествующего уровня. Вторая «эпидемия” смертности от астмы отмечена в Новой Зеландии в конце 70-х — начале 80-х годов. После нескольких аналитических исследований эту эпидемию связали с введением относительно неселективного бета-агониста фенотерола. Выявлена высокая пропорция использования препарата среди тяжелых больных, очевидно не контролируемых другими препаратами.
В 1990 г. опубликовано исследование W.O.Spitzer, в котором был проведен анализ лекарственных назначений у 12301 больных астмой. Был выявлен высокий риск летального исхода, связанный с фенотеролом, сальбутамолом, оральными бета-агонистами и теофиллином. Риск смерти был значительно выше в тех случаях, когда длительность применения сальбутамола превышала 1 мес. Повышение летальности может быть связано с разными механизмами, которые включают нарушения ритма сердца, маскирующие действие бета-агонистов на прогрессирующий воспалительный процесс, отрицательное действие на воспаление в дыхательных путях. Фатальная астма описана у больных, злоупотреблявших использованием бета-агонистов [Sears M.R. etal., 1990]. Мнение специалистов о негативном влиянии некоторых бета-агонистов в нормальных или повышенных дозах не разделяется другими авторами. Анализ тех же самых данных и обзоров приводит этих авторов к совершенно другим, менее тревожным заключениям. Предполагается, что во многих случаях тяжесть заболевания была фактором, предшествующим увеличению частоты использования и доз бета-агонистов [Me. Fadden E.R., 1995; Nelson H.S., 1995; Devoy М.А.В. et al., 1995]. В большинстве случаев таким больным не назначалась противовоспалительная терапия. Однако общим является мнение о том, что увеличение использования бета-агонистов выше стандартных рекомендуемых доз может иметь дополнительный отрицательный эффект и способствовать неблагоприятному исходу заболевания.
Эфедрин. Первые упоминания об использовании лекарственных препаратов симпатомиметического действия (производные эфедры) встречаются за несколько тысячелетий до новой эры. Эфедрин — первый бета-агонист для терапевтического использования. Синтезированный в 1923 г. эфедрин использовали в течение многих лет. Бронходилятирующий эффект у эфедрина непрямой, главным образом через норадреналин, выделяемый из окончаний адренергических нервов [Weiner N., 1980]. Первоначально эфедрин комбинировали с низкими дозами теофиллина и фенобарбитала для уменьшения побочных эффектов эфедрина на центральную нервную систему. Эфедрин имеет слабый бронхо-дилятирующий эффект и требуются дозы значительно большие (в 2,5— 10 раз), чем у прямо действующих новых оральных симпатомиметиков. Но при больших дозах наблюдаются побочные эффекты, такие как возбуждение, бессонница, тремор конечностей, гипертензия, задержка мочи. В связи с этим в настоящее время у детей эфедрин практически не используется.
Адреналин. Адреналин (эпинефрин) купирует проявления аллергических реакций немедленного типа (анафилактический шок, ангионевротический отек и др.). Препарат оказывает воздействие на альфа, бета-1 и бета-2-рецепторы. Адреналин — первый синтетический бета-агонист. В настоящее время этот препарат используется главным образом для лечения анафилаксии. Наилучший путь введения внутримышечный (действие начинается быстрее, чем при подкожном введении). Адреналин начинает действовать быстро, но эффект непродолжителен. Побочные действия касаются центральной нервной и кардиоваскулярной систем. Детям адреналин в разведении 1:1000 вводят из расчета 0,01 мл/кг (1,0 мг/мл), как правило, не более 0,3 мл 0,1% раствора. Если возникает необходимость та же доза может быть введена повторно с интервалом в 20 минут. У детей до 6 мес. достаточной является доза 0,05 мл, от 6 мес до 6 лет — 0,12 мл, от 6 до 12 лет -0,25 мл, старше 12 лет — 0,5 мл. Обращается внимание, что, адреналин показан больному бронхиальной астмой в случае, если он не может создать пик потока на выдохе [Баранов А.А., 1999].
Изопротеренол. Изопротеренол (изопреналин) был первым препаратом, устойчивым к катехол-о-метилтрансферазе. Препарат назначался ингаляционно, в том числе через небулайзер, сублингвально, парентерально. При ингаляционном пути введения препарат быстро метабо-лизируется с образованием метоксиизопреналина, который в ряде случаев способен вызвать бронхоспазм. Максимальный эффект изопрена-лина наступает уже через 1-3 мин, однако, длится не более 1-1,5 часов. Небулизация 5% раствора в свое время была стандартной терапией обострений бронхиальной астмы [Fanta С.И. et al., 1986]. Однако кардиотоксичность изопротеренола, даже в низких дозах, сделали эту терапию непопулярной, и у детей практически не применяемой.
Тербуталин. Тербуталин — бета-2 селективный агонист короткого действия, который используется внутрь, парентерально и в аэрозольной формах. Как и другие селективные бета-агонисты тербуталин резистентен к катехол-о-метилтрансферазе и моноаминоксидазе, что позволяет назначать его различными путями. По сравнению с изопреналином, тербуталин в 2 раза активнее воздействует на тонус бронхиального дерева и значительно слабее на частоту сердечных сокращений. Действие тербуталина после 1 -2 ингаляции (0,25мг) сохраняется 4-4,5 ч [Moler F.W. et at., 1988]. Тербуталин назначается в порошкообразной форме с помощью турбухалера. Тербуталин сульфат (Бриканил Турбухалер) — многоразовый ингалятор сухого порошка. Содержит 0,5 мг в 1 ингаляции. Ингалятор активируется вдохом больного. Создаваемые турбулентные потоки захватывают при вдохе порошок активного вещества, что способствует его проникновению в бронхи. Назначается детям в возрасте старше 3 лет по 0,5 мг (1 доза) по потребности.
Сальбутамол. Сальбутамол — бета-2-агонист короткого действия, применяется с 1968 г. в таблетированной форме, в виде аэрозоля в растворе, дозированном ингаляторе и сухой пудре для ингаляций. Сальбутамол проявляет преимущественно бета-2-агонистическую активность. При оральном назначении бронходилятация развивается в течение 15 мин, с пиком от 2 до 4 ч и продолжительностью до 5 ч. После перорального приема спустя 30 мин препарат определяется в плазме, достигая максимального уровня через 2 ч. Ингаляция 200 мкг сальбутамола вызывает бронходилятацию через 1 мин, которая длится 4-6 ч. При ингаляционном введении только 10-20% введенной дозы достигает дистальных отделов бронхов и альвеол, при этом препарат не подвергается метилированию с участием фермента катехол-о-метилтрансферазы, то есть не трансформируется в метаболиты с бета-блокирующей активностью. Часть дозы, которая остается в дыхательных путях, а также оседает в ротоглотке и проглатывается — всасывается, попадает в системный кровоток, метаболизируется в печени и затем выводится с мочой в неизмененном виде и в виде фенольного сульфата. Степень связывания сальбутамола в белками плазмы составляет 10%.
Сальбутамол применяется с помощью дозирующего ингалятора 100 мкг препарата на каждый вдох (Вентолин, Саламол, Сальбутамол). У детей 2-6 лет разовая доза 100-200 мкг, 6-12 лет — 200 мкг, старше 12 лет — 200-400 мкг назначается не более 3-4 раза в сутки. Для лучшей доставки в дыхательные пути сальбутамол (Вентолин) применяют со спейсером (Бебихалер и Волюматик). Сальбутамол может использоваться через небулайзер, для чего выпускается в специальных пластиковых контейнерах (Вентолин-небулах), содержащих 2,5 мг препарата в виде сальбутамола сульфата в 2,5 мл физиологического раствора. Препарат Вентолин-небулы не предназначен для инъекций, и используется в неразведенном виде. Средняя начальная доза сальбутамола, ингалируемого с помощью небулайзера, у детей старше 18 мес составляет 2,5 мг, минимальная 1,25 мг. При необходимости доза может быть увеличена до 5 мг под контролем врача. Ингаляции можно повторять 4 раза в сутки. Родителей детей, применяющих Вентолин-небулы в домашних условиях, необходимо предупредить, о том, что нельзя самостоятельно увеличивать дозу препарата, это может решить только лечащий врач.
Препарат Вентолин Легкое Дыхание представляет собой дозированный аэрозоль для ингаляций. Выпускается в виде пластйкового футляра с ингаляционным устройством, содержит в одной дозе 100 мкг сальбутамола. Особенность устройства состоит в том, что нет необходимости синхронизировать вдох с нажатием на баллончик. Ингалятор активируется вдохом больного. При вдохе открывается клапан и определенная доза препарата поступает в дыхательные пути.
Сальбутамол также используется в виде порошка для ингаляций (Вен-тодиск, Сальбен) с помощью специального устройства. Вентодиск содержит в 1 дозе 200 мкг или 400 мкг сальбутамола сульфата. Сальбен в 1 дозе содержит 200 мкг сальбутамола. В качестве порошка носителя в этом препарате используется бензоат натрия (9,8 мг), имеющий антисептические, муколитические и противогрибковые свойства. В качестве ингаляционного устройства используется циклохалер.
Среди побочных эффектов сальбутамола следует отметить тахикардию, тремор конечностей, головную боль.
Фенотерол. Фенотерол — дериват метапротеринола — селективный бета-2-агонист короткого действия. Фенотерол быстро абсорбируется после ингаляционного введения. При ингаляционном введении препарат поступает в системный кровоток, как и другие аэрозольные препараты, двумя путями. Первый — мало зависит от ингалируемой дозы и связан с всасыванием препарата со слизистой оболочки дыхательного тракта; другой — зависит от количества проглатываемого препарата, то есть, связан с исходно ингалируемой дозой. Фенотерол не метаболизируется с участием фермента катехол-о-метилтрансфераза. Связывание с белками плазмы составляет 40-55%.
Фенотерол с помощью дозирующего ингалятора назначается детям старше 6 лет. Предпочтение отдается Беротеку-100 с содержанием в 1 ингаляционной дозе 100 мкг препарата. Применение фенотерола в форме Беротек-100 позволяет снизить частоту побочных эффектов и добиться лучшей переносимости препарата.
В сравнительных рандомизированных исследованиях эффективности и переносимости фенотерола и сальбутамола было показано, что фенотерол в дозе 200 мкг оказывает несколько более выраженный бронхолитический эффект по сравнению с фенотеролом и сальбутамолом в дозе 100 мкг. В то же время, как указывалось выше, по переносимости препарат Беротек-200 (200 мкг) значительно уступает Беротеку-100 (100 мкг) и сальбутамолу в дозе 100 мкг [Wong C.S. et al., 1990]. Беротек Н (фенотерола гидробромид) выпускается в дозированном аэрозольном ингаляторе — 100 мкг в одной ингаляционной дозе на основе безопасного, альтернативного фреону газа-носителя гидрофлюороалкана (HFA), который принят Международным Фармацевтическим Аэрозольным консорциумом (IPACT) в качестве оптимального по безопасности и эквивалентного по фармакологическим свойствам наполнителя для дозированных аэрозолей. Во время переходного периода на бесфреоновые дозирующие аэрозоли на фармацевтическом рынке могут находиться одновременно фреон-содержащие лекарственные формы Беротека: Беротек 100 и Беротек Н в дозе 100 мкг в одной ингаляции с альтернативным пропеллентом. Применяются у детей старше 6 лет по 1 -2 ингаляции до 3-4 раз в сутки.
Беротек — раствор для ингаляций содержит в 1 мл 1,0 мг фенотерола гидробромида. У детей 6-12 лет применяется по 0,25-0,5 мл (5-10 капель) раствора. У детей в возрасте до 6 лет имеются ограниченные данные об использовании препарата. Лечение проводится только под медицинским наблюдением, используется доза 50 мкг/кг. Сначала в камеру небулайзера вносят стерильный физиологический раствором в необходимом объеме (1,5-2,0 мл) и затем добавляют соответствующую возрасту дозу беротека. Оставшийся после употребления раствор не используют.
Побочные эффекты беротека не отличаются от других симпатомиме-тиков. Фенотерол вызывает инотропный и хронотропный кардиоваскулярный эффект, сравнимый с изопротеренолом и более выраженный по сравнению с сальбутамолом и тербуталином в эквивалентных дозах [Wong C.S. et al., 1990].
Бронхиальный тонус определяется преимущественно парасимпатической холинергической иннервацией и при бронхиальной астме значительно усилен, что обусловливает бронхиальную гиперреактивность и рефлекторную бронхоконстрикцию. Нейротрансмиттер ацетилхолин, освобождающийся в нервных окончаниях, воздействуя на холинергические рецепторы, приводит к сокращению гладкой мускулатуры, усиливает секрецию подслизистых желез, вызывает бронхоконстрикцию. При недостаточном бронхолитическом эффекте бета-2-агонистов дополнительное введение ипратропиума бромида, обладающего антихолинергическим действием, приводит к синергическому эффекту. В состав комбинированного препарата Беродуал входит фенотерола гидробромид и ипратропиума бромид. Препарат используется в форме дозированного аэрозоля (в 1 дозе 50 мкг фенотерола и 29 мкг ипратропиума бромида), раствора для ингаляций (1 мл — 20 капель, содержит 500 мкг фенотерола и 250 мкг ипратропиума бромида). Дозированный аэрозоль назначается детям старше 3 лет по 1 -2 дозы 3 раза в сутки. Фенотерол в сочетании с антихолинергическим препаратом обладает высокой эффективностью и низкой частотой побочных эффектов. Раствор бередуала используется для ингаляций через небулайзер у детей в возрасте до 6 лет в дозе 0,5 мл (10 капель) до 3 раз в сутки, детям старше 6 лет -0,5-1,0 (10-20 капель) до 4 раз в сутки. Рекомендуемая доза разводится в камере небулайзера физиологическим раствором до 2,0-3,0 мл.
В конце 80-х годов были созданы два пролонгированных бета-симпатомиметика — формотерол и сальметерол, длительность действия которых достигает 12 ч, что позволяет уменьшить кратность введения до 2 раз в сутки. Продолжительность действия бета-2-агонистов может быть объяснена липофильностью препарата [Arvidsson Р. et al., 1989]. Формотерол, характеризующийся высокой липофильностью, входит в плазмалемму и удерживается в ней. Одновременно значительное количество препарата, способного раствориться в воде, позволяет достичь немедленного взаимодействия с бета-2-адренорецептором гладкомышечной клетки, что обусловливает быстрое наступление эффекта бронходилятации при приеме формотерола, сходного с бета-2-агонистами короткого действия. Пролонгированный эффект определяется постепенным высвобождением небольших порций формотерола из плазмалеммы.
В отличие от традиционных адреномиметиков, эффект пролонгированных препаратов наступает несколько позже. В связи с этим препараты не предназначены для купирования приступов бронхоспазма, а могут быть рекомендованы для более длительной постоянной терапии с целью предупреждения приступов удушья и обострения заболевания. Однако мнения относительно целесообразности длительного применения пролонгированных симпатомиметиков достаточно противоречивы. Основываясь на данных исследований действия бета-2-агонистов на выделение тучными клетками медиаторов in vitro, сальметеролу и формотеролу приписывается противовоспалительный эффект [Lofdahl C.G. et al., 1991]. Эти препараты ингибировали выделение воспалительных медиаторов из сенсибилизированной легочной ткани, стимулированных альвеолярных макрофагов, снижали активность эозинофилов [Mita Н. et al., 1983; Dahl R.etal., 1991].
Формотерол. Формотерол — высоко селективный пролонгированный бета-2-агонист с быстрым началом действия. При назначении 12 мкг препарата максимум бронходилятации отмечается через 5 мин и продолжается 12 ч. Используется как для поддерживающей, так и неотложной терапии [Arvidsson Р. et al., 1989]. Формотерол оказывает значительную защиту против бронхоспазма, вызываемого метахолином, в течение 12 ч и ингибирует бронхоспазм, вызванный физической нагрузкой и гипервентиляцией, в течение 4 ч после ингаляции [McAlpine L.G. et al., 1990]. В результате сравнительного изучения было показано, что формотерол в течение 12 ч после приема проявляет не меньший бронходи-лятирующий эффект, чем сальбутамол на максимуме своего действия. Через 3-4 ч после приема формотерол оказывается значительно более активным по сравнению с сальбутамолом [Palmqvist М. et al., 1997]. Препарат абсорбируется в среднем на 60%, связывается с белками, интенсивно метаболизируется в печени с образованием глюкуронидов. Элиминируется формотерол, в основном в виде метаболитов (до 94% от введенной дозы), количество неизмененного формотерола не превы-шает7-14%. Кумуляции препарата не отмечено [Arvidsson Р. etal., 1989].
Препарат формотерола (Оксистурбухалер) — порошок для ингаляций. Применяется у детей с 12 летнего возраста. Каждая ингалируемая доза содержит 4,5 мкг или 9 мкг формотерола фумарата. Эффект наступает через 1-3 мин и продолжается 12 ч. Спустя 4 мин прирост ОФВ1 отмечался у всех больных Оксис применяют для лечения и профилактики обратимой обструкции дыхательных путей, и в комбинации с противовоспалительными препаратами [Palmqvist М. etal., 1997].
Форадил — дозированный аэрозоль формотерола для ингаляций, 1 доза содержит 12 мкг формотерола фумарата. Назначается детям старше 5 лет по 12-24 мкг 2 раза в сутки.
Сальметерол. Сальметерол (Серевент) — селективный бета-2-аго-нист пролонгированного действия. Эффект сохраняется в течение 12 ч. Структура сходна с сальбутамолом, с длинной липофильной боковой цепью, которая закрепляет компонент точно вблизи бета-2-адреноре-цептора, что удлиняет действие препарата.
Липофильность сальметерола в тысячи раз превышает таковую у сальбутамола и других бета-агонистов. В результате препарат быстро проникает в мембрану клетки и далее медленно перемещается вдоль фосфолипидных слоев самого рецептора. Предполагается, что молекула сальметерола преобразуется таким образом, что ее активная часть связывается с тем же участком рецептора, с которым возможно взаимодействие сальбутамола и адреналина и обеспечивает рецепторный механизм действия. Другая часть молекулы сальметерола, длинная гибкая цепочка, проникает глубоко в гидрофобную область мембраны клетки и определяет его фармакологические особенности [Green S.A. etal., 1996]. По-видимому, этим можно объяснить отличия сальметерола от других бета-агонистов. Связь сальбутамола с рецептором носит конкурентный характер, поэтому быстро подвергается диссоциации, в то время как сальметерол является неконкурентным агонистом. В связи с этим сальбутамол является препаратом с коротким действием, в то время как эффект сальметерола поддерживается в течение длительного времени [Johnson М., 1990, Schlosser N.J.J. etal., 1998].
Именно благодаря уникальному механизму действия сальметерола достигается пролонгирование эффекта препарата. Сальметерол оказывает действие локально в легких. Несмотря на применение, недавно разработанного высокочувствительного метода [Jones А.Е. etal., 1997], сальметерол в плазме удается обнаружить только в течение 20-30 мин после ингаляции, в связи с чем полностью охарактеризовать его фармакологический профиль не представляется возможным. При длительном, более 12 мес, использовании сальметерола у больных с обструкцией дыхательных путей не наблюдалось неблагоприятных эффектов [Schlosser N.J.J. etal., 1998].
Сальметерол у больных бронхиальной астмой позволяет снизить повышенную чувствительность к гистамину и метахолину. Следует отметить, что сальметерол, так же как и формотерол, уменьшает ранние и поздние аллергические реакции. Однако анализ клеточного состава крови и бронхиального секрета показал, что степень функциональной активности клеток, определяющих развитие процессов воспаления, не уменьшается на фоне терапии симпатомиметиками. Показано, что сальметерол в системах, чувствительных к действию кортикостероидов, таких как синтез цитокинов фибробластами [Roth М. etal., 1996] или апоптоз эозинофилов [Anenden V. etal., 1998] усиливает действие стероида.
Сальметерол (Серевент) назначают детям старше 4 лет по 25-50 мкг 2 раза в сутки, для этого может быть использован спейсер Волюматик. Наиболее часто сальметерол назначают в дозе 50 мкг 2 раза в сутки, что оказывается оптимальным для больных бронхиальной астмой легкого и среднетяжелого течения. В случае более тяжелого течения заболевания препарат применяют в комбинации с ингаляционными и оральными кортикостероидами, кромогликатом натрия, недокромилом и теофил-лином [Чучалин А.Г. и соавт., 1998]. Сальметерол в дозе 50 мкг обеспечивает значительно больший эффект по сравнению с сальбутамолом в дозе 200 мкг 4 раза в сутки [Devoy М.А.В. etal, 1995]. Обострение бронхиальной астмы при лечении сальметеролом наблюдалось значительно реже, чем при использовании сальбутамола. У детей использование комбинированной терапии ингаляционными кортикостероидами (флютиказон пропионат) и пролонгированными бета-2-агонистами позволяет увеличить эффективность терапии без повышения дозы ингаляционных кортикостероидов [Геппе И.А. и соавт.,1999].
Частота побочных эффектов (головная боль, судороги мышц, тремор, сердцебиение) не отличается от других симпатомиметиков и составляет 1,5-3% при назначении дозы 50 мкг и до 7-8% при дозе 100 мкг.
Спиропент (кленбутерол) — оказывает пролонгированный бронхолитический эффект в течение 12 часов путем селективной стимуляции бета-2-рецепторов. Таблетка содержит 0,02 мг хлоргидрата кленбутерола. Назначают детям старше 12 лет по 1 таблетке 2 раза в сутки. Сироп спиропента (5 мл сиропа содержат 0,005 мг хлоргидрата кленбутерола) назначают детям до 2 лет — 5 мл 2 раза в сутки, 2-4 лет — 5 мл 3 раза в сутки, 4-6 лет — 10 мл 2 раза в сутки, 6-12 лет — 15 мл 2 раза в сутки.
Современная фармакология учитывает направления терапии бронхиальной астмы и использует свойства бета-2-агонистов при создании комбинированных препаратов.
Используется комбинация кромонов с бета-2-агонистами короткого действия (Дитек, Интал-плюс) и комбинации ингаляционных кортикостероидов и пролонгированных бета-агонистов (Серетид).
Дитек. Дитек представляет собой дозированный аэрозоль, содержащий два различных по своим характеристикам активных компонента: селективный бета-2-агонист фенотерол (0,05 мг) и хромогликат натрия (1,0 мг).
Действие симпатомиметика, благодаря связыванию с бета-2-адренорецепторами бронхиальной мускулатуры, приводит к мощному бронхолитическому эффекту, кромогликат натрия оказывает стабилизирующее действие на тучные клетки. Препарат угнетает высвобождение гистамина, хемотаксических факторов и других соединений, тем самым, блокируя аллергическую реакцию немедленного типа. Это в свою очередь предупреждает «запуск» поздней фазы аллергических реакций. В клинических испытаниях было показано преимущество дитека по сравнению с обоими компонентами, взятыми отдельно [Gehrke I. eta. 1986]. По эффективности дитек не уступает Инталу как средству «базисной» или антиаллергической терапии.
Дитек оказывает профилактическое действие и может использоваться как средство базисной терапии за счет комбинации профилактического и терапевтического действия, и как симптоматический препарат при легком приступе. Применяется по 2 дозы 4 раза в день. С целью профилактики бронхоспазма перед контактом с аллергеном или физической нагрузкой ингалируют 2 дозы препарата.
Серетид — ингаляционный препарат для регулярного лечения. Серетид содержит флютиказона пропионат и сальметорол, оказывает противовоспалительное и бронхорасширяющее действие. Выпускается в виде порошка в Мультидиске и в виде гидрофторалканового дозирующего ингалятора. Каждая доза мультидиска содержит 50 мкг сальмете-рола ксинафоата в комбинации со 100 или 250 мкг флютиказона пропионата (соответственно Серетид 50/100 или Серетид 50/250).
Эффективность и безопасность серетида были продемонстрированы в рандомизированных контролируемых исследованиях более чем у 4200 детей и взрослых с бронхиальной астмой различной степени тяжести. Показано, что серетид эффективнее, чем монотерапия каждым из компонентов и столь же эффективен, как и оба препарата, применявшиеся одновременно, но в разных ингаляторах. Есть данные о том, что системные кортикостероиды увеличивают эффективность короткодействующих бета-агонистов, когда появляются начальные признаки толерантности, что, может быть прямо связано с действием кортикостероидов на бета-адренорецепторы. С другой стороны предполагается, что высокие дозы бета-агонистов могут снижать эффективность ингаляционных кортикостероидов [Woolcock A.J. et al., 1996].
Данные о взаимодействии двух компонентов препарата определяются различиями в механизмах действия. Боковая цепь молекулы сальметерола взаимодействует с наружной частью мембранных бета-2-рецепторов, вызывая пролонгированный бронхолитический эффект [Green S.A. et al., 1996]. Флютиказон пропионат связывается с внутриклеточным глюкокортикоидным рецептором и образует активный комплекс “рецептор-стероид”. Данный комплекс в форме димера мигрирует в ядро клетки, связывается со специфическими последовательностями ДНК. Это приводит к танскрипции различных генов, ответственных за синтез противовоспалительных медиаторов, и в конечном итоге к противовоспалительному эффекту. Было показано, что пролонгированные бета-агонисты и кортикостероиды взаимодействуют на молекулярном уровне. Кортикостероиды усиливаюттранскрипцию бета-2-адренергических рецепторов в легких человека [MakJ.C. etal., 1995] и повышают синтез бета-2-рецепторов в слизистой оболочке дыхательных путей [Baraniuk J.N. et al., 1997]. Имеется ряд доказательств, что кортикостероиды снижают десенситизацию и толерантность бета-2-рецепторов [Chung K-F. etal., 1998], а пролонгированные бета-2-агонисты, в том числе сальметерол, стимулируют (через механизм фосфорилирования) неактивный стероидный рецептор. В результате последний становится более чувствительным к стероид-зависимой активации. Назначают серетид детям в возрасте старше 4 лет с различной степенью тяжести бронхиальной астмы при сохранении симптомов заболевания, при проведении терапии ингаляционными кортикостероидами, а также больным, у которых, при регулярном применении бронходилятаторов и кромонов, имеется необходимость в использовании ингаляционных кортикостероидов. Использование комбинированного препарата приводило к значительному улучшению функции легких, обеспечивало надежный контроль симптомов астмы, по сравнению с удвоением дозы ингаляционного кортикостероида [WoolcockA.J. etal., 1996; Kelsen S.G. etal., 1999]. Исследование функции надпочечников при лечении серетидом свидетельствовало об отсутствии влияния на систему гипоталямус-гипофиз-надпочечники [Aubier М. etal., 1999]. Показана хорошая переносимость препарата у детей. Среди побочных проявлений у детей, получавших серетид, отмечено раздражение слизистой оболочки глотки (6%), головная боль (6%) и кандидоз (4%) [Sharma R.K. etal., 1996].
Пути введения. Бета-2-агонисты могут назначаться внутрь, в ингаляциях или парентерально. Ингаляции у детей из дозирующего аэрозольного ингалятора со спейсером или через небулайзер дают оптимальный терапевтический эффект. Назначение бета-2-агонистов с использованием спейсера позволяет доставлять повторные дозы, суммарно эквивалентные таковым при использовании небулайзера [Colacone K.F. et al., 1993; Bowton D.L. et al., 1992]. В связи с отрицательным действием хлорфлюорокарбонов на озоновый слой, и в соответствии с Монреальским протоколом (1986), в дозированных аэрозольных ингаляторах фреон заменяется на пропелленты, не повреждающие озоновый слой. Разрабатываются и совершенствуются другие средства доставки: сухие дозирующие ингаляторы, небулайзеры, ингаляторы “легкое дыхание”. В 1997 г. в России принята Национальная программа “Бронхиальная астма у детей. Стратегия лечения и профилактика”. Программа направлена на улучшение диагностики и лечения детей с бронхиальной астмой. Важное место занимает терапия обострений у детей с бронхиальной астмой, которая нередко осуществляется врачами скорой помощи. В современной практике широко используют аэрозольную терапию, что связано с возможностью быстрой доставки препаратов вдыхательные пути, высокой местной активностью, уменьшением побочных системных эффектов. Ее использование может быть затруднено в связи с тяжестью состояния либо возрастными особенностями. В связи с этим в последние годы все более широкое распространение в лечении обострения бронхиальной астмы получает небулайзерная терапия.
Небулайзерная терапия проводится с помощью специального прибора небулайзера, состоящего из собственно небулайзера и компрессора, создающего поток 4-6 л/мин для распыления частиц препарата размером 2-5 мкм.
Небулайзерная терапия не требует координации ингаляции с дыханием и позволяет создать высокие концентрации лекарственного вещества в легких. Цель небулайзерной терапии состоит в доставке терапевтической дозы препарата в аэрозольной форме и получении фармакодинамического ответа за короткий период времени.
Общий объем распыляемого препарата через небулайзер составляет 2-3 мл, поэтому первоначально в небулайзер заливается физиологический раствор 1 -1,5 мл, а затем добавляют необходимую дозу бронхоспазмолитика.
Предпочтение отдается ингаляции через рот, при этом ребенок дышит через мундштук, но у детей первых лет жизни может использоваться специально подобранная плотно прилегающая маска. Продолжительность ингаляции 5-10 мин, до полного прекращения распыления препарата.
В лечении детей небулайзерная терапия занимает особое место, в связи с легкостью проведения, высокой эффективностью, возможностью применения с первых месяцев жизни. Небулайзерная терапия используется при любой степени тяжести приступа. В то же время необходимо помнить, что при лечении больного ребенка должны быть учтены, как особенности течения заболевания предшествующие обострению, так и самого обострения.
Системные эффекты бета-2-агонистов. Системные эффекты бета-2-агонистов являются дозозависимыми и могут сопровождать улучшение бронхиальной проходимости после ингаляции препарата. Системная абсорбция наблюдается через легочное сосудистое русло, липофильные компоненты более быстро абсорбируются из желудочно-кишечного тракта.
Гипокалиемия. В основном гипокалиемия отмечается при системном назначении бета-агонистов, но также может быть при ингаляции высоких доз [Crane J. et al., 1989; Neville A. et al., 1977]. Гипокалиемия является результатом внутриклеточного перехода калия в скелетную мышцу, вследствие стимуляции бета-агонистом мембранной натрий/калий-АТФазы. Есть данные, о внутриклеточном перемещении ионов калия через стимуляцию панкреатических бета-2-рецепторов, что ведет к увеличению концентрации инсулина [Smith S.R., Kendal M.J., 1984]. Внеклеточная концентрация ионов калия является наиболее важной причиной миокардиальной стабильности. Поэтому при назначении высоких доз бета-2-агонистов возможна сердечная аритмия, удлинение интервала QT на ЭКГ [Higgins R.M. et al., 1987]. Гипокалиемический эффект бета-2-агонистов может усиливаться одновременным назначением кортикостероидов, диуретиков, теофиллина.
Гипоксия. Назначение бронхоспазмолитиков может усиливать гипоксию [Harris L., 1972]. Снижение РаO2 наблюдается в течение 5 минут после назначения бронхолитика. Хотя гипоксия является транзиторной и умеренной, при тяжелой астме ее усиление может увеличить изменения в миокарде.
Метаболические нарушения. При назначении бета-2-агонистов наблюдается снижение в сыворотке магния, кальция и фосфора, что возможно связанно с увеличением уровня циркуляции инсулина [Phillips P.J., 1980].
Миокардиальная токсичность. Бета-агонисты увеличивают силу сокращения сердечной мышцы (инотропный эффект) и частоту сокращения (хронотропный эффект) через действие на бета-рецепторы. При этом наблюдается увеличение сердечного выброса, и потребления миокардом кислорода. Этот эффект может быть минимизирован использованием селективных бета-2-агонистов. При злоупотреблении бета-2-агонистами могут наблюдаться значительные гемодинамические эффекты, такие как увеличение сердечного выброса, ударного объема [Phillips P.J., 1980]. Лечение кортикостероидами предотвращает такие нарушения [Chung К.Е, 1998].
Воздействие на центральную нервную систему. Селективные бета-агонисты не вызывают значительной стимуляции центральной нервной системы, так как они не проходят через гематоэнцефалический барьер.
Скелетная мускулатура. Тремор конечностей является дозо-зависимым феноменом системного назначения бета-2-агонистов.
Парадоксальный бронхоспазм. Парадоксальный бронхоспазм наблюдается после использования бета-агонистов у отдельных пациентов, злоупотребляющих аэрозольными дозирующими ингаляторами [Lonky S.A. et al., 1980]. Рефлекторный бронхоспазм может быть следствием раздражающего эффекта аэрозольного устройства или бета-адренергической тахифилаксии.
Тактика применения бета-2-адреномиметиков. Бета-2-агонисты представляют собой первую линию терапии бронхоспазма при легкой, среднетяжелой и даже тяжелой астме, нередко обеспечивают обратимость бронхоспазма. Ингаляционные бета-агонисты короткого действия являются оптимальными препаратами для купирования приступов удушья и предупреждения обострений бронхиальной астмы, бронхоспазма, вызванного физической нагрузкой. В том случае, когда больной получает плановую терапию и при этом сохраняется необходимость в дополнительном назначении ингаляционных симпатомиметиков, чаще всего стоит вопрос о неадекватности проводимой терапии. Использование ингаляционных симпатомиметиков должно сводиться к минимуму и назначать их следует по потребности в качестве средства “скорой помощи”, так как течение медикаментозно контролируемой бронхиальной астмы, как правило, не требует их частого применения. Считается, что регулярное использование бета-агонистов короткого действия недостаточно для обеспечения адекватного контроля за симптомами астмы, вариабельностью пиковой скорости выдоха и бронхиальной гиперреактивностью [Sears M.R. et al., 1990].
Основу терапии составляют противовоспалительные препараты с эпизодическим назначением бета-агонистов «по потребности». Эффективность бета-2-агонистов часто обеспечивает больных ложным чувством улучшения, что ведет к прерыванию противовоспалительной терапии. Осторожность в назначении бета-агонистов на регулярной основе определяется предположением о развитии тахифилаксии к бронходилятаторам или уменьшении способности бета-2-агонистов вызывать защиту против бронхоспазма, вызванного другими стимулами [Barnes P.J., 1993]. При повторном использовании бета-агонистов возможно ухудшение течения заболевания и возрастание бронхиальной гиперреактивности [Vathenen A.S. et al., 1988]. С чем связаны изменения в снижении бронходилятирующего эффекта, длительности действия — не ясно. Регулярное лечение больных с легкой бронхиальной астмой бета-агонистами сочетается с увеличением вариабельности пиковой скорости выдоха, падением объема форсированного выдоха, увеличением бронхиальной реактивности к гистамину по сравнению с периодом до лечения [Wahedna I., 1993]. Такие изменения наблюдаются при использовании тербуталина, фенотерола и сальбутамола, а также, предположительно, препаратов всего класса бета-агонистов [Vathenen A.S. et al., 1988; Sears M.R. etal., 1990]. Механизм этих изменений неясен. Предполагается десенситизация бета-рецепторов с уменьшением релаксации гладких мышц и увеличением выделения медиаторов, уменьшение количества и функционального состояния бета-рецепторов [Vathenen A.S. et al., 1988], однако другие авторы считают, что это связано не с десенситизацией, а с увеличением экспозиции аллергенов после бронходилятации и последующим увеличением бронхиальной гиперреактивности [Barnes P.J., 1993].
В литературе последних лет активно дискутируется возможность постоянного, регулярного использования бета-2-агонистов и преимущества такого назначения перед эпизодическим их использованием. В настоящее время трудно сказать, насколько справедлива такая точка зрения. Ответить на этот вопрос пока не представляется возможным без проведения дальнейших многоцентровых исследований. В соответствии с GINA и Национальной программой “Бронхиальная астма у детей. Стратегия лечения и профилактика” с позиций ступенчатого подхода к лечению даже при легкой бронхиальной астме у детей, если требуется частое (более 3 раз в неделю) назначение бета-2-агонистов, рекомендуют коррекцию противовоспалительной терапии.
Первичная помощь на амбулаторном этапе включает при легком и средне-тяжелом обострении ингаляции бета-2-агонистов короткого действия по возможности — через спейсер большого объема (с лицевой маской у детей раннего возраста) до 10 ингаляций (1 вдох каждые 1530 с), или через небулайзер. При тяжелом приступе предпочтение отдается небулайзерной терапии. Используются бета-2-агонисты периодически с интервалом 20-30 мин в течение часа, затем каждые 4 ч по необходимости. Бронхоспазмолитический эффект может быть усилен добавлением ипратропиума бромида.
В настоящее время с созданием пролонгированных бета-агонистов рекомендуется сочетать эти препараты с противовоспалительной терапией.
Хотя механизмы бронхиальной гиперреактивности при бронхиальной астме еще изучаются, главной причиной ее считается наличие воспаления в дыхательных путях. В связи с этим противовоспалительная терапия при легкой и средне-тяжелой астме включает кромогликат и недо-кромил натрия, при средне-тяжелой и тяжелой бронхиальной астме -ингаляционные кортикостероиды. Базисная противовоспалительная терапия уменьшает воспалительный процесс, а бронхоспазмолитики облегчают бронхоспастические реакции.
При назначении ингаляционных симпатомиметиков следует пристальное внимание уделять технике проведения ингаляций. До введения препарата больной должен сделать глубокий выдох. Вдох должен осуществляться медленно за 1-2 с до нажатия на клапан ингалятора так, чтобы оно приходилось на момент максимальной скорости вдоха. После ингаляции препарата необходима задержка дыхания на 5-10 с.
Проблема синхронизации вдоха с моментом поступления лекарственного препарата оказалась одной из самых важных. Некоторые больные дети оказываются не в состоянии освоить и правильно выполнять дыхательный маневр. Таким больным рекомендуют использовать специальные приспособления типа спейсеров, индивидуальных ультразвуковых ингаляторов (небулайзеров), либо переходить на ингаляции лекарственных препаратов в порошкообразной форме с помощью спинхалеров, дискхалеров и турбохалеров.
Таким образом, изложенное позволяет заключить, что бета-2-агони-сты являются одним из основных средств в лечении бронхиальной астмы и применяются для купирования приступов бронхоспазма (ингаляционные формы короткого действия), и в качестве профилактического средства для предупреждения ночных приступов удушья и обострения самого заболевания (пролонгированные препараты).
Антагонисты холинэргических рецепторов. Холинэргические антагонисты на современном этапе широко используются в лечении обструктивных болезней дыхательных путей. Вегетативная иннервация дыхательных путей в норме обеспечивается преимущественно парасимпатической нервной системой через волокна вагусного нерва. В легких ветви вагусного нерва широко представлены в перибронхиальных ганглиях, наиболее часто располагающихся около крупных бронхов. Иннервация слизистых желез, клеток гладкой мускулатуры, легочных артериальных и цилиарных эпителиальных клеток осуществляется через постганглионарные волокна, которые поставляют ацетилхолин и способны активировать мускариновые рецепторы в легких [Richardson J.B., 1982].
Активация этих рецепторов приводит к увеличению продукции слизи, спазму гладкой мускулатуры и увеличению биения ресничек. Холинэр-гический тонус является преобладающим контролирующим фактором при нормальной физиологии легких.
Небольшое количество эфферентных нервных волокон представляет неадренергическую нехолинергическую нервную систему (пуринерги-ческие ветви). Медиаторы этой нервной системы включают вазоактивный интестинальный пептид, пептид гистидин, метионин, которые присутствуют вместе с ацетилхолином в нервных окончаниях. Медиаторы, выделяемые после стимуляции пуринегических окончаний, противодействуют спазму гладкой мускулатуры, оказывая бронхолитический эффект, противоположный эффекту ацетилхолина, выделяющемуся из парасимпатических нервных окончаний.
Холинэргические нервы являются главным бронхоконстрикторным нервным механизмом у животных и человека. Холинэрические нервы поднимаются в ствол мозга и спускаются в виде вагусного нерва, переходя в ганглии, расположенные в стенке дыхательных путей. Из этих ганглиев короткие постганглионарные волокна подходят к гладким мышцам и подслизистым железам. При стимуляции вагусного нерва выделяется ацетилхолин, который активирует мускариновые рецепторы в гладких мышцах и подслизистых железах, в результате развивается бронхокон-стрикция и увеличивается продукция слизи. Мускариновые рецепторы регулируют секрецию слизи, как из подслизистыхжелез, так и из эпителиальных слизистых клеток дыхательных путей [Widdicombe J.G., 1979].
Ирритантные рецепторы и немиелинизированные С-волокна локализуются в дыхательных путях. Такие же рецепторы находят в пищеводе, верхних дыхательных путях. Рефлекторное раздражение ингаляционными воздействиями, включая холодный воздух, гистамин, другие ирритан-ты, может включать аксон-рефлекс. По афферентным путям импульс поступает в ствол мозга и затем возвращается по вагальным эфферентным путям в дыхательные пути. Потенциально вагальный рефлекс может существенно уменьшаться с помощью антихолинэргических препаратов. Антихолинэргические препараты ингибируют активность ацетилхолина в мускариновых рецепторах и, таким образом, ограничивают холинергическую активность, ответственную за бронхомоторный тонус. Однако, антихолинэргические препараты вызывают только частичную обратимость обструкции при большинстве легочных заболеваний, так как не только холинергические пути ответственны за возникновение бронхокон-стрикции. В случае бронхоспазма, вызываемого физической нагрузкой, гипервентиляцией, холодным воздухом эти препараты эффективны менее чем бета-2-агонисты [Gross N.J., 1993; Widdicombe J.G., 1979].
Подтипы мускариновых рецепторов в дыхательных путях. На основе фармакологических исследований и использования специфических ДНК-проб распознается пять подтипов мускариновых рецепторов, но их точное расположение в дыхательных путях и роль в терапии точно не определены [Shefer A.L., Arm J.P., 1997].
Мускариновые рецепторные подтипы в дыхательных путях выполняют различные функции (табл. 14-1). М1 -рецептор локализуется в альвеолярной стенке, способствует нейротрансмиссии через парасимпатические ганглии и усиливает холинергические рефлексы. М2-рецепторы действует как ауторецепторы на постганглионарные холинергические нервы и ингибируют выделение ацетилхолина. Получены некоторые данные о том, что эти процессы могут быть нарушены при бронхиальной астме (как последствие воспаления в дыхательных путях) и могут увеличивать холи-нэргическиерефлексы [GrossN.J., 1993; Widdicombe J.G., 1979]. М2-рецепторы вызывают спастический ответ гладкой мускулатуры дыхательных путей через гидролиз фосфоинозитида, и являются преобладающими рецепторами подслизистых желез и эндотелия сосудов в дыхательных путях. М4- и М5-рецепторы не определяются в дыхательных путях, но в легких кролика М4-рецепторы выделены в альвеолярной стенке и на гладких мышцах. Антихолинергические средства, которые селективно блокируют М3- и М1-рецепторы могут быть успешно использованы как неселективные антагонисты обструкции дыхательных путей.
| Тип рецептора | Локализация | Функция |
| М1 | Парасимпатические ганглии | Нейротрансмиссия |
| Подслизистые железы | Увеличение секреции? | |
| Стенка альвеол | ||
| М2 | Постганглионарные холинергические нервы | Ингибиция выделения ацетилхолина |
| Гладкая мускулатура дыхательных путей | Антагонизм бронходилятации | |
| Симпатические нервы | Ингибиция выделения норадреналина | |
| М3 | Гладкая мускулатура дыхательных путей | Спазм |
| Подслизистые железы | Увеличение секреции слизи | |
| Эпителиальные клетки | Увеличение биения ресничек? | |
| Слизистые клетки? | Увеличение секреции | |
| Эндотелиальные клетки | Вазодилятация через выделение оксида азота | |
| М4 | Стенка альвеол | |
| Постганглионарные холинэргические нервы? | Ингибиция выделения ацетилхолина | |
| M5 | Еще не идентифицированы в легких |
Холинэргические нервные механизмы могут играть роль в сужении дыхательных путей при бронхиальной астме и хронической обструктивной болезни легких. Холинэргический бронхоконстрикторный рефлекс может провоцироваться при бронхиальной астме воспалительными медиаторами, такими как брадикинин, который активирует сенсорные нервные окончания в дыхательных путях. В связи с тем, что антихолинергические препараты эффективны в лечении обострений при бронхиальной астме, предполагается, что холинергические механизмы задействованы в развитии обострений заболевания.
Экспериментальные исследования показали, что вирус гриппа и основной белок эозинофилов могут ингибировать М2-рецептор скорее, чем МЗ-рецептор. Это может объяснить усиление роли холинэргического рефлекса в развитии бронхоконстрикции при обострении астмы, вследствие заражения вирусом или экспозиции аллергена. Вирусная инфекция нарушает функции М2-холинэргической рецепции не только в связи с развитием воспалительных изменений, но и путем прямого воздействия продуктов репродукции вирусов на состояние рецепторного аппарата клеток эпителия [Shefer A.L., Arm J.P., 1997].
Антихолинергическая терапия. Главная функция холинэргических волокон заключается в усилении бронхомоторного тонуса, увеличении выделения секрета подслизистыми железами, усилении цилиарной активности эпителиальных клеток. Так как большинство мускариновых рецепторов и холинэргической иннервации сосредоточены в центральных дыхательных путях, действие антихолинергических препаратов в основном направлено на снижение бронхоспазма центральных дыхательных путей [Gross N.J., 1993]. Холинергическая активация оказывает существенное влияние на формирование бронхообструктивного синдрома, что связано не только с вагусными влияниями на бронхомоторный тонус, но и с участием этой системы в регуляции дыхания. Рассматривается также участие этой системы в формировании бронхиальной гиперреактивности.
Антихолинергические препараты варьируют от растительных алкалоидов, включая атропин, до неселективных антагонистов мускариновых рецепторов. Препараты атропинового ряда имеют ряд серьезных побочных эффектов со стороны различных органов и систем, легко проникают через гематоэнцефалический барьер, что ограничивает их использование у детей.
Ипратропиум бромид. Прогресс в антихолинергической терапии связан с появлением ипратропиума бромида (Атровент), обладающего низкой абсорбцией с поверхности слизистой оболочки. В связи с этим при ингаляционном применении системный эффект ипратропиума бромида минимален. Ипратропиума бромид ингибирует систему цикпического-гуанозин-3,5,-монофосфата в парасимпатических нервных окончаниях. Максимальная плотность холинергических рецепторов определяется на уровне крупных и несколько меньше — средних бронхов. Ипратропиума бромид характеризуется высокой конкурентной активностью по отношению к нейромедиатору ацетилхолину. Ипратропиума бромид по сравнению с атропином обладает большей избирательностью (в 1,4-2 раза) в отношении мускариновых рецепторов и меньшим подавлением слизеобразования. Биодоступность при ингаляционном пути введения составляет не более 10%. Действие проявляется через 5-25 мин после ингаляции и достигает максимума через 30-180 мин (в среднем -90 мин). Период полувыведения оставляет от 3 до 4 ч, с продолжительностью действия до 5-6 ч [Silverman М., 1990].
Атровент выпускается в форме аэрозоля (в одной дозе 0,02 мг) и раствора для ингаляций (0,025% раствор, 1 мл содержит 0,25 мг препарата). Ипратропиума бромид входит в состав беродуала, представляющего комбинацию фенотерола и ипратропиума бромида в форме дозирующего аэрозоля и раствора для ингаляций через небулайзер. Одна доза беродуала содержит 0,05 мг фенотерола и 0,02 мг ипратропиума бромида.
Ипратропиума бромид — неселективный антагонист мускариновых рецепторов. Он не имеет существенных токсических эффектов и поэтому используется у детей с бронхообструкцией как самостоятельно, так и в комбинации с бета-2-агонистами, усиливая эффект симпатомиме-тиков. Полезность ипратропиума бромида в педиатрии показана с начала 80-х годов. Доза ипратропиума бромида для всех возрастов при использовании через небулайзер составляет 250 мкг (детям в возрасте до 1 года — половинная доза). У детей с бронхиальной обструкцией ипратропиума бромид — единственный бронхолитик, который может обеспечить эффект без риска развития гипоксемии [Silverman М., 1990]. Ипратропиума бромид может эффективно использоваться при острых бронхиолитах, при отсутствии ответа на другой бронхолитик. Препарат дает положительный эффект у детей с бронхолегочной дисплазией [Rubin В.К., Alers G.M., 1996]. Ипратропиума бромид может применяться в сочетании с симпатомиметиками. Анализ данных литературы с использованием мета-анализа за период 1966-1992 гг. показал, что добавление ипратропиума к бета-2-агонистам у детей приводит к статистически более значимому улучшению ОФВ1, но существенно не влияет на длительность пребывания в больнице, частоту госпитализации [Osmond M.N., KlassenT.R, 1995]. Исследование дозозависимой кривой показало, что оптимальной является доза более 75 мкг. Ипратропиума бромид дает дополнительный положительный эффект при добавлении к сальбутамолу в виде значительного повышения ОФВ1 уже через 1 ч после применения [BekcR., 1995]. У детей в возрасте 5-17 лет использование высоких доз сальбутамола и ипратропиума бромида при тяжелой астме оказалось более эффективным и безопасным, чем одного сальбутамола [SchuhS., 1995]. F.Quereshi и соавт. (1998) в рандомизированном двойном слепом плацебо-контроли-руемом исследовании показали, что добавление ингаляций ипратропиума бромида через небулайзер (500 мг в 2,5 мл) уменьшало частоту госпитализации детей. Также отмечено значительное улучшение легочной функции у детей с тяжелой бронхиальной астмой, получавших дополнительно ипратропиума бромид. LH.PIotnick и F.M.Ducharme (1998) провели отбор рандомизированных контролируемых испытаний по нескольким базам данных MEDLINE (с 1966 по 1997 гг.), EMBASE и CINAHL, посвященных сравнению эффективности одной или нескольких доз ингалируемых антихолинергических препаратов в сочетании с бета-2-агонистами и монотерапии бета-2-агонистами при приступах бронхиальной астмы у детей от 18 мес до 17 лет. Показано, что у детей с тяжелыми приступами подключение нескольких доз бета-2-агонистов в комбинации с антихолинергическим препаратом ипратропиума бромидом были эффективны и безопасны.
Для небулайзерной терапии у детей эффективно используется комплексный препарат беродуал, в состав которого входит фенотерол (500 мкг) и ипратропиума бромид (250 мкг) [Watson Т.А., 1988; Гусаров А.М. и соавт., 1999]. Сочетание бета-агониста, имеющего быстрый эффект (5-15 мин),
и ипратропиума бромида (максимальный эффект через 30-90 мин) позволяет получить быстрый и пролонгированный эффект, превышающий действие монокомпонентных препаратов [Jedrys U., 1995; Геппе Н.А., 1989]. Для небулайзера раствор беродуала (1 мл — 20 капель) смешивали с физиологическим раствором для получения объема 2,0-4,0 мл. У детей в возрасте 6-14 лет используют 0,5-1,0 мл (10-20 капель), что в большинстве случаев является достаточным для улучшения состояния. В тяжелых случаях может потребоваться доза 2,0 мл (40 капель), которая ингалируется под наблюдением врача. Если необходимо, беродуал назначается повторно, до 4 раз в день. Детям в возрасте до 6 лет рекомендуется 25 мкг ипратропиума бромида и 50 мкг фенотерола (2 капли) на кг массы тела, но не более 0,5 мл (10 капель) 3 раза в день. Продолжительность ингаляции в зависимости от возраста варьирует от 5 до 10 мин.
Ипратропиума бромид используется в лечении легких и средне-тяжелых приступов бронхиальной астмы. При тяжелых обострениях ипратропиума бромид дает дополнительный бронхоспазмолитический эффект. Назначается до 4 раз в день с интервалом 4-5 ч с пиком бронходилятации через 60 мин.
- Баранов А.А. Неотложная терапия бронхиальной астмы у детей. Пособие для врачей. -М. -1999.
- Геппе Н.А., Колосова Н.Г., Бунатян А.Ф. и др. Дифференцированный подход к назначению ингаляционных кортикостероидных препаратов при бронхиальной астме у детей. // Пульмонология. — 1999, № 4.
- Геппе Н.А., Фаробина Е.Г., Кулешов В.Н. Бронхолитическая активность беротека и беродуала при бронхиальной астме у детей. / Мат. ХУ симпозиума соц. стран по проблемам детской пульмонологии. — Киев, 1989. — С. 97-98 Гусаров А.М., Коростовцев Д.С., Макарова И.В. и др. Современное лечение детей с бронхиальной астмой в остром приступе, астматическом статусе на догоспитальном этапе и в приемном отделении стационара. // Аллергология. — 1999, №2. — С. 42-50. Национальная программа “Бронхиальная астма у детей. Стратегия лечения и профилактика”. — М.- 1997.
- Чучалин А.Г., Черняк Б.А., Медникова Р.Б., Беда М.В. Эффективность сочетанного применения флютиказона пропионата и сальметерола при 18-месячной терапии больных стероидозависимой бронхиальной астмой. // Пульмонология. — 1998, №3. — С. 64-70.
- Ahkquist R.P. A study of adrenotropic receptors. // Am.J Physiol. — 1948. -153. — p. 586. Anenden V., Egemba G., Kessel B. et al. Salmeterol Facilitation of fluticasone-induced apoptosis in eosinophils of asthmatics pre- and post-antigen challenge. // Eur Resp J. -1998. -12. — 157s.
- Arv >
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник