Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 10 лет.
Бронхиальная астма (БА) — заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
По оценкам ВОЗ, сегодня БА болеет примерно 235 млн человек, а к 2025 году прогнозируется увеличение до 400 млн человек в мире. [1] Так, в исследованиях 3 фазы (ISSAC) также выявлен рост мировой заболеваемости БА у детей в возрасте 6-7 лет (11,1-11,6%), среди подростков 13-14 лет (13,2-13,7%). [2] [3]
На появление и развитие БА влияет ряд причин.
Внутренние причины:
1. пол (в раннем детстве преимущественно болеют мальчики, после 12 лет девочки);
2. наследственная склонность к атопии;
3. наследственная склонность к гиперреактивности бронхов;
Внешние условия:
1. аллергены:
- неинфекционные аллергены: бытовые, пыльцевые, эпидермальные; грибковые аллергены;
- инфекционные аллергены (вирусные, бактериальные);
2. инфекции дыхательных путей. [4]
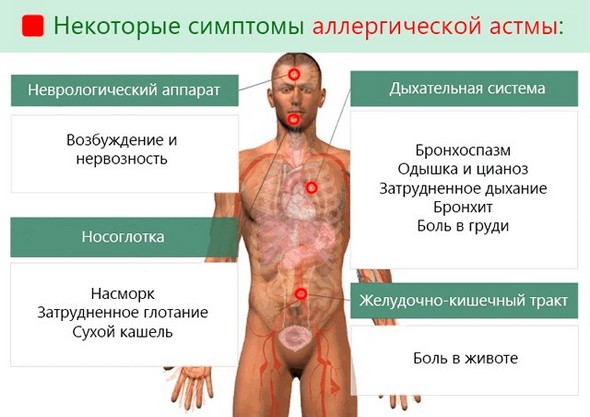
Характерные симптомы БА, на которые жалуются большинство больных, включают:
- кашель и тяжесть в груди;
- экспираторная одышка;
- свистящее дыхание.
Проявления БА изменчивы по своей тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
- Аллергическая БА. Этот тип не представляет сложности в диагностике — дебют заболевания выпадает на детский возраст, связан с отягощенным аллергологическим анамнезом. Как правило, у родственников также имеются респираторные или кожные проявления аллергии. У людей с этой разновидностью БА зафиксировано иммунное воспаление в бронхиальном дереве. Эффективно лечение больных этим типом БА местными кортикостероидами ( ГКС).
- Неаллергическая БА. Этим типом БА болеют преимущественно взрослые, в анамнезе нет аллергопатологии, наследственность по аллергии не отягощена. Характер воспалительных изменений в бронхах этой категории бывает нейтрофильно-эозинофильным, малогранулоцитарным или сочетать эти формы. ИГКС плохо работают в лечении этого типа БА.
- Астма с постоянной констрикцией дыхательных путей. Есть такая группа пациентов, у которых начинаются необратимые изменения в бронхах, как правило, это люди с неконтролируемыми симтомами БА. Изменения в бронхиальном дереве характеризуются перестройкой стенки бронхов. Терапия данных пациентов сложна и требует пристального внимания.
- Астма с запоздалым началом. Большинство больных, в основном женского пола, заболевают астмой в солидных годах. Эти категории больных требуют назначения повышенных концентраций ИГКС или становятся почти резистентными к базовой терапии.
- Астма в сочетании с лишним весом. Этот тип учитывает, что категория людей с превышением веса и БА страдают более тяжелыми приступами удушья и кашлем, постоянно бывает одышка, а изменения в бронхах характеризуются умеренным аллергическим воспалением. Лечение данных пациентов начинается с коррекции эндокринологических отклонений и диетотерапии.
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
- легочное сердце, вплоть до острой сердечной недостаточности;
- эмфизема и пневмосклероз легких, дыхательная недостаточность;
- ателектаз легких;
- интерстициальная, подкожная эмфизема;
- спонтанный пневмоторакс;
- эндокринные расстройства;
- неврологические расстройства.
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
- Беспокоят ли вас приступы похрипывания в легких?
- Бывает ли покашливание в ночное время?
- Как вы переносите физическую нагрузку?
- Беспокоят ли вас тяжесть за грудиной, покашливание после пребывания в запыленных помещениях, контакта с шерстью животных, в весенне-летний период?
- Заметили ли вы, что чаще болеете дольше двух недель, и заболевание часто сопровождается кашлем и одышкой?
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
- Спирометрия — это основной и простой метод исследования тяжести и возвратимости обструкции бронхов, применяемый также для последующей оценки течения БА. При проведении ФВД можно выявить тип изменений бронхиального дыхания (обструктивный, рестриктивный, смешанный), оценить тяжесть состояния. Для точной диагностики возвратимости бронхиальной констрикции можно применить пробу с бронхорасширяющими препаратами. Общепринятым положительным тестом считается прирост ОФВ1≥12%. Применяют следующие виды бронходилататоров: β2-агонисты быстрого эффекта (сальбутамол, фенотерол, тербуталин) с контролем ответа в течение 14 минут. Положительный тест свидетельствует об обратимости значений нарушений при БА. [9]
- Пикфлоуметрия. Часто применяется измерение пиковой скорости выдоха с помощью специального простого аппарата — пикфлоуметра. Необходимо объяснить больным, как измерять ПСВ в утренние часы (до пользования лекарственными препаратами); в этом случае измеряем самое минимальное значение ПСВ. Измерение ПСВ необходимо сделать и поздним вечером, это будет самый высокий уровень ПСВ. Изменчивость в течение суток ПСВ называют амплитудой ПСВ. Фиксирование ПСВ следует проводить около 2-3 недель. Данное исследование оценивает ПСВ в домашних и рабочих условиях, что позволяет определить, как влияют факторы внешней обстановки на самочувствие пациента (аллергены, профессиональные факторы, физическая нагрузка, стрессы и другие триггеры). [10]
- Определение гиперреактивности бронхов. Присутствие гиперреактивности бронхиального дерева считается важным критерием для постановки диагноза БА. Самым используемым методом исследования гипервосприимчивости бронхов на данный момент является бронхоконстрикторный тест с биологически активными веществами (метахолином, гистамином), а также физической нагрузкой. Оценка показателей исследования оценивается по изменениям ОФВ1. При уменьшении показателей ОВФ1 более чем на 20% (от первоначальных цифр) тест можно считать положительным. [8]
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
- скарификационные аллергопробы;
- пробы уколом (prick-test);
- внутрикожные пробы;
- аппликационные пробы
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
- обострения аллергического заболевания;
- острых вирусных или бактериальных заболеваний (ОРВИ, назофарингиты, бронхиты и др.);
- тяжелой формы астмы, ее неконтролируемого течения (ОФВ1 [10]
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
- возраст до 3-х лет;
- в анамнезе тяжелые аллергические реакции на кожное обследование;
- основное заболевание протекает тяжело, практически без периодов ремиссии;
- дифференциальная диагностика между IgE-опосредованными и не-IgE-опосредованными типами аллергических реакций;
- обострение кожных заболеваний или особенности строения кожи;
- требуется постоянный прием антигистаминных препаратов и глюкокортикостероидов;
- поливалентная аллергия;
- при проведении кожного тестирования получают ложные результаты;
- отказ больного от кожных проб;
- результаты кожных проб не совпадают с клиническими данными.
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
- отличие истинной сенсибилизации и перекрестных реакций у больных с полиаллергией (когда имеется широкий спектр сенсибилизации);
- снижение риска тяжелых системных реакций при проведении аллергообследования, что улучшает приверженность пациентов;
- точное определение подтипов аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ);
- наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Сегодня, к сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Европейскими рекомендациями предложен ступенчатый подход к лечению:
Фармакотерапию БА можно разделить на 2 группы:
- Препараты ситуационного использования
- Препараты постоянного использования
Препараты для купирования приступов следующие:
- коротко-действующие β-адреномиметики;
- антихолинергические препараты;
- комбинированные препараты;
- теофиллин.
К препаратам для поддерживающей терапии относят:
- ингаляционные и системные глюкокортикостероиды;
- комбинации длительно действующих β2-агонистов и ГКС;
- теофиллины с длительным действием;
- антилейкотриеновые препараты;
- антитела к имммуноглобулину Е.
Для терапии БА важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
- аэрозольные ингаляторы;
- порошковые ингаляторы;
- небулайзеры.
Самым современным и исследованным методом лечения аллергической БА с подтвержденной эффективностью является АСИТ (аллерген-специфическая иммунотерапия). АСИТ на данный момент является единственным способом терапии, который меняет развитие болезни, действуя на механизмы патогенеза астмы. Если вовремя провести АСИТ, данное лечение способно приостановить переход аллергического ринита в астму, а также пресечь переход легкой формы в более тяжелую. А также преимущества АСИТ — это возможность не дать появиться новым сенсибилизациям.
АСИТ при БА проводится пациентам с:
- легкой или средней тяжести формой заболевания (цифры ОФВ1 должны быть не менее 70% от нормы);
- если симптомы астмы не полностью контролируются гипоаллергенным бытом и лекарственной терапией;
- если у пациента имеются риноконъюнктивальные симптомы;
- если пациент отказывается от постоянной формакотерапии;
- если при проведении фармакотерапии возникают нежелательные эффекты, которые мешают пациенту.
Сегодня мы можем предложить пациентам следующие виды АСИТ:
- инъекционное введение аллергенов
- сублингвальное введение аллергенов
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
- элиминацию аллергенов во время беременности и в первые годы жизни ребенка (гипоаллергенный быт и гипоаллергенная диета);
- кормление грудью;
- молочные смеси;
- пищевые добавки во время беременности (существует несколько гипотез протективного эффекта рыбьего жира, селена, витамина Е);
- отказ от курения во время беременности.
Вторичная профилактика включает:
- избегать поллютантов (повышение концентраций озона, окислов озона, взвесей частиц, аэрозолей кислот);
- борьба с клещами домашней пыли;
- не заводить домашних животных;
- отказ от курения в семье.
источник
Патогенез бронхиальной астмы – это механизм, согласно которому развивается недуг. Он состоит из двух стадий. Бронхиальная астма — хроническое воспаление органов системы дыхания. Больной сталкивается с дискомфортом в грудной клетке, приступами, которые сопровождаются характерным хрипом, одышкой, сильным кашлем утром и ночью. Симптоматику можно облегчить благодаря проведению специальной терапии.
Этиология и патогенез любой по виду бронхиальной астмы позволяют понять причину возникновения патологии и разработать грамотный план лечения. Для астматиков это гарантирует улучшение самочувствия в самые короткие сроки. Этиология бронхиальной астмы — это совокупность причин, из-за которых наблюдается увеличенная гиперактивность бронхов. Патогенез данной болезни выступает главным фактором её развития. Причём вид недуга и причины его появления здесь не имеют никакого значения.
Патогенез любого вида бронхиальной астмы базируется на двух реакциях: патофизиологическая и иммунологическая. Во втором случае в дыхательные пути проникает аллерген, который приводит к соответствующей реакции. При патофизиологической реакции наблюдается гиперреактивность бронхов в качестве ответа на воспаление в данном органе. У пациента сужается бронхиальный просвет, в результате чего ему становится сложно дышать. Могут произойти такие реакции:
- ранняя: спустя одну-две минуты происходит удушье. Кульминация наступает на пятнадцатой-двадцатой минуте. Обострение продолжается два часа;
- поздняя: через четыре-шесть часов возникает воспаление. Кульминация приходится на четвёртый-шестой час. Процесс длится двенадцать часов.
Обратите внимание! Многие больные сталкиваются с нарушениями ЦНС. Из-за патологического рефлекса появляется бронхоспазм, проходящий сквозь блуждающий нерв.
При любой симптоматике на лечение уходит немало времени и сил. Крайне важно, чтобы оно протекало комплексно. Происходит воздействие сразу на несколько систем органов.
Этиопатогенез у маленьких больных включает затруднение носового дыхания, зуд кожи, чиханье, нарушение аппетита, беспокойство. Первые симптомы появляются настолько быстро, что нередко их не удаётся зафиксировать.
Обратите внимание! При бронхиальной астме у детей всегда возникает глюкокортикоидная недостаточность. Это довольно опасное состояние.
У маленьких пациентов приступ обычно возникает по ночам. Он сопровождается сильной головной болью, высоким артериальным давлением, тахикардией. Патогенез также включает сухие свистящие хрипы. Ребёнок становится бледным.
Патогенез бронхиальной астмы у всех детей определяется и выраженностью симптомов, и ответом на проводимое лечение. Изменения в организме могут происходить и в течение одного месяца, и на протяжении нескольких лет. Важно, чтобы процесс контролировал компетентный специалист.
Схема патогенеза напрямую зависит от вида заболевания. В случае аллергического происхождения аллергены вступают в связь с иммуноглобулинами группы E. Тучные клетки становятся активными. Происходит интенсивное воздействие медиаторов на слизистую. Это приводит к воспалению хронического характера. Пациент сталкивается с отёком и удушьем.
Если астма неаллергическая, то происходит развитие инфекции, активируются лизосомальные ферменты, влияющие на слизистую, выделяются клетки воспаления. Это приводит к образованию хронического воспаления. Сосуды становятся более уязвимыми, появляются отёк и асфиксия.
При бронхиальной астме хроническое воспаление могут спровоцировать такие факторы, как дым от сигарет, холодный воздух, чрезмерное физическое напряжение. Вследствие подобных воздействий возрастает сосудистая проницаемость, появляются гиперсекреция слизи, отёк. Всё это приводит к удушью.
Этиология любого вида бронхиальной астмы связана с такими факторами.
- Нервно-психические: плохое настроение, регулярные депрессии, стрессы сказываются на состоянии здоровья не лучшим образом.
- Инфекционные: грибки, бактериальные и вирусные агенты.
- Метеорологические: повышенная чувствительность организма к резким изменениям температуры, чрезмерно высокой или низкой влажности, скачкам давления.
- Атопические: насекомые, пищевые раздражители, животные, пылевые и растительные аллергены, медикаменты.
- Механические и химические: систематическое воздействие на систему дыхания химических веществ.
- Указанные выше факторы провоцируют развитие недуга. Они во многом определяют тяжесть течения болезни, регулярность приступов. Вместе с тем здесь нужно принимать во внимание состояние организма, предрасположенность. В группу риска входят люди с патологиями иммунной либо эндокринной системы. Немалое значение имеет и наследственность.
Этиология данной болезни у маленьких пациентов схожа с аналогичными у взрослых. Наиболее распространенными причинами возникновения недуга являются следующие:
- неподходящие пищевые компоненты;
- постоянный крик;
- стрессы;
- сильный плач;
- пыль в помещении, где находится ребёнок;
- попадание в дыхательные пути шерсти и перхоти животных;
- вдыхание пыльцы растений-аллергенов;
- реакция лекарства;
- сильный смех.
Пыль — главный источник проблем. В неубранной комнате формируются безупречные условия для образования плесени и клещей. Это повышает риск развития патологии у ребёнка. В мягкой мебели, матрасах и коврах обитают пылевые клещи. Повышенный уровень влажности в помещении способствует их размножению.
Заражение от пыли наиболее актуально в отношении новорожденных. Это связано с тем, что основную часть времени малыш проводит дома. Поэтому нужно как можно чаще бывать на свежем воздухе и регулярно проветривать помещение.
Обратите внимание! Лечению поддается бронхиальная астма у детей любого возраста. Главное – своевременно обратиться к компетентному доктору и не допускать воздействия аллергена.
Непременно поделитесь этой статьёй в социальных сетях, и тогда ещё больше людей узнает достоверную и полезную информацию об этиологии и патогенезе бронхиальной астмы.
источник

Процесс ведет к повышению реактивности дыхательного тракта, а это потенцирует повторяющиеся приступы в виде характерной одышки, специфических хрипов, чувства дискомфорта в груди и обострений кашля по ночам или рано утром.
Эти обострения как правило имеют связь с обструкцией бронхов той или иной степени тяжести, которая возникает ввиду бронхоспазма, отека слизистой оболочки, повышенной секреции слизи и созданием слизистых пробок. Обструкцию можно купировать с помощью терапии, или она может пройти сама по себе.
Под гиперреактивностью бронхов принято понимать то, что воспаленные бронхи реагируют (спазмируются) в ответ на воздействие различных аллергенов или биологическим активных веществ (например, гистамин).
Иммуногисто-патологические особенности БА включают слущивание эпителия бронхов, отложение коллагена под базальной мембраной, отек, активизацию тучных клеток, нейтрофильную инфильтрацию (при внезапном тяжелом обострении астмы), эозинофилами, лимфоцитами.
Воспаление в дыхательном тракте способствует развитию гиперреактивности бронхов, ограничению воздушного потока, появлению респираторных признаков и переходу процесс в хронический с последующим фиброзированием, необратимых нарушений функции бронхов в связи с ремоделированием дыхательной системы.
Патогенез специфической сенсибилизации сложен. Активация тучных клеток, базофилов, альвеолярных макрофагов, эозинофилов, лимфоцитов, тромбоцитов обусловлена наличием рецепторов к Fc фрагменту JgE на этих клетках. Связывание специфических аллергенов запускает в мембране клеток ряд биохимических реакций, активизирующих метилтрансферазы, фосфолипазы, гидролиз фосфолипидов, и иницирует и поддерживает воспаление.
Разрешающая доза аллергена активизирует тучные клетки в просвете дыхательных путей, медиаторы – гистамин – вызывает раскрытие межэпителиальных стыков, что способствует проникновению аллергена в более глубокие слои стенки бронхиального дерева. Хемотаксические факторы и факторы воспаления приводят к активации вторичных клеток – эффекторов -последние инфильтрируют стенку бронхов, вызывая экссудацию плазмы,нарушение мукоцилиарного транспорта.
Выработка метаболитов арахидоновой кислоты, супероксидных анионов вызывает спазм гладкой мускулатуры бронхов, отек слизистой. Этому способствует гистамин, лейкотриены С4, Д4, Е4, про- – стагландины, тромбоксан А2, брадикинин, тромбоцитактивирующий фактор (ТАФ).
Гипереактивность бронхов вызывается лейкотриенами, простаглан- динами, факторами хемотаксиса эозинофилов, медленно действующим веществом анафилаксии, гиперсекреция слизи осуществляется простагландина- ми, лейкотриенами, стимулятором секреции слизи макрофагами.
Основные клетки воспаления при бронхиальной астме:
- Тучные клетки: активизированные тучные клетки бронхиальной слизистой освобождают биологически активные вещества (например, гистамин), потенцирующие развитие бронхоспазма. Активизация этих клеток осуществляется в результате воздействия антигенов (аллергенов).
- Эозинофилы: число эозинофилов в дыхательном тракте увеличено, они синтезируют белки, повреждающие стенку бронха, также они продуцируют факторы роста, изменяя структуру дыхательной системы.
- Т-лимфоциты: число Т-лимфоцитов в дыхательном тракте увеличено, они выделяют цитокины (интерлейкин-4, интерлейкин-5, интерлейкин-9, интерлейкин-13). Цитокины осуществляют регуляцию воспаления из-за работы эозинофилов, а также синтез иммуноглобулинов класс E лимфоцитарными клетками.
Участие клеток дыхательного тракта в патогенезе бронхиальной астмы:
- Клетки бронхиального эпителия проводят экспрессию белков воспаления, выпускают цитокины и медиаторы.
- Гладкомышечные клетки бронхов проводят экспрессию белков воспаления, которые аналогичны белкам эпителиоцитов.
- Клетки эндотелия сосудов бронхов принимают участие в передвижении клеток воспаления из кровотока в дыхательный тракт.
- Фибробласты синтезируют структурные элементы соединительной ткани (например, коллаген), которые изменяют дыхательный тракт.
- Нервная система участвует в процессе посредством активации холинергических нервов, что запускает спазм бронхов и гиперпродукцию слизи.
Главные медиаторы при бронхиальной астме:
- Хемокины: их экспрессия происходит в эпителиоцитах бронхов. Хемокины привлекают клетки воспаления в дыхательный тракт.
- Лейкотриены: оказывают сильный бронхосуживающий эффект, являются клетками воспаления. Синтезируются главным образом тучными клетками. Блокирование этих медиаторов приводит к улучшению состояния пациентов.
- Цитокины: осуществляют регуляция выраженности ответа (воспаления) на воздействие аллергена.
- Гистамин: синтезируется тучными клетками и принимает участие в запуске спазма бронхов и реакции воспаления.
- Простагландин D2: медиатор с сильным бронхосуживающим эффектом.
Под базальной мембраной эпителиоцитов бронхов откладывается коллаген, в результате этого развивается фиброз. Фиброз характерен для всех групп населения, он отмечается даже у детей и может быть еще до появления симптоматики. В дальнейшем фиброзированию подвергаются другие слои бронхиальной стенки. Из-за гипертрофии и гиперплазии толщина слоя гладкомышечных клеток увеличивается.
Гиперпродукция слизи объясняется увеличением числа бокаловидных клеток эпителия бронхов, подслизистые железы увеличиваются в размерах.
Фундаментом в развитии бронхиальной астмы у детей является хронический воспалительный процесс в бронхах аллергической природы, имеющий тесную связь с гиперреактивностью бронхов. Воспаление в бронхах является основной характеристикой бронхиальной астмы и проявляется в дисплазии и десквамации бронхиального эпителия, повышении количества бокаловидных клеток, перемещении клеток воспаления и синтезе медиаторов.
Воспаление поражает все структурные элементы стенок дыхательных путей. Долговременное воспаление ведет к изменениям структуры стенок дыхательной системы, гладкая мускулатура гипертрофируется, откладывается коллаген, падают эластические свойства сосудов.
Процесс перманентный, и даже в периоды ремиссий продолжает вяло протекать. Фиброз характерен для всех групп населения, он отмечается даже у детей. Ремоделирование дыхательного тракта у детей происходит значительно реже, чем у взрослых.
При аллергической астме аллергены взаимодействует с иммуноглобулинами класса E, активируются тучные клетки, высвобождая медиаторы. Медиаторы воздействуют на слизистую бронхов, возникает хроническое воспаление. В результате этого растет сосудистая проницаемость, возникает отек, гиперсекреция слизи. Гиперреативностью запускает бронхоконстрикцию, которая вызывает приступы удушья.
При неаллергической астме ввиду недостаточности мукоцилиарного клиренса развиваются инфекции, выделяются клетки воспаления, активируются лизосомальные ферменты, которые воздействуют на слизистую бронхов, возникает хроническое воспаление. В результате этого растет сосудистая проницаемость, возникает отек, гиперсекреция слизи. Гиперреативностью запускает бронхоконстрикцию, которая вызывает приступы удушья.
Такие факторы риска как физическое напряжение, ингаляции холодного воздуха, сигаретный дым, высокий уровень оксида серы воздействуют на слизистую бронхов, возникает хроническое воспаление. В результате этого растет сосудистая проницаемость, возникает отек, гиперсекреция слизи. Гиперреативностью запускает бронхоконстрикцию, которая вызывает приступы удушья.
Этиологические факторы бронхиальной астмы делятся на экзогенные и эндогенные.
- пыльцу,
- пыль,
- пищевые компоненты,
- курение,
- лекарственные вещества,
- профессиональные антигены.
- аспириновую астму,
- астму физического напряжения,
- инфекционную.
- наследственная предрасположенность,
- наличие атопии,
- гиперреактивностью дыхательной системы,
- пол,
- расовая принадлежность.
Этиология бронхиальной астмы у детей во многом схожа с такой у взрослых. Среди основных этиологических факторов выделяют:
- пыльцу,
- пыль,
- пищевые компоненты,
- лекарственные вещества,
- перхоть домашних животных,
- смех,
- крик,
- плач,
- вирусная инфекция дыхательных путей,
- стресс.
Дебют заболевания у детей чаще всего индуцирует домашняя пыль. В пыльном помещение создаются идеальных условия для размножения клещей, сырой воздух, плесень на стенах, наличие домашних животных увеличивают вероятность развития патологии у детей, ведь это чрезмерная антигенная составляющая в быту. Загрязненность жилища наиболее пагубно сказывается на детях от рождения до трех лет, так как они проводят максимальное количество времени в домашних условиях.
Клещи чаще всего живут в коврах, матрасах, мягкой мебели. Влажность, температурные условия, необходимый объем питательных элементов потенцируют размножение и выживание клещей.
Домашние животные – серьезный источник аллергенов. Последние наличествуют во всех биологических жидкостях любимцев. Чаще отмечается сенсибилизация к антигенам кошек, они тропны к дыхательным путям.
Домашние птицы участвуют в процессе сенсибилизации детей. В качестве аллергенов выступают пух, перья, фекалии.
Чувствительность к антигенам тараканов в наше время является существенным фактором риска развития недуга. Бытовыми аллергенами могут быть плесень и дрожжи. Оптимальными условиями для роста последних будут сырые, затемненные, непроветриваемые помещения.
В наши дни бронхиальная астма поддается контролю и лечению благодаря знаниям о патогенезе и этиологии патологии. Главную роль в адекватной терапии играет выявление этиологии заболевания. Воздержание от контракта с аллергеном – ключ к успешной борьбе с недугом.
источник
Бронхиальная астма (БА) широко распространена в современном мире. Ею болеет каждый восьмой житель Европы. Для успешного лечения и профилактики заболевания необходимо знать его причины и особенности развития.
Именно поэтому изучению патогенеза бронхиальной астмы уделяется большое внимание. Подробнее об этом – далее в статье.
Бронхиальная астма – это хроническая болезнь, которая характеризуется поражением дыхательных путей. Основное ее проявление – рецидивирующие приступы обструкции, то есть закупорки, бронхов. Во время приступа больному тяжело сделать выдох из-за того, что бронхи спазмируются на высоте вдоха.
У астматиков с продолжительным и тяжелым течением бронхиальной астмы развиваются необратимые изменения в дыхательной системе. Разрастается соединительная ткань в легких, развивается пневмосклероз, истончаются альвеолы (эта патология получила название «эмфизема»). Это еще больше усугубляет течение заболевания и усиливает дыхательную недостаточность.
В основе патофизиологии бронхиальной астмы лежит повышенная чувствительность бронхов к различным провоцирующим факторам, причем эти факторы индивидуальны для каждого.
Важнейшую роль в этиологии бронхиальной астмы отводят аллергическому фактору. Провокаторы заболевания делятся на две большие группы: эндоаллергены (вырабатываются внутри организма) и экзоаллергены (поступают извне). Чаще причиной заболевания становится вторая группа провоцирующих факторов. К ним относятся:
- Инфекционные возбудители – вирусы, бактерии, грибки, простейшие.
- Раздражители растительного происхождения – пыльца растений, пух тополя.
- Аллергены животного происхождения – шерсть, перья, слюна, пух.
- Бытовые аллергены – пыль, бытовая химия.
- Пищевые продукты – чаще всего аллергическую реакцию вызывают орехи, мед, шоколад, помидоры.
- Медикаменты – ацетилсалициловая кислота, антибиотики.
У некоторых больных проявления астмы возникают при определенных погодных условиях. Особенно плохо переносят астматики дождь, высокую влажность, холод. В этом случае для БА характерно отсутствие приступов, если нет воздействия внешних раздражителей.
В ходе многочисленных исследований американские ученые установили, что стресс также может быть пусковым механизмом в развитии приступов. Он способен стать первопричиной болезни, а также усугубить уже имеющуюся бронхиальную астму.
В зависимости от природы и особенностей течения заболевания выделяют следующие формы БА:
- Атопическая – развивается вследствие воздействия аллергенов неинфекционной природы.
- Инфекционно-зависимая – приступ астмы возникает после перенесенных инфекций.
- Глюкокортикоидная – в ее основе лежит нарушение баланса кортикостероидных гормонов.
- Нервно-психическая – обструкция бронхов происходит вследствие длительного стресса.
- Аспириновая – прием лекарств, содержащих ацетилсалициловую кислоту, приводит к развитию приступа удушья.
- Астма физического напряжения – заболевание проявляется после физических нагрузок.
В основе патогенеза бронхиальной астмы лежит воспаление в стенке бронхов. Любое воспаление сопровождается повышенной проницаемостью стенок сосудов.
В результате этого плазма (жидкая часть крови) просачивается через них. Жидкость накапливается в слизистой бронха, развивается отек. Просвет органа сужается, затрудняется прохождение воздуха.
Но почему у одних людей при попадании аллергена развивается воспалительный процесс в дыхательной системе, а другие никак не реагируют на него? Ученые долго думали над этим вопросом и пришли к выводу, что все дело в наследственной предрасположенности.
У некоторых людей с рождения повышена активность особых клеток крови – Т-лимфоцитов-хелперов 2 типа. Из-за этого у них выделяется большое количество иммуноглобулина Е (IgE) – белка, провоцирующего аллергическую реакцию.
Активный синтез IgE приводит к дегрануляции (повреждению) тучных клеток, которые находятся на стенке бронхов. Они начинают высвобождать медиаторы воспаления. Именно из-за этих веществ повышается проницаемость стенок сосудов, и развивается воспалительный процесс.
Но воспаление – лишь один из механизмов развития бронхиальной астмы. Помимо него, в развитии приступа принимает участие спазм бронхов. Гладкая мускулатура этого трубчатого органа резко сокращается, что приводит к перекрытию его просвета.
Не менее важную роль в развитии приступа БА играет повышенная секреция слизи клетками эпителия бронхов, выстилающего внутреннюю поверхность его стенки. Таким образом, в патогенезе бронхиальной астмы и развитии удушья можно выделить три основных фактора:
- воспаление в стенке бронхов;
- повышенная реактивность бронхиального дерева, из-за чего спазмируются мышцы этого органа;
- увеличенная выработка слизи эпителиальными клетками.
В общем патогенез бронхиальной астмы можно разделить на три этапа:
- Иммунологический – возникает при первом контакте организма с аллергическим агентом. Характеризуется активацией клеток крови и выработкой IgE.
- Иммунохимический – развивается при последующих контактах с раздражителем. Уже выработанные иммуноглобулины запускают развитие реакции в бронхиальном дереве, которая сопровождается синтезом медиаторов воспаления.
- Патофизиологический – проявляется активными изменениями в стенке бронха, описанными ранее. У больного затрудняется дыхание, появляются свистящие хрипы.
У астматиков, как и у аллергиков, в крови повышается количество эозинофилов. Эти клетки относятся к группе лейкоцитов.
Они повреждают реснички на эпителии бронхов, ухудшая тем самым эвакуацию слизи, и провоцируют изменения в тканях. Их количество в общем анализе крови более 6% говорит в пользу диагноза бронхиальной астмы.
Этиология и патогенез бронхиальной астмы тесно взаимосвязаны. Фактор, который привел к приступу, определяет механизм его развития. Далее мы подробно разберем механизмы развития разных форм БА.
Это наиболее распространенная разновидность заболевания. Она развивается при повышенной чувствительности бронхов к аллергенам неинфекционной природы: бытовым, животным, растительным.
Особенность механизма развития бронхиальной астмы по атопическому типу заключается в его многоэтапности. Иммунологическая и иммунохимическая фазы проходят аналогично описанным в предыдущем разделе. А патофизиологический этап подразделяют еще на две стадии: раннюю и позднюю.
Ранняя реакция начинается в период от несколько минут до 2 часов после воздействия аллергенов. При этом слизистая стенки бронхов отекает, повышается выделение секрета, мускулатура спазмируется. Происходит закупорка просвета органа, прохождение воздуха затрудняется.
Поздняя стадия развивается примерно через 6 часов после действия раздражителя. Она характеризуется наличием стойкого воспаления в бронхах даже после спадания отека и прекращения спазма. Если не начать своевременное лечение, мышечная ткань органа заменяется соединительной. Данный процесс необратим.
Инфекционно-зависимая форма БА характерна для людей зрелого возраста. Она является осложнением перенесенных ранее острых респираторных вирусных инфекций, пневмонии, бронхита и других патологий органов дыхания.
Данная форма астмы характеризуется медленным развитием. Отек бронхов нарастает постепенно, состояние больного ухудшается на протяжении длительного времени. Пик заболевания наступает через две – три недели после перенесенной инфекции.
Течение инфекционно-зависимой формы более тяжелое. Отек, хоть и увеличивается медленно, не спадает на протяжении длительного времени. Эта форма БА тяжело поддается лечению при помощи традиционных медикаментов (бета-адреномиметиков, глюкокортикоидов).
Существует несколько механизмов развития бронхиальной астмы после воздействия инфекционных агентов:
- Аллергическая реакция медленного типа.
- Немедленная аллергическая реакция (аналогичная патогенезу атопической формы).
- Механизмы неиммунологического характера.
Реакция замедленного типа, соответственно названию, характеризуется длительным нарастанием отека. При этом для ее запуска требуется неоднократное воздействие аллергического агента. Клетки организма выделяют особые белки – медиаторы воспаления замедленного действия.
Эозинофилы также принимают участие в процессе. Они синтезируют белок, который повреждает реснитчатый эпителий бронхов. В результате его клетки не способны эвакуировать мокроту из просвета органа.
Неиммунологическая реакция развивается при непосредственном повреждении клеток бронхов инфекционными агентами.
Глюкокортикоиды – это гормоны, вырабатываемые корой надпочечников. Они обладают мощным противовоспалительным действием, угнетают аллергическую реакцию. Поэтому нехватка этих гормонов в организме может как спровоцировать первый приступ, так и стать причиной постоянных рецидивов.
Патогенез влияния недостатка глюкокортикоидов при бронхиальной астме таков:
- Снижается концентрация бета-адренорецепторов на эпителии бронхов, что приводит к снижению восприимчивости к адреналину, расслабляющему мускулатуру бронхов.
- Активность медиаторов воспаления не уменьшается не регулируется гормонами.
- Увеличивается секреция провоспалительных белков и одновременно снижается активность противовоспалительных.
Эта форма бронхиальной астмы чаще всего развивается при длительном лечении глюкокортикоидами. Бесконтрольный прием гормонов влияет на надпочечники, угнетая их функцию.
У девушек гормональная БА может возникать при нарушении баланса половых гормонов. Приступ провоцируется снижением количества прогестерона в крови и повышением уровня эстрогена, что характерно для второй половины менструального цикла.
Нервно-психическая форма бронхиальной астмы относится к группе психосоматических заболеваний. Это патологии, при которых длительные стрессы, депрессия, тревога проявляются в виде нарушения функции какого-либо органа и системы.
Для нервно-психической разновидности астмы характерно отсутствие органических изменений стенки бронхов на начальных этапах. Приступ развивается из-за спазма гладкой мускулатуры. Лишь при длительном течении заболевания возникают стойкие изменения в тканях органа.
В основе развития данной формы БА лежит гиперчувствительность эпителия бронхов к гистамину и ацетилхолину. Эти вещества являются нейромедиаторами, которые передают импульсы с периферии в центральную нервную систему.
Кроме того, приступ БА может провоцироваться любой нагрузкой, сопровождающейся глубоким вдохом.
В основе патогенеза бронхиальной астмы аспиринового типа лежит повышенная чувствительность к препаратам, содержащим ацетилсалициловую кислоту. Вещество приводит к нарушению обмена арахидоновой кислоты.
Это, в свою очередь, стимулирует синтез лейкотриенов, которые вызывают спазм бронхиального дерева. Подобный эффект оказывает не только Аспирин, но и другие нестероидные противовоспалительные препараты.
Еще одно негативное свойство салицилатов – снижение активности тромбоцитов. Эти клетки играют важную роль в свертывании крови при травме сосуда и в питании стенок сосудов. Поэтому угнетение функции тромбоцитов повышает ее проницаемость, что провоцирует развитие отека.
Эту форму астмы чаще всего наблюдают у женщин в возрасте 30 – 40 лет. Часто больные аспириновой астмой принимают противовоспалительные препараты из-за болей в спине, суставах и прочее.
Приступ БА физического напряжения развивается при повышенной физической нагрузке, спустя 5 – 20 минут после ее начала. Некоторые больные отмечают удушье спустя 5 – 10 минут после окончания нагрузок.
В большинстве случаев приступ астмы физического усилия не очень интенсивный. Однако порой приходится прибегать к помощи ингалятора.
Большую часть времени человек дышит носом. Увлажненный, очищенный и теплый воздух благоприятно влияет на дыхательные пути и не раздражает их. При активных физических нагрузках дыхание сбивается, воздух поступает через рот. Он сушит и раздражает слизистую бронхов.
Эпителиальные клетки начинают активно выделять медиаторы воспаления, развивается отек слизистой. Спазм гладких мышц стенки бронхов также принимает участие в развитии приступа.
Патогенез бронхиальной астмы у детей преимущество основан на аллергической реакции. Инфекционно-зависимая форма встречается гораздо реже. Ею обычно страдают дети старшего школьного возраста.
У детей просвет бронхов уже, чем у взрослого, и мускулатура развита хуже. Потому основную роль в развитии приступа у них играет отек и гиперсекреция слизи. В то же время у взрослых на первом месте стоит бронхоспазм. Узким просветом дыхательных путей можно объяснить более тяжелое течение БА в детском возрасте.
Значительное место в этиопатогенезе бронхиальной астмы у детей играет генетическая предрасположенность. Наличие в анамнезе аллергического диатеза, поллинозов, БА у родителей повышают риск развития болезни у ребенка.
У многих детей в качестве аллергенов выступают пищевые продукты. Первый приступ удушья часто развивается в 5 – 6 месяцев, когда малышу начинают давать прикорм. Иногда искусственное питание становится провоцирующим фактором.
При бронхиальной астме этиология и патогенез неразрывно связаны. Но вне зависимости от пускового фактора механизм развития приступа БА включат три процесса: отек слизистой, спазм гладких мышц, повышенная секреция слизи.
Заболевание часто предопределяется генетической предрасположенностью. Но нужно понимать, что человек не унаследует от родителей бронхиальную астму.
Ему передастся лишь повышенная чувствительность иммунной системы к определенным аллергенам. То есть наличие астмы у родителей еще не гарантирует ее развитие у ребенка.
Таким образом, патогенез БА сложен и многогранен. Надеемся, эта статья разъяснила особенности механизма развития этого заболевания.
источник
Бронхиальная астма – болезнь воспалительной природы. Она имеет хроническое течение и является причиной непостоянной бронхиальной обструкции, то есть временного сужения бронхов. Клинически это проявляется приступами одышки, удушья, кашля, возникающими чаще всего ночью или ранним утром. Рассмотрим причины бронхиальной астмы в нашей статье.
Это распространенное заболевание. Им страдают до 10% населения, а среди детей – до 15%. Чаще болеют мальчики в возрасте младше 10 лет и взрослые женщины.
Почему возникает бронхиальная астма? Прежде всего нужно понять, что она бывает неаллергическая и аллергическая. Эти формы имеют разные причины и механизмы развития, то есть этиология и патогенез бронхиальной астмы могут быть различны.
Истинные причины возникновения бронхиальной астмы изучены недостаточно. Медики говорят о факторах риска и триггерах заболевания.

- наследственная предрасположенность;
- контакт с аллергеном.
Причина болезни часто связана с генетическим дефектом. Это доказывается тем, что существуют наследственные заболевания, сопровождающиеся комплексом признаков, в том числе и обратимой бронхиальной обструкцией:
- повышенное образование IgE (иммуноглобулинов Е) – особого класса антител, отвечающих за развитие аллергических реакций; сопровождается атопической бронхиальной астмой, аллергическим ринитом и конъюнктивитом;
- аспириновая триада – врожденная патология, характеризующаяся приступами удушья, полипозом носа, непереносимостью аспирина;
- гиперчувствительность дыхательных путей – склонность к их спазму по причине действия незначительных внешних воздействий или физической нагрузки;
- гипербрадикининемия – генетически обусловленная избыточная секреция брадикинина – одного из веществ, участвующих в воспалительном и аллергическом процессе.
Генетические изменения являются причиной поражения бронхов. Дыхательные пути при этом отвечают спазмом на действие триггеров, которые у здорового человека не вызовут никаких симптомов.
Наследственная предрасположенность имеется примерно у половины больных. Считается, что при болезни одного из родителей вероятность рождения больного ребенка составляет 20 – 30%. Если больны и мать, и отец, их ребенок будет страдать этим заболеванием с вероятностью 75%. То есть предрасположенность к астме передается по наследству, в равной степени и от матери, и от отца.Однако это не истинное наследственное заболевание. Почему появляется клиническая картина при изменениях наследственности, до конца не ясно. Бронхиальная астма не заразна.
Контакт с аллергеном является фактором риска болезни, но не триггером. Астма не обязательно бывает даже у предрасположенных людей при контакте с аллергенами. Наибольшее значение из них имеют частицы клещей, живущих в домашней пыли, споры плесени, пыльца, частицы шерсти и слюны некоторых животных, пух птиц, пищевые и лекарственные вещества.
Кроме этих двух условий, у детей предрасполагают к развитию астмы следующие причины:
- недоношенность;
- немолодой возраст родителей;
- перенесенные во время беременности вирусные и аллергические заболевания матери;
- раннее искусственное вскармливание;
- болезни желудка и кишечника;
- частые простудные заболевания.
У взрослых повышают вероятность развития болезни следующие причины:
- работа на вредном производстве, связанном с загрязнением вдыхаемого воздуха;
- запыленность, слишком горячий, холодный или сухой воздух;
- контакт с агрессивными химическими веществами в быту;
- острые и хронические болезни дыхательной системы;
- нарушение функции яичников у женщин.
Имеют значение дефекты самих бронхов:
- снижение активности β2-адренорецепторов;
- уменьшение уровня IgA (секреторного иммуноглобулина) и сурфактанта, защищающих легкие от воздействия внешней среды;
- подавление функции некоторых иммунных клеток, призванных бороться с инфекцией.
Триггеры – воздействия, непосредственно запускающие развитие болезни. При их отсутствии даже у человека с неблагоприятной наследственностью или постоянно контактирующего с аллергенами, заболевание может не возникнуть. Триггеры реализуют предрасположенность к болезни. Понять триггерный фактор – значит понять, “откуда берется” астма.
Провоцирующие причины бронхиальной астмы разнообразны:
- острые респираторные вирусные инфекции;
- прием бета-адреноблокаторов (анаприлин, атенолол, метопролол, в меньшей степени бисопролол и другие современные селективные средства);
- психологические факторы, сильные или постоянные стрессы;
- резкие запахи;
- активное и пассивное курение;
- заболевания внутренних органов (тиреотоксикоз, гайморит, грыжа пищеводного отверстия диафрагмы и другие).
После действия перечисленных причин у предрасположенного к болезни человека возникает заболевание.
Патогенез бронхиальной астмы основан на хроническом воспалении. Вследствие особой формы воспаления бронхов они становятся гиперреактивными, то есть излишне чувствительными к разнообразным внешним факторам.
Как развивается бронхиальная астма? Вкратце схема патогенеза выглядит так. Под влиянием триггерных факторов происходит следующее:
- сокращаются мелкие мышечные волокна в стенке бронхов;
- увеличивается секреция слизи бронхиальными железами;
- возникает отек выстилающей дыхательные пути слизистой оболочки;
- слизистая оболочка «пропитывается» иммунными клетками, этот процесс называется «воспалительная инфильтрация».
Совместно эти процессы становятся причиной обструктивного синдрома, который внешне проявляющийся одышкой или удушьем. Так развивается ранняя астматическая реакция. Она вызвана активными веществами, которые выделяются скопившимися в стенках бронхов иммунными клетками – эозинофилами, тучными клетками, лимфоцитами. К этим веществам относят гистамин, простагландины и лейкотриены.
У половины взрослых больных развивается и поздняя астматическая реакция. В очаг воспаления привлекаются все новые клетки – лимфоциты, нейтрофилы, эозинофилы. Вещества, которые они выделяют, могут повреждать клетки слизистой оболочки, поддерживать постоянное воспаление или усиливать его, стимулировать нервные окончания, расположенные в стенке бронхов. К этим веществам относятся лейкотриены, тромбоксаны, фактор активации тромбоцитов.
Особая роль в иммунном воспалении отводится Т-лимфоцитам. Выделяемые ими активные вещества привлекают в стенки бронхов эозинофилы – источник IgE, участвующих в реализации аллергического механизма. Аллергическая бронхиальная астма, иначе называемая атопическая, проявляется повышенной чувствительностью к какому-то одному веществу – аллергену.
Аллерген взаимодействует с IgE, что активирует фосфолипазу, отщепляющую от клеточных оболочек арахидоновую кислоту. Из арахидоновой кислоты образуются в том числе лейкотриены. К ним в стенке бронхов имеются особые рецепторы. Взаимодействуя с ними, лейкотриены вызывают спазм мышц бронхиального дерева и усиливают воспаление. Все это дало основание применять при атопической астме новый класс препаратов – антагонисты лейкотриенов.
Зная, что реакция бронхов бывает ранняя и поздняя, можно лучше понять действие лекарств при этом заболевании. Так, назначение β2-адреномиметиков для профилактики приступов подавляет только раннюю фазу. Ингаляционные глюкокортикоиды угнетают позднюю реакцию. Некоторые другие препараты, например, кромоны, действуют на обе стадии астматического процесса в бронхах.
Более подробно об особенностях патогенеза можно прочитать здесь.
источник
Бронхиальной астмой, хроническим заболеванием дыхательных путей воспалительного характера, связанного с обратимой обструкцией бронхов и их гиперреактивностью, страдает каждый восьмой житель Европы. Несмотря на то, что современная медицина бросила все силы на установление причин развития астмы, ее лечения и профилактики, на многие вопросы касательно этой болезни у врачей все еще нет ответов. Например, не полностью изученными остаются ее этиология и патогенез.
Болезнь знаменуется развитием бронхообструктивного синдрома, при котором происходят:
- отек слизистой бронхов;
- гиперсекреция слизи;
- спазм гладкой мускулатуры.
Дело в том, что по причине воспаления происходят морфологические изменения внутреннего слизистого слоя бронхов: реснички мерцательного эпителия не выполняют свою функцию, эпителиальные клетки разрушаются, сама слизистая оболочка утолщается и разрастается, циркуляция крови ухудшается. Эти изменения становятся необратимыми, и воспаление бронхиального дерева присутствует у астматиков даже в том случае, когда болезнь у них находится в стадии стойкой ремиссии.
Особенность бронхиальной астмы заключается в том, что у человека с генетической предрасположенностью к ней, она может либо вовсе не проявиться, либо же проявиться в любом возрасте:
- у 50% больных астма впервые проявляется в детстве;
- у 30% болезнь диагностируется в первые 40 лет жизни;
- остальные 20% случаев заболевания астмой диагностируются у людей после 50 лет.
Этиология – это медицинский термин, который имеет греческое происхождение (αἰτία — причина и λόγος — наука), который означает причины и условия возникновения того или иного заболевания.
С целью выявления факторов, влияющих на возникновение бронхиальной астмы, было проведено огромное количество клинических и иммунологических исследований. Над решением вопроса работали ученые со всего мира. Им удалось найти подтверждение аллергической теории происхождения болезни, согласно которой, астма с приступами удушья, бронхоспазмом, гиперреактивностью бронхов, гиперсекрецией слизи, возникает из-за длительной аллергической реакции. Спровоцировать ее могут как факторы внешней среды (экзоаллергены), так и синтезирующиеся в организме вещества (эндоаллергены).
Почему слизистая бронхиального дерева у одних людей более восприимчива к воздействию аллергенов, чем у других, ученым точно выяснить так и не удалось. Но установлено, что к бронхиальной астме, как разновидности атопии, у человека может быть врожденная, генетически обусловленная предрасположенность.
Механизм развития бронхиальной астмы.
Слизистая бронхов может быть восприимчива к ним с рождения либо же стать такой в процессе жизни, из-за длительного контакта с раздражителями.Причинными или этиологическими факторами астмы являются:
- Инфекционные экзоаллергены. Болезнь развивается вследствие инфицирования человека вирусами, бактериями и грибками, развитием обусловленного ими воспаления.
- Неинфекционные экзоаллергены. Это раздражители растительного (пыльца, тополиный пух) и животного (шерсть, слюна, ороговевшая кожа животных), промышленные загрязнители (токсичные химические вещества), бытовая химия, домашняя пыль, лекарственные препараты, пищевые продукты (особенно, ненатуральные).
- Метеорологические и физические агенты. Особый вид заболевания – это астматические приступы, спровоцированные изменениями условий окружающей среды (температура и влажность воздуха, его состав, атмосферное давление).
- Стрессы. Американские ученые провели исследование, в рамках которого удалось выяснить, что нервное перенапряжение или душевное переживание могут стать спусковым крючком приступов удушья или усугубить состояние больного, у которого астма возникла по какой-либо другой причине.
На воздействие этих факторов реакция организма взрослого человека будет индифферентной, у астматика же возникнет гиперреактивность бронхов с последующей их обратимой обструкцией.
Прослеживается закономерность: астма чаще всего развивается у тех, кто:
- имеет склонность к аллергии;
- часто болеет острыми заболеваниями органов бронхолегочной системы или имеет хронические;
- часто контактирует с бытовой и промышленной химией, пренебрегает при этом правилами безопасности;
- часто, много или бессистемно принимает лекарства;
- часто переживает стрессы;
- курит.
Больший процент больных астмой в городах, населенных пунктах с развитой промышленностью, автотранспортной инфраструктурой.
Количество случаев заболевания также прогрессирует в связи с распространенностью курения, снижением возраста курильщиков, свободной продажей, доступностью цены на табачные изделия, а порою и их низким качеством.
Определенную роль в распространении астмы играет и развитость фармацевтической промышленности. Некоторые люди принимают лекарства даже в тех случаях, когда без них можно обойтись, не осознавая, что эти препараты являются сильнодействующими веществами и потенциальными аллергенами. Некоторые ученые также связывают растущую заболеваемость астмой с иммунизацией населения.
Патогенез астмы – это механизм развития болезни, состоящий из двух стадий.
Патогенез бронхиальной астмы.
Две стадии патогенеза астмы называются иммунологической и патофизиологической.
- Иммунологическая стадия. Попавший в дыхательные пути аллерген побуждает сложную иммунную реакцию.
Происходит так называемый процессинг: макрофаг захватывает агрессивный агент и расщепляет его на фрагменты, которые, связавшись с гликопротеинами второго класса, транспортируются к клеточной поверхности макрофага. Далее в иммунный процесс вступают Т-лимфоциты–хелперы. Конечным результатом которой является синтез иммуноглобулина E (IgE). Если аллерген поступает в бронхи повторно, иммунная система отвечает на него же воспалением слизистой.\ - Патофизиологическая стадия. В ее основе лежит гиперреактивность бронхов как естественный ответ на воспалительный процесс в этом органе. Прослеживается четкая последовательность:
- на слизистую бронхиального дерева длительное время воздействует раздражитель;
- слизистая отекает;
- происходит гиперсекреция слизи;
- происходит бронхоспазм.
Из-за сужения бронхиального просвета астматик теряет возможность нормально дышать, у него начинается приступ удушья.
В зависимости от того, как скоро после непосредственного воздействия аллергена возникает астматическая реакция, она бывает:
- Ранней. Приступ удушья начинается через 1-2 минуты, его кульминация происходит через 15-20 минут. Приступ длится около 2 часов.
- Поздней. Воспаление с последующей гиперреактивностью бронхов возникает через 4-6 часов, достигает кульминации через 6-8 часов. Приступ длится около 12 часов.
Если астма является вариантом атопии, как считают многие ученые, почему же она может возникать вследствие инфекционных болезней респираторных органов?
Дело в том, что инфекционные агенты (вирусы, бактерии и грибы) в процессе жизнедеятельности высвобождают продукты метаболизма, к которым и может происходить сенсибилизация.
Определенную роль в патогенезе бронхиальной астмы играют также такие весьма распространенные эндокринологические нарушения, как:
- Глюкокортикостероидная недостаточность. Она становится причиной повышения уровня гистамина, повышенному тонусу бронхов, чувствительности к аллергенам.
- Гиперэстрогенемия. Вследствие ее снижается активность β-адренорецепторов, а α-адренорецепторы, напротив, активизируются. Эти процессы одновременно с воздействием аллергена способствуют развитию бронхоспазма.
- Гипертиреоз. Астма прогрессирует у больных с повышенными тиреоидными гормонами.
У астматиков также наблюдаются нарушения в функционировании центральной нервной системы, в частности, парасимпатического ее отдела, принимающего участие в регуляции тонуса гладкой мускулатуры бронхов и секреции бронхиальной слизи. Бронхоспазм возникает вследствие патологического рефлекса, который реализуется через блуждающий нерв
Непосредственная реакция на воздействие агрессивных агентов формируется местно в бронхах, посредством реагирования тучных клеток, лимфоцитов, эозинофилов, нейтрофилов и базофилов. Вырабатываемые ими в большом количестве биологически активные вещества вызывают отек слизистой оболочки бронхов и накопление в бронхиальном просвете вязкой и густой слизи. Патологический рефлекс формирует бронхоспазм, возникает приступ удушья.
Механизм развития бронхиальной астмы очень сложный. Поэтому и лечение заболевания сложное, комплексное, так как его посредством необходимо воздействовать на многие системы организма больного.
источник