Коклюш – инфекционное заболевание, передающееся воздушно-капельным путем. Оно вызвано бактериями, легко распространяющимися по воздуху. Хотя болезнь чаще поражает детей, но она встречается и у взрослых. Основной симптом заболевания – длительный кашель, и его причина нередко остается невыясненной. Это приводит к неправильному лечению и затяжному течению болезни.
Коклюш вызывают бактерии, относящиеся к трем родам вида Bordetella. Код заболевания по МКБ-10 – А 37.0, А 37.1, А 37.8, А 37.9 в зависимости от возбудителя. Эти неподвижные мелкие палочки быстро гибнут под действием дезинфектантов, а солнечный свет убивает их в течение часа.
Источник инфекции – больной человек, который становится заразным с последних дней инкубационного периода. Он выделяет бактерии в течение всего кашлевого периода, и постепенно степень его опасности для окружающих снижается.
Попадая на слизистую дыхательных путей, бактерия размножается в ее клетках и распространяется по бронхам и альвеолам. Она выделяет токсин, который раздражающе действует на нервные окончания в стенках бронхов. Импульсы от этих рецепторов поступают в мозг и вызывают возбуждение кашлевого центра. В результате возникает приступообразный, сильный, сухой кашель.
Если в это время присоединяется другая бактериальная инфекция, то развивается бронхит или пневмония, и появляется мокрота. Для взрослых это менее характерно, чем для маленьких детей.
Проявления коклюша зависят от тяжести болезни и ее стадии. У взрослых нередко отмечается стертое или атипичное течение, проявляющееся только сухим постоянным покашливанием. Однако иногда, особенно у невакцинированных или ослабленных лиц, могут развиться все классические симптомы коклюша.
Инкубационный период
Начинается после заражения и длится от 3 до 15 дней, обычно около недели. В это время симптомов заболевания нет, но в конце этого интервала больной уже начинает выделять возбудителя во внешнюю среду, например, при чихании.
Катаральный период
Симптомы напоминают ОРЗ: появляется насморк, небольшое повышение температуры, першение в горле. Больные чувствуют себя неплохо и часто не обращаются к врачу, принимая противокашлевые лекарства и оставаясь заразными для окружающих, в том числе и детей. До 80% грудных детей, заболевших коклюшем, заразили их родители. Катаральный период длится 1 – 2 недели.
Спазматический период
Постепенно появляется и усиливается сухой кашель. Его особенность – плохой эффект «противокашлевых средств» и длительное течение. Примерно у 5% взрослых с кашлем, длящимся более 2 недель, можно диагностировать коклюш. Этот период продолжается от 1 недели до 1,5 месяцев, но может продолжаться до 10 недель. После начала кашлевого периода больной остается заразным примерно 2 недели.
- приступы сухого кашля, сопровождающегося нехваткой воздуха, чувством удушья, слюнотечением и слезотечением;
- рвота и сильная слабость после приступа.
Для детей характерен пронзительный свистящий звук, издаваемый при вдохе в промежутке между приступами. У взрослых этот симптом обычно отсутствует.
Период разрешения
Постепенно кашель ослабевает, может появиться небольшое количество мокроты. Больной уже не заразен для окружающих, но он очень чувствителен к другим респираторным заболеваниям, которые вновь усиливают выраженность кашлевых приступов. Длительность этой стадии – около 2 недель.
Коклюш у взрослых редко сопровождается тяжелыми осложнениями. Иногда отмечаются:
- снижение веса;
- нарушение сна;
- недержание мочи во время приступа;
- кашлевые переломы ребер;
- вторичная пневмония.
Основа диагностики патологии у взрослых – сведения о контакте с больным и приступы сухого кашля. Метод быстрой диагностики, выявляющий болезнь практически у всех пациентов, – иммунофлюоресцентный анализ (ИФА), для которого берется мазок из носа и задней стенки глотки. Для определения вида возбудителя производят посев материала на питательные среды и метод полимеразно-цепной реакции.
Лечение взрослых чаще всего проводится амбулаторно. Рекомендуется ограничение внешних раздражителей, проветривание комнаты, доступ солнечного света, обеззараживание посуды и носовых платков. Для контактировавших с больным детей до 7 лет необходим осмотр педиатра, иногда для них требуется карантин.
В катаральном периоде и в самом начале кашля эффективны антибиотики из группы макролидов. В дальнейшем прием антибактериальных препаратов не улучшает самочувствие больного с кашлем.
В последующем назначаются успокаивающие, антигистаминные препараты. Хорошо зарекомендовал себя Эреспал, который обладает противовоспалительным действием на стенки бронхов. Отхаркивающие средства малоэффективны. Помочь устранить сухой мучительный кашель могут центральные противокашлевые средства, например, Либексин.
Эффективность вакцинации взрослых не доказана. Считается, что экономический ущерб от временной нетрудоспособности не так велик, а проявления болезни не так тяжелы, чтобы разрабатывать специальную вакцину. В некоторых европейских странах используется так называемая стратегия кокона, когда прививается беременная женщина и члены ее семьи. Это делается для предотвращения потенциального заражения будущего младенца. Эффективность такой стратегии еще изучается.
Для профилактики болезни у взрослых используются неспецифические меры:
- своевременное обращение к врачу после контакта с больным и при появлении признаков простуды;
- частое проветривание помещения;
- соблюдение гигиены жилища, влажная уборка с дезинфицирующими средствами;
- общее укрепление здоровья, закаливание, занятия спортом, лечение хронических заболеваний.
источник
Клинические проявления зависят от вирулентности возбудителя, возраста ребенка и его иммунного статуса. Особенностью коклюша является постепенное нарастание клинических симптомов болезни, достигающих наибольшей выраженности спустя 2–3 недели после появления первых признаков. Заболевание имеет циклическое течение, при этом различают четыре периода: инкубационный, продромальный, спазматический, обратного развития, или разрешения.
Инкубационный период не имеет клинических проявлений. Длительность его колеблется от 5 до 20 дней, однако чаще – 10–12 дней.
Продромальный период продолжается 7–14 дней. У привитых детей старшего возраста он может удлиняться до 21 дня, напротив, у детей первых месяцев жизни – укорачиваться до 3–5 дней.
Основным симптомом начинающегося коклюша является кашель, который мало чем отличается от кашля при респираторных инфекциях другой этиологии. Обычно он сухой, наблюдается чаще ночью или перед сном. Температура тела остается нормальной или в течение нескольких дней повышается до субфебрильных цифр. Самочувствие ребенка и его поведение, как правило, не меняются. Кашель постепенно усиливается, приобретает все более упорный, а затем приступообразный характер.
В спазматическом периоде появляется характерный для коклюша приступообразный кашель и достигает максимального развития прочая симптоматика коклюшной инфекции. Приступообразный кашель характеризуется рядом быстро следующих друг за другом выдыхательных толчков, сменяющихся судорожным свистящим вдохом – репризом. Во время приступа кашля лицо становится напряженным, появляется сначала гиперемия надбровных дуг, а затем всего лица. Может появиться цианоз лица, слизистых оболочек полости рта. Язык выталкивается (см. рис. 12). Приступы кашля заканчиваются отделением вязкой прозрачной мокроты или рвотой. Репризы, считавшиеся в прежние годы обязательным симптомом типичного коклюша у детей старше года, в настоящее время наблюдаются лишь у половины заболевших. Рвота возникает не у всех больных и лишь при отдельных приступах кашля. Частота возникновения приступов кашля может значительно варьироваться: от 5 раз в сутки до 40–50. Приступы кашля возникают чаще во время сна и ослабевают на свежем воздухе. Они могут провоцироваться болевыми ощущениями, физической нагрузкой, кормлением. Дети старшего возраста чувствуют приближение приступа кашля, испытывая при этом ощущение першения в глотке. Вне приступов кашля можно отметить легкий цианотический оттенок носогубного треугольника, сохраняются характерные одутловатость лица, особенно век, бледность кожных покровов. Иногда во время приступа кашля возникают кровоизлияние в склеры, носовые кровотечения, петехиальные высыпания на лице и верхней части туловища. Приступы кашля постепенно нарастают и достигают своего максимума на 2-й неделе спазматического периода, длящегося 4–6 недель.
В периоде разрешения (2–3 недели) кашель теряет свой типичный характер, становится реже и легче, исчезает рвота. Появление приступов кашля провоцируется физической нагрузкой или эмоциональным напряжением.
После выздоровления у детей сохраняется склонность к рецидивам спазматического кашля, основной причиной которого является наслоение острых респираторных вирусных инфекций. Помимо сопутствующих заболеваний, затягиванию выздоровления способствует наличие гипертензионного синдрома и наклонность к психопатическим реакциям.
Поражение органов дыхания является основным в симптомокомплексе коклюша. Апноэ при коклюше наблюдается 2 видов: спазматическое и синкопальное. Первое возникает во время приступа кашля, продолжается от 30 секунд до минуты. Второе, иначе называемое паралитическим, не связано с приступом кашля. Ребенок становится вялым, гипотоничным. Появляется сначала бледность, а затем синюшность кожных покровов. Наступает прекращение дыхания при сохранении сердечной деятельности. Подобные апноэ длятся 1–2 минуты.
У недоношенных детей при наличии перинатального поражения центральной нервной системы либо цитомегаловирусной инфекции апноэ возникают чаще и могут быть длительными. Тяжелые нарушения ритма дыхания у детей в возрасте старше года в настоящее время не встречаются.
Патологические изменения бронхолегочной системы имеют различный характер и могут быть связаны как с воздействием возбудителя коклюша, так и с наслоением вторичной микробной флоры. Различают четыре группы патологических изменений: «коклюшное легкое», бронхит и бронхиолит, пневмония, ателектаз.
При «коклюшном легком» физикальные данные ограничиваются симптомами вздутия легочной ткани. Дыхание остается нормальным (пуэрильным) или становится жестким. Характерными рентгенологическими симптомами являются эмфизема легких и усиление легочного рисунка в медиальных отделах легочных полей, а также появление инфильтратов в сердечно-печеночном углу или в нижнемедиальных отделах с обеих сторон, которые в ряде случаев принимаются рентгенологами за пневмонию.
Описанные изменения могут наблюдаться при любой форме коклюша. Они появляются уже в продромальном периоде коклюша, нарастают в спазматическом периоде и держатся долго, нередко в течение многих недель.
Бронхит протекает со слабовыраженными явлениями интоксикации. Особенностью бронхитов при коклюше является скудность аускультативной картины: хрипы – влажные, среднепузырчатые и сухие – выслушиваются в небольшом количестве. Температура тела остается нормальной. При кашле отходит вязкая, прозрачная мокрота. Дыхательная недостаточность либо отсутствует, либо не превышает 1-й степени. При рентгеновском исследовании обнаруживается картина «коклюшного легкого». Клинические признаки бронхита появляются на 1–2-й неделе спазматического периода и исчезают параллельно с другими симптомами коклюша. Бронхиты при коклюше не поддаются антибактериальной терапии.
Пневмония возникает при коклюше в связи с присоединением вторичной микробной флоры. Возбудителю коклюша отводится роль фактора, подготавливающего почву для развития пневмонии.
Ателектаз (спадение легочных альвеол при сдавлении легкого) развивается в связи с обтурацией просвета бронха вязкой слизью и нарушением моторной функции бронхов. Клинические проявления ателектаза обычно связаны с его размерами. Лишь при массивных ателектазах отмечаются тахипноэ, появление или усиление признаков дыхательной недостаточности, укорочение перкуторного звука, ослабление дыхания. Возникновение ателектаза сопровождается учащением и усилением приступов пароксизмального кашля. В настоящее время ателектазы наблюдаются у 2,6–3,6 % госпитализированных больных коклюшем.
Коклюш в настоящее время часто протекает как микст-инфекция. [9] Среди наблюдавшихся нами больных в 43,5 % случаев имелось сочетанное течение коклюша с ОРВИ, в 8 % – с микоплазменной инфекцией. Отмечается частое обнаружение цитомегаловирусной инфекции у больных тяжелой формой коклюша (55 %).
источник
В широком смысле термин обозначает одышку, вызванную спазмом мелких бронхов, закупоркой их и выделением чрезмерной слизи. Эта слизь часто более густая по консистенции, чем обычно. Астма может быть острой и хронической. Заболевание может протекать в легкой форме и в тяжелой. Острое заболевание верхних дыхательных путей может вызвать приступ астмы как следствие попадания инфекции. Приступы астмы могут быть вызваны и другими факторами, оказывающими воздействие на легкие, например, загрязнением воздуха отбросами промышленного производства, туманом или влажностью, а также аллергией на некоторые пищевые продукты. Продуктами, которые провоцируют астматический приступ, могут быть кофеин, шоколад, молочные продукты, пшеница, апельсины, орехи и яйца.
За последние 20 лет заболеваемость астмой среди детей увеличилась в шесть раз. Выдвигается много гипотез, и я подозреваю, что генетическая предрасположенность усиливается несколькими факторами, такими, как загрязнение окружающей среды, содержание в пище консервантов, различных добавок и пестицидов, повышение потребления рафинированного сахара, распространение вакцинаций и употребления антибиотиков, климатические изменения, такие, как потеря озонового слоя. Астма — это заболевание, которое нельзя недооценивать. Это состояние, которое может привести к смертельному исходу, причем, очень быстро, особенно у детей, за счет закупорки мелких бронхов. Врачи быстро ставят диагноз астмы и прописывают бронхолитические средства, такие, как сальбутамол (лекарства, которые способствуют расслаблению мышечного спазма и выделению слизи). . .
Сила вдоха, с которой воздух с помощью диафрагмы и межреберных мышц попадает в легкие, гораздо больше, чем сила выдоха. Астма чаще всего ассоциируется с затруднением выдыхания углекислого газа, а не с невозможностью вдыхания свежего воздуха.
При легких и умеренных формах астмы можно наблюдать, как человек во время приступа поджимает губы в попытке выдохнуть заблокированный в легких воздух. Это, а также частота дыхания более 15 вдохов в минуту являются первыми признаками. Характерный шум в грудной клетке хорошо прослушивается через стетоскоп, так как воздух с силой пытается пройти через закупоренные бронхи. Однако это не обязательно должно быть потрескивание. Чаще слышится характерное свистящее дыхание, которое вызывается теми же причинами.
Умеренные и тяжелые формы астмы имеют те же самые признаки, плюс ощущение удушья.
Любые признаки головокружения, потеря сознания или посинения носогубного треугольника требуют оказания немедленной медицинской помощи.
Самолечение при астме ограничено, необходимо знать три правила:
• Удаление раздражителя, вызвавшего приступ астмы
• Владение техникой дыхания
• Действия во время острого приступа
Удаление раздражителя, вызвавшего приступ астмы
Очень важно регистрировать приступы астмы. Запись должна фиксировать время начала приступа, события, которые предшествовали ему, еду и питье, принимаемые больным в последние 24 часа, и факторы стресса. Если приступы астмы происходят в результате перечисленных выше причин, они должны быть устранены. Если кашель или простуда вызывают приступы астмы, необходима консультация врача-натуропата по вопросу, почему иммунная система не справляется адекватно с возникшей ситуацией.
Владение техникой дыхания
К обучению можно приступать только тогда, когда ребенок будет способен понять ваши объяснения.
Смотрите описание в главе 4.
Действия во время острого приступа
• В случае появления первых признаков астмы обратитесь к врачу. При легких и умеренных формах астмы не прибегайте к немедленному использованию бронхолитических средств. Проконсультируйтесь сначала с врачом-натуропатом.
• Если приступ астмы носит умеренный или тяжелый характер, примите лекарство, а затем обратитесь к врачу, занимающемуся альтернативными методами лечения.
• Если приступ астмы начался внезапно, примите гомеопатическое средство Aconite в разведении 6, 12 или 30, по 2—4 таблетки каждые 10 минут; Arsenicum album в разведении 6, по четыре таблетки каждые 15 минут рекомендуется давать ребенку при приступах, случающихся между 12 и 3 часами ночи, когда эти приступы слабые; если приступ обостряется, когда ребенок говорит или кашляет, давайте ему гомеопатическое средство Carbo vegetalis в разведении 6, по четыре пилюли каждые 15 минут; при приступах, которые начинаются после 3 часов ночи, когда ребенок задыхается, давайте ему средство Natrum sulphuricum в разведении 6, по четыре пилюли каждые 10 минут.
• Смешайте и держите наготове эфирные масла лаванды и ромашки. Добавьте несколько капель s кипящую воду. Капните это средство на воротничок детской одежды или сделайте ингаляцию.
• Следите, чтобы ребенок, имеющий предрасположенность к астме, получал дополнительно витамин В„ витамин С, магний и цинк. Количество витаминов может быть различным и зависит от возраста и массы тела ребенка. Лучше всего, когда дозу прописывает врач-натуропат.
• Если приступ вызван стрессовой ситуацией, следует обратиться за консультацией к детскому психологу, а лучше всего — к специалисту, занимающемуся арт-терапией (лечением с помощью изобразительного или другого вида искусства).
Кашель и простуда у младенцев обычно проходят сами и не требуют активного лечения. Применять лекарственные средства следует в том случае, если простуда не проходит через три дня или если ребенок чувствует себя очень плохо. В этом случае необходимо вызвать врача.
Кашель, хоть он и неприятен, выполняет защитную функцию в организме: это способ освободиться от нежелательных веществ, попавших в бронхиальное дерево (трубки, снабжающие легкие воздухом) и в альвеолы (легочные пузырьки на концах бронхов).
Внезапный приступ кашля может быть вызван попаданием инородного тела в бронхи. Если у ребенка затруднено дыхание, лицо его покраснело или даже посинело, причина, скорее всего, в этом.
• Необходимо вызвать «скорую помощь».
• Осторожно откройте рот ребенка, надавив на нижнюю челюсть, и осветите горло. Если виден предмет, который закрыл проход воздуха, попробуйте вытащить его пальцами. Возможно использование инструмента, например, пинцета, если ребенок не может дышать или теряет сознание.
Кашель, при котором вырабатывается большое количество мокроты и причиной которого чаще всего бывает простуда, называется влажным или катаральным кашлем. Если у ребенка нет астмы, такой кашель может продолжаться многие недели, особенно в зимний период. Если ребенок кашляет, но в других отношениях здоров, весел и активен, то на такой кашель не стоит обращать серьезного внимания.
• Избегайте употреблять молочные продукты и рафинированный сахар, так как они способствуют выработке слизи.
• Избегайте обезвоживания организма, увеличьте потребление воды, так как это не дает слизи загустеть и стать вязкой.
• Несколько капель масла аниса, корицы или иссопа могут быть использованы при ингаляции.
• Свежий имбирь или чабрец могут быть измельчены и использованы при ингаляции, как указано выше.
• Одна капля лобелии на год возраста с водой или разведенным соком три раза в день может принести большое облегчение при кашле.
• Обратитесь за помощью к таким гомеопатическим средствам, как Antimonium tart, Sepia, Них vomica или Pulsatilla, хотя можно подобрать и другие препараты.
Наличие сухого кашля указывает на более серьезные проблемы, такие, как коклюш, ларингит, круп (острый ларингит со спазматическим сужением просвета гортани) и трахеит. Внезапно начавшийся сухой кашель должен насторожить родителей, так как он может сопровождать вдыхание инородного предмета. В большинстве случаев сухой кашель вызывается вирусной инфекцией и может быть вылечен следующим образом:
• Паровые ингаляции с добавлением масел льна, солодкового корня или коровяка проводят тем же методом, что и при заложенности носа.
• Принимайте витамин С, 100 мг на 30 см роста, три раза в день.
• Витамин А, 300 ME три раза в день (для детей с возраста 6 месяцев или старше). Доза для детей младше 6 месяцев — 100 ME три раза в день.
• Изучив характер симптомов, необходимо выбрать соответствующее гомеопатическое средство. Первоначально следующие средства могут оказать быстрое благотворное воздействие: Aconite при сильном лающем, внезапно начавшемся кашле у беспокойного ребенка; Belladonna, когда ребенок становится красным, разгоряченным при сильных приступах кашля, которые его беспокоят; Drosera, если ребенка тошнит от кашля; и Sticta, если кашель звонкий и становится сильнее ночью. Все указанные средства дают в разведении б, каждые 15 минут в течение 1 часа, а если наметилось улучшение, то каждые 2—3 часа до полного выздоровления ребенка.
В случае сухого кашля, который держится более трех дней и мешает спать в течение более чем двух ночей, необходимо показать ребенка врачу. Круп — это заболевание, сопровождающееся спазмом голосовых связок. Оно хорошо поддается воздействию паровых ингаляций. Кипячение чайника в комнате ребенка — эффективное первоначальное средство лечения крупа. Сухой кашель при крупе — это тревожный симптом, он мешает ребенку нормально дышать. В этом случае необходимо немедленно обратиться к врачу. Кашель при крупе всегда ассоциируется с трудностью дыхания. Он вибрирующий и звенящий.
• Давайте гомеопатические средства Aconite в разведении 6, Hepar sutphuris catcahum в разведении 6 и Spongia в разведении 6, попеременно каждые 5 минут. Если через полчаса ребенку не станет лучше, вызывайте врача или везите ребенка в больницу на «скорой помощи».
• Если ребенок успокоился, свяжитесь с вашим врачом, по возможности быстрее, в то же время продолжайте давать попеременно Hepar sulphu-ris calcarium и Spongia каждые полчаса.
• Избегайте давать ребенку что-нибудь через рот, в случае, если придется делать анестезию через интубационную трубку.
При удушье возникает помеха поступлению воздуха в легкие, и если это будет продолжаться довольно долго, то может привести к асфиксии.
Упаси Господи от того, чтобы вам когда-либо пришлось применять этот метод, но всем взрослым людям необходимо знать, как это делается.
Следующие этапы реанимации следует практиковать на большой кукле или плюшевом медвежонке:
а. Положите ребенка на ровную поверхность.
б. Осторожно запрокиньте его подбородок, до тех пор пока горло ребенка не вытянется в прямую линию.
в. Удостоверьтесь, что нет никакого препятствия у задней стенки горла.
Если ребенок не отреагировал на проведенные манипуляции, перейдите к выполнению пункта «г».
г. Поместите свой рот над ртом и носом ребенка.
д. Смотрите на грудную клетку ребенка.
е. Вдыхайте, пока грудная стенка ребенка не поднимется. Не дуйте сильно или очень долго, так как это слишком растянет и, возможно, повредит легкие.
ж. Досчитайте до трех и повторите вдох; останавливайтесь после каждых пяти вдохов, чтобы посмотреть, не задышал ли ребенок самостоятельно.
Если этого не произошло после пяти вдохов, перейдите к выполнению пункта «з».
з. Поместите два пальца по бокам и немно— го выше адамова яблока (гортанного хряща). Здесь должен прощупываться пульс.
Если пульса нет, поместите указательный и средний пальцы одной руки на грудину ребенка.
и. Надавливайте на грудину до тех пор, пока не почувствуете сопротивление. Повторите такие движения пять раз.
к. Повторите пункты «г», «д», «е» пять раз, затем вернитесь к надавливанию на грудину — также пять раз. Попеременно проделывайте эти манипуляции до тех пор, пока ребенок не задышит самостоятельно или не приедет «скорая помощь».
Когда ребенок придет в сознание, давайте ему одну пилюлю гомеопатического средства Arnica 6 каждые 10 минут. Не следует давать других медикаментозных средств через рот, в случае, если ребенку потребуется анестезия.
• Обращайте особое внимание на то, как укрыт ребенок; у него не должно быть возможности укутаться с головой.
• Удалите из комнаты домашних животных, особенно кошек.
Стридорозное дыхание — это звук высокой тональности, вызываемый вдыханием или выдыханием воздуха через суженную дыхательную трубку. Сужение может быть вызвано мышечным сокращением или воспалением слизистой оболочки бронхов, как, например, при астме, бронхите или пневмонии. Если такой тип дыхания сочетается с потрескиванием, сужение просвета бронхов может быть вызвано выработкой слизи или жидкости вследствие легочного отека.
• Смотри раздел Астма в этой главе или в главе 4, чтобы узнать, как открыть дыхательные трубки и дышать свободно.
Коклюш характеризуется спазматическими приступами кашля, которые могут продолжаться до 1 минуты. Когда ребенок производит вдох, раздается характерный звук, который часто ассоциируется с отхаркиванием густой мокроты или рвоты. Это заболевание вызывается высокопатогенными бактериями, которые провоцируют воспалительный процесс в воздухоносных путях. Коклюш — это длительное заболевание, которое развивается в течение двухнедельного периода и длится еще шесть недель. Само по себе это не особо опасное заболевание, если только оно не случается в первый год жизни. В это время спазмы во время кашля не только мешают кормлению ребенка, но и доводят его до изнеможения. Длительный спазм может закончиться удушьем (асфиксией), поражением головного мозга или смертью. Конечно, это случается крайне редко и, в принципе, может произойти во время любой инфекции.
Коклюш сопровождается выработкой большого количества слизи, которая может закупорить воздухоносные пути,— тогда они не выполняют свою функцию.
Диагноз коклюша ставится по характерному звуку при вдохе, но он не обязательно присутствует. При анализе мазка или мокроты определяется нарастание количества антител.
В традиционной медицинской практике не существует антибиотика, который бы справился с этими болезнетворными бактериями, поэтому лечение основывается на контролировании симптомов. Тем не менее антибиотики назначаются для профилактики вторичной инфекции. Принцип холистической медицины состоит в том, что, уничтожая какие-либо необходимые для нашего организма бактерии, мы вызываем состояние недостаточности процессов поглощения и переваривания, таким образом у человека снижаются способности иммунной системы.
Известно, что коклюш имеет эпидемическую форму. Когда начинается эпидемия, заболевание приобретает достаточно агрессивный характер, так как из-за широко распространенной системы вакцинации сейчас возникают такие штаммы бактерий, с которыми очень трудно бывает справиться. Вопрос вакцинации как никогда важен в случае коклюша. Как и в каждом деле, здесь есть свои плюсы и минусы. Вакцина против коклюша была разработана в шестидесятые годы. Тогда ее применение вызывало большое число случаев заболевания коклюшем, который потенциально мог закончиться поражением головного мозга. Поэтому многие врачи стали с большой неохотой назначать прививки против коклюша. Это недоверие к вакцине передалось и следующему поколению врачей и родителей.
Фармацевтическая индустрия прошла длинный путь, совершенствуя свои технологии, и сейчас считается, что вакцина хорошо очищена и вполне безопасна для применения. Факты же доказывают обратное. Поступает много сообщений о том, что проблема не решена и вакцина остается неэффективной. Многие исследования пришли к парадоксальным выводам, что дети, вакцинированные против коклюша, будут чувствовать себя гораздо хуже в случае заражения этим заболеванием, чем дети, которые не получили вакцины. Следовательно, иммунизация имеет только частичную эффективность. Наш организм после иммунизации получает информацию, что он уже имеет защитный механизм и поэтому при заражении затормаживает свою иммунную реакцию. Вопрос применения вакцин остается спорным. Только в июле 1997 года были, наконец, найдены основательные доказательства, что вакцина против коклюша высоко опасна для человека.
Коклюш нужно лечить очень интенсивно, поэтому лечение дома не является лучшим способом борьбы с этим заболеванием. Однако помощь врача альтернативной медицины может оказаться неоценимой, потому что, если заболевание держится долго, оно может привести к ослаблению легких, что скажется на состоянии здоровья взрослого человека.
• Смотри разделы Кашель, Простуды, Пневмония и Повышенная температура. Должно проводиться соответствующее лечение в каждом конкретном случае.
• При подозрении на коклюш начните принимать гомеопатическое средство Drvsera в разведении 30 каждые 2 часа.
• Используйте средство Drosera в разведении 200, как только симптомы ослабнут, одну дозу на ночь в течение пяти ночей. Это средство можно также использовать на ночь в течение пяти ночей, если известно, что эпидемия коклюша началась в вашем районе или в школе, где учится ребенок.
• Если гомеопатическое средство Drosera не контролирует ситуацию, принимайте Pertussin в разведении 30 каждые 3 часа. Лучше всего посоветоваться со специалистом, имеющим опыт лечения гомеопатическими средствами и лекарственными травами.
• Жидкий экстракт Lobelia, 1 каплю на 30 см роста, разведенную в небольшом количестве теплой воды, следует давать три раза в день. Чайную ложку экстракта добавляют в кипящую воду и используют для ингаляции.
• Корень Comfrey, мышиное ушко и росянка (Drosera) — это хорошо известные лечебные травы. Способы их применения и дозировку необходимо обсудить со специалистом, занимающимся траволечением. Просто неразумно лечить коклюш, не зная точных дозировок и без наблюдения специалиста.
• Если ребенок (или взрослый) достаточно развит и может научиться технике дыхания, йоге, ци-гуну или медитации, можно попробовать обучить его этим методикам.
• Очень важен постельный режим, хорошее питание, пищевые добавки, рекомендуемые при кашле или пневмонии (смотри разделы Кашель и Пневмония).
• Ребенку не следует посещать школу до тех пор, пока он полностью не выздоровеет, даже если будет вероятность, что он отстанет от товарищей по классу по некоторым предметам.
источник
Если в разгар простуды вы собираетесь купить препарат, подавляющий кашель, вы не правы. Подавлять кашель вредно!
Наш эксперт – генеральный директор Центра респираторной медицины, заведующий кафедрой пульмонологии ФПДО МГМСУ им. А. И. Евдокимова, профессор Андрей Малявин.
С воздухом в наши дыхательные пути попадают мелкие частицы пыли, различные микроорганизмы… Они оседают на слизистой оболочке эпителия, который выстилает внутренние стенки дыхательных путей. У клеток эпителия есть маленькие реснички, они всё время шевелятся и гонят слизь наружу, а вместе с ней наружу выходит вся та грязь, которая попала в наши бронхи.
Постоянно движущаяся слизь не даёт также вирусам, грибкам и бактериям укорениться в клетках нашего организма и создать там колонии. Но если заражение инфекцией всё-таки произошло, слизи становится много, она делается вязкой и реснички не могут вынести её наружу. В этой ситуации спасти наши бронхи может кашель.
Причиной кашля бывает не только простуда, но и.
Коклюш. Даже после прививки, которая не защищает от этой инфекции на 100%, и дети, и взрослые могут им болеть. В 15–20% случаев кашель у взрослых вызван именно этой болезнью. Если у детей коклюшный кашель несложно распознать, он проходит с репризой – глубоким шумным вдохом в конце каждого кашлевого приступа, у взрослых коклюшный кашель от простудного практически неотличим.
ХОБЛ. Кашель бывает при хронической обструктивной болезни лёгких, когда человеку трудно дышать из-за постоянного воспаления в дыхательных путях. В России предположительно 11 млн человек страдают этим тяжелейшим заболеванием, хотя официально такой диагноз имеют примерно 1 млн человек.
Бронхиальная астма – хроническое воспаление дыхательных путей аллергического происхождения.
Рефлюкс – когда содержимое желудка забрасывается обратно в пищевод.
Затекание слизи из носа в гортань при сильном насморке.
И в каждом этом случае кашель требует разного лечения.
Как отличить вирусный бронхит от бактериального?
Если вы после простуды пошли на поправку и вдруг температура вновь повышается, кашель усиливается, а мокрота из прозрачной становится жёлтого или зелёного цвета, значит, к вирусной инфекции присоединилась бактериальная. Тогда врач может назначить вам антибиотики.
А пить их сразу в начале простуды – грубейшая ошибка. Вирусные болезни не лечатся антибиотиками.
Средства полезные и не очень
Самый распространённый кашель – это вызванный вирусами бронхит, лечится он муколитиками – препаратами, разжижающими мокроту и облегчающими её отхождение. А также противовоспалительными, содержащими аспирин, парацетамол, фенспирид…
Чем ещё можно помочь организму? Проверенными домашними средствами:
обильное тёплое питьё – оно облегчает общее состояние;
паровые ингаляции – лучше использовать ингалятор. Он держит необходимую температуру воздуха в 43 °C и 100%-ную влажность. Заправляют ингалятор простой водой или столовой минеральной – до 2 г соли на 1 л воды, так как солёная вода, наоборот, провоцирует кашель;
хаммам – не очень горячая, но влажная баня (если нет повышенной температуры).
Эти меры помогают отхождению мокроты, делают кашель влажным, или, как говорят врачи, продуктивным.
Бесполезные домашние средства
Горячая картошка на грудь.
От того, что вы положили что-то на кожу, бронхи не разогреются.
Благориятная среда для дыхания
Установите очиститель воздуха, который борется с мелкодисперсной пылью, домашними клещами, спорами грибов…
Не держите дома животных. Их перхоть, слюна – сильнейший
Заведите пылесос с водным фильтром. Обычный мелкодисперсную пыль не всасывает, а поднимает.
Места протечек в доме обрабатывайте антигрибковыми препаратами. После протечек наверняка появится плесень, а это грибок, который цветёт несколько раз в год, и его споры вызывают аллергию.
Уберите из квартиры ковры и ковровые покрытия.
Протирайте мебель тряпкой из микрофибры, она собирает и мелкую пыль.
3-4 недели длится кашель при остром бронхите. Кашель, который продолжается более 6 недель, считается затяжным. В этом случае надо подумать: а бронхит ли это? Или, может быть, пневмония или бронхиальная астма…
2 врага есть у нашей дыхательной системы: мелкодисперсная пыль (частицы в 3–5 микрон) и вирусы.
источник
Коклюш – острое инфекционное заболевание, передающееся воздушно-капельным путем и характеризующееся длительным течением с наличием специфических стадий.
Название патологии происходит от французского слова coqueluche, которое обозначает сильный приступообразный кашель. Действительно, основным признаком заболевания являются мучительные приступы кашля (так называемые репризы), которые возникают на фоне относительно удовлетворительного общего состояния больного.
Немного статистики
Коклюш распространен повсеместно, однако в городах такой диагноз ставят чаще, чем в сельской местности. Это связано с целым рядом причин: большая скученность населения в крупных мегаполисах, экологически неблагополучный городской воздух и более скрупулезная диагностика (в поселках и деревнях нередко стертые формы не диагностируются в виду меньшей эпидемиологической настороженности).
Как и для других респираторных инфекций, для коклюша характерна сезонность заболеваемости с повышением частоты регистрируемых случаев заражения в переходные периоды (осенне-зимний и весенне-летний).
Эпидемиологические данные свидетельствуют о наличии своеобразных мини-эпидемий коклюша, возникающих раз в три-четыре года.
В целом заболеваемость коклюшем в мире достаточно высока: ежегодно заболевает до 10 млн. человек, при этом для 600 тыс. пациентов инфекция оканчивается трагично. В допрививочный период в СССР ежегодно заболевало около 600 000 человек, а умирало около 5 000 (летальность составляла в среднем более 8%). Наиболее высока была смертность от коклюша среди детей первого года жизни (погибал каждый второй ребенок).
Сегодня благодаря повсеместной многолетней вакцинации, заболеваемость коклюшем в цивилизованных странах резко пошла на спад. Однако следует отметить, что прививка от коклюша не обеспечивает иммунитета к паракоклюшной инфекции, которая передается аналогично и клинически протекает как легкая форма коклюша.
В последние годы повысилась заболеваемость коклюшем среди подростков, врачи объясняют эти цифры общим снижением иммунитета, нарушениями правил вакцинации детей, а также с увеличением количества случаев отказа родителей от прививок.
Коклюш относится к инфекциям, передающимся воздушно-капельным путем от больного человека к здоровому. Возбудитель коклюша – коклюшная палочка Борде-Жангу (бордетелла), названная в честь открывших ее ученых.
Коклюшная палочка Борде-Жангу имеет «родственницу» – бордетеллу паракоклюша, вызывающую так называемый паракоклюш – заболевание, клиника которого повторяет коклюш, протекающий в легкой форме.
Бордетеллы неустойчивы во внешней среде и быстро погибают под воздействием высоких и низких температур, ультрафиолетового излучения, высыхания. Так, к примеру, открытые солнечные лучи уничтожают бактерии за один час, а охлаждение – за считанные секунды.
Поэтому носовые платки, предметы обихода, детские игрушки и т.п. не представляют эпидемической опасности как факторы передачи. Специальная санитарная обработка помещений, в которых пребывал пациент, также не проводится.
Передача инфекции, как правило, происходит при непосредственном контакте с пациентом (пребывание на расстоянии ближе, чем 1.5 – 2 м от больного). Чаще всего имеет место вдыхание частичек слизи, попавших в воздух при кашле, однако возбудитель может выделяться в окружающую среду и при чихании, разговоре и т.п.
Максимальную опасность в эпидемиологическом отношении представляет пациент в первую неделю спазматического кашля (в этот период возбудитель коклюша выделяют от 90 до 100% больных). В дальнейшем опасность снижается (на второй неделе бордетеллы выделяют около 60% больных, на третьей – 30%, на четвертой – 10%). В целом, заражение возможно при контакте с больным коклюшем начиная от последних дней инкубационного периода до 5-6-й недели заболевания.
При коклюше также встречается бактериеносительство, то есть состояние, при котором человек выделяет в окружающую среду опасные бактерии, а сам не ощущает никаких признаков заболевания. Но бактериеносительство при коклюше кратковременно и особого значения для распространения заболевания не имеет. Большую опасность представляют собой легкие и стертые формы коклюша, когда периодично кашляющий ребенок или взрослый остается в коллективе.
Коклюш – заболевание, которое принято относить к так называемым детским инфекциям. Доля детей среди заболевших коклюшем составляет около 95-97%. Наибольшая восприимчивость к инфекции наблюдается в возрасте от 1 года до 7 лет.
Однако взрослые также не застрахованы от развития коклюша. По некоторым данным вероятность заражения взрослых в семье с заболевшим ребенком может достигать 30%.
При этом у взрослых болезнь чаще протекает в стертой форме. Нередко таким пациентам ошибочно ставят диагноз «хронический бронхит» и безуспешно лечат от несуществующего заболевания. Поэтому врачи советуют при затянувшемся кашле, особенно в тех случаях, когда он протекает с мучительными приступами, обращать внимание на эпидемиологическую обстановку – не было ли контактов с длительно кашляющим ребенком.
У переболевших коклюшем пациентов устанавливается пожизненный иммунитет. Однако, как и в случае с вакцинацией, иммунитет к коклюшу не исключает заболевания паракоклюшем, который клинически не отличим от легкой формы коклюша.
Воротами инфекции при коклюше становятся верхние дыхательные пути. Коклюшная палочка заселяет слизистую оболочку гортани, трахеи и бронхов, этому препятствуют выделяемые эпителием иммуноглобулины класса А – они затрудняют прикрепление бактерий и способствуют их скорейшему выведению из организма.
Функциональная незрелость слизистых оболочек верхних дыхательных путей у детей младшего возраста приводит к тому, что коклюш поражает преимущественно эту возрастную группу населения. Особенно тяжело протекает инфекция у детей первых двух лет жизни.
Прикрепившись к эпителию, бактерии начинают выделять особые вещества – токсины, которые вызывают воспалительную реакцию. Больше всего поражаются мелкие бронхи и бронхиолы. Внутрь клеток возбудитель не проникает, поэтому патологические изменения выражены минимально – наблюдается полнокровие и отек поверхностных слоев эпителия, иногда слущивание и гибель отдельных клеток. При присоединении вторичной инфекции возможно развитие эрозий.
После гибели и разрушения бактерий на поверхность слизистой оболочки попадает коклюшный токсин, который и приводит к развитию спазматического кашля.
Механизм возникновения специфичного кашля при коклюше достаточно сложен. Сначала кашлевые толчки связаны с непосредственным раздражением рецепторов эпителия токсинами коклюшной палочки, затем присоединяется аллергический компонент, связанный с высвобождением специфических веществ – медиаторов воспаления. Возникает спазм бронхов и бронхиол, так что кашель начинает напоминать клиническую картину астматического бронхита.
В дальнейшем, вследствие постоянного раздражения блуждающего нерва, в центральной нервной системе развивается очаг застойного возбуждения в области дыхательного центра, и кашель принимает специфический приступообразный характер.
Именно наличие центрального механизма приводит к тому, что приступы кашля возникают при воздействии самых разнообразных раздражителей нервной системы (яркий свет, громкий звук, сильное эмоциональное напряжение и т.п.).
Нервное возбуждение из застойного очага может распространяться на соседние центры в продолговатом мозге – рвотный (в таких случаях приступы судорожного кашля завершаются мучительной рвотой), сосудодвигательный (приступ кашля приводит к колебаниям артериального давления, повышению частоты сердечных сокращений и т.п.), а также на другие подкорковые структуры с развитием приступов судорог, напоминающих эпилепсию.
У совсем маленьких деток возбуждение может распространяться на дыхательный центр с развитием различных нарушений ритма дыхания, вплоть до апноэ (остановки дыхания).
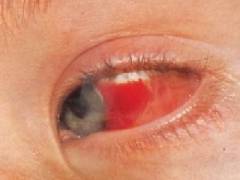
Сильные длительные часто повторяющиеся приступы кашля приводят к повышению давления в сосудах головы и шеи. В результате развивается отечность и синюшность лица, кровоизлияния в конъюнктиву глаз. В тяжелых случаях возможно возникновение кровоизлияний в ткань головного мозга.
Клинически в течении коклюша различают следующие периоды:
- инкубационный;
- катарального кашля;
- спазматического кашля;
- разрешения;
- реконвалесценции (восстановительный).
Инкубационный период при коклюше составляет от 3 до 20 суток (в среднем около недели). Это время необходимое для заселения верхних дыхательных путей палочкой коклюша.
Катаральный период начинается постепенно, так что первый день заболевания, как правило, установить не удается. Появляется сухой кашель или покашливание, возможен насморк с необильным вязким слизистым отделяемым. У маленьких детей катаральные явления выражены сильнее, так что начало заболевания может напоминать ОРВИ с обильными выделениями из носа.
Постепенно кашель усиливается, у пациентов появляется раздражительность и беспокойство, но общее состояние остается вполне удовлетворительным.
Период спазматического кашля начинается со второй недели от появления первых симптомов развития инфекции и продолжается, как правило, 3 – 4 недели. Для этого периода характерен приступообразный кашель. Дети старшего возраста могут рассказать о появлении предвестников приступа, таких как першение в горле, ощущение давления в груди, чувство страха или тревоги.
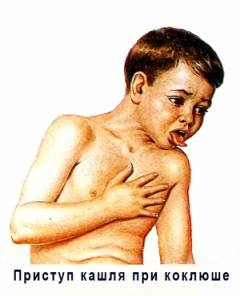
Приступы могут возникать в любое время суток, но наиболее часто беспокоят ночью. Каждый такой приступ состоит из коротких, но сильных кашлевых толчков, перемежающихся судорожными вдохами – репризами. Вдох сопровождается свистящим звуком, поскольку воздух с силой проходит через спастически суженную голосовую щель.
Приступ заканчивается откашливанием характерной вязкой прозрачной мокроты. Появление рвоты, нарушение дыхания и сердцебиения, развитие судорог свидетельствуют о тяжести течения заболевания.
Во время приступа у ребенка отекает лицо, в тяжелых случаях приобретая синюшный оттенок, набухают вены шеи, глаза наливаются кровью, появляется слезо- и слюнотечение. Характерный признак: язык до предела высовывается наружу, так что его кончик загибается к верху, при этом, как правило, происходит травмирование уздечки языка о резцы нижней челюсти. При тяжелом приступе возможно непроизвольное мочеиспускание и отхождение каловых масс.
Осложнения упорного кашля 
Стадия разрешения
Постепенно заболевание переходит в стадию разрешения. Приступы кашля возникают реже, и постепенно теряют свою специфичность. Однако слабость, покашливание, раздражительность сохраняются достаточно долго (период разрешения составляет от двух недель до двух месяцев).
Период реконвалесценции может продолжаться до полугода. Для этого периода характерны повышенная утомляемость и эмотивные нарушения (капризность, возбудимость, нервозность). Значительное снижение иммунитета приводит к повышенной восприимчивости к ОРЗ, на фоне которых возможно неожиданное возобновление мучительного сухого кашля.
Различают легкую, среднетяжелую и тяжелую формы типичного коклюша.
При легкой форме приступы кашля возникают не чаще чем 10-15 раз в сутки, при этом число кашлевых толчков невелико (3-5). Рвота после кашля, как правило, не возникает, общее состояние ребенка вполне удовлетворительное.
При среднетяжелом течении коклюша количество приступов может достигать 20-25 в сутки. Приступы имеют среднюю продолжительность (до 10 кашлевых толчков). Каждый приступ завершается рвотой. В таких случаях достаточно быстро развивается астенический синдром (общая слабость, раздражительность, снижение аппетита).
В тяжелых случаях количество кашлевых приступов достигает 40-50 и более в сутки. Приступы длятся долго, протекают с общим цианозом (кожные покровы приобретают синеватый оттенок) и грубыми нарушениями дыхания, нередко развиваются судороги.
При тяжелом течении коклюша часто развиваются осложнения.
Все осложнения при коклюше можно разделить на три группы:
- связанные с основным заболеванием;
- развитие аутоиммунного процесса;
- присоединение вторичной инфекции.
При сильных длительных приступах кашля значительно нарушается снабжение головного мозга кислородом – это связано как со спазмом бронхов и нарушениями ритма дыхания, так и с нарушением кровотока в сосудах головы и шеи. Результатом гипоксии может стать такое поражение головного мозга как энцефалопатия, проявляющаяся судорожным синдромом и признаками раздражения мозговых оболочек. В тяжелых случаях возникают кровоизлияния в головной мозг.
Кроме того, сильный кашель на фоне спазма бронхов и бронхиол может привести к нарушению наполнения легких воздухом, так что на одних участках возникает эмфизема (вздутие), а на других – ателектазы (спадание легочной ткани). В тяжелых случаях развивается пневмоторакс (скопление газа в плевральной полости вследствие разрыва легочной ткани) и подкожная эмфизема (проникновение воздуха из плевральной полости в подкожную клетчатку шеи и верхней половины туловища).
Приступы кашля сопровождаются повышением внутрибрюшного давления, поэтому при тяжелом течении коклюша могут возникнуть пупочная или паховая грыжи, выпадение прямой кишки.
Среди вторичных инфекций наиболее часто встречаются воспаление легких и гнойный отит (воспаление среднего уха).
Иногда развиваются аутоиммунные процессы, которые возникают вследствие длительно протекающего воспаления с выраженным аллергическим компонентом. Зарегистрированы случаи перехода коклюша в астматический бронхит и бронхиальную астму.
Атипичные формы коклюша – абортивная и стертая, как правило, наблюдаются у взрослых и/или привитых пациентов.
При стертой форме характерные приступы кашля не развиваются, так что признаком заболевания является упорный сухой кашель, не устраняющийся обычными противокашлевыми средствами. Такой кашель может длиться неделями или даже месяцами, не сопровождаясь, однако, ухудшением общего состояния больного.
Абортивная форма характеризуется неожиданным разрешением заболевания через 1-2 дня после появления первых специфичных для коклюша приступов кашля.
Характерная клиническая картина коклюша развивается, как правило, у детей старше одного года и подростков. Взрослые переносят коклюш в стертой форме.
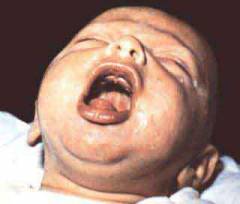
При этом периоды клинической картины имеют другую длительность: инкубационный период сокращен до 5 дней, а катаральный – до одной недели. В тоже время значительно удлиняется период спазматического кашля – до двух-трех месяцев.
Кроме того, во время приступов спазматического кашля у младенцев отсутствуют репризы, приступ кашля нередко заканчивается временной остановкой дыхания и судорожным припадком.
При упорном приступообразном кашле, длительностью более нескольких дней, Вам необходимо посетить врача общего профиля (терапевта), если речь идет о ребенке, то необходимо обратиться к врачу педиатру.

На приеме доктор выяснит Ваши жалобы, его могут заинтересовать, не было ли контакта с кашляющими больными (в особенности болеющим коклюшем), проводилась ли вакцинация от коклюша. Возможно будет необходимо проведение выслушивания легких и проведение общего анализа крови. Для большей удостоверности диагноза доктор отправит Вас на консультацию ЛОР врача или врача инфекциониста.
На приеме у ЛОР врача
Доктора будет интересовать состояние слизистой гортани и зева. Для этого доктор осмотрит с помощью специального отражающего зеркала или фонарика слизистую гортани.
Признаками коклюша при осмотре послужит отечность слизистой, наличие в них кровоизлияний, легкого слизисто-гнойного экссудата.
На приеме у врача инфекциониста
Доктор выслушает Ваши жалобы. Может поинтересоваться возможными контактами с кашляющими и болеющими коклюшем больными. Обычно окончательный диагноз выставляется по результатам лабораторных анализов, на которые Вас и отправит врач инфекционист.

Выявляет общие признаки воспаления в оргнизме.
- Повышен уровень лейкоцитов
- Повышен уровень Лимфоцитов
- СОЭ в норме
Бактериологическое исследование
Забор материала производят несколькими способами: при откашливании собирают выделившуюся скудную мокроту и помещают ее на питательную среду.
Другой способ – мазок со слизистой глотки. Производится утром натощак или спустя 2-3 часа после приема пищи.
Собранный материал помещается в специальную питательную среду. Однако результата придется ждать долго, 5-7 суток.
Серологические анализы
Реакция прямой гемагглютинации (РПГА), реакция непрямой гемагглютинации (РНГА) Данная методика исследования крови позволяет выявить антитела к возбудителю коклюша. Результат может быть положительным (подтверждение диагноза Коклюша) и отрицательным (исключение).
ИФА (Иммуноферментный анализ) Сейчас имеются экспресс тесты, позволяющие выявить методом ИФА выставить диагноз коклюша. Результат может быть положительным (подтверждение диагноза Коклюша) и отрицательным (исключение)
ПЦР (Полимеразная цепная реакция) Позволяет выявить возбудителя в течение нескольких дней. Результат может быть положительным (подтверждение диагноза Коклюша) и отрицательным (исключение).
При легком течении заболевания постельный режим пациенту с коклюшем не показан. Наоборот, больной нуждается в частых прогулках на свежем воздухе, во время которых желательно избегать шумных, богатых раздражителями мест. Поскольку влажный воздух способствует снижению частоты приступов, при возможности лучше прогуливаться с малышом вблизи водоемов.
Кашель легче переносится на холоде, поэтому необходимо часто проветривать помещение, не допускать пересыхания и перегрева воздуха (в идеале температура в комнате пациента должна быть не выше 18-20 градусов по Цельсию). Целесообразно использовать увлажнители. Чтобы ребенок не мерз, лучше его одеть потеплее.
Как отвлекающий момент используют игрушки, пазлы и другие настольные игры не агрессивного характера.
Кроме того, следует уделить достаточно внимания питанию больного. Младенцам, находящимся на грудном вскармливании, желательно увеличить количество кормлений, снизив объем пищи, принимаемой за один раз. Старшим детям рекомендовано обильное щелочное питье (соки, морсы, чай, молоко, щелочная минеральная вода).
Лечение в стационаре необходимо при среднетяжелом и тяжелом течении заболевания, а также при наличии сопутствующей патологии, которая повышает риск развития осложнений. Малышей в возрасте до двух лет, как правило, госпитализируют при подозрении на коклюш независимо от выраженности признаков заболевания.
Как показывают исследования в спазматический период медикаментозное уничтожение коклюшной инфекции нецелесообразно, поскольку бордетеллы к этому времени уже самостоятельно вымывается из организма, а приступы кашля связаны с застойным очагом возбуждения в головном мозге.
Поэтому антибиотики назначают лишь в катаральный период. Достаточно эффективен ампициллин и макролиды (эритромицин, азитромицин), детям старше 12 лет можно назначать тетрациклины. Данные антибактериальные средства принимают в средних дозах короткими курсами.
Стандартные противокашлевые препараты при приступах коклюша неэффективны. Для снижения активности очага возбуждения в головном мозге назначают психотропные средства – нейролептики (аминазин или дроперидол в возрастных дозировках). Поскольку данные медикаменты действуют успокаивающе, их лучше принимать перед дневным или ночным сном. С этой же целью можно использовать транквилизатор (реланиум – внутримышечно или внутрь в возрастной дозировке).
При легких формах коклюша для купирования приступов кашля назначают антигистаминные препараты – пипольфен и супрастин, которые имеют противоаллергическое и успокаивающее действие. Димедрол не используют, поскольку данное лекарственное средство вызывает сухость слизистых оболочек и может способствовать усилению кашля.
При тяжелых формах коклюша с выраженным аллергическим компонентом некоторые клиницисты отмечают значительное улучшение при использовании глюкокортикоидов (преднизолон).
Все вышеперечисленные средства принимают до исчезновения приступов спазматического кашля (как правило, 7-10 дней).
Кроме того, для разжижения вязкой мокроты используют ингаляции протеолитических ферментов – химопсина и химотрипсина, а при тяжелых приступах кашля для профилактики гипоксии центральной нервной системы препараты, улучшающие кровообращение в головном мозге (пентоксифилин, винпроцетин).
Для улучшения отхождения мокроты показаны массаж и дыхательная гимнастика. В периоды разрешения и реконвалесценции назначают общеукрепляющие физиотерапевтические процедуры и курсы витаминотерапии.
В народной медицине для лечения коклюша традиционно используют такое средство как листья подорожника. Всем известное растение имеет выраженное отхаркивающее и противовоспалительное действие. Для предупреждения приступов кашля и разжижения мокроты готовят напиток из залитых кипятком молодых листьев подорожника с медом.
Также народные травники советуют избавляться от приступов мучительного кашля при помощи обычного репчатого лука. Для этого шелуху от 10 луковиц следует варить в литре воды до тех пор, пока не выкипит половина жидкости, затем разлить и процедить. Употреблять по половине стакана три раза в день после еды.
Для разжижения мокроты при коклюше также используют настой фиалки трехцветной: 100 г травы заливают 200 г кипятка и настаивают в течение получаса. Затем процеживают и принимают по 100 г два раза в день.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Удушье – это крайне мучительное состояние, характеризующееся недостатком воздуха и страхом смерти. В медицине для определения состояния удушья используется термин «асфиксия». Развивается данное состояние при острых стадиях различных заболеваний, как правило, затрагивающих дыхательные пути, сердечную систему, лёгкие.
При легочных заболеваниях асфиксия обусловлена нарушением проникновения кислорода в кровь и обструкцией дыхательных путей.
Астма проявляется резко возникающим ощущением нехватки воздуха. Больной человек начинает задыхаться. Поскольку дыхание – это базовая потребность человека, то при её нарушении организм сигнализирует о смертельной опасности, этим и объясняется чувство страха и боязнь смерти. Что характерно, удушье вне приступов астмы, как правило, не беспокоит больного человека.
Если после физических нагрузок появляется одышка, то это свидетельствует о серьёзной кислородной недостаточности органов кровообращения и дыхания. В зависимости от факторов, которые являются причиной астматического приступа, выделяют сердечную астму, возникающую из-за нарушения кровообращения малого круга; бронхиальную астму, связанную с острыми нарушениями проходимости в бронхах; смешанную астму, развивающуюся из-за патологий бронхиального дерева или из-за болезни миокарда.
- Бронхиальная астма.
- ХОБЛ (хроническая обструктивная болезнь лёгких).
- Пневмоторакс.
- Инфаркт миокарда и его осложнение – перикардит.
- Анафилактический шок.
- Попадание в дыхательные пути инородных тел.
- Опухоли трахеи, гортани, бронхов.
- Дифтерия гортани, зева.
- Отёк гортани.
- Отёк лёгкого.
- Рак лёгкого.
- Пневмония.
- Паническая атака.
- Карциноидный синдром.
- Гипоксия плода, асфиксия у новорождённого ребёнка.
- Травматическая асфиксия.
- Гипервентиляционный синдром.
Бронхиальная астма является хроническим воспалительным заболеванием, которое характеризуется непроходимостью респираторного тракта, гиперактивностью бронхов.
Воспалительная природа данного заболевания, при продолжительном течении, приводит к морфофункциональным нарушениям, которые являются необратимыми. При повышенной возбудимости, дыхательные пути реагируют временной непроходимостью и как следствие этого, затруднением дыхания.
Причиной астмы и удушья, возникающего во время астматических приступов, является аллерген, попавший в организм. Именно в качестве ответного воздействия организма возникает спазм мелких и крупных бронхов, который приводит к удушью. Также бывают астматические приступы и неаллергической природы, но гораздо реже. Причиной приступа и асфиксии в таком случае является эндокринное нарушение или травма головного мозга.
При инфекционно-аллергической астме приступы возникают на фоне протекания дыхательных заболеваний (ангины, пневмонии, фарингита, бронхита). Неинфекционно-аллергическая форма заболевания возникает от других аллергенов: шерсти, пыли, перхоти, пуха, продуктов питания, лекарств, химических средств.
Типичная симптоматика бронхиальной астмы:
- Свистящее тяжёлое дыхание, иногда слышимое на расстоянии.
- Одышка разной выраженности.
- Непродуктивный кашель.
- Приступы удушья в ночное время и ощущение нехватки воздуха.
Лечение астмы осуществляется с учётом трёх главных факторов:
- Купирование приступа и удушья.
- Выявление и лечение причин болезни.
- Устранение воспалительных процессов.
Основные препараты, применяемые в терапии астмы, это ингаляционные глюкокортикостероиды.
Это заболевание является следствием негативного воздействия курения на лёгкие или же последствием работы на тяжёлом производстве (цементном, угольном, целлюлозно-бумажном). Особо вредными и тяжёлыми профессиональными факторами риска, которые провоцируют обструкцию, являются кремниевые и кадмиевые пыли.
Также в возникновении ХОБЛ имеет немаловажное значение уровень питания; социально-экономический уровень, пассивное курение в детстве; недоношенность; генетический фактор.
Патологические нарушения и изменения при обструктивном синдроме:
- Повышенное отделение слизи.
- Нарушение функции мерцательного эпителия, выстилающего дыхательные пути.
- «Легочное» сердце (при заболевании бронхов и лёгких нарушается малый круг кровообращения, что ведёт к увеличению правых сердечных отделов).
- Бронхиальная непроходимость.
- Гипервентиляция лёгких.
- Нарушения легочного газообмена.
- Эмфизема лёгких (при этом заболевании бронхиолы патологично расширяются, что приводит к изменению анатомии грудной клетки и к одышке).
- Легочная гипертензия.
- Деструкция паренхимы.
Симптоматика обструктивного синдрома: усиливающийся кашель, затем появление мокроты (в зависимости от острой или хронической стадии болезни, мокрота отделяется слизистая или гнойная), одышка, удушье (в хронической стадии). Во время обострения все симптомы ухудшаются, одышка усиливается, выделяется больше мокроты.
Методы лечения обструктивного синдрома направлены на:
- Облегчение симптоматики (лечение кашля, купирование одышки).
- Увеличение переносимости физических нагрузок.
- Улучшение качества жизни.
- Уменьшение длительности периода обострения.
Основным методом профилактики является отказ от сигарет.
Пневмотораксом называют состояние, при котором некоторое количество воздуха из-за нарушения герметичности лёгких или из-за повреждений грудной стенки скапливается в плевральной полости. Если воздух вскоре перестаёт попадать в плевральную полость (благодаря закрытию дефекта в грудной стенке или в легочной паренхиме), то такой пневмоторакс называется закрытым. В том случае, когда воздух в плевре беспрепятственно сообщается с воздухом снаружи организма, то это открытый пневмоторакс.
Если при вдохе происходит засасывание воздуха в плевральную полость, то время выдоха он может не выйти из полости, так как произойдёт спадение (закрытие) дефекта. Такой пневмоторакс имеет название вентильного или напряженного.
Из-за разницы внутриплеврального давления с атмосферным происходит сдавление лёгкого и нарушение кровообращения. Это приводит к сильному затруднению дыхания. Пневмоторакс – это очень опасное состояние, без оказания немедленной помощи человек может умереть, причём не только от затруднения дыхания, но и от травматического шока (из-за нарушения целостности грудной клетки, так как обычно это случается при травме или ранении).
Первая врачебная помощь пострадавшему лицу заключается в герметизации грудной стенки, в ингаляционном ведении кислорода, в ведении обезболивающих средств. Если спавшуюся часть лёгкого невозможно восстановить, проводят резекцию повреждённого участка.
Омертвение сердечной мышцы происходит из-за попадания оторвавшегося тромба в коронарные артерии, вследствие чего кровь из этой артерии перестаёт поступать в сердце. Без кислорода, растворённого в крови, данный участок сердца, который должен «обслуживаться» этой артерией, может прожить не более 30 минут. Затем начинается гибель клеток миокарда. Впоследствии на месте омертвения образуются неэластичные рубцы, которые мешают сердцу правильно функционировать, ведь функция этого органа заключается как раз в эластичном растяжении и сжимании, что позволяет «качать» кровь подобно насосу.
Пострадать от инфаркта больше вероятность у тех людей, которые мало двигаются, имеют лишний вес, курят, страдают гипертонией. Немаловажен также и возрастной фактор. Если у человека сердце абсолютно здорово, и при этом у него случился инфаркт миокарда, то, скорее всего, это произошло из-за поражения коронарной артерии.
Предвестником инфаркта могут являться приступы стенокардии, характеризующиеся одышкой и болью в сердце. Иногда инфаркт возникает остро, без продромальной симптоматики.
Осложнением этого тяжелейшего состояния является постинфарктный перикардит. Эта сердечная патология достаточно сложно диагностируется, из-за чего случаются ошибки в постановке вторичного диагноза.
Анафилактическим шоком называют остро возникающее тяжёлое состояние, при котором развивается дыхательная недостаточность и недостаточность кровообращения. Возникает такая реакция из-за попадания в организм аллергена в значительном количестве. Организм в ответ на это специфически реагирует. Анафилактический шок угрожает жизни, так как быстро развивающийся сосудистый коллапс приводит к прекращению кровоснабжения сердца и угнетению других важных функций организма.
Анафилактический шок сопровождается следующей симптоматикой: покраснение кожи, высыпания, отекание мягких тканей, появление бронхоспазма. Также это явление характеризуется удушьем, стеснением за грудиной, невозможностью или затруднением выдоха и вдоха. Если отёк заденет слизистые поверхности гортани и глотки, то дыхание станет не просто затрудненным, а невозможным. Центральная нервная система реагирует на это состояние возбуждением, головокружением, страхом, и угнетением сознания. В конце концов, пострадавший человек впадает в кому и умирает, если ему не была оказана неотложная помощь.
Даже менее тяжёлая аллергическая реакция способна привести к нарушению дыхания и сердечного ритма, к появлению одышки, кашля, сиплости голоса (из-за отекания гортани).
Для купирования анафилактической реакции применяют десенсибилизирующую терапию, противоотёчную, противовоспалительную, гемодинамическую. Первая помощь заключается в ведении гормонов – преднизолона или дексаметазона.
Причиной анафилактического шока могут быть: укусы насекомых, введение инъекционным способом лекарственных средств (антибиотиков и др.), химические вещества, введение препаратов крови, пыльца, пыль, некоторые пищевые продукты.
У людей, склонных к аллергии, это состояние может повторяться. Поэтому следует страховать себя от анафилаксии: предупреждать врачей о лекарственной аллергии; не есть аллергенную пищу; тщательно убирать квартиру от пыли; отправляясь на пикник на свежем воздухе, взять с собой антигистаминные препараты.
Инородные тела, попадающие в гортань, трахею, бронхи – это зачастую детская проблема. Дети возрастом до 5 — 6 лет иногда засовывают в рот мелкие монетки, маленькие игрушки, горошинки. При резком вдохе мелкие предметы попадают в гортань. Резкий вдох может быть инициирован смехом, плачем, испугом.
Также могут поспособствовать попаданию инородных предметов в дыхательные пути те заболевания, которые сопровождаются кашлевыми приступами (коклюш или бронхиальная астма).
Очень часто инородные предметы попадают в дыхательный тракт во время разговора или во время поедания пищи. Они закрывают просвет трахеи, и тем самым перекрывают лёгким доступ воздуха. Если инородный предмет попадает в гортань, у человека возникает рефлекторный кашель. Благодаря кашлю, предмет может выскочить через ротовую полость. Если же просвет гортани или трахеи полностью перекрывается, то наступает состояние удушья, затем – потеря сознания и остановка сердечной деятельности. Без оказания немедленной помощи человек умрёт в течение нескольких минут.
Если закупорились только бронхи, то последствием этого будет тяжёлое воспаление лёгких.
Симптоматика состояния при неполной закупорке дыхательных путей выражается в рефлекторном приступообразном кашле, шумном дыхании, осиплости голоса (если инородный предмет застрял между голосовыми связками), беспокойстве, страхе. Появляются симптомы дыхательной недостаточности: посинение видимых слизистых оболочек и кожи, расширение крыльев носа, втягивание межрёберных промежутков. При полной закупорке человек абсолютно не может вдохнуть, у него пропадает голос, и очень быстро происходит потеря сознания из-за кислородного голодания.
Оказание экстренной помощи при попадании инородных предметов:
- Если потерпевший находится в сознании, надо его попросить встать вертикально и немного наклонить голову и грудь. Необходимо резко, но не слишком сильно ударить его по спине между лопаток. Несколько таких ударов способны вытолкнуть инородный предмет наружу.
- Если первый способ оказался неэффективным, следует подойти сзади к человеку, обхватить его руками на уровне между животом и грудью, и резко сдавить. Под сдавливание попадают нижние рёбра, благодаря чему создаётся мощное обратное движение газа из дыхательного тракта наружу. Нужно помнить, что сразу после выталкивания инородного предмета из гортани, человек рефлекторно и глубоко вдохнёт воздух. Если инородный предмет ещё не покинул ротовую полость, то он может опять попасть в респираторный тракт.
- Если пострадавший человек находится в лежачем положении, то чтобы извлечь инородное тело, его нужно перевернуть на спину и кулаками сильно надавить на верхнюю часть живота.
- Если человек потерял сознание, его нужно уложить животом на своё согнутое колено, и опустить его голову вниз. Удар ладонью по лопаточной области производится не больше 5 раз.
- После того как дыхание восстановилось, человеку всё равно нужна медицинская помощь, потому что методы оказания первой помощи могут привести к повреждению рёбер и внутренних органов.
Эффективность вышеописанных мероприятий зависит от фактора времени и от грамотных действий спасателя.
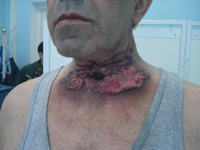
Симптоматика при возникновении опухоли на голосовых связках: быстрая утомляемость связок при разговоре, охриплость. Диагноз подтверждается на основании данных ларингоскопии и клинической картины.
Если на преддверии гортани начала развиваться раковая опухоль, то это проявляется чувством инородного тела, затруднением глотания, острой стреляющей болью в ухе. Если опухоль изъязвляется, то изо рта ощущается гнилостный запах и в слюне наблюдается сукровица.
Опухоль желудочка гортани протекает почти бессимптомно на ранних стадиях, а потом вызывает охриплость и затруднение дыхания.
Опухоли, возникающие на трахее, характеризуются выделением крови в мокроте при кашле.
Иногда опухоли, разрастаясь, могут блокировать дыхательные пути и тем самым затруднять дыхание и даже вызывать удушье. Чтобы открыть просвет дыхательных путей, нужно выжечь опухоль с помощью лазеротерапии. Правда, это средство не является радикальным, поскольку рано или поздно опухоль опять вырастает.
Лазерную терапию проводят после внутривенного введения препаратов общего наркоза. Пациенту вводят бронхоскоп, направляя его в опухоль. Проходящий через бронхоскоп луч выжигает опухоль. Операция достаточно лёгкая в проведении. После наркоза пациент обычно быстро приходит в сознание. При повторном нарастании опухоль вновь блокирует дыхательные пути, тогда лазерное лечение можно повторить. Иногда лазер комбинируют с лучевой терапией, это позволяет продлить лечебный эффект.
Другое решение данной проблемы заключается в использовании стента – специального механизма, выглядящего как небольшая сетчатая трубка. Стент помогает устранить явления удушья и затруднения дыхания. Он вводится в сложенном виде в организм через бронхоскоп, потом раскрывается, словно зонт. Стент держит стенки дыхательных путей открытыми и позволяет воздуху проникнуть сюда. Этот прибор вводят внутрь под общим наркозом.
Другое название дифтерии – круп. Разновидностей этого заболевания в зависимости от локализации насчитывается немало: дифтерия глаза, носа, зева, гортани и т.д. Развивается как самостоятельное заболевание. Возбудитель болезни – дифтерийные микробы, которые токсически поражают организм, в частности сердечно-сосудистую и нервную системы.
Удушье является симптомом дифтерии зева и гортани.
Характеризуются данные состояния нижеперечисленными признаками:
- Повышением температуры.
- Охриплостью голоса.
- Кашлем грубого, лающего характера.
- Шумным тяжёлым дыханием.
- Участием вспомогательной мускулатуры в акте дыхания и втяжением при дыхании межреберных промежутков.
При сильном удушье вследствие сужения гортани появляются следующие признаки:
- Синюшность носогубного треугольника и ногтей.
- Выраженное беспокойство, переходящее в сонливость.
- Поверхностное частое дыхание.
- Холодный пот на лбу.
- Падение давления.
- Судороги.
При неоказании экстренной помощи возможна смерть от удушья.
Состояние отёка гортани является симптомом некоторых патологических процессов, и не считается самостоятельной болезнью. Отёки могут возникать из-за воспалений или механических травм. К механическим травмам относятся ожог гортани растворами едких щелочей и кислот, и ожог горячей едой (бытовой фактор). Иногда отёки возникают после радио- или рентгенотерапии органов шеи. Если в глотке, окологлоточном пространстве, в нёбных миндалинах, корне языка возникает нагноение, то из-за него также может развиться отёк гортани.
Иногда его появление связано с некоторыми острыми (скарлатина, корь, грипп, тиф) и хроническими (сифилис, туберкулез) инфекционными заболеваниями.
Невоспалительные отёки появляются при заболеваниях почек, сердечной системы, при циррозе печени, общей кахексии, при сдавливании вен и лимфатических шейных сосудов вследствие нарушения кровообращения. Изредка отёки гортани возникают как аллергические проявления на некоторые пищевые продукты (клубника, цитрусовые, креветки и т. д.) или на лекарственные препараты. Такие отёки называются ангионевротическими, и они затрагивают чаще всего не только гортань, но и лицо и шею.
Отёки зачастую возникают в тех участках гортани, которые содержат в подслизистом слое множество рыхлой соединительной ткани (надгортанник, задняя гортанная стенка, язычная поверхность надгортанника, черпало-надгортанные складки). Намного реже отёки возникают в области голосовых складок.
Симптоматика воспалительного отёка: ощущение внутри инородного тела, поперхивание, трудность глотания, ощущение сжимания гортани, нарушение голоса. Впрочем, голос не всегда меняется. Из-за стеноза гортани, по ночам человека может мучить ощущение нехватки воздуха.
Невоспалительный отёк характеризуется неприятными ощущениями при глотании.
Если отёк развивается медленно (это, как правило, невоспалительный отёк), то явления нехватки воздуха и удушья не наблюдается. А в случае острого развития отёчности (воспалительной природы), явление удушья – обязательный симптом.
Это состояние характеризуется обильным патологическим выделением в ткань лёгких жидкой части крови.
Синдром отёка лёгких является жизнеугрожающим. Он встречается при таких заболеваниях и состояниях как: острая недостаточность при инфаркте миокарда, миокардит, аллергия, гипертензия, диффузный пневмосклероз, кардиосклероз, хронический бронхит, поражение нервной системы, интоксикация, утопление.
Также отёк лёгких может возникнуть, как реакция организма на: введение лекарственных препаратов; трансфузию излишне большого объёма жидкости; извлечение асцитической жидкости, извлечение плеврального транссудата. В развитии отёка любой природы имеет большое значение повышение давления в малом круге кровообращения и как следствие этого, повышение проницаемости стенок капилляров. Это создаёт условия для выпота жидкой части крови в альвеолы и интерстициальную легочную ткань. Транссудат, скапливающийся в альвеолах, содержит много белка. Он образует пену, которая снижает площадь дыхательной поверхности лёгких. Из-за этого развивается тяжелейшая дыхательная недостаточность.
Симптоматика развития отёка лёгких может возникнуть у совсем здорового человека, если он подвергся значительной физической нагрузке и вследствие этой нагрузки у него произошёл разрыв сухожильных хорд в митральном клапане, приводящий к острому состоянию митральной недостаточности.
Внешним симптомом отёка лёгких является появление во рту и на губах розовой пены. Правда, иногда возникает путаница, поскольку такой симптом может давать обычный прикус щеки или языка до крови, вследствие чего выделяемая кровь смешивается со слюной и при обследовании ротовой полости видна розовая пена.
Если злокачественные новообразования поражают стенки лёгких или бронхов, быстро растут и обширно метастазируют – значит, данная патология является раком лёгких. Диагностическую картину рака лёгких трудно спутать с картиной другого заболевания. На сегодняшний день это одно из часто встречаемых онкологических заболеваний.
В группу риска входят мужчины старшего возраста. Женщины реже болеют раком лёгких.
Способствует возникновению злокачественной опухоли вдыхание канцерогенов, в частности, табачного дыма, в котором они содержатся. Чем больше человек курит, тем выше вероятность развития опухоли. Наибольшую опасность представляют сигареты без фильтра. Вероятность заболеть раком лёгких выше у тех людей, которые сами не курят, но живут в семье, где хотя бы один из членов семьи курит. Это называется «пассивным курением».
Другие факторы, способствующие возникновению опухоли в лёгких: застарелые бронхит, туберкулёз и пневмония; загрязнённость воздуха; контакт с мышьяком, никелем, кадмием, асбестом, хромом. Опухоли могут затруднять дыхание и вызывать удушье. Для лечения применяют ту же методику, что и при опухоли верхних путей – лазерную терапию.
Если инфекция затронула лёгкие, то в них возникают воспалительные процессы. Воспаление поражает тонкостенные пузырьки – альвеолы, которые необходимы для процесса насыщения крови кислородом. Инфекционным агентом, вызвавшим пневмонию, могут являться грибки, вирусы, бактерии, внутриклеточные паразиты. Каждая форма пневмонии обладает индивидуальными особенностями протекания. Болезнь может развиться и как осложнение после ранее перенесённых заболеваний: гриппа, простуды, бронхита.
Как правило, наиболее часто определяемыми факторами развития пневмонии являются пневмококк и гемофильная палочка, реже – микоплазма, хламидия и легионелла. В современной пульмонологии уже разработаны вакцины против гемофильной палочки и пневмококка, которые в качестве профилактического средства могут предотвратить развитие болезни, или же, если она уже развилась, то облегчить её симптомы.
У здорового человека в норме наблюдается некоторое количество бактерий в лёгких. Попадание новых, чужеродных микроорганизмов в лёгкие блокируется действием иммунной системы. А если иммунная система не срабатывает по каким-то причинам, то развивается инфекционное воспаление. Именно поэтому болезнь чаще всего поражает людей со слабым иммунитетом, а также детей и пожилых.
Возбудитель проникает в лёгкие через респираторный тракт. Например, из ротовой полости в лёгкие, во время сна, проникает слизь, в которой содержатся бактерии или вирусы. А некоторых из возможных возбудителей могут постоянно обитать в носоглотке даже у здоровых людей.
Симптоматика заболевания проявляется высокой температурой, кашлем с гнойным отделяемым, одышкой, затруднённостью дыхания, слабостью, сильным ночным потоотделением. При менее выраженных симптомах заболевания, у больного могут наблюдаться: сухой кашель без отделения мокроты, сильная головная боль, вялость.
В зависимости от площади, которая поражёна возбудителем, выделяют:
- Очаговую пневмонию (занимает небольшую часть лёгкого).
- Долевую пневмонию (занимает целую долю лёгкого).
- Сегментарную (занимает один или несколько легочных сегментов).
- Сливную (при которой мелкие очаги воспаления соединяются и образуют более крупные).
- Тотальную (тяжелейший вариант пневмонии, при которой воспалительный очаг занимает всю площадь лёгкого).
Это состояние относится к группе тревожных расстройств. Другие его названия: вегето-сосудистая дистония, нейроциркуляторная дистония. Согласно статистическим данным, примерно 40% всех людей хотя бы один раз в жизни страдали от панической атаки. У женщин они возникают намного чаще, чем у мужчин, потому что причиной, способствующей развитию состояния, является эмоциональное перенапряжение. А, как известно, у женщин эмоциональная система более слабая, чем у мужчин, хотя и благодаря некоторым физиологическим механизмам – более гибкая.
Хроническое перенапряжение нервной системы характерно для тех людей, кто обладает тревожно-мнительным характером. Именно эти люди входят в группу риска. Приступы панических атак возникают из-за конфликта бессознательного и сознательного в человеке. Прорыв бессознательного, как более сильного и древнего психического формирования, возникает тогда, когда тонкий слой сознательного в психике человека ломается под действием внешних психотравмирующих факторов.
Симптомы панической атаки: частое сердцебиение, частый пульс, головокружение, дрожь в конечностях, онемение конечностей (в частности, левой руки), боль в левой части грудины, затруднение дыхания, сильный страх. Панический приступ возникает резко и длится до получаса.
Лечение панических атак в тяжёлых случаях предполагает использование антидепрессантов и транквилизаторов. В менее тяжких случаях лечение проводится с помощью психотерапии.
Карциноидом называют обычно доброкачественную, медленно растущую опухоль. В менее чем 10% карциноидов опухоль является злокачественной. Если опухоль небольшого размера, и не сдавливает близлежащие ткани, то симптоматика практически не проявляется. Карциноиды способны метастазировать. Чаще они встречаются у лиц пожилого возраста, чем у молодых людей. Среди мужчин и женщин частота встречаемости карциноидного синдрома почти одинакова. Карциноидные опухоли могут возникать в самых разных местах.
По их локализации выделяют:
- Верхние опухоли, затрагивающие дыхательные пути, пищеварительный тракт, двенадцатиперстную кишку, желудок, поджелудочную железу.
- Средние опухоли, располагающиеся в тонкой кишке, аппендиксе, слепой кишке, восходящем отделе ободочной кишки.
- Нижние опухоли, возникающие в сигмовидной и прямой кишке, в поперечно-ободочной и в нисходящей ободочной кишке.
Карциноидные симптомы, составляющие целый клинический синдром: возникновение ощущения жара после приёма пищи, падение артериального давления, чихание, удушье, дисфункция кишечной системы.

Термином «перинатальный» обозначают промежуток времени, отсчитываемый с 28-й недели беременности и до 7-го дня после родов.
Гипоксия опасна нехваткой кислорода у плода во время внутриутробного нахождения и во время родовой деятельности. Это состояние обусловлено прекращением или уменьшением доступа в организм кислорода и кумуляцией в крови недоокисленных токсичных продуктов метаболизма. Из-за гипоксии в организме плода нарушаются окислительно-восстановительные реакции.
Гипоксия приводит к раздражению дыхательного центра вследствие накопления углекислоты. Плоду приходится дышать через открытую голосовую щель и все, что находится вокруг него (слизь, околоплодные воды, кровь), аспирируется внутрь.
Причинами такой патологии являются нарушения функции плаценты, экстрагенитальные болезни, заболевания матери, интоксикация, патология пуповины и патология самого плода, внутриутробные инфекции и травмы, генетические отклонения.
Симптоматика гипоксии плода: скачки частоты сердечных сокращений, аритмия, глухие сердечные тоны. На ранних стадиях патологии наблюдается активное шевеление плода, на дальнейших стадиях – урежение и замедление движений.
Удушье плода, а затем – ребёнка, приводит к сильнейшим внутриутробным и родовым патологиям. Для устранения асфиксии применяют гипербарическую оксигенацию и кислородотерапию. Цель обоих методов терапии – насыщение плода кислородом.
Асфиксия у новорождённого (депрессия новорождённых) – это патология, при которой дети рождаются с наличием сердечной деятельности, но с отсутствием дыхания или с непродуктивными дыхательными движениями. Асфиксию грудничка лечат с помощью таких мероприятий как искусственная вентиляция лёгких, коррекция нарушений метаболизма, коррекция энергетического баланса.
Асфиксия травматического характера может возникнуть вследствие длительного и сильного сдавления верхних отделов живота или же грудной клетки.
Вследствие того, что венозный отток от верхней половины тела резко нарушается, происходит повышение давление в венозной сети с образованием мелких множественных кровоизлияний (или петехий) в слизистых оболочках, в коже, во внутренних органах, в головном мозге. Кожа приобретает синюшный оттенок. Эта травма часто сопряжена с ушибами сердца и лёгких, с повреждением печени.
Симптоматика травматической асфиксии: точечные кровоизлияния; одутловатость лица; возбуждение, затем заторможенность; дыхательная недостаточность; нарушение зрения; иногда – потеря ориентации в пространстве, частое и поверхностное дыхание. Без оказания экстренной помощи и быстрого начала эффективной вентиляции лёгких происходит окончательная остановка дыхания. В стационарных условиях помимо вентиляции, пациенту вводят глюкозу и сердечные препараты для поддержания деятельности сердца. Чтобы предупредить явление отёка лёгких и отёка мозга – вводят мочегонное средство – лазикс. В тяжёлых случаях осуществляют экстренную интубацию трахеи.
Это состояние было описано еще в 19-ом веке, на основании наблюдения за солдатами, участвующими в военных действиях. В то время это состояние назвалось «солдатским сердцем».
Суть синдрома гипервентиляции состоит в том, что человек под влиянием стрессовых факторов и тревоги начинает часто и усиленно дышать. Это приводит к отклонению от нормы показателя кислотности крови и изменению концентрации в крови таких минералов как кальций и магний. В свою очередь, эти явления способствуют появлению симптомов головокружения, скованности мышц, судорог, дрожи, кома в горле, першения, затруднённости дыхания, боли в грудной клетке. У впечатлительных и тревожно-мнительных личностей происходит запоминание этих симптомов при стрессе, бессознательное закрепление их в психике, и воспроизведение в следующих стрессовых ситуациях.
источник
