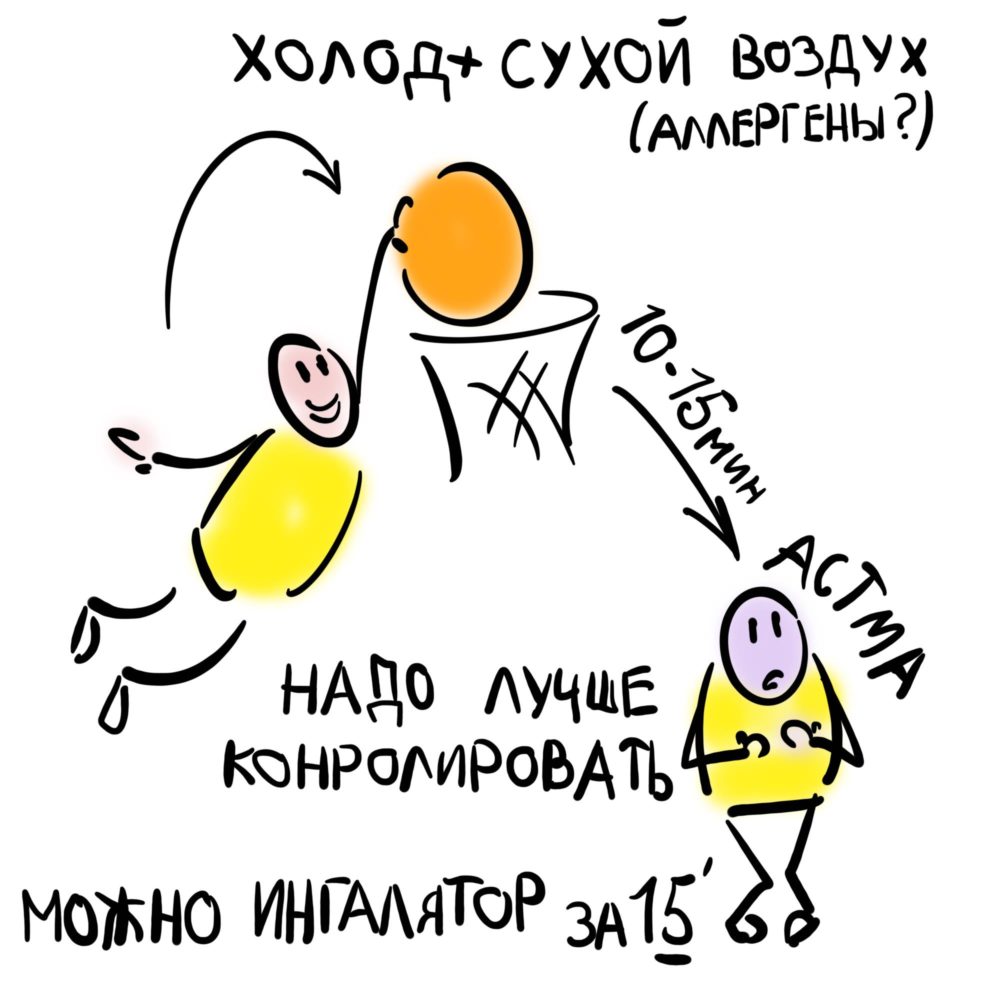
Астма физического усилия встречается очень часто. Заболевание может дать о себе знать даже при несущественных нагрузках. Оно ощутимо ухудшает качество жизни больного, ограничивает работоспособность. Патология может быть диагностирована и у взрослого человека, и у ребёнка.
Внимание! Чтобы не допустить серьёзных осложнений, следует своевременно принять действенные меры. Нужно обратиться за помощью к врачу-пульмонологу. При необходимости он направит к иным специалистам.
Астма типа физической нагрузки диагностируется во время либо непосредственно после упражнений. В случае с детьми болезнь обнаруживается в раннем возрасте. Симптоматика может исчезать после полового созревания. Определить наличие данного недуга можно посредством наблюдения за самочувствием человека при осуществлении им конкретных действий.
- Данная патология имеет следующие особенности.
- У 25 процентов больных симптоматика проявляется при простой прогулке или поездке на велосипеде.
- У 75 процентов больных симптомы дают о себе знать во время интенсивных пробежек. Преодоление существенного расстояния при умеренной нагрузке не приводит к приступу.
- Во время плавания асфиксия не возникает, причём оно может быть продолжительным.
- Реакции на аллергены нет.
У взрослых и детей признаки БА этого типа вырабатываются одинаково. После прекращения активности приступ завершается. В случае тяжелой формы заболевания приступ длится на протяжении 40–60 минут.
Физические усилия возможны не раньше чем через час.
Внимание! Заболевание до конца не изучено. У молодых людей оно диагностируется чаще.
Астма типа физического усилия может развиться вследствие влияния таких факторов, как:
- курение (пассивное, активное);
- вирусная инфекция;
- вдыхание сухого либо холодного воздуха при нагрузках;
- сильное изменение температуры воздуха;
- занятия спортом без привычки;
- наследственность.
Бронхиальная астма вида физического усилия на начальной стадии не представляет серьёзной опасности. После отдыха состояние нормализуется. Если заболевание запущено, то помочь могут лишь медикаменты, расширяющие бронхи.
Астма лёгкой, средней и тяжёлой степени физического напряжения проявляется такой симптоматикой:
- одышка;
- кашель пароксизмальный;
- дыхание с хрипами;
- чувство недостатка кислорода;
- болевые ощущения в грудной клетке.
При нехватке воздуха астматик может принять особую позу (наклониться вперед). Выдох обычно более продолжительный, чем вдох.
В диагностических целях человека полностью обследуют. Беговой тест выступает основным способом, который предусматривает проведение нагрузочно-функциональных действий. Также назначается спирометрия, пикфлоуметрия, рентген лёгких, исследование мокроты и крови.
Доктора уверены, что одышка — симптом субъективный. По этой причине при ухудшении состояния изучают функционирование дыхательной системы. Решающую роль играют такие показатели, как предельная и пиковая скорость выдоха, объём форсированного выдоха.
Внимание! В процессе опроса пациента и диагностирования большое внимание уделяется наличию связи между активностью и асфиксией.
Астма профессионального, аспиринового, ночного, рефлюкс-индуцированного и физического напряжения требует тренировки системы дыхания. С этой целью можно выполнять лёгкие спортивные и гимнастические упражнения, посещать бассейн. Усилия следует наращивать постепенно.
Основными препаратами для лечения данной патологии являются:
- антитела моноклональные: назначаются при тяжёлой форме, продолжительных некупируемых приступах;
- антагонисты лейкотриеновых рецепторов («Зилейтон», «Монтелукаст», «Зафирлукаст»): способствуют устранению воспалительных процессов в бронхах;
- кромоны: снижают аллергическое воспаление и улучшают состояние мембран тучных клеток.
Медикаменты нужно принимать строго в назначенной дозировке. Ингаляционные препараты можно употреблять не чаще чем шесть раз в сутки. Они обязательны к применению перед посещением улицы. Во время морозов следует дышать носом.
Жить с БА данного типа несложно. Главное – принять во внимание всё, что написано ниже.
Внимание! Прежде чем приступить к тренировке, следует проконсультироваться с лечащим врачом.
Так, физические нагрузки при бронхиальной астме возможны, но только в умеренных количествах. Тренировка обязательно должна включать дыхательные упражнения. Полезно надувать шарики.
В начале занятия нужно использовать ингаляцию с бронхолитическими медикаментами. Даже один вдох существенно сокращает нагрузку на систему дыхания. Больной всегда должен иметь ингалятор при себе. Это актуально для занятий и в спортивном зале, и на улице. Сразу после выполнения упражнений следует посидеть, успокоиться. Важно выйти из активного состояния не спеша.
Поздней осенью, зимой и ранней весной необходимо качественно защитить органы дыхания. Этот момент особенно актуален в отношении аллергиков. При наличии простудного заболевания напряжений системы дыхания следует избегать.
Девушкам и женщинам не стоит заниматься спортом перед менструацией (за пять-семь дней) и во время неё. В такой период времени приступы возникают чаще. Нужно более внимательно относиться к личному здоровью.
Отказ от упражнений в поздние вечерние и в утренние часы также выступает профилактическим мероприятием. Причина такой рекомендации кроется в том, что с 19:00 часов до 7:00 часов нерв вагус повышает риск возникновения спазма. Может случиться асфиксия.
Важно вести здоровый образ жизни. Это позволит минимизировать риск развития приступов. При обнаружении указанной выше симптоматики не стоит медлить с визитом к доктору. Грамотная и вовремя начатая терапия, а также правильно проводимая профилактика позволяют повысить качество жизни. Дополнительные лекарства при этом будут требоваться лишь в исключительных случаях.
Ещё важно постоянно укреплять иммунитет. От этого зависит сложность протекания БА и состояния здоровья в целом. При окрепшей иммунной системе можно заниматься разными видами спорта, не опасаясь за жизнь. Симптоматика будет проявляться крайне редко.
Пожалуйста, поделитесь этим материалом в социальных сетях. Это позволит ещё большему количеству астматиков и их родным узнать полезную информацию. Берегите себя и будьте здоровы!
источник
Бронхиальная астма – одна из наиболее распространенных болезней. Страдает от недуга около 9% всего населения Земли. Это хроническое заболевание дыхательных органов, при котором повышается чувствительность слизистой оболочки к определенным раздражающим факторам. В момент приступа бронхи сужаются, дыхание затрудняется.
Астмой физического усилия называется одна из форм бронхиальной астмы, при которой бронхиальный спазм появляется от физической нагрузки.
Нередко признаки заболевания можно выявить у детей. После полового созревания симптомы болезни часто исчезают. Определить наличие бронхиальной астмы физического усилия можно путем наблюдения за самочувствием пациента при выполнении им определенных действий. Приступы начинаются во время или вскоре после физической нагрузки. Особенности заболевания:
- у 75% пациентов признаки болезни проявляются при быстрых пробежках. Преодоление большого расстояния без значительной нагрузки не вызывает приступ;
- у 25% пациентов признаки болезни возникают при обычных прогулках, езде на велосипеде;
- уникальность этой разновидности заболевания заключается в том, что приступ не появляется во время плавания при любой нагрузке.
У детей и взрослых признаки болезни формируются одинаково. Приступ заканчивается, когда физическая активность прекращается. При тяжелой форме болезни приступ продолжается в течение 40–60 минут после снижения физической активности. Снова увеличить нагрузку становится возможным через пару часов, при этом обычно спазмы становятся менее острыми, их легче переносить.
Формирование патологии органов дыхания связано с чрезмерной нагрузкой на организм. Состояние ухудшается при попадании холодного воздуха в дыхательные пути.
Бронхи сужаются, вентиляция легких нарушается, воздуха не хватает, и человек задыхается. Если во время пробежки избегать резких ускорений, приступы наступают гораздо реже.
Дополнительная информация: у молодых людей астма физического усилия возникает чаще.
Болезнь нельзя назвать до конца изученной, до сегодняшнего дня ведутся наблюдения за проявлениями недуга.
Факторы, провоцирующие развитие астмы от физических нагрузок:
- Вирусная инфекция.
- Физическое перенапряжение, например, быстрый бег, занятия физкультурой без выработанной привычки.
- Наследственная предрасположенность.
- Курение (активное или пассивное).
- Резкое изменение температуры окружающей среды.
- Вдыхание холодного или сухого воздуха при физических нагрузках.
Основным отличием от других разновидностей болезни является отсутствие реакции на аллергены. Развитие симптомов при других видах болезни наблюдается, если в организм попадает пыльца, некоторые вещества, пыль и другие аллергены. Связь с воздействием внешних факторов при астме физического напряжения практически отсутствует.
После изучения приступов стало понятно, что возникает астма при низкой влажности и температуре воздуха. Если вдыхать теплый пар, симптомы быстро проходят.
Бронхоспазм наступает при раздражении слизистой оболочки из-за ее переохлаждения или высыхания. Такое возможно при частом глубоком дыхании.
Астма физического усилия проявляется немногочисленными симптомами. На начальной стадии болезни ее проявления исчезают сами после отдыха за полчаса.
Дальше, при развитии патологии, чтобы купировать приступ, требуется прием лекарств. Действие медикаментов направлено на расширение бронхов. Основные проявления болезни:
- Кашель в виде приступов.
- Значительная одышка при нагрузке.
- Постоянное чувство нехватки воздуха, которое сильно обостряется при физической активности.
Чаще всего больные ощущают удушье во время приступов. Для нормализации состояния появляется необходимость сесть и наклониться вперед. Как и при иных формах астмы, появляется одышка экспираторного типа. Вдыхать приходится быстро, выдыхать медленней. Иногда ощущается боль в грудной клетке, особенно если наблюдаются хрипы.
Дополнительная информация: при сильных спазмах бронхов возможно возникновение цианоза. Это указывает на наличие острой дыхательной недостаточности.
До начала приступа иногда наблюдаются катаральные симптомы, кашель, чихание. Возможно выделение минимального количества мокроты. Кашель только сухой.
Иные формы болезни проявляются кратковременным кашлем, при астме напряжения длительность приступа может затягиваться до получаса. На начальной стадии болезни все признаки исчезают самостоятельно через 30–40 минут. Более тяжелая форма болезни характеризуется слабой одышкой при любой физической активности.
Астма физического усилия диагностируется путем обследования пациента. Признаки болезни могут появиться во время тестирования в любой момент, в зависимости от состояния организма.
Обычно длительность нагрузки не превышает 8 минут. После начала приступа продолжать проведение теста становится невозможным, мешает сильная одышка. Заменить беговой тест можно велоэргометрией или степ-тестом.
Одышка – признак, который у каждого может возникать индивидуально, в различное время и при разных условиях. Чтобы поставить точный диагноз, исследуется внешнее дыхание, определяется скорость и объем выдыхаемого воздуха.
Для выявления болезни иногда проводятся дополнительные исследования:
- Аллергологическая проба.
- Анализ крови.
- Внешний осмотр пациента.
- Рентгенография легких.
- Выслушивание легких.
Обязательно собирается анамнез. Важно уточнить связь физических нагрузок с приступами удушья. Хрипы часто слышатся без применения дополнительных инструментов. Они свистящие, сильные.
Чтобы ликвидировать признаки бронхиальной астмы физического напряжения, необходимо проводить систематические тренировки дыхательной системы. Рекомендовано посещение бассейна, занятия легкой атлетикой или гимнастикой. Дыхательная система восстанавливается при выполнении несложных физических упражнений. Увеличивать нагрузку необходимо плавно, перегружать организм запрещается, чтобы не вызвать очередной приступ.
Чтобы правильно выбрать тренировочную программу, определиться с упражнениями, необходима врачебная консультация. До начала любого занятия проводится ингаляция бронхолитическими препаратами. После попадания капель лекарства в бронхи нагрузка на дыхательную систему при выполнении упражнений значительно уменьшается.
Астма физического напряжения, лечение у взрослых которой проводится физическими нагрузками, требует использования препаратов для купирования приступов. Лекарства, расширяющие бронхи, необходимо принимать в строгом соответствии с дозировкой. Ингаляция проводится не чаще 6 раз за 24 часа. Превышение дозировки может привести к проблемам с сердцем.
Глюкокортикостероиды при этой форме болезни не всегда эффективны. Рекомендовано использовать ингаляционные препараты в холодное время года перед каждым выходом на улицу. Если температура воздуха ниже 3–5оС, дыхание должно осуществляться только носом. Это предотвратит начало приступа из-за попадания холодного воздуха в бронхи.
Астма – заболевание, которое не вылечивается полностью. Можно добиться ремиссии, устранить признаки, избежать осложнений. Лекарства для лечения астмы:
- Антагонисты лейкотриеновых рецепторов. Уменьшают воспалительные процессы в бронхах.
- Кромоны. Стабилизируют клеточные мембраны, снимают воспаление.
- Моноклональные антитела. Используются при некупируемых приступах.
Если необходима неотложная помощь, применяются назначенные врачом ингаляционные препараты. Используются они при сильном кашле, тяжелом дыхании.
Чтобы избежать приступов бронхиальной астмы физического усилия, необходимо постоянно проводить профилактические мероприятия. Первое, что требуется, – контроль физической активности. Чтобы жизнь астматика практически ничем не отличалась от жизни здоровых людей, требуется соблюдение рекомендаций:
- До начала физической нагрузки используется ингалятор. Его нужно постоянно носить с собой при походе в спортзал. После тренировки не стоит сразу выходить на воздух, следует посидеть, прийти в нормальное состояние, отдохнуть.
- Дыхательная система должна быть защищена от холодного воздуха. Если больной астмой простудился, напрягать легкие не стоит вовсе. Нужно ходить только размеренным темпом, отложить спорт до полного выздоровления.
- Врачи не рекомендуют отказываться от занятий спортом. При выявлении заболевания на ранней стадии должна проводиться обязательная профилактика. Ее цель – укрепление иммунитета. При окрепшем организме можно без проблем заниматься любым спортом, симптомы болезни исчезают.
- Должна проводиться постоянная тренировка дыхательных мышц. Наиболее полезно посещение бассейна.
Дополнительная информация: девушкам следует избегать занятий физкультурой во время менструального цикла и за 7 дней до его начала. Данное ограничение вызвано повышенной склонностью к приступам в данный период.
Нагрузка при астме всегда должна быть размеренной. Следует исключить утренние и вечерние занятия. До 7.00 и после 19.00 повышается вероятность приступа.
Астма физического усилия может никак не проявляться, если правильно организовать образ жизни. Необходимо соблюдение несложных правил:
- физические нагрузки должны быть дозированными;
- дышать в холодное время года только носом;
- до выхода на улицу в холодное время года принимаются бронходилятаторы.
Ведение здорового образа жизни уменьшает вероятность приступов болезни. Обязательно обращение к врачу, если обнаружены симптомы заболевания.
Своевременное обнаружение болезни и профилактика дают возможность жить полноценной жизнью, без использования дополнительных препаратов.
источник
Астма физического усилия – часто встречающаяся разновидность бронхиальной астмы, которая проявляется бронхоспазмами даже при незначительных физических нагрузках. Она ограничивает деятельность и работоспособность взрослого человека, ухудшает качество его жизни. Особенно тяжело переносится детьми, поскольку они ведут достаточно активный и подвижный образ жизни. Важно вовремя обратиться к специалисту для диагностирования заболевания и начала лечения, это поможет избежать осложнений в дальнейшем. Своевременно начатое лечение, в первую очередь, у детей, может привести к длительной ремиссии или полному избавлению от болезни.

К факторам, влияющим на патогенез астмы, относятся:
- вирусные инфекции;
- физическая утомляемость и перенапряжение;
- холодный или сухой воздух;
- генетическая предрасположенность;
- вредные привычки (например, курение).
Чаще всего кашель и последующие за ним приступы удушья появляются в условиях низкой влажности и при минусовой температуре воздуха.
После активных физических действий (бег, тренажеры, прыжки) в течение 10 минут у людей, страдающих заболеванием, наблюдается бронхоспазм, который проявляется в виде удушья, приступов кашля и одышки. Симптомы возникают из-за резкого сужения просвета в бронхах. Проходит это ощущение в течение 40-50 минут после завершения упражнений.
У ребенка такая астма чаще всего проявляется как усиленная одышка и наличие хрипов после активной игры, бега. В педиатрической практике болезнь у детей встречается нечасто, и в большинстве случаев исчезает навсегда к моменту полового созревания.
Основные симптомы, которые позволят выявить астму:
- боль и раздирающие ощущения в грудной клетке;
- отхождение мокроты при кашле;
- ринит;
- учащенное сердцебиение (встречается у пожилых людей);
- цианоз носогубного треугольника (говорит о тяжелой форме течения болезни);
- бледность кожи.
Наличие только одышки при выполнении физических упражнений не является абсолютным показателем бронхиальной астмы.
Основным методом, который позволит определить астму физического напряжения, считается «беговой тест». Для этого пациенту предлагают выполнить упражнения на беговой дорожке или степ-платформе, после чего врач оценивает характер приступа и нарушение функций дыхательной системы.
Большая часть пациентов страдает от приступов кашля и удушья только в период активных тренировок, меньшее число больных испытывают трудности даже при пеших прогулках и подъемах по ступенькам. Как правило, приступы прекращаются, когда организм возвращается в состояние покоя.
Лечением астмы занимаются многие специалисты, но первым, к кому следует обратиться, является врач-пульмонолог. Он определит причины возникновения кашля и удушья и при необходимости направит к другим специалистам. Например, если спазмы вызваны аллергической реакцией, к аллергологу, если есть осложнения, отражающиеся на желудочно-кишечном тракте или сердце, к гастроэнтерологу и кардиологу соответственно.
Для уточнения диагноза проводится комплексный осмотр пациента. В него входят:
- сбор информации и жалоб;
- визуальный осмотр;
- прослушивание легких;
- сдача анализов (крови, мочи);

У детей для выявления болезни проводят бронхографию.
Препараты для астмы физического усилия, которые используются при лечении, зависят от степени течения болезни:

- Кромоны (например, Кромогексал) позволяют уменьшить аллергические реакции.
- Антагонисты лейкотриеновых рецепторов (Зафирлукаст) уменьшают воспаление, которое вызвано действием антигенов.
- Моноклональные антитела (Ксолар) обычно назначают в случае тяжелой степени.
- Бета-2-агонисты (Форадил) защищают от симптомов астмы в течение 12 часов.
- Сальбутамол улучшает дыхательные процессы и снимает хрипы.
Для профессиональных спортсменов не рекомендуется использовать препараты с содержанием катехоламина, который считается допингом.
Следует отметить, что лечение должно быть дозированным и строго в соответствии с рецептом, выписанным врачом, неверное применение препаратов вызывает осложнения на сердце, почках и других органах.
Чтобы уменьшить приступы астмы, больному необходимо придерживаться следующих правил:

- Прежде всего, больному не стоит отказываться от физкультуры.
- Начинать день следует с небольшой (10-15 минут) зарядки.
- Чтобы победить болезнь, необходимо тренировать легкие при помощи дыхательной гимнастики.
- Можно заниматься такими видами спорта, как плавание, йога, волейбол, но при этом не перегружать свой организм.
- Врачи сходятся во мнении, что необходимо начинать с менее сложных упражнений, постепенно наращивая интенсивность.
- Между подходами обязательно следует отдыхать, давая себе время на восстановление.
- Не рекомендуется осуществлять физические нагрузки рано утром и поздно вечером, так как в это время слизь в бронхах выделяется особенно активно, что увеличивает вероятность спазма.
Достаточно сложно вылечить астму сразу и полностью, поэтому пациенту следует направить внимание на повышение иммунитета. Профилактика и занятия спортом помогут уменьшить симптомы и сохранить прежний уровень физической нагрузки. В практике встречаются случаи, когда профессиональные спортсмены, страдающие астмой, продолжали тренировки и даже участвовали в олимпийских играх. Например, в таких видах спорта, как плавание, баскетбол, хоккей.
Чтобы предупредить развитие приступов кашля и удушья, следует придерживаться ряда профилактических мер:

- заниматься физкультурой и дыхательной гимнастикой;
- перед выполнением физических упражнений использовать бронходилататор;
- следует научиться дышать через нос, так воздух очищается и согревается;
- в случае сезонного аллергического ринита необходимо избегать физической активности в период обострения.
Женщинам не рекомендуется посещать спортзал за 7-10 дней до начала менструального цикла, так как в этот промежуток времени есть наибольший риски возникновения приступа астмы.
К признакам осложнения можно отнести:
- асфиксию, которая может перейти в хроническую стадию;
- ухудшение общего состояния;
- усиливающиеся приступы.
При возникновении первых симптомов следует немедленно обратиться к специалисту. Правильное и своевременно подобранное лечение поможет избежать осложнений и позволит улучшить качество жизни пациента.
источник
Бронхиальная астма – одно из самых распространенных заболеваний в мире. От этой болезни страдает до 7% взрослого населения и более 9% детей. А такой недуг, как астма физического усилия все чаще встречается в практике врачей.
Астма представляет собой хроническую болезнь органов дыхательной системы, что обусловлено сверхчувствительностью бронхов к различным раздражителям. При воздействии раздражителей просвет бронхов сужается и это ухудшает вентиляцию легких, из-за чего больные этим недугом люди испытывают приступы удушья.
Краткое содержание статьи
Основным проявлением астмы является удушье, которое возникает при воздействии таких факторов:
- Частый прием различных медикаментов.
- Вдыхание грибковой плесени или пыли.
- Контакты с животными.
- Резкие и сильные ароматы.
- Низкие температурные показатели окружающей среды.
При астме физического напряжения приступы удушья возникают вследствие спазма бронхов и увеличения
общей активности и нагрузки – бег, спортивная или быстрая ходьба, занятие спортом (любой вид). Приступ возникает непосредственно при нагрузке или незадолго после нее. Астма физического напряжения больше присуща молодому поколению и обусловлена такими риск-факторами:
- вирусная инфекция;
- физическое перенапряжение;
- генетическая предрасположенность;
- курение;
- вдыхание сухого или недостаточно теплого воздуха.
ВАЖНО! У абсолютно здорового человека после нагрузки тоже может проявляться одышка и сужение бронхов, но данное состояние является кратковременным. Если же человеку поставлен диагноз бронхиальная астма и приступы возникают исключительно после физической нагрузки, то речь идет именно об астме физического усилия.
Симптоматика астмы физического усилия малочисленна. На начальном этапе заболевания одышка пропадает после получасового отдыха от нагрузки, а при запущенной болезни ликвидация приступов возможна только лекарственными препаратами, предназначенными для расширения бронхов. Проявляется данная форма заболевания следующими симптомами:
- пароксизмальный кашель;
- одышка;
- хрипящее дыхание и кашель;
- чувство нехватки воздуха.
Для диагностирования болезни при физической нагрузке врачи детально обследуют пациента. Основным способом выявления астмы физического напряжения является беговой тест, который представляет собой функционально-нагрузочные мероприятия. Организм больного может в любой момент отреагировать на нагрузку, а приступ зачастую сопровождается сильной одышкой, препятствующей дальнейшему выполнению упражнений.
Врачи считают одышку субъективным признаком чрезмерной нагрузки, поэтому для точной постановки диагноза сразу после ухудшения самочувствия больного исследуют функционирование внешнего дыхания. Для врача важными показателями являются объем форсированного выдоха, пиковая скорость выдоха и максимальное значение объемной скорости.
ВАЖНО! При диагностировании и опросе больного особое значение отводится выявлению связей между приступами и физической нагрузкой.
Кроме бегового теста, для диагностирования заболевания назначают анализ крови и мокроты, рентген легких, пикфлоуметрию и спирометрию.
Для ликвидации симптоматики заболевания необходимо систематически тренировать дыхательную систему. Врачи рекомендуют посещать бассейн, заниматься легкой гимнастикой или делать несложные спортивные упражнения. При этом наращивание нагрузки должно быть постепенным, а перегрузка организма категорически запрещена.
До начала введения тренировок нужно проконсультироваться с квалифицированным врачом и произвести лечебные мероприятия. Перед каждым занятием необходимо применять ингаляцию с бронхолитическими препаратами (Беротек, Сальбутамол и др.). Всего 1 вдох препарата значительно уменьшит нагрузку на бронхи и дыхательную систему в целом.
ВАЖНО! Лечение препаратами, которые предназначены для расширения бронхов, подлежит дозированию. Чтобы избежать кардиологических осложнений, следует использовать ингаляционные препараты не чаще 6 раз в сутки. Также стоит отметить, что лечение глюкокортикостероидными гормонами будет малоэффективным.
Кроме того, ингаляционные средства рекомендуют применять в холодные сезоны перед выходом на улицу. Когда на улице мороз, необходимо следить чтобы дыхание осуществлялось носом. Носовое дыхание предупредит расстройства дыхательной системы.
Профилактические мероприятия при астме физического усилия подразумевают систематическое выполнение специфических дыхательных упражнений – диафрагмальное дыхание и «выжимание лежа».
♦ Диафрагмальное дыхание. Лягте на спину, расслабьтесь и максимально втяните живот. Считая от 1 до 3, сделайте максимально возможный глубокий выдох. На счет 4 делайте глубокий вдох диафрагмой, выпячивая живот как можно больше. Максимально выпятив живот, необходимо быстро сократить мышцы пресса и глухо прокашляться. Данной упражнение восстанавливает проходимость бронхиальных путей. Его можно применять в комплексе с ходьбой или бегом.
♦ «Выжимание лежа». Лягте на спину. Держась руками за лодыжки, подтяните колени к груди, одновременно делая максимальный выдох. Затем верните тело в первоначальное положение. Вдох осуществляйте с максимальным выпячиванием живота и глухим кашлем. Назначение этого упражнения такое же, а делать его можно стоя, при этом левое и правое бедро подтягиваются к груди поочередно.
Чтобы не допустить острый приступ астмы физического напряжения, нужно регулярно осуществлять профилактические меры. В первую очередь данные меры подразумевают дозированное напряжение и контроль над собственной активностью.
Жить с астмой физического напряжения довольно легко, нужно лишь соблюдать ряд рекомендаций:
- Перед нагрузкой использовать ингалятор. Его всегда нужно носить с собой в спортзал. После активного напряжения организма не стоит сразу покидать спортзал, лучше посидеть спокойно и постепенно выйти из активного состояния.
- В холодные сезоны года и в периоды цветения растений очень важно защитить дыхательную систему, особенно аллергикам. Если вы простудились, то лучше избегать напряжения дыхательной системы – ходите более размеренно, и меньше напрягайте организм.
- Помните, что астма нагрузки не подразумевает отказ от занятий спортом. Своевременно выявив болезнь, осуществляется профилактическое лечение, цель которого укрепить иммунитет. При окрепшем иммунитете можно без опасений заниматься любым спортом, а о симптомах заболевания не вспоминать.
- Пациентам с астмой физического усилия нужно регулярно выполнять вышеописанные упражнения, а также активно тренировать дыхательную мускулатуру. Результативным будет посещение бассейна и надувание воздушных шаров.
- Для девушек лучше избегать посещения спортзалов и занятий спортом в целом за неделю до менструации и во время ее. Это обусловлено большей склонностью к астматическим приступам в данный период.
- Профилактика данного заболевания также подразумевает исключение утренних и поздних вечерних занятий. Это связано с тем, что в период 19:00-7:00 блуждающий нерв вагус увеличивает возможность бронхоспазма и самого приступа.
Если вы обнаружили у себя симптомы заболевания, то обязательно обратитесь к врачу. Правильное и своевременное диагностирование, комплекс терапевтических мероприятий, а также профилактические меры исключат патологии дыхательной системы и сделают любые усилия человека не критичными для организма.
источник
Ключевые слова: бронхиальная астма, астма физического напряжения, бронхоспазм, физическая дезадаптация, триггер, обструкция дыхательных путей, удушье, нагрузочный тест, спирография, метаболическая терапия, левокарнитин.
В последние десяти лети я отмечается значительный рост интереса специалистов к проблеме бронхиальной астмы и физической нагрузки. Это связано, с одной стороны, с созданием удобной модели для изучения обратимого бронхоспазма у больных, страдающих бронхиальной астмой, с другой стороны, с постоянно интригующей загадкой для специалистов в виде необоснованной легкости возникновения приступа и быстротой его обратного развития. Актуальность проблемы обусловлена и необходимостью создания рефрактерности больного к физической нагрузке. Наличие физической дезадаптации больного бронхиальной астмой — это один из основных психоэмоциональных стрессовых факторов, мешающих нормальному образу жизни пациента.
Особенно важной эта проблема становится у детей, для которых характерен подвижный образ жизни. Астма физического напряжения (Exerciseinduced asthma, EIA) довольно часто отмечается и у взрослых людей, когда они подвергаются сильной и длительной физической нагрузке. У взрослых, больных бронхиальной астмой, сформированная физическая интолерантность приводит к потере работоспособности и ранней инвалидизации.
Под астмой физического напряжения понимают острый, обычно произвольно проходящий бронхоспазм, наступающий во время физической нагрузки или непосредственно сразу после нее. По литературным данным, частота астмы напряжения варьирует от 30% до 90% в зависимости от применяемых критериев определения болезни и исследования [23, 29, 36]. Симптомы и обострения бронхиальной астмы провоцируются многочисленными триггерами, в том числе вирусными инфекциями, аллергенами, физической нагрузкой, табачным дымом и другими поллютантами. В одном из последних международных документов по бронхиальной астме у детей констатируется [38], что возраст и характерные триггеры могут быть использованы для выделения фенотипов заболевания (рис. 1).
Рис. 1. Определение фенотипа бронхиальной астмы (БА) у детей старше 2 лет
По мнению 44 международных экспертов из 20 стран, выделение отдельных фенотипов может быть целесообразным, поскольку бронхиальная астма у детей является гетерогенной. Будучи частью «синдрома астмы», фенотипы бронхиальной астмы не являются отдельными заболеваниями. Рекомендации, учитывающие различные фенотипы астмы, должны помочь оптимизировать тактику лечения и прогноз.
Использование самых современных иммунологических и инструментальных методов исследования позволяют однозначно придти к выводу, что физическая нагрузка является одним из важнейших неиммунологических и нефармакологических стимулов, которые приводят к развитию острого спазма дыхательных путей у больных с бронхиальной астмой. Астма физического усилия — это одно из проявлений гиперчувствительности дыхательных путей, а не особая форма астмы. По мнению ряда исследователей, понятие «бронхиальная астма физической нагрузки» подразумевает развитие постнагрузочного бронхоспазма у больных атопической бронхиальной астмой. Это мнение нашло отражение в материалах Консенсуса «Бронхиальная астма. Глобальная стратегия» (2008-2011) и «Бронхиальная астма у детей. Стратегия лечения и профилактика» (2006), в клинических материалах для педиатров «Аллергология и иммунология» под редакцией А. А. Баранова и Р. М. Хаитова (2011) [1-3].
Признаки EIA достаточно хорошо выявляются с помощью сбора анамнеза и объективного обследования во время проведения функциональных нагрузочных тестов.
После физической нагрузки (бег, тестирование на велоэргометре или степ-тесте) в течение 6 мин у части больных с бронхиальной астмой отмечается бронхоспазм, остро развившийся через 2, 5 или 10 мин. Наступившая обструкция дыхательных путей обычно ощущается пациентом как удушье и легко регистрируется с помощью функциональных тестов, отражающих скоростные изменения выдыхаемого потока воздуха — пиковая скорость выдоха (ПСВ), максимальная объемная скорость (МОС25, 50, 75), объем форсированного выдоха за 1 сек (ОФВ1) [16, 37]. В течение первых нескольких минут нагрузки отмечается фаза расширения бронхов, которая в конце нагрузочной пробы сменяется бронхоспазмом [36]. EIA страдают до 90% больных бронхиальной астмой и 40% пациентов с аллергическим ринитом; среди атлетов и в общей популяции распространенность колеблется от 6% до 13%. EIA часто остается не выявленной. Приблизительно 9% больных EIA не имеют никаких клинических признаков астмы или аллергии [9].
Большинство больных с тяжелой формой бронхиальной астмы уже через 3-4 мин нагрузки вынуждены прервать проведение пробы из-за быстро наступившего бронхоспазма. На протяжении последующих 30-60 мин бронхоспазм проходит. В этот период больной рефрактерен к физической нагрузке, и только после его окончания повторная нагрузка вновь приводит к развитию обратимого, но значительно менее выраженного бронхоспазма [17, 24].
Следует различать два часто используемых в литературе термина:
Снижение ОФВ1 по сравнению с донагрузочным более чем на 15% обычно указывает на наличие EIA. По данным ряда исследований, показатель ОФВ0,5 описывает бронхоконстрикцию лучше, чем ОФВ1, и лучше коррелирует со степенью выраженности клинических симптомов бронхиальной астмы. Снижение ОФВ0,5 на 13% по сравнению с донагрузочным значением является достоверным клиническим параметром наличия астмы физического напряжения [35].
Патогенез обратимой обструкции при астме физического усилия, несмотря на интенсивное изучение, остается не до конца уточненным [7, 9, 18].
Одним из основных механизмов является охлаждение слизистой дыхательных путей вследствие гипервентиляции, обусловленной физической нагрузкой (так называемая респираторная потеря тепла). Охлаждение дыхательных путей — это один из основных пусковых механизмов EIA, так как даже одна гипервентиляция без физической нагрузки, вызывающая снижение температуры слизистой, может привести к бронхоспазму [35, 37].
Высушивание слизистой оболочки дыхательных путей за счет респираторной потери воды приводит к повышению осмолярности на поверхности слизистой. Это, в свою очередь, ведет к дегрануляции тучных клеток и раздражению ирритантных рецепторов слизистой оболочки дыхательных путей [15, 25].
Продукты метаболизма арахидоновой кислоты имеют существенное значение в развитии EIA. Блокада лейкотриеновых рецепторов приводит к значительному уменьшению постнагрузочного бронхоспазма [16]. Физические усилия увеличивают продукцию лейкотриенов, в том числе лейкотриенов С4, D4 и E4, играющих значительную роль в формировании бронхоспазма. Даже у здоровых людей после значительной физической нагрузки происходит активация генов ALOX и ALOX5 AP, кодирующих 5-липоксигеназу (5-ЛО), 5-липоксигеназ-активирующий протеин (FLAP), p38 митоген-активируемую протеин-киназу (MAPK). Физическое усилие влияет на активность факторов транскрипции, таких как ядерный фактор каппа Б (NF-kB), активаторный протеин-1 (AP-1), на образование ряда цитокинов и хемокинов, участвующих в формировании аллергического воспаления [4].
Легочный сурфактант препятствует спадению узких дыхательных путей. Воспаление, сопровождающееся пропотеванием плазменных белков в просвет дыхательных путей, приводит к потере сурфактантом части этих свойств, особенно в условиях понижения температуры слизистой оболочки бронхов во время физических упражнений или в холодное время года у больных с EIA [14].
Для понимания механизма бронхоспазма, возникающего у больных с EIA, представляется интересным сообщение группы японских исследователей, изучавших состояние адрено-рецепторного аппарата клеток у больных с бронхиальной астмой. У больных с EIA имеет место несоответствие между концентрацией адреналина во время физической нагрузки и количеством рецепторов, способных воспринять этот медиатор [23].
Вполне вероятно, что патогенез EIA многофакторный и зависит, в первую очередь, от баланса гуморальных и нервных механизмов регуляции бронхотонуса.
Несмотря на имеющиеся противоречия, неуточненный патогенез заболевания, следует признать правомочность следующего суждения: у больных EIA астма возникла не вследствие физической нагрузки, и физическая нагрузка не является единственным провоцирующим фактором у этих пациентов. Реакция на физическую нагрузку есть проявление сформировавшейся гиперреактивности бронхов, присущей любой форме бронхиальной астмы.
Медикаментозные методы лечения EIA
Большое количество лекарств блокирует постнагрузочный бронхоспазм. Короткодействующие бета-2-агонисты обеспечивают защиту 80-95% больных EIA с незначительным побочным эффектом, М-холинолитики — 50-70%. Эти препараты долгие годы рассматривались как терапия первой линии. С созданием двух пролонгированных бронхолитических средств — сальметерола и формотерола — начался новый этап эффективного предотвращения постнагрузочного бронхоспазма. Ингаляция 50 мкг сальметерола защищает от EIA в течение 9 часов. Однако при продолжительном ежедневном приеме появляется тенденция к уменьшению эффективного времени защиты [9].
Хроническому аллергическому воспалению слизистой дыхательных путей придается ведущее значение в патогенезе EIA, однако данные об эффективности противовоспалительных препаратов у этой группы больных многочисленны, но противоречивы [21].
Назначение ингаляционных глюкокортикостероидов (ИКС) до нагрузки не предотвращает развитие удушья [19, 28, 29]. У 50% больных, получающих ингаляционные кортикостероиды с хорошо контролируемым эффектом лечения, сохраняются признаки EIA [21, 24]. У больных EIA 53% максимального профилактического эффекта будесонида было получено при назначении низких доз и 83% при назначении высоких доз. При EIA применение ИКС с профилактической целью требует назначения значительно больших доз, чем для осуществления контроля за заболеванием [29, 13]. У 59% больных, получающих будесонид и сальбутамол длительным курсом (22 мес), сохранились признаки EIA. Большие дозы ИКС могут контролировать бронхоспазм, вызываемый физической нагрузкой [13].
Заслуживают внимания сообщения об успешном использовании для предупреждения EIA ингибиторов или антагонистов лейкотриенов, влияющих на аллергическое воспаление слизистых дыхательных путей [8, 10].
Кромоглициевая кислота (Интал) эффективен у 70-87% больных с диагностированной EIA и имеет минимальный побочный эффект. Недокромил натрия (Тайлед) обеспечивает равнозначный защитный эффект у детей [20, 24]. Этот препарат предотвращает развитие бронхоспазма у части больных EIA. Причем протективный эффект сильнее при выраженном бронхоспазме [32]. Однако полученные в последнее время сведения о сравнительной с плацебо эффективности Интала ставят под сомнение целесообразность использования кромонов в лечении бронхиальной астмы.
Бронхоспастический эффект провокационного теста с физической нагрузкой не удалось выявить у 53% больных EIA, полу чавших Бета-каротин в суточной дозе 64 мг в сутки в течение 1 недели. Бета-каротин является активным антиоксидантным препаратом, что, по-видимому, объясняет этот эффект [26]. Аналогичный эффект был получен у 55% больных с EIA при назначении Ликопина, также относящегося к антиоксидантам, в дозе 30 мг в день в течение 1 недели, предшествующей провокационной пробе [27].
Возможности применения метаболиков (левокарнитина) у детей с бронхиальной астмой со сниженной толерантностью к физической нагрузке
Использование короткодействующих бета-2-агонистов и М-холинолитиков эффективно предотвращает формирование постнагрузочного бронхоспазма у большинства больных бронхиальной астмой. Однако использование медикаментозной защиты у больных бронхиальной астмой перед предполагаемой физической нагрузкой, иногда даже незначительной, не всегда оправдано, так как подчеркивает психосоциальную дезадаптацию пациента. Поэтому во всем мире продолжается активный поиск новых препаратов, обладающих профилактическим действием в отношении постнагрузочного бронхоспазма.
Достаточно перспективный путь в лечении и профилактике постнагрузочного бронхоспазма — это использование метаболиков. Медикаментозная коррекция метаболических нарушений может привести к формированию толерантности к физической нагрузке у больных бронхиальной астмой.
Левокарнитин является активным метаболиком и существенно влияет на биоэнергетические процессы. Играет жизненно важную роль в обеспечении физиологических функций организма и поддержании здоровья.
Любая физическая нагрузка выполняется с затратами энергии. Единственным источником энергии для мышечного сокращения служит аденозинтрифосфат (АТФ). Именно карнитин принимает непосредственное участие в катаболизме липидов, обеспечивая его начальные этапы — перенос длинноцепочечных жирных кислот в виде сложных эфиров из цитоплазмы через наружную и вну- треннюю митохондриальные мембраны в матрикс митохондрий.
Энергетические возможности организма являются одним из наиболее важных факторов, лимитирующих его физическую работоспособность.
Целью нашего исследования явилось изучение возможности использования левокарнитина (препарата Элькар ® ) для профилактики постнагрузочного бронхоспазма у детей с бронхиальной астмой.
Задачи исследования
- Провести анализ реакции дыхательной системы на физическую нагрузку у детей с бронхиальной астмой, получающих левокарнитин.
- Оценить состояние сердечнососудистой системы у детей с бронхиальной астмой, имеющих постнагрузочный бронхоспазм и получающих левокарнитин.
- Оценить физическую работоспособность детей с бронхиальной астмой, получающих левокарнитин.
Материалы и методы.
Обследован 61 ребенок в возрасте от 6 до 18 лет, страдающий бронхиальной астмой. Основная группа — дети с бронхиальной астмой (n = 39), имеющие подтвержденный постнагрузочный бронхоспазм и получающие левокарнитин (Элькар ® ) ежедневно в течение 2 месяцев в дозах, рекомендованных производителем (по 200-300 мг 2-3 раза/сут, суточная доза — 400-900 мг). Контрольная группа (n = 22) левокарнитин не получала. Наличие постнагрузочного бронхоспазма было верифицировано с помощью стандартного нагрузочного теста.
Нагрузочный тест.
Нагрузочная проба была проведена на велоэргометре, степ-тесте или тредмиле. Проба двухступенчатая с мощностью нагрузки 1-1,5 и 2-2,5 Вт/кг до выявления пороговой реакции. Время проведения пробы — 6 минут. Частота вращения педалей на велоэргометре — 60 об./мин. Проба проводилась с одетым носовым зажимом. До пробы у больного регистрировали ЭКГ и проводили спирографическое исследование. Непосредственно перед исследованием осуществляли подсчет пульса, измерение АД, пикфлоуметрию. В дальнейшем подсчет пульса проводился на 3-й минуте от начала проведения пробы и через 5 минут после ее окончания. АД измеряли сразу и через 5 минут после окончания пробы. Выявление нарушения бронхиальной проходимости регистрировалось с помощью пикфлуометра (ПСВ) и контролировалось аускультативно и с помощью спирограммы.
Нагрузочная проба считалась положительной при появлении клинически выявленного бронхоспазма (ослабление дыхания), сухих свистящих хрипов и/или снижении показателей ПСВ через 5 минут от окончания тренировки на 15% и более по данным пикфлоуметрии и/или других «скоростных» показателей спирографии (ОФВ1, МОС25, 50, 75).
Физическая работоспособность (Physical Work Capacity, РWС) определена расчетным методом с помощью модифицированной формулы, предложенной В. Л. Карпманом (1969) [5]:
PWC170 = N нагрузки * (170 — СС покоя)/ЧСС при 2-й нагрузке ЧСС покоя (кг * м/мин)
Особенности реакции гемодинамики на нагрузку определяли по следующим показателям:
Использовались следующие функциональные методики:
- спирография с анализом кривой поток-объем (до и после окончания курса лечения левокарнитином);
- дыхательное мониторирование [4];
- электрокардиографическое исследование;
- нагрузочные пробы с функциональным контролем показателей дыхательной и сердечно-сосудистой систем проведены у обследованных детей до начала лечения левокарнитином (препаратом Элькар ® ) и после окончания 2-месячного курса лечения.
Результаты исследования
Представлены результаты обследования и лечения 61 ребенка с бронхиальной астмой. Дети в возрасте до 7 лет составляли 1,6%, от 7 до 10 лет — 24,6% и старше 10 лет — 73,8%. Соотношение мальчиков и девочек — 2,8:1. У 78,7% больных выявлена бытовая сенсибилизация, у 21,3% — сочетание бытовой и пыльцевой аллергии. Больные с легким и среднетяжелым течением составили 80,3%. Связь приступов удушья с физической нагрузкой отмечалась у 63,9% детей, с резкими запахами — у 37,7%, с переменой погоды — у 41%. Проявления пищевой аллергии наблюдались у 36,1% больных. Средний возраст формирования бронхиальной астмы составил 8 лет 2 месяца, средняя продолжительность заболевания на момент обследования — 7 лет 4 месяца. Больные получали базисную терапию ингаляционными глюкокортикостероидами в дозе от 200 до 800 мкг по беклометазону.
В табл. 1 представлены данные о формировании толерантности к физической нагрузке у детей с бронхиальной астмой в процессе лечения левокарнитином (препаратом Элькар ® ). У 15,3% больных основной группы до лечения отмечена положительная реакция на нагрузку 1,0 Вт/кг, что свидетельствовало о крайней степени дезадаптации к физической нагрузке и высокой степени гиперреактивности бронхов. У 56,4% тест оказался положительным на нагрузку 1,5 Вт/кг и у 28,3% — на 2,0 Вт/кг. Вполне сопоставимые результаты были в контрольной группе: у 18,2% больных отмечена положительная реакция уже на нагрузку 1,0 Вт/кг, у 68,2% — на нагрузку 1,5 Вт/кг и у 13,6% нагрузка в 2,0 Вт/кг вызывала бронхоспазм (табл. 1).
| Мощность физической нагрузки | Основная группа | Контрольная группа | Исходное состояние | Через 2 месяца приема Элькара ® | Исходное состояние | Через 2 месяца без приема Элькара ® | ||
| Число больных | % | Чел. | % | Чел. | % | Чел. | % | Чел. |
| 1,0 Вт/кг | 15,3 | 6 | 18,2 | 4 | 13,6 | 3 | ||
| 1,5 Вт/кг | 56,4 | 22 | 23,1 | 9 | 68,2 | 15 | 68,2 | 15 |
| 2,0 Вт/кг | 28,3 | 11 | 58,9 | 23 | 13,6 | 3 | 18,2 | 4 |
| 2,5 Вт/кг | — | — | 17,9 | 7 | ||||
После окончания 2-месячного курса левокарнитина толерантность у больных достоверно возросла (р 0,05
Р3-4 > 0,05
Через 2 месяца приема левокарнитина (препарата Элькар ® ) показатель PWC в основной группе повысился до 74,8% от максима льной нагрузки. Однако достигнутый уровень физической работоспособности остался еще не удовлетворительным. Повышение работоспособности больных бронхиальной астмой, другими словами, социа льная а даптаци я пациентов к физической нагрузке — важнейшая цель проводимой комплексной терапии.
У здоровых людей (лиц, не страдающих бронхиальной астмой) проведение нагрузочного теста приводит сразу после окончания теста к повышению значение ПСВ и через 5 минут этот показатель остается выше исходного значения. У больных бронхиальной астмой с непереносимостью физической нагрузки в результате нагрузочного теста сразу после нагрузки происходит либо снижение показателей ПСВ, либо их незначительное повышение, но не более чем на 5% от исходного уровня. Через 5 минут после окончания теста происходит существенное падение значений ПСВ, как правило, более чем на 15-20%.
В обследуемой нами группе больных, не получающих левокарнитин, показатели динамики ПСВ изменились схожим образом. Сразу после нагрузки ΔПСВ выросла в среднем на 5,6%, а через 5 минут значение ПСВ снизилось на 18,9% (рис. 2).
Рис. 2. Динамика изменения ПСВ во время нагрузочного теста у больных бронхиальной астмой
У больных, получавших в течение 2 месяцев левокарнитин (Элькар ® ), реакция на нагрузку кардинально изменилась. Сразу после нагрузки прирост ПСВ составил в среднем 8,2% (р ® )
| Показатель | Основная группа | Контрольная группа | Достоверность | Исходное состояние | Через 2 месяца приема Элькара ® | Исходное состояние | Через 2 месяца без приема Элькара ® |
| ЖЕЛ | 88,10 ± 1,82 | 91,96 ± 3,35 | 89,23 ± 2,09 | 90,45 ± 3,10 | P>0,05 |
| ОФВ1 | 90,31 ± 2,88 | 90,31 ± 2,72 | 90,42 ± 3,21 | 90,48 ± 3,70 | |
| Тест Тиффно | 111,0 ± 3,40 | 111,2 ± 3,13 | 106,34 ± 2,45 | 114,56 ± 3,71 | |
| МОС25 | 100,23 ± 3,10 | 105,88 ± 4,15 | 106,61 ± 2,16 | 103,72 ± 3,18 | |
| МОС50 | 110,39 ± 4,21 | 110,46 ± 5,40 | 110,8 ± 3,47 | 111,7 ± 4,54 | |
| МОС75 | 112,5 ± 5,70 | 114,65 ± 7,34 | 112,05 ± 5,49 | 110,05 ± 5,16 | |
Изменение показателей функции внешнего дыхания у больных, находящихся в периоде ремиссии бронхиальной астмы, не достигло уровня достоверности и не зависело от приема левокарнитина. Как представлено в табл. 4, изучение динамики показателей суточного ритма бронхов также не позволило выявить связь между приемом левокарнитина и изменением среднесуточной проходимости бронхов (СПБ) и среднесуточной лабильности бронхов (СЛБ).
Таблица 4 Динамика показателей суточного ритма проходимости и лабильности бронхов у больных бронхиальной астмой в зависимости от выбранной схемы лечения
| Группы | Основная группа | Контрольная группа | ||
| Показатель | СПБ% | СЛБ | СПБ% | СЛБ |
| До лечения | 96,21 ± 1,56 | 11,75 ± 1,41 | 99,25 ± 1,87 | 13,86 ± 1,17 |
| После лечения | 99,5 ± 1,91 | 7,5 ± 1,01 | 103,4 ± 1,17 | 9,07 ± 0,77 |
| Достоверность | p > 0,05 | p > 0,05 | p > 0,05 | p > 0,05 |
Для выяснения влияния приема левокарнитина на формирование толерантности к физической нагрузке и реакции сердечно-сосудистой системы на нагрузочный тест дополнительно была обследована контрольная группа детей (n = 16), не имеющих патологии органов дыхания и заболевания сердца и сосудов.
Характеристика гемодинамических показателей свидетельствует о неадекватной реакции сердечно-сосудистой системы на физическую нагрузку у больных бронхиальной астмой. Особенности реакции гемодинамики на нагрузку до лечения, оцениваемые по индексу хронотропного резерва, заключались в более низких значениях этого показателя. Возможно, это связано с использованием более низких нагрузок у детей с бронхиальной астмой по сравнению с группой здоровых детей (табл. 5).
Таблица 5 Характеристика гемодинамических показателей у больных бронхиальной астмой при проведении нагрузочного теста
| Показатель | Больные бронхиальной астмой (левокарнитин +) | Больные бронхиальной астмой (левокарнитин -) | Контрольная группа | Достоверность | До лечения | После лечения |
| № группы | 1 | 2 | 3 | 4 | |
| Число больных | 39 | 22 | 16 | ||
| ИХРисх | 0,65 ± 0,04 | 0,71 ± 0,05 | 0,61 ± 0,07 | 0,78 ± 0,06 | P1-2 0,05 |
У здоровых детей при физической нагрузке происходит ускорение кровотока, снижение периферического сопротивления, пропорциональное повышение САД из-за увеличенного сердечного выброса при, как правило, неизмененном ДАД. Больные бронхиальной астмой реагировали на физическую нагрузку неадекватно более высоким подъемом САД, значительным колебанием ДАД. Увеличение минутного объема кровообращения обеспечивалось главным образом не ЧСС, а неадекватным нагрузке приростом ударного объема, что отмечается у здоровых детей только в начальной фазе работы малой и средней интенсивности. Такую работу сердца в условиях физической нагрузки следует расценить как неэкономичную, приводящую в дальнейшем к истощению миокарда.
Использование левокарнитина существенно повлияло на гемодинамические показатели у детей с бронхиальной астмой (рис. 3).
Рис. 3. Характеристика некоторых гемодинамических показателей у больных бронхиальной астмой, получавших левокарнитин (Элькар ® )
После проведения 2-месячного курса левокарнитина (препарат Элькар ® ) у больных с нарушенной адаптацией к физической нагрузке отмечалось достоверное повышение ИХР и снижение ИИР, а также индексов, отражающих прирост систолического и диастолического АД (ΔСАД/ΔЧСС и ΔДАД/ΔЧСС). Данную реакцию кардиореспираторной системы можно рассматривать как более адекватную с тенденцией к нормальному ответу на физическую нагрузку. Использование левокарнитина существенно не повлияло на состояние вегетативной нервной системы, так как индекс Кердо достоверно не менялся после приема препарата (рис. 4).
Рис. 4. Динамика изменения индекса Кердо (ИК) и индекса эффективной работы сердца (ИЭРС) у больных бронхиальной астмой, получавших левокарнитин
В целом при возросшей физической работоспособности реакция сердечно- сосудистой системы после курса приема левокарнитина (препарата Элькар ® ) стала более адекватной и эффективной.
- Использование левокарнитина (препарата Элькар ® ) приводит к формированию толерантности к физической нагрузке у детей с бронхиальной астмой. После окончания 2-месячного курса левокарнитина больные бронхиальной астмой начинают переносить пороговые значения физической нагрузки. Почти у 18% больных формируется переносимость нагрузки в 2,5 Вт/кг, что соответствует нагрузке, возникающей при беге «трусцой».
- Левокарнитин (Элькар®) существенно повышает общую физическую работоспособность у больных бронхиальной астмой, хотя и составляет 74,8% от максимальной по тесту PWC170.
- Прием левокарнитина существенно не меняет показатели функции внешнего дыхания. Основные «скоростные» показатели кривой поток-объем (ОФВ1, ПСВ, МОС25, 50, 75) не изменились после курса приема левокарнитина. Отсутствует существенное влияние приема левокарнитина на суточную периодику колебания просвета бронхов. Показатели дыхательного мониторирования достоверно не изменились.
- Прием левокарнитина (препарата Элькар ® ) оказывает значительное влияние на состояние сердечно-сосудистой системы. Динамика основных показателей реакции сердечно-сосудистой системы на нагрузочный тест свидетельствует о более адекватном ответе. Повышение ИХР и ИЭРС, снижение индексов ИИР, ΔСАД/ΔЧСС и ΔДАД/ΔЧСС отражают положительную перестройку гемодинамики у больных бронхиальной астмой и нарушенной адаптацией к физическим нагрузкам.
- Для профилактики постнагрузочного бронхоспазма у детей с бронхиальной астмой рекомендуется использование левокарнитина (препарата Элькар ® ) наряду с другими медикаментозными средствами.
источник