Вследствие того, что бронхиальная астма характеризуется гиперреактивностью бронхов, пациенты в той или иной степени страдают от периодически возникающих удушливых приступов или довольно долгого кашля. Этот недуг также можно описать как заболевание с тремя постоянными – удушье, кашель и одышка.
Краткое содержание статьи
- Экзогенная. Эта форма заболевания проявляется под влиянием внешних причин: пыль, растительная пыльца, грибковые споры или плесень, шерсть животных и прочие аллергены. К ней относят неифекционно-аллергическую астму, которая зачастую сопряжена с аллергической симптоматикой.
- Эндогенная. Толчком для развития подобной астмы является активизация провокационных причин, которые находятся внутри организма. Это могут быть чрезмерные физические или эмоциональные нагрузки, холод или бактериальные антигены. К этой форме относят бронхиальную астму физической нагрузки, профессиональную бронхиальную астму, «аспириновую», психогенную и прочие.
♦ Смешанная. Эта разновидность является совмещением первого и второго вида болезни.
В медицинской практике эндогенную разновидность болезни принято связывать с нарушениями управления бронхиальным дыхательным трактом со стороны автономной нервной системы. А все из-за того, что при этом виде недуга наблюдается развитие неизвестных аномалий со стороны иммунной системы.
При изучении данной разновидности болезни специалисты особое значение отводят изменениям погодных условий. Снижение атмосферного давления влечет за собой ухудшение легочного газообмена. Кроме того, анализируя факторы-провокаторы заболевания, пришли к выводу, что на легочный газообмен также отказывает влияние объем положительных и отрицательных ионов, который находится в атмосфере при конкретном случае обострения болезни.
Подобная разновидность болезни в большинстве случаев развивается у больных, перешагнувших возрастной порог 30-40 лет и абсолютно не связана с наследственностью. Выявление внешних аллергенов при этой форме заболевания невозможно и даже анализ кожных проб с аллергенами дает отрицательный результат.
Если сравнивать процесс лечения эндогенной и экзогенной бронхиальной астмы, то можно отследить закономерность, что для первой формы недуга результативность приема лекарственных препаратов намного ниже, а добиться периода ремиссии намного сложней. Поэтому считают, что при влиянии внутренних причин для болезни свойственно постоянное течение с неблагоприятным прогнозом.
К этой форме относят «аспириновую» бронхиальную астму, тяжелый удушливый приступ которой проявляется после приема нестероидных противовоспалительных лекарственных средств (в том числе и аспирин).
Обострение этой формы недуга может происходить по двум сценариям:
- обострение проявляется внезапно и сопровождается сильной одышкой, приступом удушья или мучительным кашлем;
- удушливый приступ отсутствует, но на протяжении 2-3 суток больной ощущает затрудненное дыхание и одышку при несильной физической активности или даже в спокойном состоянии.
При втором варианте обострения дозировки назначенных препаратов увеличиваются, а использование ингалятора учащается.
ВАЖНО! Механизм развития астмы с внутренними причинами возникновения на сегодняшний день плохо изучен. Соответственно лечение является очень специфическим и носит сугубо индивидуальный характер.
На развитие и течение заболевания оказывают влияние 5 основных факторов:
- Погодные условия. Этот критерий довольно резко проявляет себя при бронхиальной астме физической нагрузки, когда при вдохе довольно прохладного воздуха и повышенной легочной вентиляции возникает переохлаждение бронхов, что также дополнительно возбуждает специфические температурные рецепторы тракта дыхательной системы.
- Вирусы и инфекции. Наличие вирусов и различных инфекций в верхних дыхательных путях приводит к усилению реактивности бронхов и обострению заболевания. Ведь вирусы и инфекции повышают проницаемость дыхательных путей по средствам поражения эпителиальных клеток слизистой.
- Индивидуальная непереносимость. Речь идет об «аспириновом» типе болезни, который проявляется как реакция организма на ацетилсалициловую кислоту и пищевые красители желтого цвета. Кроме того, эта разновидность недуга сложнее протекает у людей с полипами носовой полости.
- Сфера работы больного. Если говорить о профессиональных наклонностях, то опасности развития болезни в большей степени подвержены люди, работа которых связана с солями металлов, химическими веществами и различного рода пылью (строительная, древесная и пыльцевая).
- Экология региона проживания. Бронхиальная астма, которая развивается при загрязненной экологии, за последние годы встречается все чаще.
Для экзогенной и эндогенной бронхиальной астмы особую роль играет сезон, ведь пациенты резко проявляют реакцию на значительные температурные скачки, а также изменения атмосферного давления.
Если в бронхи попадает инфекция различного происхождения, организм запускает иммунный механизм борьбы с ним. Встречная реакция организма – это выброс специфического биологически-активного вещества, что приводит к активации клеток слизистой оболочки бронхов. При этом в самих бронхах происходят как структурные, как и функциональные преобразования: слизистую оболочку можно охарактеризовать как отечную, а гладкую мускулатуру бронхов как приближенную к постоянному спазматическому состоянию.
Инфекционно-зависимая форма заболевания в большей степени присуща детям, которые склонны к постоянным инфекционным недугам верхних дыхательных путей. В этом случае эндогенный астматический бронхит нужно рассматривать как хронический бронхит с астматической составляющей.
Фактором-провокатором инфекционно-зависимой эндогенной бронхиальной астмы может быть табачный дым, который несет особую опасность при внутренних причинах развития болезни, как с обратимой, так и с необратимой обструкцией дыхательного тракта.
Приступы удушья при «аспириновом» типе возникают вследствие совместного приема аспирина и других лекарственных средств. Спровоцировать удушье также может прием ибупрофена и прочих нестероидных лекарств, а также употребление в пищу большого количества желтого красителя.
ВАЖНО! «Аспириновая» бронхиальная астма, как и физического усилия, больше присуща детям и подросткам, что связывают с некоторой беспечностью родителей относительно приема лекарственных средств и пищевых привычек ребенка.
Существует множество классификаций бронхиальной астмы. В силу этого поставить правильный диагноз и назначить корректное лечение отдельному пациенту – это довольно не простая задача. Особенно если речь идет об эндогенном происхождении заболевания. Однако своевременное обращение к квалифицированному специалисту не только облегчит состояние больного в короткие сроки, но и улучшит общий прогноз болезни.
источник
Эндогенная астма – это воспалительное заболевание дыхательных путей, которое вызвано реакцией организма на различные раздражители. В случае если причиной заболевания стали факторы, не связанные с воздействием аллергенов из внешней среды, у больного диагностируется эндогенная форма астмы.
К диагностике и лечению данной патологии необходимо относиться предельно внимательно, так как заболевание прогрессирует со временем. Во многих случаях болезнь развивается у женщин в возрасте от 30 до 40 лет, у мужчин эндогенная бронхиальная астма встречается значительно реже.
Экзогенная астма, которая также называется аллергической, или атопической, формой заболевания дыхательной системы, развивается на фоне реакции организма на различные аллергены, находящиеся во внешней среде.
Данная разновидность патологии встречается нередко и чаще всего у представительниц прекрасного пола в возрасте старше 35-40 лет.
Эндогенная форма бронхиальной астмы в большинстве случаев развивается стремительными темпами и не имеет никакой связи с наследственными факторами и аллергией – это значительно затрудняет диагностику заболевания и делает ее лечение менее эффективным.
Эндогенная форма бронхиальной астмы чаще всего возникает под воздействием следующих факторов:
- сильное переохлаждение организма;
- развитие гастроэзофагеального рефлюкса – то есть патологии, при которой содержимое желудка попадает в полость пищевода;
- чрезмерные физические нагрузки;
- нарушения гормонального фона;
- заболевания дыхательной системы инфекционного характера;
- период беременности;
- различные заболевания эндокринной системы;
- воспалительные поражения бронхов;
- сильные нервные потрясения и стрессы.
В некоторых случаях причины развития эндогенной бронхиальной астмы связаны с приемом некоторых лекарственных препаратов, например, содержащих ацетилсалициловую кислоту.
В таких ситуациях медикаментозное средство выступает в качестве агрессивного вещества, провоцирующего проблемы в функционировании дыхательной системы.
Такое же негативное воздействие на состояние дыхательной системы оказывают вредные условия труда на производстве, неблагоприятная экологическая обстановка.
Кроме того, в группу риска попадают люди, чья профессиональная деятельность связана с длительным кислородным голоданием – водолазы, летчики.
Неатопическая бронхиальная астма по своим проявлениям может напоминать обычное простудное заболевание, поэтому многие пациенты просто не обращают внимания на симптомы патологии.
В зависимости от тяжести течения заболевания выделяются следующие степени эндогенной бронхиальной астмы:
- Первая – сопровождается приступами одышки и кашля, которые беспокоят больного не чаще, чем 1-2 раза в месяц, также называется интермиттирующей.
- Вторая – персистирующее течение бронхиальной астмы легкой степени. Характеризуется приступами удушья, возникающими 2-3 раза на протяжении месяца.
- Третья – патология средней тяжести, при которой у пациента наблюдаются астматические приступы несколько раз в неделю, нарушающие нормальный ритм жизни.
- Четвертая – считается наиболее сложной в лечении и тяжелой, сопровождается регулярными приступами удушья, интенсивным кашлем, а также постоянной бессонницей и дискомфортом.
Также выделяется такое понятие, как астматический статус – это патологическое состояние, при котором астматический приступ продолжается на протяжении длительного времени и не снимается при помощи обычных лекарственных препаратов.
Данное состояние сопровождается интенсивным отеком бронхов, а также их закупоркой густым слизистым секретом. Как результат, может возникнуть остановка дыхания, которая угрожает не только здоровью, но и жизни человека.
Экзогенная бронхиальная астма развивается на фоне негативного воздействия аллергических факторов – пыли, дыма, плесени, загрязненного воздуха, шерсти животных, растительной пыльцы, косметических или парфюмерных продуктов. Вызвать аллергию может употребление некоторых продуктов питания – шоколада, апельсинов и др.
Эндогенная бронхиальная астма, в отличие от экзогенной формы, хуже поддается лечению, а ее последствия более тяжелые и опасные для жизни человека. Она развивается под воздействием внутренних факторов.
- сухой непродуктивный кашель с отсутствием мокроты или ее минимальным количеством;
- затрудненное дыхание, удушье;
- частое сердцебиение, усиленная одышка;
- тяжесть в области грудной клетки, ощущение нехватки воздуха;
- посинение кожных покровов около носа и губ, которое возникает на фоне кислородного голодания.
При бронхиальной обструкции у больного человека наблюдаются трудности при дыхании, сухой кашель, ухудшение общего самочувствия, а также нарушения сна.
Пациенты часто жалуются на слабость, вялость, частые головные боли и головокружения.
При эндогенной бронхиальной астме необходимо незамедлительно обратиться за врачебной помощью, так как без своевременного и правильно подобранного лечения заболевание может привести к серьезным последствиям для организма человека.
Наиболее эффективные и информативные методы диагностики:
- Общий и биохимический анализ крови, а также анализ мочи.
- Рентгенография.
- Флюорография.
- Реакция кожных проб для выявления возможных аллергенов.
- Лабораторное исследование мокроты, полученной во время приступа кашля.
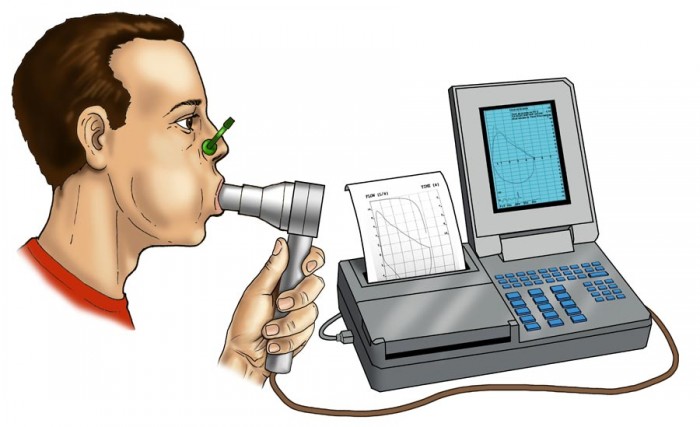
- Спирография.
Для уточнения диагноза врач может дополнительно назначить специальную пробу с аспирином, которая поможет исключить аллергическую реакцию на лекарственные препараты.
Для лечения эндогенной бронхиальной астмы рекомендуется сразу же после проявления первых симптомов заболевания обратиться к врачу. Лечение астмы зависит от таких факторов, как частота и степень тяжести аллергических приступов, а также их продолжительность.
Симптомы и лечение эндогенной бронхиальной астмы зависят от ее причин. Чаще всего применяется комплексный подход, включающий применение лекарственных препаратов, методов физиотерапии, а также специальных лечебных упражнений.
Медикаментозное лечение подразумевает назначение кортикостероидов, лекарственных препаратов с противовоспалительным действием, бета2-агонистов, прием медикаментозных средств, действие которых направлено на устранение отечности и улучшение бронхиальной проводимости. Одними из наиболее эффективных считаются препараты, содержащие теофиллин, фенотерол, сальбутамол, дексаметазон.
В случаях, когда приступы удушья при эндогенной бронхиальной астме вызваны гормональными нарушениями, применяются различные гормональные медикаменты. С целью купирования астматических приступов используются лекарства в форме ингаляторов.
Регулярные сеансы лечебной физкультуры и точечного массажа помогают нормализовать выработку бронхиального секрета и облегчить приступы кашля. Положительный результат можно получить от иглорефлексотерапии, регулярного выполнения упражнений дыхательной гимнастики.
В процессе терапии эндогенной бронхиальной астмы чрезвычайно сложно достичь ремиссии, так как в большинстве случаев у пациента наблюдается только облегчение проявлений болезни. В наиболее тяжелых ситуациях, когда медикаментозная терапия не приносит ожидаемых результатов, пациенту рекомендуется провести специальную манипуляцию, в процессе которой врач удаляет густой слизистый секрет, скопившийся в полости легких и бронхиального дерева.
Санаторно-курортное лечение – пациент проходит курс терапии в специализированном лечебном учреждении, где ему предлагается спектр целебных процедур, направленных на облегчение симптомов эндогенной бронхиальной астмы. Кроме того, отдых в специализированных санаториях является эффективным методом профилактики обострений заболеваний дыхательной системы.
Для того чтобы не допустить развития такого заболевания, как эндогенная бронхиальная астма, необходимо выполнять несколько важных правил.
Основные способы профилактики болезни:
- делать лечебную гимнастику;
- составить правильный рацион, в котором отсутствуют продукты, провоцирующие развитие аллергических реакций;
- отказаться от вредных привычек – курения и употребления алкогольных напитков;
- систематически выполнять специальные дыхательные упражнения;
- ежедневно совершать пешие прогулки на свежем воздухе;
- избегать эмоциональных потрясений и стрессов.
Для наблюдения за развитием заболевания пациент должен как минимум раз в 6 месяцев проходить врачебный осмотр и сдавать необходимые анализы. Это поможет контролировать течение эндогенной бронхиальной астмы и предупредить возникновение тяжелых осложнений.
источник
Бронхиальная эндогенная астма развивается на фоне заболеваний, неблагоприятной окружающей среды и прочих факторов, провоцирующих усиление чувствительности бронхов. При первых признаках удушья пациенту следует обратиться к врачу, поскольку последствия болезни могут быть очень опасными.
Патогенез эндогенной формы астмы основывается на множестве факторов, которые в основном являются внутренними:
- Нарушения в функционировании эндокринной системы. Они провоцируются патологиями желез внутренней секреции, употреблением гормональных средств, не согласованных с врачом.
- Заболевания органов дыхания, перешедшие в хроническую форму.

Кроме этого, на возникновение эндогенной формы бронхиальной астмы могут влиять внешние факторы. Больше значение на здоровье респираторной системы оказывает воздух. При резком изменении температуры начинается спазм стенок бронхов, из-за чего у человека возникает удушье. Также загрязненный воздух, весенне-летнее цветение растений и деревьев, запыленность помещений раздражает слизистые органов дыхания, приводя к повышенной чувствительности бронхов.
Индивидуальная непереносимость салицилатов часто становится причиной эндогенной астмы, поэтому необходимо внимательно читать инструкцию по применению растительных болеутоляющих.

К симптоматике астмы также относят боль и сдавливание грудной клетки, свистящее затрудненное дыхание и кашель. Нужно отметить, что эти проявления часто возникают после занятий спортом, во время сна и при вдыхании сильных раздражителей.
Обследование пациента для выявления причины и тяжести бронхиальной эндогенной астмы необходимо, чтобы назначить адекватное лечение.
Сначала врач проводит визуальный осмотр больного, прослушивает легкие, опрашивает и составляет клиническую картину заболевания. После этого он дает направление на лабораторные исследования: анализ крови и мочи, бактериальный посев мокроты.
Важными методами обследования являются флюорография и рентгеновский снимок грудной клетки, позволяющие найти воспаленные области в других органах дыхания и определить степень распространенности патологии.
Даже при неаллергической форме астмы необходимо знать собственный список раздражителей. Для этого следует пройти специальный аллерготест.
Выбор варианта лечения зависит от причины развития астмы и течения заболевания. Главным способом терапии является применение медикаментозных средств, нередко пациенту назначают физиотерапию.
Народная медицина лишь дополняет основную. Ее цель – облегчение симптомов. При астме нужно обращать внимание на потенциальную аллергию к лекарственным травам.
При бронхиальной астме может быть назначена операция. Однако это крайний метод, и используется он только в тяжелых случаях.
Лекарства для лечения заболевания делят на:
- муколитики: для разжижения вязкой мокроты;
- бронхолитики: для снятия спазмов;
- кортикостероиды: для регуляции внутренних процессов и уменьшения воспаления.
Если астма вызвана деятельностью микроорганизмов, необходимо применение антибактериальных, противовирусных или противогрибковых средств. Для определения конкретного вида патогена и его устойчивости к активным веществам применяется бакпосев мокроты.
Среди домашних средств лечения особенно выделяют лекарства от кашля. При астме этот синдром может быть неконтролируемым и приступообразным, что мешает человеку работать и отдыхать. Теплое молоко с медом – «классическое» средство от кашлевого рефлекса, снимающее спазмы бронхов. Иногда к нему добавляют животный жир или сливочное масло.
Отвары и настои из целебных трав помогают облегчить боль и уничтожить патогенные микроорганизмы. Для приготовления чая и раствора для ингаляций используют шалфей, ромашку, багульник, тысячелистник, мяту.
Проводить ингаляции можно над кастрюлей, накрывшись полотенцем, однако лучший эффект процедура дает при использовании небулайзера. Прибор доставляет полезные вещества вместе с частицами пара прямо до воспаленной области слизистой бронхов. В качестве раствора используют не только отвары из растений, но и аптечные средства: Эфедрин, Димедрол, Атропин, Эуфиллин, Беродуал. Точную дозировку каждого препарата необходимо обсуждать с врачом, так как ее превышение может негативно сказаться на здоровье.
Применение лекарств для лечения эндогенной астмы менее эффективно, чем для терапии экзогенной формы. Болезнь сложно поддается лечению, поскольку удушье может развиться даже после принятия таблетки Аспирина.
Обострение астмы имеет два пути развития:
- внезапное усиление одышки, кашля и появление удушья;
- дыхание затрудняется на 2–3 дня, но сильного удушья не наблюдается.
Пациенту необходимо проконсультироваться с врачом насчет стратегии лечения астмы обеих видов. Если больной выполняет предписания врача и контролирует свой образ жизни, ремиссия может наступить быстро. Важно не заниматься самолечением, чтобы не мучиться от осложнений астмы.
В качестве мер по недопущению астмы выделяют следующие рекомендации:

- ведение здорового образа жизни;
- исключение вредных привычек, в особенности курение;
- закаливание;
- регулярное занятие физкультурой или спортом.
Также необходимо соблюдать гигиену помещения и не допускать его запыленности. В спальне лучше не ставить много цветущих растений, так как их пыльца может спровоцировать приступ удушья.
Правильное питание играет большую роль в регуляции внутренних процессов, поэтому не стоит злоупотреблять жирной и чрезмерно соленой или острой пищей, алкоголем и сладкими газированными напитками. Рекомендуется кушать больше овощей и фруктов, пить достаточно воды, а зимой и весной принимать дополнительные витаминные комплексы.
Если игнорировать бронхиальную астму, у пациента увеличивается риск осложнений. На средней или тяжелой степени тяжести вероятно развитие эмфиземы легких, хронизации воспаления, развития «легочного сердца», когда правые отделы мышцы увеличиваются. Также астма может спровоцировать рак горла или легкого.
Несмотря на сложное лечение эндогенной астмы, ее проявления возможно свести к нулю при своевременной и адекватной терапии. Важно не заниматься самолечением, а посетить врача, чтобы пройти обследование и получить список необходимых препаратов. Необходимо в точности следовать советам специалиста, так как отклонения от курса могут испортить результат терапии.
источник
Неконтролируемая бронхиальная астма, которая характеризуется возникновением приступов удушья, свистящим кашлем и сильной одышкой, как правило, сопровождается ограничением повседневной активности пациента и требует обязательного лечения.
В том случае, когда это состояние остается без изменений даже на фоне проводимого лечения, его классифицируют, как обострение бронхиальной астмы. В соответствии с этим диагнозом при первых проявлениях неконтролируемого заболевания необходимо увеличение дозировки лекарственных препаратов для предупреждения астматического приступа.
Бронхиальная астма характеризуется хроническим течением, что требует обязательного контроля развития симптоматики, которая зависит от индивидуальных особенностей организма и тяжести заболевания.
Астма неконтролируемой, средней и тяжелой степени оценивается по выраженности симптоматики в ночное и дневное время. Кроме того, учитывается потребность в бронхолитиках для лечения острого приступа и возможности заболевания повлиять на активность пациента.
В классификации астмы по уровню контроля можно выделить следующие формы:
К определению уровня контроля необходимо отнестись со всей ответственностью, так как многие астматики не в состоянии самостоятельно оценить степень тяжести заболевания, в результате чего переоценивают возможные результаты лечения.
Кроме того, недостаточно контролируемая форма заболевания способна резко изменить уровень жизни, оказывая воздействие на социальный и психологический статус пациента. Наиболее распространенной формой бронхиальной астмы является персистирующая. При неконтролируемом заболевании возможно внезапное появление астматического приступа, увеличивающего риски развития патологических изменений в организме больного.
Клиническое течение любой формы заболевания зависит от количества дневных и ночных приступов, возникающих в течение недели. На основании этого выбирается интенсивность воздействия β2 -адреномиметиков короткого действия.
- К первой ступени относится астма легкой интермиттирующей степени, проявляющаяся одышкой и нечастым спастическим кашлем. Симптомы интермиттирующей астмы могут отмечаться 1 раз в течение 7 дней, а в ночное время не чаще 1 раза в месяц. Симптомы средней степени в промежутках между приступами практически не наблюдаются.
- Ко второй ступени относится персистирующая легкая астма. Симптомы заболевания возникают не чаще 2 раз в месяц. В ночное время приступы появляются очень редко. В период обострений пациент чувствует дискомфорт, связанный с нарушением привычной деятельности. Постепенно отмечается рост реактивности легочной системы.
- К третьей ступени относится персистирующая форма заболевания средней тяжести. При этом наблюдаются практически ежедневные приступы, которые способствуют снижению качества жизни, нарушая сон и затягивая выздоровление. Эта стадия требует ежедневного приема бета-адреномиметиков короткого действия.
- Четвертое место принадлежит тяжелой, неконтролируемой, форме бронхиальной астмы, течение которой осложняется постоянными болями. При этой форме заболевания осложняется постоянными астматическими приступами, которые могут повторяться несколько раз за ночь и требуют дополнительного приема бронхолитиков.
Необходимо отметить, что степень развития тяжести заболевания, опираясь только на симптоматику, можно выяснить только до начала лечебных мероприятий. При получении надлежащей терапии рекомендуется учитывать степень ее интенсивности.
Неконтролируемое течение заболевания предусматривает выбор наиболее эффективных препаратов, к которым относятся и комбинированные средства, например ингаляционный препарат Беродуал. Входящие в его состав Фенотерол и Ипратропия бромид обладают способностью расслабления бронхиальной мускулатуры, обеспечив тем самым максимально быстрое и пролонгированное действие.
Нередко применяются синтезированные симпатомиметики, которые избирательно стимулируют β – адренорецепторы. К ним относятся Новодрин, Эуспиран, Изадрин, Астмопент и т.д. Избирательное свойство позволяет избежать побочных воздействий, которые отмечаются при использовании Адреналина. Эти препараты чаще всего применяются ингаляционно, что позволяет добиться быстрого купирования приступа. Однако при передозировке ингаляций (4-6 раз в течение суток) способен возникнуть воспалительный процесс дыхательных путей и бронхоспазмы.
Острая симптоматика может купироваться при помощи Эуфиллина в таблетированной форме или растворе для внутримышечного и внутривенного введения, в зависимости от состояния пациента. Пероральный прием Эуфиллина(0,15 г) можно совмещать с (0,025 г) Эфедрина гидрохлоридом. Кроме того, независимо от стадии заболевания, рекомендуется прием увлажненного кислорода.
При выборе лечебной тактики необходимо учитывать возможные осложнения. От этого зависит увеличение или снижение потребности в лекарственных препаратах для купирования острого приступа. Увеличение дозировки противоастматических препаратов (более 2 раз в течение 7 дней) указывает на потерю контроля над бронхиальной астмой, что требует пересмотра базисного лечения в дальнейшем.
Состояние пациента, в зависимости от степени тяжести симптоматики, необходимо проводить регулярно. Для контроля над тяжестью состояния следует оценить такие показатели, как показатели диагностических обследований и лабораторных анализов.
Важно проводить мониторинг состояния больного для того, чтобы оценить эффективность проводимого лечения. При необходимости проводится коррекция терапии, предполагающая « ступенчатую» систему назначений. При этом интенсивность медикаментозной терапии зависит от тяжести симптоматики.
Такая система наиболее оптимальна и позволяет достигнуть контроля над бронхиальной астмой при минимальном лекарственном воздействии и длительно его поддерживать. При этом необходимо учитывать индивидуальные особенности организма и тяжесть симптоматики.
Достижение полного контроля над бронхиальной астмой должно характеризоваться не только отсутствием симптомов заболевания и нормализацией легочной функции. В этом состоянии необходимо следить за тем, чтобы в нижних отделах дыхательных путей отсутствовали воспалительные процессы, так как они способны привести к бронхиальной гиперреактивности.
В том случае, когда астма находится под контролем, пациент может вести привычный образ жизни, занимаясь спортом, посещая учебные заведения и занимаясь профессиональной деятельностью. При этом нормализуется сон, и предупреждается развитие новых приступов и обострений.
Профилактические мероприятия по предупреждению развития острого приступа бронхиальной астмы заключается в соблюдении следующих условий:
- Важно избегать прямого контакта с аллергенами, так как наиболее часто заболевание связано с повышенной аллергической чувствительностью организма.
- Рекомендуется в холодное время года защищать дыхательные пути и дышать только через нос. Это позволит избежать переохлаждения и, как результата, воспалительных заболеваний дыхательных путей.
- Необходимо регулярно проводить мониторинг заболевания по степени тяжести. Если оно осложняется присоединением вторичных инфекций, необходимо обратиться к лечащему врачу для дальнейшего лечения.
- Рекомендуется соблюдать гипоаллергенную диету, особенно при наследственной предрасположенности к аллергическим проявлениям.
- Своевременного предупреждение астматического приступа можно добиться с помощью аэрозольного ингалятора, который необходимо всегда иметь с собой.
Важно помнить, что нельзя заниматься самолечением, так как иногда это может привести к тяжелым осложнениям, а в некоторых случаях и к летальному исходу. При первых признаках заболевания следует незамедлительно обратиться к лечащему врачу для получения высококвалифицированной консультации и лечебных рекомендаций.
источник
Неконтролируемая бронхиальная астма — патология, при которой приступы удушья, сильная одышка и свистящий кашель сопровождаются ограничением повседневной активности. Такое состояние обязательно требует грамотного лечения, иначе может наступить летальный исход.
Внимание! При первых проявлениях данной патологии нужно повысить дозу лекарств.
Неконтролируемая экзогенная, эндогенная и смешанная бронхиальная астма развивается по следующим причинам
- неподходящий климат;
- специфическое строение органов дыхания;
- наследственная предрасположенность;
- лишние килограммы;
- нарушения гормонального характера;
- невылеченная инфекционная болезнь;
- слабая иммунная система;
- деятельность, которая связана с влиянием химически активных веществ.
И частично контролируемая, и полностью неконтролируемая БА может обостриться в результате воздействия таких факторов, как продукты питания, пыль, медикаменты, чистящие средства, строительные составы, шерсть и пух домашних животных, сухие корма для питомцев. Важно не допускать с ними контакта.
Внимание! Бронхиальная астма может развиться под воздействием одного либо сразу нескольких факторов. Симптоматика от этого не изменяется.
К основным симптомам БА относятся:
- одышка;
- спазм гладкой мускулатуры бронхов;
- сложное дыхание;
- хрипы и свист при выдыхании воздуха;
- много отделяемой слизи;
- сильные приступы кашля.
Внимание! Нужно своевременно обратиться к доктору. Он назначит необходимые анализы и обследования. По их результатам разрабатывается план лечения.
Очень важен самоконтроль при той или иной бронхиальной астме. Если этого не делать, то могут возникнуть серьёзные осложнения. Систематические обострения способствуют сбою газообмена — состояние, при котором в лёгкие поступает мало воздуха.
БА может привести к формированию вторичных инфекций (гнойный бронхит, пневмония). Также иногда возникают следующие патологические состояния: недостаточность дыхательная, раздувание лёгких, пневмоторакс, астматический статус, ателектаз.
Внимание! У отдельных пациентов неконтролируемая астма приводит к инвалидности. Поэтому крайне важно следить за своим состоянием.
Грамотная базисная терапия позволяет сократить чувствительность к воздействию факторов, которые провоцируют развитие патологии. Также удаётся уменьшить частоту обострений, получить контроль над болезнью, нормализовать дыхательные процессы, предотвратить состояния, которые угрожают жизни, и сократить нужду в препаратах.
Данное лечение предусматривает приём таких медикаментов, как кортикостероиды, бронхолитики, антихолинергические средства, бета-2-адреномиметики короткого и продолжительного действия, глюкокортикостероиды системные. Препараты нужно употреблять на протяжении продолжительного временного интервала. Они приостанавливают процесс развития заболевания, сокращают его проявления и минимизируют риск развития осложнений.
Доза лекарств устанавливается в каждом конкретном случае персонально. Во внимание принимается общее самочувствие больного.
При наступлении приступа нужно успокоиться, снять одежду, которая сдавливает горло и грудную клетку. Необходимо занять положение стоя либо сидя.
Внимание! Если снять приступ самостоятельно не удаётся, нужно вызвать скорую помощь. Малейшее промедление может стоить жизни.
Подходящее лечение позволяет взять под контроль любой тип бронхиальной астмы. Результативность терапии оценивается по таким параметрам.
- Дыхание стабильное, без хрипов и свистов.
- От принимаемых препаратов не возникают побочные явления.
- Симптоматика проявляется вяло.
- Не происходят обострения.
- Не возникает необходимости в употреблении лекарств быстрого действия.
- Можно уменьшать дозу применяемых препаратов.
- Общее состояние улучшается, повышается качество жизни.
В целях уменьшения воздействия неконтролируемой БА на качество жизни пациента нужно соблюдать такие советы:
- отказаться от спиртных напитков;
- не допускать серьёзных физических нагрузок;
- укреплять иммунитет;
- не допускать влияния аллергенов;
- следить за психическим здоровьем;
- не курить и стараться не вдыхать сигаретный дым;
- систематически посещать аллерголога, пульмонолога и иных специалистов.
Внимание! Пациент всегда должен иметь при себе ингалятор. В экстренной ситуации он поможет облегчить состояние и убережёт от возникновения астматического статуса.
Пожалуйста, поделитесь этой статьёй в социальных сетях. Так ещё больше людей узнает о том, что такое неконтролируемая астма и как с ней справляться.
источник
В патогенезе данной формы ключевую роль играет IgЕ- опосредованный тип аллергической реакции с участием внешних аллергенов.
В ее патогенезе не доминирует аллергическая сенсибилизация к внешним аллергенам. Причинами болезни могут служить острые или рецидивирующие респираторные инфекции, эндокринные и нервно-психические расстройства, нарушение метаболизма арахидоновой кислоты и другие факторы.
Выделяют так же смешанную и неуточненную астму.
Указанная классификация бронхиальной астмы в клинической практике представляется упрощенной. С целью индивидуального подхода к лечению больного и профилактике болезни дополнительно уточняется клинико-патогенетический вариант бронхиальной астмы с учетом распространенной в отечественных клиниках классификации Г.Б.Федосеева (1982).
1. Атопический – с указанием аллергенов, к которым имеется сенсибилизация.
Инфекционно-зависимый – с указанием характера инфекционной зависимости (инфекционная аллергия, формирование измененной реактивности бронхов).
Дисгормональный – с указанием характера дисгормональных изменений.
Первично измененная реактивность бронхов, которая формируется без участия иммунных реакций (“аспириновая астма”, “астма физического усилия”).
8. Холинергический (ваготонический).
Атопический вариант соответствует аллергической форме бронхиальной астмы по МКБ – 10, остальные – эндогенной. Возможно сочетание нескольких клинико-патогенетических вариантов болезни у одного больного, что имеет значение для определения адекватной патогенетической терапии.
Экспертами ВОЗ были разработаны объективные критерии тяжести астмы по выраженности клинических признаков и степени бронхиальной обструкции (по объему форсированного выдоха за первую секунду (ОФВ1) или пиковой скорости выдоха (ПСВ), определяемым при помощи спирографии или пикфлоуметрии), а также по объему медикаментозной терапии, необходимой для поддержания в межприступном периоде относительно стабильного течения астмы (контролируемая астма).
Тяжесть состояния пациента перед началом лечения должна быть классифицирована по одной из четырех ступеней развития астмы. Различают интермиттирующую и персистирующую бронхиальную астму – легкую, средней тяжести и тяжелую. На выделении ступеней тяжести болезни основан современный “ступенчатый” подход к лечению больных.
Ступень 1:интермиттирующая бронхиальная астма
Симптомы (приступы удушья) реже 1 раза в неделю
Ночные симптомы не чаще 2 раз в месяц
ОФВ1или ПСВ> 80% от должных значений
Вариабельность показателей ПСВ или ОФВ180% от должных значений
Вариабельность показателей ПСВ или ОФВ1= 20-30%
Ступень 3: персистирующая бронхиальная астма средней тяжести
Ежедневные симптомы (приступы удушья)
Обострения влияют на физическую активность и сон
Ночные симптомы чаще 1 раза в неделю
Ежедневный прием ингаляционных β2— агонистов короткого действия
ОФВ1или ПСВ от 60 до 80% от должных значений
Вариабельность показателей ПСВ или ОФВ1> 30%
Cтупень 4: тяжелая персистирующая астма
Ежедневные симптомы (приступы удушья)
Ограничение физической активности
Кроме формы и степени тяжести бронхиальной астмы выделяют фазу болезни (обострение, стойкой ремиссии, нестойкой ремиссии).
Пример формулировки диагноза:
Клиника бронхиальной астмы
Классическим проявлением болезни является приступ экспираторного удушья, который провоцируется контактом с внешним аллергеном, обострением бронхолегочной инфекции, физической нагрузкой и другими факторами. В начальной стадии болезни эквивалентом приступа удушья может быть приступообразный непродуктивный кашель или короткий эпизод затрудненного свистящего дыхания (дыхательный дискомфорт).
В развитии приступа удушья различают 3 периода.
1.Период предвестников проявляется першением в горле, заложенностью носа, чиханием, зудом глаз и кожи, отеком Квинке. Характерно появление приступообразного надсадного кашля, который сопровождается чувством заложенности в груди и нарастающей экспираторной одышкой. Мокрота не отходит.
2.В периоде разгара приступабольной ощущает чувство нехватки воздуха и затрудненного дыхания. Вдох короткий, выдох резко затруднен, сопровождается сухими свистящими хрипами, слышными на расстоянии (дистанционными). Из-за нехватки воздуха больной не может произносить длинные фразы. Лицо выражает страдание и испуг.
Кожные покровы бледные, нарастает серый цианоз. Положение больного вынужденное с фиксацией плечевого пояса – сидит или стоит, опираясь руками на колени или край кровати, что позволяет подключить к дыханию вспомогательную дыхательную мускулатуру. Грудная клетка вздута, ее движения при дыхании резко ограничены. Надключичные ямки выбухают. Число дыхательных движений 20 – 24 в минуту. При перкуссии над легкими определяется коробочный звук из-за значительного увеличения воздушности легких. При аускультации выслушивается ослабленное дыхание с удлиненным выдохом. Над всей поверхностью легких выслушиваются сухие свистящие хрипы, более интенсивные во время выдоха. Тоны сердца приглушены, тахикардия до 100 –120 в минуту, акцент IIтона над легочной артерией, повышение АД. На фоне приема симпатомиметиков или эуфиллина возможна экстрасистолия.
3. Под действием лекарственных препаратов или, реже, спонтанно начинается период обратного развития приступа– появляется кашель с отхождением тягучей, “стекловидной” мокроты, иногда в виде слепков бронхов. Уменьшается одышка, дыхание становится свободным. Продолжительность приступа удушья варьирует от нескольких десятков минут до нескольких часов и даже суток.
Время возникновения, частота и выраженность приступов удушья, а также клинические признаки в межприступном периоде зависят от клинико-патогенетического варианта астмы, степени тяжести, фазы болезни, наличия осложнений и сопутствующих заболеваний.
Интермиттирующая астма характеризуется редкими, случайными респираторными симптомами с сопутствующим им снижением ПСВ (при нормальных значениях ПСВ между эпизодами ухудшения состояния). Пациенты являются, как правило, атопиками, у которых симптомы болезни появляются только при контакте с аллергенами.
Персистирующая астма характеризуется периодическими, различной степени тяжести периодами обострения (неконтролируемая астма) и ремиссии (контролируемая).
На долю легкой формы бронхиальной астмы приходится около 60% всех случаев болезни, среднетяжелой и тяжелой – по 20%.
Различные клинико-патогенетические варианты астмы имеют свои характерные особенности.
Атопическая астма. Характерно выявление специфических аллергенов окружающей среды, сенсибилизация к которым приводит к клиническим проявлениям астмы. Наиболее часто такими аллергенами являются: пыльца растений, шерсть животных, домашняя пыль, продукты бытовой химии и парфюмерии, промышленные выбросы. Атопическая форма астмы, вызванная пыльцой растений, например, амброзии, отличается сезонностью обострений, связанной с наибольшей концентрацией аллергена в воздухе.
Характерно сочетание атопической астмы с поллинозами (аллергическим ринитом, конъюнктивитом, крапивницей и др.). В лечении данной группы больных большое значение придается элиминации аллергенов и проведению аллергенспецифической иммунотерапии.
Инфекционно-зависимая астма развивается на фоне острых или хронических инфекционных заболеваний дыхательных путей (пневмонии, бронхиты). Играют роль сенсибилизация организма к бактериям и вирусам, а также прямое повреждающее действие инфекционных агентов, в частности респираторно-синцитиального (РС) вируса, на β2— рецепторный аппарат бронхов с формированием гиперреактивности бронхов. Установлена длительная персистенция РС вирусов в дыхательных путях, что поддерживает аллергическое воспаление.
У большинства больных инфекционно-зависимая форма астмы развивается на фоне хронического обструктивного бронхита, отличаясь частыми обострениями, тяжестью течения, рефрактерностью к бронхолитической терапии, зависимостью от гормональной терапии, быстрым развитием легочных и внелегочных осложнений – эмфиземы легких, хронического легочного сердца и др. В финале эта форма астмы приобретает признаки ХОБЛ.
Аспириновая астма.Причиной ее развития является нарушение метаболизма арахидоновой кислоты в организме на фоне применения НПВС, в том числе ацетилсалициловой кислоты, являющихся ингибиторами циклооксигеназы. При приеме НПВС в чистом виде или в составе комбинированных препаратов (цитрамон, пенталгин, седалгин, теофедрин и др.), арахидоновая кислота расщепляется по липооксигеназному пути преимущественно на лейкотриены, обладающие выраженными бронхоконстрикторными свойствами. Нередко больные с данной формой астмы реагируют удушьем на желтый пищевой краситель тартразин и пищевые консерванты, содержащие салицилаты.
Аспириновая астма часто дебютирует с аллергического ринита, который переходит в полипозную риносинусопатию. В дальнейшем присоединяются приступы удушья. У многих больных респираторные симптомы сочетаются с желудочно-кишечной диспепсией, что составляет “аспириновую триаду”. Аспириновая форма астмы часто присоединяется к атопической или инфекционно-зависимой астме и характеризуется тяжелым течением.
Осложнения бронхиальной астмы. Различаютлегочные осложнения– астматический статус, прогрессирующая дыхательная недостаточность, эмфизема легких, спонтанный пневмоторакс, пневмония ивнелегочные– острое и хроническое легочное сердце, аритмии сердца и инфаркт миокарда в результате передозировки симпатомиметиков, асистолия на высоте астматического статуса.
Эмфизема легких, легочная гипертензия и хроническое легочное сердце развиваются обычно у больных бронхиальной астмой с сопутствующим хроническим обструктивным бронхитом.
Наиболее частым и грозным осложнением является астматический статус, под которым понимают необычный по тяжести и продолжительности астматический приступ, резистентный к обычной бронхолитической терапии и угрожающий жизни больного. Наиболее часто провоцируют развитие астматического статуса следующие факторы:
— передозировка ингаляционных β2– адреномиметиков;
— бесконтрольный прием кортикостероидных препаратов, необоснованная отмена длительно проводимой гормональной терапии;
— обострение хронической или присоединение острой инфекции дыхательных путей;
— прием НПВС, злоупотребление алкоголем, снотворными и седативными
— массивное воздействие специфических антигенов, к которым сенсибилизрованы дыхательные пути больного бронхиальной астмой;
— неудачно начатая специфическая гипосенсибилизирующая терапия.
Астматический статус имеет следующие признаки, отличающие его от тяжелого приступа удушья:
— выраженная, остро прогрессирующая дыхательная недостаточность, обусловленная нарушением дренажной функции бронхов и бронхиальной обструкцией;
— резистентность к симпатомиметикам и другим бронхолитикам;
— развитие гиперкапнии и гипоксии тканей, гипоксемической комы;
— развитие острого легочного сердца.
Различают анафилактическуюиметаболическуюформы астматического статуса. Анафилактическая форма развивается мгновенно, как анафилактический шок, в момент контакта с аллергеном в результате гиперергической реакции немедленного типа. Наиболее часто анафилактическую форму статуса провоцирует прием лекарственных препаратов (антибиотиков, сульфаниламидов, белковых препаратов, ферментов, НПВС). В результате мгновенного генерализованного бронхоспазма развивается тотальная бронхиальная обструкция, завершающаяся асфиксией.
Значительно чаще встречается метаболическая форма астматического статуса. Она развивается постепенно в течение нескольких часов или дней в результате блокады β2— рецепторов бронхов промежуточными продуктами метаболизма лекарственных и эндогенных симпатомиметиков и катехоламинов. Развивается выраженная бронхиальная обструкция, обусловленная отеком бронхиальной стенки, бронхоспазмом, обтурацией бронхов слизистыми пробками, нарушением бронхиального дренажа.
При метаболической форме астматического статуса выделяют три стадии:
1 стадия (относительной компенсации, резистентности к симпатомиметикам) характеризуется развитием длительно не купирующегося приступа удушья. Больные возбуждены, испытывают чувство страха в связи с отсутствием эффекта от проводимой терапии. Наблюдается экспираторная одышка, нарастающий диффузный цианоз и потливость, непродуктивный кашель. Перкуторно над легкими определяется коробочный звук, аускультативно – сухие свистящие хрипы. Слышны дистанционные сухие хрипы. Частота дыхания – 22 –28 в 1 минуту. Тахикардия в пределах 100 –110 ударов в 1 минуту. Развиваются гипервентиляция, умеренная гипоксемия и гипокапния, ОФВ1снижается до 30% от должной величины.
источник
При экзогенной астме выделяют следующие факторы, приводящие к развитию и прогрессированию заболевания (в материалах консенсуса они названы «факторами риска, имеющими отношение к развитию заболевания»): предрасполагающие, причинные, усугубляющие и факторы, которые вызывают обострение бронхиальной астмы (БА) (триггеры).
I. Предрасполагающие факторы обусловливают склонность человека к болезни. Основным предрасполагающим фактором является атопия. Она генетически детерминирована, передается по наследству по аутосомно-доминантному типу, что подтверждено обнаружением патологического гена в XI паре хромосом. Данный ген может проявлять свой эффект в случае передачи его от матери. Правда, в последнее время предполагается комплексный путь передачи атопии через многие гены и возможность наследования от обоих родителей. Атопия выявляется в популяции у 30-50 % обследованных, что в 3-6 раз выше распространённости БА. Теоретически каждый, страдающий атопией, может заболеть бронхиальной астмой или другим аллергическим заболеванием.
II. Причинные факторы при наличии у человека атопии сенсибилизируют дыхательные пути и вызывают начало заболевания. Они названы индукторами. К ним относятся вдыхаемые вещества антигенной и неантигенной природы, которые у лиц с атопией могут выступать в качестве аллергенов. К индукторам относится и аспирин при аспириновой астме.
Наибольшее значение имеют следующие ингаляционные аллергены:
1. Домашняя пыль, которая состоит из многих органических и неорганических компонентов (различные волокна, пыльца, споры плесени, насекомые и их фекалии, перхоть млекопитающих и т. д.), но основную часть аллергенов домашней пыли составляют аллергены не видимых невооруженным глазом домашних клещей, наиболее часто клеща Dermatophagoidespteronyssinus. Клещи питаются чешуйками эпидермиса и являются спутниками человека. Продолжительность их жизни 2-3 месяца. В 1 г пыли может содержаться несколько тысяч клещей. Наибольшее скопление клещей имеется в матрацах, одеялах, подушках, а также в коврах и мягкой мебели. Максимальной аллергенной активностью обладают испражнения клещей.
2. Шерсть и перхоть животных (кошки, собаки, коровы, свиньи, кролики, овцы). Особенно сильными аллергенами являются перхоть и шерсть хомяка, морской свинки, лошади.
3. Волосы и перхоть человека.
4. Перо птиц (подушки, домашняя птица, птицы в клетках).
5. Дафнии (сухой корм для аквариумных рыб), аллергены которых обладают сильной сенсибилизирующей способностью. При наличии у человека атопии контакт с дафниями почти в 100 % приводит к развитию респираторного аллергоза (аллергического ринита или БА).
6. Частицы тел и выделения насекомых (тараканов, пчел, бабочек и т.д.).
Помимо перечисленных выше аллергенов животного происхождения к развитию экзогенной бронхиальной астмы могут приводить ингаляционные аллергены растительного происхождения, содержащиеся в пыльце растений, плесневых и дрожжевых грибах, муке.
Аллергические заболевания, связанные с сенсибилизацией пыльцой растений, называются поллинозами (лат. pollinis — пыль, пыльца). Кроме пыльцевой бронхиальной астмы, к ним относятся аллергический ринит и конъюнктивит, развивающиеся в период цветения растений. Пыльцевая астма характеризуется сезонностью, связанной с периодом цветения растений, часто сопутствующим риноконъюнктивитом.
Аллергия к спорам плесневых грибов, по мнению ряда авторов, по частоте не уступает поллинозам. При этом наибольшее значение имеют широко распространенные непатогенные для человека грибы, споры которых, находясь в воздухе, при вдыхании вызывают БА.
Причинными факторами экзогенной БА могут быть также различные химические вещества (красители меха, моющие средства, парфюмерные изделия и т. д.) и лекарства, в основном антибиотики и ферменты, преимущественно при условии воздействия на организм ингаляционным путем, главным образом, в условиях профессионального контакта (профессиональная экзогенная астма).
По классификации Gell и Coombs (Геля и Кумбса) выделяют 4 типа аллергических реакций:
1) анафилактический (синонимы — атопический, реагиновый, аллергическая реакция немедленного типа, IgЕ-опосредованный, хотя последний термин не совсем точный, так как некоторые антитела (реагины) относятся к IgG);
3) иммунокомплексный (по типу феномена Артюса);
4) гиперчувствительность замедленного типа.
В основе патогенеза экзогенной бронхиальной астмы лежит аллергическая реакция I типа. Механизм развития аллергического воспалительного процесса в респираторном тракте объясняется следующим образом. Ингаляционные аллергены прежде всего активируют Т-лимфоциты, усиливая их хелперную функцию.
Благодаря этому резко повышается секреция В-лимфоцитами специфического IgЕ (антител к конкретным аллергенам), который прикрепляется к специфическим рецепторам на мембране тучной клетки, а также базофилов, зозинофилов, макрофагов и тромбоцитов, активируя их. Это сопровождается выбросом медиаторов (гистамина, серотонина, лейкотриенов, хемотаксических факторов, ферментов, простагландинов (ПГ) особенно ПГF2в и др.), запускающих воспалительный процесс.
Эти же медиаторы при обострении болезни, то есть при увеличении их количества, приводят к спазму гладкой мускулатуры бронхов, отеку слизистой оболочки, гиперсекреции вязкой слизи. Клинически это проявляется приступами удушья. Морфологически в этот период в стенке бронхов увеличивается инфильтрация эозинофилами, тучными клетками, нейтрофилами и другими клетками.
Помимо этого, Т-лимфоциты дыхательного тракта, стимулированные аллергенами, у лиц с атопией могут и непосредственно (минуя В-лимфоциты) оказывать провоспалительное действие за счет выделения специфических цитокинов. Одни из них вызывают активацию тучных клеток с последующим выделением медиаторов, другие — активацию полиморфнонуклеарных лейкоцитов и, что особенно важно, Т-лимфоциты в этих условиях начинают продуцировать интерлейкины, оказывающие отчетливое воспалительное действие.
Таким образом, Т-лимфоциты не только вызывают, но и поддерживают аллергический воспалительный процесс в дыхательных путях. Схематично аллергическая реакция анафилактического типа проходит 3 стадии, установленные академиком А. Д. Адо: иммунологическая, патохимическая (выделение медиаторов), патофизиологическая (развитие клинических проявлений под влиянием медиаторов). Однако иммунологические реакции, характеризующие I стадию, как это следует из материалов консенсуса, являются более сложными, чем это представлялось ранее.
Развитие приступов удушья и обострения болезни связаны с поступлением в организм аллергенов. Приступ удушья обычно развивается через 10-20 мин после ингаляции аллергена и при отсутствии лечения продолжается до 1,5-2 ч. В последнее время показано, что у 50 % больных, помимо ранней, развивается также поздняя аллергическая реакция, которая часто протекает тяжелее.
Последняя начинается через 3-4 ч после воздействия аллергена, достигает максимума через 6-8 ч и продолжается до 24 ч. Причиной поздней аллергической реакции является высвобождение медиаторов из тучных клеток вследствие обострения воспалительного процесса в стенке бронхов. Отсюда становится понятным, почему бронхоспазмолитики не предупреждают позднюю реакцию, а выраженный протективный эффект оказывают противовоспалительные препараты — глюкокортикостероиды (ГКС) и интал. Из различных индукторов двойной ответ чаще вызывают аллергены домашней пыли.
Для понимания течения бронхиальной астмы и назначения рационального лечения важно помнить, что после воздействия аллергена резко повышается реактивность бронхов. Это состояние может продолжаться от нескольких дней до нескольких недель и месяцев. При наличии гиперреактивности бронхов приступы удушья могут возникать от неспецифических стимулов (вдыхание табачного дыма, запаха красок, жареных продуктов, холодного воздуха, при гипервентиляции, например при смехе, физической нагрузке и т. д.). Это позволяет понять, почему у больного с экзогенной БА могут повторяться приступы удушья при отсутствии контакта с аллергеном.
III. Усугубляющие факторы повышают риск развития болезни при воздействии причинного фактора; они также могут увеличивать предрасположенность к астме. К ним относятся табачный дым (в основном за счет содержащихся в нем полициклических гидрокарбонов, окиси углерода, двуокиси углерода, окиси азота, окислов азота и акролеина), полютанты загрязненного атмосферного воздуха, производственных и бытовых помещений. Некоторые авторы к усугубляющим факторам относят острая респираторная вирусная инфекция (ОРВИ) за счет развития при респираторной инфекции гиперреактивности дыхательных путей. Однако большинство исследователей отводят ОРВИ лишь роль триггера.
IV. Триггеры. Прежде всего, к триггерам относятся перечисленные выше причинные факторы, то есть аллергены, к которым дыхательные пути уже сенсибилизированы.
Триггерами также являются воздействия внешних факторов неаллергического характера, которые приводят к обострению БА в основном за счет наличия у больных гиперреактивности бронхов. К ним относят воздействие физической нагрузки. Ухудшение состояния могут вызвать вдыхание холодного воздуха, одеколона, духов, различных красок, горелого масла, бензина, химических веществ с резким запахом, раздражающих газов, древесного дыма, домашних аэрозолей, контакт с моющими средствами, воздействие изменений погоды и чрезмерной эмоциональной нагрузки. Ухудшения состояния могут вызвать ринит, синусит, менструация, беременность, так называемые пищевые добавки (пищевые консерванты, пищевые красители).
Особое место среди триггеров занимает респираторная вирусная инфекция. Обострение БА при ОРВИ объясняется различными механизмами. Во-первых, вирусная инфекция усиливает имеющийся при бронхиальной астме воспалительный процесс в бронхах, а также приводит к повреждению эпителия, что облегчает контакт аллергена с иммунокомпетентными клетками. Во-вторых, вирус потенцирует аллергический ответ на индукторы, что также увеличивает интенсивность воспалительного повреждения стенки бронхов. И наконец, при ОРВИ могут образовываться вирусспецифичные IgЕ-антитела, которые по изложенным выше механизмам приводят к высвобождению медиаторов из клеток.
В материалах консенсуса этиология и патогенез эндогенной астмы не рассматриваются. Отечественные авторы связывают развитие эндогенной БА в основном с неиммунологическими (неаллергическими) механизмами. Как известно, общим механизмом развития любой формы БА является гиперреактивность бронхов, то есть их повышенная способность отвечать бронхоспазмом на различные стимулы. При экзогенной бронхиальной астме это связано с аллергическим воспалением бронхов и выбросом медиаторов.
При эндогенной БА к гиперреактивности бронхов могут приводить следующие механизмы:
1. Эндогенная БА развивается или обостряется на фоне инфекции респираторного аппарата, чаще на фоне хронического бронхита, обострение которого связано с ОРВИ. Предполагают, что вирус вызывает слущивание эпителия до уровня базальной мембраны, вызывает повышение чувствительности афферентных сенсорных рецепторов блуждающего нерва, расположенных в подслизистом слое бронхов. Раздражение этих рецепторов приводит к сокращению гладкомышечных волокон и спазму бронхов, в основном крупных и средних, где преимущественно расположены холинорецепторы, увеличению секреции слизи и выделению гистамина из тучных клеток.
2. Одним из возможных механизмов развития эндогенной астмы является блокада в-адренорецепторов. Как известно, нормальный тонус бронхов поддерживается равновесием между активностью а- и в2-адренорецепторов (последние локализуются преимущественно в бронхах, в то время как в1-адренорецепторы свойственны миокарду). Адренергический дисбаланс чаще развивается за счет блокады в-рецепторов.
У здорового человека стимуляция в-адренорецепторов сопровождается активацией аденилатциклазы, что приводит к повышению внутриклеточного уровня циклического аденозинмонофосфата (цАМФ), который за счет влияния на кальциевый канал в мембране приводит к расширению бронхов. Образовавшийся цАМФ гидролизуется (разрушается с участием воды) фосфодиэстеразой. Таким образом, повысить содержание цАМФ в клетке и расширить бронхи можно либо в-агонистами, которые активируют аденилатциклазу, либо ксантиновыми препаратами (КП), которые ингибируют фосфодиэстеразу.
В последние годы показано, что нормальный тонус бронхов определяется соотношением циклических нуклеотидов — цАМФ и циклический гуанозинмонофосфат (цГМФ); последний образуется под влиянием гуанилциклазы при раздражении холинергических рецепторов.
Установлено, что к повышенной реактивности бронхов и приступам удушья может приводить в-адренергическая блокада. Этот ферментативный дефект может быть врожденным и генетически детерминированным, но нередко развивается вторично на фоне хронических неспецифических заболеваний легких (ХНЗЛ) и бронхиальной астмы.
3. В настоящее время система иннервации дыхательных путей представляется более сложной. Помимо холинергического и адренергического механизмов, установлены так называемые неадренергические-нехолинергические пути нервной регуляции бронхов, осуществляемые с помощью особых медиаторов –нейропептидов. Некоторые раздражающие вещества вызывают обострение астмы не только за счет раздражения окончаний вагуса, но и путем стимуляции сенсорных нервов, что вызывает выброс нейропептидов. Нейропептиды увеличивают секрецию слизи, принимают участие в формировании бронхоспазма и других составляющих бронхообструктивного синдрома. Предполагают, что воспаление в бронхиальном дереве вызывает функциональные расстройства в неадренергической-нехолинергической системе иннервации.
4. Патогенез эндогенной астмы может быть связан с псевдоаллергическими реакциями, то есть такими реакциями, которые развиваются за счет выделения тех же медиаторов, что и в аллергических реакциях, но их образование не обусловлено иммунологическими нарушениями.
Другими словами, псевдоаллергические реакции проходят только две стадии: патохимическую и патофизиологическую. Клинически псевдоаллергические реакции не отличаются от аллергических.
Одной из причин развития псевдоаллергических реакций, приводящих к бронхиальной астме, является высвобождение медиаторов (гистамина и др.) из тучных клеток под влиянием медикаментов, при вдыхании химических веществ, холодного и горячего воздуха и воздействии других стимулов. Предполагается, что в основе таких реакций лежит нестабильность мембраны тучных клеток, имеющая врожденный или приобретенный характер.
Другой путь развития псевдоаллергических реакций обусловлен дефицитом первого компонента комплемента и активацией системы комплемента по альтернативному пути с образованием биологически активных фракций комплемента.
5. Некоторые авторы допускают возможность сенсибилизации к антигенам бактерий (об этом могут свидетельствовать положительные кожные тесты с бактериальными аллергенами), но до сих пор неизвестно, каким образом бактериальная аллергия приводит к развитию приступов астмы.
Указанные 5 механизмов формируют повышенную реактивность бронхов, при которой различные неспецифические раздражители (запах одеколона, красок, холодный воздух, обострение бронхиальной инфекции и другие триггеры) реализуют приступ удушья.
Отмеченные при эндогенной астме факторы патогенеза могут присутствовать и при экзогенной астме в качестве дополнительных патогенетических механизмов. Сочетание у больного атопического механизма и неиммунологических факторов патогенеза, в частности связанных с бронхолегочной инфекцией, дает основание говорить о так называемой смешанной (по патогенезу!) БА.
Патогенез «аспириновой» астмы не связан с иммунологическими нарушениями и, следовательно, с аллергией. В основе этой формы заболевания лежит ферментативный дефект (врожденный или приобретенный), который реализуется при приеме определенных препаратов.
Установлено, что все эти препараты угнетают циклооксигеназный путь расщепления арахидоновой кислоты, что сопровождается повышением уровня лейкотриенов; кроме того, продукты расщепления арахидоновой кислоты активируют тромбоциты больного с образованием ряда биологически активных веществ.
Наряду с этим, в данных условиях блокируется простагландиновая эндопероксидаза, расщепляющая бронхоконстрикторные медиаторы в клетках. В результате нарушается соотношение отдельных простагландинов (ПГ) в сторону преобладания ПГF2в, вызывающих бронхоспастический эффект. Как отмечено в материалах консенсуса, лейкотриены (С4 и Д4) и некоторые простагландины, в частности ПГF2в, являются наиболее значимыми медиаторами при формировании бронхиальной обструкции.
Приступы удушья развиваются при приеме не только аспирина, но и любых нестероидных противовоспалительных препаратов (амидопирина, анальгина, бутадиона, индометацина и др.), а также содержащих их комбинированных препаратов (баралгин, реопирин и т. д.). Мы наблюдали развитие приступов удушья при приеме противоастматического препарата теофедрина за счет содержащихся в нем амидопирина и фенацетина. Имеются сообщения о возможности развития бронхоспастической реакции после внутривенного введения преднизолона и солукортефа. Поэтому при необходимости назначения ГКС рекомендуется использовать дексаметазон и метилпреднизолон.
Больные «аспириновой» БА не переносят также желтый краситель тартразин, используемый в пищевой и фармацевтической промышленности. Поэтому приступы могут развиться при приеме любых таблеток в желтой оболочке, а также кремов, желе, конфет, при изготовлении которых использовался тартразин. Все лекарственные препараты и тартразин относятся к индукторам (причинным факторам).
Приступы удушья развиваются через 15-30 мин (до 2 ч) после приема препарата. Они отличаются тяжелым течением, нередко развивается астматический статус с летальным исходом. В большинстве случаев (до 8-10 %) заболевание с самого начала протекает как самостоятельная «аспириновая» бронхиальная астма, однако у некоторых больных аспириновая зависимость формируется на фоне экзогенной или эндогенной астмы.
«Аспириновая» астма именуется также астматической триадой, поскольку для неё характерна триада симптомов:
1) приступы БА;
2) непереносимость аспирина и других нестероидных противовоспалительных средств (НПВС);
3) рецидивирующий полипоз носа и его придаточных пазух.
Саперов В.Н., Андреева И.И., Мусалимова Г.Г.
источник