Неконтролируемая бронхиальная астма — патология, при которой приступы удушья, сильная одышка и свистящий кашель сопровождаются ограничением повседневной активности. Такое состояние обязательно требует грамотного лечения, иначе может наступить летальный исход.
Внимание! При первых проявлениях данной патологии нужно повысить дозу лекарств.
Неконтролируемая экзогенная, эндогенная и смешанная бронхиальная астма развивается по следующим причинам
- неподходящий климат;
- специфическое строение органов дыхания;
- наследственная предрасположенность;
- лишние килограммы;
- нарушения гормонального характера;
- невылеченная инфекционная болезнь;
- слабая иммунная система;
- деятельность, которая связана с влиянием химически активных веществ.
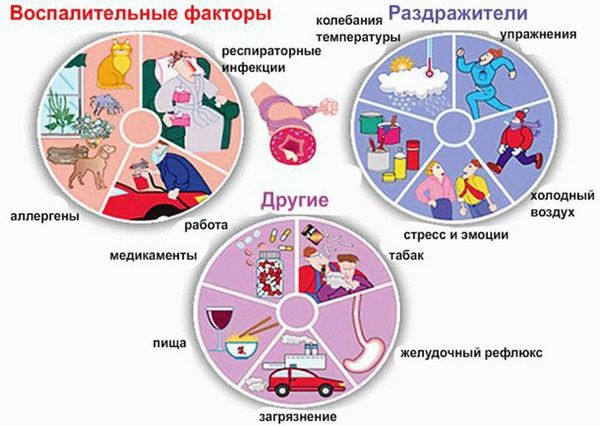
И частично контролируемая, и полностью неконтролируемая БА может обостриться в результате воздействия таких факторов, как продукты питания, пыль, медикаменты, чистящие средства, строительные составы, шерсть и пух домашних животных, сухие корма для питомцев. Важно не допускать с ними контакта.
Внимание! Бронхиальная астма может развиться под воздействием одного либо сразу нескольких факторов. Симптоматика от этого не изменяется.
К основным симптомам БА относятся:
- одышка;
- спазм гладкой мускулатуры бронхов;
- сложное дыхание;
- хрипы и свист при выдыхании воздуха;
- много отделяемой слизи;
- сильные приступы кашля.
Внимание! Нужно своевременно обратиться к доктору. Он назначит необходимые анализы и обследования. По их результатам разрабатывается план лечения.
Очень важен самоконтроль при той или иной бронхиальной астме. Если этого не делать, то могут возникнуть серьёзные осложнения. Систематические обострения способствуют сбою газообмена — состояние, при котором в лёгкие поступает мало воздуха.
БА может привести к формированию вторичных инфекций (гнойный бронхит, пневмония). Также иногда возникают следующие патологические состояния: недостаточность дыхательная, раздувание лёгких, пневмоторакс, астматический статус, ателектаз.
Внимание! У отдельных пациентов неконтролируемая астма приводит к инвалидности. Поэтому крайне важно следить за своим состоянием.
Грамотная базисная терапия позволяет сократить чувствительность к воздействию факторов, которые провоцируют развитие патологии. Также удаётся уменьшить частоту обострений, получить контроль над болезнью, нормализовать дыхательные процессы, предотвратить состояния, которые угрожают жизни, и сократить нужду в препаратах.
Данное лечение предусматривает приём таких медикаментов, как кортикостероиды, бронхолитики, антихолинергические средства, бета-2-адреномиметики короткого и продолжительного действия, глюкокортикостероиды системные. Препараты нужно употреблять на протяжении продолжительного временного интервала. Они приостанавливают процесс развития заболевания, сокращают его проявления и минимизируют риск развития осложнений.
Доза лекарств устанавливается в каждом конкретном случае персонально. Во внимание принимается общее самочувствие больного.
При наступлении приступа нужно успокоиться, снять одежду, которая сдавливает горло и грудную клетку. Необходимо занять положение стоя либо сидя.
Внимание! Если снять приступ самостоятельно не удаётся, нужно вызвать скорую помощь. Малейшее промедление может стоить жизни.
Подходящее лечение позволяет взять под контроль любой тип бронхиальной астмы. Результативность терапии оценивается по таким параметрам.
- Дыхание стабильное, без хрипов и свистов.
- От принимаемых препаратов не возникают побочные явления.
- Симптоматика проявляется вяло.
- Не происходят обострения.
- Не возникает необходимости в употреблении лекарств быстрого действия.
- Можно уменьшать дозу применяемых препаратов.
- Общее состояние улучшается, повышается качество жизни.
В целях уменьшения воздействия неконтролируемой БА на качество жизни пациента нужно соблюдать такие советы:
- отказаться от спиртных напитков;
- не допускать серьёзных физических нагрузок;
- укреплять иммунитет;
- не допускать влияния аллергенов;
- следить за психическим здоровьем;
- не курить и стараться не вдыхать сигаретный дым;
- систематически посещать аллерголога, пульмонолога и иных специалистов.
Внимание! Пациент всегда должен иметь при себе ингалятор. В экстренной ситуации он поможет облегчить состояние и убережёт от возникновения астматического статуса.
Пожалуйста, поделитесь этой статьёй в социальных сетях. Так ещё больше людей узнает о том, что такое неконтролируемая астма и как с ней справляться.
источник
Вследствие того, что бронхиальная астма характеризуется гиперреактивностью бронхов, пациенты в той или иной степени страдают от периодически возникающих удушливых приступов или довольно долгого кашля. Этот недуг также можно описать как заболевание с тремя постоянными – удушье, кашель и одышка.
Краткое содержание статьи
- Экзогенная. Эта форма заболевания проявляется под влиянием внешних причин: пыль, растительная пыльца, грибковые споры или плесень, шерсть животных и прочие аллергены. К ней относят неифекционно-аллергическую астму, которая зачастую сопряжена с аллергической симптоматикой.
- Эндогенная. Толчком для развития подобной астмы является активизация провокационных причин, которые находятся внутри организма. Это могут быть чрезмерные физические или эмоциональные нагрузки, холод или бактериальные антигены. К этой форме относят бронхиальную астму физической нагрузки, профессиональную бронхиальную астму, «аспириновую», психогенную и прочие.
♦ Смешанная. Эта разновидность является совмещением первого и второго вида болезни.
В медицинской практике эндогенную разновидность болезни принято связывать с нарушениями управления бронхиальным дыхательным трактом со стороны автономной нервной системы. А все из-за того, что при этом виде недуга наблюдается развитие неизвестных аномалий со стороны иммунной системы.
При изучении данной разновидности болезни специалисты особое значение отводят изменениям погодных условий. Снижение атмосферного давления влечет за собой ухудшение легочного газообмена. Кроме того, анализируя факторы-провокаторы заболевания, пришли к выводу, что на легочный газообмен также отказывает влияние объем положительных и отрицательных ионов, который находится в атмосфере при конкретном случае обострения болезни.
Подобная разновидность болезни в большинстве случаев развивается у больных, перешагнувших возрастной порог 30-40 лет и абсолютно не связана с наследственностью. Выявление внешних аллергенов при этой форме заболевания невозможно и даже анализ кожных проб с аллергенами дает отрицательный результат.
Если сравнивать процесс лечения эндогенной и экзогенной бронхиальной астмы, то можно отследить закономерность, что для первой формы недуга результативность приема лекарственных препаратов намного ниже, а добиться периода ремиссии намного сложней. Поэтому считают, что при влиянии внутренних причин для болезни свойственно постоянное течение с неблагоприятным прогнозом.
К этой форме относят «аспириновую» бронхиальную астму, тяжелый удушливый приступ которой проявляется после приема нестероидных противовоспалительных лекарственных средств (в том числе и аспирин).
Обострение этой формы недуга может происходить по двум сценариям:
- обострение проявляется внезапно и сопровождается сильной одышкой, приступом удушья или мучительным кашлем;
- удушливый приступ отсутствует, но на протяжении 2-3 суток больной ощущает затрудненное дыхание и одышку при несильной физической активности или даже в спокойном состоянии.
При втором варианте обострения дозировки назначенных препаратов увеличиваются, а использование ингалятора учащается.
ВАЖНО! Механизм развития астмы с внутренними причинами возникновения на сегодняшний день плохо изучен. Соответственно лечение является очень специфическим и носит сугубо индивидуальный характер.
На развитие и течение заболевания оказывают влияние 5 основных факторов:
- Погодные условия. Этот критерий довольно резко проявляет себя при бронхиальной астме физической нагрузки, когда при вдохе довольно прохладного воздуха и повышенной легочной вентиляции возникает переохлаждение бронхов, что также дополнительно возбуждает специфические температурные рецепторы тракта дыхательной системы.
- Вирусы и инфекции. Наличие вирусов и различных инфекций в верхних дыхательных путях приводит к усилению реактивности бронхов и обострению заболевания. Ведь вирусы и инфекции повышают проницаемость дыхательных путей по средствам поражения эпителиальных клеток слизистой.
- Индивидуальная непереносимость. Речь идет об «аспириновом» типе болезни, который проявляется как реакция организма на ацетилсалициловую кислоту и пищевые красители желтого цвета. Кроме того, эта разновидность недуга сложнее протекает у людей с полипами носовой полости.
- Сфера работы больного. Если говорить о профессиональных наклонностях, то опасности развития болезни в большей степени подвержены люди, работа которых связана с солями металлов, химическими веществами и различного рода пылью (строительная, древесная и пыльцевая).
- Экология региона проживания. Бронхиальная астма, которая развивается при загрязненной экологии, за последние годы встречается все чаще.
Для экзогенной и эндогенной бронхиальной астмы особую роль играет сезон, ведь пациенты резко проявляют реакцию на значительные температурные скачки, а также изменения атмосферного давления.
Если в бронхи попадает инфекция различного происхождения, организм запускает иммунный механизм борьбы с ним. Встречная реакция организма – это выброс специфического биологически-активного вещества, что приводит к активации клеток слизистой оболочки бронхов. При этом в самих бронхах происходят как структурные, как и функциональные преобразования: слизистую оболочку можно охарактеризовать как отечную, а гладкую мускулатуру бронхов как приближенную к постоянному спазматическому состоянию.
Инфекционно-зависимая форма заболевания в большей степени присуща детям, которые склонны к постоянным инфекционным недугам верхних дыхательных путей. В этом случае эндогенный астматический бронхит нужно рассматривать как хронический бронхит с астматической составляющей.
Фактором-провокатором инфекционно-зависимой эндогенной бронхиальной астмы может быть табачный дым, который несет особую опасность при внутренних причинах развития болезни, как с обратимой, так и с необратимой обструкцией дыхательного тракта.
Приступы удушья при «аспириновом» типе возникают вследствие совместного приема аспирина и других лекарственных средств. Спровоцировать удушье также может прием ибупрофена и прочих нестероидных лекарств, а также употребление в пищу большого количества желтого красителя.
ВАЖНО! «Аспириновая» бронхиальная астма, как и физического усилия, больше присуща детям и подросткам, что связывают с некоторой беспечностью родителей относительно приема лекарственных средств и пищевых привычек ребенка.
Существует множество классификаций бронхиальной астмы. В силу этого поставить правильный диагноз и назначить корректное лечение отдельному пациенту – это довольно не простая задача. Особенно если речь идет об эндогенном происхождении заболевания. Однако своевременное обращение к квалифицированному специалисту не только облегчит состояние больного в короткие сроки, но и улучшит общий прогноз болезни.
источник
Бронхиальная астма представляет собой патологическое состояние, контролировать которое возможно только с помощью эффективной программы терапии. Разумеется, индивидуальная тактика ведения больных с астмой и уровень контроля напрямую зависят от стадии заболевания, данных анамнеза жизни в каждом конкретном случае.

Около 20% больных с диагнозом астмы страдают именно неконтролируемой формой.
Причины неконтролируемой бронхиальной астмы:
- Инфекции, вызванные вирусами и бактериями (напр. ОРВИ, бронхит);
- Нервное напряжение, стресс;
- Лекарственные препараты;
- Аллергические (воздействие пыли, шерсти, определенной пищи);
- Тяжелые физические упражнения;
- Факторы внешней среды (дым сигарет, разные спреи, парфюмерные средства).
В настоящее время на бронхиальную астму страдает много людей разного возраста. Но чаще подвергаются этому заболеванию дети, и большой процент людей до 35 лет.
Начинается приступ с сухого кашля, в основном поздно вечером или утром, при этом появляются свистящие хрипы в груди.
Когда приступ проходит, выделяется мокрота желтоватого цвета. Также возникает ощущение недостатка воздуха, становится тяжело выдыхать, появляется одышка, удушье, в области груди появляются хрипы со свистом.
Такие симптомы характерны для ночных приступов и утренних, а также во время контакта с разными аллергенами.
Во время бронхиального приступа для облегчения дыхания человек занимает наиболее удобное положение: сидя, упираясь руками в стул. Прекращаются приступы самостоятельно, либо при 
Существует так называемый уровень контроля бронхиальной астмы. Различают:
- контролируемую астму (в этом случае симптоматика не проявляется, и доза принимаемых медикаментов может быть понижена),
- частично контролируемую (некоторое проявление симптомов, при этом дозировка препаратов может увеличиваться до достижения контролируемой астмы),
- неконтролируемую бронхиальную астму (во время данного уровня контроля симптомы болезни ярко выражены, и принимаемые медикаменты постоянно приходится корректировать).
Так, уровень контроля проверяют для улучшения лечения каждого больного индивидуально.
Для получения максимального эффекта в лечении неконтролируемой астмы квалифицированный специалист назначает комплексную терапию, основой которой является ограничение контакта с причинами, вызывающими астматический приступ, подборка средств для купирования воспалительного процесса и снижения частоты приступов.
Противоастматические медикаменты можно разделить на симптоматические и базисные.
Такие препараты купируют приступы, позволяя возобновить нормальное поступление воздуха в легкие.
Перечень самых эффективных средств:
- Глюкокортикостероиды (ГКС), к ним относятся дексаметазон, дипроспан, преднизолон);
- Селективные бета-2–агонисты короткого действия — (сальбутамол, тербутанил);
- Антихолинергические средства — (ипратропиума бромид);
- Бронхолитические средства (теофиллин).
При внезапных приступах препараты этой группы должны всегда находиться в домашней аптечке человека, страдающего от приступов.
Форма выпуска- аэрозоли и ингаляторы. Впрыскивают их в то время, когда больной делает вдох, и спустя пару минут больной чувствует облегчение.
Группа симптоматических препаратов не только купирует приступ, но и имеет негативное влияние на организм, так как содержит токсины. Доза этих медикаментов в сутки не должна превышать порог дозволенной нормы.
Назначение базисной терапии помогает справиться с воспалением в бронхах. Применяют средства данной группы в течение длительного времени. Базисные препараты пьют ежедневно в назначенной дозировке, и отличаются они от системной группы тем, что не могут купировать приступ в короткие сроки.
К самым эффективным относятся:
- нестероидные противовоспалительные средства (убирают воспаление, предупреждают спазматические сокращения бронхов);
- кортикостероиды в форме аэрозоля (помогают снизить воспалительные процессы слизистой);
- бета2-адреномиметики длительного действия (сальметерол);
- антагонисты рецепторов лейкотриенов (снижают спазмы).
Во время назначения терапии при неконтролируемой бронхиальной астме учитывается тяжесть состояния больного, которое может то улучшаться, то ухудшаться. Поэтому с целью снижения интоксикации организма и дозы принимаемых лекарственных средств проводится лечение, которое получило название ступенчатого.
Доза лекарственных средств повышается при постоянных и сильных приступах. Когда понижается частота приступов, дозу лекарств уменьшают.
Эффект от данной методики появляется тогда, когда больной не контактирует с веществами, вызывающими приступы, и принимает препараты, назначенные врачом.
Для улучшения состояния используют вспомогательное лечение без медикаментозных средств. К ним относятся:
- ЛФК;
- Иглоукалывание;
- Закаливание организма;
- Терапия ионизированным воздухом;
- Дыхательная гимнастика.
Такая дополнительная терапия улучшает состояние и соответственно, интенсивность приступов снижается.
Данная вспомогательная немедикаментозная терапия не является базовым методом в лечении неконтролируемой бронхиальной астмы.
Использование дома различных сборов трав (с целью проведения ингаляций) или применение компрессов, проводят только проконсультировавшись с врачом. Важно об этом помнить!
Только комплексная терапия лекарственными средствами и немедикаментозные методики могут гарантировать действенное лечение такого заболевания как бронхиальная астма.
Основные симптомы и лечение аспириновой астмы.
Как влияет на состояние организма дыхательная гимнастика.
Основные методы диагностики бронхиальной астмы.
Какие продукты лучше употреблять при бронхиальной астме.
источник
Неконтролируемая бронхиальная астма, которая характеризуется возникновением приступов удушья, свистящим кашлем и сильной одышкой, как правило, сопровождается ограничением повседневной активности пациента и требует обязательного лечения.
В том случае, когда это состояние остается без изменений даже на фоне проводимого лечения, его классифицируют, как обострение бронхиальной астмы. В соответствии с этим диагнозом при первых проявлениях неконтролируемого заболевания необходимо увеличение дозировки лекарственных препаратов для предупреждения астматического приступа.
Бронхиальная астма характеризуется хроническим течением, что требует обязательного контроля развития симптоматики, которая зависит от индивидуальных особенностей организма и тяжести заболевания.
Астма неконтролируемой, средней и тяжелой степени оценивается по выраженности симптоматики в ночное и дневное время. Кроме того, учитывается потребность в бронхолитиках для лечения острого приступа и возможности заболевания повлиять на активность пациента.
В классификации астмы по уровню контроля можно выделить следующие формы:
К определению уровня контроля необходимо отнестись со всей ответственностью, так как многие астматики не в состоянии самостоятельно оценить степень тяжести заболевания, в результате чего переоценивают возможные результаты лечения.
Кроме того, недостаточно контролируемая форма заболевания способна резко изменить уровень жизни, оказывая воздействие на социальный и психологический статус пациента. Наиболее распространенной формой бронхиальной астмы является персистирующая. При неконтролируемом заболевании возможно внезапное появление астматического приступа, увеличивающего риски развития патологических изменений в организме больного.
Клиническое течение любой формы заболевания зависит от количества дневных и ночных приступов, возникающих в течение недели. На основании этого выбирается интенсивность воздействия β2 -адреномиметиков короткого действия.
- К первой ступени относится астма легкой интермиттирующей степени, проявляющаяся одышкой и нечастым спастическим кашлем. Симптомы интермиттирующей астмы могут отмечаться 1 раз в течение 7 дней, а в ночное время не чаще 1 раза в месяц. Симптомы средней степени в промежутках между приступами практически не наблюдаются.
- Ко второй ступени относится персистирующая легкая астма. Симптомы заболевания возникают не чаще 2 раз в месяц. В ночное время приступы появляются очень редко. В период обострений пациент чувствует дискомфорт, связанный с нарушением привычной деятельности. Постепенно отмечается рост реактивности легочной системы.
- К третьей ступени относится персистирующая форма заболевания средней тяжести. При этом наблюдаются практически ежедневные приступы, которые способствуют снижению качества жизни, нарушая сон и затягивая выздоровление. Эта стадия требует ежедневного приема бета-адреномиметиков короткого действия.
- Четвертое место принадлежит тяжелой, неконтролируемой, форме бронхиальной астмы, течение которой осложняется постоянными болями. При этой форме заболевания осложняется постоянными астматическими приступами, которые могут повторяться несколько раз за ночь и требуют дополнительного приема бронхолитиков.
Необходимо отметить, что степень развития тяжести заболевания, опираясь только на симптоматику, можно выяснить только до начала лечебных мероприятий. При получении надлежащей терапии рекомендуется учитывать степень ее интенсивности.
Неконтролируемое течение заболевания предусматривает выбор наиболее эффективных препаратов, к которым относятся и комбинированные средства, например ингаляционный препарат Беродуал. Входящие в его состав Фенотерол и Ипратропия бромид обладают способностью расслабления бронхиальной мускулатуры, обеспечив тем самым максимально быстрое и пролонгированное действие.
Нередко применяются синтезированные симпатомиметики, которые избирательно стимулируют β – адренорецепторы. К ним относятся Новодрин, Эуспиран, Изадрин, Астмопент и т.д. Избирательное свойство позволяет избежать побочных воздействий, которые отмечаются при использовании Адреналина. Эти препараты чаще всего применяются ингаляционно, что позволяет добиться быстрого купирования приступа. Однако при передозировке ингаляций (4-6 раз в течение суток) способен возникнуть воспалительный процесс дыхательных путей и бронхоспазмы.
Острая симптоматика может купироваться при помощи Эуфиллина в таблетированной форме или растворе для внутримышечного и внутривенного введения, в зависимости от состояния пациента. Пероральный прием Эуфиллина(0,15 г) можно совмещать с (0,025 г) Эфедрина гидрохлоридом. Кроме того, независимо от стадии заболевания, рекомендуется прием увлажненного кислорода.
При выборе лечебной тактики необходимо учитывать возможные осложнения. От этого зависит увеличение или снижение потребности в лекарственных препаратах для купирования острого приступа. Увеличение дозировки противоастматических препаратов (более 2 раз в течение 7 дней) указывает на потерю контроля над бронхиальной астмой, что требует пересмотра базисного лечения в дальнейшем.
Состояние пациента, в зависимости от степени тяжести симптоматики, необходимо проводить регулярно. Для контроля над тяжестью состояния следует оценить такие показатели, как показатели диагностических обследований и лабораторных анализов.
Важно проводить мониторинг состояния больного для того, чтобы оценить эффективность проводимого лечения. При необходимости проводится коррекция терапии, предполагающая « ступенчатую» систему назначений. При этом интенсивность медикаментозной терапии зависит от тяжести симптоматики.
Такая система наиболее оптимальна и позволяет достигнуть контроля над бронхиальной астмой при минимальном лекарственном воздействии и длительно его поддерживать. При этом необходимо учитывать индивидуальные особенности организма и тяжесть симптоматики.
Достижение полного контроля над бронхиальной астмой должно характеризоваться не только отсутствием симптомов заболевания и нормализацией легочной функции. В этом состоянии необходимо следить за тем, чтобы в нижних отделах дыхательных путей отсутствовали воспалительные процессы, так как они способны привести к бронхиальной гиперреактивности.
В том случае, когда астма находится под контролем, пациент может вести привычный образ жизни, занимаясь спортом, посещая учебные заведения и занимаясь профессиональной деятельностью. При этом нормализуется сон, и предупреждается развитие новых приступов и обострений.
Профилактические мероприятия по предупреждению развития острого приступа бронхиальной астмы заключается в соблюдении следующих условий:
- Важно избегать прямого контакта с аллергенами, так как наиболее часто заболевание связано с повышенной аллергической чувствительностью организма.
- Рекомендуется в холодное время года защищать дыхательные пути и дышать только через нос. Это позволит избежать переохлаждения и, как результата, воспалительных заболеваний дыхательных путей.
- Необходимо регулярно проводить мониторинг заболевания по степени тяжести. Если оно осложняется присоединением вторичных инфекций, необходимо обратиться к лечащему врачу для дальнейшего лечения.
- Рекомендуется соблюдать гипоаллергенную диету, особенно при наследственной предрасположенности к аллергическим проявлениям.
- Своевременного предупреждение астматического приступа можно добиться с помощью аэрозольного ингалятора, который необходимо всегда иметь с собой.
Важно помнить, что нельзя заниматься самолечением, так как иногда это может привести к тяжелым осложнениям, а в некоторых случаях и к летальному исходу. При первых признаках заболевания следует незамедлительно обратиться к лечащему врачу для получения высококвалифицированной консультации и лечебных рекомендаций.
источник
Бронхиальная эндогенная астма развивается на фоне заболеваний, неблагоприятной окружающей среды и прочих факторов, провоцирующих усиление чувствительности бронхов. При первых признаках удушья пациенту следует обратиться к врачу, поскольку последствия болезни могут быть очень опасными.
Патогенез эндогенной формы астмы основывается на множестве факторов, которые в основном являются внутренними:
- Нарушения в функционировании эндокринной системы. Они провоцируются патологиями желез внутренней секреции, употреблением гормональных средств, не согласованных с врачом.
- Заболевания органов дыхания, перешедшие в хроническую форму.

Кроме этого, на возникновение эндогенной формы бронхиальной астмы могут влиять внешние факторы. Больше значение на здоровье респираторной системы оказывает воздух. При резком изменении температуры начинается спазм стенок бронхов, из-за чего у человека возникает удушье. Также загрязненный воздух, весенне-летнее цветение растений и деревьев, запыленность помещений раздражает слизистые органов дыхания, приводя к повышенной чувствительности бронхов.
Индивидуальная непереносимость салицилатов часто становится причиной эндогенной астмы, поэтому необходимо внимательно читать инструкцию по применению растительных болеутоляющих.

К симптоматике астмы также относят боль и сдавливание грудной клетки, свистящее затрудненное дыхание и кашель. Нужно отметить, что эти проявления часто возникают после занятий спортом, во время сна и при вдыхании сильных раздражителей.
Обследование пациента для выявления причины и тяжести бронхиальной эндогенной астмы необходимо, чтобы назначить адекватное лечение.
Сначала врач проводит визуальный осмотр больного, прослушивает легкие, опрашивает и составляет клиническую картину заболевания. После этого он дает направление на лабораторные исследования: анализ крови и мочи, бактериальный посев мокроты.
Важными методами обследования являются флюорография и рентгеновский снимок грудной клетки, позволяющие найти воспаленные области в других органах дыхания и определить степень распространенности патологии.
Даже при неаллергической форме астмы необходимо знать собственный список раздражителей. Для этого следует пройти специальный аллерготест.
Выбор варианта лечения зависит от причины развития астмы и течения заболевания. Главным способом терапии является применение медикаментозных средств, нередко пациенту назначают физиотерапию.
Народная медицина лишь дополняет основную. Ее цель – облегчение симптомов. При астме нужно обращать внимание на потенциальную аллергию к лекарственным травам.
При бронхиальной астме может быть назначена операция. Однако это крайний метод, и используется он только в тяжелых случаях.
Лекарства для лечения заболевания делят на:
- муколитики: для разжижения вязкой мокроты;
- бронхолитики: для снятия спазмов;
- кортикостероиды: для регуляции внутренних процессов и уменьшения воспаления.
Если астма вызвана деятельностью микроорганизмов, необходимо применение антибактериальных, противовирусных или противогрибковых средств. Для определения конкретного вида патогена и его устойчивости к активным веществам применяется бакпосев мокроты.
Среди домашних средств лечения особенно выделяют лекарства от кашля. При астме этот синдром может быть неконтролируемым и приступообразным, что мешает человеку работать и отдыхать. Теплое молоко с медом – «классическое» средство от кашлевого рефлекса, снимающее спазмы бронхов. Иногда к нему добавляют животный жир или сливочное масло.
Отвары и настои из целебных трав помогают облегчить боль и уничтожить патогенные микроорганизмы. Для приготовления чая и раствора для ингаляций используют шалфей, ромашку, багульник, тысячелистник, мяту.
Проводить ингаляции можно над кастрюлей, накрывшись полотенцем, однако лучший эффект процедура дает при использовании небулайзера. Прибор доставляет полезные вещества вместе с частицами пара прямо до воспаленной области слизистой бронхов. В качестве раствора используют не только отвары из растений, но и аптечные средства: Эфедрин, Димедрол, Атропин, Эуфиллин, Беродуал. Точную дозировку каждого препарата необходимо обсуждать с врачом, так как ее превышение может негативно сказаться на здоровье.
Применение лекарств для лечения эндогенной астмы менее эффективно, чем для терапии экзогенной формы. Болезнь сложно поддается лечению, поскольку удушье может развиться даже после принятия таблетки Аспирина.
Обострение астмы имеет два пути развития:
- внезапное усиление одышки, кашля и появление удушья;
- дыхание затрудняется на 2–3 дня, но сильного удушья не наблюдается.
Пациенту необходимо проконсультироваться с врачом насчет стратегии лечения астмы обеих видов. Если больной выполняет предписания врача и контролирует свой образ жизни, ремиссия может наступить быстро. Важно не заниматься самолечением, чтобы не мучиться от осложнений астмы.
В качестве мер по недопущению астмы выделяют следующие рекомендации:

- ведение здорового образа жизни;
- исключение вредных привычек, в особенности курение;
- закаливание;
- регулярное занятие физкультурой или спортом.
Также необходимо соблюдать гигиену помещения и не допускать его запыленности. В спальне лучше не ставить много цветущих растений, так как их пыльца может спровоцировать приступ удушья.
Правильное питание играет большую роль в регуляции внутренних процессов, поэтому не стоит злоупотреблять жирной и чрезмерно соленой или острой пищей, алкоголем и сладкими газированными напитками. Рекомендуется кушать больше овощей и фруктов, пить достаточно воды, а зимой и весной принимать дополнительные витаминные комплексы.
Если игнорировать бронхиальную астму, у пациента увеличивается риск осложнений. На средней или тяжелой степени тяжести вероятно развитие эмфиземы легких, хронизации воспаления, развития «легочного сердца», когда правые отделы мышцы увеличиваются. Также астма может спровоцировать рак горла или легкого.
Несмотря на сложное лечение эндогенной астмы, ее проявления возможно свести к нулю при своевременной и адекватной терапии. Важно не заниматься самолечением, а посетить врача, чтобы пройти обследование и получить список необходимых препаратов. Необходимо в точности следовать советам специалиста, так как отклонения от курса могут испортить результат терапии.
источник
Дыхательная система, как и другие органы человека, подвержена интенсивному воздействию внутренних и внешних негативных факторов. При определенных условиях это может привести к возникновению бронхиальной астмы.
Наиболее опасной формой заболевания считается неконтролируемая астма. По статистике, она развивается у 20% населения.
Данную патологию вылечить полностью нельзя, но существует способы, позволяющие добиться полного или частичного контроля над течением заболевания, что позволит больному вести полноценный образ жизни.
Бронхиальная астма — распространенное заболевание нижних дыхательных путей с непосредственным участием клеточных элементов. Оно характеризуется гиперреактивностью бронхов, на что организм отвечает сужением их просвета.
При этом отмечается бронхоспазм, отек слизистой оболочки, скопление большого количества мокроты и как следствие, нарушение газообмена и возникновение приступов удушья.
Контролирование состояния больного в большинстве случаев позволяет снизить риск обострения болезни и развития астматического статуса.
Заболевание классифицируется не только по степени тяжести, особенностям протекания, наличию[М9] осложнений, но также по степени контроля.
Он определяется по следующим параметрам:
- симптоматические проявления болезни в разное время суток;
- ограничение активности;
- функциональное состояние дыхательной системы;
- частота астматических приступов;
- необходимость применения медикаментозных препаратов неотложной помощи.
Существуют три вида астмы, отличающиеся по степени контроля:
- Контролируемая бронхиальная астма — наблюдается отсутствие клинических проявлений в период лечения. Показатели диагностических исследований соответствуют норме. Препараты при контролируемой форме назначаются пациентам в минимальном количестве.
- Частично контролируемая — отмечается наличие отдельных симптомов заболевания. В этом случае рекомендуется смена терапевтических мероприятий для возвращения болезни в контролируемую форму.
- Неконтролируемая бронхиальная астма — наиболее опасная форма заболевания, при которой наблюдается ярко выраженная симптоматика и частые обострения с астматическими приступами, повторяющимися неоднократно в течение недели. В этот период требуется приложить все усилия для возврата болезни в контролируемую форму.
Контроль болезни заключается в продолжительном наблюдении за ее развитием (сопутствующие признаки, частота повторений приступов) и подборе индивидуального лечения. Комплексная терапия способна перевести болезнь в состояние длительной ремиссии.
Причинами развития неконтролируемой астмы являются:
- наследственная предрасположенность;
- неподходящие климатические условия;
- работа, связанная с воздействием химически активных веществ;
- ожирение;
- гормональные нарушения;
- особенности строения дыхательных органов;
- не полностью вылеченные инфекционные заболевания;
- ослабление иммунитета.
Триггерами (провоцирующими факторами), запускающими патологические процессы в организме и приводящими к обострению хронического заболевания, могут быть:
- лекарственные препараты;
- продукты питания;
- средства бытовой и строительной химии;
- пух и шерсть домашних питомцев;
- сухие корма для животных;
- домашняя пыль.
Астма может развиваться под влиянием одной или нескольких причин, но клинические проявления заболевания от этого не изменяются.
Для болезни характерна следующая симптоматика:
- спазм гладкой мускулатуры бронхов;
- нарушение дыхания (свистящее, хриплое, затрудненное);
- появление одышки;
- большое количество отделяемой слизи;
- возникновение приступов кашля.
При неконтролируемой астме возникает удушье, которое способно привести к летальному исходу. Чтобы избежать этого, необходимо своевременно обратиться к врачу и пройти назначенное обследование (для определения степени тяжести болезни, подбора соответствующего лечения и восстановления контроля над бронхиальной астмой).
Основные цели лечения астмы:
- уменьшить чувствительность к влиянию провоцирующих факторов;
- получить полный контроль над астмой;
- снизить частоту обострений;
- предотвратить состояния, угрожающие жизни больного;
- нормализовать дыхательные процессы;
- снизить потребность в лекарствах.
Одним из методов борьбы с бронхиальной астмой является базисная терапия.
Она включает применение следующих препаратов:
- кортикостероидов (в форме аэрозолей), способствующих купированию воспалительных процессов в дыхательных путях;
- бронхолитиков, улучшающих отхождение слизи;
- антихолинергических средств (при большом скоплении мокроты и ее плохом отхождении), вызывающих расширение бронхов, уменьшающих одышку и кашель;
- бета-2-адреномиметиков длительного и короткого действия, предупреждающих обструкцию бронхиальных ветвей, способствуют их расширению;
- системных глюкокортикостероидов, использующихся в качестве поддерживающей терапии и во время астматических приступов.
Лекарства данных групп применяются в течение продолжительного времени. Они способны приостановить процесс развития астмы, уменьшить ее проявления и снизить вероятность обострений.
Прием лекарственных препаратов корректируется в индивидуальном порядке (в зависимости от состояния пациента и проявления клинических признаков).
- соблюдать спокойствие;
- снять все, что мешает свободному дыханию;
- принять положение сидя или стоя, упереться руками, локти отвести в сторону;
- использовать ингалятор.
Если приступ невозможно снять самостоятельно, необходимо вызвать скорую помощь.
Лечение считается успешным, если астма взята под контроль,
Эффективность проведенной терапии оценивается по следующим критериям:
- не отмечается появления побочных действий от назначенных препаратов;
- нету обострений и отсутствует выраженная симптоматика болезни;
- не требуется приема препаратов быстрого действия;
- отмечается стабильное снижение дозировки принимаемых лекарств;
- стабилизируется дыхательная функция;
- улучшается общее состояние пациента в покое и при физических нагрузках.
Контролированная форма бронхиальной астмы — показатель успеха проведенной терапии.
При неконтролируемом течении заболевания увеличивается риск возникновения осложнений. Частые обострения приводят к нарушению газообмена (воздух поступает в легкие в недостаточном объеме).
Астма может стать толчком к развитию вторичных инфекций (пневмонии, гнойного бронхита), а также:
- эмфиземы (раздувание) легких — приводит к дыхательной недостаточности;
- дыхательной недостаточности;
- пневмоторакса — скопления воздуха в плевральной полости;
- ателектаза – спадения легкого из-за частичного или полного закрытия просвета бронхов;
- астматического статуса — тяжелого угрожающего жизни состояния, которое возникает в результате длительного приступа.
Неконтролируемая астма может привести к необратимым последствиям — инвалидности и даже смерти.
Чтобы уменьшить влияние неконтролируемой бронхиальной астмы на качество жизни человека, необходимо придерживаться некоторых рекомендаций:
- избегать тяжелых физических нагрузок;
- укреплять защитные силы организма;
- исключить воздействие аллергенов, способных вызвать обострение заболевания;
- контролировать эмоциональное состояние;
- не злоупотреблять алкоголем;
- избегать курения и вдыхания сигаретного дыма;
- использовать ингалятор в период обострения;
- проходить регулярные осмотры у пульмонолога, аллерголога и других специалистов.
Следует помнить, что бронхиальная астма нуждается в постоянном контроле. Каждый человек, страдающий астмой, должен иметь при себе ингалятор, который поможет в критической ситуации облегчить состояние и не допустить развития астматического статуса.
источник
В современной медицине классификация все больше становится прикладным инструментом, позволяющим достичь главной цели – избавить пациента от болезни или как можно сильнее уменьшить ее проявления с помощью лечения. Таким образом, деление заболевания на варианты, формы, степени во многом становится условным. В ходе лечения нередко один вариант заболевания сменяется другим, отличие которого заключается прежде всего в ином лечении.
Бронхиальная астма не стала исключением. Если в прежние годы врачи выделяли степени тяжести болезни, то в последней редакции всех отечественных и зарубежных руководств внимание переместилось на степень контроля заболевания, то есть на интенсивность и эффект лечения.
Классификация по степени тяжести сохраняет свое значение при первом визите пациента к врачу, когда он еще не получает никакого лечения, особенно ингаляционных глюкокортикоидов и других средств базисной терапии.
Классификация по степени тяжести определяет, насколько поражено бронхиальное дерево. Она помогает определить, какие препараты следует назначить и в какой дозировке, чтобы в дальнейшем добиться устранения симптомов болезни. Это деление проводится исключительно до начала лечения.
Тяжесть течения оценивается по наличию клинических проявлений в сочетании с показателями функции внешнего дыхания (ФВД), прежде всего объема форсированного выдоха за 1 секунду (ОФВ1) и пиковой скорости выдоха (ПСВ).
- Интермиттирующее течение, или I ступень, характеризуется нечастыми признаками (кашель, одышка), беспокоящими больного реже 1 раза в 7 дней и до 2 раз в месяц ночью; данные ФВД близки к нормальным.
- Астма легкой степени, или II ступени, сопровождается более частым появлением клинических признаков: днем чаще раза в 7 дней, но не ежедневно, ночью – чаще 2 раз в месяц. При обострении болезни может быть нарушен сон и снижена активность больного. Данные ФВД при этом остаются близкими к нормальным.
- Средняя степень (III ступень) сопровождается ежедневными проявлениями, ночью симптомы возникают раз в 7 дней и чаще. Пациент вынужден ежедневно пользоваться препаратами «скорой помощи» (сальбутамол) для устранения кашля или удушья. Функция внешнего дыхания ухудшается.
- Тяжелое течение (IV ступень) сопровождается ежедневными приступами и частыми симптомами в ночные часы. Заболевание протекает с частыми обострениями, во время которых ограничивается физическая активность пациента. Показатели ФВД меньше 60% от должных величин.
Если клиническая картина и данные спирометрии не совпадают, степень тяжести устанавливают согласно более тяжелым признакам.
Тяжесть заболевания можно охарактеризовать и у больных, уже получающих лечение. В этом случае легким считается течение болезни, которое можно контролировать с помощью небольшого количества лекарств и низких дозировок. Тяжелая астма в этом случае – состояние, требующее назначения комплексной терапии в больших дозах. Плюсом этой классификации является учет получаемой больным терапии, дающей представление об истинной тяжести болезни.
Таким образом, у больного с исходной IV степенью тяжести болезни на фоне лечения мы можем добиться такого контроля над астмой, что у него вообще не будет приступов ночью, а днем он лишь иногда будет пользоваться, например, сальбутамолом. Однако получится это у врача только при назначении соответствующей комбинированной базисной терапии, что соответствует астме тяжелого течения.
Задача врача при бронхиальной астме у пациента – добиться контроля заболевания, то есть предотвращения ее проявлений. Полное излечение при этом заболевании считается невозможным. Оценив на первом приеме тяжесть состояния пациента, врач назначает ему лекарственную терапию. В процессе дальнейшего наблюдения он оценивает уже не степень тяжести, а уровень контроля над заболеванием, при необходимости изменяя лечение.
Для оценки уровня контроля используются разнообразные опросники. Их можно применять начиная с возраста пациента 4 года. Для взрослых наиболее распространен «Тест контроля над астмой». Если при ответе на все вопросы сумма составила 25 баллов – контроль хороший;20 – 24 балла – недостаточный; менее 20 баллов – результат плохой, нужно срочно обратиться к врачу. Для детей создан детский вариант теста: если ребенок набрал 19 баллов и меньше – это говорит о плохом контроле над заболеванием.
На необходимость усиления терапии указывает частое использование средств «скорой помощи» (например, сальбутамола). При этом следует увеличить объем терапии до достижения контроля над признаками болезни. Если состояние полного контроля сохраняется более 3 месяцев, можно попробовать уменьшить интенсивность лечения до минимальных поддерживающих доз.
Различают три уровня контроля над болезнью:
- контролируемая астма;
- частично контролируемая;
- неконтролируемая.
При полностью контролируемой патологии в течение как минимум месяца:
- регистрируется меньше двух эпизодов ухудшения в неделю;
- ночные пробуждения из-за симптомов болезни отсутствуют;
- физическая активность не ограничена;
- необходимость пользоваться препаратами «скорой помощи» отсутствует или есть, но не чаще двух раз в неделю;
- ФВД в пределах нормы (для детей старше 5 лет).
При частично контролируемом течении болезни хотя бы один из перечисленных показателей наблюдается чаще или выражен сильнее. Показатели ФВД меньше 80% от нормы или наилучшего известного для данного пациента показателя.
При неконтролируемой патологии могут наблюдаться три и более из следующих признаков:
- более двух эпизодов ухудшения самочувствия в неделю;
- любые ночные симптомы;
- любое ограничение активности;
- потребность в препаратах «скорой помощи» чаще 2 раз в неделю;
- ФВД менее 80% от нормы.
Кроме того, учитывается риск осложнений. Он увеличивается при плохом контроле, частые обострения, госпитализация в отделение интенсивной терапии по поводу этой патологии, низкий показатель ОФВ1, курение, необходимость приема лекарств в большой дозировке.
Под обострением понимается 7 и более дней неконтролируемого течения болезни.
Некоторые пациенты считают, что частые приступы удушья, ежедневная потребность в ингаляциях сальбутамола, одышка – признаки тяжелого течения патологии. Однако такое мнение не совсем верно. Это признаки неконтролируемого течения заболевания, которое может быть как при тяжелой, так и при легкой астме.
С чем может быть связана невозможность полного контроля над болезнью? Прежде всего, необходимо узнать, насколько пациент выполняет требования по элиминации аллергенов, правильно ли он проводит ингаляции, выполняет ли все назначения врача. Затем нужно устранить провоцирующие факторы – гастроэзофагеально-рефлюксную болезнь, синуситы, хронический ринит. Примерно у четверти больных безуспешность терапии связана с неправильно поставленным диагнозом, когда за астму принимается другое заболевание. Если же все эти факторы устранены, нужно усилить терапию.
Однако у части пациентов, несмотря на интенсивное лечение, добиться полной ремиссии не удается. Чаще всего это связано с генетическими и анатомическими особенностями – изменчивостью рецепторов к интерлейкинам, смешанным типом воспаления, наличием внутриклеточных возбудителей, более толстой стенкой бронхов и другими особенностями. Изучение таких вариантов продолжается, оно позволит в будущем создать новые препараты для помощи людям с тяжелой неконтролируемой бронхиальной астмой.
источник
Как контролировать бронхиальную астму?
Представить классификацию БА по уровню контроля, в соответствии с «Глобальной стратегией лечения и профилактики бронхиальной астмы» (GINА, пересмотр 2007 г.).
Контроль над бронхиальной астмой означает устранение проявлений заболевания.
Выделяют критерии контролируемой, частично контролируемой и неконтролируемой бронхиальной астмы.
Необходимо стремиться к тому, чтобы на фоне лечения был полный контроль над астмой, что соответствует критериям контролируемой астмы.
Контролируемая бронхиальная астма – это отсутствие каких-либо ограничений физической активности, ночных пробуждений и, в идеале, дневных симптомов астмы.
Не чаще чем два раза в неделю могут наблюдаться кратковременные эпизоды астмы днем, для купирования которых может требоваться применение ингаляторов, содержащих бронхорасширяющие вещества.
При наличии критериев контролируемой астмы проводимое лечение считается достаточным и его следует продолжить.
При частично контролируемой бронхиальной астме лечение недостаточно эффективно, так как наблюдаются отдельные симптомы астмы, либо ночные, либо дневные (более двух эпизодов в неделю), возможно, с ограничением повседневной активности, может быть снижена пиковая скорость выдоха.
В этой ситуации необходимо выяснить причины и длительность появления симптомов астмы и рассмотреть возможность увеличения объема терапии для достижения лучшего контроля.
При неконтролируемой бронхиальной астме симптомы (кашель, свистящие хрипы, одышка, приступы удушья) обычно наблюдаются у пациента и в дневные, и в ночные часы, зачастую ограничивают повседневную активность, требуют более частого использования ингаляторов, содержащих бронхорасширяющие средства, и сопровождаются снижением показателей пикфлоуметрии.
Если такое ухудшение сохраняется хотя бы неделю, то состояние пациента расценивают как обострение бронхиальной астмы.
Поэтому, при первом появлении признаков неконтролируемой астмы необходимо увеличить дозы, кратность применения и/или количество используемых препаратов, для того чтобы предупредить развитие обострения.
Для оценки контроля над клиническими проявлениями БА используется Тест по контролю над астмой, он подходит для использования взрослыми и детьми старше 12 лет с целью самооценки и может заполняться пациентами перед визитом к лечащему врачу или во время визита.
Этот простой вопросник позволяет улучшить оценку контроля над заболеванием, так как его результаты представляют собой объективные показатели (баллы) и обеспечивает улучшение взаимопонимания между пациентом и врачом.
План самоведения при бронхиальной астме.
Необходимо обучить слушателей принципам составления плана самоведения на основании значений пиковой скорости выдоха и клинических проявлений БА.
План самоведения больных бронхиальной астмой даёт возможность пациенту самостоятельно изменять лечение, в заранее определенных пределах, в зависимости от самочувствия и данных пикфлоуметрии.
Необходимо объяснить пациенту, что четкое соблюдение рекомендаций, обозначенных в плане, может предотвратить обострение заболевания.
Дневник самоконтроля должен содержать следующую информацию:
– перечисление индивидуальных факторов риска обострения астмы, которых больному необходимо избегать;
– индивидуальную ежедневную дозу профилактических препаратов длительного действия;
– инструкцию, как распознать признаки ухудшения состояния, включая симптомы и, если возможно, пиковую скорость выдоха;
– инструкцию, как лечить обострение астмы самостоятельно и когда вызывать скорую медицинскую помощь.
Уровни контроля над астмой
Контролируемая бронхиальная астма (все нижеперечисленное)
Частично контролируемая бронхиальная астма (любое проявление в течение недели)
Неконтролируемая бронхиальная астма
пробуждения
Характеристика Контролируемая Частично Неконтролируемая
Дневные симптомы Нет (дважды контролируемая Более чем дважды в
или менее в неделю неделю
Ночные симптомы Нет Любые
Необходимость в Нет(дважды Более чем Наличие трех или
препарате, снимаю- или менее дважды более признаков
щем симптомы неделю неделю ЧКА в какую-либо
Ограничение Нет(дважды Любые неделю
Функция легких Нормальная ПОСМОТРЕТЬ ЕЩЕ:
Вопрос 1. Как часто на протяжнии последних 4-х недель не позволяла Вам выполнять обычный объем работы в учебном заведении, на работе или дома?
Вопрос 2. Как часто на протяжении последних 4-х недель Вы замечали у себя затруднительное дыхание?
1) чаще, чем 1 раз на день (1 балл);
3) от 3 до 6 раз в неделю (3 балла);
4) 1 или 2 раза в неделю (4 балла);
Как часто на протяжении последних 4 -х недель Вы просыпались ночью или раньше, чем всегда.
Попричине симптомов астмы (свистящее дыхание, затрудненное дыхание, ощющение боли или стиснения в груди)?
1) 4 ночи в неделю и чаще (1 балл);
2) 3-4 ночи в неделю (2 балла);
Как часто на протяжении последних 4-х недель Вы пользовались быстродействующим ингалятором (например, Вентолин, Беротек, Беродуал, Атровент, Сальбутамол, Саламол, Астмопент) или небулайзером (аэрозольным аппаратом) с лекарствами (например, Беротек, Беродуал, Вентолин Небулы)?
1) 3 раза на день и чаще (1 балл);
2) 1 или 2 раза на день (2 балла);
3) 2 или 3 раза в неделю (3 балла);
4) 1 1 раз в неделю или меньше (4 балла);
5) ни одного раза (5 баллов).
Какую оценку Вы бы дали состоянию контроля астмы на протяжении последних 4-х недель?
1) совсем не удавалось контролировать (1 балл);
2) плохо удавалось контролировать (2 балла);
3) в некоторой степени удавалось контролировать (3 балла);
4) хорошо удавалось контролировать (4 балла);
5) полностью удавалось контролировать (5 баллов).
Результатом теста является сумма в баллах, она же используется для формулировки рекомендаций:
— 25 баллов – полный контроль;
— 20-24 балла — астма контролируется хорошо, но не полностью.
Врач может помочь больному добиться полного контроля;
— 19 баллов и меньше – неконтролируемая астма. Возможно, следует изменить терапию для достижения оптимального контроля;
— 14 баллов и меньше – астма у пациента серьезно вышла из-под контроля.
В этом случае пациента следует направить к специалисту.
Date: 2015-11-14; view: 34; Нарушение авторских прав
источник
Этиология
• Атопическая, эндогенная, профессиональная, аспириновая, смешанная, астма-ХОБЛ синдром.
Уровень контроля
• Контролируемая, частично контролируемая, неконтролируемая.
Обострение
• Легкое, средней тяжести, тяжелоe.
Ds: Бронхиальная астма аллергическая (полынь, береза), частично контролируемая, обострение. Аллергический ринит, конъюнктивит. [J45.0]
Ds: Бронхиальная астма эндогенная, неконтролируемая, тяжелое обострение. [J46]
Фоновый Ds: Гастроэзофагеальная рефлюксная болезнь, неэрозивная форма.
Ds: Бронхиальная астма аспириновая, частично контролируемая. [J45.1]
Сопутствующий Ds: ИБС: стабильная стенокардия III ФК, пароксизмальная желудочковая тахикардия.
Кортикостероид
• Беклометазон: 100–200, 200–400, >400 мкг/сут в 2 приема.
• Будесонид [пульмикорт]: 200–400, 400–800, >800 мкг/сут в 2 приема.
• Флутиказона пропионат [фликсотид]: 100–250, 250–500, >500 мкг/сут в 2 приема.
Кортикостероид + бета2-агонист
• Будесонид/формотерол: 80–160/4.5, 320/9 [симбикорт], 200–400/12 [форадил комби] мкг 2 раза.
• Флутиказона флуорат/вилантерол [релвар]: 100–200/25–50 мкг однократно.
• Флутиказона пропионат/салметерол [серетид]: 50–125–250–500/25–50 мкг 2 раза.
50% тяжелой астмы.
• Интерлейкины IL-4, IL-5, IL-13.
• Аллергическая астма.
• Эозинофилия крови ≥0.15•10 9 /л.
• Эозинофилия мокроты ≥2%.
• Лечение: анти-IgE (омализумаб), анти-IL5 (бенрализумаб, меполизумаб, реслизумаб), анти-IL4 (дупилумаб).
1 ступень
• ИКС-формотерол в низких дозах.
2 ступень
• ИКС (беклометазон 50–100 мкг 2 раза) в низких дозах.
• ИКС-формотерол в низких дозах по необходимости.
3 ступень
• ИКС-пролонгированные бета2-агонисты в низких дозах (будесонид-формотерол 80–160/4.5 мкг, флутиказона пропионат-салметерол 50/25 мкг 2 раза).
• ИКС в средних дозах (беклометазон 100–200 2 раза).
4 ступень
• ИКС-пролонгированные бета2-агонисты в средних дозах (будесонид-формотерол 320/9 мкг, флутиказон-салметерол 125–250/25 мкг 2 раза).
• ИКС в высоких дозах (беклометазон >200 мкг 2 раза).
• ± Тиотропиум (5 мкг однократно [спирива респимат]).
5 ступень
• ИКС-пролонгированные бета2-агонисты в высоких дозах.
• + Тиотропиум, анти-IgE, анти-IL5, анти-IL4.
• + Преднизолон ≤7.5 мг/сут.
Легкое обострение
• Одышка при ходьбе, разговор предложениями, свистящее дыхание умеренное на выдохе, могут лежать.
• Пульс 20 дыханий в мин, PEF >80%, SpO2 >95%.
Умеренное обострение
• Одышка при разговоре, разговор фразами, свистящее дыхание громкое, предпочитают сидеть.
• Пульс 100–120/мин, >20 дыханий в мин, PEF 50–80%, SpO2 90–95%.
Тяжелое обострение
• Одышка в покое, разговор словами, свистящее дыхание громкое, ортопноэ, используют вспомогательные мышцы, возбуждение.
• Пульс >120/мин, >30 дыханий в мин, PEF
Амбулаторное лечение
• Сальбутамол через дозированный ингалятор 4–10 вдохов каждые 20 мин первый час, далее от 4–10 вдохов каждые 3–4 ч до 6–10 вдохов каждые 1–2 ч (через спейсер экономнее небулайзера).
• Сальбутамол через небулайзер: 2.5–5 мг каждые 20 мин 3 дозы, затем 2.5–10 мг через 1–4 ч по необходимости или 10–15 мг/ч постоянно.
• Преднизолон 50 мг/сут однократно 5–7 дней.
• Кислород, поддерживая SpO2 93–95%.
Стационарное лечение
• Сальбутамбол + ипратропиум: через небулайзер: 0.5 мг каждые 20 мин до 3 доз, далее по необходимости или через дозированный ингалятор 8 вдохов каждые 20 мин до 3 ч.
• Магнезия внутривенно: 2 г за 20 мин.
• Искусственная вентиляция легких.
источник