Бронхиальная астма – одно из наиболее распространенных заболеваний в мире, число больных БА превышает 150 млн.человек, из них примерно у 5% больных страдающих БА, имеют тяжелое течение заболевания.
В России распространенность симптомов БА сопоставима со среднемировыми показателями. Иркутск – не исключение из этого правила, и каждые 4-5 лет число больных астмой увеличивается примерно в 2 раза, среди заболевших много детей.
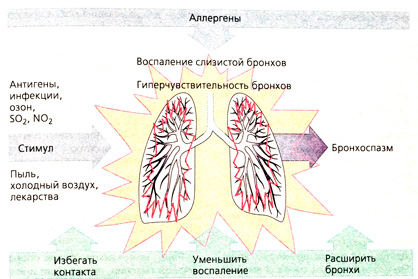
Астма это хроническое воспалительное, генетически обусловленное заболевание, которое поражает дыхательную систему. На распространенность и тяжесть течения БА влияют генетические факторы, микроокружение, климат, социальная и расовая принадлежность, а также до конца не ясные глобальные факторы. Дыхательные пути у астматиков очень чувствительные и остро реагируют на различные провоцирующие факторы. Бронхиальная астма многофакторное заболевание. Ее вызывают различные внутренние и внешние факторы. Внешними являются домашние аллергены, курение табака, респираторные инфекции, пыльца растений. Существуют также факторы, провоцирующие обострения БА так называемые триггеры, к ним относятся: курение, физическая нагрузка, инфекции, изменения погоды, эмоциональные перегрузки.
До настоящего времени имеют место летальные исходы от астмы. И причина смертельного исхода, это в первую очередь неадекватное лечение больных в период приступа, недостаточное или позднее применение необходимой терапии.
О том, как не пропустить симптомы столь грозного заболевания, как держать астму под контролем, где следует отдыхать астматикам, рассказала Юлия Коржевская, аллерголог-иммунолог Иркутского диагностического центра.
10 важнейших фактов о бронхиальной астме, которые должен знать каждый взрослый человек. Потому что дебют астмы может состояться в любом возрасте.
- Астма – древнейшее заболевание.
Слово «астма» имеет греческие корни, дословно переводится как «трудно дышать». И история астмы насчитывает века и тысячелетия. Но лишь в нашем веке астму научились качественно лечить, держать под контролем. Хотя вылечивать астму до конца пока невозможно, это тяжелое хроническое заболевание. И главная цель лечащего врача и пациента – это д остижение контроля течения астмы. Чтобы достигнуть ремиссии (состояния, при котором болезнь не имеет клинических признаков и симптомов, и нет необходимости в лекарственной терапии), иногда требуются месяцы и даже годы лечения. - Дебют астмы может состояться в любом возрасте. Чаще всего от 10 до 40 лет. Действительно, астматиком может стать и годовалый малыш, и пожилой человек. Возрастной период при этом заболевании не ограничен. Астма обычно формируется на фоне длительного контакта с аллергенами, и генетически обусловленной предрасположенностью ответа на аллергены и факторы провоцирующие обострение БА. Есть данные, что сформировать начальные симптомы БА могут стрессы.
- Главный пусковой механизм астмы – это аллергическое воспаления бронхов.
Именно контакт с причинно значимыми аллергенами, особенно в детском возрасте, и служит толчком, запускающим в организме астму. Это и бытовые аллергены (клещи, обитающие в домашней пыли), и эпидермальные (в народе такую аллергию называют аллергией на животных), и грибки (наличие плесени фиксируется практически в любом жилище). Очень распространена аллергия на тараканов, и если эти насекомые живут не во всех квартирах, то обитают практически во всех нежилых помещениях – магазинах, рынках, школах, детских садах. Астму раннего детского может вызвать употребление молока и молочных продуктов. Также бронхоспазм может сформироваться на фоне перекрестной пищевой непереносимости – например, у ребенка отмечается аллергия к пыльце определенного рода. Существует ряд продуктов, имеющих одну генетическую структуру с этой пыльцой, и прием этих продуктов может сформировать бронхоспазм. Как правило, аллергия носит наследственный характер, и «подарить» ее нам может и непрямой родственник (троюродный брат, бабушкина сестра и т.д.). У аллергии много неблагоприятных для организма последствий, ну а самый грозный из них – астма. Также бывает и неаллергическая, эндогенная астма, которая формируется вследствие контакта с профессиональными, химическими реактивами. - Настораживающие симптомы.
Наиболее характерные для астмы симптомы – удушье, чувство стеснения в грудной клетке и кашель. Причем, кашель может быть как затяжным, хлыстообразным, так и по типу подкашливания. Классический симптом – ночной и утренний кашель. Часто кашель сопровождается хрипами, свистящим дыханием. Назальные симптомы – это длительный хронический насморк и затрудненное носовое дыхание, хроническая заложенность носа. Для детей характерны чихание, зуд носа. При физической нагрузке дети могут быстрее уставать, дольше приходят в себя, например, после бега. - Куда идти, к кому податься?
Если мама замечает подобное состояние у ребенка, или взрослый отмечает их у себя, идти нужно, в первую очередь, к педиатру и терапевту соответственно. После собранного анамнеза рекомендуется обращение к узкому специалисту – аллергологу-иммунологу. В качестве дополнительных исследований проводятся аллергопробы, дыхательный тест (для детей старше 7 лет). - Лечение.
Существует несколько методов терапии астмы. Основной – медикаментозный, составляет базисную терапию и неотложную помощь. Базисные лекарственные средства применяются длительный период вплоть до формирования состояния стойкой ремиссии. В будущем возможны снижения доз и отмена терапии с учетом наличия контролируемости заболевания. Плюс постоянное наблюдение у педиатра либо терапевта. Неотложная помощь оказывается с помощью ингаляционного препарата, назначение которого – купировать приступ удушья, кашля. Такие препараты расслабляют мышцы, расположенные в бронхах суженных дыхательных путей, что позволяет человеку вновь дышать свободно. Такое заболевание, как астма подразумевает оказание детям бесплатной базисной терапии и неотложной помощи. То есть рецепты на бесплатные лекарства должны выдаваться педиатром по месту жительства. - Образ жизни.
Одна из самых главных мер, чтобы держать астму под контролем, выдерживание экологии в доме, соблюдение гипоаллергенного быта. Сейчас в продаже имеются порошки и спреи, которые позволяют успешно бороться с пылевым клещом. Обработка ковров, мягких игрушек, книжных полок, мягкой мебели с помощью этих препаратов позволяет снизить риск обострения более чем в два раза. Также нежелательно иметь дома животных и разводить оранжереи из цветущих растений. Дело в том, что цветы могут давать перекрестную аллергию к травам, а земля в горшках обычно содержит грибок, также вызывающий аллергию. Занятия спортом не противопоказаны при астме, идеальный вид спорта – плавание. При плавании происходит естественная компенсация дыхательных процессов, со временем возможно и достижение ремиссии. - Провокаторы обострения.
Факторов много, которые сами по себе не вызывают астмы, но провоцируют ее обострения, довольно много. Это и физическая нагрузка, и курение, в том числе и пассивное, и контакт с холодным воздухом, вредными химическими веществами, и неблагоприятная экологическая обстановка. - Астмы курильщиков не существует, но курение значительно ухудшает течение и провоцирует обострения БА.
Как говорят врачи, распространенный среди обывателей термин «астма курильщика» – всего лишь миф. Курение лишь усугубляет течение астмы. А если курить в течение 3 лет больше 7 сигарет в день, формируются необратимые последствия в бронхолегочном дереве, которые могут спровоцировать хроническую обструктивную болезнь легких. У курящих матерей риск рождения детей-аллергиков повышается в два раза. Ребенок, который курит пассивно, также рискует заработать симптомы БА. - Беременность и астма.
Астма – не основание для того, чтобы отказаться от детей. Другое дело, что астма во время беременности должна контролироваться. Чем быстрее врач стабилизирует состояние беременной женщины, тем качественней будет беременность, чем меньше ребенок будет иметь последствий в виде хронической гипоксии, и тем меньше вероятность проявления у этого ребенка факторов наследственной предрасположенности к аллергии. Сейчас выпускаются препараты, которые можно принимать во время беременности. В некоторых случаях больные входят в хорошую ремиссию, при которой терапия не требуется.
В идеале – на море, но воздух на курорте должен быть сухим (Евпатория, Анапа, Геленджик), а не влажным (Сочи, Анталия).
Дело в том, что морской воздух очень хорошо влияет на дыхание, на дыхательную систему человека. В нашем районе реабилитацией астмы занимаются в санатории «Падь Еловая», на Братском взморье, в Аршане. Астматикам показаны санаторно-курортное лечение, курсы реабилитации в так называемых соляных шахтах, которые в Иркутске работают в некоторых поликлиниках, профилакториях, салонах красоты.
Дети-астматики чаще других болеют респираторными инфекциями.
Родители должны иметь это в виду, когда отправляют детей в сады и школы. Причем, болезнь обычно проявляется в виде аллергии к инфекционным агентам.
Что может способствовать развитию астмы:
- Астма у родственников.
- Аллергия, в первую очередь, на домашних клещей, животных, тараканов, грибы, плесень, дрожжи.
- Курение (в том числе и пассивное)
- Экология
- Ожирение
В домашней аптечке астматика всегда должны быть средства неотложной помощи, способные купировать приступ. Прописанные врачом лекарства должны приниматься постоянно.
В Иркутске на базе Иркутского диагностического центра начинает работу бесплатная астма-школа, где врач-аллерголог в доступной форме расскажет об этом заболевании, обучит методам самоконтроля и самоведения, даст рекомендации по образу жизни, гипоаллергенному быту и разработает совместно с обучаемыми пациентами индивидуальные графики лечения обострений БА.
источник
Хочу выразить благодарность Жилину И. В.. Очень внимательный и профессиональный врач. Вежливый и культурный человек. На приёме у этого врача очень комфортная обстановка. После приёма и осмотра, все доступно объяснил. По лечению также были даны разъяснения: дозировка, принцип действия лекарства. Буду рекомендовать такого хорошего врача!
Здравствуйте! Хотелось бы коротко рассказать свою историю, на протяжении нескольких месяцев меня мучили боли в стопе правой ноги, доходило до того что практически не мог ходить, наступать на ногу было не выносимо больно, после непродолжительных прогулок (предварительно выпив пол упаковки обезболивающих препаратов), нога опухала. Куда я только не обращался, начиная от поликлиники заканчивая бабушками-целительницами всё без толку, в поликлиники поставили диагноз падагра, выписали какие-то таблетки, но лучше мне не становилось. По совету знакомых (мол хороший специалист ни одного человека на ноги поставила) обратился в «Эталон Мед» к Кожиной Ольги Васильевне. Если честно перед приемом я был настроен пессимистично, думал ни чего нового мне не скажут. Сказав что выйдя из кабинета я был приятно удивлен, это ни чего не сказав, я реально был в шоке. Предельно внимательно выслушали, опросили, послушали, осмотрели, назначили обследование. По результатам обследования, поставили диагноз (падагра оказалась полной чепухой) и назначили лечение. Уже после первой недели лечения мне стало намного лучше, боль ушла, теперь бегаю так что Усейн Болт нервно курит в сторонке)))). Ольга Васильевна огромное Вам спасибо. Вы вернули меня к полноценной жизни. Дай бог Вам здоровья. Если бы все врачи были такие же как Вы, смертность бы с стране уменьшилась в разы. P.S. Всему коллективу «Эталон Мед» желаю процветание и всяческих успехов в их не легком труде.
Хочу выразить , огромную благодарность ,врачу педиатру Пряничниковой Наталье Аркадьевне , только она помогла справиться с проблемами до конца . Спасибо вам за ваш профессионализм, доброту, человечность, трудолюбие!
08.07.2019 обратился за помощью к терапевту Елене Евгеньевне Цвигун по поводу ОРВ. Быстрое, грамотное обследование выявило опасное заболевание, которое в течение 7 дней было вылечено другим замечательным доктором ЛОР Евгением Владимировичем Поляковым. Огромное спасибо врачам медицинского центра ЭТАЛОН МЕД за профессионализм и строгое следование клятве Гиппократа (действовать в интересах пациента). Трудно себе представить, что бы было, если бы врачи не заметили мое заболевание. Еще раз огромное спасибо за диагностику и эффективное лечение! Большое спасибо руководству учреждения за хорошую организацию работы врачей, поддержку их профессионализма на должном уровне, работу с кадрами.
Не слишком люблю ходить по врачам, но обстоятельства заставили и я решилась записаться на консультацию к специалисту ( в данном случае к неврологу Козловой Александре Юрьевна). Доктор вела себя очень корректно, вежливо, подробно и доступным языком рассказала о дальнейших моих действиях и необходимых процедурах, которые необходимо в срочном порядке проделать. Большое спасибо Врач. Александра Юрьевна за компетентность и доброжелательное отношение к пациентам. Большое человеческое Спасибо. Добра и процветания!
ЧТО НУЖНО ЗНАТЬ О БРОНХИАЛЬНОЙ АСТМЕ?
В современном мире бронхиальная астма является глобальной проблемой, которая становится все более распространенной с каждым годом. Во всем мире этим заболеванием страдают более трехсот миллионов человек и с каждым десятилетием количество астматиков увеличивается примерно на сто миллионов.
Бронхиальная астма – хроническое заболевание, основой которого является постоянный неинфекционный воспалительный процесс в дыхательных путях, вызывающий спазм бронхов.
На развитие астмы влияют:
* Внешние факторы – аллергены, инфекция (вирусы, грибы, некоторые виды бактерий), химические и механические раздражители, курение, метеорологические факторы, стрессовые и физические перегрузки. Аллергия на пыль – самая распространенная форма.
* Внутренние факторы — дефекты иммунной, эндокринной систем, нарушение чувствительности и реактивности бронхов, которые могут носить наследственный характер, и др.
Симптомами заболевания являются:
* длительный сухой кашель – иногда это единственный симптом заболевания. Учеными выделен даже отдельно «кашлевой вариант бронхиальной астмы»;
* свистящие хрипы при дыхании;
* чувство заложенности в груди, одышка;
* приступы удушья.
Профилактика обострений бронхиальной астмы:
* убрать из дома все цветы, ковры, паласы, перьевые подушки, и по возможности расстаться с домашними животными;
* категорически отказаться от курения и запретить близким курить в помещении с вами;
* укреплять иммунитет, избегать переохлаждения, ОРВИ, вовремя ставить прививки;
* хорошим профилактическим эффектом обладают «соляные пещеры» или спелеотерапия.
Диагностика и лечение:
Очень важно вовремя выявить бронхиальную астму, наблюдаться и лечиться только у профессионалов. Лечение астмы – это трудоемкий процесс, требующий от пациента хорошей дисциплины, но вознаграждение не заставит себя ждать! При своевременно начатом лечении вероятность того, что бронхиальная астма перейдет в стабильную длительную ремиссию, и уйдут все симптомы заболевания – очень высока.
Особенно важно не упустить начало заболевания в детском возрасте!
Диагностикой и лечением бронхиальной астмы занимается врач – пульмонолог.
В медицинском центре «Эталон Мед» прием ведут квалифицированные пульмонологи – врачи высшей категории, кандидаты медицинских наук. Наши специалисты руководствуются самыми современными методами диагностики, лечения и профилактики данного заболевания. Свою квалификацию ежегодно повышают на Европейских и Российских конгрессах по пульмонологии и респираторной медицине.
Записаться на прием можно по адресу: г.Чита, ул. Генерала Белика 10а, тел 217-112
источник
Что такое бронхиальная астма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сергеева А. Л., аллерголога со стажем в 10 лет.
Бронхиальная астма (БА) — заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей. [1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
По оценкам ВОЗ, сегодня БА болеет примерно 235 млн человек, а к 2025 году прогнозируется увеличение до 400 млн человек в мире. [1] Так, в исследованиях 3 фазы (ISSAC) также выявлен рост мировой заболеваемости БА у детей в возрасте 6-7 лет (11,1-11,6%), среди подростков 13-14 лет (13,2-13,7%). [2] [3]
На появление и развитие БА влияет ряд причин.
Внутренние причины:
1. пол (в раннем детстве преимущественно болеют мальчики, после 12 лет девочки);
2. наследственная склонность к атопии;
3. наследственная склонность к гиперреактивности бронхов;
Внешние условия:
1. аллергены:
- неинфекционные аллергены: бытовые, пыльцевые, эпидермальные; грибковые аллергены;
- инфекционные аллергены (вирусные, бактериальные);
2. инфекции дыхательных путей. [4]
Характерные симптомы БА, на которые жалуются большинство больных, включают:
- кашель и тяжесть в груди;
- экспираторная одышка;
- свистящее дыхание.
Проявления БА изменчивы по своей тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА. [5]
Механизмы, вызывающие основные симптомы БА [5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание | Бронхообструкция |
| Заложенность в груди | Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы | Воспалительный процесс, гиперреактивность бронхов |
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы. [1] [6]
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии. [1] [8]
На данный момент существуют следующие фенотипические формы БА:
- Аллергическая БА. Этот тип не представляет сложности в диагностике — дебют заболевания выпадает на детский возраст, связан с отягощенным аллергологическим анамнезом. Как правило, у родственников также имеются респираторные или кожные проявления аллергии. У людей с этой разновидностью БА зафиксировано иммунное воспаление в бронхиальном дереве. Эффективно лечение больных этим типом БА местными кортикостероидами ( ГКС).
- Неаллергическая БА. Этим типом БА болеют преимущественно взрослые, в анамнезе нет аллергопатологии, наследственность по аллергии не отягощена. Характер воспалительных изменений в бронхах этой категории бывает нейтрофильно-эозинофильным, малогранулоцитарным или сочетать эти формы. ИГКС плохо работают в лечении этого типа БА.
- Астма с постоянной констрикцией дыхательных путей. Есть такая группа пациентов, у которых начинаются необратимые изменения в бронхах, как правило, это люди с неконтролируемыми симтомами БА. Изменения в бронхиальном дереве характеризуются перестройкой стенки бронхов. Терапия данных пациентов сложна и требует пристального внимания.
- Астма с запоздалым началом. Большинство больных, в основном женского пола, заболевают астмой в солидных годах. Эти категории больных требуют назначения повышенных концентраций ИГКС или становятся почти резистентными к базовой терапии.
- Астма в сочетании с лишним весом. Этот тип учитывает, что категория людей с превышением веса и БА страдают более тяжелыми приступами удушья и кашлем, постоянно бывает одышка, а изменения в бронхах характеризуются умеренным аллергическим воспалением. Лечение данных пациентов начинается с коррекции эндокринологических отклонений и диетотерапии.
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
- легочное сердце, вплоть до острой сердечной недостаточности;
- эмфизема и пневмосклероз легких, дыхательная недостаточность;
- ателектаз легких;
- интерстициальная, подкожная эмфизема;
- спонтанный пневмоторакс;
- эндокринные расстройства;
- неврологические расстройства.
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте. [9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
- Беспокоят ли вас приступы похрипывания в легких?
- Бывает ли покашливание в ночное время?
- Как вы переносите физическую нагрузку?
- Беспокоят ли вас тяжесть за грудиной, покашливание после пребывания в запыленных помещениях, контакта с шерстью животных, в весенне-летний период?
- Заметили ли вы, что чаще болеете дольше двух недель, и заболевание часто сопровождается кашлем и одышкой?
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
- Спирометрия — это основной и простой метод исследования тяжести и возвратимости обструкции бронхов, применяемый также для последующей оценки течения БА. При проведении ФВД можно выявить тип изменений бронхиального дыхания (обструктивный, рестриктивный, смешанный), оценить тяжесть состояния. Для точной диагностики возвратимости бронхиальной констрикции можно применить пробу с бронхорасширяющими препаратами. Общепринятым положительным тестом считается прирост ОФВ1≥12%. Применяют следующие виды бронходилататоров: β2-агонисты быстрого эффекта (сальбутамол, фенотерол, тербуталин) с контролем ответа в течение 14 минут. Положительный тест свидетельствует об обратимости значений нарушений при БА. [9]
- Пикфлоуметрия. Часто применяется измерение пиковой скорости выдоха с помощью специального простого аппарата — пикфлоуметра. Необходимо объяснить больным, как измерять ПСВ в утренние часы (до пользования лекарственными препаратами); в этом случае измеряем самое минимальное значение ПСВ. Измерение ПСВ необходимо сделать и поздним вечером, это будет самый высокий уровень ПСВ. Изменчивость в течение суток ПСВ называют амплитудой ПСВ. Фиксирование ПСВ следует проводить около 2-3 недель. Данное исследование оценивает ПСВ в домашних и рабочих условиях, что позволяет определить, как влияют факторы внешней обстановки на самочувствие пациента (аллергены, профессиональные факторы, физическая нагрузка, стрессы и другие триггеры). [10]
- Определение гиперреактивности бронхов. Присутствие гиперреактивности бронхиального дерева считается важным критерием для постановки диагноза БА. Самым используемым методом исследования гипервосприимчивости бронхов на данный момент является бронхоконстрикторный тест с биологически активными веществами (метахолином, гистамином), а также физической нагрузкой. Оценка показателей исследования оценивается по изменениям ОФВ1. При уменьшении показателей ОВФ1 более чем на 20% (от первоначальных цифр) тест можно считать положительным. [8]
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
- скарификационные аллергопробы;
- пробы уколом (prick-test);
- внутрикожные пробы;
- аппликационные пробы
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
- обострения аллергического заболевания;
- острых вирусных или бактериальных заболеваний (ОРВИ, назофарингиты, бронхиты и др.);
- тяжелой формы астмы, ее неконтролируемого течения (ОФВ1 [10]
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
- возраст до 3-х лет;
- в анамнезе тяжелые аллергические реакции на кожное обследование;
- основное заболевание протекает тяжело, практически без периодов ремиссии;
- дифференциальная диагностика между IgE-опосредованными и не-IgE-опосредованными типами аллергических реакций;
- обострение кожных заболеваний или особенности строения кожи;
- требуется постоянный прием антигистаминных препаратов и глюкокортикостероидов;
- поливалентная аллергия;
- при проведении кожного тестирования получают ложные результаты;
- отказ больного от кожных проб;
- результаты кожных проб не совпадают с клиническими данными.
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
- отличие истинной сенсибилизации и перекрестных реакций у больных с полиаллергией (когда имеется широкий спектр сенсибилизации);
- снижение риска тяжелых системных реакций при проведении аллергообследования, что улучшает приверженность пациентов;
- точное определение подтипов аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ);
- наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Сегодня, к сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких. [1]
Европейскими рекомендациями предложен ступенчатый подход к лечению:
Фармакотерапию БА можно разделить на 2 группы:
- Препараты ситуационного использования
- Препараты постоянного использования
Препараты для купирования приступов следующие:
- коротко-действующие β-адреномиметики;
- антихолинергические препараты;
- комбинированные препараты;
- теофиллин.
К препаратам для поддерживающей терапии относят:
- ингаляционные и системные глюкокортикостероиды;
- комбинации длительно действующих β2-агонистов и ГКС;
- теофиллины с длительным действием;
- антилейкотриеновые препараты;
- антитела к имммуноглобулину Е.
Для терапии БА важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
- аэрозольные ингаляторы;
- порошковые ингаляторы;
- небулайзеры.
Самым современным и исследованным методом лечения аллергической БА с подтвержденной эффективностью является АСИТ (аллерген-специфическая иммунотерапия). АСИТ на данный момент является единственным способом терапии, который меняет развитие болезни, действуя на механизмы патогенеза астмы. Если вовремя провести АСИТ, данное лечение способно приостановить переход аллергического ринита в астму, а также пресечь переход легкой формы в более тяжелую. А также преимущества АСИТ — это возможность не дать появиться новым сенсибилизациям.
АСИТ при БА проводится пациентам с:
- легкой или средней тяжести формой заболевания (цифры ОФВ1 должны быть не менее 70% от нормы);
- если симптомы астмы не полностью контролируются гипоаллергенным бытом и лекарственной терапией;
- если у пациента имеются риноконъюнктивальные симптомы;
- если пациент отказывается от постоянной формакотерапии;
- если при проведении фармакотерапии возникают нежелательные эффекты, которые мешают пациенту.
Сегодня мы можем предложить пациентам следующие виды АСИТ:
- инъекционное введение аллергенов
- сублингвальное введение аллергенов
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе. [7]
Выделяют первичную профилактику. Она включает:
- элиминацию аллергенов во время беременности и в первые годы жизни ребенка (гипоаллергенный быт и гипоаллергенная диета);
- кормление грудью;
- молочные смеси;
- пищевые добавки во время беременности (существует несколько гипотез протективного эффекта рыбьего жира, селена, витамина Е);
- отказ от курения во время беременности.
Вторичная профилактика включает:
- избегать поллютантов (повышение концентраций озона, окислов озона, взвесей частиц, аэрозолей кислот);
- борьба с клещами домашней пыли;
- не заводить домашних животных;
- отказ от курения в семье.
источник
Всемирная организация здравоохранения считает, что более 235 миллионов человек страдают астмой. А среди детей, сообщают эксперты ВОЗ, это самое распространенное хроническое заболевание. Что нужно знать об астме и как ее лечить, обсудили с Татьяной Неешпапа, врачом-пульмонологом 1 категории, терапевтом.
Астма может дебютировать в любом возрасте. Симптомы, как и причины ее возникновения различны. У детей первыми проявлениями могут быть затяжной кашель, в том числе ночной, или повторяющиеся бронхиты с бронхообструктивным синдромом на фоне каждой острой респираторной инфекции. У взрослых обычно болезнь проявляется эпизодами затрудненного и свистящего дыхания, одышкой и приступами удушья, которые усиливаются в ночное время и в ранние утренние часы. Также эти проблемы могут возникать при контакте с аллергенами или раздражителями.
Иногда бывает кашлевой вариант бронхиальной астмы, когда нет характерных приступов удушья, но имеется длительный кашель, который не поддается «стандартному» лечению. При этом исключены другие варианты возникновения кашля.
Астма – гетерогенное заболевание, т.е. причины её возникновения различны. Это и наследственная предрасположенность, аллергены (пылевые клещи, аллергены домашних животных, пыльца растений и другие), инфекционные агенты (преимущественно вирусные), профессиональный фактор (работа на вредном производстве), табачный дым (активное и пассивное курение). У детей чаще встречается бронхиальная астма аллергической природы, у взрослых может быть и не аллергическая форма.
В основе лечения бронхиальной астмы лежит противовоспалительная (базисная терапия), которая назначается на длительный срок. Также применяются бронхорасширяющие препараты для быстрого купирования бронхоспазма (работают как скорая помощь). Базисная терапия назначается минимум на 3 месяца. Исходя из степени тяжести заболевания, выделяют 5 ступеней лечения астмы, на каждой определен соответствующий объем противовоспалительной терапии. Тактика лечения у детей и взрослых похожа, но есть различия в объёме назначаемой терапии.
Эффективность лечения зависит от нескольких факторов. Один из главных – ответственное отношение пациента к лечению. Врач должен быть уверен, что человек следует назначенным рекомендациям, соблюдает режим терапии и не пропускает ингаляции. Бывают случаи, когда пациенты самостоятельно отменяют назначенное лечение, что приводит к плохим последствиям.
Другой немаловажный фактор отсутствие контроля астмы – неправильная техника ингаляции! Крайне важно объяснять астматику, как пользоваться тем или иным ингалятором, проверять технику применения этого устройства на каждом приёме! Если пациент применяет дозированный аэрозольный ингалятор, и у него возникают сложности с проведением процедуры, то можно дополнительно использовать спейсер. При помощи этой специальной насадки можно не синхронизировать вдох с нажатием на баллончик.
Кроме того, эффективность терапии может снижаться, если назначен недостаточный объём противовоспалительной терапии или имеются сопутствующие заболевания, которые затрудняют контроль астмы: гастроэзофагеальный рефлюкс (заброс кислоты из желудка в пищевод), неконтролируемый аллергический ринит и др.
Одним из эффективных способов контроля бронхиальной астмы является самостоятельное измерение пиковой скорости выдоха (пикфлоуметрия). Этот метод позволяет определить, что пиковая скорость выдоха снижается, и тем самым заблаговременно узнать о начинающемся обострении, быстро приступить к лечению, и при необходимости увеличить объём лекарственной терапии. Сейчас существует множество пикфлоуметров, которые удобны в использовании как для взрослых, так и для детей. Например, у прибора Philips есть цветные индикаторы, которые можно настроить с учетом персональной скорости выдоха, с этим поможет врач. Использовать его легко: сдвинуть индикатор вниз, встать, сделать максимально глубокий вдох, затем выдохнуть в прибор. Измерение следует провести три раза подряд и выбрать максимальное значение из трёх. Лучше вести дневник, куда записывать результаты для ежедневного мониторинга самочувствия. Регулярно используя пикфлоуметр, можно уменьшить вероятность возникновения обострения на самом начальном этапе, и не дать развиться более тяжёлому состоянию.
У пациента должен быть чёткий письменный план по лечению, расписанный врачом: базисная терапия, инструкция, как действовать при симптомах обострения, в каких случаях надо срочно обращаться за медицинской помощью. Пикфлоуметрия также позволяет человеку самостоятельно оценить контроль заболевания после перенесенного обострения или после изменения назначенной терапии.
Основная цель лечения бронхиальной астмы – достижение и поддержание контроля симптомов БА, чтобы человек мог жить полной жизнью и не сталкиваться с обострениями в будущем. Для этого нужно четко следовать врачебным рекомендациям и помнить о постоянном самоконтроле. Многие пациенты не знают или пренебрегают правилами контроля астмы, но если постоянно следить за своим состоянием, то и болезнь будет протекать легче. Это значит: не пренебрегать медикаментозным лечением, исключить аллергены, соблюдать правильную технику ингаляций, регулярно измерять скорость выдоха, своевременно проходить вакцинацию.
Контролируемая астма лёгкой и средней степени тяжести обычно не сильно влияет на жизнь пациента, за исключением обострений. Человек может вести привычный образ жизни, заниматься спортом. Если же заболевание не контролировать, то приступы обострения, конечно, будут повторяться, что существенно повлияет на самочувствие человека – снижается физическая активность, ухудшается психоэмоциональное состояние и т.д.
Бронхиальная астма – заболевание, при котором возникает воспаление в бронхах. Именно это воспаление – основная причина появления симптомов болезни. У детей часто возникают обострения астмы на фоне ОРВИ. Как правило, дети, которые ходят в сад, периодически болеют, и это сопряжено с риском. Однако все очень индивидуально. Бывают случаи, когда ребёнок получает базисную терапию, и при этом на фоне ОРВИ у него не возникает проблем. Ни один немедикаментозный метод не отменяет базисную терапию. В то же время лекарственные препараты не тренируют бронхи, не усиливают их очищение от скопившейся слизи (мокроты), а это важно для эффективного контроля заболевания. Очень полезна дыхательная гимнастика. Спорт должен присутствовать в жизни ребёнка с бронхиальной астмой. Физическая реабилитация улучшает сердечно-лёгочную функцию. Хорошо подходит плавание, лыжи и скандинавская ходьба. Конечно, перед тем как приступить к занятиям, необходимо обсудить план тренировок с лечащим врачом.
источник
Бронхиальная астма считается поддающимся лечением заболеванием. С 1995 года смертность от нее резко снизилась. Если раньше вызовы Скорой для астматика были частым мероприятием, то сейчас их доля составила всего лишь 1,3% от общей массы. Но, увы, почти каждый второй больной, который принимает нужные медикаменты, продолжает испытывать мучительные симптомы и жизнеугрожающие состояния.
Что можно сделать для облегчения жизни больных, есть ли новые лекарства, которые им помогут и что делать, если не помогает лечение, нам рассказал Андрей Белевский, д.м.н., профессор, кафедра пульмонологии РНИМУ им. Н.И. Пирогова, главный пульмонолог Департамента здравоохранения города Москвы.
К сожалению, за последние десять лет терапии бронхиальной астмы осталась прежней. Средством номер один, как и 20-30 лет назад считаются ингаляционные средства. Но ведь это далеко не самый простой метод введения лекарств?
— Да, но не стоит забывать, что это наиболее точный способ доставки действующего вещества, которое сразу же попадает в легкие. Пациенты попросту не умеют им пользоваться. Конечно, медработники регулярно обучают, как правильно управляться с баллончиком, но лишь пятая часть больных с первого раза делает эту манипуляцию правильно. И, несмотря на четкие объяснения и инструкции медиков, половина наших пациентов не совсем грамотно распыляет лекарство. Вот и получается, что 25 млрд долларов в год во всем мире тратится на приобретение ингаляционных препаратов и из них 17 млрд долларов пропадают зря, потому что пациенты не умеют ими пользоваться.
Но не устаю повторять, что именно ингаляторы остаются идеальным способом доставки лекарства. Они постоянно видоизменяются, совершенствуются. И сейчас появляются новые виды.
А что именно в них нового?
— Дело в том, что зачастую пациент, особенно пожилой или тяжелобольной, не может самостоятельно сделать вдох, что необходимо, когда пускают в ход порошковый ингалятор. Ведь при этой патологии четкая закономерность – чем хуже состояние больного, тем меньше просвет бронхов и тем труднее лекарственному веществу туда попасть.
Для сравнения — частичка табачного дыма в 5 раз меньше частички лекарства в современных ингаляторах. И получается, что табачный дым, в отличие от лекарства, легко достигает самых мелких бронхов. Между прочим, именно из-за этой особенности дыма воспаляется все бронхиальное дерево.
Но сейчас есть ингаляторы респиматы, которые помогут даже тем, кто не в состоянии быстро сделать вдох. Ученые нашли оригинальный выход из положения: современные препараты расширяют дыхательные пути и поддерживают их в таком состоянии в течение как минимум суток. Более того, благодаря этому лекарству пациент может выдержать физическую нагрузку на 1,45 минуты дольше. Эти неполные две минуты имеют большое значение для тех, кто еще раньше не мог подняться выше второго этажа, не мог одеваться и даже спокойно принимать пищу. Вроде бы это простые действия, но они часто недоступны больному из-за одышки.
Конечно, лучше до бронхиальной астмы лучше себя не доводить. А что вы посоветуете, чтобы вовремя заметить зарождение опасной болезни?
— Вначале давайте разберемся, какие первые симптомы: одышка, причем даже при небольшой физической нагрузке, чувство «заложенности» в легких, постоянный кашель с выделением мокроты. Это и есть признаки серьезных неполадок в организме. Причем определить, каких именно, может только врач. Ведь такие симптомы могут указывать не только на астму, но и на сердечные проблемы или патологии желудочно-кишечного тракта.
Для того, чтобы дифференцировать диагноз, необходимо сделать спирометрию – исследование функции внешнего дыхания. Процедура несложная, делают ее повсеместно в любых ЛПУ. Если необходимо, врач назначит и дополнительные исследования. Например, функцию внешнего дыхания, с помощью которой можно выявить пока еще не заметную самому пациенту бронхиальную астму или начавшуюся ХОБЛ на той стадии, когда развитие этих неприятных патологий можно приостановить.
Запомните, здоровые легкие и работают легко. И вдох, и выдох должны происходить без малейших затруднений. Объем выдыхаемого и вдыхаемого воздуха одинаков. Если легкие нездоровы, то вдыхать легко, а вот выдыхать трудно. Выдох замедленный и с усилием.
Понравился наш сайт? Присоединяйтесь или подпишитесь (на почту будут приходить уведомления о новых темах) на наш канал в МирТесен!
источник
Бронхиальная астма – это хроническое респираторное заболевание, при котором из-за влияния внутренних, либо внешних факторов у больного периодически происходит обратимое сужение бронхов, приводящее к возникновению удушья. Болеют бронхиальной астмой по различным данным около 4% населения, причем среди детей эта цифра достигает 10%, поскольку в половине случаев заболевание развивается именно до 10 лет. Радует, конечно же, и то, что не редко дети «перерастают» бронхиальную астму и в последующем живут вполне полноценной жизнью. Однако для этого родители должны позаботиться, чтобы у их ребенка патология не прогрессировала.
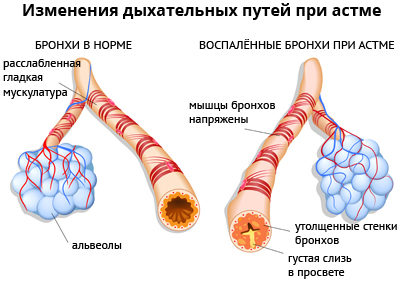
В развитии симптомов бронхиальной обструкции при астме основное значение играют два механизма – хроническое воспаление бронхов и гиперреактивность бронхиального дерева. Причем именно из-за воспалительных изменений органы дыхания становятся очень чувствительными к раздражителям. В комплексе это все приводит к отеканию, сужению бронхов и заполнению их вязкой слизью во время приступов бронхиальной астмы. В таких условиях нормальное прохождение воздуха по респираторному тракту становится невозможным, и, поскольку мышцы грудной клетки натренированы больше на вдох, особенно затрудняется выдох.
Выделяют три типа бронхиальной астмы:
Экзогенную или аллергическую Основную роль в развитии этой формы заболевания играет повышенная чувствительность бронхов к аллергенам. Ими могут быть пыльца растений, клещи, аллергенные продукты питания, шерсть животных. Этот вариант бронхиальной астмы имеет свои особенности: наследственную предрасположенность, наличие других аллергических проявлений, сезонность и явную связь между возникновением приступов и контактами с аллергенами. Эндогенную или неаллергическую При этой форме болезни обострение может вызвать респираторная инфекция, физическая нагрузка, сильный эмоциональный стресс, холодный воздух и т.п. Помимо этого, свою роль играют и хронические воспалительные очаги в организме. Смешанную В данном случае провоцируют приступ бронхиальной астмы аллергические и неаллергические компоненты.
Отдельно стоит выделить аспириновую астму, при которой спазм и закупорка бронхов возникает после приема аспирина.
Кроме того, заболевание классифицируют и по тяжести (существуют 4 степени тяжести). При этом учитывают результаты исследования функции дыхания, наличие и количество ночных и дневных приступов обструкции, а также степень сохранения физической активности больного. Эта классификация актуальна для людей, не принимающих специальных лекарств между приступами, то есть не получающих базисную терапию. Если же человек лечит бронхиальную астму постоянно, о тяжести его состояния судят и по описанным выше признакам, и по дозам принимаемых лекарств.
К наиболее характерным симптомам бронхиальной астмы (астматических приступов) относят:
- Эпизоды одышки с затрудненным выдохом.
- Кашель.
- Хрипы, напоминающие свист. Их можно услышать и на расстоянии.
- Удушье.
Помимо этого, во время приступов больной принимает специфическую позу – садится и упирается руками в стол, делает заметные усилия, чтобы облегчить выдох. В конце же приступа откашливается специфическая стекловидная мокрота.
При аллергической бронхиальной астме обострению может предшествовать аура – ринит, чихание, покашливание. У детей нередко единственным симптомом бронхиальной астмы в стадии обострения бывает мучительный сухой кашель, усиливающийся ночью.
В межприступном периоде заболевание может вообще быть незамеченным. То есть больной вполне нормально себя чувствует, работает, учится, занимается спортом.
Для подтверждения диагноза пациенту обязательно проводят исследование функции внешнего дыхания – спирометрию. Помимо этого, больным рекомендуют заниматься самоконтролем с помощью портативного пикфлоуметра. Этот прибор позволяет определить скорость выдоха и тем самым оценить эффективность лечения, а также вовремя предупредить обострение болезни.
При бронхиальной астме используют две группы лекарственных средств – препараты симптоматической и базисной терапии.
Симптоматическая терапия Для уменьшения симптомов бронхиальной обструкции во время астматических приступов больным необходимы лекарства «скорой помощи», которые в межприступном периоде не используют. К ним относят бета-адреномиметики (например, фенотерол, сальбутамол) и ксантины (эуфиллин, теофиллин). Базисная терапия Цели базисной (постоянной) терапии совсем другие – это уменьшение воспаления и гиперреактивности бронхиального дерева, то есть предупреждение развития приступов. Для этого применяют также несколько групп медикаментов: ингаляционные гормоны, кромоны (стабилизаторы тучных клеток), антилейкотриены (препараты, блокирующие активность субстанций, которые вызывают спазм бронхов), системные глюкокортикостероиды (в последнее время их используются не часто) и прочие лекарственные средства.
Помимо медикаментозного лечения при бронхиальной астме широко применяют различные вспомогательные методы: дыхательную гимнастику, рефлексотерапию, климатотерапию, спелеотерапию.
Первичные профилактические меры заключаются в предупреждении развития заболевания у здоровых людей, то есть в предотвращении аллергии и хронических патологий дыхательных путей, повышении иммунитета.
Вторичная профилактика в свою очередь предполагает создание всех условий для уменьшения тяжести заболевания и сокращения количества обострений патологии. Для этого больного ограждают от контакта с аллергенами и раздражителями, проводят адекватную базисную терапию.
источник
Бронхиальная астма – это заболевание легких, хронического типа, с не выясненной пока до конца причиной возникновения. Это заболевание характерно выраженным затруднением фазы выдоха и его удлиннением. Принято считать, что астма — это инфекционно-аллергическое заболевание, потому что аллергия возникает как правило на инфекцию, которая находится в нижних и верхних дыхательных путях. Среди медиков, воспалительная теория на сегодня является основной.
Проявляется астма всегда приступами одышки или же удушья, а также сильным кашлем, появлением хрипов. Основа приступа — спазм мускулатуры бронхов, а также некоторая отечность их слизистой оболочки. Появляется приступ как правило всегда внезапно, на фоне абсолютно нормального состояния человека и не всегда в качестве ответа на воздействие аллергена, простуды, эмоционального стресса, физической нагрузки.
У маленьких детей бронхиальную астму частенько путают с коклюшем и бронхопневманией, а в возрасте пожилом, когда приступы не такие ярко выраженные, – за бронхит. Увы, диагноз в следствии этого ставится запоздало – когда болезнь уже набрала силу.
Какой то особой разницы нет – мужчины и женщины болеют астмой одинаково часто. О наследственном факторе ученые спорят до сих пор, так и не придя к общему мнению. Одни уверяют, что наследственный фактор не является принципиально существенным при возникновении заболевания, другие говорят, что атонический вариант болезни зарождается еще в период беременности, в утробе матери.
Часто начальные признаки болезни проявляются еще в самом начале жизни ребенка, на первом году. 1/3 людей получает диагноз в возрасте до 10 лет, а к 40 годам диагноз астма получает еще 1/3. И тем не менее наследственный фактор обуславливает такие особенности человеческого организма, которые в условиях крайне неблагоприятной внешней окружающей среды, могут с успехом стать основой этого заболевания. Роль нервной систему в течении бронхиальной астмы огромна, но не определяющая.
Не следует недооценивать и такой фактор, как климат. Например, если больной живет в месте где низкая облачность, часто сменяющиеся циклоны, то проявления бронхиальной астмы у него будут в 2 раза чаще, чем у больного который живет там, где погода относительно тихая. Не совсем понятно почему, но почва глинистая, а также высокое стояние грунтовых вод, тоже способствуют наиболее частому проявлению астмы.
Определенную роль в возникновении болезни играют хронические заболевания, такие как: тонзиллит, гайморит, ринит, аденоиды, отит– все эти болезни неблагоприятны для нормального функционирования бронхов, мешают их нормальной работе и бронхи просто вынуждены функционировать с постоянной перегрузкой. Хорошо известно, что начальный приступ случается на фоне или же после уже перенесенной пневмонии, ангины, сильного гриппа или любой другой болезни инфекционного характера. Врачи подчеркивают важность устранения возникших очагов воспаления в миндалинах, зубах, полостях носа, кишечнике и т.д.
Если внимательно понаблюдать, то можно заметить, что приступы удушья реже наблюдаются с февраля по август. Зато с сентября по конец января идет самый пик этого заболевания. У людей больных бронхиальной астмой, организм имеет особую гиперреакцию на любые внешние раздражители, поэтому его бронхи больше сужаются, таким образом пытаясь защитить себя от воздействия любых агрессивных факторов. Мокроты бронхи выделяют намного больше, чем у любого здорового человека, мокрота эта намного гуще, чем обычно. Все это ведет к тому, что она труднее выводится из дыхательных путей.
Астма опасна своими тяжелыми обострениями. Например, тахикардией, дыхательной недостаточностью, появлением парадоксального пульса. Вот почему тяжелое течение астмы нужно лечить обязательно в стационаре, где присутствуют все возможности для искусственной вентиляции легких.
После правильной постановки диагноза, обычно больному назначают препараты расширяющие бронхи. Эти препараты делятся на:
- оральные ( принимают через рот )
- аэрозольные ( принимают через вдох )
- инъекционные ( вводят уколом )
Ингалятор обеспечивает попадание необходимого лекарства прямо внутрь бронхиального ствола, и именно поэтому эффект от него наступает практически сразу после приема. Таким образом для снятия приступа ингаляторы предпочтительнее.
Ингаляция аэрозолей с использованием дозированных ингаляторов является очень эффективным лечением при обструкции дыхательных путей. Но пользоваться таким ингалятором тоже нужно еще уметь, так как если нет навыка, то доза лекарства, которую вы пытаетесь ввести может быть как недостаточной, так и наоборот – слишком большой. Если больной слишком часто использует ингалятор, то обычно это говорит о том, что противоастматическая терапия попросту неэффективна. То есть если проявление астмы только нарастает, придется перейти на другие, более сильные препараты.
Приспособление предназначенное для дозированных ингаляционных препаратов называют спейсер. Благодаря спейсерам, которые снижают скорость введения аэрозоля, уменьшается повреждение ротоглотки и при этом максимальное количество нужных лекарственных частиц попадает в легкие.
Современные препараты небулайзеры, которые создают ингаляционный туман, тоже очень эффективны по быстроте поступления в организм, как и инъекционные. Небулайзеры для терапии при обострении астмы можно использовать не только в условиях клиники, но и в быту, дома. Небулизация продолжается в течении 5-10 минут путем распыления, через специальное устройство.
Препараты орального типа используются в случаях, когда астматики не могут по ряду причин осуществлять ингаляционную терапию. Бронхорасширяющий эффект таких препаратов наступает немного позже, но вот продолжительность его дольше намного, если сравнивать с ингаляторами аэрозольного типа. Таблетки продолжительного действия идеальны для тех больных, у кого приступы астмы случаются в основном по ночам.
Внутривенные и подкожные инъекции проводятся только в случае особо тяжелого бронхоспазма. Назначить их вам может только врач. Наиболее популярны такие, как эуфиллин, окситролеум, бромид. Колоть могут как внутривенно, так и капельно. Опять же повторюсь – это решает врач и заострять свое внимание на этом не нужно.
Постольку, поскольку точная причина возникновения астмы выявляется трудно, профилактика обычно направлена не на исключение ее появления, а на предупреждение повторных ее приступов. Профилактика включает в себя мероприятия, которые направлены на то, чтобы устранить причины, которые вызывают ухудшение состояния больного. Прежде всего это:
- отказ от курения
- прогулки на свежем воздухе
- знание своего аллергена ( бытового или растительного )
- предупреждение инфекционных заболеваний
- соблюдение противоаллергенной диеты
Достаточно часто приступы астмы способны вызывать лекарства( парацетамол, ацетилсалициловая кислота и др.) , которые должны замениться на те, которые наиболее подходят для больного. Несмотря на то, что эти меры кажутся простыми, научно доказано, что они на самом деле сокращают частоту возникновения приступов.
источник
Бронхиальная астма – воспалительный процесс дыхательных путей, характеризующийся хроническим течением. Заболевание не связано с непосредственным воздействием инфекционных агентов.
Бронхиальную астму важно лечить комплексно: это позволит избежать ее обострений и не допустить летального исхода. В этой статье представлены основные методы терапии и отзывы о лечении бронхиальной астмы.
Бронхиальная астма – заболевание, имеющее иммунно-аллергическое происхождение. Для этой болезни характерно хроническое течение с прогрессирующим развитием: у больного периодически возникают приступы, вызывающие удушье.
При этом заболевании в органах дыхательной системы возникают воспалительные процессы, вызывающие гиперреактивность бронхов. Из-за этого малейший контакт с раздражителями и аллергенами приводит к обструкции дыхательных путей, ограничению скорости потока воздуха и удушью.
В периоды ремиссии, когда приступы удушья отсутствуют, в бронхах сохраняется воспалительный процесс.
Бронхиальная астма развивается по-разному: наименее тяжелый случай – эпизодическая форма, наиболее – неконтролируемая, персистирующая.
Заболевание может вызывать тяжелые осложнения: эмфизему легких, вторичную сердечно-легочную недостаточность. Есть риск возникновения астматического статуса, при котором приступы удушья следуют один за другим, и купировать их не удается. Это может привести к летальному исходу.
Также это заболевание в запущенных случаях приводит к инвалидности. Корректное и системное лечение бронхиальной астмы позволяет улучшить состояние больного и повысить качество его жизни.
Поскольку описываемое заболевание относится к патологическим процессам хронического течения, избавиться от него навсегда невозможно. На сегодняшний день в современной медицине не подтверждено ни одного случая, когда больной вылечил астму полностью.
Специалисты подчеркивают, что даже если у больного на протяжении нескольких лет подряд не возникают симптомы хронического воспалительного процесса органов дыхания, это не свидетельствует об излечении. Отсутствие клинической картины в данном случае указывает на продолжительный период ремиссии, который может завершиться в любой момент.
Несмотря на сложности, течение бронхиальной астмы можно и нужно контролировать, причем в течение всей жизни. Постоянное соблюдение рекомендаций врача, прием лекарственных препаратов, ограничение контакта с аллергенами и соблюдение лечебной диеты предотвращают возникновение приступов удушья и улучшают качество жизни больного.
Отзывы специалистов о методах лечения бронхиальной астмы указывают на то, что терапия обязательно должна иметь комплексный характер.
Основными компонентами лечения данного заболевания являются:
- использование медикаментов. Страдающим от астмы необходимо применять препараты с содержанием глюкокортикоидов и кромонов. Первые спасают больного при приступах удушья, вторые используются для профилактики обострений. Также для лечения бронхиальной астмы используют отхаркивающие и муколитические средства для отведения мокроты из бронхов, противоаллергические препараты, необходимые для снятия симптомов аллергии, которой обычно сопровождается воспалительный процесс;
- применение ингаляторов. Ингаляционные препараты эффективно борются с симптоматикой бронхиальной астмы, оказывают помощь при удушьях;
- проведение физиотерапевтических процедур. Пациентам с бронхиальной астмой в периоды обострения показаны магнитотерапия, аэрозольтерапия, аэроионотерапия, лазеротерапия. При ремиссии рекомендуется фонофорез, солнечные и воздушные ванны, электрофорез, водолечение;
- массаж грудной клетки. Такой метод терапии применяется в периоды обострения и ремиссии;
- применение народных средств. Различные настойки и отвары, приготовленные по народным рецептам, можно использовать только после консультации с врачом, чтобы не усугубить состояние больного. Этот способ терапии не может быть основным: он лишь дополняет основной курс лечения, основанный на традиционных методиках.
Комплексное лечение бронхиальной астмы может проводиться в специализированных учреждениях – оздоровительных санаториях. Специалисты предлагают, помимо стандартной медикаментозной терапии, ряд лечебных процедур, среди которых:
- бальнеотерапия;
- лечение морской водой, растениями, кислородом;
- спелеотерапия (пребывание в соляных пещерах);
- ароматерапия;
- грязелечение.
Специалисты рекомендуют больным, страдающим астмой, лечиться с помощью специфических лекарственных препаратов.
Пациентам назначают целый ряд медикаментов.
Основная терапевтическая задача приема препаратов при бронхиальной астме – расширение просвета бронхов, уменьшение воспаления и снятие бронхоспазма. В группу используемых медикаментов входят:
- бета-адреномиметики короткого действия. Эти препараты, которые называют бронхолитиками, обычно вводятся ингаляционным путем. Они купируют острые приступы;
- бета-адреномиметики продолжительного действия. Они также вводятся ингаляционно;
- холинолитики. Препараты этой группы уменьшают спазм мускулатуры бронхов;
- теофиллины. Лекарственные средства этой группы предотвращают дыхательную недостаточность, оказывают бронходилатирующее действие;
- глюкокортикостероиды. Препараты для лечения бронхиальной астмы, содержащие гормоны, обладают противовоспалительным эффектом. Они влияют на слизистую оболочку бронхов, оказывая противоотечное и противоаллергическое действия. Многие глюкокортикостероиды выпускаются в форме ингаляторов;
- антагонисты лейкотриеновых рецепторов. Лекарственные средства данной группы оказывают противовоспалительное действие;
- отхаркивающие препараты (сиропы на основе корня солодки, чабреца, алтея). Их задача – стимуляция сокращения мышц дыхательных путей, благодаря чему мокрота выходит наружу;
- муколитики. Такие препараты разжижают мокроту и уменьшают ее выработку, а также облегчают выведение;
- препараты с противоаллергическим действием. Они купируют симптомы аллергии, которыми часто сопровождается течение бронхиальной астмы.
Выбор лекарственных препаратов зависит от степени тяжести заболевания:
- на начальных стадиях бронхиальной астмы, которые характеризуются эпизодическими приступами, назначают ингаляционные средства для снятия симптомов. Обычно в их роли выступают бета-адреномиметики непродолжительного действия;
- на второй стадии заболевания назначают противовоспалительные средства из группы кортикостероидов или антилейкотриеновых препаратов. В этом случае пациент продолжает использовать ингаляционные бронхолитические средства;
- на третьей стадии патологии целесообразна комбинированная терапия. Больному назначают ингаляционные глюкокортикостероиды в низких дозах и бета-адреномиметики длительного действия. При необходимости назначают препараты-теофиллины длительного действия;
- если у пациента была выявлена бронхиальная астма четвертой степени тяжести, назначают ингаляционный глюкокортикостероид, бета-адреномиметик длительного действия, а также антилейкотриеновое средство;
- в наиболее тяжелых случаях используют большое количество препаратов, направленных на лечение астмы. Помимо ингаляционных кортикостероидов для снятия приступов, назначают гормоны системного действия.
Представленные схемы лечения в большей степени подходят взрослым, детям терапию корректируют в соответствии с возрастными особенностями.
Необходимо упомянуть о методе лечения астмы по Бутейко. Его суть заключается в оптимизации дыхательного процесса за счет выполнения специальных упражнений.
Специалист, который разработал этот способ лечения, считал, что именно неправильное дыхание приводит к множеству заболеваний, включая астму. Бутейко, который сам страдал от астмы, утверждал, что глубокие вдохи и выдохи уменьшает содержание в крови кислорода, что провоцирует его дефицит в организме.
Кислородное голодание является причиной нарушения обменных процессов, а это провоцирует спазм сосудов и бронхов.
Прежде чем начать лечение таким способом, пациент проходит подготовку. Ему необходимо исследовать свое дыхание. Далее больной изучает особенности гимнастики.
Дыхательные упражнения выполняют натощак.
В комплекс упражнений входит ряд элементов, выполнение которых возможно разными способами:
- вначале пациент садится на стул, выпрямив спину. Ладони располагаются на коленях. Нужно дышать неглубоко – так, чтобы дыхание было едва заметным, и возникло ощущение, будто дышать невозможно. Заниматься таким образом нужно в течение 10 минут;
- далее выполняют дыхательные движения, задействуя грудь и живот. Вдох и выдох продолжаются не более 7,5 секунды. Пауза между вдохами и выдохами составляет по 5 секунд;
- далее выполняют точечный массаж носа, при этом максимально задержав дыхание;
- дышат по очереди правой и левой ноздрей, прикрывая противоположную. Выполнить по 10 раз на каждую сторону;
- делают такие дыхательные движения: на вдохе втягивают живот, фиксируются на 7,5 секунды. Выдох нужно делать максимально полный, длительность также 7,5 секунды. Выполнить 10 раз. Пауза между подходами – 5 секунд;
- осуществляют вентиляцию легких. На протяжении одной минуты выполняют 12 очень глубоких вдохов и выдохов, по 5 секунд каждый. На предельном выдохе необходимо один раз максимально задержать дыхание.
Заключительная часть лечебной дыхательной гимнастики – проведение уровневого дыхания. Делают это таким образом:
- в течение минуты делают вдох, выдох, затем паузу. Продолжительность каждого элемента – 5 секунд;
- в течение двух минут делают вдох, затем паузу и после этого – выдох. Выполнять все по 5 секунд;
- в течение трех минут делают вдох, паузу и выдох. Вдох и выдох – по 7,5 секунды, пауза длится 5 секунд;
- в течение четырех минут делают вдох, паузу, затем выдох и снова паузу. Каждый элемент – по 10 секунд.
После уровневого дыхания по одному разу задержать дыхание при выдохе, а затем – при вдохе. Далее максимально задержать дыхание в положении сидя, затем – шагая на месте, и в заключение – приседая (от 3 до 10 раз).
Снова присесть на стул, выровнять спину, расслабиться. Дышать полной грудью, постепенно уменьшая вдохи и выдохи, до тех пор пока дыхание не станет практически незаметным.
Существуют альтернативные методы лечения или, как их еще называют, нетрадиционные. Это разнообразные народные рецепты, гомеопатия, самовнушение.
Врачи подчеркивают, что данные способы лечения работают только в том случае, если комбинировать их с традиционными методами лечения.
К нетрадиционным способам можно отнести следующие:
- прием настоя на сосновых шишках. Чтобы приготовить его, нужно положить в термос 3-5 вымытых сосновых шишек и кусок смолы этого же дерева (не более 2 см в диаметре). Залить компоненты 500 мл горячего молока. Тщательно все смешать, дать настояться в течение четырех часов. После этого процедить настой, шишки убрать. Выпивать утром и вечером по стакану полученного лечебного средства. Продолжительность лечения – как минимум месяц, но не более двух;
- применение сборного отвара растительных компонентов. Нужно подготовить цветки календулы, ромашки, а также перченую мяту, мать-и-мачеху, подорожник, анис, багульник, корень солодки, фиалки и девясила. Перечисленные компоненты необходимо высушить. Взять все травы в равных частях, измельчить, смешать. Отобрать столовую ложку полученной смеси, залить 1,5 литра кипятка. Дать настояться 3-4 часа, процедить. Принимать по 50 мл средства после приемов пищи;
- использование средства на основе топинамбура. Корнеплоды очистить от кожицы, натереть на мелкой терке. Взять 2 столовые ложки полученной массы, залить стаканом кипятка. Дать постоять 2 часа, накрыв емкость крышкой. Принимать по четверти стаканы 4 раза в день.
Некоторые астматики оставляют положительные отзывы о лечении астмы гомеопатическими препаратами.
При хроническом воспалительном процессе органов дыхательной системы подходят многие гомеопатические средства.
Несмотря на то что гомеопатические средства не признаются официальной медициной, перед их применением следует обязательно консультироваться с врачом. Важно обсудить вопросы дозировки. Кроме того, конкретный вид гомеопатического средства назначается при определенных условиях: например, некоторые виды рекомендуют пациентам, у которых, помимо астмы, выявлена гипертоническая болезнь, и они не подходят в случае, если астма осложняется вазомоторным ринитом.
Возможности «другого лечения» нельзя отрицать, но следует помнить, что методики альтернативной терапии не должны заменять традиционные.
Многие пациента оставляют свои отзывы о лечении бронхиальной астмы, которые полезны для тех, кто страдает этим заболеванием.
Обычно пациенты подчеркивают, что перепробовали много средств, позволяющих добиться ремиссии.
При обострениях большинство больных используют ингаляционные препараты.
Некоторые пациенты едут отдыхать в Крым, степные районы (города Феодосия и Судак) – климат этих мест сухой. После пребывания в таких условиях приступы отступают на довольно длительное время. Об этом упоминает каждый третий больной, отдыхавший в Крыму.
Некоторые больные подчеркивают, что на состояние хорошо влияет посещение соляных пещер.
Периодически пациенты делают ингаляции с помощью специального прибора — небулайзера, соблюдают диету, исключают контакты с аллергенами. Все это помогает избежать частых приступов
Гимнастику по методу Бутейко практиковали многие: судя по отзывам, она помогает далеко не каждому.
Чтобы максимально снизить риск приступов при бронхиальной астме, нужно следовать таким правилам:
- отказаться от вредных привычек. Необходимо не только отказаться от сигарет, но и избегать мест, в которых курят;
- чаще бывать на свежем воздухе, ограничить время нахождения в местности с загрязненным воздухом;
- своевременно лечить воспалительные и инфекционные заболевания дыхательных путей;
- избегать тесного контакта с домашними животными;
- избегать пыли, пыльцы цветущих растений.
При бронхиальной астме необходимо соблюдать диету. Режим питания подразумевает полное исключение продуктов, которые могут спровоцировать приступ удушья. Важно помнить о следующем:
- употребление соли нужно строго ограничить. В сутки ее можно не более 8 г;
- необходимо исключить из рациона все виды орехов;
- куриные яйца, морепродукты и морская рыба, цитрусовые, грибы, клубника и малина – сильнейшие аллергены, поэтому следует отказаться от их употребления;
- важно избегать продуктов и блюд, в составе которых содержатся гистамины и тиамин. Больше всего подобных веществ содержится в спиртосодержащих напитках, сыре, копченостях (особенно в сырокопченых колбасах), рыбных консервах;
- все приправы и специи, включая натуральные (хрен, лук, чеснок), необходимо исключить из меню.
Газированные напитки, мед, кофе и шоколад также вызывают аллергические реакции.
Все продукты промышленного производства содержат большое количество красителей и ароматизаторов, опасных для здоровья астматика, поэтому их необходимо избегать.
Меню больного может состоять из свежих фруктов и овощей, которые нужно варить и запекать, овощных супов и вегетарианских борщей, овощного рагу, паровых тефтелей, изредка – крупяных гарниров.
Что касается способа приготовления пищи, то больным бронхиальной астмой следует употреблять отварные, тушеные и запеченные блюда. От жареных продуктов необходимо отказаться полностью.
При бронхиальной астме необходимо систематическое лечение, отзывы о различных методах можно найти на форумах, посвященных данному заболеванию. В основе терапии – прием лекарственных препаратов, купирующих приступы и предотвращающих рецидивы.
Основное лечение дополняется соблюдением диеты, физиотерапевтическими процедурами, выполнением дыхательной гимнастики. Грамотное соблюдение предписаний, данных врачом, в течение всей жизни позволяет больному избежать инвалидности и летального исхода.
источник