Бронхиальная астма является воспалительным заболеванием дыхательных путей, характеризующимся хроническим течением, связанным с повышенной реактивностью бронхов. Распространенность этой патологии на сегодняшний день составляет приблизительно 5-6 %, каждый год она является причиной 0.5 % смертей. Заболеваемость астмой растет ежегодно во всем мире, особенно среди лиц детского возраста. О том, что представляет собой это заболевание, по каким причинам оно возникает, и каковы симптомы, а также об особенностях диагностики и лечения бронхиальной астмы (в частности, о методах физиолечения) мы и расскажем в этой статье.
Повышенная реактивность (или гиперреактивность) бронхов, как правило, возникает в ответ на попадание в организм того или иного аллергена – развивается реакция гиперчувствительности I типа. Спровоцировать развитие приступа заболевания могут:
- пыльца цветов и иных растений;
- домашняя пыль (а точнее, клещи, находящиеся в ней);
- плесень, шерсть домашних животных;
- продукты питания;
- бытовая химия и косметика;
- лекарственные препараты;
- производственные вредности;
- инфекции;
- активное и пассивное курение.
Несомненно, играют роль и неблагоприятная экологическая обстановка, и наследственный фактор, и психосоциальные условия.
Итак, аллерген попадает в организм и вызывает в нем целый каскад биохимических реакций, в результате которых стенка бронхов спазмируется, слизистая их отекает и выделяет большое количество секрета, а просвет существенно сужается. Эти изменения и вызывают ряд симптомов, характерных для бронхиальной астмы.
Бронхиальная астма протекает приступообразно – периодически, на ранних стадиях болезни. После непосредственного контакта с аллергеном возникают характерные приступы, сопровождающиеся внезапно возникшей одышкой, влажными свистящими хрипами, которые слышны на расстоянии, затрудненным выдохом, ощущением заложенности в грудной клетке. Завершается приступ кашлем с отхождением густой вязкой «стекловидной» мокроты.
При длительном течении болезни в бронхах развиваются воспалительные изменения, и приступы возникают чаще даже без связи с аллергеном, а под воздействием каких-либо провоцирующих факторов – резкого запаха, холодного воздуха, физической нагрузки, вдыхания дыма сигарет, а также на фоне вирусных инфекционных заболеваний.
В период ремиссии симптоматика болезни минимальная либо же полностью отсутствует.
В зависимости от частоты возникновения приступов удушья различают 4 стадии бронхиальной астмы:
- I – интермиттирующая (приступы удушья возникают реже, чем 1 раз в 7 дней, исключительно после контакта с аллергеном; ночные – 2 раза в месяц или реже; обострения заболевания кратковременные, без труда купируются; показатели функции дыхания в пределах нормы (ОФВ1 ≥ 80% от должного значения, вариабельность ОФВ1 Принципы диагностики
Врач заподозрит наличие у больного бронхиальной астмы еще на этапе сбора жалоб, данных анамнеза жизни и заболевания (его при подозрении на эту патологию собирают очень подробно, чтобы сформировать полноценную ее картину; также для этих целей разработаны специальные опросники).
Подтвердят опасения врача данные объективного статуса больного, а именно аускультации (выслушивания) легких: будут обнаружены свистящие влажные хрипы (непосредственно во время приступа они слышны не только через фонендоскоп, но и на расстоянии от больного), а также удлиненная фаза выдоха. В периоде ремиссии эти признаки могут не определяться, к тому же интенсивность хрипов снижается или же они вовсе отсутствуют в случае выраженной закупорки (обструкции) просвета бронхов.
Кроме того, на коже больного могут быть обнаружены признаки аллергического дерматита или другие проявления аллергии.
Дополнительными методами исследования, позволяющими подтвердить или опровергнуть диагноз «бронхиальная астма», являются:
- спирометрия (это основной и наиболее информативный метод диагностики этого заболевания; именно он позволяет зарегистрировать показатели ОФВ1 (и их вариабельность), характеризующие стадию патологического процесса; кроме того, при его помощи определяют обратимость процесса в бронхах – сначала делают просто спирометрию, фиксируют ее результаты, а затем дают больному препарат, расширяющий бронхи, и повторяют исследование; если результаты его улучшились на 20 % и более, это свидетельствует именно о наличии у больного бронхиальной астмы, а если практически не изменились, это говорит в пользу другой патологии легких, именуемой ХОЗЛ);
- плетизмография (позволяет выявить повышение сопротивления дыхательных путей, имеющее место при бронхиальной обструкции);
- пикфлуометрия (метод самоконтроля, позволяющий больному самостоятельно отслеживать показатели функции дыхания (а именно пиковую скорость выдоха) и на основании результатов делать выводы о провоцирующих приступ факторах и эффективности проводимой терапии; для этого используют специальный прибор – пикфлуометр);
- исследование уровня газов крови (помогает обнаружить нарушение газового баланса крови, связанное с заболеванием – снижение содержания в ней кислорода (гипоксемия) и повышение – углекислого газа (гиперкапния));
- исследование бронхиальной реактивности (чувствительности бронхов к воздействию провоцирующих факторов; проводится в случаях характерных жалоб больного в сочетании с нормальными показателями функции дыхания);
- оценка аллергического статуса (как правило, проводят кожные пробы с аллергенами или же определяют IgE в сыворотке крови);
- исследование мокроты под микроскопом (в ней определяются спирали Куршмана (мокрота из нижних дыхательных путей, принявшая их форму) и кристаллы Шарко-Лейдена, а также слепки бронхиол, скопления эпителия, бактерии и повышенное содержание нейтрофилов и эозинофилов);
- общий анализ крови (в нем может быть обнаружена эозинофилия (более 5 % этих клеток)).
Полностью избавиться от бронхиальной астмы на сегодняшний день, увы, невозможно. Однако если больной соблюдает все рекомендации врача и получает адекватную терапию, состояние его значительно улучшается и зачастую наступает устойчивая ремиссия. То есть смыслом лечения является поддержание удовлетворительного качества жизни больного.
Суть его сводится к устранению воздействия на организм всех возможных аллергенов. Особенно эффективны эти мероприятия на ранней стадии болезни – прекращение контакта с веществами, провоцирующими приступ, может привести даже к стойкой ремиссии.
Больному следует осуществить следующие действия:
- ограничить возможные контакты с пыльцой растений (вероятно, даже уезжать с постоянного места жительства в другой регион на период цветения растения, вызывающего аллергическую реакцию);
- убрать из жилья ковры и мягкие игрушки, книги держать в закрытых шкафах, ежедневно мыть полы, вытирать пыль;
- производить регулярную смену постельного белья;
- не заводить домашних животных;
- исключить из пищевого рациона продукты – потенциальные или ранее выявленные аллергены;
- сменить место работы (если имеется аллергия на какие-либо производственные вещества).
Препараты каких групп будут назначены больному врачом, зависит непосредственно от стадии и особенностей течения его заболевания. Они могут вводиться в организм различными путями – ингаляционно, путем инъекций/инфузий (в народе – капельниц) или в форме таблеток через рот.
Существует такое понятие, как базисная терапия БА. Препараты, которые применяются при этом, оказывают непосредственное воздействие на слизистую бронхов, устраняя патологические изменения их. Они должны применяться на постоянной основе – не курсами, а постоянно, долгосрочно, часто и пожизненно. Именно эти препараты позволяют контролировать течение БА, не допуская ее прогрессирования.
Такими медикаментами являются:
- препараты выбора – ингаляционные глюкокортикоиды (беклометазон, флутиказон, будезонид и другие);
- системные глюкокортикоиды (метилпреднизолон, преднизолон);
- бронхолитики длительного действия (ингаляционные бета2-агонисты (формотерол, сальметерол) и ксантины (теофиллин, аминофиллин и прочие));
- кромоны (основными из них являются кромогликат натрия, недокромил натрия);
- модификаторы лейкотриенов (монтелукаст, зафирлукаст).
С целью устранения симптомов обострения БА используют препараты так сказать «скорой помощи», главными среди которых являются бета2-агонисты короткого действия (сальбутамол, фенотерол) и холинолитики короткого действия (ипратропия бромид), а также их комбинации. Они используются больным в начале приступа удушья для его купирования.
Также с целью снижения гиперреактивности организма применяют антигистаминные препараты – лоратадин, цетиризин, терфенадин и другие.
Физические методы лечения являются незаменимым компонентом терапии БА. При атопической форме болезни они нормализуют деятельность парасимпатической нервной системы, уменьшают проявления бронхоспазма, разжижают и ускоряют выделение мокроты, повышают устойчивость организма к воздействию аллергенов.
При приступе БА больному рекомендованы:
- эуфиллин, атропин, алупент в виде 10-минутных ультразвуковых аэрозольных ингаляций; курс – 10 ингаляций;
- магнитотерапия высокоинтенсивная импульсная (применяют аппараты «АМТ2 АГС» или «АМИТ-01»; воздействие проводят по 10 минут, лечебный курс состоит из 6-8 сеансов);
- диадинамотерапия (в течение 2 минут воздействуют двухполупериодным током, после чего 2-3 минуты – модулированным; затем меняют полярность и повторяют лечение; курс состоит из 5-6 сеансов);
- инфракрасная лазеротерапия (контактная сканирующая методика; воздействуют лазером на область 3-10-го грудных позвонков по бокам позвоночника, а также по срединной линии на уровне средней трети грудины и в области надпочечников; продолжается сеанс 10-12 минут, курс состоит из 10 процедур);
- ДМВ-терапия на зону надпочечников (длительность – 10-12 минут, частота – 1 раз в сутки, курс – 10 сеансов);
- транскраниальная электростимуляция (электроды располагают в области затылка и лба; длительность сеанса – 20 минут, кратность проведения – 1 раз в сутки, в курс включены 10 воздействий);
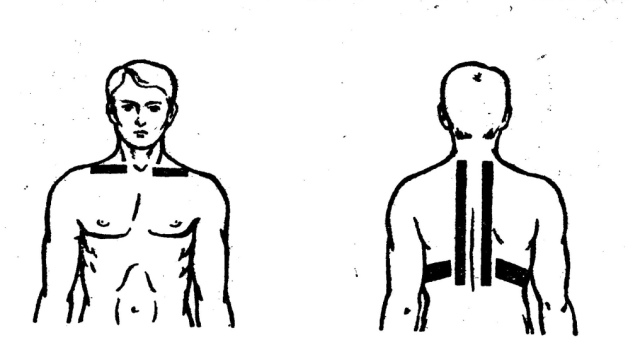
- массаж воротниковой зоны и грудной клетки (применяют приемы поглаживания, растирания, разминания, а также сдавление в период выдоха больного его грудной клетки; вибрационные воздействия противопоказаны; осуществляют массаж утром и вечером, курс – 12 процедур).
В период между приступами применяют:
- ингаляции аэрозолей эуфиллина, папаверина (ингаляции проводят по 10 минут, частота – каждый день, курс – 10 сеансов);
- аэроионотерапия;
- ультрафонофорез эуфиллина (длительность манипуляции равна 10-12 минутам, проводят их 1 раз в сутки курсом из 12 воздействий);
- низкоинтенсивная магнитотерапия (применяют аппарат «Полимаг-01», частота манипуляций – 1 раз в сутки по 20 минут, курс – 12 сеансов);
- индуктотермия области селезенки и надпочечников (применяют аппарат «ИКВ-4», индуктотермию осуществляют ежесуточно по 12-15 минут, терапевтический курс – 12 процедур);
- электростимуляция (воздействуют на зону мышц диафрагмы и диафрагмального нерва, а также межреберных мышц; применяют аппараты «Амплипульс» и «Эль Эскулап МедТеКо»);
- электрофорез кальция через нос (сеанс продолжается от 6 до 12-15 минут, проводят его ежесуточно, лечебный курс состоит из 3-5 воздействий);
- электрофорез эуфиллина или адреналина (применяют общую методику с частотой каждый день по 20 минут, терапевтический курс – 10 сеансов);
- УФО (доза составляет 2 биодозы; облучение проводят ежесуточно, курс – 12 воздействий);
- гипокситерапия (проводят 1 раз в сутки по полчаса-часу, терапевтический курс – 15-20 процедур);
- криотерапия общая (температура смеси -160 °С, продолжают сеанс 2-3 минуты, осуществляют каждый день, курс – до 15 процедур).
При инфекционно-аллергической форме заболевания физиотерапия способствует устранению очагов инфекции в бронхах и во всем организме, улучшает функции бронхов и кровообращение в них, снижает восприимчивость организма к действию аллергенов и оказывает противовоспалительное действие.
С момента установления диагноза больному могут быть рекомендованы:
- эуфиллин и другие расширяющие бронхи лекарственные средства, вводимые путем ультразвуковых аэрозольных ингаляций (длится такая ингаляция 5 минут, сеансы осуществляют 1-2 раза в сутки, терапевтический курс – 15 воздействий);
- антибиотики, вводимые аналогичным описанному в предыдущем пункте путем (проводят ингаляции 2 раза в день, каждую по 10 минут, курс – 12-15 процедур);
- ультразвуковые аэрозольные ингаляции муколитиков (трипсин, хемотрипсин) – применяются, если в бронхах обнаружено большое количество вязкого секрета; продолжают сеанс 6-8 минут, проводят его ежесуточно курсом в 5-8 воздействий; после процедуры следует полоскать рот водой;
- амплипульстерапия (воздействуют на грудной отдел позвоночника по бокам него; длительность манипуляции до 10 минут, частота их проведения – 1 раз в сутки, для достижения эффекта необходимы 10 воздействий);
- амплипульстерапия со стимуляцией мышц диафрагмы и диафрагмального нерва (общая длительность манипуляции – 13-15 минут, проводят их ежесуточно, лечебный курс – 10 воздействий);
- магнитотерапия высокоинтенсивная импульсная (длительность одного сеанса – до 15 минут, кратность проведения – 1 раз в сутки, для достижения эффекта необходимы 10 сеансов);
- ДМВ-терапия (воздействуют на зону проекции корней легких; продолжается манипуляция 10-12 минут, проводят их 1 раз в сутки, курс – 10 сеансов);
- УФО кожи грудной клетки (доза равна 2-3 биодозам, облучают 1 раз в 2 суток курсом в 4-5 облучений);
- массаж воротниковой зоны игольчатыми валиками;
- массаж грудной клетки.
При ремиссии этой формы бронхиальной астмы применяют:
- ингаляции раствора эуфиллина (воздействуют по 10 минут ежесуточно, терапевтический курс – 13-15 воздействий);
- электрофорез кальция по общей методике (продолжается манипуляция 20 минут, проводят лечение ежесуточно, для достижения эффекта необходимо проведение 10 сеансов);
- магнитотерапия низкоинтенсивная (применяют аппарат «Полимаг-01»; длительность 1 сеанса – 20 минут, повторяют его ежесуточно, курс состоит из 12 воздействий);
- индуктотермия на область корней легких (проводят по 15 минут ежесуточно; терапевтический курс – 10 сеансов);
- гипокситерапия (длится полчаса-час, проводится ежесуточно; лечебный курс включает в себя 15 воздействий);
- криотерапия общая (температура смеси -160 °С; длительность сеанса – 2-3 минуты, повторяют их 1 раз в сутки курсом в 10-15 сеансов);
- УФО общее (проводят ежесуточно, курс – 20 облучений);
- физические методы санации очагов инфекции ЛОР-органов и верхних дыхательных путей (ультразвуковое, УФ-, лазерное излучение).
Также весьма эффективными направлениями терапии больных с БА являются спелеотерапия, дыхательная гимнастика и закаливание.
В завершении статьи хотим повторить, что бронхиальную астму, к сожалению, невозможно полностью устранить, однако адекватное комплексное лечение, в состав которого включены и методы физиотерапии, позволяет предотвратить прогрессирование заболевания и существенно улучшить качество жизни пациента.
Медицинская анимация на тему «Бронхиальная астма»:
Gubernia TV, программа «Школа здоровья» на тему «Самопомощь при бронхиальной астме»:
источник
Физиотерапия при бронхиальной астме (БА) показана как при обострении, так и в период ремиссии. Во время приступа физиотерапевтические методики помогают купировать его симптомы. Физиолечение в этом случае назначают в составе комплексной терапии. В межприступный период оно позволяет снизить частоту обострений у пациентов с бронхиальной астмой.
Бронхиальная астма – это патология, при которой нарушается дыхание по причине спазма бронхиального дерева. Заболевание встречается у взрослых и детей. БА имеет наследственную предрасположенность. Для патологии характерна сезонность (связано с цветением растений), связь со стрессом. Болезнь имеет периоды обострения, которые сменяются ремиссией.
Болезнь развивается у пациентов с аллергией. Аллерген, попадающий в организм, провоцирует сильную иммунную реакцию. В бронхах нарастает отек слизистой, что приводит к сужению их просвета. Обострение способен вызывать стресс, а также реактивность бронхов на холодный воздух.
Симптоматика болезни характеризуется наличием затрудненного выдоха, который провоцирует одышку, появление свистящих хрипов (слышны на расстоянии). По окончании приступа удушья больного мучает сильный кашель, откашливается «стекловидная» мокрота.
Выделяют 4 стадии заболевания:
- Интермиттирующая (обострения 1 раз за неделю и реже, хорошо купируются, объем форсированного выдоха 80%).
- Персистирующая легкая (приступы 1 раз за неделю, менее 1 раза за сутки, ночью – 2 обострения за месяц, объем форсированного выдоха 80%, вариабельность 30%).
- Персистирующая средней тяжести (приступы ежедневные, ночью – 1 раз за 7 суток, требуют постоянного приема бронхолитиков, объем форсированного выдоха 80%, вариабельность 30%).
- Персистирующая тяжелая (приступ ежедневный, более 1 раза за сутки, ночью – больше чем 1 раз за неделю, объем форсированного выдоха 60 и меньше, вариабельность больше 30%).
Назначение физиолечения при бронхиальной астме преследует следующие цели: купирование приступов БА, а также предупреждение частых обострений заболевания. Наибольшее значение в лечении имеет ингаляционная терапия. Она позволяет купировать тяжелый приступ. Ее назначают для улучшения показателей вентиляции легких, снижения реактивности бронхиального дерева. Помимо ингаляционной терапии, пациентам показаны светолечение, магнитотерапия, лазеротерапия, диадинамотерапия, ДМВ-терапия, транскраниальная электростимуляция, массаж, электрофорез.
Во время обострения ингаляционная терапия помогает купировать приступы. Ее проводят при помощи небулайзеров. Эти приборы позволяют распылять лекарственный препарат в виде мелких частиц, которые хорошо проникают в мелкие бронхи.
- Компрессорные (струйные).
- Ультразвуковые.
- Электронно-сетчатые.
- Помимо небулайзеров, применяют ингаляционную систему «Легкое дыхание».
В острый период назначают ингаляции с бета-2-агонистами короткого действия (Сальбутамол, Фенотерол), М-холинолитиками короткого действия (Ипратропия бромид), Беродуал (комбинированный препарат обоих групп). Эти лекарства являются основными.
Также можно использовать ингаляции с Эуфиллином 2% в дозе 2 мл, Эфедрином гидрохлорида 3% 2 мл, Димедролом 1% 2 мл, Ацетилцистеином 10% 4 мл, Атропином (0,25-0,5 мл 0,1% раствора на 3-5 мл дистиллированной воды). Терапия Атропином не назначается при непереносимости лекарственного средства, легочной гипертензии, глаукоме, тахикардии.
Подготовительным этапом ингаляционной процедуры является проверка исправности небулайзера. Продолжительность одной процедуры составляет 10-15 минут. Процедуру в острый период чаще назначают в стационаре под контролем лечащего доктора. Во время проведения ингаляции пациент должен глубоко и медленно дышать. Выдох производится через нос.
Длительность ингаляционной курсовой терапии определяется данными пикфлоуметрии. Количество физиопроцедур в день зависит от тяжести состояния. При очень тяжелых формах заболевания к ингаляционной терапии добавляют глюкокортикостероидные гормоны инъекционно (Преднизолон, Метилпреднизолон, Гидрокортизон).
У пожилых пациентов с бронхиальной астмой часто возникают аритмии на фоне приема бронхолитиков. Астматикам этой возрастной группы показано использовать Беродуал, так как он оказывает меньшее аритмогенное воздействие в отличие от других бронхолитических препаратов.
У детей основными лекарствами являются Беродуал, Сальбутамол. Малышам ингаляционную процедуру проводят при помощи системы «Легкое дыхание», а также небулайзерами. Небулайзер позволяет применять практически все лекарственные препараты. Прибор мелко распыляет лекарство. Этот факт очень важен в лечении, потому что у ребенка бронхи намного уже, чем у взрослого.
Ингаляционная терапия всегда должна сопровождаться назначением системных лекарственных препаратов. Применение ингаляционных глюкокортикостероидов или бронхолитиков, как монотерапии, считается серьезной ошибкой. Неправильное ведение пациента ведет к учащению приступов удушья, повышению тяжести болезни.
При обострении удушья допустимо применять высокоимпульсную магнитотерапию. Для процедуры подойдут приборы: «АМТ2 АГС» или «АМИТ-01». Сеанс продолжается 10 минут. Курсовая терапия составляет 8 процедур.
Для лечения больных с БА применяют диадинамотерапию. Терапевтическая процедура заключается в воздействии двухполупериодным (2 минуты), а также модулированным (3 минуты) током. Полярность можно менять. Курс лечения 6 процедур.
Часто используют лазеротерапию инфракрасным спектром. Лазер направляют на проекцию позвоночника (грудные позвонки) с двух сторон, на область грудины по срединной линии, проекцию надпочечников. Продолжительность терапии 10 минут. Курсовое лечение составляет 10 сеансов.
Помимо этих физиопроцедур, показана ДМВ-терапия на проекцию надпочечников. Длительность одного сеанса составляет 8-15 минут. Детям процедура проводится от 8 до 12 минут, взрослым – 15 минут. Курс лечения – 10 процедур.
Активно назначают транскраниальную электростимуляцию. Электроды устанавливают на затылочную и лобную область. Продолжительность физиопроцедуры составляет 20 минут. Лечение осуществляют однократно за сутки. Курсовая терапия – 10 процедур.
Положительно действует массаж воротниковой зоны. В методике используют технику поглаживания, растирания, разминания, сдавление груди на этапе выдоха. Не следует применять вибрационный массаж. Детям младшего возраста проводится щадящий массаж, не вызывающий неприятных ощущений. Процедуры проводятся дважды за сутки. Продолжительность терапии составляет 10-12 сеансов.
В период ремиссии показана ингаляционная терапия лекарствами, рекомендованными в качестве поддерживающей терапии. Ингаляции проводят краткими или продолжительными курсами (в зависимости от тяжести). При ухудшении состояния можно использовать бронхолитики короткого действия.
Проводят ингаляционную терапию и минеральными водами. В день показаны 1-2 процедуры. Длительность одной ингаляции составляет 10-15 минут. Курс лечения от 10 до 30 сеансов.
УФ-облучение делают общее на всю поверхность тела. Курс терапии составляет 20 сеансов. Процедура позволяет стимулировать работу иммунной системы. Перед процедурой обязательно рассчитывают лучевую нагрузку (не более 2 биодоз).
При БА УВЧ выполняют на проекцию шейных симпатических узлов. Применяют слабую дозу. Длительность сеанса составляет до 10 минут. В день показано по 5-8 сеансов. Курсовая терапия рассчитывается индивидуально.
Накладывают парафиновые и озокеритовые аппликации на область между лопаток. Температура парафина (озокерита) должна быть 40-42° С. Малышам до года сеанс проводят не больше 10 минут. Детям до семилетнего возраста показано удерживать аппликации не более 15 минут. У детей 8-18 лет длительность терапии составляет до получаса.
Можно делать электрофорез хлористым кальцием (2%), а также аскорбиновой кислотой. Электроды устанавливают на задней поверхности плечевого пояса. Курс лечения составляет 10 суток. Активно используют в период ремиссии спелеотерапию, кумысолечение, электросон, аэроионотерапию, лечебные ванны (хлористо-натриевые).
Физиотерапия не показана при опухолевых процессах, гипертермии, острых воспалительных и инфекционных заболеваниях.
Физиотерапевтическое лечение при бронхиальной астме включает разные процедуры. Первым этапом в период обострения является ингаляционная терапия. После купирования приступа можно добавлять УФО, электрофорез, ванны и другие физиопроцедуры. Их применяют только в составе базисной терапии заболевания. Физиотерапия, как самостоятельный метод, не оказывает должного эффекта.
источник
Реабилитационные мероприятия при бронхиальной астме направлены на поддержание ремиссии болезни, восстановление функциональной активности и адаптационных возможностей дыхательного аппарата и других органов и систем, обеспечивающих последующее нормальное развитие жизнеобеспечения организма. С этой целью используется комплекс лечебновосстановительных мер, включающий:
- физические упражнения;
- массаж;
- дыхательные упражнения;
- укрепление иммунитета;
- медикаментозную терапию;
- климатотерапию.
Все эти реабилитационные мероприятия проводятся:
- в стационаре при обострении;
- в поликлинике при ремиссии болезни;
- в санаториях и на курортах;
- в домашних условиях.
Для восстановления здоровья усилия должны приложить врачи и сам больной, иначе не будет эффекта от лечения, поэтому большую роль играет то, как больной выполняет указания врача и занимается самостоятельно.
В реабилитации больного бронхиальной астмой физическим факторам воздействия принадлежит ведущая роль. Физическая культура является мощным фактором оздоровительного воздействия на организм больного бронхиальной астмой. Занятия лечебной физкультурой способствуют адаптации организма больного, его сердечно-сосудистой системы и органов дыхания к физическим нагрузкам, повышают его иммунологическую реактивность в отношении вирусной и бактериальной инфекции. Активные занятия лечебной физкультурой ведут к оптимизации состояния соотношения процессов возбуждения и торможения в центральной нервной системе, способствуя устранению функциональных нарушений с ее стороны. Все это вместе с постановкой правильного дыхания улучшает подвижность грудной клетки и укрепляет дыхательную мускулатуру, способствует устранению нарушений в сфере нейроэндокринной регуляции, снижению повышенной лабильности бронхов, восстановлению нормального механизма дыхания, нормализации деятельности других внутренних органов.
Важное значение имеют дыхательные упражнения, направленные на устранение патологических изменений со стороны бронхолегочного аппарата. Регулярные занятия дыхательными упражнениями способствуют развитию дыхательных мышц, улучшают подвижность грудной клетки, расслабляют гладкую мускулатуру бронхов.
Спазмолитическое действие дыхательных упражнений прежде всего связано с действием носолегочного рефлекса. Дыхательные упражнения, осуществляемые вдыханием воздуха через нос, вызывают раздражение рецепторов верхних дыхательных путей, что рефлекторно влечет за собой расширение бронхов и бронхиол, а последнее — уменьшение или прекращение удушья. Спазмолитическое же действие гимнастических упражнений обусловливается поступлением в кровь большого количества адреналина в связи с усилением деятельности надпочечников во время работы. Спазмолитический эффект может зависеть также от преобладания симпатической иннервации, возникающей при физической деятельности.
Умение управлять своим дыханием, возникающее в результате систематической тренировки дыхания, обеспечивает больному более полноценный дыхательный акт во время удушья, значительно облегчая его состояние, и требует применения меньшего количества спазмолитиических медикаментозных средств.
- нормализация тонуса ЦНС (ликвидация застойного патологического очага) и снижение общей напряженности;
- уменьшение спазма бронхов и бронхиол;
- развитие механизма полного дыхания с преимущественной тренировкой выдоха;
- укрепление мышц, принимающих участие в акте дыхания;
- увеличение подвижности диафрагмы и грудной клетки;
- обучение произвольному мышечному расслаблению;
- обучение больного управлять своим дыханием с тем, чтобы владеть им во время астматического приступа;
- увеличение функциональных резервов с помощью тренировки;
- достижение регрессии обратимых и стабилизация необратимых изменений в легких.
Упражнения с медленным полноценным и удлиненным выдохом, так как они обеспечивают более полное удаление воздуха из эмфизематозно растянутых альвеол через суженные бронхиолы и тренируют диафрагму и брюшной пресс, участвующие в осуществлении полного выдоха.
Упражнения с произношением гласных и согласных звуков, рассчитанные на развитие волевого сознательного управления выдохом самим больным с тем, чтобы сделать его равномерным, вместо прерывистого, спастического. Вибрация же верхних дыхательных путей способствует понижению спазма бронхов при выдохе.
На занятиях лечебной гимнастикой больного обучают урежению дыхания, что уменьшает избыточную вентиляцию легких.
Больным бронхиальной астмой противопоказаны упражнения, связанные с натуживанием и задержкой дыхания.
Подбор упражнений и длительность лечебной гимнастики при бронхиальной астме носят сугубо индивидуальный характер, зависят от физической подготовленности занимающихся и тяжести заболевания. Оценка эффективности предлагаемой методики осуществляется на основании самочувствия, показателей функции внешнего дыхания и кровообращения: ЧД, ЖЕЛ, ЧСС, физиологической кривой.
Кроме лечебной гимнастики при заболеваниях бронхиальной астмой могут использоваться и другие формы лечебной физической культуры. Наиболее доступная из них — дозированная ходьба по ровной местности, легкий бег. Необходимо обратить внимание на ровное правильное дыхание, акцентировать выдох. Ходьбу необходимо проводить в летнее и зимнее время, приучая организм к низким температурам. В зависимости от тяжести заболевания можно применять бег в медленном темпе. Ходьбу и бег лучше проводить в определенном месте (парк, лес) и т.д.
Можно применять плавание, предварительно подготовив организм к холодной воде, поэтому необходимо начинать в теплое время года. Очень плодотворно действуют на больного бронхиальной астмой лыжные прогулки. Проводить их следует в спокойном темпе, не забывая о правильном дыхании, продолжительность их должна увеличиваться постепенно.
В случае имеющихся изменений со стороны сердечно-сосудистой системы добавляется задача по тренировке и укреплению аппарата кровообращения.
После окончания приступа для облегчения удаления трудно отделяющейся мокроты, устранения возникающих участков ателектазов и для профилактики бронхопневмонии показаны специальные дыхательные упражнения с медленным полным выдохом.
Лечебную гимнастику назначают в период между приступами при улучшении общего состояния больного. Занятия следует начинать и заканчивать легким массажем лица, предплечий и грудной клетки, в этих же целях применяются упражнения на расслабление мышц верхнего плечевого пояса и грудной клетки.
Курс лечебной гимнастики можно условно разделить на два периода:
Подготовительный период служит больному для ознакомления со специальными упражнениями, для восстановления механизма правильного дыхания, а методисту для ознакомления с функциональными возможностями больного. Продолжительность его 2-3 дня, темп упражнений медленный.
В занятия гимнастикой необходимо включать самые простые, легко выполняемые упражнения — в виде сгибаний, разгибаний, отведений и приведений конечностей, а также упражнения на разгибания туловища, наклоны вперед, в стороны.
В тренировочном периоде применяется широкий арсенал общеразвивающих, специальных и дыхательных упражнений, преследующих цель полностью снять неблагоприятные последствия астматического приступа, осуществить тренировку аппарата внешнего дыхания, улучшить газообмен, интенсифицировать обменные процессы, повысить работоспособность организма в целом. Темп медленный и средний, продолжительность — от 2 до 3 недель.
В тренировочном периоде активно используются гимнастические предметы (палка, мяч), упражнения на гимнастической стенке. Специальные физические упражнения направлены на тренировку и развитие функций и органов, нарушенных в связи с заболеваниями.
Так как при бронхиальной астме нарушена подвижность грудной клетки, то наибольшее внимание при бронхиальной астме уделяется специальным дыхательным упражнениям — как статическим, из которых важно выделить диафрагмальное дыхание, так и динамическим.
Противопоказания к занятиям лечебной гимнастикой:
- лихорадочные состояния,
- резко выраженное обострение воспаления,
- частые приступы удушья,
- выраженная легочно-сердечная недостаточность III степени.
Массаж при бронхиальной астме назначают курсами по 5-15 сеансов и повторяют от 3 до 6 раз в год. Продолжительность сеанса 15-20 минут. Курс массажа проводят только в период вне приступов и при хорошем самочувствии.
Проводится массаж со стороны спины и грудной клетки. Основные принципы:
- Движения должны быть от ребер до затылка.
- Необходимо разминать все мышцы спины и плечевого пояса.
- На грудной клетке аккуратно работать с областью сердца.
Необходимо проводить приемы: поглаживания; разминания; вибрации; растирание. В заключении проводить поглаживание. Можно делать похлопывание. На область спины и грудной клетки выделять по 7-10 минут.
Воздействие массажа при бронхиальной астме:
- Расслабление межреберных мышц – облегчение дыхания.
- Снижение возбудимости нервной системы – снятие стресса и нервного перенапряжения.
- Улучшение дренажа в бронхах – способствует оттоку мокроты, профилактика застойных явлений в легких.
Массаж необходимо сочетать с другими мероприятиями, проводить как закрепляющий этап при реабилитации.
В реабилитации больных астмой широко применяется методика физиотерапии при бронхиальной астме.
Для уменьшения воспаления применяют ультрафиолетовое облучение (УФО) с разной длиной волны, электрофорез.
Воздействие на область надпочечников волновыми методами, ультразвуком, магнитным полем позволяет активизировать выработку собственных кортикостероидов.
Облучение лазером рефлекторных зон и биологически активных точек снижает интенсивность воспаления.
Для устранения бронхоспазмов и улучшения вентиляции легких применяют ультразвуковую терапию,электрофорез, воздействие постоянным током.
В периоды приступов нарушается снабжение сердца кислородом, поэтому сердечно-сосудистая система нуждается в поддержке. Углекислая ванна обладает не только кардиотоническим, но и противовоспалительным эффектом. Диоксид углерода стимулирует коронарный кровоток, в результате чего снижается вероятность ишемических заболеваний сердца.
В специализированных санаториях для лечения бронхиальной астмы используется бальнеотерапия (грязевые аппликации, нарзанные ванны).
Так как астма в основном имеет аллергическую форму, то при ней рекомендована – гипоаллергеннай диета.
Гипоаллергенная диета, снижающая риск возникновения приступов, должна подбираться индивидуально, с учетом реакции именно вашего организма на конкретные продукты.
Питание должно быть низкокалорийным, небольшими порциями, но частым: 5-6 раз в день. При пищевой аллергии нужно исключить те продукты, на которые возникает реакция.
- Овощи: кабачки, патиссоны, бобовые, все виды капусты, картофель, огурцы, лук, свекла, морковь, тыква.
- Зелень: сельдерей (зелень и коренья), петрушка, укроп, базилик, майоран. В небольшом количестве – щавель, шпинат, зеленый лук.
- Фрукты: груши, сливы, яблоки, абрикосы, лимоны, апельсины, если на них нет аллергии. Отдавайте предпочтение тем фруктам, что растут у вас в регионе.
- Ягоды: облепиха, шиповник, черника, клюква, брусника, черноплодная рябина. При отсутствии противопоказаний – малина, смородина.
- Если ягоды и фрукты оказались для вас под запретом – используйте тепловую обработку и сухофрукты. Часто люди, не переносящие абрикосы в свежем виде, могут пить компот из кураги. А печеные зеленые яблоки, посыпанные корицей, могут порадовать аллергика без неприятных последствий. Естественно, все индивидуально!
- Мясо: предпочтение отдается птице и нежирному мясу (кролик, говядина).
- Морепродукты и нежирные сорта рыбы.
- Молочные продукты: молоко, кефир, ряженка и творог, йогурт (без ароматизаторов), сметана, масло, сычужные и ферментированные сыры. Можно все!
- Крупы и макаронные изделия: любые, какие вам захочется. Гречневая, ячневая, пшенная, рисовая, манная, пшеничная каши к вашему столу.
- Масла: растительные (оливковое, льняное, подсолнечное, кукурузное), сливочные.
Не рекомендуются к употреблению: кофе, какао и шоколад, алкоголь, яйца, жирные сорта мяса и рыбы, орехи и семечки, клубника и консервированные продукты.
При «аспириновой» астме стоит исключить продукты, содержащие ацетилсалициловую кислоту: перец, томаты, малина, клубника, земляника, крыжовник, вишня, яблоки, персики. Ограничьте употребление соли и сахара, продуктов, содержащих искусственные ароматизаторы, красители и консерванты.
Одним из факторов терапевтического воздействия при лечении больных бронхиальной астмой на курортах является – климатотерапия.
Санаторное лечение проводится как в специальных пульмонологических санаториях, расположенных на юге страны, так и в местных санаториях. Основными лечебными факторами, используемыми для восстановления здоровья больных во время пребывания в санатории, являются воздушные и солнечные ванны, лечебная гимнастика, массаж, проведение закаливания с применением воздушных процедур.
Реабилитация больных бронхиальной астмой в условиях диспансерного поликлинического наблюдения ставит задачу закрепить положительные результаты, достигнутые на этапе стационарного и санаторного лечения, и провести комплекс реабилитационных мер, направленных на достижение устойчивой ремиссии.
Комплексное использование специфической десенсибилизации, рационального режима, диетотерапии, физиотерапевтических методов, лечебной физкультуры может способствовать длительной и устойчивой ремиссии бронхиальной астмы с нормализацией функций бронхолегочного аппарата и восстановлением физической работоспособности.
источник
Бронхиальная астма — рецидивирующее заболевание, в основе которого лежит хроническое аллергическое заболевание бронхов, сопровождающееся их гиперактивностью и периодически возникающими приступами затрудненного дыхания или удушья в результате обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи, отеком стенки бронхов.
Задачи физиотерапии в приступном периоде: снятие спазма бронхов, уменьшение одышки, купирование приступа и облегчение дыхания, разжижение мокроты, подавление воспаления, нормализация психовегетативного статуса, гипосенсибилизация
В приступный период показано
1. Ингаляции бронхоспазмолитических, антигистаминных средств, муколитиков (эуфиллин 2% — 2мл, эфедрина гидрохлорид 3% — 2мл, димедрол 1% — 2мл, ацетилцистеин 10% — 4мл), на одну ингаляцию используют 3-5 мл лекарственной смеси в зависимости от возраста, продолжительность процедуры 10 -15 минут, 1-2 раза в день, на курс 10 – 30 ингаляций
2. На фоне ОРВИ, при наличии температуры до37,5 С, обилии сухих и влажных хрипов УВЧ-терапия на грудную клетку, доза слаботепловая, продолжительность процедуры 6 – 10 минут в зависимости от возраста на курс 5 ежедневных процедур или
3. ЭВТ от аппарата УВЧ детям до 5 лет или ИКВ детям с 5 лет на межлопаточную область, 3 или 4 ступень интенсивности на курс 6 – 8 – 10 ежедневных процедур или
4. ДМВ межлопаточной области детям с двух лет 5 – 15 Вт, продолжительность процедуры 8 – 10 – 12 – 15 минут в зависимости от возраста, на курс 6 – 10 ежедневных процедур или
5. УВЧ-терапия битемпорально через день 15 – 20 Вт доза слаботепловая или нетепловая, продолжительность процедуры 6 – 10 минут на курс до 10 процедур или
6. УФО воротниковой, межлопаточной, поясничной областей по полям, начиная с 1 – 2 биодоз, через день, на курс 6 – 8 облучений
В период стихания приступа показано
1. Все выше перечисленные методики, если они не были использованы в период приступа
2. СМТ –форез эуфиллина на грудную клетку паравертебрально или билатерально режим выпрямленный, род работы I и IV, частота 100 Гц, глубина модуляции 50% , продолжительность процедур по 5 минут на каждый род работы, на курс 10 ежедневных процедур или
3. ДДТ- форез 2% раствора эуфиллина на грудную клетку паравертебрально или билатерально ток двухтактный непрерывный продолжительность процедуры 10 минут сила тока до ощущения умеренной вибрации под электродами на курс до 10 ежедневных процедур или
4. Электрофорез 2% раствора эуфиллина, или 2% раствора ZnSO4 , или 2% раствора СuSO4, аскорбиновой кислоты, 2% раствора КJ на грудную клетку поперечно cила тока до ощущения умеренной вибрации под электродами, продолжительность процедуры 8 – 10 – 12 – 15 минут в зависимости от возраста, на курс до 10 ежедневных процедур или
5. УФО грудной клетки по 5 полям: 1 и 2 поля – половина задней поверхности грудной клетки (правая или левая, верхняя или нижняя), 3 и 4 поля – боковые поверхности грудной клетки, 5 поле – передняя поверхность грудной клетки справа, доза облучения от 1 биодоз до 3 биодоз, в один день облучают одно поле, процедуры проводят ежедневно, каждое поле облучают 2 – 3 раза или
6. УФО фракционированным методом передней и задней поверхности грудной клетки, по два поля в день, от 1 биодозы, на курс до 3 – 5 процедур или
7. Ультразвуковая терапия на грудную клетку на 3 зоны: 1 – два паравертебральных поля грудного отдела позвоночника на уровне Th1 – Th12, интенсивность 0,2 Вт\см2, режим импульсный от 2 до 10 мс по 1 — 2 минуты справа и слева; 2 – область шестого – седьмого или седьмого – восьмого межреберий, начиная от паравертебральной линии до средней
подмышечной интенсивность 0,4 Вт\см2 по 1 — 2 минуты справа и слева; 3 – подключичная область от грудино-ключичного сочленения до плечевого сустава интенсивность 0,2 Вт\см2 по 1 минуте справа и слева, методика лабильная, способ контактный, в 1 день – 1 поле, во 2 день – 1 и 2 поле, в 3 день – последовательно озвучивают все три поля на курс 10 ежедневных процедур или
8. ЭВТ или ИКВ проекции надпочечников (на уровне между XI грудным позвонком и I поясничным позвонком) по 4 – 7 минут на каждую сторону в зависимости от возраста на курс от 6 до 10 ежедневных процедур или
10.Электрофорез 2% раствора NaBr или CaCl2 на ШОП по продольной методике продолжительность процедуры 10 – 12 – 15 минут в зависимости от возраста на курс до 10 ежедневных процедур или
11. Электросонтерапия при глазнично – сосцевидном расположении электродов частота 5 – 10 Гц продолжительность процедуры до 30 минут
Задачами физиотерапии в межприступный период являются гипосенсибилизация, рассасывание остатков воспаления, устранение обструкции бронхов, нормализация психовегетативного статуса, повышение сопротивляемости организма.
1. УФО-общее по замедленной схеме на курс до 20 ежедневных процедур или
2. УВЧ на область шейных симпатических узлов КП №1 доза слаботепловая, продолжительность процедуры 6 – 10 минут, на курс до 5 – 8 ежедневных процедур или
3. Парафин, озокерит на межлопаточную область, температура для детей составляет 40-42 С, время воздействия от 10 минут для детей до 1 года, 1-7 лет-12-15 минут и до 20-30 минут для детей старшего возраста, на курс до 10 ежедневных процедур или
4. Электрофорез 2% раствора CaCl2 и аскорбиновой кислоты на область задней поверхности плеч, на курс до 10 ежедневных процедур или
5. Спелеотерапия, продолжительность процедур от 8-10 минут в первый день до 30 минут в четвертый. При хорошей переносимости процедур, в дальнейшем ребенок пребывает в спелеокамере 30 минут. Курс лечения составляет 15 – 20 процедур или
6. Кумысолечение – прием натурального кумыса средней крепости с постоянной кислотностью 61 – 80С по Тернеру по 100 – 150 – 200 мл за 30-45 минут до еды 3 раза в день в течение 21 дня
7. Электросонотерапия при глазнично – сосцевидном расположении электродов частота 5 – 10 Гц продолжительность процедуры до 30 минут на курс 10-15 ежедневных процедур или
8. Ингаляционная терапия минеральных вод продолжительность процедуры 10 -15 минут, 1-2 раза в день, на курс 10 – 30 ингаляций или
9. Бальнеолечение – хлоридно-натриевые ванны с концентрацией солей 10 – 20 г/л, температура ванн 37 — 36С, продолжительность приема ванн 5-8-10 минут, на курс до 10 процедур, отпускаемых через день
10. Аэроионотерапия 10-30 минут на курс от 10 до 20 ежедневных процедур
Физиотерапию применяют для улучшения кровоснабжения пораженной области (сосудорасширяющие методы), уменьшения болевого синдрома (анальгетические методы), ускорения регенерации в области поражения — уменьшение выраженности дистрофии, деминерализации костной ткани (трофостимулирующие и репаративно-регенеративные методы), восстановления функции сустава (дефиброзирующие методы).
Применение рекомендуемых физиотерапевтических воздействий зависит от клинической картины и стадии заболевания.
Электрическое поле УВЧ на область пораженного сустава показано с целью противоотечного и противовоспалительного действия в первой стадии заболевания. Положение пациента лежа на боку. Конденсаторные пластины устанавливают на задней и передней поверхности тазобедренного сустава. Зазор 2 — 2,5 см, мощность 40 Вт, доза слаботепловая, продолжительность процедуры 6 — 10 мин в зависимости от возраста, на курс лечения до 6 процедур, проводимых через день.
Гальванизацию и лекарственный электрофорез сосудистых препаратов (эуфиллин, папаверин), ганглиоблокаторов (бензогексоний) при болезни Пертеса проводят на вегетативные ганглии пояснично-крестцового отдела позвоночника во всех стадиях заболевания. Положение пациента лежа. Расположение электродов продольное. Один электрод помещают на уровне L3-S4 и соединяют с одним полюсом, другой электрод той же площади – на верхнегрудной отдел позвоночника и соединяют с другим полюсом, лекарственное вещество вводят с электрода, расположенного в пояснично-крестцовой области. Плотность тока для дошкольников – 0,03 — 0,05 мА\см2, для детей школьного возраста – 0,05 – 0,08 мА\см2. Продолжительность процедуры 12 – 15 – 20 минут в зависимости от возраста. Курс составляет 15 – 20 процедур в зависимости от возраста.
Лекарственный электрофорез дефиброзирующих препаратов (лидазы, трипсина, иодида калия) на область тазобедренных суставов показаны в стадии импрессионного перелома, в стадии фрагментации с целью ускорения рассасывания некротической кости. Положение пациента лежа. Расположение электродов (раздвоенные — при двустороннем процессе) поперечное: один электрод располагают на передней поверхности бедра, второй электрод той же площади – на ягодичную область. Плотность тока для дошкольников – 0,03 — 0,05 мА\см2, для детей школьного возраста – 0,05 – 0,08 мА\см2. Продолжительность процедуры 12 – 15 – 20 минут в зависимости от возраста. Курс составляет 15 -20 процедур в зависимости от возраста.
Лекарственный электрофорез хлорида кальция и препаратов, содержащих фосфор показаны в стадиях восстановления с целью ускорения восстановления костной ткани. Кальций обладает выраженным остеопротективным действием. Применяется комбинация кальция с фосфором или с аскорбиновой кислотой, по 20-30 процедур на курс, 1-2 курса в год.
Лекарственный электрофорез новокаина по поперечной методике на тазобедренный сустав проводят с целью уменьшения болей.
Ультразвуковая терапия способствует нормализации кровотока в глубине тканей и активирует рассасывание некротической костной ткани. Ультразвук применяют во всех стадиях заболевания. Виброакустическое воздействие проводят в дозе 0,2 Вт/см 2 по 8 мин, в непрерывном режиме, озвучивают переднюю поверхность тазобедренного сустава (ниже пупартовой связки) по лабильной методике через день, курс лечения 12 процедур. Проводят два курса лечения с промежутком между ними 2 — 3 месяца.
Лазеротерапия применяется с целью уменьшения болевого синдрома, локального воспаления, ускорения начала восстановительного процесса, улучшения трофики пораженного сустава. Применяют низкоэнергетическое лазерное излучение в красном и ближнем инфракрасном диапазоне света. Воздействуют на 1. проекцию головки бедренной кости – средняя треть паховой связки кнаружи от бедренной артерии; 2. область большого вертела; 3. по наружной поверхности: середина расстояния верхней части большого вертела и spina iliaca anterior superior; 4. паравертебрально на стороне поражения: поперечные отростки L4-S1; 5. проекцию подвздошно-кресцового сочленения. Время облучения за 1 сеанс лечения не более 5 минут, число сеансов от 10 до 20, мощность потока облучения — 100 мВт/см2, на курс до 10 ежедневных процедур.
По второй методике на область головки и большого вертела бедренной кости наносят 0,3% гель-пенетратор фотодитазин из расчета 0,1 мл на 1 см 2 . Через 2 часа препарат удаляют с кожных покровов теплой водой. Затем обработанную зону в течение 10-15 мин однократно облучают диодным лазером в непрерывном режиме длиной волны 661±1 нм мощностью 2,0 Вт на расстоянии 5±1 см с дозировкой 150 Дж/см 2 . Процедуру повторяют с интервалом не менее 2 месяцев.
В начале заболевания и на 4-й стадии процесса показана также КВЧ-терапия. В 3-й стадии – стадии рассасывания – КВЧ-терапию не применяют, так как она ускоряет рассасывание и способствует большему уплощению головки. КВЧ – терапия способствует восстановлению губчатого костного вещества, уменьшению болевого синдрома, увеличению объема движений в тазобедренном суставе. Воздействие производится на точки акупунктуры, локализованные в области тазобедренного сустава. Диапазон частот 55—65 ГГц, интенсивность 0,1—1,0 мВт /см, продолжительность воздействия по 15—60 мин ежедневно на курс 10—12 процедур. Повторно курс КВЧ – терапии назначается через 1—2 мес от 2 до 5 раз в зависимости от клинических показаний. Длина волны излучения подбирается индивидуально для каждого пациента до получения «резонансных пороговых ощущений».
Тепловые процедуры (парафин, озокерит, грязи, ванны), температура которых составляет более 40°С, противопоказаны в связи с тем, что способствуют затруднению оттока венозной крови и связанному с этим повышению внутрикостного давления, замедляющему течение репаративного процесса. Можно применять парафин, озокерит, грязевые аппликации, ванны и укутывания температурой не выше 35-38 0 С. Эти методы наиболее рационально применять лишь начиная с III стадии патологического процесса: в стадии фрагментации, репарации и окончательного восстановления
Методика №1. Кюветно-аппликационное применение парафина. Расплавленный парафин разливают в кюветы глубиной 5 см, выложенные медицинской клеенкой, выступающей за ее края на 5 см. Толщина слоя парафина в кювете должна быть не менее 1 – 2 см. Остывающий, но еще мягкий парафин вынимают из кюветы вместе с клеенкой и накладывают на участок тела, подлежащий воздействию, а затем покрывают ватным или байковым одеялом. Длительность воздействия от 15—20 до 30 мин; курс лечения 15—20 процедур, проводимых ежедневно или через день;
Методика №2. Местные грязевые аппликации в виде трусов. На процедурной кушетке раскладывают байковое или суконное одеяло, а на нее простыню из грубого холста. В том месте где будет находиться часть тела, подлежащая воздействию, накладывают слой грязи при температуре 38—40С. Укладывают пациента. Затем грязь наносят на нижнюю часть туловища и конечности в виде трусов. Продолжительность процедуры 10—15 мин через день; на курс 10—12 процедур.
Лекарственный электрофорез с лекарственными прокладками «ПО-КУР» применяется у детей с болезнью Пертеса в 2-3-4 стадии заболевания для улучшения кровообращения и питания тканей. Методика аналогична вышеописанным.
Низкочастотную магнитотерапию применяют при выраженном травматическом отеке с целью купирования дисциркуляторного синдрома. Воздействие осуществляют на пояснично–крестцовый отдел позвоночника, величина магнитной индукции 10—30 мТл, длительность процедуры по 10—15 мин, ежедневно или через день; курс 10—20 процедур. По второй методике воздействие осуществляют на область тазобедренных суставов, величина магнитной индукции 10—30 мТл, длительность процедуры по 10—15 мин, ежедневно или через день; курс 10—20 процедур.
СМТ-терапию и ДДТ-терапию назначают при наличии болевых ощущений во время движения с целью обезболивающего эффекта.
Методика №1. СМТ на пояснично-крестцовую область. Электроды размером 6 на 12 см располагают в поясничной области паравертебрально. Режим переменный, род работы III – IV, продолжительность по 4 – 6 минуты для каждого рода работы; частота модуляции 100 – 30 Гц, глубина 50 – 75%, длительность полупериодов 2 – 3, на курс 10-15 ежедневных процедур.
Методика №2. СМТ на тазобедренные суставы по поперечной методике. Электроды располагают на область тазобедренных суставов. Режим переменный, род работы III – IV, продолжительность по 4 – 6 минуты для каждого рода работы; частота модуляции 100 Гц, глубина 50 – 75%, длительность полупериодов 2 – 3, на курс 10-15 ежедневных процедур.
Методика №3. ДДТ на пояснично-крестцовую область. Электроды располагают паравертебрально, катод на стороне поражения, ток двухтактный непрерывный 1 минуту, короткий период 3-4 минуты и длинный период 3-4 минуты, сила тока – до появления выраженных ощущений вибрации. Процедуры проводят ежедневно или через день; на курс лечения 5 – 7 процедур.
При развитии гипотрофии или атрофии мышц назначают СМТ на мышцы голени и бедра с целью оказания нейромиостимулирующего и трофического действия.
Методика №4. СМТ-терапия на мышцы ягодиц (большая и средняя ягодичные) и бедер (четырехглавая, приводящая, разгибатели бедра) раздвоенными электродами, режим I, род работы III, частота 30 Гц, глубина модуляции 75%, длительность посылок, пауз 2-3 секунды, по 5 минут на каждую группу мышц, на курс до 10-15 ежедневных процедур.
Индуктотермия применяется с целью противовоспалительного, спазмолитического и регенераторного действия. Индуктор-кабель от аппарата ИКВ-4 укладывают в виде петли на область тазобедренного сустава, продолжительность процедуры 10—12 мин через день; на курс 8—10 процедур. У детей дошкольного возраста используют резонансный индуктор диаметром 6—9 см, продолжительность воздействия 10 мин; на курс лечения 8—10 процедур, проводимых через день.
Светотерапия применяется во всех стадиях заболевания с целью оказания противовоспалительного, обезболивающего и общеукрепляющего действия.
В целях общеукрепляющего воздействия применяют общие УФ-облучения (в зимний и весенний период) по схеме и солнечно-воздушные ванны (в теплое время года). При болях применяют местные и рефлекторно-сегментарные методики.
Методика общего УФО. Больного облучают лежа на кушетке при расстоянии от лампы до обнаженного тела 75-100 см, предварительно надев защитные очки. Лампу облучателя устанавливают перпендикулярно верхней трети бедер. Облучение начинают с субэритемных доз с постепенным их увеличением. Используют замедленную схему облучения: начинают с 1/8 биодозы, увеличивая дозу каждой процедуры на 1/8 биодозы и доходя в конце курса до 2,5-3 биодоз, на курс до 20-23 ежедневных процедур. Во время курса рекомендован прием поливитаминов.
Методики местного УФО. Методика №1. При болевом синдроме проводят облучение УФ-лучами пояснично-крестцовой области паравертебрально ежедневно. Первое поле пояснично-крестцовая область до межъягодичной складки, второе поле ягодичная область до ягодичной складки, третье поле задняя поверхность бедра до подклеенной ямки, которую не подвергают облучению. Каждое поле облучают 4 – 5 биодозами. Четвертое поле задняя поверхность голени; облучают 6 биодозами. Пятое поле передняя поверхность бедра; облучение 4 биодозами. После облучения всех полей действие повторяют в том же порядке, увеличивая облучение каждый раз на 1 – 2 биодозы. В один день более 600 см2 облучать не следует. Курс облучений каждого участка включает 5 – 6 воздействий.
Методика №2. При болевом синдроме проводят облучение тазобедренного сустава. Облают три поля в день. 1 поле – верхняя треть бедра, положение на спине. 2 поле – наружная поверхность тазобедренного сустава, положение на боку. 3 поле – соответствующая ягодица и верхняя треть задней поверхности бедра, положение на животе. Доза облучения от 3 биодоз. Процедуры проводят через 1-2 дня. На курс лечения 3-4 облучения каждого поля.
Светотерапию видимым и инфракрасным излучением проводят на область тазобедренных суставов во всех стадиях заболевания.
Методика. Положение пациента лежа на боку, расстояние от поверхности тела 10- 20-30 см, облучают область тазобедренных суставов, продолжительность процедуры 6-10 минут на курс до 15-20 ежедневных процедур
источник
Лечение бронхиальной астмы является длительным и сложным процессом. Положительный результат может принести только комплексный подход, сочетающий применение медикаментозных препаратов, физиотерапии. Важным элементом считается санаторное лечение бронхиальной астмы.
У больных, систематически отдыхающих в оздоровительных учреждениях и в пансионатах, уменьшаются проявления болезней дыхательного аппарата, они гораздо лучше переносят бронхиальную астму, что чрезвычайно важно для детей.
Лечебные пансионаты для людей, страдающих бронхиальной астмой, – это специализированное учреждение, деятельность которого направлена на увеличение срока ремиссии и улучшение общего самочувствия у пациентов. Кроме того, специализированные пансионаты предоставляют своим проживающим возможность приятно и увлекательно провести время с пользой для здоровья.
После лечения астмы в санаториях у человека нормализуется состояние здоровья, уменьшается потребность в лекарственной терапии, снижается частота и интенсивность приступов. Причиной этого являются особые климатические условия и специально подобранные лечебные процедуры.
Климатические процедуры оказывают положительное воздействие при астме, так как они создают условия, наиболее благоприятные для пациента с нарушениями функций бронхов. Такие условия включают множество факторов – рельеф окружающей местности, морские или минеральные воды, влажность и температуру воздуха, пещеры с целебным микроклиматом, лечебные грязи. Это очень полезно, особенно в том случае, если астма у ребенка.
Большую часть своего времени человек проводит в обстановке с определенными условиями – дома, на работе, в школе или дошкольном учреждении. В большинстве случаев такие факторы окружающей среды, как пыль, токсические испарения провоцируют обострение бронхиальной астмы.
В лечебных здравницах и профильных пансионатах создаются условия, которые максимальным образом подходят для взрослых и детей с заболеваниями дыхательных органов. Правильный микроклимат помогает укрепить организм и улучшить самочувствие больного, повысить уровень защитных сил.
Кроме того, современные здравницы организованы на самом высоком уровне – большинство санаториев предлагает разнообразные анимационные мероприятия, купание в бассейнах, открытых водоемах. Поэтому такой отдых будет не только оздоровительным, но и приятным.
Главная задача санаторно-курортного лечения при бронхиальной астме направлена на повышение уровня иммунитета человека, чтобы его организм имел возможность самостоятельно бороться с негативными факторами окружающей среды на протяжении последующего года.
Лечебный отдых в пансионате или санатории рекомендован в следующих случаях:
- Регулярные приступы удушья, которые беспокоят человека даже при минимальных физических нагрузках.
- Короткий период ремиссии болезни – продолжительность периода стойкого улучшения при бронхиальной астме должна быть не менее 6-12 месяцев, в противном случае следует воспользоваться услугами специализированного санатория.
- Санаторно-курортный отдых рекомендован людям с так называемой профессиональной астмой – патологией, связанной непосредственно с трудовыми условиями.
Санаторный отдых рекомендован и детям, страдающим дыхательными заболеваниями. Он позволяет укрепить детский организм и улучшить общее самочувствие ребенка.
Несмотря на действенность санаторной терапии, она имеет и несколько противопоказаний. Основные из них:
- бронхиальная астма, развивающаяся на фоне болезней сердца;
- сочетание патологии с пневмонией 2-й и 3-й стадии;
- тяжелая форма заболевания, требующая незамедлительной медикаментозной терапии.
Чтобы курортный отдых принес исключительно радостные и приятные впечатления, перед посещением пансионата обязательно нужно проконсультироваться со своим лечащим врачом – это поможет исключить возможные противопоказания.
Чтобы лечение астмы принесло максимально положительные результаты, необходимо предельно тщательно подойти к выбору пансионата – это поможет не только улучшить состояние здоровья, но и получить хорошие впечатления.
При выборе санатория по лечению бронхиальной астмы следует учитывать множество важных факторов, одним из которых является момент акклиматизации. При переезде в другие климатические условия организм человека проходит так называемый период адаптации, который может занимать от 3 до 7 дней. В адаптационное время наблюдается ухудшение самочувствия, и чем резче отличается климат, тем хуже человек переносит переезд. Именно по этой причине рекомендуется выбирать санаторий, располагающийся в таком месте, климат которого мало чем отличается от привычного.
Больным с астмой курорт лучше всего посещать в то время, когда не цветет амброзия и другие растения, которые могут стать причиной серьезной аллергической реакции. Именно пыльца чаще всего провоцирует обострения болезни. Лучше всего предпочесть пансионаты, располагающиеся в высокогорных районах или на территории хвойных лесов.
В случае отдыха в санаторной зоне в другой части страны или за рубежом отдыхающего ожидает изменение привычного часового режима. Это также негативно сказывается на здоровье, особенно если путешествие осуществляется самолетом. За короткий период организм не успевает перестроиться. Длительные поездки лучше совершать поездом, в том числе и с детьми.
К наиболее крупным и популярным курортам, ориентированным на больных с бронхиальной астмой, относятся:
- Подмосковье – «Вятичи», «Буран», «Загорские дали»;
- Крым – «Ай-Петри», «Мисхор», «Сосновая поляна»;
- Кисловодск – «Ессентуки», «Нарзан», «Центросоюз»;
- Беларусь – «Зеленый бор», «Дубрава», «Березка»;
- Словения – Струньян, Порторож;
- Венгрия – Тапольца;
- Польша – Величка;
- Германия – Зальцунген, Бад-Дюрхайм;
- Израиль – Хайфа, Эйн-Бокек, Арад;
- Швейцария – Давос.
Чтобы подобрать оптимальный вариант санаторно-курортного лечения, следует проконсультироваться с врачом, который посоветует подходящее учреждение, учитывая все особенности заболевания.
Оздоровительное лечение в санатории для больных бронхиальной астмой проводится путем разнообразных лечебно-профилактических процедур и мероприятий, направленных на улучшение здоровья больного и уменьшение частоты приступов.
Чаще всего применяются такие методики лечения, как целебные ванны и души с минеральными и термальными водами, грязи, кислородные процедуры, посещение соляных пещер.
После курортного лечения пациенты чувствуют себя значительно лучше, а период ремиссии болезни увеличивается.
Для лечения бронхиальной астмы в санаториях применяются разнообразные медицинские процедуры и мероприятия, каждая из которых оказывает эффективное воздействие на заболевание дыхательного аппарата.
Наиболее популярные программы лечения:
- Спелеотерапия.
- Галотерапия.
- Бальнеотерапия.
- Грязелечение.
- Гидроаэроионизация.
- Диафрагмальное стимулирование.
- Лечебный массаж.
- Ароматерапия.
- Электроаэрозольтерапия.
- Терапия минеральными водами.
Спелеотерапия – эффективная методика терапии астмы у детей и взрослых, используемая во многих здравницах России и зарубежья. Является частью климатотерапии. Эта процедура представляет собой посещение соляных или минеральных пещер. Ее результат – более глубокое дыхание без одышки.
Галотерапия напоминает предыдущий способ, отличие состоит в том, что пациенты посещают не природные пещеры, а специально созданные помещения, наполненные кислородом с высокодисперсным сухим солевым аэрозолем. Руками специалистов в таких комнатах искусственно создается оптимальная обстановка, напоминающая микроклимат в соляных и минеральных гротах.
Бальнеотерапия – лечебные ванны, применяемые для лечения астмы. Для целебных ванн используются минеральные и термальные воды с добавлением специально подобранных химических веществ – радон, хлорид натрия, бром, озон, сульфат, йод. Больной ложится в емкость с подогретой жидкостью, которая активно воздействует на клетки легких через рецепторы. Длительность лечебной процедуры определяется врачом в зависимости от особенностей и степени тяжести заболевания.
Грязелечение – медицинская процедура, ее суть заключается в нанесении на поверхность эпидермиса целебной грязи, в составе которой присутствует большое количество минералов, витаминов и микроэлементов. Грязевое обертывание помогает стимулированию метаболических процессов и улучшению работы дыхательного аппарата.
Гидроаэроионизация – данные процедуры предполагают пребывание больных в так называемых кислородных кабинетах. Они наполнены кислородом с легкими ионами – вдыхание такого кислорода оказывает положительное воздействие на дыхательные органы человека. Активизируется кровоток и процессы обмена в легких и бронхах. Для максимальной эффективности кислородное лечение комбинируется с упражнениями дыхательной гимнастики.
Диафрагмальное стимулирование – лечебное воздействие на диафрагму посредством специальной аппаратуры, которое является разновидностью дыхательной гимнастики. Основная цель методики заключается в активизации деятельности мышц.
Лечебный массаж и ароматерапия – в большинстве случаев эти лечебные методики применяются комплексно, позволяя пациенту почувствовать заметное улучшение состояния уже после нескольких сеансов.
Электроаэрозольтерапия – лечебные ингаляции, которые проводятся при помощи аэрозолей, ультразвука и специально подобранных лечебных составов.
Терапия термальными и минеральными водами проводится в разнообразных формах, включая бальнеотерапию и пероральное употребление. В наиболее частых случаях при болезнях дыхательной системы применяется комплекс из нескольких минеральных и термальных вод с различным химическим составом и целебными свойствами.
Лечение бронхиальной астмы в санатории является важным элементом в терапии патологии. Наиболее эффективным считается комбинированный подход, сочетающий применение лекарственных средств, физиотерапии и санаторно-курортного лечения.
Он позволяет не только уменьшить проявления заболевания, но и улучшить общее самочувствие и здоровье человека.
источник