Бронхиальная астма относится к хроническим заболеваниям дыхательных путей. Воспалительные процессы, протекающие в бронхах, нарушают нормальное дыхание, при этом значительно ухудшается общее состояние больного.
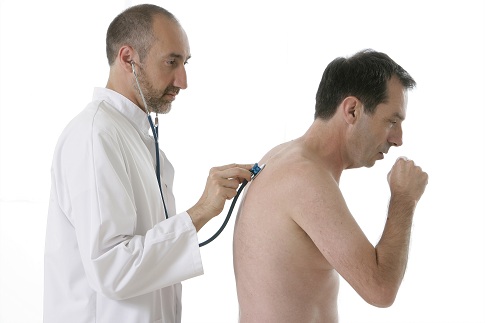
Большое значение при диагностике бронхиальной астмы имеет аускультация. Врач, прослушивая грудную клетку больного, может услышать хрипящие или свистящие звуки. Они имеют самое разнообразное происхождение и могут быть слышны как на вдохе или выдохе, так и при задержке дыхания.
Правильная интерпретация того, что врач слышит в процессе аускультации, помогает при диагностике и лечении БА.
Аускультацию относят к диагностическим методам, применяемым при бронхиальной астме. С его помощью врач прослушивает пациента, определяя и классифицируя шумы в легких.
Практикуется два метода аускультации:
- Прямая. Прослушивание легких проводится без каких-либо приборов. Чаще всего врач просто прикладывает ухо к груди пациента.
- Непрямая. Для этого метода требуется специальный прибор – стетоскоп.
В современной медицине применяют исключительно второй метод, считая первый недостаточно достоверным.
Аускультативно врач способен не только поставить предварительный диагноз, но и определить тяжесть заболевания.
В современной медицине применяется непрямой метод аускультации. Лечащий врач тщательно слушает дыхание пациента как на вдохе, так и на выдохе и анализирует услышанное.
Результаты в обязательном порядке заносятся в амбулаторную карту больного. Для получения более полной картины процедура проводится стоя и сидя.
В некоторых случаях, когда пациент по состоянию здоровья не может стоять или сидеть, процедуру возможно проводить в положении лежа. Так как в любом случае важно прослушать все области грудной клетки, пациент должен делать глубокие, полные вдохи и выдохи.
В некоторых случаях обычного прослушивания недостаточно. Для таких ситуаций существует особая методика – бронхофония. Суть этого метода заключается в том, что пациент шепотом произносит слова, в составе которых есть звуки «Р» и «Ч».
Если врач через статоскоп четко различает произносимые слова, значит, у пациента в области легкого есть некое уплотнение. Также это позволяет предположить и полости в легких. Эти признаки дают возможность диагностировать бронхиальную астму.
В случае прослушивания здорового пациента врач не способен различить какие-либо слова (только некоторые шипящие звуки).
После завершения процедуры врач систематизирует услышанное и делает выводы на основании следующих критериев:
- сравнивает одинаковость шумов в обоих легких в симметричных точках;
- определяет тип шумов, согласно принятой классификации;
- устанавливает наличие посторонних шумов, нехарактерных для БА.
Несмотря на то что современная медицина обладает такими современными диагностическими методами как рентгенография, бронхография и т. д., аускультация обязательно проводится. И все остальные обследования назначаются только по ее результатам.
Аускультативные данные, полученные врачом при первичном осмотре пациента, а также при приступе бронхиальной астмы имеют важное диагностическое значение.
- основные:
- побочные;
- шумы из-за трения плевры.
Это шумы, образующиеся в результате дыхания. В медицине выделяют 2 типа дыхания:
Для того чтобы оценить бронхиальное дыхание, следует прослушивать следующие зоны:
- выше гортани;
- над трахеей;
- над бронхами;
- в области расположения седьмого шейного позвонка.
При наличии бронхиальной астмы при аускультации слышны грубые звуки. Для правильной диагностики его важно прослушать как на вдохе, так и на выдохе. При этом выдох всегда более грубый и занимает больше времени.
Если прослушивать другие области, звук имеет другой тембр. Он соответствует везикулярному дыханию. Воздух, поступающий в альвеолы, расправляет их стенки с характерным звучанием.
Для БА можно выделить единую клиническую картину. Если наблюдается ослабление дыхательных шумов при приступе, это означает, что развилась острая эмфизема или пневмоторакс легких.
«Немое легкое» (в каком-либо из отделов отсутствует дыхание) свидетельствует о крупной слизистой пробке или о сильнейшем бронхоспазме, требующем срочной реанимации.
Если хрипы монотонные, одинаково распределенные по всей поверхности легких, – это указывает на бронхоспазм.
Сочетание высоких и низких хрипов указывает на длительное обострение.
Если у пациента легкая стадия обструкции – шумы хорошо слышны только на выдохе. По мере ухудшения состояния они начинают прослушиваться и на вдохе.
При аускультации бронхиальной астмы выделяют крепитацию и хрипы.
Хрипы, в свою очередь, также принято классифицировать:
- Сухие. Возникают из-за сужения просвета бронхов. Это происходит при бронхиальной астме, пневмонии и прочих воспалительных заболеваниях. Сухие хрипы могут как появляться, так и исчезать. Слышны они как на вдохе, так и на выдохе.
- Влажные. Возникают в случае избыточного накопления мокроты. Влажные хрипы – показатель наличия жидкости в легких. Он возникает при прохождении через нее воздуха. Именно поэтому такой шум напоминает бульканье. Лучше всего такие хрипы прослушиваются на вдохе, но опытный врач может услышать их на любой стадии дыхания.
- Высокие. Они характерны для мелких бронхов.
- Низкие. Возникают в крупных и средних бронхах.
Хрипы могут быть слышны только на вдохе или только на выдохе. В некоторых случаях их можно услышать даже без помощи каких-либо инструментов. Например, при приступе бронхиальной астмы хрипы слышны на расстоянии нескольких метров от больного.
По локализации выделают точечные (например, при туберкулезе) и распространенные по всей полости (бронхиальная астма).
Отдельно следует выделить крепитацию. Она возникает в альвеолах, когда там накапливается специфическая жидкость, образующаяся при воспалительных процессах. Крепитация хорошо прослушивается на вдохе. После кашля она не исчезает.
Плевра в нормальном своем состоянии представляет ровную поверхность. Если дыхание не осложнено какими-либо патологиями, листки плевры легко и беззвучно скользят друг по другу.
При наличии воспаления возникает другая картина. На поверхности плевры образуются неровности. При аускультации легких врач услышит треск, возникающий за счет трения этих неровностей друг о друга.
Очень часто бронхиальная астма развивается с токсическим поражением плевры. Она становится сухой, и на поверхности образуются листовые узелки.
Образуемый ими шум легко прослушивается как на вдохе, так и на выдохе. При патологии такого типа пациент может испытывать болевые ощущения.
Выделяют несколько основных отличий трения плевры от хрипов:
- Чем сильнее прижимается статоскоп к телу пациента, тем отчетливее слышен треск.
- Если пациент часто кашляет, хрипы меняют свою силу и тональность. В случае трения звук остается неизменным.
Для четкой дифференциации врачи используют специальный прием: вначале просят пациента вдохнуть поглубже и задержать воздух, а затем сильно выпятить живот, имитируя брюшное дыхание. При этом происходит трение лепестков плевры между собой.
Благодаря аускультации врач может отличить бронхиальную астму от других заболеваний, связанных с воспалением дыхательных путей.
Для бронхиальной астмы характерны равномерные, локализованные по всей поверхности хрипы. А, например, при туберкулезе, их локализация точечная.
В период пневмонии отчетливо прослушиваются высокотональные шумы. При бронхиальном дыхании (что свидетельствует о наличии пустот в легком) возможен шум низкого тембра и невысокой громкости.
При острой эмфиземе отмечают уменьшение шумов. Хрипы влажные, дыхание ослабленное.
Бронхит характеризуется везикулярным дыханием с сухими хрипами и крепитацией.
При плеврите основной отличительной чертой является шум, возникающий при трении плевры. Если заболевание носит экссудативный характер, возможно наличие везикулярного дыхания.
Несмотря на то что с помощью аускультации можно определить патологию, поразившую дыхательные пути, окончательный диагноз ставится только после других, более информативных современных исследований.
Аускультация при бронхиальной астме имеет большое диагностическое значение. Любое другое исследование (рентгенография, бронхография и так далее) назначается только после прослушивания пациента.
Характерные хрипы и тип дыхания позволяют врачу поставить предварительный диагноз и начать своевременное лечение.
источник
Диагноз приступа бронхиальной астмы в типичных случаях не вызывает затруднений.
Типичный приступ бронхиальной астмы был описан более 100 лет назад французским клиницистом Труссо: «Больной, испытывающий одышку в первый раз, не отдает себе отчета относительно настоящего характера своей болезни, немедленно приходит в сильнейшее беспокойство, боится задохнуться, вскакивает с постели, открывает окна и напрягает все свои мышцы для того, чтобы воздух мог свободнее проходить в дыхательные пути. Тогда он садится, наклонившись туловищем вперед, опираясь руками и локтями в колени, и инстинктивно старается привести в действие вспомогательные мышцы, расширяющие грудную клетку. Все тело его с головы до ног покрывается обильным потом, лицо краснеет, иногда становится цианотичным и даже припухает, носовая слизь льется в изобилии и вызывает чихание. Дыхание становится звучным, свистящие и жужжащие хрипы слышны уже на расстоянии от больного.
Таким образом, дело тянется около двух часов, затем угроза постепенно затихает, одышка делается менее тревожной. До сих пор больной не кашлял, теперь он начинает кашлять и отхаркивает обильную, густую, сероватую, пенистую слизь с плавающими посреди нее небольшими, круглыми, опаловыми, студенистыми массами, получившими название от Лаэннека «жемчужной мокроты». Появление мокроты вообще указывает на то, что приступ близок к концу. В несколько мгновений одышка достигает наибольшей своей интенсивности. Больной не всегда сознает, что у него затруднено только дыхание. Но, осматривая издали форму его грудной клетки и дыхательные движения, мы видим, что все его усилия направлены к тому, чтобы изгнать воздух из легких. Если же он как будто делает вдыхательные движения, то только потому, что ощущается потребность нового воздуха. Грудная клетка расширена именно во всех направлениях: плечи приподняты, межреберные пространства растянуты.
Брюшное дыхание отсутствует, больной дышит только шеей и плечами. Что касается стетоскопических признаков, то они слышны уже на расстоянии: это именно обильные жужжащие хрипы, которые к концу приступа сопровождаются также влажными хрипами, но при этом свистящие хрипы всегда преобладают, даже в заключительной стадии, когда проявляется мокрота. Удлиненное выдыхание действительно представляет собой тот стетоскопический признак, который, если не упускать его из виду, лучше всего характеризует астму. Больной пыхтит при выдыхании. » (Труссо, «Гигиена и лечение астматиков», С.-Петербург, 1886).
Дифференциальный диагноз впервые возникшего приступа бронхиальной астмы следует проводить прежде всего с сердечной астмой.
Дифференциально-диагностические критерии приступа бронхиальной и сердечной астмы
| Клинико-анамнестические данные | Приступ бронхиальной астмы | Приступ сердечной астмы |
| Предшествующие заболевания | Предшествующая патология со стороны бронхолегочной системы | Имеются указания на заболевания сердечнососудистой системы |
| Характер приступа | Экспираторная одышка | Преимущественно затруднен вдох, чувство нехватки воздуха |
| Аускультативные данные | Обильные, рассеянные, сухие, свистящие и жужжащие хрипы, преимущественно на выдохе | Влажные хрипы преимущественно в нижних отделах легких |
| Пульс | Частый, ритм неправильный | Часто аритмичный |
| Отеки | Отсутствуют | Нередко имеются |
| Размеры печени | Не изменены | Часто увеличены |
| Мокрота | Густая, вязкая, отделяется с трудом в малом количестве | Жидкая, пенистая, иногда розовая, легко отделяется |
| Лечебный эффект | От бронхолитиков | От морфина, мочегонных средств, сердечных гликозидов |
Лечение приступа бронхиальной астмы к настоящему времени разработано достаточно четко. На дому впервые возникший легкий приступ бронхиальной астмы можно купировать горячими ножными ваннами, горчичниками на грудь. Памятуя о том, что такие приступы обычно не опасны для больного, врач должен успокоить его, вселить в него уверенность в быстром купировании приступа. При наличии медикаментозных препаратов предпочтительны аэрозольные ингаляции бронходилятаторов (сальбутамол и др.). Эффект наступает через 10-15 мин., продолжается 3-4 часа.
Нередко приступы бронхиальной астмы купируются самостоятельно.
Адреналин в настоящее время практически не применяется.
Наибольшие сложности встречаются при лечении больных в астматическом статусе. Астматический статус определяется как качественно новое состояние в клинической картине бронхиальной астмы, при котором определяющей является резистентность к стимуляторам адренергических рецепторов, возникающая вследствие и на фоне развернутой картины экспираторного диспноэ.
источник
Приступы астмы – это эпизоды нарастания одышки, кашля, свистящих хрипов, затруднённого дыхания, чувства сдавления в грудной клетке, обусловленные бронхообструкцией.
Ø затруднённое, шумное, «сиплое», свистящее дыхание;
Ø одышка с затруднённым и удлинённым выдохом;
Ø беспокойство, чувство страха;
Ø сердцебиение, стеснение в груди, потливость;
Ø шейные вены при выдохе вздуваются, при вдохе спадаются; аналогично выбухают и втягиваются межреберья;
Ø повышена воздушность лёгких, отмечается коробочный звук при перкуссии;
Ø при аускультации выявляется обилие свистящих и жужжащих хрипов, больше при выдохе.
Вопросы к пациенту:
· сколько времени продолжается приступ удушья;
· что спровоцировало приступ;
· что труднее: вдохнуть или выдохнуть;
· принимал ли ЛС для купирования приступа, какие, их эффективность;
· были ли подобные приступы ранее, чем купировались;
· страдает ли бронхиальной астмой;
· получает ли глюкокортикоиды, в каких дозах.
Что определить и обследовать:
· оценить общее состояние, сознание, положение пациента (ортопноэ);
· провести визуальную оценку: бочкообразная грудная клетка, участие вспомогательных мышц грудной клетки в акте дыхания, удлинённый выдох, цианоз, набухание шейных вен;
· определить ЧДД (тахипноэ), ЧСС (тахи- и брадикардия), АД (гипер- и гипотензия);
· провести перкуссию лёгких: коробочный звук;
· провести аускультацию лёгких: жёсткое дыхание, разнотональные сухие и влажные хрипы, преимущественно на выдохе; при астматическом статусе – отсутствие бронхиальной проводимости и хрипов («немое лёгкое»)
· оценить степень тяжести обострения бронхиальной астмы (табл. 2).
Таблица 2. Степени тяжести бронхиальной астмы
| Симптомы | Лёгкая степень | Средняя степень | Тяжёлая степень | Астматический статус |
| Физическая активность | Сохранена | Ограничена | Резко снижена | Отсутствует |
| Сознание | Не изменено, иногда возбуждение | Возбуждение | Испуг, возбуждение, «дыхательная паника» | Спутанность сознания, коматозное состояние |
| Речь | Предложения | Отдельные фразы | Отдельные слова | Пациент не разговариват |
| ЧДД | Тахипноэ 22 в минуту | Тахипноэ 25 в минуту | Тахипноэ 30 в минуту | Тахипноэ более 30 или брадипноэ менее 12 в минуту |
| ЧСС | Менее 100 | 100-120 | Более 120 | Менее 55 |
| Дыхание при аускультации | Свистящее в конце выдоха | Свистящее на вдохе и на выдохе | Громкое свистящее | Отсутствие дыхания, «немое лёгкое» |
- успокоить пациента;
- исключить контакт пациента с причинно-значимыми аллергенами и триггерами;
- создать пациенту максимально комфортное положение в постели (полусидя с упором для рук);
- освободить грудную клетку от сдавливающей одежды;
- обеспечить подачу свежего воздуха или кислорода;
- приложить грелки к нижним конечностям.
Лёгкий приступ купируется с помощью дозированных аэрозольных ингаляторов с симпатомиметиками:
· сальбутамол 2,5-5,0 мг через небулайзер в течение 5-15 мин, начало действия через 5 мин, повторение ингаляции каждые 20 мин, эффект бронходилатации сохранятся до 4 ч, делают по 1-2 ингаляции, всего не более 6 раз в сутки.
Приступ средней тяжести купируется бронхоспазмолитиками в ингаляциях и в инъекциях:
· сальбутамол 2,5-5 мг (1-2 небулы) через небулайзер в течение 5-15 мин;
· преднизолон 30-90 мг в/в струйно медленно в 10-20 мл изотонического раствора натрия хлорида, клинический эффект наступает через 1 ч;
· ввести 2,4% раствор эуфиллина 10-20 мл в/в в 10-20 мл изотонического раствора натрия хлорида в течение 10-20 мин, или 24% раствор эуфиллина 1-2 мл в/м.
Тяжёлый приступ купируется бронходилататорами в ингаляциях и применением глюкокортикостероидов:
· сальбутамол (беротек) 2,5-5 мг через небулайзер в течение 5-10 мин;
· преднизолон 60-120 мг в/в капельно или струйно в 10-20 мл изотонического раствора натрия хлорида;
· гидрокортизон 125-250 мг, дексаметазон 4-8 мг.
Астматический статус (Status astmaticus) – затянувшийся и не купирующийся в течение нескольких часов приступ бронхиальной астмы с формированием тотальной бронхиальной обструкции, развитием лёгочной гипертензии и ОДН.
К предыдущим лечебным мероприятиям необходимо добавить:
· преднизолон 90-150 мг (до 300 мг) в/в;
· провести катетеризацию вены и проводить инфузию плвзмозаменителей в/в капельно из расчёта 25 мл/кг/сут;
· провести оксигенотерапию чистым кислородом или увлажнённой кислородно-воздушной смесью (30-40% кислорода) через носовой катетер или маску (2-6 л/мин);
· при отсутствии эффекта и угрозе остановки дыхания ввести 0,1% раствор адреналина 0,5-1 мл в/м или п/к (повторно через 20 мин до получения эффекта);
· при артериальной гипертензии ввести 2,5% раствор бензогексония 0,5-1 мл в/в медленно;
· при выраженной тахикардии ввести 0,25% раствор верапамила 2 мл в/в медленно;
· для коррекции ацидоза ввести 8,4% раствор натрия гидрокарбоната 50-100 мл в/в капельно;
· при угнетении дыхания (брадипноэ 8 и менее дыханий в минуту) на фоне утраты сознания провести ИВЛ ручным аппаратом с интубацией трахеи;
· для более эффективного выдоха можно сдавливать грудную клетку пациента на выдохе.
· Критерии эффективности лечебных мероприятий:
Ø во всех случаях терапии бронходилататорами результат оценивается через 20 мин после их применения;
Ø уменьшение одышки и количества сухих хрипов в лёгких.
· При терапии бронхиальной астмы противопоказано применение:
Ø транквилизаторов и антигистаминных ЛС (угнетают кашлевой рефлекс);
Ø антибиотиков, новокаина (сенсибилизирующая активность);
Ø аспирина, препаратов кальция (углубляют гипокалиемию);
Ø дыхательных аналептиков (кордиамин, этимизол);
Ø атропина и других холинолитиков (сгущают мокроту, сушат слизистую оболочку);
Ø инфузии больших доз кровезаменителей.
· Показания к госпитализации:
Ø тяжёлый приступ бронхиальной астмы и астматический статус;
Ø отсутствие эффекта от бронходилатационной терапии;
Ø длительное использование системных глюкокортикоидов.
При купировании лёгкого и среднетяжёлого приступа бронхиальной астмы пациент может быть оставлен дома.
Дата добавления: 2014-12-17 ; Просмотров: 381 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Проводя аускультацию при бронхиальной астме, врач может услышать свистящие хриплые звуки, имеющие разнообразный характер. Особенно хорошо они прослушиваются, когда больной задерживает дыхание на вдохе и при ослаблении дыхания на выдохе.
Это один из методов диагностического обследования пациента. С его помощью доктор прослушивает больного, определяя по характеру идущих изнутри организма шумов возможное заболевание. Существует два способа данного исследования:
- прямая аускультация, при которой врач прослушивает пришедшего на прием человека, приложив ухо к его телу (то есть напрямую);
- непрямая, при которой доктор пользуется специальным прибором — стетоскопом.
Современные медики не пользуются первым способом, так как второй более информативный и точный, благодаря особой чувствительности применяемого инструмента. Аускультативно выслушивая грудную клетку, специалист анализирует шумы, появляющиеся на вдохе, и те, что бывают при выдохе. Сопоставляя оба результата, он делает соответствующие выводы и заносит их в амбулаторную карту больного.
Для определения выслушиваемых точек и проведения самого исследования доктор может попросить больного присесть или встать. Если пациент слишком слаб, то прослушать его можно и в положении лежа. Прослушивается передний отдел грудной клетки, затем боковой и задний. Для получения более точного результата дыхание больного должно быть глубоким.

Внимательно выслушав легкие пациента, доктор оценивает результаты аускультации:
- одинаковы ли шумы в двух точках, расположенных симметрично;
- каков тип шумов во всех прослушанных точках;
- имеется ли побочный шум, не характерный для состояния больного.
Аускультация имеет важное значение для диагностики бронхиальной астмы. Но современные врачи содержат в своем арсенале более современные аппараты для получения точных результатов. Поэтому для постановки диагноза после данного исследования проводятся еще ряд других: рентгенография, томография, бронхография и другие. Выслушиваемые шумы в органах дыхания бывают 3-х видов: основные (дыхательные), побочные и те, что возникают от трения плевры.

- выше расположения гортани;
- над трахеей;
- в передней части грудной клетки (повыше бронхов);
- сзади в районе 7-го позвонка шейного отдела позвоночного столба.
У данного типа дыхания звук грубоватый. Прослушивается оно во время обеих дыхательных фаз — выдоха и вдоха. При выдохе оно более длительное и более грубое, чем при вдохе. Образуется оно в области голосовых связок в гортани. Похоже это дыхание на звук «х», если его произнести, открыв рот.
Если врач выслушивает остальную область грудной клетки, то слышится совсем не такой шум. Это другое дыхание — везикулярное. Рождается оно в альвеолах легких. Воздушный поток, поступая в них, воздействует на их стенки — они расправляются. Это происходит на вдохе. А на выдохе спадают. Очень похожи на звук «ф». От бронхиального дыхания оно отличается большей силой и длительностью при вдохе.
Данное дыхание изменчиво. Физиологические причины или различные патологии виновны в этом. Усиливается оно при физической нагрузке у людей, конституция которых имеет утонченную грудную клетку. Бронхит и различные заболевания, вызывающие сужение бронхиального просвета, делают везикулярное дыхание слишком грубым, довольно неровным и излишне жестким. При пневмонии, связанной с крупом, оно громкое, ощущаемое прямо под ухом, высокой тональности. При таких болезнях, как бронхопневмония, очаги воспаления так сильно распространены, что сливаются. Возникает бронхиальное дыхание. Но в отличие от крупозного воспаления оно более тихое и ниже по тембру.
Еще одной причиной того, что у пациента наблюдается бронхиальное дыхание, является образование пустот (полостей) в легких. Звук у такого дыхания не слишком громкий, напоминающий пустоту, имеющий низкий тембр. Дыхание бывает смешанным, то есть таким, в котором наблюдаются оба вида дыхательных шумов. Такое состояние наблюдается у больных туберкулезом или бронхопневмонией.
Среди таких шумов различаются два типа — хрипы (сухие и влажные в зависимости от имеющегося секрета) и крепитация. Хрипы бывают сухие и влажные в зависимости от секрета. Причиной сухих хрипов служит то, что бронхиальный просвет сужается. Это наблюдается у больных при бронхиальной астме, отеке в бронхах, воспалениях разного рода в них.
Хрипы бывают высокие и низкие. Высокие возникают в более мелких бронхах, а низкие в средних и крупных. От того, с какой силой дышит человек, хрипы едва слышимы или слышимы на значительном расстоянии. Например, при астме интенсивность хрипов настолько велика, что слышна на расстоянии от пациента.
Иногда хрипы локализуются на небольшом участке легких, как при туберкулезе. А могут рассеиваться на всей его площади, как при бронхиальной астме. Сухие хрипы изменчивы. В течение малого временного промежутка они то появляются, то исчезают. Прослушать их можно в обоих стадиях дыхательного процесса — и на вдохе, и на выдохе. Если в легких имеется жидкость (экссудат или кровь), то образуются хрипы влажного характера. Воздушный поток, проходя сквозь жидкость, создает булькающий хрип. Влажные хрипы образуются в полостях легких. Выслушиваются они на обеих фазах дыхания, но врачи предпочитают это делать на вдохе.
Имеется еще один вид шумов, отличающийся по характеру от сухих и влажных хрипов.
Это крепитация. Она рождается в альвеолах при нахождении в них экссудата. Для диагностики это очень важный признак. Крепитация хорошо слышна при вдохе пациента. Хрипы способны исчезнуть при кашле, а крепитация неизменчива. Появляется она как взрыв, в один момент, а хрипы более длительное явление. Крепитация характерна для больных с пневмонией крупозного течения. Иногда она наблюдается и без заболеваний легких. Например, у людей зрелого возраста или у больных, прикованных к кровати.
В нормальном состоянии плевра имеет гладкую поверхность. Когда человек дышит ее листки с легкостью скользят один по другому. Как только начинается воспаление в данном органе, на стенках плевры образуются фибрин и различные неровности. Врач, выслушивая больного в таком состоянии, слышит шум плевры. По звуку это напоминает царапание или хруст снежного покрова.
Бывают случаи токсического поражения плевры, ее иссушение или образование узелков на ее листиках. Это вызывает шум плевры. Прослушивается он при вдохе и выдохе пациента. Врач слышит сухой трескающий звук около самого уха. У такого рода шумов распространенность небольшая, но сопровождается болезненными ощущениями.
Отличается трение плевры от иного рода хрипов следующими признаками:
- если стетоскоп прижать с большой силой к телу пациента, то трение становится более сильным;
- при кашле звук трения не меняет своих тембра и силы.
Иногда врачи используют специальный прием, который помогает отделить то, как двигаются при дыхании легкие, от того, как движется плевра. Для этого пациент выдыхает воздух, не дышит ни ртом, ни носом (закрывает их), выпячивает живот. При этом имитируется брюшное дыхание. Диафрагма двигается и заставляет скользить плевральные листки. В этот момент врач определяет тип шумов. При воспалениях в плевре иногда возникают перикардиальные шумы, которые напрямую связаны с фазами дыхания. Если врач попросит больного изобразить удушье, то данные шумы исчезнут.
источник
ОПРЕДЕЛЕНИЕ: Бронхиальная астма — хроническое рецидивирующее заболевание с преимущественным поражением дыхательных путей, характеризующееся измененной реактивностью бронхов, обусловленной специфическими иммунологическими и (или) неспецифическими неиммунологическими механизмами, обязательным клиническим признаком которого является приступ удушья или астматический статус вследствие спазма гладких мышц бронхов, гиперсекреции, дискринии и отека слизистой оболочки бронхов.
Бронхиальная астма — весьма распространенное заболевание, встречается у 3-5% взрослого населения.
КЛАССИФИКАЦИЯ (Г.Б.Федосеев, 1982 год).
· Этапы развития бронхиальной астмы:
· состояние предастмы: сочетание:
· острый и хронический бронхит, острая и хроническая пневмония
· вазомоторный ринит, крапивница и другие состояния
· эозинофилия крови и увеличенным содержанием эозинофилов в мокроте
· клинически оформленная бронхиальная астма — после превого приступа удушья или астматического статуса
· Формы:
· Иммунологическая
· неиммунологическая.
· Патогенетические механизмы:
· атопический (с указанием аллергизующего аллергена);
· инфекционнозависимый (с указанием инфекционных агентов и характера инфекционной зависимости, которая может проявляться стимуляцией атопической реакции, инфекционной аллергией и формированием первично измененной реактивности бронхов);
· аутоиммунный;
· дисгормональный (с указанием эндокринного органа, функция которого изменена, и характера дисгормональных изменений);
· нервно-психический (с указанием вариантов нервно-психических изменений);
· адренергический дисбаланс;
· холинэргический дисбаланс;
· первично измененная реактивность бронхов (формирующаяся без участия измененных реакций иммунной, эндокринной и нервной систем, может быть врожденной, проявляющаяся под влиянием физических, химических и механических ирритантов и инфекционных агентов и характеризующаяся приступами удушья при физической нагрузке, воздействии холодного воздуха, медикаментов и т.д.).
· Тяжесть течения: легкое течение, течение средней тяжести, тяжелое течение.
· Фазы течения: обострение, затихающее обострение, ремиссия.
· Осложнения:
· легочные
· эмфизема легких
· легочная недостаточность
· ателектаз
· пневмоторакс и т.д.
· внелегочные
· дистрофия миокарда
· легочное сердце
· сердечная недостаточность
ЭТИОЛОГИЯ
Заболевание формируется при наличии генетически детерминированной гиперреактивности бронхов, которую связывают с нарушением метаболизма циклических нуклеотидов (цАМФ, цГМФ) или функциональной блокадой a-адренорецепторов клеток слизистой бронхов (прежде всего, тучных).
Наибольшее значение в развитии заболевания придается аллергическим механизмам. Аллерген, проникая в дыхательные пути, вызывает сенсибилизацию организма, а в дальнейшем — аллергическую реакцию. Аллергенами могут быть инфекционные агенты (вирусы, бактерии, грибы), белковые вещества животного (шерсть, перья и т.д.) и растительного (пыльца трав и деревьев) происхождения, различные синтетические химические соединения. Проникновению антигенов во внутреннюю среду организма способствует нарушение защитной функции слизистого барьера дыхательных путей. Это может быть следствием инфекционных заболеваний дыхательной системы, приема лекарственных средств, нарушающих синтез слизи (противовоспалительные препараты), или генетических дефектов.
ПАТОГЕНЕЗ
В развитии приступа бронхиальной астмы выделяют три стадии:
· Иммунологическая стадия связана с соединением антигенов с антителами, фиксированными на сенсибилизированных клетках, в том числе на тучных, большое количество которых содержится в соединительной ткани легких.
· Патохимическая характеризуется выделением из тучных клеток биологически активных веществ.
· Патофизиологическая проявляется:
· спазмом гладких мышц мелких бронхов и бронхиол
· отеком слизистой оболочки за счет резкого повышения проницаемости капилляров
· гиперсекрецией слизеобразующих желез.
Аллергическая реакция развивается, как правило, по немедленному типу. Ведущая роль в этой реакции принадлежит антителам типа иммуноглобулинов E и G, которые образуют иммунные комплексы на поверхности мембран тучных клеток. В результате реакции антиген-антитело тучные клетки высвобождают гистамин, серотонин, брадикинин, лейкотриены, простагландины, ацетилхолин. Эти вещества обладают выраженным бронхоконстриктивным действием, что приводит к развитию спазма бронхов и бронхиол, гиперергическому воспалению с повышенной экссудацией и отеком, гиперсекреции слизистых желез.
Установлено, что у больных бронхиальной астмой порог возбудимости нервных рецепторов по отношению к обычным, неаллергическим, раздражителям значительно понижается. Этим объясняется появление приступов удушья при воздействии холодного воздуха, сильных запахов, резких изменениях влажности или атмосферного давления, форсированном дыхании, кашле.
Длительная обструкция мелких бронхов способствует развитию эмфиземы легких, что, в свою очередь, ведет к дыхательной недостаточности, гипоксемии и легочной гипертензии с последующим формированием «легочного сердца».
ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
· Макроскопически обнаруживаются признаки эмфиземы, обтурация бронхов слизистыми или слизисто-гнойными пробками, бронхоспазм.
· При микроскопическом исследовании находят:
· увеличение числа бокаловидных клеток,
· замещение ими клеток реснитчатого эпителия,
· увеличение количества слизистых желез,
· слущивание эпителия,
· утолщение базальной мембраны,
· значительное количество эозинофилов в стенках бронхов.
КЛИНИЧЕСКАЯ КАРТИНА
· В межприступный период, особенно при атопической форме бронхиальной астмы, больные не предъявляют жалоб.
· В анамнезе у них имеются указания на:
· возникающие с той или иной частотой приступы удушья.
· аллергологический анамнез, т.е. непереносимость лекарственых средств (аспирин, противовоспалительные препараты), пищевых продуктов, различных бытовых аллергенов и профессиональных факторов. Важным моментом (для уточнения формы заболевания) является наличие патологии дыхательной системы.
· При физикальном исследовании в начальных стадиях заболевания не обнаруживается никаких патологических признаков. При инфекционнозависимой бронхиальной астме выявляется клиническая картина хронического бронхита. При тяжелом течении заболевания определяются признаки дыхательной недостаточности и «легочного сердца».
ЖАЛОБЫ:
· Основным и обязательным симптомом бронхиальной астмы является приступ удушья:
· он провоцируется контактом с аллергеном, обострением бронхо-легочной инфекции, кашлем, физической нагрузкой, резкой сменой температуры и т.д..
· часто приступ начинается внезапно, постепенно нарастает
· длится от нескольких минут до многих часов и даже суток
· имеет экспираторный характер
· кашель
· чаще сухой, надсадный
· или с небольшим количеством вязкой, трудноотделяемой мокроты
· одышка в межприступный период — при развитии легочно-сердечной недостаточности
· повышенная температура тела при инфекционном процессе
· затрудненное носовое дыхание
ФИЗИКАЛЬНЫЕ ДАННЫЕ:
· ОБЩИЙ ОСМОТР
· больной во время приступа занимает вынужденное положение: сидя или стоя с упором руками о край кровати или стола. Такое положение способствует включению в акт дыхания вспомогательной мускулатуры. Грудная клетка как бы фиксирована в положении глубокого вдоха, кожные покровы цианотичны (теплый цианоз).
· При выдохе наблюдается набухание шейных вен, исчезающее во время вдоха (перегрузка правых отделов сердца)
· Кожные аллергические проявления: крапивница, папуллезные или эритематозные ввысыпания, экзема, нейродермит, псориаз, грибковое поражение кожи и ногтей
· СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА
· Отмечается учащение пульса, иногда малое его наполнение
· Определение относительной сердечной тупости затруднено, а абсолютная может не определяться вовсе.
· Тоны сердца равномерно ослаблены, выслушивается акцент II тона на легочной артерии (гипертензия малого круга).
· ДЫХАТЕЛЬНАЯ СИСТЕМА:
· признаки острой эмфиземы легких
· дыхание ослабленное везикулярное
· или жесткое, если имеется хронический бронхит
· выслушиваются сухие свистящие хрипы
· иногда основной дыхательный шум определить не удается в связи с обилием этих хрипов, часто слышимых даже на расстоянии (дистантные хрипы).
· ПО ДРУГИМ ОРГАНАМ И СИСТЕМАМ:
· При исследовании других систем патологических изменений не выявляется. Возможно увеличение печени вследствие острой правожелудочковой недостаточности.
АСТМАТИЧЕСКИЙ СТАТУС:
Наиболее грозное осложнение заболевания — астматический статус — синдром острой дыхательной недостаточности.
Основным отличием статуса от ординарных приступов удушья является возрастающая резистентность к проводимой бронходилатационной терапии.
В основе его формирования лежит блокада b-адренергических рецепторов промежуточными продуктами метаболизма катехоламинов. Нарастающая обструкция бронхов приводит к накоплению углекислого газа и появлению респираторного ацидоза. Развитию этого состояния способствуют длительное и бесконтрольное применение симпатомиметиков, необоснованная отмена глюкокортикостероидов, обострение хронического или присоединение острого воспалительного процесса.
В клиническом течении астматического статуса выделяют три стадии
· Первая характеризуется несоответствием выслушиваемых на расстоянии в большом количестве свистящих хрипов и данных аускультации с помощью стетоскопа: в нижних отделах легких дыхание не выслушивается, в верхних определяется умеренное количество сухих свистящих хрипов.
· Во второй стадии нарастают признаки дыхательной недостаточности, обусловленной тотальной обструкцией бронхов. В результате образования слизистых пробок, закупоривающих просвет бронхов и бронхиол, отмечается уменьшение звучности и количества сухих хрипов вплоть до полного их исчезновения и формирования синдрома «немого» легкого. Развивается декомпенсированный дыхательный ацидоз и гиперкапния.
· В третьей стадии развивается гипоксемическая кома. Отмечается выраженный диффузный цианоз, потеря сознания с угасанием рефлексов, развивается гипотония и коллапс. Летальный исход наступает вследствие паралича дыхательного центра.
ТЕЧЕНИЕ
Выделяют три степени тяжести заболевания.
· Легкая клинически характеризуется:
· кратковременными дневными приступами реже 1-2 раз в неделю
· ночными приступами удушья не чаще 1 раза в месяц
· отсутствием симптомов болезни вне приступов.
· Средняя характеризуется
· ночными приступами чаще 2 раз в месяц
· необходимостью ежедневно пользоваться симпатомиметиками.
· Тяжелая характеризуется
· продолжительными практически ежесуточными ночными приступами
· астматическими состояниями, угрожающими жизни больного
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
· При исследовании периферической крови в период обострения часто выявляется эозинофилия
· В мокроте, особенно при атопической форме заболевания, обнаруживается триада, характерная для бронхиальной астмы:
· спирали Куршмана
· кристаллы Шарко-Лейдена
· эозинофилы.
· При исследовании функции внешнего дыхания выявляется нарушение бронхиальной проходимости по обструктивному типу:
· снижение объема форсированного выдоха за секунду ниже 74% от должной величины
· индекса Тиффно ниже 64% должного
· мощности выдоха (пневмотахометрия)
· снижение потоковых показателей: максимальных объемных скоростей (МОС) в момент форсированного выдоха.
· достоверным свидетельством наличия бронхоспазма является улучшение исходно нарушенных показателей бронхиальной проходимости более, чем на 20-15% при применении фармакологических проб с бронхолитиками.
· Электрокардиографическое исследование может выявлять признаки перегрузки правых отделов сердца.
· Рентгенологически обнаруживается:
· повышение прозрачности легочных полей
· обеднение периферической сосудистой сети.
· При бронхоскопии выявляется эндобронхит, а при тяжелых формах заболевания — слизисто-гнойные пробки, обтурирующие просвет бронхов.
· Важное значение имеет аллергологическое обследование — выявление аллергенов с помощью кожных и провокационных проб (проводиться оно должно только специалистом-аллергологом из-за возможности развития анафилактического шока).
ДИАГНОСТИКА
Основными диагностическими критериями бронхиальной астмы являются:
· наличие у больного характерных приступов удушья в анамнезе, нередко провоцируемых контактом с аллергеном
· признаков бронхоспастического синдрома при объективном исследовании
· обратимого характера бронхиальной обструкции по данным исследования функции внешнего дыхания.
Формулировка развернутого клинического диагноза.
Пример 1. Бронхиальная астма, атопическая (аллергия к домашней пыли), легкое течение, фаза обострения.
Пример 2. Бронхиальная астма, инфекционно-зависимая, тяжелое течение, фаза обострения. Хронический обструктивный гнойный бронхит в фазе обострения. Эмфизема легких. Легочно-сердечная недостаточность.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
· Прежде всего следует различать форму бронхиальной астмы.
· Для атопической характерны:
· в анамнезе вазомоторный ринит, крапивница и другие аллергические проявления,
· связь обострений заболевания с цветением определенных растений, употреблением некоторых пищевых продуктов, контактом с животными и бытовой пылью, положительные кожные пробы с неинфекционными аллергенами.
· При инфекционно-зависимой бронхиальной астме
· у больных, как правило, имеются хронические воспалительные процессы дыхательной системы
· наблюдается положительный эффект от антибактериальной терапии.
· Приступ удушья при бронхиальной астме следует дифференцировать с сердечной астмой (левожелудочковой недостаточностью).
· В анамнезе у больных с приступом сердечной астмы имеется заболевание сердечно-сосудистой системы (порок сердца, гипертоническая болезнь, ишемическая болезнь сердца и т.д.).
· Вынужденное положение сердечного больного — ортопное, с опущенными вниз ногами (депонирование крови в нижних конечностях), тогда как при бронхиальной астме характерно положение с упором руками о край кровати для подключения дополнительной дыхательной мускулатуры.
· Одышка при сердечной астме имеет преимущественно инспираторный характер, а при бронхиальной — экспираторный.
· Цианоз во время приступа сердечной астмы периферический, холодный (акроцианоз), приступ бронхиальной сопровождается теплым центральным цианозом.
· При аускультации у больных с сердечной астмой выслушиваются влажные незвучные хрипы, а при бронхиальной — сухие свистящие.
· Хронический бронхит
· отсутствие пароксизмов экспираторной одышки, достигающей степени удушья,
· отрицательные фармакологические пробы при определени функции внешнего дыхания
ЛЕЧЕНИЕ
· Тяжелое течение заболевания, обострение хронического инфекционного процесса, сезонное обострение атопической бронхиальной астмы требуют стационарного лечения. Легкие формы заболевания можно лечить амбулаторно.
· Специальной диеты не назначают, необходимо лишь исключить из рациона пищевые аллергены.
· Для купирования приступа удушья применяются:
· Симпатомиметики
· стимуляторы a- и b-адренорецепторов: адреналин, эфедрин;
· стимуляторы a-адренергических рецепторов: норадреналин, мезатон;
· неселективные b-адреностимуляторы: асмопент, алупент;
· селективные b2-адреностимуляторы: беротек, сальбутамол);
· холинолитики (атропин, платифиллин);
· широко применяется бронхолитик эуфиллин.
· В зависимости от тяжести приступа препараты принимаются перорально, в виде ингаляций или парентерально.
· Для предупреждения приступов могут применяться препараты:
· теофиллина пролонгированного действия (теопэк, теобиолонг и др., действующие в течение 12-18 часов),
· стабилизаторы мембраны тучных клеток (интал, кетотифен).
· В случае отсутствия эффекта от указанной терапии (при наличии частых приступов удушья или астматического состояния) назначается глюкокортикоиды.
· Для лечения астматического статуса применяется:
· инфузионная терапия (изотонический раствор NaCl, реополиглюкин, 5% раствор глюкозы)
· преднизолон
· 4% раствор бикарбоната натрия (для борьбы с ацидозом)
· при отсутствии эффекта больного переводят на управляемое дыхание, проводят аспирацию содержимого бронхов.
· При инфекционно-зависимой астме в период обострения назначают антибактериальную терапию.
· Больным атопической астмой при невозможности устранить аллергенный фактор показана гипосенсибилизирующая терапия.
· Применяется физиотерапевтическое лечение: индуктотермия, фонофорез гидрокортизона, электрофорез хлористого кальция, эуфиллина, аэроионотерапия (аэроионизация), электрополе УВЧ, средневолновое УФО, грязелечение.
· При стабильном состоянии и в фазе неустойчивой ремиссии проводят спелеотерапию, климатотерапию: курорты с горным климатом (Кисловодск, Нальчик, Солотвино) и морским (Алушта, Ялта).
источник
Бронхиальная астма – это заболевание дыхательной системы хронического типа, которое характеризуется высоким уровнем реактивности бронхов на ряд определенных раздражителей окружающей среды. Диагностика данного заболевания является важной составляющей для каждого пациента, так как на основе полученных данных лечащий врач составляет лечение, которое может не только минимизировать, но и полностью исключить приступы удушья.
Аускультация – выслушивание звуков. Она является диагностическим обследованием, которое необходимо при бронхиальной астме. Данный метод позволяет лечащему врачу прослушать легкие пациента и на основании прослушиваемых при дыхании шумов определить степень тяжести заболевания. Аускультация легких проводится двумя основными способами:
- Прямой способ, характеризующийся прослушиванием врачом больного посредством приложенного уха к телу
- Непрямой способ, при котором для прослушивания используется — стетоскоп.
Современная медицина для выявления бронхиальной астмы использует непрямой метод диагностики, так как он позволяет получить более достоверные данные, на основании которых можно получить полную картину о протекающем заболевании. Аускультативно прослушивая область грудной клетки пациента, специалист анализирует все шумы, которые появляются при дыхании, как на вздохе, так и на выдохе. Все результаты исследований отражаются в амбулаторной карте пациента.
Для более точного исследования, врач проводит аускультацию в положении стоя и в положении сидя. Для слабых пациентов прослушивание стетоскопом может быть проведено и в положении лежа, но врачом должно быть исследовано дыхание всех отделов грудной клетки, поэтому важно, чтобы пациент делал глубокие вдохи.
Ряд случаев требует дополнительно исследовать дыхание больного и провести бронхофонию, представляющую специальный вид прослушивания легких. Во время процедуры пациент должен произносить шепотом слова, содержащие буквы «Р» и «Ч». Если при помощи стетоскопа врач легко различает слова, которые говорит пациент, то это свидетельствует о наличии уплотнения в области легкого, а также о наличии полых промежутков. Эти симптомы соответствуют бронхиальной астме у больного. При отсутствии каких-либо патологий в области легких, врач при прослушивании будет слышать только негромкие шипящие звуки, но не слова.
После прослушивания грудной клетки, врач должен исследовать полученные данные:
- В двух точках легких, расположенных симметрично, шумы одинаковы или нет
- К какому типу относятся шумы в каждой из прослушанных точек
- Имеется ли какой-либо посторонний шум, который не характерен для бронхиальной астмы.
Для диагностики данной патологии дыхательной системы, аускультация практикуется для каждого пациента, хотя сегодня существует ряд более точных диагностических исследований, таких как рентгенография. Дыхание больного может сопровождаться шумами трех типов:
- Основные
- Побочные
- Шумы, возникающие в процессе трения плевры.
Побочные шумы делятся на два основных вида: хрипы и крепитация. От того, какой характер секрета преобладает в легких больного, хрипы могут быть сухого или влажного типа. Сухие хрипы образуются в случае узкого бронхиального просвета. Такой симптом можно наблюдать у больных при астме и воспалительных процессах, протекающих в тканях легких.
Хрипы делятся на низкие и высокие. От того, с какой силой происходит дыхание пациента, хрипы могут быть слышны на определенном расстоянии. Импульсивность хрипов при астме настолько сильна, что их можно четко услышать даже на расстоянии нескольких шагов от пациента.
Бронхиальная астма характеризуется тем, что хрипы равномерно распределяются по всей площади легких, а не локализируются на небольших участках, что характерно для туберкулеза. Хрипы сухого типа могут исчезать на время, но потом, снова появиться. Они прослушиваются в процессе дыхания больного, как на вдохе, так и на выдохе.
Если в области легких присутствует какая – либо жидкость (мокрота, кровь и т.д.). то это является причиной образования влажных хрипов. Когда больной совершает дыхание, то воздушный поток, проходя через жидкость в легких, образует хрипы «булькающего» характера. Место их образования – полости легких. Прослушиваются, когда больной совершает дыхание, однако специалисты предпочитают делать это на вдохе.
Если прослушать больного бронхиальной астмой во время приступа, то можно отметить не только замедленное и тяжелое дыхание, но и рассеянные сухие хрипы. Причиной такому явлению послужил факт того, что во время приступа разные части бронхиального дерева начинают сужаться в различной степени. В промежутках между приступами астмы, хрипы могут вообще не прослушиваться.
Перкуссия, которая проводится при бронхиальной астме, представляет собой диагностическое исследование, суть которого заключается в выстукивании участков легких. Проявляющиеся при проведении данного процесса звуки позволяют определить твердость, эластичность и воздушность тканей легких.
Перкуссия легких проводится специалистом в области, где легочная ткань должна плотно прилегать к стенкам легкого. Именно в этих местах при простукивании должен появиться ясный и четкий звук. Когда врач исследует дыхание пациента при астме, то данные участки не всегда удается точно определить. С целью выявления каких-либо патологических процессов, протекающих в легких, специалист проводит сравнительную перкуссию, после чего топографическая же позволяет определить границы легких и подвижность нижнего края.
При астме простукивание грудной клетки приводит к появлению высокого звука, словно от пустой коробки. Это признак накопления большого количества воздуха в легких.
Определить бронхиальную астму можно при помощи нескольких диагностических процедур, каждая из которых имеет характерные признаки наличия данного заболевания.
источник
Бронхиальная астма – диагноз клинический, то есть врач ставит его на основании прежде всего жалоб, истории заболевания и данных осмотра и внешнего исследования (пальпации, перкуссии, аускультации). Однако дополнительные методы исследования дают ценную, а в некоторых случаях определяющую диагностическую информацию, поэтому они широко применяются на практике.
Диагностика бронхиальной астмы с помощью дополнительных методов включает проведение лабораторных анализов и инструментальных исследований.
Пациенту с астмой могут быть назначены следующие анализы:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мокроты;
- анализ крови для выявления общего IgE;
- кожные пробы;
- определение в крови аллергенспецифических IgE;
- пульсоксиметрия;
- анализ крови на газы и кислотность;
- определение оксида азота в выдыхаемом воздухе.
Разумеется, не все эти тесты выполняются у каждого больного. Некоторые из них рекомендуются лишь при тяжелом состоянии, другие – при выявлении значимого аллергена и так далее.
Общий анализ крови выполняется у всех пациентов. При бронхиальной астме, как и при любом другом аллергическом заболевании, в крови отмечается увеличение количества эозинофилов (EOS) более 5% от общего количества лейкоцитов. Эозинофилия в периферической крови может возникать не только при астме. Однако определение этого показателя в динамике (повторно) помогает оценить интенсивность аллергической реакции, определить начало обострения, эффективность лечения. В крови может определяться незначительный лейкоцитоз и увеличение скорости оседания эритроцитов, однако это необязательные признаки.
Биохимический анализ крови у больного с астмой часто никаких отклонений не выявляет. У некоторых пациентов отмечается увеличение уровня α2- и γ-глобулинов, серомукоида, сиаловых кислот, то есть неспецифических признаков воспаления.
Обязательно проводится анализ мокроты. В ней находят большое количество эозинофилов – клеток, участвующих в аллергической реакции. В норме их меньше 2% от всех обнаруженных клеток. Чувствительность этого признака высокая, то есть он обнаруживается у большинства больных с астмой, а специфичность средняя, то есть, помимо астмы, эозинофилы в мокроте встречаются и при других заболеваниях.
В мокроте нередко определяются спирали Куршмана – извитые трубочки, образующиеся из бронхиальной слизи при спазме бронхов. В них вкраплены кристаллы Шарко-Лейдена – образования, которые состоят из белка, образующегося при распаде эозинофилов. Таким образом, два этих признака говорят о снижении бронхиальной проходимости, вызванном аллергической реакцией, что часто и наблюдается при астме.
Кроме того, в мокроте оценивается наличие атипичных клеток, характерных для рака, и микобактерий туберкулеза.
Анализ крови на общий IgE показывает уровень в крови этого иммуноглобулина, который вырабатывается в ходе аллергической реакции. Он может быть повышен при многих аллергических заболеваниях, но и нормальное его количество не исключает бронхиальную астму и другие атопические процессы. Поэтому гораздо более информативным является определение в крови специфических IgE – антител к конкретным аллергенам.
Для анализа на специфические IgE используются так называемые панели – наборы аллергенов, с которыми реагирует кровь больного. Тот образец, в котором содержание иммуноглобулина будет выше нормы (у взрослых это 100 ед/мл), и покажет причинно-значимый аллерген. Используются панели шерсти и эпителия разных животных, бытовые, грибковые, пыльцевые аллергены, в некоторых случаях – аллергены лекарств и пищевые.
Для выявления аллергенов применяются и кожные пробы. Их можно проводить у детей любого возраста и у взрослых, они не менее информативны, чем определение IgE в крови. Кожные пробы хорошо себя зарекомендовали в диагностике профессиональной астмы. Однако при этом существует риск внезапной тяжелой аллергической реакции (анафилаксии). Результаты проб могут меняться под действием антигистаминных препаратов. Их нельзя проводить при кожной аллергии (атопическом дерматите, экземе).
Пульсоксиметрия – исследование, проводимое с помощью небольшого прибора – пульсоксиметра, который обычно надевается на палец пациента. Он определяет насыщение артериальной крови кислородом (SpO2). При снижении этого показателя менее 92% следует выполнить исследование газового состава и кислотности (рН) крови. Снижение уровня насыщения крови кислородом свидетельствует о тяжелой дыхательной недостаточности и угрозе для жизни больного. Определяемое при исследовании газового состава снижение парциального давления кислорода и увеличение парциального давления углекислого газа свидетельствует о необходимости искусственной вентиляции легких.
Наконец, определение оксида азота в выдыхаемом воздухе (FENO) у многих больных с астмой выявляет увеличение этого показателя выше нормы (25 ppb). Чем сильнее воспаление в дыхательных путях и больше доза аллергена, тем показатель выше. Однако такая же ситуация бывает и при других болезнях легких.
Таким образом, специальные лабораторные методы диагностики астмы – кожные пробы с аллергенами и определение в крови уровня специфических IgE.
Методы функциональной диагностики бронхиальной астмы включают:
- исследование вентиляционной функции легких, то есть способности этого органа доставлять необходимое количество воздуха для газообмена;
- определение обратимости бронхиальной обструкции, то есть снижения проходимости бронхов;
- выявление гиперреактивности бронхов, то есть их склонности к спазму под действием вдыхаемых раздражителей.
Основной метод исследования при бронхиальной астме – спирометрия, или измерение дыхательных объемов и скоростей воздушных потоков. С него обычно начинается диагностический поиск еще до начала лечения больного.
Главный анализируемый показатель – ОФВ1, то есть объем форсированного выдоха за секунду. Проще говоря, это количество воздуха, которое человек способен быстро выдохнуть в течение 1 секунды. При спазме бронхов воздух выходит из дыхательных путей медленнее, чем у здорового человека, показатель ОФВ1 снижается.
Если при первичной диагностике уровень ОФВ1 составляет 80% и больше от нормальных показателей, это говорит о легком течении астмы. Показатель, равный 60 – 80% от нормы, появляется при астме средней тяжести, менее 60% – при тяжелом течении. Все эти данные применимы только к ситуации первичной диагностики до начала терапии. В дальнейшем они отражают не тяжесть астмы, а уровень ее контроля. У людей с контролируемой астмой показатели спирометрии в пределах нормы.
Таким образом, нормальные показатели функции внешнего дыхания не исключают диагноз «бронхиальная астма». С другой стороны, снижение бронхиальной проходимости обнаруживается, например, при хронической обструктивной болезни легких (ХОБЛ).
Если обнаружено снижение бронхиальной проходимости, то важно выяснить, насколько оно обратимо. Временный характер бронхоспазма – важное отличие астмы от того же хронического бронхита и ХОБЛ.
Итак, при снижении ОФВ1 для выявления обратимости бронхиальной обструкции проводятся фармакологические тесты. Пациенту дают препарат посредством дозированного аэрозольного ингалятора, чаще всего 400 мкг сальбутамола, и через определенное время снова проводят спирометрию. Если показатель ОФВ1 увеличился после использования бронхолитика на 12% и больше (в абсолютных цифрах на 200 мл и больше), говорят о положительной пробе с бронходилататором. Это означает, что сальбутамол эффективно снимает спазм бронхов у данного пациента, то есть бронхиальная обструкция у него непостоянна. Если показатель ОФВ1 увеличивается менее чем на 12%, это признак необратимого сужения бронхиального просвета, а если он уменьшается, это говорит о парадоксальном спазме бронхов в ответ на использование ингалятора.
Прирост ОФВ1 после ингаляции сальбутамола на 400 мл и больше дает практически полную уверенность в диагнозе «бронхиальная астма». В сомнительных случаях может быть назначена пробная терапия ингаляционными глюкокортикоидами (беклометазон по 200 мкг 2 раза в день) в течение 2 месяцев или даже таблетками преднизолона (30 мг/сут) в течение 2 недель. Если показатели бронхиальной проходимости после этого улучшаются – это говорит в пользу диагноза «бронхиальная астма».
В некоторых случаях даже при нормальных показателях ОФВ1 применение сальбутамола сопровождается приростом его величины на 12% и больше. Это говорит о скрытой бронхиальной обструкции.
В других случаях нормальной величины ОФВ1 для подтверждения гиперреактивности бронхов применяют ингаляционную пробу с метахолином. Если она будет отрицательной, это может служить причиной для исключения диагноза астмы. Во время исследования пациент вдыхает возрастающие дозы вещества, и определяется минимальная концентрация, которая вызывает снижение ОФВ1 на 20%.
Применяются и другие пробы для выявления гиперреактивности бронхов, например, с маннитолом или физической нагрузкой. Падение ОФВ1 в результате использования этих проб на 15% и более с высокой степенью достоверности указывает на бронхиальную астму. Проба с физической нагрузкой (бег в течение 5 – 7 минут) широко применяется для диагностики астмы у детей. Применение ингаляционных провокационных проб у них ограничено.
Еще один важнейший метод инструментальной диагностики астмы и контроля за ее лечением – пикфлоуметрия. Пикфлоуметр должен быть у каждого пациента с этим заболеванием, ведь самоконтроль – основа эффективной терапии. С помощью этого небольшого аппарата определяют пиковую скорость выдоха (ПСВ) – максимальную скорость, с которой пациент может выдохнуть воздух. Этот показатель, так же как и ОФВ1, прямо отражает бронхиальную проходимость.
ПСВ можно определять у больных начиная с 5-летнего возраста. При определении ПСВ делается три попытки, записывается лучший показатель. Измеряют величину показателя утром и вечером каждого дня, а также оценивают его вариабельность – разницу между минимальным и максимальным значениями, полученными в течение дня, выраженную в процентах от максимальной величины за день и усредненную за 2 недели регулярных наблюдений. Для людей с бронхиальной астмой характерна повышенная вариабельность показателей ПСВ – более 20% при четырех измерениях в течение дня.
Показатель ПСВ используется преимущественно у людей с уже установленным диагнозом. Он помогает держать астму под контролем. В течение наблюдений определяют максимальный лучший показатель для данного больного. Если отмечается снижение до 50 – 75% от наилучшего результата – это говорит о развивающемся обострении и необходимости усилить интенсивность лечения. При снижении ПСВ до 33 – 50% от лучшего для пациента результата диагностируют тяжелое обострение, а при более значительном уменьшении показателя возникает угроза жизни больного.
Определяемый дважды в день показатель ПСВ нужно записывать в дневник, который приносят на каждый прием к врачу.
В некоторых случаях проводятся дополнительные инструментальные обследования. Рентгенография легких выполняется в таких ситуациях:
- наличие эмфиземы легких или пневмоторакса;
- вероятность воспаления легких;
- обострение, несущее угрозу жизни больного;
- неэффективность лечения;
- необходимость искусственной вентиляции легких;
- неясный диагноз.
У детей младше 5 лет используется компьютерная бронхофонография – метод исследования, основанный на оценке дыхательных шумов, и позволяющий выявить снижение бронхиальной проходимости.
При необходимости дифференциальной диагностики с другими заболеваниями выполняют бронхоскопию (осмотр бронхиального дерева с помощью эндоскопа при подозрении на рак бронхов, инородное тело дыхательных путей) и компьютерную томографию органов грудной клетки.
О том, как проводится исследование функции внешнего дыхания:
источник