Приступ бронхиальной астмы, который сопровождается удушьем, провоцируется влиянием на организм
отдельных внутренних и внешних факторов – аллергенов, химических средств или чрезмерной физической активностью. Во время приступа дыхательный тракт воспаляется и сужается, что влечет за собой трудности во время вдоха/выдоха и, как следствие, удушье. Основная симптоматика воспаления дыхательного тракта – это кашель, сдавленное ощущение в грудной клетке, а также хрипящий выдох.
Наиболее современным и популярным превентивным методом, который способен предотвратить бронхиальный приступ, является прием антигистаминных препаратов. Ведь гистамин однозначно является основным медиатором в онтогенезе аллергического воспалительного процесса.
Краткое содержание статьи
Запускается бронхиальная астма путем разложения мастоцитов (тучных клеток), из которых выбрасывается колоссальный объем гистамина, провоцирующего возникновение всех симптомов бронхиальной патологии. Однако основные противовоспалительные и противоаллергенные препараты не могут в достаточной степени защитить все тучные клетки от порчи и разрушений. В свою очередь, гистамин, который высвободился, лишь усугубляет процесс воспаления в бронхиальном древе. Ликвидировать это проявление могут только дополнительно назначенные врачом антигистаминные препараты.
Механизм влияния этих лекарств базируется на конкурентном связывании гистаминовых рецепторов, которые находятся в гладкой мускулатуре бронхов, а также сосудов микроциркуляторного русла. Такое воздействие дает очень быстрый результат: воспалительная отечность слизистой оболочки бронхов спадает, а сам спазм ликвидируется.
Хотя и существует 2 базовые разновидности гистаминовых рецепторов, в механизме запуска бронхиальной астмы задействован лишь один тип – Н1-гистамновые рецепторы. Соответственно все антигистаминные препараты, которые используются при лечении бронхиальной астмы, купируют Н1-рецепторы. Благодаря блокировке Н1-гистаминовых рецепторов бронхоспазм снижается, уменьшается отечность, увеличивается проницаемость капилляров, а гиперреакция бронхов на гистамин подавляется.
ВАЖНО! Антигистаминные препараты не являются средствами для лечения заболевания. Однако помогают остановить прогрессирующий недуг. В случаях с поливалентной аллергией, применяются в качестве базисного врачевания при атопической бронхиальной астме.
Терапия астмы с применением антигистаминных медикаментов подразумевает использование средств 1-го и 2-го поколения.
Препараты 1 поколения считаются классическими средствами. К ним относят:
- Димедрол. Курс использования 10-14 дней. Применяется перорально или внутримышечно. В первом случае назначают 0,05 г 2-3 раза в сутки, во втором – 1-2 раза по 1 мл однопроцентного раствора.
- Фенкарол. Курс приема 10-20 дней. Принимают перорально 3-4 раза в сутки по одной таблетке после приема пищи. Этот препарат, кроме прямого купирования Н1-гистаминовых рецепторов, снижает объем гистамина в тканях.
- Пипольфен. Выпускается в виде таблеток и инъекций. Принимается перорально по одной таблетке после приема пищи 2-3 раза в сутки. Внутримышечно вводят 1-2 мл 2,5% раствора.
- Диазолин. Выпускается в таблетированном виде. Принимается перорально по 1 таблетке 3 раза в сутки.
- Супрастин. Выпускается в виде таблеток и инъекций. Таблетки врачи назначают принимать во время еды 3 раза в сутки. Внутримышечно вводится 2% раствор в объеме 1-2 мл.
- Тавегил. Выпускается в виде таблеток и инъекций. Назначаются по одной таблетке 2 раза в сутки (утром/вечером). √ Читать про бесплатные лекарства при БА
ВАЖНО! Некоторые из выше приведенных лекарств обладают седативным эффектом, поэтому должны использоваться с осторожностью.
- уменьшают концентрацию внимания;
- оказывают холинолитические эффекты (возможны запоры и задержка мочеиспускания, тахикардия, сухость слизистых оболочек);
- при длительном использовании вызывают привыкание.
Кроме того, лекарства этого поколения делают мокроту более вязкой, что плохо сказывается на проходимости бронхов.
Более прогрессивными средствами с большим количеством достоинств являются препараты 2-го поколения. К ним относятся: 
- Терфенадин. Назначается врачами по 0,06 г и 0,12 г 2 или один раз в стуки соответственно.
- Астемизол. Назначается прием по 10 мг не чаще одного раза в сутки.
- Лоратадин. Выпускает в виде таблеток и сиропа. Используется перорально по 1 таблетке 1 раз в сутки.
- Акривастин. Выпускается в виде капсул. Врачи назначают принимать по 1 капсуле не более 3-х раз в сутки.
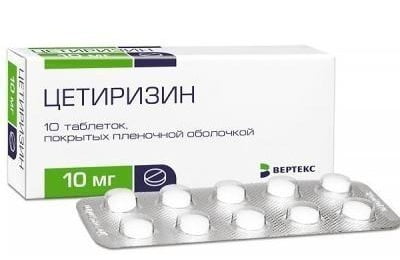
- Цетиризин. Выпускается в виде таблеток. Врачи назначают принимать по 10 мг во время ужина.
ВАЖНО! Побочными действиями Терфенадина и Астемизола является нарушение ритма работы сердца, поэтому эти средства не используются, если у пациента есть сопутствующие недуги сердечно-сосудистой системы.
Лекарственные средства 2-го поколения не имеют недостатков средств 1 поколения, а также отлично всасываются и быстро дают результат применения.
Всем известно, что дети в большей степени доверяют лекарствам в жидкой форме. Соответственно фармацевтические компании не сделали исключения для антигистаминных медикаментов и выпускают их в виде сиропов или суспензий. В аптеках можно найти Клемастин и Лоратадин в виде сиропа, а также Астемизол и Терфенадин в виде суспензий. Отличным спросом также пользуются капли Цетиризина, которые можно при приеме дополнительно разводить с питьевой водой.
Лоратадин – самое распространенное антигистаминное средство для детей. Клиническая практика показала, что Лоратадин значительно снижает вероятность удушья и приступа у детей, который связан с физической нагрузкой. Лоратадин является незаменимым в борьбе с сезонными аллергиями. Он помогает не только избежать удушья, но и облегчает насморк, чихание и другие симптомы болезни.
Цетиризин – антигистаминное лекарство без седативного эффекта, которое устраняет сужение бронхов, расслабляет мускулатуру и улучшает процесс дыхания. Этот препарат отлично взаимодействует с различными лекарственными средствами, блокирует высвобождение гистамина и справляется с проявлением симптоматики заболевания.
Необходимо помнить, что когда протекание болезни находится под контролем, ни в кое случае нельзя заниматься самолечением. Любые лекарства, как для основной, так и для вспомогательной терапии, должен назначать только квалифицированный специалист-пульмонолог. Особенно если речь идет о лечении ребенка.
источник
Антигистаминные лекарства – медикаментозные препараты, которые помогают уменьшить негативное воздействие аллергенов на организм. Вот уже более пятидесяти лет антигистаминные препараты входят в состав терапевтического курса, назначаемого больным бронхиальной астмой. Эти лекарства назначают как для купирования обострившихся симптомов, так и в качестве профилактики.

Гистамин осложняет воспалительные процессы, которые образуются в бронхах, он провоцирует симптомы, связанные с бронхиальной патологией, и удушье. Антигистамины купируют гистаминовые рецепторы, благодаря чему происходит снижение бронхоспазма и отека, при этом значительно сокращается гиперреакция бронхов на гистамин.
Антигистаминные лекарства не лечат бронхиальную астму, они лишь помогают справиться с обострением и облегчают состояние больного.
Антигистаминные препараты в зависимости от наличия/отсутствия побочных эффектов делятся на три основных типа:
- Первого поколения: Тавегил, Супрастин, Димедрол, Пипольфен, Диазолин.
- Второго поколения: Семпрекс, Кларитин, Цетрин, Зиртек.
- Третьего поколения: Телфаст, Сепракор.
Каждый вид лекарств имеет свои и плюсы и минусы. Курс лечения должен назначаться исключительно лечащим врачом.
Объединяет эти средства то, что они обладают седативным ярко выраженным эффектом. Срок их воздействия длится около пяти часов. Они хорошо помогают при наличии аллергических реакций, но имеют недостатки. Все антигистаминные лекарства, относящиеся к первому поколению, имеют множество побочных эффектов.

- повышенная сонливость;
- сухость во рту;
- быстрый, но кратковременный эффект;
- снижение тонуса мышц;
- привыкание после двух недель приема.
Во многих странах данные лекарства уже не применяют. В России лекарственные препараты данной категории еще используются и являются довольно популярным средством в борьбе с аллергией. Но для снятия обострения бронхиальной астмы их прием нежелателен. Сухость слизистых, которая происходит в результате приема этих лекарств, осложняет течение недуга и препятствует отхождению мокроты.
Противоаллергические препараты второго поколения не относятся к седативным средствам. Они обладают гораздо меньшим объемом побочных явлений. При приеме этих медикаментов не возникает сонливости, не снижается мозговая активность. Такие медикаменты обладают целым рядом преимуществ:
-
большая продолжительность лечебного эффекта, которая может достигать суток;
- принимать их можно в течение долгого времени, не опасаясь развития зависимости;
- не вызывают иссушивания слизистых оболочек;
- подходят для профилактического применения;
- после окончания курса лечения эффект сохраняется еще на протяжении одной недели.
При всем многообразии положительных факторов, у таких противоаллергических лекарств есть побочные эффекты.
Антигистаминные средства этого типа могут влиять на сердечные каналы и оказывать кардиотоксическое действие, которое будет только усиливаться при одновременном приеме противогрибковых препаратов, употреблении антидепрессантов, а также, в случаях, когда у больного астмой еще имеются и другие заболевания, связанные с функцией печени.
Кроме того, некоторые антиаллергические средства второго поколения могут спровоцировать желудочковую аритмию.
При бронхиальной астме используют:
- Астемисан. Лекарство эффективно при любых видах аллергических реакций. Его действие начинается спустя три часа после приема. При длительном приеме терапевтический эффект наблюдается на протяжении суток, а после отмены лекарства сохраняется еще на протяжении 5 – 6 дней. При заболеваниях сердца потребуется консультация кардиолога.
- Гисманал. Высокоэффективное антигистаминное средство, которое подойдет даже детям младшего возраста.
Гисталонг. Препарат не оказывает седативного действия, но может стать причиной аритмии, бессонницы, вызвать нервные расстройства, выражающиеся в перепадах настроения.
Абсолютно все противоаллергические средства третьего поколения практически не обладают седативным действием, сведены к минимуму побочные эффекты.
Лекарственным препаратом нового поколения, которое назначают для лечения бронхиальной астмы, является Телфаст. Это средство не вызывает сонливости и расстройства внимания, к тому же, не оказывает отрицательного влияния на работу сердца. Действие лекарства начинается через час после приема и продолжается сутки.
Стоит отметить, что для лечения бронхиальной астмы важно комплексное лечение. Это значит, что проблема не решится одним лишь приемом антигистаминных препаратов. Потребуется план лечения, в который будут входить лекарства разного спектра действия. Курс терапии прописывает лечащий врач на основании диагностических показаний.
При назначении антигистаминных средств нужно учитывать индивидуальные особенности пациента: возраст, состояние и т.д.
Так, для малышей антигистаминные препараты при бронхиальной астме применяют в виде сиропов и суспензий. Детям для блокирования гистамина обычно назначают Клемастин, Лоратадин, Астемизол.
Хорошим эффектом обладает Цетиризин, он способствует расширению бронхов и прекращению удушья. Препарат блокирует гистамин и снижает симптомы болезни. Это новейшее средство от аллергии подходит для детей старше двух лет.
Беременным женщинам на начальных сроках беременности применять антигистаминные препараты крайне нежелательно. Во втором триместре допускается прием лекарств по особым показаниям лечащего врача. В этом случае, обычно назначают
К таким методам прибегают крайне редко, по причине того, что ни одно противоаллергическое средство не является абсолютно безопасным.
Для лечения приступов удушья при бронхиальной астме могут подойти природные антигистамины. Некоторые лекарственные травы, благодаря своему составу, обладают противоаллергическим эффектом и могут значительно снизить его секрецию.
Например, в состав зеленого чая входят кверцетин и катехин – эти соединения обладают анигистаминным действием. Снижают активность гистамина такие травы, как:
- крапива;
-
корень солодки;
- ромашка;
- белокопытник.
Снизить симптомы аллергии могут также:
Антигистаминные препараты второго и третьего поколения входят в базисную терапию бронхиальной астмы и применяются в профилактических целях.
источник
Антигистаминные препараты при бронхиальной астме позволяют минимизировать отрицательное влияние раздражителя на организм пациента. Их обязательно включают в лечебный курс. Такие медикаменты позволяют купировать обострившуюся симптоматику. В некоторых случаях они подходят для профилактики. Многое зависит от особенностей конкретного организма.
Во время приступа бронхиальной астмы человек сталкивается с сильной асфиксией и кашлем. Такие процессы начинаются из-за воспаления и дальнейшего сужения дыхательных путей. Антигистаминные препараты улучшают состояние пациента. Это происходит благодаря тому, что блокируется высвобождаемый (вследствие воздействия аллергена) из тучных клеток гистамин.
Из-за гистамина образующиеся в бронхах воспалительные процессы протекают не так активно. Данное вещество провоцирует симптоматику, связанную с БА. Антигистаминные средства локализуют гистаминовые рецепторы. В результате этого уменьшаются отёки и бронхоспазмы. Вместе с тем существенно сокращается чрезмерно высокая реакция бронхов на гистамин.
Внимание! Данные препараты не лечат БА. Они только повышают качество жизни пациента.
Назначаемые при БА противоаллергические средства делятся на следующие виды:
- 1 группа — «Пипольфен», «Диазолин», «Супрастин» и др.
- 2 группа — «Кларитин», «Цетрин» и пр.
- 3 группа — «Сепракор», «Телфаст» и др.
Внимание! При классификации медикаментов учитывается наличие/отсутствие побочных явлений.
Все противоаллергенные лекарства характеризуются сильным седативным действием. Они эффективны на протяжении пяти часов. Такие медикаменты рекомендованы при наличии аллергии. Но важно учесть, что есть некоторые недостатки:
- может возникнуть сильная сухость во рту;
- пациента начинает клонить в сон;
- может снизиться активность мозга;
- тонус мышц значительно сокращается;
- может возникнуть привыкание вследствие приёма в течение 14 дней и более.
В некоторых странах данные препараты не назначают. В России их часто выписывают при борьбе с аллергией.
Внимание! В целях снятия обострения астмы приём медикаментов первого поколения нежелателен. Это связано в том числе с тем, что после употребления начинает плохо отходить мокрота.
Эти противоаллергические препараты не оказывают успокаивающего воздействия. Они имеют следующие важные плюсы.
- Побочных явлений почти нет.
- Эффект длится в течение продолжительного периода времени — до 24 часов.
- По завершении курса результат сохраняется на протяжении недели.
- Не происходит пересушивания слизистой.
- При необходимости эти средства назначаются для профилактики, т.к. они не провоцируют зависимость.
Внимание! Возможно влияние на сердечные каналы и кардиотоксическое воздействие. У астматиков с такими патологиями может серьёзно ухудшиться состояние. Поэтому, чтобы минимизировать подобные риски, нельзя принимать данные средства одновременно с антидепрессантами и противогрибковыми препаратами.
В перечень наиболее популярных препаратов входят следующие.
- «Кларитин»: рекомендован для продолжительного применения как профилактическое средство.
- «Гисманал»: подходит в том числе для маленьких пациентов.
- «Астемисан»: действует при любых аллергиях. Если имеются проблемы с сердцем, необходимо предварительно проконсультироваться с кардиологом.
- «Гисталонг»: эффективен, но может привести к перепадам настроения и к нервным расстройствам.
- «Семпрекс»: действует спустя 15 минут после приёма. Очень мягко воздействует на слизистые желудка. Подходит пациентам старше 12 лет.
- «Зиртек». Отлично переносится маленькими детьми. Положительное воздействие проявляется спустя 20 минут после употребления.
Очень часто при бронхиальной астме прописывают именно такие средства. Это связано с тем, что они имеют минимальное количество побочных эффектов.
Внимание! Есть некоторые противопоказания. Нужна консультация с доктором.
«Телфаст» — один из самых эффективных современных препаратов. Он не приводит к расстройству внимания, не провоцирует приступы сонливости. Подходит в том числе для людей, которые имеют проблемы с сердцем.
Только антигистаминные препараты при экзогенной, эндогенной и смешанной бронхиальной астме не позволяют решить проблему. В любом случае лечение обязательно должно проходить комплексно. План лечения разрабатывается доктором на основе информации, полученной в ходе диагностики. Во внимание обязательно принимаются индивидуальные особенности больного (текущее состояние здоровья, возраст, условия проживания и пр.).
Больным астмой детям в целях блокирования гистамина чаще всего назначают «Астемизол», «Лоратадин» либо «Клемастин». Для улучшения состояния при сезонной аллергии наиболее эффективным является «Лоратадин». Пациентам старше двухлетнего возраста рекомендован «Цетиризин». Он избавляет от асфиксии.
«Супрастин» при инфекционной, аспириновой, аллергической, профессиональной и любой иной бронхиальной астме можно принимать, только если к ухудшению самочувствия привёл аллергический агент и наблюдаются симптомы аллергии (к примеру, конъюнктивит, дерматит).
У маленьких пациентов в возрасте до 5 лет имеется повышенное отхождение мокроты. Специалисты рекомендуют принимать данный препарат в целях сокращения её объёма. Пациентам в возрасте 3-12 лет показана ½ чать таблетки два-три раза в сутки, взрослым — 3-6 таблеток.
Внимание! Во время неаллергического приступа «Супрастин» при астме принимать нельзя. Из-за этого мокрота будет плохо отходить.
- беременность;
- персональная непереносимость определённых компонентов;
- язва двенадцатиперстной кишки или/и желудка.
Чтобы лечение дало положительный эффект, нельзя принимать никакого алкоголя при астме и курить. Обязательно нужно посоветоваться с доктором.
Внимание! В первом триместре беременности нельзя применять антигистамины. Если есть такая необходимость, следует проконсультироваться со специалистами. Обычно подобные медикаменты выписывают на 4-5 месяце.
Некоторым астматикам показаны природные антигистамины. Отдельные лекарственные травы (например, ромашка или крапива) имеют противоаллергическое действие. Рекомендованы зелёный чай, базилик, имбирь. Если есть какие-то опасения, обязательно нужно проконсультироваться с лечащим врачом.
Пожалуйста, поделитесь этим материалом в социальных сетях, чтобы ещё больше людей узнало про антигистаминные средства.
источник
Препараты при бронхиальной астме — обзор основных групп медикаментов для эффективного лечения болезни
Среди хронических заболеваний дыхательной системы часто диагностируется бронхиальная астма. Она значительно ухудшает качество жизни больного, а при отсутствии адекватного лечения может привести к осложнениям и даже летальному исходу. Особенность астмы в том, что ее нельзя вылечить полностью. Больной на протяжении всей жизни должен использовать определенные группы препаратов, которые назначает врач. Лекарства помогают приостановить болезнь и обеспечить человеку возможность вести свою обычную жизнь.
Современные препараты для лечения бронхиальной астмы имеют разные механизмы действия и непосредственные показания к применению. Поскольку заболевание полностью неизлечимо, пациенту приходится постоянно соблюдать правильный образ жизни и рекомендации врача. Только так удается снизить количество приступов астмы. Главное направление лечения болезни – прекращение контакта с аллергеном. Дополнительно лечение должно решать следующие задачи:
- снижение симптоматики астмы;
- предотвращение приступов при обострении заболевания;
- нормализация дыхательной функции;
- прием минимального количества лекарств без ущерба для здоровья пациента.
Правильный образ жизни предполагает отказ от курения и снижение массы тела. Для устранения аллергического фактора пациенту могут порекомендовать сменить место работы или климатическую зону, увлажнять воздух в спальном помещении и пр. Больной должен постоянно следить за своим самочувствием, делать дыхательную гимнастику. Лечащий врач объясняет пациенту правила пользования ингалятором.
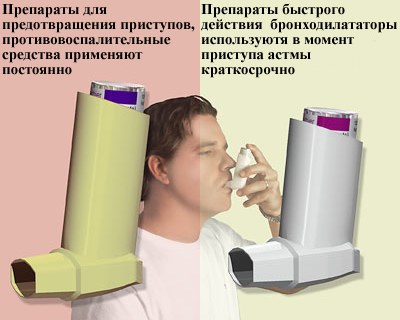
Не обойтись при лечении бронхиальной астмы и без медикаментов. Врач выбирает лекарства в зависимости от тяжести течения болезни. Все используемые препараты делятся на 2 основные группы:
- Базисные. Сюда относятся антигистаминные средства, ингаляторы, бронхолитики, кортикостероиды, антилейкотриены. В редких случаях применяются кромоны и теофиллины.
- Средства для экстренной помощи. Эти лекарства нужны для купирования приступов астмы. Их эффект проявляется сразу после использования. За счет бронхорасширяющего действия такие препараты облегчают самочувствие больного. С этой целью применяют Сальбутамол, Атровент, Беродуал, Беротек. Бронхорасширяющие средства являются частью не только базисной, но и экстренной терапии.
Схема базисной терапии и определенные лекарства назначаются с учетом тяжести протекания бронхиальной астмы. Всего этих степеней выделяется четыре:
- Первая. Не требует базисной терапии. Эпизодические приступы купируются при помощи бронхорасширителей – Сальбутамола, Фенотерола. Дополнительно используют стабилизаторы мембранных клеток.
- Вторая. Эта степень тяжести бронхиальной астмы лечится посредством ингаляционных гормонов. Если они не приносят результата, то назначаются теофиллины и кромоны. Лечение обязательно включает один базисный препарат, который принимают постоянно. Им может выступать антилейкотриен или ингаляционный глюкокортикостероид.
- Третья. На этой стадии болезни применяют комбинацию гормональных и бронхорасширяющих лекарств. Используют уже 2 базисных медикамента и Β-адреномиметики для купирования приступов.
- Четвертая. Эта самая тяжелая стадия астмы, при которой назначают теофиллин в сочетании с глюкокортикостероидами и бронхорасширяющими средствами. Препараты используются в таблетированной и ингаляционной формах. Аптечка астматика составляет уже 3 базисных лекарства, например, антилейкотриен, ингаляционный глюкокортикостероид и бета-адреномиметики пролонгированного действия.
В целом, все лекарства при астме делятся на те, что используются регулярно, и применяемые для снятия острых приступов заболевания. К последним относятся:
- Симпатомиметики. Сюда относятся Сальбутамол, Тербуталин, Левалбутерол, Пирбутерол. Эти лекарства показаны для оказания неотложной помощи при удушье.
- Блокаторы М-холинорецепторов (холинолитики). Блокируют выработку особых ферментов, способствуют расслаблению бронхиальных мышц. Таким свойством обладают Теофиллин, Атровент, Аминофиллин.
Самым эффективным методом лечения астмы являются ингаляторы. Они снимают острые приступы за счет того, что лекарственное вещество мгновенно попадает в дыхательную систему. Примеры ингаляторов:
Базисные препараты при бронхиальной астме представлены более широким спектром лекарственных групп. Все они необходимы для облегчения симптоматики заболевания. С этой целью применяют:
- бронхолитики;
- гормональные и негормональные средства;
- кромоны;
- антилейкотриены;
- антихолинергетики;
- бета-адреномиметики;
- отхаркивающие препараты (муколитики);
- стабилизаторы мембран тучных клеток;
- противоаллергические лекарства;
- антибактериальные препараты.
Данная группа препаратов по их основному действию еще называется бронхорасширителями. Их используют как в ингаляционной, так и в таблетированной форме. Основной эффект всех бронхолитиков – расширение просвета бронхов, за счет чего снимается приступ удушья. Бронхорасширители делятся на 3 основные группы:
- бета-адреномиметики (Сальбутамол, Фенотерол) – стимулируют рецепторы медиаторов адреналина и норадреналина, вводятся ингаляционно;
- холинолитики (блокаторы М-холинорецепторов) – не дают медиатору ацетилхолина взаимодействовать с его рецепторами;
- ксантины (препараты теофиллина) – угнетают фосфодиэстеразу, уменьшая сократительную способность гладкой мускулатуры.
Бронхорасширяющие препараты при астме нельзя применять слишком часто, поскольку чувствительность дыхательной системы к ним уменьшается. В результате препарат может не подействовать, что повышает риск смерти от удушья. Примеры бронхорасширяющих лекарств:
- Сальбутамол. Суточная доза таблеток составляет 0,3–0,6 мг, разделенные на 3–4 приема. Этот препарат при бронхиальной астме используют в виде спрея: вводят по 0,1–0,2 мг взрослым и 0,1 мг – детям. Противопоказания: ишемическая болезнь сердца, тахикардия, миокардит, тиреотоксикоз, глаукома, эпилептические припадки, беременность, сахарный диабет. При соблюдении дозировки побочные эффекты не развиваются. Цена: аэрозоль – 100 рублей, таблетки – 120 р.
- Спирива (ипратропия бромида). Суточная доза – 5 мкг (2 ингаляции). Противопоказано лекарство в возрасте до 18 лет, во время первого триместра беременности. Из побочных эффектов возможны крапивница, сыпь, сухость во рту, дисфагия, дисфония, зуд, кашель, кашель, головокружение, бронхоспазм, раздражение глотки. Цена 30 капсул 18 мкг – 2500 р.
- Теофиллин. Начальная суточная дозировка – 400 мг. При хорошей переносимости ее увеличивают на 25 %. К противопоказаниям медикамента относят эпилепсию, тяжелые тахиаритмии, геморрагический инсульт, кровотечения ЖКТ, гастрит, кровоизлияние в сетчатку глаза, возраст менее 12 лет. Побочные действия многочисленны, поэтому их стоит уточнить в подробной инструкции к Теофиллину. Цена 50 таблеток 100 мг – 70 р.
Это противовоспалительные препараты для лечения астмы. Их действие – влияние на тучные клетки, специализированные клетки иммунной системы человека. Они принимают участие в развитии аллергической реакции, что и лежит в основе бронхиальной астмы. Стабилизаторы мембран тучных клеток препятствуют входу в них кальция. Это происходит за счет блокирования открытия кальциевых каналов. Такой эффект на организм производят следующие препараты:
- Недокромил. Применяется с 2-летнего возраста. Начальная дозировка – 2 ингаляции 2–4 раза в день. Для профилактики – та же доза, но дважды за сутки. Дополнительно допускается проводить 2 ингаляции перед контактом с аллергеном. Максимальная доза – 16 мг (8 ингаляций). Противопоказания: первый триместр беременности, возраст менее 2 лет. Из побочных реакций возможны кашель, тошнота, рвота, диспепсия, боль в животе, бронхоспазм, неприятный вкус. Цена – 1300 р.
- Кромоглициевая кислота. Вдыхание содержимого капсулы (порошка для ингаляций) при помощи спинхалера – 1 капсула (20 мг) 4 раза в день: утром, на ночь, 2 раза днем через 3–6 часов. Раствор для ингаляций – 20 мг 4 раза за сутки. Возможные побочные действия: головокружение, головная боль, сухость во рту, кашель, охриплость. Противопоказания: лактация, беременность, возраст до 2 лет. Стоимость 20 мг – 398 р.
Данная группа препаратов при бронхиальной астме основана на гормональных веществах. Они оказывают сильное противовоспалительное действие, снимая аллергическую отечность слизистой бронхов. Глюкокортикостероиды представлены ингаляционными препаратами (Будесонид, Беклометазон, Флутиказон) и таблетками (Дексаметазон, Преднизолон). Хорошими отзывами пользуются такие средства:
- Беклометазон. Дозировка для взрослых – 100 мкг 3–4 раза за сутки, для детей – 50–100 мкг дважды на протяжении дня (для формы выпуска, где 1 доза содержит 50–100 мкг беклометазона). При интраназальном применении – в каждый носовой ход по 50 мкг 2–4 раза ежесуточно. Противопоказан Беклометазон в возрасте до 6 лет, при остром бронхоспазме, неастматическом бронхите. Среди негативных реакций могут отмечаться кашель, чихание, першение в горле, охриплость, аллергия. Стоимость флакона 200 мкг – 300–400 р.
- Преднизолон. Поскольку этот препарат гормональный, он имеет множество противопоказаний и побочных действий. Их стоит уточнить в подробной инструкции к Преднизолону перед началом лечения.
источник
На сегодняшний день, для облегчения приступов, разработаны всевозможные лекарства от бронхиальной астмы, но назначить их может только врач. Так как важно разбираться во всех группах и понимать, какие препараты для лечения будут лучшим выбором для конкретного пациента. Рассмотрим основные группы лекарств и их особенности.

- своевременная профилактика болезни;
- прием симптоматических средств для быстрого устранения проявлений болезни;
- препараты от бронхиальной астмы для нормализации дыхания;
- средства, экстренно купирующие астматический приступ;
- выбор препаратов, которые при минимальном применении дают стабильный эффект и практически не имеют побочных эффектов.
Только врач может определить схему из нескольких препаратов. Комплексная терапия подразумевает использование средств различных групп, поэтому важно, чтобы подбор конкретных лекарств от бронхиальной астмы осуществлял специалист, ведь многие группы часто между собой несовместимы.
Различают 4 стадии бронхиальной астмы, каждая из которых имеет свои подходы к лечению. Принята следующая классификация:
- I стадия — это самая легкая ступень болезни, которая даже не требует длительного лечения. Больной употребляет только препараты кратковременного действия (например, аэрозоль или спрей от бронхиальной астмы) для снятия редких приступов.
- II стадия — базисная терапия подразумевает применение гормональных ингаляционных средств. Если они противопоказаны или неэффективны, назначают теофиллины и кромоны.
- III стадия — для нее характерно использование комбинаций бронхорасширяющих и гормональных средств.
- IV стадия — наиболее выраженная ступень бронхиальной астмы. При ней нужно принимать не только ингаляционные формы гормонов и бронхорасширяющих средств, но и таблетированные гормональные препараты.
Под базисными препаратами подразумевают те противоастматические средства, которые необходимо принимать больному каждый день на протяжении длительного срока. Они не только купируют возможные приступы, но и облегчают общую картину заболевания, подавляют развитие астмы.
Базисные лекарственные препараты снимают воспаление в бронхах, борются с отеками, уменьшают аллергические симптомы. К этой группе препаратов можно отнести глюкокортикоиды, антигистаминные, антилейкотриеновые препараты, бронхолитики, кромоны.
Рассмотрим эти противоастматические препараты подробнее.
К гормональным базисным средствам относят такие препараты:
- Кленил;
- Синтарис;
- Симбикорт;
- Фликсотид;
- Буденофальк;
- Сальмекорт;
- Серетид;
- Симбикорт Турбухалер;
- Альдецин и др.
Львиную долю базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
Эти препараты сделаны на основе кромоновой кислоты. Широкий ряд средств включает такие лекарства:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что позволяет остановить развитие астмы. Препараты тормозят образование провоспалительных тучных клеток и нормализуют размер бронхов.
Следует помнить, что кромоны противопоказаны детям до 6 лет и не используются для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы используются другие средства — аэрозоль с гормональными веществами, антигистаминные препараты.
Эти препараты борются с воспалительным процессом и снимают бронхоспазм. Представители группы:
Любое средство указанной группы используется как дополнение к основной терапии. Могут применяться лекарства и для детей.
Это самая тяжелая группа средств, которые назначают в особо тяжелых случаях, когда основная терапия не помогает. Принцип работы глюкокортикоидов заключается в блокировании воспалительных процессов в бронхах и недопущении развития приступа.
Гормоны обладают наилучшим лечебным эффектом. Но, несмотря на хороший результат после их приема, препараты имеют много побочных действий. Поэтому эффективнее принимать их только в крайнем случае, когда другие таблетки уже не действуют.
Гормоны могут применяться в качестве ингаляционных и системных средств. К системным препаратам относят таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения детям, поскольку они могут вызывать стероидных диабет, катаракту, гипертонию, язву желудка и другие патологии.
Данные средства используются для купирования приступов астмы, а также в базисном лечении. Перечень группы следующий:
- Саламол Эко Легкое Дыхание;
- Беротек Н;
- Релвар Эллипта ;
- Форадил Комби;
- Форатил;
- Допамин;
- Фенотерол.
Они вызывают расширение бронхов, чем снимают приступ астмы. Входят в состав множественных вариантов комплексной терапии.
Ингаляции являются одним из лучших подходов для лечения астмы. Лекарственные средства через баллончик или ингалятор быстро попадают непосредственно в дыхательную систему. Таким образом, при помощи ингаляторов купируется приступ астмы. Но возможно и базисное лечение таким образом. Применяются следующие препараты:
- Альвеско;
- Саламол;
- Атровент;
- Фликсотид;
- Бекотид;
- Альвеско;
- Фликсотид и др.
Ингаляции применяются для лечения детей с астмой, возраст которых может быть меньше 3 лет. Такое средство для лечения астмы считается самым безопасным. Больным рекомендуется всегда носить с собой ингалятор от астмы или соответствующий аэрозоль, чтобы купировать возможный приступ. Кроме того, ингаляции применяются при бронхите, заболеваниях горла, поэтому для ребенка рекомендуется их иметь — это лучший профилактический способ предупреждения многих болезней.
Не стоит ожидать от базисной терапии полного излечения от астмы. У нее другие задачи:
- попытка избежания учащения приступов;
- снижение необходимости в ультракоротких препаратах;
- улучшение дыхания.
Базисные препараты необходимо применять всю жизнь и периодически корректировать их дозу. При этом все корректировки осуществляет врач. Он оценивает, насколько сократились приступы, как часто больному приходится применять короткодействующие средства, насколько выражены побочные эффекты и др.
Даже при приеме базисных средств иногда может начинаться приступ удушья. Его нужно купировать препаратами указанных ниже групп.
К симпатомиметикам короткого действия относят следующий список:
- Сальбутамол;
- Изопреналин;
- Орципреналин;
- Пирбутерол и др.
Действие препаратов заключается в немедленном расширении бронхов. Средства нужно всегда иметь при себе и принимать, чтобы оказать первую помощь при начале приступа.
- Бекарбон;
- Ипратропий;
- Белластезин;
- Атровент и др.
М-холиноблокаторы не рекомендуется применять детям, поскольку это может вызвать тяжелые сердечные патологии вплоть до смерти.
Бронхиальная астма чаще всего имеет симптомы, схожие с аллергической реакцией немедленного типа, поэтому рекомендуется параллельно принимать Дезоратадин, Левоцетиризин, Фексофенадин и другие антигистаминные средства.
Бронхиальная астма считается неизлечимой патологией. Это означает, что препараты астматику придется принимать пожизненно, иначе дыхательная функция будет сильно угнетаться, а удушье приведет к смерти. Необходимо постоянно наблюдаться у врача, не пропускать медосмотры — тогда картина болезни будет улучшаться.
Также рекомендуется соблюдать следующие советы:
- Всегда при себе носите запас лекарств на случай приступа.
- Вовремя пополняйте домашние лекарства от астмы, так как в аптеке они могут не оказаться в нужный момент.
- Знайте схему лечения, какие средства вы принимаете, и не пропускайте время приема. Чем точнее вы будете соблюдать схему, разработанную врачом, тем меньше будет приступов астмы.
- Проверяйте названия препаратов, которые вы собрались принимать, а также их дозировку.
- Соблюдайте принципы хранения препаратов.
- Если вы собрались менять схему лечения, врач должен знать об этом. Это же касается и использования различных народных методик и процедур.
- Сообщайте врачу о приеме других средств. Они могут влиять на эффективность противоастматических препаратов при одновременном приеме.
- Помните, что все лекарства имеют побочные эффекты. При их наличии необходимо немедленно прекратить прием и получить консультацию врача.
Помните, что профилактические мероприятия и базисная терапия играют куда более важную роль, чем средства для купирования приступа бронхиальной астмы. Поэтому соблюдайте все рекомендации врача и это поможет вам получить длительную ремиссию.
источник
Бронхиальная астма представляет собой хроническую патологию, развитие которой могут спровоцировать различные факторы, как внешние, так и внутренние. Люди, которым был диагностирован этот недуг, должны пройти комплексный курс медикаментозной терапии, которая позволит устранить сопровождающую симптоматику. Любое лекарство от бронхиальной астмы должен назначать только узкопрофильный специалист, которым была проведена комплексная диагностика и выявлена причина развития этой патологии.
Каждый специалист при терапии бронхиальной астмы использует различные медикаменты, в частности препараты нового поколения, которые не имеют слишком серьезных побочных эффектов, более эффективны и лучше переносятся больными. Для каждого пациента аллерголог в индивидуальном порядке подбирает схему лечения, которая включает не только таблетки от астмы, но и медикаменты, предназначенные для наружного применения.
Специалисты придерживаются следующих принципов при медикаментозной терапии бронхиальной астмы:
- Максимально быстрое устранение сопровождающей патологическое состояние симптоматики.
- Предупреждение развития приступов.
- Оказание помощи больному при нормализации дыхательных функций.
- Сведение к минимуму количества лекарственных средств, которые необходимо принимать для нормализации состояния.
- Своевременное проведение профилактических мероприятий, направленных на предупреждение рецидивов.
Такая группа медикаментов задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
К базисным медикаментам, которые способны купировать воспалительные процессы, устранить отечность и другие аллергические проявления, относятся:
- Ингаляторы.
- Антигистамины.
- Бронхолитики.
- Кортикостероиды.
- Антилейкотриеновые лекарства.
- Теофиллины, оказывающие продолжительное терапевтическое действие.
- Кромоны.
Такие медикаменты обладают большим количеством побочных эффектов, поэтому задействуются преимущественно при купировании острых астматических приступов. Специалисты прописывают больным в период обострения следующие лекарства:
- «Аммоний», неадсорбируемый, четвертичный.
- «Сульфат атропина».
Астматикам специалисты часто прописывают следующие лекарственные средства, в составе которых присутствуют гормоны:
- «Бекотид», «Ингакорт», «Беротек», «Сальбутамол».
- «Интал», «Альдецин», «Тайлед», «Беклазон».
- «Пульмикорт», «Будесонид».
Такие медикаменты назначаются больным, у которых на фоне бронхиальной астмы развились воспалительные процессы. Присутствующие в них компоненты способны тормозить процесс выработки тучных клеток, которые уменьшают размер бронхов и провоцируют воспаления. Их не задействуют при купировании астматических приступов, а также не применяют при лечении детей, не достигших шестилетнего возраста.
Астматикам прописываются следующие медикаменты из группы кромонов:
- «Интал».
- «Недокромил».
- «Кетопрофен».
- «Кетотифен».
- Кромгликат или Недокромил натрия.
- «Тайлед».
- «Кромгексал».
- «Кромолин».
При проведении комплексной терапии бронхиальной астмы врачи назначают больным негормональные лекарства, например таблетки:
Такие медикаменты применяются при воспалительных процессах, которые сопровождаются спазмами в бронхах. Специалисты прописывают астматикам следующие виды лекарств, в качестве дополнительной терапии (могут применяться при купировании астматических приступов у детей):
- Таблетки «Формотерола».
- Таблетки «Зафирлукаста».
- Таблетки «Сальметерола».
- Таблетки «Монтелукаста».
При проведении комплексной терапии бронхиальной астмы специалисты прописывают больным такие медикаменты крайне редко, так как они имеют много побочных эффектов. Каждое лекарство от астмы из этой группы способно оказать мощнейшее антигистаминное и противовоспалительное действие. Присутствующие в них компоненты тормозят процесс выработки мокроты, максимально снижают чувствительность к аллергенам.
В эту группу лекарств включаются:
- Инъекции и таблетки Метипреда, Дексаметазона, Целестона, Преднизолона.
- Ингаляции Пульмикорта, Беклазона, Будесонида, Альдецина.
Лекарственные средства, которые относятся к этой группе, специалисты применяют, как правило, при купировании астматических приступов, в частности удушья. Они способны снимать воспалительные процессы, а также нейтрализовывать спазмы в бронхах. Пациентам рекомендуется применение (полный список пациент может получить у лечащего врача):
Если у человека наблюдается обострение патологии, то его бронхиальные пути заполняются массами, имеющими густую консистенцию, которые препятствуют нормальным дыхательным процессам. В этом случае врачи назначают медицинские препараты, которые способны быстро и эффективно вывести мокроту:
При проведении лечения бронхиальной астмы зачастую задействуются специальные приборы, предназначенные для проведения ингаляций:
- Ингалятор – приспособление, которое имеет компактные размеры. Его носят с собой практически все астматики, так как с его помощью можно быстро купировать приступ. Перед задействованием ингалятор необходимо перевернуть вверх ногами, чтобы мундштук оказался снизу. Его пациент должен вставить в ротовую полость и после этого нажать на специальный клапан, дозировано подающий лекарственный препарат. Как только медикамент поступает в дыхательную систему больного, у него происходит купирование астматического приступа.
- Спейсер – специальная камера, которую необходимо перед применением надеть на баллон с лекарственным аэрозолем. Пациент должен изначально впрыснуть медикамент в спейсер, после чего сделать глубокий вдох. При необходимости больной может надеть на камеру маску, через которую будет вдыхать медикамент.
В настоящее время купирование астматических приступов посредством ингаляций считается наиболее эффективной методикой терапии. Это связано с тем, что сразу после вдоха все лечебные компоненты проникают непосредственно в дыхательную систему, благодаря чему оказывается лучший и более быстрый терапевтический эффект. Для астматиков крайне важна именно скорость оказания первой помощи, так как при ее отсутствии для них может все закончиться фатально.
Многие специалисты прописывают своим пациентам ингаляции, при проведении которых должны задействоваться препараты из группы глюкокоркостероидов. Такой выбор обусловлен тем, что присутствующие в медикаментах компоненты способны оказывать положительное воздействие на слизистые органов дыхательной системы, посредством «Адреналина». Чаще всего рекомендуется применение:
Лекарства из этой группы специалисты активно задействуют при купировании острых приступов бронхиальной астмы. Благодаря тому, что медикамент подается больному дозировано, в ингаляционной форме, исключается возможность передозировки. Таким способом могут проходить курс терапии и детки-астматики, которым еще не исполнилось и 3-х лет.
При лечении юных пациентов врачи должны более тщательно определять дозировку и контролировать ход терапии. Специалисты могут назначать малышам те же группы медикаментов, что и взрослым больным. Перед ними ставится задача – купировать воспаление и устранить астматическую симптоматику. Несмотря на то, что бронхиальная астма является неизлечимой патологией, посредством грамотно подобранной схемы лечения пациенты могут существенно облегчить свое состояние и перевести недуг в состояние стойкой ремиссии.
источник
Антигистаминные лекарства – медикаментозные препараты, которые помогают уменьшить негативное воздействие аллергенов на организм. Вот уже более пятидесяти лет антигистаминные препараты входят в состав терапевтического курса, назначаемого больным бронхиальной астмой. Эти лекарства назначают как для купирования обострившихся симптомов, так и в качестве профилактики.
Приступы бронхиальной астмы сопровождаются удушьем, которое возникает в результате воспаления и последующего сужения дыхательных путей. Больному тяжело дышать, его начинает мучить кашель.
Для облегчения состояния больного врачи прописывают антигистаминные препараты, действие которых заключается в блокировании гистамина, который высвобождается из тучных клеток, благодаря воздействию аллергена.
Гистамин осложняет воспалительные процессы, которые образуются в бронхах, он провоцирует симптомы, связанные с бронхиальной патологией, и удушье. Антигистамины купируют гистаминовые рецепторы, благодаря чему происходит снижение бронхоспазма и отека, при этом значительно сокращается гиперреакция бронхов на гистамин.
Антигистаминные лекарства не лечат бронхиальную астму, они лишь помогают справиться с обострением и облегчают состояние больного.
Антигистаминные препараты в зависимости от наличия/отсутствия побочных эффектов делятся на три основных типа:
- Первого поколения: Тавегил, Супрастин, Димедрол, Пипольфен, Диазолин.
- Второго поколения: Семпрекс, Кларитин, Цетрин, Зиртек.
- Третьего поколения: Телфаст, Сепракор.
Каждый вид лекарств имеет свои и плюсы и минусы. Курс лечения должен назначаться исключительно лечащим врачом.
Объединяет эти средства то, что они обладают седативным ярко выраженным эффектом. Срок их воздействия длится около пяти часов. Они хорошо помогают при наличии аллергических реакций, но имеют недостатки. Все антигистаминные лекарства, относящиеся к первому поколению, имеют множество побочных эффектов.
- повышенная сонливость;
- сухость во рту;
- быстрый, но кратковременный эффект;
- снижение тонуса мышц;
- привыкание после двух недель приема.
Во многих странах данные лекарства уже не применяют. В России лекарственные препараты данной категории еще используются и являются довольно популярным средством в борьбе с аллергией. Но для снятия обострения бронхиальной астмы их прием нежелателен. Сухость слизистых, которая происходит в результате приема этих лекарств, осложняет течение недуга и препятствует отхождению мокроты.
Противоаллергические препараты второго поколения не относятся к седативным средствам. Они обладают гораздо меньшим объемом побочных явлений. При приеме этих медикаментов не возникает сонливости, не снижается мозговая активность. Такие медикаменты обладают целым рядом преимуществ:
- большая продолжительность лечебного эффекта, которая может достигать суток;
- принимать их можно в течение долгого времени, не опасаясь развития зависимости;
- не вызывают иссушивания слизистых оболочек;
- подходят для профилактического применения;
- после окончания курса лечения эффект сохраняется еще на протяжении одной недели.
При всем многообразии положительных факторов, у таких противоаллергических лекарств есть побочные эффекты.
Кроме того, некоторые антиаллергические средства второго поколения могут спровоцировать желудочковую аритмию.
При бронхиальной астме используют:
- Астемисан. Лекарство эффективно при любых видах аллергических реакций. Его действие начинается спустя три часа после приема. При длительном приеме терапевтический эффект наблюдается на протяжении суток, а после отмены лекарства сохраняется еще на протяжении 5 – 6 дней. При заболеваниях сердца потребуется консультация кардиолога.
- Гисманал. Высокоэффективное антигистаминное средство, которое подойдет даже детям младшего возраста.
Гисталонг. Препарат не оказывает седативного действия, но может стать причиной аритмии, бессонницы, вызвать нервные расстройства, выражающиеся в перепадах настроения.
Показан детям, начиная с двухлетнего возраста.
Абсолютно все противоаллергические средства третьего поколения практически не обладают седативным действием, сведены к минимуму побочные эффекты.
Лекарственным препаратом нового поколения, которое назначают для лечения бронхиальной астмы, является Телфаст. Это средство не вызывает сонливости и расстройства внимания, к тому же, не оказывает отрицательного влияния на работу сердца. Действие лекарства начинается через час после приема и продолжается сутки.
Стоит отметить, что для лечения бронхиальной астмы важно комплексное лечение. Это значит, что проблема не решится одним лишь приемом антигистаминных препаратов. Потребуется план лечения, в который будут входить лекарства разного спектра действия. Курс терапии прописывает лечащий врач на основании диагностических показаний.
Так, для малышей антигистаминные препараты при бронхиальной астме применяют в виде сиропов и суспензий. Детям для блокирования гистамина обычно назначают Клемастин, Лоратадин, Астемизол.
Наиболее эффективным средством для лечения астмы у детей считается Лоратадин. Он способен предотвратить астматический приступ у детей и является отличным средством в борьбе с аллергиями сезонного характера.
Хорошим эффектом обладает Цетиризин, он способствует расширению бронхов и прекращению удушья. Препарат блокирует гистамин и снижает симптомы болезни. Это новейшее средство от аллергии подходит для детей старше двух лет.
Беременным женщинам на начальных сроках беременности применять антигистаминные препараты крайне нежелательно. Во втором триместре допускается прием лекарств по особым показаниям лечащего врача. В этом случае, обычно назначают
К таким методам прибегают крайне редко, по причине того, что ни одно противоаллергическое средство не является абсолютно безопасным.
Например, в состав зеленого чая входят кверцетин и катехин – эти соединения обладают анигистаминным действием. Снижают активность гистамина такие травы, как:
Снизить симптомы аллергии могут также:
Антигистаминные препараты второго и третьего поколения входят в базисную терапию бронхиальной астмы и применяются в профилактических целях.
Дайте нам об этом знать — поставьте оценку
Лечение бронхиальной астмы включает в себя большое количество схем, соответствующих степени тяжести заболевания или так называемой ступени болезни. На первых трех ступенях, когда симптомы астмы не являются слишком грозными и беспокоят больного умеренно, для терапии преимущественно используются ингаляционные лекарственные средства.
Это значит, что пациент вводит в собственный организм все препараты посредством их вдыхания. Зачем же тогда кому-то назначают таблетки для лечения бронхиальной астмы?
Некоторые астматики достаточно сильно страдают от своего заболевания. Многим из них требуется постоянная, системная поддерживающая терапия.
Именно таблетированные формы препаратов подходят таким пациентам, так как пероральное введение лекарственного средства, то есть введение через рот, обеспечивает достаточно быстро наступающий системный эффект.
Словосочетание «системный эффект» означает, что лекарство действует на весь организм больного, а не только на область непосредственного его введения.
Рассмотрим, какие же таблетки чаще всего назначаются больным бронхиальной астмой.
Самой частой формой болезни является аллергическая бронхиальная астма. В основе обструкции дыхательного тракта при подобной форме заболевания лежит контакт больного с аллергеном.
Нередко виновниками аллергии являются сезонные явления, такие, как пыльца цветущих растений, например. В таком случае таблетки от аллергии больному приходится принимать в весенне-летний период. Однако, аллергены могут быть и бытовыми, например, пыль или шерсть домашних животных.
В этом случае желательно исключить аллерген из жизни пациента. Однако, перестать контактировать с причиной аллергии не всегда возможно.
Если предупреждение аллергии без использования лекарственных средств невозможно, то больному назначаются таблетки от аллергии, которые он должен принимать в регулярном режиме. Это поможет предотвратить слишком частые приступы бронхиальной астмы.
Для лечения аллергии при астме обычно подходят такие таблетки, как:
Этот препарат оказывает антигистаминное действие. Он не только блокирует специфические рецепторы, но и препятствует дегрануляции тучных клеток – выброса воспалительного медиатора гистамина из их гранул в ответ на контакт организма больного с аллергеном.
Таблетки содержат по 1,3 мг действующего вещества, которым является фумарат кетотифена, а собственно кетотифена в одной таблетке всего 1 мг. Обычно кетотифен назначается в двукратном приеме во время еды утром и вечером по 1 таблетке. Однако, если эффект лекарственного средства недостаточен, можно попробовать увеличить дозу в два раза, то есть принимать по две таблетки дважды в день.
Важно, что препарат также может применяться у пациентов детского возраста. Начиная с 3 лет, можно применять кетотифен двукратно в день также по 1 таблетке во время еды. Лечение кетотифеном продолжается не меньше 3 месяцев, а отменять препарат следует постепенно, в течение 2-3 недель.
Некоторое неудобство состоит в том, что лекарственное средство отпускается лишь по рецепту. Однако, для больного это скорее благо: исключается возможность применения лекарства не по назначению и в некорректных дозах.
Противопоказаниями к применению кетотифена являются: беременность и кормление грудью, возраст до 3 лет, а также аллергия на сам препарат.
С некоторыми ограничениями и под тщательным наблюдением врача препарат должны применять пациенты, страдающие эпилепсией или патологией печени.
Наиболее существенными побочными эффектами при использовании кетотифена могут стать следующие:
- Заторможенность, вялость, усталость, замедление реакций, сонливость и головная боль.
- Тошнота, рвота, запоры, боль в области желудка, а также повышение аппетита.
- Расстройство мочеиспускания, нарастание веса, разрушение тромбоцитов – пластинок, которые действуют для свертывания крови и остановки кровотечений.
- Аллергические проявления: кожный зуд, покраснение, воспаление слизистых оболочек носа – ринит, глаз – конъюнктивит.
- Кетотифен не применяется для снятия приступа бронхиальной астмы.
- Должен с осторожностью применяться водителями транспортных средств и представителями других.
- Профессий, постоянно требующих динамической концентрации внимания.
- Если больной вместе с кетотифеном применяет препараты инсулина, ему необходим контроль тромбоцитов крови.
- Кетотифен не заменяет другую противоастматическую терапию: если в этом есть необходимость, то отмену других антиастматических препаратов следует проводить постепенно и под контролем лечащего врача.
Препарат также является антагонистом гистамина. Он блокирует гистаминовые рецепторы и уменьшает выброс медиаторов воспаления из тучных клеток.
В 1 таблетке содержится 30 мг действующего вещества. Взрослым пациентам обычно назначается двукратный прием препарата по 1 таблетке. Если масса ребенка превышает 35 кг, то ему можно назначить двукратный прием по полтаблетки. Если больной не отмечает улучшения своего состояния через неделю после того, как было начато лечение оксатомидом, его суточная доза препарата может быть удвоена.
Противопоказанием к применению оксатомида являются аллергические реакции на сам препарат.
Наиболее существенными побочными эффектами при использовании оксатомида могут стать следующие:
- Сухость во рту, тошнота и рвота, повышенный аппетит.
- Сонливость, вялость и утомляемость, головокружения, слабость в мышцах.
- Крапивница, кожная сыпь, вплоть до серьезных отечных аллергических реакций.
- оксатомид не применяется во время приступа бронхиальной астмы;
- лечение детей до 6 лет оксатомидом должно производиться с большой осторожностьюу пациентов с печеночной патологией лучше начинать применение препарата в детской, половинной дозе;
- не следует резко прекращать использование других противоастматических средств при назначении оксатомида;
- препарат несколько угнетает нервную систему: нельзя начинать лечение им у лиц, которые должны обладать постоянной повышенной концентрацией внимания и быстрой реакции, представителей таких профессий, как, например, водитель или врач.
Для борьбы с хроническим воспалительным процессом в стенках бронхов при бронхиальной астме, часто применяются гормональные препараты – глюкокортикостероиды или глюкокортикоиды. Существуют местные глюкокортикоиды, которые применяются ингаляционно, такие, как, например, Беклометазон.
В тяжелых случаях бронхиальной астмы местных глюкокортикостероидов для облегчения состояния пациента бывает недостаточно. Тогда лечение проводится таблетированными, то есть системными формами. Классический вариант для астматика – это таблетки преднизолона, содержащие по 5 мг действующего вещества.
Часто расчет дозы препарата зависит от многих факторов: тяжесть течения заболевания, вес пациента, реакция организма астматика на введение лекарства.
Таблетки глюкокортикоидов подавляют образование провоспалительных медиаторов, то есть веществ, вызывающих воспалительный процесс и способствующих его поддержанию и усилению при постоянном их выделении.
Однако, при назначении подобных препаратов, следует помнить, что лечение глюкокортикостероидами имеет массу отрицательных сторон – серьезнейших побочных эффектов. Наиболее существенными из них следует признать такие, как:
- Диабет, возникающий из-за устойчивости к инсулину на фоне длительного применения препарата.
- Язвы желудка и кишечника, возникающие из-за раздражающего действия таблетки на слизистую оболочку желудочно-кишечного тракта.
- Недостаточность надпочечников: при введении гормонов надпочечников извне собственные гормоны синтезируются значительно менее активно.
- Артериальная гипертензия, то есть повышение артериального давления.
- Ожирение по верхнему типу, отражающееся преимущественно на лице, верхних конечностях, груди, животе.
- Разрушение костей – остеопороз.
- Аменорея у женщин: также по причине синтеза собственных гормонов, в этом случае – половых.
- Синдром отмены, то есть усиление явлений воспаления и бронхообструкции, с которыми борется препарат, при резком прекращении его приема.
Таблетированные формы лекарственных препаратов при бронхиальной астме должны применяться с осторожностью. Дело в том, что лечение этими средствами достаточно длительно и оттого может сопровождаться развитием серьезных побочных эффектов.
В таблетках астматику назначаются препараты от аллергии и глюкокортикостероиды – гормональные противовоспалительные средства.
Назначение системных лекарственных форм должно происходить по четким показаниям. Их применение должно контролироваться лечащим врачом. Не следует назначать такие серьезные препараты себе самостоятельно.
Лучше получить дополнительную консультацию специалиста и вместе с ним взвесить все «за» и «против». Это важно еще и потому, что отмена системных препаратов всегда требует времени, а их действие на организм слишком быстро и сильно, чтобы начинать подобное лечение спонтанно.
Советуем почитать: Современные методы лечения бронхиальной астмы у взрослых
Аллергия и астма часто идут рука об руку. Астма – это болезнь отделений трахей (бронхиол), которые несут кислород в легкие и из них обратно. Существует несколько форм астмы.
Аллергическая бронхиальная астма – это форма астмы, которая вызвана аллергией (например, пыльцой или плесенью). Согласно «Академии аллергии, астмы и иммунологии» на 20 миллионов человек, заболевших астмой, приходится 10 миллионов больных аллергиями.
Воздух обычно поступает в организм через нос и бронхиолы. На концах бронхиол располагаются меленькие альвеолярные (воздушные) мешочки, которые называются альвеолами.
Альвеолярные мешочки снабжают кровь кислородом, а также собирают несвежий воздух (углекислый газ), который впоследствии выдыхается. Во время нормального дыхания группы мышц окружающие дыхательные пути находятся в расслабленном состоянии и воздух движется свободно.
Но во время эпизодов астмы или «приступа», происходят три основных изменения, которые мешают воздуху свободно двигаться в дыхательных путях:
- Группы мышц окружающие дыхательные пути напрягаются и заставляют их сужаться, такой процесс называется бронхоспазмом.
- Покров дыхательных путей набухает и воспаляется.
- Клетки, выстилающие дыхательные пути производят больше слизи, при этом она более густая, чем в нормальном состоянии.
При суженных дыхательных путях циркуляция воздуха в легких замедляется. В результате больные астмой чувствуют, что им не хватает воздуха. Все эти изменения затрудняют процесс дыхания.
Симптомы астмы обрушиваются, когда дыхательные пути подвержены изменениям из предыдущих трех пунктов, описанных выше. Одни люди испытывают симптомы каждый день в то время, как у других может пройти несколько дней между приступами. Основные симптомы астмы включают:
- Частый кашель, особенно ночью.
- Одышку.
- Хрипение.
- Стеснение гуди, боль или давление.
Не у всех людей симптомы проявляются схожим образом. Какие-то симптомы аллергической астмы у вас могут отсутствовать или же можете испытывать их в разное время. Симптомы могут варьироваться от одного эпизода астмы к другому. В одном эпизоде они могут быть сильными, а в другом слабыми.
Наиболее распространена слабая тяжесть симптомов. Обычно дыхательные пути открываются в течение нескольких минут или часов. Тяжелые эпизоды менее распространены, но они продолжительны по времени и требуют неотложной медицинской помощи. Важно распознать даже незначительные симптомы астмы и лечить их, чтобы предотвратить тяжелые эпизоды, а также держать астму под контролем.
Если у вас аллергическая астма, то реакция на любое вещество вызывающее аллергию может ухудшать симптомы.
Существуют ранние знаки, предшествующие симптомам астмы и знаки того, что астма ухудшается. Ранние признаки и симптомы приступа астмы включают:
- Частый кашель, особенно ночью.
- Потеря легкости дыхания или его учащение.
- Ощущение сильной усталости или слабости при занятиях спортом в дополнение к хрипу, кашлю или одышке.
- Уменьшение или изменение максимальной скорости выдоха — мера того, как быстро воздух выходит из легких, когда вы резко выдыхаете с силой.
- Симптомы простуды или других инфекций верхних дыхательных путей или аллергии.
- Невозможность уснуть.
Если у вас есть какой-то из перечисленных симптомов астмы, то как можно скорее обращайтесь за помощью, чтобы предотвратить возможность тяжелого приступа астмы.
Заболеть астмой может любой, хотя преимущественно она имеет тенденцию проявляется наследственно. Приблизительно у 14 миллионов взрослых и детей в Российской Федерации есть астма (данные на 2012 год). Болезнь становится все более распространенной.
Бронхиальная астма – это комплекс проблем дыхательных путей, которые возникают из-за множества факторов. Дыхательные пути больного астмой очень чувствительны и реагируют на множество вещей, которые принято называть возбудителями. Вход в контакт с этими возбудителями часто провоцирует астму и приводит к проявлению ее симптомов.
Существует множество видов возбудителей аллергической астмы. Реакция отличается от человека к человеку, а время проявления варьируется. Некоторые реагируют на множество возбудителей, в то время как других нет ни одного, который они могли бы идентифицировать. Одним из самых важных аспектов контроля астмы является по возможности избегание контакта с подобными возбудителями.
Широко распространенными возбудителями являются:
- Инфекции: простуды, грипп, инфекции носовых пазух.
- Спортивные упражнения, особенно часто у детей (примечание ниже).
- Погода: холодный воздух, изменения температуры.
- Табачный дым и загрязнение воздуха.
- Аллергены — вещества, вызывающие аллергические реакции в легких, включая пылевой клещ, пыльцу, животных, плесень, еду и тараканов.
- Пыль и предметы ее создающие.
- Стойкие запахи от продуктов химии.
- Сильные чувства: беспокойство, расстройство, крик и сильный смех.
- Лекарства: аспирин, ибупрофен, бета-блокаторы, используемые для лечения повышенного давления, мигреней или глаукомы.
В то время как нагрузка может спровоцировать астму, физическая нагрузка не должна игнорироваться. С хорошим планом лечения дети и взрослые могут тренироваться настолько продолжительно, насколько пожелают, но не во время появления симптомов астмы.
Врачи могут использовать множество способов для диагностики астмы. Сперва доктор изучает вашу историю болезни, симптомы и проводит физический осмотр. Затем могут быть сделаны и проведены общие анализы и процедуры для того, чтобы проверить общее состояние ваших легких, включая:
- Рентген грудной клетки при котором делается снимок легких.
- Исследование функции легких (спирометрия): анализ, который позволяет оценить их размер и функции, в том числе и то, как хорошо выходит воздух из легких (функцию легкого).
- Максимальную скорость выдоха: анализ, который измеряет предельную скорость, за которую воздух может быть выдохнут.
- Реакцию на метахолин – тест на чувствительность к метахолину, раздражитель, который сужает дыхательные пути.
Другие анализы, такие как аллергические пробы, анализ крови и pH среды гортани, рентгеновские снимки носовых пазух и другие снимки. Они помогают доктору выявить побочные причины и условия, которые могут оказывать влияние на симптомы астмы.
Для того чтобы уменьшить симптомы или избежать их вовсе, необходимо ограничить или избавиться от контакта с возбудителем, принимать лекарства, таким образом возможно тщательно контролировать ежедневные симптомы астмы.
Приступы астмы можно избегать или свести к минимуму, путем ограничения контакта с возбудителями, а также принимая лекарства, этим самым вы будете тщательно контролировать ежедневные симптомы.
Правильный подход к лечению – это основательный контроль и прием лекарств.
Препараты, используемые для лечения астмы, включают бронхолитические средства, противовоспалительные, а также модификаторы лейкотриенов.
Эти препараты лечат астму, расслабляя группы мышц, которые напрягаются вокруг дыхательных путей. Они быстро открывают легкие, впуская больше воздуха, и улучшают дыхание.
Бронхолитические средства также помогают отчистить легкие от лишней слизи. Когда дыхательные пути открываются, слизь движется свободнее и легка откашливается.
Выпускаемые в форме быстрого действия, бронхолитические средства облегчают или останавливают симптомы астмы, поэтому незаменимы при приступах.
Существует три основных типа бронхолитических средств – бета-2 агонисты, антихолинергические средства и теофиллины.
Бронхолитические средства быстрого действия не должны использоваться для контроля астмы, потому что применение на длительной основе может привести к снижению их эффективности.
Они уменьшают набухание тканей и отделение мускуса в легких, выпускаются в виде кортикостероидов в форме ингаляторов, основные эффективные препараты:
- Асманекс.
- Беклофорт (беклометазон).
- Азмакорт.
- Фловент.
- Пульмикорт.
- Альвеско.
При лечении этой группой препаратов дыхательные пути становятся менее чувствительными и с меньшей вероятностью реагируют на возможные возбудители.
Противовоспалительные средства необходимо применять ежедневно в течение нескольких недель прежде, чем проявится стойкий лечебный эффект, который позволит контролировать астму.
Эти лекарства от астмы также уменьшают количество симптомов, наносимых повреждений, увеличивают воздушный поток, делают дыхательные пути более стойкими к раздражителям и снижают число эпизодов астмы. Если они используются на ежедневной основе, то могут уменьшать или вовсе предотвращать симптомы астмы.
Другой тип противовоспалительных лекарств от астмы называется кромолин-натрий.
Этот тип лекарств является стабилизатором тучной клетки, это говорит о том, что оно помогает предотвращать производство химических соединений, вырабатываемых тучными клетками организма.
Одним из таких средств является кромоглициевая кислота (препарат интал), который обычно используется для лечения детей или астмы, вызванной физическими нагрузками.
Модификаторы лейкотриенов используются для лечения аллергической бронхиальной астмы, к ним относятся следующие препараты:
Лейкотриены – это химические соединения, которые производит наш организм, они являются причиной сужения воздушных путей и излишней выработки слизи при приступе астмы. Работа модификаторов лейкотриенов заключается в ограничении этих реакций, улучшении притока кислорода и уменьшении других симптомов бронхиальной астмы.
Они принимаются в виде таблеток или в качестве пероральных гранул, смешанных с едой, один или два раза в день, снижая потребность в других лекарствах от астмы. Наиболее распространенными побочными эффектами являются головная боль и тошнота.
Модификаторы лейкотриенов могут взаимодействовать с другими лечебными препаратами, такими как кумадин и теофиллин.
Уведомьте доктора какие лекарственные препараты вы принимаете.
Лекарственный препарат ксолар является антителом, которое блокирует иммуноглобулин Е (IgE), при этом аллергены становятся неспособными вызывать приступ астмы. Ксолар применяется в виде инъекции. Для того чтобы получить терапию антителами, у человека должен быть повышен иммуноглобулин Е и у него должна быть аллергия. Аллергия должна быть подтверждена анализом крови и кожной пробой.
Большинство препаратов от астмы применяются, используя специально устройство – аэрозольный ингалятор – автоматический дозатор в виде маленького пузырька с аэрозолем в пластиковом контейнере, который при нажатии кнопки сверху подает лекарство.
Некоторые препараты выпускают в виде порошка, который вдыхается через рот из устройства под названием порошковый ингалятор. Также существуют препараты в виде таблеток, жидкостей и уколов.
- Снимите колпачок и встряхните ингалятор.
- Глубоко вдохните и полностью выдохните.
- Разместите ингалятор во рту и сомкните губы вокруг него.
- Как только начнете вдох нажмите на ингалятор, таким образом подадите лекарство в легкие. Задержите дыхание досчитав до 10. Теперь медленно выдохните.
- Добавьте в ингалятор необходимое количество лекарственного препарата, следуя инструкциям, которые идут с устройством.
- Выдохните, держа ингалятор дальше ото рта, поднимите подбородок выше.
Задержите дыхание и досчитайте до 10.
Для того чтобы контролировать астму вам необходимо следить за тем как хорошо работают ваши легкие. Симптомы астмы можно проверить с использованием специального устройства – пикфлоуметра, оно измеряет скорость воздуха, который выходит из легких при сильном выдохе. Полученное значение называется максимальной скоростью выдоха (МСВ) и вычисляется в литрах в минуту.
МСВ может сигнализировать вам об изменениях в дыхательных путях, которые могут быть знаком ухудшающейся астмы прежде, чем у вас появятся симптомы. При измерениях, беря во внимание ежедневные пиковые значения, вы можете более точно рассчитывать дозировки препаратов для того, чтобы держать астму под контролем. Также этими данными может воспользоваться ваш врач при составлении плана лечения.
Лекарства от астмы не существует, но вы можете ее лечить и держать под контролем. В большинстве случаев люди с астмой могут жить, не испытывая никаких симптомов, следуя своему плану лечения.
Какие препараты принимать при аллергии? Организм каждого человека уникален, но любой из нас может быть подвержен аллергии. Неприятные симптомы могут проявляться по-разному. Кто-то не переносит определенные пищевые продукты.
Другой человек не может находиться в одном помещении с животными. Существует аллергия на запахи или тополиный пух. Есть люди, которые начинают задыхаться от пыли. Одной из самых опасных и коварных считается аллергия на медикаменты.
В каждом отдельном случае врач назначает необходимое средство для лечения недуга.
Аллергию вызывают различные аллергены. Их можно разделить на следующие основные категории:
- Бытовые и эпидермальные. Сюда относятся плесневые грибки и пыль. В эту группу также входят пух и перья от птиц, корма для аквариумных рыбок и шерсть домашних животных.
- Поллены. Их источником является пыльца деревьев и растений.
- Пищевые. Практически любой продукт может выступать в роли аллергена. Наиболее часто аллергические реакции появляются при потреблении в пищу шоколада, яиц, рыбы, какао, молока, икры, меда. У некоторых людей есть непереносимость к цитрусовым, консервантам, консервам, овощам или фруктам красного цвета.
- Лекарственные. Сюда относятся различные медикаменты, которые используются при лечении различных заболеваний.
- Вирусные или бактериальные. У человека наблюдается повышенная чувствительность к бактериальным или вирусным аллергенам.
- Препараты крови. При переливании крови у пациента может начаться аллергическая реакция на вводимый препарат.
- Сыворотки и вакцины. Прежде чем проводить вакцинацию, рекомендуется сделать пробу.
Когда аллергия начинается внезапно, человек может не знать причины резкого ухудшения самочувствия. Это опасно, так как желательно устранить аллерген, иначе спасать больного могут от совсем других патологий, которыми он не страдает, но у которых сходные с аллергией симптомы.
Вывести пациента из состояния асфиксии, когда больной задыхается, могут только профессиональные специалисты. В этом случае нельзя заниматься самолечением. Выбирать самостоятельно лекарство не рекомендуется. Если внезапно началась аллергия, то откажитесь от приема медикаментов, не ешьте продукты, которые могли спровоцировать аллергическую реакцию.
Если лекарство вводилось парентерально и оно вызвало анафилактический шок, то наложите жгут выше места инъекции. Так можно приостановить всасывание в кровь аллергена, снять спазм в бронхах или предотвратить возможные осложнения в сердечно-сосудистой системе или ЖКТ. Вызовите скорую помощь. Профессиональные специалисты смогут помочь пациенту и спасут ему жизнь.

Аллергическая астма – наиболее распространённая форма астмы, которая встречается практически у 85% детского населения и у половины взрослого, которые в данное время проживают на территории страны. Субстанции, которые проникают в организм человека во время вдоха, и провоцирующие прогрессирование аллергии, именуют аллергенами. В медицине аллергическую астму называют ещё атопической.
Основная причина прогрессирования болезни – гиперчувствительность немедленного типа. Для неё характерно стремительное развитие недуга, как только неблагоприятный аллерген проник в организм человека. Обычно весь этот процесс занимает всего несколько минут.
Также существенную роль в развитии этого вида астмы играет генетическая предрасположенность. По медицинской статистике, в 40% случаев у родственников аллергиков имеются такие же недуги.
Основные факторы, способствующие прогрессированию атопической астмы:
- недуги инфекционной природы, поражающие верхние дыхательные пути человека;
- пассивное или же активное курение;
- непосредственный контакт индивидуума с аллергенами;
- приём некоторых препаратов на протяжении длительного промежутка времени.
При атопической астме проявление симптомов происходит из-за того, что человек некоторое время контактировал с аллергенами, которые проникали в организм во время акта дыхания. Такие специфические вещества можно условно разделить на 4 группы:
- бытовые. Сюда относят перья из подушек, пыль и прочее;
- эпидермальные. В данную группу входит перхоть, перья птиц, шерсть;
- пыльцевые;
- грибковые.
Причины прогрессирования приступа аллергической (атопической) астмы:
- пыль;
- дым от фейерверков, благовоний или табака;
- ароматизированные вещества, входящие в состав духов, освежителей и прочее;
- испарения.
Человек, болеющий аллергической (атопической) астмой, гиперчувствителен к определённым специфическим аллергенам. Если эти вещества проникают в дыхательные пути, то сразу же вызывают реакцию со стороны иммунитета.
Организм «отвечает» на аллерген бронхоспазмом – мышечные структуры, расположенные возле дыхательных путей, резко сокращаются. Развивается воспаление, а также образуется большое количество слизи в бронхах.
Далее проявляются специфические симптомы аллергической астмы:
- дыхание, сопровождающееся свистом;
- кашель;
- боль в груди.
Указанные выше симптомы чаще всего возникают при воздействии на организм следующих аллергенов:
- споры плесени;
- пыльца растений;
- экскременты полевых клещей;
- шерсть;
- частицы слюны.
Симптомы аллергической астмы
Атопическая астма имеет 4 степени тяжести:
- интермиттирующая. Симптомы прогрессирования патологии проявляются не чаще, чем раз в 7 дней. Приступы ночью развиваются 2 раза в месяц;
- персистирующая. Симптомы недуга проявляются больше одного раза в 7 дней. Повседневная активность человека, а также его сон из-за этого нарушаются;
- средняя степень. Для неё характерным является ежедневное проявление симптомов. Физическая активность днём и полноценный сон нарушается. На данном этапе показано использовать сальбутамол, чтобы не допустить перехода недуга на следующую стадию;
- тяжёлая степень. Симптомы наблюдаются постоянно. Удушье развивается по 4 раза на день. Приступы также часто возникают и ночью. Двигаться в это время человек нормально не может.
Наиболее опасным является прогрессирование астматического статуса. Приступы учащаются, становясь более длительными. Традиционное лечение является малоэффективным. Из-за того, что нет возможности совершить полноценный вдох, пациент может даже потерять сознание. Если в экстренном порядке не оказать ему неотложную помощь, то возможен летальный исход.
Если у человека проявились признаки этого недуга, то ему следует незамедлительно обратиться в мед. учреждение. Таких людей курирует врач аллерголог-иммунолог и пульмонолог.
Важно как можно быстрее выявить аллергены, которые провоцируют развитие приступа астмы. С этой целью пациенту назначают тесты на определение чувствительности к аллергенам.
После выявления агрессивного агента, назначается лечение.
Лечение аллергической астмы включает в себя ряд мероприятий, которые необходимо пересматривать раз в 3 месяца. Дозировка препаратов, длительность приёма определяется строго лечащим врачом. Бесконтрольно принимать препараты запрещено, так как можно только усугубить состояние.
В случае обнаружения астмы проводиться СИТ-терапия. Основная её цель – создать невосприимчивость к специфическим аллергенам, провоцирующим прогрессирование воспаления и рецидива патологии.
Эту терапию чаще всего проводят в осенне-зимний период, а также в том случае, если у человека не наблюдается обострения. Суть терапии в том, что на протяжении некоторого времени в организм пациента вводят аллерген. Его доза будет увеличиваться. Как результат – выработается толерантность.
Стоит отметить и тот факт, что чем раньше будет проведена СИТ-терапия, тем более благоприятным будет прогноз.
- полностью исключить контакт пациента с аллергеном;
- укрепить иммунную систему;
- спровоцировать выработку антител-протекторов.
Медикаментозная терапия включает в себя:
- ингаляционные лекарства без лечебного эффекта;
- ингаляционные препараты с лечебным и антивоспалительным эффектом;
- комбинированные средства;
- антигистаминные;
- ингаляционные бронходилататоры;
- ингаляционные глюкокортикостероидные лекарства.
Для того чтобы не допустить развития недуга, следует придерживаться некоторых простых рекомендаций:
- сменить синтетическое белье на натуральное;
- ежедневно проводить влажную уборку в доме;
- не заводить домашних питомцев;
- оконные проёмы лучше перекрыть рамкой с сеткой или марлей, чтобы задержать пыль;
- рациональное питание. Из рациона необходимо полностью исключить фастфуд, полуфабрикаты. Пища должна быть натуральной и содержать необходимое количество витаминов и минералов.
Заболевания со схожими симптомами:
Пневмония (совпадающих симптомов: 4 из 10)
Пневмония – это инфекционное воспаление легких, поражающее альвеолы или другие легочные ткани. Пневмония может возникать от различных возбудителей – бактерий, вирусов, грибков.
Поэтому существует большое количество видов пневмонии, каждый из которых имеет свои симптомы и особенности протекания. В легких здорового человека всегда присутствует определенное количество тех или иных бактерий. И в большинстве случаев иммунная система прекрасно с ними борется.
Но когда организм ослаблен и не может с ними справиться, происходит активное развитие пневмонии.
…Воспаление легких (совпадающих симптомов: 4 из 10)
Воспаление лёгких (официально – пневмония) – это воспалительный процесс в одном или обоих дыхательных органах, который обычно имеет инфекционную природу и вызывается различными вирусами, бактериями и грибками.
В древние времена эта болезнь считалась одной из самых опасных, и, хотя современные средства лечения позволяют быстро и без последствий избавиться от инфекции, недуг не потерял своей актуальности.
По официальным данным, в нашей стране ежегодно около миллиона людей страдают воспалением лёгких в той или иной форме.
…Аскаридоз (совпадающих симптомов: 4 из 10)
Многие люди сейчас даже не имеют понятия о том, что такое аскаридоз. Данный недуг является очень опасным, так как поражает одновременно и взрослых людей и маленьких детей.
Аскаридоз – распространённое нематодное глистное заболевание, которое вызывается человеческой аскаридой. Личинки её могут свободно мигрировать по всему организму, поражая органы и системы.
Развитие же их происходит в кишечнике.
…Асцит (совпадающих симптомов: 4 из 10)
Асцит брюшной полости (известный под названием водянка живота) – патология, которая является осложнением других болезней.
Асцит брюшной полости характеризуется образованием и последующим накоплением жидкости внутри живота, что ухудшает функционирование органов в полости брюшины. Код по международной классификации болезней МКБ-10: R18.
Такое заболевание требует немедленного вмешательства специалистов, выполняющих парацентез на высоком уровне и прописывающих специальную диету. Часто для лечения заболевания применяется лапароцентез.
…Гиперплазия щитовидной железы (совпадающих симптомов: 4 из 10)
Гиперплазия щитовидной железы – это доброкачественное образование, которое является следствием разрастания ткани железы. На начальной стадии развития такая патология не наносит существенного вреда здоровью.
Однако, если не начать лечение своевременно, опухоль может переродиться в злокачественную, что влечёт за собой прямое нарушение работы щитовидной железы.
Как показывает статистика, на сегодня заболевание диагностируется у 740 миллионов населения планеты.
источник




 большая продолжительность лечебного эффекта, которая может достигать суток;
большая продолжительность лечебного эффекта, которая может достигать суток; корень солодки;
корень солодки;