Антигистаминные лекарства – медикаментозные препараты, которые помогают уменьшить негативное воздействие аллергенов на организм. Вот уже более пятидесяти лет антигистаминные препараты входят в состав терапевтического курса, назначаемого больным бронхиальной астмой. Эти лекарства назначают как для купирования обострившихся симптомов, так и в качестве профилактики.

Гистамин осложняет воспалительные процессы, которые образуются в бронхах, он провоцирует симптомы, связанные с бронхиальной патологией, и удушье. Антигистамины купируют гистаминовые рецепторы, благодаря чему происходит снижение бронхоспазма и отека, при этом значительно сокращается гиперреакция бронхов на гистамин.
Антигистаминные лекарства не лечат бронхиальную астму, они лишь помогают справиться с обострением и облегчают состояние больного.
Антигистаминные препараты в зависимости от наличия/отсутствия побочных эффектов делятся на три основных типа:
- Первого поколения: Тавегил, Супрастин, Димедрол, Пипольфен, Диазолин.
- Второго поколения: Семпрекс, Кларитин, Цетрин, Зиртек.
- Третьего поколения: Телфаст, Сепракор.
Каждый вид лекарств имеет свои и плюсы и минусы. Курс лечения должен назначаться исключительно лечащим врачом.
Объединяет эти средства то, что они обладают седативным ярко выраженным эффектом. Срок их воздействия длится около пяти часов. Они хорошо помогают при наличии аллергических реакций, но имеют недостатки. Все антигистаминные лекарства, относящиеся к первому поколению, имеют множество побочных эффектов.

- повышенная сонливость;
- сухость во рту;
- быстрый, но кратковременный эффект;
- снижение тонуса мышц;
- привыкание после двух недель приема.
Во многих странах данные лекарства уже не применяют. В России лекарственные препараты данной категории еще используются и являются довольно популярным средством в борьбе с аллергией. Но для снятия обострения бронхиальной астмы их прием нежелателен. Сухость слизистых, которая происходит в результате приема этих лекарств, осложняет течение недуга и препятствует отхождению мокроты.
Противоаллергические препараты второго поколения не относятся к седативным средствам. Они обладают гораздо меньшим объемом побочных явлений. При приеме этих медикаментов не возникает сонливости, не снижается мозговая активность. Такие медикаменты обладают целым рядом преимуществ:
-
большая продолжительность лечебного эффекта, которая может достигать суток;
- принимать их можно в течение долгого времени, не опасаясь развития зависимости;
- не вызывают иссушивания слизистых оболочек;
- подходят для профилактического применения;
- после окончания курса лечения эффект сохраняется еще на протяжении одной недели.
При всем многообразии положительных факторов, у таких противоаллергических лекарств есть побочные эффекты.
Антигистаминные средства этого типа могут влиять на сердечные каналы и оказывать кардиотоксическое действие, которое будет только усиливаться при одновременном приеме противогрибковых препаратов, употреблении антидепрессантов, а также, в случаях, когда у больного астмой еще имеются и другие заболевания, связанные с функцией печени.
Кроме того, некоторые антиаллергические средства второго поколения могут спровоцировать желудочковую аритмию.
При бронхиальной астме используют:
- Астемисан. Лекарство эффективно при любых видах аллергических реакций. Его действие начинается спустя три часа после приема. При длительном приеме терапевтический эффект наблюдается на протяжении суток, а после отмены лекарства сохраняется еще на протяжении 5 – 6 дней. При заболеваниях сердца потребуется консультация кардиолога.
- Гисманал. Высокоэффективное антигистаминное средство, которое подойдет даже детям младшего возраста.
Гисталонг. Препарат не оказывает седативного действия, но может стать причиной аритмии, бессонницы, вызвать нервные расстройства, выражающиеся в перепадах настроения.
Абсолютно все противоаллергические средства третьего поколения практически не обладают седативным действием, сведены к минимуму побочные эффекты.
Лекарственным препаратом нового поколения, которое назначают для лечения бронхиальной астмы, является Телфаст. Это средство не вызывает сонливости и расстройства внимания, к тому же, не оказывает отрицательного влияния на работу сердца. Действие лекарства начинается через час после приема и продолжается сутки.
Стоит отметить, что для лечения бронхиальной астмы важно комплексное лечение. Это значит, что проблема не решится одним лишь приемом антигистаминных препаратов. Потребуется план лечения, в который будут входить лекарства разного спектра действия. Курс терапии прописывает лечащий врач на основании диагностических показаний.
При назначении антигистаминных средств нужно учитывать индивидуальные особенности пациента: возраст, состояние и т.д.
Так, для малышей антигистаминные препараты при бронхиальной астме применяют в виде сиропов и суспензий. Детям для блокирования гистамина обычно назначают Клемастин, Лоратадин, Астемизол.
Хорошим эффектом обладает Цетиризин, он способствует расширению бронхов и прекращению удушья. Препарат блокирует гистамин и снижает симптомы болезни. Это новейшее средство от аллергии подходит для детей старше двух лет.
Беременным женщинам на начальных сроках беременности применять антигистаминные препараты крайне нежелательно. Во втором триместре допускается прием лекарств по особым показаниям лечащего врача. В этом случае, обычно назначают
К таким методам прибегают крайне редко, по причине того, что ни одно противоаллергическое средство не является абсолютно безопасным.
Для лечения приступов удушья при бронхиальной астме могут подойти природные антигистамины. Некоторые лекарственные травы, благодаря своему составу, обладают противоаллергическим эффектом и могут значительно снизить его секрецию.
Например, в состав зеленого чая входят кверцетин и катехин – эти соединения обладают анигистаминным действием. Снижают активность гистамина такие травы, как:
- крапива;
-
корень солодки;
- ромашка;
- белокопытник.
Снизить симптомы аллергии могут также:
Антигистаминные препараты второго и третьего поколения входят в базисную терапию бронхиальной астмы и применяются в профилактических целях.
источник
Препараты при бронхиальной астме — обзор основных групп медикаментов для эффективного лечения болезни
Среди хронических заболеваний дыхательной системы часто диагностируется бронхиальная астма. Она значительно ухудшает качество жизни больного, а при отсутствии адекватного лечения может привести к осложнениям и даже летальному исходу. Особенность астмы в том, что ее нельзя вылечить полностью. Больной на протяжении всей жизни должен использовать определенные группы препаратов, которые назначает врач. Лекарства помогают приостановить болезнь и обеспечить человеку возможность вести свою обычную жизнь.
Современные препараты для лечения бронхиальной астмы имеют разные механизмы действия и непосредственные показания к применению. Поскольку заболевание полностью неизлечимо, пациенту приходится постоянно соблюдать правильный образ жизни и рекомендации врача. Только так удается снизить количество приступов астмы. Главное направление лечения болезни – прекращение контакта с аллергеном. Дополнительно лечение должно решать следующие задачи:
- снижение симптоматики астмы;
- предотвращение приступов при обострении заболевания;
- нормализация дыхательной функции;
- прием минимального количества лекарств без ущерба для здоровья пациента.
Правильный образ жизни предполагает отказ от курения и снижение массы тела. Для устранения аллергического фактора пациенту могут порекомендовать сменить место работы или климатическую зону, увлажнять воздух в спальном помещении и пр. Больной должен постоянно следить за своим самочувствием, делать дыхательную гимнастику. Лечащий врач объясняет пациенту правила пользования ингалятором.
Не обойтись при лечении бронхиальной астмы и без медикаментов. Врач выбирает лекарства в зависимости от тяжести течения болезни. Все используемые препараты делятся на 2 основные группы:
- Базисные. Сюда относятся антигистаминные средства, ингаляторы, бронхолитики, кортикостероиды, антилейкотриены. В редких случаях применяются кромоны и теофиллины.
- Средства для экстренной помощи. Эти лекарства нужны для купирования приступов астмы. Их эффект проявляется сразу после использования. За счет бронхорасширяющего действия такие препараты облегчают самочувствие больного. С этой целью применяют Сальбутамол, Атровент, Беродуал, Беротек. Бронхорасширяющие средства являются частью не только базисной, но и экстренной терапии.
Схема базисной терапии и определенные лекарства назначаются с учетом тяжести протекания бронхиальной астмы. Всего этих степеней выделяется четыре:
- Первая. Не требует базисной терапии. Эпизодические приступы купируются при помощи бронхорасширителей – Сальбутамола, Фенотерола. Дополнительно используют стабилизаторы мембранных клеток.
- Вторая. Эта степень тяжести бронхиальной астмы лечится посредством ингаляционных гормонов. Если они не приносят результата, то назначаются теофиллины и кромоны. Лечение обязательно включает один базисный препарат, который принимают постоянно. Им может выступать антилейкотриен или ингаляционный глюкокортикостероид.
- Третья. На этой стадии болезни применяют комбинацию гормональных и бронхорасширяющих лекарств. Используют уже 2 базисных медикамента и Β-адреномиметики для купирования приступов.
- Четвертая. Эта самая тяжелая стадия астмы, при которой назначают теофиллин в сочетании с глюкокортикостероидами и бронхорасширяющими средствами. Препараты используются в таблетированной и ингаляционной формах. Аптечка астматика составляет уже 3 базисных лекарства, например, антилейкотриен, ингаляционный глюкокортикостероид и бета-адреномиметики пролонгированного действия.
В целом, все лекарства при астме делятся на те, что используются регулярно, и применяемые для снятия острых приступов заболевания. К последним относятся:
- Симпатомиметики. Сюда относятся Сальбутамол, Тербуталин, Левалбутерол, Пирбутерол. Эти лекарства показаны для оказания неотложной помощи при удушье.
- Блокаторы М-холинорецепторов (холинолитики). Блокируют выработку особых ферментов, способствуют расслаблению бронхиальных мышц. Таким свойством обладают Теофиллин, Атровент, Аминофиллин.
Самым эффективным методом лечения астмы являются ингаляторы. Они снимают острые приступы за счет того, что лекарственное вещество мгновенно попадает в дыхательную систему. Примеры ингаляторов:
Базисные препараты при бронхиальной астме представлены более широким спектром лекарственных групп. Все они необходимы для облегчения симптоматики заболевания. С этой целью применяют:
- бронхолитики;
- гормональные и негормональные средства;
- кромоны;
- антилейкотриены;
- антихолинергетики;
- бета-адреномиметики;
- отхаркивающие препараты (муколитики);
- стабилизаторы мембран тучных клеток;
- противоаллергические лекарства;
- антибактериальные препараты.
Данная группа препаратов по их основному действию еще называется бронхорасширителями. Их используют как в ингаляционной, так и в таблетированной форме. Основной эффект всех бронхолитиков – расширение просвета бронхов, за счет чего снимается приступ удушья. Бронхорасширители делятся на 3 основные группы:
- бета-адреномиметики (Сальбутамол, Фенотерол) – стимулируют рецепторы медиаторов адреналина и норадреналина, вводятся ингаляционно;
- холинолитики (блокаторы М-холинорецепторов) – не дают медиатору ацетилхолина взаимодействовать с его рецепторами;
- ксантины (препараты теофиллина) – угнетают фосфодиэстеразу, уменьшая сократительную способность гладкой мускулатуры.
Бронхорасширяющие препараты при астме нельзя применять слишком часто, поскольку чувствительность дыхательной системы к ним уменьшается. В результате препарат может не подействовать, что повышает риск смерти от удушья. Примеры бронхорасширяющих лекарств:
- Сальбутамол. Суточная доза таблеток составляет 0,3–0,6 мг, разделенные на 3–4 приема. Этот препарат при бронхиальной астме используют в виде спрея: вводят по 0,1–0,2 мг взрослым и 0,1 мг – детям. Противопоказания: ишемическая болезнь сердца, тахикардия, миокардит, тиреотоксикоз, глаукома, эпилептические припадки, беременность, сахарный диабет. При соблюдении дозировки побочные эффекты не развиваются. Цена: аэрозоль – 100 рублей, таблетки – 120 р.
- Спирива (ипратропия бромида). Суточная доза – 5 мкг (2 ингаляции). Противопоказано лекарство в возрасте до 18 лет, во время первого триместра беременности. Из побочных эффектов возможны крапивница, сыпь, сухость во рту, дисфагия, дисфония, зуд, кашель, кашель, головокружение, бронхоспазм, раздражение глотки. Цена 30 капсул 18 мкг – 2500 р.
- Теофиллин. Начальная суточная дозировка – 400 мг. При хорошей переносимости ее увеличивают на 25 %. К противопоказаниям медикамента относят эпилепсию, тяжелые тахиаритмии, геморрагический инсульт, кровотечения ЖКТ, гастрит, кровоизлияние в сетчатку глаза, возраст менее 12 лет. Побочные действия многочисленны, поэтому их стоит уточнить в подробной инструкции к Теофиллину. Цена 50 таблеток 100 мг – 70 р.
Это противовоспалительные препараты для лечения астмы. Их действие – влияние на тучные клетки, специализированные клетки иммунной системы человека. Они принимают участие в развитии аллергической реакции, что и лежит в основе бронхиальной астмы. Стабилизаторы мембран тучных клеток препятствуют входу в них кальция. Это происходит за счет блокирования открытия кальциевых каналов. Такой эффект на организм производят следующие препараты:
- Недокромил. Применяется с 2-летнего возраста. Начальная дозировка – 2 ингаляции 2–4 раза в день. Для профилактики – та же доза, но дважды за сутки. Дополнительно допускается проводить 2 ингаляции перед контактом с аллергеном. Максимальная доза – 16 мг (8 ингаляций). Противопоказания: первый триместр беременности, возраст менее 2 лет. Из побочных реакций возможны кашель, тошнота, рвота, диспепсия, боль в животе, бронхоспазм, неприятный вкус. Цена – 1300 р.
- Кромоглициевая кислота. Вдыхание содержимого капсулы (порошка для ингаляций) при помощи спинхалера – 1 капсула (20 мг) 4 раза в день: утром, на ночь, 2 раза днем через 3–6 часов. Раствор для ингаляций – 20 мг 4 раза за сутки. Возможные побочные действия: головокружение, головная боль, сухость во рту, кашель, охриплость. Противопоказания: лактация, беременность, возраст до 2 лет. Стоимость 20 мг – 398 р.
Данная группа препаратов при бронхиальной астме основана на гормональных веществах. Они оказывают сильное противовоспалительное действие, снимая аллергическую отечность слизистой бронхов. Глюкокортикостероиды представлены ингаляционными препаратами (Будесонид, Беклометазон, Флутиказон) и таблетками (Дексаметазон, Преднизолон). Хорошими отзывами пользуются такие средства:
- Беклометазон. Дозировка для взрослых – 100 мкг 3–4 раза за сутки, для детей – 50–100 мкг дважды на протяжении дня (для формы выпуска, где 1 доза содержит 50–100 мкг беклометазона). При интраназальном применении – в каждый носовой ход по 50 мкг 2–4 раза ежесуточно. Противопоказан Беклометазон в возрасте до 6 лет, при остром бронхоспазме, неастматическом бронхите. Среди негативных реакций могут отмечаться кашель, чихание, першение в горле, охриплость, аллергия. Стоимость флакона 200 мкг – 300–400 р.
- Преднизолон. Поскольку этот препарат гормональный, он имеет множество противопоказаний и побочных действий. Их стоит уточнить в подробной инструкции к Преднизолону перед началом лечения.
источник
Приступ бронхиальной астмы, который сопровождается удушьем, провоцируется влиянием на организм
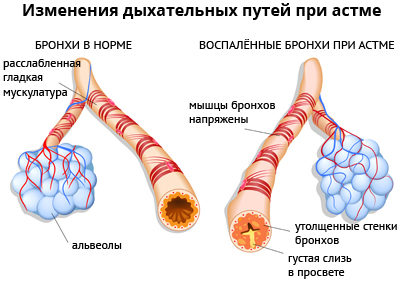
отдельных внутренних и внешних факторов – аллергенов, химических средств или чрезмерной физической активностью. Во время приступа дыхательный тракт воспаляется и сужается, что влечет за собой трудности во время вдоха/выдоха и, как следствие, удушье. Основная симптоматика воспаления дыхательного тракта – это кашель, сдавленное ощущение в грудной клетке, а также хрипящий выдох.
Наиболее современным и популярным превентивным методом, который способен предотвратить бронхиальный приступ, является прием антигистаминных препаратов. Ведь гистамин однозначно является основным медиатором в онтогенезе аллергического воспалительного процесса.
Краткое содержание статьи
Запускается бронхиальная астма путем разложения мастоцитов (тучных клеток), из которых выбрасывается колоссальный объем гистамина, провоцирующего возникновение всех симптомов бронхиальной патологии. Однако основные противовоспалительные и противоаллергенные препараты не могут в достаточной степени защитить все тучные клетки от порчи и разрушений. В свою очередь, гистамин, который высвободился, лишь усугубляет процесс воспаления в бронхиальном древе. Ликвидировать это проявление могут только дополнительно назначенные врачом антигистаминные препараты.
Механизм влияния этих лекарств базируется на конкурентном связывании гистаминовых рецепторов, которые находятся в гладкой мускулатуре бронхов, а также сосудов микроциркуляторного русла. Такое воздействие дает очень быстрый результат: воспалительная отечность слизистой оболочки бронхов спадает, а сам спазм ликвидируется.
Хотя и существует 2 базовые разновидности гистаминовых рецепторов, в механизме запуска бронхиальной астмы задействован лишь один тип – Н1-гистамновые рецепторы. Соответственно все антигистаминные препараты, которые используются при лечении бронхиальной астмы, купируют Н1-рецепторы. Благодаря блокировке Н1-гистаминовых рецепторов бронхоспазм снижается, уменьшается отечность, увеличивается проницаемость капилляров, а гиперреакция бронхов на гистамин подавляется.
ВАЖНО! Антигистаминные препараты не являются средствами для лечения заболевания. Однако помогают остановить прогрессирующий недуг. В случаях с поливалентной аллергией, применяются в качестве базисного врачевания при атопической бронхиальной астме.
Терапия астмы с применением антигистаминных медикаментов подразумевает использование средств 1-го и 2-го поколения.
Препараты 1 поколения считаются классическими средствами. К ним относят:
- Димедрол. Курс использования 10-14 дней. Применяется перорально или внутримышечно. В первом случае назначают 0,05 г 2-3 раза в сутки, во втором – 1-2 раза по 1 мл однопроцентного раствора.
- Фенкарол. Курс приема 10-20 дней. Принимают перорально 3-4 раза в сутки по одной таблетке после приема пищи. Этот препарат, кроме прямого купирования Н1-гистаминовых рецепторов, снижает объем гистамина в тканях.
- Пипольфен. Выпускается в виде таблеток и инъекций. Принимается перорально по одной таблетке после приема пищи 2-3 раза в сутки. Внутримышечно вводят 1-2 мл 2,5% раствора.
- Диазолин. Выпускается в таблетированном виде. Принимается перорально по 1 таблетке 3 раза в сутки.
- Супрастин. Выпускается в виде таблеток и инъекций. Таблетки врачи назначают принимать во время еды 3 раза в сутки. Внутримышечно вводится 2% раствор в объеме 1-2 мл.
- Тавегил. Выпускается в виде таблеток и инъекций. Назначаются по одной таблетке 2 раза в сутки (утром/вечером). √ Читать про бесплатные лекарства при БА
ВАЖНО! Некоторые из выше приведенных лекарств обладают седативным эффектом, поэтому должны использоваться с осторожностью.
- уменьшают концентрацию внимания;
- оказывают холинолитические эффекты (возможны запоры и задержка мочеиспускания, тахикардия, сухость слизистых оболочек);
- при длительном использовании вызывают привыкание.
Кроме того, лекарства этого поколения делают мокроту более вязкой, что плохо сказывается на проходимости бронхов.
Более прогрессивными средствами с большим количеством достоинств являются препараты 2-го поколения. К ним относятся: 
- Терфенадин. Назначается врачами по 0,06 г и 0,12 г 2 или один раз в стуки соответственно.
- Астемизол. Назначается прием по 10 мг не чаще одного раза в сутки.
- Лоратадин. Выпускает в виде таблеток и сиропа. Используется перорально по 1 таблетке 1 раз в сутки.
- Акривастин. Выпускается в виде капсул. Врачи назначают принимать по 1 капсуле не более 3-х раз в сутки.
- Цетиризин. Выпускается в виде таблеток. Врачи назначают принимать по 10 мг во время ужина.
ВАЖНО! Побочными действиями Терфенадина и Астемизола является нарушение ритма работы сердца, поэтому эти средства не используются, если у пациента есть сопутствующие недуги сердечно-сосудистой системы.
Лекарственные средства 2-го поколения не имеют недостатков средств 1 поколения, а также отлично всасываются и быстро дают результат применения.
Всем известно, что дети в большей степени доверяют лекарствам в жидкой форме. Соответственно фармацевтические компании не сделали исключения для антигистаминных медикаментов и выпускают их в виде сиропов или суспензий. В аптеках можно найти Клемастин и Лоратадин в виде сиропа, а также Астемизол и Терфенадин в виде суспензий. Отличным спросом также пользуются капли Цетиризина, которые можно при приеме дополнительно разводить с питьевой водой.
Лоратадин – самое распространенное антигистаминное средство для детей. Клиническая практика показала, что Лоратадин значительно снижает вероятность удушья и приступа у детей, который связан с физической нагрузкой. Лоратадин является незаменимым в борьбе с сезонными аллергиями. Он помогает не только избежать удушья, но и облегчает насморк, чихание и другие симптомы болезни.
Цетиризин – антигистаминное лекарство без седативного эффекта, которое устраняет сужение бронхов, расслабляет мускулатуру и улучшает процесс дыхания. Этот препарат отлично взаимодействует с различными лекарственными средствами, блокирует высвобождение гистамина и справляется с проявлением симптоматики заболевания.
Необходимо помнить, что когда протекание болезни находится под контролем, ни в кое случае нельзя заниматься самолечением. Любые лекарства, как для основной, так и для вспомогательной терапии, должен назначать только квалифицированный специалист-пульмонолог. Особенно если речь идет о лечении ребенка.
источник
Антигистаминные препараты при бронхиальной астме позволяют минимизировать отрицательное влияние раздражителя на организм пациента. Их обязательно включают в лечебный курс. Такие медикаменты позволяют купировать обострившуюся симптоматику. В некоторых случаях они подходят для профилактики. Многое зависит от особенностей конкретного организма.
Во время приступа бронхиальной астмы человек сталкивается с сильной асфиксией и кашлем. Такие процессы начинаются из-за воспаления и дальнейшего сужения дыхательных путей. Антигистаминные препараты улучшают состояние пациента. Это происходит благодаря тому, что блокируется высвобождаемый (вследствие воздействия аллергена) из тучных клеток гистамин.
Из-за гистамина образующиеся в бронхах воспалительные процессы протекают не так активно. Данное вещество провоцирует симптоматику, связанную с БА. Антигистаминные средства локализуют гистаминовые рецепторы. В результате этого уменьшаются отёки и бронхоспазмы. Вместе с тем существенно сокращается чрезмерно высокая реакция бронхов на гистамин.
Внимание! Данные препараты не лечат БА. Они только повышают качество жизни пациента.
Назначаемые при БА противоаллергические средства делятся на следующие виды:
- 1 группа — «Пипольфен», «Диазолин», «Супрастин» и др.
- 2 группа — «Кларитин», «Цетрин» и пр.
- 3 группа — «Сепракор», «Телфаст» и др.
Внимание! При классификации медикаментов учитывается наличие/отсутствие побочных явлений.
Все противоаллергенные лекарства характеризуются сильным седативным действием. Они эффективны на протяжении пяти часов. Такие медикаменты рекомендованы при наличии аллергии. Но важно учесть, что есть некоторые недостатки:
- может возникнуть сильная сухость во рту;
- пациента начинает клонить в сон;
- может снизиться активность мозга;
- тонус мышц значительно сокращается;
- может возникнуть привыкание вследствие приёма в течение 14 дней и более.
В некоторых странах данные препараты не назначают. В России их часто выписывают при борьбе с аллергией.
Внимание! В целях снятия обострения астмы приём медикаментов первого поколения нежелателен. Это связано в том числе с тем, что после употребления начинает плохо отходить мокрота.
Эти противоаллергические препараты не оказывают успокаивающего воздействия. Они имеют следующие важные плюсы.
- Побочных явлений почти нет.
- Эффект длится в течение продолжительного периода времени — до 24 часов.
- По завершении курса результат сохраняется на протяжении недели.
- Не происходит пересушивания слизистой.
- При необходимости эти средства назначаются для профилактики, т.к. они не провоцируют зависимость.
Внимание! Возможно влияние на сердечные каналы и кардиотоксическое воздействие. У астматиков с такими патологиями может серьёзно ухудшиться состояние. Поэтому, чтобы минимизировать подобные риски, нельзя принимать данные средства одновременно с антидепрессантами и противогрибковыми препаратами.
В перечень наиболее популярных препаратов входят следующие.
- «Кларитин»: рекомендован для продолжительного применения как профилактическое средство.
- «Гисманал»: подходит в том числе для маленьких пациентов.
- «Астемисан»: действует при любых аллергиях. Если имеются проблемы с сердцем, необходимо предварительно проконсультироваться с кардиологом.
- «Гисталонг»: эффективен, но может привести к перепадам настроения и к нервным расстройствам.
- «Семпрекс»: действует спустя 15 минут после приёма. Очень мягко воздействует на слизистые желудка. Подходит пациентам старше 12 лет.
- «Зиртек». Отлично переносится маленькими детьми. Положительное воздействие проявляется спустя 20 минут после употребления.
Очень часто при бронхиальной астме прописывают именно такие средства. Это связано с тем, что они имеют минимальное количество побочных эффектов.
Внимание! Есть некоторые противопоказания. Нужна консультация с доктором.
«Телфаст» — один из самых эффективных современных препаратов. Он не приводит к расстройству внимания, не провоцирует приступы сонливости. Подходит в том числе для людей, которые имеют проблемы с сердцем.
Только антигистаминные препараты при экзогенной, эндогенной и смешанной бронхиальной астме не позволяют решить проблему. В любом случае лечение обязательно должно проходить комплексно. План лечения разрабатывается доктором на основе информации, полученной в ходе диагностики. Во внимание обязательно принимаются индивидуальные особенности больного (текущее состояние здоровья, возраст, условия проживания и пр.).
Больным астмой детям в целях блокирования гистамина чаще всего назначают «Астемизол», «Лоратадин» либо «Клемастин». Для улучшения состояния при сезонной аллергии наиболее эффективным является «Лоратадин». Пациентам старше двухлетнего возраста рекомендован «Цетиризин». Он избавляет от асфиксии.
«Супрастин» при инфекционной, аспириновой, аллергической, профессиональной и любой иной бронхиальной астме можно принимать, только если к ухудшению самочувствия привёл аллергический агент и наблюдаются симптомы аллергии (к примеру, конъюнктивит, дерматит).
У маленьких пациентов в возрасте до 5 лет имеется повышенное отхождение мокроты. Специалисты рекомендуют принимать данный препарат в целях сокращения её объёма. Пациентам в возрасте 3-12 лет показана ½ чать таблетки два-три раза в сутки, взрослым — 3-6 таблеток.
Внимание! Во время неаллергического приступа «Супрастин» при астме принимать нельзя. Из-за этого мокрота будет плохо отходить.
- беременность;
- персональная непереносимость определённых компонентов;
- язва двенадцатиперстной кишки или/и желудка.
Чтобы лечение дало положительный эффект, нельзя принимать никакого алкоголя при астме и курить. Обязательно нужно посоветоваться с доктором.
Внимание! В первом триместре беременности нельзя применять антигистамины. Если есть такая необходимость, следует проконсультироваться со специалистами. Обычно подобные медикаменты выписывают на 4-5 месяце.
Некоторым астматикам показаны природные антигистамины. Отдельные лекарственные травы (например, ромашка или крапива) имеют противоаллергическое действие. Рекомендованы зелёный чай, базилик, имбирь. Если есть какие-то опасения, обязательно нужно проконсультироваться с лечащим врачом.
Пожалуйста, поделитесь этим материалом в социальных сетях, чтобы ещё больше людей узнало про антигистаминные средства.
источник
Антигистаминные лекарства: целесообразность назначения при астме.
Антигистаминные лекарства: целесообразность назначения при астме
Антигистаминные лекарства – обширная подгруппа фармакологических средств, использующихся в терапии аллергической, гастроэнтерологической патологии. Классификация препаратов подразумевает их блокирующее воздействие на различные виды рецепторов: рецепторы- H 1 – заболевания аллергического генеза, H 2 – болезни желудка, характеризующиеся повышенной продукцией соляной кислоты. Известные представители первой группы: Димедрол, Кларитин, Супрастин, второй – Фамотидин. Мы рассмотрим особенности назначения антигистаминных лекарств для основного длительного лечения астмы.
Главными свойствами антигистаминных- H 1 лекарств является способность блокировать соответствующие рецепторы, предупреждая, таким образом, распад тучных клеток, сопровождающийся выделением медиатора аллергии – гистамина. Результатом становится устранение спазмов гладкой мускулатуры, снижение сосудистой проницаемости, тканевой инфильтрации, выраженности проявлений аллергии. Дополнительно некоторые лекарственные средства проявляют седативный, противовоспалительный, антихолинергический эффект.
Назначение при астме антигистаминных лекарств
Применение указанных препаратов достаточно эффективно в комплексной терапии у молодых больных, страдающих аллергической формой астмы. Наиболее действенными считаются представители последнего поколения: Эриус (действующий компонент – дезлоратадин), Ксизал (левоцетиризин), имеющие различное фармакологическое воздействие, что позволяет при тяжелых формах использовать комбинированную терапию. Значительным преимуществом современных антигистаминных лекарств является однократное применение за сутки. Биологическая доступность их значительно выше по сравнению с прежними поколениями антигистаминных лекарств, поскольку активное вещество поступает в организм сразу, а не образуется путем метаболических превращений.
Это было характерно для Лоратадина, Цетиризина, которые подвергались метаболизму клетками печени до появления активно действующих компонентов. При этом терапевтическая эффективность назначенной больному дозировки уменьшалась. Данные лекарственные средства успешно используются для базисной терапии астмы аллергического генеза. Причем сонливость они не провоцируют, как например представители первой генерации (Супрастин, Димедрол), которые сейчас преимущественно назначаются лишь для парентерального введения с целью неотложного купирования острого состояния.
Переносимость больными обычно хорошая, побочное действие отмечается редко, однако некоторые исключения встречаются. Мне в своей практике довелось столкнуться с неоднократными случаями нежелательных проявлений у взрослых больных во время лечения Цетрином, проявлявшихся головокружением, выраженной заторможенностью. При снижении в два раза дозировки до 5 мг/сутки эти явления проходили, а лечебный эффект сохранялся. Рекомендованная производителем доза 10 мг/день иногда требует индивидуальной корректировки.
Отдельно остановимся на длительности приема антигистаминных лекарств. Курсовая продолжительность устанавливается доктором, исходя из симптоматики, но не более 3 недель. Затем целесообразно препарат сменить на имеющий другой фармакологический механизм, так как вероятность возникновения привыкания достаточно высока и эффективность будет понижаться.
Антигистаминные средства показаны также при сопутствующих осложнениях, например проявлениях крапивницы , отеке Квинке. Наряду с назначением таблетированных форм показано местное использование гелей Фенистил, Лоратадин. При серьезных аллергических симптомах дополнительно назначают ингаляционные (Бекотид) либо инъекционные глюкокортикоиды (Дексаметазон, Преднизолон).
источник
Как только были изобретены антигистаминные препараты, такие как Супрастин, Димедрол, Диазолин, Тавегил и тому подобные, перед медиками встал вопрос об их применении, в том числе можно ли использовать Супрастин при лечении бронхиальной астмы.
При астме Супрастин может применяться только в том случае, если к основной болезни присоединяются еще и аллергические заболевания, например, аллергический ринит, крапивница, дерматиты и другие.
Бронхиальная астма – это хроническое заболевание, связанное с воспалением дыхательных путей. При астме в верхних дыхательных путях накапливается мокрота, затрудняющая прохождение воздуха и раздражающая дыхательные рецепторы. Воздействие раздражающих факторов в сочетании с воспалением и нарушением проходимости приводит к бронхоспазму и приступу удушья.
Приступ может быть вызван аллергией на какое-либо вещество, стрессом, физическими нагрузками. Пока что разработано только симптоматическое лечение болезни. Людям, страдающим этим недугом, назначают препараты, которые разжижают мокроту, уменьшают воспаление и расширяют просвет бронхов.
В настоящее время самыми распространенными противоаллергическими препаратами являются антигистаминные средства. Они угнетают реакции организма на воздействие гистамина, такие как спазм бронхов, отечность, дилатация кровеносных сосудов.
Основным показанием к назначению антигистаминных средств является нарушение проходимости дыхательных путей в результате действия аллергенов.
Приступ удушья возникает вследствие разрушения тучных клеток, в которых содержится большое количество медиатора аллергических реакций – гистамина, он же имидазолил-2-этиламин.
Имидазолил-2-этиламин, высвободившийся из тучных клеток, усугубляет процесс воспаления в бронхах. И для того, чтобы устранить действие медиатора, врач прописывает антигистаминные средства.
Антигистаминные средства делятся на препараты 1-го и 2-го поколения.
Препараты первого поколения, кроме угнетения гистаминовых рецепторов, воздействуют еще и на холинорецепторы, блокировка которых приводит к нарушениям координации движений, сухости слизистых оболочек, увеличению вязкости мокроты и сонливости. К этим препаратам относятся: Диазолин, Супрастин, Тавегил и другие.
Препараты второго поколения не воздействуют на холинорецепторы и поэтому не вызывают сухости слизистых оболочек. Время их действия больше, чем у препаратов 1-го поколения, менее выражен или отсутствует седативный эффект. К этим препаратам относятся: Эбастин, Астемизол, Ломилан и другие.
Применение антигистаминных препаратов оказывает положительный эффект, так как они блокируют H1-гистаминовые рецепторы. Благодаря этому Супрастин при экзогенной бронхиальной астме помогает астматикам предотвратить приступ при контакте с аллергеном, устраняя отек и увеличивая проницаемость капилляров.
Достоинствами Супрастина можно назвать следующее: невысокая цена (поэтому он доступен всем), быстрый эффект (в течение 15-20 минут), продолжительность действия достигает 6 часов, блокирует рецепторы гистамина и тем самым предупреждает проявления аллергических болезней.
Поэтому лекарство при бронхиальной астме применяют для снятия симптомов аллергии, усугубляющих состояние больного.
Однако действующее вещество лекарства способно спровоцировать побочные эффекты:
- со стороны ЦНС: гиперсомнию, мигрень, перевозбуждение:
- органов ЖКТ: сухость во рту, болезненные ощущения в животе, тошноту, рвоту, изменения стула;
- со стороны сердечно-сосудистой системы: тахикардию, снижение артериального давления, аритмию;
При приеме лекарственного средства может возникать повышенное глазное давление, снижение внимательности, слабость мышц.
При приступе астмы препарат может вызывать нежелательные эффекты, которые негативно скажутся на состоянии больного: повышенная вязкость мокроты, затрудненное отхождение секрета бронхов.
Удушье при бронхиальной астме – основной симптом данной патологии, который можно предотвратить с помощью Супрастина. Оно уменьшает спазмогенное воздействие гистамина на гладкую мускулатуру бронхов, снижает его гипотензивный эффект и влияние на сосудистую проницаемость.
Супрастин выпускается фармакологическими предприятиями в виде таблеток и раствора для внутримышечных инъекций. Каждый человек, который склонен к аллергическим реакциям, в случае приступа всегда должен иметь при себе в теплые времена года (весна, лето, осень) набор, состоящий из шприца, ампулы с Адреналином, Преднизолоном и Супрастином.
Однако во многих ситуациях введение раствора внутримышечно затруднено. И тут выручает фармакологическое средство в виде таблеток.
При астме Супрастин поможет только в случае, если ухудшение состояния вызвано действием аллергена (шерсть животных, орехи, молоко, рыба, злаки и тому подобное).
Он будет бесполезен, если приступ астмы вызван триггерами неаллергенной природы (вирусными и бактериальными инфекциями, стрессами, физическими нагрузками и так далее).
Этиология астмы бывает разная: наследственная предрасположенность, курение, частые простуды и неблагоприятная экология, но симптомы всегда одинаковые, независимо от причины возникновения: одышка, кашель, свистящие хрипы и тяжесть в грудной клетке. К этим причинам можно присоединить еще и аллергены, которые могут спровоцировать обострение заболевания.
При астме Супрастин следует принимать только в том случае, когда ухудшение состояния спровоцировано действием аллергического агента и сопровождается симптомами аллергии (ринит, дерматиты, крапивница, конъюнктивит).
В последнее время появилась информация о том, что антигистаминные средства, которые оказывают также холинолитическое действие, при лечении больных астмой дают положительный эффект, так как обладают бронхолитическими свойствами.
У детей до 5-летнего возраста бронхиальная астма сопровождается повышенной секрецией мокроты, поэтому многие врачи рекомендуют употреблять Супрастин для снижения ее выработки.
Для взрослого человека суточная доза препарата составляет 75-100 мг. По мере необходимости ее можно повышать до 150 мг (5-6 таблеток). Детям в возрасте от 3 до 12 лет можно принимать по ½ таблетки (12,5 мг) 2-3 раза в сутки.
При приступе астмы Супрастин применять не рекомендуют, так как он повышает вязкость мокроты, затрудняет ее отхождение.
От приема препарата доктора советуют воздержаться:
- тем, кто обладает повышенной чувствительностью к действующему веществу лекарства;
- при беременности;
- при язве желудка и двенадцатиперстной кишки;
- если возникает приступ астмы без аллергических проявлений;
- при доброкачественной гиперплазии предстательной железы.
Также с особой осторожностью препарат следует принимать при дисфункции печени и почек, сердечно-сосудистых нарушениях, пациентам пожилого и старческого возраста. Еще не стоит забывать об осторожности представителям профессий, которые требуют высокой концентрации и внимания, например, если работа связана с вождением различных транспортных средств (самолеты, поезда, автомобили), так как препарат вызывает сонливость и тремор.
Если превысить рекомендованные дозы препарата, то вероятен риск развития острой интоксикации. К группе риска по передозировке относятся недоношенные дети, дети первого года жизни, пациенты пожилого и старческого возраста, с хроническими патологиями почек и печени.
Вдобавок при приеме Супрастина нельзя употреблять алкоголь и препараты, усиливающие его действие, так как повышается вероятность интоксикации. Поэтому, чтобы предотвратить появление негативных эффектов, перед приемом препарата необходимо проконсультироваться с лечащим врачом.
Астма — это тяжелая хроническая патология, которой страдает до 10% населения мира. Врачи очень озабочены этой проблемой, так как с каждым годом число людей, у которых выявлено это заболевание, растет.
В настоящее время больные с бронхиальной астмой живут полноценной жизнью, так как для купирования симптомов патологии существует широкий спектр эффективных лекарственных средств.
Но не стоит забывать о мерах профилактики и соблюдении рекомендаций врача при лечении, чтобы предотвратить обострение течения болезни.
источник
Бронхиальная астма представляет собой хроническую патологию, развитие которой могут спровоцировать различные факторы, как внешние, так и внутренние. Люди, которым был диагностирован этот недуг, должны пройти комплексный курс медикаментозной терапии, которая позволит устранить сопровождающую симптоматику. Любое лекарство от бронхиальной астмы должен назначать только узкопрофильный специалист, которым была проведена комплексная диагностика и выявлена причина развития этой патологии.
Каждый специалист при терапии бронхиальной астмы использует различные медикаменты, в частности препараты нового поколения, которые не имеют слишком серьезных побочных эффектов, более эффективны и лучше переносятся больными. Для каждого пациента аллерголог в индивидуальном порядке подбирает схему лечения, которая включает не только таблетки от астмы, но и медикаменты, предназначенные для наружного применения.
Специалисты придерживаются следующих принципов при медикаментозной терапии бронхиальной астмы:
- Максимально быстрое устранение сопровождающей патологическое состояние симптоматики.
- Предупреждение развития приступов.
- Оказание помощи больному при нормализации дыхательных функций.
- Сведение к минимуму количества лекарственных средств, которые необходимо принимать для нормализации состояния.
- Своевременное проведение профилактических мероприятий, направленных на предупреждение рецидивов.
Такая группа медикаментов задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
К базисным медикаментам, которые способны купировать воспалительные процессы, устранить отечность и другие аллергические проявления, относятся:
- Ингаляторы.
- Антигистамины.
- Бронхолитики.
- Кортикостероиды.
- Антилейкотриеновые лекарства.
- Теофиллины, оказывающие продолжительное терапевтическое действие.
- Кромоны.
Такие медикаменты обладают большим количеством побочных эффектов, поэтому задействуются преимущественно при купировании острых астматических приступов. Специалисты прописывают больным в период обострения следующие лекарства:
- «Аммоний», неадсорбируемый, четвертичный.
- «Сульфат атропина».
Астматикам специалисты часто прописывают следующие лекарственные средства, в составе которых присутствуют гормоны:
- «Бекотид», «Ингакорт», «Беротек», «Сальбутамол».
- «Интал», «Альдецин», «Тайлед», «Беклазон».
- «Пульмикорт», «Будесонид».
Такие медикаменты назначаются больным, у которых на фоне бронхиальной астмы развились воспалительные процессы. Присутствующие в них компоненты способны тормозить процесс выработки тучных клеток, которые уменьшают размер бронхов и провоцируют воспаления. Их не задействуют при купировании астматических приступов, а также не применяют при лечении детей, не достигших шестилетнего возраста.
Астматикам прописываются следующие медикаменты из группы кромонов:
- «Интал».
- «Недокромил».
- «Кетопрофен».
- «Кетотифен».
- Кромгликат или Недокромил натрия.
- «Тайлед».
- «Кромгексал».
- «Кромолин».
При проведении комплексной терапии бронхиальной астмы врачи назначают больным негормональные лекарства, например таблетки:
Такие медикаменты применяются при воспалительных процессах, которые сопровождаются спазмами в бронхах. Специалисты прописывают астматикам следующие виды лекарств, в качестве дополнительной терапии (могут применяться при купировании астматических приступов у детей):
- Таблетки «Формотерола».
- Таблетки «Зафирлукаста».
- Таблетки «Сальметерола».
- Таблетки «Монтелукаста».
При проведении комплексной терапии бронхиальной астмы специалисты прописывают больным такие медикаменты крайне редко, так как они имеют много побочных эффектов. Каждое лекарство от астмы из этой группы способно оказать мощнейшее антигистаминное и противовоспалительное действие. Присутствующие в них компоненты тормозят процесс выработки мокроты, максимально снижают чувствительность к аллергенам.
В эту группу лекарств включаются:
- Инъекции и таблетки Метипреда, Дексаметазона, Целестона, Преднизолона.
- Ингаляции Пульмикорта, Беклазона, Будесонида, Альдецина.
Лекарственные средства, которые относятся к этой группе, специалисты применяют, как правило, при купировании астматических приступов, в частности удушья. Они способны снимать воспалительные процессы, а также нейтрализовывать спазмы в бронхах. Пациентам рекомендуется применение (полный список пациент может получить у лечащего врача):
Если у человека наблюдается обострение патологии, то его бронхиальные пути заполняются массами, имеющими густую консистенцию, которые препятствуют нормальным дыхательным процессам. В этом случае врачи назначают медицинские препараты, которые способны быстро и эффективно вывести мокроту:
При проведении лечения бронхиальной астмы зачастую задействуются специальные приборы, предназначенные для проведения ингаляций:
- Ингалятор – приспособление, которое имеет компактные размеры. Его носят с собой практически все астматики, так как с его помощью можно быстро купировать приступ. Перед задействованием ингалятор необходимо перевернуть вверх ногами, чтобы мундштук оказался снизу. Его пациент должен вставить в ротовую полость и после этого нажать на специальный клапан, дозировано подающий лекарственный препарат. Как только медикамент поступает в дыхательную систему больного, у него происходит купирование астматического приступа.
- Спейсер – специальная камера, которую необходимо перед применением надеть на баллон с лекарственным аэрозолем. Пациент должен изначально впрыснуть медикамент в спейсер, после чего сделать глубокий вдох. При необходимости больной может надеть на камеру маску, через которую будет вдыхать медикамент.
В настоящее время купирование астматических приступов посредством ингаляций считается наиболее эффективной методикой терапии. Это связано с тем, что сразу после вдоха все лечебные компоненты проникают непосредственно в дыхательную систему, благодаря чему оказывается лучший и более быстрый терапевтический эффект. Для астматиков крайне важна именно скорость оказания первой помощи, так как при ее отсутствии для них может все закончиться фатально.
Многие специалисты прописывают своим пациентам ингаляции, при проведении которых должны задействоваться препараты из группы глюкокоркостероидов. Такой выбор обусловлен тем, что присутствующие в медикаментах компоненты способны оказывать положительное воздействие на слизистые органов дыхательной системы, посредством «Адреналина». Чаще всего рекомендуется применение:
Лекарства из этой группы специалисты активно задействуют при купировании острых приступов бронхиальной астмы. Благодаря тому, что медикамент подается больному дозировано, в ингаляционной форме, исключается возможность передозировки. Таким способом могут проходить курс терапии и детки-астматики, которым еще не исполнилось и 3-х лет.
При лечении юных пациентов врачи должны более тщательно определять дозировку и контролировать ход терапии. Специалисты могут назначать малышам те же группы медикаментов, что и взрослым больным. Перед ними ставится задача – купировать воспаление и устранить астматическую симптоматику. Несмотря на то, что бронхиальная астма является неизлечимой патологией, посредством грамотно подобранной схемы лечения пациенты могут существенно облегчить свое состояние и перевести недуг в состояние стойкой ремиссии.
источник
Нужны ли антибиотики и другие препараты больным астмой?
Довольно сложным и спорным является вопрос о применении антибиотиков при астме.
Рис. Скопление микробов на ресничках мерцательного эпителия
Но если теоретики медицины все еще муссируют вопрос о целесообразности назначения этих средств при обострении астмы, то практики давно решили эту проблему однозначно: обострения астмы, особенно в периоды эпидемий респираторных инфекций, требуют назначения высокоэффективных антибактериальных препаратов. В первой части, рассказывая о прогрессировании заболевания, я не случайно отметил, что течение бронхиальной астмы существенно ухудшается при присоединении вторичной инфекции на фоне ежегодных эпидемий респираторных заболеваний. Именно это обстоятельство и определяет необходимость назначения антибактериальных средств в период обострения болезни или на фоне ОРВИ. Если вы посмотрите на рисунок (так выглядит фотография, снятая с помощью электронного микроскопа), то увидите, как в обострении заболевания «удобно» устроились микробы золотистого стафилококка на ресничках мерцательного эпителия, повреждая его функцию, нарушая работу мукоцилиарного механизма и усугубляя хронический воспалительный процесс. Рядом научных исследований доказано, что назначение высокоэффективных антибиотиков широкого спектра действия повышает эффективность лечения обострений астмы и в конечном итоге улучшает ее прогноз.
Для врачей приведу несколько правил, обязательных при назначении антибактериальной терапии больным астмой:
1. Никогда не назначать препараты группы пенициллина и сульфаниламиды, так как наибольшее количество (90%) аллергических реакций вызывают именно они.
2. Нецелесообразно использовать следующие препараты и их аналоги: линкомицин, левомицетин, тетрациклины, макролиды первого поколения. Все они не только малоэффективны, но и часто опасны: тетрациклины нарушают рост и развитие костей у детей, разрушают зубную ткань; левомицетин отрицательно влияет на кроветворение (вызывая цитопенические реакции). А эффективность их действия на хроническую микробную инфекцию, «прижившуюся» в дыхательных путях, минимальная.
3. Выбирать конкретный антибактериальный препарат только с учетом чувствительности к нему высеваемой из мокроты микробной флоры. Если нет возможности определить чувствительность микроорганизмов к антибиотику, следует использовать препараты последних поколений с максимально широким спектром антимикробного действия. При этом стремиться выбирать антибиотик с минимальными токсическими свойствами.
4. Соблюдать продолжительность курсового лечения антибиотиками не менее 7–12 дней и обязательно доводить курс лечения до конца.
5. В ЛЮБОМ СЛУЧАЕ ЛЕЧЕНИЕ АНТИБАКТЕРИАЛЬНЫМИ ПРЕПАРАТАМИ ДОЛЖНО ПРОХОДИТЬ ПОД НАБЛЮДЕНИЕМ ВРАЧА.
Исходя из вышеперечисленных соображений, наиболее предпочтительными являются цефалоспорины, фторхинолоны и макролиды последнего поколения, обладающие бактерицидным действием.
Таблица. Наиболее эффективные антибактериальные препараты
| Группа | Препарат | Коммерческое название |
| Цефалоспорины | Цефалексин Цефаклор Цефуроксим Цефотаксим Цефтазидим | Цепорекс, Споридекс и пр. Цефаклор, Цеклор и пр. Зиннат, Кетоцеф и пр. Цефотаксим, Клафоран и пр. Кефадим, Фортум и пр. |
| Фторхинолоны | Офлоксацин Пефлоксацин Ципрофлоксацин Ломефлоксацин | Офлоксацин, Таривид и пр. Абактал Ципробай, Ципролет и пр. Максаквин |
| Макролиды | Азитромицин Мидекамицин | Сумамед Макропен |
Все эти препараты более предпочтительны еще и потому, что используются преимущественно внутрь, и это гораздо удобнее, чем инъекции. Почти все эти антибиотики (за исключением цефалексина) достаточно дороги. Исходя из экономических соображений, можно использовать комбинированную терапию, например тетрациклины в сочетании с эритромицином и пр. Но, как правило, конечный результат даже в этих случаях будет неудовлетворительным, особенно при неверифицированной микробной флоре. Поэтому альтернативой подобным попыткам является применение цефалексина, выпуск которого налажен в России. Я не буду далее развивать эту тему, ибо не ставлю своей задачей написать руководство по антибактериальной терапии, а дополнительную информацию об этом можно найти как в справочниках по лекарственной терапии вообще, так и по антибактериальной терапии в частности.
5. 1. Препараты, назначаемые дополнительно при астме
Целенаправленное лечение астмы не ограничивается лекарствами, перечисленными выше. Нередко возникает необходимость назначения антигистаминных, иммуностимулирующих и других препаратов, ведь лечить приходится не болезнь, а больного. А каждый больной — это отдельная проблема, особенно при наличии сопутствующих заболеваний: сердечно-сосудистых, желудочно-кишечных и пр. Поэтому необходимость дополнительных лекарственных назначений определяется конкретной ситуацией, индивидуальными особенностями пациента. В УМЕНИИ СДЕЛАТЬ ЭТО И ЗАКЛЮЧАЕТСЯ ПРОФЕССИОНАЛИЗМ И ИСКУССТВО ВРАЧА. Хотя следует сказать, что даже минимум препаратов (бронхорасширяющих противовоспалительных и отхаркивающих), назначенных по рациональной системе, может обеспечить астматику жизнь без тяжелых проблем.
К наиболее важным из дополнительно назначаемых препаратов относятся антигистаминные средства. Как уже говорилось, именно гистамин является ключевым медиатором в развитии процесса аллергического воспаления. Рекламные акции по продвижению на рынок антилейкотриеновых средств сопровождаются утверждениями (больше голословными, чем научно и корректно доказанными) о ведущей роли лейкотриенов в развитии астмы. Пока это не факт! Зато давно доказанный научный факт, что запускающий механизм астмы — это распад тучных клеток (мастоцитов) и выброс из них огромного количества гистамина, вызывающего все симптомы астмы. Но противовоспалительные (таблетированные и ингаляционные стероиды), противоаллергические средства (интал, недокромил) неспособны защитить каждую тучную (как и любую другую) клетку от повреждения и разрушения. Поэтому «прорывающийся» сквозь инталовую или гормональную защиту гистамин усугубляет в бронхиальном дереве воспалительный процесс. А предотвратить это явление способны дополнительно назначаемые антигистаминные средства.
Основной механизм действия этих препаратов заключается в конкурентном связывании ими гистаминовых рецепторов гладкой мускулатуры бронхов и сосудов микроциркуляторного русла, в результате чего уменьшается воспалительный отек слизистой оболочки бронхов и снимается их спазм. Существует два основных типа гистаминовых рецепторов: H1 и H2. Нет нужды подробно останавливаться на этом вопросе. Достаточно сказать, что в патологических механизмах астмы задействованы H1-гистаминовые рецепторы и, естественно, все используемые при астме антигистаминные средства относятся к блокаторам H1-рецепторов. Блокируя H1-рецепторы, они предотвращают спазм гладких мышц бронхов и развитие воспаления в дыхательных путях и повышают эффективность проводимого лечения. Основные представители этих лекарственных средств приведены в таблице.
Таблица. Наиболее распространенные антигистаминные средства
| Препарат | Коммерческоеназвание | Форма выпуска и доза |
| Клемастин | Тавегил, Мекластини пр. | Табл. по 1 мг, сироп для детей |
| Хлоропирамин | Супрастин, Аллерган S | Табл. по 25 мг |
| Лоратадин | Кларитин, Лорфаст | Табл. по 10 мг, сироп для детей |
| Астемизол | Гисманал, Астелонг, Гисталонг и пр. | Табл. по 10 мг, суспензия для детей |
| Цетирезин | Зиртек, Цетрин | Табл. по 10 мг, капли |
| Кестин | Эбастин | Табл. по 10 мг |
| Терфенадин | Трексил, Гистадини пр. | Табл. 60 и 120 мг, суспензия для детей |
| Мебгидролин | Диазолин, Омерил и пр. | Табл. (драже) по 50и 100 мг |
| Фенкарол | Фенкарол, Квифенадин | Табл. по 10, 25 и 50 мг |
Наиболее предпочтительными для длительного лечения являются выделенные в таблице пять препаратов: они практически не вызывают сонливости, головной боли, сухости слизистых и прочих побочных действий, свойственных большинству антигистаминных средств. Кроме того, они назначаются только один раз в день и действуют в течение 24 ч. Существенным их недостатком является высокая стоимость. Поэтому альтернативой этим лекарствам могут стать во многих случаях отечественные препараты фенкарол и диазолин, также не вызывающие сонливости, головной боли и сухости во рту. Однако препятствием к их назначению являются хронические заболевания органов пищеварения, так как при длительном применении эти препараты раздражают слизистые оболочки желудочно-кишечного тракта.
Таким образом, реализуя все цели и задачи назначаемого лечения, с учетом особенностей действия тех или иных препаратов, можно для каждого конкретного пациента подобрать индивидуальное и максимально эффективное лечение, и при этом даже незначительный успех будет хорошим стимулом для дальнейшей систематической терапии.
Итак, основой поддерживающей терапии при бронхиальной астме должны быть не две, как предлагает «Глобальная стратегия…», а, по крайней мере, три группы препаратов: 1) бронхорасширяющие дозированные аэрозоли; 2) противовоспалительные, противоаллергические и 3) отхаркивающие средства. Регулярное и систематическое лечение с помощью трех-четырех лекарств из этих групп во ряде случаях позволяет страдающему бронхиальной астмой чувствовать себя удовлетворительно и не ощущать симптомов заболевания. БОЛЬНОЙ ДОЛЖЕН ЗНАТЬ, ЧТО ЭТА ТЕРАПИЯ НАПРАВЛЕНА НЕ НА ТО, ЧТОБЫ ВЫЛЕЧИТЬ АСТМУ(!), А НА ТО, ЧТОБЫ ОСТАНОВИТЬ ПРОГРЕССИРОВАНИЕ БОЛЕЗНИ И СОХРАНИТЬ ЗДОРОВЬЕ И ЖИЗНЬ.
В период обострения болезни или в случае, когда ситуация не контролируется поддерживающими препаратами, по рекомендации врача дополнительно назначаются антибиотики, сложные микстуры, антигистаминные препараты, различные средства в виде инъекций и прочее. В силу объективной необходимости ингаляционные гормональные препараты могут на две-три недели заменяться таблетированными или увеличивается их доза. Но это решает опытный специалист-пульмонолог. Поэтому совет больным: НЕЛЬЗЯ ЗАНИМАТЬСЯ САМОЛЕЧЕНИЕМ НИ ПРИ КАКИХ ОБСТОЯТЕЛЬСТВАХ, ОСОБЕННО КОГДА ВЫ ПЛОХО СЕБЯ ЧУВСТВУЕТЕ!
Ну а подвести итог содержанию первых глав этой части книги можно следующим образом: бронхорасширяющие аэрозоли и микстуры — это симптоматические средства. Они устраняют симптомы астмы: одышку, затруднение дыхания, приступы удушья, снимая спазм гладкой мускулатуры и отек слизистой бронхов. Противовоспалительные, антиаллергические и отхаркивающие средства воздействуют на патологические процессы болезни — они уменьшают воспаление в бронхиальном дереве и способствуют его очищению от скопившегося секрета. Составление наиболее эффективной программы лечения на основе этих лекарств и является принципиальной задачей. Оптимальная лечебная программа определяет не только конкретные препараты и их дозы, но и частоту приема, а также длительность курсового лечения, которая в каждом отдельном случае подбирается индивидуально.
5. 2. Антилейкотриеновые средства: 20 лет исследований и неопределенная перспектива
Последние десятилетия «навязчивой» идеей многих фармакологов стал поиск альтернативных противоастматических препаратов. В этой связи основные усилия были направлены на создание средств, воздействующих на патологические механизмы с участием лейкотриенов.
Как уже говорилось, лейкотриены — метаболиты арахидоновой кислоты — имеют определенное значение в развитии так называемой аспириновой астмы. В процессе биохимических реакций образуются лейкотриены различных типов. Считается, что наиболее важную роль в реализации воспалительных механизмов астмы играют цистеиновые, или сульфидопептидные, лейкотриены (в дальнейшем будем называть их просто лейкотриены). И до настоящего времени окончательно не выяснены все детали, объясняющие участие и вклад лейкотриенов в реализацию воспалительных механизмов астмы. Не изучены достаточно и сами лейкотриеновые рецепторы, а также не выяснена их роль в механизмах сокращения гладкой мускулатуры бронхов, повышения проницаемости сосудов и пр. Тем не менее, более 20 лет назад несколько десятков фармацевтических компаний включились в «гонку» по созданию антилейкотриеновых противоастматических средств. Основные усилия были направлены на создание двух групп препаратов: ингибиторов синтеза лейкотриенов и веществ, конкурентно связывающих лейкотриеновые рецепторы (подобно антигистаминным препаратам, связывающим соответствующие гистаминовые рецепторы). В результате этих исследований были синтезированы сотни (если не тысячи) соединений, из которых оказались активными всего четыре.
Речь идет о следующих фармакологических веществах: зилеутоне, влияющем на синтез лейкотриенов, а также защищающих соответствующие рецепторы зафирлукасте, монтелукасте и пранлукасте. Как только зафирлукаст и монтелукаст под торговыми марками «Аколат» и «Сингулар» появились на российском фармацевтическом рынке, началась их широкая рекламная кампания.
Если кто-то из читателей внимательно следил за прессой, он согласится, что я нисколько не преувеличиваю: мелькали сообщения и о Нобелевской премии, и о «новой эре» в лечении астмы, и о том, что с этими лекарствами все проблемы будут решены раз и навсегда. Сообщения об этих «чудо-препаратах» и сейчас появляются в некоторых газетах, но страсти уже улеглись: ни один из принимавших эти лекарства пациентов в «новую эру» здоровья не попал, и астма, как сразу было ясно, у них не исчезла.
Ну а когда были подведены итоги первых широких клинических испытаний выяснилось, что они выглядят довольно скромно. Чтобы не быть голословным, приведу некоторые цифры. Так, у пациентов, принимавших зафирлукаст, по данным одного из исследований, снизилась потребность в бронхорасширяющих аэрозолях на 17%, по-видимому, на одну (!) ингаляционную дозу. В других лекарствах потребность снизилась на 19% — отмечают исследователи. Правда, при этом больной стал принимать на один препарат больше! Но наука об этом умалчивает. Приведу выдержки из одного на-учного исследования (журнал «Materia Medica». Бюллетень для врачей и фармацевтов, 1998, № 2 (18), Фармарус Принт, Российская Медицинская Ассоциация.): «…зафирлукаст (Аколат) является принципиально новым лекарственным препаратом для базисной терапии БА (бронхиальной астмы) ЛЕГКОГО И СРЕДНЕТЯЖЕЛОГО течения… и может сочетаться с ингаляционными глюкокортикоидами и бета-2-агонистами… На фоне лечения Аколатом отмечается уменьшение ночных и утренних проявлений БА. улучшаются показатели ФВД». И тут же приводится динамика данных пока-зателей ФВД: до лечения скорость воздушного потока на уровне крупных, средних и мелких бронхов составила соответственно 46, 34 и 26% от нормы. А через 6 мес. после лечения цифры следующие: 46, 30 и 24%. Единственным показателем, величина которого «сдвинулась» с мертвой точки, был ОФВ1: за 6 мес. лечения он вырос с 66 до 75% (данные о статистической достоверности при этом не приводятся). К этому следует добавить, что ошибка измерения этого показателя может составлять до 10%. Так что результаты лечения «больных с легкой и среднетяжелой астмой» выглядят довольно скромно (при том, что обследовано было всего 20 пациентов). А что же говорить о тяжелобольных астматиках?
Вообще говоря, критический анализ опубликованных клинических испытаний антилейкотриеновых средств наводит на мысль, что во многих случаях желаемое выдается за действительное. А ситуация в целом выглядит несколько странно: многие заявляют об их высокой эффективности и «полном контроле астмы» (это цитата одного из сообщений в Интернет), но никто этого объективно не доказал. Скорее всего, антилейкотриеновые препараты каким-то образом улучшают субъективное самочувствие, не восстанавливая сколь-либо существенно проходимость дыхательных путей. Но цена этого и в прямом, и в переносном смысле слишком высока. Цена в медицинском смысле — это высокий риск побочных действий, а цена в экономическом выражении — несоответствие конечного результата стоимости этих лекарств.
И чтобы это стало ясно, приведу выдержки из аннотации к одному из препаратов — зафирлукасту: «Аколат не показан для купирования бронхоспазма при острых астматических приступах. Аколат не должен резко замещать терапию ингаляционными кортикостероидами. Возможно … взаимодействие с … аспирином, эритромицином, терфенадином, эуфиллином. Необходимо проявлять осторожность в решении вопроса о снижении дозы стероидных гормонов у больных с тяжелой астмой» и т. д. В инструкции имеются даже указания на проявление «…ранних признаков гепатотоксичности» при приеме этого препарата и «повышение частоты инфекций», к счастью, «обычно легких», но, к несчастью, «у пожилых больных».
По-видимому, требуются еще многие годы корректных научных исследований, чтобы определить место антилейкотриеновых средств в лечении астмы. Наиболее вероятно, что антилейкотриеновые вещества окажутся полезными у некоторых больных с аспириновой астмой, но не более того. Не буду далее развивать эту тему, ибо, по данным на сегодняшний день, рано делать окончательные выводы.
5. 3. Качество лекарств — залог успешного лечения
Итак, как вы уже поняли, даже при самом благоприятном течении болезни невозможно обойтись без современных лекарственных препаратов. Еще 5–10 лет назад ассортимент противоастматических средств был ограничен продукцией всего нескольких компаний (в основном стран «социалистического содружества»), выпускающих большинство своих лекарств по лицензии известных фирм, например, «Glaxowellcome», «Fisons» (Великобритания), «Boehringer Ingelheim» (Германия) и др. Сегодня ситуация существенно изменилась: фармацевтический рынок России стремятся завоевать все больше и больше иностранных компаний. В качестве примера достаточно привести ситуацию с известными препаратами «Сальбутамол» и «Астмопент»: в настоящее время в России зарегистрировано около десятка компаний, предлагающих эти препараты под различными коммерческими названиями. Не будет преувеличением сказать, что предложение сегодня значительно превышает спрос. Активный фармацевтический бизнес в России развивают США, бывшие социалистические страны — Польша, Венгрия, страны бывшей Югославии, Болгария; страны Балтии; Востока — Индия, Турция; арабские страны. Традиционно на российском рынке многие годы известна фармацевтическая продукция Финляндии, Швеции и других стран.
Зайдя сегодня практически в любую аптеку, вы можете увидеть на витрине несколько различных по названию лекарств, содержащих одно и то же действующее вещество, но существенно различающихся по стоимости. Как говорится, рынок есть рынок, и ничего не поделаешь. Как же сделать оптимальный выбор и приобрести наиболее качественный препарат по минимальным ценам? Постараюсь дать несколько советов. Думаю, что они будут полезны как пациентам и практическим врачам, так и работникам аптек.
С точки зрения качества целесообразно приобретать препараты у компаний, их разработавших (как правило, это европейские, скандинавские или американские фирмы). В этом случае, как обещает реклама, вы получите настоящее качество, хотя и не при минимальной цене. На сегодняшний день, как это не парадоксально, самые низкие цены не всегда устанавливают фирмы-лидеры, традиционно занимающиеся разработкой и производством противоастматических средств в течение последних десятилетий. Например, часто встречающееся бронхорасширяющее средство «Сальбутамол» под разными коммерческими названиями («Вентолин», «Асталин» и пр.) предлагают американские, европейские, индийские, арабские, турецкие компании, и одна упаковка стоит чуть больше 2–3 US $. В то же время ряд фирм-посредников предлагает эти же лекарства дороже на 0,5–1 US $. Одни фирмы, выпускающие этот препарат по лицензии, продают его дешевле, другие — дороже. Качеством же эти лекарства, как правило, отличаются друг от друга меньше, чем ценой.
Аналогичная ситуация наблюдается и с другими препаратами. Причем фармацевтическая продукция второстепенных производителей по качеству если и бывает хуже, то не намного, чем у фирм-разработчиков. Поэтому лично я, назначая лекарственное лечение, руководствуюсь не только имиджем известных фирм, например, «Boehringer Ingelheim», «Orion», «Astra», «Upjohn» и др. Ведь справедливости ради следует отметить, что и компании бывших социалистических стран: «Zdravle», «Pliva», «Polfa» и многие другие по лицензии фирм-разработчиков производят под различными коммерческими названиями практически все популярные противоастматические препараты: «Беротек», «Сальбутамол», «Интал», «Бекотид» и др. И качество лекарственных средств, выпускаемых по лицензии в странах Восточной Европы, как правило, достаточно высокое. Раньше исключение составляли фирмы Азии, Индии и Ближнего Востока. В последнее десятилетие они активно выходят на наш фармацевтический рынок. Сегодня, спустя 10 лет после выхода моей первой книги «Астма и больной», могу на основании личного опыта совершенно ответственно сказать: «Многие лекарственные препараты, поступающие из этих стран, соответствуют всем мировым стандартам». Ведь большинство из них производится по лицензии известных фирм.
И ни для кого не секрет, что фирма, продавшая лицензию на производство, всегда контролирует качество выпускаемой продукции, особенно если на ней стоит зарегистрированное название или торговая марка. В основном же качество любого лекарственного препарата определяется уровнем технологии, культурой производства и квалификацией персонала. И этим требованиям сегодня вполне соответствуют производства, организованные ведущими европейскими, скандинавскими и американскими компаниями в других странах. Поэтому и препараты других стран, например индийские, себя окончательно зарекомендовали с положительной стороны.
Что-то более определенное о различиях в качестве противоастматических средств тех или иных стран сказать вообще трудно. На научных симпозиумах и конгрессах, зачастую финансируемых заинтересованной фирмой, всегда приводятся данные об очень высокой эффективности какого-либо лекарства. Но когда я обратился к ряду зарубежных фирм, предложив им предоставить для сравнительного анализа информацию о производимых ими препаратах, представившись в качестве независимого эксперта, многие ответили, что предпочитают иметь дело с официальными представителями Минздрава России. И это понятно: вдруг независимое мнение не совпадет с интересами компании.
Ну а теперь несколько слов о выборе лекарств с экономической точки зрения. В этом смысле немаловажное значение имеет форма выпуска или расфасовка применяемого препарата. Например, если вам назначен бронхорасширяющий аэрозоль «Беротек» по 1 ингаляционной дозе 3 раза в день, то баллончика, содержащего 200 ингаляционных доз, хватит как минимум на 2 мес. В то же время (об этом я рассказывал выше) вариантом замены «Беротека» может быть «Сальбутамол», и в этом случае баллончика, содержащего 200 ингаляционных доз, также хватит на 2 мес. Но на сегодняшний день «Сальбутамол» дешевле «Беротека» в среднем на 50%. В таком случае при наличии в аптеке одновременно двух вышеназванных лекарственных аэрозолей предпочтение следует отдать «Сальбутамолу». То же самое относится к различным таблеткам и микстурам: одинаковые на первый взгляд упаковки аналогичных препаратов, но с разными торговыми марками, могут содержать неодинаковое количество лекарства (в разовой дозе или в пересчете на общее количество) даже при одинаковой стоимости.
Подвести итог всему сказанному можно следующим образом: во-первых, приобретая лекарственные препараты, свой выбор следует останавливать на продуктах с проверенным качеством. Лицензионные продукты следует приобретать только от зарекомендовавших себя производителей, например восточноевропейских или индийских. Препараты других стран Азии и Востока покупать в том случае, если отсутствуют оригинальные противоастматические средства. Во-вторых, при выборе конкретного продукта из экономических соображений необходимо обращать внимание не на цену упаковки, а на себестоимость одной дозы, таблетки и т. д. В этой связи хотел бы сказать, что из всех европейских производителей самое низкое соотношение цена/качество имеет продукция немецких фирм, среднее — английских, а самое высокое — скандинавских. Поэтому, если вы приобретаете лекарства за свои деньги и не пользуетесь бесплатными рецептами, рекомендую обратить внимание на эту информацию. Еще более выгодное соотношение цены и качества соответствует лицензионным препаратам из Индии.
И последнее, о чем я хотел бы вас предупредить: иногда при отсутствии какого-либо лекарственного препарата работники аптек предлагают вариант замены, который часто и не является аналогом того, что вам выписали. Чтобы убедиться в том, что замена действительно равноценна, достаточно просмотреть аннотацию к этому средству. Если это замена полноценная, то независимо от коммерческого названия в аннотации будет указано международное фармакологическое название активного вещества. Например, в препаратах «Задитен», «Кетотифен», «Астафен», «Кетасма» и пр. в качестве активного действующего вещества в аннотации указан кетотифен. Если же действующее вещество в аннотации имеет другое название, значит, вам предлагают не совсем то, что необходимо для лечения.
Таким образом, руководствуясь этими простыми советами, вы никогда не сделаете ошибки, а рекомендации лечащего врача будут выполнены абсолютно точно и принесут максимальную пользу. И последнее, о чем я хотел бы рассказать, касаясь лекарственной терапии, — о побочных действиях некоторых препаратов.
источник



 большая продолжительность лечебного эффекта, которая может достигать суток;
большая продолжительность лечебного эффекта, которая может достигать суток; корень солодки;
корень солодки;