Исследование уровня информированности по вопросам бронхиальной астмы и соблюдением правильного образа жизни
Бронхиальная астма — является самым распространенным заболеванием. 235 млн. человек во всем мире страдают от этого заболевания. Оно может развиваться в любом возрасте. Учитывая высокую значимость проблемы бронхиальной астмы в мировом масштабе, в 1993 году была создана «Глобальная инициатива по бронхиальной астме». Печальным фактором является то, что, несмотря на полученные достижения в области этиологии и наличию новых лекарственных средств, заболеваемость от бронхиальной астмы постепенно возрастает. Болезнь оказывает большое влияние на социальное бремя общества. (Приложение 1, 2)
Основным направлением исследовательской работы являлось исследование пациентов с заболеванием бронхиальная астма, которое включало проведение анкетирования и пикфлоуметрии. Были предложены на выбор методы немедикаметнозной терапии. По окончанию работы был проведен анализ полученных данных, которые представлены в виде диаграмм и схем.
Исследование и анкетирование проводилось в терапевтическом отделении пациентов с заболеванием — бронхиальная астма.
Для выявления симптомов астмы было проведено следующее:
Первый этап — анкетирование пациентов.
В анкете были включены вопросы, затрагивающие все стороны данного заболевания. (Приложение 11)
Большинство пациентов считают, что основными причинами заболевания являются: курение, ожирение, неправильный образ жизни. Около 90 % пациентов отмечают наследственную предрасположенность к бронхиальной астме. Ограничивают себя в физической активности из — за чего имеют избыточный вес. При анкетировании были выявлены основные причины возниконовения заболевания. (Приложение 3, 4, 5, 6)
Следующим этапом исследования являлась пикфлоуметрия — пиковая объемная скорость форсированного выдоха. Помогает поддерживать состояние пациента при бронхиальной астме.
Исследование проводилось у 30 пациентов 2 раза в день — утром и вечером. Все показатели записывались и отмечались на специальных графиках.
В результате проведенной пикфлоуметрии было выявлено следующее:
У 4 пациентов — «зеленая зона»
У 20 пациентов — «желтая зона»
У 6 пациентов — «красная зона»
После проведения данной работы и анализа данных, пациентам были предложены на выбор методы немедикаментозной терапии для повышения своего качества жизни: аккупунктура, спелеотерапия, гирудотерапия, массаж, диета, закаливание, климатотерапия, дыхательная система по Бутейко.
Самыми эффективными методами по мнению пациентов были:
Дыхательная гимнастика по Бутейко — 45%
Эти методы, по мнению пациентов, являются самыми доступными и не занимают много времени.
После проведения этих методов, пациенты стали чувствовать себя значительно лучше. Особенно пациенты отмечают немедикаментозный метод такой как — дыхательная гимнастика по Бутейко и иглоукалывание, которые улучшили их самочувствие. Им стало легко дышать, нет одышки и чувства удушья. А также климатотерапию, которая помогла им не только справиться со своим заболеванием, но и отдохнуть и восстановить свои силы.
После применения этих методов, пациенты стали чувствовать себя лучше. Немедикаметозная терапия играет немаловажную роль в поддержании заболевания бронхиальной астмы, которые, несомненно, улучшают самочувствие пациента. На основании проведенной практической части, можно сказать, что бронхиальной астмой болеет приблизительно 3 % населения мира и у 2 % по данным проведенного исследования количество больных неуклонно возрастает. Только за последние 2-3 года количества их увеличилось в три раза. БА одно из наиболее распространенных аллергических заболеваний, которая представляет важную проблему. Более 25 % всех заболеваний, приходится на бронхиальную астму.
источник
Анкета для опроса пациентов с бронхиальной астмой позволяет эффективно, дешево, а главное, быстро собрать и адекватно оценить информацию, особенно это важно для врача, когда речь идет о приеме больных в поликлинике.
Времени, чтобы определить тяжесть болезни и внести поправки в лечение, мало, а человек с этим заболеванием требует особого внимания для предотвращения опасных осложнений и даже инвалидизации и смерти.
По данным эпидемиологических исследований, количество больных с диагностированной бронхиальной астмой растет год от года. Современная медицина достигла больших успехов в изучении процессов возникновения этого заболевания, в раннем выявлении первых симптомов, в применении современных эффективных лекарственных средств и профилактических методов, но смертность от него увеличивается. Это связано со следующими причинами:
- неадекватная оценка пациентами тяжести своего заболевания;
- нерегулярность приема препаратов;
- частичное или полное невыполнение рекомендаций лечащего врача;
- неправильная техника использования ингаляционных лекарств.
Но астму можно успешно лечить и полностью контролировать, т.е. практически не испытывать неприятные симптомы ни днем, ни ночью, не принимать быстродействующие препараты для снятия приступа и даже жить полноценно, без ограничений, как люди со здоровой дыхательной системой.
Другими словами, контроль – это конечная цель терапии, когда в результате кропотливого труда врача и пациента удается достичь хорошего самочувствия при минимальном количестве препаратов.
На протяжении жизни одного человека симптомы астмы могут исчезать и появляться снова, поэтому разработан ступенчатый подход к лечению, при котором по мере нарастания тяжести заболевания увеличивается интенсивность приема лекарств.
Астматик должен всегда принимать базисный препарат, как правило, это гормональные препараты с противовоспалительным действием (ингаляционные глюкокортикостероиды). При ухудшении дозу лекарств увеличивают, добавляют препараты с другим механизмом действия, при улучшении – убирают. Цель лечения – достижение контроля течения бронхиальной астмы.
Но понятие контроля многоплановое, и долгое время не было единого объективного метода его оценки. Это привело к разработке множества диагностических систем, которые учитывают симптомы бронхиальной астмы, ночные приступы и их количество, историю развития заболевания (анкеты, вопросники), оценку результатов лабораторных исследований и показателей функции дыхания, полученных при пикфлоуметрии, спирометрии.
Аппаратными методами оценки функционирования дыхательной системы пользуются преимущественно для диагностики астмы, для ежедневного контроля они не подходят, так как сложны в исполнении, недоступны для детей до 5 лет. Их показатели могут искажаться на фоне приема бронхорасширяющих лекарств.
Анкета по бронхиальной астме стала более перспективным вариантом, и с 2008 г. публиковалось их большое количество. Наибольшее применение получили тест по контролю АСТ (Astma Control Test) и вопросник ACQ-5 (Asthma Control Questionnaire). Они имеют небольшие различия.
ACQ-5 не содержит вопросов о применении быстродействующих препаратов, снимающих спазм бронхов, поэтому его результаты могут быть несколько завышены. Его преимуществом над АСТ является возможность предсказать количество обострений у пациента в ближайший год и изменить лечение заранее.
Для оценки уровня контроля удобен простой тест АСТ, который больной может пройти сам и адекватно оценить свой статус. Его удобно проводить в любое время суток, на работе, дома или в поликлинике. Он представлен двумя формами: для взрослых и для детей. Ведущие пульмонологические центры одобрили АСТ для использования в медицинской практике.
Анкета по бронхиальной астме доказала свою достоверность: результаты теста совпадают с оцененным специалистом-пульмонологом состоянием пациента и с данными спирометрии. И если она покажет, что состояние пациента неудовлетворительное, то необходима консультация доктора для своевременной коррекции терапии.
С диагностическими целями врачом могут быть заданы дополнительные вопросы. Так в докладе рабочей группой GINA (Глобальная инициатива по бронхиальной астме) было предложено простое исследование. Необходимо задать вопросы больному астмой о состоянии его здоровья в течение последнего месяца:
- Дневные приступы астмы чаще, чем 2 раза в неделю?
- Были ли ночные приступы астмы?
- Принимали ли вы препараты быстрого действия чаще двух раз в неделю?
- Испытываете ли вы ограничение физической активности?
Результаты трактуются так:
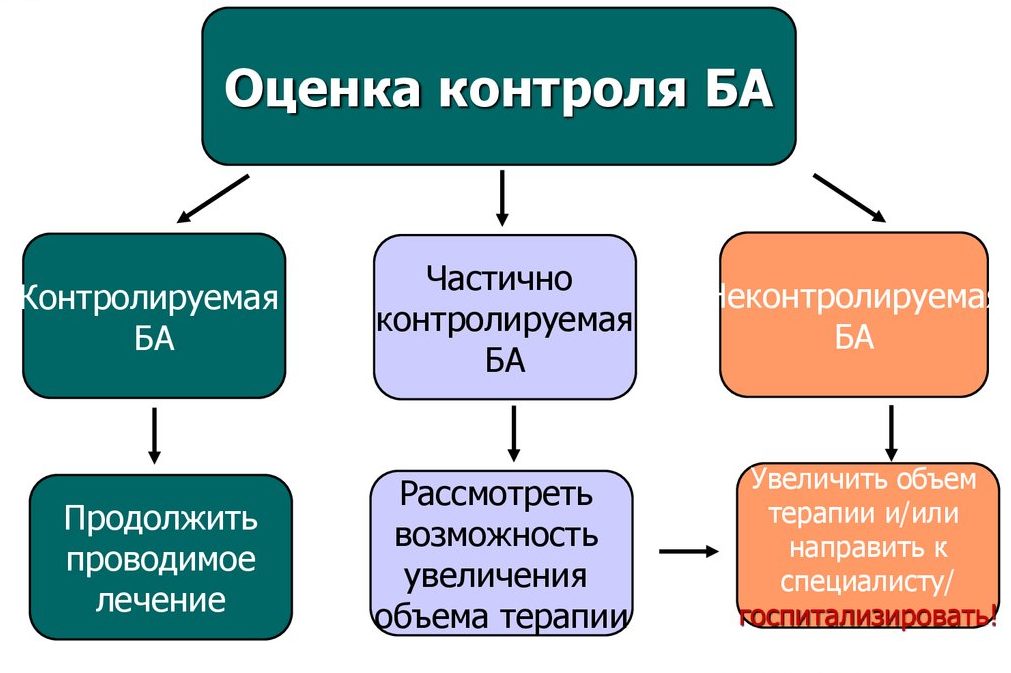
- контролируемая бронхиальная астма, если ответ «нет» на все вопросы. Лечение остается прежним;
- частично контролируемая, если ответ «да» на 1-2 вопроса. Возможно внесение некоторых изменений в схему приема или дозировку лекарственных препаратов;
- неконтролируемая, если положительные ответы на 3-4 вопроса. Требуется срочная коррекция базисной терапии, возможна госпитализация пациента.
Если вы сомневаетесь, под контролем ли ваша бронхиальная астма, ответьте на вопросы анкеты АСТ самостоятельно. Тест легко можно найти в Интернете или получить у лечащего врача. Есть отдельные варианты для детей и для взрослых. Методика проведения теста проста и понятна.
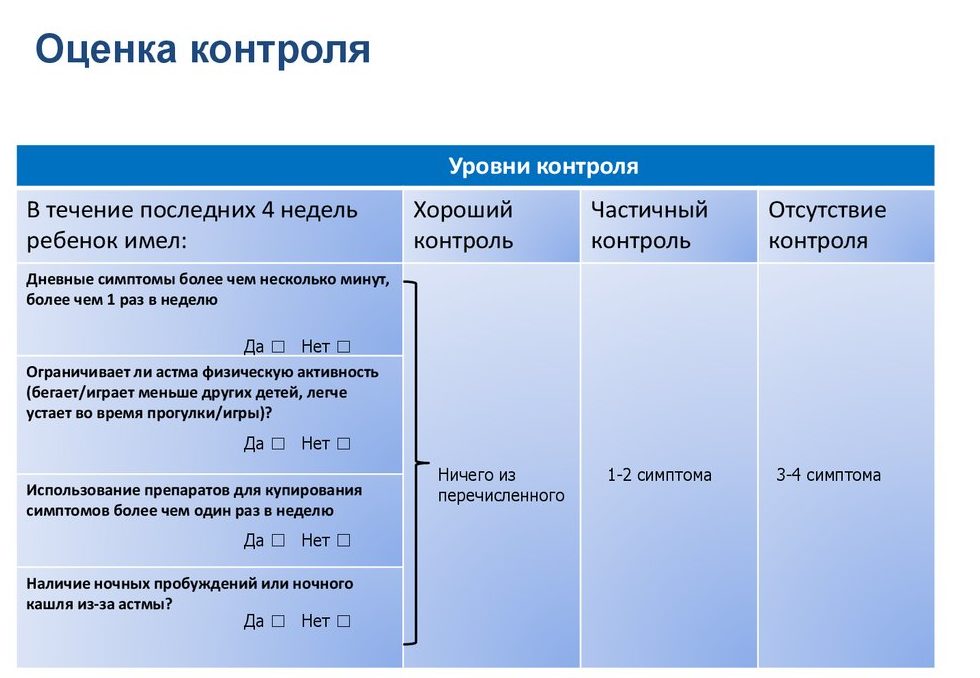
Опросник состоит из 5 вопросов, на каждый из которых нужно выбрать один из предложенных вариантов ответа. За ответы начисляются баллы от 1 до 5, которые в итоге суммируются. По набранному количеству баллов можно оценить данные о течении заболевания за последние 4 недели.
- 25 баллов – астма полностью контролируется.
- 20-24 балла – хорошо контролируется.
- Менее 20 баллов – астма контролируется неудовлетворительно, надо обратиться к медицинскому специалисту для изменения схемы лечения и предотвращения развития возможных осложнений.
Бронхиальная астма неизлечима, но с ней можно жить полноценно, без приступов удушья и затруднения дыхания, если контролировать свою болезнь. Анкетирование астматиков позволяет своевременно выявить обострение бронхиальной астмы, предотвратить развитие опасных осложнений.
Успех лечения будет зависеть не только от выполнения врачебных рекомендаций и приема препаратов, но и от уровня осведомленности об особенностях болезни. Получать полезную информацию нужно из надежных источников (медицинская литература, специализированные веб-сайты).
источник
Cегодня одной из глобальных проблем мирового здравоохранения становится бронхиальная астма (БА). Согласно данным Международного конгресса по астме (США, 2004), в мире зарегистрировано более 300 млн пациентов с этой болезнью.
Cегодня одной из глобальных проблем мирового здравоохранения становится бронхиальная астма (БА). Согласно данным Международного конгресса по астме (США, 2004), в мире зарегистрировано более 300 млн пациентов с этой болезнью. БА является наиболее распространенным хроническим заболеванием детского возраста, частота которого в развитых странах составляет 4—12%. В России распространенность БА среди детей достигает 5—10% [1].
В настоящее время БА рассматривается как хроническое воспалительное заболевание дыхательных путей [2], которое проявляется:
- обратимой обструкцией дыхательных путей, возникающей вследствие спазма гладкой мускулатуры бронхов, отека слизистой оболочки, инфильтрации подслизистой оболочки воспалительными клетками, гиперсекреции слизи, утолщения базальной мембраны;
- эпизодами кашля, свистящих хрипов, экспираторной одышки, которые, как правило, бывают связаны с воздействием специфических триггерных факторов и возникают преимущественно в ночное время или ранним утром;
- повышенной гиперреактивностью дыхательных путей.
Для БА характерны прогрессирующее развитие хронического воспалительного процесса в дыхательных путях, а также склонность к рецидивирующему течению. Поэтому основными целями терапии БА у детей являются [3, 4]:
- достижение и поддержание контроля над симптомами болезни;
- предотвращение обострения БА;
- поддержание функции легких, по возможности близкой к нормальным величинам;
- поддержание качества жизни больного с обеспечением непрерывности обучения в школе, нормального физического развития;
- исключение побочных эффектов противоастматических средств;
- предотвращение связанной с БА смертности.
Хронический характер течения БА, необходимость длительной фармакотерапии, невозможность выполнения определенных видов физических нагрузок, ограничения в выборе профессии и социальной активности оказывают существенное негативное влияние на качество жизни детей с БА [5, 6, 7, 8, 9].
Оценка качества жизни в медицине зачастую является конечным критерием оценки эффективности лечения, выбора препарата, успешности реабилитационных мероприятий. Это, несомненно, согласуется с провозглашенной ВОЗ концепцией непрерывного совершенствования качества медицинской помощи.
Главной целью терапии астмы сегодня является достижение и поддержание контроля над заболеванием — достижение следующих показателей:
- минимальная выраженность (в идеале — отсутствие) хронических симптомов, включая ночные;
- минимальные (нечастые) обострения;
- отсутствие необходимости в скорой и неотложной помощи;
- минимальная потребность (в идеале — отсутствие) в применении β2-агониста (по мере необходимости);
- отсутствие ограничений активности, в том числе физической;
- суточные колебания пиковой скорости выдоха (ПСВ) менее 20 %;
- нормальные (близкие к нормальным) показатели ПСВ;
- минимальная выраженность (или отсутствие) нежелательных эффектов от лекарственных препаратов.
Неадекватное лечение БА у детей приводит к сохранению воспалительных изменений в бронхах с персистенцией бронхиальной обструкции, утяжелением течения заболевания.
Согласно данным исследования AIRE (Asthma Insights and Reality in Europe), проведенного в семи западноевропейских странах для оценки качества лечения астмы у 2800 взрослых и детей с БА различной степенью тяжести, только у 5% пациентов достигнут контроль над заболеванием.
По данным исследования GOAL [12], пациенты, страдающие БА, имеют заниженные представления об уровне возможного контроля над заболеванием и готовы примириться с низким качеством жизни и недостаточно эффективным лечением. Также в данном исследовании было установлено, что основное влияние на качество жизни пациентов с БА оказывает отсутствие контроля над астмой, независимо от степени тяжести заболевания.
В рамках многоцентрового популяционного исследования ИКАР (Исследование качества жизни в России, 2004) выявлена зависимость большинства параметров качества жизни детей, страдающих БА, от демографических показателей (пол и возраст ребенка, профессиональная занятость, образование, семейный статус родителей), от выраженности симптомов заболевания и степени контроля над ним. При этом впервые были определены среднепопуляционные значения показателей качества жизни здоровых детей РФ [13].
Поскольку в настоящее время не существует методов и лекарственных средств, способных полностью излечить БА, изучение влияния терапии на качество жизни детей, страдающих БА, является очень актуальным.
С этой целью в отделении стационарозамещающих технологий ГУ НЦЗД РАМН было обследовано 35 детей (группа I) в возрасте от 6 до 18 лет с установленным диагнозом БА. Клиническая характеристика пациентов представлена в табл. 1.
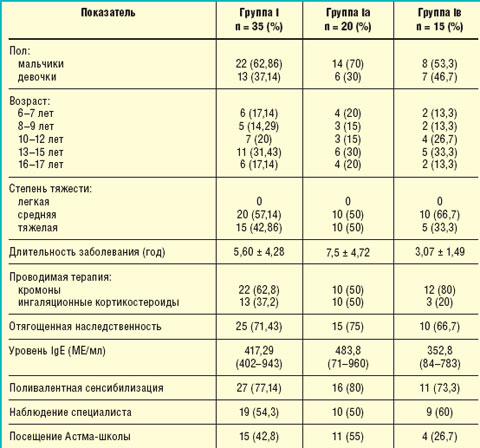 |
| Таблица 1. Клиническая характеристика пациентов группы I |
При поступлении все пациенты не имели контроля над заболеванием, т. е. в течение последних 4 нед до начала обследования отмечались обострения БА, среднее значение которых составило 5,71 ± 2,39, при этом 19 пациентов (54,3%) имели более 4 обострений в месяц. У 26 пациентов (74,3%) отмечались ночные симптомы заболевания, среднее значение составило 2 ± 1,98. Средняя потребность в применении β2-агонистов короткого действия в сутки за последнюю неделю составила 2,11 ± 0,85 ингаляции. Среднее значение показателя объема форсированного выдоха за 1 с (ОФВ1) равнялось 78,7 ± 2,88%, а суточной лабильности бронхов — 22,6 ± 3,83%.
В отделении было проведено комплексное обследование, включавшее общеклиническое обследование (клинический анализ крови, общий анализ мочи, исследование функции внешнего дыхания, рентгенологическое исследование органов грудной клетки, УЗИ органов брюшной полости, ЭКГ), аллергологическое (сбор данных аллергологического анамнеза, постановка кожных скарификационных проб с аллергенами, определение общего уровня иммуноглобулина (Ig) E), уровней IgG, IgA, IgM.
Для оценки качества жизни детей использовался «Вопросник оценки статуса здоровья детей» (а также русифицированный аналог вопросника Child Health Questionnaire). Проводилось одновременное, но раздельное анкетирование детей и взрослых. Все детские формы вопросника заполнялись в ходе интервью, родители заполняли вопросник самостоятельно. В качестве специализированного вопросника для оценки качества жизни детей с БА была использована официальная русскоязычная версия PAQLQ.
Всем пациентам данной группы была назначена базисная противовоспалительная терапия в дозировках, адекватных степени тяжести заболевания. В зависимости от вида противовоспалительной терапии дети были разделены на две подгруппы: Iа — 20 пациентов, которые получали комбинированный препарат Серетид (содержащий ингаляционный кортикостероид флутиказона пропионат и длительно действующий β2-агонист салметерола ксинафоат), и Iв — 15 пациентов, получавших только ингаляционный кортикостероид беклометазона дипропионат в виде монотерапии (см. табл. 1).
На фоне назначенной противоастматической терапии были отмечены следующие изменения в клиническом течении болезни. У 55% пациентов подгруппы Iа через 1 мес лечения комбинированным препаратом Серетидом был достигнут контроль над заболеванием, у остальных 45% больных отмечались достоверное (по сравнению с исходными значениями) уменьшение количества обострений, ночных симптомов и снижение потребности в приеме β2-агонистов быстрого действия (p 0,05).
Необходимо отметить, что при сравнении показателей специфического качества жизни пациентов обеих подгрупп (рис.) было выявлено достоверное повышение показателей, отражающих объем повседневной активности, выраженность основных симптомов БА, а также интегративного показателя качества жизни у пациентов, получавших комбинированную терапию Серетидом (p Рисунок. Показатели специфического качества жизни пациентов группы I
Таким образом, можно сделать вывод, что качество жизни пациентов, страдающих БА, зависит от вида проводимой противовоспалительной терапии. Назначение современных комбинированных препаратов (Серетид) способствует более быстрому достижению контроля над заболеванием и улучшению качества жизни пациентов и их родителей по сравнению с монотерапией ингаляционными кортикостероидами (беклометазона дипропионат).
Дети, страдающие аллергическими заболеваниями, особенно БА, нуждаются в защите от острых респираторных инфекций (ОРИ), поскольку многочисленными исследованиями установлено, что респираторные, особенно вирусные, инфекции могут приводить к обострениям и неконтролируемому течению БА [3, 17, 18]. По данным ВОЗ, в 6% случаев грипп является причиной летальных исходов, около 60% случаев смерти связано с вирусассоциированными болезнями, такими как пневмонии, бронхиты, синуситы, отиты, энцефалопатия, БА.
Грипп особенно опасен для детей и взрослых с хроническими болезнями, особенно для детей, длительно получающих кортикостероиды, существенно ухудшая состояние бронхов, затрудняя наступление ремиссии [19, 20].
Несмотря на то что по рекомендации ВОЗ все пациенты с БА должны ежегодно быть вакцинированы против гриппа независимо от формы и тяжести течения заболевания и проводимой лекарственной терапии, на практике это пока не осуществляется. Единственным противопоказанием для прививок против гриппа является наличие в анамнезе тяжелых аллергических реакций на белок куриного яйца [22].
В настоящее время БА является прямым показанием для иммунизации против гриппа, особенно детей, так как эти пациенты являются группой особого риска по развитию осложнений после гриппа [23].
Для оценки влияния современных схем иммунопрофилактики ОРИ и гриппа на качество жизни детей, страдающих БА, нами было обследовано 20 детей с установленным диагнозом БА, у которых в анамнезе отмечались частые ОРИ, провоцировавшие обострения астмы. Данные пациенты составили группу II, их клиническая характеристика представлена в табл. 2.
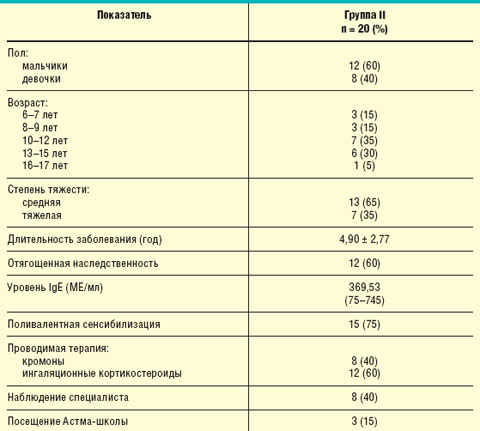 |
| Таблица 2. Клиническая характеристика пациентов группы II |
При анализе частоты ОРИ и обострений астмы за прошедший год было отмечено, что каждая ОРИ вызывала обострение БА (8,05 ± 0,82 за год, ежемесячно в осенне-зимне-весенний период).
Все пациенты данной группы за последние 4 нед до начала обследования не имели контроля над заболеванием, т. е. за указанный период у них отмечались обострения БА, среднее значение которых составило 3,9 ± 0,55. Средняя потребность в применении β2-агонистов короткого действия в сутки за последнюю неделю составила 0,65 ± 0,24 ингаляции; среднее значение показателя ОФВ1 — 79,65 ± 6,12%, а суточной лабильности бронхов — 12,75 ± 4,69%.
Пациентам была назначена базисная противовоспалительная терапия комбинированным препаратом Серетидом в дозировках, адекватных степени тяжести заболевания. Вакцинация от гриппа современной вакциной Инфлювак была проведена через 3 мес от начала противоастматической терапии, при достижении всеми пациентами контроля над БА. Местных и общих реакций на введение вакцины Инфлювак у пациентов не было. В течение 2 нед после вакцинации пациенты данной группы находились под нашим наблюдением, обострений основного заболевания не отмечалось. Суточная лабильность бронхов (по данным пикфлоуметрии, регистрируемых в индивидуальных дневниках самоконтроля) не превышала 20%. Помимо противогриппозной вакцинации всем пациентам проводилась терапия бактериальными вакцинами (Рибомунил, ИРС 19) в виде основного и поддерживающих курсов. Лечение Рибомунилом детям проводилось по стандартной схеме: 3 таблетки в день, принимаемые утром, натощак. В первый месяц лечения препарат принимается 4 дня в неделю в течение 3 нед (основной курс). В последующие 5 мес — 4 дня в месяц (поддерживающий курс). Иммунотерапия проводилась в осенне-зимний период (с сентября—октября по март—апрель).
Бактериальная вакцина ИРС 19 с профилактической целью вводилась по 1 инстилляции в каждый носовой ход 2 раза в день в течение 1 мес, при присоединении ОРИ — по 1 инстилляции 3—4 раза в день до исчезновения симптомов, после чего переходили на профилактическую дозу (2 раза в день).
Для оценки влияния противогриппозной вакцинации (Инфлювак) в сочетании с бактериальными вакцинами (Рибомунил, ИРС 19) на течение БА нами учитывались следующие показатели: частота и продолжительность ОРИ, необходимость применения для их лечения антибактериальных препаратов, а также количество обострений астмы на фоне ОРИ за прошедший год (табл. 3).
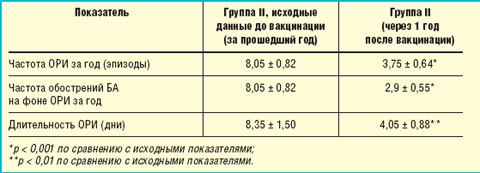 |
| Таблица 3. Эффективность проводимой терапии |
За прошедший после вакцинации год у пациентов данной группы отмечалось достоверное снижение частоты и длительности ОРИ, а также частоты обострений БА на фоне ОРИ (p
К. Е. Эфендиева, кандидат медицинских наук
Л. С. Намазова, доктор медицинских наук, профессор
Ю. Г. Левина, кандидат медицинских наук
И. В. Винярская, кандидат медицинских наук
НЦЗД РАМН, Москва
источник
Монография является результатом научной работы лаборатории проблем медицинского обеспечения и качества жизни детского населения Научного центра здоровья детей РАМН, некоторых клинических подразделений Центра, а также ряда исследований, проведенных в различных регионах России.
Книга предназначена ученым, решившим изучать качество жизни детей, организаторам здравоохранения и практическим педиатрам.
5.1.2. Влияние бронхиальной астмы на качество жизни детей
В начале третьего тысячелетия одной из глобальных проблем мирового здравоохранения является бронхиальная астма (БА). В настоящее время Б А стала и наиболее распространенным хроническим заболеванием детского возраста, частота которого в развитых странах составляет 4-12 %. В России распространенность БА у детей достигает 5-10 % (Балаболкин И. И., 1998). Данные, полученные в рамках эпидемиологического исследования ISAAC (International Study of Asthma and Allergy in Childhood), проведенного в России, демонстрируют, что распространенность симптомов БА сопоставима в разных регионах Российской Федерации. Так, например, данный показатель в детской популяции составляет 16,9 % в Москве, 10,6-11-11,4 % – в Иркутске, Новосибирске и Томске, соответственно.
Сегодня астма рассматривается как хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы (Клинические рекомендации для педиатров. Аллергология и иммунология. Под общей редакцией А. А. Баранова и Р. М. Хаитова, 2008–2009).
Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторным эпизодам свистящих хрипов, одышке, чувству заложенности в груди и кашлю, особенно по ночам или ранним утром.
Как подчеркивается в Национальной программе «Бронхиальная астма у детей. Стратегия лечения и профилактика»: «…бронхиальная астма – это хроническое заболевание, которое может привести к значительным ограничениям в физическом, эмоциональном и социальном аспектах жизни больного, причем эмоциональные факторы и ограничения в социальной сфере могут быть важнее неадекватно контролируемых симптомов».
Хронический характер течения Б А, необходимость длительной фармакотерапии, невозможность выполнения определенных видов физической деятельности, ограничения в выборе профессии и социальной активности оказывают существенное негативное влияние на качество жизни детей с Б А.
С другой стороны, все увеличивающиеся терапевтические возможности и быстро изменяющиеся подходы к ведению пациентов с астмой ставят закономерный вопрос: а к чему, собственно, нужно стремиться? В свете последних воззрений ответ достаточен очевиден: стремиться нужно к тому, чтобы пациент, даже с тяжелым течением БА, не чувствовал себя «больным», т. е. ущербным в каких-либо сторонах жизнедеятельности, а во всех отношениях считал себя «здоровым».
Неадекватное лечение Б А у детей приводит к неконтролируемому течению с сохранением воспалительных изменений в бронхах и персистенцией бронхиальной обструкции, утяжелению течения заболевания, что ухудшает и физическое, и эмоциональное состояние пациента и значительно снижает его социальную активность. Таким образом, неконтролируемое течение Б А любой степени тяжести значительно влияет на качество жизни пациентов.
Всемирная организация здравоохранения уделяет большое внимание развитию науки о качестве жизни (КЖ) как важному инструменту при принятии решения о методах лечения, профилактике, планировании научных исследований и подготовке медицинского персонала.
Учитывая высокую распространенность и большое медико-социальное значение последствий хронических болезней дыхательных путей (в том числе и БА), исследование КЖ людей с этими заболеваниями является крайне актуальным.
Для оценки влияния бронхиальной астмы на качество жизни в исследование было включено 50 детей в возрасте от 6 до 18 лет с установленным диагнозом «бронхиальная астма». Работа проводилась в 2002–2005 гг. в отделении стационарозамещающих технологий НИИ педиатрии ГУ НЦЗД РАМН (заведующая – д.м.н., профессор Л. С. Намазова).
Всем пациентам было проведено комплексное обследование, включавшее общеклиническое (клинический анализ крови, общий анализ мочи, исследование ФВД, рентгенологическое исследование органов грудной клетки, ультразвуковое исследование органов брюшной полости, ЭКГ), аллерголо-гическое (сбор данных аллергологического анамнеза, постановка кожных скарификационных проб с аллергенами, определение уровня общего IgE), иммунологическое (определение уровней иммуноглобулинов А, М, G) и оценку качества жизни.
Для оценки качества жизни детей использовался «Вопросник оценки статуса здоровья детей», который является русифицированным аналогом вопросника Child Health Questionnaire, прошедший полный цикл языковой адаптации в РФ. С помощью данного опросника проводилось одновременное, но раздельное анкетирование детей (детская версия опросника включала 87 вопросов) и взрослых (версия состояла из 50 вопросов). Все детские формы опросника заполнялись в ходе интервью, родители заполняли опросник самостоятельно. В качестве специализированного опросника для оценки качества жизни детей с бронхиальной астмой была использована официальная русскоязычная версия Pediatric Asthma Quality of life Questionnaire (PAQLQ). Опросник заполнялся в ходе интервью.
На первом этапе в исследование было включено 50 детей. Данные пациенты составили I группу, которая в зависимости от степени контроля над заболеванием была разделена на 2 подгруппы: IA – 15 детей с контролируемой астмой и IB – 35 детей с неконтролируемой астмой. В качестве критериев контроля над заболеванием использовалась предложенная Глобальной стратегией лечения и профилактики бронхиальной астмы (GINA, 2002) совокупность следующих показателей: минимальная выраженность (в идеале – отсутствие) хронических симптомов астмы, включая ночные; минимальные (нечастые) обострения; отсутствие необходимости в скорой и неотложной помощи; минимальная потребность (в идеале – отсутствие) в применении р2-агониста (по мере необходимости); отсутствие ограничений активности, в том числе физической; суточные колебания ПСВ менее 20 %; нормальные (близкие к нормальным) показатели ПСВ; минимальная выраженность (или отсутствие) нежелательных эффектов от лекарственных препаратов. У всех пациентов данной группы была диагностирована атопическая форма БА, что подтверждалось данными аллергологического и иммунологического обследования.
Все пациенты IA подгруппы в течение последних трех месяцев перед поступлением регулярно получали адекватную степени тяжести болезни противовоспалительную терапию (ингаляционными кортикостероидами (ИКС) и кромонами) и на протяжении не менее 4 последних недель достигли критериев контролируемой астмы. Общий уровень иммуноглобулина Е в крови пациентов IA подгруппы был достоверно ниже, чем у детей IB подгруппы.
Пациенты IB подгруппы, также получавшие в течение 3 последних месяцев перед поступлением в отделение противовоспалительную терапию (ингаляционными кортикостероидами и кромонами), препараты и дозировки которой не соответствовали степени тяжести болезни, на протяжении 4 последних недель контроля над заболеванием не достигли. У всех детей данной подгруппы в течение указанного промежутка времени отмечались обострения БА, среднее значение составило 5,71 ± 2,39, при этом 19 пациентов (54,3 %) имели более 4 обострений в месяц. У 26 пациентов (74,3 %) отмечались ночные симптомы заболевания, среднее значение составило 2 ± 1,98. Средняя потребность в применении (^-агонистов короткого действия в сутки за последнюю неделю составила 2,11 ± 0,85 ингаляции. Среднее значение показателя ОФВ1 равнялось 78,7 ± 2,88 %, а суточной лабильности бронхов – 22,6 ± 3,83 %.
Показатели качества жизни пациентов сравнивались со среднепопуляционными значениями показателей качества жизни здоровых детей РФ, полученными в многоцентровом популяционном исследовании ИКАР (Исследование КАчества жизни в России, 2003).
При анкетировании пациентов IA подгруппы с контролируемой астмой (таблица 5.9.) не было отмечено статистически достоверного снижения показателей, характеризующих их физический («Физическая активность», «Роль физических проблем в ограничении жизнедеятельности», «Болевые ощущения» и «Общее здоровье») и психосоциальный статус («Роль эмоциональных, поведенческих проблем в ограничении жизнедеятельности», «Самооценка», «Психическое здоровье», «Общее поведение») по сравнению со среднепопуляционными значениями (р > 0,05). Такие показатели, как «Семейная активность», «Сплоченность семьи» и «Сравнение самочувствия» также достоверно не отличались от среднепопуляционных значений (р > 0,05).
Таким образом, КЖ детей с контролируемой астмой (по мнению самих пациентов) достоверно не отличалось от среднепопуляционных значений показателей КЖ детей в России.
Таблица 5.9. Параметры КЖ детей I группы (по данным «Вопросника оценки статуса здоровья детей», детская версия)
источник
Совместно с врачом терапевтом провела занятия в Школе здоровья для пациентов с бронхиальной астмой. Занятия проводились по программе обучения которая была указана ранее .На занятиях принимало участие 16 человек.
Для оценки исходного уровня осведомленности о своем заболевании и
степени выживаемости знаний после обучения в астме школе, нами была разработана анкета-тест «Информированность пациентов о бронхиальной астме».(Приложение А) Анкета содержит 22 закрытых вопросов с тремя вариантами ответов, один из которых верный, второй — ошибочный, третий вариант — «не знаю». Подсчитывается сумма правильно отвеченных вопросов и переводится в % от максимально возможного суммарного результата (100%). Оценивается исходный уровень о БА, навыков оценки собственного состояния и самопомощи, а также изменение осведомленности о причинах, проявлениях, лечении, профилактике данного заболевания.
Таблица 2 Результаты тестирование на первом занятии.
1. Бронхиальная астма — это хроническое воспалительное заболевание бронхов?
2. Бронхиальная астма вызывается только аллергическими причинами?
3. Если у Вас есть аллергия на кошку, можно ли заводить собаку?
4. Яйца, орехи, цитрусовые — высокоаллергенные продукты?
5. Если есть аллергия на домашнюю пыль, можно ли спать на перьевой подушке?
6. Беродуал, формотерол и атровент применяют для профилактического лечения астмы?
7. Ингаляция беродуала или сальбутамола купирует острый приступ удушья?
8. Ингаляционные гормоны применяются для профилактического лечения астмы?
10. Если физическая нагрузка или выход на холодный воздух вызывают приступ удушья, предварительно нужно воспользоваться ингалятором?
11.Противопоказаны ли занятия физкультурой при астме?
12. Противопоказано ли обливание холодной водой при астме?
13. Может ли стресс вызвать приступ удушья?
14. После использования гормонального ингалятора нужно ли полоскать рот и горло водой?
15. Антибиотики лечат вирусную инфекцию?
16. Умеете ли Вы пользоваться пикфлоуметром?
17. Имеете ли Вы личный пикфлоуметр?
18. Ведете ли Вы дневник самонаблюдения?
19. Вы регулярно выполняете рекомендации своего лечащего врача?
20. Довольны ли Вы назначенным лечением?
21. Считаете ли Вы своего врача компетентным в вопросах лечения астмы?
22. Ощущаете ли Вы пользу от посещения астма школы?
После проведение тестирования на первом занятие было видно, что больные бронхиальной астмой имеют низкую (86%) степень информированности о своем заболевании.
После курса обучение в школе здоровье, на конечном пятом занятие была проведена повторная проверка знаний у пациентов. Контроль знаний показал, прошедшие курс обучения в астме школе, научились:
- — самостоятельно распознавать приближающееся ухудшение в течении астмы и предотвращать его;
- — самопомощи при развившемся приступе
- — пользоваться такими приборами, как пикфлуометр, спейсер и небулайзер;
- — узнали на собственном опыте, как необходимо выполнять все рекомендации врача и как это влияет на качество их жизни.
Опрос пациентов по окончании занятий в школе показал следующее:
- — 72 % больных пересмотрели свой образ жизни и бытовые условия;
- — 62 % постарались изменить свой пищевой рацион;
- — 38 % увеличили привычный двигательный режим и пребывание на свежем воздухе;
- — 88 % решили порекомендовать посетить астма школу своим знакомым, страдающим аналогичным недугом.
Обучение в школе здоровья способствовало повышению уровня знаний пациентов о ступенчатой терапии БА, овладению навыками самоконтроля, освоению техники ингаляционной терапии, что привело к уменьшению количества приступов удушья, улучшению функции внешнего дыхания.
источник
Бронхиальная астма (БА) остается одним из наиболее тяжелых заболеваний системы органов дыхания. По данным Европейского сообщества пульмонологов, ее распространенность в России составляет 5-8 % в общей популяции, причем 20 % больных страдают этим заболеванием в тяжелой форме, нередко БА протекает на фоне заболеваний желудочно-кишечного тракта (ЗЖКТ) [6]. Одним из критериев оценки эффективности оказания медицинской помощи населению, получившим в последние годы широкое распространение, является качество жизни [1, 2, 3, 4]. Качество жизни (КЖ) — интегральный показатель, отражающий степень адаптации человека к болезни и возможности выполнения им привычных функций, соответствующих его социально-экономическому положению. Исследование КЖ дает представление о физическом, психологическом и социальном функционировании больного и позволяет оценить влияние заболевания на состояние пациента [5]. БА как хроническое заболевание, склонное к прогрессированию и протекающее с обострениями, оказывает негативное воздействие на все стороны жизни больного [7]. Для более эффективного взаимодействия врача и пациента необходимо знание тех сфер жизнедеятельности человека, которые более всего страдают в связи с этим заболеванием.
Цель исследования — изучить качество жизни больных с обострением бронхиальной астмы среднетяжелого течения и его динамику на стационарном этапе лечения.
Материалы и методы исследования
В исследование были включены 42 больных БА сочетанной с ЗЖКТ (32 женщины и 10 мужчин) в возрасте от 36 до 70 лет, поступившие на стационарное лечение в нашей клинике в связи с обострением заболевания. Все пациенты страдали бронхиальной астмой среднетяжелого течения (БАСТ). В исследуемой группе 11 пациентов страдали аллергической формой БА, 10 — смешанной и 21 — неаллергической БА. Диагноз бронхиальной астмы и тяжесть заболевания выставлялись в соответствии с рекомендациями «Глобальной стратегии по бронхиальной астме» (GINA 2008). На поликлиническом этапе большинство пациентов (70 %) получали базисную терапию: 19 пациентов (47 %) — ингаляционные глюкокортикостероиды (ИГКС), 9 (23 %) — комбинированную терапию (ИКГС + b2-агонисты длительного действия). Продолжительность обострения у большинства больных составляла более суток.
Контрольную группу составили 42 практически здоровых респондента в возрасте 36-70 лет, 34 женщины, 8 мужчин, средний возраст — 44,9 лет.
При госпитализации у пациентов отмечались приступы удушья, кашель, свистящее дыхание, снижение или отсутствие эффекта от ингаляционных (b2-агонистов короткого действия, ограничение физической активности, частые ночные симптомы БА, снижение пиковой скорости выдоха (ПСВ) с суточными колебаниями более 30 %. Обследование больных БА проводилось в соответствии с принципами GINA и «Стандартами оказания медицинской помощи больным БА», предусматривающими проведение клинического обследования, спирографии, пикфлоуметрии, электрокардиографии, рентгенографии органов грудной клетки. Во время пребывания в стационаре пациенты получали комплексное лечение, включавшее ингаляционные глюкокортикостероиды (ИКГС), небулайзерную терапию (ингаляции с беротеком или беродуалом), пролонгированные теофиллины, при необходимости — системные глюкокортикостероиды.
Пациенты заполняли специальные вопросники по КЖ — «Респираторную анкету» (SGRQ) и «Asthma Quality of Life Questionnaire» (AQLQ) на 2-3 дни госпитализации (после уменьшения симптомов дыхательной недостаточности) и на 15-25 дни госпитализации (после проведенного лечения).
Вопросник AQLQ, разработанный профессором Е. Juniper (Канада, 1992) специально для больных БА, содержит 32 вопроса, сгруппированных в 4 раздела (симптомы астмы, активность, окружающая среда, эмоции), обладает высокой чувствительностью и может применяться для оценки КЖ при обострении заболевания, а также контроля эффективности проводимого лечения. Ответы на вопросы оцениваются в баллах по шкале Ликерта от 1 (максимальное негативное влияние симптомов БА на КЖ) до 7 (отсутствие негативного влияния БА на КЖ пациента). Наименьшим клинически значимым изменением является 0,5 балла.
Вопросник SGRQ состоит из 76 вопросов. Первая часть «Симптомы» состоит из 8 вопросов, ответы на которые позволяют оценить выраженность кашля, одышки, свистящего дыхания, частоты и продолжительности обострений, происходивших в течение последнего года. Вторая часть «Ограничение активности» позволяет оценить степень ограничения физической активности, обусловленную симптомами заболевания. Третья часть «Влияние» измеряет психосоциальные последствия бронхиальной астмы. Домен «Общее качество жизни» отражает общее негативное влияние заболевания на здоровье. Оценка каждого показателя после перекодировки «сырых баллов» производится по 100-балльной шкале, при этом, чем выше балл, тем более негативное влияние оказывает болезнь на КЖ пациента. Минимальным клинически значимым различием считается изменение любого показателя не менее, чем на 4 балла.
Результаты исследования и их обсуждение
У пациентов с БАСТ при поступлении в стационар наблюдались ежедневные симптомы астмы, ограничивающие активность и нарушающие сон. Число ночных пробуждений в среднем составило 1,37 раза за ночь. Потребность в приеме b2-агонистов короткого действия у 34 пациентов была 5,7 ± 2,0 ингаляций в сутки, у 6 человек она превышала 12 ингаляций в сутки (в среднем 14,5 ± 3,1), что сопровождалось клиническими признаками передозировки адреномиметиков: подъемом артериального давления, тремором, тахикардией, экстрасистолией. Отмечалось снижение ОФВ| (57,0 ± 12,2 % должной), ПСВ (54,2 ± 15,6 % должной) с суточными колебаниями более 30 %.
Исследование КЖ при помощи вопросника AQLQ выявило низкие исходные значения всех шкал КЖ. Пациенты отмечали ограничения в своей повседневной деятельности (значение шкалы «активность» составило 2,93 ± 0,2 балла); страдали от симптомов болезни (2,29 ± 0,16 балла); испытывали стресс вследствие удушья, приступов затрудненного дыхания, одышки, кашля (шкала «эмоции» — 2,67 ± 0,23 балла); тяжело переносили негативное влияние факторов окружающей среды (3,73 ± 0,35 балла). Результаты ответов на респираторную анкету SGRQ также показали низкие исходные значения всех доменов КЖ.
Больным БА сочетанной с ЗЖКТ средней тяжести в течение 15-25 дней проводилось комплексное лечение, включавшее применение ИГКС, небулайзерную терапию с растворами бронхолитиков, пролонгированные теофиллины. По показаниям, при затяжных приступах удушья больным в первые дни назначались системные глюкокортикостероиды внутривенно капельно либо перорально; проводилась оксигенотерапия. В результате лечения у пациентов отмечено улучшение общего самочувствия, уменьшение симптомов БА, снижение потребности в b2-агонистах короткого действия до 0,72 ингаляций в сутки, числа ночных пробуждений до 1,12 раз в неделю. OФB1 к концу госпитализации составил 86,2 ± 6,9 %, ПСВ — 81,5 ± 12,4 % должной. Анализ результатов исследования КЖ после лечения с помощью вопросника AQLQ свидетельствует о значительном улучшении показателей КЖ у больных БАСТ . Одновременно со снижением выраженности симптомов заболевания (шкала «симптомы» изменилась с 2,29 ± 0,16 баллов до лечения до 4,52 ± 0,26 после лечения; р
источник
Среди причин малой эффективности лечения бронхиальной астмы (БА) можно назвать недостаточную осведомленность пациентов о течении заболевания, профилактике обострений. У больных нет навыков самоконтроля и оказания себе первой помощи при развитии приступа БА или развития острых аллергических реакций [1].
Простое информирование пациента не приводит к изменению модели поведения. Улучшению взаимопонимания между врачом и пациентом способствуют Астма школы [4, 5].
На базе городской поликлиники № 1 Великого Новгорода существует «Астма школа» для взрослых. Занятия в
«Астма-школе» построены по принципу циклов (всего 4 занятия по 2 занятия в неделю). Время занятий с 17.30 до 18.30. Занятия для больных проводятся бесплатно, врач аллерголог занимается с ними в свободное от работы время. Поэтому, чаще проводится индивидуальная работа с пациентом во время приема (или после него), когда врач освещает все указанные вопросы.
Материалы и методы. Для оценки влияния образовательных программ на регулярность выполнения рекомендаций врача и, как следствие, на качество жизни проведено анкетирование слушателей «Астма-школы» до начала занятий и через 3-6 месяцев после обучения. Вопросы анкеты разработаны на основе уже существующих опросников и касаются необходимых знаний о заболевании, методах лечения и самоконтроля. Ответы на вопросы строятся по типу: «да», «нет», «не знаю».
Анкеты заполнили 100 взрослых с БА в возрасте от 26 до 64 лет, из них 29% составляют лица с высшим, а 71% — со средним образованием. Профессиональные вредности имеются у 14% больных. Причём 65% из них имели легкую и 30% среднетяжелую степень течения, 5% – тяжелую степень течения БА. Сопутствующую патологию имели 46% больных, в том числе хронический бронхит — 57% опрошенных, артериальную гипертонию — 33,5%, ишемическую болезнь сердца – 20% пациентов. Отягощенная наследственность отмечена у 9% больных. Частота табакокурения составила 24%.
50 пациентов из опрошенных затем посещали занятия в «Астма-школе», а 50 – составили контрольную группу, отказавшись от обучения.
Обсуждение результатов. На учете в поликлинике состоит 91 пациент, при этом 31% обращается в поликлинику по поводу астмы более 3 раз в году, 29% больных госпитализируются в экстренном порядке более 3 раз в год, а 40 % не имеют экстренной госпитализации.
Анкетирование позволило выявить группу больных (13%), для которых купирование приступа является основным способом лечения.
Кроме того, выявлено 9 человек, которые никогда не наблюдались у врача поликлиники.
Анкетирование показало, что на первом занятии «Астма-школы», только 22% больных имели представление о провоцирующих и предрасполагающих к БА факторах.
До обучения в «Астма-школе» на вопрос «Соблюдаете ли вы рекомендации по элиминации аллергенов?» 84% респондентов ответили утвердительно. Однако анализ ответов на следующие вопросы показал, что положительный ответ на этот вопрос вовсе не означает, что больные выполняют требования гипоаллергенного быта. 70% – укрывались шерстяными одеялами, являющимися местом обитания клещей домашней пыли, у 70% опрошенных в спальнях имеются ковры.
После обучения не заменили одеяла только 7 человек; ковер из спальни не убрал 1 респондент.
О пикфлоуметрии знали 58% опрошенных, из них только 9% использовали пикфлоуметр повседневно.
Согласно опросу для купирования приступа 53,4% респондентов применяли дозированные аэрозольные ингаляторы (ДАИ). Спейсером пользовались 35 % больных бронхиальной астмой. После неоднократных бесед с врачом спейсером стало пользоваться 50% опрошенных.
Доставку лекарственного средства с помощью небулайзера применяли 10,6% больных. 42% респондентов не могли объяснить разницу между спенсером и небулайзером. Интересным был факт недоверия к небулайзерной терапии, его испытывали 10 пациентов. После посещения «Астма-школы» еще 4 человека решили обсудить с лечащим врачом целесообразность применения небулайзера.
Все опрошенные, кроме одного, оценили эффект от небулайзерной терапии (по сравнению с дозированным ингалятором) как более быстрый, т.е. субъективная оценка больными НБТ подтверждает ее высокую эффективность.
До посещения «Астма-школы» 79% респондентов БА негативно относилось к длительному применению глюкокортикостероидов, мотивируя тем, что к лекарственным средствам может быть привыкание, и что они могут быть причиной многих осложнений.
Больные, постоянно принимающие системные глюкокортикостероиды (ГКС), составили 4%, ингаляционными ГКС систематически пользуются 25% (согласно рекомендациям врача), 6% принимают системные или ингаляционные ГКС только во время обострения.
25 % опрошенных до обучения в качестве базовой терапии применяли ингаляционные ГКС, после цикла занятий количество пациентов, пользующихся ингаляционными ГКС в качестве базисной терапии, возросло до 32 %, т.е. удалось преодолеть негативизм по отношению к ингаляционным глюкокортикостероидам.
Регулярно следовали рекомендациям врача и проводили базисную терапию те респонденты, которые ранее уже индивидуально работали с врачом.
Для выявления степени влияния занятий в «Астма-школе» использован критерий знаков. Оценка произведена по таблицам с заданной вероятностью Р (Таб. 1). С вероятностью 99,5% можно считать, что полученный ответ на вопрос анкеты после посещения «Астма-школы» достоверен.
Таблица 1 Таб.1.Результаты анализа влияния занятий в «Астма-школе» на знания и образ жизни больных бронхиальной астмой
Анализ результатов работы «Астма-школы» показал, что у 50% больных в опытной группе уменьшилась частота обострений БА. Во 2 (контрольной группе) этот показатель был существенно ниже и составил 3%.
Реже стали вызывать «Скорую помощь» в 1 группе 47 % опрошенных, тогда как в контрольной – только в 3%.
После обучения в «Астма-школе» уже 25% больных БА стали оценивать необходимость занятий физической культурой. В контрольной группе – этого не происходит.
Подводя итоги можно сказать, что пациенты, прошедшие обучение в «Астма-школе» научились самостоятельно оценивать симптомы, свидетельствующие об обострении БА и предотвращать развитие приступа, пользоваться спейсером, небулайзером.
Анкетирование, проведенное через шесть месяцев после обучения в «Астма-школе», показало что: 37,7% больных не выполняли рекомендаций, полученных в «Астма-школе», а 62,3% придерживались их.
Наши данные совпадают с результатами, полученными после обучения в других «Астма-школах» [3].
В Великом Новгороде существует «Астма-школа» на базе областной детской клинической больницы (НОДКБ) для больных БА, находящихся на стационарном лечении в аллергологическом отделении. В ней обучаются дети и их родители, находящиеся на лечении в аллергологическом отделении НОДКБ.
Занятия в «Астма-школе» для детей и их родителей бесплатные. Из бюджета выделено 0,5 ставки врача-педиатра и 1 ставка медицинской сестры.
Занятия проводятся 2–3 раза в неделю, во второй половине дня и продолжаются 1–1,5 часа. Ведет их врач аллерголог. При анализе функционирования «Астма-школы» выяснилось, что ее работа ограничена во времени, а также бывают случаи переноса занятий из-за командировок или ночных дежурств врача.
Чтобы избежать недостатков в работе «Астма-школ» и повысить эффективность их работы целесообразно создать единую на весь город «Астма-школу» на базе одной из поликлиник или реабилитационного центра. Предлагаем выделить для этого 0,25 ставки детского аллерголога и 0,25 взрослого. Для консультаций больных в этой школе предусмотреть работу по совместительству психолога, ЛОР-врача, пульмонолога, врача ЛФК. Необходимо также выделить ставку для медсестры с высшим образованием, так как после дополнительного обучения такой специалист может эффективно работать в «Астма- школе» и в отдельных случаях он может заменить врача-аллерголога.
Медсестра с высшим образованием может осуществлять педагогический процесс по обучению больных БА, так как она владеет основами педагогической деятельности. Такой специалист может разъяснить пациентам основы быта, научить практическим навыкам использования ингаляторов, пикфлоуметров, небулайзеров, спейсеров, рассказать о преимуществах последних, а также проконтролировать технику ингаляций. Считается, что медсестре легче наладить контакт с больным, чем врачу, так как пациенты чувствуют себя раскованнее в беседе с медсестрой [2].
Другим положительным моментом создания единой «Астма-школы» является функционирование ее полный рабочий день.
Выводы
1. Проведенное анкетирование слушателей «Астма-школы» до начала занятий показало низкую осведомлённость больных БА по базисным проблемам лечения. Исследование, проведенное через шесть месяцев после обучения в Астма- школе выявило недостаточную приверженность больных к лечению: 37,7% больных не выполняли рекомендаций, полученных в Астма-школе.
2. Целесообразно создание единой на весь город «Астма-школы» для обучения в ней взрослых, детей, больных БА с выделением из бюджета для этого 0,25 ставки детского аллерголога и 0,25 взрослого и привлечением специалистов определенного профиля.
1. Влияние обучения больных бронхиальной астмой на течение заболевания / Л.С. Булкина, А.С. Белевский, Н.П. Княжеская, А.Г. Чучалин [текст] // Терапевтический архив. – 1996. – Т. 68. – № 12. – С. 30–35.
2. Короткова Ю.Г. Роль медсестры в проведении профилактических мероприятий при бронхиальной астме //
Медсестра, 2012.-N 5.-С.25-27
3. Курдавильцева С.Б. Актуальность астма школ для повышения качества жизни пациентов // Управление качеством медицинской помощи. – 2012. – № 1. – С. 81 – 84.
4. Мещерякова Н.Н., Поливанов Э.Г., Белевский А.С. Роль пациента в процессе лечения бронхиальной астмы // Атмосфера. – 2001. – № 2(3). – С. 23- 26.
5. Суховская О.А. Сравнительное исследование качества жизни здоровых и больных бронхиальной астмой / О.А. Суховская, И.А. Горбенко // Исследование качества жизни в медицине. – СПб.: ВМА, 2000. – С. 131 –133
источник
Кузовлева О.А.,Клюева Ю.В.,Матвеева Н.Н.,Шахразиева Р.Ш., Волкова Н.А.
Научные руководители: д.м.н.,профессор Черненков Ю.В., ассистент, аспирант Кузьмина А.А.
Целью исследования было выявление адаптационных возможностей, субъективных изменений с позиции больного. В анализ было включено 10 детей с диагнозом БА;10-с I,II гр. здоровья 14-17 лет.Изучены параметры качества жизни(КЖ) по опроснику КЖ ВОЗ, адаптационные способности по опроснику Лазаруса.В доле больных БА-преобладание мальчиков, снижение КЖ в группе с длительностью заболевания 1-3 и 5-10 лет, снижение КЖ по ряду параметров: общая оценка КЖ, нарушения сна, памяти и концентрации, снижение самооценки, нарушение межличностных отношений, зависимость от принятия ЛС. Выявлены изменения по опроснику«Копинг-Стратегий» , требующие анализа.
The purpose of this work was to identify subjective changes from the position of the patient, his adaptive capabilities. The research included 10 children with Bronchial asthma(BA);10 children with I, II health groups of 14-17 years.Quality of life parameters(QL) were studied in the WHO QL questionnaire, and adaptive capabilities-in the Lazarus questionnaire.Among patients with BA-prevalence of boys, decrease in QL in the group with a duration of disease of 1-3 and 5-10 years, decrease in QL for a number of parameters: general assessment of QL, sleep, memory and concentration disorders, decreased self-esteem, impaired interpersonal relationships, dependence on taking medicines. Maladjustment processes requiring analysis have been identified.
Введение: Бронхиальная астма (БА) является хроническим заболеванием, оказывающим негативное влияние на физическую, психоэмоциональную и социальную сферы жизни человека. В последнее десятилетие в специализированной медицинской литературе из года в год авторы отмечают увеличение распространенности БА в детской популяции и наличие тенденции к более тяжелому ее течению. Согласно официальным документам Федерального агентства по здравоохранению и социальному развитию Российской Федерации уровень БА в детской популяции составляет 3,12%. Интерес к проблемам БА обусловлен не только тем, что она является одним из самых распространенных хронических заболеваний у детей, но и имеет важное социальное значение, сопряженное с высоким риском инвалидизации и развитием частых, жизнеугрожающих состояний, что приводит к увеличению ресурсов здравоохранения.
БА по определению, указанному в регламентирующих документах (национальная программ GINA), ассоциирована с физическими, эмоциональными и социальными ограничениями. При этом с позиции пациента эмоциональные факторы и ограничения в социальной сфере имеют важное значение в понимании здоровья, поэтому необходимо активно изучать не только клинические, но и вопросы самооценки больным своего состояния, способности преодоления трудностей в различных сферах психической деятельности, копинг-стратегий.
А.Р. Лурия указывал, что помимо объективных исследований заболевания для постановки диагноза очень важна оценка жалоб, переживаний и изменений характера больного. Внутренняя картина болезни — «все то, что испытывает и переживает больной, вся масса его ощущений, его общее самочувствие, самонаблюдение. Феномен внутренней картины болезни может иметь как положительное, так и негативное влияние на самые разнообразные аспекты жизни больного ребенка: воздействовать на проявления и течение заболевания, на отношения в семье и к близким людям, школьную успеваемость, эмоциональное состояние и процессы адаптации в целом. В этой связи разработаны и внедрены методы оценки состояния пациентов по адаптированным опросникам — ВОЗ-100, Копинг-тест Лазаруса и другие.
Несмотря на большое количество работ, посвященных изучению качества жизни детей, страдающих БА, в изученной литературе не представлена комплексная оценка качества жизни и адаптационной способности данной группы детей.
Целью настоящей работы было выявить наиболее важные и значимые субъективные изменения качества жизни с позиции больного, его способность к преодолению трудностей в различных сферах психической деятельности.
Материал и методы: В настоящее исследование было включено 10 детей обоего пола в возрасте от 14 до 17 лет. Из них 2 детей находились на стационарном лечении по поводу основного заболевания в Клинической больнице им.С.Р. Миротворцева ГБОУ ВПО Саратовский ГМУ им. В.И. Разумовского Минздрава России и 8 пациентов состоят на диспансерном учете в ГУЗ «Саратовская городская детская поликлиника № 8» с диагнозом Бронхиальная астма(БА). Соответственно 6 детей имеют БА легкой степени тяжести, а 4 ребенка БА средней степени. Контрольную группу составили дети в количестве 10 человек с I и II группой здоровья в возрасте от 14 до 17 лет.
Критериями включения детей в исследование были:
• информированное согласие пациентов (и их родителей, в случае, если пациент не достиг 18-летнего возраста) на участие в исследовании;
• возраст больных от 14 до 17 лет;
• начало заболевания до 16-летнего возраста;
• нежелание ребенка или родителей участвовать в исследовании;
• начало заболевания после 16 лет;
При проведении клинико-психологического обследования использовались следующие методики: 1) ретроспективный анализ анамнестических сведений. В данном разделе оценивались длительность заболевания, половой и возрастной состав пациентов.
2) для субъективного определения качества жизни использовались следующие опросники:
— опросник «Копинг-Стратегий» (Ways of Coping Questionnaire; Lazarus P., Folkman S., 1984). Методика предназначена для определения копинг-механизмов, способов преодоления трудностей в различных сферах психической деятельности, копинг-стратегий. Данный опросник считается первой стандартной методикой в области измерения копинга. Задача совладания с негативными жизненными обстоятельствами состоит в том, чтобы либо преодолеть трудности, либо уменьшить их отрицательные последствия, либо избежать этих трудностей, либо вытерпеть их. Можно определить совладающее поведение как целенаправленное социальное поведение, позволяющее справиться с трудной жизненной ситуацией (или стрессом) способами, адекватными личностным особенностям и ситуации, — через осознанные стратегии действий. Это сознательное поведение направлено на активное изменение, преобразование ситуации, поддающейся контролю, или на приспособление к ней, если ситуация не поддаётся контролю. При таком понимании оно важно для социальной адаптации здоровых людей. Его стили и стратегии рассматриваются как отдельные элементы сознательного социального поведения, с помощью которых человек справляется с жизненными трудностями. Эффективность той или иной стратегии зависит от особенностей актуальной ситуации и имеющихся личностных ресурсов, поэтому говорить об адаптавности/дезадаптивности отдельных копинг-стратегий некорректно. Стратегии, эффективные в одной ситуации, могут быть неэффективными и даже приносить вред – в другой. Вместе с тем выделяют ряд психосоциальных факторов, способствующих адаптации к стрессовым ситуациям относительно независимо от характеристик этих ситуаций. К ним относят комплекс адаптивных индивидуально-типологических (преимущественно когнитивно-стилевых) особенностей (например, копинг-компетентность, оптимизм, самоуважение, интернальный локус контроля, жизнестойкость и т.п.), а также свойства социальной сети и адекватность социальной поддержки.
-опросник качества жизни ВОЗ-100-Опросник качества жизни Всемирной организации здравоохранения. Опросник имеет абсолютно прозрачную структуру и состоит из прямых вопросов. Ценность опросника — в получении информации по субъективному ощущению индивидом качества своей жизни. Это понятие определяется ВОЗ как «восприятие индивидами их жизни в контексте культуры и систем ценностей, в которых они живут, и в соответствии с их собственными целями, ожиданиями, стандартами и заботами». 100 вопросов позволяют оценить качество жизни в 6 сферах жизни человека: Физическая сфера, Психологическая сфера, Независимость, Социальная активность, Окружающая среда и Духовность. Кроме того, 4 вопроса оценивают качество жизни в целом. Каждая из сфер состоит из различного количества субсфер: например, Физическая сфера включает в себя субсферы Физическая боль и дискомфорт; Жизненная активность, Энергия и усталость и Сон и отдых. Каждая из субсфер включает в себя 4 вопроса. Данный тест адаптирован нами для возможности определения качества жизни у детей. В связи с чем не определяли субсферу «Сексуальная активность». От законных представителей обследованных детей или от пациентов при достижении ими четырнадцатилетнего возраста было получено письменное информированное согласие на обследование.
Результаты и обсуждение: Анализируя распределение по полу у детей с БА, нами отмечено, что отмечается преобладание мальчиков. Всего мальчиков среди детей с бронхиальной астмой было 80 %(n=8), что не противоречит мировым наблюдениям о различиях в распространенности астмы в зависимости от пола. Детская и подростковая астма наблюдается преимущественно у мальчиков. В возрасте после 18 лет распространенность становится одинаковой. Причины этих различий неясны. Возможно, это связано с большей предрасположенностью к аллергии и большей узостью воздухоносных путей среди мальчиков. Также у них отмечается более низкая устойчивость эпителия дыхательных путей к вирусам, обусловленная особенностями гормональной системы. Это приводит к более частым респираторным инфекциям. В результате увеличивается риск развития обструкции бронхов, в том числе тяжелых приступов астмы у мальчиков.
По длительности заболевания было получено следующее распределение: до 1 года – 0%, от 1г до 3лет – 10%, от 3 до 5 лет – 20%, от 5 до 10 лет – 60%, более 10 лет – 10%. Обращает на себя внимание, что наибольшее снижение качества жизни наблюдается в группе с длительностью заболевания от 1 года до 3, в данной группе качество жизни составило 90,72 балла, что, по-видимому, связано с неполным контролем над бронхиальной астмой и недостаточным психологическим принятием диагноза. Дети, страдающие БА, в группе от 1года до 3 лет реже (38,8%), чем здоровые дети (55%), применяют способы конфронтативного копинга; т. е. для этих пациентов не характерны упорство в достижении целей, напористость, склонность к соперничеству и агрессивным действиям, они существенно чаще (72,2%), чем здоровые дети (49%), применяют «Поиск социальной поддержки», т.е. эти дети предполагают попытки разрешения проблемы за счет привлечения внешних (социальных) ресурсов, поиска информационной, эмоциональной и действенной поддержки. Характерны ориентированность на взаимодействие с другими людьми, ожидание внимания, совета, сочувствия.
Так же выявлено снижение качества жизни в группе с длительностью заболевания от 5 до10 лет – 92,04 балла соответственно. Данный результат подтверждает, что с увеличением длительности заболевания снижается качество жизни.
Кроме того, в данной группе более низкий, балл по «самоконтролю» (53,4%), по сравнению со здоровыми детьми (78%), что указывает на нежелание открыто проявлять свои чувства, скрытность в сочетании с продуманным и не слишком поспешным принятием решений. Дети с длительностью БА от 5 до 10 лет чаще применяют (75,8%) «планирование решения проблемы», чем здоровые дети (66%), т.е. для этих пациентов характерны попытки преодоления проблемы за счет целенаправленного анализа ситуации и возможных вариантов поведения, выработки стратегии разрешения проблемы, планирования собственных действий с учетом объективных условий, прошлого опыта и имеющихся ресурсов. Они существенно реже (50%), чем здоровые дети (79%), применяют «принятие ответственности», т.е. эти дети в меньшей степени признают свою роль в проблеме с сопутствующей темой ее решения.
Статистический анализ полученных результатов позволил выявить снижение качества жизни по целому ряду параметров: общая оценка качества жизни у больных БА составляла — 96,125 баллам, что ниже, чем у детей контрольной группы — 100,886 соответственно.
Кроме того, у больных БА, по сравнению с группой контроля, было выявлено снижение параметров качества жизни, при подсчете не только итоговой суммарной оценки, но и на уровне многих критериев-сфер: физической, психологической, уровня независимости, социальных отношений, окружающей среды. (Рис 1)
Выявлено снижение следующих показателей качества жизни по ВОЗ КЖ – 100 (Рис 2): в физической сфере заслуживает внимания такая субсфера, как сон. (F3)
Повышенный показатель свидетельствует о наличии проблем сна, таких как трудности засыпания, ночные пробуждения, раннее утреннее побуждение, сопровождающееся неспособностью заснуть вновь, а также отсутствие ощущения отдыха от сна отмечается у детей больных БА больше на 1,5 балла по сравнению с группой контроля. Сон и имеющиеся со сном проблемы в повышенной степени влияют на качество жизни индивида.
Наблюдаются изменения в психологической сфере (познавательные функции) (F5). Показатель «познавательные функции» исследует мнение индивида о собственном мышлении, способности усваивать новое (обучаться), памяти, способности к концентрации внимания и к принятию решений. Здесь отмечается снижение параметров у группы больных БА на 1,5 балла, по сравнению с группой контроля.
В основной группе отмечается снижение самооценки на 3 балла по сравнению с группой контроля. Субсфера «Самооценка» исследует, каковы чувства индивида относительно самого себя как личности. Они могут варьировать от позитивных до крайне негативных. Исследуется, испытывают ли люди чувство собственной ценности как личности. Также исследуется аспект самооценки, связанный с тем, ощущает ли индивид себя способным к эффективному функционированию, удовлетворён ли собой и своей способностью самоконтроля.
Обращает на себя внимание незначительное снижение (на 2 балла) мнения о своем внешнем виде у группы больных БА, по сравнению с группой контроля.(F6)
В сфере уровень независимости особое внимание заслуживает субсфера зависимость от лекарств и лечения (F11)
«Зависимость от лекарств и лечения» исследует зависимость индивида от медицинского или альтернативного лечения, применяемого для поддержания его физического и психологического благополучия на желаемом уровне. Но субсфера не исследует в подробностях, какое именно лечение или лекарство используется человеком. Из графика видно(рис.2.), что группа детей, которые больны БА в большей степени (на 4 балла) зависят от принятия лекарственных средств, чем здоровые дети, которые не получают постоянной терапии.
В сфере «Социальные отношения» обнаружены изменения в следующих субсферах:
«Личные отношения» исследует степень, в которой люди чувствуют дружелюбие, любовь и поддержку, по сравнению с тем, чего бы они желали для близких (дружеских и любовных) отношений в своей жизни). Эта субсфера касается также имеющихся у индивида в настоящий момент обстоятельств и реальной деятельности, связанных с поддержкой и обеспечением других людей. В данную субсферу входит то, в какой степени люди чувствуют возможность разделить моменты горя или радости с теми, кого они любят; ощущение того, что они любят и любимы.
«Практическая социальная поддержка» исследует, в какой степени индивид чувствует поддержку, облегчение и возможность получить практическую помощь со стороны семьи и друзей. Из данных графика видно, что параметры F13 и F14 незначительно снижены, соответственно на 2 балла у больных БА, по сравнению с группой контроля.
В сфере «Окружающая среда» обращает на себя внимание субсфера Медицинская и социальная помощь (доступность и качество) (F19) «Медицинская и социальная помощь» (доступность и качество) исследует точку зрения индивида на медицинскую и социальную помощь в его ближайших окрестностях. «В ближайших» означает то время, которое ему необходимо затратить на её получение. В данном разделе привлекает внимание то, что больные БА оценивают доступность и качество медицинской и социальной помощи на 3 балла ниже, чем дети I и II группы здоровья.
Субсферы и сферы которые не были описаны, не нуждались в детальном разборе, так как показатели в обеих группах не показали достоверных различий.
Анализируя опросник «Копинг-Стратегий» (Ways of Coping Questionnaire; Lazarus P., Folkman S), получены следующие результаты:
Сравнительный анализ стратегий, применяемых Больными БА и здоровыми детьми, позволил выявить ряд отличий (Рис. 3). Достоверные различия зарегистрированы по четырем из восьми шкал опросника «Копинг-Стратегий».
Больные БА реже (41,6%), чем здоровые дети (55%), применяют способы конфронтативного копинга; т. е. для этих пациентов не характерны упорство в достижении целей, напористость, склонность к соперничеству и агрессивным действиям.
Более низкий, балл по «самоконтролю» у рассматриваемых больных (69%), чем у здоровых детей (78%), указывает на нежелание открыто проявлять свои чувства, скрытность в сочетании с продуманным и не слишком поспешным принятием решений.
Больные БА существенно реже (62,5%), чем здоровые дети (79%), применяют «принятие ответственности», т.е. эти дети в меньшей степени признают свою роль в проблеме с сопутствующей темой ее решения. В этом понятии заключается две стороны: положительная сторона: то, что дети с БА могут использовать внешние ресурсы для разрешения проблемной ситуации; так же существует отрицательная сторона: возможность формирования отрицательной позиции и/или чрезмерных ожиданий по отношению к окружающим.
Реже у больных БА (39,5%), чем среди здоровых лиц (49%), встречается неэффективный способ совладания со сложными ситуациями — «бегство-избегание»: эти пациенты не склонны к пассивному «уходу» от трудностей.
Хотелось бы пояснить, в чем состоит различие между копинг-стратегиями «дистанцирование» и «бегство-избегание». При дистанцировании имеет место снижение значимости психотравмирующей ситуации. Для его крайних форм характерна фраза: «Вел себя как будто ничего не произошло», т. е. в случае хронического заболевания пациент пытается жить, не замечая болезни, дистанцируясь от нее. При этом он может вести достаточно активный образ жизни. «Бегство-избегание» связано с пассивными и неадекватными способами реагирования на психотравмирующую ситуацию, например, «спал больше обычного», «избегал общения с людьми», «надеялся на чудо», «фантазировал, как все могло бы обернуться», «пытался улучшить самочувствие едой, выпивкой, курением или лекарствами».
Таким образом, преобладающими стратегиями преодоления трудностей у больных БА являются «планирование решения проблемы» (80,5%) и «положительная переоценка» (59,5%), редко встречается пассивный и неконструктивный способ стресс-преодолевающего поведения — «бегство-избегание» (39,5%), что свидетельствует о хороших адаптивных возможностях этих пациентов. Копинг-стратегии «дистанцирование», частота которых достаточно высока у больных БА (55,5%), позволяют справиться с хронической психотравмирующей ситуацией многолетнего лечения БА.
Заключение: На основании полученных результатов можно сделать следующие выводы:
o анализируя состояние пациентов, следует учитывать не только клинические проявления, но и снижение их общего самочувствия, невозможность ими преодолевать трудности, лечение должно сводиться не только к медикаментозной терапии, но и к повышению качества жизни пациентов, а это достигается совместной работой врачей разных специальностей, в том числе психотерапевтов.
o БА болеют преимущественно мальчики;
o с увеличением длительности заболевания снижается качество жизни.
o снижение качества жизни по целому ряду параметров: общая оценка качества жизни; имеются умеренные нарушения сна, мышления, обучаемости, памяти и концентрации, снижение самооценки, отмечается негативное восприятие своего образа тела, нарушение межличностных отношений, выраженная зависимость от лекарственных средств, кроме того, больные БА оценивают доступность и качество медицинской и социальной помощи как недостаточные;
o для больных БА не характерны упорство в достижении целей, напористость, склонность к соперничеству и агрессивным действиям, отмечается нежелание открыто проявлять свои чувства, скрытность в сочетании с продуманным и не слишком поспешным принятием решений. Больные БА существенно реже, чем здоровые дети, применяют «принятие ответственности», т.е. эти дети в меньшей степени признают свою роль в проблеме с сопутствующей темой ее решения. Однако, преобладающими стратегиями преодоления трудностей у больных БА являются «планирование решения проблемы» и «положительная переоценка», что, по-видимому, позволяет им справиться с хронической психотравмирующей ситуацией многолетнего лечения БА.
1. Национальная программа «бронхиальная астма у детей. Стратегия лечения и профилактика». –4-е изд., перераб. И доп. – м.: оригинал-макет, 2013
2. Федеральные клинические рекомендации по диагностике и лечению бронхиальной астмы, 2013г.
3. Рассказова Е.И., Гордеева Т.О. копинг-стратегии в психологии стресса: подходы, методы и перспективы. Психологические исследования 2011;
4. Геппе Н. А. Актуальность проблемы бронхиальной астмы у детей / Н. А. Геппе // педиатрия. — 2012. — т. 91, № 3.
5. Влияние бронхиальной астмы на качество жизни у детей / Марданова М.Т., Сероева К.И./успехи современного естествознания. 2014. № 6. С. 49-50.
6. Психическое здоровье и качество жизни детей, страдающих бронхиальной астмой (обзор литературы)/ Куприянова И.Е., Кривоногова Т.С., Бабикова Ю.А., Шемякина Т.А./ сибирский вестник психиатрии и наркологии. 2015. № 1 (86). С. 88-93.
7. Глобальная стратегия лечения и профилактики бронхиальной астмы (пересмотр 2014 г.)/ пер. С англ. Под ред. А.С. Белевского.- М.: российское респираторное общество, 2015.- 148с.
8. Многоликая бронхиальная астма, диагностика, лечение и профилактика. Под ред. Г.Б.Федосеева, В.И.Трофимова, М.А.Петровой. – спб.: нордмедиздат, 2011. – 344 с.
9. Авсаджанишвили В. Н., Полунина В. В. Особенности состояния здоровья детей, страдающих заболеваниями органов дыхания // вестник росздравнадзора. 2012. №5. С.37-40.
источник