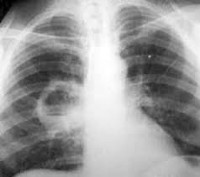
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник
Абсцесс легкого – ограниченный гнойно-деструктивный процесс, сопровождающийся образованием одиночных или множественных гнойных полостей в легочной ткани.
Гангрена легкого – распространенный гнойно-некротический процесс в легочной ткани, не имеющий четких границ.
Классификация абсцессов легких:
а) по патогенезу: аэрогенно-аспирационные, гематогенно-эмболические, травматические, септические
б) по течению: острые, хронические
в) по локализации: центральные; периферические (одиночные, множественные с указанием доли и сегмента)
г) по наличию осложнений: неосложненные и осложненные (эмпиемой, пиопневмотораксом, кровотечением, острым респираторным дистресс-синдромом легких, сепсисом, флегмоной грудной клетки и др.)
II. Гангренозные абсцессы (с распределением по течению, локализации и осложнениям, как гнойные абсцессы) – промежуточная форма инфекционной деструкции легких, отличающаяся от гангрены менее обширным и более склонным к отграничению омертвением легочной ткани.
III. Распространенная гангрена.
Этиология абсцессов легких.
1. Бактерии (в 60-65% — неспорообразующие облигатные анаэробы: бактероиды, фузобактерии, анаэробные кокки, в 30-40% — золотистый стафилококк, стрептококк, клебсиелла, синегнойная палочка и др.)
2. Грибы, простейшие и др. инфекционные агенты (в очень редких случаях).
Предрасполагающие факторы: курение, хронический бронхит, бронхиальная астма, сахарный диабет, эпидемический грипп, алкоголизм, травма челюстно-лицевой области, длительное пребывание на холоде и др.
Патогенез абсцессов легких:
Проникновение возбудителя в легочную паренхиму трансбронхиально, реже гематогенно, лимфогенно, путем распространения с соседних органов и тканей, непосредственно из внешней среды при проникающих ранениях грудной клетки с развитием:
а) абсцесса — ограниченной воспалительной инфильтрации с гнойным расплавлением легочной ткани и образованием полости распада, окруженной грануляционным валом; через 2-3 нед гнойный очаг прорывается в бронх (дренируется), а стенки полости спадаются с образованием рубца или участка пневмосклероза
б) гангрены – на фоне воспалительном инфильтрации паренхимы легких, воздействия продуктов жизнедеятельности микроорганизмов и тромбоза сосудов развивается обширный некроз без четких границ; в некротизированной ткани формируется множество очагов распада, которые частично дренируются через бронх
Клинические проявления абсцесса легкого.
а) до прорыва гноя в бронх:
— выраженный синдром токсикации: высокая температура тела, ознобы, проливные поты
— сухой кашель с болями в груди на стороне поражения
— затрудненное дыхание или одышка (в связи с невозможностью глубокого вдоха или рано возникающей дыхательной недостаточностью)
— бледность кожи, иногда цианотичный румянец на лице, больше выраженный на стороне поражения
— вынужденное положение (чаще на больной стороне)
— пульс учащен, иногда аритмичен; тоны сердца приглушены; АД с тенденцией к гипотензии
— перкуторно — интенсивное укорочение звука над очагом поражения
— аускультативно – везикулярное дыхание ослабленное с жестким оттенком, иногда бронхиальное дыхание
— приступ кашля с выделением большого количества гнойной, часто зловонной, мокроты (100-500 мл)
— при хорошем дренировании абсцесса самочувствие улучшается, температура и другие признаки интоксикации уменьшаются; при плохом дренировании — температура тела остается высокой, характерны ознобы, поты, кашель с плохим отделением зловонной мокроты, одышка, потеря аппетита и др.
— перкуторно – укорочение легочного звука над очагом поражения, реже тимпанический оттенок (за счет наличия воздуха в полости)
— аускультативно — мелкопузырчатые хрипы
После прорыва бронх симптоматика абсцесса редуцируется в течение 6-8 нед. При неблагоприятном течении отсутствует тенденция к очищению воспалительно-некротического очага, и появляются различные осложнения: пиопневмоторакс, эмпиема плевры, респираторный дистресс-синдром, инфекционно-токсический шок, сепсис,
Диагностика абсцесса легкого.
1. Рентгенография легких: до прорыва абсцесса в бронх — инфильтрация легочной ткани, чаще в сегментах II, VI, X правого легкого, после прорыва в бронх — просветление с горизонтальным уровнем жидкости.
а) OAK: лейкоцитоз, палочкоядерный сдвиг, токсическая зернистость нейтрофилов, значительное увеличение СОЭ
б) ОАМ: умеренная альбуминурия, цилиндрурия, микрогематурия.
в) БАК: увеличение содержания сиаловых кислот, серомукоида, фибрина, гаптоглобина, 2— и -глобулинов, при хроническом течении абсцесса — снижение уровня альбуминов.
г) общий анализ мокроты: гнойная мокрота с неприятным запахом, при стоянии разделяется на два слоя, при микроскопии — лейкоциты в большом количестве, эластические волокна, кристаллы гематоидина, жирных кислот.
Клинические проявления гангрены легких.
— тяжелое общее состояние больного: гектическая температура тела, ознобы, похудание, отсутствие аппетита, тахикардия, одышка
— боли в груди на стороне поражения, усиливающиеся при кашле
— перкуторно над зоной поражения тупой звук и болезненность (симптом Крюкова-Зауэрбруха), при надавливании стетоскопом на межреберье в этой области появляется кашель (симптом Кисслинга); при быстром распаде некротизированной ткани зона притупления увеличивается, на ее фоне появляются участки более высокого звука
— аускультативно дыхание над зоной поражения ослабленное везикулярное или бронхиальное.
— симптомы интоксикации остаются достаточно выраженными
— появляется кашель с отхождением зловонной мокроты грязно-серого цвета в большом количестве (до 1 л
— аускультативно над очагом поражения – влажные хрипы
Диагностика гангрены легких.
1. Рентгенография легких: до прорыва в бронх — массивная инфильтрация без четких границ, занимающая одну-две доли, а иногда и все легкое; после прорыва в бронх — на фоне массивного затемнения определяются множественные, чаще мелкие, просветления неправильной формы, иногда с уровнями жидкости.
а) ОАК: признаки анемии, лейкоцитоз, палочкоядерный сдвиг, токсическая зернистость нейтрофилов, выраженное повышение СОЭ.
б) ОАМ: протеинурия, цилиндрурия.
в) БАК: увеличение содержания сиаловых кислот, фибрина, серомукоида, гаптоглобина, 2— и -глобулинов, трансаминаз, снижение содержания альбуминов.
г) общий анализ мокроты: цвет — грязно-серый, при отстаивании образуются три слоя: верхний — жидкий, пенистый, беловатого цвета, средний — серозный, нижний – гнойный детрит и обрывки расплавляющейся легочной ткани; в мокроте определяются эластические волокна, множество нейтрофилов.
1. Рациональная диета (энергетическая ценность до 3000 ккал/сут, повышенное содержание белка: 110-120 г/сут, умеренное ограничение жиров: 80-90 г/сут, продукты, богатые витаминами).
2. Рациональная противомикробная терапия (в полость гнойника, внутрибронхиально, парентерально): цефепим 1-2 г 2 раза/сут в/в в сочетании с амоксиклавом 625 мг 2 раза/сут внутрь или левофлоксацином 0,5 г 1 раз/сут в/в до клинико-рентгенологического выздоровления (6-8 недель).
3. Улучшение условий дренирования гнойной полости и бронхиального дерева: отхаркивающие, протеолитические ферменты, бронхоскопия, пункция с аспирацией гноя, наружное дренирование тонким дренажом, пневмотомия, позиционный дренаж, дыхательная гимнастика
4. Иммунотерапия (антистафилококковая плазма, стафилококковый анатоксин и др.)
5. Симптоматическое лечение — как при пневмонии.
6. При неэффективности консервативного лечения – хирургическое лечение (всегда показано в следующих случаях: множественные абсцессы; тканевые секвестры; абсцессы нижнедолевой локализации; образования с диаметром полости более 5 см): резекция легкого, лобэктомия, пульмонэктомия, плевропульмонэктомия.
источник

Одним из наиболее опасных воспалений является абсцесс легкого, имеющий яркую клиническую картину и быстро ухудшающий общее состояние пациента.
Абсцесс легкого характеризуется гнойно-деструктивными проявлениями. В ходе воспалительного процесса образуется один или несколько внутренних нарывов (полостей) в легких (в паренхиме) с гноем. Воспаление сопровождается интоксикацией и лихорадкой.
По статистике чаще всего патология диагностируется у мужчин работоспособного возраста. Причем большинство (2/3) заболевших злоупотребляли алкоголем. Это информация к размышлению.
С точки зрения медицины, принято говорить, что тот самый нарыв образуется путем расплавления ткани. Образуется полость, ограниченная как бы пленкой (пиогенная мембрана). И внутри этой полости собирается гной.
Абсцессы могут встречаться во всех паренхиматозных органах, а также в коже, подкожной клетчатке и других мягких тканях. Возникают они вследствие проникновения в ткани гноеродных микроорганизмов и только при условии сохранного иммунитета.
Абсцесс легкого – это ситуация, при которой бактерии проникают в паренхиму органа.
Происходит это тремя путями – через бронхи, с током крови или с током лимфы. Оказываясь в ткани легкого, микроорганизмы провоцируют возникновение воспаления и разрушают паренхиму.
Абсцесс легкого – это воспаление, при котором образуется полость, заполненная гноем, которая может опорожняться (дренироваться) самостоятельно через рядом лежащий бронх.
Для некоторых абсцессов характерно рецидивирующее заполнение гноем после опорожнения.
Этиологическими факторами абсцесса могут быть гноеродные бактерии, грибы или, реже, простейшие. К числу последних относится 
Причины возникновения абсцесса легкого могут быть следующими:
- пневмонии и пневмониты;
- бронхоэктатическая болезнь;
- туберкулезный процесс ;
- инфаркт и гангрена легкого;
- гнойные заболевания зубочелюстного аппарата, например, кариес;
- аспирация содержимого желудка во время рвоты;
- сепсис в стадии септикопиемии.
Очень редко возникают первичные абсцессы, когда микроорганизмы попадают в легкие из окружающей среды и воспаление сразу идет по пути образования абсцесса.
Попасть в паренхиму легкого микроорганизмы могут тремя путями:
- Бронхогенный. В этом случае возбудитель либо изначально проникает в организм через бронхи, либо находится в ротовой полости, откуда вместе с воздухом проникает в легкое.
- Лимфогенный. Этот путь осуществляется в том случае, если очаг инфекции находится в легких или близлежащих тканях и микроорганизмы перемещаются оком лимфы.
- Гематогенный. Процесс распространения возбудителя током кровью получил название сепсис. В случае, если возникают гнойные очаги в разных органах из-за перемещения микроорганизмов по кровеносным сосудам, говорят о септикопиемии.

Респираторный синдром проявляется кашлем с отделением мокроты. Продуктивный кашель – свидетельство того, что абсцесс дренируется через бронх. Количество мокроты зависит от величины абсцесса и диаметра бронха, с которым он связан.
Возможно развитие и других симптомов, но встречаются они реже и только в том случае, если выполняются определенные условия. Боль в грудной клетке выраженной интенсивности, связанная с актом дыхания, возникает в том случае, если абсцесс расположен близко к плевре.
Сухой кашель еще до прорыва содержимого в бронх может возникнуть, если крупный абсцесс сдавливает бронхиальное дерево.
Стоит учитывать, что общеинфекционный синдром хорошо выражен в первую фазу заболевания, когда абсцесс закрыт. Во вторую фазу, когда происходит отток гноя, интоксикация значительно уменьшается, температура тела постепенно нормализуется.
Абсцесс в своем развитии проходит несколько фаз – от формирования воспаления до его разрешения, от заполнения полости, до ее опорожнения и заживления.
Под действием этиологического фактора постепенно воспаление распространяется от центра к периферии. Погибшие нейтрофильные лейкоциты вместе с фрагментами некротизированного легкого и погибшими бактериями образуют гной.
Таким образом образуется полость, стенками которой являются несколько рядов плотно расположенных друг к другу иммунных клеток, а содержимым – гнойный экссудат.
Со временем абсцесс может прорвать стенку бронха, вследствие чего содержимое его полости выйдет наружу. Дренированные абсцессы постепенно опорожняются, а затем либо заживают, либо переходят в хроническую форму.
Фибробласты – это клетки, синтезирующие коллаген – основной элемент соединительной ткани, они в стенке абсцесса легкого есть всегда. Если полость опорожняется и в ней больше нет воспаления, она заживает.
В случае, если абсцесс легкого полностью не санирован и пиогенная мембрана продолжает вырабатывать гной, соединительная ткань начинает разрастаться по периферии абсцесса. Таким образом в стенке полости возникает самый наружный ее слой – фиброзный. Так возникает хронический абсцесс.
По течению абсцессы разделяются на два вида:
- Острый – возникший менее двух месяцев назад, имеющий тонкую пиогенную мембрану, вскрывшийся или не вскрывшийся в бронх;
- Хронический – существующий более двух месяцев, имеющий толстую капсулу с разрастанием соединительной ткани по периферии, как правило периодически дренируется бронхом.
Пиогенная мембрана постепенно рассасывается, на месте абсцесса формируется участок соединительной ткани. Если полость была небольшого диаметра, после ее заживления, никакие остаточные явления могут быть не видны. Если полость была большой, остается участок фиброза.
Хронический абсцесс легкого более опасен, он имеет затяжное течение и может существовать десятилетиями.
Каждое обострение сопровождается теми же симптомами, что характерны для острого абсцесса. При этом вокруг патологического очага постепенно разрастается соединительная ткань, образуя грубые фиброзные тяжи.
Длительно существующий патологический очаг в легком приводит к нарушению функционирования бронхо-легочной системы. Развиваются такие симптомы, как: постоянная одышка, непереносимость физической нагрузки, синюшность кожных покровов. Со временем начинает страдать и сердечно-сосудистая система, что может привести к сердечной недостаточности.
Наличие длительное время существующей полости в легком создает опасность повреждения плевры. Любая травма грудной клетки может привести к разрыву стенки абсцесса и образованию пневмоторакса, лечить который придется оперативным путем.
Диагноз абсцесс легкого можно поставить с помощью следующих методов исследования:
- Физикальные. В том случае, если абсцесс имеет маленький диаметр и находится достаточно глубоко в легком, обнаружить его с помощью физикальных методов исследования невозможно. Большие и поверхностные абсцессы можно выявить с помощью аускультации и перкуссии. Аускультативно над не дренированным абсцессом выслушивается ослабленное бронхиальное дыхание, над дренированным – амфорическое дыхание. Перкуторно над заполненным абсцессом определяется притупление звука, над опустошенным – коробочный его оттенок.
- Лабораторные. Общий анализ крови не позволяет подтвердить или опровергнуть наличие абсцесса, но позволяет увидеть воспалительные изменения в крови. При этом наблюдается повышение нейтрофильных лейкоцитов и сдвиг лейкоцитарной формулы до юных форм. В тяжелых случаях возможно развитие анемии.
- Обзорная рентгенография органов грудной клетки. Рентгенографическая картина зависит от стадии патологического процесса. Не дренированный абсцесс выглядит как округлое затемнение с четкими ровными контурами. Дренированный абсцесс выглядит как полость с горизонтальным уровнем жидкости. Если полость тонкостенная – абсцесс острый, если ее стенки толстые – хронический. По мере развития заболевания, вокруг или внутри абсцесса появляются признаки фиброзных изменений.
- Компьютерная или магнитно-резонансная томография. Являются такими же методами визуализации легких, как и рентген. Однако КТ и МРТ позволяют послойно рассмотреть ткань легких и создать их трехмерную проекцию. Это необходимо для определения точной локализации и размеров абсцесса.
- Анализ мокроты. Проводится в специальной лаборатории после сбора мокроты в стерильный контейнер. С помощью микроскопии удается обнаружить в мокроте большое количество нейтрофильных лейкоцитов и бактерии. Кроме того, проводят бактериологическое исследование для выявления вида возбудителя и его чувствительности к антибиотикам.
- Бронхоскопия. Этот вид исследования выполняют очень редко. Он необходим в тех случаях, когда необходимо ускорить процесс дренирования абсцесса или провести дифференциальную диагностику с заболеваниями бронхов.
Абсцесс легкого лечат консервативно или с помощью хирургических методов.

Острый дренированный абсцесс легкого можно лечить консервативно. Прежде всего используют этиотропную терапию, воздействуя на возбудителя инфекции. Для этого применяют антибиотики сначала широкого спектра действия, а затем – по результатам антибиотикограммы.
Дополнительно назначают нестероидные противовоспалительные препараты, например, ибупрофен. Они позволяют снизить температуру и ускорить процесс заживления.
Важным условием выздоровления является полный покой пациента и калорийное питание, богатое белковыми продуктами и витаминами.
Дренировать абсцесс можно через бронхиальное дерево. Для этого дренаж проводят с помощью бронхоскопа и отсасывают содержимое полости. Затем ее можно санировать путем введения в полость антибактериальных препаратов.
Хронические абсцессы необходимо удалять. Как правило, вычленить их самостоятельно не представляется возможным. Для этого проводят сегментэктомию – удаление сегмента легкого или лобэктомию – удаление доли.
В случае, если в патологический процесс вовлекается больше одной доли, проводится пульмонэктомия – удаление легкого. Последняя из перечисленных операций при абсцессе проводится крайне редко.
Возможно полное выздоровление или возникновение незначительных остаточных явлений. При хроническом абсцессе прогноз сомнительный, поскольку лечить его достаточно сложно, и он представляет опасность для здоровья. Если развились необратимые осложнения заболевания, прогноз неблагоприятный.
Профилактикой абсцесса легкого, прежде всего, является лечение первичных очагов эндогенной инфекции. Для этого важное значение имеет своевременное обращение к врачу при ухудшении самочувствия и возникновении общеинфекционных проявлений.
источник
Под действием болезнетворных микроорганизмов на легочную ткань она разрушается. Так возникает абсцесс легкого и более тяжелая форма инфекционной деструкции – его гангрена. Эти заболевания сопровождаются омертвением легочного участка и его распадом.
Абсцесс легкого – образование в виде полости, обычно округлой формы, наполненное гнойным содержимым. Оно окружено оболочкой, состоящей из волокон соединительной ткани и пропитанной иммунными клетками и белками крови участка легких.
Гораздо более тяжелое состояние – гангрена легкого. Она сопровождается быстро распространяющимся омертвением ткани и не отграничена от здоровых участков.
Гангренозный абсцесс – промежуточный вариант между этими двумя состояниями, имеющий тенденцию к отграничению от нормальной ткани.
Эти заболевания возникают преимущественно у лиц мужского пола в возрасте от 20 до 55 лет. Частота болезни за последние десятилетия значительно уменьшилась, но смертность при ней остается довольно высокой – до 10%. Если гангрена вызвана синегнойной палочкой, клебсиеллой или золотистым стафилококком, частота неблагоприятных исходов увеличивается до 20%.
Деструктивные болезни легких классифицируют в зависимости от возбудителя. Также выделяют следующие способы попадания микроорганизма в альвеолы:
- через дыхательные пути;
- по кровеносным сосудам из других воспалительных очагов;
- по лимфатическим путям;
- при травме грудной клетки.
Эти образования бывают периферическими (краевыми) или центральными. Они могут поражать один или несколько сегментов, долей или весь орган. Абсцесс может быть односторонним или поражать оба легких, встречаются множественные очаги.
- пиопневмоторакс (прорыв в полость плевры гнойного содержимого абсцесса и воздуха);
- эмпиема (гнойное воспаление) плевры;
- кровотечение их легочных сосудов;
- септическое состояние («заражение крови»);
- бактериемический шок;
- острая дыхательная недостаточность.
Если длительность болезни составляет менее 2 месяцев, говорят об острой форме, при более длительном течении – о хронической, которая наблюдается у 10% больных. Большинство абсцессов возникают вследствие пневмонии и являются первичными. Если же они возникли при попадании возбудителя из другого гнойного очага (например, на фоне эмпиемы плевры), говорят о вторичном абсцессе.
Вызвать абсцесс легкого или гангрену этого органа могут практически все болезнетворные микроорганизмы, причем у 38% больных обнаруживается сочетание нескольких возбудителей. Самые частые микробы, вызывающие болезнь:
- золотистый стафилококк;
- анаэробные бактерии (пептострептококки, фузобактерии, представители рода Бактероид);
- клебсиеллы;
- кишечная, синегнойная и гемофильная палочки;
- легионелла;
- нокардия;
- актиномицеты;
- иногда – пневмококк.
Распад легочной ткани может вызвать дизентерийная амеба и микобактерия туберкулеза.
Условия, повышающие риск абсцесса или гангрены легких:
Инфекционное разрушение ткани легких встречается при тяжелых неврологических болезнях (последствия инсульта, миастения, амиотрофический склероз), при длительной рвоте, эпилептических приступах, инородном предмете в бронхах. Фактор риска – любая операция под общей анестезией, а также употребление наркотических веществ. Наконец, проникновению микробов в легкие способствуют болезни желудка, сопровождающиеся забросом его содержимого в пищевод, или, например, ахалазия кардии.
Обычно микробы попадают в легкие через верхние дыхательные пути. Нередко их источник находится в носоглотке, например, при тонзиллите. Очень часто микробы вдыхаются вместе с микроскопическими частицами содержимого желудка после рвоты или желудочно-пищеводного рефлюкса. Болезнь нередко возникает при ушибе или ранении груди.
Попавшие в альвеолы микроорганизмы вызывают воспалительную реакцию, которая сопровождается усиленным проникновением в этот участок иммунных клеток крови. Лейкоциты активно уничтожают возбудителей, образуя ферменты, разрушающие белки, и гной. Образовавшаяся полость окружается плотным клеточным валом.
Спустя 15 – 20 дней абсцесс вскрывается в ближайший бронх и опорожняется. Полость спадается, оставляя после себя очаг уплотненного (склерозированного) легкого.
Гангрена развивается быстрее. В результате нарушений кровообращения активного действия возбудителей воспаление не ограничивается, возникает обширный участок омертвения легких. Здесь определяется множество распадающихся очагов, часть из которых опорожняется через бронхи. В кровь при гангрене поступает большое количество токсичных продуктов обмена, вызывающих сильную интоксикацию (отравление) организма.
Болезни обычно предшествует пневмония. Абсцесс формируется в течение 14 дней.
Признаки болезни до опорожнения гнойника:
- высокая температура с ознобом и потом;
- кашель без мокроты;
- боли в грудной клетке;
- увеличение частоты дыхания;
- легкая синюшность губ, кистей, стоп.
После опорожнения абсцесса, которое происходит на 4 – 12 день болезни, появляется:
- кашлевой приступ с однократным выделением гнойной мокроты объемом до 0,5 л;
- снижение температуры и улучшение состояния.
Если полость абсцесса очищается плохо, развиваются такие симптомы:
- повторное повышение температуры, озноб, потливость;
- затрудненное отделение мокроты со зловонным запахом при кашле;
- учащенное дыхание;
- отсутствие аппетита, похудение;
- вялость, головная боль, тошнота;
- утолщение ногтевых фаланг; ногти становятся круглыми и выпуклыми.
Гангрена легкого сопровождается похожими, но выраженными более ярко симптомами:
- лихорадка до 40°С и выше;
- потрясающий озноб, сильная потливость;
- отсутствие аппетита и похудение;
- при кашле и дыхании – боль в груди;
- приступы кашля с большим количеством гнойной мокроты.
Заболевание диагностирует терапевт или пульмонолог с учетом предшествующих болезни условий, длительности и выраженности признаков. Так как деструкция легочной ткани часто встречается при пневмонии, врач должен регулярно и тщательно проводить перкуссию и аускультацию, чтобы вовремя заподозрить заболевание и направить пациента на дополнительную диагностику.
- увеличенное количество лейкоцитов;
- появление палочкоядерных форм;
- возрастание СОЭ;
- возможна анемия.
Исследуется мокрота. Она имеет гнойный характер, в ней находят много лейкоцитов, эластических волокон, а также гематоидин.
Используется рентгенография легких или другие визуализирующие методы.
Рентгенограмма легких выполняется в двух проекциях. До вскрытия абсцесса в сегменте или доле видно интенсивное затемнение. Затем образуется круглая полость с гладкими стенками и горизонтальным уровнем, отражающим наличие жидкости. Постепенно жидкости становится все меньше, затем она исчезает с образованием уплотнения . При образовании хронического абсцесса образуется толстостенная полость.
Гангрена легкого сопровождается затемнением всего органа с участками просветлений, возникающих в местах прорыва гнойного содержимого в бронх. В таких зонах можно увидеть уровни жидкости.
Точно определить размер, расположение и другие характеристики гнойного очага позволяет компьютерная томография.
Исследование ФВД проводится только перед операцией, а также для определения группы инвалидности. Определяются нарушения рестриктивного или смешанного характера. Нередко ФВД имеет исходные изменения, вызванные сопутствующей обструктивной болезнью , эмфиземой, дыхательной недостаточностью.
С помощью бронхоскопии выполняют аспирацию (отсасывание) гноя. Материал отправляют в лабораторию, чтобы определить возбудителя и действующие на него антибиотики.
Абсцесс легких нужно отличить от таких болезней:
Терапия проводится только в стационаре.
Питание калорийное с высоким содержанием белка. Жир следует немного ограничить. Очень полезны для больных:
- отвар из ягод шиповника;
- отварная печень;
- фрукты, овощи, соки.
Прием соли и жидкости нужно немного сократить.
Основа лечения – антибиотики. Длительность их приема достигает 2 месяцев. Сначала антибактериальные препараты назначают эмпирически. Это современные ингибитор-защищенные пенициллины, например амоксициллин и клавулановая кислота.
- линкомицин + аминогликозиды или цефалоспорины;
- фторхинолоны + метронидазол;
- карбапенемы.
После того, как будут получены результаты чувствительности, схема может быть скорректирована. Вначале препараты вводят внутривенно, затем в таблетках.
Назначают дезинтоксикацию с помощью внутривенного введения растворов, симптоматические средства (жаропонижающие, витамины, общеукрепляющие).
Абсцесс можно дренировать при бронхоскопии, а также пунктировать его через поверхность грудной клетки, используя для контроля УЗИ или рентгенографию.
Назначается вибрационный массаж и постуральный дренаж.
Хирургическое вмешательство проводится у 10% больных. Показания:
- неэффективность антибиотиков;
- легочное кровотечение;
- вероятность рака легких;
- диаметр гнойника более 60 мм;
- хроническая форма абсцесса или гангрена;
- прорыв в полость плевры.
В зависимости от размера патологического очага удаляют соответствующую часть легкого или весь орган.
После выписки пациент наблюдается у пульмонолога. Контрольный рентгеновский снимок назначают через 3 месяца после выздоровления.
В домашних условиях необходимо проводить дыхательную гимнастику. Из народных средств можно отметить эффективность меда и продуктов пчеловодства. Полезны также ингаляции с соком чеснока, эфирных масел эвкалипта, сосны. Рекомендуется употреблять настой ромашки, липового цвета, малины, шиповника.
После абсцесса легких выздоровление наступает в 60 – 90% случаев. У 15 – 20% больных развивается хронический абсцесс. Летальность не превышает 10%. При тяжелой гангрене легкого неблагоприятные исходы регистрируются более чем в 40% случаев.
Чтобы избежать такого тяжелого заболевания, необходима профилактика, направленная на устранение факторов риска. Они перечислены в соответствующем разделе нашей статьи.
источник
Схематичное изображение ткани легких в норме и при ХОБЛ
№ 1
* 1 -один правильный ответ
Основная причина развития острого бронхита
1)алкоголизм
2)курение
3)ОРВИ
4)переохлаждение
! 3
№ 2
* 1 -один правильный ответ
При хроническом бронхите отмечается кашель с мокротой
1)2 мес. не менее 2-х лет
2)3 мес. не менее 2-х лет
3)3 мес. не менее 3-х лет
4)4 мес. не менее 3-х лет
! 2
№ 3
* 1 -один правильный ответ
Основная причина развития хронического бронхита
1)курение
2)ОРВИ
3)переохлаждение
4)гиповитаминоз
! 1
№ 4
* 1 -один правильный ответ
Основная жалоба пациента при обструктивном бронхите
1)повышение температуры
2)головная боль
3)одышка
4)слабость
! 3
№ 5
* 1 -один правильный ответ
Данные аускультации при бронхите
1)бронхиальное дыхание
2)крепитация
3)сухие и влажные хрипы
4)шум трения плевры
! 3
№ 6
* 1 -один правильный ответ
При остром бронхите отмечается кашель с мокротой
1)розовой пенистой
2)«ржавой»
3)слизистой
4)стекловидной
! 3
№ 7
* 1 -один правильный ответ
Осложнение хронического бронхита
1)абсцесс легкого
2)плеврит
3)туберкулез
4)эмфизема легких
! 4
№ 8
* 1 -один правильный ответ
При лечении гнойного бронхита применяют
1)ампициллин, бромгексин
2)преднизолон, эуфиллин
3)теофедрин, фуросемид
4)пентамин, дигоксин
! 1
№ 9
* 1 -один правильный ответ
При кашле с гнойной мокротой противопоказан
1)бромгексин
2)кодеин
3)мукалтин
4)отхаркивающая микстура
! 2
№ 10
* 1 -один правильный ответ
При густой вязкой мокроте рекомендуют
1)йодид калия
2)кодеин
3)либексин
4)морфин
! 1
№ 11
* 1 -один правильный ответ
Основная жалоба пациента при бронхиальной астме
1)боль в грудной клетке
2)кашель с гнойной мокротой
3)приступ удушья
4)кровохарканье
! 3
№ 12
* 1 -один правильный ответ
Экспираторный характер одышки отмечается при
1)абсцессе легкого
2)бронхиальной астме
3)крупозной пневмонии
4)отеке легких
! 2
№ 13
* 1 -один правильный ответ
При экспираторной одышке затруднен
1)вдох
2)выдох
3)вдох и выдох
! 2
№ 14
* 1 -один правильный ответ
Вынужденное положение пациента при приступе бронхиальной астмы
1)горизонтальное
2)горизонтальное с приподнятыми ногами
3)лежа на боку
4)сидя, опираясь о колени
! 4
№ 15
* 1 -один правильный ответ
Аускультативные данные при приступе бронхиальной астмы
1)крепитация
2)сухие свистящие хрипы
3)влажные хрипы
4)шум трения плевры
! 2
№ 16
* 1 -один правильный ответ
При приступе бронхиальной астмы противопоказан
1)астмопент
2)беротек
3)эуфиллин
4)морфин
! 4
№ 17
* 1 -один правильный ответ
Неотложная помощь при приступе бронхиальной астмы
1)сальбутамол
2)кодеин
3)либексин
4)тусупрекс
! 1
№ 18
* 1 -один правильный ответ
В межприступном периоде бронхиальной астмы применяют
1)астмопент
2)беротек
3)интал
4)теофиллин
! 2
№ 19
* 1 -один правильный ответ
Спирали Куршмана и кристаллы Шарко-Лейдена в мокроте определяются при
1)абсцессе легкого
2)бронхиальной астме
3)раке легкого
4)туберкулезе
! 2
№ 20
* 1 -один правильный ответ
Пикфлоуметрия — это определение
1)остаточного объема
2)дыхательного объема
3)жизненной емкости легких
4)пиковой скорости выдоха
! 4
№ 21
* 1 -один правильный ответ
Основной возбудитель крупозной пневмонии
1)гонококк
2)пневмококк
3)стрептококк
4)стафилококк
! 2
№ 22
* 1 -один правильный ответ
Крепитация выслушивается при
1)бронхите
2)бронхиальной астме
3)крупозной пневмонии
4)сухом плеврите
! 3
№ 23
* 1 -один правильный ответ
Притупление перкуторного звука и усиление голосового дрожания наблюдается при
1)остром бронхите
2)бронхиальной астме
3)крупозной пневмонии
4)экссудативном плеврите
! 3
№ 24
* 1 -один правильный ответ
«Ржавый» характер мокроты наблюдается при
1)остром бронхите
2)крупозной пневмонии
3)бронхиальной астме
4)экссудативном плеврите
! 2
№ 25
* 1 -один правильный ответ
Наиболее информативный метод диагностики пневмонии
1)анализ мокроты
2)анализ крови
3)рентгенография грудной клетки
4)плевральная пункция
! 3
№ 26
* 1 -один правильный ответ
Этиотропная терапия пневмококковой пневмонии
1)гемодез
2)пенициллин
3)бромгексин
4)эуфиллин
! 2
№ 27
* 1 -один правильный ответ
Осложнение очаговой пневмонии
1)абсцесс легкого
2)бронхит
3)туберкулез
4)рак легкого
! 1
№ 28
* 1 -один правильный ответ
Мокроту для бактериологического исследования собирают в
1)сухую пробирку
2)сухую банку
3)стерильную пробирку
4)стерильную банку
! 4
№ 29
* 1 -один правильный ответ
Осложнение крупозной пневмонии
1)бронхиальная астма
2)бронхит
3)плеврит
4)рак легкого
! 3
№ 30
* 1 -один правильный ответ
При лечении пневмонии применяют
1)антибиотики, отхаркивающие
2)антибиотики, диуретики
3)бронхолитики, глюкокортикостероиды
4)бронхолитики, диуретики
! 1
№ 31
* 1 -один правильный ответ
Основная причина приобретенных бронхоэктазов
1)бронхиальная астма
2)хронический бронхит
3)крупозная пневмония
4)экссудативный плеврит
! 2
№ 32
* 1 -один правильный ответ
Для бронхоэктатической болезни характерно наличие
1)каверны
2)опухоли
3)гноя в расширенных бронхах
4)жидкости в плевральной полости
! 3
№ 33
* 1 -один правильный ответ
Заболевание, характеризующееся развитием воспаления в расширенных бронхах
1)абсцесс легкого
2)бронхоэктатическая болезнь
3)туберкулез
4)рак легкого
! 2
№ 34
* 1 -один правильный ответ
Больной выделяет мокроту по утрам полным ртом при
1)бронхиальной астме
2)бронхоэктатической болезни
3)крупозной пневмонии
4)экссудативном плеврите
! 2
№ 35
* 1 -один правильный ответ
При бронхоэктатической болезни мокрота
1)«ржавая»
2)стекловидная
3)гнойная
4)розовая
! 3
№ 36
* 1 -один правильный ответ
Наиболее информативный метод диагностики бронхоэктатической болезни
1)бронхография
2)рентгеноскопия грудной клетки
3)спирография
4)флюорография
! 1
№ 37
* 1 -один правильный ответ
Пальцы в виде «барабанных палочек» и ногти в виде «часовых стекол» встречаются при
1)остром бронхите
2)очаговой пневмонии
3)крупозной пневмонии
4)бронхоэктатической болезни
! 4
№ 38
* 1 -один правильный ответ
Дренажное положение придается пациенту для
1)снижения лихорадки
2)уменьшения одышки
3)расширения бронхов
4)облегчения оттока мокроты
! 4
№ 39
* 1 -один правильный ответ
Кровохарканье наблюдается при
1)остром бронхите
2)бронхоэктатической болезни
3)бронхиальной астме
4)экссудативном плеврите
! 2
№ 40
* 1 -один правильный ответ
Дренажное положение придается пациенту при
1)бронхоэктатической болезни
2)бронхиальной астме
3)сухом плеврите
4)экссудативном плеврите
! 1
№ 41
* 1 -один правильный ответ
Абсцессом легкого может осложниться
1)острый бронхит
2)бронхиальная астма
3)очаговая пневмония
4)сухой плеврит
! 3
№ 42
* 1 -один правильный ответ
Появление обильной гнойной мокроты на фоне гектической лихорадки наблюдается при
1)абсцессе легкого
2)крупозной пневмонии
3)бронхиальной астме
4)раке легкого
! 1
№ 43
* 1 -один правильный ответ
Над крупной свободной полостью абсцесса легкого определяется дыхание
1)амфорическое
2)бронхиальное
3)везикулярное
4)жесткое
! 1
№ 44
* 1 -один правильный ответ
Для абсцесса легкого характерна лихорадка
1)волнообразная
2)гектическая
3)извращенная
4)постоянная
! 2
№ 45
* 1 -один правильный ответ
Кровохарканье и легочное кровотечение может возникнуть при
1)абсцессе легкого
2)бронхиальной астме
3)остром бронхите
4)экссудативном плеврите
! 1
№ 46
* 1 -один правильный ответ
Гнойная мокрота наблюдается при
1)абсцессе легкого
2)бронхиальной астме
3)крупозной пневмонии
4)экссудативном плеврите
! 1
№ 47
* 1 -один правильный ответ
Наиболее информативный метод диагностики абсцесса легкого
1)анализ крови
2)анализ мокроты
3)рентгенография
4)спирометрия
! 3
№ 48
* 1 -один правильный ответ
Рентгенологический признак абсцесса легкого после прорыва в бронх
1)округлая тень
2)полость с горизонтальным уровнем жидкости
3)повышенная прозрачность легочных полей
4)тень поджатого легкого
! 2
№ 49
* 1 -один правильный ответ
Эластические волокна в мокроте определяются при
1)бронхиальной астме
2)бронхите
3)абсцессе легкого
4)очаговой пневмонии
! 3
№ 50
* 1 -один правильный ответ
В анализе крови при абсцессе легкого определяется лейкоцитоз
1)базофильный
2)нейтрофильный
3)эозинофильный
! 2
источник
Под бронхиальной астмой подразумевается хроническое воспалительное заболевание, касательно дыхательных путей. Заболевание проявляется приступами одышки, которые сопровождаются кашлем и часто заканчиваютс приступами удушья.
Подобное происходит вследствие реагирования на различные раздражители дыхательных путей. Они сужаются и начинают вырабатывать чрезмерное количество слизи, что приводит к нарушению нормального тока воздуха при дыхании.
Существует наследственная предрасположенность к данному недугу, особо проявляющаяся в связи с инфекционными заболеваниями верхних и нижних дыхательных путей.
Заболевание встречается у людей буквально всех возрастов, но более всего, ему подвержены дети. Правда, половина из них «перерастает» болезнь. В настоящее время этим заболеванием страдает свыше 300 млн. человек и их ряды постоянно пополняются.
Мировая общественность крайне обеспокоена прогрессированием данного заболевания и постоянно разрабатывает различные программы по борьбе с заболеванием. В Великобритании, например, ежегодно выделяется на подобные программы — миллиарды фунтов стерлингов.
У больных бронхиальной астмой хронического течения наблюдается особая чувствительность дыхательных путей к аллергенам, табачному дыму, химическим раздражителям. Происходит под их воздействием спазм и отек бронхов, в большом количестве вырабатывается бронхиальная слизь, что делает затруднительным во время дыхания нормальное функционирование воздуха по дыхательным путям.
Выделяют в зависимости от причины приступа астмы — неаллергическую астму и с преимущественным преобладанием аллергического компонента.
То, что бронхиальная астма аллергического характера, свидетельствуют возникающие обострения при контакте с какими-либо аллергенами, например, шерсть, пыльца, некоторые продукты и домашняя пыль. Часто носит сезонный характер. Приступ, как правило, сопровождается раздражением слизистой оболочки носа, крапивницей, признаками вегетативной дистонии.
Воспаленные дыхательные пути при неаллергической астме очень чувствительны. Спазм бронхов вызывается любым раздражением, при этом происходит ограничение потока воздуха, приводящее к приступам удушья и кашлю.
Причин для возникновения приступов очень много. В этом списке: парфюмерия, бытовая химия, мыло, табачный дым, выхлопные газы. Исследователи заболевания пришли к неутешительному выводу: профессия оказывает свое губительное влияние на каждого пятого астматика.
Заболевание по видам подразделяют:
- по причине, вызывающей обострение — диагностируется атопическая бронхиальная астма, да еще и инфекционно-зависимая бронхиальная астма;
- по тяжести течения – наблюдается легкое, средней тяжести, тяжелое.
- гормонально-зависимую, когда требуется длительное, порою и регулярное примененение глюкокортикостероидных гормонов;
- аспириновую бронхиальную астму, которую связывают с особой непереносимостью аспирина и многих других противовоспалительных препаратов. Обычно сопровождается полипозом носа.
Достаточно нескольких минут, после какой-либо физической нагрузки, для проявлений бронхиальной астмы. Например, такие физические упражнения, как пробежка в зимний период года, при которой происходит вдыхание сухого холодного воздуха.
Каким образом проявляется?
Кашель – самый характерный симптом бронхиальной астмы. Может быть частым, постоянным и довольно мучительным.
Человек, при острой либо тяжелой бронхиальной астме, дышит во время приступа ртом. При этом задействованы для облегчения дыхания сквозь суженные дыхательные пути мускулатур шеи, плеч и туловища.
Следует отметить, что при суженных дыхательных путях, вдыхать намного легче, чем выдыхать. И, все, по причине того, что данная физиологическая особенность организма более природна нашему организму, к тому же, на это движение натренированы и мышцы груди.
Выдох же, производится без особых усилий и довольно пассивно. Для удаления воздуха мышцы развиты недостаточно, в связи с чем, воздух задерживается в легких и они становятся раздутыми. Это является причиной развития «голубиной груди» у молодых людей, продолжительное время страдающих астмой.
При острой бронхиальной астме, которая протекает тяжело, «свистящая» грудная клетка делается словно «немой». Причина — количество воздуха вдыхаемого и выдыхаемого настолько мало, что звуки совершенно не слышны.
Диагностику бронхиальной астмы назвать простой, никак нельзя. На приеме у врача вы должны подробно, ничего не упуская, поведать об имеющихся симптомах.
Для диагностики часто проводятся исследование функции дыхания с применением лекарственных препаратов. Наиболее популярным в последние годы является контроль показателя — «пик-флоу», максимальной скорости выдоха.
Показания самостоятельно измеряет каждое утро и вечер сам пациент, с помощью простого измерителя. Полученные цифры фиксируются в специальном дневнике. Врач, тщательно проанализировав все рзультаты, подберет для пациента эффективное лечение. Вообще, фиксирование результатом играет большую роль в диагностике бронхиальной астмы.
В семьях, в которых существует предрасположенность к аллергическим заболеваниям, профилактика бронхиальной астмы должна стоять на первом месте, причем с самого детства.
Лечение всех заболеваний хронического характера верхних и нижних дыхательных путей – должно происходить в обязательном порядке и своевременно. Также следует отказаться от курения, соблюдать определенную диету и не избегать закаливающих процедур.
Также профилактикой служит избежание контакта с раздражителями, например, нахождение в накуренных и плохо проветриваемых помещениях. Это должно быть первым и необходимым условием профилактики заболевания.
Лечение, подразумевает под собой, следующие направления:
- избегать по возможности прямого контакта с факторами, вызывающими приступ. Совместно с врачом больной должен тщательно, ничего при этом не забывая, составить перечень данных факторов;
- своевременное и обязательное лечение болезней дыхательных путей. Кроме них, необходимо учитывать и болезни органов пищеварения. Также необходимо использовать лекарственные препараты, четко прописанные врачом.
При бронхиальной астме все используемые лекарственные препараты подразделяются, на:
- средства быстрого действия, оказывающие моментальное воздействие на прекращение астматического приступа. К ним относятся ингаляционные формы, как вентолин, сальбутамол, беродуал, беротек и др.;
- профилактические средства, снижающие признаки воспаления в бронхах.
Необходимые дозировки и последовательность приема лекарств определяются исключительно врачом. Самостоятельная корректировка доз недопустима. Больные бронхиальной астмой обязаны при себе иметь препарат быстрого реагирования.
Каждый пациент не должен забывать, что использование более 4-х раз в сутки быстродействующих ингаляторов – просто недопустимо. Обратное может вызвать тяжелейший приступ удушья — астматический статус.
Если больной заметил снижение эффекта от назначенных врачом препаратов, необходимо срочно наведаться в больницу.
Методы лечения с каждым днем совершенствуются. Сегодня применяется дыхательная гимнастика, лечебное голодание, иглорефлексотерапия. Но их применение должно в обязательном порядке согласовываться с лечащим врачом.
С детства страда бронхиальной астмой и проявлялась болезнь в крайне тяжелой форме. Назначали многое — преднизолон, полькортолон в таблетках, принимала беротек, а также астмопент в аэрозолях.
О эуфедринах, теофедринах, теброфенах и др. и говорить нечего. Сейчас мое заболевание в стойкой ремиссии и мне намного лучше. Результативное лечение, благодаря которому у меня произошла стабилизация
заболевания и прекратились приступы удушья, я получила в клинике хрономедицины в Киеве. Лечилась только травами, но они подбирались индивидуально и я принимала их в точно подобранное время и в точно назначенных дозах. Прошло 7 месяцев и мое самочувствие другое, намного лучше. Спасибо врачам.
источник