Большинство знает, что такое аденоиды, но зачем природа нам их подарила и почему аденоиды у детей воспаляются чаще чем у взрослых расскажем ниже.
Более выражена функция аденоидов у детей в возрасте от 3 до 10 лет, однако проблемы с аденоидами может быть и у взрослых.
Аденоиды — это часть нашей лимфатической системы, которые формируют барьер для вирусов и бактерий на входе в дыхательный и пищеварительный тракт. Аденоиды еще называют миндалинами, которые есть и в глотке, и в носоглотке.
В аденоидах имеются лимфоциты, которые воздействуют на вирусы и бактерий, которые проникают в наш организм.
Аденоиды у детей от 3 до 10 лет более выражены и функционируют больше чем у взрослых поэтому и проблем с ними больше. В связи с тем, что аденоиды у детей так активно функционируют, они увеличиваются в размерах. То есть увеличение аденоидов у детей может быть вызвано нормальной защитной реакцией организма, но также может быть и воспаление.
Если ребенок до конца, не оправившись от болезни подхватывает новую инфекцию аденоиды постоянно находятся в воспаленном, увеличенном состоянии, разрастаются и уже сами являются очагом инфекции.
Аденоиды разрастаются, постепенно опускаются и загораживают задние носовые ходы затрудняя дыхание ребенка. Если аденоиды увеличены чрезмерно, у ребенка нарушается носовое дыхание, он начинает дышать ртом.
Если из носа есть постоянные желтые или зеленые выделения. Тогда аденоиды вызывают проблемы вызывая вторичную инфекцию.
Ухо и носоглотку человека соединяет слуховая труба, это канал, который при глотании позволяет выравнивать давление в среднем ухе, удалять из уха слизь, которая в норме там образуется .
У ребенка слуховая труба расположена горизонтально, она короче и шире, чем у взрослых. В носоглотку слуховая труба открывается рядом с миндалиной, поэтому при воспалении аденоидов воспалительный процесс легко перетекает на среднее ухо и вызывает отит.
Увеличенные в размерах аденоиды могут перекрывать слуховую трубу, в ухо не поступает достаточное количество воздуха, слизь которая образуется в ухе не может выйти, она накапливается в среднем ухе что приводит к наличию жидкости.
Если к этой жидкости присоединяется инфекция, то мы имеем гнойный отит. Даже на самых первых этапах увеличения аденоидов. Когда в ухо не поступает достаточное количество воздуха, барабанная перепонка двигается по-другому что может влиять на слух.
Врачи выделяют 3 степени увеличения аденоидов у детей. В зависимости от того насколько они закрывают просвет выхода из носа.
Если на 1/3, то это первая степень увеличения аденоидов, если на 2/3, то это вторая степень, если просвет закрыт полностью, то это третья степень увеличения аденоидов у детей.
Определить степень увеличения может только врач оториноларинголог, при помощи специальных инструментов. Сейчас существуют современные методы осмотра, при помощи камеры, которые не причиняют боли ребенку и позволяют врачу детально рассмотреть увеличенные аденоиды у ребенка.
Если ребенок храпит по причине воспаленных аденоидов это состояние чревато недополучением кислорода, ребенок вынужден дышать ртом. Выключается первичное звено дыхания. Это может вызвать изменение в длине нижней челюсти, организм просто вынужден формировать большее отверстие для прохождения воздуха.
В связи с этим может сформироваться неправильный прикус, возможно даже укорочение мягкого нёба. Формируется аденоидный тип лица. Поэтому следите внимательно за дыханием ребенка.
Если у ребенка диагностировали увеличение аденоидов, в первую очередь применяют консервативный метод лечения. Лекарственное и физиотерапевтическое лечение поможет снять воспаление и уменьшить аденоидную ткань.
На ранних стадиях воспаления аденоидов успешно поддается лечению методом лазеротерапии. Под воздействием лазерного луча аденоиды уменьшаются в размерах и восстанавливается носовое дыхание.
Излучение от лазера проходит через воспалительную ткань, восстанавливает нормальную структуру и размеры миндалины. После 7-10 проведенных сеансов ребенок начинает свободно дышать, улучшается общее самочувствие.
Единственный минус – неподвижное состояние тела должно быть в течение всей процедуры (около 10 минут), что для маленьких детей может доставлять некоторые неудобства.
В домашних условиях можно использовать метод лечения ингаляцией, использовать небулайзер. Это позволяет ребенку вдыхать лечебные растворы, которые влияют на лимфоидную ткань и уменьшают воспаление.
Период консервативного лечения зависит от иммунной системы ребенка. Как мы знаем аденоиды у ребенка восстанавливаются после двух-трех недель после явных признаков выздоровления. Если ребенок в этот период подхватит еще какую-то инфекцию, аденоиды останутся в воспаленном состоянии и этот цикл повторится.
Полезные свойства масла туи известны с древности. Это мощный антисептик, противомикробное и противовоспалительное средство. К тому же обладает сосудосуживающим эффектом по этому его используют для лечения различных заболеваний таких как насморк и аденоиды у детей.
Для лечения аденоидов у детей используют гомеопатическое масло туи (15% раствор) которое можно купить в аптеке. Масло туи не только закапывают в носовые проходы, его так же можно использовать при ингаляции.
В аптеке можно приобрести физиологический раствор для ингаляций. Добавьте в 100 мл. раствора одну каплю масла туи и проводите ингаляцию посредством небулайзера 2-3 раза в день.
- Промойте носик ребенка солевым раствором либо специальным препаратом который можно купить в аптеке (Аквалор, Долфин, Аквамарис т.п).
- Закапайте 2-3 капли масла (в зависимости от возраста) в нос ребенку в сидячем положении с запрокинутой головой, затем уложите ребенка на 10-15 минут.
- Закапывать в нос нужно на протяжении месяца 2-3 раза в день, после 2-3 недель перерыва лечение следует повторить.
Существуют разные схемы лечения. Врач может назначить лечение маслом туи с применением протаргола. Протаргол по 2-3 капли закапывается в носовые ходы ребенка, а через 15-20 минут закапывается масло туи.
Протаргол содержит в своем составе серебро, оказывает антисептическое, противовоспалительное и вяжущее действие. Он используется в лечении воспалительных, гнойных процессов в различных сферах медицины. В любом случае следует проконсультироваться с врачом во избежание аллергических реакций, и выбора индивидуальной схемы лечения.
Если есть осложнения со стороны ушей, что может грозить снижением слуха у ребенка в последующем тогда показана операция. Показанием к операции служат постоянная, хроническая инфекция носоглотки. Она несет за собой угрозу бронхолегочных заболеваний. Эта инфекция может спускаться в более нижние отделы дыхательного тракта, вызывать бронхит.
Так просто операция не назначается, эта ткань не лишняя. Но если аденоиды мешают ребенку как своим объемом, так и функционально их надо убирать.
Существует мнение что если удалить аденоиды, то ребенок болеет еще чаще. По последним данным это незначительно снижает уровень антител у ребенка что никак не влияет на его иммунный статус и восприимчивость к болезням.
Операция по удалению аденоидов у ребенка называется аденотомия. При операции аденоиды у ребенка удаляются не полностью, срезается лишь излишняя часть (об этом говорит окончание «-томия»).
Проветривание, закаливание и промывание позволяют поддерживать естественную среду в полости носа. Однако если ребенок здоров солевым раствором промывать нос не рекомендуется так как он подсушивает слизистую носа.
Промывание обычной водой или физиологическим раствором рекомендуется если ребенок здоров. Но если ребенок заболел и есть выделение из носа, нам нужно подсушить слизистую носа и убрать слизь, можно использовать солевой раствор.
Сухой воздух создает благоприятные условия для размножения бактерий. Если влажность вдыхаемого воздуха не высока слизистая носа начинает накапливать в себе бактерии, вирусы и другие инфекционные реагенты. Поэтому важно увлажнять воздух в доме, особенно в отопительный сезон. Рекомендуемая влажность воздуха 55 — 60%.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
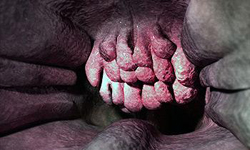
В нормальных условиях глоточная миндалина представлена несколькими складками лимфоидной ткани, выступающими над поверхностью слизистой оболочки задней стенки глотки. Она входит в состав так называемого глоточного лимфатического кольца, представленного несколькими иммунными железами. Данные железы состоят преимущественно из лимфоцитов – иммунокомпетентных клеток, участвующих в регуляции и обеспечении иммунитета, то есть способности организма защищаться от воздействия чужеродных бактерий, вирусов и других микроорганизмов.
Глоточное лимфатическое кольцо образовано:
- Носоглоточной (глоточной) миндалиной. Непарная миндалина, располагается в слизистой оболочке задне-верхней части глотки.
- Язычной миндалиной. Непарная, располагается в слизистой оболочке корня языка.
- Двумя небными миндалинами. Эти миндалины довольно крупные, располагаются в ротовой полости по бокам от входа в глотку.
- Двумя трубными миндалинами. Располагаются в боковых стенках глотки, вблизи отверстий слуховых труб. Слуховая труба представляет собой узкий канал, который соединяет барабанную полость (среднее ухо) с глоткой. В барабанной полости содержатся слуховые косточки (наковальня, молоточек и стремечко), которые соединены с барабанной перепонкой. Они обеспечивают восприятие и усиление звуковых волн. Физиологической функцией слуховой трубы является выравнивание давления между барабанной полостью и атмосферой, что необходимо для нормального восприятия звуков. Роль трубных миндалин в данном случае заключается в предотвращении попадания инфекции в слуховую трубу и далее в среднее ухо.
Во время вдоха вместе с воздухом человек вдыхает множество различных микроорганизмов, постоянно присутствующих в атмосфере. Основной функцией носоглоточной миндалины является предотвращение проникновения данных бактерий в организм. Вдыхаемый через нос воздух проходит через носоглотку (где расположены носоглоточная и трубные миндалины), при этом чужеродные микроорганизмы контактируют с лимфоидной тканью. При контакте лимфоцитов с чужеродным агентом запускается комплекс местных защитных реакций, направленных на его нейтрализацию. Лимфоциты начинают усиленно делиться (размножаться), что и обуславливает увеличение миндалины в размерах.
Помимо местного антимикробного действия лимфоидная ткань глоточного кольца выполняет и другие функции. В данной области происходит первичный контакт иммунной системы с чужеродными микроорганизмами, после чего лимфоидные клетки переносят информацию о них в другие иммунные ткани организма, обеспечивая подготовку иммунной системы к защите.
Является одним из первых симптомов, появляющихся у ребенка с аденоидами. Причиной нарушения дыхания в данном случае является чрезмерное увеличение аденоидов, которые выступают в носоглотку и препятствуют прохождению вдыхаемого и выдыхаемого воздуха. Характерным является тот факт, что при аденоидах нарушается исключительно носовое дыхание, в то время как дыхание через рот не страдает.
Характер и степень нарушения дыхания определяются размерами гипертрофированной (увеличенной) миндалины. Из-за недостатка воздуха дети плохо спят по ночам, храпят и сопят во время сна, часто просыпаются. Во время бодрствования они часто дышат через рот, который постоянно приоткрыт. Ребенок может неразборчиво говорить, гнусавить, «говорить в нос».
По мере прогрессирования заболевания дышать ребенку становится все сложнее, ухудшается его общее состояние. Из-за кислородного голодания и неполноценного сна может появляться выраженное отставание в умственном и физическом развитии.
Более чем у половины детей с аденоидами наблюдаются регулярные слизистые выделения из носа. Причиной этого является чрезмерная активность иммунных органов носоглотки (в частности, носоглоточной миндалины), а также постоянно прогрессирующий воспалительный процесс в них. Это приводит к повышению активности бокаловидных клеток слизистой оболочки носа (данные клетки ответственны за продукцию слизи), что и обуславливает появление насморка.
Такие дети вынуждены постоянно носить с собой платок или салфетки. Со временем в области носогубных складок может отмечаться повреждение кожных покровов (покраснение, зуд), связанное с агрессивным воздействием выделяемой слизи (носовая слизь содержит особые вещества, основной функцией которых является уничтожение и разрушение проникающих в нос патогенных микроорганизмов).
Нарушение слуха связано с чрезмерным разрастанием носоглоточной миндалины, которая в некоторых случаях может достигать огромных размеров и буквально перекрывать внутренние (глоточные) отверстия слуховых труб. В данном случае становится невозможным выравнивание давления между барабанной полостью и атмосферой. Воздух из барабанной полости постепенно рассасывается, в результате чего нарушается подвижность барабанной перепонки, что и обуславливает снижение слуха.
Если аденоиды перекрывают просвет только одной слуховой трубы, будет отмечаться снижение слуха на стороне поражения. Если же перекрыты обе трубы, слух будет нарушен с двух сторон. В начальных стадиях заболевания нарушение слуха может быть временным, связанным с отеком слизистой оболочки носоглотки и глоточной миндалины при различных инфекционных заболеваниях данной области. После стихания воспалительного процесса отек тканей уменьшается, просвет слуховой трубы освобождается, и нарушения слуха исчезают. На поздних стадиях аденоидные вегетации могут достигать огромных размеров и полностью перекрывать просветы слуховых труб, что приведет к постоянному снижению слуха.
Если не лечить аденоиды 2 – 3 степени (когда носовое дыхание практически невозможно), длительное дыхание через рот приводит к развитию определенных изменений лицевого скелета, то есть формируется так называемое «аденоидное лицо».
«Аденоидное лицо» характеризуется:
- Полуоткрытым ртом. Из-за затрудненного носового дыхания ребенок вынужден дышать через рот. Если такое состояние длится достаточно долго, оно может переходить в привычку, вследствие чего даже после удаления аденоидов ребенок будет по-прежнему дышать ртом. Коррекция данного состояния требует длительной и кропотливой работы с ребенком как со стороны врачей, так и со стороны родителей.
- Отвисшей и удлиненной нижней челюстью. Из-за того, что рот ребенка постоянно открыт, нижняя челюсть постепенно удлиняется и вытягивается, что приводит к нарушению прикуса. Со временем происходят определенные деформации в области височно-нижнечелюстного сустава, вследствие чего в нем могут образовываться контрактуры (сращения).
- Деформацией твердого неба. Происходит из-за отсутствия нормального носового дыхания. Твердое небо располагается высоко, может быть развито неправильно, что, в свою очередь, приводит к неправильному росту и расположению зубов.
- Безразличным выражением лица. При длительном течении заболевания (месяцы, годы) значительно нарушается процесс доставки кислорода к тканям, в частности, к головному мозгу. Это может приводить к выраженному отставанию ребенка в умственном развитии, нарушению памяти, умственной и эмоциональной деятельности.
Важно помнить, что описанные изменения возникают только при длительном течении заболевания. Своевременное удаление аденоидов приведет к нормализации носового дыхания и предотвратит изменения лицевого скелета.
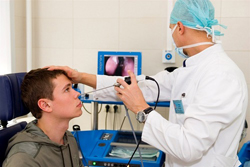
Для диагностики аденоидов применяется:
- Задняя риноскопия. Простое исследование, позволяющее зрительно оценить степень увеличения глоточной миндалины. Выполняется с помощью небольшого зеркала, которое вводится врачом через рот в глотку. Исследование безболезненно, поэтому может выполняться всем детям и практически не имеет противопоказаний.
- Пальцевое исследование носоглотки. Также довольно информативное исследование, позволяющее на ощупь определить степень увеличения миндалин. Перед исследованием врач надевает стерильные перчатки и становится сбоку от ребенка, после чего пальцем левой руки надавливает на его щеку снаружи (чтобы предотвратить смыкание челюсти и травму), а указательным пальцем правой руки быстро обследует аденоиды, хоаны и заднюю стенку носоглотки.
- Рентгенографические исследования. Простая рентгенография в прямой и боковой проекции позволяет определить аденоиды, которые достигли больших размеров. Иногда пациентам назначается компьютерная томография, которая позволяет более детально оценить характер изменений глоточной миндалины, степень перекрытия хоан и другие изменения.
- Эндоскопическое исследование. Довольно подробную информацию может дать эндоскопическое исследование носоглотки. Суть его заключается во введении эндоскопа (специальной гибкой трубки, на одном конце которой закреплена видеокамера) в носоглотку через нос (эндоскопическая риноскопия) или через рот (эндоскопическая эпифарингоскопия), при этом данные с камеры передаются на монитор. Это позволяет визуально исследовать аденоиды, оценить степень проходимости хоан и слуховых труб. Чтобы предотвратить неприятные ощущения или рефлекторную рвоту, за 10 – 15 минут до начала исследования слизистая оболочка глотки обрабатывается спреем анестетика – вещества, снижающего чувствительность нервных окончаний (например, лидокаином или новокаином).
- Аудиометрия. Позволяет выявить нарушение слуха у детей с аденоидами. Суть процедуры заключается в следующем — ребенок садится в кресло и надевает наушники, после чего врач начинает включать звуковые записи определенной интенсивности (звук подается вначале на одно ухо, затем на другое). Когда ребенок услышит звук, он должен подать сигнал.
- Лабораторные анализы. Лабораторные анализы не являются обязательными при аденоидах, так как не позволяют подтвердить или опровергнуть диагноз. В то же время, бактериологическое исследование (посев мазка из носоглотки на питательные среды с целью выявления бактерий) иногда позволяет определить причину заболевания и назначить адекватное лечение. Изменения в общем анализе крови (повышение концентрации лейкоцитов более 9 х 10 9 /л и увеличение скорости оседания эритроцитов (СОЭ) более 10 – 15 мм в час) могут указывать на наличие инфекционно-воспалительного процесса в организме.
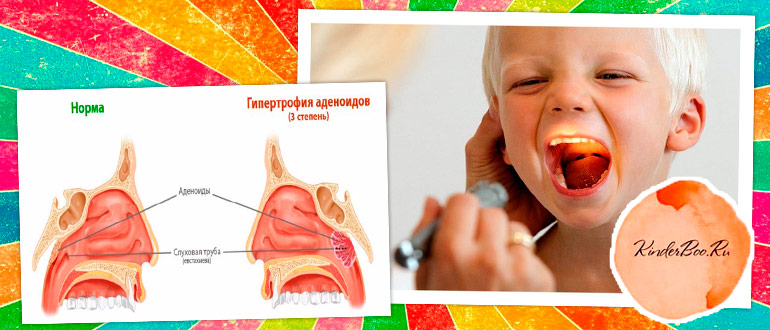
В зависимости от размеров аденоидных вегетаций выделяют:
- Аденоиды 1 степени. Клинически данная стадия может никак не проявляться. В дневное время ребенок свободно дышит через нос, однако в ночное время может отмечаться нарушение носового дыхания, храп, редкие пробуждения. Это объясняется тем, что ночью слизистая оболочка носоглотки слегка отекает, что приводит к увеличению размеров аденоидов. При исследовании носоглотки могут определяться аденоидные разрастания небольших размеров, покрывающие до 30 – 35% сошника (кости, участвующей в формировании носовой перегородки), слегка перекрывая просвет хоан (отверстий, соединяющих полость носа с носоглоткой).
- Аденоиды 2 степени. В данном случае аденоиды разрастаются настолько, что покрывают более половины сошника, что уже отражается на способности ребенка дышать через нос. Носовое дыхание затруднено, однако еще сохранено. Ребенок часто дышит ртом (обычно после физических нагрузок, эмоционального перенапряжения). В ночное время отмечается сильный храп, частые пробуждения. На этой стадии могут появляться обильные слизистые выделения из носа, кашель и другие симптомы заболевания, однако признаки хронической нехватки кислорода возникают крайне редко.
- Аденоиды 3 степени. При 3 степени заболевания гипертрофированная глоточная миндалина полностью перекрывает хоаны, делая носовое дыхание невозможным. Все описанные выше симптомы сильно выражены. Появляются и прогрессируют симптомы кислородного голодания, могут появляться деформации лицевого скелета, отставание ребенка в умственном и физическом развитии и так далее.
Целью медикаментозной терапии является устранение причин возникновения заболевания и предотвращение дальнейшего увеличения глоточной миндалины. С этой целью могут использоваться препараты из различных фармакологических групп, обладающие как местными, так и системными эффектами.
Медикаментозное лечение аденоидов
| |
| |
|
|


 Родителям следует знать все возможные последствия, чтобы принять правильное решение о необходимости удаления патологических аденоидных разрастаний.
Родителям следует знать все возможные последствия, чтобы принять правильное решение о необходимости удаления патологических аденоидных разрастаний.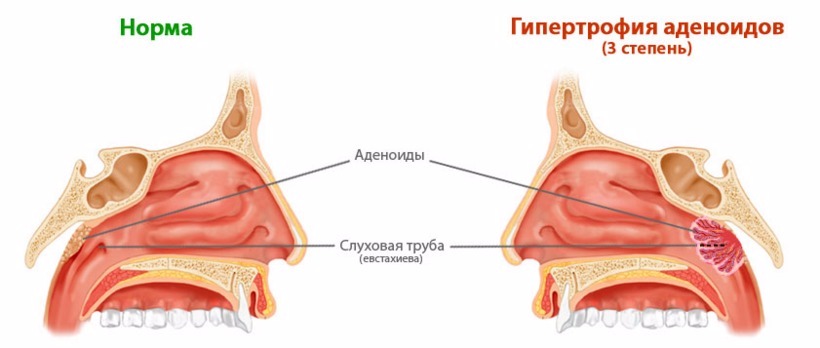 При разрастании миндалин отоларингологи ставят диагноз «аденоидит». Степень его опасности для детей зависит от стадии
При разрастании миндалин отоларингологи ставят диагноз «аденоидит». Степень его опасности для детей зависит от стадии Увеличение миндалин врачу легко распознать при стандартном осмотре. В большинстве случаев специалист предлагает продолжать наблюдение за их состоянием.
Увеличение миндалин врачу легко распознать при стандартном осмотре. В большинстве случаев специалист предлагает продолжать наблюдение за их состоянием. Одним из осложнений может стать формирование аденоидного типа лица.
Одним из осложнений может стать формирование аденоидного типа лица.