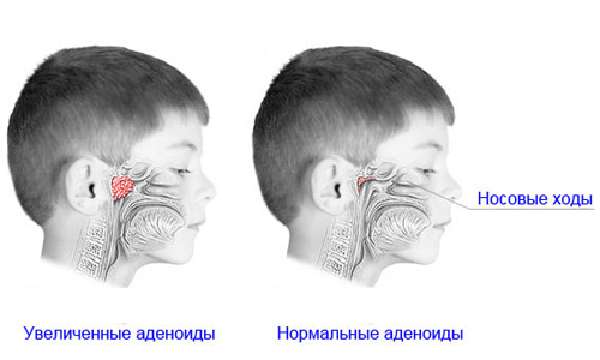
Аденоиды – это гипертрофия глоточной миндалины. Эта патология встречается у дошкольников и детей начальных классов школы. Аденоидит чаще бывает хроническим, что сильно снижает иммунную систему. Ребенок с аденоидами болеет чаще здоровых пациентов (более 10 раз за год). Терапия аденоидита включает использование антибактериальных средств с обширным спектром воздействия. Вспомогательной терапией аденоидов у детей считается промывание носоглотки лечебными растворами. Физиолечение при аденоидах у детей активно назначают пациентам с хронической формой заболевания (ингаляции, магнитотерапию, электрофорез и другие методики).
У детей с аденоидами гипертрофирована носоглоточная миндалина. Она увеличивается при частых респираторных заболеваниях. При разрастании ткани носоглоточной миндалины у малыша сильно перекрываются носоглоточные ходы. Это приводит к нарушению дыхания через нос, гипоксии мозга. В зависимости от выраженности обструкции различают 3 степени тяжести болезни.
Пациент с аденоидами относится к группе часто болеющих детей. Такие малыши заболевают более 10 раз за год. Для ребенка с аденоидами характерно сильное нарушение носового дыхания. Из-за этого у малыша постоянно открыт рот, лицо одутловато (аденоидный тип лица). Во сне ребенок сильно храпит.
Заложенность носа может усиливаться при обострении процесса, а также в положении лежа. В острый период аденоидита по задней стенке глотки стекает желтоватая слизь, что говорит о бактериальном поражении лимфоидной ткани. Патология обычно проходит после 7-летнего возраста самостоятельно. В тяжелых случаях болезнь сохраняется до подросткового возраста.
Физиотерапия при аденоидах у детей включает лазеротерапию, магнитотерапию, электрофорез, ультрафиолетовое облучение, ингаляционную терапию. Эти методики также назначают в послеоперационном и восстановительном периодах. Физиолечение не является основным методом терапии. Оно помогает снизить заложенность носа, уменьшить отечность слизистых, снизить образование экссудата.
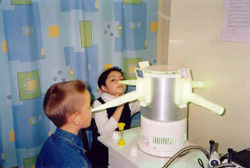
Пациентам с аденоидами активно назначают фотолечение. Метод основан на воздействии ультрафиолетовых лучей. Применяют интраназальные способы облучения, а также общее воздействие ультрафиолетового спектра на кожу.
При интраназальной методике УФО устанавливают специальную насадку, через которую проходят лучи. Наконечник насадки вставляется в носовой ход. Продолжительность такой физиопроцедуры составляет 10-15 минут на каждый носовой ход. Ультрафиолетовый спектр позволяет снизить образование слизи, снять воспаление, а также немного расширить просвет дыхательных путей путем уменьшения отечности. Дозировка облучения равна ¼-1 биодозы.
При облучении ультрафиолетом обязательно осуществляют расчет биодозы.
Общее облучение ультрафиолетовым спектром позволяет укрепить иммунную систему, стимулировать образование витамина Д. Во время процедуры ребенка раздевают, укладывают на кушетку, устанавливают лампу на расстоянии 50 см. Сверху пациента с лампой накрывают одеялом или простыней. Сеанс длится 15-20 минут. Дозу облучения рассчитывают индивидуально. Количество сеансов составляет 10-12 (через сутки).
Лазеротерапию используют для облучения задней стенки глотки. Для этого применяют гелий-неоновый лазер. Продолжительность одного сеанса равна 5 минут. Курсовая терапия составляет 5 суток. Облучение можно проводить каждый день. Процедура не приводит к травматизации слизистой, усиливает восстановительные процессы, снимает отечность, воспалительную реакцию.
Электрофорез заключается в применении постоянного тока. Электрофорез при аденоидах у детей проводят с лекарственными препаратами. При помощи тока фармпрепарат быстрее проникает в слизистые и кожный покров. Для процедуры подходят растворы Йодистого калия, Новокаина 2%, Димедрола, Нитрата серебра 1%, Преднизолона 0,5%.
Активно назначают методику гальванизации на воротниковую область по Щербаку. Для этого пациенту накладывают специальный воротник с электродами. Эта методика разрешена детям старше трехлетнего возраста. Один электрод расположен на шее, другой на крестце. Терапия длится 8 минут. Курсовая терапия составляет 10-20 сеансов. Сила тока равна 6-7 мА.
Пациентам показана гальванизация по Вермелю. В области углов нижней челюсти ставят 2 электрода, 3-й электрод накладывают на шейные позвонки. Интенсивность тока равна 5 мА и меньше. Между процедурами можно делать перерыв на 1 сутки.
Дарсонвализация – это физиотерапевтическая методика, которая заключается в использовании импульсных высокочастотных токов. Для осуществления методики создан грибовидный электрод. Во время сеанса его водят над шеей, плечевым поясом спереди и сзади. Время сеанса составляет 10 минут.
Дарсонваль может помочь восстановить проницаемость сосудистой стенки, ускоряет отток крови по венозным сосудам, препятствует застойным явлениям в лимфатической системе. При воздействии высокочастотных токов увеличивается синтез нейромедиаторов, иммунных клеток. Токи помогают затормозить размножение патологической флоры.
Ультравысокочастотная терапия – использование импульсных токов. Больному запрокидывают голову. На шею с двух сторон устанавливают электроды-пластинки. Дозировка тока составляет 40 Вт. Одна процедура продолжается 10 минут. Курсовая терапия равна 10 сеансам.
Магнитотерапию при аденоидах у детей как самостоятельный метод используют нечасто. Обычно ее сочетают с грязелечением или электрофорезом. Индуктотермия является методикой, которая использует высокочастотные магнитные импульсы. Прибор вырабатывает токи с завихрениями, которые прогревают поверхность тела. Во время лечения уменьшается воспаление, происходит расслабление мышечной ткани, уходят спазмы, расширяется просвет сосудов.
Больному устанавливают индуктор-диск и кабель. Кабель закрывают клеенкой. При комбинированной методике после этого присоединяют электроды для электрофореза. Лечение проводят различными лекарственными растворами. Сеанс длится 25 минут. Курсовая терапия комбинированной методикой составляет 20 суток. Сеансы можно делать каждый день или через сутки.
При совмещении с грязелечением накладывают аппликации с грязью на шейную область. Верх накрывают клеенкой и тканью. Затем укладывают спираль-индуктор. Настраивают аппарат на дозу 2-4 ступени. Продолжительность одной процедуры равна 10 минут. Сеансы проводят через сутки. Курс лечения составляет 10 сеансов.
Для проведения магнитотерапии существуют аппараты с магнитом для домашнего использования: Алмаг, Магнитер. Самостоятельно использовать их не следует. Перед применением приборов нужно обратиться к физиотерапевту.
Физиотерапия также включает ингаляционные методики. Для проведения процедуры используют ингаляторы с распылением лекарственного вещества на мелкие капли и крупнодисперсные частицы, которые оседают в области глоточного кольца, а также в трахее. Лекарство попадает на слизистую глотки, что позволяет снизить воспалительную реакцию, отечность.
Ингаляции можно сделать паровыми ингаляторами, небулайзерами с более крупным распылением. Ингаляторы допустимо использовать дома. В паровой ингалятор заливают физиологический раствор, масла (эвкалипт, шалфей), минеральную воду. Для небулайзера подходят антибактериальные препараты, Лазолван, Деринат, Мирамистин, Диоксидин.
Ограничения для ингаляций:
- гипертермия;
- кровоточивость из носа;
- бронхоспазм;
- состояние после удаления аденоидов.
В медицинских учреждениях также проводят групповые ингаляции с минеральными водами, горным воздухом, солями.
Физиотерапия у пациентов с аденоидитом позволяет снизить частоту обострений и заболеваемости ОРЗ. На фоне лечения быстро уходит воспаление, отечность, восстанавливается носовое дыхание. Физиотерапевтические методики не применяют как основное лечение. Они обязательно проводятся после стандартной терапии болезни.
источник
Друзья, приветствую вас, давно не общались! Неоднократно мы говорили с вами о методах лечения аденоидита у детей медикаментозным и хирургическим путем. Сегодня я хочу вам рассказать, какие физиопроцедуры при аденоидах у детей назначают врачи, и какой эффект после их проведения может быть достигнут.
Прошу заметить то, что данная терапия показана в большинстве случаев и является дополнением медикаментозного лечения аденоидита. Также ее назначают в качестве профилактики в послеоперационный период.
Поэтому прочитайте эту статью от начала и до конца, чтобы иметь полное представление о всех манипуляциях, которые врач может назначить вашему ребенку.
Главной целью проведения физиотерапевтических манипуляций является укрепление иммунитета, устранение воспалительного процесса и отека, закрепление результата хирургического лечения и препятствие разрастанию аденоидной ткани.
Итак, давайте подробно рассмотрим, какие физиопроцедуры назначают деткам при аденоидах.
источник
источник
Применение физиотерапии при аденоидах — не самый распространенный метод лечения, который помогает только на ранних стадиях заболевания. Гораздо чаще применяется хирургическое вмешательство — воспаленную миндалину просто вырезают, а потом обрабатывают составами от воспаления, чтобы избежать возможных осложнений.
В народе аденоидами называют воспаление глоточной миндалины, которое чаще всего встречается у детей до семи лет в следствие еще не сформированного иммунитета и специфической структуры слизистой.
Факторов, которые предрасполагают к воспалению, много — это и проживание в районе с плохой экологией, и пассивное курение, и пониженный на фоне болезни или неправильного образа жизни иммунитет. Даже привычка дышать ртом, а не носом, повышает шансы на воспаление.
И если болезнь началась, очень важно ее вовремя отследить — к счастью, симптоматика очевидная. Окружающие замечают, что больной дышит носом, стал раздражительным, капризным, по ночам не просто сопит, а храпит. У него незначительно повышается температура, возникают боли в глотке, становится трудно сосредоточиться.
Если болезнь замечена на ранних стадиях, ее лечат физиотерапией. Она представляет собой процедуры, воздействующие на организм повышенной температурой, магнитными волнами, ультразвуковыми волнами и электричеством.
Результат будет заметен всего через несколько процедур, но только если лечение началось своевременно.
Эффективность физиотерапии больше всего зависит от двух факторов:
- степень аденоидов — процедуры будут эффективны исключительно в тот короткий промежуток времени, когда воспаленная глоточная миндалина еще даже частично не перекрыла просвет глотки;
- сочетание с медикаментозной терапией — без поддержки медикаментами физиотерапия (как, кстати, и народные способы лечения) окажется несостоятельна.
Большой плюс в том, что если физиотерапия покажет себя неэффективной, всегда можно сделать операцию — она приведет к излечению вне зависимости от стадии аденоидов.
У физиотерапии есть преимущества, которые иногда делают ее предпочтительнее хирургического вмешательства:
- меньшая нагрузка на организм — прогревания, воздействия с помощью тока и УВЧ приносят в результате гораздо меньший стресс, чем местное обезболивание и вырезание глоточной миндалины;
- общее оздоравливающее воздействие — действие физиотерапии комплексное, она не только помогает вылечить аденоиды, но и повышает иммунитет;
- небольшое количество противопоказаний — к операции их больше.
Кроме того, физиотерапия позволяет воздействовать точечно на глоточную миндалину и сочетать несколько методов одновременно: врач может прописать ребенку УВЧ, грязелечение и лазерную терапию в одно и то же время.
Эффект от физиотерапии виден всего через несколько процедур, общее облегчение состояния отмечается сразу.
Единственный недостаток процедур — они помогают только на ранних стадиях болезни.
Чтобы получить направление на физиотерапию, нужно посетить врача. Тот соберет анамнез, осмотрит горло и отправить больного на диагностику. После этого он сможет назначить именно те процедуры, которые окажут на организм наилучшее воздействие.
Электрофорез — распространенная процедура, аппарат для которой найдется даже в захудалой сельской больнице. Воздействие его основано на свойстве электрического тока расщеплять жидкости до состояния ионов. Проводится процедура последовательно:
- больного укладывают на спину и прикрепляют электроды в области шеи и поясницы;
- электроды предварительно смазывают лекарством — применяют раствор Новокаина, Димедрол, нитрат серебра или другие средства;
- подключают электрический ток — сначала в шесть миллиампер, потом на восемь;
- выжидают сначала 6 минут, потом, когда организм привыкнет, восемь;
- отключают электроды.
В курсе 10-20 процедур, в зависимости от состояния больного. В процессе можно дремать или читать книгу, а вот пользоваться мобильным телефоном нельзя — он влияет на работу аппарата.
Побочных действий после электрофореза обычно не бывает.
Дарсонвализация — воздействие на организм тока высокой частоты. В результате у больного укрепляются стенки сосудов, повышается общий иммунитет уменьшается застой крови. Процесс обычно выглядит несложно:
- больного укладывают на спину, предварительно попросив раздеться;
- с помощью специального электрода проводят над шеей, плечами, грудью на расстоянии нескольких сантиметров;
- длится процедура около 10-15 минут.
Всего курс включает до 15 процедур. Интересно, что дарсонвализация оказывает не только укрепляющий эффект, но и противовоспалительный, и даже противомикробный.
УВЧ — она же ультравысокочастотная терапия — тоже основывается на воздействии на организм токов высокой частоты, которые оказывают стимулирующее иммунитет и общеукрепляющие воздействие. Проходит процедура последовательно:
- больного усаживают на стул и просят запрокинуть голову;
- к шее, под угол нижней челюсти, прикладывают изогнутый электрод;
- включают аппарат и оставляют на 10 минут.
УВЧ требует активного участия больного — электрод нужно перекладывать с одной стороны на другую с определенной периодичностью. Мощность у него не больше сорока ватт, потому ощущения не должны быть неприятными — если кожу жжет, это повод позвать медсестру.
Всего курс насчитывает десять сеансов.
Магнитотерапия — она же индуктотермия — тоже основана на воздействии электрического тока, который прогревает организм, благоприятно влияя на сосуды. Интересно, что обычно индуктотермию не проводят обособленно, а сочетают с УВЧ или грязелечением.
Занимает процедура не больше 25 минут, сеансов обычно требуется до двадцати.
Активное участие больного не нужно.
СМВ-терапия — она же сантиметроволновая — воздействует на организм с помощью магнитных волн. Сочетание прямых и обратных волн порождает волны стоячие, которые оказывают на организм все то же укрепляющее воздействие, а также снижают отек.
Пациент во время процедуры сидит прямо, запрокинув голову, аппарат устанавливается под нижней челюстью, как в случае с УВЧ. С определенной периодичностью его нужно перекладывать на другую сторону.
Требуется до двенадцати процедур по 5-8 минут.
КВЧ-терапия — она же крайне высокочастотная — воздействует на организм с помощью магнитных волн. Это новый способ лечения, о котором в научных кругах ведутся жаркие дебаты, и который выписывают пока редко.
Считается, что он снимает отек и повышает иммунитет.
Для пациента же процедура мало отличается от других процедур физиотерапии — излучатель помещают под нижнюю челюсть, держат там до 25 минут. Всего потребуется 15 сеансов.
Ультразвуковыми волнами аденоиды лечат редко, используют их, как дополнение к основной схеме лечение. Действие у них комплексное:
- колебание частиц производит особый массаж на клеточном уровне, в результате которого улучшается проницаемость их мембран и уходит жидкость, что значит снижение отека;
- тепловой эффект — нагреваются ткани, а от этого тоже уменьшается отек.
Процедура проводится 5 минут, требуется до 20 сеансов.
Ультрафиолетовые лучи (в этом случае — коротковолновые, они же КУФ) применяются для лечения аденоидов повсеместно, поскольку их положительное воздействие научно доказано — они оказывают противовоспалительный эффект и уничтожают возбудитель.
В процессе процедуры больной держит во рту специальную колбу, которая обеспечивает направленный свет. Длится процедура до 15 минут, сеансов потребуется 20.
Процедура длится всего 5 минут, требуется не больше 5 сеансов — это относительно новый вид физиотерапии, уже доказавший свою высокую эффективность.
В процессе процедуры на глоточную миндалину воздействуют гелий-неоновым лазером.
В качестве лечебной при аденоидах применяются иловые, торфяные и сапропелевые грязи, которые наносятся на шею и греют ее, как грел бы воротник.
Температура грязи переносится лучше, чем такая же температура воды. Эффект она оказывает противовоспалительный и обезболивающий, кроме того, уменьшается отек.
Длится процедура 10 минут, потребуется всего 10 процедур.
Ингаляции при аденоидах обычно проводятся в домашних условиях, но только по рекомендации врача и чаще с помощью небулайзера, поскольку паровые ингаляции не только не безопасны, но и неэффективны.
Применяются разнообразные увлажняющие и снимающие отек средства, не чаще трех раз в день.
В физиотерапии эффективность зависит не столько от выбора процедуры, сколько от правильности ее выполнения, соблюдения рекомендаций по частоте, а также сопроводительной терапии.
Только комбинация из нескольких процедур с медикаментозным лечением и мероприятиями по повышению иммунитета даст наилучший эффект.
Когда физиотерапия проводится для ребенка, нужно учитывать несколько нюансов:
- перед проведением процедуры малыша нужно успокоить — он не должен дергаться, вертеться, пытаться избавиться от аппарата;
- выбирать процедуру должен врач, и только после всесторонней диагностики;
- после процедуры лучше воздержаться от активных игр и не выводить ребенка на холод;
- возражения ребенка следует принимать во внимание — если ему больно или слишком горячо, интенсивность процедуры следует снизить.
В остальном же и по продолжительности, и по технологии физиотерапия у детей мало отличается от физиотерапии у взрослых.
При беременности однозначно разрешено только воздействие электрическим током, и только при условии сниженных, по сравнению с обычными, доз.
Грязелечение и водолечение следует применять с осторожностью, только по предписанию врача.
А вот магнитное воздействие и СВЧ-терапия запрещены однозначно — они могут повредить будущему ребенку.
Физиотерапия не проводится вообще при некоторых болезнях. Среди них:
- открытая форма туберкулеза — с ней аденоиды далеко не основная проблема, и нужно дождаться, пока болезнь не перейдет хотя бы в состояние стойкой ремиссии;
- наличие новообразований — даже врач не может сказать, как повлияет на них воздействие окружающей среды, особенно воздействие настолько активное, как физиотерапия;
- повышенная температура — только усилится при любых воздействиях, что с электрическим током, что с магнитными или ультразвуковыми волнами;
- эпилепсия — может среагировать на процедуру и тогда у больного начнется приступ;
- болезни нервной системы — не под полным запретом, но физиотерапия при них рекомендована с осторожностью, исключительно после консультации с врачом;
- болезни кроветворной системы — если у больного слабые сосуды, есть склонность к тромбозу или наблюдается анемия, ему лучше воздержаться от прохождения физиотерапии;
- детский возраст до трех лет — таких маленьких детей обычно стараются не подвергать воздействию физиотерапии, поскольку результат непредсказуем;
- индивидуальная непереносимость — встречается редко, и только к одному виду процедур, что не мешает применять остальные.
В процессе прохождения курса нужно следить за состоянием здоровья — нет ли ухудшения, не начинается ли инфекционное заболевание. По окончании обратиться к врачу, который проведет диагностику и решит, нужен ли повторный курс или операция, или же болезнь отступила.
Вероятность второго исхода больше, если воспаление небной миндалины было замечено на ранних стадиях.
источник
Одной из распространенных детских болезней являются аденоиды. Лечение аденоидов у детей зачастую осуществляется хирургическим путем, так как запущенная болезнь может серьезно отразиться на умственном и физическом здоровье ребенка. С другой стороны, удаление аденоидов тоже может привести к осложнениям. Как лечить аденоиды? В каких случаях хирургическое вмешательство является единственным возможным способом вылечить ребенка?
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Аденоиды представляют собой патологически увеличенную, разросшуюся носоглоточную миндалину. Миндалины — это скопления лимфоидной ткани. Они выполняют в организме кроветворную и защитную функции. На них приходится основной удар болезнетворных микроорганизмов, попадающих в организм человека через дыхательные пути.
Разрастание носоглоточной миндалины происходит из-за заболеваний, вызывающих воспаление слизистой оболочки полости носа и миндалин. Во время заболевания носоглоточные миндалины увеличиваются в размерах и возвращаются к первоначальным спустя некоторое время после выздоровления ребенка. Иногда на это уходит несколько недель. Поэтому, если ребенок часто болеет, процесс восстановления может не успеть завершиться.
Не восстановившаяся после предыдущего заболевания носоглоточная миндалина еще больше увеличивается. В таком случае аденоиды могут разрастись очень сильно. Недуг наиболее часто встречается у маленьких детей. Уже после 7 лет ткань миндалины так интенсивно не разрастается. С возрастом, как правило, аденоиды перестают беспокоить детей.
Существует 3 степени развития аденоидов. При 1 степени разросшаяся лимфоидная ткань перекрывает носовые ходы на одну треть. Ребенок чувствует себя днем вполне комфортно. Ночью из-за небольшого отека аденоидов он может храпеть.
Промежуточная между 1 и 2 степень аденоидов диагностируется, когда носовые ходы перекрыты больше чем на треть, но меньше чем наполовину.
При 2 степени ткани перекрывают дыхательные пути на 60%. Даже в дневное время малыш испытывает трудности с дыханием и ходит с открытым ртом. Он может гнусавить.
3 степень характеризуется почти полным перекрытием просвета носоглотки. Носовое дыхание практически отсутствует.
Патологическое увеличение носоглоточной миндалины приводит к проблемам с носовым дыханием. Со временем у малыша может появиться гипоксия — кислородное голодание организма. Особенно сильно страдает от гипоксии головной мозг. Поэтому дети с аденоидами, как правило, с трудом учатся в школе.
Поступление малого объема воздуха в легкие и маленькая глубина вдоха могут привести к деформации грудной клетки. Она может стать плоской или даже впалой.
У малыша могут возникнуть проблемы со слухом. Он становится более подвержен аллергиям.
Нарушение носового дыхания нередко вызывает синдром апноэ. Это такое состояние, при котором происходит задержка дыхания. Синдром апноэ усугубляет гипоксию организма. Наиболее опасны более длительные ночные задержки дыхания. Они могут спровоцировать синдром внезапной детской смерти.
Малыши с затрудненным дыханием имеют характерный вид. Существует такое понятие, как аденоидное лицо, характеризующее внешний вид ребенка с гипертрофированными аденоидами. У больного вытянутое и одутловатое лицо, приоткрытый рот, неправильно сформированная верхняя челюсть. Она значительно уже нижней.
Вследствие сужения верхней челюсти зубы у ребенка искривлены и расположены внахлест друг на друга. На лице отсутствующее и безэмоциональное выражение.
Основным симптомом является практически не прекращающийся хронический насморк. Выделения имеют серозный характер. Серозное отделяемое по виду похоже на воду. Носовой платок с выделениями не слипается после высыхания. Также при аденоидах наблюдаются следующие симптомы:
- Ребенок часто ходит с открытым ртом, так как ему не хватает носового дыхания.
- Во время сна малыш громко сопит или храпит. Иногда дыхание может на время задерживаться.
- Беспокоят частые воспалительные заболевания органов дыхания.
- Происходят изменения в голосе, он становится гнусавым и хриплым.
- Ребенок бледный, быстро устает, ему трудно сосредоточиться.
- Анемия.
- Снижение аппетита и сбои в работе пищеварительной системы, например, диарея или запор.
В связи с этим возникает вопрос, чем лечить аденоиды.
Как вылечить аденоиды с наименьшим риском для ребенка? Лечением аденоидов занимается отоларинголог. Существует два вида лечения аденоидов — консервативное и хирургическое. Как уменьшить аденоиды без операции? Если обнаружено заболевание на ранней стадии, то есть все шансы вылечить его консервативным путем, без хирургического вмешательства. Но даже при диагностировании аденоидов 2 степени врач попытается лечить заболевание консервативным путем. Назначается медикаментозное лечение, физиотерапия, массаж и дыхательная гимнастика. Врач может порекомендовать гомеопатию и санаторное лечение.
Схема лечения аденоидов включает в себя промывание носа и закапывание в него сосудосуживающих капель. Маленькому ребенку (до 3 лет) удалить слизь из носа можно с помощью маленькой спринцовки. Ребенку с 5 лет можно промывать нос. В 3 года делать промывания малышу опасно. После промывания в полость носа вводят лекарственные средства. Врач может назначить протаргол 1-2%, альбуцид или колларгол 1-3%. Если заболевание осложнилось вторичной инфекцией, доктор назначит антибиотики или сульфаниламидные препараты.
Современные методы лечения предполагают применение антигомотоксических препаратов. Эти лекарственные средства нейтрализуют образующиеся в результате заболевания токсины.
Физиотерапия включает в себя ультрафиолетовое облучение (общее, воротниковой зоны и эндоназально, то есть внутри носа). Часто применяют эндоназальный электрофорез с раствором димедрола, калия йодида и кальция хлорида. Кроме того, рекомендуется провести физиопроцедуры УВЧ на область носа.
Лечить аденоиды можно и с помощью лазеротерапии внутриносовым методом. Лазер снижает отек и воспаление лимфоидной ткани, кроме того, повышает местный иммунитет. Физиотерапия — эффективное средство лечения аденоидов. Она поможет существенно облегчить состояние малыша и нормализовать его дыхание.
Решение о применении любых лекарственных средств должен принимать только врач. Он должен постоянно наблюдать за маленьким пациентом до полного его выздоровления. Пускать лечение на самотек и заниматься самолечением категорически не рекомендуется.
Если ребенку только исполнилось 3 года, промывание лучше не делать.
Для процедуры необходимо приобрести спринцовку или воспользоваться заварочным чайником с длинным носиком. Перед процедурой нужно приготовить теплый раствор для полоскания. Лучше всего сделать содово-солевой раствор. Для ребенка нужно взять по 1/2 ч. л. соли и соды на стакан кипяченой воды. Когда сода и соль растворятся, раствор можно использовать. Если остались нерастворенные частички, от них нужно избавиться, процедив жидкость через марлю. Температура состава должна быть комфортной для слизистой носа.
Когда все готово, необходимо наклонить ребенка над ванной под углом 90°, попросить его задержать дыхание на вдохе и открыть рот. После этого нужно аккуратно ввести носик чайника в одну ноздрю и повернуть голову ребенка набок таким образом, чтобы ноздря, в которую вливается раствор, была выше другой. Жидкость естественным образом польется в носовые ходы и выльется из другой ноздри. Аналогично промывают другую ноздрю. Делать процедуру с забитым носом нельзя. Необходимо добиться полноценного носового дыхания с помощью сосудосуживающих капель. Промывание носа у ребенка нужно проводить обязательно с его согласия. Следует заранее подготовить его психологически к такой процедуре.
Если регулярно правильно промывать нос, можно вылечить заболевание на начальной стадии развития. Регулярное удаление болезнетворных микроорганизмов с поверхности слизистой оболочки носа не даст болезни развиваться. Это отличный способ побороть хронический насморк и эффективное средство от аллергического ринита.
В некоторых случаях удаление аденоидов является единственно возможным способом лечения детей.
К таким случаям относятся следующие:
- При диагностировании 3 степени развития аденоидов.
- Если у малыша появился синдром апноэ.
- Когда клетки ткани миндалины переродились в злокачественные.
- Когда врач диагностировал у ребенка экссудативный отит. При таком заболевании в среднем ухе скапливается жидкость. Застаиваясь, она может стать причиной развития гнойного процесса. Такое состояние грозит ребенку потерей слуха. Удаление аденоидов даст возможность жидкости покинуть область среднего уха естественным образом.
- Если у ребенка есть признаки деформации челюсти или грудной клетки.
Оперативное вмешательство осуществляют также в случаях, когда длительное консервативное лечение не приносит результатов.
Операция по удалению аденоидов называется аденотомией. Традиционная процедура по удалению разросшейся носоглоточной миндалины осуществляется с помощью специального кольцевидного ножа — аденотома. Его вводят в область носоглотки, прижимают к своду и быстрым движением иссекают миндалину. Операция длится 2-5 мин. Из-за того, что хирург не видит оперируемую зону, в некоторых случаях возможны повреждения соседних тканей и кровотечения.
При эндоскопической аденотомии врач отлично видит оперируемую зону. Эндоскопическое оборудование позволяет хирургу удалить миндалину с высокой точностью и минимизировать риски осложнений. Эндоскопическую трубку вводят через нос. Иссечение ткани происходит с помощью прибора с острым лезвием — шейвера. Шейвер не только иссекает ткань, но также измельчает ее и выводит через отсос.
Самый современный и безболезненный метод — коблация. Ткань удаляется бескровно холодной плазмой. Оперируемая зона контролируется с помощью эндоскопического оборудования.
Самый действенный способ бороться с аденоидами — стараться как можно реже болеть. Если ребенок заболел, необходимо долечивать его до конца. Желательно не отправлять его в детский сад как можно дольше, лучше находиться дома до полного восстановления носоглоточной миндалины после болезни (как минимум 2 недели). Кроме того, нужно избегать детских коллективов и мест большого скопления людей. Риск инфицирования нужно свести к минимуму. Надо больше гулять в парках, а лучше в лесу, если есть такая возможность.
Если вовремя остановить разрастание тканей миндалины, можно избежать множества проблем со здоровьем малыша.
В летнее время ребенка нужно чаще вывозить на природу, позволять ему купаться в естественных водоемах, принимать солнечные и воздушные ванны. Закаливание является отличным способом предотвращения различных болезней.
Очень часто у малышей за лето восстанавливаются миндалины, и необходимость в медикаментозном или даже оперативном лечении пропадает.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В нормальных условиях глоточная миндалина представлена несколькими складками лимфоидной ткани, выступающими над поверхностью слизистой оболочки задней стенки глотки. Она входит в состав так называемого глоточного лимфатического кольца, представленного несколькими иммунными железами. Данные железы состоят преимущественно из лимфоцитов – иммунокомпетентных клеток, участвующих в регуляции и обеспечении иммунитета, то есть способности организма защищаться от воздействия чужеродных бактерий, вирусов и других микроорганизмов.
Глоточное лимфатическое кольцо образовано:
- Носоглоточной (глоточной) миндалиной. Непарная миндалина, располагается в слизистой оболочке задне-верхней части глотки.
- Язычной миндалиной. Непарная, располагается в слизистой оболочке корня языка.
- Двумя небными миндалинами. Эти миндалины довольно крупные, располагаются в ротовой полости по бокам от входа в глотку.
- Двумя трубными миндалинами. Располагаются в боковых стенках глотки, вблизи отверстий слуховых труб. Слуховая труба представляет собой узкий канал, который соединяет барабанную полость (среднее ухо) с глоткой. В барабанной полости содержатся слуховые косточки (наковальня, молоточек и стремечко), которые соединены с барабанной перепонкой. Они обеспечивают восприятие и усиление звуковых волн. Физиологической функцией слуховой трубы является выравнивание давления между барабанной полостью и атмосферой, что необходимо для нормального восприятия звуков. Роль трубных миндалин в данном случае заключается в предотвращении попадания инфекции в слуховую трубу и далее в среднее ухо.
Во время вдоха вместе с воздухом человек вдыхает множество различных микроорганизмов, постоянно присутствующих в атмосфере. Основной функцией носоглоточной миндалины является предотвращение проникновения данных бактерий в организм. Вдыхаемый через нос воздух проходит через носоглотку (где расположены носоглоточная и трубные миндалины), при этом чужеродные микроорганизмы контактируют с лимфоидной тканью. При контакте лимфоцитов с чужеродным агентом запускается комплекс местных защитных реакций, направленных на его нейтрализацию. Лимфоциты начинают усиленно делиться (размножаться), что и обуславливает увеличение миндалины в размерах.
Помимо местного антимикробного действия лимфоидная ткань глоточного кольца выполняет и другие функции. В данной области происходит первичный контакт иммунной системы с чужеродными микроорганизмами, после чего лимфоидные клетки переносят информацию о них в другие иммунные ткани организма, обеспечивая подготовку иммунной системы к защите.
Является одним из первых симптомов, появляющихся у ребенка с аденоидами. Причиной нарушения дыхания в данном случае является чрезмерное увеличение аденоидов, которые выступают в носоглотку и препятствуют прохождению вдыхаемого и выдыхаемого воздуха. Характерным является тот факт, что при аденоидах нарушается исключительно носовое дыхание, в то время как дыхание через рот не страдает.
Характер и степень нарушения дыхания определяются размерами гипертрофированной (увеличенной) миндалины. Из-за недостатка воздуха дети плохо спят по ночам, храпят и сопят во время сна, часто просыпаются. Во время бодрствования они часто дышат через рот, который постоянно приоткрыт. Ребенок может неразборчиво говорить, гнусавить, «говорить в нос».
По мере прогрессирования заболевания дышать ребенку становится все сложнее, ухудшается его общее состояние. Из-за кислородного голодания и неполноценного сна может появляться выраженное отставание в умственном и физическом развитии.
Более чем у половины детей с аденоидами наблюдаются регулярные слизистые выделения из носа. Причиной этого является чрезмерная активность иммунных органов носоглотки (в частности, носоглоточной миндалины), а также постоянно прогрессирующий воспалительный процесс в них. Это приводит к повышению активности бокаловидных клеток слизистой оболочки носа (данные клетки ответственны за продукцию слизи), что и обуславливает появление насморка.
Такие дети вынуждены постоянно носить с собой платок или салфетки. Со временем в области носогубных складок может отмечаться повреждение кожных покровов (покраснение, зуд), связанное с агрессивным воздействием выделяемой слизи (носовая слизь содержит особые вещества, основной функцией которых является уничтожение и разрушение проникающих в нос патогенных микроорганизмов).
Нарушение слуха связано с чрезмерным разрастанием носоглоточной миндалины, которая в некоторых случаях может достигать огромных размеров и буквально перекрывать внутренние (глоточные) отверстия слуховых труб. В данном случае становится невозможным выравнивание давления между барабанной полостью и атмосферой. Воздух из барабанной полости постепенно рассасывается, в результате чего нарушается подвижность барабанной перепонки, что и обуславливает снижение слуха.
Если аденоиды перекрывают просвет только одной слуховой трубы, будет отмечаться снижение слуха на стороне поражения. Если же перекрыты обе трубы, слух будет нарушен с двух сторон. В начальных стадиях заболевания нарушение слуха может быть временным, связанным с отеком слизистой оболочки носоглотки и глоточной миндалины при различных инфекционных заболеваниях данной области. После стихания воспалительного процесса отек тканей уменьшается, просвет слуховой трубы освобождается, и нарушения слуха исчезают. На поздних стадиях аденоидные вегетации могут достигать огромных размеров и полностью перекрывать просветы слуховых труб, что приведет к постоянному снижению слуха.
Если не лечить аденоиды 2 – 3 степени (когда носовое дыхание практически невозможно), длительное дыхание через рот приводит к развитию определенных изменений лицевого скелета, то есть формируется так называемое «аденоидное лицо».
«Аденоидное лицо» характеризуется:
- Полуоткрытым ртом. Из-за затрудненного носового дыхания ребенок вынужден дышать через рот. Если такое состояние длится достаточно долго, оно может переходить в привычку, вследствие чего даже после удаления аденоидов ребенок будет по-прежнему дышать ртом. Коррекция данного состояния требует длительной и кропотливой работы с ребенком как со стороны врачей, так и со стороны родителей.
- Отвисшей и удлиненной нижней челюстью. Из-за того, что рот ребенка постоянно открыт, нижняя челюсть постепенно удлиняется и вытягивается, что приводит к нарушению прикуса. Со временем происходят определенные деформации в области височно-нижнечелюстного сустава, вследствие чего в нем могут образовываться контрактуры (сращения).
- Деформацией твердого неба. Происходит из-за отсутствия нормального носового дыхания. Твердое небо располагается высоко, может быть развито неправильно, что, в свою очередь, приводит к неправильному росту и расположению зубов.
- Безразличным выражением лица. При длительном течении заболевания (месяцы, годы) значительно нарушается процесс доставки кислорода к тканям, в частности, к головному мозгу. Это может приводить к выраженному отставанию ребенка в умственном развитии, нарушению памяти, умственной и эмоциональной деятельности.
Важно помнить, что описанные изменения возникают только при длительном течении заболевания. Своевременное удаление аденоидов приведет к нормализации носового дыхания и предотвратит изменения лицевого скелета.
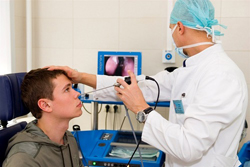
Для диагностики аденоидов применяется:
- Задняя риноскопия. Простое исследование, позволяющее зрительно оценить степень увеличения глоточной миндалины. Выполняется с помощью небольшого зеркала, которое вводится врачом через рот в глотку. Исследование безболезненно, поэтому может выполняться всем детям и практически не имеет противопоказаний.
- Пальцевое исследование носоглотки. Также довольно информативное исследование, позволяющее на ощупь определить степень увеличения миндалин. Перед исследованием врач надевает стерильные перчатки и становится сбоку от ребенка, после чего пальцем левой руки надавливает на его щеку снаружи (чтобы предотвратить смыкание челюсти и травму), а указательным пальцем правой руки быстро обследует аденоиды, хоаны и заднюю стенку носоглотки.
- Рентгенографические исследования. Простая рентгенография в прямой и боковой проекции позволяет определить аденоиды, которые достигли больших размеров. Иногда пациентам назначается компьютерная томография, которая позволяет более детально оценить характер изменений глоточной миндалины, степень перекрытия хоан и другие изменения.
- Эндоскопическое исследование. Довольно подробную информацию может дать эндоскопическое исследование носоглотки. Суть его заключается во введении эндоскопа (специальной гибкой трубки, на одном конце которой закреплена видеокамера) в носоглотку через нос (эндоскопическая риноскопия) или через рот (эндоскопическая эпифарингоскопия), при этом данные с камеры передаются на монитор. Это позволяет визуально исследовать аденоиды, оценить степень проходимости хоан и слуховых труб. Чтобы предотвратить неприятные ощущения или рефлекторную рвоту, за 10 – 15 минут до начала исследования слизистая оболочка глотки обрабатывается спреем анестетика – вещества, снижающего чувствительность нервных окончаний (например, лидокаином или новокаином).
- Аудиометрия. Позволяет выявить нарушение слуха у детей с аденоидами. Суть процедуры заключается в следующем — ребенок садится в кресло и надевает наушники, после чего врач начинает включать звуковые записи определенной интенсивности (звук подается вначале на одно ухо, затем на другое). Когда ребенок услышит звук, он должен подать сигнал.
- Лабораторные анализы. Лабораторные анализы не являются обязательными при аденоидах, так как не позволяют подтвердить или опровергнуть диагноз. В то же время, бактериологическое исследование (посев мазка из носоглотки на питательные среды с целью выявления бактерий) иногда позволяет определить причину заболевания и назначить адекватное лечение. Изменения в общем анализе крови (повышение концентрации лейкоцитов более 9 х 10 9 /л и увеличение скорости оседания эритроцитов (СОЭ) более 10 – 15 мм в час) могут указывать на наличие инфекционно-воспалительного процесса в организме.
В зависимости от размеров аденоидных вегетаций выделяют:
- Аденоиды 1 степени. Клинически данная стадия может никак не проявляться. В дневное время ребенок свободно дышит через нос, однако в ночное время может отмечаться нарушение носового дыхания, храп, редкие пробуждения. Это объясняется тем, что ночью слизистая оболочка носоглотки слегка отекает, что приводит к увеличению размеров аденоидов. При исследовании носоглотки могут определяться аденоидные разрастания небольших размеров, покрывающие до 30 – 35% сошника (кости, участвующей в формировании носовой перегородки), слегка перекрывая просвет хоан (отверстий, соединяющих полость носа с носоглоткой).
- Аденоиды 2 степени. В данном случае аденоиды разрастаются настолько, что покрывают более половины сошника, что уже отражается на способности ребенка дышать через нос. Носовое дыхание затруднено, однако еще сохранено. Ребенок часто дышит ртом (обычно после физических нагрузок, эмоционального перенапряжения). В ночное время отмечается сильный храп, частые пробуждения. На этой стадии могут появляться обильные слизистые выделения из носа, кашель и другие симптомы заболевания, однако признаки хронической нехватки кислорода возникают крайне редко.
- Аденоиды 3 степени. При 3 степени заболевания гипертрофированная глоточная миндалина полностью перекрывает хоаны, делая носовое дыхание невозможным. Все описанные выше симптомы сильно выражены. Появляются и прогрессируют симптомы кислородного голодания, могут появляться деформации лицевого скелета, отставание ребенка в умственном и физическом развитии и так далее.
Целью медикаментозной терапии является устранение причин возникновения заболевания и предотвращение дальнейшего увеличения глоточной миндалины. С этой целью могут использоваться препараты из различных фармакологических групп, обладающие как местными, так и системными эффектами.
Медикаментозное лечение аденоидов
| |
| |
|
|