Государственное бюджетное учреждение здравоохранения «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» Департамента здравоохранения города Москвы
ГБУЗ НИКИО им. Л.И. Свержевского ДЗМ
Глоточная, или носоглоточная миндалина расположена в своде носоглотки, позади и немного выше небного язычка. Она является частью глоточного лимфоидного кольца и защищает организм от попадания патогенных микроорганизмов через верхние дыхательные пути.
Если ребенок часто переносит респираторные инфекции, или у него есть аллергический ринит, аденоиды становятся постоянным источником болезнетворных микроорганизмов в носоглотке. В этом случае они нередко воспаляются и становятся причиной тонзиллитов и других заболеваний. В результате ребенок не посещает школу или детский сад, принимает большое количество антибиотиков, которые могут иметь побочные эффекты.
Гиперплазия, то есть разрастание ткани миндалины (аденоиды) затрудняет носовое дыхание, приводит к изменению голоса и черт лица. Нарушение дыхания через нос во сне ведет к патологии нервной системы. Дети с аденоидами хуже учатся в школе, у них снижена память и концентрация внимания.
Хирургическое удаление аденоидов, или аденотомия, – радикальный способ избавиться от этого заболевания.
Операция по удалению аденоидов показана в следующих ситуациях:
- неэффективность консервативных методов лечения, сохраняющееся увеличение миндалин;
- частые простудные заболевания у ребенка;
- значительное нарушение проходимости верхних дыхательных путей;
- увеличение аденоидов II – III степени;
- гиперплазия миндалин I степени, сопровождающаяся нарушением слуха вследствие закрытия устья слуховой трубы;
- рецидивирующие трахеиты, бронхиты, пневмонии, бронхиальная астма;
- рецидивирующие или хронические синуситы, отиты, тугоухость;
- нарушение речи, неврологические расстройства (эпилептиформные нарушения, энурез).
Своевременное удаление аденоидов у детей восстанавливает носовое дыхание, устраняет их раздражение инфицированными слизистыми выделениями. Нормализуется газовый состав крови, в результате улучшается функция всех систем организма, прежде всего нервной и сердечно-сосудистой.
К операции по удалению аденоидов существуют такие противопоказания:
- острые инфекционные заболевания или обострение хронических, недавний контакт с больными детьми;
- болезни крови (лейкозы, аутоиммунная тромбоцитопения, геморрагический диатез и другие);
- носительство токсигенного штамма коринебактерии дифтерии;
- острые или обострение хронических заболеваний внутренних органов;
- дыхательная, сердечная, почечная или печеночная недостаточность;
- несанированная полость рта, кариес зубов;
- увеличение вилочковой железы (тимомегалия);
- некоторые аномалии развития глоточных сосудов, увеличивающие вероятность кровотечения.
После некоторых заболеваний сроки аденотомии передвигаются. Возможные сроки удаления аденоидов после перенесенных острых инфекций:
- ангина и ОРЗ – 1 месяц;
- грипп и любая профилактическая прививка – 2 месяца;
- ветряная оспа – 3 месяца;
- скарлатина и краснуха – 4 месяца;
- корь, коклюш, паротит (свинка), инфекционный мононуклеоз – полгода;
- инфекционный гепатит – через год при условии нормального уровня билирубина в крови;
- менингит – 2 года.
Для безопасности аденотомии перед хирургическим вмешательством необходимо обследование ребенка. Оно включает такие анализы и консультации:
- общий анализ крови, коагулограмма с определением свертываемости и времени кровотечения;
- определение HbSAg, антител к вирусу иммунодефицита;
- анализ мочи для исключения хронической инфекции мочевыводящих путей;
- мазки из носа и зева для обнаружения токсигенных штаммов возбудителя дифтерии;
- осмотр стоматолога, заключение о санации полости рта;
- при необходимости – осмотр других специалистов, если у ребенка есть какое-либо хроническое заболевание (например, сахарный диабет);
- заключение педиатра об отсутствии контакта с больными инфекционной патологией и о возможности удаления аденоидов.
За неделю до операции нужно прекратить давать ребенку лекарства, которые могут повлиять на свертываемость крови, например, Нурофен или аспирин. Остальные препараты нужно принимать только по назначению врача. Перед вмешательством ребенок не должен принимать пищу или есть, начиная с полуночи. Если врач выписал лекарства, которые должны быть приняты до манипуляции, их необходимо запивать глотком воды.
Традиционная аденотомия проводится в условиях дневного стационара или в ЛОР-отделении больницы. Удаление аденоидов у детей возможно как под местной анестезией, так и с применением общего наркоза. Вопрос о выборе способа обезболивания решает врач-анестезиолог во время предоперационного осмотра пациента.
Стандартная поверхностная анестезия не полностью устраняет болевые ощущения, что ухудшает качество операции и ведет к повышенной тревожности детей в будущем. Поэтому все чаще используется общий наркоз.
Аденоиды обычно удаляют через рот. Для того чтобы челюсти не смыкались, хирург вводит в ротовую полость небольшой расширитель.
Операция по удалению аденоидов проводится с помощью особого кольцевидного или корзинчатого аденотома. После осмотра носоглотки инструмент проводят к миндалине по средней линии, поднимают вверх и вперед до основания носовой перегородки. Аденотом прижимают к куполу носоглотки, при этом увеличенная миндалина входит в его кольцо.
Аденотом быстрым движением проводят вперед и вниз. При этом срезается лимфоидная ткань. Если имеется сопутствующее увеличение небных миндалин, выполняют и тонзиллэктомию.
Полость рта осушается марлевыми тампонами. Швы не накладываются.
В ходе аденотомии и для контроля эффективности операции полость носоглотки осматривают с помощью эндоскопа. Это дает возможность полностью удалить пораженные ткани и предотвратить ложные рецидивы, которые вызваны повторным разрастанием некачественно удаленной миндалины.
Операция продолжается менее часа. После завершения манипуляции ребенок находится в послеоперационной палате, где полностью приходит в сознание после наркоза. В это время ему назначаются обезболивающие препараты, проводится осмотр врача. После вмешательства при отсутствии осложнений ребенка выписывают уже через несколько часов.
Эндоскопический контроль во время операции, общий наркоз и использование современных инструментов и оборудования обеспечивают хорошие результаты операции у 99% пациентов.
Помимо традиционной операции по удалению аденоидов используется лазерная методика. Она представляет собой воздействие на разросшуюся ткань миндалин с помощью сфокусированного светового пучка, во время которого происходит выпаривание патологической ткани. Лазерная аденотомия требует большого опыта и высокой квалификации хирурга, поскольку несет риск ожога подлежащих тканей.
С помощью лазера осуществляется и прижигание (коагуляция) поврежденных сосудов после традиционной операции. Это ведет к прекращению кровотечения и более быстрому заживлению тканей.
Удаление аденоидов проводят, используя и другие методики:
- диатермия с постоянной аспирацией (удалением) выделяющейся крови;
- аутобиполярная и аргоново-плазменная коагуляция;
- ультразвуковая и шейверная (через нос) аденотомия.
Такая операция обычно хорошо переносится, не сопровождаясь неблагоприятными эффектами. Однако удаление глоточной миндалины все же может вызвать такие осложнения:
- аллергическая реакция на используемый анестетик;
- кровотечение, требующее повторного вмешательства, применения общих и местных гемостатических процедур;
- инфицирование послеоперационной раны с развитием гнойных очагов в лимфоузлах, заглоточном пространстве, средостении; в тяжелых случаях – сепсис;
- вдыхание удаленных тканей с развитием асфиксии (удушья) или аспирационной пневмонии;
- травма мягкого неба или корня языка, что приводит к изменениям голоса, нарушению глотания, обильному кровотечению.
Чтобы избежать подобных неблагоприятных эффектов, операцию нужно делать только в хорошо оснащенной клинике у опытного хирурга.
В течение первых двух суток рекомендуется постельный режим и ограничение голосовых нагрузок. Кормить ребенка нужно теплой пищей в протертом виде. Такую диету нужно соблюдать в течение 2 недель. Полезны фруктовые соки, йогурты, теплые бульоны, тушеное мясо и овощи.
После каждого приема пищи врач может рекомендовать орошение горла растворами антисептиков. Интенсивного кашля, промываний горла нужно избегать. Следует ограничить контакты ребенка с другими людьми в течение 10 дней после вмешательства. По назначению врача используются антибиотики. В этот период запрещено плавание.
Восстановительный период длится 2 недели. В это время ребенка может беспокоить боль в горле. Чтобы уменьшить болевой синдром и устранить обезвоживание, рекомендуется пить больше жидкости. Необходимо уточнить у врача, можно ли для устранения боли давать ребенку мороженое, кубики льда или делать холодные компрессы.
В период восстановления следует в назначенное время посетить врача и выполнять все его рекомендации. Врачу нужно сразу сообщить о появлении у ребенка таких симптомов:
- усиливающаяся боль и отек в области послеоперационной раны;
- кровотечение, кровохарканье, рвота кровью;
- лихорадка, головная, мышечная боль, другие признаки инфекции.
В течение месяца после операции ограничивают физические нагрузки, горячие ванны, пребывание на солнце.
При соблюдении этих рекомендаций заживление тканей происходит быстро, не сопровождаясь осложнениями. При тщательном удалении аденоидов с эндоскопическим контролем вероятность рецидива патологии невелика.
При появлении у ребенка признаков аденоидов необходима консультация и лечение у ЛОР-врача. При необходимости назначается оперативное вмешательство. Наша клиника предлагает жителям Москвы и регионов обратиться для лечения в отделение платных услуг. Цена на удаление аденоидов составляет 16000 рублей без учета анестезиологического пособия и стоимости пребывания в стационаре.
В нашей клинике, помимо традиционной, выполняется лазерная аденотомия с применением гольмиевого лазера (Ho:YAG) с мощностью излучения 4,8Вт (энергия — 0,6Дж, частота — 8,0Гц). Эта современная методика сопровождается низким риском осложнений, отсутствием кровотечения и болевого синдрома.
Не стоит откладывать удаление аденоидов, поскольку в дальнейшем заболевание приведет к замедлению роста и умственного развития, деформации черт лица и другим необратимым изменениям. После операции у большинства детей легче протекают простудные заболевания, реже возникает отит, нормализуется дыхание через нос.
Клинический корпус: г. Москва, Загородное шоссе, д.18А, стр.2
Филиал №1 (Сурдологический центр): г. Москва, Хорошевское шоссе, д. 1
Детский сурдологический центр: г. Москва, проспект Вернадского, 9/10
Регистратура клинического корпуса: +7 (495) 109-44-99
Филиал №1 (Сурдологический центр): +7 (495) 941-39-09, 941-06-42, 941-31-09
Регистратура платных услуг Филиала №1: +7 (499) 740-50-51
Детский сурдологический центр: +7 (495) 930-22-00
Горячая линия госпитализации иногородних: +7 (495) 587-70-88
Время работы регистратуры ОМС: понедельник — пятница с 08:00 до 19:45, суббота с 08:00 до 14:00
Время работы регистратуры платных услуг и услуг ДМС: Понедельник — пятница с 08:00 до 19:45, 2я и 4я суббота месяца с 09:00 до 14:00
источник
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии
Аденотомия — одно из самых частых оперативных вмешательств в ЛОР-практике, которое не теряет своей актуальности даже при появлении массы других методов лечения патологии. Операция устраняет симптомы аденоидита, предотвращает опасные последствия заболевания и значительно улучшает качество жизни пациентов.
Часто аденотомия проводится в детском возрасте, преимущественный возраст пациентов — малыши с 3 лет и дошколята. Именно на этот возраст приходится наибольшее распространение аденоидита, ведь ребенок активно контактирует с внешней средой и другими людьми, встречается с новыми инфекциями и вырабатывает к ним иммунитет.

Увеличенная миндалина создает механическое препятствие в глотке, что проявляется нарушением дыхания, а также служит очагом постоянного размножения всевозможных микробов. Начальные степени аденоидита лечатся консервативно, хотя симптоматика заболевания уже есть. Отсутствие эффекта от терапии и прогрессирование патологии приводит пациентов к хирургу.
Само по себе увеличение глоточной миндалины не является поводом к операции. Специалисты будут делать все возможное, чтобы помочь больному консервативными путями, ведь операция — это травма и определенный риск. Однако случается, что без нее не обойтись, тогда ЛОР взвешивает все «за» и «против», беседует с родителями, если речь идет о маленьком пациенте, и назначает дату вмешательства.
Многие родители знают, что лимфоидное глоточное кольцо — важнейший барьер на пути инфекции, поэтому боятся, что после операции ребенок лишится этой защиты и станет чаще болеть. Врачи им объясняют, что аномально разросшаяся лимфоидная ткань не только не выполняет свою непосредственную роль, но и поддерживает хроническое воспаление, мешает ребенку правильно расти и развиваться, создает риск опасных осложнений, поэтому в этих случаях ни раздумывать, ни медлить нельзя, и единственным путем избавить ребенка от страданий будет хирургическое вмешательство.
Показаниями для аденотомии служат:
- Аденоиды 3 степени;
- Частые рецидивирующие респираторные инфекции, плохо поддающиеся консервативной терапии и вызывающие прогрессирование аденоидита;
- Рецидивирующие отиты и снижение слуха на одно или сразу оба уха;
- Нарушения речи и физического развития у ребенка;
- Затрудненное дыхание с ночными апноэ;
- Изменение прикуса и формирование специфического «аденоидного» лица.
Основным поводом к вмешательству считается третья степень аденоидита, влекущая и затруднение дыхания носом, и постоянно обостряющиеся инфекции верхних дыхательных путей и ЛОР-органов. У маленького ребенка нарушается правильное физическое развитие, лицо приобретает характерные черты, которые исправить потом уже будет практически невозможно. Кроме физического страдания, пациент испытывает психоэмоциональное беспокойство, недосыпает из-за невозможности нормального дыхания, страдает интеллектуальное развитие.
Главными симптомами тяжелого аденоидита считаются затрудненное носовое дыхание и частые инфекции ЛОР-органов. Ребенок дышит ртом, из-за чего кожа губ становится сухой и трескается, а лицо приобретает одутловатость и вытягивается. Обращает на себя внимание постоянно приоткрытый рот, а ночью родители с беспокойством слышат, как тяжело дышать малышу. Возможны эпизоды ночных остановок дыхания, когда миндалина полностью перекрывает своим объемом воздухоносные пути.
Важно, чтобы операция по удалению аденоидов была проведена до того, как появятся необратимые изменения и серьезные осложнения, казалось бы, небольшой проблемы, ограниченной глоткой. Несвоевременное лечение и, тем более, его отсутствие может стать причиной инвалидности, поэтому игнорировать патологию недопустимо.
Лучший возраст для аденотомии у детей — 3-7 лет. Необоснованное откладывание операции ведет к серьезным последствиям:
- Стойкое расстройство слуха;
- Хронический отит;
- Изменение лицевого скелета;
- Стоматологические проблемы — неправильный прикус, кариес, нарушение прорезывания постоянных зубов;
- Бронхиальная астма;
- Гломерулопатии.
Аденотомия, хоть и намного реже, но проводится и взрослым пациентам. Поводом могут стать:
- Ночной храп и расстройство дыхания во сне;
- Частые респираторные инфекции при диагностированном аденоидите;
- Рецидивирующие синуситы, отиты.
Противопоказания к удалению аденоидов тоже определены. В их числе:
- Возраст до двух лет;
- Острая инфекционная патология (грипп, ветряная оспа, кишечные инфекции и др.) до момента ее полного излечения;
- Врожденные пороки лицевого скелета и аномалии строения сосудов;
- Проведенная менее месяца назад вакцинация;
- Злокачественные опухоли;
- Тяжелые нарушения свертываемости крови.
Когда вопрос о необходимости операции решен, пациент или его родители приступают к поиску подходящей больницы. Сложностей в выборе обычно не возникает, ведь хирургическое удаление миндалин проводят во всех ЛОР-отделениях государственных больниц. Вмешательство не представляет больших сложностей, но хирург должен быть достаточно квалифицированным и опытным, особенно, при работе с маленькими детьми.

Аденотомия может быть проведена амбулаторно или в стационарных условиях, но чаще всего госпитализация не требуется. Накануне операции больному разрешается поужинать не менее, чем за 12 часов до вмешательства, после чего еда и питье полностью исключаются, ведь наркоз может быть общим, а у ребенка на фоне обезболивания возможна рвота. У пациенток женского пола операция не назначается во время менструации из-за риска кровотечения.
Метод обезболивания — один из наиболее важных и ответственных этапов лечения, он определяется возрастом пациента. Если речь идет о ребенке до семи лет, то показан общий наркоз, более старшим детям и взрослым аденотомию делают под местной анестезией, хотя в каждом случае врач подходит индивидуально.
Операция под общим наркозом для маленького ребенка имеет важное преимущество: отсутствие операционного стресса, как в случае, когда малыш видит все происходящее в операционной, даже не чувствуя боли. Анестезиолог выбирает препараты для наркоза индивидуально, но большинство современных средств безопасны, малотоксичны, а анестезия похожа на обычный сон. В настоящее время в педиатрии используют эсмерон, дормикум, диприван и др.
Другими плюсами общего наркоза можно считать меньший риск кровотечений, более аккуратные действия врача, которому не мешает беспокойный малыш, возможность тщательного осмотра задней стенки глотки до и после удаления миндалины.
Предпочтителен общий наркоз у детей 3-4 лет, у которых эффект присутствия на операции может вызвать сильный страх и беспокойство. С более старшими пациентами, даже не достигшими семилетия, проще договориться, объяснить и успокоить, поэтому дошколятам можно выполнить и местную анестезию.

В случае местной анестезии пациент находится в сознании, все видит и слышит, поэтому страх и переживания нередки даже у взрослых. Чтобы минимизировать стресс, врач перед аденотомией подробно рассказывает больному о предстоящей операции и старается его максимально успокоить, особенно, если последний — ребенок. Со стороны родителей также немаловажное значение имеют психологическая поддержка и внимание, которые помогут максимально спокойно перенести операцию.
На сегодняшний день, помимо классической аденотомии, разработаны и другие методы удаления глоточной миндалины с использованием физических факторов — лазер, коблация, радиоволновая коагуляция. Применение эндоскопической техники делает лечение более эффективным и безопасным.
Классическая аденотомия производится при помощи специального инструмента — аденотома Бекмана. Пациент, как правило, сидит, а аденотом вводится в ротовую полость к миндалине за мягкое небо, которое приподнято гортанным зеркалом. Аденоиды должны полностью войти в кольцо аденотома, после чего они иссекаются одним быстрым движением руки хирурга и извлекаются наружу через рот. Кровотечение останавливается само либо сосуды коагулируются. При сильном кровотечении область операции обрабатывают гемостатиками.
Операция чаще проводится под местной анестезией и занимает несколько минут. Дети, которым введено успокоительное и которые подготовлены к процедуре родителями и врачом, переносят ее хорошо, поэтому многие специалисты предпочитают местное обезболивание.
После удаления миндалины ребенка отправляют в палату с одним из родителей, а при благоприятном течении послеоперационного периода в тот же день он может быть отпущен домой.
Другими недостатками считаются возможная болезненность во время манипуляции, а также более высокий риск опасных осложнений — попадание удаленных тканей в дыхательные пути, инфекционные осложнения (пневмонии, менингит), травмы нижней челюсти, патология органов слуха. Нельзя игнорировать и психологическую травму, которую можно нанести ребенку. Установлено, что у детей может повыситься уровень тревожности, развиться невроз, поэтому все-таки большинство врачей сходятся во мнении о целесообразности общего наркоза.
Эндоскопическое удаление аденоидов — один из наиболее современных и перспективных методов лечения патологии. Применение эндоскопической техники позволяет тщательно осмотреть область глотки, безопасно и радикально удалить глоточную миндалину.
Операция проводится под общим обезболиванием. Эндоскоп вводится через один из носовых ходов, хирург осматривает стенку глотки, после чего проводит иссечение аденоидной ткани аденотомом, щипцами, микродебридером, лазером. Некоторые специалисты дополняют эндоскопический контроль визуальным, вводя гортанное зеркало через ротовую полость.
Эндоскопия дает возможность наиболее полно удалить разросшуюся лимфоидную ткань, а в случае рецидива она просто незаменима. Особенно показано эндоскопическое удаление аденоидов тогда, когда разрастание происходит не в просвет глотки, а по ее поверхности. Операция более длительная, нежели классическая аденотомия, но и более точная, ведь хирург действует прицельно. Иссеченная ткань извлекается чаще через носовой ход, свободный от эндоскопа, но возможно и через ротовую полость.
Вариантом эндоскопического удаления аденоидов является шейверная техника, когда ткань иссекается специальным прибором — шейвером (микродебридером). Это устройство представляет собой микрофрезу с вращающейся головкой, помещенную в полую трубку. Лезвие фрезы отсекает гипертрофированные ткани, измельчает их, а затем миндалина отсасывается аспиратором в специальную емкость, что позволяет исключить риск попадания ее в дыхательные пути.
Преимущество шейверной техники — малая травматичность, то есть здоровая ткань глотки не повреждается, риск кровотечения минимален, рубцов не остается, при этом эндоскопический контроль дает возможность полностью иссечь миндалину, предупредив рецидив. Метод считается одним из самых современных и эффективных.
Ограничением к удалению миндалины микродебридером могут стать слишком узкие носовые ходы у маленького ребенка, через которые невозможно ввести инструментарий. Кроме того, необходимое дорогостоящее оборудование может себе позволить не всякая больница, поэтому чаще этот способ предлагают частные клиники.
Наиболее распространенные способы иссечения глоточной миндалины посредством физической энергии — использование лазера, радиоволн, электрокоагуляция.
Удаление аденоидов лазером заключается в воздействии на ткань излучения, которое вызывает местное повышение температуры, испарение воды из клеток (вапоризация) и разрушение гипертрофических разрастаний. Метод не сопровождается кровотечением, в этом его плюс, но есть и существенные минусы:
- Невозможность контроля глубины воздействия, из-за чего есть риск повреждения здоровых тканей;
- Операция длительная;
- Необходимость наличия соответствующего оборудования и высококвалифицированного персонала.
Радиоволновое лечение проводят аппаратом Сургитрон. Глоточная миндалина удаляется насадкой, генерирующей радиоволны, одновременно коагулируются сосуды. Несомненное преимущество метода — малая вероятность кровотечения и низкая кровопотеря во время операции.
Плазменные коагуляторы и коблационные системы также применяются некоторыми клиниками. Эти способы позволяют существенно снизить болезненность, которая возникает в послеоперационном периоде, а также практически бескровны, поэтому показаны пациентам с нарушениями свертывания крови.
Коблация — это воздействие «холодной» плазмой, когда ткани разрушаются или коагулируются без ожогов. Преимущества — высокая точность и эффективность, безопасность, короткий восстановительный период. Среди недостатков — высокая стоимость оборудования и обучения хирургов, рецидив аденоидита, вероятность рубцовых изменений в тканях глотки.
Как видно, способов избавиться от глоточной миндалины немало, а выбор конкретного — задача не из легких. К каждому пациенту необходим индивидуальный подход, учитывающий возраст, анатомические особенности строения глотки и носа, психоэмоциональный фон, сопутствующую патологию.

Некоторые дети жалуются на боли в горле и трудность дыхания носом, которые вызваны отеком слизистых и травмой в процессе операции. Эти симптомы не требуют специфического лечения (разве что капли в нос) и проходят в течение первых нескольких дней.
Первые 2 часа пациент не ест, а следующие 7-10 дней придерживается диеты, поскольку питание играет значительную роль в восстановлении тканей носоглотки. Несколько дней после операции рекомендована мягкая, протертая еда, пюре, каши. Ребенку можно давать специальное детское питание для малышей, которое не нанесет травмы слизистой глотки. К концу первой недели меню расширяется, можно добавить макаронные изделия, омлет, суфле из мяса и рыбы. Важно, чтобы пища не была твердой, слишком горячей или холодной, состоящей из крупных кусочков.
В послеоперационном периоде категорически не рекомендованы газированные напитки, концентрированный сок или компот, сухари, твердое печенье, пряности, соленые и острые блюда, которые способствуют усилению местного кровообращения с риском кровоточивости и могут травмировать слизистую оболочку глотки.
Есть рекомендации и по режиму, за которым должны следить родители в случае лечения детей:
- баня, сауна, горячая ванна исключаются на весь период восстановления (до месяца);
- занятия спортом — не ранее, чем через месяц, при этом обычная активность сохраняется на привычном уровне;
- желательно оградить прооперированного от контакта с потенциальными носителями респираторной инфекции, ребенка не водят в сад или школу около 2 недель.
Медикаментозная терапия в послеоперационном периоде не нужна, показаны лишь капли в нос, суживающие сосуды и оказывающие местное обеззараживающее действие (протаргол, ксилин), но обязательно под контролем врача.
Многие родители сталкиваются с тем, что ребенок после лечения продолжает дышать ртом, по привычке, ведь носовому дыханию уже ничто не препятствует. С этой проблемой борются путем специальных дыхательных упражнений.
Среди осложнений можно указать кровотечения, гнойные процессы в глотке, острое воспаление в ухе, рецидив аденоидита. Достаточное обезболивание, эндоскопический контроль, защита антибиотиками позволяют свести риск осложнений к минимуму при любом из вариантов операции.
Отзывы пациентов или родителей малышей, прошедших хирургическое лечение аденоидита, в большинстве своем положительны, ведь уже в первый после операции день отмечается значительное улучшение дыхания носом, а восстановление происходит довольно быстро.
Негативные впечатления могут быть связаны не столько с самой операцией, сколько с методом обезболивания. После общего наркоза дети могут испытывать беспокойство, не исключены рвота, головокружения и другие неприятные проявления «выхода» из наркоза. Однако, эти симптомы проходят к вечеру первого послеоперационного дня, а затем ребенок восстанавливается так же быстро, как и после местной анестезии.
Большинство пациентов проходят бесплатное лечение в государственных больницах, где есть и специалисты, и оборудование для лечения. Операции на коммерческой основе предлагают многие частные клиники, выбор между которыми зависит лишь от платежеспособности пациента. Цена лечения зависит не только от квалификации хирурга, но и от комфортности пребывания в клинике.
Стоимость платной аденотомии варьирует в широких пределах — в среднем от 15-30 и до 150-200 тысяч рублей в отдельных клиниках. При этом родители и взрослые пациенты должны знать, что платное лечение — не всегда лучшее. Главное условие успешности операции — опытный хирург, который выберет оптимальный ее вид.
Правильно избранный метод операции — залог успешного излечения и благоприятного течения послеоперационного периода, поэтому основная задача пациента (или его родителей) — доверить свое здоровье грамотному врачу, который не будет преследовать личные финансовые интересы при выборе дорогостоящего способа операции, а предпочтет тот путь, который наиболее безопасен для больного.
источник
Глоточная миндалина располагается в своде носоглотки и входит в состав лимфаденоидного глоточного кольца (вместе с язычной, трубными и небными миндалинами). [2] При обычном осмотре глотки этой миндалины не видно, для её наблюдения требуются специальные ЛОР-инструменты.
Аденоидные вегетации широко распространены у детей и наиболее часто наблюдаются в возрасте от 3 до 7 лет. [2] Развитию аденоидов способствуют заболевания, вызывающие воспаление слизистой оболочки полости носа и миндалин (корь, скарлатина, грипп, острые и хронические воспалительные заболевания верхних дыхательных путей и др.).
- Пальцевое исследование носоглотки — наименее информативный метод, но дающий представление о консистенции аденоидов.
- Рентгенография носоглотки — более информативный, но связан с лучевым воздействием на пациента.
- Компьютерная томография — более информативный, чем предыдущий, но достаточно дорогостоящий.
- Эндоскопический метод — «золотой стандарт» в диагностике аденоидов, проводится как через нос — «эндоскопическая риноскопия», так и через полость рта — «эндоскопическая эпифарингоскопия». Выполняется либо гибким эндоскопом — фиброскопия (наименее травматичный метод, рекомендуется для маленьких детей и взрослых), ригидная эндоскопия (подходит для пациентов любого возраста при условии отсутствия анатомических особенностей в полости носа, препятствующих проведению эндоскопа).
- Задняя риноскопия — «классический» метод осмотра через рот при помощи специального зеркала, иногда трудно выполним у детей младшего возраста.
Помимо этого, поверхность аденоидов видна при передней риноскопии (осмотре через нос).
Известны 4 степени развития аденоидов
- 0 степень — глоточная миндалина имеет нормальные физиологические размеры.
- 1 степень — разросшаяся глоточная миндалина закрывает лишь верхнюю часть сошника или высоты носовых ходов.
- 2 степень — увеличенная глоточная миндалина закрывает 2/3 сошника или высоты носовых ходов.
- 3 степень — увеличенная глоточная миндалина закрывает почти весь сошник.
По другой классификации различают 3 степени гипертрофии аденоидов — 1 степень — глоточная миндалина закрывает одну треть сошника — 2 степень — глоточная миндалина закрывает две трети сошника — 3 степень — глоточная миндалина закрывает сошник полностью.
Аденоидит — воспаление патологически разращенной (гиперплазированной, гипертрофированной) глоточной (носоглоточной) миндалины (аденоидов). Может встречаться изолированно или в сочетании с воспалением увеличенных небных миндалин. Аденоидит может быть острым, подострым или хроническим.
Аденоидит проявляется повышением температуры и резким нарушением носового дыхания.
Симптомы: начинается затруднение носового дыхания. Сначала только ночью (сопение, храп), а потом и днем. Также наблюдается утренний кашель (это может быть единственный симптом при подостром аденоидите). Также при вялотекущем аденоидите возможно постепенное снижение слуха.
Возможны слизистые и гнойные выделения из носа, хронический сухой кашель.
Лечением занимается ЛОР врач.
Аденоиды могут лечиться консервативно или оперативно (удаляются хирургическим путём (аденотомия)). Решение принимает ЛОР врач на основании многих факторов, не только степени гипертрофии. Аденоидит лечатся консервативно (противоотечные и противовоспалительные препараты, промывание носа растворами антисептиков, отсасывание слизи, топические глюкокортикостероиды, лазеротерапия, озонотерапия).
Обычно назначают промывание носа солевыми растворами (аква-марис, Долфин) с последующим закапыванием подсушивающих препаратов (кора дуба, протаргол, колларгол, коллоидное серебро). Необходимо обязательное лечение сопутствующих заболеваний. Хорошо зарекомендовала себя в лечении лазеротерапия, климатолечение (посещение соляной пещеры).
При лечении ринита или синусита промывание носа растворами (отвары трав, минеральная вода, фурацилин и др.) следует применять с осторожностью из-за опасности заноса инфекции через евстахиеву трубу в полость среднего уха и в не пораженные воспалением околоносовые пазухи через их соустья. Особенно высока такая опасность в детском возрасте вследствие особенностей строения лор-органов у детей — близкое расположение соустий, более горизонтальное положение слуховой трубы, отрицательное отношение ребенка к процедуре, приводящее к силовому способу применения промывания, вследствие чего происходит переизбыток давления жидкости в полости носа. Хотя не умеющий сморкаться ребенок, возможно, требует применения данного метода при лечении ринита. Ребенок в возрасте 1.5 лет вполне может овладеть навыком сморкания при должном обучении родителями, о чём можно проконсультироваться у отоларинголога (по данным личной практики отоларинголога).
Важно: Промывание носа нельзя проводить непосредственно перед выходом на улицу. В тёплое время года после промывания необходимо побыть в помещении не менее получаса, а в зимнее от часа до двух. Это связано с тем, что даже при правильном промывании часть воды попадает в носовые пазухи и, сразу выйдя на улицу, вы повышаете риск переохлаждения.
источник
АДЕНОИДЫ (греческое aden — железа и eidos — вид; синоним: аденоидные вегетации, аденоидные разращения) — патологическая гипертрофия «третьей», или глоточной (носоглоточной), миндалины (tonsilla pharyngea), находящейся в своде носоглотки. Эта миндалина вместе с язычной и небными миндалинами входит в состав лимфаденоидного глоточного «кольца». Толщина глоточной миндалины в среднем 5—7 мм, ширина 20 мм и длина 25 мм. Щели между валиками имеют вид прямолинейных или по периферии дугообразно изогнутых бороздок, параллельных друг другу или сходящихся кзади. Наиболее глубокая, располагающаяся по средней линии бороздка заканчивается кзади вдавлением, носящим название глоточной сумки (bursa pharyngea). Глоточная миндалина развита только в детском возрасте, приблизительно с 12 лет она начинает уменьшаться в размерах. К 16—20 годам обычно сохраняются лишь небольшие остатки лимфаденоидной ткани, а у взрослых обычно наступает полная атрофия ее.
Глоточная миндалина, упоминание о которой имеется еще в труде Санторини (G. D. Santorini), более подробно описана Лушкой (Н. Luschka), по имени которого со нередко называют миндалиной Лушки. Н. И. Пирогов указывал на то, что между сводом глотки и основной частью затылочной кости имеется скопление слизистых фолликулов и что в них нужно искать первичный очаг заглоточных нарывов.
У больного АДЕНОИДЫ впервые обнаружил Чермак (J. N. Czermak, 1860) при помощи предложенного им метода задней риноскопии. Но наиболее полное клиническое описание на основании 48 наблюдений было дано датским врачом Мейером (Н. W. Meyer) в 1873 году.
Симптоматология аденоидных разращений существенно обогатилась после того, как была доказана связь между заболеваниями носа и общими нарушениями в организме. Исследованиями вирусологов было выявлено, что глоточная и небные миндалины являются резервуаром как латентных, так и эпидемических аденовирусов, где они создают постоянный очаг инфицирования и сенсибилизации, периодически вызывая не только обострения хронического аденоидита, но и повторные острые респираторные заболевания и обострения бронхо-легочных процессов.
Аденоидные разращения имеют большое значение в патологии верхних дыхательных путей и органа слуха. Наличие аденоидов вызывает не только местные расстройства в виде затруднения носового дыхания, нарушений слуха, изменения голоса, но часто неблагоприятно отражается на общем состоянии организма.
АДЕНОИДЫ образуются в результате патологического разрастания лимфаденоидной ткани глоточной миндалины (цветной рис. 1).
При гипертрофии глоточная миндалина распространяется кпереди до хоан и сошника, кзади до глоточного бугорка (tuberculum pharyngeum), в стороны — до глоточных карманов (розенмюллеровых ямок) и раструбов слуховых (евстахиевых) труб. Размеры аденоидов (несколько условно) определяют с помощью задней риноскопии (цветной рис. 2).
Различают три степени разрастания глоточных миндалин: I степень — аденоид прикрывают верхнюю часть сошника, II степень — верхние две трети сошника и III степень — большие аденоиды, прикрывающие полностью или почти полностью сошник.
Аденоиды наблюдаются одинаково часто у детей обоего пола обычно в возрасте от 3 до 10 лет, но они встречаются также как в первые месяцы и годы жизни, так и после полового созревания и (как исключение) в пожилом и даже старческом возрасте. Среди амбулаторных больных (при совместном приеме взрослых и детей) процент страдающих аденоидами доходит до 6—7; в детских амбулаториях цифра эта значительно выше.
Причины гипертрофии носоглоточной миндалины разнообразны. Часто быстрый рост АДЕНОИДОВ является результатом детских инфекционных заболеваний (корь, коклюш, скарлатина, дифтерия, грипп и др.), вызывающих воспалительную реакцию слизистой оболочки полости носа и лимфаденоидной ткани носоглотки. Неблагоприятные бытовые условия (сырые, темные и плохо проветриваемые помещения, качественно и количественно недостаточное питание и т. д.) снижают защитные функции организма, часто ведут к острым и хроническим воспалениям верхних дыхательных путей, предрасполагающим к развитию аденоидов.
Аденоиды — опухолеподобная масса бледно-розового цвета, располагающаяся на широком основании в области свода глотки. Своей неровной поверхностью они иногда напоминают петушиный гребень (рис. 1). Кроме основной массы аденоидов, большое значение имеют боковые образования, возникающие в результате гипертрофии фолликулярного аппарата слизистой оболочки глотки; они нередко заполняют глоточные карманы и устья слуховых труб. У детей в начале развития аденоидов бывают обычно мягкой, тестовато-рыхлой консистенции. С возрастом и в результате повторных воспалений начинается атрофия лимфоидной ткани и соответственно наступает разрастание соединительной ткани. А. при этом постепенно становятся более плотными и уменьшаются в объеме. Одновременно меняется их цвет — от красного до бледно-розового или серо-розового. При гистологическом исследовании удаленных аденоидов в лимфоидной ткани чаще обнаруживаются признаки воспаления. Независимо от выраженности гиперплазии лимфаденоидной ткани в 75—80% случаев и более определяются различные формы хронического аденоидита (см.).
Симптомы АДЕНОИДОВ весьма разнообразны. Основные из них — периодическое или постоянное закладывание носа с обильными выделениями, заполняющими носовые ходы, что нарушает кровообращение в полости носа и носоглотки. Возникают застойные явления в носу и даже в его придаточных пазухах, ведущие к хроническому набуханию и воспалению слизистой оболочки носа, особенно задних концов носовых раковин, и к обильному скоплению густой вязкой слизи. Часто развивается хронический насморк. В результате затрудненного носового дыхания дети с аденоидами спят с открытым ртом, сон их обычно бывает беспокойным, нередко сопровождается громким храпением и даже приступами удушья вследствие западения корня языка при отвисшей нижней челюсти; утром дети встают вялыми и апатичными, нередко с головной болью.
При больших аденоидах, заполняющих весь свод глотки, и вследствие набухания слизистой оболочки носа отмечаются нарушения фонации, голос теряет свою звучность, принимает глуховатый оттенок — закрытая гнусавость (rhinolalia clausa).
Закрывая отверстия слуховых труб, аденоиды приводят иногда к значительному понижению слуха, особенно во время острого насморка. Периодическое понижение слуха часто обусловливает рассеянность и невнимательность ребенка. Из-за понижения слуха дети раннего возраста иногда долго не могут научиться говорить или с трудом овладевают речью. При сочетании аденоидов с экссудативным диатезом густые вязкие выделения из носа вызывают раздражение кожи, припухание верхней губы, а иногда и экзематозное поражение входа в нос. Вследствие того что у ребенка постоянно открыт рот, нижняя челюсть его отвисает, носо-губные складки сглаживаются. Длительное дыхание через рот может вести к различным аномалиям роста скелета лица. Особенно заметно изменяется форма верхней челюсти: она как бы сдавливается с боков, удлиняется и представляется клинообразной, твердое небо принимает форму так наз. готического свода. Иногда отмечается неправильное расположение зубов: верхние резцы значительно выступают вперед по сравнению с нижними или располагаются в два ряда, поскольку они не умещаются в узком альвеолярном отростке верхней челюсти.
Изменение формы лица и верхней челюсти, постоянно открытый рот, вялое и безразличное выражение (рис. 2) получило название аденоидного лица, или внешнего аденоидизма (habitus adenoidicus, facies adenoidica).
Длительное затруднение носового дыхания может повести к неправильному развитию грудной клетки. Многие расстройства, вызванные аденоидами, следует трактовать но только как следствие механического препятствия, затрудняющего носовое дыхание и нарушающего кровообращение и лимфоотток в полости носа, но и как результат рефлекторных влияний, обусловленных раздражением рецепторов, заложенных в аденоидных разращениях.
Особенности течения болезни в различных возрастах. У новорожденных хоаны имеют круглую форму, полость же носоглотки ниже, поэтому хоаны закрываются аденоидными разращениями больше, чем у взрослых. Грудные дети переносят затруднение носового дыхания тяжелее, нежели дети старшего возраста. Беспокойный сон, нарушение акта сосания ведет к недокармливанию; нередко наблюдается ночной кашель или приступы ложного крупа. Инфицированные аденоиды у детей грудного возраста часто являются причиной развития бронхитов и бронхопневмонии.
У детей старшего возраста часто отмечается головная боль, которая может возникать вследствие застойных явлений, затрудняющих отток венозной крови и лимфы из полости черепа. Наблюдающееся иногда ночное недержание мочи, явления ларингоспазма, хорееподобное движение мышц лица (гримасы), астмотические припадки и т. д. имеют рефлекторный характер.
Нарушения функции желудочно-кишечного тракта (плохой аппетит, повторная рвота, запоры и поносы) и дыхания (недостаточное поступление кислорода) приводят к малокровию и исхуданию (аденоидное худосочие).
При дыхании поступающий через рот холодный неувлажненный и недостаточно очищенный воздух вeдeт к частым простудным заболеваниям — насморкам, ангинам, ларингитам, трахеитам и бронхитам. Нисходящие катары верхних дыхательных путей особенно легко рецидивируют при наличии инфицированных аденоидных разрастаний. Осложнения возникают также со стороны ушей. Особенно опасны острые аденоидиты, являющиеся частой причиной острых средних отитов. Во всех случаях хронического воспаления слуховой трубы, катарального и хронического гнойного среднего отита необходимо тщательно исследовать носоглотку, так как наличие даже небольших АДЕНОИДОВ нередко является причиной хронического течения средних отитов.
Распознавание АДЕНОИДОВ обычно не представляет больших трудностей. В некоторых случаях на основании внешнего вида ребенка можно заподозрить наличие аденоидов, однако окончательный диагноз ставится лишь после задней риноскопии и ощупывания пальцем носоглотки. Задняя риноскопия не всегда удается, особенно у маленьких детей; в этих случаях следует применить исследование носоглотки пальцем. Для исследования носоглотки пальцем ребенка усаживают на стул; помощник сидит напротив, удерживая руки больного и отвлекая его внимание. Врач стоит сзади, справа от больного, указательным пальцем левой руки он слегка вдавливает левую щеку ребенка между зубами, чтобы предупредить укус пальца, затем быстрым движением вводит продезинфицированный указательный (или средний) палец правой руки по задней стенке глотки кверху до свода глотки. Поворачивая конец пальца в разные стороны, врач ощупывает свод глотки, хоаны, задние концы раковины, трубные валики и глоточные карманы. Исследование следует проводить быстро, в течение 3—5 сек. Нередко при исследовании пальцем глотки определяются аномалии свода и задней стенки, которые нельзя установить с такой точностью при задней риноскопии. В отдельных случаях применяют и рентгенологическое исследование: на снимках в различных проекциях аденоиды контурируются на фоне воздушного столба носоглотки. Полученные при исследовании данные необходимо учитывать во время операции.
При дифференциальной диагностике следует иметь в виду, что затруднение носового дыхания может быть обусловлено рядом причин: искривлением носовой перегородки, гипертрофией задних концов нижних носовых раковин, носовыми полипами, хоанальным полипом, доброкачественными или злокачественными опухолями (фиброма, эндотелиома, саркома носоглотки). Большое сходство с аденоидами имеет иногда так называемая фиброма юношеского возраста (в период начального развития). При подозрении на опухоль, а также при рецидивировании удаленных аденоид следует производить гистологическое исследование. Острые воспалительные процессы в носоглотке, острые воспаления ткани глоточной миндалины (острый аденоидит), заглоточный абсцесс протекают при повышенной температуре, что позволяет легко дифференцировать их от аденоид.
Прогноз при АДЕНОИДАХ в большинстве случаев благоприятный, он ухудшается, если имеются значительные конституционно-наследственные изменения в виде диффузной гиперплазии лимфаденоидного аппарата глотки.
Лечение разрастания глоточной миндалины, особенно при II и III степени, как правило, хирургическое.
Показаниями к операции служат не столько абсолютная величина АДЕНОИДОВ, сколько вызванные ими нарушения в организме. У грудных детей показаниями к аденотомии является хронический насморк, резко выраженное затруднение носового дыхания, а также повторяющиеся аденоидиты (острое воспаление гиперплазированной аденоидной ткани), особенно сопровождающиеся острыми рецидивирующими отитами. У детей старшего возраста необходимость в аденотомии возникает при упорных гиперсекреторных насморках, стойких нарушениях носового дыхания и заболеваниях ушей. У взрослых необходимость в оперативном вмешательстве чаще всего возникает при осложнениях со стороны ушей. При этом следует учитывать не только величину аденоидов, но и то, в какой мере они являются источником инфекции.
Противопоказаниями к операции являются: общее ослабление организма после недавно перенесенных острых инфекционных заболеваний (гриппа, кори, скарлатины, ангины), болезни крови (в особенности гемофилия). Перед операцией, помимо общего обследования, необходимо исключить врожденный сифилис, туберкулез, выраженные заболевания сердечно-сосудистой системы. Не следует делать операцию при острых воспалительных заболеваниях дыхательных путей, при подозрении на инфекционное заболевание, а также во время эпидемий (гриппа и др.).
Непосредственно перед операцией следует произвести общий анализ крови, исследование крови на свертываемость, определение времени кровотечения и количество тромбоцитов, а также исследование слизи из носа и глотки на дифтерийное бациллоносительство.
Маленьким детям, ввиду того что операция кратковременна и малоболезненна, анестезию не применяют, при необходимости прибегают к премедикации различными комбинациями анальгетических, нейроплегических и антигистаминных средств; к наркозу прибегают редко — чаще при аденотонзиллэктомии.
Детям старшего возраста смазывают наиболее чувствительные боковые стенки носоглотки через нос и рот 1—2% раствором дикаина или 5% раствором кокаина с адреналином (некоторые авторы применяют вместо смазывания пульверизацию ротоглотки теми же растворами). Операцию лучше производить утром натощак. Для операции чаще всего пользуются кольцевидными ножами — аденотомами Бекманна (см. Оториноларингологический инструментарий), которые бывают пяти размеров соответственно величине носоглотки. Некоторые врачи предпочитают для удаления аденоидов носоглоточные щипцы Штейна, Денкера или аденотомы с гильотиной типа Шитце. Инструменты для удаления аденоидов выбирают, исходя из особенностей формы носоглотки и места расположения аденоидов у данного больного.
При операции для лучшей фиксации ребенка сажают на колени помощника, который зажимает между коленями ноги больного, лишая его возможности опираться о пол; одной рукой он удерживает голову, а другой —плотно захватывает руки больного. Маленьких детей лучше заворачивать в простыню. Шпателем отдавливают язык книзу и вводят за мягкое небо аденотом, устанавливают его строго по средней линии, продвигают кверху кпереди, касаясь заднего края носовой перегородки, далее прижимают вверху к своду носоглотки. Затем быстрыми движениями спереди назад по куполу и далее сверху вниз по задней стенке носоглотки срезают аденоиды (рис. 3). Если остаются обрывки ткани, свисающие в глотку, то их скусывают конхотомом или отрезают изогнутыми ножницами. Удаление аденоид обычно сопровождается кровотечением, которое быстро останавливается. После очистки полости носа попеременным отсмаркиванием (или же потягиванием воздуха из носа к глотке) вдувают через нос дезинфицирующий порошок (например, смесь сульфаниламидов). Если операция была произведена в амбулатории, то ребенка задерживают на 1—2 часа, после чего, убедившись в отсутствии кровотечения, отпускают домой. В течение первых 2—3 дней после операции рекомендуется постельный режим и еще 2—3 дня комнатный. Температура пищи должна быть в пределах 18—20°. Уборка помещения, где находится больной, производится влажным способом.
Осложнения могут возникнуть как во время операции, так и в послеоперационном периоде. Во время операции при недостаточной фиксации больного и его активном сопротивлении грубое проведение конца аденотома может привести к ранению различных частей полости рта, мягкого неба, отрыву язычка (небного) и т. д. В самой носоглотке такой травме могут подвергаться задний край сошника, задние концы нижних раковин, валики слуховых труб. Начинающие хирурги обычно проводят конец аденотома недостаточно высоко, в результате чего только нижняя часть гипертрофированной миндалины оказывается удаленной. Иногда слишком сильный нажим, производимый остро отточенным ножом, ведет к тому, что оказываются удаленными и более глубокие ткани, вплоть до предпозвоночной фасции. Описаны случаи, когда аденотомом срезалась костная пластинка тела выступающего позвонка (так называемая vertebra prominens). Удаленные аденоиды могут попасть в носовую полость или быть аспирированы в гортань; при операции без наркоза они тут же выбрасываются сильным калиевым толчком. Иногда аденоиды заглатываются больными.
Наиболее частым осложнением является послеоперационное кровотечение, возникающее непосредственно после операции или спустя несколько часов или даже один — три дня. В значительной части случаев причиной такого кровотечения являются не удаленные полностью обрывки аденоидов. В некоторых случаях кровотечения необходимо повторное выскабливание носоглотки аденотомом.
Причиной более поздних кровотечений может быть также отторжение раневого струпа, что обычно наблюдается на 4-й или 5-й день после операции, особенно у неспокойных детей. Из общих мероприятий назначают препараты кальция, введение сыворотки или переливание крови. При сильных кровотечениях (в редких случаях) приходится делать заднюю тампонаду. Тампон, введенный в носоглотку, представляет опасность для среднего уха, а потому дольше 24 час. оставлять его не следует. После удаления аденоидов сравнительно часто в первые 2—3 дня после операции наблюдается небольшой подъем температуры (до 37°), который не представляет опасности. Лишь повышение температуры выше 38° в течение нескольких дней должно вызвать опасения. Повышение температуры до 38° и выше наступает иногда при остром воспалении регионарных лимфатических узлов или остром воспалении среднего уха, которые нередко наблюдаются после аденотомии. Таких больных лучше госпитализировать. Дифтерия раненой поверхности, гнойный менингит, сепсис после аденотомии наблюдались в отдельных случаях рядом авторов. К редким осложнениям аденотомии относится туберкулезный менингит, возникший при травмировании нераспознанного туберкулезного очага в миндалине. Профилактикой таких осложнений является тщательное и всестороннее обследование больных перед операцией.
Рецидивы АДЕНОИДОВ при правильно произведенной операции наблюдаются редко (примерно в 2—3% случаев), преимущественно в раннем детском возрасте. При неполном удалении аденоидов, особенно в раннем возрасте, может наблюдаться рецидив заболевания.
Если операция аденотомии противопоказана, можно прибегнуть к рентгенотерапии.
Библиография: Лихачев А. Г., Константинова Н. П. и Ритова В. В. Роль аденовирусов в этиологии и патогенезе хронических тонзиллитов и аденоидитов, Вестн. оторинолар., т. 35, М 3, с. 3, 1972, библиогр.; Многотомное руководство по оториноларингологии, под ред. А. Г. Лихачева, т. 3, с. 208, М., 1963, библиогр.; Мостовой С. И. и Марченко Е. Д. Аденоидные разрастания у детей первого года жизни, Киев, 1970, библиогр.; Хирургические болезни носа, придаточных пазух и носоглотки, под ред. Я. С. Темкина и Д. М. Рутенбурга, с. 568, М., 1949; Linder -Агопвоп S. Adenoids, Uppsala, 1970, blbliogr.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В нормальных условиях глоточная миндалина представлена несколькими складками лимфоидной ткани, выступающими над поверхностью слизистой оболочки задней стенки глотки. Она входит в состав так называемого глоточного лимфатического кольца, представленного несколькими иммунными железами. Данные железы состоят преимущественно из лимфоцитов – иммунокомпетентных клеток, участвующих в регуляции и обеспечении иммунитета, то есть способности организма защищаться от воздействия чужеродных бактерий, вирусов и других микроорганизмов.
Глоточное лимфатическое кольцо образовано:
- Носоглоточной (глоточной) миндалиной. Непарная миндалина, располагается в слизистой оболочке задне-верхней части глотки.
- Язычной миндалиной. Непарная, располагается в слизистой оболочке корня языка.
- Двумя небными миндалинами. Эти миндалины довольно крупные, располагаются в ротовой полости по бокам от входа в глотку.
- Двумя трубными миндалинами. Располагаются в боковых стенках глотки, вблизи отверстий слуховых труб. Слуховая труба представляет собой узкий канал, который соединяет барабанную полость (среднее ухо) с глоткой. В барабанной полости содержатся слуховые косточки (наковальня, молоточек и стремечко), которые соединены с барабанной перепонкой. Они обеспечивают восприятие и усиление звуковых волн. Физиологической функцией слуховой трубы является выравнивание давления между барабанной полостью и атмосферой, что необходимо для нормального восприятия звуков. Роль трубных миндалин в данном случае заключается в предотвращении попадания инфекции в слуховую трубу и далее в среднее ухо.
Во время вдоха вместе с воздухом человек вдыхает множество различных микроорганизмов, постоянно присутствующих в атмосфере. Основной функцией носоглоточной миндалины является предотвращение проникновения данных бактерий в организм. Вдыхаемый через нос воздух проходит через носоглотку (где расположены носоглоточная и трубные миндалины), при этом чужеродные микроорганизмы контактируют с лимфоидной тканью. При контакте лимфоцитов с чужеродным агентом запускается комплекс местных защитных реакций, направленных на его нейтрализацию. Лимфоциты начинают усиленно делиться (размножаться), что и обуславливает увеличение миндалины в размерах.
Помимо местного антимикробного действия лимфоидная ткань глоточного кольца выполняет и другие функции. В данной области происходит первичный контакт иммунной системы с чужеродными микроорганизмами, после чего лимфоидные клетки переносят информацию о них в другие иммунные ткани организма, обеспечивая подготовку иммунной системы к защите.
Является одним из первых симптомов, появляющихся у ребенка с аденоидами. Причиной нарушения дыхания в данном случае является чрезмерное увеличение аденоидов, которые выступают в носоглотку и препятствуют прохождению вдыхаемого и выдыхаемого воздуха. Характерным является тот факт, что при аденоидах нарушается исключительно носовое дыхание, в то время как дыхание через рот не страдает.
Характер и степень нарушения дыхания определяются размерами гипертрофированной (увеличенной) миндалины. Из-за недостатка воздуха дети плохо спят по ночам, храпят и сопят во время сна, часто просыпаются. Во время бодрствования они часто дышат через рот, который постоянно приоткрыт. Ребенок может неразборчиво говорить, гнусавить, «говорить в нос».
По мере прогрессирования заболевания дышать ребенку становится все сложнее, ухудшается его общее состояние. Из-за кислородного голодания и неполноценного сна может появляться выраженное отставание в умственном и физическом развитии.
Более чем у половины детей с аденоидами наблюдаются регулярные слизистые выделения из носа. Причиной этого является чрезмерная активность иммунных органов носоглотки (в частности, носоглоточной миндалины), а также постоянно прогрессирующий воспалительный процесс в них. Это приводит к повышению активности бокаловидных клеток слизистой оболочки носа (данные клетки ответственны за продукцию слизи), что и обуславливает появление насморка.
Такие дети вынуждены постоянно носить с собой платок или салфетки. Со временем в области носогубных складок может отмечаться повреждение кожных покровов (покраснение, зуд), связанное с агрессивным воздействием выделяемой слизи (носовая слизь содержит особые вещества, основной функцией которых является уничтожение и разрушение проникающих в нос патогенных микроорганизмов).
Нарушение слуха связано с чрезмерным разрастанием носоглоточной миндалины, которая в некоторых случаях может достигать огромных размеров и буквально перекрывать внутренние (глоточные) отверстия слуховых труб. В данном случае становится невозможным выравнивание давления между барабанной полостью и атмосферой. Воздух из барабанной полости постепенно рассасывается, в результате чего нарушается подвижность барабанной перепонки, что и обуславливает снижение слуха.
Если аденоиды перекрывают просвет только одной слуховой трубы, будет отмечаться снижение слуха на стороне поражения. Если же перекрыты обе трубы, слух будет нарушен с двух сторон. В начальных стадиях заболевания нарушение слуха может быть временным, связанным с отеком слизистой оболочки носоглотки и глоточной миндалины при различных инфекционных заболеваниях данной области. После стихания воспалительного процесса отек тканей уменьшается, просвет слуховой трубы освобождается, и нарушения слуха исчезают. На поздних стадиях аденоидные вегетации могут достигать огромных размеров и полностью перекрывать просветы слуховых труб, что приведет к постоянному снижению слуха.
Если не лечить аденоиды 2 – 3 степени (когда носовое дыхание практически невозможно), длительное дыхание через рот приводит к развитию определенных изменений лицевого скелета, то есть формируется так называемое «аденоидное лицо».
«Аденоидное лицо» характеризуется:
- Полуоткрытым ртом. Из-за затрудненного носового дыхания ребенок вынужден дышать через рот. Если такое состояние длится достаточно долго, оно может переходить в привычку, вследствие чего даже после удаления аденоидов ребенок будет по-прежнему дышать ртом. Коррекция данного состояния требует длительной и кропотливой работы с ребенком как со стороны врачей, так и со стороны родителей.
- Отвисшей и удлиненной нижней челюстью. Из-за того, что рот ребенка постоянно открыт, нижняя челюсть постепенно удлиняется и вытягивается, что приводит к нарушению прикуса. Со временем происходят определенные деформации в области височно-нижнечелюстного сустава, вследствие чего в нем могут образовываться контрактуры (сращения).
- Деформацией твердого неба. Происходит из-за отсутствия нормального носового дыхания. Твердое небо располагается высоко, может быть развито неправильно, что, в свою очередь, приводит к неправильному росту и расположению зубов.
- Безразличным выражением лица. При длительном течении заболевания (месяцы, годы) значительно нарушается процесс доставки кислорода к тканям, в частности, к головному мозгу. Это может приводить к выраженному отставанию ребенка в умственном развитии, нарушению памяти, умственной и эмоциональной деятельности.
Важно помнить, что описанные изменения возникают только при длительном течении заболевания. Своевременное удаление аденоидов приведет к нормализации носового дыхания и предотвратит изменения лицевого скелета.
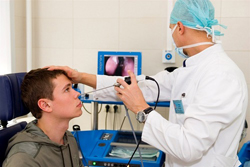
Для диагностики аденоидов применяется:
- Задняя риноскопия. Простое исследование, позволяющее зрительно оценить степень увеличения глоточной миндалины. Выполняется с помощью небольшого зеркала, которое вводится врачом через рот в глотку. Исследование безболезненно, поэтому может выполняться всем детям и практически не имеет противопоказаний.
- Пальцевое исследование носоглотки. Также довольно информативное исследование, позволяющее на ощупь определить степень увеличения миндалин. Перед исследованием врач надевает стерильные перчатки и становится сбоку от ребенка, после чего пальцем левой руки надавливает на его щеку снаружи (чтобы предотвратить смыкание челюсти и травму), а указательным пальцем правой руки быстро обследует аденоиды, хоаны и заднюю стенку носоглотки.
- Рентгенографические исследования. Простая рентгенография в прямой и боковой проекции позволяет определить аденоиды, которые достигли больших размеров. Иногда пациентам назначается компьютерная томография, которая позволяет более детально оценить характер изменений глоточной миндалины, степень перекрытия хоан и другие изменения.
- Эндоскопическое исследование. Довольно подробную информацию может дать эндоскопическое исследование носоглотки. Суть его заключается во введении эндоскопа (специальной гибкой трубки, на одном конце которой закреплена видеокамера) в носоглотку через нос (эндоскопическая риноскопия) или через рот (эндоскопическая эпифарингоскопия), при этом данные с камеры передаются на монитор. Это позволяет визуально исследовать аденоиды, оценить степень проходимости хоан и слуховых труб. Чтобы предотвратить неприятные ощущения или рефлекторную рвоту, за 10 – 15 минут до начала исследования слизистая оболочка глотки обрабатывается спреем анестетика – вещества, снижающего чувствительность нервных окончаний (например, лидокаином или новокаином).
- Аудиометрия. Позволяет выявить нарушение слуха у детей с аденоидами. Суть процедуры заключается в следующем — ребенок садится в кресло и надевает наушники, после чего врач начинает включать звуковые записи определенной интенсивности (звук подается вначале на одно ухо, затем на другое). Когда ребенок услышит звук, он должен подать сигнал.
- Лабораторные анализы. Лабораторные анализы не являются обязательными при аденоидах, так как не позволяют подтвердить или опровергнуть диагноз. В то же время, бактериологическое исследование (посев мазка из носоглотки на питательные среды с целью выявления бактерий) иногда позволяет определить причину заболевания и назначить адекватное лечение. Изменения в общем анализе крови (повышение концентрации лейкоцитов более 9 х 10 9 /л и увеличение скорости оседания эритроцитов (СОЭ) более 10 – 15 мм в час) могут указывать на наличие инфекционно-воспалительного процесса в организме.
В зависимости от размеров аденоидных вегетаций выделяют:
- Аденоиды 1 степени. Клинически данная стадия может никак не проявляться. В дневное время ребенок свободно дышит через нос, однако в ночное время может отмечаться нарушение носового дыхания, храп, редкие пробуждения. Это объясняется тем, что ночью слизистая оболочка носоглотки слегка отекает, что приводит к увеличению размеров аденоидов. При исследовании носоглотки могут определяться аденоидные разрастания небольших размеров, покрывающие до 30 – 35% сошника (кости, участвующей в формировании носовой перегородки), слегка перекрывая просвет хоан (отверстий, соединяющих полость носа с носоглоткой).
- Аденоиды 2 степени. В данном случае аденоиды разрастаются настолько, что покрывают более половины сошника, что уже отражается на способности ребенка дышать через нос. Носовое дыхание затруднено, однако еще сохранено. Ребенок часто дышит ртом (обычно после физических нагрузок, эмоционального перенапряжения). В ночное время отмечается сильный храп, частые пробуждения. На этой стадии могут появляться обильные слизистые выделения из носа, кашель и другие симптомы заболевания, однако признаки хронической нехватки кислорода возникают крайне редко.
- Аденоиды 3 степени. При 3 степени заболевания гипертрофированная глоточная миндалина полностью перекрывает хоаны, делая носовое дыхание невозможным. Все описанные выше симптомы сильно выражены. Появляются и прогрессируют симптомы кислородного голодания, могут появляться деформации лицевого скелета, отставание ребенка в умственном и физическом развитии и так далее.
Целью медикаментозной терапии является устранение причин возникновения заболевания и предотвращение дальнейшего увеличения глоточной миндалины. С этой целью могут использоваться препараты из различных фармакологических групп, обладающие как местными, так и системными эффектами.
Медикаментозное лечение аденоидов
| |
| |
|
|