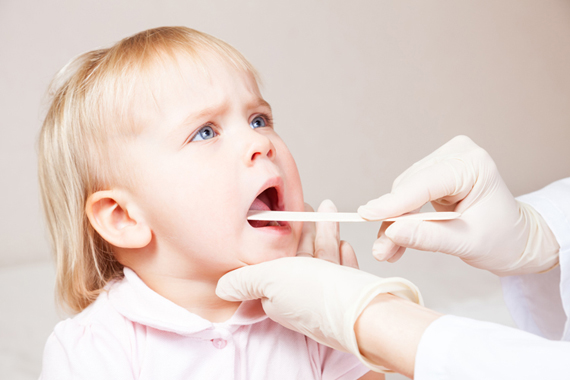
Всем доброго времени суток.
Сегодня решила написать отзыв «об удалении аденоидов и частичном подрезании миндалин».
Забегу вперед. Удаляли под общим наркозом и радиоволновым методом.
В этом отзыве, я опишу нашу ситуацию, нашу операцию, мое описание, каким методом удаляли, никаких рекомендаций кому бы ни было не даю, я не врач)) и т. д.
К этой операции шли мы долго. но в итоге толчком к операции стало то. ,обо всем по порядку.
Ребенку 8 лет, и болеет часто. Ангиной, а именно «гнойной», болели не раз. Причем протекает болезнь с очень высокой, практически не сбиваемой температурой. А уж про нескончаемые сопли, и говорить не хочется. Три дня в детском саду, три недели дома. Но это если ребенок дошкольник. Но какие мучения начинаются в школе. Три недели сидеть дома (пока не пройдут сопли) никто не даст.
Но это еще цветочки. Ночью ребенок спит с открытым ртом (не важно есть там сопельки или нет), храпит (как трактор заводится) и начал меняться прикус.
Когда ребенок был по младше. Мы лечили аденоиды медикаментозно ( назонекс, туя и т.д.), это все было. Если честно, то очевидного улучшения не увидела. По мимо аденоидов, у ребенка гипертрофированные миндалины ( причем очень сильно). Они там как губка огромные.
Так вот, как -то зимой у ребенка заболело ухо, мы к лору (в платной клинике). Диагноз: коротко- отит (полный диагноз прочесть не могу), ну и почерк))). Лор осмотрел ребенка от и до, еще каким-то аппаратом смотрел. И доп.диагноз: Аденоид 3 степени и гипертрофия небных миндалин 2 степени.
В общем ушли мы от него с рецептом на лекарства, лечить наш отит. Вылечили.
На семейном совете решили удалять всю каку у ребенка)))
Сразу скажу удалять я решила только в платной клиники и именно у этого врача (информацию я собирала долго).
Забегу вперед и сразу напишу, каким методом удаляли.
Выписка из истории болезни:
Проще говоря удаляли радиоволновым методом. Я была против «операций ножечком» в гос.больнице.
Ну а теперь время до, во время, и после операции.
1. Пришли к лору, он провел осмотр. Ребенок здоров. Назначил день операции. И дал направления на анализы.
2. Уже на следующий день, мы сдали все анализы:
— ОАК с лейкоформулой, свертываемость, Tr.
— Биохимический анализ крови: общий белок, АЛТ, АСТ
— Бил. прямой и общий, мочевина, креатинин, сахар
3. С этими анализами к педиатру. Она дает заключение. Анализы и педиатра прошли все в клинике.
Последний прием пищи, вечером перед операцией. Последний прием воды часа в 2 ночи, перед
4. Далее в назначенный день, приехали в клинику. В 7 утра. ( Зубы не чистили, воды не пили, и тем
5. Нас провели в палату. В палате есть все. И детский уголок,и полотенца, салфетки, постельное и т.д. Отдельно есть кухня, полностью оборудованная. Туалет и душ.
6. Пришел дядя Анестезиолог. ( Операция под общим наркозом)Провел беседу, сделал записи. Взвесили ребенка.
7. Пришел наш Лор. Провели беседу. Еще раз осмотрел ребенка.
8. В 8.02 утра. Пришел Анестезиолог и забрал ребенка на операцию. Во время операции, ко мне
подходили мед.сестры сообщали о ходе дела, и также приходил Анестезиолог, сообщил, что
ребенок под наркозом, все в порядке и т.д.
9. В 8.47 утра. Мне привезли спящего ребенка. Переложили на кровать. И положили боком, чтоб
вытекала слизь. Ребенок хрипел. Минут через 5, ребенок начал приходить в себя. Все это время,
возле ребенка была мед.сестра. Помогала мне и говорила, что делать. Как проходило время после
— В течении часа, сплевывали слизь.
— Через часа 2, дала 1 чайную ложечку воды.
— Через часа 3, ребенок попросил покушать, дала творожок.
Ну в принципе, так и прошли сутки: пили понемножку воду, понемножку ели творожок, питьевой
йогурт, тертый супик. Ну и спали.
Кстати уже после операции, когда ребенок спал в клинике днем, я заметила, что спит с закрытым ртом.
Скажу что во время операции, я ни капли не волновалась, вот была во мне какая-то уверенность, что все будет хорошо. Я доверила свое дите отличному специалисту и его команде.) Но вот после операции. дите хрипит, отходит от наркоза. Потом начинает плакать, что побаливает горло.
Как мне объяснили, если удаляют просто аденоиды, то может быть просто дискомфорт или вообще не чествуют там боль. Но при подрезании миндалин, болеть будет. Так что, я была готова, что ребенку будет больно. А ребенку было больно, а именно горлышко, больно глотать было.
10. В общем провели мы в клинике сутки. На следующее утро после операции уехали домой с рекомендациями:
— Беречь ребенка от простудных заболеваний
— Орошать зев Гексоралом. и т.д.
Сказали если будет температура, то нурофен в дозировке, соответствующей возрасту ребенка.
В клинике температура не поднималась. Но вот дома поднялась. Дала нурофен. Температура
поднималась раза 2, в течении 2 дней, не критичная. Легко сбивалась нурофеном.
Полностью болевые ощущения в горле прошли только дней через 7.
11. Через 3 дня после выписки посетили Лора. Все было в норме. На миндалинах, в местах где
подрезали, были белые полоски. Врач успокоил, и сказал, что это послеоперационный «чего-то
там. » и его не трогать, он сам пройдет в течении дней 10. Так оно и произошло.
12. Через 12 дней посетив Лора повторно. Врач осмотрел и сказал, что все в порядке. Вот как-то так.
Прошло около полу года. Пока все тьфу-тьфу. Не храпит, спит с закрытым ртом и т.д.
Все анализы+ анестезиолог+операция(удаление аденоидов и подрезание миндалин)+ сутки палата+педиатр= около 38.000 рублей.
И ни капли не пожалела о проведенной операции. Только пожалела, что раньше этого не сделала.
источник
Гланды и аденоиды, или небные и носоглоточная миндалины, – это часть нашей иммунной системы, без которой, как принято было думать до недавнего времени, человек легко обходится
Многие из нас и наших детей пережили операцию по удалению этих органов в возрасте 3-7 лет, а некоторые – уже будучи подростками или совсем взрослыми.
Операция неприятная, но, как правило, проходит быстро и без осложнений, а боль после отхода местной анестезии здоровый (без эмоциональных расстройств) ребенок быстро забудет.
Еще недавно отоларингологи довольно легко направляли детей на тонзиллэктомию (удаление небных миндалин), сопровождающуюся, как правило, и аденоидэктомией/аднотомией (удалением аденоидов).
Самое распространенное показание к операции – частые ангины. Российские врачи рекомендуют ее при 7 заболеваниях в течение года, либо 5 обострениях в год в течение двух лет или же при 3 ежегодных обострениях в течение 3 лет. Сходные критерии существуют в США и некоторых других странах.
В последнее время, однако, все чаще можно слышать, что эти органы являются важным элементом иммунной системы, особенно в детском возрасте, и их удаление совсем небезобидно и может иметь очень нежелательные последствия.
Но прежде, чем разобраться с данными науки, давайте повнимательнее посмотрим на гланды и аденоиды.
Это скопления лимфоидной ткани, расположенные в области носоглотки и ротовой полости.
То, что мы называем гландами – это небные миндалины (первая и вторая), лежащие в углублении между мягким небом и языком.
Аденоиды – это патологическое увеличение глоточной (носоглоточной) миндалины, лежащей в области свода и задней части стенки глотки (третья миндалина, миндалина Лушки).
Обратите внимание: и гланды и аденоиды – миндалины, в то время как мы привыкли называть этим словом только гланды.
Миндалины выполняют защитную и кроветворную функции. Они формируют так называемое иммунологическое кольцо, которое и задерживают значительную часть болезнетворных организмов, вдыхаемых человеком, и таким образом частично препятствуют инфицированию легких, бронхов, гортани.
Углубления в миндалинах работают как своеобразный индикатор, распознающий и оценивающий попадающие к нему с воздухом и пищей вещества. Миндалины участвуют в синтезе защитных белков, которые помогают организму бороться с инфекциями, а также предотвращают развитие аллергической реакции на получаемые с пищей вещества.
Данные, ставившие под сомнение безобидность тонзиллэктомии, наукой были получены уже некоторое время назад.
В 2014 году, например, известный пульмонолог из Бостонской детской больницы Элиот Кац установил, что удаление миндалин может привести к избыточному весу у детей 5-10 лет.
В исследовании принимали участие 464 ребенка, страдавших от ночного апноэ в результате разрастания миндалин. Пациенты были разделены на две группы: первой удалили миндалины и аденоиды, вторую лечили медикаментозно.
Через 7 месяцев избыточный вес в прооперированной группе появился у 52%, а в группе принимавших медикаментозное лечение, – у 21% пациентов.
Самое обидное заключалось в том, что набрав вес, дети опять стали страдать от апноэ.
Были и другие исследования, демонстрирующие повышения рисков некоторых заболеваний после удаления миндалин, однако все они имели определенные ограничения.
Убежденным сторонником удаления аденоидов (разумеется, по показаниям) является российский врач-отоларинголог доктор медицинских наук профессор ЛОР кафедры Первого МГМУ имени И.М.Сеченова Юрий Русецкий.
В статье «О “вреде” аденотомии» вместе с коллегами он анализирует медицинскую литературу и делает следующий вывод: «…при высокой эффективности операции до настоящего времени нет убедительных доказательств отрицательного воздействия удаления аденоидов на иммунную функцию».
И вот в июне 2018 года была опубликована масштабная работа трех ученых: доктора Шона Байэрса из Школы биологических наук университета Мельбурна (Австралия), доктора Стефана Стернса из университета Йеля (США) и доктора Якобуса Бумсмы из университета Копенгагена (Дания).
Про датскую часть исследования нужно сказать особо.
Дело в том, что эта страна с недавних пор стала поставщиком информации для самых разнообразных эпидемиологических исследований, потому что в ней создана обширная и подробная база медицинских данных о жителях страны, родившихся между 1979 и 1999 годами, позволяющая делать репрезентативные выборки в разных возрастных когортах.
На этот раз ученые проанализировали данные 1,2 миллионов детей вплоть до возраста, когда им исполнилось 30 лет. У17 460 из них были удалены аденоиды, у 11 830 – гланды, у 31 377 – и те и другие. Все операции были проведены детям в первые 9 лет их жизни.
Ученые сравнили, чем и как болели три прооперированные группы и непрооперированные дети в последующие годы жизни. При этом для всех групп исследователи отобрали тех детей, которые в первые 9 лет жизни были в целом здоровы, то есть не страдали какими-либо хроническими заболеваниями.
По словам доктора Байэрса, они выбрали возрастной промежуток до 9 лет, так как это как раз то время, в которое, с одной стороны, проводится большая часть операций по удалению гланд и аденоидов, с другой – именно в этот период времени миндалины особенно активны.
При сравнении группы, прошедшей тонзиллэктомию, с неоперированной группой, исследователи отметили у нее почти тройное повышение относительного риска заболеваний верхних дыхательных путей. Это грипп, пневмония, астма, хронические обструктивные болезни легких (ХОБЛ – группа, включающая бронхиты, эмфизему и другие заболевания).
Абсолютный риск – то есть в сравнении с распространенностью этих заболеваний в популяции – был повышен на 18,61%.
Аденоидэктомия повышала более чем вдвое относительный риск ХОБЛ и почти вдвое – риск болезней верхних дыхательных путей и конъюнктивита. Абсолютный риск ХОБЛ был также слегка повышен, а риск болезней верхних дыхательных путей – повышен почти в два раза.
Ученые проверили, какое влияние оказали операции на те болезни, которые удаление гланд и аденоид призвано было вылечить. И вот что оказалось.
Тонзиллэктомия вылечивала от тонзиллитов, что вполне логично: нет органа, значит, он не может болеть. Аденоидэктомия существенно снижала риск расстройств сна.
При этом, однако, проблемы с дыханием вплоть до возраста 30 лет не улучшались в результате оперативного вмешательства. Не влияло удаление миндалин и на заболеваемость синуситами.
А вот аденоидэктомия без удаления гланд повышала относительный риск воспаления среднего уха (отита) в 4-5 раз и вела к существенному увеличению риска синусита.
Получается, что большая часть краткосрочных улучшений недолговечна, а вот в длительной перспективе удаление миндалин скорее вредно, чем полезно.
Между тем, ученые отмечают, что всегда будут оставаться случаи, в которых удаление миндалин является единственным правильным выбором.
Если есть возможность консервативного лечения у пациента в возрасте до 9 лет, то лучше прибегнуть к нему. Можно рассмотреть также вариант тонзиллотомии – частичного удаления гланд.
Однако в случае частых ангин миндалины могут стать источником хронической инфекции. На них образуются колонии бактерий (чаще всего, стрептококков), которые при ослаблении иммунитета могут вызвать очередное воспаление.
Проверить микрофлору миндалин можно при помощи лабораторных анализов, результат которых поможет определить, насколько актуальна операция по их удалению.
Если миндалины становятся рассадником инфекции в организме, это может иметь неприятные последствия для сердечно-сосудистой системы, почек, щитовидной железы. Операция нужна в том случае, когда возникают серьезные проблемы со сном, ведущие к головным болям и другим нарушениям, а также при гнойных осложнениях.
В настоящее время есть малотравматичные технологии удаления гланд и аденоидов, так что можно обойтись в буквальном смысле малой кровью и без сильной боли.
В общем, как при каждом медицинском вмешательстве, в любом индивидуальном случае важен конкретный баланс пользы и вреда, поэтому нужно хорошо понимать, что именно лежит на той и другой чаше весов.
В этом смысле новые сведения о возможных последствиях удаления миндалин полезны как для врачей, так и для родителей маленьких пациентов.
источник
Год мы не задумывались об удалении аденоидов(хотя педиатр каждый раз намекала, что пора бы вплотную ими заняться), обходясь местными средствами, но зимой сына настиг ВЭБ, на фоне этого появился и храп и апноэ и 3 отита подряд, так что как только прошло обострение поллиноза в июле занялись походами по врачам. Помимо всяких поликлинических бабок были у Мирошниченко(Рассвет) и Котова(Морозовская). Как ни удивительно, но именно они(известные вроде именно тем, что до последнего стараются обходиться без операции) единогласно рекомендовали удаление(ну, перед этим, конечно, отпустили поиграться до первого отита, но это, так понимаю, в угоду клиенту). При этом классических симптомов для такого исхода у сына не было-после курса назонекса перестал и храпеть и рот стал закрывать, но фишка оказалась в расположении аденоидной ткани таким образом, что при сохранении слуха в целом, не позволяла слышать, например, шипящие при произношении, так что «щука» превращалась в «суку», хотя когда я произносила, сын отлично слышал разницу и очень злился, что я его поправляла. В общем, когда я летом после 2х недель в походе на воздухе услышала почти чистую речь, а вернувшись в город за неделю все съехало обратно в кашу, я поняла, что тянуть уже некуда и записались на операцию в Морозовскую, решив, что если за 2 месяца ожидания сын не заболеет ни разу и продолжит спокойно спать, мы всегда сможем отказаться. Но чуда не случилось(
У меня в принципе всегда паника при обращении к ОМС, поэтому описываю подробно(платная и бесплатная операции отличаются только палатой и гарантированным выбором хирурга)
Мы записывались в августе, срок ожидания 2 мес. Для записи просто отправляете данные о ребёнке, родителях и скан любого заключения с рекомендацией удаления на электронную почту лор-отделения. У нас было заключение от Котова, его же поставили оперирующим, не знаю правило это или нам повезло, но это сыграло решающую роль ибо его рекомендовала наш педиатр и я решила, что судьба) у нас все прошло не совсем гладко-первый раз прям перед операцией у сына поднялась температура(в пк накануне, видимо, хватанули вирус) и перенесли на 2 недели
Далее по порядку:
1. За месяц приходите в кабинет здорового ребёнка и берёте стопку направлений, записываетесь на экг
2. Сдаёте кровь на все, что действительно месяц и больше(вич и иже с ними в нашей пк делаются 2 недели. при том, что в инвитро за сутки. Так что нам пришлось пересдавать)
3. За 2 недели сдаёте остатки крови и после записываетесь к профильным специалистам,если нужно, и к кардиологу(с готовым ЭКГ) обязательно(я как умная хотела пройти заранее, а в итоге, пришлось в экстренном порядке бежать к коммерческому специалисту ибо были небольшие изменения в анализах и морозовская хотела перестраховаться)
4. За три дня до берете справки у педиатра и в садике.
5. За сутки формальная госпитализация, т.е. смотрят все анализы и ребенка и отпускают домой до утра
6. В день операции утром распределяют по палатам(в первый заход нам не повезло-не было мест и поселили с отитниками. У них трехместные палаты, все вполне прилично, но, поскольку они лежат по неделе у них свой режим питания, что голодному ребёнку ждущему наркоз, конечно, в тягость. Второй раз палаты двухместные в которых все на удаление аденоидов)
7. Дальше — как повезёт.младших деток, конечно, забирают раньше, но сына(4г) первый раз забрали аж в 14:00, второй — первым в 9, но хирурга вызвали на экстренную операцию и в итоге прооперировали только в 12:30
8. Привозят спящего через 30-50мин
9. Если к 19:00 не тошнит, поел и скачет козликом, отпускают домой.
ЛОР-отделение находится в новом корпусе, поэтому все чисто и прилично, платники, как оказалось, приоритета в день операции не имеют. Вроде платная очередь быстрее(мы ждали 2 мес). Как платную альтернативу, я рассматривала Гута-Клиник( у Мирошниченко, и.к. в Рассвете операционная только в след году будет готова), стоимость не сильно дороже(40-50 тыс), но при этом никакого ожидания, полный сервис и без форс-мажорного вызова хирурга на другую операцию.
Врачи все отличные, младший персонал, как водится, со своими тараканами, но пережить день можно. Еда больничная-малосъедобная, брали в сумке-холодильнике тюбики с йогуртами+фруктовые тюбики, бананы и молочную кашу маоышов в тетрапаках. Котов-замечательный, все терпеливо, с улыбкой. До операции были у него на консультации, все посмотрел, в нос залез, сын даже не пикнул.
В больнице с сыном был папа, прислал оттуда видео как сын болтает абсолютно чистыми звуками и правильными словами. Когда приехали домой все уже, конечно, отекло и опять в речи каша, но жду через пару недель чуда и надеюсь, что не зря прошли через это.
Если есть вопросы-по свежим воспоминаниям отвечу. Сама 2 меc копалась в отзывах и пыталась понять куда податься и с чего начинать, так что спасибо всем, кто пишет подобные отчеты
В результате температура держалась неделю, педиатр очень удивилась, что не назначили сразу. Всю неделю был печален, боль в горле снимали нурофеном, потом Тантум Верде, много пил и был бледен(по идее — все признаки бактериального осложнения)На третий день аб уже скакал козлом. Через 2 недели после операции пошел в сад.
Спит отлично, а вот речь мне кажется даже хуже, чем до операции. Если бы я своими ушами не слышала как он говорил под анестезией после операции, я была бы в ужасе. До НГ уж потерплю, а там, видимо, придется начинать историю с логопедами( Но, надо сказать, что ЛОР предупреждал о возможном откате, типа после того как было больно говорить+что звуки по-другому слышатся, дети как бы заново учатся говорить.
источник
Вновь и вновь тревожит родителей ребят, у которых диагностирована тяжёлая аденоидная вегетация, злободневная проблема – удаление аденоидов и миндалин у детей.Так решаться или нет на операцию? Почему одни дети вырастают без операции на аденоидах и гландах, а другие вынуждены встать на этот путь? Какие виды аденотомии лучшие? Какие осложнения могут быть в послеоперационном периоде и как, главное, избежать их, предупредить заранее?
Вопросы, вопросы. А, где ответы? К кому обратиться, к какому надёжному и верному советчику? Давайте, успокоимся и душевно, откровенно обсудим всё наболевшее в родительских сердцах.
По всем клиническим показателям, тогда, когда дети имеют наследственную предрасположенность к увеличенным гландам (ротовым миндалинам) и аденоидам. Из поколения в поколение, по роду проходит аденоидный недуг. У дедушек и бабушек по материнской или отцовской линии, были болезни, вызванные аденоидами в носу либо болезнетворными гландами (миндальными железами) в ротовой полости.
В старину, иногда и фамилии, возникали по причине явных аденоидных патологических признаков. В некоторых сёлах и городах до наших дней часты семьи, носящие неблагозвучные фамилии – «Гнусавый», «Гундосый», «Сопельниковы».
В глубинке не всегда была возможность своевременно лечить (удалять) аденоиды и гланды. Поэтому вредоносная болезнь не только привносила внешние отрицательные моменты в жизни, но и обесточивала род в прямом смысле – слабый иммунитет, хронические наследственные болезни почек, печени, желудка и сердца.
В нынешнее время, современные родители, потомки «аденоидных» фамилий не хотят мириться с таким негативным явлением в их родовой линии. И, условия сегодня не такие, как раньше. И, возможности, в аспекте продвинутой медицины, отоларингологии, висцеральной ЛОР хирургии, несказанно выше. Было бы желание и заботливое, внимательное отношение к здоровью ребёнка, со стороны родителей. Всё можно исправить, даже самые, казалось бы, безнадёжные случаи с аденоидной гиперплазией.
Клиницисты-практики педиатрии ЛОР/ОТОларингологии более конкретно выражают своё мнение, по поводу вопроса – удалять или не удалять аденоиды/миндалины в детском возрасте. На желание родителей – сохранить любым способом врождённые первичные ворота от инфекционных заражений, то есть, носоглоточные лимфоидные железы. «Оставить и как-то вылечить носовые аденоиды, горловые миндалины у детей без операции», ответственно и профессионально отвечают: – «Смотря по состоянию общего гомеостаза у детей».
Иначе и проще говоря, поясняя, – существует ли непосредственная угроза жизни ребёнку от чрезвычайно гиперплазированных аденоидных разращений, или нет? Поддаются ли положительной динамике лечения аденоиды и горловые миндалины:
- консервативной терапией (чисто медикаментозной);
- от применения интенсивной ингаляторной методики, физиотерапевтических прогревающих процедур;
- комплексному лечению «синтетические фармакологические препараты + народные средства, лечебные технологии гомеопатии».
В истории детских болезней не появляются новые тревожные сведения от профильных специалистов висцеральной педиатрии – кардиолога, эндокринолога, фтизиатра, хирурга и инфекциониста. О том, что ребёнок взят на диспансерный учёт, анамнез диагностирован по первично-следственной связи с аденоидопатогенезом:
- Хронические заболевания жизненно важных центральных органов – сердца, органов пищеварения (ЖКТ), бронхо-лёгочных, дыхательных путей, эндокринной, кроветворной и лимфа продуцирующей систем.
- Начавшиеся необратимые процессы разрушения костно-мышечного каркаса, челюстно-лицевая патология.
- Интоксикация палочкой Коха (туберкулезным виражом, туберкулёзом). Резкое ослабление функциональности дыхательных органов, на фоне частых респираций. Сопровождающихся осложнений гриппа в виде – мелкоочаговой пневмонии, облететрирующего бронхита, тяжёлой формы катара бронхов.
- Нейросоматические деструкции структур головного мозга, влекущие психоневрологические расстройства.
Записи стационарного лечения по причине, крайне инфекционных заболеваний – пато инвазия кишечной палочкой, сальмонеллёз, дизентерия, болезнь Боткина. Болезни явно говорят о том, что аденоиды и гланды не могут уже справляться, как защитный барьер, в организме. Носоглоточные железы находятся в стадии биологического распада, представляют собой, уже сами по себе, болезнетворящие очаги болезней, рассадники грозных вирусных штаммов и микробов.
ВАЖНО!Подобное положение и состояние носоглоточных миндальных паренхим, не представляет собой ценности для жизнедеятельности детского организма (гомеостаза). Аденоидные разращения в носу или в горле требуют срочного удаления, аденотомии.
А, теперь осветим ракурс «Виды аденотомии» в теме «Удаление аденоидов и миндалин у детей». Нужно отметить, и особо акцентировать в прогрессивном и положительном контексте очевидный фактор, это – постоянный поиск отоларингологов-хирургов инновационных, безопасных и действенных хирургических методик.
Устаревшая операция, при которой в кровавом потоке срезались аденотомами и кюретками патогенные аденоиды или гланды у детей, отходит в прошлое. На смену ей пришли новые технологии – дерматермия (прижигание лазером), криозамораживание («ожог» экстремальным холодом, жидким азотом), импульсное частное облучение мощным лазерным потоком углекислых изотопов.
При последнем хирургическом варианте аденоидный патоэпидермис подвергается иссушению вирусных, микробных, бактериальных штаммов на генно-клеточном уровне. Ядро и мембрану патогенной клетки полностью лишают межклеточной жидкости, что ведет к стойкому некрозу интоксикационного агента.
Местная локальная анестезия также теряет свои позиции. Детям применяют ингаляцию анестетиками (через ларингентную, полупрозрачную маску на лицо), всего на несколько минут. Подобное введение в общий наркоз оперируемых детей позволяет спокойно, чисто и досконально провести аденотомию. Избежать неожиданных обильных кровотечений, аспирации из-за того, что не уснувший маленький пациент вдруг начинает кричать, вырываться, тем самым провоцируя хирурга на случайные ошибочные надрезы в пастозной носоглоточной слизистой.
Подведя своеобразную черту под, надеемся душевным и полезным разговором с волнующимися родителями, разрешите напомнить основополагающий и сверх важный фактический акцент в представленном информационном материале.
Это то, что удаление аденоидов и миндалин у детей, должно быть аргументированным решением врачебного консилиума. В тех ситуациях, когда по авторитетному мнению специалистов детской медицины, уже исчерпаны все возможности в лечении аденоидной вегетации в носоглотке у детей!
Осторожно! Внимательно следите, уважаемые родители, за строгим соблюдением диеты, режима питания и подбором правильного меню в послеоперационном периоде. После каждого приёма пищи, который нужно давать небольшими порциями, протёртой до пюреобразной консистенции, НЕ ЗАБЫВАЙТЕ, ЧТОБЫ ДЕТИ ПОЛОСКАЛИ ГОРЛО! Оставшиеся частички пищи могут спровоцировать нагноение прооперированных участков носоглотки.
После удаления аденоидов в носу, детям следует регулярно, но осторожно промывать целебными, простерилизованными растительными растворами носовые каналы. Не допускайте, чтобы ребёнок самостоятельно выковыривал присохшие корочки в носу. Это – гарантированный риск внесения инфекции в прооперированное поле носа.
Нежная забота, любовь и внимание к детям, которые перенесли аденотомию – залог быстрейшего и уверенного выздоровления!
источник
При гипертрофии миндалин и частых ангинах, переходящих в хронический тонзиллит, может быть принято решение о хирургическом лечении. Не всегда целесообразно удалять гланды полностью, врачи стараются сохранить важный орган, поэтому все чаще назначается подрезание миндалин. В чем заключается эта процедура и с какими рисками можно столкнуться – об этом подробнее.
При выраженной гипертрофии миндалин ребёнок гнусавит и зачастую не может правильно произносить слова
Подрезание миндалин – гораздо более безопасная альтернатива радикальной тонзиллэктомии. Метод заключается в удалении гипертрофированных участков гланд, выходящих за пределы небной дужки. Остальная часть органа не затрагивается, поэтому после восстановления миндалины успешно продолжают выполнять защитную функцию.
Процедуру подрезания гланд обычно назначают детям в возрасте 10-13 лет. Если ранее миндалины не были удалены, высока вероятность того, что с возрастом ребенок перерастет проблему, так как после подросткового периода орган уменьшается в размере.
Показания к проведению хирургической манипуляции:
- нарушение носового дыхания, постоянная заложенность носа;
- трудности с проглатыванием пищи из-за гипертрофированных миндалин;
- апноэ – эпизоды остановки дыхания во сне;
- хроническое воспаление среднего уха.
Гипертрофия миндалин нередко приводит к развитию дефектов речи, особенно у детей младшего возраста. Это связано с тем, что из-за затрудненного дыхания ребенок просто не может правильно выговаривать определенные звуки.
Еще одним важным симптомом, свидетельствующим о сильной гипертрофии ткани органа, является постоянно приоткрытый рот из-за затрудненного дыхания.
В любом случае решение о целесообразности проведения операции принимает врач. Достаточно часто гипертрофия язычной и небной миндалин наблюдается после удаления аденоидов. В этом случае органы просто берут на себя функции удаленной миндалины, поэтому увеличиваются в размере, вызывая осложнения, для предотвращения которых необходимы радикальные методы лечения.
Операция не осуществляется, если диагностировано серьезное заболевание (например, рак)
Процедура подрезания миндалин у детей имеет ряд противопоказаний. В их числе:
- инфекционные заболевания, включая туберкулез;
- обострение хронических заболеваний лор-органов (отит, тонзиллит);
- гемофилия или нарушение свертываемости крови;
- онкологические заболевания;
- тяжелые психические расстройства (эпилепсия).
Перед тем, как назначить дату проведения процедуры, необходимо пройти ряд обследований, которые дадут представление об общем состоянии здоровья.
Строгих возрастных ограничений к проведению процедуры подрезания гланд нет, операцию могут проводить и в 6, и в 12 лет. Здесь учитывается соотношение пользы и риска для здоровья, связанного с хроническими заболеваниями, вызванными разрастанием тканей гланд.
Подготовка – важная часть планирования операции. Она заключается в прохождении ряда обследований. В их числе:
- общий и биохимический анализ крови – для определения скрыто протекающих воспалительных процессов и вирусных заболеваний;
- анализ мочи как маркер общего состояния организма и работы почек;
- кардиограмма – для исключения заболевания сердца у ребенка;
- гемограмма – определение клинических параметров состава крови;
- пробы на гепатит, дифтерию, туберкулез – для исключения заболеваний, при которых противопоказано оперативное вмешательство.
Если результаты анализов не вызывают сомнений, назначается дата проведения операции. Однако перед хирургическим вмешательством понадобится дополнительная консультация с анестезиологом и проведение аллергопроб для исключения непереносимости препарата для анестезии.
Подрезание миндалин детям делают несколькими способами. Самые распространенные – иссечение скальпелем и лазерная абляция. Независимо от выбранного способа, операция проводится под местным или общим наркозом. Выбор вида анестезии оговаривается родителями с врачом. Особо беспокойным пациентам и детям младшего возраста есть смысл проводить процедуру под общим наркозом, чтобы не травмировать психику.
Если выбран классический метод, операция проводится следующим образом. После того, как наркоз подействует, врач скальпелем удаляет часть тканей, выходящих за небную дужку. Одновременно специальным устройством проводится коагуляция сосудов, поврежденных в ходе процедуры, с целью предотвращения кровотечения. Вся манипуляция занимает не больше получаса, с учетом времени, необходимого для начала действия анестезии.
Лазерная абляция менее травматична. Воздействие осуществляется специальным устройством, выжигающим пораженные ткани пучком направленного лазерного излучения. В зависимости от типа лазера, проводится либо послойное выжигание тканей, либо их разрушение изнутри, за счет воздействия на жидкость внутри гипертрофированных миндалин. Оба метода одинаково безопасны и позволяют сократить риск кровотечения до минимума, так как одновременно с воздействием на ткани проводится коагуляция сосудов.
Выбор метода зависит от того, какое оборудование есть в клинике. Иссечение скальпелем до сих пор остается востребованным способом подрезания, несмотря на травматичность, так как не требует дорогостоящего оборудования, которое найдется далеко не во всех клиниках.
Детей в первые дни после операции обычно оставляют в лечебном стационаре
Операция проводится довольно быстро, но первые дни послеоперационного периода после подрезания миндалин ребенок остается в стационаре. Обычно время пребывания в больнице ограничивается двумя сутками. Здесь многое зависит от возраста пациента – малыша до 8 лет обязательно оставят на 1-2 ночи в палате, в то время как подростка могут выписать уже на следующий день.
Послеоперационный период после подрезания миндалин у детей сводится к следующему:
- приема антибиотиков, если врач рекомендовал эти препараты;
- антисептическая обработка раны, оставшейся на месте удаленных тканей;
- симптоматическая терапия;
- особое питание и постельный режим.
В первое время боль в горле усиливается. Она начнет стихать примерно на 3-4 день после проведения операции. Для уменьшения болевого синдрома используют различные препараты. Антибиотики применяют для предотвращения инфицирования раны, обычно они показаны при иссечении тканей скальпелем.
В первые 3-4 часа после операции ребенок лежит на боку. Слюну глотать нельзя, поэтому придется позаботиться о полотенце или емкости для сплевывания. В это же время придется воздержаться от пищи. Спустя примерно 3 часа ребенка можно покормить. Рекомендуется мягкая пища комнатной температуры, предпочтительно молочные продукты или каши на молоке. Пить можно, но лучше ограничиться простой водой и остывшим чаем.
В целом, реабилитация занимает до 10 дней. Именно столько времени необходимо для регенерации раны. Весь этот период предстоит питаться мягкой пищей. Допускается есть овощные и фруктовые пюре, паштеты, молочные каши. Важно обеспечить достаточное количество легко усваиваемого белка в рационе, чтобы ускорить восстановление тканей.
В первые 2-3 дня возможно усиление болей в горле и повышение температуры тела. Это нормальная послеоперационная реакция организма, поэтому не стоит беспокоиться. Примерно в 1 случае из 10 наблюдаются более тяжелые последствия – кровотечение. Заметив, что ребенок сплевывает кровь, следует немедленно обратиться в медицинское учреждение. Врач остановит кровотечение, возможно, ребенка придется госпитализировать на несколько дней, чтобы предотвратить повторное появление крови из раны.
Подрезание гланд делают обычно детям, взрослым такую процедуру не проводят. Родители охотно делятся пережитым опытом и рассказывают о результатах такого лечения.
“Моему сыну 10, отитом болел с двух лет. Удалили аденоиды, но проблема полностью не прошла – постоянно забит нос, стабильно раз в 2-3 месяца появляется отит. Наш ЛОР посоветовал подрезать миндалины – и это помогло! Делали лазерную операцию, вышло дорого, но зато мы наконец-то избавились от проблемы с носом и ушами. Никаких осложнений не было.”
“Я все детство мучилась с горлом и аденоидами, и моей дочке эта проблема досталась. В 8 лет сделали подрезание. Я очень переживала, хотела подождать еще несколько лет, но врач сказал, что я своим страхом только ребенка мучаю. После операции все быстро восстановилось, как только отошел наркоз, дочка попросила есть, хотя накормить ее всегда было проблематично. Я волновалась больше, чем она, ребенок почти не жаловался на боль. Все зажило за неделю, уже год горло не беспокоит. Правда, врач предупредил, что гланды могут опять разрастись, но я надеюсь, что успеем перерасти.”
источник
Подрезание миндалин или тонзиллотомия проводится только детям. Взрослым пациентам обычно удаляют их полностью. Такая операция называется тонзиллэктомией (полным удалением небных миндалин, включительно с капсулой из соединительной ткани). Разница в несколько букв кажется незначительной, но техника проведения и цели этих вмешательств разные.
Стандартно для тонзиллэктомии показанием является хронический тонзиллит с регулярными обострениями, грозящими серьезными осложнениями. Тонзиллотомия (частичная резекция) выполняется при необратимом разрастании лимфоидной ткани гланд (гипертрофии).
У детей подрезание миндалин требуется, если эти железы значительно увеличиваются в объеме и провоцируют:
- Дисфагию (нарушение глотания).
- Нарушение нормального носового дыхания.
- Синдром ночного апноэ и гипоксию со всеми последствиями.
- Нарушение слуха.
- Хронический отит.
- Дыхание приоткрытым ртом.
- Дизартрию – нарушение произношения звуков. В детском возрасте это приводит к неправильному формированию речи.
Нарушение носового дыхания и вдохи полуоткрытым ртом увеличивают риск развития ОРЗ. Учащается количество заболеваний, вызванных условно-патогенной кокковой флорой, вплоть до ангин и стандартных после них осложнений (ревматизма, воспалительных заболеваний почек и т. п.). Частые тонзиллиты приводят к разрастанию лимфоидной ткани миндалин и их разрыхлению.
Риск заболевания гнойным воспалением у детей значительно выше из-за особенностей анатомии гланд. Их лакуны (протоки) узки. Это создает глубокие «карманы» с минимумом доступа кислорода и комфортной для патогенов температурой. Получается своеобразный замкнутый круг, который и призвана разорвать тонзиллотомия.
Разросшиеся миндалины мешают не только глотанию, но и нарушают циркуляцию воздуха в системе рот-нос-слуховая труба. При акте глотания воздух «втискивается» в евстахиевы трубы под большим давлением и повреждает барабанную перепонку. Ребенок испытывает то же, что вынужден пережить пассажир в самолете при резком взлете.
Разрыв перепонки в норме маловероятен, но ее повреждение возможно. Оно увеличивает риск развития отита и перехода заболевания в хроническую форму.
Не лучше и последствия, с которыми сталкивается маленький пациент при апноэ и гипоксии:
Гипертрофия небных желез обычно совпадает с увеличением и глоточной миндалины (аденоидов). Последнюю в процессе операции удаляют, а небные лимфоидные ткани уменьшают в размере. Удаление аденоидов и подрезание миндалин называется аденотонзиллотомией.
Объем лимфоидной ткани гланд неодинаков на протяжении жизни человека:
- У детей 1-го месяца жизни гланды развиты плохо. Лишь к трем месяцам происходит «запуск» их функций. До этого они «работают» очень слабо.
- Быстрее всего растут описываемые органы в 2–3 года, если вы делаете прививки ребенку, и в 3–4 года, если не делаете, и он мало болеет. Рост лимфоидной ткани – это своеобразный ответ иммунной системы на «вторжение» патогенов.
Если небные гланды травмированы, повреждены или удалены, их функции частично перенимают оставшиеся лимфоидные ткани глоточного кольца. Для взрослых по указанным выше причинам лишиться миндалин не столь проблематично, как потерять их в детском возрасте.
Детям желательно сохранить все гланды ради эффективного местного иммунного ответа на клеточном уровне. К моменту полового созревания размер тканей придет к норме.
Но при констатации апноэ, нарушении носового дыхания, бледности кожных покровов ребенка, даже если степень разрастания тканей невелика нужно лечение консервативными методами (рост аденоидов у детей, сопровождающийся гипертрофией небных миндалин до 1–2 степени обычно лечат консервативно). При их недостаточной эффективности врач рекомендует операцию. Хирургия показана при разрастании тканей до 3–4 степени.
Тонзиллотомия, в отличие от тонзиллэктомии, хороша тем, что часть лимфоидной ткани сохраняется. Даже будучи подрезанными, гланды могут и дальше выполнять в организме функцию «первого рубежа» при проникновении патогенных агентов в организм.
Если у малыша констатируется наличие «аденоидов» и рост миндалин – это не повод спешить на операцию. Даже выраженная гипертрофия при отсутствии определенных симптомов не требует вмешательства хирурга.
Устранение проблемы оперативным путем возможно не во всех случаях. Есть временные ограничения, например:
- После вирусной или бактериальной инфекции, затронувшей верхние дыхательные, даже если осложнение в виде ангины не возникло. При обострении хронических ЛОР-патологий и острой ревматоидной атаке не оперируют детей в течение месяца (по решению врача в этом случае пауза может быть и больше).
- После ветрянки пауза должна составить не меньше 3-х месяцев, тогда как при других перенесенных детских болезнях выдерживают порядка полугода.
- Если ребенок переболел менингитом или вирусным гепатитом возможность проведения операции не рассматривается в течение последующих 1–2 лет.
Подрезание не проводят детям при наличии нелеченной стоматологической патологии до исправления ситуации во избежание инфицирования раневой поверхности.
Ребенку до 3-х лет тонзиллотомию проводят только в случае серьезных показаний, новорожденным и младенцами – при угрозе жизни. Основной пик оперативных решений данной проблемы приходится на возраст 3–7 лет.
Нельзя оперировать детей при выраженной сердечной либо почечной недостаточности, диабете в стадии декомпенсации (речь идет о сахарном диабете), патологиях крови, связанных с нарушением ее свертываемости, злокачественных образованиях, туберкулезе в легочной форме. При угрозе жизни ребенка ситуацию врач рассматривает в индивидуальном порядке. Если риск оправдан, тонзиллотомия будет проведена.
Если речь не идет об угрозе жизни операции редко рекомендуются детям с деформациями лицевых костей и костей черепа, вызванными генными аномалиями (волчья пасть). Не рекомендованы подобные вмешательства лицам с синдромом Дауна из-за сопутствующих патологий внутренних органов.
Подготовка к процедуре начинается с осмотра педиатра, сдачи анализов крови и мочи, коагулограммы, мазков из области зева и диагностических процедур: ЭКГ, ФЛГ. У ребенка должны быть сделаны прививки по возрасту.
- С помощью тонзиллотома (Слюдера либо Матье).
- Лазера.
Каждый метод имеет свои достоинства и недостатки. Например, первый более «кровавый» и требует больше времени (порядка получаса). Плюс в том, что в редких случаях отмечается повторный рост лимфоидных тканей. Также следует учитывать, что технология отработана годами, так что окружающие миндалины ткани повреждаются реже.
При использовании лазера операция проходит быстрее, можно сказать бескровно. Но ткани регенерируют дольше. Выше риск повредить окружающие структуры. Чаще возникают постоперационные кровотечения. Стоимость такой операции значительно выше.
Подрезание миндалин проводится под анестезией (местной или общей). Причем к наркозу чаще прибегают при аденотонзиллотомии.
При нормальном течении операции у малыша максимум через 20 минут прекращается кровотечение, и его переводят в палату, укладывая набок, чтобы избежать аспирации. Первое время, особенно если применялся наркоз, пациент находится под постоянным наблюдением. Уже через 4 часа после операции ему можно пить теплую жидкость. Кушать (но только жидкую пищу) ребенку можно уже через 8 часов.
После удаления аденоидов и частичной резекции миндалин восстановительный период будет проходить индивидуально – он может пройти гладко, но возможны и некоторые последствия:
- Сильные боли в горле.
- Подъем температуры до 38 градусов по утрам либо вечером несколько суток (если температура выше, следует связаться с врачом). Важно при этом помнить, что нельзя давать детям антипиретики, влияющие на свертываемость крови, потому что может открыться кровотечение.
- Рвота 1–2 раза из-за попадания в желудок крови. Также могут беспокоить эпигастральные боли или нарушения стула. Эти явления быстро проходят, коррекции не требуют.
- Если после выписки из стационара у ребенка открылось кровотечение, сохранились его признаки (кровь, сукровица из носа, слюна с прожилками крови) нужно немедленно показать малыша оперировавшему его ЛОР-хирургу.
В норме после операции носовое дыхание ребенка улучшается практически сразу. Но некоторое время (до 10 суток) из-за отека слизистой может наблюдаться заложенность носа, гнусавость.
В послеоперационный период как минимум-4 недели нужно исключить физические нагрузки из расписания ребенка. Если малыш перенес только частичное подрезание миндалин, и операция прошла без эксцессов, можно сократить этот период до 2 недель.
- Питание пациента в течение 3–10 суток должно быть щадящим термически, химически, а также физически – ребенок не должен получать грубую пищу, травмирующую поврежденные ткани или пить что-то очень горячее/холодное, кушать острое.
- Первые 3-е суток воздержитесь от купания вашего чада в горячей и даже очень теплой воде, чтобы не спровоцировать кровотечение. Избегайте его нахождения в душных и жарких комнатах, под палящими лучами солнца или в местах большого скопления народа.
- В это же время (первые 3 дня) ребенок может жаловаться на боль и дискомфорт в горле. Ни в коем случае не разрешайте ему полоскания, даже народными средствами.
- С ребенком нужно проделывать дыхательную гимнастику, которую должен продемонстрировать врач перед выпиской.
Чтобы заживление шло успешнее, особенно при двойной операции (удаление аденоидов и резекция миндалин) часто малышам рекомендуют:
- Сосудосуживающие препараты в течение 5 суток (Тизин, Називин, Ксимелин и другие).
- Подсушивающие растворы местных антисептиков (Протаргол, Колларгол). Их применяют около 10 суток.
Могут быть и другие рекомендации врача, вызванные состоянием конкретного пациента.
Такая операция, как тонзиллотомия, хорошо переносится маленькими пациентами. Как исключение, в редких случаях регистрируются осложнения:
- Кровотечения после операции.
- Нагноение раневой поверхности. В тяжелых случаях с развитием паратонзиллита или сепсиса.
- Травмы близких к миндалинам структур. Это может быть просто болезненным, а может стать причиной нарушения артикуляции или трудностей при глотании.
При грамотном проведении тонзиллотомии, соблюдении всех правил асептики и режима в большинстве случаев послеоперационный период проходит без серьезных осложнений. Операция относится к щадящим методам хирургии и способствует как поддержанию здоровья ребенка, так и правильному формированию его речи.
источник
Добрый день, уважаемые читатели! Что это за процедура такая – подрезание миндалин? Почему ее часто назначают детям, как ее проводят, какими могут быть последствия? Ответы на все эти вопросы вы найдете в статье.
Если вашему ребенку назначили данную процедуру, тогда настоятельно рекомендую вам прочитать статью внимательно и только потом принимать решение касательно целесообразности операции.
Как известно, миндалины в нашем организме присутствуют не просто так. Они защищают нас от инфекций, улавливая все атаки болезнетворных микроорганизмов. Именно поэтому они воспаляются первыми, сигнализируя о развитии инфекции.
Воспаление гланд – это нормальное явление, часто наблюдающееся у детей. У данного явления, как у медали, есть две стороны.
С одной стороны, миндалины нужны, так как защищают нас от серьезных инфекций, которые могли бы проникать внутрь и поражать жизненно важные системы, а также они провоцируют работу иммунитета.
источник
Аденоиды – патологически увеличенные носоглоточные миндалины – очень распространенное заболевание, в том числе, у детей. Аденоиды всегда ассоциировались с их удалением, и это было кошмаром для многих поколений россиян.
К счастью, времена меняются и меняется взгляд на эту проблему. Из-за чего увеличиваются аденоиды и почему не надо спешить их удалять, рассказала МедНовостям главный научный сотрудник отделения детской ЛОР патологии Научно-клинического центра оториноларингологии ФМБА, профессор Российской медицинской академии непрерывного профессионального образования Галина Тарасова.
Галина Дмитриевна, еще тридцать лет назад аденоиды удаляли чуть ли не всем подряд, даже младенцам младше года. Сегодня что-то изменилось?
Действительно, одна из моих преподавателей, которая учила меня оперировать аденоиды, рассказывала, что оперировала как-то даже семимесячного ребенка. Сейчас такого, слава богу, нет. И есть такое положение, что до пяти лет все-таки лучше глоточную миндалину не удалять. Дело в том, что раньше часто болеющим считали ребенка, у которого за год случалось 4-6 эпизодов ОРЗ. Была даже такая классификация Баранова-Альбицкого в зависимости от возраста. Сейчас аллергологи и иммунологи объясняют, что нормой, особенно для ребенка до пяти лет, может считаться до 12 эпизодов ОРЗ в год. Это его адаптация к внешнему миру, к встрече с новыми бактериальными агентами, с новой средой, таким образом происходит становление иммунной системы.
Но отношение к этому двоякое, и по-прежнему есть сторонники удаления аденоидов, которых немало. Хотя все-таки мировая тенденция такова, что лучше лечить их консервативно. В организме нет ничего лишнего, и глоточная миндалина – важный иммунный орган. Кроме того, как правило, увеличение глоточной миндалины происходит не само по себе, а за счет воспалительного процесса (аллергического или вызванного бактериальной инфекцией). Значит надо найти возбудителя, который поддерживает это воспаление и «убрать» его, как это делают в другом месте. То есть вылечить, а не просто отрезать воспаленный орган.
Тем более, если проблема заключается в аллергии.
Конечно. Аденоиды могут развиться за счет аллергического процесса. В аллергическое воспаление вовлекается не только слизистая оболочка полости носа, лимфоидная ткань носоглотки, но и глоточная миндалина. Уберите это обострение аллергического процесса, и она тоже уменьшится. И, самое главное, не придется ее удалять, достаточно будет консервативного лечения.
Отолорингология – одновременно и хирургическая, и терапевтическая специальность. И по выбору методов лечения нас можно условно делить на «хирургов» и «консерваторов». Хирурги всегда настроены на удаление, но я в таком случае сравниваю воспаленную миндалину с миокардитом. Это ведь тоже воспалительный процесс, но там почему-то речь об удалении органа не идет.Но у нас врач, видя, что ребенок либо часто болеет, либо у него резко затруднено носовое дыхание, все-таки рекомендует аденомотомию. На какое-то время после операции, действительно, наступает облегчение, но очень быстро все возвращается на круги своя. Ведь причина болезни (искривление перегородки носа либо воспалительный процесс или др.) никуда не делась.
Несколько поколений родителей пугали тем, что, если вовремя не удалить у ребенка аденоиды, будет осложнение на уши, и он может потерять слух.
Было такое. Да и сейчас хирургически настроенная часть ЛОР-врачей пугает родителей тем, что будут развиваться отиты, а за ними тугоухость и глухота. Напугать можно, это проще всего, а вот лечить у нас любят не все. Потому что это достаточно длительный процесс, ребенком нужно заниматься, а у врачей, особенно в поликлинике, времени на это нет – продолжительность приема пациента ограничена несколькими минутами.
Но это не значит, что консервативный подход к этому заболеванию невозможен. Конечно, это достаточно тяжело, но если правильно лечить воспалительный процесс в глоточной миндалине или уже при наличии аденоидов, то отит у ребенка не разовьется, и тугоухости не будет. И саму тугоухость тоже сейчас лечят достаточно эффективно: есть специальные приспособления, для того чтобы восстановить проходимость слуховой трубы, есть ингаляционные кортикостероиды, которые снимают воспалительные процессы в глоточной миндалине, и тем самым уменьшается размер аденоидов и ликвидируется воспалительный процесс.
А бывают ситуации, когда без операции все-таки не обойтись?
В редких случаях, которые, к тому же, связаны с тем, что родители долгое время вообще не обращались ни к каким врачам, ребенок совершенно не может дышать носом. И тогда нужна экстренная помощь. Есть еще такая проблема, когда глоточная миндалина очень велика по размерам, и возникает ситуация ночного апноэ, то есть остановки дыхания у ребенка. Причины этого до конца еще не изучены, но все-таки апное в детском возрасте чаще связывают с увеличением глоточной миндалины и рекомендуют аденотомию. Я думаю, этот вопрос еще ждет своего решения и, возможно, будет найдена другая причина, но пока здесь у нас еще белое пятно.
Кроме глоточной миндалины есть еще небные (гланды). Их сейчас тоже реже стали удалять?
Конечно, хирургическая активность сегодня снижена и в отношении небных миндалин, воспаление которых называется тонзиллит – острый, либо хронический (синоним острого тонзиллита – ангина). Разработано много лекарственных препаратов, которые воздействуют на воспалительный процесс в миндалинах, и прекращают рецидивы заболеваний у пациента.
Кроме того, появилась более тонкая и точная диагностика. Сейчас показанием к удалению небных миндалин являются сопряженные заболевания типа ревматизма, болезней почек и других. И лишь проводимая (в основном, за рубежом) на уровне антител иммунологическая диагностика позволяет определить, есть ли взаимосвязь между этими заболеваниями и воспалением миндалин. Только тогда решают вопрос об их удалении. У нас такого пока не внедрено в широкую практику. И врач принимает это решение по своему субъективному ощущению, изменены миндалины клинически или не изменены.
Подписывайся на Telegram-канал «Зожник»!
источник