Когда болеть начинает малыш, родители не на шутку пугаются. Причиной тому является то, что детский организм не настолько крепкий, как взрослый, а значит, болезнь может лечиться долго и проходить очень тяжело. Более того, препараты для лечения различных болезней даются с определенного возраста. Малыш может не входить в ту категорию лиц, которым разрешается лечиться теми или иными лекарствами. Если иммунитет малыша слабый, то при аденоидах могут развиться хронические формы, а при бронхите – воспаление легких.
Сайт bronhi.com относит аденоиды к чисто детским болезням, поскольку они развиваются исключительно в малом возрасте. До 7 лет ребенок может заболеть данным заболеванием, отчего могут развиться различные патологии в строении носоглотки.
Что же касается бронхита, то он развивается в любом возрасте. Однако особенностью его возникновения в младенческом возрасте является легкое проникновение вируса в организм и отсутствие достаточных иммунных сил для борьбы с ним.
Аденоидами называется образование лимфоидной ткани в районе миндалин, что при внешнем осмотре можно не увидеть. Обычно миндалина является полноценным иммунным органом, который защищает ротоглотку от инфекций. Однако когда ребенок часто и много болеет вирусными или простудными заболеваниями, тогда в районе миндалин может отмечаться воспаление.
К сожалению, аденоиды невозможно увидеть невооруженным глазом. Лишь с помощью специального зеркала, которым ЛОР-врач может осмотреть глотку, можно увидеть данные разрастания, которые приводят к частым заболеваниям отита и простуды.
Обычно болезнь затрагивает возраст от года до 14 лет. Однако преимущественно аденоиды проявляют себя в возрасте 3-7 лет. Распознать болезнь можно по:
- Дышанию ртом, особенно ночью.
- Затрудненному дыханию при отсутствии насморка.
- Затяжному насморку, который не лечится.
перейти наверх
Аденоиды необходимо лечить. Чем они опасны? Тем, что миндалины перестают выполнять свою защитную функцию, позволяя инфекции распространяться на соседние ткани и вызывать воспаление в них.
Из-за гипертрофии аденоидов затрудняется носовое дыхание, из-за чего ребенок начинает дышать ртом. Это приводит к частым болезням, инфекции которых проникают в организм через рот, то есть воздушно-капельным путем. Из-за отека носоглотки и близости инфекции к другим органам, развивается не только ринит, но и гайморит и отит.
Поскольку все в совокупности значительно влияет на формирование организма, страдает еще и иммунитет. Аденоиды часто влияют на попадание инфекции в органы дыхания, поэтому бронхиты становятся нередкими ситуациями в анамнезе таких детей.
Осложнениями аденоида из-за застоя лимфы и наличия отека являются:
- Нарушение речи.
- Головные боли сильного характера.
- Эпилептические припадки.
- Неврологические недуги.
- Сердечные болезни.
- Нарушение роста черепа и зубов.
- Физическое отставание в развитии.
- Вегето-сосудистая дистония.
- Болезни ЖКТ.
При аденоидах нарушается слух. Из-за непроходимости воздуха в евстахиевую трубу барабанная перепонка становится менее подвижной, из-за чего искажается восприятие звуков.
Простудные заболевания часто возникают при аденоидах по причине нарушения оттока слизи, которая вырабатывается в носовом проходе. При насморке слизь попадает из носа в глотку. Однако этого не происходит, если там наблюдаются аденоиды.
Сами аденоиды становятся идеальной средой для обитания различных вирусов и бактерий. Человек постоянно может испытывать повышенную температуру до 39 градусов без видимых причин. А все тому способствуют аденоиды, где и живет инфекция.
Из-за нарушения носового прохождения воздуха снижается уровень кислорода в крови на 12-18%. Это влияет на работу мозга. Вот почему ребенок может начать плохо обучаться.
Поскольку костная система ребенка еще не развита, то появление воспалительных процессов приводит к деформации развития черепа. Ребенок начинает гнусавить (говорить в нос), к чему родители привыкают и нормально к этому относятся.
Также у больного аденоидами наблюдается кашель, который вызывается постоянным раздражением нервных волокон в районе носоглотки и задней стенки глотки. При этом в легких и бронхах нет никаких болезней и изменений, однако ребенок постоянно покашливает.
Выделяют три степени развития аденоидита:
- При первой степени отмечается закрытие аденоидами верхней доли носовых проходов, из-за чего становится затрудненным дыхание, особенно ночью.
- При второй степени носовые проходы закрываются наполовину.
- При третьей степени носовые проходы закрыты полностью, из-за чего ребенок дышит ртом, ночью храпит, часто просыпается, ворочается. Может отмечаться недержание мочи, гнусавость, раздражительность, плаксивость и частая усталость.
перейти наверх
Аденоиды следует лечить лишь под руководством врача, который назначит:
- Сосудосуживающие лекарства.
- УВЧ.
- Прием антигистаминных препаратов.
- Лазерную терапию.
- Промывание носового прохода соляными растворами.
- Специальные физические упражнения.
- Дыхательную гимнастику.
Можно прибегнуть к гомеопатическим средствам, которые улучшают отток лимфы и снимают воспаление.
Удаление аденоидов считается радикальным методом лечения, который устраняет лишь симптомы. Аденоиды потом могут вновь появиться, поэтому нужно устранять причину.
Если миндалины уже поражены и воспалены, из-за чего не могут сдерживать инфекцию, появляются аденоиды, а бактерии и вирусы проникают глубже по дыхательным каналам, провоцируя воспаление бронхах. Бронхит также часто встречается среди детей, что беспокоит родителей.
Поначалу начинается кашель, ребенок затрудненно дышит, слышится свист. Затем поднимается температура. Все это первые признаки бронхита, который следует лечить с педиатром, соблюдая постельный режим. Наличие кашля, который порой является мучительным, не следует бояться. Он помогает выводить из бронхов скопившуюся мокроту, которая вырабатывается в большом количестве и сужает проходы, из-за чего слышны свисты.
Лекарственные препараты должен назначать врач. Лечение детей затруднено тем, что помогают лишь лекарства, которые не подходят для всех возрастов. Особенно это касается ситуаций, когда болеют груднички. Но здесь ситуация намного облегчается антителами матерей, которые попадают в организмы малышей через материнское молоко. Поэтому главным условием лечения бронхита у грудничков – постоянное прикладывание к груди, особенно если малыш голоден.
Если бронхит плохо лечится, а ребенок уже три раза подряд переболел данным заболеванием, тогда врач подозревает начало развитие астмы.
На самом деле родители по праву пугаются таких заболеваний, как бронхит и аденоиды. Однако следует знать о том, что существуют эффективные методы лечения, используя которые можно помочь ребенку в выздоровлении. И самым главным здесь становится укрепление иммунитета, который и так слаб и не развит у маленьких человечков.
источник
Запущенные аденоиды у детей, это – постоянно действующий источник массы патогенных вирусов, микробов, бактерий. Аденоидные миндалины, без надлежащего лечения обязательно скажутся своим патогенезом на общем состоянии детского организма – осложнениями. То есть, такими патологическими процессамипри продуцирующих аденоидах, которые проявляются и затрагивают, казалось бы, отдаленный от носоглотки органы дыхательной системы.
Печально лидирующим и открывающий список является заболевание, в просто наречии именуемое — бронхит. Основные пути заражения, это бактериальные или вирусные микрофлоры, попавшие первоначально через носоглотку, вгнездившиеся там, а потом с кровеносным руслом достигшие сектора верхних дыхательных путей.
Организм детей, помимо заражения посредством аденоидного варианта, подвергается интоксикации распространенным воздушно-капельным путем, через контакт с больными людьми. Активному размножению патологической микрофлоры, захватыванию все новых участков, проникновению в глубинные висцеральные участки бронхиальных тканей способствуют многие факторы. Вот некоторые из них, которые относятся к типу самых распространенных:
- Перенесенные простудные формы — ОРВИ, ОРЗ. Расшифровываются по заглавным буквам, как — острая респираторная вирусная инфекция и острое респираторное заболевание. Обе этиологии присущи к особо »летучим» болезням, потому как в основе имеют микроскопические вирусы, стремительно разносящиеся с потоками воздуха. Следы болезнетворных брызг содержатся в слюне, выделениях из носа (при насморках, чихании), оседают на одежде, предметах обихода, посуде, игрушках.
Запущенные аденоиды, не долеченные антибиотиками, заглушенные народными средствами, а именно, — парением ног, горчичниками, травяными чаями, как инфекция полностью не исчезает. Она, как бы, загоняется в труднодоступные уголки, прячется в многочисленных складочках слизистой внутренней оболочки носоглотки, бронхов.
Имея уникальное свойство »живучести», вирусы впадают в спячку, чтобы потом, при наступлении новой простуды — возродиться. Известно, что иммунитет детского организма с каждой респирацией ослабевает. Бронхит, на фоне аденоидной вегетации, на базе прежнего, остаточного вирусного поля рецидивирует ураганными темпами.
Клиницистами подобные, неоднократные витки возврата повторного бронхита у детей классифицируют и определяют – бронхиальное осложнение при аденоидах.
- Вялотекущие патологии верхних дыхательных путей, носоглотки — катар, тонзиллит, ринит, ангина. Это ЛОР заболевания, которые напрямую связаны с возникшей и протекающей длительный период носоглоточной аденоидной вегетацией. Близкое, соприкасающееся антропологическое расположение уха – горла – носа предопределяют взаимную патоинвазию аденоидными вирусами. Протекание этих болезней, по общей картине анамнеза во многом схожи со всеми разновидностями острых респираторных болезней – жар, температура свыше 38 градусов, затрудненное носовое дыхание (ребенок дышит через открытый рот), заложенность носа, гиперемия, асцит глоточных миндалин. Прошедшая недавно ангина, грипп.
- Наличие полипов, папиллом, герпес высыпаний в гортани, ротовой полости, в носовых каналах. Подобные болезнетворные формации относятся к чрезвычайно инфекционным, заразным болезням. Хотя заявляют о себе постепенно, медленно проявляя внешние симптоматические болезненные признаки. Поэтому родители не обращают своевременно внимание на появляющиеся бородавки, прозрачные пузырьки на губах, в носу, ротовой сфере. Считают несерьезными проявлениями, не несущими угрозу здоровью ребенку. Иногда прибегают к доморощенным, якобы проверенным народным способам – прижигают соком травы чистотела, перевязывают ниткой запястья ребенка, выкатывают куриным яйцом уродливые бугры. Тем самым отягчают этиологию вирусной инфекции, создают условия дополнительных очагов в носоглотке.
К большому сожалению, особую опасность несет последствие носоглоточного аденоидита, бронхита, деткам младшего раннего возраста, то есть от года до трех. Симптомы бронхита у малышей до 3 лет более тяжелые, чем у детей старшего возраста. Это объясняется тем, что многие функциональные процессы гормональной, эндокринной систем у детей первых лет жизни еще продолжают свое развитие. Они не в полной мере завершили цикл формирования и зрелости.
Легочная ткань, бронхиальные сосуды нежно утонченной »текстуры». Порог жизненного тонуса, сила сопротивляемости к микробам, бактериям, вирусам еще ни высока, ни прочна. Поэтому даже такие признаки — как повышение температуры, жар, озноб, изнуряющий кашель при аденоидах, гнойный насморк вызывают тяжелейшее общее состояние.
Текущая симптоматика может поменяться кардинально, в одно мгновение. Например, на фоне асфиксии (удушья, неполного свободного дыхания, перекрытия просветов мокротой дыхательных отверстий в носоглотке, а также бронхов), апноэ – кратковременной внезапной остановки дыхания наблюдается падение сердечной деятельности. Здесь потребуются срочные и неотложные реанимационные действия. Коварство повторного бронхита, как осложнение при аденоидных миндалинах кроется в том, что у него присутствует злостная способность — мгновенно переходить в следующие свои разновидности — острой и обструктивной формации.
Лечение острых и обструктивных заболеваний верхних дыхательных путей при аденоидах у детей
Для всех видов респираторных, инфекционной этиологии патогенезов применяется интенсивное использование антибиотиков детской фармакологической группы. Без них невозможно купировать воспалительную базу в детском организме. Задача номер один — во что бы то ни стало нейтрализовать, »уничтожить» до самого основания, до последнего штамма вируса воспалительную среду, само ядро, очаг болезни – аденоидит.
Какие именно медикаментозные препараты, лекарства приписываются при лечении – детально и информативно представлено в статьях на нашем сайте (см. каталог статей).
В комплексных усилиях нужны препараты, которые помогают откашливаться, облегчают состояние легочно дыхательной функции. Снимают напряженность на сердечную динамику. Не обойтись без витаминного сегмента »А», »В-1, 6, 12», »Е». Эти элементы поддерживают, подпитывают детский ослабленный иммунитет.
В дальнейшем педиатр разрешит, после пика болезни, когда начнут спадать угрожающие явления, травяные напитки с незначительным добавлением меда, отвары из фруктов. Физиотерапевтические, прогревающие процедуры.
Не забрасывайте из вида важнейшее средство, золотой способ избавления в будущем от заболевания: носоглоточного аденоидита, острых и обструктивных формах бронхита, воспалительных процессов в тонзиллярных органах у детей — это профилактические обтирания, закаливание, укрепление общего физического стана своего ребенка.
Прекрасный, народный ингредиент, который безопасный, не вредный — это корень алтея. Болтушку из него называют »алтейкой». Снадобье мягко, не агрессивно влияет на секрецию желудка, выводит мокроты, очищает просветы бронхиальных стволов. Средство приятное, сладкое на вкус, что обязательно оценят дети.
Все мы, взрослые, считаем себя не глупыми людьми. Нет никаких сомнений, что новые знания, интересные данные, которые вы узнаете из них — нужны, крайне необходимы для развития кругозора, опыта по уходу за детьми. Статьи содержат в себе советы, рекомендации, описание симптомов и методы лечения. Все это правильно, все это надо.
Но не стоит, сей же час, пробовать все на своем ребенке! Лечить его самостоятельно, без присутствия врачей, без рецептурных назначений, на свой страх и риск. Для этого есть детские лечебные учреждения, патронажные медицинские службы, вызовы »скорой неотложной помощи».
Какие бы вы не прочитали названия детских лекарств — посоветуйтесь с районным специалистом педиатрии! Не поленитесь пройти с маленьким сыном или дочкой все необходимые анализы. Не стесняйтесь тысячу раз попросить проконсультировать вас, пригласите на дом консилиум, если малыш тяжело, часто и длительно болеет на аденоидит.
Вычитанные познания станут вам полезны в таких ситуациях. Вы будете в теме обсуждений, Понимать, — о чем идет речь? С вами легче будет общаться специалистам. Особенно относится к молодым родителям, у которых нет житейского опыта по взращиванию дорогого и ненаглядного маленького потомства.
источник
Сыну 2.3. Как начали ходить в сад, из соплей не вылезаем. В итоге в здоровом состоянии аденоиды 2-3 степени, храп по ночам и затрудненное дыхание. Сейчас когда начинается насморк, нос не дышит ВООБЩЕ. даже при использовании сосудосуживающих. Из за этого дыхание только ртом, на третий день кашель и обструкция. В июле из за обструкции лежали два дня в реанимации. Сейчас опять засопливил, и опять все повторяется, дышим пульмикортом. Ну не дышит у него нос, а как мне врач объяснял, из за дыхания ртом инфекция спускается вниз так как слизь в бронхах пересыхает из за «отсутствия носа» Я бы не задумыввясь удалила аденоиды, но вся проблема в том что мы сильные аллергики и врачи отговаривают от удаления(хотя кто то и говорит удалять) я вообще не знаю как быть. Боюсь удалить аденоиды и все станет еще хуже с бронхитами. С другой стороны и с наличием аденоидов бронхиты сопровождают каждый насморк. Кто нибудь с аллергией удалял аденоиды? Консервативными методами пробовали лечить, столько денег уже потратили. Улучшения если и есть, то все возвращается, стоит опять заболеть.
как мне близка эта тема… тоже думаю что делать с аденоидами. тоже легкие аллергики, обструкции не раз в месяц, реже, 2 степень аденоиды, собираемся на обследование в пульмонологию по астме. Скоро осень, в страшном предвкушении всякой заразы… Но у меня такое ощущение что аденоиды ребенка не беспокоят, если сопли то нос впринципе дышит, спит только с открытым ртом. поэтому пока не хочу удалять
Пробывали лечить ?! А насморк вы не лечите или все же есть то что вы делаете?
Конечно лечим! Уже столько денег вбухали в эти лекарства и все без толку.
Одно дело вбухали в лекарства деньги… может не правильно лечите… лично я уверена на 100 что лечение было не правильным… или запущенным .
Если есть возможность, лучше пока без сада. У меня младший с аденоидами 1-2 си, 2 года с обструкциями каждый месяц кроме лета, астму пока не ставят, ждут что будет в этом году, сад противопоказан до 4-5 лет просто( но у меня и возможность есть не водить, иначе не знаю как было бы.
А старший с аденоидами 2-3 степень, аллергия есть, но в лёгкой форме, больше на слух осложнение дают, удалять вроде и хотят, но с июня по сентябрь сын на море и они проходят, тогда и не надо удалять, потом вырастают, лечат амбулаторно и так по кругу 3 года уже… Вообщем, вам бы без саду пожить и посмотреть как будет, либо удалять, как бы тоже на слухе не сказалось
Мы все лето в сад не ходили, и то умудрились три раза переболеть… Везде их цепляет эти сопли.
Лета мало, мой прошлое лето не бронхит так кусу другого нацеплял, а в это только один бронхит и лёгкая простуда
Была 2 степень, 2 месяца дома, без сада, лечение исключительно сопутствующих забрлеваний, уши там, насморк, сами аденойды НИКАК не вылечить, только время и исключение возможности частых соплей, т.е. детского сада.
Мы уже все лето дома сидели. И то умудрялись эти сопли цеплять. Три раза сопли, три раза обструкции.
А пробовали что-то вроде полиоксидония, у меня подруга деткам давала, тоже вечно болели, очень помогло, но чтоб расписать лечение нужен врач и в идеале анализ имунограмма. Этот препарат дорогой но эффективный. Знаю еще рибомунал тоже хороший
Мы начали пить курс бронхо мунала. В августе пропили уже, следующий прием в сентябре. Пока не вижу результат, так как сейчас опять с бронхитом.
Мы пили эффекта ноль. Он слабее, а полиоксидоний прям супер
Спрошу у врача, спасибо за совет)
бронхоимунал вот как вы рассказываете пьётся вместе с лечением… у вас по мимо этого иммуномодулятора что то ещё есть в списке лечения… я просто в 3 года сходила с ребёнком на приём к иммунологу и он мне всю схему рассказал как лечить затяжной бронхит если интересно напишу! Что и как я делала !
Он мне расписал значит следующее :1. сироп эреспал 10 дней в день по 1 столовой ложке 2 раза утром и вечером ( вы должны проверить сами по возрасту дозу препарата ) ps я лечила и аденоидит этим препаратом длительно он конечно не антибиотик, но снижает проявления воспаления значит можно использовать до месяца . 2. Он выписал бронховаксом ( бронхоимунал) это тоже самое его значит мы пили столько дней сколько таблеток в упаковке… каждый день утром на голодный желудок . 3. По поводу насморка если есть аденоидит тут сложнее схема… к выше изложенному нужно 5 дней капать проторгол ( это он так выписал) по итогу я у Лора спросила как лечить мне выписали чуть ли не на месяц: тизин ( 2 раза в день ), через 15 минут закапываем лекарство смотря какие сопли при гное( зеленые желтые старом) изофра впрыски ) далее если нет ( зелени) закапываем полидексу впрыски в нос ( внимание для мам его впрыскиваем в положении сидя не кладя ребёнка, потом назонекс ( используем месяц) пройдут и храп и отдышка если нос не дышал. И ещё самое главное научить детей сморкаться правильно одну Наздрю прижимаем пальцем другой сморкаемся никак не вместе нос сморкаем, если не умеют дети учим сморкаться по типу шарик лёгкий и носом нужно дуть он будет передвигаться и сдали вылетать… и самое главное если не умеют сморкаться значит целеноправильно идём к ЛОРу чистить нос ( кукушка) лечение это все вышесказанное подействует более быстро .
источник
Аденоидит – это заболевание, которое нередко возникает у детей на фоне гипертрофии глоточной миндалины. Недуг представляет собой хронический, подострый и острый воспалительный процесс. Аденоидит может беспокоить и взрослого человека. Чаще всего подобное явление возникает из-за увеличенной и не удаленной вовремя миндалины.
Стоит отметить, что при таком заболевании воспаление носит инфекционно-аллергический характер, так как вызвано оно не только бактериями, но и протекает с нарушением иммунологических реакций. Самый распространенный симптом – кашель при аденоидах. Лечение же представляет собой длительный и сложный процесс.
Чаще всего возникает кашель при аденоидах у детей в возрасте от 1,5 – 14 лет. У взрослых данный симптом проявляется крайне редко. В данном случае воспалительный процесс может являться осложнением ОРВИ или же простуды. Нередко аденоидит возникает при протекании таких заболеваний, как гайморит, фарингит, ангина и прочие ЛОР-патологии. Острое воспаление глоточной миндалины – это неприятный недуг, который сопровождается кашлем.
Кашель при аденоидах – это клинический признак заболевания, который возникает из-за прямого раздражения выделяющейся слизью либо гноем нервных корешков носоглотки. Подобный симптом развивается при протекании инфекционного процесса. Для аденоидита характерно быстрое и острое начало, сопровождающееся навязчивым кашлем. Чаще всего симптом беспокоит по ночам.
При вялотекущем хроническом заболевании, которое развивается при гипертрофии глоточной миндалины 2 либо 3 степени, нередко возникает кашель, который носит постоянный характер (аденоидный кашель). Симптом беспокоит больного в ночное время, когда ребенок либо взрослый принимает горизонтальное положение. Причин, вызывающих кашель при аденоидах у детей, несколько:
- Рефлекторная реакция, которая возникает при воздействии раздражителя на рецепторы, расположенные в ротоглотке и носоглотке, а также на саму глоточную миндалину. Активизируется в ночное время. Чаще всего кашель беспокоит в результате стекания слизи по задней стенке глотки.
- Пересыхание слизистой ткани горла и рта в ночное время. Это неприятное явление возникает из-за нарушений носового дыхания.
- Отек слизистой глотки и ее тканей. При аденоидах сосуды постоянно находятся в воспаленном состоянии и становятся проницаемыми.
Стоит отметить, что дневной и ночной кашель при аденоидах, а также прочие нарушения и изменения не вызывают осложнений и не являются опасными для здоровья ребенка. Подобные приступы не способны вызвать развитие воспалительных процессов в бронхах либо в легких. На фоне кашля тяжелых последствий не возникает. Однако исключением являются те случаи, когда воспалительный процесс перетекает из верхних дыхательных путей в нижние.
Если кашель при аденоидах часто беспокоит ребенка, мешает спать по ночам и не проходит в течение длительного времени, то проводится аденотомия. Процедура представляет собой удаление гипертрофированной миндалины. Чаще всего после такой операции кашель перестает беспокоить ребенка, так как исчезает основной источник инфекции. Однако такое происходит не всегда. Кашель может возникать и после ликвидации органа. Симптом возникает из-за оставленного небольшого участка воспалительной ткани. Такое часто происходит при проведении операции слепым методом. Если же кашель возникает спустя несколько месяцев после хирургического вмешательства, то это указывает на повторное разрастание аденоидов.
Помимо этого, кашель может беспокоить ребенка после удаления миндалины из-за лучшего оттока из околоносовых пазух, так как застоявшаяся слизь начинает отходить. При этом постепенно спадает воспалительный процесс. Кашель может быть рефлекторным, так как слизь раздражает заднюю стенку глотки. Если же симптом сохраняется на протяжении 3 недель, то рекомендуется посетить врача для прослушивания легких.
Кашель при аденоидах нередко бывает вызван аллергической реакцией. Это заболевание влияет на степень выраженности симптома. Отоларингологи и педиатры условно классифицируют аденоидит как недуг без аллергического компонента либо с ним. При этом он имеет свои особенности. Как показывает практика, у аллергиков аденоиды разрастаются намного быстрее. В результате этого проводить хирургическое вмешательство и удалять их нужно чаще.
Сухой кашель при аденоидах может наблюдаться не только из-за воздействия раздражителя, но и из-за ярко выраженного отека тканей. Подобный симптом развивается в результате аллергии. Обусловлено это иммунологической реакцией, которая протекает в организме больного. На местном уровне значительно ускоряется процесс роста лимфоидной ткани. Поэтому у аллергиков чаще удаляют аденоиды — кашель постоянный и нередко сухой. При этом может возникать отек тканей. Лечение в данном случае проводится радикальное.
Стоит отметить, что кашель при аденоидах у детей, лечение которого откладывать не рекомендуется, обладает некоторыми особенностями. Однако далеко не каждый врач способен его выявить. Многие специалисты путают кашель при аденоидах с тем, который возникает на фоне простудных заболеваний. В результате этого для терапии недуга и сопутствующих симптомов применяются антисептики и противовирусные средства. Стоит отметить, что лечение кашля при аденоидах может длиться в течение нескольких месяцев. При запущенном состоянии миндалин решить проблему можно только их удалением.
Врачи, обладающие достаточным опытом, способны сразу же определить причину возникновения кашля. При аденоидите симптом имеет свои особенности. Кашель при таком недуге, как правило, сухой, приступообразный, горловой, нередко чередуется с влажным. Также имеет значение и время суток. В течение дня ребенок может просто покашливать, а ночью приступы становятся более сильными и способны вызвать рвоту. Сопровождается такое явление стеканием по задней стенке глотки слизисто-гнойного либо слизистого секрета.
Если определить заболевание по кашлю невозможно, то необходимо понаблюдать за ребенком. Недуг имеет и другие признаки:
- Повышенная утомляемость и бессонница.
- Затяжной насморк, который практически не поддается лечению.
- Отек слизистых носа. При этом могут быть характерные выделения.
- Нарушение носового дыхания. В результате этого ребенок дышит ртом.
- Усиление в ночное время кашля.
Всегда ли нужно удалять аденоиды? Кашель по ночам может сильно беспокоить ребенка. Однако в некоторых случаях допускается терапия данного симптома медикаментами. Если разрастание миндалины не достигает 3 степени, то можно прибегнуть к консервативным методам лечения. При этом частота респираторных заболеваний значительно возрастает. Помимо этого, в год требуется проводить от 6 до 10 курсов терапии. Если же лечение не дает результатов, то проводится аденотомия.
Итак, чем лечить кашель при аденоидах? Если у ребенка возникли симптомы патологии, то стоит незамедлительно обратиться к специалистам. Только врач способен назначить адекватное лечение в соответствии с типом протекания недуга. Если диагностирован аденоидит острой формы, то справиться с заболеванием поможет только местный либо системный антибиотик. Однако такие препараты назначают лишь в тех случаях, когда недуг развивается на фоне ОРВИ, а также не вызван вирусом.
Справиться с кашлем при аденоидах помогают препараты «Амоксиклав» и «Флемоклав». Данные лекарственные средства способны быстро купировать воспалительный процесс, а также успокоить кашель уже на 3 день лечения. Строго запрещается без уведомления врача сокращать курс терапии, так как инфекция может вспыхнуть в организме с новой силой.
Сухой кашель при аденоидах у детей можно лечить не только медикаментами. В некоторых случаях требуется комплексный подход. Для борьбы с заболеванием и его симптомами разрешается:
- Проводить ингаляции с муколитиками, эвкалиптовым маслом, физраствором, минеральной водой.
- Принимать аскорбиновую кислоту. Витамин С считается общеукрепляющим средством и необходим для повышения иммунитета.
- Промывать нос физраствором либо препаратами на основе морской воды.
- Полоскать горло щелочными растворами и физраствором.
- Принимать при сухом кашле противокашлевые средства, например, «Либексин», «Синекод», а при влажном – муколитики, среди которых «Линкас», «АЦЦ», «Амбробене», «Бронхопрет», сироп корня солодки либо алтеи.
- Закапывать сосудосуживающие капли в нос, например, «Називин», «Тизин», «ДляНос». Также можно использовать препараты с антисептическим и антибактериальным эффектом: «Мирамистин», «Полидекса», «Проторгол», «Изофра», «Альбуцид».
- Орошать полость рта глюкокортикостероидными средствами на протяжении доительного времени. Лучше всего использовать препараты «Насобек» и «Назонекс».
- Принимать антигистаминные препараты, способные устранить отек тканей: «Лоратадин», «Зодак», «Зиртек».
- Принимать гомеопатические средства, устраняющие отек и разжижающие мокроту: «Умкалор», «Композитум», «Эуфорбиум», «Синупрет».
- Рассасывать таблетки для укрепления местного иммунитета: «Лизобакт», «Имудон».
При сильном кашле не рекомендуется злоупотреблять таблетками для рассасывания, который обладают антисептическим и антибактериальным эффектом, содержат ментол. Нередко такие препараты подсушивают слизистую оболочку и приводят к развитию инфекции более устойчивой формы. Не рекомендуется использовать растворы с высокой концентрацией соли, а также часто полоскать горло щелочными препаратами.
Если ребенка беспокоит кашель, вызванный таким заболеванием, как аденоидит, то необходимо строго соблюдать режим дня. В данном случае рекомендуются прогулки на свежем воздухе. Помимо этого, ребенок должен употреблять большое количество теплой жидкости. Некоторые специалисты рекомендуют совмещать медикаментозное лечение с физиотерапией. При таком заболевании нередко назначают электрофорез, диатермию, воздействием лазером, тубусный кварц и так далее. Если длительное лечение не дает результатов и сухой кашель сохраняется, то требуется дополнительное обследование, в результате которого врач может назначить операционное вмешательство.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В нормальных условиях глоточная миндалина представлена несколькими складками лимфоидной ткани, выступающими над поверхностью слизистой оболочки задней стенки глотки. Она входит в состав так называемого глоточного лимфатического кольца, представленного несколькими иммунными железами. Данные железы состоят преимущественно из лимфоцитов – иммунокомпетентных клеток, участвующих в регуляции и обеспечении иммунитета, то есть способности организма защищаться от воздействия чужеродных бактерий, вирусов и других микроорганизмов.
Глоточное лимфатическое кольцо образовано:
- Носоглоточной (глоточной) миндалиной. Непарная миндалина, располагается в слизистой оболочке задне-верхней части глотки.
- Язычной миндалиной. Непарная, располагается в слизистой оболочке корня языка.
- Двумя небными миндалинами. Эти миндалины довольно крупные, располагаются в ротовой полости по бокам от входа в глотку.
- Двумя трубными миндалинами. Располагаются в боковых стенках глотки, вблизи отверстий слуховых труб. Слуховая труба представляет собой узкий канал, который соединяет барабанную полость (среднее ухо) с глоткой. В барабанной полости содержатся слуховые косточки (наковальня, молоточек и стремечко), которые соединены с барабанной перепонкой. Они обеспечивают восприятие и усиление звуковых волн. Физиологической функцией слуховой трубы является выравнивание давления между барабанной полостью и атмосферой, что необходимо для нормального восприятия звуков. Роль трубных миндалин в данном случае заключается в предотвращении попадания инфекции в слуховую трубу и далее в среднее ухо.
Во время вдоха вместе с воздухом человек вдыхает множество различных микроорганизмов, постоянно присутствующих в атмосфере. Основной функцией носоглоточной миндалины является предотвращение проникновения данных бактерий в организм. Вдыхаемый через нос воздух проходит через носоглотку (где расположены носоглоточная и трубные миндалины), при этом чужеродные микроорганизмы контактируют с лимфоидной тканью. При контакте лимфоцитов с чужеродным агентом запускается комплекс местных защитных реакций, направленных на его нейтрализацию. Лимфоциты начинают усиленно делиться (размножаться), что и обуславливает увеличение миндалины в размерах.
Помимо местного антимикробного действия лимфоидная ткань глоточного кольца выполняет и другие функции. В данной области происходит первичный контакт иммунной системы с чужеродными микроорганизмами, после чего лимфоидные клетки переносят информацию о них в другие иммунные ткани организма, обеспечивая подготовку иммунной системы к защите.
Является одним из первых симптомов, появляющихся у ребенка с аденоидами. Причиной нарушения дыхания в данном случае является чрезмерное увеличение аденоидов, которые выступают в носоглотку и препятствуют прохождению вдыхаемого и выдыхаемого воздуха. Характерным является тот факт, что при аденоидах нарушается исключительно носовое дыхание, в то время как дыхание через рот не страдает.
Характер и степень нарушения дыхания определяются размерами гипертрофированной (увеличенной) миндалины. Из-за недостатка воздуха дети плохо спят по ночам, храпят и сопят во время сна, часто просыпаются. Во время бодрствования они часто дышат через рот, который постоянно приоткрыт. Ребенок может неразборчиво говорить, гнусавить, «говорить в нос».
По мере прогрессирования заболевания дышать ребенку становится все сложнее, ухудшается его общее состояние. Из-за кислородного голодания и неполноценного сна может появляться выраженное отставание в умственном и физическом развитии.
Более чем у половины детей с аденоидами наблюдаются регулярные слизистые выделения из носа. Причиной этого является чрезмерная активность иммунных органов носоглотки (в частности, носоглоточной миндалины), а также постоянно прогрессирующий воспалительный процесс в них. Это приводит к повышению активности бокаловидных клеток слизистой оболочки носа (данные клетки ответственны за продукцию слизи), что и обуславливает появление насморка.
Такие дети вынуждены постоянно носить с собой платок или салфетки. Со временем в области носогубных складок может отмечаться повреждение кожных покровов (покраснение, зуд), связанное с агрессивным воздействием выделяемой слизи (носовая слизь содержит особые вещества, основной функцией которых является уничтожение и разрушение проникающих в нос патогенных микроорганизмов).
Нарушение слуха связано с чрезмерным разрастанием носоглоточной миндалины, которая в некоторых случаях может достигать огромных размеров и буквально перекрывать внутренние (глоточные) отверстия слуховых труб. В данном случае становится невозможным выравнивание давления между барабанной полостью и атмосферой. Воздух из барабанной полости постепенно рассасывается, в результате чего нарушается подвижность барабанной перепонки, что и обуславливает снижение слуха.
Если аденоиды перекрывают просвет только одной слуховой трубы, будет отмечаться снижение слуха на стороне поражения. Если же перекрыты обе трубы, слух будет нарушен с двух сторон. В начальных стадиях заболевания нарушение слуха может быть временным, связанным с отеком слизистой оболочки носоглотки и глоточной миндалины при различных инфекционных заболеваниях данной области. После стихания воспалительного процесса отек тканей уменьшается, просвет слуховой трубы освобождается, и нарушения слуха исчезают. На поздних стадиях аденоидные вегетации могут достигать огромных размеров и полностью перекрывать просветы слуховых труб, что приведет к постоянному снижению слуха.
Если не лечить аденоиды 2 – 3 степени (когда носовое дыхание практически невозможно), длительное дыхание через рот приводит к развитию определенных изменений лицевого скелета, то есть формируется так называемое «аденоидное лицо».
«Аденоидное лицо» характеризуется:
- Полуоткрытым ртом. Из-за затрудненного носового дыхания ребенок вынужден дышать через рот. Если такое состояние длится достаточно долго, оно может переходить в привычку, вследствие чего даже после удаления аденоидов ребенок будет по-прежнему дышать ртом. Коррекция данного состояния требует длительной и кропотливой работы с ребенком как со стороны врачей, так и со стороны родителей.
- Отвисшей и удлиненной нижней челюстью. Из-за того, что рот ребенка постоянно открыт, нижняя челюсть постепенно удлиняется и вытягивается, что приводит к нарушению прикуса. Со временем происходят определенные деформации в области височно-нижнечелюстного сустава, вследствие чего в нем могут образовываться контрактуры (сращения).
- Деформацией твердого неба. Происходит из-за отсутствия нормального носового дыхания. Твердое небо располагается высоко, может быть развито неправильно, что, в свою очередь, приводит к неправильному росту и расположению зубов.
- Безразличным выражением лица. При длительном течении заболевания (месяцы, годы) значительно нарушается процесс доставки кислорода к тканям, в частности, к головному мозгу. Это может приводить к выраженному отставанию ребенка в умственном развитии, нарушению памяти, умственной и эмоциональной деятельности.
Важно помнить, что описанные изменения возникают только при длительном течении заболевания. Своевременное удаление аденоидов приведет к нормализации носового дыхания и предотвратит изменения лицевого скелета.
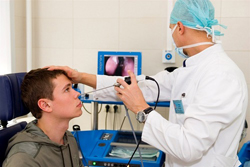
Для диагностики аденоидов применяется:
- Задняя риноскопия. Простое исследование, позволяющее зрительно оценить степень увеличения глоточной миндалины. Выполняется с помощью небольшого зеркала, которое вводится врачом через рот в глотку. Исследование безболезненно, поэтому может выполняться всем детям и практически не имеет противопоказаний.
- Пальцевое исследование носоглотки. Также довольно информативное исследование, позволяющее на ощупь определить степень увеличения миндалин. Перед исследованием врач надевает стерильные перчатки и становится сбоку от ребенка, после чего пальцем левой руки надавливает на его щеку снаружи (чтобы предотвратить смыкание челюсти и травму), а указательным пальцем правой руки быстро обследует аденоиды, хоаны и заднюю стенку носоглотки.
- Рентгенографические исследования. Простая рентгенография в прямой и боковой проекции позволяет определить аденоиды, которые достигли больших размеров. Иногда пациентам назначается компьютерная томография, которая позволяет более детально оценить характер изменений глоточной миндалины, степень перекрытия хоан и другие изменения.
- Эндоскопическое исследование. Довольно подробную информацию может дать эндоскопическое исследование носоглотки. Суть его заключается во введении эндоскопа (специальной гибкой трубки, на одном конце которой закреплена видеокамера) в носоглотку через нос (эндоскопическая риноскопия) или через рот (эндоскопическая эпифарингоскопия), при этом данные с камеры передаются на монитор. Это позволяет визуально исследовать аденоиды, оценить степень проходимости хоан и слуховых труб. Чтобы предотвратить неприятные ощущения или рефлекторную рвоту, за 10 – 15 минут до начала исследования слизистая оболочка глотки обрабатывается спреем анестетика – вещества, снижающего чувствительность нервных окончаний (например, лидокаином или новокаином).
- Аудиометрия. Позволяет выявить нарушение слуха у детей с аденоидами. Суть процедуры заключается в следующем — ребенок садится в кресло и надевает наушники, после чего врач начинает включать звуковые записи определенной интенсивности (звук подается вначале на одно ухо, затем на другое). Когда ребенок услышит звук, он должен подать сигнал.
- Лабораторные анализы. Лабораторные анализы не являются обязательными при аденоидах, так как не позволяют подтвердить или опровергнуть диагноз. В то же время, бактериологическое исследование (посев мазка из носоглотки на питательные среды с целью выявления бактерий) иногда позволяет определить причину заболевания и назначить адекватное лечение. Изменения в общем анализе крови (повышение концентрации лейкоцитов более 9 х 10 9 /л и увеличение скорости оседания эритроцитов (СОЭ) более 10 – 15 мм в час) могут указывать на наличие инфекционно-воспалительного процесса в организме.
В зависимости от размеров аденоидных вегетаций выделяют:
- Аденоиды 1 степени. Клинически данная стадия может никак не проявляться. В дневное время ребенок свободно дышит через нос, однако в ночное время может отмечаться нарушение носового дыхания, храп, редкие пробуждения. Это объясняется тем, что ночью слизистая оболочка носоглотки слегка отекает, что приводит к увеличению размеров аденоидов. При исследовании носоглотки могут определяться аденоидные разрастания небольших размеров, покрывающие до 30 – 35% сошника (кости, участвующей в формировании носовой перегородки), слегка перекрывая просвет хоан (отверстий, соединяющих полость носа с носоглоткой).
- Аденоиды 2 степени. В данном случае аденоиды разрастаются настолько, что покрывают более половины сошника, что уже отражается на способности ребенка дышать через нос. Носовое дыхание затруднено, однако еще сохранено. Ребенок часто дышит ртом (обычно после физических нагрузок, эмоционального перенапряжения). В ночное время отмечается сильный храп, частые пробуждения. На этой стадии могут появляться обильные слизистые выделения из носа, кашель и другие симптомы заболевания, однако признаки хронической нехватки кислорода возникают крайне редко.
- Аденоиды 3 степени. При 3 степени заболевания гипертрофированная глоточная миндалина полностью перекрывает хоаны, делая носовое дыхание невозможным. Все описанные выше симптомы сильно выражены. Появляются и прогрессируют симптомы кислородного голодания, могут появляться деформации лицевого скелета, отставание ребенка в умственном и физическом развитии и так далее.
Целью медикаментозной терапии является устранение причин возникновения заболевания и предотвращение дальнейшего увеличения глоточной миндалины. С этой целью могут использоваться препараты из различных фармакологических групп, обладающие как местными, так и системными эффектами.
Медикаментозное лечение аденоидов
| |
| |
|
|





