Проба манту – диагностическая процедура, которая ежегодно назначается детям начиная с годовалого возраста. С помощью данной пробы можно выявить, есть или нет в организме иммунитет к туберкулезной палочке. Важным условием получения достоверного теста является проведение пробы только здоровому ребенку.
К сожалению, многие дети склонны к частым простудным заболеваниям. В ответ на постоянные простудные явления и прочие раздражающие факторы у детей увеличиваются аденоиды. В связи с этим, большинство родителей волнует вопрос о том, разрешается ли ставить манту при аденоидах.
Беспокойство родителей о том, можно ли совместить аденоиды и манту вполне объяснимо. Дети с увеличенной миндалиной, как правило, часто болеют, у них ослабленный иммунитет. А дополнительное воздействие на детский организм в виде туберкулинового теста может еще сильнее усугубить ситуацию.
Вводимое под кожу вещество при пробе манту имеет сложный состав, который в ряде случае довольно тяжело переносится детским организмом. Поэтому перед тем как разобраться в том, как сочетаются между собой аденоиды и проба манту, нужно обязательно пройти врачебный осмотр.
Решить вопрос о том, можно ли делать пробу манту при аденоидах сможет лечащий врач. В строго индивидуальном порядке после проведенного обследования ребенка.
Чтобы избежать нежелательной реакции от манту при увеличенных аденоидах, необходимо обратить внимание на следующие моменты:
- если состояние ребенка можно охарактеризовать как удовлетворительное, бодрое и нет таких симптомов, как повышенная температура, кашель и сопли. Именно в этот период рекомендуется проводить тест манту и прочие медицинские процедуры;
- в случае если у ребенка при аденоидах присутствуют незначительные сопли, кашель, но при этом температура тела в норме, то пробу манту необходимо перенести минимум на 2 недели;
- при таких серьезных признаках, как высокая температура, кашель, ринит, вялость и т.д., с пробой манту нужно повременить как минимум на месяц.
Таким образом, решение специалиста о том, можно ли делать пробу манту при аденоидах, должно быть принято с учетом состояния здоровья каждого конкретного ребенка.

При врачебном осмотре специалист обращает внимание на:
- общее состояние и самочувствие ребенка;
- катаральные симптомы;
- температуру тела;
- перенесенные в недавнем времени заболевания;
- степень тяжести аденоидов.
Оценивая в совокупности вышеназванные факторы, медицинский работник принимает решение в пользу вакцинации или об отказе от нее.
Сами по себе разросшиеся аденоиды не обязательно являются признаком инфицирования. Если патология на данный момент находится вне периода обострения и воспаления и ребенок себя прекрасно чувствует, то скорее всего врач даст согласие на проведение прививки.
Очень часто при аденоидите, врач назначает лечебную процедуру под названием «кукушка». Смысл ее заключается в промывании носовой полости с помощью шприца антисептическими растворами. Чтобы раствор не попал в горло, во время проведения манипуляции пациент постоянно произносит «ку-ку». Мероприятие проводится специалистом в условиях поликлиники или стационара.
Родители очень часто сомневаются в том, можно ли делать процедуру «кукушка» при аденоидах. Мнение врачей относительно этой процедуры положительное. Промывание позволяет вполне бережно очистить носовые пути, нормализовать дыхание, устранить постоянный ринит. Но важно знать, что нельзя использовать эту манипуляцию слишком часто и по собственному желанию, необходимы врачебные осмотры и назначения.
источник
Аденоидит – это воспаление аденоидов, имеющее достаточно широкое распространение. Возраст детей, у которых наблюдается эта патология, чаще всего не превышает 14 лет. Соответственно, на данном этапе вопрос о проведении пробы манту и выполнения различных прививок еще достаточно актуальный. Некоторые родители придерживаются мнения, что аденоиды и манту – понятия абсолютно несовместимые. Однако подобная мысль не является стопроцентно правильной, поскольку все зависит от стадии заболевания.
В том случае, если возникают сомнения в проведении данной диагностической пробы, правильным вариантом будет консультация у педиатра. Он посоветует правильный алгоритм действий и, при необходимости, сможет определить период, когда манту при аденоидах окажет наименьшее влияние на организм ребенка.
Подобный вопрос интересует многих родителей. Особенно сильно беспокоятся те, чей ребенок сталкивается с этой процедурой впервые. К сожалению, проба манту в некоторых случаях вызывает определенные осложнения, однако их количество очень мало. Чтобы предотвратить их появление, следует учесть несколько факторов.
- Для того, чтобы дать ответ на вопрос о том, можно ли делать манту при аденоидах, необходимо выяснить состояние ребенка. Дело в том, что во время более спокойного протекания аденоидита нежелательная симптоматика этого заболевания сводится к минимуму. Именно в этот период рекомендуется проводить пробу и другие медицинские мероприятия. Главное, чтобы в организме ребенка не было явного воспалительного процесса, сопровождающегося повышением температуры.
- Необходимо учесть, что манту при аденоидах проводят в нормальном состоянии, без катаральных симптомов, как, например, кашель или ринит. После их легкого проявления желательно отложить пробу на две недели, а при более серьезных симптомах – минимум на месяц.
- В целом же, вопрос о том, можно ли делать манту, зависит от состояния ребенка. Если оно неудовлетворительное, лучше не создавать ему повышенные нагрузки и не переусердствовать с диагностическими мерами.
Вернуться к оглавлению
Также все вышесказанное справедливо по отношению не только к аденоидам и манту, но и к проведению необходимых прививок. Все дело в том, что каждая вакцинация от того или иного заболевания оказывает определенную нагрузку на иммунную систему ребенка. В нормальном состоянии подобное воздействие практически не ощущается. Но ослабленный из-за аденоидов организм может перенести подобную процедуру с трудом.
Все зависит от того, насколько сильно аденоидит оказывает декомпенсаторное влияние на состояние здоровья. Ведь на каждой стадии эта болезнь имеет различную силу проявлений. И как следствие, по-разному влияет на дыхательную, иммунную и другие жизненно важные системы. Наиболее объективный ответ на вопрос, можно ли делать прививку при аденоидах, дает лечащий специалист. Именно он выясняеть, как реагирует организм на введение вакцины.
Что же касается лечебных процедур при аденоидите, то множество вопросов вызывает так называемая «кукушка». Она заключается в промывании носа и пазух при помощи шприца с антисептической жидкостью и специального вакуумного прибора. А название произошло из-за того, что во время ее проведения желательно постоянно проговаривать «ку-ку».
Манипуляция позволяет достаточно мягко очищать носовые ходы, улучшать дыхание и убирать постоянный насморк. Она даже позволяет исключать необходимость прокалывания пазух при гайморите и синусите. Поэтому ответ на вопрос о том, можно ли делать кукушку при аденоидах, является положительным. Единственное, о чем следует помнить – это применять ее не слишком часто, чтобы избежать осложнений.
источник
Классическая гомеопатия, прививки и гомеопрофилактика
#1 Сообщение Ленская » 03 июл 2007, 15:04
Сейчас сыну 3 года и 7 месяцев, всю зиму не вылезали из соплей, ларингиты раз в месяц стабильно, лечили насморк протарголом, помогало. Сейчас лето, а нос все равно заложен(дышит ртом!), хоть и не течет. Ндеделю назад сделали снимок, диагноз: АДЕНОИДЫ 2-3 степени, узкий носовой ход. Показана аденотомия(или как там ее — в общем удалять сказали! и лучше уже в конце лета — этой осенью)
Подскажите, можно ли и нужно ли их лечить? На сколько я поняла, вылечить их нельзя, можно только остановить их рост, но сколько времени понадобится чтобы избавить ребенка от состояния заложенности, чтоб перестал дышать ртом, а то врачи пугают бронхитами в холодное время года
Или лучше сразу отрезать и не мучить ни ребенка ни себя
Про то, что они вырастают заново — слышала! Но мне самой удаляли аденоиды в 6 лет(в Морозовской — день в день), младшей сестренке в 3,5(в Филатовской, наблюдали 2-3 дня) и больше нос ни меня, ни ее не беспокоил.
И так, если лечить, то посоветуйте где(г. Москва) и у кого, ну и если оперировать, то опять у кого и где
Спасибо
#2 Сообщение Enema » 03 июл 2007, 16:09
Лечить лучше гомеопатией или натуропатией (что сложнее из-за более трудоемких процедур). Нужна диета. Рекомендацию гомеопата можно получить в разделе Консультации для пациентов.
Облегчить носовое дыхание до начала лечения можно попробовать гом. препаратами Самбукус нигра, если не поможет, то Нукс вомика. Разведение не выше 6, можно даже 3Х. Давать 1 раз в день, Самбукус — утром, до еды мин за 20, Нукс лучше вечером, после еды через час, но можно как и Самбукус, утром.
Если эти препараты не помогут в течение 2-3 дней, то далее принимать их не надо.
Вопрос операции, если она потребуется, лучше обсудить уже с лечащим врачем, который будет очно наблюдать ребенка. Но побороться за неоперативное решение проблемы, думаю, стоит.
#3 Сообщение Томик » 03 июл 2007, 16:16
#4 Сообщение Ленская » 04 июл 2007, 15:21
#5 Сообщение Cygnus » 04 июл 2007, 16:23
#6 Сообщение Мелания » 05 июл 2007, 19:51
Действительно, удалить аденойды не стоит, ни в коем случае. Ребенок может долго храпеть, но в конце концов, они уменшатся, даже БЕЗ лечения.
В случае бронхита и пр. стоит обратиться к гомеопату и лечить ТОЛЬКО гомеопатическими препаратами. Даже если Ваш гомеопат не «классик»,- скорее всего он поможет облегчить эти простудные явления, и вы обойдетесь без операции.
Принимать «в слепую» Sambucus или Nux vomica я тоже НЕ рекомендую, со всем уважением к Enema. Аденойды, в любом случае, ХРОНИЧЕСКАЯ проблема, требуемая ХРОНИЧЕСКОЕ лечение.
Найдите себе гомеопата. В Москве они есть! Удачи.
#7 Сообщение Enema » 06 июл 2007, 02:23
Вероятность облегчения не нулевая как раз. Не исключено, что и очный гомеопат посоветует что-то подобное
Да, паллиатив, да, на крайний случай, если совсем дышать не может.
Автору: есть возможность терпеть — терпите.
Насчет худшего варианта. Не думаю, что эти средства настолько опасны в низких разведениях, т.к. действие их кратковременно, особенно Самбукус, т.к. это неглубокий препарат.
Что касается стенозов и бронхитов, то вряд ли это реально, т.к. это обычно другой путь углубления патологии (альтернативный аденоидам), но даже если такое и случится, то это будет положительный признак (сикоз перейдет в псору), а значит и патология перейдет на менее глубокий уровень
Да, скорее всего так и будет.
Только ребенок с аденоидами 3-й степени не дышит носом, а дышит ртом, развивается характерный хабитус. У таких детей может возникать кислородное голодание мозга, они начинают плохо концентрировать внимание, хуже соображают, иногда и развитие таких детей замедляется ( а это, как правило, самый сензитивный к обучению возраст), не говоря уж о частых простудах и отитах, как следствии.
Пишу, т.к. прошла все на собственном опыте со старшим ребенком: терпели 4 года до последнего, лечась гомеопатией, пока ребенок не перестал дышать совсем, стал испытывать большие трудности в школе, постоянно болел. Вырезали. Наверное прошло бы само еще года через 3, но какой ценой?
Да, не повезло . Пусть автору повезет больше, чем нам.
#8 Сообщение Галина » 06 июл 2007, 10:11
Жаль, что гомеопаты редко заглядывают в этот форум.
#9 Сообщение Галина » 06 июл 2007, 10:23
В СПб есть один известный детский ЛОР, который очень редко отправляет на операцию. Одной знакомой спас ребенка от школы для слабослышащих — упражнениями.
Ленская, если интересуетесь пообщаться с ним — напишите мне ЛС, где-то у меня был его домашний телефон.
Хотя лучше бы Вам с ребенком — к гомеопату!
#10 Сообщение Мелания » 06 июл 2007, 21:14
#11 Сообщение Enema » 08 июл 2007, 03:33
Насчет моды не знаю. Аденоиды просто доставляют много дискомфорта, а удалить их просто. Примерно также, как бородавки
Конечно проблему надо в целом решать, кто ж спорит?
Но в реале это больше утопия по причине малодоступности адекватного лечения, в т.ч. гомеопатического, а также малограмотности населения и врачей — ЛОРов, а особенно — нежелания терпеть дискомфорт и неудобства, ведь удаление аденоидов действительно облегчает дыхание ребенка (иногда временно, но все же), и как следствие, убирает кислородное голодание!
Чтобы склонить родителя на гомеопатическое лечение ребенка с аденоидами, астмой и пр., нужно заразить его философией целостного подхода к человеку и лечению , и тогда родитель, уже осознанно будет мужественно терпеть все неудобства, вызванные как самим заболеванием, так и отказом от скоропомощных, паллиативных средств!
А пока гомеопаты извращаются как могут: кто паллиативчиком, кто операцию разрешает, а потом потихоньку «вытаскивает» пациента из болячек. Принципиальные есть, но они теряют большую часть таких пациентов.
Я ведь с многими гомеопатами общалась и общаюсь, знаю о чем говорю.
Наверняка не те! Хотя гомеопатша неплохая была. Скорее у нас случай был непростой. В те времена (начало 90-х) лучше сложно было найти. Поэтому и надеюсь, что автору повезет больше. И с врачем, и с лечением
В нашем случае удаление прошло довольно удачно, операцию ребенок перенес очень легко, состояние его улучшилось значительно на несколько лет. Тонзиллит правда никуда не делся, опять грозила операция, но здесь нам повезло, и мы нашли другого гомеопата, который решил эту проблему с одного захода
И даже сейчас я не уверена, что 100%-но отказалась бы от операции, если бы пришлось пройти этот путь заново. В случае неудачи гомеопатического лечения, естественно. Не очень уверена, что необходимость терпеть аденоиды до их редукции сделала бы ребенка счастливее и не повлияла бы на него в психологическом отношении
#12 Сообщение Ленская » 09 июл 2007, 20:23
Честно говоря слабо себе представляю назначение аденоид в нашем организме. мне их удалили в возрасте 6 лет(достали сильные насморки зеленью), в отличие от гланд, которые я удаляла вполне осознанно, в 21 год(хронический тонзиллит, гипертрофия 3й степени, ангины ланкунарные с температурой под 40 не реже 1 раза в месяц). в общем тогда, когда свою защитную функцию они давно утратили(знаю про иммунное кольцо Боткина)
Тянуть с их удалением было уже нельзя — начинали страдать не только зубы, но и почки, сердце и все остальное. нда, что-то я ушла от темы
а как там с аденоидами? они от чего защищают? вообще это что? атавизм или.
аденоиды у сына обнаружились месяц назад и пока я ищу хорошего гомеопата, платный ЛОР-врач посоветовала попробовать ИОВ-Малыш(барбарис комп) по 10 гранул 1 раз в день — 5 дней прием, 2 перерыв и раствор колларгола в нос по 3 раза в день — 10 дней капать, 20 дней перерыв.
Вот второй день уже едим-капаем- начался насморк
кто что может сказать про такую схему лечения.
зы. забыла сказать, тонзиллит мне личили с детства и гомеопатией и не только. не помогла даже блокада
никто не ждет быстрого эффекта от гомеопатии. я ждала ее больше 15 лет, но увы
источник
Иногда пробу Манту, в народе именуемую «пуговкой» ошибочно считают прививкой. А когда мамам кто-то доходчиво объясняет, то, что укололи в школе, садике или в процедурном кабинете отпрыску в ручку, является не вакциной, а тестом, пробой, то возникает масса вопросов. Известный детский врач Евгений Комаровский рассказывает, что собой представляет Манту и зачем такой укол делают.
Туберкулиновая проба является методом диагностики, тестом на наличие в организме микроба, вызывающего туберкулез, — туберкулезной палочки. Для этих целей ребенку вводят подкожно специальный препарат, который имеет в своей основе микросреду обитания возбудителя болезни — туберкулин. Затем специалисты оценивают реакцию организма на введенное вещество. Дело в том, что люди, страдающие туберкулезом, инфицированные, и те, кто здоров, диаметрально противоположно реагируют на туберкулин. Реакция эта схожа с проявлениями аллергии: если в человеке есть микроб-возбудитель туберкулеза, туберкулин вызывает определенный неадекватный аллергический (иммунный) ответ, если палочки-возбудителя у ребенка нет, ничего не происходит.
Более подробно и основательно все вопросы на тему манту детям расскажет доктор Комаровский в следующем видео.
На сегодняшний день проба Манту во всем мире считается эффективным методом диагностики. Альтернативные способы выяснить, болен ли ребенок туберкулезом, тоже существуют, но их мало. Одна из современных проб — «Диаскинтест» еще только внедряется. В России препарат зарегистрирован и сертифицирован совершенно официально. Его диагностическое действие основано на выделении некоторых специфических белков-антигенов, которые чувствительны только к агрессивному возбудителю туберкулеза. Если обычная проба Манту может дать реакцию на компоненты вакцины БЦЖ, то «Диаскинтест» дает положительную реакцию исключительно на микробов, которые являются болезнетворными. С этой точки зрения, новый тест более совершенен. Если он отрицательный — болезни нет, если положительный — болезнь есть.
Прививку, направленную на то, чтобы у ребенка выработался противотуберкулезный иммунитет, делают еще в роддоме. Она называется БЦЖ. Однако несмотря на вакцинацию, ребенок может заразиться туберкулезом, хотя вакцина существенно снижает эту вероятность. Это связано с постепенным уменьшением антител к туберкулезной палочке. Если у малыша вообще не выработался иммунитет после первой прививки, ему делают повторную — перед школой, в возрасте 7 лет.
В нашем окружении всегда есть кто-то, кто является носителем туберкулезной палочки, с такими людьми мы сталкиваемся в транспорте, в магазине, на улице, ведь политика российского государства не предусматривает жесткой изоляции людей с таким диагнозом от общества.
Проводить пробу Манту нужно раз в год, начиная с момента, когда ребенку исполнится 1 год. Если проба дает отрицательный результат, это трактуется, как то, что иммунитет к туберкулезной палочке после роддомовской вакцины не сформировался, и таким малышам доктор вправе рекомендовать проведение туберкулинового теста не один, а 2 раза в год, чтобы не «прозевать» заболевание.
Делать пробы по существующим правилам нужно в разные руки. Если в этом году ребенку сделали в левую, то через год нужно делать в правую. Место для введения туберкулина всегда одинаковое — внутренняя поверхность предплечья, средняя его треть. Если вы увидели, что проба сделана в другую треть предплечья, на верный результат можно не рассчитывать.
Как и перед вакцинацией, перед пробой Манту, примерно за месяц, следует убедиться, что малыш чувствует себя хорошо. Он должен быть здоров, у него не должно наблюдаться никаких острых заболеваний и проявлений аллергии. Если у ребенка повышена температура, лучше перенести дату проведения пробы на более поздний срок.
Нельзя делать пробу, если у ребенка имеются кожные заболевания, особенно в период обострения, если у него в анамнезе имеются диагнозы «Бронхиальная астма» или «Ревматизм», а также если в детском коллективе, который посещает чадо, на данный момент объявлен карантин. Все это — строгие противопоказания.
После любой очередной календарной прививки проводить пробу Манту следует не раньше, чем через месяц. Также более 30 дней должно пройти после болезни. Если правильно подготовиться к диагностической пробе, то результаты с наименьшей вероятностью будут ложными или ошибочными.
Часто можно услышать мнение, что ребенка после проведенной пробы Манту нельзя купать 3—4 дня. Евгений Комаровский утверждает, что это не так, и мыться совершенно не противопоказано, мочить место введения туберкулина можно. Но ряд ограничений и запретов в отношении той самой «пуговки» все-таки имеется:
- Место введения туберкулина нельзя интенсивно чесать и тереть (в том числе и мочалкой).
- Место укола категорически запрещено смазывать антисептиками, йодом, а также мазями.
- На пробу Манту нельзя наклеивать пластырь, повязывать бинт, делать компрессы и примочки.
- Нельзя на ребенка надевать одежду с длинными рукавами не по погоде, так как выделение пота и трение ткани о место пробы могут вызвать выраженноположительную ошибочную реакцию.
Проводить оценку реакции организма на туберкулин должен квалифицированный медицинский работник. Однако мамам обычно не терпится самостоятельно разобраться в тонкостях диагностики. Их желание вполне объяснимо и понятно, говорит Евгений Комаровский. Специально для мам и пап он объясняет, о чем же может поведать реакция Манту.
Учет проводят через 72 часа после проведения пробы. Поэтому наиболее удобный день для проведения диагностики — пятница, в большинстве российских поликлиник именно этот день выбран, чтобы у врача была возможность ровно через 72 часа (в понедельник) оценить результат. Место введения туберкулина за это время меняется. Иногда наблюдается покраснение (гиперемия). Часто наблюдается некоторая припухлость, увеличение в размерах, уплотнение в месте введения препарата, Его называют — папула. Медработник измеряет не покраснение, а увеличенную папулу, для этого обязательно используют прозрачную линейку.
Реакция может быть такой:
- Отрицательная. Если какие-либо покраснения, увеличения в районе укола отсутствуют.
- Сомнительная, спорная. Если имеется покраснение (гиперемия) или папула размером не более 2-4 мм. В этой ситуации доктор, оценив общее состояние ребенка и посмотрев его медицинскую карту, может как приравнять результат к отрицательному, так и назначить дополнительные диагностические исследования.
- Положительная. Слабовыраженный результат определяется, если размер папулы от 5 до 9 мм. Средневыраженный результат — папула имеет размеры от 10 до 14 мм. Выраженный результат— папула в поперечнике более 15 -16 мм.
- Чрезмерная. Размер папулы при таком результате всегда более 17 мм. Кроме этого наблюдается общая реакция организма — увеличение лимфатических узлов, появление язвочек на коже, признаки воспалительного процесса в самой папуле. Такой результат в высокой долей вероятности может говорить о развивающемся туберкулезе.
Иногда родители сталкиваются с такой ситуацией, когда проба, ранее всегда бывшая отрицательной, преобразуется в положительную (а прививки БЦЖ не было). В медицине это явление получило название «вираж туберкулиновой пробы». Если он произошел, это может означать, что произошло инфицирование ребенка туберкулезной палочкой. Чаду будет назначена консультация врача-фтизиатра, понадобится сделать рентген легких и пройти дополнительные исследования, после чего ребенку будет назначено лечение.
Заражение опасным заболеванием можно заподозрить и в том случае, если проба Манту после положительного результата (после прививки БЦЖ), постепенно ежегодно уменьшалась, а потом вдруг резко выросла (была 5 мм, стала 9 мм). Такие изменения размеров папулы — тоже основание для проведения дополнительного обследования и назначения лечения при необходимости.
Если на протяжении 4-5 лет проба Манту остается выраженной (более 12 мм при поперечном измерении), это тоже может говорить о развитии туберкулеза легких.
В последнее время появляется масса непрофессиональной и недостоверной информации о вреде пробы Манту. Так, в интернете по социальным сетям «гуляют» страшные рассказы о токсичности этой диагностической пробы из-за содержащегося в ней фенола. Поэтому число родителей, которые отказываются делать своим детям пробы, возросло в разы. Евгений Комаровский утверждает, что введение туберкулина ни в коей мере не представляет для ребенка никакой опасности.
Фенол в качестве консерванта действительно содержится в препарате, который вводят внутрикожно, но его количество очень мало (примерно столько же содержится в 5-6 мл. мочи). Кстати, фенол является естественным для организма человека веществом, он, как продукт распада определенных соединений, выделяется с мочой. Чтобы ребенок оказался подвержен токсичному влиянию туберкулина ему нужно за сутки ввести около тысячи доз!
Очень часто у родителей возникает вопрос, надо ли давать перед тестом ребенку антигистаминные препараты. Евгений Комаровский утверждает, что делать этого нельзя. Поскольку основная задача пробы Манту — увидеть, есть ли аллергическая реакция на туберкулин, антигистаминные средства могут помешать это сделать.
Понятия единая «норма» при проведении туберкулиновой пробы у детей не существует.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В нормальных условиях глоточная миндалина представлена несколькими складками лимфоидной ткани, выступающими над поверхностью слизистой оболочки задней стенки глотки. Она входит в состав так называемого глоточного лимфатического кольца, представленного несколькими иммунными железами. Данные железы состоят преимущественно из лимфоцитов – иммунокомпетентных клеток, участвующих в регуляции и обеспечении иммунитета, то есть способности организма защищаться от воздействия чужеродных бактерий, вирусов и других микроорганизмов.
Глоточное лимфатическое кольцо образовано:
- Носоглоточной (глоточной) миндалиной. Непарная миндалина, располагается в слизистой оболочке задне-верхней части глотки.
- Язычной миндалиной. Непарная, располагается в слизистой оболочке корня языка.
- Двумя небными миндалинами. Эти миндалины довольно крупные, располагаются в ротовой полости по бокам от входа в глотку.
- Двумя трубными миндалинами. Располагаются в боковых стенках глотки, вблизи отверстий слуховых труб. Слуховая труба представляет собой узкий канал, который соединяет барабанную полость (среднее ухо) с глоткой. В барабанной полости содержатся слуховые косточки (наковальня, молоточек и стремечко), которые соединены с барабанной перепонкой. Они обеспечивают восприятие и усиление звуковых волн. Физиологической функцией слуховой трубы является выравнивание давления между барабанной полостью и атмосферой, что необходимо для нормального восприятия звуков. Роль трубных миндалин в данном случае заключается в предотвращении попадания инфекции в слуховую трубу и далее в среднее ухо.
Во время вдоха вместе с воздухом человек вдыхает множество различных микроорганизмов, постоянно присутствующих в атмосфере. Основной функцией носоглоточной миндалины является предотвращение проникновения данных бактерий в организм. Вдыхаемый через нос воздух проходит через носоглотку (где расположены носоглоточная и трубные миндалины), при этом чужеродные микроорганизмы контактируют с лимфоидной тканью. При контакте лимфоцитов с чужеродным агентом запускается комплекс местных защитных реакций, направленных на его нейтрализацию. Лимфоциты начинают усиленно делиться (размножаться), что и обуславливает увеличение миндалины в размерах.
Помимо местного антимикробного действия лимфоидная ткань глоточного кольца выполняет и другие функции. В данной области происходит первичный контакт иммунной системы с чужеродными микроорганизмами, после чего лимфоидные клетки переносят информацию о них в другие иммунные ткани организма, обеспечивая подготовку иммунной системы к защите.
Является одним из первых симптомов, появляющихся у ребенка с аденоидами. Причиной нарушения дыхания в данном случае является чрезмерное увеличение аденоидов, которые выступают в носоглотку и препятствуют прохождению вдыхаемого и выдыхаемого воздуха. Характерным является тот факт, что при аденоидах нарушается исключительно носовое дыхание, в то время как дыхание через рот не страдает.
Характер и степень нарушения дыхания определяются размерами гипертрофированной (увеличенной) миндалины. Из-за недостатка воздуха дети плохо спят по ночам, храпят и сопят во время сна, часто просыпаются. Во время бодрствования они часто дышат через рот, который постоянно приоткрыт. Ребенок может неразборчиво говорить, гнусавить, «говорить в нос».
По мере прогрессирования заболевания дышать ребенку становится все сложнее, ухудшается его общее состояние. Из-за кислородного голодания и неполноценного сна может появляться выраженное отставание в умственном и физическом развитии.
Более чем у половины детей с аденоидами наблюдаются регулярные слизистые выделения из носа. Причиной этого является чрезмерная активность иммунных органов носоглотки (в частности, носоглоточной миндалины), а также постоянно прогрессирующий воспалительный процесс в них. Это приводит к повышению активности бокаловидных клеток слизистой оболочки носа (данные клетки ответственны за продукцию слизи), что и обуславливает появление насморка.
Такие дети вынуждены постоянно носить с собой платок или салфетки. Со временем в области носогубных складок может отмечаться повреждение кожных покровов (покраснение, зуд), связанное с агрессивным воздействием выделяемой слизи (носовая слизь содержит особые вещества, основной функцией которых является уничтожение и разрушение проникающих в нос патогенных микроорганизмов).
Нарушение слуха связано с чрезмерным разрастанием носоглоточной миндалины, которая в некоторых случаях может достигать огромных размеров и буквально перекрывать внутренние (глоточные) отверстия слуховых труб. В данном случае становится невозможным выравнивание давления между барабанной полостью и атмосферой. Воздух из барабанной полости постепенно рассасывается, в результате чего нарушается подвижность барабанной перепонки, что и обуславливает снижение слуха.
Если аденоиды перекрывают просвет только одной слуховой трубы, будет отмечаться снижение слуха на стороне поражения. Если же перекрыты обе трубы, слух будет нарушен с двух сторон. В начальных стадиях заболевания нарушение слуха может быть временным, связанным с отеком слизистой оболочки носоглотки и глоточной миндалины при различных инфекционных заболеваниях данной области. После стихания воспалительного процесса отек тканей уменьшается, просвет слуховой трубы освобождается, и нарушения слуха исчезают. На поздних стадиях аденоидные вегетации могут достигать огромных размеров и полностью перекрывать просветы слуховых труб, что приведет к постоянному снижению слуха.
Если не лечить аденоиды 2 – 3 степени (когда носовое дыхание практически невозможно), длительное дыхание через рот приводит к развитию определенных изменений лицевого скелета, то есть формируется так называемое «аденоидное лицо».
«Аденоидное лицо» характеризуется:
- Полуоткрытым ртом. Из-за затрудненного носового дыхания ребенок вынужден дышать через рот. Если такое состояние длится достаточно долго, оно может переходить в привычку, вследствие чего даже после удаления аденоидов ребенок будет по-прежнему дышать ртом. Коррекция данного состояния требует длительной и кропотливой работы с ребенком как со стороны врачей, так и со стороны родителей.
- Отвисшей и удлиненной нижней челюстью. Из-за того, что рот ребенка постоянно открыт, нижняя челюсть постепенно удлиняется и вытягивается, что приводит к нарушению прикуса. Со временем происходят определенные деформации в области височно-нижнечелюстного сустава, вследствие чего в нем могут образовываться контрактуры (сращения).
- Деформацией твердого неба. Происходит из-за отсутствия нормального носового дыхания. Твердое небо располагается высоко, может быть развито неправильно, что, в свою очередь, приводит к неправильному росту и расположению зубов.
- Безразличным выражением лица. При длительном течении заболевания (месяцы, годы) значительно нарушается процесс доставки кислорода к тканям, в частности, к головному мозгу. Это может приводить к выраженному отставанию ребенка в умственном развитии, нарушению памяти, умственной и эмоциональной деятельности.
Важно помнить, что описанные изменения возникают только при длительном течении заболевания. Своевременное удаление аденоидов приведет к нормализации носового дыхания и предотвратит изменения лицевого скелета.
Для диагностики аденоидов применяется:
- Задняя риноскопия. Простое исследование, позволяющее зрительно оценить степень увеличения глоточной миндалины. Выполняется с помощью небольшого зеркала, которое вводится врачом через рот в глотку. Исследование безболезненно, поэтому может выполняться всем детям и практически не имеет противопоказаний.
- Пальцевое исследование носоглотки. Также довольно информативное исследование, позволяющее на ощупь определить степень увеличения миндалин. Перед исследованием врач надевает стерильные перчатки и становится сбоку от ребенка, после чего пальцем левой руки надавливает на его щеку снаружи (чтобы предотвратить смыкание челюсти и травму), а указательным пальцем правой руки быстро обследует аденоиды, хоаны и заднюю стенку носоглотки.
- Рентгенографические исследования. Простая рентгенография в прямой и боковой проекции позволяет определить аденоиды, которые достигли больших размеров. Иногда пациентам назначается компьютерная томография, которая позволяет более детально оценить характер изменений глоточной миндалины, степень перекрытия хоан и другие изменения.
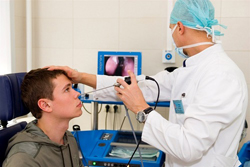
- Эндоскопическое исследование. Довольно подробную информацию может дать эндоскопическое исследование носоглотки. Суть его заключается во введении эндоскопа (специальной гибкой трубки, на одном конце которой закреплена видеокамера) в носоглотку через нос (эндоскопическая риноскопия) или через рот (эндоскопическая эпифарингоскопия), при этом данные с камеры передаются на монитор. Это позволяет визуально исследовать аденоиды, оценить степень проходимости хоан и слуховых труб. Чтобы предотвратить неприятные ощущения или рефлекторную рвоту, за 10 – 15 минут до начала исследования слизистая оболочка глотки обрабатывается спреем анестетика – вещества, снижающего чувствительность нервных окончаний (например, лидокаином или новокаином).
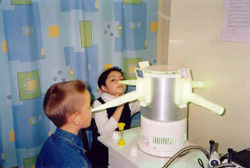
- Аудиометрия. Позволяет выявить нарушение слуха у детей с аденоидами. Суть процедуры заключается в следующем — ребенок садится в кресло и надевает наушники, после чего врач начинает включать звуковые записи определенной интенсивности (звук подается вначале на одно ухо, затем на другое). Когда ребенок услышит звук, он должен подать сигнал.
- Лабораторные анализы. Лабораторные анализы не являются обязательными при аденоидах, так как не позволяют подтвердить или опровергнуть диагноз. В то же время, бактериологическое исследование (посев мазка из носоглотки на питательные среды с целью выявления бактерий) иногда позволяет определить причину заболевания и назначить адекватное лечение. Изменения в общем анализе крови (повышение концентрации лейкоцитов более 9 х 10 9 /л и увеличение скорости оседания эритроцитов (СОЭ) более 10 – 15 мм в час) могут указывать на наличие инфекционно-воспалительного процесса в организме.
В зависимости от размеров аденоидных вегетаций выделяют:
- Аденоиды 1 степени. Клинически данная стадия может никак не проявляться. В дневное время ребенок свободно дышит через нос, однако в ночное время может отмечаться нарушение носового дыхания, храп, редкие пробуждения. Это объясняется тем, что ночью слизистая оболочка носоглотки слегка отекает, что приводит к увеличению размеров аденоидов. При исследовании носоглотки могут определяться аденоидные разрастания небольших размеров, покрывающие до 30 – 35% сошника (кости, участвующей в формировании носовой перегородки), слегка перекрывая просвет хоан (отверстий, соединяющих полость носа с носоглоткой).
- Аденоиды 2 степени. В данном случае аденоиды разрастаются настолько, что покрывают более половины сошника, что уже отражается на способности ребенка дышать через нос. Носовое дыхание затруднено, однако еще сохранено. Ребенок часто дышит ртом (обычно после физических нагрузок, эмоционального перенапряжения). В ночное время отмечается сильный храп, частые пробуждения. На этой стадии могут появляться обильные слизистые выделения из носа, кашель и другие симптомы заболевания, однако признаки хронической нехватки кислорода возникают крайне редко.
- Аденоиды 3 степени. При 3 степени заболевания гипертрофированная глоточная миндалина полностью перекрывает хоаны, делая носовое дыхание невозможным. Все описанные выше симптомы сильно выражены. Появляются и прогрессируют симптомы кислородного голодания, могут появляться деформации лицевого скелета, отставание ребенка в умственном и физическом развитии и так далее.
Целью медикаментозной терапии является устранение причин возникновения заболевания и предотвращение дальнейшего увеличения глоточной миндалины. С этой целью могут использоваться препараты из различных фармакологических групп, обладающие как местными, так и системными эффектами.
Медикаментозное лечение аденоидов
| |
| |
|
|
