Кашель при аденоидах часто возникает у детей дошкольного возраста. Аденоиды опасны не только длительным кашлем, но также снижением слуха, воспалением верхних дыхательных путей, а в тяжелом, длительном течении – и нарушением умственной деятельности.
Кашель сухой, мокрота не выделяется. Кашель возникает в виде приступов, чаще в ночное время. Механизм развития кашля связан с тем, что при аденоидах нарушается носовое дыхание, и ребенок дышит через рот. Дыхание через рот приводит к высушиванию слизистой оболочки верхних дыхательный путей, что провоцирует развитие кашля.
При аденоидите характер кашля несколько отличается:
- влажный, сопровождается выделением слизи или гноя;
- возникает ночью и утром;
- днем более характерны покашливания, поперхивания.
Механизм развития кашля при аденоидите связан с синдромом постназального затекания. Слизь, которая стекает по задней стенке глотки, приводит к раздражению кашлевых рецепторов, расположенных в слизистой оболочке.
Аденоиды – это гипертрофия носоглоточной миндалины. Носоглоточная миндалина представляет собой лимфоидную ткань, которая расположена в области свода глотки.
В норме глоточная миндалина выполняет защитную функцию. Как и другие лимфоидные образования глотки, она служит барьером на пути вирусов и бактерий к органам дыхания.
Глоточная миндалина хорошо развита только у детей. Поэтому кашель, сопутствующий аденоидам, развивается преимущественно у детей 3–7 лет. Примерно после 15 лет лимфоидная ткань носоглоточной миндалины атрофируется и замещается соединительной.
Не существует прямой причины, которая приводила бы к гипертрофии глоточной миндалины. Возникновению аденоидов способствуют:
- частые респираторные инфекции;
- поражение центральной нервной системы во время беременности;
- наследственная предрасположенность;
- нарушения иммунной системы.
Аденоидит – это заболевание, которое характеризуется воспалением гипертрофированной глоточной миндалины. Причиной воспаления могут быть вирусы или бактерии. Аденоидит бывает острым (до 1 месяца) и хроническим.
Кашель – не единственный симптом заболевания. Заподозрить аденоиды можно по характерной клинической картине. Характерные признаки:
- затруднение носового дыхания;
- гнусавость голоса;
- храп;
- потеря обоняния;
- аденоидное лицо (неправильный прикус, полуоткрытый рот);
- ухудшение умственной деятельности.
Носовое дыхание нарушено настолько, что ребенок чаще дышит ртом. Это сопровождается сухостью слизистой оболочки глотки, что приводит к возникновению кашля. Если аденоиды сильно увеличены, то могут закрывать отверстие слуховых труб. Это приводит к развитию отита – воспаления среднего уха. У ребенка снижается слух, может болеть ухо.
Потеря обоняния сопровождается тем, что пища кажется ребенку невкусной. Соответственно, может снижаться аппетит.
Аденоиды могут приводить к гипоксии, что клинически проявляется снижением умственной деятельности, ослаблению концентрации и внимания.
Ребенок сонлив днем, проявляет слабость и повышенную утомляемость.
При аденоидите на первый план выходят признаки воспаления:
- повышение температуры тела;
- насморк;
- общая слабость, вялость.
При аденоидите чаще возникает воспаление среднего уха, околоносовых пазух. В этом случае на первые план выходит болевой синдром, слизисто-гнойные выделения.
Диагностика аденоидов затруднена. Их трудно осмотреть из-за глубокого расположения носоглоточной миндалины. Методы, которые используются при подозрении на аденоиды, представлены в таблице.
Пальцевое исследование носоглотки
Во всех случаях. Используется в начале диагностики, при подозрении на аденоиды.
В настоящее время метод признан устаревшим.
Пальцевое исследование позволяет оценить консистенцию аденоидов. Плотная консистенция свидетельствует о гипертрофии миндалины, а рыхлая – о воспалении.
При осмотре определяется стекание слизи по задней стенке глотки.
В нос или рот ребенка вводится эндоскоп, что позволяет оценить размеры и цвет миндалины, признаки ее воспаления. Также можно выявить сопутствующую патологию: гипертрофию носовых раковин, искривление перегородки.
При наличии признаков инфекции.
Посев подтверждает бактериальную природу аденоидита, позволяет выявить непосредственного возбудителя.
При наличии признаков инфекции.
При воспалении миндалины определяется повышение уровня лейкоцитов, скорости оседания эритроцитов.
Рентгенологическое исследование околоносовых пазух
Проводится при подозрении на синусит (воспаление околоносовых пазух).
Пристеночное утолщение и неровный контур слизистой оболочки (при наличии синусита).
Ограничение подвижности и втяжение барабанных перепонок.
По результатам исследования можно оценить состояние звукопроводящего аппарата и определить уровень поражения.
По результатам обследования определяют степень аденоидов:
- Глоточная миндалина закрывает верхнюю часть сошника.
- Гипертрофированная глоточная миндалина закрывает ⅔ сошника.
- Увеличенная миндалина полностью закрывает сошник.
Определение степени развития аденоидов и наличия осложнений (отит, синусит, воспаление миндалины) необходимо для выбора тактики лечения.
Лечение кашля, вызванного аденоидами, заключается в устранении причины, т. е. самих аденоидов. Терапия включает в себя использование медикаментозных средств, лекарственных растений, а при необходимости – хирургического вмешательства. Результат лечения зависит от длительности заболевания, частоты обострений и общего состояния организма.
Консервативное лечение требует комплексного подхода. Используется очищение полости носа и носоглотки, применение местных и системных препаратов. Длительность консервативного лечения составляет 10–14 дней.
Основа терапии при аденоидах и аденоидите заключается в санации очага воспаления. Строение носоглоточной миндалины предрасполагает к задержке бактерий, слизи, гноя (из-за имеющихся углублений и лакун). Для очищения используются следующие методы:
- процедура «кукушка»;
- назальные спреи с физиологическим раствором;
- промывание носа раствором морской соли.
Методы направлены на удаление слизи и микроорганизмов из полости носа и носоглотки. Очищение носоглотки и санация очага воспаления приведет к тому, что слизь не будет раздражать слизистую оболочку глотки. Соответственно, исчезнет и кашель.
После очистки полости носа и носоглотки можно применять препараты местного действия – капли. Детям назначаются противоотечные капли, например, Називин, Эфедрин. Устранение отека облегчает носовое дыхание.
При необходимости могут применяться и системные препараты:
- муколитики;
- противовоспалительные средства;
- антибиотики.
Лечить аденоиды можно растительными препаратами. Детям назначают Синупрет в виде таблеток или капель. Препарат активирует мукоцилиарный клиренс, что облегчает выведение слизи.
При признаках бактериальной инфекции назначаются антибактериальные средства. Возбудителями аденоидита могут быть внутриклеточные паразиты – микоплазма, хламидия. Детям в этом случае назначаются макролиды, например, Азитромицин.
Антибактериальные препараты при аденоидах и аденоидите не применяются рутинно, препараты должен назначать только врач.
Народные методы и средства не обладают высокой эффективностью при аденоидах и аденоидите. Они могут использоваться только в качестве дополнительной терапии. Можно применять корешки алтея, листья плюща, цветки ромашки, листья мяты. Обязательна консультация с педиатром по поводу использования средств народной медицины.
При неэффективности консервативного метода лечения назначается операция – аденотомия. Хирургическое вмешательство при аденоидах заключается в удалении гипертрофированной миндалины. Показания к проведению оперативного вмешательства:
- 3 степень развития аденоидов (полное закрытие сошника).
- Частые рецидивы хронического аденоидита, когда заболевание не поддается медикаментозному лечению.
- Аденоиды закрывают просвет евстахиевых труб, что приводит к рецидивирующему отиту.
- Синдром ночного апноэ.
- Осложнение со стороны других органов, например, рецидивирующее воспаление околоносовых пазух, снижение слуха.
Аденотомия может выполняться под местной анестезией или наркозом, в зависимости от сопутствующей патологии.
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Ростовский государственный медицинский университет, специальность «Лечебное дело».
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
Общеизвестный препарат «Виагра» изначально разрабатывался для лечения артериальной гипертонии.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Средняя продолжительность жизни левшей меньше, чем правшей.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Человеческие кости крепче бетона в четыре раза.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его «мотор» остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Люди всех возрастов подвержены заболеваниям сердечно-сосудистой системы. С каждым годом риски постепенно повышаются, и сейчас статистика говорит о том, что боле.
источник
Нередко у ребенка или взрослого после перенесенного ОРВИ полное выздоровление так и не наступает. По задней стенке глотки продолжают стекать выделения, и это явление доставляет массу неприятных ощущений человеку. Такие симптомы получили название «постназальный синдром», и эта проблема требует поиска причин и их устранения во избежание осложнений.
Синдром постназального затекания, или постназальный синдром (затек) — клиническое проявление воспалительного процесса в верхних дыхательных путях, который приводит к стеканию слизи по задней стенке глотки и развитию регулярного кашля. Если в дневное время при данной патологии сопли непроизвольно проглатываются и приводят к покашливанию из-за раздражения глотки и надгортанника, то ночью гиперсекреция слизи в носовых путях и носоглотке вызывает ее накопление и появление сильного кашля вплоть до рвоты. Кашель обусловлен механической стимуляцией кашлевых рецепторов слизистой оболочки дыхательных путей.
В подавляющем большинстве случаев данное состояние связано с проявлением подострых или хронических болезней носа и пазух, таких, как:
- аденоидит;
- вазомоторный ринит, в том числе ринит беременных;
- аллергический ринит;
- постинфекционный насморк;
- гиперсекреция слизи на фоне искривления носовой перегородки и прочих аномалий строения;
- микробный синусит;
- грибковый или аллергический гайморит;
- медикаментозный ринит;
- профессиональный ринит.
У некоторых людей причины патологии связаны с ларингофарингеальным рефлюксом, грыжами или дивертикулами пищевода, при которых наблюдается заброс содержимого пищевода в носоглотку. Кроме того, причины постназального затека могут быть обусловлены кистами и полипами носа, кистозным гайморитом, некоторыми нервными заболеваниями и сильным стрессом, кистозным фиброзом и т. д.
Изредка (1-2% случаев) встречается аномалия, которая также способна приводить к развитию синдрома постназального затека. Это — сумка Торнвальдта, которая находится в носоглотке и представляет собой кистоподобное образование у глоточной миндалины. Сумка Торнвальдта формируется в период закладки органов у плода, поэтому появляется сразу с рождения. В сумке — ограниченном пространстве — постоянно протекают воспалительные процессы, на фоне которых и возникает постназальный затек.
Факторами риска для развития постназального синдрома, при которых из носоглотки начинает стекать вязкая, густая слизь, являются:
- проживание в условиях неблагоприятной экологии;
- работа на вредных производствах;
- низкая влажность в квартире;
- малое потребление воды;
- курение;
- гормональные нарушения;
- злоупотребление каплями, некоторыми системными лекарствами.
Основные проявления патологии таковы:
- чувство «клубка» слизи в области глотки, носоглотки;
- регулярное стекание, сползание слизи на задней стенке глотки;
- по утрам — дискомфорт в горле, першение, зуд, щекотание без признаков воспаления при осмотре;
- жжение в горле;
- покашливание днем, по утрам;
- кашель ночью, иногда — короткими приступами (из-за накопления большого количества слизи);
- отхаркивание сгустков слизи, особенно много — по утрам;
- визуально заметное стекание слизи, которая свисает ниже свода неба;
- постоянные сглатывания, сплевывания выделений;
- тошнота, рвота (чаще у детей);
- иногда — одышка, затрудненное дыхание, храп ночью, апноэ;
- изменение голоса;
- периодическая заложенность носа и ринорея.
В ряде случаев у больного вообще наблюдается только кашель, при этом при прослушивании легких хрипов нет, дыхание спокойное. Кашель является сухим, но из-за присутствия сгустков слизи он слышится как продуктивный.
Таким образом, характерными признаками постназального синдрома являются присутствие застоя слизи в задних отсеках носовой полости, а также наличие потоков густого секрета из носа или околоносовых пазух по задней стенке глотки. Если слизь в большом количестве накапливается в носоглотке, речь идет об эндоскопически позитивном постназальном затеке. Когда скоплений слизи как таковых нет, у больного диагностируется эндоскопически негативный постназальный затек.
Нередко длительно текущая патология провоцирует развитие явлений хронического фарингита, который возникает на фоне стекания секрета по глотке, ее раздражения, создания благоприятных условий для существования патогенных бактерий, а также постоянного дыхания через рот. Кроме того, при постназальном синдроме у человека очень часто наблюдается хронический тонзиллит и другие ЛОР-патологии.
Признаки патологии неспецифичны, так как множество заболеваний способно вызвать симптоматику постназального затека. Зачастую диагноз ставится после оценки жалоб и данных анамнеза, но для дифференцирования причин патологии следует проводить инструментальные и лабораторные методы диагностики:
- рентгенография или КТ носа и носоглотки, а также придаточных околоносовых пазух;
- аллергопробы;
- общий анализ крови;
- мазок на бакпосев для определения состава микрофлоры и т. д.
Дифференциальный диагноз ставится между остаточными явлениями после ОРВИ, синуситами, аллергическим и вазомоторным ринитом, медикаментозным, профессиональным ринитом, прочими патологиями, способными спровоцировать постназальный синдром.
Во многих случаях избавление или эффективная коррекция основного заболевания помогает вылечить постназальный затек. Тем не менее, это помогает далеко не всегда, и явления стекания слизи по задней стенке глотки все равно остаются. Если патология вызвана аллергическими болезнями носа и пазух, применяется такая терапия:
- назальные глюкокортикостероиды (Назонекс, Авамис, Фликсоназе);
- спреи с противоаллергическими компонентами (Кромогексал);
- антигистаминные таблетки (Кларитин, Цетиризин).
Препараты для носа с кортикостероидами дают хорошие результаты и при вазомоторном рините, применяясь курсами в 1-1,5 месяца. Тем не менее, часто эффект от лечения бывает нестойким и проходит через пару недель после отмены средства. Когда заболевание вызвано инфекционными патологиями носа и пазух, что дает синдром постназального затека, рекомендуется курсы приема антибиотиков (Амоксиклав), местных иммуномодуляторов (ИРС-19), промывания носа солевыми растворами и антисептиками. Если все ЛОР-проблемы исключены, стоит провести полное обследование у гастроэнтеролога и, при необходимости, курсами лечить рефлюкс-эзофагит и другие проблемы пищеварительного тракта.
У взрослых при различных патологиях верхних дыхательных путей нередко практикуется оперативное решение проблемы, для чего применяются следующие виды вмешательств:
- биполярная коагуляция нижних носовых раковин;
- шейверная резекция задних концов нижних раковин носа;
- гайморотомия;
- коррекция носовой перегородки;
- резекция средних носовых раковин;
- полипотомия;
- разрушение сумки Торнвальдта и т. д.
Все эти операции направлены на восстановление нормального строения носовой полости, приведение в норму дренажа и вентиляции пазух и носа, что позволяет снизить силу постназального затека. В целом, избавление от синдрома затекания слизи в глотку возможно только при эффективной коррекции основной патологии.
Обычно при жалобе самого маленького пациента или его родителей на симптомы, характерные для постназального затека и при выявлении скопления слизи в носоглотке и стекания ее по задней стенке глотки имеется факт перенесения ОРВИ или затяжного ринита. Кроме того, во многих случаях подобной симптоматики у детей выявляются аденоиды. Когда инфекционные причины исключены, либо проведено полноценное лечение длительно текущего заболевания ЛОР-органов, выполняют терапию постназального затекания по двум направлениям:
- курсовое орошение носа спреями с кортикостероидами;
- прием антигистаминных средств в комбинации с противоотечными препаратами.
В качестве дополнительных приемов в обязательном порядке назначаются промывания носа и ингаляции с физраствором для вымывания вязкого секрета, удаления раздражителей, загрязнений и аллергенов, увлажнения слизистой оболочки носа. Ингаляции желательно делать несколько раз в день, в том числе — перед сном. Если нет возможности регулярно промывать нос, либо речь идет о малыше до 2 лет, следует капать в нос капли на основе морской воды.
Также до окончания проявления неприятной симптоматики ребенку нужно давать увеличенный объем жидкости (при отсутствии противопоказаний). В квартире в обязательном порядке должен присутствовать увлажнитель, а спать маленький пациент будет на приподнятом до 30 градусов верхнем конце матраса. Посещать школу или детский сад при постназальном затеке можно, так как ребенок не является заразным (если, конечно, речь не идет об острой фазе инфекционного заболевания).
В следующем видео врач Лесков расскажет из-за чего происходит стекание слизи по задней стенке глотки.
При желании можно применять советы народных знахарей, которые не принесут вреда и помогут справиться с симптомами патологии. Осторожнее нужно быть при использовании народных рецептов у детей и при аллергическом рините, причем в последнем случае лучше вовсе их исключить. Ниже приведены популярные в народе средства от затека:
- В половину литра кипятка добавить 2 столовых ложки настойки прополиса, капнуть по 2 капли масла лаванды и розмарина. Подышать над паром 10 минут.
- Заварить любой травяной чай, добавив при заваривании по щепотке куркумы, имбиря, а перед потреблением — чайную ложку меда на стакан напитка. Пить мелкими глотками горячим, но не обжигающим.
- В стакан теплой воды или любого чая добавить по чайной ложке меда и сока лимона, пить мелкими глотками, как только слизь начнет скапливаться в горле.
При склонности к аллергическим ринитам, вазомоторному риниту, а также к затягивающемуся насморку после инфекционных патологий лучше уделить время профилактике синдрому постназального затекания:
- чаще делать влажную уборку в помещении;
- применять увлажнители;
- носить вещи из натуральных материалов;
- не потреблять вредную, аллергичную пищу;
- отказаться от труда на вредных производствах;
- укреплять местный и общий иммунитет;
- больше бывать на воздухе;
- устранить аномалии строения носа;
- лечить респираторные болезни под контролем опытного врача.
А все ваши попытки не увенчались успехом?
И вы уже задумывались о радикальных мерах? Оно и понятно, ведь крепкий организм — это показатель здоровья и повод для гордости. Кроме того, это как минимум долголетие человека. А то, что здоровый человек, выглядит моложе – аксиома не требующая доказательств.
Поэтому мы рекомендуем прочитать статью Елены Малышевой, о том как укрепить свой организм перед осенними холодами. Читать статью >>
источник
Данный синдром является результатом заболеваний ЛОР-органов, при которых нарушается работа региональных экзокринных желез, продуцирующих слизь. В нормальных условиях они обеспечивают увлажнение и очистку носовой полости, носоглотки, придаточных синусов от вдыхаемых веществ. Дисфункция этих желез и избыточный синтез слизи могут быть обусловлены следующими факторами:
- Инфекционные и аллергические патологии. Гиперпродукцию слизи провоцируют воспалительные реакции различной этиологии. Чаще всего это аллергические, бактериальные, грибковые или вирусные синуситы, вазомоторные, медикаментозные или постинфекционные риниты, риниты беременных. Реже патологическое состояние вызывает разрастание аденоидных вегетаций и их воспаление – аденоидит.
- Врожденные и приобретенные аномалии. Классическую форму синдрома постназального затекания потенцирует врожденное образование средней линии носоглотки – киста Торнвальдта. В качестве способствующих факторов могут выступать искривление носовой перегородки, буллезная деформация раковин, другие пороки глотки и полости носа.
- Заболевания желудочно-кишечного тракта. К редким причинам СПЗ относятся патологии пищеварительной системы, сопровождающиеся забросом содержимого желудка в просвет носоглотки и ротоглотки – дивертикул пищевода, грыжа пищеводного отверстия диафрагмы и ларингофарингеальный рефлюкс.
Выделяют ряд факторов, не вызывающих СПЗ напрямую, но способствующих развитию уже имеющихся нарушений. В их список входят табакокурение, неблагоприятная экологическая обстановка, работа с летучими химикатами или в условиях повышенной сухости воздуха, гормональный дисбаланс различного происхождения, длительный или бесконтрольный прием некоторых системных фармакотерапевтических средств и сосудосуживающих носовых капель.
За медицинской помощью следует обращаться в том случае, если симптоматика синдрома затекания сохраняется более 1 недели. В первые же дни патологии возможно проведение самолечения с применением народных средств и ряда лекарственных препаратов.
Госпитализация при постназальном синдроме практически не требуется. Невозможность амбулаторной терапии возникает только при проведении хирургического лечения. Оно является крайней мерой, если медикаментозные препараты, процедуры физиотерапии и народные средства не принесли должного результата.
Медикаментозное лечение назначается в первую очередь. Основными его компонентами являются:
- местные антибиотики в виде спреев;
- системные антибиотики в виде инъекций или для перорального применения;
- иммуномодуляторы местного действия;
- противоаллергические средства;
- противоотечные назальные капли;
- сосудосуживающие назальные капли;
- кортикостероиды;
- муколитики.
При необходимости больному могут быть назначены также обезболивающие препараты и жаропонижающие средства, если болезнь, вызвавшая постназальный синдром, сопровождается повышением температуры и болевыми ощущениями.
Обязательным этапом медикаментозной терапии является промывание носовой полости физиологическим раствором.
Физиотерапия применяется в том случае, если основное заболевание носа или околоносных пазух еще не прошло. Для лечения могут проводиться:
- ультрафиолетовое облучение носовой полости и носоглотки;
- электрофорез;
- фонофорез;
- ультразвуковое воздействие.
Необходимость физиотерапии и выбор методов лечения определяется исключительно отоларингологом.
Хирургическое вмешательство проводится в том случае, если необходимо восстановление правильного строения носовой полости. Объем вмешательства определяется для каждого больного индивидуально.
Народное лечение может быть выбрано в качестве основного только в начале болезни. Если же постназальный синдром не устраняется в течение длительного времени и ведется медикаментозная терапия, народные средства применяются только как дополнительные.
- Ингаляция с эфирными маслами и прополисом в большинстве случаев дает видимый результат уже после первого использования. Для ее проведения в литр кипятка следует добавить по 4 капли масла розмарина и масла лаванды, а также 4 ч. л. спиртовой настойки прополиса. Вдыхать пар не менее 10 минут и не более 15. Процедуру проводить 2 раза в день.
- Закапывание носа соком алоэ (столетника). Сок для процедуры должен быть свежим. В каждую ноздрю закапывать по 1 капле 3-4 раза в день.
- Свекольный сок. Свежий сок, отжатый из сырой красной , закапывать в нос по 4 капли 3 раза в день. Также им поласкают горло утром и вечером.
Перед началом лечения важно убедиться в отсутствии аллергии на выбранные средства.
Доктор Комаровский рассказывает, когда нужны ингаляции, а когда от них нет пользы.
Для постановки правильного диагноза требуется проведение детального осмотра ушей, полости носа и горла, проведение лабораторных, эндоскопических (процедуры, в ходе которых для осмотра внутренних полостей тела используются трубки с маленькой камерой на конце) и рентгенологических исследований. Тактика лечения зависит от следующих причин:
- Бактериальные инфекции лечатся антибиотиками. Эти препараты могут принести только временное облегчение. В случае хронического синусита для санации блокированных пазух может быть необходимо проведение оперативного лечения.
- Аллергия проходит при прекращении контакта с аллергеном. Антигистаминные и противоотечные лекарственные препараты, назальные спреи и другие формы стероидов могут облегчить симптомы заболевания. Также может быть полезна иммунотерапия сублингвальными (под язык) каплями. Тем не менее, некоторые седативные антигистаминные препараты старых поколений могут еще больше усилить постназальную секрецию; препараты новых поколений без седативного действия не обладают этим эффектом. Противоотечные препараты могут повысить артериальное давление, усугубить заболевание сердца и щитовидной железы. Стероидные аэрозоли могут использоваться под наблюдением врача. Таблетированные и инъекционные стероиды при их кратковременном применении редко приводят к серьезным осложнениям. Из-за наличия серьезных побочных эффектов при применении стероидов более одной недели пациенты должны находиться под тщательным наблюдением.
- Для купирования симптомов гастроэзофагеальной рефлюксной болезни необходимо приподнимать головной конец кровати на 15 – 20 сантиметров, избегать приема пищи и напитков за 2-3 часа до сна, отказаться от приема алкоголя и кофеина. Для подавления выработки соляной кислоты могут быть назначены антациды и препараты, блокирующие ее выработку. При отсутствии эффекта могут быть назначены более сильные препараты. Перед проведением рентгенологического и других видов диагностических исследований обычно проводится пробное лечение.
Общие меры, улучшающие отхождение слизи, рекомендуются тогда, когда не удается определить причину заболевания. Многим лицам, особенно пожилым, для подавления секреции слизи необходимо пить большое количество жидкости. Облегчить состояние помогает питье большого количества воды, устранение кофеина отказ от приема диуретиков (препаратов, усиливающих мочеотделение). Также может помочь прием препаратов, разжижающих слизь. Хорошим решением могут быть носовые орошения. Они могут выполняться 2-4 раза в день при помощи устройства для орошения полости носа. Для этого необходимо развести в теплой воде соду или соль (½ чайной ложки на 0,5 литров воды). И, наконец, для увлажнения полости носа очень полезным может быть использование назального спрея, содержащего простой физиологический раствор.
Прогноз для здоровья в случае своевременного выявления и соответствующей коррекции основного этиологического фактора – благоприятный. Устранение патологического процесса в первичном очаге воспаления приводит к полному исчезновению симптомов заболевания. Специфических превентивных мероприятий в отношении данного синдрома не разработано. Неспецифическая профилактика основывается на раннем лечении бактериальных, вирусных и грибковых поражений ЛОР-органов, которые могут сопровождаться гиперсекрецией слизи или образованием гнойных масс. Важную роль играет коррекция врожденных и приобретенных аномалий носовой полости и глотки, купирование сезонных аллергических реакций.
Во многих случаях синдром у взрослых формируется на фоне былых заболеваний. Однако нередко проблема развивается при наличии аллергий. В последнем случае для замедления выработки слизи, снижения ее количества в носоглотке, больным предписывают:
- антигистаминные препараты;
- спреи для носа, в составе которых присутствуют противоаллергические вещества;
- назальные глюкокортикостероиды.
В ситуациях, когда постназальный синдром вызван инфекционными патологиями в области носоглотки, врачи назначают курсы приема иммуномодуляторов местного спектра действия, антибиотиков, а также нередко прописывают промывание носа антисептиками, солевыми растворами.
У взрослых при наличии патологий в строении верхних дыхательных путей синдром затекания слизи иногда требует оперативного вмешательства. В подобных случаях врачи прибегают к гайморотерапии, коррекции носовой перегородки, полипотомии, коагуляции носовых раковин. Указанные операции направлены на восстановление нормального дренажа пазух носа, что дает возможность устранить постназальные затеки жидкости.
Первым постназальный синдром описал Франк в 1794 году. Он определили это явление как хронический катар с глоточной формой. В дальнейшем, почти через 100 лет в 1886 г, Добелл установил, что у постназального отека можно выделить острую и хроническую формы. А также что этот синдром не является самостоятельным заболеванием, а только одним из проявлений других патологий. Тогда это состояние было известно под названием «американский катар», потому что чаще встречалось в Америке. МакДоналд и Маккензи высказали мнение, что причина этого кроется в определенном климате этой страны, характеризующимся обилием пыли и сухостью. В Великобритании в 2005 году постназальному синдрому дали еще одно название – риносинусит.
В большинстве случаев это состояние появляется после таких заболеваний, как синусит, аллергический насморк, ринит беременных, вазомоторный насморк и ринит, причиной которого стало неправильное строение носа. В некоторых случаях постназальный затек возникает при особом кистоподобном образовании, расположенном около миндалин.
Практически любое воспалительное заболевание верхних отделов дыхательной системы сопровождается стеканием отделяемой слизи по задней стенке глотки и гортани. Интенсивность этого явления зависит от положения тела. Если человек лежит, то отделяемое стекает и попадает в определенные области, вызывая кашель. При вертикальном положении кашель отсутствует, а отделяемая слизь при стекании рефлекторно проглатывается.
По своим проявлениям постназальный затек сильно напоминает обычную острую вирусную инфекцию. Симптомы этого состояния следующие: затрудненное дыхание носом, заложенность носа, кашель с отделением мокроты, головные боли, одышка, дискомфорт в области носовых пазух, постоянно возникающее покашливание и хрипы в области груди и легких. Основных признаком постназального синдрома становится значительное скопление слизистого отделяемого в задней части полости носа и постоянное ее стекание в глотку. При этом сгустки слизи может приобретать даже оранжево-коричневые оттенки.
При постназальном синдроме отмечается усиление всех проявлений в утренние часы. Нередко люди, страдающим им, просыпаются от неприятных ощущений в глотке и приступов кашля.
В некоторых случаях, помимо вышеперечисленных признаков, наблюдаются также симптомы, характерные для фарингита. Это может быть обусловлено стеканием слизи, вовлечением в воспалительный процесс глотки, заложенностью носа и дыханием через рот, а также неправильным применением капель с сосудосуживающим действием.
Многие врачи при обращении с такими жалобами ставят больному диагноз «хронический бронхит». Правильно определить заболевание, а значит, и назначить требующиеся лечение, можно с помощью тщательного осмотра, анализа жалоб пациента и результатов рентгенографии.
Как уже говорилось, постназальный затек не является самостоятельным заболеванием. Поэтому лечение этого состояния нужно начинать с устранения патологии, вызвавшей его. Методов лечения постназального синдрома достаточно много. Чаще всего применяются продолжительный прием антибиотиков или терапия стероидными препаратами. Последний способ особенно эффективен при аллергическом насморке.
Иногда может потребоваться хирургическое лечение, например, в тех случаях, когда необходимо восстановить естественную анатомию носа. К проблемам, требующим такого вмешательства, можно отнести искривления перегородки носа, наличие сумки Торнвальдта и другие заболевания.
Предупредить появление постназального затека можно, если не допустить заболеваний, его вызывающих, или же своевременно и правильно их лечить. Другими словами, для людей, склонных к аллергии, профилактика это состояния состоит в том, чтобы следить за питанием, чистотой в жилище, календарем цветения определенных растений и прочим. Для людей, быстро и легко простужающихся, эти меры состоят в укреплении иммунитета, закаливании, приеме курсов витаминов и одеждой по сезону и погоде.
При наличии нарушений в анатомии полости носа стоит своевременно их исправлять. Это позволит избежать в последующем развития постназального синдрома.
Для того чтобы избавиться от проявлений постаназального затека, в первую очередь, необходимо вылечиться от основного заболевания, спровоцировавшего его развитие. Для этих целей, в зависимости от индивидуальных показаний, назначаются антигистаминные, противовирусные, отхаркивающие антибактериальные и противовоспалительные медикаментозные препараты.
Также больным может быть рекомендован препарат, снимающий отечность. Назначать лекарства и определять их оптимальную дозировку может исключительно лечащий врач, после предварительно проведенной комплексной диагностики!
Хороший терапевтический эффект на начальных стадиях патологического процесса приносят промывания носовой полости и гортани содовым, солевым или же фурациллиновым раствором. Проводить данного рода манипуляцию рекомендуется в утренние часы, сразу же после пробуждения пациента.
Устранить неприятную симптоматику, характерную для синдрома постназального затека, в домашних условиях можно также при помощи паровых ингаляций. Для этих целей используют растворы с лавандовым или же розмариновым эфирным маслом. Проводить данную физиотерапевтическую процедуру можно при помощи специальных ингаляторов, или же используя емкость с горячей водой и полотенце.
Хороший антибактериальный и противовоспалительный эффект дают полоскания гортани при помощи теплых отваров, приготовленных из дубовой коры или же ромашки аптечной. Во время терапевтического курса специалисты медицинской сферы настоятельно советуют придерживаться лечебной диеты, которая предполагает выполнение следующих правил:
- Исключение из ежедневного рациона жареной, острой и соленой пищи.
- Отказ от алкогольных напитков, кофе и крепкого чая.
- Увеличение процентного содержания в ежедневном рационе продуктов, богатых витаминами группы С и Е.
- Правильный режим питания. Отказ от приема пищи после 19:00.
При отсутствии эффективности методов консервативной терапии, а также в том случае, если развитие синдрома постназального затека было спровоцировано аномалиями носовых ходов или же искривлением носовой перегородки, пациенту может понадобиться хирургическое вмешательство. В большинстве случаев, данного рода операции проводятся эндоскопическим методом.
Если вязкий муконазальный секрет транспортируется из полости носа по стенке носоглотки, больной ощущает сопли в глотке
Важно своевременно обратиться к отоларингологу. Не стоит медлить, поскольку основное заболевание верхней части глотки необходимо лечить под контролем специалистов
При постназальном синдроме нужно пройти обследование:
- консультация гастроэнтеролога;
- обследование на аллергию;
- эндоскопическое исследование ЛОР-органов;
- компьютерная томография.
Природу назального затекания можно легко определить:
- Нормой считается бледно-зеленая либо желтоватая слизь.
- Об отсутствии нормальной микрофлоры и развитии аллергии свидетельствует прозрачная слизь белого цвета. Поэтому главным в терапии синдрома постназального затекания является прием бифидо- и лактобактерий, чтобы нормализовать баланс микрофлоры, восстановить естественную бактериальную среду слизистой носоглотки.
- Признаком инфекции считается назальный секрет оранжевого либо насыщенного зеленого цвета. Врач назначит бактериальный посев. Длительный курс антибиотикотерапии будет рекомендован пациенту с синдромом постназального затекания после определения возбудителя патологии и постановки диагноза.
Избавиться от неприятной слизи во рту в случае инфекции помогут:
- Горячие ножные ванны с ментолом.
- Сосудосуживающие средства. Капли в нос Ксилен, Полидекса, Ринофлуимуцил.
- Синупрет в таблетках. Масло шиповника, облепихи, витамин Е, курс антибиотиков.
- Солевой назальный раствор широко применяется для промывания полости носа. Полоскание Аквамарисом.
- Антибактериальное лечение. Патогенные микробы следует уничтожить. Не нужно допускать чрезмерного развития условно-патогенных бактерий.
- Дыхание над парами ментолового масла, эвкалипта.
- Вместе с противовоспалительными препаратами назначаются безболезненные физиопроцедуры: ингаляции, электрофорез, электромагнитные волны, динамические импульсные токи.
- При аллергическом рините применяются противоотечные, антигистаминные препараты, которые можно приобрести без рецепта. Используются эффективные назальные кортикостероиды.
- Эндоскопическое оперирование с целью восстановления нормальной анатомии носоглотки показано в случае неэффективности консервативной терапии. Хирургические методы используют также при наличии сумки Торнвальдта.
Важно грамотно очищать от мокроты полость носа:
- Сморкаться нужно с открытым ртом. Важно закрывать одну ноздрю, направляя поток воздуха в открытое носовое отверстие. Если рот пациента закрыт, в носоглотке и полости внутреннего уха быстро поднимается давление.
- В результате микробы с обильным назальным секретом могут попасть в лобные и околоносовые пазухи. Нельзя сморкаться слишком сильно.
Если появились признаки постназального синдрома, больной часто покашливает, сглатывает и отхаркивает комочки слизи, то необходимо получить рекомендации специалиста.
В организме человека имеются железы, вырабатывающие слизь для увлажнения носовой полости и глотки. Небольшое количество стекающей слизи является нормальным. А ее обилие – это уже симптомы синдрома затекания слизи.
Причинами служат различные заболевания:
- Болезни ЛОР-органов:
- ринит – аллергический, постинфекционный, вазомоторный, медикаментозный, ринит беременных;
- синусит – грибковый, бактериальный, аллергический;
- увеличение аденоидов.
- Аномалии строения органов:
- киста Торнвальдта;
- искривление носовой перегородки.
- Проблемы системы пищеварения:
- рефлюкс ларинго-фарингеальный;
- дивертикула пищевода.
В последних случаях часть пищи поднимается из желудка и раздражает слизистую оболочку горла, вызывая образование слизи. Но чаще всего вызывают проблему риниты и синуситы, особенно хронические. Слизь воздействует на гортань, стимулирую кашель.
Полезно знать: Затекание слизи может быть вызвано неразумным применением капель от насморка. Средства с сосудосуживающим действием, применяемые длительно, нарушают функции носовой полости. Это вызывает набухание пазух носа и затрудняет естественное вытекание слизи, которая вынуждена проходить через горло, вызывая раздражение и кашель.
В подавляющем большинстве случаев данное состояние связано с проявлением подострых или хронических болезней носа и пазух, таких, как:
- аденоидит;
- вазомоторный ринит, в том числе ринит беременных;
- аллергический ринит;
- постинфекционный насморк;
- гиперсекреция слизи на фоне искривления носовой перегородки и прочих аномалий строения;
- микробный синусит;
- грибковый или аллергический гайморит;
- медикаментозный ринит;
- профессиональный ринит.
У некоторых людей причины патологии связаны с ларингофарингеальным рефлюксом, грыжами или дивертикулами пищевода, при которых наблюдается заброс содержимого пищевода в носоглотку. Кроме того, причины постназального затека могут быть обусловлены кистами и полипами носа, кистозным гайморитом, некоторыми нервными заболеваниями и сильным стрессом, кистозным фиброзом и т. д.
Изредка (1-2% случаев) встречается аномалия, которая также способна приводить к развитию синдрома постназального затека. Это — сумка Торнвальдта, которая находится в носоглотке и представляет собой кистоподобное образование у глоточной миндалины. Сумка Торнвальдта формируется в период закладки органов у плода, поэтому появляется сразу с рождения. В сумке — ограниченном пространстве — постоянно протекают воспалительные процессы, на фоне которых и возникает постназальный затек.
Факторами риска для развития постназального синдрома, при которых из носоглотки начинает стекать вязкая, густая слизь, являются:
- проживание в условиях неблагоприятной экологии;
- работа на вредных производствах;
- низкая влажность в квартире;
- малое потребление воды;
- курение;
- гормональные нарушения;
- злоупотребление каплями, некоторыми системными лекарствами.
Возникают проявления синдрома назального затекания:
- В клинической ситуации назального затекания слизь из носоглотки не выходит наружу. Она стекает вниз в заглоточном пространстве в сторону бронхов и трахеи. В гортани возникает раздражение специальных рецепторов слизистой, которые вызывают рефлекторный кашель.
- Организм пытается вывести потоки обильной густой слизи, поскольку избыточный секрет находится между носом и горлом. Это вызывает сокращение дыхательных мышц.
- Особенно часто приступы кашля возникают, когда человек принимает горизонтальное положение. При этом прозрачная густая мокрота стекает в трахеобронхиальное дерево из околоносовых пазух.
- Больные замечают, что симптомы назального затекания усиливаются по утрам. Пациенты просыпаются с жалобами на то, что болит горло.
- Сопли в горле у ребенка скапливаются при увеличенных аденоидах.
При отсутствии лечебных мер нередко развивается хронический процесс:
- Пациент жалуется на длительное присутствие неприятных ощущений в полости носоглотки. Он постоянно вынужден глотать бесцветную густую слизь.
- Нередко синдром постназального затекания проявляется лишь слабым коротким малозвучным сухим кашлем. Этот дискомфортный симптом особенно ярко проявляется в утренние и ночные часы. Характерно постоянное покашливание и отхождение небольших слизистых сгустков.
- Облегчение после отхаркивания дает лишь временный эффект. Вскоре скопившийся прозрачный назальный секрет стекает в гортаноглотку, дыхательные пути, раздражая рефлексогенные зоны.
- При осмотре носоглотки визуальные признаки воспаления и заложенности носа отсутствуют. За мягким небом врач может заметить слизистые тяжи, которые тянутся из носоглотки.
- В задних отделах носоглотки грудничка возникают застойные обильные скопления сгустков слизи.
Часто синдром постназального затекания не требует какого-то специфического лечения. В таких случаях бывает достаточно устранить заболевание, которое спровоцировало его появление. К сожалению, подобным способом не всегда удается решить эту проблему.
В подобных ситуация врач определяет подходящее медикаментозное лечение. В некоторых случаях, когда консервативные методы не дают нужного результата, может быть назначено оперативно-хирургическое вмешательство.
В качестве средств медикаментозной терапии могут назначаться:
- антигистаминные препараты;
- глюкокортикостероиды;
- местные иммуномодуляторы;
- антибиотики.
Подобная терапия также может осуществляться с помощью . Выбор конкретного лекарства напрямую зависит от причины возникновения постназального синдрома.
Дополнительно врачи назначают систематические процедуры по промыванию носовой полости физиологическим или изотоническим солевым раствором. Подобное лечение совершенно безопасно и может применяться даже без консультации со специалистом.
Физраствор можно приобрести в любой аптеке или самостоятельно приготовить в домашних условиях. Для этого следует полностью растворить одну четвертую чайной ложки поваренной соли в 250 мл теплой кипяченой воды.
Оперативно-хирургическое вмешательство может быть рекомендовано только после того, как были испробованы все консервативные лекарственные и физиотерапевтические средства.
Не заметить у себя синдром постназального затекания просто невозможно, так как он сопровождается довольно выраженными признаками. Притом симптомы заболевания могут меняться в зависимости от положения тела. Например, если больной лежит, слизь стекает, попадая на надгортанник и голосовые складки. Происходит раздражение рефлексогенных зон, из-за чего наблюдается сухой кашель. А если тело находится в вертикальном положении, признаки проявляются менее выражено.
Так, картина заболевания является следующей:
- Наблюдается чрезмерное скопление слизи в области горла, что приводит к неприятным ощущениям у больного. Обычно она прозрачного или жёлтого цвета. Иногда появляются сгустки желеобразной консистенции.
- Дышать тяжело, особенно в ночное время. Иногда появляется нехватка воздуха, как при астматическом синдроме.
- Нос заложен, но не всегда – преимущественно сутра. Снять заложенность помогают любые сосудосуживающие капли. В результате постоянной «забитости» снижается местный иммунитет, поэтому человек становится восприимчивым к простудным заболеваниям.
- Появляется ощущение, будто в горле сидит комок. Чтобы от него избавиться, больному приходится откашливаться.
- В носоглотке может наблюдаться зуд и жжение, как следствие чрезмерного раздражения слизистой.
- Реже появляются боли в области гайморовых пазух, что свидетельствует о распространении воспалительного процесса. Если в него вовлекается глотка, может развиться фарингит.
- Слизь раздражает горло, из-за чего появляется боль в области него. Это приводит к затруднению приёма пищи, а также слишком холодных или горячих напитков.
- Попадание слизи в желудок может спровоцировать его расстройства. В результате снижается аппетит, появляется боль в области него, метеоризм.
Обычно признаки постназального синдрома проявляются в утреннее время. Если заболевание перешло в хроническую форму, его проявления возникают и ночью.
Постановка диагноза постназального синдрома основывается на результатах объективного осмотра, анамнестических данных, жалоб пациента. Лабораторные и инструментальные методы носят вспомогательный характер, нацелены на выявление первопричины патологии, выбора наиболее целесообразной лечебной тактики
При опросе больного врач-отоларинголог акцентирует внимание на недавно перенесенных заболеваниях и имеющихся аномалиях развития верхних отделов дыхательной системы, усилении симптомов в определенное время суток. Дальнейшая диагностическая программа состоит из:
- Риноскопии. При внешнем осмотре носовой полости отмечается отечность и гиперемия слизистых оболочек, наличие сгустков, особенно – на дне и под задними концами нижних раковин. Выделяют эндоскопически негативный вариант СПЗ, при котором в полости носа сгустки секрета отсутствуют.
- Мезофарингоскопии. Характерный признак болезни – наличие слизистых тяжей желтоватого цвета, проходящих по гиперемированной, несколько отечной задней стенке ротоглотки от мягкого неба из носоглотки.
- Общий анализ крови. Изменения в ОАК в начале заболевания зависят от ведущего этиологического фактора. При вирусных патологиях определяется нейтропения и лимфоцитоз, при аллергических – эозинофилия. При бактериальной этиологии СПЗ и на фоне выраженной клинической картины в анализе крови обнаруживается лейкоцитоз с нейтрофилезом и характерное для всех вариантов повышение СОЭ.
- Лучевые методы исследования. Используются при эндоскопически негативном варианте для выявления поражений придаточных пазух. Базовый метод – рентгенография околоносовых синусов, реже применяют компьютерную томографию этой области. О наличии синусита свидетельствует утолщение слизистой оболочки той или иной пазухи, полное или частичное затемнение ее просвета.
При нетяжелой форме постназального синдрома допускается терапия с использованием средств народной медицины. Возможно, последние не насколько эффективны в устранении проблемы, как медицинские препараты. Однако они уж точно окажут положительный эффект и не нанесут вреда здоровью.
Рассмотрим несколько проверенных средств от затека слизи в носоглотку:
- В глубокой емкости с кипятком растворить несколько столовых ложек настойки прополиса. Добавить масло лаванды и розмарина. Ежедневно дышать над паром по 10 минут.
- Заварить чай на основе любых доступных целебных трав, будь-то мать-и-мачеха, зверобой либо цвет липы. Добавить щепотку измельченного имбиря, чайную ложку меда и куркумы. Употреблять ежедневно по стакану отвара, неспешно отпивая горячую жидкость мелкими глотками.
- В небольшую кружку теплой воды добавить чайную ложку сока лимона и меда. Распивать мелкими глотками при возникновении скоплений слизи в носоглотке.
- Главная
- Сопли
источник
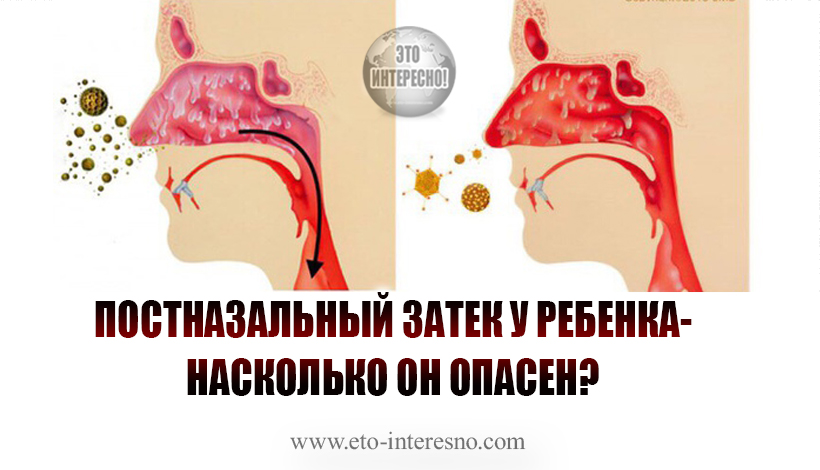
Постназальный затёк является самой частой причиной длительного кашля у детей. Такой кашель может длиться более месяца (или даже нескольких месяцев в редких ситуациях). Характерно наличие ночного кашля (или кашля во время сна) и усиление кашля после просыпания, в то время как в течение дня ребенок кашляет меньше.
Причины постназального затёка:
- Аллергический ринит. Дети с аллергическим ринитом склонны к гиперпродукции слизи в дыхательных путях, поэтому у них чаще всего возникает постназальный затёк. Опять таки, тут срабатывает механизм защиты слизистой оболочки носа от аллергенов путём повышения выработки слизи.
- ОРВИ или грипп. Железы в носу и горле постоянно борются с инфекцией: улавливают и выводят вирусы и бактерии, очищают слизистые оболочки носа, увлажняют их. При ОРВИ или гриппе объемы этой слизи многократно возрастают, поэтому человек ее чувствует, и она причиняет дискомфорт. Кроме этого, наличие гипертрофированной глоточной миндалины (аденоида) удлиняет течение постназального затёка.
- Инородное тело в носу. При длительном ночном кашле у детей должно быть исключено инородное тело носа. Наличие постороннего предмета в носовой полости вызывает защитную реакцию слизистой – гиперпродукцию слизи и как следствие постназальный затёк.
- Изменение погоды, воздействие низких температур или сухой воздух – всё это так же может быть причиной усиления выработки слизи в носу.
Самый частый симптом – длительный ночной кашель. Очень характерно, что ребенок больше кашляет во сне и после просыпания. И меньше в течение дня. Кроме этого, ребенок ощущает дискомфорт в горле, боль, покалывание, когда хочется постоянно сглатывать накопившуюся слизь. Характерен так же неприятный запах изо рта. После перенесенной вирусной инфекции постназальный затёк может сохраняться длительно, но он не сопровождается подъемом температуры или плохим самочувствием ребёнка.
Сам по себе постназальный затёк не опасен. Он, несомненно, вызывает дискомфорт (просто потому, что когда ребенок ночью закашливается, то просыпается вся семья, части из которой утром на работу).
- Если причина постназального затёка аллергия, то необходимо установить ее причину и (при возможности) элиминировать (удалить) аллерген. Кроме этого при круглогодичном аллергическом рините достаточно эффективно АСИТ (аллергенспецифическая иммунотерапия).
- Если причина ОРВИ или грипп, то основная помощь сводится к нескольким шагам:
• Частое орошение слизистой солевыми растворами. Они увлажнят слизистую, сделают слизь более жидкой и она легче выведется.
• Назальные деконгестанты (например, Називин) на ночь и дневной сон так же поможет снять отек и облегчить симптомы.
• Сон с поднятой головой. Старших детей можно класть на большую подушку или даже две. Детям помладше поднимать головной конец кровати (я, например, просто сворачиваю большой плед в рулон и кладу под матрац).
• Поставить в комнате ребенка увлажнитель. Вдыхание влажного прохладного воздуха предотвратит загустение слизи и ускорит выздоровление.
• В некоторых случаях, особенно если у ребенка есть аденоиды, врач может назначить назальные глюкокортикостероиды (Назонекс, Авамис). Но это решать должен только врач. - При длительном ночном кашле без какой-либо другой клиники обязательно должно быть исключено инородное тело в носу.
У детей в осеннее-зимний период длительный кашель из-за постназального затёка – дело очень частое. И, как правило, особого лечения он не требует.
Автор врач педиатр Екатерина Потеряева
источник
Постназальный синдром — комплекс симптомов, обусловленных стеканием избытка слизи по задней стенке носоглотки. Слизисто-гнойный секрет вырабатывается железами, расположенными в носовой полости и придаточных пазухах. Он раздражает нервные окончания в горле, вызывая постоянные покашливания днем и приступообразный кашель ночью. Лица с постназальным синдромом испытывают дискомфорт и все время пытаются очистить горло, путем отхаркивания слизи. Эти неприятные симптомы нарушают сон и привычный ритм жизни.
Слизь, продуцируемая железистыми структурами носоглотки, предназначена для увлажнения, очистки и защиты слизистой оболочки респираторного тракта. Инородные тела, попадающие в организм человека вместе с вдыхаемым воздухом, задерживаются слизью в верхних отделах дыхательной системы. Слизистый секрет фиксирует бактерии, пыльцу и другие загрязнители из окружающей среды и устраняет их, не позволяя проникнуть в бронхи и легкие.
Здоровые люди вырабатываемую в оптимальном количестве слизь не замечают. Она в течение дня проглатывается вместе со слюной или выделяется из носа. Когда ее секретируется слишком много, человек ощущает дискомфорт. Больные чувствуют, как слизистые выделения текут из носа в глотку. Они раздражают нервные окончания кашлевых зон, расположенных на голосовых связках и надгортаннике. Днем человек заглатывает слизь, поэтому кашель отсутствует, возникают лишь незначительные покашливания. Ночью больной занимает горизонтальное положение, мешающее свободному стеканию секрета. Он скапливается в горле и вызывает сильный приступообразный кашель, нередко заканчивающийся рвотой.
Синдром постназального затекания является довольно распространенным недугом. Он встречается повсеместно. Основными причинами заболевания являются риниты, синуситы, врожденные пороки носоглотки. Синдром развивается у детей гораздо чаще, чем у взрослых. Это связано с узостью респираторного тракта, незрелостью структурных элементов дыхательной системы и не полностью сформировавшимся иммунитетом.
Диагностика патологии заключается в проведении риноскопии, фарингоскопии, рентгенографии и томографии. Лечение синдрома направлено на устранение воспалительного процесса в носоглотке медикаментозным или хирургическим путем.
Постназальный синдром — полиэтиологическое заболевание, связанное с негативным воздействием экзогенных и эндогенных факторов.
Основные причины развития синдрома:
основные причины постназального синдрома
Поллиноз — сезонная аллергия на пыльцу растений. Организм вынужден синтезировать много слизи, чтобы удалить все раздражающие вещества с носоглотки.
Постназальный синдром – осложнение острого воспаления верхних дыхательных путей: ринита, синусита, ринофарингита, а также новообразований: полипов и кист в носу.
Факторы, предрасполагающие к развитию синдрома:
- Плохая экология в районе проживания,
- Профессиональные вредности,
- Агрессивное воздействие химических веществ,
- Употребление недостаточного количества жидкости,
- Курение и злоупотребление алкоголем,
- Неадекватное применение сосудосуживающих капель в нос,
- Бесконтрольный прием антибактериальных средств,
- Сильный стресс,
- Метаболические расстройства,
- Острая пища,
- Беременность,
- Инородные тела в носу,
- Запыленность и загазованность воздуха,
- Длительное лечение оральными контрацептивами или гипотензивными средствами,
- Гормональный дисбаланс различного происхождения.
Патогенетические стадии развития синдрома:
- Воспаление органов дыхания — носа, глотки, гортани,
- Повышение проницаемости стенок сосудов,
- Экссудация,
- Дисфункция местных желез, секретирующих слизь,
- Выделение гнойных или слизистых масс,
- Стекание выделений по задней стенке глотки,
- Раздражение нервных окончаний в гортани,
- Кашель.
Постназальный синдром проявляется самыми разнообразными симптомами — катаральными, астеническими, интоксикационными, диспепсическими.
Пациенты ощущают присутствие слизистой пробки в горле или комка, не исчезающего при проглатывании и вызывающего дискомфорт. Больные пытаются избавиться от слизи путем откашливания и отхаркивания. Днем они постоянно покашливают. Ночью возникает мучительный приступообразный кашель с выделением большого количества мокроты прозрачного или желтого цвета, содержащей сгустки желеобразной консистенции. Когда больные засыпают, они громко храпят. Их могут беспокоить ночные приступы удушья. Утром при изменении положения тела кашель усиливается, появляется тошнота с рвотными позывами. На пике кашля открывается рвота.
Катаральный синдром проявляется заложенностью носа и нарушением дыхания, болью, першением и зудом в горле, сухостью и жжением в носу, охриплостью, осиплостью и гнусавостью голоса. Общие астеновегетативные и интоксикационные признаки болезни: субфебрильная температура, цефалгия, недомогание, слабость.
Воспаление с носоглотки часто распространяется на соседние органы – придаточные пазухи и гортань. При этом у больных появляется острая боль в горле, затрудняющая процесс приема пищи и питья, а также дискомфортные и болезненные ощущения в проекции пораженного синуса. При падании слизи в желудок возникают расстройства пищеварения, проявляющиеся снижением аппетита, абдоминальной болью, метеоризмом.
Постназальный синдром осложняется распространением воспаления в нижние отделы респираторного тракта. У больных развиваются фарингиты, ларингиты, трахеиты, бронхиты и пневмонии, которые часто рецидивируют и плохо поддаются терапии.
Симптоматика постназального синдрома неспецифична, а диагностика затруднительна. Она заключается в опросе и осмотре больного, сборе жалоб и анамнеза, проведении лабораторных и инструментальных исследований. В ходе диагностических процедур необходимо выявить причину синдрома, чтобы в дальнейшем выбрать правильную тактику лечения. Оториноларинголог обнаруживает у больного оранжево-коричневую слизь, содержащую сгустки и стекающую из носа в глотку. Но и при отсутствии слизи у больного в момент обследования можно поставить предварительный диагноз. Только при данной патологии характерный сухой кашель сопровождается выделением мокроты из дыхательных путей.
Методы, применяемые для выявления патологии:
- Выслушивание жалоб,
- Сбор анамнестических данных,
- Общий осмотр больного,
- Рино-, ото- и фарингоскопия,
- Гемограмма,
- Микробиологическое исследование отделяемого носоглотки на микрофлору,
- Рентген пазух носа,
- КТ или МРТ носоглотки,
- Аллергопроба,
- Иммунограмма.
В тяжелых случаях врачи могут заподозрить вовлечение в воспалительный процесс бронхов и легких. Для выявления начинающейся пневмонии проводят рентгенографию легких или флюорографию.
Лечение постназального синдрома проводится в амбулаторных условиях. Врачебная тактика определяется причиной и характером течения патологии. Обычно специалисты ограничиваются консервативным подходом.
Больным назначают препараты местного и системного действия:
-
Антибактериальные спреи в нос – «Полидекса», «Изофра»,
- Системные антибиотики широкого спектра действия из группы пенициллинов «Амоксиклав», «Амоксициллин», макролидов «Азитромицин», «Клацид», фторхинолонов «Ципрофлоксацин», «Офлоксацин»,
- Местные иммуностимуляторы – «Имудон», «Лизобакт», «Интерферон»,
- Системные иммуномодулирующие средства – «Полиоксидоний», «Имунорикс», «Ликопид»,
- Антигистаминные препараты – «Зодак», «Цетрин», «Лоратадин»,
- Спреи на основе морской соли для промывания носа – «Аквалор», «Аквамарис»,
- Сосудосуживающие назальные капли – «Тизин», «Ксилометазолин», «Ринонорм»,
- Местные глюкокортикостероиды – «Фликсоназе», «Тафен»,
- Спреи в горло – «Мирамистин», «Тантум верде», «Гексорал»,
- Витаминные комплексы – «Витрум», «Центрум».
При наличии у больного лихорадки схему лечения дополняют жаропонижающими средствами. Симптоматическая терапия также включает противокашлевые, муколитические и отхаркивающие препараты. При забросе желудочного содержимого в пищевод необходимо нормализовать питание, исключив из рациона жирную, острую, соленую, копченую, маринованную пищу, спиртные напитки, крепкий чай и кофе. Есть следует за 4 часа до сна.
Физиопроцедуры, применяемые для лечения воспалительных процессов в носоглотке:
- УФО,
- Электро- и фонофорез,
- Лечение ультразвуком,
- УВЧ,
- Парафиновые аппликации на нос,
- Лазерная терапия.
Ингаляционное введение лекарственных препаратов оказывает быстрое лечебное воздействие: выводит вязкую мокроту из носоглотки и снимает местные воспалительные явления. Для лечение постназального затека используют щелочные и сложные ингаляции. Больным рекомендуют вдыхать пары эфирных масел, отваров лекарственных трав, муколитиков.
Хирургическое лечение показано больным, которым не помогла медикаментозная терапия, и очаг воспаления не был ликвидирован. Операцию проводят также лицам, имеющим врожденные пороки развития носоглотки, новообразования в носу, аденоидные вегетации. В настоящее время такие операции проводятся эндоскопическим методом.
Народные средства дополняют, но не заменяют традиционное лечение. Они не насколько эффективны, как медицинские препараты, но все же оказывают положительный эффект и не наносят вреда здоровью. Они помогают лечить синдром, когда причина его неясна.
Наиболее эффективными средствами народной медицины, предназначенными для лечения воспаленной носоглотки, являются следующие:
Постназальный синдром часто возникает у беременных женщин и усиливает проявления токсикоза. Лечение недуга проводят с помощью антисептиков и средств на основе морской соли для промывания носа.
Выполняя простые правила, можно избежать развития постназального затека:
- Повышение общей резистентности организма и иммунной защиты,
- Закаливание — контрастный душ, обливания холодной водой, ходьба босиком,
- Занятия спортом, утренняя гимнастика, вечерние пробежки, плавание, фитнес,
- Прием иммуномодуляторов во время эпидемий,
- Сбалансированное, рациональное, витаминизированное питание,
- Борьба с вредными привычками — табакокурением, приемом спиртных напитков, гиподинамией,
- Исключение общего и местного переохлаждения,
- Санация очагов инфекции — лечение синусита, кариеса, отита,
- Осторожное применение деконгестантов,
- Частые пешие прогулки на свежем воздухе,
- Поддержание оптимальной температуры и влажности в помещении,
- Ежедневная влажная уборка в комнате,
- Использование увлажнителей воздуха в отопительный период,
- Проветривание спальни в течение часа перед сном,
- Хирургическая коррекция врожденных структурных аномалий носа.
Постназальный синдром имеет благоприятный прогноз при условии своевременной и правильной терапии. Болезнь обязательно надо лечить. Стекание слизи прекращается после выявления и устранения причинного фактора. В запущенных случаях развиваются серьезные осложнения со стороны бронхолегочного аппарата. Чтобы защитить себя от дискомфорта в носоглотке, необходимо выполнять все рекомендации и назначения врача.
источник


 Антибактериальные спреи в нос – «Полидекса», «Изофра»,
Антибактериальные спреи в нос – «Полидекса», «Изофра»,