Аденоиды, или аденоидные вегетации могут возникать как у детей (это происходит в большинстве случаев по причине слабого иммунитета ребенка), так и у взрослых. Это хроническое вялотекущее заболевание, которое характеризируется разрастанием лимфоидной ткани настолько, что со временем носоглоточные миндалины (а именно из них и сформированы аденоиды) закрывают носовые ходы. Несмотря на то, что болезнь может длиться многие годы и не подавать при этом выраженных признаков, последствия запущенного патологического процесса могут быть довольно серьезными.
В современной тактике лечения аденоидных вегетаций приоритет отдается консервативной терапии, которая предваряется исчерпывающей диагностикой. После уточнения диагноза назначает комплекс фармакологических средств, которые разрывают звенья патологического механизма заболевания. К хирургическому вмешательству в классическом виде прибегают редко, хотя этот метод достаточно эффективен. Его выполняют по строгим показаниям.
От того, какую часть просвета носовых ходов закрывают увеличенные миндалины, зависят клинические проявления и лечебная тактика.
Иммунитет является слаженной системой, которая состоит из множества компонентов. Одним из таких компонентов является клеточный иммунитет – специальные клетки вырабатываются в лимфоидной ткани. Самыми большими скоплениями этой ткани являются миндалины – узлы, которые расположены на границе между организмом и внешней средой. Они защищают верхние дыхательные пути от инфекций, которые могут проникнуть с вдыхаемым воздухом. Но если иммунитет дает сбой, может начаться воспаление этой ткани.
Существует две основные причины заболевания: компенсаторная гипертрофия лимфоидной ткани и аденоидит (воспаление гипертрофированной носоглоточной миндалины, т. е. аденоидов). Если появление болезненного состояния связано с хроническими инфекционными заболеваниями или аллергическими реакциями, которые постоянно стимулируют увеличение ткани миндалин в размерах, компенсируя иммунный ответ на какого-либо возбудителя, говорят о компенсаторной гипертрофии. В норме скопления лимфоидной ткани уменьшаются сразу после того, как иммунный ответ прекращается. Но если ее размеры не уменьшаются, а лимфоидная ткань, истощаясь, зарастает соединительной тканью, это говорит о появлении аденоидов. Это основная причина.
Если же заболевание острое и развивается быстро, на фоне системной воспалительной реакции на инфекцию (повышение температуры, озноб, покраснение слизистой в носу и носоглотке, болезненность, ощущение локального жара), то имеет место воспаление миндалин – аденоидит. Он проходит быстрее, лечится проще гипертрофии, обычно достаточно курса противовоспалительных и антибактериальных средств. Качество жизни человека при такой форме не ухудшается в долгосрочной перспективе, чего нельзя сказать о хроническом разрастании.
Длительная гипоксия проявляется у взрослых снижением когнитивных способностей, ухудшением общего самочувствия, головными болями, расстройствами сна.
Предпосылками заболевания являются перенесенные вирусные или бактериальные инфекции, в частности, детские болезни – корь, краснуха, ветрянка. Длительный аллергический процесс также приводит к гипертрофии носоглоточной миндалины.
Как выглядят аденоиды? На фото аденоидов видно, что это комки слизистой ткани, довольно мягкой консистенции, размером около сантиметра, рыхлые. Их слизистая оболочка полнокровная при воспалении, а сосудистый рисунок на поверхности ярко выражен. При значительной гипертрофии можно обнаружить узлы соединительной ткани, неровную и бугристую поверхность образований.
Так как миндалины расположены в носу, где находятся тонкие перегородки, образующие носовые ходы (носовые раковины), то их увеличение становится причиной главной проблемы – полного или частичного перекрытия дыхательных ходов. Именно с этим связаны основные симптомы заболевания.
Заболевание имеет код по МКБ 10 (Международной классификации болезней 10-го пересмотра) в категории Хронические заболевания миндалин – J35. Патология расценивается как потенциально опасная и требующая обязательного лечения.
От того, какую часть просвета носовых ходов закрывают увеличенные миндалины, зависят клинические проявления и лечебная тактика. В зависимости от гипертрофии различают три степени аденоидных разрастаний:
Увеличенная миндалина закрывает 1/3 часть сошника и высоты носовых ходов. Клинически это мало чем отличается от нормы, в целом носовое дыхание сохранено, однако во время ночного сна ребенок может храпеть, сопеть или дышать открытым ртом.
Глоточная миндалина занимает 2/3 носовых ходов и сошника. На этом этапе проявляются первые выраженные симптомы. Именно на этой стадии чаще всего устанавливается диагноз. Активное консервативное лечение аденоидов второй степени может обеспечить регресс гипертрофии.
Предпосылками заболевания являются перенесенные вирусные или бактериальные инфекции, в частности, детские болезни – корь, краснуха, ветрянка. Длительный аллергический процесс также приводит к гипертрофии носоглоточной миндалины.
Увеличенная миндалина закрывает практически весь сошник, полностью перекрывает носовые ходы и делает носовое дыхание невозможным. Признаки заболевания налицо, кроме постоянного дыхания ртом больной страдает от длительной гипоксии, что особенно опасно для детей (в частности, для их нервной системы). На этом этапе консервативное лечение может оказаться безрезультатным, в таком случае прибегают к хирургическому удалению миндалин.
Для каждой степени характерны свои клинические проявления.
На ранней стадии заболевание протекает малосимптомно или вовсе бессимптомно. Первыми признаками болезни у детей являются ночной храп, подверженность респираторным инфекциям. У взрослых пациентов заболевание также может проявляться ночным храпом, однако, как правило, это не вызывает каких-либо подозрений.
Симптомы второй стадии – ухудшение носового дыхания, частые простудные заболевания и общее снижение резистентности к болезнетворным организмам, изменение тембра голоса, отчетливый храп, беспокойный сон, головокружение, возможен кашель, при физических нагрузках больной дышит ртом. Может появиться несвойственная слабость, сонливость, ухудшение аппетита, снижение двигательной активности.
На третьей стадии носовое дыхание отсутствует, и пациент постоянно дышит ртом – это основной признак. Такой тип дыхания не может обеспечить организм кислородом в полной мере, нехватка составляет примерно 20%. Развивается гипоксия, или кислородное голодание. Длительная гипоксия проявляется у взрослых снижением когнитивных способностей, ухудшением общего самочувствия, головными болями, расстройствами сна. Для детей это состояние крайне опасно и может иметь далеко идущие последствия, так как нервная система испытывает недостаток питания в период своего активного развития.
Если же заболевание острое и развивается быстро, на фоне системной воспалительной реакции на инфекцию, то имеет место воспаление миндалин – аденоидит.
Это проявляется отставанием в умственном и физическом развитии, ухудшением внимания, памяти. Если вовремя не назначить лечение, нарушение когнитивных функций может стать необратимым. Прогрессирующие вегетации приводят к ухудшению слуха.
Из-за постоянного дыхания через рот у детей формируется аденоидный тип лица (так как еще не полностью окостенел череп) – рот приоткрыт, прикус изменен, зубы искривлены, выдвинуты вперед, верхняя челюсть удлиненная, отвисающая, а небо высокое «готическое».
Третья стадия требует немедленного обращения к специалисту, так как структурные и функциональные нарушения многих систем могут приобрести необратимый характер, стать причиной отклонений в развитии и тяжелых заболеваний.
У детей клиническая картина обычно более выражена, тогда как аденоиды у взрослых могут не проявляться длительное время. В любом случае, постановка диагноза требует обследования у ЛОР-врача.
Прибегают к таким исследованиям:
- Пальцевое исследование. Доктор ощупывает миндалину рукой в стерильной перчатке, оценивая ее размер и консистенцию. Неприятная процедура, поэтому используется в практике нечасто и только у взрослых.
- Осмотр при помощи носоглоточного зеркала. В полость рта вводится специальная зеркальная поверхность из стерильного металла, в которой отражаются миндалины.
- Эндоскопическое обследование (риноскопия). Тонкий зонд с камерой может проникать в самые тесные пространства, оценить состояние окружающих тканей и слуховых труб. К тому же позволяет взять материал на гистологическое обследование.
- Рентген-диагностика – чаще применяется перед хирургическим вмешательством.
В сложных случаях прибегают к компьютерной томографии.
Дифференциальная диагностика аденоидов проводится с другими нарушениями проходимости дыхательных путей – искривлением носовой перегородки, риносклеромой.
Из-за постоянного дыхания через рот у детей формируется аденоидный тип лица – рот приоткрыт, прикус изменен, зубы искривлены, выдвинуты вперед, верхняя челюсть удлиненная, отвисающая, а небо высокое «готическое».
Как уменьшить размер разрастаний? Для этого применяется медикаментозная терапия. Лечению всегда предшествует промывание полости носа, т. е. ее санация. С этой целью используют аптечные солевые растворы, назальные спреи с дезинфицирующим эффектом. Доктор Комаровский советует полоскать нос физраствором – недорогим средством, которое представляет собой изотонический солевой раствор.
При воспалительном процессе применяются противовоспалительные, антисептические средства местного действия. Для облегчения симптомов заболевания применяются сосудосуживающие капли в нос, антигистаминные препараты общего действия. Показаны ингаляции лекарственных средств при помощи небулайзера. В случае, если обнаружена бактериальная инфекция, назначается курс антибактериальной терапии.
Гипертрофия носоглоточной миндалины 1-2 степени лечится без операции достаточно эффективно. Аденоидные вегетации 3 степени также требуют активного консервативного лечения (медикаментозного, физиотерапевтического), однако оно может оказаться малоэффективным. Если несколько курсов противовоспалительной терапии не привели к результату, и гипертрофия продолжает прогрессировать, если обнаружено снижение слуха, проявления кислородного голодания, ставится вопрос о хирургическом удалении аденоидов.
Операция называется аденотомией. Заключается в том, что под местным или общим обезболиванием гипертрофированные миндалины вырезают особым инструментов – полукруглым аденотомом. Оптимально проведение манипуляции под эндоскопическим наблюдением, чтобы во время удаления не остались частички лимфоидной ткани, которые могут способствовать рецидиву.
У детей клиническая картина обычно более выражена, тогда как аденоиды у взрослых могут не проявляться длительное время.
Передовым методом лечения является удаление аденоидных вегетаций лазером, позволяющее эффективно избавиться от болезни, избежав рисков классической хирургической операции.
Предлагаем к просмотру видеоролик по теме статьи.
источник
Аденоиды это патологическое разрастание лимфоидной ткани, вызванное чрезмерным поступлением вирусных и инфекционных агентов в организм пациента. Чтобы понять, где находятся аденоиды и как они выглядят, необходимо кратко разобраться в анатомии носоглотки.
Где находятся аденоиды у ребенка и взрослого? Для начала следует разобраться в том, что такое аденоиды.
Все знают, что такое небные миндалины (гланды): они расположены по сторонам от глоточного кольца и выполняют барьерную роль.
Но в организме человека определяются также:
- трубные миндалины,
- язычная и глоточная миндалины.
Глоточная миндалина — это скопление лимфоидной ткани. Располагается она на границе носоглотки и дыхательных путей, препятствуя поступлению инфекции в трахею, бронхи и легкие.
Как правило, разрастание лимфоидной ткани приходится на возраст 5-12 лет. В более поздние годы происходит атрофия носоглоточной миндалины и спонтанный регресс аденоидного процесса. Это не всегда так, в противном случае у взрослых болезнь не встречалась бы.
Триггером (спусковым механизмом) патологического процесса является постоянное воздействие на носоглотку болезнетворных микроорганизмов.
Многое зависит от этапа развития процесса у человека. Где искать аденоиды, в горле или в носу и можно ли найти их самостоятельно?
Глоточная миндалина в своем нормальном состоянии выглядит как гребнеобразная структура, покрытая небольшими ворсистыми сосочками.
Некоторые определения
Увеличенные аденоиды на первой стадии разрастаются не до столь существенных размеров, чтобы их можно было увидеть невооруженным глазом.
При проведении осмотра с помощью зеркал определяется гиперемированный участок лимфоидной ткани размером 0.5-2 см. Разрастается он неравномерно.
О первой степени аденоидов можно говорить, когда закрыто не более трети сошника и хоан.
Воспаленные аденоиды первой степени почти не доставляют дискомфорта пациенту, потому диагноз на столь ранней стадии ставится редко.
Разрастания глоточной миндалины данной степени видны даже без помощи специального оборудования. Визуально увеличенная глоточная миндалина выглядит как структура, представленная множеством округлых образований, некогда бывших сосочками.
Диагностический осмотр проводится через оба хода для более точной оценки процесса (аденоиды видны и в носу, и в горле). 2-я степень характеризуется закрытием половины сошника и хоан.
Это наиболее запущенная стадия течения заболевания. Глоточная миндалина видна даже при беглом рутинном осмотре с помощью шпателя.
Сразу за мягким небом определяются многочисленные округлые образования различного размера, розового или малиново-красного цвета. Хоаны и сошник перекрыты полностью или почти полностью.
В данном случае постановка диагноза сложностей не представляет.
Как выглядят удаленные аденоиды? Все зависит от степени и объемов резекции.
- При полном удалении визуально аденоиды не определяются.
- Частичная резекция приводит к сохранению некоторых структур гипертрофированной миндалины.
Исходя из объема оставленных тканей, аденоиды после удаления могут выглядеть как единичные узелки или уплотнения незначительных размеров (классическая форма резекции предполагает максимальное иссечение патологических тканей, остается не более 0.3-1 см).
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В нормальных условиях глоточная миндалина представлена несколькими складками лимфоидной ткани, выступающими над поверхностью слизистой оболочки задней стенки глотки. Она входит в состав так называемого глоточного лимфатического кольца, представленного несколькими иммунными железами. Данные железы состоят преимущественно из лимфоцитов – иммунокомпетентных клеток, участвующих в регуляции и обеспечении иммунитета, то есть способности организма защищаться от воздействия чужеродных бактерий, вирусов и других микроорганизмов.
Глоточное лимфатическое кольцо образовано:
- Носоглоточной (глоточной) миндалиной. Непарная миндалина, располагается в слизистой оболочке задне-верхней части глотки.
- Язычной миндалиной. Непарная, располагается в слизистой оболочке корня языка.
- Двумя небными миндалинами. Эти миндалины довольно крупные, располагаются в ротовой полости по бокам от входа в глотку.
- Двумя трубными миндалинами. Располагаются в боковых стенках глотки, вблизи отверстий слуховых труб. Слуховая труба представляет собой узкий канал, который соединяет барабанную полость (среднее ухо) с глоткой. В барабанной полости содержатся слуховые косточки (наковальня, молоточек и стремечко), которые соединены с барабанной перепонкой. Они обеспечивают восприятие и усиление звуковых волн. Физиологической функцией слуховой трубы является выравнивание давления между барабанной полостью и атмосферой, что необходимо для нормального восприятия звуков. Роль трубных миндалин в данном случае заключается в предотвращении попадания инфекции в слуховую трубу и далее в среднее ухо.
Во время вдоха вместе с воздухом человек вдыхает множество различных микроорганизмов, постоянно присутствующих в атмосфере. Основной функцией носоглоточной миндалины является предотвращение проникновения данных бактерий в организм. Вдыхаемый через нос воздух проходит через носоглотку (где расположены носоглоточная и трубные миндалины), при этом чужеродные микроорганизмы контактируют с лимфоидной тканью. При контакте лимфоцитов с чужеродным агентом запускается комплекс местных защитных реакций, направленных на его нейтрализацию. Лимфоциты начинают усиленно делиться (размножаться), что и обуславливает увеличение миндалины в размерах.
Помимо местного антимикробного действия лимфоидная ткань глоточного кольца выполняет и другие функции. В данной области происходит первичный контакт иммунной системы с чужеродными микроорганизмами, после чего лимфоидные клетки переносят информацию о них в другие иммунные ткани организма, обеспечивая подготовку иммунной системы к защите.
Является одним из первых симптомов, появляющихся у ребенка с аденоидами. Причиной нарушения дыхания в данном случае является чрезмерное увеличение аденоидов, которые выступают в носоглотку и препятствуют прохождению вдыхаемого и выдыхаемого воздуха. Характерным является тот факт, что при аденоидах нарушается исключительно носовое дыхание, в то время как дыхание через рот не страдает.
Характер и степень нарушения дыхания определяются размерами гипертрофированной (увеличенной) миндалины. Из-за недостатка воздуха дети плохо спят по ночам, храпят и сопят во время сна, часто просыпаются. Во время бодрствования они часто дышат через рот, который постоянно приоткрыт. Ребенок может неразборчиво говорить, гнусавить, «говорить в нос».
По мере прогрессирования заболевания дышать ребенку становится все сложнее, ухудшается его общее состояние. Из-за кислородного голодания и неполноценного сна может появляться выраженное отставание в умственном и физическом развитии.
Более чем у половины детей с аденоидами наблюдаются регулярные слизистые выделения из носа. Причиной этого является чрезмерная активность иммунных органов носоглотки (в частности, носоглоточной миндалины), а также постоянно прогрессирующий воспалительный процесс в них. Это приводит к повышению активности бокаловидных клеток слизистой оболочки носа (данные клетки ответственны за продукцию слизи), что и обуславливает появление насморка.
Такие дети вынуждены постоянно носить с собой платок или салфетки. Со временем в области носогубных складок может отмечаться повреждение кожных покровов (покраснение, зуд), связанное с агрессивным воздействием выделяемой слизи (носовая слизь содержит особые вещества, основной функцией которых является уничтожение и разрушение проникающих в нос патогенных микроорганизмов).
Нарушение слуха связано с чрезмерным разрастанием носоглоточной миндалины, которая в некоторых случаях может достигать огромных размеров и буквально перекрывать внутренние (глоточные) отверстия слуховых труб. В данном случае становится невозможным выравнивание давления между барабанной полостью и атмосферой. Воздух из барабанной полости постепенно рассасывается, в результате чего нарушается подвижность барабанной перепонки, что и обуславливает снижение слуха.
Если аденоиды перекрывают просвет только одной слуховой трубы, будет отмечаться снижение слуха на стороне поражения. Если же перекрыты обе трубы, слух будет нарушен с двух сторон. В начальных стадиях заболевания нарушение слуха может быть временным, связанным с отеком слизистой оболочки носоглотки и глоточной миндалины при различных инфекционных заболеваниях данной области. После стихания воспалительного процесса отек тканей уменьшается, просвет слуховой трубы освобождается, и нарушения слуха исчезают. На поздних стадиях аденоидные вегетации могут достигать огромных размеров и полностью перекрывать просветы слуховых труб, что приведет к постоянному снижению слуха.
Если не лечить аденоиды 2 – 3 степени (когда носовое дыхание практически невозможно), длительное дыхание через рот приводит к развитию определенных изменений лицевого скелета, то есть формируется так называемое «аденоидное лицо».
«Аденоидное лицо» характеризуется:
- Полуоткрытым ртом. Из-за затрудненного носового дыхания ребенок вынужден дышать через рот. Если такое состояние длится достаточно долго, оно может переходить в привычку, вследствие чего даже после удаления аденоидов ребенок будет по-прежнему дышать ртом. Коррекция данного состояния требует длительной и кропотливой работы с ребенком как со стороны врачей, так и со стороны родителей.
- Отвисшей и удлиненной нижней челюстью. Из-за того, что рот ребенка постоянно открыт, нижняя челюсть постепенно удлиняется и вытягивается, что приводит к нарушению прикуса. Со временем происходят определенные деформации в области височно-нижнечелюстного сустава, вследствие чего в нем могут образовываться контрактуры (сращения).
- Деформацией твердого неба. Происходит из-за отсутствия нормального носового дыхания. Твердое небо располагается высоко, может быть развито неправильно, что, в свою очередь, приводит к неправильному росту и расположению зубов.
- Безразличным выражением лица. При длительном течении заболевания (месяцы, годы) значительно нарушается процесс доставки кислорода к тканям, в частности, к головному мозгу. Это может приводить к выраженному отставанию ребенка в умственном развитии, нарушению памяти, умственной и эмоциональной деятельности.
Важно помнить, что описанные изменения возникают только при длительном течении заболевания. Своевременное удаление аденоидов приведет к нормализации носового дыхания и предотвратит изменения лицевого скелета.
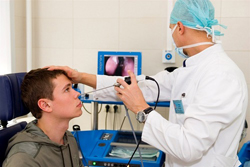
Для диагностики аденоидов применяется:
- Задняя риноскопия. Простое исследование, позволяющее зрительно оценить степень увеличения глоточной миндалины. Выполняется с помощью небольшого зеркала, которое вводится врачом через рот в глотку. Исследование безболезненно, поэтому может выполняться всем детям и практически не имеет противопоказаний.
- Пальцевое исследование носоглотки. Также довольно информативное исследование, позволяющее на ощупь определить степень увеличения миндалин. Перед исследованием врач надевает стерильные перчатки и становится сбоку от ребенка, после чего пальцем левой руки надавливает на его щеку снаружи (чтобы предотвратить смыкание челюсти и травму), а указательным пальцем правой руки быстро обследует аденоиды, хоаны и заднюю стенку носоглотки.
- Рентгенографические исследования. Простая рентгенография в прямой и боковой проекции позволяет определить аденоиды, которые достигли больших размеров. Иногда пациентам назначается компьютерная томография, которая позволяет более детально оценить характер изменений глоточной миндалины, степень перекрытия хоан и другие изменения.
- Эндоскопическое исследование. Довольно подробную информацию может дать эндоскопическое исследование носоглотки. Суть его заключается во введении эндоскопа (специальной гибкой трубки, на одном конце которой закреплена видеокамера) в носоглотку через нос (эндоскопическая риноскопия) или через рот (эндоскопическая эпифарингоскопия), при этом данные с камеры передаются на монитор. Это позволяет визуально исследовать аденоиды, оценить степень проходимости хоан и слуховых труб. Чтобы предотвратить неприятные ощущения или рефлекторную рвоту, за 10 – 15 минут до начала исследования слизистая оболочка глотки обрабатывается спреем анестетика – вещества, снижающего чувствительность нервных окончаний (например, лидокаином или новокаином).
- Аудиометрия. Позволяет выявить нарушение слуха у детей с аденоидами. Суть процедуры заключается в следующем — ребенок садится в кресло и надевает наушники, после чего врач начинает включать звуковые записи определенной интенсивности (звук подается вначале на одно ухо, затем на другое). Когда ребенок услышит звук, он должен подать сигнал.
- Лабораторные анализы. Лабораторные анализы не являются обязательными при аденоидах, так как не позволяют подтвердить или опровергнуть диагноз. В то же время, бактериологическое исследование (посев мазка из носоглотки на питательные среды с целью выявления бактерий) иногда позволяет определить причину заболевания и назначить адекватное лечение. Изменения в общем анализе крови (повышение концентрации лейкоцитов более 9 х 10 9 /л и увеличение скорости оседания эритроцитов (СОЭ) более 10 – 15 мм в час) могут указывать на наличие инфекционно-воспалительного процесса в организме.
В зависимости от размеров аденоидных вегетаций выделяют:
- Аденоиды 1 степени. Клинически данная стадия может никак не проявляться. В дневное время ребенок свободно дышит через нос, однако в ночное время может отмечаться нарушение носового дыхания, храп, редкие пробуждения. Это объясняется тем, что ночью слизистая оболочка носоглотки слегка отекает, что приводит к увеличению размеров аденоидов. При исследовании носоглотки могут определяться аденоидные разрастания небольших размеров, покрывающие до 30 – 35% сошника (кости, участвующей в формировании носовой перегородки), слегка перекрывая просвет хоан (отверстий, соединяющих полость носа с носоглоткой).
- Аденоиды 2 степени. В данном случае аденоиды разрастаются настолько, что покрывают более половины сошника, что уже отражается на способности ребенка дышать через нос. Носовое дыхание затруднено, однако еще сохранено. Ребенок часто дышит ртом (обычно после физических нагрузок, эмоционального перенапряжения). В ночное время отмечается сильный храп, частые пробуждения. На этой стадии могут появляться обильные слизистые выделения из носа, кашель и другие симптомы заболевания, однако признаки хронической нехватки кислорода возникают крайне редко.
- Аденоиды 3 степени. При 3 степени заболевания гипертрофированная глоточная миндалина полностью перекрывает хоаны, делая носовое дыхание невозможным. Все описанные выше симптомы сильно выражены. Появляются и прогрессируют симптомы кислородного голодания, могут появляться деформации лицевого скелета, отставание ребенка в умственном и физическом развитии и так далее.
Целью медикаментозной терапии является устранение причин возникновения заболевания и предотвращение дальнейшего увеличения глоточной миндалины. С этой целью могут использоваться препараты из различных фармакологических групп, обладающие как местными, так и системными эффектами.
Медикаментозное лечение аденоидов
| |
| |
|
|

