Первое звено иммунной системы организма каждого человека, призванное защитить от внутренних и внешних агрессоров — миндалины. Чтобы определить аденоиды — их наличие и патологические изменения — необходимо пройти консультацию отоларинголога. Современные методы диагностики позволяют достоверно судить о состоянии этой важной структурной единицы иммунной системы.
Специалисты подчеркивают, что аденоиды — это патологическое разрастание ткани носоглоточной миндалины. Чаще выявляется в педиатрической практике, у малышей 3—12 лет. Диагностика аденоидов должна осуществляться только отоларингологом. С этой целью проводится ряд различных процедур.
Патология характерна для детей младшего дошкольного возраста, которым приходится сталкиваться со множеством болезнетворных агентов. А их иммунная система еще не подготовлена к подобным агрессивным атакам.
Как определить аденоиды у ребенка — часто задаваемый вопрос обеспокоенными родителями малыша. Ведь при осмотре в домашних условиях их не видно. Заподозрить разрастание лимфоидных вегетаций можно по отдельным характерным признакам. К примеру, постоянное затруднение носового дыхания, некоторая гнусавость голоса. Насморк при аденоидах беспокоит ребенка в утренние часы, когда слизь стекает по задней стенке носоглотки.
У детей старшей возрастной группы, после 15—17 лет, гипертрофия носоглоточной миндалины выявляется намного реже. Во взрослой практике случаи воспаления аденоидов единичны.
Специалистами выделяется несколько основных причин возможного разрастания лимфоидной ткани:
- Часто рецидивирующие ОРВИ — еще не успевшая восстановиться после первой атаки ткань носоглоточной миндалины вновь подвергается агрессии, отекает и воспаляется. Это провоцирует аденоиды и отит.
- Понижение параметров иммунитета — отсутствие должного ответа на проникновение извне болезнетворных агентов способствует тому, что детский организм не способен полноценно себя защитить. Деятельность лимфоидной системы нарушается. Это тут же отражается на состоянии иммунитета.
- Повышенный аллергический фон — аденоиды реагируют на проникновение в область носоглотки различных аллергенов так же, как на патогенные вирусы и бактерии — быстрым увеличением размеров. Диагностика аденоидов у детей в этом случае обязательно включает проведение аллергопроб.
- У отдельной категории людей присутствует врожденная предрасположенность к патологиям лимфатической системы – полилимфоаденопатия.
Специалистом после тщательного сбора анамнеза и определения первопричины негативного состояния, принимается решение, как проверить аденоиды, какой метод будет наиболее информативным.
Поведение консультации отоларинголога – необходимое условие, чтобы достоверно судить о наличии патологии. Как определить степень аденоидов – специалист будет решать в каждом случае индивидуально.
Ориентировочные параметры лимфоидных разрастаний:
- 0 степень – физиологические размеры носоглоточной миндалины;
- 1 степень – гипертрофия выражена умеренно, перекрытие просвета носовых ходов наблюдается на одну четверть;
- 2 степень – разрастание выражено больше, носовые ходы перекрыты на две тритии своего просвета;
- 3 степень – носоглоточная миндалина полностью загораживает просвет носовых ходов.
Порою, чтобы определить аденоиды у ребенка отоларингологу достаточно просто заглянуть ему в рот и нос.
Разрастание аденоидной ткани на первых этапах своего формирования может практически никоим образом себя не проявлять. Малыш развивается удовлетворительно, активен, отлично высыпается.
По мере прогрессирования патологии носоглоточная миндалина все больше перекрывает просвет носовых проходов, что сказывается на общем самочувствии малыша. Как определить аденоиды:
- носовое дыхание ребенка нарушено;
- появляется характерное серозное отделяемое;
- малыш вынужден дышать через рот не только в ночное время суток, но и днем;
- сон крохи становится прерывистым;
- может определяться похрапывание;
- в момент сна даже наблюдаются кратковременные остановки дыхательной деятельности – апноэ;
- значительно ухудшается фонация – голос малыша приобретает гнусавость;
- понижаются параметры слуха.
Отсутствие адекватной медицинской помощи провоцирует нарушение физиологического процесса формирования лицевых структур. Как проверить аденоиды у ребенка, в какие сроки лучше всего выполнить, родители должны решить совместно с педиатром.
В случае выявления одного или нескольких вышеописанных симптомов рекомендуется провести консультацию отоларинголога. Педиатрам приходится часто отвечать на вопросы обеспокоенных родителей – как ЛОР проверяет аденоиды, болезненны ли процедуры, безопасны ли они для малыша.
На сегодняшний момент используются следующие диагностические методики:
- Для оценки общего состояния ротоглотки, а также самих миндалин применяется фарингоскопия. С ее помощью удается определить наличие негативного отделяемого.
- При осмотре носовых ходов – передняя риноскопия – специалист может выявить отечность тканей. После закапывания сосудосуживающих капель просматриваются перекрывающие просвет хоан аденоиды. В момент, когда малыш сглатывает, сокращение мягкого неба наблюдается колебание гипертрофированной миндалины.
- Носовые ходы обязательно осматриваются через ротоглотку – задняя риноскопия. При помощи специального зеркальца становятся видны опухолевидные образования, свисающие в носоглотку – аденоиды. Исследование у малышей младшего дошкольного возраста может быть затруднено из-за повышенного рвотного рефлекса.
- Рентген носоглотки при аденоидах рекомендуется проводить в боковой ее проекции. Это позволяет не только точно диагностировать увеличенные миндалины, но и степень их гипертрофии.
- Диагностика аденоидов эндоскопом признается отоларингологами самым высокоинформативным исследованием. Пациенту через носовой проход вводится специальная трубочка с микрокамерой на конце. Вся получаемая информация о состоянии носоглоточной миндалины тут же отражается на видеоэкране. Эндоскопия аденоидов позволяет выявить общее состояние органа, его расположение, насколько перекрыты хоаны, устья слуховых труб. Совместно с врачом картинку на экране могут видеть и сами родители малыша.
Эндоскопия аденоидов у детей – «золотой» стандарт диагностики. Проходить обследование рекомендуется в момент, когда ребенок уже выздоровел. Обследование не будет считаться объективным, если кроха совсем недавно переболела – ткани еще не успели восстановиться, сами по себе рыхлые и отечные.
источник
Принято считать, что если ребенок храпит во сне — это аденоиды. Но далеко не всегда именно они становятся причиной проблем с дыханием. Кроме того, далеко не всегда нарушение носового дыхания, его затруднение и отсутствие — это тоже аденоиды. Поэтому, если врач в поликлинике, особо не обследовав ребенка, по данным одного только осмотра диагностирует заболевание аденоидов, и отправляет на их удаление, посоветуйтесь с другими специалистами. При решении вопроса о причинах нарушений носового дыхания и установлении правильного диагноза необходим не только полноценный осмотр, но и данные лабораторных обследований. И даже в этом случае операция нужна далеко не всем…
Если родители просто внимательно осмотрят носик и рот ребенка, аденоиды (за редким исключением сильной гипертрофии) они не увидят. Поэтому, для того, чтобы можно было определить аденоиды у детей, врач должен проводить определенные диагностические действия — какими-то приборами или способами он должен увидеть или прощупать миндалину, чтобы оценить ее размеры. И только после визуальной или иной оценки, а также исключения воспалительных явлений в ней может определяться степень гипертрофии. Почему важно исключить воспаление при аденоидах у детей? При воспалительном процессе увеличиться может даже нормальная миндалина — это отек и прилив крови для борьбы с инфекцией. Истинное увеличение миндалины можно оценить только через пару недель после стихания воспаления. При оценке размеров аденоидов у детей врачи применяют несколько диагностических приемов, каждый из которых имеет свои плюсы и минусы.
Нередко диагностика, помогающая выявить аденоиды у детей, начинается с осмотра глотки в зеркалах. Это особый прибор с зеркальцем диаметром около 10 мм на конце, круглой формы, которым смотрят область миндалины, которая выступает за мягким небом. Он видит носоглотку там, где это невозможно осмотреть просто глазом, а также оценивает степени аденоидов у детей. Подобным методом хорошо работают опытные ЛОР-врачи, и малышу при этом почти не причиняется неудобства, лишь небольшой дискомфорт от широко раскрытого рта.
За счет простоты данного метода просто и безболезненно специалист может выявить все степени аденоидов у детей, а также визуально предположить причину этого явления. Они могут быть воспаленными, со слизью или гноем, а также отекшими из-за аллергии. Если же врач видит высокие степени аденоидов у детей, при этом без воспалительных явлений — скорее всего, будет вставать вопрос об операции. Проводится подобное исследование в обычном кабинете ЛОРа.
Ранее практиковалось пальцевое исследование аденоидов, при котором врач, поместив палец в глотку малыша, проводил буквально ощупывание размеров и консистенции образования. Естественно, это провоцировало и рвоту, и глубокий шок, как многих детей, так и самих родителей. Конечно, при подобном методе можно относительно точно определить степени аденоидов у детей, определить их консистенцию. Если они мягкие — это признак воспалительного в них процесса, если же плотные — они гипертрофированы, и устранить их можно только при операции. Однако, подобный метод практиковать у детей крайне не рекомендовано, есть более щадящие психику и самочувствие малышей методики.
Ранее практиковался также рентген для постановки диагноза, но сегодня этот метод признали малоэффективным. Он включает и облучение ребенка, и недостоверность результатов. Рентген покажет только тени увеличенных аденоидов, но воспаление это с отеком или гипертрофия — отличить сложно. Соответственно, можно установить большую степень аденоидов у детей, хотя в реальности это не более, чем результат простуды или воспаления.
Сегодня основным диагностическим методом является все-таки осмотр в зеркалах, а в хорошо оснащенной клинике — эндоскопическое обследование. Это тоже осмотр, но проводимый особым прибором с камерой и подсветкой на конце, миниатюрного размера. Эндоскоп вводят в носик ребенка, родители и врач все видят на экране монитора. Проводят эндоскопию вне обострения, чтобы картина была максимально информативной и точной. Но и при остром процессе осмотр обнаружит отек и воспаление, стекание гноя или слизи, гипертрофию. Не лишними будут также клинические анализы крови — общий и биохимический, которые могут выявить воспалительный процесс или аллергическую предрасположенность.
И только после всех необходимых обследований ставится диагноз «гипертрофированные аденоиды 1-2-3 степени».
Если врач сходу говорит после осмотра об удалении аденоидов — не стоит сразу впадать в панику и готовиться к самому худшему. Для начала нужно расспросить специалиста о точном диагнозе, аденоиды какой точно степени он выявил, и какую картину наблюдал. Стоит в разговоре с врачом задать несколько важных вопросов, которые либо снимут вопрос об операции, либо утвердят вас в ее необходимости.
Итак, удаление аденоидов показано только при их истинной гипертрофии у детей (разрастании ткани миндалины). Если же миндалины увеличились за счет воспаления или аллергического отека, удаление аденоидов противопоказано, и должно быть назначено консервативное лечение. Это, прежде всего, неверно с точки зрения физиологии (аденоиды могут быть в реальности не разросшимися), а еще чревато осложнениями (инфекция, кровотечение, травмы). Чтобы определиться с вопросом об удалении аденоидов, нужно уточнить у врача:
- На поверхности миндалины были гной или слизь, текут ли они по задней стенке?
- Какой цвет имеет слизистая аденоидов?
- Поверхность аденоидов складчатая или гладкая?
Эти вопросы помогут отличить истинную гипертрофию от воспалительной реакции и банального отека. Наличие слизи и гноя говорит об инфекции, изначально нужно вылечить это консервативно, и только потом решать вопрос о степени гипертрофии. Зачастую после лечения миндалина приходит в норму и вопрос об удалении аденоидов снимается сам собой. Ярко-красные, синюшные или резко бледные слизистые также говорят в пользу воспаления. Только наличие розовой слизистой на увеличенной миндалине говорит о гипертрофии ткани. Если поверхность аденоида гладкая, это также говорит в пользу отека и воспаления; нормальный, не раздраженный аденоид имеет структуру «складочек».
источник
Аденоиды – распространенная патология у детей, препятствующая нормальному носовому дыханию. Аденоидами называется разрастание лимфоидной ткани носоглоточной миндалины. Различают три степени заболевания, для каждой из них характерны свои особенности. Определить степень разрастания ткани и дальнейшую методику лечения позволяет эндоскопия аденоидов – обследование, в ходе которого врач осматривает носоглотку и носоглоточную миндалину.
Эндоскопия представляет собой визуальное обследование аденоидов. В носоглотку вводится специальное устройство, эндоскоп, оснащенное камерой и лампочкой. С помощью камеры изображение выводится на монитор, что позволяет точно диагностировать степень разрастания ткани носоглоточной миндалины.
Сам эндоскоп представляет тонкую полую трубку. Процедура вызывает скорее психологический, чем физический дискомфорт, так как проводится после обезболивания носоглотки спреем-анестетиком.
Эндоскопия является наиболее полным и информативным методом диагностики аденоидов. Дело в том, что из-за особенностей локализации, носоглоточную миндалину не представляется возможным исследовать другими методами. Визуальный осмотр через горло или нос не дает полной картины, в отличие от эндоскопии, с помощью которой при необходимости можно даже взять образец ткани на обследование.
Эндоскопия – самый информативный метод диагностирования аденоидов, но такое обследование доступно не во всех клиниках
Эндоскопия аденоидов имеет ряд преимуществ:
- информативность;
- точность и отсутствие ошибок;
- возможность записать изображение на носитель информации;
- невысокая длительность.
Вся процедура занимает в среднем пять минут. Так как перед введением эндоскопа горло обезболивают, в процессе отсутствуют болевые ощущения или рвотные позывы.
Прибор оснащен камерой с высоким разрешением, поэтому полученная картинка является максимально точной. Врачебная ошибка в постановке диагноза практически полностью исключена.
Кроме того, результаты эндоскопии можно записать на любой носитель. Это полезно в том случае, если выбран консервативный метод лечения. Спустя некоторое время можно провести повторную эндоскопию и сравнить с первым результатом обследования, тем самым определив динамику выздоровления.
И, пожалуй, одно из самых главных преимуществ – это отсутствие необходимости в подготовке. Эндоскопия занимает всего несколько минут, единственное, что нужно сделать перед обследованием – это отказаться от завтрака. Чтобы снизить вероятный дискомфорт, врачи чаще всего назначают обследование на утро. Впрочем, это необязательное условие. Как показывает практика, даже если человек не воздерживался от еды перед обследованием, риск рвоты сведен к минимуму благодаря обезболиванию.
Недостатков у метода всего два – высокая стоимость процедуры и отсутствие врачей нужной квалификации в маленьких городах. Оба этих недостатка объясняются высокой стоимостью оборудования. Из-за этого возрастает цена на процедуру, и не все клиники могут позволить закупить дорогостоящее оборудование, из-за чего в провинции часто проблематично пройти обследование.
Эндоскопию нельзя проводить детям, у которых диагностирована эпилепсия
Показаниями к эндоскопии аденоидов у детей является сам факт наличия гипертрофии носоглоточной миндалины, установить который можно путем классического осмотра у отоларинголога.
Показанием также является необходимость проведения операции. В этом случае осмотр с помощью эндоскопа позволит точно визуализировать аденоиды и определиться с дальнейшим методом их удаления.
Многие родители путают эндоскопическое обследование с эндоскопической аденотомией. В первом случае речь идет только об осмотре аденоидов и носоглотки с помощью специального прибора. Показания к проведению обследования:
- аденоиды;
- нарушение носового дыхания;
- частые отиты и синуситы;
- аденоидит.
Эндоскопия как исследование показана на любой стадии развития аденоидов. Эндоскопическое обследование аденоидов необходимо для определения линии лечения. На начальных стадиях гипертрофии миндалины практикуют медикаментозную терапию, но если эндоскопия выявила плотные аденоиды, необходимо рассмотреть возможность их удаления. И здесь на помощь приходит эндоскопическая аденотомия – процедура удаления носоглоточной миндалины или только части аденоидов. Операция проводится с помощью эндоскопа, оснащенного камерой и петлей-скальпелем, с помощью которой и вырезаются гипертрофированные ткани.
Таким образом, эндоскопия бывает двух видов – обследование и удаление аденоидов. В целом, одно без другого невозможно, так как показанием к эндоскопическому удалению являются результаты эндоскопии – аденоиды 3 степени.
Эндоскопическое обследование аденоидов не проводится в следующих случаях:
- непереносимость анестетика;
- эпилепсия;
- острые инфекционные заболевания.
В случае непереносимости средства для обезболивания рассматривается возможность использования препаратов-анестетиков с другим действующим веществом в составе.
Острые инфекционные процессы также не являются абсолютным противопоказанием. В этом случае необходимо сначала вылечить заболевание, а после записаться на обследование аденоидов.
Специфической подготовки не требуется, однако проводить процедуру рекомендуется на голодный желудок. До обследования необходимо также отказаться от употребления воды, поэтому лучше записываться на эндоскопию ранним утром, чтобы ребенок не испытывал дискомфорт.
Также предварительно необходимо проконсультироваться с лечащим врачом и провести тест на чувствительность к обезболивающему препарату, если раньше малышу не делали анестезию. Это поможет исключить риск аллергической реакции.
Обследование назначается только после анализа крови. Это необходимо для исключения вялотекущих воспалительных процессов в организме.
Основная часть подготовки ложится на родителей. Они должны успокоить ребенка и убедить, что процедура безболезненна и длится недолго.
Процедура не вызывает дискомфорта и длится всего несколько минут
Ребенка сажают в кресло. Сначала отоларинголог проводит визуальный осмотр горла и носа. Затем носоглотка обезболивается и через носовой ход вводится трубка эндоскопа. Во время процедуры ребенок не чувствует боли, но может испугаться, поэтому родители должны находится рядом.
Детям младше 6 лет можно проводить процедуру под общим наркозом, но только в том случае, если ребенок хорошо переносит этот вид обезболивания. Предварительно необходимо проконсультироваться с педиатром и отоларингологом о целесообразности общей анестезии для осмотра аденоидов.
После введения трубки в носоглотку, на экране появляется изображение. Врач путем поворота камеры детально осматривает аденоидные разрастания, затем эндоскоп выводится из носоглотки. Вся процедура занимает около 5 минут.
Эндоскопия аденоидов в детском возрасте хорошо переносится. Осложнения возможны только в случае инфицирования аденоидов. При этом развивается бактериальное воспаление, известное как аденоидит.
По неосторожности можно поцарапать носовой ход или носоглотку, что может привести к локальному кровотечению.
В целом, осложнения случаются очень редко. Если во время процедуры была повреждена ткань аденоидов, ребенку назначают профилактический курс приема антибиотиков, чтобы не допустить развития бактериальной инфекции.
Цена эндоскопии аденоидов в Москве составляет 2500-3000 рублей. Услугу предлагают все крупные клиники и центры отоларингологии. В регионах стоимость незначительно отличается и стартует от 2000 рублей. Однако в небольших городах бывает сложно провести эндоскопию из-за отсутствия нужного оборудования.
На сегодняшний день эндоскопическое обследование является самым информативным методом диагностики аденоидов. Тем не менее, на начальной стадии аденоидов его часто не назначают, так как определить степень гипертрофии можно по характеру нарушения носового дыхания. Эндоскопия является обязательным обследованием, когда принимается решение об удалении носоглоточной миндалины.
источник
Одним из передовых приемов диагностирования аденоидов в носу (детей, взрослых) является инструментальное исследование – эндоскопия. Нужно отметить, что эту технологию отоларингологи называют еще «золотым методом». Не потому, что инструменты, которыми пользуются при данном исследовании из золота, нет, они из нержавеющей медицинской стали. А потому, что термин применяют в контексте его результативности, наивысшей точности, безошибочном результате.
В чем заключается ценность, уникальность эндоскопии, как ее проводят – об этом тема нашей очередной статьи.
Долгое время огромной проблемой для медиков было то, что некоторые органы висцеральной системы, по своему анатомическому расположению, были недоступны для детального осмотра. Невозможно просмотреть поверхность патологических участков, проследить болезнетворное перерождение паренхимы (внешняя/внутренняя сфера органа) в органах ЖКТ (желудочно-кишечного тракта), дыхательных путей, глубинные участки носоглоточного сектора. Рентген помогал увидеть затемнения в тех областях, которые подверглись патогенным процессам, но, не более!
На помощь висцеральной медицине пришло телевидение. Инженеры совместно с клиницистами создали мини компактную аппаратуру, позволяющую рассмотреть изнутри больные органы. За основу взяли идею – зондирование (катетеризацию) с вмонтированной крошечной видео камерой. На конце тонкого, гибкого 40 см катетера стационарно прикрепляется объектив «кинокамеры». Именно он будет «снимать» поверхность пути (по которому будет двигаться), стенки, слизистую оболочку и внешний вид объекта исследования.
Изображения передаются на стоящий рядом монитор (экран) в полной проекции, это не графическое изображение как при УЗИ. Усовершенствованным дополнением явилась цветная, спектральная картинка. Теперь врач видит особо зараженные локации (багрового цвета), сравнивает их с окраской недавно появившихся. Если у ребенка воспалились миндалины, на них появились аденоиды, диагностик ЛОР увидит: пастозность эпидермиса железистой ткани миндалин, возникшие на ней язвенные борозды, наросты. Определит – размеры опухолевидных образований, сочится из них экссудат или они просто гиперемированные и сухие.
По сравнению с пальцевым прощупыванием, при котором специалист отоларингологии в латексных перчатках на руке исследует уплотнения в носовых каналах – безусловно, эндоскопическая процедура априори выгодна. После пальцевого осмотрааденоидов в носу,у ребенка создается стойкая отрицательная реакция на любые прикосновения и исследования носа со стороны взрослых. Процедура болезненная, неприятная, сопряжена с психологическим дискомфортом для детей.
Вторая методика – рентген просвечивание – не безопасен, в смысле облучения изотопными лучами. Частые рентгенологические исследования, бесспорно, для человека вредны, для детского организма, тем более. Они проводятся одноразово, не больше 2-х раз в год. Флюорография также относится к радиоизотопному виду облучения, тоже сопряжена с определенным риском для гомеостаза (физиологического баланса). В этих двух способах диагностирования отоларингологи подтверждают (как бы дублируют) предположения диагноза у детей – аденоидита.
Как проводится манипуляция эндоскопии носа у ребенка:
- Маленького пациента укладывают в полу лежачее положение в кресло. Желательно, чтобы перед процедурой его не кормили, иначе возможен рефлюкс-выброс рвотной пищевой массы.
- Голову приподнимают специальным поднимающимся валиком так, чтобы врачу было удобнее вводить катетер с микро – камерой на конце.
- С ребенком общаются в спокойном, доброжелательном тоне, успокаивают. Это необходимо чтобы он не волновался, его не знобило от переживания, происходящих действий вокруг него.
- Руки придерживает медсестра, так как фиксация ремешками к ручкам кресла вносит дополнительную нервозность для обследуемого ребенка.
- Доктор осторожно вводит через носовую полость зонд и просматривает проектируемое изображение, поступающее на экран монитора.
- При истеричном, психопатическом типе ребенка, когда астеническое, эмоциональное состояние мешает проведению процедуры – эндоскопия откладывается. Ребенку на повторную процедуру приписывают седативные препараты, которые рекомендует детский невропатолог. Таблетки «Persen», «Vibukol» (1 шт. за два часа до процедуры). Хорошо дать ребенку с утра чай из мелиссы, мяты, с листочками пустырника.
Важно! Нужно отметить, что процедура проходит практически безболезненно, не занимает долгого времени, ребенок чувствует себя хорошо. Итоговое заключение эндоскопии готово почти сразу. По факту полученных сведений отоларинголог вынесет окончательное решение по поводу, какими лечебными действиями лечить малыша.
В заключение – несколько здоровых советов для родителей ребенка, у которого обнаружено воспаление носовой миндалины с образованием аденоид формации. Вашему ребенку проводится современная методика – ЛОР эндоскопия, отнеситесь спокойно и здраво к манипуляции. Не создавайте излишнюю напряженность при сложившихся обстоятельствах. Верьте в положительный исход и это передастся, и ребенку, и мед. персоналу, который занимается подобным видом обследования.
От того, что взрослые будут чересчур нервничать, теребить врачей по поводу и без достаточных мотивов не станет лучше вашему ребенку. Поверьте! Вы только будете мешать, потому, что не является специалистами в области медицины. Нужно довериться профессионалам и вооружиться терпением, верой, что все закончится хорошо, без последствий. Подобное диагностическое обследование проводится повсеместно, при нем не наблюдаются: кровотечения, болезненные ощущения или какие-либо иные угрожающие состояния у детей. Проявите выдержку, и все будет замечательно со здоровьем вашего ребенка.
источник
Принято считать, что если ребенок храпит во сне — это аденоиды. Но далеко не всегда именно они становятся причиной проблем с дыханием. Кроме того, далеко не всегда нарушение носового дыхания, его затруднение и отсутствие — это тоже аденоиды. Поэтому, если врач в поликлинике, особо не обследовав ребенка, по данным одного только осмотра диагностирует заболевание аденоидов, и отправляет на их удаление, посоветуйтесь с другими специалистами. При решении вопроса о причинах нарушений носового дыхания и установлении правильного диагноза необходим не только полноценный осмотр, но и данные лабораторных обследований. И даже в этом случае операция нужна далеко не всем…
Если родители просто внимательно осмотрят носик и рот ребенка, аденоиды (за редким исключением сильной гипертрофии) они не увидят. Поэтому, для того, чтобы можно было определить аденоиды у детей, врач должен проводить определенные диагностические действия — какими-то приборами или способами он должен увидеть или прощупать миндалину, чтобы оценить ее размеры. И только после визуальной или иной оценки, а также исключения воспалительных явлений в ней может определяться степень гипертрофии. Почему важно исключить воспаление при аденоидах у детей? При воспалительном процессе увеличиться может даже нормальная миндалина — это отек и прилив крови для борьбы с инфекцией. Истинное увеличение миндалины можно оценить только через пару недель после стихания воспаления. При оценке размеров аденоидов у детей врачи применяют несколько диагностических приемов, каждый из которых имеет свои плюсы и минусы.
Нередко диагностика, помогающая выявить аденоиды у детей, начинается с осмотра глотки в зеркалах. Это особый прибор с зеркальцем диаметром около 10 мм на конце, круглой формы, которым смотрят область миндалины, которая выступает за мягким небом. Он видит носоглотку там, где это невозможно осмотреть просто глазом, а также оценивает степени аденоидов у детей. Подобным методом хорошо работают опытные ЛОР-врачи, и малышу при этом почти не причиняется неудобства, лишь небольшой дискомфорт от широко раскрытого рта.
За счет простоты данного метода просто и безболезненно специалист может выявить все степени аденоидов у детей, а также визуально предположить причину этого явления. Они могут быть воспаленными, со слизью или гноем, а также отекшими из-за аллергии. Если же врач видит высокие степени аденоидов у детей, при этом без воспалительных явлений — скорее всего, будет вставать вопрос об операции. Проводится подобное исследование в обычном кабинете ЛОРа.
Ранее практиковалось пальцевое исследование аденоидов , при котором врач, поместив палец в глотку малыша, проводил буквально ощупывание размеров и консистенции образования. Естественно, это провоцировало и рвоту, и глубокий шок, как многих детей, так и самих родителей. Конечно, при подобном методе можно относительно точно определить степени аденоидов у детей, определить их консистенцию. Если они мягкие — это признак воспалительного в них процесса, если же плотные — они гипертрофированы, и устранить их можно только при операции. Однако, подобный метод практиковать у детей крайне не рекомендовано, есть более щадящие психику и самочувствие малышей методики.
Ранее практиковался также рентген для постановки диагноза, но сегодня этот метод признали малоэффективным. Он включает и облучение ребенка, и недостоверность результатов. Рентген покажет только тени увеличенных аденоидов, но воспаление это с отеком или гипертрофия — отличить сложно. Соответственно, можно установить большую степень аденоидов у детей, хотя в реальности это не более, чем результат простуды или воспаления.
Сегодня основным диагностическим методом является все-таки осмотр в зеркалах, а в хорошо оснащенной клинике — эндоскопическое обследование. Это тоже осмотр, но проводимый особым прибором с камерой и подсветкой на конце, миниатюрного размера. Эндоскоп вводят в носик ребенка, родители и врач все видят на экране монитора. Проводят эндоскопию вне обострения, чтобы картина была максимально информативной и точной. Но и при остром процессе осмотр обнаружит отек и воспаление, стекание гноя или слизи, гипертрофию. Не лишними будут также клинические анализы крови — общий и биохимический, которые могут выявить воспалительный процесс или аллергическую предрасположенность.
И только после всех необходимых обследований ставится диагноз «гипертрофированные аденоиды 1-2-3 степени».
Если врач сходу говорит после осмотра об удалении аденоидов — не стоит сразу впадать в панику и готовиться к самому худшему. Для начала нужно расспросить специалиста о точном диагнозе, аденоиды какой точно степени он выявил, и какую картину наблюдал. Стоит в разговоре с врачом задать несколько важных вопросов, которые либо снимут вопрос об операции, либо утвердят вас в ее необходимости.
Итак, удаление аденоидов показано только при их истинной гипертрофии у детей (разрастании ткани миндалины). Если же миндалины увеличились за счет воспаления или аллергического отека, удаление аденоидов противопоказано, и должно быть назначено консервативное лечение. Это, прежде всего, неверно с точки зрения физиологии (аденоиды могут быть в реальности не разросшимися), а еще чревато осложнениями (инфекция, кровотечение , травмы). Чтобы определиться с вопросом об удалении аденоидов, нужно уточнить у врача:
- На поверхности миндалины были гной или слизь, текут ли они по задней стенке?
- Какой цвет имеет слизистая аденоидов?
- Поверхность аденоидов складчатая или гладкая?
Эти вопросы помогут отличить истинную гипертрофию от воспалительной реакции и банального отека. Наличие слизи и гноя говорит об инфекции, изначально нужно вылечить это консервативно, и только потом решать вопрос о степени гипертрофии. Зачастую после лечения миндалина приходит в норму и вопрос об удалении аденоидов снимается сам собой. Ярко-красные, синюшные или резко бледные слизистые также говорят в пользу воспаления. Только наличие розовой слизистой на увеличенной миндалине говорит о гипертрофии ткани. Если поверхность аденоида гладкая, это также говорит в пользу отека и воспаления; нормальный, не раздраженный аденоид имеет структуру «складочек».
источник
Весьма часто родители обращаются за помощью к детскому отоларингологу при подозрении у своего малыша гипертрофии или воспаления глоточной миндалины. Статистика говорит о том, что данное заболевание встречается в половине всех случаев диагностированных болезней лор-органов среди малышей дошкольного, а также младшего школьного возраста. Подобный недуг в зависимости от степени своей тяжести может спровоцировать затруднения или полное отсутствие носового дыхания. Часто при этом воспаляется среднее ухо, снижается слух, а также появляются другие серьезные последствия. Для терапии аденоидов у ребенка используются хирургические, медикаментозные методы, а также физиотерапевтические процедуры. В этой статье, вы можете ознакомиться с тем, как проверяют аденоиды у ребенка, каковы причины возникновения недуга, а также как его лечить.
Аденоидом принято называть глоточную миндалину. Располагается она в носоглотке. Именно данная миндалина производит клетки иммунной системы и лимфоциты, помогающие защищать слизистую оболочку носоглотки от попадания туда различной инфекции.
Как проверяют аденоиды у ребенка? Прежде всего специалист должен выяснить основную причину увеличения их у малыша. Чаще всего они заключаются в следующем:
- Наследственная предрасположенность к данному заболеванию.
- Недолеченное воспаление дыхательных путей.
- Хроническое воспаление верхних дыхательных путей.
- Ослабленная иммунная система.
А какие существуют признаки и симптомы воспаления аденоидов у ребенка? К таковым следует отнести:
- Основную часть времени малыш дышит не носом, а ртом.
- Насморк длится на протяжении длительного времени и не поддается терапии.
- Насморк может отсутствовать, но будет затрудненным дыхание.
Если вы заметили у своего малыша затрудненное дыхание, а также храп, то необходимо обратиться за помощью к детскому отоларингологу. Именно он будет проводить обследование больного. Но как проверяют аденоиды у ребенка? Наличие аденоидов можно определить следующими диагностическими методами:
- Риноскопия. Данная процедура представляет собой осмотр носоглотки с помощью специального медицинского зеркала.
- Рентгенография. Благодаря этой процедуре можно определить степень развития заболевания.
- Эндоскопия. Эта диагностическая процедура представляет собой осмотр, во время которого используется специальное приспособление — эндоскоп, помогающий определить не только наличие аденоидов, но и их размеры.
- Пальцевое исследование.
- Диагностическое исследование с помощью бактериологического мазка, который берется из носоглотки.
Итак, мы рассмотрели, как проверить, есть ли у ребенка аденоиды, какие диагностические процедуры для этого используются. Однако стоит более подробно ознакомиться с некоторыми из них.
Как проверяют аденоиды у детей эндоскопом? Одно из достоинств данной процедуры заключается в наглядности. Благодаря эндоскопии родитель может на экране своими глазами увидеть увеличенные аденоиды у малыша. При проведении эндоскопии специалист устанавливает степень вегетации и перекрытия слуховых труб и носовых ходов, причину увеличения аденоидов, наличие отечности, слизи, гноя, а также состояние близлежащих органов.
Вся процедура осуществляется под местным обезболиванием, ведь специалист при проведении осмотра в носовой ход ребенка вводит длинную трубку, толщина которой составляет около 3 мм. На конце трубки располагается камера. Все это доставляет малышу весьма болезненные и неприятные ощущения. Именно поэтому во время диагностики используется местное обезболивание.
Говоря о том, как проверяют аденоиды у детей пальцем, а также при помощи рентгенографии, следует обратить внимание на то, что подобные процедуры на сегодняшний день практически не применяются. Оба метода являются вредными для организма ребенка, кроме того, они не дают представления о том, по какой причине увеличилась глоточная миндалина.
А как проверить степень аденоидов у ребенка при помощи риноскопии? В случае проведения передней риноскопии специалист тщательно проводит осмотр носовых ходов, расширяя их при помощи специального носового зеркала. Чтобы проанализировать состояние аденоидов, врач просит малыша сглотнуть, а также произнести слово «лампа». Во время этого небо сокращается, что провоцирует колебание аденоидов.
Как лор проверяет аденоиды у детей при помощи задней риноскопии? Во время такой процедуры производится осмотр аденоидов и носоглотки сквозь ротоглотку с помощью специального зеркала. Данный метод диагностики является высокоинформативным, благодаря нему можно оценить размер и состояние аденоидов у малыша. Однако у ребенка может возникнуть рвотный рефлекс, так как появляется весьма неприятное ощущение во время диагностики.
Как проверяют аденоиды у ребенка, вы теперь знаете. Но в чем же будет заключаться терапия данного недуга?
Техника терапии увеличенных аденоидов у ребенка будет определяться их степенью, развитием осложнений, а также тяжестью симптомов. Для этого может использоваться физиотерапия, медикаментозное лечение, а также народная медицина.
Терапия аденоидов при помощи лекарственных средств является эффективной при 1 степени аденоидов. Редко она применяется при 2 степени данных новообразований. При 3 степени проводится терапия медикаментозными средствами только в том случае, если у пациента имеются противопоказания к осуществлению оперативного вмешательства.
Медикаментозное лечение направлено на снятие отечности, воспаления, устранение насморка, укрепление иммунной системы, а также на улучшение состояния носовой полости. Для этого используются следующие лекарственные средства:
- Сосудосуживающие капли: «Фармазолин», «Галазолин», «Санорин», «Нафтизин».
- Антигистаминные средства: «Супрастин», «Диазолин», «Эриус», «Лоратадин», «Фенистил».
- Гормональные противовоспалительные назальные спреи: «Назонекс», «Фликс».
- Антисептические местные средства, а также капли в нос: «Колларгол», «Протаргол», «Альбуцид».
Весьма эффективными также являются проверенные народные средства при аденоидах у ребенка. Они могут использоваться только после консультации с лором на начальной стадии болезни, когда она не сопровождается какими-либо осложнениями. Самым эффективным средством является процесс промывания носа раствором с добавлением морской соли. Также часто для этого используются травяные отвары коры дуба, календулы, цветков ромашки, листьев эвкалипта, которые обладают антисептическим, противовоспалительным и вяжущим действиями.
Во время использования лекарственных трав необходимо принимать во внимание тот факт, что они могут спровоцировать аллергию у ребенка, что еще сильнее усугубит течение заболевания.
Физиотерапия в случае воспаления аденоидов применяется совместно с использованием медикаментозных средств, чтобы увеличить их эффективность. Чаще всего маленьким пациентам назначается лазеротерапия. Обычный курс лечения включает в себя 10 сеансов. Каждый год при этом рекомендуется ребенку осуществлять 3 курса терапии. Лазерное низкоинтенсивное излучение поспособствует уменьшению отечности и воспаления, нормализации дыхания, а также окажет антибактериальное воздействие. Кроме того, распространяется эффект не только на образовавшиеся аденоиды, но и на близлежащие ткани.
Помимо лазеротерапии, также может использоваться ультрафиолетовое облучение, УВЧ на зону носа. Иногда назначается озонотерапия, электрофорез с применением лекарственных средств.
Кроме того, для терапии аденоидов у ребенка применяется дыхательная гимнастика, курортное лечение, отдых на море, климатотерапия.
При отсутствии адекватного и своевременного лечения аденоидов у малыша, особенно 2 и 3 степени, появляются осложнения различного рода. Среди них следует выделить:
- хронические воспалительные недуги дыхательных верхних путей;
- повышенную вероятность заболеваемости ОРЗ и ОРВИ;
- деформацию челюстно-лицевого скелета;
- ухудшение слуха, которое вызвано перекрытием аденоидами у ребенка в носу отверстия слуховой трубы, а также нарушениями вентиляции в среднем ухе;
- нарушение развития грудной клетки;
- нарушения речи;
- частые гнойные и катаральные средние отиты.
У ребенка аденоиды способны спровоцировать отставание в физическом и умственном развитии, что объясняется недостаточным поступлением в мозг кислорода из-за имеющихся проблем относительно носового дыхания.
Профилактика особенно важна для тех детей, которые склонны к аллергической реакции, а также имеющих наследственную предрасположенность к развитию данного заболевания. Для предупреждения гипертрофии очень важно ребенку дать время на восстановление размеров миндалин после перенесенных простудных заболеваний. После исчезновения симптоматики заболевания, а также улучшения самочувствия малыша не стоит на следующий день отправлять в детский сад, надо еще хотя бы одну неделю посидеть ребенку дома, на протяжении этого периода много гулять на улице на свежем воздухе.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
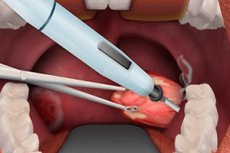
Аденотомия – это одна из самых частых операций в ЛОР-хирургии. Удаление аденоидов у детей проводится при их воспалении. Рассмотрим особенности данной процедуры.
Разрастание лимфоидной ткани носоглоточной миндалины – это аденоиды. Как правило, они возникают при частых простудных заболеваниях, хроническом насморке и невозможности нормально дышать носом. Хирургическое удаление – это один из способов лечения. Операцию назначают при выраженной гипертрофии тканей, которую невозможно излечить медикаментозными методами.
Носоглоточные миндалины представляют собой иммунный орган в носоглотке, выполняющий защитные функции. Аденоидные вегетации (разрастание) диагностируют у детей 3-15 лет. Болезнь связана с возрастными особенностями развития иммунной системы. В этот период гланды активно растут и часто воспаляются.
Особенности аденоидов их удаления:
- После операции защитные свойства иммунной системы у детей снижаются. Но через 2-3 месяца иммунитет постепенно восстанавливается.
- Увеличенные миндалины указывают на то, что пациент часто болеет инфекционными и вирусными заболеваниями, которые провоцируют увеличение лимфоидной ткани.
- От качества операции зависит риск рецидива, то есть вторичного разрастания тканей. Если процедура проводится практически вслепую, то в 50% случаев частицы лимфоидной ткани снова разрастаются. Но современные эндоскопические операции сводят это к минимуму, поэтому рецидивы возникают у 7% больных.
- У взрослых данная патология возникает из-за длительного воздействия неблагоприятных факторов окружающей среды. Для лечения также проводится аденотомия и прием лекарственных препаратов.
В норме глоточные миндалины представляют собой несколько складок лимфоидной ткани, которые выступают над поверхностью слизистой задней стенки глотки, входящей в глоточное лимфатическое кольцо. Железы содержат лимфоциты – иммунокомпетентные клетки, принимающие участие в формировании иммунитета.

Затрудненное носовое дыхание, нарушения слуха, проблемы со сном, ночной храп, деформация лицевых костей, частые отиты и синуситы – это основные признаки воспаления миндалин. Лечение зависит от стадии патологического процесса. На ранних этапах воспаления проводится медикаментозная, то есть консервативная терапия. Операция необходима при быстром разрастании аденоидной ткани и прогрессировании болезненной симптоматики.
Общие критерии для хирургического лечения:
- Аденоиды третьей степени.
- Аденоиды любой степени с частым обострением воспалительных патологий.
- Осложнения со стороны других органов.
- Медикаментозное лечение не дает желаемых результатов.
- Высокий риск злокачественного перерождения миндалин.
Рассмотрим детальнее показания к удалению аденоидов у детей:
- Затрудненное носовое дыхание – из-за того, что пациент дышит ртом происходит пересыхание слизистых оболочек, частые ОРВИ и их осложнения. Наблюдается беспокойный сон и нарушения психоэмоционального состояния.
- Синдром апноэ – это задержка дыхания во сне. Гипоксия негативно отражается на работе головного мозга и растущем организме.
- Отит – частые инфекции приводят к хроническому и экссудативному воспалению среднего уха. Увеличенные аденоиды перекрывают слуховую трубу, вызывая патологии в среднем ухе. Дети болеют отитом чаще 4 раз в год. На этом фоне наблюдается стойкое снижение слуха.
- Нарушения лицевого скелета – увеличенные аденоиды провоцируют аномальные деформации в челюстно-лицевых костях. В медицине существует термин, обозначающий вышеперечисленные признаки «аденоидное лицо».
- Злокачественные изменения – гипертрофированные миндалины могут стать причиной онкологического процесса.
Удаление миндалин проводится после комплекса диагностических мероприятий. Лечением занимается отоларинголог и хирург. При необходимости, если есть четкие показания и серьезные причины, то операция проводится даже в грудном возрасте. При этом частые ОРВИ не являются показанием к операции, как и сохраненное носовое дыхание.

Как и любая операция, удаление аденоидов у детей требует тщательной подготовки. Лечение лучше проводить в начале осени, когда иммунитет маленького пациента в хорошем состоянии, а организм полон витаминов. В холодное время года операция не проводится, так как есть риск развития ОРВИ и других заболеваний. В жаркую погоду повышен риск гнойных и инфекционных осложнений в послеоперационное время, так как в этот период активно размножаются бактерии.
- Осмотр у стоматолога и лечение зубов.
- Купирование воспалительных процессов в организме.
- Комплекс лабораторных исследований.
- Инструментальная диагностика.
- Дифференциальные обследования.
Аденотомия является достаточно простой операцией, которую проводят в условиях амбулатории. Процедура длится не более 20 минут под местным или общим наркозом. Уже через 4-5 часов после лечения родители могут забрать малыша домой, при условии, что отсутствуют осложнения.
Процесс выздоровления занимает пару месяцев. Правильная подготовка сводит к минимуму риск развития осложнений, при этом родители должны помнить о риске их возникновения. В первое время после операции иммунитет снижен. Также временно сохраняется заложенность носа, отделение слизи с кровянистыми прожилками. Через 2 недели состояние пациента нормализуется.
Перед проведением аденотомии пациенту назначают комплекс лабораторных обследований. Анализы перед удалением аденоидов у детей состоят из:
- Анализ крови (общий, биохимический).
- Анализ мочи.
- Коагулограмма – исследование показателей свертываемости крови.
- Анализ на вирусы гепатита В и С.
- Анализ крови на ВИЧ и сифилис.
- Электрокардиограмма.
Результаты проведенных анализов интерпретирует терапевт или отоларинголог. При необходимости назначаются дополнительные исследования.

На сегодняшний день существует несколько способов лечения аденоидов. Несмотря на то что миндалины не имеют нервных окончаний, во время операции используется анестезия, чтобы больной не ощущал дискомфорт во время процедуры.
В ЛОР хирургии используются такие методы удаления аденоидов у детей:
- Классический метод – при проведении операции отсутствует возможность визуального наблюдения за процедурой. В ротовую полость вводится аденотом – это кольцевидный нож. Для визуализации процедуры используется гортанное зеркало. Основной недостаток операции – это интенсивное кровотечение и невозможность полностью удалить лимфоидную ткань. В некоторых случаях врачам приходится прибегать к применению кровоостанавливающих препаратов.
- Эндоскопические методики – хирургические вмешательства с введением эндоскопа с камерой в полость носоглотки. Получаемое во время операции изображение существенно повышает точность процедуры и ее результаты.
- Лазерное удаление – высокоточный и низкотравматичный метод. Стерильность лазера сводит к минимуму риск послеоперационных осложнений. Период восстановления и заживление проходит намного быстрее.
- Эндоскопическое лечение – с помощью видеоэндоскопа врач с высокой точностью удаляет гипертрофированные ткани. Такой метод дает высокие результаты.
- Радиоволновая аденотомия – воспаленные ткани удаляются с помощью специального аппарата. Методика доставляет минимум болезненных ощущений и позволяет свести к минимуму риск развития осложнений.
- Холодноплазменное лечение – это сочетание криотерапии и плазменной методики. Иссечение тканей проводится с помощью низких температур. К преимуществам метода можно отнести его бескровность и безболезненность. Главный недостаток такой терапии в том, что могут оставаться рубцы, вызывающие проблемы в глотке.
Хирургическое вмешательство рекомендуется проводить ранней осенью, когда защитные свойства иммунной системы на высоком уровне. Для того чтобы выздоровление прошло быстро и без осложнений, следует придерживаться специальной диеты и восстановительной дыхательной гимнастики.
Операция может проводиться как в стационарном отделении, так и в амбулатории. От степени воспалительного процесса и других особенностей организма больного, зависит методика лечения. Процедуру проводят под общей или местной анестезией. После того как наркоз подействовал, врач определяет где находятся деформированные лимфоидные ткани и начинает их иссечение.
Основные операционные методики и особенности их проведения:
- Классическая операция – удаление миндалин происходит через ротовую полость с использованием специального скальпеля. Процедура проводится под местной анестезией. Ее главный недостаток – это отсутствие визуализации операционного поля. То есть удаление проходит вслепую и есть высокий риск рецидивирования.
- Лазерное удаление – для иссечения тканей используется лазерный луч. Он коагулирует воспаленные ткани или постепенно послойно их выпаривает. Плюс данной процедуры в отсутствии кровотечений. К минусам можно отнести ее продолжительность, которая составляет более 20 минут.
- Микробридер – с помощью шейвера (аппарат с вращающимся скальпелем) врач иссекает аденоиды. Во время процедуры близлежащие слизистые не затрагиваются. Если есть кровотечение, то рану обрабатывают с помощью лазера или радиоволн.
- Электрокоагуляция – миндалины удаляют, набрасывая на них специальные петли электрода. Данный метод абсолютно бескровный, так как сосуды запаиваются во время удаления.
- Холодноплазменная аденотомия – на ткани воздействую с помощью плазменного луча. Данный метод чаще всего применяется при аномальном расположении миндалин. Врач может регулировать глубину проникновения луча.
Независимо от выбранного метода, операция длится не более получаса, после чего пациент начинает отходить от наркоза. В течение 3-4 часов врач наблюдает за его состоянием, затем отправляет домой. Если во время хирургического вмешательства или после возникло кровотечение или другие осложнения, то больного оставляют на 1-3 дня в стационаре.
Существенное увеличение тканей миндалин с закрытием 2/3 носовой полости – это вторая стадия аденоидов. Патологический процесс проявляется нарушениями носового дыхания. Ребенку сложно дышать днем и ночью, что приводит к нарушениям сна. Из-за неполноценного ночного отдыха малыш становится вялым и раздражительным. Дефицит кислорода провоцирует сильные головные боли и отставания в развитии.
Воспаленные гланды способны вызывать симптомы, которые на первый взгляд не связаны с носоглоткой:
- Ургентное недержание мочи.
- Бронхиальная астма.
- Нарушения слуха.
- Высокая температура тела.
- Кровянистые выделения из носа.
- Синдром апноэ и ночной храп.
Кроме вышеперечисленных симптомов, аденоиды вызывают нарушения речи. Больной начинает говорить в нос, то есть невнятно.
Удаление аденоидов 2 степени у детей – это один из методов лечения. Выделяют такие показания к операционному вмешательству:
- Отставание в психическом и физическом развитии.
- Частые обострения аденоидита и гайморита.
- Бронхиальная астма, недержание и другие болезненные симптомы.
- Остановки дыхания во время сна.
Основная цель операции – открытие носовых ходов с сохранением лимфоидной ткани носовых миндалин для поддержания нормального состояния иммунитета. Операция проводится с частичным или полным удалением деформированных тканей. Лечение чаще всего проходит под общим наркозом с использованием эндоскопических методов. Хирургия противопоказана вне фазы обострения воспаления. В остальных случаях проводятся профилактические мероприятия, подавляющие рост аденоидных тканей.
Если разросшиеся аденоидные ткани полностью перекрывают носовой проход и пациент дышит только через рот, то это указывает на 3 степень аденоидита, которая является самой опасной. Больше всего данному заболеванию подвержены пациенты детского возраста. Аденоидные разрастания являются источником инфекции, которая быстро распространяется в носовые пазухи, глотку и бронхи. Патологический процесс сопровождается аллергизацией и обсеменением бактериями.
Удаление аденоидов 3 степени у детей проводится при отсутствии положительных результатов медикаментозной терапии и при нарастании болезненной симптоматики. Операция проходит с использованием общей анестезии и занимает не более 20 минут. Полное восстановление происходит в течение 1-2 месяцев.
Без своевременного хирургического лечения, аденоидит приводит к таким осложнениям:
- Нарушения физиологических особенностей среднего уха.
- Хронические инфекционные процессы в организме.
- Частые простудные заболевания.
- Воспалительные поражения дыхательных путей.
- Деформации костей лица.
- Снижение работоспособности.
Вышеперечисленные осложнения опасны для детского организма. Но своевременно проведенная операция позволяет свести к минимуму риск их развития.
Один из способов лечения гипертрофированных тканей глоточных миндалин – это эндоскопическое удаление аденоидов. У детей такая операция может проводится в любом возрасте. Процедуру проводят в условиях стационара под общим наркозом.
- Во время операции пациент находится в медикаментозном сне, поэтому не испытывает дискомфорта.
- Удаление тканей проходит с помощью видеоэндоскопического оборудования, поэтому весь процесс контролируется врачом.
- Для предупреждения рецидива, аденоидные ткани полностью иссекаются.
Эндоскопическая аденотомия является малоинвазивной процедурой. Она особо эффективна при миндалинах, которые распластываются вдоль стенок слизистой, а не растут в просвет дыхательных путей. Такое строение тканей не мешает дыхательному процессу, но существенно нарушает вентиляцию слуховой трубы. На этом фоне возникают частые отиты, а в запущенном случае и кондуктивная тугоухость.
- Пациенту вводят общий наркоз, что делает операцию абсолютно безопасной и безболезненной. Анестезия вводится и в носовую полость.
- По нижнему носовому ходу врач вводит эндоскоп и осматривает операционное поле.
- Удаление гипертрофированных глоточных тканей проводится с помощью различных эндоскопических инструментов: электронож, резекционная петля или щипцы. Выбор инструмента зависит от особенностей строения глоточных миндалин.
Хирургическое вмешательство длится не более 20 минут. Риск осложнений минимален. Тяжесть послеоперационного периода зависит от вида используемой анестезии. Многие пациенты сталкиваются с такими болезненными симптомами: тошнота и рвота, головные боли и головокружение, носовые кровотечения. В большинстве случаев, малыша отправляют домой через 2-3 дня после резекции.
Для того чтобы восстановление прошло быстро и с минимальными осложнениями, врач дает ряд рекомендаций. Прежде всего назначается специальная диета. В первые дни после операции разрешена только мягкая, измельченная пища: пюре, каши, супы. Через неделю меню можно расширять. Кроме диеты рекомендован щадящий режим физической активности. Полное восстановление происходит в течение 1-3 месяцев.

Одна из разновидностей эндоскопической аденотомии – это удаление гипертрофированных тканей шейвером.
- Операция проводится с помощью микрофреза, который похож на сверло и расположен в полой трубке.
- На боковой стороне трубки есть отверстие, через которое фреза вращаются, захватывают и отрезают ткани.
- Шейвер соединен с отсосом, который отводит удаленные ткани и не допускает их попадание в дыхательные пути, существенно снижая риск аспирации.
Хирургическое вмешательство проводится под общей анестезий с искусственной вентиляцией легких. Для контроля за операционным полем через ротовую полость или носовой ход вводится эндоскоп.
Послеоперационный период длится в течение 1-3 дней. В последующие 10 дней больному показаны ограниченные физические нагрузки и диетотерапия. Нормальное носовое дыхание появляется на 2-3 день после операции. Для ускорения восстановления показаны специальные дыхательные упражнения и курс физиотерапии.
Современный метод лечения воспаленной ткани глоточных миндалин – это лазерное удаление аденоидов. У детей лазерная технология является малоинвазивной процедурой с минимальными осложнениями.
Преимущества лазерного лечения:
- Минимальная травматизация оперируемого участка.
- Высокая точность действий хирурга.
- Минимальные кровопотери и полная стерильность.
- Короткий восстановительный период.
Лазерная аденотомия может проводится такими способами:
- Валоризация – верхние слои аденоидной ткани обжигаются паром, разогретым углекислым газом. Данный метод используется на ранних стадиях болезни, когда аденоиды имеют не очень большие размеры.
- Коагуляция – проводится при аденоидах 3 степени, для воздействия на ткани используют фокусированный лазерный луч.
Процедура проводится под незначительной долей обезболивающего, что существенно снижает риск развития осложнений от анестезии, облегчает выход из наркоза. Несмотря на все преимущества лазерного лечения, некоторые хирурги не рекомендуют его использовать. Это объясняется тем, что лазерный луч не удаляет, а обжигает воспаленные ткани, восстанавливая их нормальный размер.
Еще один популярный метод лечения аденоидита – это радиоволновой способ. Процедура проводится в условиях стационара с помощью специального аппарата – Сургитрона. Гипертрофированные носоглоточные миндалины иссекаются насадкой с радиоволнами.
Преимущества удаления аденоидов у детей радиоволнами:
- Минимальные кровопотери благодаря коагуляции кровеносных сосудов.
- Использование общего наркоза для детей младше 7 лет и местной анестезии для пациентов постарше.
- Восстановительный период с минимальными осложнениями.
Радиоволновое лечение показано в таких случаях: снижение остроты слуха, затрудненное носовое дыхание, частые вирусные заболевания, хронический отит, отсутствие эффекта от медикаментозной терапии. Операция рекомендована при выраженных патологических процессах, которые затрагивают верхние дыхательные пути, а также при деформации лицевого скелета и неправильном прикусе из-за аденоидов.
Для того чтобы лечение было эффективным, проводится специальная подготовка. Пациента осматривает педиатр и отоларинголог, назначается комплекс лабораторных и инструментальных исследований. За пару дней до операции рекомендовано диетическое питание.
Непосредственно перед операцией вводится обезболивающее. Как только анестезия подействует, врач начинает лечение. Иссечение пораженных тканей осуществляется с помощью радиоволн. Процедура длится не более 20 минут. После удаления гланд, пациента переводят в общую палату и наблюдают за его состоянием.
Противопоказания к радиоволновой аденотомии:
- Возраст младше 3 лет.
- Онкологические заболевания.
- Выраженные нарушения свертываемости крови.
- Деформация лицевого скелета.
- Недавняя профилактическая вакцинация (менее 1 месяца).
После операции пациенту назначают обильное питье и при необходимости лекарственные препараты для симптоматической терапии. Особое внимание уделяется питанию и минимальным физическим нагрузкам. Запрещено принимать горячую ванну и загорать под прямыми солнечными лучами.
Затрудненное носовое дыхание, частые простудные заболевания, снижение слуха и ряд других болезненных симптомов – это признаки воспаления гланд. Лечение зависит от стадии патологического процесса. На ранних этапах проводится медикаментозная терапия, а при тяжелой степени гипертрофии – хирургическое лечение.
Рассмотрим основные противопоказания к удалению аденоидов у детей:
- 1-2 степень аденоидита.
- Заболевания, влияющие на уровень свертываемости крови.
- Частые инфекционные патологии в острой стадии.
- Туберкулез.
- Сахарный диабет в стадии декомпенсации.
- Острое воспаление в области носоглотки.
- Возраст пациента до двух лет (операция возможна только по жизненным показаниям).
- Тяжелые сердечно-сосудистые патологии.
- Аллергические заболевания.
- Опухолевые поражения (доброкачественные, злокачественные).
- Аномалии в развитии твердого или мягкого неба
- Период гриппозной эпидемии.
Кроме вышеперечисленных противопоказаний, разные методы хирургического лечения также имеют определенные запреты на их проведение.

Хирургическое лечение воспаленных тканей глоточных миндалин может стать причиной различного рода осложнений. После удаления аденоидов у детей чаще всего наблюдается временное снижение иммунной системы, развитие вторичной инфекции, храп, насморк и другие проблемы.
Особое внимание уделяется осложнениям после наркоза:
- Проблемы на этапе интубации и вводной анестезии: повреждение слизистых оболочек трахеи, гортани, ротоглотки, пневмоторакс из-за введения трубки в один из магистральных бронхов.
- Резкое снижение сердечной деятельности при поддержании наркоза.
- Гипоксия и гемодинамические нарушения.
- Болевой шок из-за неправильно подобранной дозы обезболивающего.
- Удушье из-за преждевременного извлечения интубационной трубки и недостаточного мониторинга за состоянием пациента.
Выбор наиболее подходящего метода удаления аденоидов и правильная подготовка к операции, снижают риск развития осложнений.

Довольно распространенное осложнение хирургического лечения аденоидита – это кровотечение. После удаления аденоидов данный симптом чаще всего возникает в первые сутки после операции. Для его предупреждения рекомендуется обратить внимание на такие противопоказания:
- Перегревание ребенка.
- Пребывание в душном помещении.
- Употребление горячих или острых блюд.
- Повышенные физические нагрузки.
Пациентам показан постельный режим и использование сосудосуживающих капель в нос. Также следует делать регулярные влажные уборки и проветривание помещения для облегчения носового дыхания. Если произошло носовое кровотечение, то следует обратиться в ЛОР-отделение для лечения и профилактики расстройства.

источник