Лечение лазером аденоидов у детей очень популярно, так как позволяет эффективно бороться с аденоидными разрастаниями даже в тех случаях, когда другие методы не приносят результата. К тому же у лазеротерапии высокий профиль безопасности.
Поговорим о том, что представляет собой лазеротерапия и почему она становится все более популярной в ЛОР-практике, особенно когда речь идет о детях.
Лечение аденоидов у детей может быть консервативным, хирургическим и комбинированным. Большинство авторитетных специалистов, в том числе доктор Комаровский, считают, что преимущество следует отдавать консервативной терапии, прибегая к удалению аденоидов только в тех случаях, когда без этого не обойтись. Причин тому несколько – во-первых, удаление аденоидов не гарантирует полного выздоровления, так как остается риск рецидива (лимфоидную ткань практически невозможно удалить полностью), во-вторых, носоглоточная миндалина, которая и составляет аденоиды, является важной частью глоточного лимфоидного кольца, задачей которого служит защита организма от инфекции, попадающей в дыхательные пути с воздухом. Кроме того, у классической аденотомии существует риск развития серьезных осложнений, связанных с травмированием тканей носоглотки.
Помимо атравматичности, преимуществами лазерного лечения является противоинфекционный и противовоспалительный эффект, а также безболезненность воздействия.
Альтернативой хирургическому иссечению аденоидов при помощи аденотома являются малоинвазивные методы, которые в меньшей степени травмируют ткани. Именно к таким методам относится лазерное удаление аденоидов у детей. Помимо атравматичности, преимуществами лазерного лечения является противоинфекционный и противовоспалительный эффект, а также безболезненность воздействия, что, по отзывам врачей, и обеспечивает его высокую популярность.
Лечение аденоидов лазером бывает следующих видов:
- Удаление аденоидов методом лазерной коагуляции (народное название – прижигание). Метод дает возможность восстановить носовое дыхание примерно в 98% случаев после первого же воздействия на аденоидную ткань. Может использоваться на любой стадии заболевания.
- Неинвазивная лазеротерапия – подразумевает воздействие на аденоидные вегетации лазерного излучения, что способствует снятию отека, уменьшению воспаления, улучшению кровообращения и регенерации тканей. Метод наиболее эффективен на 1-2 стадии заболевания, но может применяться и при аденоидах 3 степени. Метод позволяет значительно облегчить состояние пациента, уменьшить гипертрофированную миндалину и добиться ее редукции.
- Интраоперационная лазерная терапия (комбинированный метод) – применяется обычно в дополнение к хирургическому иссечению носоглоточной миндалины. После иссечения аденоидов аденотомом раневая поверхность обрабатывается при помощи лазера с целью удаления остатков носоглоточной миндалины, уменьшения кровотечения и улучшения регенерации ткани.
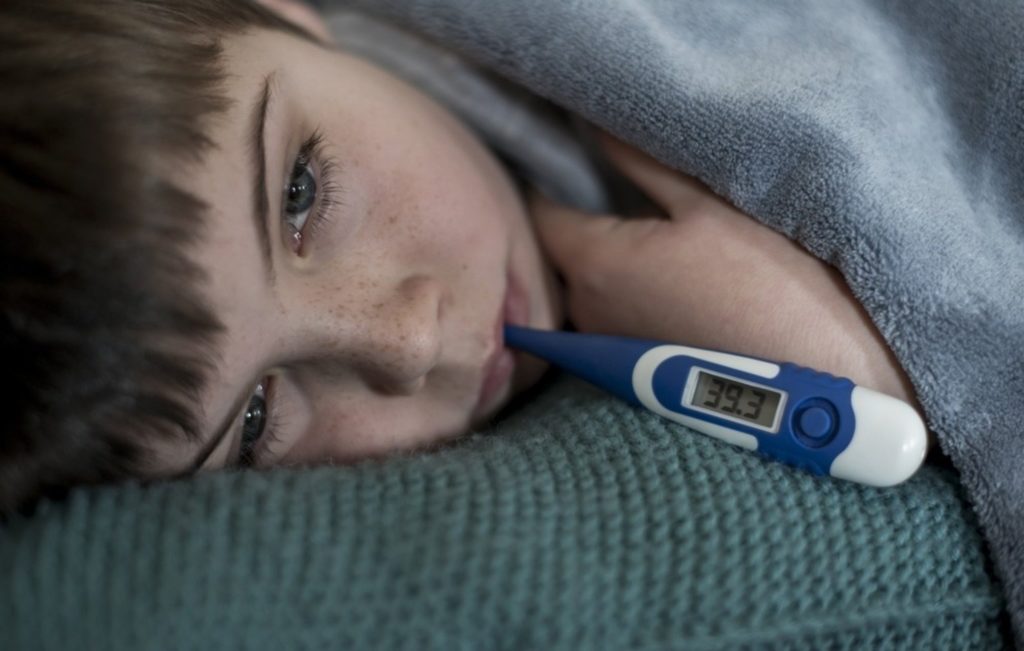
Согласно врачебным отзывам, лечение аденоидов лазером у детей обеспечивает стойкий результат и хорошо переносится, осложнения возникают крайне редко. Единственное затруднение заключается в том, чтобы обеспечить неподвижность маленького ребенка во время сеанса лазеротерапии.
Из-за длительного отсутствия дыхания через нос ребенок недополучает около 20% кислорода, что приводит к развитию слабости, быстрой утомляемости, вялости, головным болям, нарушению когнитивных функций, расстройствам сна.
Количество сеансов терапии и длительность процедуры определяются лечащим врачом в зависимости от возраста ребенка и ряда дополнительных факторов. Стандартный курс, направленный на редукцию аденоидов, составляет 7–15 сеансов.
Отзывы о лазеротерапии при аденоидах у детей самые положительные. Процедура практически безболезненна.
После лечения лазером ребенку на некоторое время следует ограничить физическую нагрузку, избегать длительного пребывания в душных и жарких помещениях (в том числе отказаться от посещения бани, сауны, бассейна), соблюдать щадящую диету – не рекомендуется употреблять слишком горячую и холодную пищу, острые, сладкие и соленые продукты, твердое печенье, газированные напитки.
Показания к удалению аденоидов лазерным или иным способом: длительное нарушение носового дыхания, ухудшение слуха, нарушение формирования костей лицевого скелета, отставание ребенка в развитии, неэффективность длительно проводимой консервативной терапии.
Показаниями к лазерной терапии являются аденоидные вегетации на любой стадии.
Противопоказаниями к лазеротерапии служат: повышенная температура тела, анемия, новообразования в области вмешательства, гипер- или гипотиреоз, патологии сердечно-сосудистой системы, инфекционные заболевания.
Перед проведением лечения аденоидов лазером пациенту необходимо пройти осмотр у оториноларинголога (ЛОР-врач). В рамках подготовки к операции могут потребоваться риноскопия, рентгенологическое исследование, компьютерная томография, лабораторные анализы (общий анализ крови, коагулограмма).
Гипертрофия носоглоточной миндалины, называемая аденоидными вегетациями или аденоидами, является самой распространенной причиной нарушения носового дыхания. Чаще всего заболевание диагностируется у детей 3-7-летнего возраста, однако встречается и у взрослых людей.
Удаление аденоидов методом лазерной коагуляции дает возможность восстановить носовое дыхание примерно в 98% случаев после первого же воздействия на аденоидную ткань.
Носоглоточная миндалина состоит из лимфоидной ткани и принимает участие в формировании иммунитета, являясь защитным механизмом первой линии на пути вдыхаемых инфекционных агентов.
Во время заболеваний верхних дыхательных путей, например, ОРВИ, носоглоточная миндалина увеличивается, но впоследствии возвращается к первоначальному размеру. Иногда уменьшения не происходит, и ткань миндалины патологически разрастается, образуя аденоиды. Аденоидные вегетации перекрывают просвет носовых ходов. По этому критерию выделяют три стадии (степени) аденоидов:
- 1 степень – перекрыта треть высоты носовых ходов;
- 2 степень – перекрыто около половины высоты носовых ходов;
- 3 степень – носовые ходы блокированы практически полностью.
Часто аденоиды привлекают к себе внимание только на 2 или 3 стадии, когда становится выраженным нарушение носового дыхания.
Первые признаки аденоидов неявны – дети спят с открытым ртом, сильно сопят во сне, периодически храпят. С прогрессированием болезни храп во время ночного сна становится регулярным, нарушение дыхания становится заметным и в состоянии бодрствования. На третьей стадии ребенок постоянно вынужден дышать ртом, из-за чего тот у него всегда открыт.
Аденоиды могут воспаляться – развивается аденоидит. Это заболевание проявляется ухудшением общего состояния, повышением температуры тела, появлением слизисто-гнойных выделений из носа, рефлекторным кашлем, вызванным стеканием выделений по задней стенке носоглотки. В отличие от самих аденоидов, аденоидит хорошо поддается терапии, однако его излечение не означает избавление от аденоидных разрастаний.
Большинство авторитетных специалистов, в том числе доктор Комаровский, считают, что преимущество следует отдавать консервативной терапии, прибегая к удалению аденоидов только в тех случаях, когда без этого не обойтись.
Из-за длительного отсутствия дыхания через нос ребенок недополучает около 20% кислорода, что приводит к развитию слабости, быстрой утомляемости, вялости, головным болям, нарушению когнитивных функций, расстройствам сна. Хроническая гипоксия мозга может приводить к задержке умственного и физического развития.
Если аденоиды перекрывают просвет слуховой (евстахиевой) трубы, на фоне нарушения вентиляции среднего уха развиваются евстахииты, отиты, нарушения слуха.
Предлагаем к просмотру видеоролик по теме статьи.
источник
С развитием технологий в медицине, лечение становится всё более безопасным. На смену хирургическим операциями пришла лазеротерапия при аденоидах у детей. Эта методика позволяет быстро решить проблему затруднённого дыхания, избежав рисков послеоперационных осложнений.
Для проведения процедуры требуются современное оборудование и квалифицированные специалисты. Такое оснащение имеется не у каждой клиники, поэтому к выбору места лечения стоит подойти особенно тщательно. Перед началом терапии стоит ознакомиться с основными принципами, показаниями и противопоказаниями к использованию лазера. Это поможет избежать осложнений и сократит риск появления побочных эффектов.
Аденоиды представляют собой разрастание лимфоидной ткани. Они затрудняют дыхание и провоцируют появление навязчивого кашля. Чтобы решить эту проблему, нужно действовать не только на этиологический фактор, но и на проявления болезни. Это позволит повысить качество жизни пациента и его самочувствие.
Положительный эффект от лазера при аденоидах связан с его физическими свойствами. Он действует в нескольких направлениях:
- снимает воспаление;
- убивает бактерии;
- уменьшает отёк;
- санирует поражённый орган;
- стимулирует неспецифический иммунитет;
- снижает выраженность болевых ощущений;
- налаживает трофику тканей в очаге поражения.
Лазеролечение может применяться как во время операции, так и вне её. Выбор методики зависит от стадии заболевания, состояния пациента и желаемого результата. Для проведения процедуры требуется наличие высокотехнологичного аппарата. Поэтому этот метод не подходит для терапии в домашних условиях.
Начало использования лазерных лучей для лечения патологий миндалин приходится на 80-е года прошлого века. С тех пор методика показала себя как способ быстро и без осложнений избавиться от проявлений заболевания. Точность воздействия позволяет избежать отрицательного влияния как на соседние ткани, так и на организм в целом.
Существует два варианта физиолечения с использованием лазера. На начальных стадиях заболевания применяется неинвазивная методика. Она заменила собой оперативное удаление органа, которое было популярно ранее.
Лазеротерапия в этом случае абсолютно безопасна и безболезненна. Это особенно важно для детей младшего возраста, так как лечение не вызывает отрицательных эмоций. Ребёнок не получит психоэмоциональную травму, а образ врача не будет вызывать у него ужас. Напротив, избавление от неприятных симптомов заболевания сформирует положительное мнение о медицине, что поможет тщательнее следить за здоровьем во взрослой жизни.
Для достижения максимального эффекта требуется пройти не один курс лечения. Это нужно для закрепления результата. Сначала ребёнку назначается от 10 до 15 процедур, которые выполняют каждый день. Затем делают перерыв в 3 месяца, и сеансы повторяют. За год нужно пройти 2-3 цикла.
Лечение проводится амбулаторно. Это позволяет детям не расставаться с родителями и друзьями на время терапии. Эффект от процедур усиливается и закрепляется при помощи препаратов. Таким образом воспаление купируется полностью, и ребёнок может жить обычной жизнью. Функция органа полностью восстанавливается, а человек становится здоровым.
Возможность сохранить гланды целиком особенно важна для детей. Этот орган отвечает за иммунитет организма, который значительно снижается при его удалении.
Интраоперационный способ лечения применяют при изменении миндалин в значительной степени. Он используется как дополнительный при хирургическом вмешательстве. Лазером обрабатывают края раны, чтобы вызвать коагуляцию ткани и ускорить восстановление. Такую процедуру не нужно повторять в течение года, эффект достигается одномоментно. Но сравнивать между собой неинвазивную и интраоперационную методику не стоит, так как они направлены на разный результат, и должны назначаться по показаниям.
Так как эффективность лечения напрямую связана со стадией заболевания, перед его назначением необходимо пройти ряд обследований для её установления. В стандартный список обследований входит:
- Визит к оториноларингологу — определение степени гипертрофии миндалин, общего состояния пациента и целесообразности лечения лазером.
- Эндоскопическое исследование аденоидов — позволяет точно увидеть размеры и патологические изменения в органе, а также провести дифференциальную диагностику с ангиофибромой.
- Рентгенологическое исследование пазух носа или магнитно-резонансная томография — проверяет наличие синусита, при котором физиолечение должно проходить совместно с антибиотикотерапией.
- Общий анализ крови — определяет наличие некоторых заболеваний, которые являются противопоказанием к лечению при помощи лазера.
- Коагулограмма — помогает установить наличие или отсутствие проблем в свёртывающей системе крови, чтобы правильно рассчитать силу воздействия лазера или подобрать более щадящую методику лечения.
Если результаты обследования не являются противопоказанием к лазеротерапии, то назначается время процедуры. Перед сеансом необходимо обработать зону воздействия водным раствором Фурацилина или гипертоническим раствором. Это позволит снять налёт, что обеспечит наилучший результат.
Чтобы малыши легче переносили лечение, им проводится обезболивание слабым раствором анестетика. Для этого используют капли с эффектом сужения сосудов, содержащие адреналин. Затем в полость носа аккуратно вставляется небольшая тонкая трубка. На её конце находится аргоновый или гелий-неоновый лазер. Наибольшую проблему составляет то, что ребёнку нужно некоторое время находиться без движения. Для этого врачу требуется помощь родителя в проведении процедуры.
Курс лечения подбирается индивидуально и составляет в среднем от 7 до 15 сеансов. Часто лазерную терапию сочетают с воздействием магнитным полем. Это усиливает эффект от процедуры и позволяет сохранить его на более длительный срок.
Целесообразность проведения процедуры определяет врач-оториноларинголог. Он может назначить лазеротерапию в нескольких случаях:
- начальные (1-2) стадии аденоидов;
- возраст ребёнка до 3-х лет при наличии патологии миндалин.
Лазеротерапия не является панацеей от аденоидов.
Но при наличии выбора и показаний, лучше остановиться на этом способе лечения. Он не причиняет боли, имеет короткий восстановительный период, не приносит осложнений и побочных эффектов.
Физиотерапия не относится к опасным методикам лечения. Но она также имеет противопоказания. Лазер не назначают при наличии некоторых условий:
- нарушение работы щитовидной железы;
- анемии любого характера;
- критичные нарушения системы свёртывания;
- патологии сердечно-сосудистой системы;
- лёгочная форма поражения туберкулёзом;
- лихорадка любого генеза;
- наличие онкологического процесса (доброкачественные и злокачественные новообразования);
- наличие гнойной инфекции, в том числе острого тонзиллита.
При наличии одного или нескольких противопоказаний процедура не проводится. Врач может подобрать альтернативный вариант физиолечения или заменить его медикаментозной терапией. Несоблюдение этих требований способно спровоцировать осложнения, поэтому нарушать их не рекомендуется.
Лазеротерапия, проведённая на первых стадиях заболевания, способна полностью вернуть ребёнку здоровье. Функции миндалин восстанавливаются, что обеспечивает высокий уровень иммунитета. Поэтому у таких детей нет никаких ограничений, связанных с пережитым заболеванием.
Но прежние привычки следует вводить постепенно. Для сохранения терапевтического эффекта во время лечения и в течение 2-3 недель после него следует отказаться от:
- посещения мест общественного купания, в том числе бассейнов;
- перегревания, особенно в саунах и банях;
- физических нагрузок;
- твёрдой пищи, которая может раздражать горло (сухари, снеки, семечки и т. д.);
- горячей или холодной еды и напитков;
- соли и специй в большом количестве.
Чтобы избежать рецидива заболевания и возможных осложнений, нужно на время ограничить посещение мест большого скопления людей. Это связано с тем, что миндалины являются защитным органом. При их поражении иммунитет ребёнка снижается. На его восстановление требуется время.
Лазеротерапия является высокоэффективным методом лечения аденоидов. Для достижения наилучшего эффекта её нужно делать на ранних стадиях. Чтобы не запустить болезнь до ситуации, когда потребуется хирургическое вмешательство, следует ежегодно проходить с ребёнком медицинский осмотр у врачей-специалистов. А при наличии затруднённого дыхания, хрипов или храпа, посетить оториноларинголога как можно быстрее. Ранняя диагностика — залог успешного лечения и быстрого восстановления после процедуры.
Если пришлось прибегнуть к хирургическому лечению, использование лазера сократит восстановительный период и позволит ребёнку легче перенести операцию. После лечения важно соблюдать рекомендации врача. Это даст возможность вернуться к обычной жизни и забыть о перенесённом заболевании.
источник
Частые простуды у ребенка, сопровождаемые заложенностью носа и насморком, могут свидетельствовать о развитии аденоидита. Подобный недуг чаще всего диагностируется среди малышей, которые посещают дошкольные учреждения. Как справиться с этой проблемой? В настоящее время специалисты рекомендуют проводить лечение аденоидов у детей лазером. Рассмотрим подробнее, что же собой представляет этот метод и его эффективность.
В месте соединения глотки и носа у человека находится миндалина, которую называют носоглоточной или аденоидами. Сам орган представляет собой участок лимфоэпителиальной ткани, формирующий глоточное кольцо.
Основная функция миндалины заключается в «улавливании» болезнетворных микроорганизмов, которые проникают в организм через ротовую полость, и выработке лимфоцитов. Развита она в основном у детей младшего возраста и активно «работает» в период формирования иммунитета. Почему же в таком случае аденоиды могут вызывать различные патологические состояния? Попробуем в этом разобраться.
Основной причиной обращений к ЛОРу является заложенность носа. У малышей подобная проблема часто развивается на фоне разрастания тканей носоглоточной миндалины. Такое состояние называют аденоидитом. Воспаление аденоидов у детей обычно является симптомом другого заболевания, но в некоторых случаях они могут стать отдельной проблемой, имеющей хронический характер.
Разрастание лимфоидной ткани может произойти, если у ребенка имеется наследственная предрасположенность, связанная с нарушениями в работе лимфатической и эндокринной системы. Кроме повышенного риска развития аденоидита, у таких детей наблюдается вялость, постоянная усталость, апатия – прямые симптомы патологий щитовидной железы.
Если ребенок часто болеет простудными недугами, лимфоидная ткань миндалин просто не успевает приходить в норму. Из-за этого аденоиды постоянно находятся в воспаленном состоянии. Подобное явление часто наблюдается у малышей, которые посещают детские сады.
Регулярный контакт с раздражителем (аллергеном) также способствует постоянному воспалительному процессу в носоглоточной миндалине.
Что еще может спровоцировать увеличение аденоидов? Комаровский Е. О. – известный педиатр, к мнению которого прислушивается большинство современных родителей, утверждает, что аденоидит может развиться даже при вдыхании слишком сухого воздуха или перегрева. Если в помещении, где ребенок проводит большую часть времени, параметры воздуха не соответствуют рекомендованным нормам, малышу становится сложнее дышать носом. Пересушенная слизистая не выполняет свою задачу и начинает пропускать вирусы и микробы, которые затем и вызывают воспаление носоглоточной миндалины.
Наличие некоторых симптомов может указывать на воспаление аденоидов у детей. К признакам недуга относится:
- постоянная или периодически возникающая заложенность носовых ходов, что приводит к ухудшению носового дыхания;
- в период сна возникает храп;
- нарушается ночной сон из-за того, что ребенок вынужден дышать ртом;
- после сна возникает сухой лающий кашель;
- ребенок начинает гундосить, меняется голос;
- чаще возникают отиты, слабеет слух;
- развивается деформация грудной клетки (в запущенных случаях);
- ухудшается обоняние.
Чтобы определить степень развития патологического процесса и подобрать метод терапии, потребуется проведение диагностики. В настоящее время отоларингологи чаще всего проводят фарингоскопию, переднюю и заднюю риноскопию. Более точно определить степень аденоидита позволяет рентгенография носоглотки и видеоэндоскопия. После подтверждения диагноза, возможно, потребуется лечение лазером аденоидов у детей. Однако сначала можно попробовать консервативные варианты терапии.
На начальном и среднем этапе развития патологии врачи рекомендуют проводить медикаментозную терапию, направленную на уменьшение размеров аденоидов и укрепление защитных сил организма ребенка. Е. О. Комаровский аденоиды рекомендует начинать лечить как можно раньше. Ведь только в таком случае получится избежать тяжелых последствий.
Самыми популярными методами являются промывание носовых ходов, местное применение антисептических средств, закапывание гормональных и сосудосуживающих капель. Усилить эффект лекарственных препаратов поможет физиотерапия: прогревание, магнитотерапия, электрофорез и лазеротерапия.
Одним из самых распространенных способов лечения воспаления носоглоточной миндалины является лазеротерапия. Это довольно эффективный метод, относящийся к категории физиопроцедур. Лечение у детей аденоидов лазером позволяет избежать хирургического вмешательства. Хотя до некоторого времени только удаление миндалин считалось наиболее рациональным вариантом терапии.
При использовании медицинского лазера происходит прогревание разросшейся лимфоидной ткани носоглоточной миндалины. Достичь этого удается за счет возникновения световых вспышек с различными амплитудами. Световые типы лазеров позволяют передать энергию света клеткам и ускорить кровообращение в тканях. Прибор оказывает противоотечное, противовоспалительное, антисептическое и антибактериальное воздействие.
Использовать лазер при аденоидах у детей рекомендуется только в тех случаях, когда недуг находится на первой или второй стадии развития. На этих этапах такой метод лечения еще способен оказать положительное воздействие. Если же ребенок совершенно не может дышать носом из-за увеличения миндалины в носоглотке, врач может рекомендовать только удаление аденоидов хирургическим путем.
До трехлетнего возраста процедура назначается малышам с любой степенью гипертрофии лимфоидной ткани носоглоточной миндалины. Воздействие лазерного излучения в таких случаях помогает значительно замедлить процесс увеличения аденоидов или же полностью его предотвратить и избежать в дальнейшем операции.
Лазером аденоиды лечат даже самым маленьким детям. Такой метод имеет множество преимуществ:
- отсутствуют болезненные ощущения;
- для проведения процедуры не нужно ложиться в стационар;
- луч светового прибора воздействует только на воспаленные ткани;
- манипуляция приводит к улучшению обменных процессов, что способствует скорейшему выздоровлению;
- лазерное излучение улучшает всасываемость лекарственных средств и усиливает их эффективность;
- реабилитация после проведения манипуляции проходит очень быстро.
У детей с тяжелой степенью развития аденоидита может полностью пропасть возможность дышать через нос. Это, в свою очередь, приводит к гипоксии головного мозга, нарушению сердечной деятельности. Кислородное голодание приводит к ухудшению памяти, постоянной слабости, сонливости.
Существует огромный риск остановки дыхания во время сна. Постоянное дыхание через рот вызывает изменение скелета лица и деформирует грудную клетку. В таких случаях показано только удаление аденоидов у детей лазером. Отзывы о последствиях такой процедуры имеют положительный характер. Для ее проведения специалисты используют высокочастотные лазеры, называемые в практике «хирургическими ножами».
Отзывы говорят о том, что манипуляцию проводят обычно под местным наркозом. В некоторых случаях в процессе операции удаление участков разросшейся лимфоидной ткани приходится проводить с помощью скальпеля, а лишь после этого применяется лазер.
Удаление вегетаций с помощью лазера происходит за счет выпаривания жидкости. Врач при этом направляет луч на отекшую ткань, нагревает и иссекает участок. При большом объеме потребуется повторение процедуры.
Лазерное удаление разросшейся ткани носоглоточной миндалины может проводиться по методу коагуляции. Такой способ используется лишь при больших участках вегетаций. Удаление аденоида осуществляется посредством ожога.
Прижигание у детей аденоидов лазером углекислого типа используется лишь в тех случаях, когда носоглоточные миндалины увеличены незначительно. Методика позволяет разгладить разросшиеся структуры тканей за счет выпаривания воды.
Внутритканевая коагуляция также позволяет выпаривать подслизистые тканевые структуры и при этом не повреждать саму оболочку миндалин. Лазерная деструкция может быть назначена после хирургического удаления аденоидов. При этом большую часть разросшихся тканей специалист удаляет стандартным способом, а лазерный луч помогает впоследствии выпарить оставшиеся воспаленные участки.
Подрезание аденоидов лазером осуществляется только по строгим показаниям. Необходимость подобной процедуры определяет специалист после проведения предварительной диагностики.
В некоторых случаях такой способ терапии противопоказан. Его не назначают при заболеваниях крови, нарушении работы щитовидной железы, сердечно-сосудистых недугах, открытой форме туберкулеза.
Перед проведением процедуры малыша обязательно показывают отоларингологу. Врач определяет степень развития аденоидита и принимает решение насчет необходимости проведения лазерного удаления разросшихся тканей.
Приступать к лечению аденоидов у детей лазером невозможно без предварительной сдачи лабораторных анализов. Обязательно проводится общий анализ крови, чтобы исключить наличие других воспалительных процессов в организме. Коагулограмма позволяет определить свертываемость крови.
Длительность процедуры должен определять специалист. В отдельных случаях врач может рекомендовать провести удаление аденоидов за несколько сеансов.
Где удаляют лазером аденоиды? Детям подобную процедуру проводят только в специализированных ЛОР-кабинетах. Стоимость будет зависеть от выбранного метода терапии.
После удаления аденоидов лазером и при соблюдении рекомендаций врача риск рецидива недуга снижается до 15%. Согласно отзывам, полностью восстановиться удается уже через месяц.
Чтобы ускорить реабилитацию и избежать негативных последствий, необходимо освободить ребенка от физических нагрузок минимум на 2 недели. В пищу можно употреблять только теплую еду и напитки. Крайне не рекомендуется перегревать малыша.
Обязательно назначается дыхательная гимнастика, которая поможет улучшить газообмен в легких. Желательно, чтобы в комнате ребенка постоянно работал увлажнитель воздуха.
В дальнейшем важно подобрать комплекс мер, направленных на усиление защитных сил организма. Это может быть прием витаминосодержащих средств, регулярные занятия спортом, длительные прогулки на свежем воздухе, правильное питание, применение народных методов укрепления иммунитета.
источник
Физиотерапия – это вспомогательный способ лечения аденоидов. Существует множество методов такого лечения, но в целом все они направлены на нормализацию обменных процессов и уменьшение отека тканей. Физиотерапия при аденоидах у детей назначается на ранних стадиях заболевания.
Из-за невозможности дышать носом у ребенка с аденоидами развиваются специфические черты внешности
Аденоидами называется патология, связанная с гипертрофией лимфоидной ткани носоглоточной миндалины. С нарушением сталкиваются дети в возрасте от трех до восьми лет.
Гипертрофия лимфоидной ткани приводит к увеличению размеров носоглоточной миндалины, результатом становится затрудненное дыхание носом из-за полного или частичного перекрывания сошника.
Основной симптом аденоидов – это дыхание через рот и постоянная заложенность носа. Причем тяжесть симптомов зависит от степени гипертрофии лимфоидной ткани. Аденоиды 1 степени могут протекать практически бессимптомно. Их можно выявить только при прохождении ряда обследований, а также по сильному снижению иммунитета и увеличенной частоте заболеваний уха и носа. Характерные для аденоидов симптомы возникают на 2 стадии гипертрофии. Клинические проявления:
- затрудненное дыхание носом;
- постоянная заложенность носа, хронический насморк;
- ночной храп;
- снижение иммунитета;
- частые простудные заболевания с осложнениями на ЛОР-органы;
- ухудшение слуха;
- плохой сон;
- ночное апноэ;
- гнусавость;
- заложенность ушей;
- синусит и отит.
Ребенок с аденоидами дышит преимущественно ртом. Это приводит к снижению местного иммунитета, в результате наблюдаются частые отиты и риниты. Аденоиды опасны осложнениями и могут привести к нарушению прикуса и снижению слуха.
Аденоиды лечат консервативными способами, включая физиотерапию. В целом, лечение симптоматическое и направлено на устранение заложенности носа, уменьшение отека носоглотки и восстановление носового дыхания. Если консервативные методы не помогают, прибегают к хирургическому удалению аденоидов.
Физиотерапия при аденоидах способствует:
- уменьшению отека носоглотки;
- санации хронических очагов инфекции;
- нормализации обменных процессов в месте воздействия;
- повышению эффективности медикаментозной терапии;
- повышению общего и местного иммунитета.
Достаточно часто физиотерапию назначают для лучшего проведения лекарственных средств к патологическому очагу.
Оценить эффективность и целесообразность применения физиотерапии в каждом конкретном случае может только лечащий врач. Это зависит от множества факторов, в том числе от выбранного метода лечения, степени аденоидов и возраста ребенка. Так как физиотерапия при аденоидах неэффективна в качестве самостоятельного метода лечения, обычно врачи не делают на нее ставку, а назначают для профилактики либо в качестве поддерживающей терапии после или во время прохождения курса лечения медикаментами.
Физиотерапия практически безопасна и не вызывает дискомфорта либо боли
Преимущества физиотерапевтических методов лечения:
- безопасность;
- минимум противопоказаний;
- минимальный риск негативных реакций организма;
- большой выбор методик;
- невысокая стоимость;
- безболезненность;
- общее положительное влияние на организм.
Все эти преимущества вырисовываются, если сравнивать физиотерапию с оперативным лечением аденоидов.
Недостатки такого лечения следующие:
- мало помогает при запущенных формах заболевания;
- не используется при остром воспалении и инфекционных заболеваниях;
- проводится курсом.
Такое лечение отлично помогает при аденоидах 1 степени, укрепляет иммунитет и сокращает риск осложнений при аденоидах 2 степени (в сочетании с медикаментозной терапией), и совершенно неэффективно при заболевании 3 степени. И еще один весомый недостаток – это необходимость ежедневно в течение 1-2 недель посещать физиопроцедурный кабинет.
Различают несколько методов воздействия на носоглоточную миндалину или аденоиды. Некоторые подразумевают использование вспомогательных медикаментов, другие методы физиотерапии воздействуют за счет света, тепла или тока. Следует подробнее остановится на каждом, чтобы оценить их преимущества и недостатки.
Ультрафиолетовое излучение убивает микробы в носу и благотворно влияет на общее состояние детского организма
УФО (ультрафиолетовое облучение) или КУФ (коротковолновое ультрафиолетовое облучение) – наиболее востребованные методы физиотерапии при аденоидах у детей.
КУФ при аденоидах представляет собой воздействие на гипертрофированные ткани ультрафиолетом. Преимущества КУФ-терапии при аденоидах у детей:
- антисептическое действие;
- устранение отека;
- повышение иммунитета;
- безболезненность.
КУФ проводится на аппарате “Солнышко”, при аденоидах практикуется интраназальное воздействие. Процедура не вызывает дискомфорта, во время сеанса пациент чувствует легкое тепло. Подходит для детей от трех лет. На ранних стадиях аденоидов этот метод показывает хорошие результаты за короткий срок – всего 5 процедур по 15 минут достаточно для профилактики обострений.
Коротковолновое ультрафиолетовое облучение при аденоидах относится к самым безопасным физиотерапевтическим процедурам. Однако о том, полезная ли процедура КУФ при аденоидах для конкретного ребенка, следует проконсультироваться с врачом. Даже при аденоидах 3 степени такой вариант физиолечения может рассматриваться как средство для профилактики обострений и осложнений.
Физиотерапия аденоидов лазером – еще один очень востребованный и эффективный метод. Главное преимущество заключается в том, что данный метод помогает при гипертрофии ткани любой степени тяжести.
Суть метода – в стимуляции обменных процессов с помощью лазерного излечения. Этот метод работает по принципу биостимуляции обновления тканей носоглоточной миндалины.
Лазерная терапия заключается в воздействии на носоглотку гелий-неоновым лазерным излучением. В нос ребенку вводится насадка излучателя – все происходит безболезненно. Длительность одного сеанса – не больше пяти минут. Курс состоит из 5 или 10 сеансов.
Помимо положительного влияния на аденоиды, лазерное лечение отличается стимуляцией общего и местного иммунитета. Метод имеет всего один недостаток – не во всех клиниках страны проводится данная процедура. Кроме того, такое лечение дороже, по сравнению с другими методами физиотерапии.
Для получения лечебного эффекта нужно пройти курс процедур
Метод представляет собой воздействие постоянного электрического тока. В случае аденоидов, электроды устанавливаются на шейно-воротниковую и поясничную область.
Чаще всего электрофорез применяют совместно с лекарственными средствами, которые под действием электрических импульсов лучше поступает к поврежденным тканям. Для лечения аденоидов используют препараты с антисептическим, противоотечным или иммуностимулирующим действием:
- нитрат серебра;
- препараты с йодом;
- преднизолон или гидрокортизон.
Минусы метода – возрастные ограничения и специфические ощущения во время процедуры. Электрофорез допускается проводить детям старше 3-4 лет (в зависимости от показаний), кроме того, во время процедуры пациент чувствует щекотку в месте постановки электродов.
Курс такого физиолечения при аденоидах для детей составляет не меньше 10 процедур, проводимых ежедневно или через день.
Второе название процедуры – индуктотермия. Метод заключается в воздействии высокочастотным магнитным полем и теплом. Лечение аденоидов такой физиотерапией имеет ряд преимуществ:
- отсутствие неприятных ощущений;
- минимум противопоказаний;
- разноплановое воздействие на организм (магнитное поле и тепло);
- выраженное иммуностимулирующее действие.
Такие физиопроцедуры показаны для детей старше двух лет при аденоидах. Метод уменьшает болевые ощущения, стимулирует общий и местный иммунитет, ускоряет обменные процессы и оказывает противоотечное действие.
Процедура заключается в воздействии специальным устройством на шейную область. Длительность воздействия – 15 минут. Курс состоит из 10 процедур. Нередко сочетают сразу несколько методов – лекарственный электрофорез с магнитотерапией, либо грязевые аппликации и ингаляции с индуктотермией.
Чтобы не посещать поликлинику, можно купить необходимое оборудование и выполнять все манипуляции дома
Такие физиопроцедуры, как ингаляции при аденоидах у детей, относятся к самому доступному методу лечения. Ингаляции проводятся в домашних условиях. Выделяют несколько видов:
- горячие – теплыми испарениями эфирных масел или лекарственных отваров;
- холодные – с помощью небулайзера;
- сухие – с помощью специальных твердых ингаляторов с аромамаслами.
Ингаляции помогают освободить нос от заложенности, нормализовать дыхание, уменьшить отек. Так как часто используют эфирные масла, такой метод лечения обладает противомикробным и антисептическим действием.
Горячие ингаляции проводятся с помощью разогретой соли или горячей воды. Соль или воду нужно высыпать в большой таз, добавить 3-4 капли эфирного масла пихты или сосны, наклониться над емкостью и вдыхать пары в течение 5-10 минут.
Для холодных ингаляций в небулайзер добавляют минеральную воду без газа, затем устанавливают на лицо маску и в течение 5-10 минут дышат увлажненным воздухом.
Для сухих ингаляций используют готовые ингаляторы, которые легко приобрести в аптеке, например, средство в карандаше “Звездочка”.
Такие процедуры проводятся по мере необходимости либо курсом в течение 5-10 дней. Лучше использовать перед сном.
Такой метод физиотерапевтического лечения при аденоидах у детей чаще всего предлагают оздоровительные курорты и санатории. Суть процедуры – воздействие минерализованными лечебными грязями на шейно-воротниковую зону. Грязь нагревают до необходимой температуры и делают аппликацию в виде воротника. Состав медленно остывает, эффективно прогревая тело и улучшая обменные процессы. Полезные вещества поступают в организм через кожу, повышают иммунитет, оказывают антибактериальное действие.
В домашних условиях применяется минерализованная лечебная глина (голубая или розовая), часто с добавлением солей Мертвого моря или целебных растительных экстрактов (гидролаты ромашки, шалфея, календулы).
Еще один метод физиотерапевтического лечения, доступного и в домашних условиях – это дарсонвализация. Такая физиотерапия основана на воздействии высокочастотных токов. Для проведения необходим аппарат Дарсонваля, который можно приобрести в любом магазине медицинской техники.
Используется насадка в форме грибка. В ходе процедуры необходимо в течение 5-10 минут водить этой насадкой над шейно-воротниковой зоной. Курс лечения – 10 ежедневных процедур.
При повышенной температуре осуществлять физиопроцедуры нельзя
Разобравшись, можно ли делать физиотерапию при аденоидах, следует рассмотреть противопоказания. В их числе:
- индивидуальная непереносимость выбранного метода воздействия;
- возраст до трех лет;
- острые воспалительные процессы;
- бактериальная инфекция;
- высокая температура тела;
- подозрение на рак;
- эпилепсия (для методов воздействия током).
Сделав выбор в пользу физиотерапии при аденоидах, не следует игнорировать рекомендации врача. Такой метод лечения не может полностью избавить от аденоидов, а лишь снижает риск осложнений и обострений хронических заболеваний.
Чтобы остановить прогрессирование аденоидов у ребенка, необходимо придерживаться следующих мер профилактики:
- регулярно промывать нос для восстановления дыхания;
- позаботиться об оптимальном уровне увлажненности воздуха в спальне ребенка;
- чаще гулять на свежем воздухе;
- регулярно проводить влажную уборку;
- принимать препараты по назначению врача.
Своевременно выявленные аденоиды успешно лечатся с помощью медикаментов и физиотерапии. Это позволяет уменьшить скорость прогрессирования патологического процесса и избежать развития болезней, ассоциированных с аденоидами (отит, синусит), поэтому необходимо обратиться к отоларингологу при первых симптомы, характерных для разрастания носоглоточной миндалины.
источник
Особую тревогу у педиатров сегодня вызывают часто болеющие дети. Причиной повторных заболеваний респираторного тракта является ЛОР-патология, развитию которой способствуют отклонения в состоянии иммунной системы и физиологические иммунодефициты.
По данным статистики, хронические аденоидиты составляют 20-56,3% заболеваний верхних дыхательных путей у детей. Патология лимфоглоточного кольца у ребенка формируется на 1-ом году жизни и начинается с простой гипертрофии носоглоточной миндалины, а затем ее воспаления, которое нередко принимает хроническое течение и приводит к снижению слуха. Аденоиды чаще всего наблюдаются у детей от 3 до 0 лет, в настоящее время отмечается тенденция к выявлению аденоидитов у детей первых трех лет жизни, а также после периода полового созревания.
РИС: РЕБЕНОК И РАСПОЛОЖЕНИЕ НОСОГЛОТОЧНОЙ МИНДАЛИНЫ В ПОЛОСТИ РТА
Острый аденоидит встречается в грудном возрасте в результате активизации микрофлоры носоглотки под влиянием инфекционных заболеваний и факторов охлаждения, аллергических состояний. Воспалительный процесс из носоглотки может распространяться на слуховую трубу, вызывая ее воспаление и нарушение слуховой функции, а через нее и на среднее ухо, способствуя острому и среднему отиту.
В дошкольном и школьном возрасте патологическое разрастание глоточной миндалины обычно проявляется после перенесенных вирусных инфекций – грипп, парагрипп, аденовирусы; бактериальных, инфекционных заболеваний – скарлатина, дифтерия, корь, ангина. К аденоидам предрасполагают наследственность, частые переохлаждения, чрезмерная утомляемость, плохой аппетит, нарушение сна, аллергические заболевания, пассивное курение, а также халатное отношение родителей к процедурам закаливания ребенка и занятиям физкультурой. Обычно эти дети отстают в психофизическом развитии и плохо успевают в школе.
Аденоиды необходимы для защиты ЛОР-органов от вторжения болезнетворных микроорганизмов. Но порой, под влиянием различных факторов, аденоиды начинают разрастаться и выполнять прямо противоположную функцию – становятся прибежищем для всякого рода инфекции. Таким образом, аденоиды – одно из важных звеньев в иммунной системе каждого человека.
Аденоиды, как и хронические тонзиллиты, являются заболеванием всего организма.
— затруднение носового дыхания;
— сухой непродуктивный кашель;
— изменение лицевого скелета.
В зависимости от размеров, различаются три степени увеличения глоточной миндалины:
I – аденоиды закрывают 1/3 пространства. Малышу сложно дышать в положении лежа, то есть основной дискомфорт малыш испытывает по ночам.
II – аденоиды закрывают 2/3 пространства носоглотки. Малыша беспокоит храп во время сна. Ребенок спит с открытым ртом.
III – носоглотка полностью закрыта аденоидами. Малышу невозможно дышать носом и днем. Ребенок постоянно дышит только ртом.
Дети с аденоидами обычно капризные, так как не высыпаются. У школьников резко падает успеваемость, их беспокоят головные боли, может измениться тембр голоса. Часто снижается слух, ребенок часто переспрашивает. При запущенной форме аденоидов, у ребенка даже меняются черты лица, изо рта постоянно течет слюна. Из-за того, что малыш дышит только ртом, может измениться форма черепа, измениться прикус, порой деформируются кости грудной клетки.
Хирургический путь решения проблемы (аденотомия) нельзя назвать целесообразным. Рост аденоидов после хирургического удаления наблюдается не так уж и редко, порой случается необходимость в повторной операции спустя 2-3 года. Причем, риск повторного роста аденоидов зависит от возраста – чем меньше возраст ребенка при удалении аденоидов, тем выше риск их повторного роста. Решение принимают родители ребенка.

ФОТО АППАРАТА «РИКТА» И ЛОР-НАСАДОК
Лазерная терапия, как современная здоровьесберегающая технология, является одним из вариантов неоперативного лечения патологии носоглоточной миндалины. При лечении хронического аденоидита, лазерная терапия аппаратами «РИКТА» позволяет значительно сократить (в 2-3 раза) частоту рецидивов этого заболевания и, что немаловажно, при его развитии, использовать меньшее количество медикаментозной терапии. В лечении часто болеющих детей с хроническим аденоидитом, рациональное использование лазерной терапии в сочетании с традиционной терапией позволяет в 80% случаев отказаться от аденотомии. Применение гомеопатических препаратов в комплексном лечении аденоидитов позволяет индивидуализировать лечение с учетом конституции и личности ребенка и повысить эффективность лечения.
При проведении лазерной терапии часто болеющим детям с аденоидитом, необходимо учитывать принцип единства всей лимфоидной ткани, ассоциированной со слизистыми оболочками как в целом, так и локально в области структур лимфаденоидного кольца. В связи с чем, при лазерной терапии рекомендуется воздействовать на проекцию небных миндалин, слизистые оболочки полости носа, небные миндалины, заднюю стенку глотки, заднее-шейные лимфатические узлы (являющиеся регионарными для полости носа, околоносовых пазух, аденоидных вегетаций, среднего уха), проекции гайморовых пазух. Паравертебральные зоны облучаются путем вертикального сканирования паравертебральных линий на уровне С3-С-4.
Схема лазерной терапии при аденоидите составляется каждому ребенку индивидуально!
Лазерная терапия является щадящим и оправданным методом лечения часто болеющих детей и аденоидитов, что не оставляет равнодушными врачей — педиатров, отоларингологов, иммунологов, а так же педагогов и родителей.
Консультацию врача-педиатра можно получить по тел: (495) 545 46 87
и тел. бесплатной горячей линии: 8 800 200 57 30
Вопросы задавайте врачу по e-mail: osipova@rikta.ru
Заместитель главного врача Ассоциации «Квантовая Медицина»,
Кандидат Медицинских Наук,
Педиатр-физиотерапевт,
Осипова Екатерина Григорьевна
источник
Здравствуйте, мои дорогие читатели, с Вами снова я, Екатерина Иванова! Меня заинтересовал один важный вопрос – существует ли процедуры лечения аденоидов без хирургического вмешательства, токсичных веществ и побочных эффектов, и к тому же безболезненные?
И вот, что оказалось — такая процедура существует. В сегодняшней статье речь пойдет о лазеротерапии.
Лечение при помощи лазера стало популярным в конце 70-х годов ХХ века, но сохраняет свою популярность до сих пор и является достойной заменой акупунктуре, собирая большое количество положительных отзывов, представляя основное свое преимущество – безопасность.
Лазер является не инвазивным методом, т.е. без хирургического проникновения через внешние барьеры (слизистые, кожа), что очень важно в случае лечения аденоидов, при котором до недавнего времени самым действенным способом считалось их удаление.
В чем секрет подобного лечения? Все просто. Воздействуя на живую ткань лазер повышает устойчивость серьезных биохимических процессов. Происходит обновление клеток, восстанавливается иммунитет и ускоряется обменный процесс, а это значит, что белки вырабатываются быстрее, кровоток ускоряется и клетки получают больше кислорода.
Лазером удается прогреть нос и миндалины. На уровне клеток восстанавливается лимфоидная ткань.
Для того, чтобы вылечить аденоиды, применяют лазеры особой конструкции с низкой интенсивностью. При лечении таким оборудованием производятся световые вспышки с разными амплитудами. Для достижения более качественного результата нужно менять силу света.
источник
Лазеротерапия относится к физиотерапевтическим методам лечения и основана на применении излучения оптического диапазона, которое генерирует лазер. Самой главной особенностью лазера, определяющей его эффективность, является наличие фиксированной длины волны, т.е. это монохроматичный свет.
Средняя мощность физиотерапевтических лазеров варьируется в диапазоне 1-100 мВт, импульсная мощность составляет 5-100 Вт при продолжительности импульсов света 100-130 нс. Энергетические параметры лазерного излучения выбираются в зависимости от режима работы аппаратов и применяемой методики, а также показаний к лечению.
Всю, существующую на сегодня лазерную аппаратуру разделяют на три группы: для хирургического, для терапевтического лечения и для диагностики. Хирургические лазеры – чаще всего, высокоинтенсивные, тогда как диагностические и терапевтические – низкоинтенсивные. Соответственно, о последних и пойдет речь в нашей статье.
Физиотерапевтическое лечение искусственными источниками световых волн практиковалось уже в конце 19 вв. Данный метод лечения был разработан и внедрен физиотерапевтом из Дании Финсеном Н.Р., за что в 1903 г. он получил Нобелевскую премию.
За все время изучения и развития методики она прошла несколько последовательных этапов – гелиотерапия, светолечение и лазеротерапия. На территории бывшего СССР методика признана эффективной в 1974 году. В Москве в 1986 г. был открыт Институт лазерной медицины, который в данный момент называется Научным центром лазерной медицины ФМБА РФ, где активно изучаются механизмы действия и разрабатываются новые методики лечения. На сегодня Россия считается мировым лидером в практическом, научно обоснованном применении лазеротерапии, показания и противопоказания к которой максимально изучены.
В Европе же и в США методика официально признана в 2003 году, что стало толчком к настоящему буму в исследовании и применении лазера для лечения и диагностики заболеваний.
Применение лазеротерапии требует строгого и последовательного соблюдения параметров:
- типа методики;
- длины волны;
- частоты импульсов;
- мощности и режима работы НИЛИ;
- время воздействия;
- локализации действия;
- периодичности.
Только в данном случае лечение будет эффективным и безопасным. Отсюда следует вывод, что квалификация и профессионализм специалиста, работающего на лазерной установке, играет ключевую роль. Несмотря на простоту технологии и методологии лазерной терапии, следует очень четко разбираться в особенностях применения метода.
Одним из самых весомых преимуществ метода является очень малое количество абсолютных противопоказаний. Даже онкология, беременность и пожилой возраст, которые являются строгими противопоказаниями в большинстве других случаев, являются относительным ограничением и должны учитываться при выборе методики.
Терапия лазером входит в стандарты лечения большинства направлений медицины.
В течение нескольких десятков лет более тысячей исследований, проведенных в разных странах мира, была доказана безопасность низкоинтенсивного лазерного излучения (НИЛИ) для лечения и реабилитации онкобольных. Более того, появляется все больше клинически подтвержденных случаев, доказывающих перспективность и безопасность лазеротерапии в комплексном лечении пациентов с онкологией.
При этом достаточно распространено ничем не обоснованное заблуждение, что свет лазера способен стимулировать рост опухоли. Чаще всего это связано с безграмотным объединением термина «облучение» с методикой, что не имеет никакого отношения к лазеру. Этот миф активно поддерживается рядом недобросовестных компаний, целью которых является дискредитация метода.
При этом редко кто задумывается о том, что солнце, лампочки, фонарики и другие устройства тоже являются источниками света, который «облучает» нас практически каждый день и час. При этом только НИЛИ способно нормализовать физиологические процессы, а также активировать их при таковой необходимости. Главное отличие НИЛИ от других световых источников – это его монохроматичность (фиксированная длина волны), которая и обуславливает лечебные свойства.
В результате воздействия НИЛИ, вследствие поглощения световой энергии возникает ряд фотобиологических процессов. Кратковременное увеличение концентрации свободного кальция в клетках запускает последующий каскад ответных реакций организма на воздействие:
- активируются пролиферативные и метаболические процессы;
- нормализуется функция иммунной системы;
- улучшается состояние сосудов, в частности, происходит расширение сосудистых стенок;
- возникает обезболивающий эффект;
- корректируется клеточный и гуморальный иммунитет;
- повышается неизбирательная резистентность организма;
- улучшаются реологические свойства крови;
- усиливается микроциркуляция;
- нормализуется кислородно-транспортная функция крови;
- повышается антиоксидантная и протеолитическая активность крови;
- стимулируется гемопоэз;
- улучшаются обменные процессы;
- активируется регенерация тканей;
- наблюдается дезинтоксикационное, противовоспалительное и антиаллергическое действие, а также ряд других положительных эффектов.
Показания для лечения лазеротерапией очень разнообразны, поскольку методика не относится к специфической. Вот лишь некоторые из них:
- неспецифические и специфические воспалительные процессы в остром и хроническом течении;
- сепсис;
- воспалительные процессы после травм и операций;
- заболевания конечностей тромбоблитерирующего вида (облитерирующий атеросклероз и эндартерит 1-3 ст.);
- флеботромбозы и тромбофлебиты различной локализации в остром и хроническом течении;
- ИБС;
- цереброваскулярная недостаточность хроническая;
- заболевания лимфатических сосудов различной этиологии;
- приобретенный лимфостаз;
- иммунодефицит разного течения и характера, спровоцированный операциями, заболеваниями и др.;
- аутоиммунные процессы (бронхиальная астма, ревматоидный артрит и др.);
- аллергии;
- острый и хронический панкреатит;
- гастродуоденит;
- ЯБЖ и 12-перстной кишки;
- дерматоз;
- нейродермит;
- ожоги;
- псориаз;
- сахарный диабет;
- плохо заживающие раны;
- Pтрофические язвы.
С профилактической целью методика показана для предупреждения:
- осложнений после операций, травм живота, груди и конечностей;
- рецидивов нейродермита и псориаза, ЯБЖ, бронхиальной астмы;
- инфекций у лиц с гемобластозами;
- иммунодепрессивных состояний после лучевой либо цитостатической терапии.
С оздоровительной целью терапия показана при снижении работоспособности, упадке сил, частых простудах и др. В косметологии методика активно применяется для омоложения кожи, избавления от рубцов, растяжек, морщин.
Абсолютными противопоказаниями к лечению лазером являются:
- индивидуальная непереносимость;
- первый триместр беременности;
- открытая форма туберкулеза;
- патологии щитовидной железы;
- анемия;
- нарушение кроветворения;
- плохая свертываемость крови и склонность к кровотечениям.
Относительными противопоказаниями, которые решаются в положительную или отрицательную сторону, являются тяжелые заболевания сосудов и сердца, нарушения мозгового кровообращения, печеночная и почечная недостаточность в стадии декомпенсации, доброкачественные и злокачественные опухоли, туберкулез в хроническом течении (без выделения бактерий).
При проведении сеансов лазеротерапии предпочтение отдается излучателям, которые работают в красном и инфракрасном областях спектра. В последнее время активно внедряются и источники света других волн. Накожное неинвазивное воздействие – самый популярный метод, который проводится путем наложения излучателя на проекции больных органов.
| Метод | Воздействие /Режим воздействия | Длина волны/нм (Частота) | Мощность | Время возд. на 1 зону/мин |
| Местное | Наружное / Импульсный и непрерывный | 365, 405, 445, 525, 635, 780, 904 (80-150) | 10-100 мВт – непрерывный, 5-20 Вт — импульсный | 2-5 |
| На проекцию внутренних органов | Наружное / Импульсный | 635, 904 (80-3000) | 15-100 Вт | 2-5 |
| На проекцию иммунокомпетентных органов | Наружное / Импульсный | 904 (80-150) | 10-15 Вт | 1,5-2 |
| Акупунктурная, через специальную насадку | Наружное / Импульсный и непрерывный | 635 – непрерывный, 904 — импульсный (80-150) | 2-3 мВт – непрерывный, 5-7 Вт — импульсный | 20-40 с |
| Паравертебрально | Наружное / Импульсный | 904 (80-150) | 10-15 Вт | 1,5-2 |
| Внутриполостное воздействие | Внутриполостное / Импульсный и непрерывный | 635, 904 (80-150) | 10-100 мВт – непрерывный, 5-10 Вт — импульсный | 2-5 |
| Внутривенное освечивание крови | Внутривенное / Непрерывный | 365, 405, 445, 525, 635 | 2-20 | 2-20 |
| Наружное освечивание крови | Наружное / Импульсный | 635, 904 (80-150) | 15-100 Вт | 2-5 |
Как мы уже отметили, никаких объективных ощущений пациент не испытывает. Особой подготовки перед лечением также не потребуется. Чаще всего лечение проводят без госпитализации, а после процедуры можно уходить домой.
При помощи специального датчика осуществляется воздействие на кожу или проекцию органа: на расстоянии, с прикосновением к телу без компрессии и с компрессией. При акупунктурном способе подбирается 3-5 точек, которые соответствуют патологии, на каждую из которых воздействуют 1-3 минуты.
Длительность процедур и кратность лечения выбирается индивидуально.
Первый аппарат для массового применения был создан в начале 70х годов. Принцип работы и источники лазерного света во многих аппаратах одинаковые.
Наиболее распространенными являются аппараты с использованием:
- гелий-неоновых, аргоновых, азотных и др. лазеров;
- полупроводниковых лазеров, генерирующих импульсный и постоянный свет;
- многоцветных излучений, генерирующих волны разных диапазонов.
Существуют комбинированные аппараты, воздействующие магнитным полем и лазером.
Перед работой с пациентами оборудование подлежит индивидуальной настройке, проверке, а специалисты должны четко соблюдать инструкцию безопасности.
Лазеротерапия в гинекологии применяется довольно часто благодаря высокой терапевтической эффективности, наружно (на проекцию органов) и внутривлагалищно при помощи специального датчика.
Лечение безболезненно, хорошо переносится пациентками и показано при хронических воспалительных процессах, менструальной дисфункции, нарушении работы яичников, эндометриозе в легком и среднетяжелом течении, эндоцервиците, бесплодии (не во всех случаях), а также для улучшения течения послеродового периода.
Особенно широко лазер применяется для лечения эрозии шейки матки, особенно для лечения молодых, нерожавших женщин, с 5 по 7 день цикла.
Что же касается противопоказаний, ряд специалистов не рекомендует лечение лазером при наличии кист, миом, мастопатии, острых воспалительных заболеваний и злокачественных новообразований.
Воздействие на ЛОР-органы осуществляется низкоинтенсивными лазерами особой конструкции, которые вырабатывают особые вспышки света с разной частотой.
Хронический аденоидит – основное показание для назначения лазеротерапии детям. Лечение позволяет избежать осложнений и рецидивов, и, несмотря на длительность курса (10-15 сеансов 1-2 раза в сутки), доказывает высокую эффективность при 1-2 стадии. В отличие от традиционной резекции, лечение лазером безболезненно. Часто лазеротерапия носа проводится при хроническом и вазомоторном рините – 10-15 сеансов приводит к полному излечению в 90 % случаев.
Во время процедуры осуществляется точечное воздействие именно на пораженные ткани, что позволяет снять отечность и воспаление. После процедур следует соблюдать рекомендации врача (отказ от горячей пищи, покой и т.д.). Для закрепления результата лазеротерапия при аденоидах у детей, а также при хроническом и вазомоторном рините проводится 2-3 раза в год.
Данная процедура для суставов показана при артрите, первичных и вторичных артрозах плечевого, коленного сустава и др., а также при наличии травм суставов и связочного аппарата.
Зачастую терапию назначают в реабилитационном периоде после операций на суставах – светолечение помогает быстрейшему восстановлению и заживлению тканей.
Внутривенная лазеротерапия – методика, имеющая широчайший спектр показаний, среди которых болезни ССС (стенокардия, ВСД, гипертония, ишемия, тромбофлебиты), болезни органов дыхания (воспаление бронхов, легких, плеврит, астма), патологии органов мочевыделения (пиелонефриты, уретриты, простатит, МКБ), женские болезни (маточные кровотечения, аднексит и др.), болезни пищеварения (гастрит, гастродуоденит, неинфекционный гепатит, холецистит).
Осуществляется путем введения в кровеносный сосуд световода: кровь разжижается, уменьшается ее свертываемость, что предупреждает развитие тромбов, активизируется кровоток, ускоряется восстановление поврежденных органов, нивелируется воспалительная реакция и болевой синдром.
источник