Содержание статьи

Глоточная миндалина – иммунный орган, ее иссечение приводит к снижению местного иммунитета, что влечет за собой частые рецидивы респираторных заболеваний. Медикаментозное и физиотерапевтическое лечение позволяет купировать катаральные процессы в тканях и восстановить нормальные физиологические размеры органа.
Как лечить аденоидит у ребенка? Методы терапии определяются степенью разращения лимфаденоидных тканей и стадией развития воспалительных процессов в глоточной миндалине. Критическое увеличение размера органа требует радикального вмешательства, вплоть до удаления аденоидных вегетаций. ЛОР-заболевание не только негативно сказывается на качестве жизни пациентов, но и приводит к серьезным осложнениям.
В отоларингологии выделяют 3 стадии развития аденоидных вегетаций:
- 1 степень – разросшиеся лимфоидные ткани перекрывают только третью часть сошника (кость, входящая в состав носовой перегородки) и хоанов;
- 2 степень – гиперплазированная носоглоточная миндалина перекрывает ½ часть хоанов и сошника;
- 3 степень – увеличенная миндалина практически полностью перекрывает воздухоносные пути, вследствие чего нарушается носовое дыхание.
Важно! Аденоидит чаще всего встречается у детей в возрасте от 3 до 7 лет.
Аденоидит 1 степени диагностировать трудно, так как миндалина увеличена незначительно. Затруднение дыхания возникает исключительно при принятии ребенком горизонтального положения. Заболевание 2 и 3 степени развития требует медикаментозного, а в некоторых случаях и хирургического лечения. Несвоевременное устранение патологии может стать причиной развития катарального среднего отита или сальпингоотита (евстахиита).
Как диагностировать и лечить аденоидит 2 и 3 степени у детей? Лечение ЛОР-заболевания может назначаться только врачом после осмотра пациента. Спровоцировать воспаление аденоидных вегетаций могут патогены бактериальной, грибковой или вирусной природы, размножение которых можно предотвратить различными медпрепаратами.
Типичными проявлениями воспаления гипертрофированной глоточной миндалины являются:- головные боли;
- снижение слуха;
- постоянно открытый рот;
- симптомы интоксикации;
- затрудненное носовое дыхание;
- гнусавость голоса и неразборчивость речи;
- частые рецидивы инфекционных заболеваний.
Постоянное дыхание через рот приводит к формированию так называемого «аденоидного лица».
В случае обнаружения вышеописанных симптомов необходимо обратиться за помощью к педиатру. После проведения риноскопии и эндоскопии специалист сможет определить степень разращения лимфоидных тканей и, соответственно, оптимальную схему лечения патологии.
Можно ли вылечить аденоидит у детей? При диагностировании аденоидита устранить воспалительные процессы в глоточной миндалине пытаются консервативными методами. Своевременное назначение препаратов симптоматического и патогенетического действия позволяет не только купировать воспаление, но и уменьшить объем разросшихся лимфаденоидных тканей.
В схему консервативной терапии ЛОР-патологии входят:
- этиотропное лечение антибиотиками и антивирусными средствами;
- закапывание в нос капель противовоспалительного и антисептического действия;
- ирригация носовой полости фитопрепаратами и солевыми растворами;
-
ингаляции небулайзером с применением лекарств противоотечного и антифлогистического действия;
- прием препаратов иммуностимулирующего и иммуномодулирующего действия.
При отсутствии положительной динамики и критическом увеличении размеров носоглоточной миндалины детям назначается хирургическое лечение. Удаление иммунного органа приводит к снижению реактивности организма, однако предотвращает развитие тяжелых местных и системных осложнений.
Этиотропная терапия – лечение медикаментами, которое нацелено на ликвидацию причин развития аденоидита. Как правило, воспаление в аденоидных вегетациях возникает на фоне развития вирусных и бактериальных патологий – ангина, фарингит, синусит, ларинготрахеит, ринофарингит, корь и т.д. Уничтожить болезнетворные микроорганизмы можно с помощью системных антибиотиков и лекарств антивирусного действия.
В детской терапии для устранения воспаления в гипертрофированной носоглоточной миндалине используют:
Антибактериальные и противовирусные препараты ликвидируют воспаление, однако не способствуют уменьшению гиперплазированной лимфоидной ткани.
Устранить симптомы аденоидита второй степени позволяют препараты местного действия, которые обладают противовоспалительными и противоотечными свойствами. Назальные капли облегчают носовое дыхание за счет уменьшения отечности тканей. Регулярное применение медпрепаратов позволяет устранить заложенность, ринит, головные боли и затрудненное дыхание через нос.
Для лечения воспаления в аденоидных вегетациях могут использоваться:Важно! Нельзя использовать сосудосуживающие назальные препараты более 5 суток подряд, так как это приведет к привыканию, а также обезвоживанию и раздражению слизистой носоглотки.
Ликвидировать заложенность носа можно с помощью ватных турунд, смоченных в лекарственных растворах. Выраженным противовоспалительным и антисептическим действием обладают «Протаргол», «Авамис» и «Биопарокс».
Ирригация (промывание) носовой полости – эффективная терапевтическая процедура, которая позволяет устранить из носовых ходов патологическую слизь и вымыть более 70% болезнетворных агентов. Санирующие процедуры с применением растворов антибактериального, противоотечного и ранозаживляющего действия позволяют ликвидировать аденоидит у детей в возрасте от 4-5 лет.
Регулярное очищение носовых каналов от аллергенов и болезнетворных микроорганизмов способствует повышению тонуса капилляров, восстановлению функций реснитчатого эпителия и ликвидации воспаления в аденоидных вегетациях. Препараты на основе морской соли не только ускоряют регресс катаральных процессов, но и уменьшают объем гиперплазированных лимфоидных тканей. Для лечения ЛОР-патологии у детей целесообразно использовать:
- «Фурацилин»;
-
«Элекасол»;
- «Физимер»;
- «Мирамистин»;
- «Маример».
Самостоятельное промывание носоглотки без соблюдения рекомендаций специалиста может привести к проникновению жидкости в евстахиеву трубку, что чревато развитием тубоотита. Для проведения санирующих процедур желательно использовать специальные ирригаторы для носа. Простые в эксплуатации приборы оснащены специальными трубками, посредством которых осуществляется орошение слизистой носоглотки.
В случае неэффективности консервативной терапии и сильного разращения лимфоидной ткани пациентам назначается хирургическое лечение. Как правило, устранить симптомы аденоидита 3 степени медикаментами и физиотерапевтическими процедурами не удается. Восстановить нормальное носовое дыхание позволяет полное или частичное иссечение гипертрофированных тканей. Абсолютными показаниями для проведения оперативного вмешательства являются:
- снижение слуха;
- частые рецидивы ЛОР-заболеваний;
- аденоидит 2 и 3 степени;
- деформация лицевого черепа;
- постоянный ринит.
Операции детям проводят под местным или общим обезболиванием одним из следующих способов:
- классическая аденотомия – иссечение увеличенной глоточной миндалины скальпелем под контролем гортанного зеркала;
- холодноплазменная аденотомия – выпаривание гиперплазированных тканей электрохирургическим холодноплазменным коблатором;
- радиоволновая аденотомия – удаление аденоидных вегетаций радиоволновым аденотом, коагулирующим травмированные ткани.
Наименее травматичными методами удаления глоточной миндалины являются холодноплазменная и радиоволновая аденотомия. После процедуры пациенты проходят антибактериальную и иммуностимулирующую терапию, которая предотвращает септическое воспаление тканей в прооперированной области.
источник
Степени аденоидов у детей характеризуются стадией поражения лимфоидной ткани в носоглоточной части.
Основная функция здоровых аденоидов (миндалин) заключается в защите организма от попадания микробов через носовую полость и выработке лимфоцитов, которые обезвреживают инфекции.
Аденоиды (аденоидные разращения) — это патологические изменения лимфоидной ткани носоглотки, пораженной болезнетворными микробами, грибками и вирусами.
В результате неочищенный и инфицированный воздух из носа попадает в дыхательные пути, провоцируя у детей частые простуды.
Чаще всего аденоиды у ребенка поражаются в возрасте от 3 до 10 лет. Впоследствии, по мере взросления, аденоидная ткань уменьшается в размерах и полностью рассасывается у взрослых.
Как правило, патогенез аденоидов обусловлен перенесенными ранее инфекционными болезнями — корь, скарлатина, вирусные инфекции, дифтерия.
Аденоидные вегетации в зависимости от размера увеличения подразделяются на 3 состояния:
- Аденоиды 1 степени — у ребенка проявляются в затрудненном дыхании по ночам из-за увеличения во время сна. Задние носовые ходы перекрыты на 1/3 часть. На этой стадии вопрос о том, нужно ли удалять разросшиеся ткани, не стоит.
- Аденоиды 2 степени — у ребенка нарушено носовое дыхание на протяжении всего времени, малыш вынужден спать с открытым ртом и храпит во сне. Носоглоточный проход закрыт на 66%. Операции не требуется.
- Аденоиды 3 степени — у ребенка разрастается аденоидная ткань до таких размеров, что поступление воздуха через нос полностью перекрыто. Малыш постоянно дышит через рот. Наросты могут поразить и слуховые трубы, провоцируя воспаление среднего уха. Это может стать причиной потери слуха. Достаточно тяжелый вид поражения миндалин, мешающий полноценной жизни малышей.
Дыхание через рот приводит к иссушению слизистой оболочки глотки и может оказаться причиной развития лор-заболеваний (тонзиллит, ларингит, пневмония), нарушения слуха и умственной отсталости.
Аденоидные разращения имеют ряд специфических симптомов, таких как:
- отечность аденоидов во время обострения воспалительных процессов;
- затрудненное дыхание через нос;
- изменение голоса;
- частые приступы кашля;
- хроническая заложенность носа из-за скопления слизи;
- признаки удушья по ночам (апноэ);
- болезни уха и снижение слуха;
- постоянно открытый рот приводит к деформации лица у детей, изменению прикуса;
- кислородная недостаточность в мозговых клетках, которая проявляется в ухудшении памяти, нарушении речевых функций, головных болях, повышенной утомляемости и изменениях в психике ребенка;
- почечная недостаточность, ночной энурез;
- деформация грудной клетки из-за неправильного дыхания и искривления позвоночного столба;
- дисфункции ЖКТ по причине нарушения процесса пережевывания пищи.
Аденоидная вегетация может быть спровоцирована целым рядом причин:
- хронические воспалительные процессы органов дыхания;
- наследственные патологии носоглотки (лимфатический диатез);
- дисфункции щитовидной железы;
- сложная беременность и тяжелые роды;
- продолжительный прием лекарственных средств, антибиотиков во время беременности;
- неправильное вскармливание грудничков, недоброкачественные прививки малышам;
- инфекционные болезни (ОРВИ, скарлатина, корь и др.);
- предрасположенность к аллергии;
- плохая экология.
Диагностируются аденоиды отоларингологом пальцевым прощупыванием или путем осмотра миндалин специальным зеркалом, а также эндоскопом.
Кроме того, степень изменений аденоидов определяется при помощи рентгена. Для изучения микрофлоры слизистой носоглотки применяют лабораторный анализ мазка.
Многие мамы, у детей которых были обнаружены разрастания аденоидной ткани, часто задают специалистам вопросы о том, что делать с этой патологией и как вылечить аденоиды.
Прежде чем лечить аденоиды, нужно определить стадию заболевания. Схема лечения разрабатывается для каждого малыша индивидуально
Аденоиды 1 степени у детей лечатся путем закапывания в нос Протаргола (2%-ный раствор), назначением лекарств с содержанием кальция (Кальцемин, Кальций Д3, Глюконат кальция и др.) и витаминов С и Д. В медицинской практике есть 2 метода лечения аденоидов у детей — медикаментозное и хирургическое.
Аденоиды 1 и 2 степеней у ребенка лечатся преимущественно консервативным способом, который состоит из нескольких этапов:
- Удаление скопившейся в носоглотке патогенной слизи механическим способом (промывание и полоскание).
- Пероральная и назальная медикаментозная терапия: назначение препаратов, разжижающих секреторные выделения (Синупрет). Лекарства особенно эффективны, когда у ребенка выявлены аденоиды первой степени. Избавление от процессов воспаления в носовой полости и горле — прием и закапывание в нос антивирусных средств и антибиотиков (Полидекса, Изофра, Фликсоназ), гомеопатических лекарств, стимулирующих иммунную систему малышей (Лимфомиозот, Тонзилгон, Ангин). При аллергической природе недуга назначаются антигистаминные средства (Зиртек, Зодак, Фенистил), витаминные и минеральные комплексы.
- Физиотерапевтические процедуры, сопровождающие лечение аденоидов 2 степени у детей: ингаляции травяными отварами; лазеротерапия — снятие отечности лимфатических тканей лазером, убивает микробы, повышает защитные функции организма; сеансы УВЧ, ультрафиолетового облучения (курс не менее 10 раз); массажные процедуры шейно-плечевой области, лица; дыхательные упражнения; климатотерапия с посещением санаториев на берегу моря.
Наибольшие споры у медиков вызывают аденоиды 2 степени у детей: лечение или удаление — что необходимо использовать в данном случае?
До недавнего времени это лечилось только методом удаления. В современной медицине при патологии данной степени каждый клинический эпизод рассматривается в индивидуальном порядке.
В редких случаях аденоиды второй степени у ребенка с ослабленным иммунитетом и ярко выраженными нежелательными последствиями (постоянно повторяющиеся вирусные недомогания, ухудшение слуха, речевые расстройства, дыхательные дисфункции) также требуют лечения путем оперативного вмешательства.
Аденоиды у детей 3 степени в большинстве случаев требуют хирургического вмешательства. Консервативная терапия применяется только при наличии противопоказаний к операции.
Это патологическое строение мягкого и твердого неба, щели в небе, младенческий возраст, нарушения кроветворения, вероятность раковых опухолей, период обострения инфекций, недавно полученные прививки, аллергическая природа возникновения аденоидных наростов.
Кроме того, многие родители отказываются от хирургического удаления разрастаний, мотивируя это словами: лечим аденоиды 3 степени у детей самостоятельно не операционным способом.
3 степень можно излечивать консервативно в несколько этапов:
- промывание носа различными способами;
- длительное опрыскивание носовой полости гормональными спреями (Авамис, Назонес);
- закапывание в нос препаратов с антибактериальным эффектом (Полидекса и др.);
- гомеопатические препараты (Тонзилгон, Синупрет)
- антигистамины для снижения отечности;
- физиотерапевтические процедуры.
В случае отсутствия должного эффекта и при тяжелых осложнениях врачи рекомендуют прибегнуть к помощи хирурга.
Хирургическое вмешательство требуется для того, чтобы лечить аденоиды 3 степени, когда обычная терапия не дала требуемого результата и налицо формирование осложнений в виде заболеваний носа и уха, прогрессирующее апноэ по ночам, частые простуды.
Операции по удалению аденоидных разрастаний называются аденотомией и проводятся строго по врачебным показаниям.
Различают аспирационную, эндоскопическую операции, удаление аденоидов шейверным методом под общим наркозом.
В народной медицине много рекомендаций о том, как лечить аденоиды «бабушкиными» методами:
- Для полного избавления от образований применяют закапывания в нос спиртовой настойки травы аниса (15 г измельченного сухого сырья залить 100 мл спирта, настаивать 10 дней). Настойку перед применением разводят водой в пропорции 1:3 и вводят по 10 капель 3 раза в день.
- При разрастаниях в носоглотке закапывают в нос раствор мумие (1 г вещества на 5 ст. л. кипяченой воды). Очень полезно употреблять мумие внутрь (0,2 г субстанции на 1 стакан воды).
- Хороший эффект имеют носовые капли из свекольного сока с медом, отвара чистотела, зверобоя, смешанного со сливочным маслом, спиртового настоя прополиса, масла туи.
- Для снятия отечности и воспаления применяют ингаляции и промывания носоглотки отварами плющевидной будры, хвоща, душицы, цветов мать-и-мачехи, зверобоя, мяты и др.
Важно запомнить, что народные методы лечения лучше использовать в комплексе с традиционной медициной, посоветовавшись предварительно с врачом.
источник
Аденоидит – воспаление непарной миндалины, расположенной на рубеже между верхней и задней стенками носоглотки. Увеличение носоглоточной миндалины в размерах без признаков воспаления называют просто аденоидами.
Миндалины (гланды) – островки концентрированного подэпителиального расположения лимфоидной ткани. В виде бугорков они вдаются в просвет ротовой полости и носоглотки. Их основная роль – барьер на границе между агрессивными факторами (патогенами) окружающего мира и внутренней средой организма.

Важным отличием от других миндалин, служит покрытие её многорядным цилиндрическим мерцательным эпителием, способным продуцировать слизь.
В нормальном, физиологическом состоянии, без дополнительных оптических приспособлений эту миндалину невозможно рассмотреть.
Аденоидит относят к детским заболеваниям, так как наиболее частый возрастной диапазон болеющих находится в пределах 3-15 лет. В единичных случаях аденоидит диагностируется как в более зрелом, так и в раннем (вплоть до грудного) возрасте. Распространенность заболевания составляет в среднем 3,5-8% детского контингента примерно в равном количестве поражения, как мальчиков, так и девочек.
Аденоидит у взрослых, как правило, является следствием недолеченного воспаления носоглоточной миндалины в детстве. В случаях, когда симптомы этого заболевания развивается у взрослого человека впервые, следует исключать сначала опухолевые поражения носоглотки, своевременно обратившись к специалисту.
По протяженности заболевания:
- Острый аденоидит. Сопровождает и является одним из множественных проявлений других острых респираторных заболеваний как вирусного, так и бактериального происхождения и ограничивается продолжительностью около 5-7 дней. Характеризуется преимущественно катаральными проявлениями в ретро-назальной области на фоне эпизодов повышения температуры до 39ºС.
- Подострый аденоидит. Чаще наблюдается у детей с уже гипертрофированными аденоидами. Поражается несколько групп миндалин глоточного кольца. Продолжительность воспалительных проявлений – в среднем около трех недель. Еще некоторое время после выздоровления, у ребенка возможно возвращение вечернего повышения температуры тела до субфебрильного уровня (37-38ºС).
- Хронический аденоидит. Продолжительность заболевания от полугода и больше. К классическим симптомам аденоидита присоединяются признаки поражения соседних органов (отиты), воспаления воздушных пазух (гайморит, фронтит, этмоидит, сфеноидит) и дыхательных путей (ларингит, трахеит, бронхит).
Клинико-морфологическими разновидностями хронического воспаления носоглоточной миндалины являются следующие формы:
- Катаральный аденоидит;
- Эксудативно-серозный аденоидит;
- Гнойный аденоидит.
Отдельной клинико-морфологической единицей стоит рассматривать аллергический аденоидит, развивающийся в комплексе с другими проявлениями повышенной чувствительности организма к какому-либо аллергену. Как правило, он ограничивается катаральными проявлениями в виде аллергического ринита (насморка).
По тяжести клинических проявлений, распространенности на соседние анатомические структуры и состояния самого больного разделяют следующие разновидности аденоидита:
- Поверхностный;
- Субкомпенсированный;
- Компенсированный;
- Декомпенсированный.
При осмотре, в зависимости от размеров носоглоточной миндалины и выраженности нарушения носового дыхания, отоларингологи выделяют четыре степени аденоидита.
1 степень – гипертрофированная миндалина прикрывает 1/3 костной части носовой перегородки (сошник) или общей высоты носовых ходов.
2 степень – миндалина закрывает собой до 1/2 костной части носовой перегородки.
3 степень – миндалина закрывает сошник на 2/3 по всей его длине.
4 степень – носовые ходы (хоаны) прикрыты разрастаниями миндалины практически полностью, делая невозможным носовое дыхание.
К основным причинам относят следующее:
- Низкий иммунный статус ребенка, к которому приводят: отказ от грудного вскармливания, неполноценное питание, имеющее преимущественно углеводный характер, в ч
исле прочих, недостаточность витамина D с клиническими проявлениями в виде рахита.
- Склонность ребенка к диатезам экссудативного типа и аллергии.
- Частые переохлаждения.
- Экологические факторы (промышленное загрязнение воздуха, жаркие непроветриваемые помещения с наличием сухой пыли).
- Хронический насморк и воспалительные заболевания других органов верхних дыхательных путей.
- Насморк. Проявляется жидкими выделениями из носа слизистого и гнойного характера.
- Затруднение носового дыхания. Оно может связываться больным с появившимся насморком, однако может проявляться и без патологического отделяемого из носа. У детей грудного возраста этот симптом проявляется вялым сосанием груди, а то и полным отказом от питания. У старших детей при затруднении носового дыхания изменяется голос. Он становится гнусавым, когда большая часть согласных в речи ребенка слышится как буквы «л», «д», «б». Рот у детей при этом остается постоянно открытым. По этой причине носогубные складки сглаживаются и лицо принимает апатичный вид. При хроническом течении аденоидита в таких случаях нарушается формирование лицевого скелета:
- твердое небо закладывается узким, с высоким расположением;
- верхняя челюсть изменяет свою форму и нарушается прикус за счет выпячивания резцов вперёд, как у кролика.
Это приводит к стойкому нарушению произношения звуков (артикуляции) в дальнейшем.
- Болезненные ощущения в глубоких отделах носа. Их характер и интенсивность различна: от легкого царапания и щекотания, до интенсивных болей давящего характера, переходящих в ощущение головной боли без четкой локализации источника. Боль в носу усиливается при совершении глотательных движений.
- Кашель. Кашель при аденоидите возникает чаще ночью или под утро и носит приступообразный характер. Провоцируется поперхиванием слизью и гноем, отток которых через носовые ходы затруднен.
- Храп, громкое сопящее дыхание во время сна. Сон в таких случаях становится поверхностным, беспокойным, сопровождается страшными сновидениями. Этот признак аденоидита начинает возникать уже при аденоидах 1 степени, когда ещё в бодрствующем состоянии явных признаков нарушения носового дыхания не выявляется.
- Повышенная температура тела. Наиболее характерна для острого аденоидита, при котором возникает внезапно, среди «полного благополучия», поднимаясь до39ºС и выше, сопровождаясь признаками выраженной общей интоксикации (слабость, головная боль, отсутствие аппетита, тошнота и т.д). При подострых и хронических воспалениях носоглоточной миндалины, температура поднимается медленно, на фоне других, местных проявлений аденоидита.
- Снижение слуха и боль в ушах. Появляется при распространении воспаления на трубные миндалины.
- Увеличение и болезненность подчелюстных и шейных лимфоузлов, которые начинают пальпироваться в виде перекатывающихся под кожей шариков.
- Изменения в поведении. Ребенок, особенно при хроническом аденоидите, становится вялым, безучастным. У него резко снижается успеваемость в школе по причине повышенной утомляемости и снижения внимания. Он начинает отставать в умственном и физическом развитии от своих ровесников.
- Дефект развития костной основы грудной клетки. Развивается у детей с хроническим течением аденоидита и обусловлен изменением объёма вдоха и выдоха. Носит название «куриной груди» (сжатая с боков грудная клетка, с выдающейся вперёд грудиной над общей поверхностью передней стенки по типу «киля»).
Диагноз, кроме перечисленных жалоб, подтверждается осмотром горла с помощью специальных зеркал. Кроме того, врач может воспользоваться пальцевым исследованием носоглотки для определения степени выраженности аденоидита.
Некоторые затруднения в диагностике этого заболевания имеются при возникновении его в грудном возрасте ребенка, по той причине, что на первый план выходят проявления выраженной интоксикации, высокой температуры, с которыми и связывают его отказ от приёма пищи. Направить на правильный путь диагностического поиска в этом случае помогают увеличенные лимфоузлы шеи и подчелюстной области. Для этого возраста характерен переход заболевания в хроническую форму с частыми рецидиванми (обострениями)
В более старшем возрасте аденоидит приходится дифференцировать с такими заболеваниями как:
- Хоанальный полип;
- Юношеская ангиофиброма;
- Врожденные дефекты развития (недостаточность носоглотки, искривление носовой перегородки, гипертрофия носовых раковин);
- Рубцовые процессы после перенесенных операций на органах верхних дыхательных путей;
- Опухолевые заболевания лимфоидных тканей.
Как рекомендует доктор Комаровский, лечение аденоидита у детей должно начинаться при возникновении первых симптомов заболевания или подозрений на него.
Это обусловлено, прежде всего, риском возникновения осложнений на сердце и почки при переходе заболевания из острой формы в хроническую.
Лечение воспаления аденоидов 1 и 2 степени ограничивается консервативными методами.
Оно направлено на снятие отека лимфоидной ткани, снижение чувствительности к аллергенам, борьбу с патологической микрофлорой (вирусами и микробами), повышение иммунного статуса.
Это достигается целым рядом действий.
- Климатотерапия. Пребывание ребёнка на летнем отдыхе в Крыму и на Черноморском побережье Кавказа оказывает благотворное влияние на его излечение от аденоидита, а так же оказывает выраженное профилактическое действие, предотвращая возникновение этого заболевания.
- Прием антигистаминных средств
(Супрастин, Пипольфен и др.) и глюконата кальция.
- Противовоспалительные препараты (Аспирин, Ибуклин, Парацетамол и т.д).
- Антибиотики. Назначаются при эксудативно-серозном и гнойном аденоидите с выраженными явлениями интоксикации, а также при обострении хронического аденоидита с учетом предполагаемого возбудителя.
- Местное воздействие на аденоиды:
- Сосудосуживающие капли (Нафазолин, Ксилин); антисептики (Протаргол, Биопарокс и др.);
- Ингаляция с использованием перечисленных средств;
- Откачивание слизи (у детей грудного возраста);
- Физиотерапия (кварц и лазеротерапия местно на гланды, электрофорез и диаметрия с применением лекарственных средств на региональные лимфоузлы).
- Поливитаминные комплексы и профилактика рахита.
- Полноценное питание с достаточным белково-углеводным соотношением. В случаях аллергического аденоидита и склонности к диатезам, из рациона ребенка необходимо убрать продукты которые могут вызвать эту реакцию: цитрусовые, орехи, клубника, какао, морепродукты.
Народные средства лечения аденоидитов ограничиваются добавлением в ингаляции трав, обладающих антимикробным действием (ромашка, шалфей).
Кроме того, с профилактической целью используют промывание носа солевым раствором (1 ст. ложка соли на 1 литр воды) и влажные компрессы на горло с использованием холодной воды.
Ранее для облегчения дыхания и снятия воспалительных процессов широко использовался так называемый «гоголь-моголь», в состав которого входили разогретое молоко (0,5 л), мед (1 чайная ложка), сырое яйцо и сливочное масло. Этот хорошо перемешанный коктейль в разогретом виде небольшими глотками выпивался в течение дня. Однако его эффективность спорна и обоснована только в качестве местного теплового воздействия на носоглотку в период выздоровления.
Хирургическое лечение аденоидита (аденоидэктомия) применяется при гипертрофии аденоидов 2 степени и выше.
Операция заключается в механическом удалении увеличенной гланды и её разрастаний специальным аденотомом Бекмана, имеющим различные размеры в зависимости от возраста больного.
Вмешательство производят как с помощью местного обезболивания, так и при общем наркозе.
Через час-два после аденоидэктомии больной может быть выписан из медицинского центра.
Первые пять дней после операции рекомендован прием охлажденной жидкой пищи, разрешается мороженное. В последующие дни температурные ограничения снимаются.
Показания к операции:
- Выраженные нарушения носового дыхания;
- Начинающаяся деформация лицевого скелета и грудной клетки;
- Нарушения слуха, обусловленные гипертрофией носоглоточной миндалины;
- Имеющиеся хронические воспалительные заболевания других органов верхних дыхательных путей.
Абсолютные противопоказания к операции:
-
Нарушения свертывающей системы крови;
- Юношеская ангиофиброма;
- Опухолевые заболевания крови;
- Сердечные заболевания с выраженными проявлениями недостаточности кровообращения.
Относительные противопоказания к аденоидэктомии:
- Острые инфекционные заболевания у ребенка;
- Заболевания кожи лица;
- Неблагоприятная эпидемическая обстановка (эпидемия гриппа, случаи кори в детском коллективе незадолго до планируемой операции).
В этих случаях, операцию производят через некоторое время (1-2 месяца), после устранения факторов риска.
Наиболее благоприятным возрастом для удаления аденоид считается период 5-7 лет.
источник
Аденоиды занимают первое место в заболеваниях ЛОР-органов. Воспаление протекает достаточно долго и сопровождается увеличением ткани глоточных миндалин.
Аденоидное разрастание чаще встречается в детском возрасте. При этом дети испытывают массу проблем: нарушение дыхания, храп, головные боли, утомляемость, отставание в физическом развитии и так далее.
Если родители обнаружили, что ребенок вдруг стал раздражительным, плохо спит, потерял аппетит, то они должны заподозрить признаки ЛОР-заболевания.
Аденоидит или аденоидное разрастание – это увеличение носоглоточной миндалины. Дети с этим заболевание имеют проблемы с носовым дыханием, поскольку хроническое воспаление в области слизистой носа позволяет дышать только через рот.
При аденоидите часто возникает храп и головная боль. У детей с аденоидными разрастаниями наблюдается отставание в физическом развитии, они быстро утомляются.
При этом заболевании ребенок становится рассеянным, может испытывать недержание мочи. Возможно снижение обоняния и слуха, поскольку аденоиды – это очаг воспалительного процесса, протекающего в среднем ухе и носоглотке.
Аденоидит бывает двух видов:
- Острый. Он характерен для детей младшего возраста. Острый аденоидит возникает при активизации патогенных бактерий в носоглотке вследствие переохлаждения организма или перенесенного инфекционного заболевания.
- Хронический. Данная форма является следствием воспаления аденоидов. При этом в некоторых случаях глоточные миндалины могут увеличиваться в размерах.
При острой форме аденоидита из носоглотки выделяется смесь гноя и слизи. Они хорошо заметны при осмотре. В связи с наличием очага воспаления может повышаться температура и возникать боль в ухе (вовлечена евстахиева труба).
Основные причины возникновения аденоидита у детей:
- Искусственное вскармливание;
- Неправильное питание с преобладанием углеводов;
- Дефицит витамина D в организме (рахит);
- Экссудативный диатез;
- Аллергические реакции;
- Переохлаждение организма;
- Плохая экология (сухой и загрязненный воздух);
Аденоиды вырабатывают множество защитных факторов, которые необходимы для роста и развития детей. Они играют большую роль в формировании иммунной памяти. От аденоидов зависит течение многих инфекционных заболеваний.
Когда информации об антигенах становится слишком много, защиты не хватает, поэтому возникает воспаление и увеличение аденоидов.
Немаловажную роль играет и общее состояние организма. Сбои возникают при наличии проблем с пищеварительной и эндокринной системой, с небными миндалинами, при заболеваниях зубов и слизистой рта и так далее.
К симптомам аденоидного разрастания относятся:
- Небольшое увеличение температуры.
- Отставание в психическом и физическом развитии;
- Быстрая утомляемость;
- Снижение успеваемости;
- Потеря внимания;
- Ухудшение сна, сонливость;
- Головные боли;
- Потеря аппетита;
- Кашель по ночам.
В зависимости от формы симптомы заболевания могут быть различны. Так при остром аденоидите появляются слизисто-гнойные выделения из носоглотки, увеличивается температура, нарушается дыхание через нос. Если в воспаление вовлекается евстахиева труба, то возникают болевые ощущения в ухе, снижается слух, а из слухового прохода выделяется гной.
Хроническая форма заболевания возникает из-за острого воспаления аденоидов. Она сопровождается увеличением глоточной миндалины, повышением температуры. Проявляются все перечисленные выше симптомы. Бывает и так, что хронический аденоидит протекает вместе с евстахиитом, из-за чего происходит снижение слуха.
При наличии разросшихся аденоидов возникают нарушения в организме. В основном это связано с анатомическим строением дыхательных путей у детей и локализацией аденоидов в носоглотке.
К возможным осложнениям аденоидита относятся следующие патологии:
- Нарушение работы среднего уха. Вход в слуховую трубу находится в носоглотке совсем рядом с аденоидной тканью. Если по каким-то причинам носоглоточная миндалина увеличилась в своих размерах, то она закрывает вход трубы. В результате естественная вентиляция нарушается, и барабанная перепонка не может двигаться, что приводит к снижению слуха.
- Возникновение хронических очагов инфекции. Аденоиды делают уязвимым к воспалению детский организм, создавая хорошие условия для вирусов и бактерий. Из-за этого носоглоточная миндалина постоянно воспалена. На этом фоне могут развиваться различные инфекционные и аллергические заболевания.
- Постоянные простудные заболевания. Из-за аденоидов не происходит нормального оттока слизи, что создает благоприятную среду для инфекций и воспалений. У детей с аденоидами через короткие промежутки выздоровления снова возникают простуды.
- Ухудшение работоспособности. Аденоиды мешают нормальному носовому дыханию, поэтому ребенок испытывает нехватку кислорода. Такие дети не успевают в учебе, у них низкая работоспособность и концентрация внимания.
- Нарушение развития речевого аппарата. Аденоиды влияют на рост костей лицевого скелета, что сказывается на развитии речи. Поэтому часто ребенок с аденоидитом не может выговаривать какие-то буквы, гнусавит.
- Воспаления дыхательных путей. Скопившиеся гной и слизь, двигаясь по слизистой оболочке дыхательных путей, вызывают различные воспалительные заболевания, например, бронхит, фарингит, ларингит и так далее.
Для того, чтобы восстановит носовое дыхание необходимо три раза в день закапывать сосудосуживающие капли (Нафтизин, Глазолин). Они помогут снять отечность и восстановить проходимость дыхательных путей. Необходимо закапывать по две капли в обе ноздри.
Сосудосуживающие капли можно использовать не дольше семи дней, поскольку в дальнейшем развиваются атрофические процессы в слизистой носа, которая истончается и сохнет.

Для более эффективного лечения необходимо следить за рационом ребенка. Рекомендуется убрать продукты, вызывающие аллергическую реакцию, например, шоколад и другие сладости, цитрусовые, рыбу, орехи, а также быстрые углеводы, которыми богата выпечка, манная каша.

Капли в нос из листьев алоэ. Выжимают сок из листьев и смешивают с таким же количеством теплой воды. Закапывают по три капли в каждую ноздрю через каждые два-три часа. Этим же раствором можно полоскать горло по два раза в день.
Для лечения аденоидита используют напиток из молока, какао, сала, масла и меда. Все ингредиенты кроме молока (по двести грамм каждого) смешивают и ставят на медленный огонь до растворения, при этом все время перемешивают. Дают смеси остыть, после чего сливают ее в банку. Берут одну чайную ложку смеси, растворяют ее в одном стакане горячего молока и пьют по три-четыре раза в день.
Для того, чтобы замедлить рост аденоидов, рекомендуется пить рыбий жир и промывать горло и нос солевым раствором.
Для профилактики аденоидита у детей рекомендуется обратить внимание на следующие профилактические меры:
- Можно разложить в комнате ребенка нарезанные луковицы или чеснок, которые являются фитонцидами.
- Детям старше двух лет делают ингаляции с эфирными маслами. Для этого в горячую воду капают одну-три капли эфирного масла эвкалипта или шалфея.
- На десять-пятнадцать минут можно накладывать горчичники на икры.
- Если заболевание только началось, следует ограничить контакт ребенка со сверстниками.
- Рацион должен быть богат витаминами группы В и С. Их очень много в меде, орехах, лимонах, апельсинах, мандаринах, изюме, киви и так далее.
Операция по искривлению носовой перегородки: современные методы восстановления описаны в этой статье.
Аденоидит – это воспаление аденоидов. Оно часто возникает у дошкольников и детей младшего школьного возраста. Данное заболевание можно быстро вылечить. Но если у ребенка поднялась температура, и появились выраженные симптомы аденоидита, необходимо как можно скорее обратиться к врачу, а не заниматься самолечением. Это позволит избежать осложнений и быстрее поставить ребенка на ноги.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В нормальных условиях глоточная миндалина представлена несколькими складками лимфоидной ткани, выступающими над поверхностью слизистой оболочки задней стенки глотки. Она входит в состав так называемого глоточного лимфатического кольца, представленного несколькими иммунными железами. Данные железы состоят преимущественно из лимфоцитов – иммунокомпетентных клеток, участвующих в регуляции и обеспечении иммунитета, то есть способности организма защищаться от воздействия чужеродных бактерий, вирусов и других микроорганизмов.
Глоточное лимфатическое кольцо образовано:
- Носоглоточной (глоточной) миндалиной. Непарная миндалина, располагается в слизистой оболочке задне-верхней части глотки.
- Язычной миндалиной. Непарная, располагается в слизистой оболочке корня языка.
- Двумя небными миндалинами. Эти миндалины довольно крупные, располагаются в ротовой полости по бокам от входа в глотку.
- Двумя трубными миндалинами. Располагаются в боковых стенках глотки, вблизи отверстий слуховых труб. Слуховая труба представляет собой узкий канал, который соединяет барабанную полость (среднее ухо) с глоткой. В барабанной полости содержатся слуховые косточки (наковальня, молоточек и стремечко), которые соединены с барабанной перепонкой. Они обеспечивают восприятие и усиление звуковых волн. Физиологической функцией слуховой трубы является выравнивание давления между барабанной полостью и атмосферой, что необходимо для нормального восприятия звуков. Роль трубных миндалин в данном случае заключается в предотвращении попадания инфекции в слуховую трубу и далее в среднее ухо.
Во время вдоха вместе с воздухом человек вдыхает множество различных микроорганизмов, постоянно присутствующих в атмосфере. Основной функцией носоглоточной миндалины является предотвращение проникновения данных бактерий в организм. Вдыхаемый через нос воздух проходит через носоглотку (где расположены носоглоточная и трубные миндалины), при этом чужеродные микроорганизмы контактируют с лимфоидной тканью. При контакте лимфоцитов с чужеродным агентом запускается комплекс местных защитных реакций, направленных на его нейтрализацию. Лимфоциты начинают усиленно делиться (размножаться), что и обуславливает увеличение миндалины в размерах.
Помимо местного антимикробного действия лимфоидная ткань глоточного кольца выполняет и другие функции. В данной области происходит первичный контакт иммунной системы с чужеродными микроорганизмами, после чего лимфоидные клетки переносят информацию о них в другие иммунные ткани организма, обеспечивая подготовку иммунной системы к защите.
Является одним из первых симптомов, появляющихся у ребенка с аденоидами. Причиной нарушения дыхания в данном случае является чрезмерное увеличение аденоидов, которые выступают в носоглотку и препятствуют прохождению вдыхаемого и выдыхаемого воздуха. Характерным является тот факт, что при аденоидах нарушается исключительно носовое дыхание, в то время как дыхание через рот не страдает.
Характер и степень нарушения дыхания определяются размерами гипертрофированной (увеличенной) миндалины. Из-за недостатка воздуха дети плохо спят по ночам, храпят и сопят во время сна, часто просыпаются. Во время бодрствования они часто дышат через рот, который постоянно приоткрыт. Ребенок может неразборчиво говорить, гнусавить, «говорить в нос».
По мере прогрессирования заболевания дышать ребенку становится все сложнее, ухудшается его общее состояние. Из-за кислородного голодания и неполноценного сна может появляться выраженное отставание в умственном и физическом развитии.
Более чем у половины детей с аденоидами наблюдаются регулярные слизистые выделения из носа. Причиной этого является чрезмерная активность иммунных органов носоглотки (в частности, носоглоточной миндалины), а также постоянно прогрессирующий воспалительный процесс в них. Это приводит к повышению активности бокаловидных клеток слизистой оболочки носа (данные клетки ответственны за продукцию слизи), что и обуславливает появление насморка.
Такие дети вынуждены постоянно носить с собой платок или салфетки. Со временем в области носогубных складок может отмечаться повреждение кожных покровов (покраснение, зуд), связанное с агрессивным воздействием выделяемой слизи (носовая слизь содержит особые вещества, основной функцией которых является уничтожение и разрушение проникающих в нос патогенных микроорганизмов).
Нарушение слуха связано с чрезмерным разрастанием носоглоточной миндалины, которая в некоторых случаях может достигать огромных размеров и буквально перекрывать внутренние (глоточные) отверстия слуховых труб. В данном случае становится невозможным выравнивание давления между барабанной полостью и атмосферой. Воздух из барабанной полости постепенно рассасывается, в результате чего нарушается подвижность барабанной перепонки, что и обуславливает снижение слуха.
Если аденоиды перекрывают просвет только одной слуховой трубы, будет отмечаться снижение слуха на стороне поражения. Если же перекрыты обе трубы, слух будет нарушен с двух сторон. В начальных стадиях заболевания нарушение слуха может быть временным, связанным с отеком слизистой оболочки носоглотки и глоточной миндалины при различных инфекционных заболеваниях данной области. После стихания воспалительного процесса отек тканей уменьшается, просвет слуховой трубы освобождается, и нарушения слуха исчезают. На поздних стадиях аденоидные вегетации могут достигать огромных размеров и полностью перекрывать просветы слуховых труб, что приведет к постоянному снижению слуха.
Если не лечить аденоиды 2 – 3 степени (когда носовое дыхание практически невозможно), длительное дыхание через рот приводит к развитию определенных изменений лицевого скелета, то есть формируется так называемое «аденоидное лицо».
«Аденоидное лицо» характеризуется:
- Полуоткрытым ртом. Из-за затрудненного носового дыхания ребенок вынужден дышать через рот. Если такое состояние длится достаточно долго, оно может переходить в привычку, вследствие чего даже после удаления аденоидов ребенок будет по-прежнему дышать ртом. Коррекция данного состояния требует длительной и кропотливой работы с ребенком как со стороны врачей, так и со стороны родителей.
- Отвисшей и удлиненной нижней челюстью. Из-за того, что рот ребенка постоянно открыт, нижняя челюсть постепенно удлиняется и вытягивается, что приводит к нарушению прикуса. Со временем происходят определенные деформации в области височно-нижнечелюстного сустава, вследствие чего в нем могут образовываться контрактуры (сращения).
- Деформацией твердого неба. Происходит из-за отсутствия нормального носового дыхания. Твердое небо располагается высоко, может быть развито неправильно, что, в свою очередь, приводит к неправильному росту и расположению зубов.
- Безразличным выражением лица. При длительном течении заболевания (месяцы, годы) значительно нарушается процесс доставки кислорода к тканям, в частности, к головному мозгу. Это может приводить к выраженному отставанию ребенка в умственном развитии, нарушению памяти, умственной и эмоциональной деятельности.
Важно помнить, что описанные изменения возникают только при длительном течении заболевания. Своевременное удаление аденоидов приведет к нормализации носового дыхания и предотвратит изменения лицевого скелета.
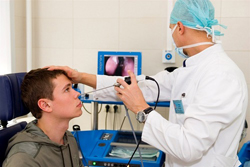
Для диагностики аденоидов применяется:
- Задняя риноскопия. Простое исследование, позволяющее зрительно оценить степень увеличения глоточной миндалины. Выполняется с помощью небольшого зеркала, которое вводится врачом через рот в глотку. Исследование безболезненно, поэтому может выполняться всем детям и практически не имеет противопоказаний.
- Пальцевое исследование носоглотки. Также довольно информативное исследование, позволяющее на ощупь определить степень увеличения миндалин. Перед исследованием врач надевает стерильные перчатки и становится сбоку от ребенка, после чего пальцем левой руки надавливает на его щеку снаружи (чтобы предотвратить смыкание челюсти и травму), а указательным пальцем правой руки быстро обследует аденоиды, хоаны и заднюю стенку носоглотки.
- Рентгенографические исследования. Простая рентгенография в прямой и боковой проекции позволяет определить аденоиды, которые достигли больших размеров. Иногда пациентам назначается компьютерная томография, которая позволяет более детально оценить характер изменений глоточной миндалины, степень перекрытия хоан и другие изменения.
- Эндоскопическое исследование. Довольно подробную информацию может дать эндоскопическое исследование носоглотки. Суть его заключается во введении эндоскопа (специальной гибкой трубки, на одном конце которой закреплена видеокамера) в носоглотку через нос (эндоскопическая риноскопия) или через рот (эндоскопическая эпифарингоскопия), при этом данные с камеры передаются на монитор. Это позволяет визуально исследовать аденоиды, оценить степень проходимости хоан и слуховых труб. Чтобы предотвратить неприятные ощущения или рефлекторную рвоту, за 10 – 15 минут до начала исследования слизистая оболочка глотки обрабатывается спреем анестетика – вещества, снижающего чувствительность нервных окончаний (например, лидокаином или новокаином).
- Аудиометрия. Позволяет выявить нарушение слуха у детей с аденоидами. Суть процедуры заключается в следующем — ребенок садится в кресло и надевает наушники, после чего врач начинает включать звуковые записи определенной интенсивности (звук подается вначале на одно ухо, затем на другое). Когда ребенок услышит звук, он должен подать сигнал.
- Лабораторные анализы. Лабораторные анализы не являются обязательными при аденоидах, так как не позволяют подтвердить или опровергнуть диагноз. В то же время, бактериологическое исследование (посев мазка из носоглотки на питательные среды с целью выявления бактерий) иногда позволяет определить причину заболевания и назначить адекватное лечение. Изменения в общем анализе крови (повышение концентрации лейкоцитов более 9 х 10 9 /л и увеличение скорости оседания эритроцитов (СОЭ) более 10 – 15 мм в час) могут указывать на наличие инфекционно-воспалительного процесса в организме.
В зависимости от размеров аденоидных вегетаций выделяют:
- Аденоиды 1 степени. Клинически данная стадия может никак не проявляться. В дневное время ребенок свободно дышит через нос, однако в ночное время может отмечаться нарушение носового дыхания, храп, редкие пробуждения. Это объясняется тем, что ночью слизистая оболочка носоглотки слегка отекает, что приводит к увеличению размеров аденоидов. При исследовании носоглотки могут определяться аденоидные разрастания небольших размеров, покрывающие до 30 – 35% сошника (кости, участвующей в формировании носовой перегородки), слегка перекрывая просвет хоан (отверстий, соединяющих полость носа с носоглоткой).
- Аденоиды 2 степени. В данном случае аденоиды разрастаются настолько, что покрывают более половины сошника, что уже отражается на способности ребенка дышать через нос. Носовое дыхание затруднено, однако еще сохранено. Ребенок часто дышит ртом (обычно после физических нагрузок, эмоционального перенапряжения). В ночное время отмечается сильный храп, частые пробуждения. На этой стадии могут появляться обильные слизистые выделения из носа, кашель и другие симптомы заболевания, однако признаки хронической нехватки кислорода возникают крайне редко.
- Аденоиды 3 степени. При 3 степени заболевания гипертрофированная глоточная миндалина полностью перекрывает хоаны, делая носовое дыхание невозможным. Все описанные выше симптомы сильно выражены. Появляются и прогрессируют симптомы кислородного голодания, могут появляться деформации лицевого скелета, отставание ребенка в умственном и физическом развитии и так далее.
Целью медикаментозной терапии является устранение причин возникновения заболевания и предотвращение дальнейшего увеличения глоточной миндалины. С этой целью могут использоваться препараты из различных фармакологических групп, обладающие как местными, так и системными эффектами.
Медикаментозное лечение аденоидов
| |
| |
|
|
 ингаляции небулайзером с применением лекарств противоотечного и антифлогистического действия;
ингаляции небулайзером с применением лекарств противоотечного и антифлогистического действия;
 исле прочих, недостаточность витамина D с клиническими проявлениями в виде рахита.
исле прочих, недостаточность витамина D с клиническими проявлениями в виде рахита.
 (Супрастин, Пипольфен и др.) и глюконата кальция.
(Супрастин, Пипольфен и др.) и глюконата кальция.
 Нарушения свертывающей системы крови;
Нарушения свертывающей системы крови;